Συγγενείς καρδιακές ανωμαλίες σε βρέφη. Συγγενής καρδιοπάθεια
Σύμφωνα με στατιστικά στοιχεία, περίπου 8 στα 1000 παιδιά γεννιούνται με ένα ή περισσότερα καρδιακά ελαττώματα. Ακόμη και τον περασμένο αιώνα, η διάγνωση της «συγγενούς καρδιοπάθειας στα νεογνά» (συντομογραφία CHD) ακουγόταν σαν πρόταση και σήμαινε ότι η ζωή μπορούσε να διακοπεί ανά πάσα στιγμή. Ωστόσο σύγχρονα επιτεύγματακαι ο εξοπλισμός υψηλής τεχνολογίας συμβάλλουν στην παράταση της διάρκειας ζωής και στην όσο το δυνατόν υψηλότερη ποιότητα.
Η συγγενής καρδιοπάθεια στα νεογνά είναι ένα ελάττωμα στη δομή της καρδιάς, που παρατηρείται από τη γέννηση, αλλά συχνά σχηματίζεται κατά τη διάρκεια προγεννητική ανάπτυξη. Το ελάττωμα είτε παρεμβαίνει στην κανονική ροή του αίματος (για παράδειγμα, όταν η συσκευή της βαλβίδας δυσλειτουργεί), είτε επηρεάζει την ποιότητα της πλήρωσης του αίματος με οξυγόνο και διοξείδιο του άνθρακα.
Γεγονότα για το UPU
- Η ΣΝ στα νεογνά είναι ένα από τα πιο κοινά ελαττώματα κατά τη γέννηση (σε δεύτερη θέση μετά τις παθολογίες του νευρικού συστήματος).
- Πλέον συχνές κακίες- διαφραγματικά ελαττώματα: μεσοκοιλιακά και μεσοκολπικά.
- Όχι πάντα, όταν ανιχνεύεται συγγενής καρδιοπάθεια, απαιτείται επέμβαση.
- Υπάρχει σαφής σχέση μεταξύ του τύπου της συγγενούς καρδιοπάθειας και του φύλου του εμβρύου. Ως αποτέλεσμα μιας μελέτης, αποδείχθηκε ότι οι υπό όρους συγγενείς καρδιακές ανωμαλίες χωρίζονται σε 3 ομάδες: άνδρες, γυναίκες και ουδέτερες. Για παράδειγμα, ένας ανοιχτός αρτηριακός πόρος ονομάζεται «θηλυκό» ελάττωμα και χαρακτηριστικό παράδειγμα"αρσενικός" - Στένωση αορτής.
Αιτίες
Εγκάρδια- Αγγειακό σύστημασχηματίστηκε στις πρώιμες ημερομηνίες, από 10 έως 40 ημέρες ανάπτυξης. Δηλαδή, ξεκινώντας από την τρίτη εβδομάδα της εγκυμοσύνης, όταν μια γυναίκα ακόμα στις περισσότερες περιπτώσεις δεν γνωρίζει για τη θέση της, και τελειώνοντας με τον δεύτερο μήνα, οι κοιλότητες και τα διαφράγματα της καρδιάς, τα κύρια αγγεία τοποθετούνται στο έμβρυο. Ακριβώς αυτό επικίνδυνη ώραόσον αφορά την ανάπτυξη καρδιακών ελαττωμάτων.
Οι καρδιακές παθολογίες προέρχονται από την αρχή του σχηματισμού του αγγειακού συστήματος
Παρατηρήθηκε μια ορισμένη «εποχικότητα» της γέννησης μωρών με συγγενή καρδιακά ελαττώματα, η οποία, αφενός, εξηγείται από την εποχή των ιώσεων και των κρυολογημάτων σε επιδημική κλίμακα. Από την άλλη, μόνο οι μεταφερόμενες ιογενείς ασθένειες δεν σημαίνουν ότι το παιδί θα γεννηθεί με παθολογία. Οι ιοί της γρίπης θεωρούνται δυνητικά επικίνδυνοι απλού έρπητα, ο ιός της ερυθράς πιο επιζήμιος για το έμβρυο. Υπάρχει ολόκληρη γραμμήάλλοι παράγοντες που επηρεάζουν τα αίτια της παθολογίας:
- κληρονομική προδιάθεση.
- Ζώντας σε μια οικολογικά αρνητική περιοχή.
- Εργασία σε επιχειρήσεις με επιβλαβείς συνθήκεςεργασία (εργασία με προϊόντα βαφής και βερνικιού, άλατα βαριά μέταλλαακτινοβολία).
- Κακές συνήθειες. Η συχνότητα γέννησης βρεφών με καρδιακά ελαττώματα σε μητέρες που κάνουν κατάχρηση αλκοόλ είναι από 30 έως 50%.
- Ηλικία. Ο κίνδυνος αυξάνεται εάν ο πατέρας και η μητέρα είναι άνω των 35 ετών.
- Αποδοχή ορισμένων φάρμακαστο πρώτο τρίμηνο (βαρβιτουρικά, αντιβιοτικά, παπαβερίνη, ορμονικά σκευάσματα, ναρκωτικά αναλγητικά).
- Ορισμένες γονικές ασθένειες, όπως ο διαβήτης.
- Προηγούμενες εγκυμοσύνες κατέληγαν σε θνησιγένεια.
- Σοβαρή τοξικότητα.
Πώς λειτουργεί η καρδιά μας
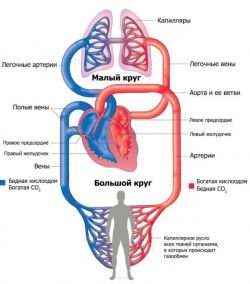
Διάγραμμα που δείχνει πώς λειτουργεί η καρδιά
Για να καταλάβεις την ουσία συγγενείς ανωμαλίες, ας θυμηθούμε πρώτα πώς λειτουργεί ο καρδιακός μυς. Η καρδιά μας χωρίζεται σε δύο μέρη. Το αριστερό, σαν αντλία, αντλεί οξυγονωμένο αρτηριακό αίμα, είναι έντονο κόκκινο. Η δεξιά πλευρά προωθεί την κίνηση του φλεβικού αίματος. Η πιο σκούρα μπορντώ απόχρωση του οφείλεται στην παρουσία διοξειδίου του άνθρακα. ΣΤΟ κανονική κατάστασηφλεβική και αρτηριακό αίμαμην ανακατεύετε ποτέ λόγω του πυκνού χωρίσματος μεταξύ τους.
Το αίμα κυκλοφορεί στο σώμα μας με τη βοήθεια δύο κύκλων κυκλοφορίας όπου παίζει η καρδιά Σημαντικός ρόλος. μεγάλος κύκλος(BCC) «ξεκινά» από την αορτή που αναδύεται από την αριστερή κοιλία της καρδιάς. Η αορτή διακλαδίζεται σε πολλές αρτηρίες που μεταφέρουν αίμα εμπλουτισμένο με οξυγόνο στους ιστούς και τα όργανα. Δίνοντας οξυγόνο, το αίμα «παίρνει» διοξείδιο του άνθρακα και άλλα μεταβολικά προϊόντα από τα κύτταρα. Έτσι γίνεται φλεβική και ορμάει κατά μήκος των παραποτάμων της άνω και κάτω κοίλης φλέβας προς την καρδιά, ολοκληρώνοντας το BCC, εισερχόμενος δεξιός κόλπος.
Ο μικρός κύκλος (MKC) έχει σχεδιαστεί για να απομακρύνει το διοξείδιο του άνθρακα από το σώμα και να κορεστεί το αίμα με οξυγόνο. Από τον δεξιό κόλπο αποξυγονωμένο αίμαεισέρχεται στη δεξιά κοιλία, από όπου απελευθερώνεται στον πνευμονικό κορμό. Δύο πνευμονικές αρτηρίες μεταφέρουν αίμα στους πνεύμονες, όπου λαμβάνει χώρα η διαδικασία ανταλλαγής αερίων. Έχοντας γίνει αρτηριακό, το αίμα μεταφέρεται στον αριστερό κόλπο. Έτσι κλείνει το ΔΠΔ.
Η βαλβιδική συσκευή της καρδιάς παίζει τεράστιο ρόλο στην άψογη λειτουργία της κυκλοφορίας του αίματος. Οι βαλβίδες βρίσκονται μεταξύ των κόλπων και των κοιλιών, καθώς και στην είσοδο και έξοδο μεγάλων αγγείων. Δεδομένου ότι το BCC είναι μακρύτερο από το μικρό, ένα μεγάλο φορτίο πέφτει στον αριστερό κόλπο και την κοιλία (δεν είναι για τίποτα που το μυϊκό τοίχωμα στην αριστερή πλευρά είναι παχύτερο από ό, τι στη δεξιά). Για αυτούς τους λόγους, συχνά συμβαίνουν ελαττώματα με μια δίπτυχη μιτροειδή βαλβίδα (που χρησιμεύει ως το όριο μεταξύ του αριστερού κόλπου και της κοιλίας) και της αορτικής βαλβίδας (που βρίσκεται στο όριο της εξόδου της αορτής από την αριστερή κοιλία).
Ταξινόμηση και συμπτώματα
Υπάρχουν πολλές ταξινομήσεις καρδιοπαθειών στα νεογνά, μεταξύ των οποίων η πιο γνωστή ταξινόμηση ανά χρώμα είναι:
- "Χλωμός". Χλωμάδα δέρμα, δύσπνοια, καρδιά και πονοκεφάλους (ελαττώματα του μεσοκοιλιακού και μεσοκολπικό διάφραγμα, στένωση).
- "Μπλε". Το πιο δυσμενές από άποψη επιπλοκών. Το χρώμα του δέρματος γίνεται κυανωτικό, υπάρχει ένα μείγμα αρτηριακού και φλεβικού αίματος (τετραλογία Fallot, μετάθεση κύρια σκάφη).
- "Ουδέτερος".
Στην ιδανική περίπτωση, το ελάττωμα προσδιορίζεται από τον νεογνολόγο όταν ακούει την καρδιά του παιδιού. Ωστόσο, στην πράξη αυτό δεν είναι πάντα δυνατό, επομένως δίνεται μεγάλη προσοχή σε σημεία όπως η κατάσταση του δέρματος και η δυναμική της αναπνοής. Έτσι, τα κύρια συμπτώματα που υποδεικνύουν καρδιακές παθολογίες είναι τα εξής:
- κυάνωση (κυάνωση) του δέρματος, μπλε του ρινοχειλικού τριγώνου κατά τη διάρκεια της σίτισης.
- συντρίβεται ΠΑΛΜΟΣ ΚΑΡΔΙΑΣ;
- καρδιακά μουρμουρητά που δεν υποχωρούν για μια ορισμένη περίοδο.
- καρδιακή ανεπάρκεια σε έντονη μορφή.
- δύσπνοια;
- Λήθαργος μαζί με αδυναμία.
- σπασμοί περιφερειακά αγγεία(άκρα και άκρη της μύτης χλωμά, δροσερά στην αφή).
- κακή αύξηση βάρους.
- οίηση.
Ακούγονται καρδιακά μουρμουρητά έμπειρος γιατρόςαμέσως μετά τη γέννηση
Ακόμα και τα ήπια σημάδια δεν πρέπει να αγνοούνται. Κλείστε ένα ραντεβού με έναν καρδιολόγο και υποβληθείτε σε συμπληρωματική εξέταση.
Διαγνωστικά
Με τον επιπολασμό των υπερηχογραφικών εξετάσεων, οι περισσότερες ΣΝ μπορούν να αναγνωριστούν ήδη από τις 18-20 εβδομάδες κύησης. Αυτό καθιστά δυνατή την προετοιμασία και τη διενέργεια, εάν είναι απαραίτητο, χειρουργικής εργασίας αμέσως μετά τη γέννηση. Έτσι τα παιδιά έχουν την ευκαιρία να επιβιώσουν με εκείνους τους τύπους κακίας που προηγουμένως θεωρούνταν ασυμβίβαστοι με τη ζωή.
Τα καρδιακά ελαττώματα δεν ανιχνεύονται πάντα κατά την ανάπτυξη του εμβρύου. Ωστόσο, με τη γέννηση, συχνά κλινική εικόναμεγαλώνει. Στη συνέχεια το μωρό στέλνεται σε καρδιολόγο ή καρδιοχειρουργό για εξέταση και διάγνωση. Οι πιο κοινές μέθοδοι έρευνας είναι:
- Ηλεκτροκαρδιογράφημα (ΗΚΓ). Δίνει γενική ιδέαγια το έργο της καρδιάς (ποια τμήματα είναι υπερφορτωμένα, ο ρυθμός των συσπάσεων, η αγωγιμότητα).
- Φωνοκαρδιογράφημα (PCG). Καταγράφει τους ήχους της καρδιάς σε χαρτί.
- Ηχοκαρδιογραφία. Η μέθοδος βοηθά στην αξιολόγηση της κατάστασης της βαλβιδικής συσκευής, των καρδιακών μυών, στον προσδιορισμό της ταχύτητας της ροής του αίματος στις κοιλότητες της καρδιάς.
- Ακτινογραφία καρδιάς.
- Παλμική οξυμετρία. Σας επιτρέπει να προσδιορίσετε πόσο οξυγονωμένο είναι το αίμα. Ένας ειδικός αισθητήρας είναι προσαρτημένος στην άκρη του δακτύλου. Μέσω αυτού προσδιορίζεται η περιεκτικότητα σε οξυγόνο στα ερυθροκύτταρα.
- Μελέτη Doppler. Μια μελέτη ροής χρώματος υπερήχων που αξιολογεί το μέγεθος και την ανατομία του ελαττώματος, καθώς και τον προσδιορισμό του όγκου του αίματος που ρέει προς τη λάθος κατεύθυνση.
- καθετηριασμός. Οι ανιχνευτές εισάγονται στην κοιλότητα της καρδιάς μέσω των αγγείων. Η μέθοδος χρησιμοποιείται σπάνια σε περίπλοκες και αμφιλεγόμενες περιπτώσεις.
Στόχος διαγνωστικά μέτρα- απάντησε τις παρακάτω ερωτήσεις:
- Ποια είναι η ανατομία του ελαττώματος, πού διαταράσσεται η κυκλοφορία του αίματος;
- Πώς να σχηματίσετε τελική διάγνωση?
- Σε ποια από τις τρεις φάσεις βρίσκεται η μέγγενη;
- Υπάρχει ανάγκη για χειρουργική επέμβαση ή σε αυτό το στάδιο μπορεί να διαγραφεί συντηρητικές μεθόδουςθεραπευτική αγωγή?
- Υπάρχουν επιπλοκές που πρέπει να αντιμετωπιστούν;
- Ποια είναι η τακτική χειρουργική θεραπείαΚαι πότε θα είναι το βέλτιστο;
Είδη
Αν και οι συγγενείς δυσπλασίες εντοπίζονται ακόμη και στη μήτρα, στις περισσότερες περιπτώσεις δεν αποτελούν απειλή για το έμβρυο, καθώς το κυκλοφορικό του σύστημα είναι ελαφρώς διαφορετικό από έναν ενήλικα. Αλλά μετά τη γέννηση, όταν η καρδιά αρχίζει να λειτουργεί με πλήρη ισχύ και εκτοξεύονται δύο κύκλοι κυκλοφορίας του αίματος, η κλινική εικόνα γίνεται εμφανής. Παρακάτω είναι τα κύρια καρδιακά ελαττώματα.
Η πιο κοινή παθολογία. Το αρτηριακό αίμα εισέρχεται μέσω του ανοίγματος από την αριστερή κοιλία προς τα δεξιά. Αυτό αυξάνει το φορτίο στον μικρό κύκλο και επάνω αριστερή πλευράκαρδιές.
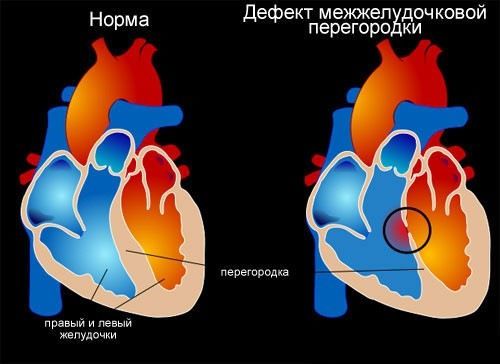
Όταν η τρύπα είναι μικροσκοπική και προκαλεί ελάχιστες αλλαγέςστην κυκλοφορία δεν γίνεται η επέμβαση. Στο μεγάλα μεγέθητρύπες κάνουν συρραφή. Οι ασθενείς ζουν μέχρι τα βαθιά γεράματα.
Σύμπλεγμα Eisenmenger
Μια κατάσταση όπου το μεσοκοιλιακό διάφραγμα έχει υποστεί σοβαρή βλάβη ή απουσιάζει εντελώς. Στις κοιλίες, εμφανίζεται ένα μείγμα αρτηριακού και φλεβικού αίματος, το επίπεδο οξυγόνου πέφτει, η κυάνωση του δέρματος είναι έντονη. Για την προσχολική και σχολική ηλικίαείναι χαρακτηριστική η αναγκαστική θέση για να κάθονται οκλαδόν (αυτό μειώνει τη δύσπνοια). Στο υπερηχογράφημα, είναι ορατή μια διευρυμένη σφαιρική καρδιά, μια καρδιακή εξόγκωμα (προεξοχή) είναι αισθητή.
Η επέμβαση θα πρέπει να γίνει χωρίς καθυστέρηση, γιατί χωρίς την κατάλληλη θεραπεία, οι ασθενείς σε καλύτερη περίπτωσηζήσουν έως και 30 χρόνια.
Εμφανίζεται όταν, για κάποιο λόγο, μετά τον τοκετόη επικοινωνία της πνευμονικής αρτηρίας και της αορτής παραμένει ανοιχτή. Το αποτέλεσμα είναι το ίδιο όπως στις περιπτώσεις που περιγράφονται παραπάνω: δύο τύποι αίματος αναμειγνύονται, ο μικρός κύκλος είναι υπερφορτωμένος με εργασία, η δεξιά κοιλία μεγεθύνεται και μετά από λίγο η αριστερή κοιλία. Σε σοβαρές περιπτώσεις, η ασθένεια συνοδεύεται από κυάνωση και δύσπνοια.
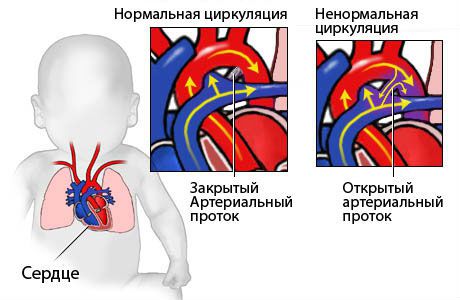
Μια μικρή διάμετρος σχισμής δεν είναι επικίνδυνη, ενώ ένα μεγάλο ελάττωμα απαιτεί επείγουσα ανάγκη χειρουργική επέμβαση.
Το πιο σοβαρό ελάττωμα, το οποίο περιλαμβάνει τέσσερις ανωμαλίες ταυτόχρονα:
- στένωση (στένωση) της πνευμονικής αρτηρίας.
- ελάττωμα μεσοκοιλιακό διάφραγμα;
- απομάκρυνση της αορτής.
- διεύρυνση της δεξιάς κοιλίας.
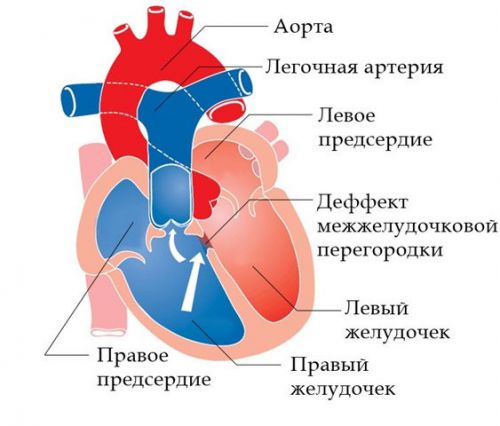
Οι σύγχρονες τεχνικές καθιστούν δυνατή τη θεραπεία τέτοιων ελαττωμάτων, αλλά ένα παιδί με τέτοια διάγνωση εγγράφεται σε καρδιορευματολόγο εφ' όρου ζωής.
Η στένωση είναι μια στένωση ενός αγγείου που εμποδίζει τη ροή του αίματος. Συνοδεύεται από τεταμένο παλμό στις αρτηρίες των χεριών και εξασθενημένο παλμό στα πόδια, μεγάλη διαφοράμεταξύ πίεσης στα χέρια και τα πόδια, αίσθηση καψίματος και θερμότητας στο πρόσωπο, μούδιασμα κάτω άκρα.
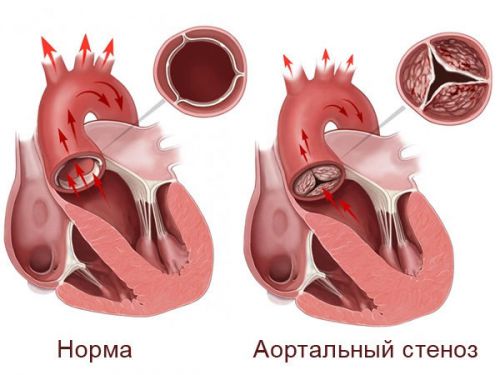
Η επέμβαση περιλαμβάνει την εγκατάσταση μοσχεύματος στην κατεστραμμένη περιοχή. Μετά τα μέτρα που ελήφθησαν, η εργασία της καρδιάς και των αιμοφόρων αγγείων αποκαθίσταται και ο ασθενής ζει για μεγάλο χρονικό διάστημα.
Θεραπευτική αγωγή
Η θεραπεία, η τακτική της, θα εξαρτηθεί από τη σοβαρότητα του ελαττώματος και από τη φάση στην οποία βρίσκεται η ανάπτυξή του. Συνολικά, υπάρχουν τρία από αυτά: έκτακτη ανάγκη, φάση αποζημίωσης και αποζημίωση.
επείγονπροέρχεται από τη γέννηση ενός μωρού, όταν τα όργανα και τα συστήματα ανακινούνται λόγω έλλειψης οξυγόνου και προσπαθούν να προσαρμοστούν σε ακραίες συνθήκες. Τα αγγεία, οι πνεύμονες και οι μύες της καρδιάς λειτουργούν με μέγιστη αποτελεσματικότητα. Εάν το σώμα είναι αδύναμο, ελάττωμα, ελλείψει επείγοντος χειρουργική φροντίδαπου οδηγεί στο θάνατο του βρέφους.
Στάδιο αποζημίωσης. Εάν το σώμα ήταν σε θέση να αντισταθμίσει τις χαμένες ευκαιρίες, τα όργανα και τα συστήματα είναι σε θέση να λειτουργούν λίγο πολύ σταθερά για κάποιο χρονικό διάστημα, μέχρι να εξαντληθούν όλες οι δυνάμεις.
Στάδιο αποζημίωσης. Εμφανίζεται όταν το σώμα δεν είναι πλέον σε θέση να μεταφέρει αυξημένο φορτίο, και τα όργανα των καρδιακών και πνευμονικών ομάδων παύουν να εκτελούν τις λειτουργίες τους στο έπακρο. Αυτό προκαλεί την ανάπτυξη καρδιακής ανεπάρκειας.
Η λειτουργία, κατά κανόνα, πραγματοποιείται στη φάση της αντιστάθμισης, όταν το έργο οργάνων και συστημάτων εγκαθιδρύεται και συμβαίνει σε βάρος των αποθεμάτων τους. Με ορισμένους τύπους ελαττώματος, η επέμβαση ενδείκνυται στο στάδιο της έκτακτης ανάγκης, τις πρώτες ημέρες ή και ώρες μετά τη γέννηση των ψίχουλων, ώστε να μπορέσει να επιβιώσει. Στην τρίτη φάση χειρουργική επέμβασητις περισσότερες φορές είναι άσκοπο.
Μερικές φορές οι γιατροί πρέπει να κάνουν τις λεγόμενες ενδιάμεσες χειρουργικές επεμβάσεις που επιτρέπουν στο παιδί να ζήσει μέχρι τη στιγμή που θα χορτάσει ανακατασκευαστική λειτουργίαμε ελάχιστες συνέπειες. Στη χειρουργική πρακτική, χρησιμοποιούνται συχνά ελάχιστα επεμβατικές τεχνικές, όταν γίνονται μικρές τομές με χρήση ενδοσκοπικού εξοπλισμού και όλοι οι χειρισμοί είναι ορατοί μέσω ενός μηχανήματος υπερήχων. Ακόμη και γενική αναισθησία δεν χρησιμοποιείται πάντα.
Αφού απαλλαγεί από τη μέγγενη, το μωρό χρειάζεται χρόνο για να ξαναχτιστεί για να ζήσει ξανά χωρίς αυτό. Επομένως, το μωρό εγγράφεται σε καρδιολόγο και το επισκέπτεται τακτικά. Σημαντικός ρόλοςπαίζει η ενίσχυση του ανοσοποιητικού, αφού κάθε κρυολόγημα μπορεί να επηρεάσει αρνητικά το καρδιαγγειακό σύστημα και την υγεία γενικότερα.

Μακριές βόλτες καθαρός αέραςείναι απλά απαραίτητα, ειδικά για παιδιά με καρδιακές παθολογίες
Σχετικά με άσκησηστο σχολείο και νηπιαγωγείο, ο βαθμός φόρτισης καθορίζεται από καρδιορευματολόγο. Εάν η απαλλαγή από τα μαθήματα φυσικής αγωγής είναι απαραίτητη, αυτό δεν σημαίνει ότι το παιδί αντενδείκνυται να μετακινηθεί. Σε τέτοιες περιπτώσεις το κάνει φυσικοθεραπείαεπί ειδικό πρόγραμμαστην κλινική.
Τα παιδιά με CHD φαίνεται να μένουν σε εξωτερικούς χώρους για μεγάλο χρονικό διάστημα, αλλά ελλείψει ακραίων θερμοκρασιών: τόσο η ζέστη όσο και το κρύο έχουν κακή επίδραση στα αγγεία που λειτουργούν «για φθορά». Η πρόσληψη αλατιού είναι περιορισμένη. Στη διατροφή, η παρουσία τροφών πλούσιων σε κάλιο είναι υποχρεωτική: αποξηραμένα βερίκοκα, σταφίδες, ψητές πατάτες.
Συμπέρασμα.Οι κακίες είναι διαφορετικές. Μερικοί απαιτούν άμεση χειρουργική θεραπεία, άλλοι βρίσκονται κάτω συνεχής επιτήρησηγιατροί να συγκεκριμένη ηλικία. Σε κάθε περίπτωση, σήμερα η ιατρική, συμπεριλαμβανομένης της καρδιοχειρουργικής, έχει προχωρήσει και κακίες που θεωρούνταν ανίατες και ασύμβατες με τη ζωή πριν από 60 χρόνια χειρουργούνται με επιτυχία και τα παιδιά ζουν πολύ. Επομένως, ακρόαση τρομερή διάγνωση, μην πανικοβάλλεστε. Πρέπει να συντονιστείτε για να καταπολεμήσετε την ασθένεια και να κάνετε τα πάντα για να την νικήσετε.
Τα συγγενή καρδιακά ελαττώματα είναι διάφορες ασθένειες που σχετίζονται με την παρουσία ανατομικής παθολογίας της καρδιάς, των βαλβίδων και των αιμοφόρων αγγείων της, που σχηματίζονται κατά την ανάπτυξη του εμβρύου. Αυτά τα ελαττώματα προκαλούν αλλαγές στη συστηματική και ενδοκαρδιακή κυκλοφορία, υπερφόρτωση της καρδιάς.
Τα συμπτώματα της νόσου οφείλονται στον τύπο του ελαττώματος, πιο συχνά κυάνωση (κυάνωση) ή ωχρότητα του δέρματος, καθυστέρηση φυσική ανάπτυξη, καρδιακά φυσήματα, εκδήλωση καρδιακών και αναπνευστική ανεπάρκεια. Εάν ο γιατρός υποψιαζόταν μια συγγενή καρδιοπάθεια, γίνεται FKG, ECG, EchoCG και ακτινογραφία.
Πολλοί τύποι καρδιακών διαταραχών συνδυάζονται μεταξύ τους ή με άλλες συστηματικές παθολογίες στο σώμα. Η στεφανιαία νόσος είναι πολύ λιγότερο συχνή στους ενήλικες από ότι στους ενήλικες Παιδική ηλικία. Ο εντοπισμός παραβιάσεων μπορεί να συμβεί ακόμη και στην ενήλικη ζωή.
Γιατί σχηματίζονται καρδιακές παθολογίες;
Αρχικά, είναι απαραίτητο να επισημανθούν οι παράγοντες κινδύνου που συμβάλλουν στο σχηματισμό καρδιακών ανωμαλιών:
- ηλικία της μητέρας κάτω των 17 ετών ή άνω των 40 ετών·
- η απειλή διακοπής της εγκυμοσύνης ·
- τοξίκωση του πρώτου τριμήνου.
- ενδοκρινικές παθήσεις σε έγκυο γυναίκα.
- θνησιγένεια στην ιστορία?
- επιβαρυμένη κληρονομικότητα.
Τα αίτια των συγγενών καρδιακών ανωμαλιών μπορεί να είναι τα ακόλουθα: χρωμοσωμικές ανωμαλίες, ο αντίκτυπος των περιβαλλοντικών παραγόντων, γονιδιακές μεταλλάξεις, πολυγονιδιακή πολυπαραγοντική προδιάθεση (κληρονομικότητα).
Κατά την τοποθέτηση των χρωμοσωμάτων, είναι δυνατή η δομική ή ποσοτική τους αλλαγή. Σε αυτή την περίπτωση, υπάρχουν ανωμαλίες διάφορα σώματακαι συστήματα, και στο καρδιαγγειακό σύστημα επίσης. Στην τρισωμία των αυτοσωμάτων αναπτύσσονται κατά κανόνα ελαττώματα στα διαφράγματα της καρδιάς.
Με μεταλλάξεις μεμονωμένων γονιδίων, τα συγγενή καρδιακά ελαττώματα συνήθως συνδέονται με άλλα ελαττώματα άλλων οργάνων. Τότε οι καρδιακές ανωμαλίες αποτελούν μέρος των αυτοσωμικών υπολειπόμενων, αυτοσωμικά επικρατών ή X-συνδεδεμένων συνδρόμων.
Κατά τη διάρκεια της εγκυμοσύνης (έως και τρεις μήνες) τέτοια αρνητικών παραγόντων, όπως ιοντίζουσα ακτινοβολία, ιογενείς ασθένειες, ορισμένα φάρμακα, επαγγελματικοί κίνδυνοι και εθισμούςοι μητέρες συμβάλλουν στην ακατάλληλη τοποθέτηση των οργάνων.
Εάν το έμβρυο στη μήτρα επηρεάζεται από τον ιό της ερυθράς, τότε πιο συχνά το παιδί αναπτύσσει μια τριάδα ανωμαλιών - κώφωση, γλαύκωμα ή καταρράκτη, μια δυσπλασία της καρδιάς.
Επίσης, σύφιλη, έρπης, ανεμοβλογιά, μυκοπλάσμωση, αδενο ιογενείς λοιμώξεις, κυτταρομεγαλία, διαβήτης, ηπατίτιδα ορού, τοξοπλάσμωση, φυματίωση, λιστερίωση κ.λπ.
Οι επιστήμονες ανακάλυψαν ότι η καρδιακή ενδομήτρια ανάπτυξη επηρεάζεται από διάφορα φάρμακα: προγεσταγόνα, αμφεταμίνες, σκευάσματα λιθίου και αντισπασμωδικά.
Διαταραχές του κυκλοφορικού
Λόγω των παραπάνω παραγόντων στην ανάπτυξη του εμβρύου στο έμβρυο, ο φυσικός σχηματισμός των δομών της καρδιάς μπορεί να διαταραχθεί, γεγονός που προκαλεί ατελές κλείσιμο μεταξύ των κοιλιών και των κόλπων, παθολογικός σχηματισμόςβαλβίδες, μη φυσιολογική διάταξη αγγείων κ.λπ.
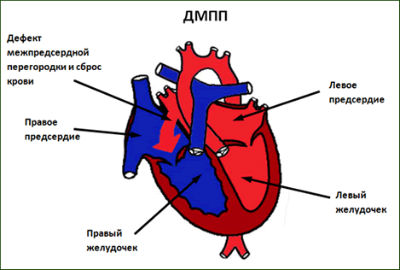
Μετά τη γέννηση, μερικά μωρά δεν κλείνουν το οβάλ παράθυρο και τον αρτηριακό πόρο
Δεδομένου ότι η κυκλοφορία του αίματος στο εσωτερικό της μητέρας διαφέρει από την αιμοδυναμική του νεογνού, τα συμπτώματα εμφανίζονται σχεδόν αμέσως μετά τον τοκετό.
Το πόσο γρήγορα εκδηλώνεται η συγγενής καρδιοπάθεια εξαρτάται από πολλούς παράγοντες, μεταξύ των οποίων ατομικά χαρακτηριστικά σώμα του παιδιού. Σε ορισμένες περιπτώσεις, ο σχηματισμός χονδροειδών κυκλοφορικών διαταραχών, προκαλεί λοίμωξη του αναπνευστικούή κάποια άλλη ασθένεια.
Με καρδιακά ελαττώματα της καρδιάς, μπορεί να εμφανιστεί υπέρταση της πνευμονικής κυκλοφορίας ή υποξαιμία (χαμηλή περιεκτικότητα σε οξυγόνο στο αίμα).
Περίπου τα μισά παιδιά πεθαίνουν χωρίς την κατάλληλη φροντίδα τον πρώτο χρόνο της ζωής τους από εκδηλώσεις καρδιακής ανεπάρκειας. Στα μωρά, μετά από ένα χρόνο, η κατάσταση της υγείας ομαλοποιείται, αλλά αναπτύσσονται επίμονες επιπλοκές. Επομένως, σε ορισμένες περιπτώσεις, η χειρουργική επέμβαση είναι απαραίτητη σε νεαρή ηλικία.
Ταξινόμηση παραβάσεων
Ταξινόμηση των συγγενών καρδιακών ανωμαλιών με βάση τις επιπτώσεις στην πνευμονική ροή αίματος:
- με αυξημένη ροή αίματος: δεν προκαλεί πρώιμη κυάνωση και προκαλεί κυάνωση.
- με αμετάβλητο?
- με εξαντλημένα: χωρίς κυάνωση και με κυάνωση.
- σε συνδυασμό.
Υπάρχει μια άλλη ταξινόμηση ανά ομάδες:
- Λευκό, το οποίο, με τη σειρά του, μπορεί να είναι με εμπλουτισμό ή εξάντληση οποιουδήποτε κύκλου κυκλοφορίας του αίματος και χωρίς σημαντική παραβίαση της κυκλοφορίας του αίματος.
- Μπλε, που έρχονται με εμπλουτισμό ή εξάντληση του μικρού κύκλου.
Σύμφωνα με το ICD ( διεθνή ταξινόμησηασθένειες) οι συγγενείς ανωμαλίες του κυκλοφορικού συστήματος καταλαμβάνουν θέσεις από Q20 έως Q28, είναι οι καρδιακές ανωμαλίες που περιλαμβάνονται στο Q24.
Επιπλοκές
Οι επιπλοκές της ΣΝ είναι συγκοπή (λιποθυμία), καρδιακή ανεπάρκεια, πνευμονική υπέρταση, μειωμένη εγκεφαλική κυκλοφορία, στηθάγχη, βακτηριακή ενδοκαρδίτιδα, παρατεταμένη πνευμονία, έμφραγμα του μυοκαρδίου, σχετική αναιμία και δύσπνοια-κυανωτικά επεισόδια.
Κλινικές εκδηλώσεις (συμπτώματα) ή πώς να αναγνωρίσετε τη νόσο;
Τα παιδιά αρνούνται να θηλάσουν, ανήσυχα, κουράζονται γρήγορα στη διαδικασία του πιπιλίσματος
Τα συμπτώματα των συγγενών καρδιακών ανωμαλιών εξαρτώνται από τον τύπο των διαταραχών, τον χρόνο σχηματισμού της αιμοδυναμικής αντιρρόπησης και τη φύση των κυκλοφορικών διαταραχών.
Σε βρέφη με κυανωτικό τύπο νόσου, παρατηρείται κυάνωση του δέρματος και των βλεννογόνων. Γίνεται πιο έντονο με το κλάμα και το πιπίλισμα. Οι λευκές ανωμαλίες της καρδιάς ανιχνεύονται από την ψυχρότητα των χεριών και των ποδιών, την ωχρότητα του δέρματος.
Εμφανίζουν ταχυκαρδία, εφίδρωση, δύσπνοια, αρρυθμίες, παλμούς και πρήξιμο των αγγείων του λαιμού. Με παρατεταμένη παραβίαση της αιμοδυναμικής, το παιδί υστερεί σε ύψος, βάρος και σωματική ανάπτυξη.
Συνήθως, αμέσως μετά τη γέννηση, ακούγονται καρδιακά φύσημα κατά την ακρόαση.
Διαγνωστικά
Η διάγνωση των συγγενών καρδιακών ανωμαλιών πραγματοποιείται χρησιμοποιώντας ολοκληρωμένη εξέταση. Το πρώτο βήμα είναι η εξέταση του παιδιού και η ακρόαση της καρδιάς. Εάν υπάρχει υποψία για πιθανές ανωμαλίες, στη συνέχεια εκχωρούνται ενόργανες μεθόδουςδιαγνωστικά - φωνοκαρδιογραφία, ηλεκτροκαρδιογράφημα, υπερηχοκαρδιογράφημα, ακτινογραφία στήθος.
Το ΗΚΓ καθιστά δυνατή την αναγνώριση της υπερτροφίας της καρδιάς, της παρουσίας διαταραχών αγωγιμότητας και αρρυθμιών, μετά τη χειραγώγηση γίνεται ευκολότερο να κριθεί η σοβαρότητα των παραβιάσεων. Είναι δυνατή η καθημερινή παρακολούθηση.
Τα δεδομένα της FCG βοηθούν στην ενδελεχή αξιολόγηση της διάρκειας, της φύσης και της θέσης των καρδιακών φυσημάτων και τόνων. Η ακτινογραφία σάς επιτρέπει να προσδιορίσετε το σχήμα, τη θέση και το μέγεθος της καρδιάς, την κατάσταση της πνευμονικής κυκλοφορίας.
Με ηχοκαρδιογράφημα εξετάζονται βαλβίδες, διαφράγματα και κύρια αγγεία, συσταλτικότηταμυοκάρδιο.
Για σύνθετες διαταραχές και πνευμονική υπέρτασηείναι δυνατό να πραγματοποιηθούν και άλλες διαγνωστικές μέθοδοι: αορτο- ή αγγειοκαρδιογραφία, ανίχνευση και καθετηριασμός των καρδιακών κοιλοτήτων, μαγνητική τομογραφία καρδιάς, καρδιογραφία.
Θεραπευτική αγωγή
Σχετικό άρθρο:
Ένα σοβαρό πρόβλημα στην καρδιολογία σε παιδιά κάτω του ενός έτους είναι χειρουργική θεραπείασυγγενείς καρδιακές ανωμαλίες. Εάν το παιδί δεν έχει συμπτώματα καρδιακής ανεπάρκειας και η κυάνωση είναι μέτρια, τότε η επέμβαση μπορεί να αναβληθεί για περισσότερο καθυστερημένη προθεσμία. Τα μωρά πρέπει να βρίσκονται συνεχώς υπό την επίβλεψη καρδιοχειρουργού ή καρδιολόγου.
Η μέθοδος θεραπείας επιλέγεται ανάλογα με τη σοβαρότητα και τον τύπο της ΣΝ. Σε περίπτωση ανωμαλιών των διαφραγμάτων της καρδιάς, είναι συρραμμένα ή πλαστικά, είναι δυνατή η ακτινογραφία ενδαγγειακή απόφραξη του ελαττώματος.
Σε περίπτωση σοβαρής υποξαιμίας, για προσωρινή βελτίωση της κατάστασης των παιδιών, γίνονται πρώτα διασυστημικές αναστομώσεις. Ως αποτέλεσμα, μειώνεται ο κίνδυνος επιπλοκών, αυξάνεται η οξυγόνωση του αίματος. Εκτελείται μια ριζική επέμβαση όταν υπάρχουν ευνοϊκές συνθήκες.
Με αορτικές ανωμαλίες, εκτομή της αορτής, πλαστική στένωση. Όταν ο αορτικός πόρος ανοίγεται, απολινώνεται.
Η θεραπεία σύνθετων καρδιακών ανωμαλιών, που δεν μπορούν να εξαλειφθούν πλήρως, συνίσταται στην αιμοδυναμική διόρθωση. Σε ορισμένες περιπτώσεις, το μόνο πιθανή μέθοδοςΗ θεραπεία για τη συγγενή καρδιοπάθεια είναι η μεταμόσχευση καρδιάς.
Η ιατρική θεραπεία περιλαμβάνει μόνο συμπτωματική θεραπείααρρυθμίες, οξεία αριστερή κοιλιακή ή χρόνια καρδιακή ανεπάρκεια, δύσπνοια-κυανωτικά επεισόδια, ισχαιμία του μυοκαρδίου.
Εκτός από τη θεραπεία, το παιδί χρειάζεται ιδιαίτερη προσοχήγονείς: σωστή διατροφή, πρόληψη ιογενών ασθενειών κ.λπ.
Η πρόγνωση για έγκαιρη διάγνωση και η δυνατότητα θεραπείας είναι σχετικά ευνοϊκή. Εάν είναι αδύνατο να πραγματοποιηθεί η λειτουργία - δυσμενής.
Είναι δυνατό να αποκτήσετε αναπηρία μετά ριζική λειτουργίακατά την περίοδο αποκατάστασης και με συμπτώματα καρδιακής ανεπάρκειας σταδίου ΙΙ Β ή περισσότερο.
Πρόληψη
Η πρόληψη της ΣΝ περιλαμβάνει προσεκτικό σχεδιασμό της εγκυμοσύνης, προγεννητική διάγνωση, αποκλεισμό των επιπτώσεων ανεπιθύμητων παραγόντων.
Οι γυναίκες με καρδιακές ανωμαλίες χρειάζονται προσεκτική προσοχή κατά τη διάρκεια της εγκυμοσύνης από τους γιατρούς και πρόσθετες επισκέψεις και εξετάσεις.
Αιτίες συγγενών καρδιακών ελαττωμάτων

Υπάρχουν πολλά ποικίλοι λόγοιεμφάνιση συγγενούς καρδιακής νόσου (CHD).
Όλα αυτά σε συνδυασμό επηρεάζουν το σώμα μιας εγκύου γυναίκας, διαταράσσοντας τις διαδικασίες σχηματισμού οργάνων και συστημάτων του εμβρύου. Οι εποχικές διακυμάνσεις στην εμφάνιση ΣΝ συνδέονται κυρίως με ιογενείς επιδημίες. Συγκεκριμένα, η τερατογόνος (δηλαδή πρόκληση δυσπλασιών) επίδραση του ιού της ερυθράς στο έμβρυο έχει αποδειχθεί με ακρίβεια, λοίμωξη από κυτταρομεγαλοϊό, ανεμοβλογιά. Υπάρχουν δεδομένα της ίδιας φύσης για τους ιούς της γρίπης, ειδικά εάν η νόσος εμφανιστεί τους πρώτους τρεις μήνες της εγκυμοσύνης. Φυσικά, η παρουσία μόνο ενός ιογενούς παράγοντα για την ανάπτυξη ΣΝ είναι αμφίβολη. Ωστόσο, ο συνδυασμός πολλών τερατογόνων παραγόντων αυξάνει τον κίνδυνο ΣΝ. Ένας ιικός παράγοντας μπορεί να γίνει μόνο ένας μηχανισμός ενεργοποίησης στην εφαρμογή γενετικών μηχανισμών. Ένας ορισμένος ρόλος στο σχηματισμό της CHD αποδίδεται στη χρήση αλκοόλ κατά τη διάρκεια της εγκυμοσύνης και μιλαμεόχι μόνο για το ισχυρό αλκοόλ, αλλά και για κοκτέιλ χαμηλής περιεκτικότητας σε αλκοόλ, τονωτικά κλπ. Στις γυναίκες που καταναλώνουν αλκοολούχα ποτά, τα παιδιά με ΣΝ γεννιούνται στο 50% των περιπτώσεων. Μεγάλος ρόλος κατά τη διάρκεια της εγκυμοσύνης δίνεται στη γενική σωματική υγεία της γυναίκας. Σε γυναίκες που υποφέρουν συστηματικά νοσήματα(για παράδειγμα, συστηματικός ερυθηματώδης λύκος), Διαβήτηςπερισσότερα παιδιά γεννιούνται με συγγενή καρδιοπάθεια.
συγγενείς καρδιακές ανωμαλίες
Τα συγγενή καρδιακά ελαττώματα (CHD) είναι ελαττώματα στην ανάπτυξη αυτού του οργάνου που υπάρχουν κατά τη γέννηση. Ο λόγος είναι κακή ανάπτυξηκαρδιά ή αιμοφόρα αγγεία κοντά στην καρδιά ακόμη και πριν γεννηθεί το μωρό.

Η συχνότητα αυτής της παθολογίας είναι 8 ανά 1000 παιδιά. Αυτό είναι σχεδόν το 1% των νεογέννητων μωρών.
Παρά το γεγονός ότι τα καρδιακά ελαττώματα είναι η κύρια αιτία θανάτου στη δομή όλων των ανωμαλιών, με την αύξηση της προόδου στη θεραπεία αυτής της παθολογίας, οι πιθανότητες επιβίωσης στα παιδιά έχουν αυξηθεί.
Αιτίες συγγενών δυσπλασιών
Η αιτία των συγγενών καρδιακών ανωμαλιών είναι δύσκολο να προσδιοριστεί. Οι ειδικοί πιστεύουν ότι στο 90% των περιπτώσεων, οι ελλείψεις σχηματίζονται υπό την επίδραση της συνδυασμένης επίδρασης της γενετικής προδιάθεσης (ενδογενής παράγοντας) και των παραγόντων περιβάλλον(εξωγενής). Στο 2% των περιπτώσεων, μόνο περιβαλλοντικοί παράγοντες έχουν σημασία.
Οι ενδογενείς παράγοντες περιλαμβάνουν μεταλλάξεις, ασθένειες των γονέων, αλλαγές στο επίπεδο των γαμετών, πολύ νέοι και παλιά εποχήγονείς.
Ο πιο ισχυρός ενδογενής (εσωτερικός) παράγοντας είναι οι μεταλλάξεις που έχουν προκύψει διαφορετικές περιόδουςζωή των γονέων του αγέννητου παιδιού σε επίπεδο γεννητικών κυττάρων (γαμήτες) υπό την επίδραση διάφορους παράγοντες. Οι μεταλλάξεις ευθύνονται για περίπου το 10% των καρδιακών ελαττωμάτων.
Από αυτά, το μερίδιο των χρωμοσωμικών μεταλλάξεων - 5-6%, σπάνια γονιδιακά ελαττώματα - 3-5%. Τα πιο συνηθισμένα από αυτά είναι το σύνδρομο Down, το οποίο στο 90% των περιπτώσεων συνοδεύεται από κολπικό διαφραγματικό ελάττωμα και το λεγόμενο βελοκαρδιοπροσωπικό σύνδρομο. Συγγενείς καρδιακές ανωμαλίες μπορεί να εμφανιστούν με μια χρωμοσωμική παθολογία όπως το σύνδρομο Down. 25% κορίτσια από την άλλη χρωμοσωμική ανωμαλία, λεγόμενο σύνδρομο Shereshevsky-Turner, έχουν ένα ελάττωμα της κολπικής μεμβράνης. Στην περίπτωση της τρισωμίας 18 ή 13, τα παιδιά συχνά πεθαίνουν από συγγενή καρδιοπάθεια, συγκεκριμένα, κοιλιακό διαφραγματικό ελάττωμα και ανοιχτός αρτηριακός πόρος.
Με την ευκαιρία, ένα άλλο κοινό αγγειακή νόσο, που παρατηρείται συχνότερα σε παιδιά ηλικίας άνω των 4 ετών είναι αιμορραγική αγγειίτιδα. μια ασθένεια κατά την οποία τα τοιχώματα των μικρών τριχοειδών αγγείων φλεγμονώνονται.
Μια σειρά από ασθένειες με γονιδιακές ανωμαλίες μπορεί να συνοδεύονται από ανωμαλίες της καρδιάς. Αυτά είναι το σύνδρομο Marfan, το σύνδρομο Smith-Lemle-Opitts, το σύνδρομο Holt-Oram, η βλεννοπολυσακχαρίδωση. Το 80% των παιδιών με σύνδρομο Noonan και σύνδρομο Williams γεννιούνται με συγγενή καρδιοπάθεια. Στο 50% των περιπτώσεων πρόκειται για στένωση της πνευμονικής αρτηρίας. Αλλα γενετικά σύνδρομααυτό είναι το σύνδρομο Goldenhar, συσχέτιση VACTERL (τραχεία, οισοφάγος, ανωμαλίες σπονδυλικής στήλης, ορθού και πρωκτού, νεφρών, άκρων). Τα περισσότερα από αυτά τα σύνδρομα διαγιγνώσκονται σε εξειδικευμένα γενετικά κέντρα με χρήση μοριακών διαγνωστικών μεθόδων.
Ορισμένα CHD έχουν αυτοσωμικό κυρίαρχο (κάθετο) πρότυπο μετάδοσης. Αυτό σημαίνει ότι σε περίπτωση συγγενούς καρδιακής ανωμαλίας σε έναν από τους γονείς, το 50% των παιδιών, ανεξαρτήτως φύλου, θα γεννηθούν με καρδιακές ανωμαλίες. Με την παρουσία επιβαρυμένης κληρονομικότητας, η γέννηση ενός παιδιού είναι πιο πιθανή σε οικογένειες όπου είχαν στενούς συγγενείς παρόμοιες ελλείψεις. Εάν ο ίδιος ο ένας από τους γονείς έπασχε από συγγενή καρδιοπάθεια, ο κίνδυνος απόκτησης παιδιού παρόμοια παθολογίαείναι 10%. Εάν η οικογένεια έχει ήδη ένα παιδί με συγγενή ανωμαλία, όλοι κινδυνεύουν να έχουν κάποιο ελάττωμα επόμενο παιδίαυξάνεται κατά 4%. Εάν το παιδί έχει διαγνωστεί με χρωμοσωμικό ή άλλο γενετική ανωμαλία, η γενετική συμβουλευτική μπορεί να βοηθήσει στην προγεννητική διάγνωση και να καθορίσει τον κίνδυνο καρδιακών ελαττωμάτων στα μελλοντικά παιδιά
Προς την εσωτερικούς παράγοντεςπεριλαμβάνει επίσης χρόνιες παθήσεις της μητέρας. Το πρώτο είναι ο διαβήτης. προκαλώντας τη λεγόμενη διαβητική εμβρυοπάθεια με ΣΝ, φαινυλκετονουρία, επιληψία, ερυθηματώδη λύκο και υποβιταμίνωση με φολικό οξύ. Σε γυναίκες με μη αντιρροπούμενο διαβήτη, οι πιθανότητες να γεννήσουν παιδί με συγγενή καρδιοπάθεια αυξάνονται σημαντικά. Πιστεύεται ότι το 3-6% των εγκύων γυναικών με σακχαρώδη διαβήτη γεννούν συχνότερα παιδιά με μεταφορά των μεγάλων αγγείων. Αυτό αυξημένος κίνδυνοςισχύει για τον διαβήτη τύπου 1 και τύπου 2, αλλά δεν καλύπτει τον διαβήτη κύησης, ο οποίος είναι μια προσωρινή κατάσταση που υποχωρεί μετά τη γέννηση του μωρού.
Οι εξωτερικοί (εξωγενείς) παράγοντες περιλαμβάνουν: φυσικούς, χημικούς και βιολογικούς. Τα πιο σημαντικά για την εμφάνιση ΣΝ σε ένα παιδί είναι τα χημικά και τα βιολογικά.
Η ομάδα των χημικών παραγόντων περιλαμβάνει ιατρικά σκευάσματαπου αυξάνουν τον κίνδυνο απόκτησης παιδιού με συγγενή καρδιοπάθεια. Πρόκειται για σκευάσματα λιθίου, ορισμένα αντισπασμωδικά, ορμονικά φάρμακα και φάρμακα που διαταράσσουν την απορρόφηση του φολικού οξέος. Οι γυναίκες που λαμβάνουν ένα αντιφλεγμονώδες φάρμακο όπως η ιβουπροφαίνη έχουν διπλάσιες πιθανότητες να αποκτήσουν μωρό με συγγενή καρδιοπάθεια. Η παρακεταμόλη είναι μια ασφαλέστερη εναλλακτική λύση σε αυτή την περίπτωση, αν και το ιδανικό είναι να αποφύγετε τη λήψη οποιουδήποτε φαρμάκου κατά τη διάρκεια της εγκυμοσύνης, ειδικά τους τρεις μήνες πριν τη σύλληψη και κατά το πρώτο τρίμηνο της εγκυμοσύνης. Εάν είναι αδύνατο να μην πάρετε το φάρμακο, θα πρέπει να συντονίσετε το φάρμακο με έναν έμπειρο γιατρό τον οποίο εμπιστεύεστε.
Αυτή η ομάδα περιλαμβάνει επίσης τερατογόνα όπως το αλκοόλ, το κάπνισμα και τα ναρκωτικά. Παιδιά που γεννήθηκαν με έμβρυο αλκοολικό σύνδρομοέχουν συχνά καρδιακά προβλήματα. Τυπικά, αυτό είναι ένα ελάττωμα του κολπικού διαφράγματος. Σύμφωνα με έρευνα γυναίκες καπνιστές 60% περισσότερες πιθανότητες να γεννήσουν παιδιά με ανώμαλη δομή της καρδιάς και των αιμοφόρων αγγείων. Το ίδιο αποτέλεσμα έχει καπνός απο δεύτερο χέρι, αφού ένα τρίτο βλαβερές ουσίεςενώ εκλύεται στο περιβάλλον. Σε σχέση ναρκωτικών ουσιώνΗ κοκαΐνη έχει το ίδιο αποτέλεσμα.
Προς την χημικούς παράγοντεςπεριλαμβάνουν επίσης οργανικούς διαλύτες, οι οποίοι αυξάνουν τον κίνδυνο απόκτησης παιδιού με ελάττωμα στην καρδιά και τα αιμοφόρα αγγεία τρεις φορές.
Από βιολογικούς παράγοντεςοι ιογενείς λοιμώξεις είναι επικίνδυνες. Εάν μια γυναίκα προσβληθεί από ερυθρά κατά τη διάρκεια της εγκυμοσύνης (τις πρώτες 8-10 εβδομάδες), ο κίνδυνος ανάπτυξης συγγενούς καρδιοπάθειας αυξάνεται στο 35%. Όλες οι γυναίκες αναπαραγωγική ηλικίαπρέπει να εμβολιάζονται κατά της ερυθράς, μετά την οποία αποφεύγουν την εγκυμοσύνη για 1 μήνα μετά τον εμβολιασμό. Οι γυναίκες που είχαν γρίπη στο πρώτο τρίμηνο της εγκυμοσύνης έχουν διπλάσιες πιθανότητες να γεννήσουν μωρά με ελαττώματα στην καρδιά και τα αιμοφόρα αγγεία.
Οι περισσότερες UPU δεν μπορούν να αποτραπούν. Αλλά με δίαιτα και σωστή θεραπεία χρόνιες ασθένειες, έγκαιρη θεραπεία ενδομήτριες λοιμώξεις(ερυθρά, τοξοπλάσμωση), μόλυνση από τον ιό HIV στη μητέρα, αυτά τα προβλήματα μπορούν να αποφευχθούν. Για να γεννήσει ένα υγιές παιδί, μια γυναίκα πρέπει να σταματήσει να χρησιμοποιεί ουσίες όπως το αλκοόλ, το κάπνισμα και τη χρήση επικίνδυνων φάρμακατρεις μήνες πριν τη σύλληψη.
Ο όρος «συγγενής καρδιοπάθεια» εννοείται ότι σημαίνει μια διαταραχή που έχει εμφανιστεί στη μήτρα ή ανατομική δομήκαρδιά, ή εξερχόμενα / εισερχόμενα σε αυτήν αγγεία, ή βαλβίδες που βρίσκονται μεταξύ των κύριων καρδιακών κοιλοτήτων. Μπορεί να υπάρχει συνδυασμός διαφόρων ελαττωμάτων μεταξύ τους ή με ανωμαλίες στην ανάπτυξη των εσωτερικών οργάνων.
Υπάρχουν περισσότεροι από 100 τύποι συγγενών καρδιακών ανωμαλιών (CHD). Μερικά από αυτά αυξάνουν την ποσότητα του αίματος που πηγαίνει στους πνεύμονες, άλλα τη μειώνουν και άλλα δεν επηρεάζουν αυτόν τον δείκτη. Επιπλέον, κάθε ελάττωμα μπορεί να έχει το δικό του βαθμό βαρύτητας και αυτό επηρεάζει την πορεία της νόσου. Επομένως, ορισμένες ανωμαλίες της καρδιάς και των αιμοφόρων αγγείων είναι ορατές από τη γέννηση και απαιτούν επείγουσα σωτήρια επέμβαση, άλλες δεν είναι τόσο οξείες και αντιμετωπίζονται με φαρμακευτική αγωγή (τουλάχιστον για λίγο). Σε ορισμένες περιπτώσεις, τα καρδιακά ελαττώματα εμφανίζονται ξαφνικά και όχι τον πρώτο χρόνο της ζωής.
Τα συμπτώματα των καρδιακών ελαττωμάτων κυμαίνονται από ήπια έως απειλητική για τη ζωή. Αυτό είναι συνήθως γρήγορη αναπνοή, απόκτηση μιας γαλαζωπής απόχρωσης στο δέρμα, κακή αύξηση βάρους και κόπωση κατά το πιπίλισμα. Για καρδιακά ελαττώματα, ο πόνος στο στήθος δεν είναι τυπικός.
Κάποια ανατομία και φυσιολογία
Αυτές οι πληροφορίες θα είναι χρήσιμες σε όσους θέλουν να καταλάβουν γιατί ένα συγκεκριμένο ελάττωμα είναι πιο επικίνδυνο και γιατί έχει τέτοια συμπτώματα.
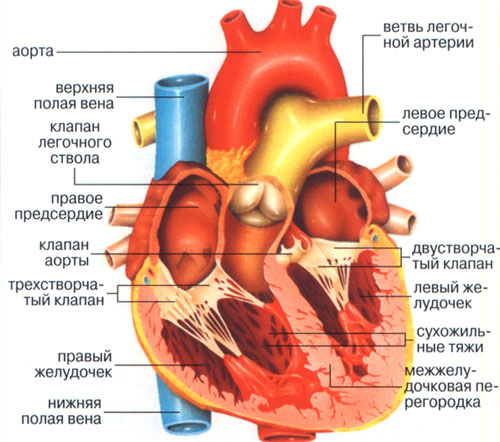
Η καρδιά είναι ένα όργανο που λειτουργεί ως αντλία. Είναι χτισμένο από τέσσερις θαλάμους - δύο κόλπους και δύο κοιλίες. Είναι όλα κατασκευασμένα από τρία στρώματα. Εσωτερικό - ενδοκάρδιο - πραγματοποιεί χωρίσματα μεταξύ των καρδιακών θαλάμων:
- Μεταξύ του κόλπου και της κοιλίας, μοιάζουν με βαλβίδες. Ανοίγουν υπό την πίεση του αίματος που εισέρχεται στον κόλπο για να το περάσει στην κοιλία. Αφού το αίμα ρέει στην κοιλία, τα φυλλάδια της βαλβίδας πρέπει να κλείσουν και να εμποδίσουν το αίμα να ρέει πίσω στον κόλπο. Μεταξύ των αριστερών θαλάμων της καρδιάς βρίσκεται ο δίπτυχος μιτροειδής βαλβίδα, μεταξύ των σωστών - μια βαλβίδα που αποτελείται από τρία πέταλα, η οποία ονομάζεται "τριγλώχινα".
- Οι δύο κοιλίες χωρίζονται από το μεσοκοιλιακό διάφραγμα, μια μάλλον πυκνή δομή πάχους 7,5-11 mm, στη μέση της οποίας βρίσκεται μυϊκός ιστός.
- Οι δύο κόλποι χωρίζονται από ένα μεσοκολπικό διάφραγμα. Είναι πιο λεπτό από το μεσοκοιλιακό, αλλά, όπως και το τελευταίο, δεν πρέπει να έχει τρύπες.
Η αορτή αναδύεται από την αριστερή κοιλία - το μεγαλύτερο αγγείο με διάμετρο 25-30 mm. Η αορτή, διακλαδούμενη σε πολλούς κλάδους μικρότερης διαμέτρου, που εκτείνεται από αυτήν σταδιακά, καθώς εμφανίζονται εσωτερικά όργανα στο πέρασμά της, μεταφέρει οξυγονωμένο αίμα σε αυτές. Τα τελευταία του κλαδιά είναι λαγόνιες αρτηρίες. Τρέφονται πυελικά όργανα, και επίσης δώστε κλαδιά που πάνε στα πόδια.
«Ξοδευμένο», φτωχό σε οξυγόνο, αλλά με άφθονο διοξείδιο του άνθρακα, το αίμα φεύγει από όλα τα εσωτερικά όργανα μέσω των φλεβιδίων που ρέουν στις φλέβες. Τα τελευταία συγχωνεύονται σταδιακά επίσης:
- από τα κάτω άκρα, η λεκάνη, η κοιλιά συλλέγονται στην κάτω κοίλη φλέβα (κοίλη φλέβα).
- από τα χέρια, το κεφάλι, το λαιμό και τους πνεύμονες με τους βρόγχους - στην άνω κοίλη φλέβα.
Και η κοίλη φλέβα από πάνω και κάτω ρέουν στον δεξιό κόλπο. Ολόκληρος κύκλοςτο αίμα κάνει σε 23-37 δευτερόλεπτα.
Αυτός είναι ένας μεγάλος κύκλος κυκλοφορίας του αίματος. Στις αρτηρίες του, η πίεση είναι μεγαλύτερη από ότι στα ίδια αγγεία του μικρού κύκλου.
Ο μικρός, πνευμονικός κύκλος της κυκλοφορίας του αίματος χρησιμεύει για να διασφαλίσει ότι όλο το αρτηριακό αίμα του μεγάλου κύκλου μπορεί να οξυγονωθεί - κορεσθεί με οξυγόνο.
Προέρχεται από τη δεξιά κοιλία, η οποία σπρώχνει το αίμα στον πνευμονικό κορμό, ο οποίος σύντομα διακλαδίζεται προς τα δεξιά. δεξιός πνεύμονας) και αριστερά (μεταβαίνει στο αριστερός πνεύμονας) πνευμονική αρτηρία. διακλαδίζοντας σε όλο και μικρότερα κλαδιά, αρτηριακά αγγείαφτάνουν στις κυψελίδες των πνευμόνων. Εκεί εκπέμπουν διοξείδιο του άνθρακα, το οποίο εκπνέει ένας άνθρωπος.
Το οξυγόνο δεν εισέρχεται στο αρτηριακό, αλλά στο φλεβικό αίμα του μικρού κύκλου. Οι φλέβες με το φλεβικό αίμα συγχωνεύονται, σχηματίζοντας φλέβες και οι τελευταίες, σε ποσότητα 4 τεμαχίων, ρέουν στον αριστερό κόλπο. Το αίμα περιγράφει μια τέτοια διαδρομή (κύκλο) σε 4-5 δευτερόλεπτα.
Πλακουντική κυκλοφορία
Ενώ το έμβρυο αναπτύσσεται στη μήτρα, οι πνεύμονές του δεν χρησιμοποιούνται, καθώς δεν υπάρχει σύνδεση μεταξύ του μωρού και του περιβάλλοντος αέρα. Αλλά το οξυγόνο εξακολουθεί να παρέχεται στο παιδί και αυτό συμβαίνει με τη βοήθεια της πλακουντιακής κυκλοφορίας. Μοιάζει με αυτό:
- Το οξυγονωμένο μητρικό αίμα εισέρχεται ενδοπλακουντιακά.
- από τον πλακούντα, πηγαίνει κατά μήκος της ομφαλικής φλέβας, η οποία χωρίζεται σε 2 μέρη:
- κάποιος πηγαίνει στην κάτω κοίλη φλέβα και αναμειγνύεται με το αίμα του κάτω μισού του σώματος, το οποίο έχει ήδη μείνει χωρίς οξυγόνο.
- το δεύτερο πηγαίνει στο πυλαία φλέβα, τρέφει ένα σημαντικό όργανο - το συκώτι, και στη συνέχεια αναμιγνύεται με το αίμα της κάτω κοίλης φλέβας.
- Έτσι, το φλεβικό-αρτηριακό αίμα ρέει κατά μήκος της κάτω κοίλης φλέβας.
- επί άνω φλέβαΤο kava ρέει μη οξυγονωμένο αίμα.
- Από τις δύο κοίλες φλέβες, το αίμα, όπως σε ένα άτομο μετά τη γέννηση, εισέρχεται στον δεξιό κόλπο. Όμως, σε αντίθεση με την εξωμήτρια κυκλοφορία, ο δεξιός και ο αριστερός κόλπος επικοινωνούν μεταξύ τους μέσω του ωοειδούς παραθύρου.
- στο έμβρυο, το οβάλ άνοιγμα είναι ευρύ: σχεδόν όλο το αίμα από τον δεξιό κόλπο εισέρχεται στον αριστερό και στη συνέχεια στην αριστερή κοιλία.
- από την αριστερή κοιλία, το αίμα εισέρχεται στην αορτή.
- μικρό μέρος έρχεται αίμααπό τον δεξιό κόλπο στη δεξιά κοιλία.
- το αίμα ρέει από τη δεξιά κοιλία πνευμονικός κορμός;
- Εφόσον οι πνεύμονες έχουν καταρρεύσει, η πίεση στις αρτηρίες που αποτελούν τον πνευμονικό κορμό είναι υψηλότερη, επομένως το αίμα πρέπει να χυθεί στην αορτή, όπου η πίεση είναι ακόμα χαμηλότερη. Αυτό συμβαίνει μέσω ενός ειδικού αγγείου - του βοτάνου πόρου, ο οποίος, μετά τη γέννηση, πρέπει να είναι κατάφυτος. Ρέει στην αορτή αφού οι αρτηρίες φύγουν από αυτήν προς το κεφάλι και άνω άκρα(δηλαδή οι τελευταίοι λαμβάνουν περισσότερο οξυγονωμένο αίμα).
- Το 60% της ροής του αίματος ενός μεγάλου κύκλου περνά από 2 ομφαλικές αρτηρίες (πηγαίνουν και στις δύο πλευρές του ομφαλική φλέβα) στον πλακούντα.
- Το 40% του αίματος από τον μεγάλο κύκλο πηγαίνει στα όργανα του κάτω μέρους του σώματος.
Λόγω των ιδιαιτεροτήτων της δομής του κύκλου του πλακούντα, η σχηματισμένη συγγενής καρδιοπάθεια δεν οδηγεί σε σημαντική επιδείνωση της κατάστασης του παιδιού στη μήτρα.
Οι αλλαγές στο καρδιαγγειακό σύστημα είναι φυσιολογικές μετά τη γέννηση
Όταν γεννιέται ένα παιδί, το ωοειδές τρήμα, η επικοινωνία μεταξύ των κόλπων, θα πρέπει να κλείσει μέσα στον πρώτο χρόνο. Αυτό συμβαίνει επειδή όταν οι πνεύμονες διαστέλλονται με αέρα, η ροή του αίματος στους πνεύμονες αυξάνεται. Ως αποτέλεσμα, η πίεση στον αριστερό κόλπο αυξάνεται, και αυτό το «τράβηγμα» οδηγεί σε κλείσιμο οβάλ παράθυρο. Δεν μεγαλώνει αμέσως: όσο περισσότερο το παιδί ουρλιάζει, κλαίει, δουλεύει στο πιπίλισμα (για παράδειγμα, όταν νευρολογικά προβλήματαή δυσπλασίες όπως λαγόχειλο), το μεγαλύτερο σε αυτό το μέρος δεν σχηματίζει μια ισχυρή συνδετικού ιστού- «παραθυρόφυλλο».
Η κατάσταση είναι πιο περίπλοκη όσον αφορά τον βοτάλιο πόρο. Θα πρέπει να κλείσει την πρώτη μέρα μετά τη γέννηση, αλλά αν παραμείνει η πνευμονική αρτηρία υψηλή πίεση του αίματος, παραμένει ανοιχτό. Αυτό διευκολύνεται από την υποξία που προκαλείται κατά τον τοκετό, η οποία οδηγεί σε σπασμό των πνευμονικών αγγείων.
Τις πρώτες 5-7 ημέρες, η πίεση στην πνευμονική αρτηρία μειώνεται κατά τη σύσπαση της καρδιάς και θα πρέπει να επανέλθει στο φυσιολογικό μέσα σε 2 εβδομάδες μετά τη γέννηση. Περαιτέρω, συνεχίζει να μειώνεται, επειδή τα πνευμονικά αγγεία υφίστανται αλλαγές: τα παχύρρευστα μυϊκό στρώμα, οι μικρές πνευμονικές αρτηρίες εξαφανίζονται, ορισμένα από τα αγγεία ισιώνουν (προηγουμένως ήταν ελικοειδή). Επιπλέον, οι κυψελίδες επεκτείνονται στους πνεύμονες - τις κύριες περιοχές στις οποίες ανταλλάσσεται οξυγόνο μεταξύ του αέρα που έχει εισέλθει στους πνεύμονες και του αίματος.
Η συχνότητα εμφάνισης συγγενών καρδιακών ελαττωμάτων
Οι συγγενείς καρδιοπάθειες στα νεογνά εμφανίζονται σε ποσοστό 0,8-1,2%. Το 2013 καταγράφηκε σε 34,3 εκατομμύρια άτομα παγκοσμίως. Αντιπροσωπεύει το 10 έως 30% όλων των συγγενών δυσπλασιών και κατατάσσεται στη δεύτερη θέση μετά τις δυσπλασίες του νευρικού συστήματος.
Ανάλογα με τη φύση της διάγνωσης, συγγενείς καρδιακές ανωμαλίες μπορούν να ανιχνευθούν σε 4-75 περιπτώσεις ανά 1000 γεννήσεις ζώντων. Στο 0,6-1,9% προχωρούν μέτρια και σοβαρά. Είναι τα συγγενή καρδιακά ελαττώματα που είναι η κύρια αιτία θανάτου των παιδιών από δυσπλασίες. Το 2013, για παράδειγμα, υπήρχαν 323 χιλιάδες θάνατοι παγκοσμίως και το 1990 - 366 χιλιάδες. Και αν ένα παιδί με συγγενές ελάττωμα έζησε μέχρι τα 15, τότε δεν είναι απαραίτητο να το «ξεπεράσει» και ο κίνδυνος σοβαρές επιπλοκέςτώρα χαμηλωμένο.
Τα πιο κοινά καρδιακά ελαττώματα είναι:
- ελάττωμα του κοιλιακού διαφράγματος (1/5 όλων των συγγενών ανωμαλιών).
- ελαττώματα του κολπικού διαφράγματος (10-15% σε ολόκληρη τη δομή).
- ανοικτός βοτάλιος πόρος (10-15% σε ολόκληρη τη δομή).
- αρθρώσεις της αορτής?
- Στένωση αορτής;
- στένωση της πνευμονικής αρτηρίας?
- μεταφορά των μεγάλων σκαφών.
Υπάρχουν κακίες που είναι πιο συχνές στα αγόρια, υπάρχουν πιο χαρακτηριστικές για τα κορίτσια, αλλά υπάρχουν και εκείνες που η συχνότητά τους είναι περίπου ίδια και στα δύο φύλα. Έτσι, σε αρσενικά βρέφη, στένωση, άρθρωση της αορτής, μετάθεση των κύριων αγγείων, γενική αρτηριακός κορμός, τετραλογία Fallot, στένωση πνευμονικής αρτηρίας. Στα κορίτσια ανιχνεύεται ανοιχτός αρτηριακός πόρος, ελαττώματα του μεσοκοιλιακού και μεσοκολπικού διαφράγματος, η τριάδα Fallot. Οι πληροφορίες για το πεδίο του αναπτυσσόμενου εμβρύου αυξάνουν την πιθανότητα έγκαιρη διάγνωσηχαρακτηριστικές κακίες.
Οι μεγαλύτερες ανησυχίες όσον αφορά την πιθανή παρουσία τέτοιων ελαττωμάτων είναι σε πρόωρα μωρά και σε εκείνα που γεννήθηκαν με βάρος λιγότερο από 3 κιλά. Αυτά τα νεογνά είναι που απαιτούν την ταχεία εφαρμογή όλων των διαγνωστικών μέτρων προκειμένου να εντοπιστούν πιθανές κακίεςανάπτυξη όσο το δυνατόν νωρίτερα.
Γιατί μπορεί να αναπτυχθεί ένα γενετικό ελάττωμα στην καρδιά;
Συχνά, η αιτία της καρδιακής νόσου στα νεογνά δεν μπορεί να εντοπιστεί. Σε ορισμένες περιπτώσεις, αυτό μπορεί να είναι ατομικούς λόγουςή ένας συνδυασμός αυτών (τις περισσότερες φορές ένας συνδυασμός γενετικών παραγόντων και διαφόρων εξωτερικών επιρροών):
Γενετικοί παράγοντες
Μπορεί να είναι:
- χρωμοσωμικές διαταραχές (στο 5% των περιπτώσεων): τρισωμία στα χρωμοσώματα 21, 13 και 18.
- γονιδιακές μεταλλάξεις (στο 2% των περιπτώσεων): στα γονίδια TBX5, NKX2-5, TBX1, MYH6, GATA
Τις περισσότερες φορές, αυτές οι μεταλλάξεις είναι σποραδικές, συμβαίνουν τυχαία και δεν μπορούν να προβλεφθούν πριν από την εγκυμοσύνη. Το γεγονός ότι ένα παιδί μπορεί να γεννηθεί με συγγενή καρδιοπάθεια μπορεί να θεωρηθεί όταν υπάρχουν (υπήρχαν) άτομα στην οικογένεια που πάσχουν από συγγενή καρδιακά ελαττώματα, σύνδρομο Down, Turner, Marfan, DiGeorge, Holt-Oram, Kartagener, Noonan και άλλοι. . Θα πρέπει επίσης να υποπτευόμαστε καρδιακές παθήσεις εάν εντοπιστεί παρόμοιο σύνδρομο στο έμβρυο.
μεταδοτικές ασθένειες
που υποφέρει από μια έγκυο γυναίκα, ειδικά εάν συνέβη στην αρχή της εγκυμοσύνης. Το πιο επικίνδυνο για την αναπτυσσόμενη καρδιά του εμβρύου: ερυθρά, ιοί της ομάδας ARVI (ειδικά γρίπη και λοίμωξη από αδενοϊό), ερπητική ομάδα (ειδικά ανεμοβλογιά και απλός έρπης), ιογενής ηπατίτιδα, κυτταρομεγαλία, σύφιλη, φυματίωση, λιστερίωση, τοξοπλάσμωση, μυκοπλάσμωση.
Περιβαλλοντικοί παράγοντες
μολυσμένος αέρας, ακτινοβολία, διαβίωση σε ορεινές περιοχές ή σε μέρη υψηλής ατμοσφαιρικής πίεσης.
Τοξικές επιδράσεις στο έμβρυο εάν είναι έγκυος:
- λαμβάνει ορισμένα φάρμακα: αντιβακτηριακά και σουλφά φάρμακα, αντισπασμωδικά και αντιεπιληπτικά φάρμακα (για παράδειγμα, Trimethadion), παρασκευάσματα λιθίου, παυσίπονα και ορμονικά φάρμακα.
- καπνίζει?
- παίρνει φάρμακα (ειδικά τοξική επίδρασηαμφεταμίνες στην καρδιά του εμβρύου).
- λειτουργεί με προϊόντα χρωμάτων και βερνικιών, νιτρικά.
- πίνετε αλκοόλ, ειδικά αρχικές εβδομάδεςκυοφορία.
Αιτίες που σχετίζονται με τον μεταβολισμό της μητέρας:
όταν υποφέρει ενδοκρινικές παθήσεις(ιδιαίτερα σακχαρώδης διαβήτης), υποσιτισμένοι ή, αντίθετα, παχύσαρκοι.
Εάν μια έγκυος είναι άρρωστη με ασθένειες όπως:
συστηματικός ερυθηματώδης λύκος, φαινυλκετονουρία, ρευματισμοί.
Σε κίνδυνο
Επιπλέον, μπορούμε να πούμε ότι σε κίνδυνο για την ανάπτυξη συγγενών καρδιακών ελαττωμάτων στα παιδιά είναι τέτοιες έγκυες γυναίκες:
- άνω των 35 ετών ή κάτω των 15 ετών·
- με ιστορικό θνησιγένειας·
- με ιστορικό αυθόρμητων αποβολών.
- με κακές συνήθειες (το αλκοόλ είναι ιδιαίτερα επικίνδυνο: ο κίνδυνος συγγενούς καρδιακής νόσου φτάνει το 40%).
- εάν το παιδί έχει συλληφθεί από συγγενή εξ αίματος.
- όταν εκφράζεται τοξίκωση του πρώτου τριμήνου.
- εάν η εγκυμοσύνη προχωρήσει με την απειλή διακοπής.
- στην οικογένεια της οποίας υπάρχουν συγγενείς με καρδιακά ελαττώματα.
Σε ποια ηλικία σχηματίζεται η καρδιοπάθεια;
Η κρίσιμη περίοδος που οι παραπάνω παράγοντες έχουν μεγάλες πιθανότητες να οδηγήσουν στο σχηματισμό καρδιοπάθειας είναι οι 3 πρώτοι μήνες της εγκυμοσύνης. Αυτή τη στιγμή, σχηματίζονται καρδιακές δομές και η επίδραση μικροβιακών, φαρμακευτικών ή βιομηχανικών τοξινών στο σώμα του εμβρύου μπορεί να σταματήσει την ανάπτυξή τους ή να οδηγήσει στο σχηματισμό της καρδιάς «όπως στο προηγούμενο στάδιο της φυλογένεσης» (για παράδειγμα, όπως στο ερπετά, πτηνά ή αμφίβια). Οι καρδιακές δομές σχηματίζονται σύμφωνα με ένα καλά καθορισμένο σχέδιο και οι αλλαγές σε αυτό οδηγούν στο σχηματισμό ενός ή άλλου ελαττώματος.
Γύρω στη 15η ημέρα της ενδομήτριας ανάπτυξης, τα κύτταρα που δημιουργούν την καρδιά βρίσκονται στο μεσαίο βλαστικό στρώμα (μεσόδερμα) με τη μορφή δύο λωρίδων σε σχήμα πετάλου. Μερικά κύτταρα μεταναστεύουν εδώ από ένα τμήμα της εξωτερικής βλαστικής στιβάδας (εκτόδερμα) που ονομάζεται "νευρική ακρολοφία" - ένα τμήμα που παρέχει διάφορα νευρικά κύτταρασε διάφορα μέρη του σώματος.
Την 19η ημέρα σχηματίζεται 1 ζεύγος αγγειακών στοιχείων - ενδοκαρδιακές σωλήνες. Συγχωνεύονται μεταξύ τους, τα κύτταρα μεταξύ τους υφίστανται προγραμματισμένο θάνατο και τα κύτταρα της πρωταρχικής καρδιάς μεταναστεύουν στον σωλήνα και σχηματίζουν έναν δακτύλιο μυϊκών κυττάρων γύρω τους την 21η ημέρα. Την 22η ημέρα, η καρδιά αρχίζει να συστέλλεται και το αίμα αρχίζει να κυκλοφορεί.
Στη χρονική περίοδο των 22 ημερών, το αγγειακό σύστημα είναι ένα αμφίπλευρα συμμετρικό σύστημα με ζευγαρωμένα αγγεία σε κάθε πλευρά του σώματος και την καρδιά, που αντιπροσωπεύεται από έναν πρωτόγονο σωλήνα που βρίσκεται στη μέση, στο μεσαίο στρώμα του σώματος. Τα τμήματα του, από τα οποία σχηματίζονται οι κόλποι, βρίσκονται πιο μακριά από το κεφάλι (αν και θα έπρεπε να είναι το αντίστροφο).
Από τις ημέρες 23 έως 28, ο σωλήνας της καρδιάς διπλώνει και στρίβει. Οι μελλοντικές κοιλίες μετακινούνται στην αριστερή πλευρά του κέντρου, καταλαμβάνοντας την τελική τους θέση, και οι κόλποι - στο κεφαλικό άκρο του σώματος. Την 28η ημέρα, ο ιστός του καρδιακού σωλήνα διαστέλλεται και σε 2 εβδομάδες σχηματίζονται εδώ 4 καρδιακές κοιλότητες, που χωρίζονται από ένα πρωτεύον μεμβράνης διάφραγμα. Εάν σε αυτό το στάδιο δράσει ένας επιβλαβής παράγοντας, το αίμα θα ρέει μεταξύ των κοιλοτήτων της καρδιάς.
Τα κύτταρα που έχουν μεταναστεύσει από τη νευρική ακρολοφία προκαλούν το σχηματισμό του βολβού της καρδιάς, της κύριας οδού εκροής από την καρδιά. Ο λαμπτήρας πρέπει να χωριστεί σε 2 μέρη με ένα αναπτυσσόμενο σπειροειδές χώρισμα και στη συνέχεια ανιούσα διαίρεσηαορτής και πνευμονικού κορμού. Εάν η διαίρεση από το διάφραγμα δεν τελειώσει, σχηματίζεται ένα ελάττωμα - ένας επίμονος αρτηριακός πόρος. Και εάν τα αγγεία είναι απέναντι, επιτυγχάνεται η μεταφορά των κύριων αγγείων.
Τα δύο μισά της οδού εκροής πρέπει να λαμβάνουν ορισμένες θέσεις σε ορισμένες κοιλίες. Υπό την επίδραση βλαπτικών παραγόντων σε αυτό το στάδιο, σχηματίζεται ένα ελάττωμα «αορτή της αορτής» (όταν το αγγείο προέρχεται από το μεσοκοιλιακό διάφραγμα).
Μέρος των κυττάρων του πρωτογενούς διαφράγματος πεθαίνει, σχηματίζοντας μια τρύπα. Ταυτόχρονα αναπτύσσεται εδώ μυϊκά κύτταρα, σχηματίζοντας ένα δευτερεύον διάφραγμα, αλλά το κενό μεταξύ των κόλπων παραμένει. Αυτή είναι μια οβάλ τρύπα (παράθυρο) - μια παροχέτευση μέσω της οποίας το αίμα εισέρχεται από τον δεξιό προς τον αριστερό κόλπο. Στο ίδιο στάδιο, σχηματίζεται ο βοτανικός πόρος - ένα κανάλι σύνδεσης μεταξύ της αορτής και της πνευμονικής αρτηρίας.
Γιατί είναι επικίνδυνα τα συγγενή καρδιακά ελαττώματα;
Τα συγγενή καρδιακά ελαττώματα οδηγούν στην ανάπτυξη των κύριων συμπτωμάτων και επιπλοκών μέσω ενός από τους δύο μηχανισμούς:
- Η ροή του αίματος μέσω των αγγείων διαταράσσεται. Για ανωμαλίες με βαλβιδική ανεπάρκειαή διαφραγματικά ελαττώματα, τα καρδιακά διαμερίσματα είναι υπερφορτωμένα με αυξημένο όγκο αίματος. Εάν τα ελαττώματα περιλαμβάνουν στένωση (στένωση) οπών ή αγγείων, τότε η καρδιά υπερφορτώνεται με αντίσταση. Πρώτον, από οποιαδήποτε υπερφόρτωση, το στρώμα του καρδιακού μυός αυξάνεται και η δύναμη των συσπάσεων του αυξάνεται. Μετά από αυτό, οι μηχανισμοί αντιστάθμισης «καταστρέφονται» και οι μύες της διευρυμένης καρδιάς γίνονται πιο λεπτοί. Έτσι διαταράσσεται η συστηματική κυκλοφορία - αναπτύσσεται καρδιακή ανεπάρκεια.
- Υπάρχει παραβίαση της συστηματικής ροής αίματος: είτε υπάρχει πολύ αίμα σε έναν μικρό κύκλο, είτε υπάρχει λίγο αίμα σε έναν από τους κύκλους. Εξαιτίας αυτού, η παροχή οξυγόνου στα όργανα επιδεινώνεται.
Με "μπλε" ελαττώματα, παρέχεται λιγότερο οξυγόνο λόγω παραβίασης του ρυθμού κίνησης του αίματος μέσω των αγγείων. Όταν το ελάττωμα είναι «λευκό», η υποξία συνδέεται με δυσκολίες στην απελευθέρωση οξυγόνου από τα μόρια της αιμοσφαιρίνης.
Αυτά τα παθογενετικούς μηχανισμούςαποτελούν τη βάση για την ταξινόμηση των συγγενών καρδιακών ελαττωμάτων κατά φάσεις, η οποία, με τη σειρά της, χρησιμοποιείται για τον καθορισμό των τακτικών θεραπείας. Έτσι, υπάρχουν 3 φάσεις της πορείας της νόσου:
1 φάση - αντισταθμιστική και προσαρμοστική. Το σώμα αντισταθμίζει τις παραβιάσεις που έχουν προκύψει αυξάνοντας τον κορεσμό του μυοκαρδίου.
Η φάση 2 είναι σχετικά αντισταθμιστική. Ο καρδιακός μυς δεν λειτουργεί πλέον τόσο έντονα. Η δομή και η ρύθμιση της καρδιάς διαταράσσονται. Η σωματική ανάπτυξη του παιδιού και σωματική δραστηριότηταβελτιώνονται.
3 φάση - τερματικό. Εμφανίζεται όταν οι αντισταθμιστικές ικανότητες της καρδιάς εξαντλούνται, γι' αυτό αναπτύσσονται το μυοκάρδιο και τα εσωτερικά όργανα δυστροφικές αλλαγές. Αυτό το στάδιο τελειώνει με θάνατο. Επισπεύστε την προέλασή της μεταδοτικές ασθένειες, πνευμονικές παθήσεις και άλλες παθολογίες.
Ταξινόμηση συγγενών καρδιακών ελαττωμάτων
Υπάρχουν περισσότερες από 100 μορφές συγγενών καρδιακών ανωμαλιών. Σύμφωνα με τη φύση των αλλαγών στην κυκλοφορία του αίματος και, κατά συνέπεια, τα κύρια συμπτώματα, υπάρχουν 2 κύριοι τύποι ελαττωμάτων - "μπλε" (με αυτά το δέρμα του παιδιού έχει μια μπλε απόχρωση) και "λευκό" (το δέρμα του μωρού είναι χλωμό) . Έχουν και αυτοί το τμήμα τους.
"Λευκές" ανωμαλίες:
μαζί τους, το αρτηριακό και το φλεβικό αίμα δεν αναμειγνύονται. Αυτό όμως δεν αποκλείει την πιθανότητα έκκρισης αίματος από ένα περισσότερο υψηλή πίεση(από την αριστερή κοιλία, δηλαδή τον μεγάλο κύκλο) στην κάτω περιοχή (στη δεξιά κοιλία - την "πηγή" της πνευμονικής κυκλοφορίας):
- ελαττώματα στα οποία αυξάνεται ο όγκος του αίματος στον μικρό κύκλο. Πρόκειται για λειτουργικό αρτηριακό πόρο, κολπικό και κοιλιακό διαφραγματικό ελάττωμα, κολποκοιλιακή επικοινωνία.
- ανωμαλίες που σχετίζονται με μείωση της ποσότητας αίματος στον μικρό κύκλο: για παράδειγμα, μεμονωμένη στένωση του πνευμονικού κορμού.
- δυσπλασίες που προκάλεσαν μείωση (εξάντληση) στο αίμα ενός μεγάλου κύκλου: μεμονωμένη στένωση αορτικό στόμιο, θρόμβωση της αορτής.
- χωρίς πολλή ροή αίματος από δεξιά προς τα αριστερά. Αυτό συμβαίνει όταν η καρδιά είναι τοποθετημένη κανονικά, αλλά δεν βρίσκεται στη θέση της, αλλά στα δεξιά (δεξτροκαρδία), στη μέση του θώρακα (μεσοκαρδία), σε κοιλιακή κοιλότητα(κοιλιακή δυστοπία της καρδιάς), λαιμός (αυχενική δυστοπία). Παρόμοιος τύπος ελαττώματος είναι επίσης χαρακτηριστικός του δίθυρου αορτή(πρέπει να είναι τρίφυλλο)
«Μπλε» ελαττώματα, όταν υπάρχει ανάμειξη αρτηριακού και φλεβικού αίματος:
- όταν υπάρχει εμπλουτισμός της πνευμονικής κυκλοφορίας (σύνδρομο Eisenmenger, μετάθεση των μεγάλων αγγείων).
- με εξάντληση του μικρού κύκλου: τετράδα του Fallot, ελάττωμα Ebstein.
Πώς εκδηλώνεται η συγγενής καρδιοπάθεια
Τα συμπτώματα της καρδιακής νόσου εξαρτώνται από τον τύπο της παθολογίας.
Σημάδια «μπλε» κακιών
Τέτοια ελαττώματα όπως ένας μη κλειστός αρτηριακός κορμός, η τετραλογία Fallot, η συγγενής σύντηξη (στένωση) της τριγλώχινας βαλβίδας, η ανωμαλία της σύνδεσης των πνευμονικών φλεβών εκδηλώνονται από τα ακόλουθα συμπτώματα:
- τα χείλη και το ρινοχειλικό τρίγωνο μπορεί να είναι μπλε σε κατάσταση ηρεμίας (εάν η δυσπλασία είναι σοβαρή), αλλά αυτό το χρώμα μπορεί να εμφανίζεται μόνο όταν ουρλιάζει, πιπιλίζει ή σωματική δραστηριότητα;
- κυανωτικά δάχτυλα, τα οποία τελικά παίρνουν την εμφάνιση " τύμπανα: λεπτή εντελώς, αλλά παχύρρευστη στην περιοχή των φαλαγγών των νυχιών.
- τραχύ μουρμουρητό πάνω από την καρδιά?
- συχνάζω μεταδοτικές ασθένειες, πνευμονία;
- αδυναμία;
- επιτάχυνση της αναπνοής?
- καθυστερημένη σωματική και πνευματική ανάπτυξη.
- κοντά παιδιά?
- η εφηβεία εμφανίζεται αργά.
Εκτός από τις αλλαγές στο χρώμα του δέρματος, την κόπωση, την αδυναμία, τη δύσπνοια, τις αλλαγές στον καρδιακό ρυθμό, θα πρέπει να υπάρχει υποψία CHD εάν βρεθεί μία από αυτές τις ανωμαλίες (συντομογραφία VACTERL) σε ένα παιδί:
- V - ανωμαλίες της σπονδυλικής στήλης (σπονδυλική).
- Α - πρωκτική ατρησία;
- Γ - καρδιαγγειακές (καρδιαγγειακές) ανωμαλίες.
- T - διοισοφαγικό συρίγγιο (μη φυσιολογικές συνδέσεις μεταξύ του οισοφάγου και άλλων οργάνων).
- Ε - οισοφαγική (οισοφαγική) ατρησία.
- R - νεφρική (νεφρική) ανωμαλία.
- L - ελαττώματα στην ανάπτυξη των άκρων.
Σημάδια «λευκών» κακιών
Τέτοιες ανωμαλίες που συμβαίνουν με τον εμπλουτισμό της πνευμονικής κυκλοφορίας, για παράδειγμα, ένα ελάττωμα του κοιλιακού διαφράγματος, μπορεί να υποπτευόμαστε αμέσως μετά τη γέννηση ενός παιδιού. Το:
- καρδιακά φύσημα και αίσθημα παλμών, τα οποία συνήθως ακούγονται αμέσως από έναν νεογνολόγο που εξετάζει ένα παιδί αμέσως μετά τη γέννηση.
- κυανωτικός τόνος δέρματος, ιδιαίτερα έντονος στα άκρα.
- αναπνοή που είναι περισσότερο από το φυσιολογικό.
- κακή όρεξη?
- ελαφρύ βάρος?
- έλλειψη όρεξης ή αδύναμη επιθυμία για θηλασμό.
- ακινησία;
- το μωρό θηλάζει το στήθος/πιπίλα, αλλά κουράζεται γρήγορα και το αφήνει να φύγει.
Εάν το ελάττωμα του διαφράγματος είναι μικρό και όλα αυτά τα σημάδια είναι ήπια, τότε η κακή αύξηση βάρους θα πρέπει να προειδοποιεί τους γονείς. Μικρά ελαττώματα μπορεί ακόμη και να επουλωθούν μέχρι την ηλικία των 10 ετών, αλλά θα πρέπει να πραγματοποιείται θεραπεία για τη μείωση της πίεσης στο σύστημα πνευμονικής κυκλοφορίας.
Οι ανωμαλίες του μεσοκολπικού διαφράγματος χαρακτηρίζονται επίσης από παραβίαση του καρδιακού ρυθμού, εμφάνιση προεξοχής του θωρακικού τοιχώματος στην περιοχή της καρδιάς ("καρδιά καμπούρα").
Για μια τέτοια ανωμαλία, όπως η αρθρίτιδα της αορτής, είναι χαρακτηριστική η αίσθηση βάρους και παλμών στο κεφάλι, εξάψεις στο κεφάλι, ζάλη και δύσπνοια. Οι παλλόμενες αρτηρίες είναι ορατές στον λαιμό. Τα πόδια αισθάνονται μούδιασμα, αδυναμία στα πόδια. παγώνουν, κατά τη διάρκεια της άσκησης υπάρχουν κράμπες στους μύες της γάμπας.
Εάν με ένα "λευκό" ελάττωμα δεν υπάρχει ανάμειξη αρτηριακού και φλεβικού αίματος, αυτό εκδηλώνεται με τέτοια σημεία:
- πόνος στην περιοχή της καρδιάς?
- αυξημένος καρδιακός ρυθμός?
- ζάλη, πιθανώς με λιποθυμία.
- αυξημένη αρτηριακή πίεση?
- δύσπνοια;
- παλλόμενους πόνους στο κεφάλι.
Επιπλοκές συγγενών καρδιακών ανωμαλιών
Οι συνέπειες της καρδιακής νόσου εξαρτώνται από τη μορφή του ελαττώματος και τη σοβαρότητά του. Οι κύριες επιπλοκές είναι:
- βακτηριακή ενδοκαρδίτιδα?
- καρδιακή ανεπάρκεια?
- συχνή φλεγμονή των βρόγχων και των πνευμόνων.
- επιθέσεις με δύσπνοια και μπλε δέρμα.
- κυνάγχη;
- έμφραγμα μυοκαρδίου;
- θρόμβωση των περιφερικών φλεβών.
- θρομβοεμβολή εγκεφαλικών αγγείων.
- ρευματική ενδοκαρδίτιδα;
- αγγειακά ανευρύσματα ή η πρώιμη αθηροσκλήρωσή τους (συνήθης για την άρθρωση της αορτής).
Διαγνωστικά
Ορισμένα καρδιακά ελαττώματα ανιχνεύονται ακόμη και κατά τη διάρκεια της εγκυμοσύνης - με τη βοήθεια εμβρυϊκής ηχοκαρδιοσκόπησης. Αυτή η μελέτη πραγματοποιείται στις 18-24 εβδομάδες κύησης με χρήση διακοιλιακού ή διακολπικού καθετήρα.
Συχνά, μπορεί να υποψιαστεί κανείς συγγενή καρδιοπάθεια μετά τη γέννηση - σύμφωνα με το χαρακτηριστικό εμφάνιση, κόπωση, άρνηση του μαστού. Μερικές φορές η προσοχή του γιατρού προσελκύει αμέσως μια διαταραχή του καρδιακού ρυθμού, καρδιακά φύσημα και επέκταση των ορίων αυτού του οργάνου.
Εάν δεν ανιχνευθεί παθολογία κατά την εξέταση, το ελάττωμα μπορεί να υποψιαστεί με ηλεκτροκαρδιογράφημα ρουτίνας ή ακτινογραφία θώρακος, εάν υπάρχει υποψία πνευμονίας. Η καρδιακή νόσος επιβεβαιώνεται με ηχοκαρδιοσκόπηση με dopplerography (υπερηχογράφημα καρδιάς με προσδιορισμό της ροής του αίματος στις κοιλότητες και τα μεγάλα αγγεία), αλλά η τελική διάγνωση γίνεται στο καρδιοκεντρικό σύμφωνα με:
- υπερηχοκαρδιοσκόπηση κατηγορίας ειδικών.
- διοχέτευση καθετήρων στις καρδιακές κοιλότητες για τη μέτρηση της πίεσης σε αυτές.
- αγγειοκαρδιογραφία.
Θεραπεία κακών
Η θεραπεία των συγγενών καρδιακών ανωμαλιών χωρίζεται σε ιατρική και χειρουργική. Ο πρώτος τύπος χρησιμοποιείται για μικρά ελαττώματα, καθώς και στα στάδια προετοιμασίας για την παρέμβαση και μετά από αυτήν. Αποσκοπεί στη σταθεροποίηση της πίεσης στην πνευμονική αρτηρία ή στη συστηματική κυκλοφορία, στη βελτίωση του μυοκαρδιακού τροφισμού και στην πρόσληψη οξυγόνου. εσωτερικά όργανα. Για αυτό, ορίστε:
- διουρητικά φάρμακα?
- άλατα καλίου?
- παρασκευάσματα digitalis;
- αντιαρρυθμικά φάρμακα?
- βήτα αποκλειστές?
- ινδομεθακίνη - σύμφωνα με το σχήμα. Αυτό είναι το μόνο ριζοσπαστικό φαρμακευτική θεραπεία, που μπορεί να λύσει πλήρως το πρόβλημα στην περίπτωση ανοιχτού αρτηριακού πόρου.
Ορισμένες καρδιακές ανωμαλίες μπορούν να σταματήσουν από μόνες τους χωρίς χειρουργική θεραπεία, αλλά αυτό συνήθως δεν ισχύει για τα «μπλε» ελαττώματα.
Η χειρουργική επέμβαση για καρδιακή νόσο λαμβάνει υπόψη τον τύπο και τη φάση του ελαττώματος:
- Εάν το καρδιακό ελάττωμα βρίσκεται εντός της φάσης Ι, έως ένα έτος ζωής, επείγουσα λειτουργία. Για παράδειγμα, όταν ο μικρός κύκλος εξαντλείται, πρόκειται για τεχνητή στένωση της πνευμονικής αρτηρίας, όταν ο μικρός κύκλος είναι υπερβολικός, είναι η επιβολή τεχνητού αρτηριακού πόρου.
- Στη φάση II, προγραμματισμένη λειτουργίαπου πραγματοποιείται μετά από προσεκτική προετοιμασία, σε διαφορετικές εποχές(συνήθως πριν από την εφηβεία).
- Σε περίπτωση αποζημίωσης, όταν το ελάττωμα εντοπιστεί ήδη στην τρίτη φάση, μπορεί να πραγματοποιηθεί μόνο τέτοιου είδους παρέμβαση που θα βελτιώσει ελαφρώς την ποιότητα ζωής του παιδιού.
Εάν ανιχνεύτηκε καρδιακή ανωμαλία πριν από τη γέννηση, τότε ορισμένοι τύποι επεμβάσεων μπορούν ήδη να πραγματοποιηθούν στη μήτρα. Στην περίπτωση που αυτό δεν είναι δυνατό και το ελάττωμα είναι μια απειλητική για τη ζωή ανωμαλία, η γυναίκα παραδίδεται σε εξειδικευμένο νοσοκομείο, μετά την οποία πραγματοποιείται η απαραίτητη παρέμβαση αμέσως μετά τη γέννηση του παιδιού. Για ορισμένα σοβαρά ελαττώματα, είναι δυνατή η μεταμόσχευση καρδιάς.
Πρόβλεψη
Συγγενής καρδιοπάθεια - πόσο καιρό ζουν με αυτήν; Αυτό βασίζεται στο σχήμα της ανωμαλίας:
- Με λειτουργικό αρτηριακό πόρο, διαφραγματικές ανωμαλίες ή στένωση της πνευμονικής αρτηρίας, η θνησιμότητα κατά τον πρώτο χρόνο της ζωής χωρίς θεραπεία είναι 8-11%.
- Η τετραλογία (συνδυασμός 4 ελαττωμάτων) του Fallot και οι παθολογίες της δομής του μυοκαρδίου προκαλούν θνησιμότητα 24-36% σε παιδί κάτω του ενός έτους.
- Η στεφανιαία αρθρίτιδα, η στένωση της αορτής και η δεξτρόθεση της αορτής οδηγούν σε θνησιμότητα 36-52% τον πρώτο χρόνο της ζωής. Μέση διάρκειαη ζωή είναι 12 χρόνια.
- Με υποπλασία αριστερής κοιλίας, πνευμονική ατρησία, κοινό αορτικό κορμό, το 73-97% πεθαίνει τους πρώτους 12 μήνες της ζωής.
Για να αποφευχθεί ο σχηματισμός καρδιακής νόσου όσο το δυνατόν περισσότερο, ακόμη και πριν από την εγκυμοσύνη, μια γυναίκα πρέπει να εμβολιαστεί κατά της ερυθράς, να προσθέσει στα τρόφιμα ιωδιούχο αλάτικαι φολικό οξύ. Κατά τη διάρκεια της εγκυμοσύνης, η μητέρα δεν πρέπει να καπνίζει, να παίρνει αλκοόλ ή ναρκωτικά. Στο συχνές περιπτώσειςκαρδιακές ανωμαλίες στην οικογένεια, μια γυναίκα ή ένας άνδρας θα πρέπει να συμβουλευτεί έναν γενετιστή και, ενδεχομένως, να μην προγραμματίσει μια εγκυμοσύνη.
Η συγγενής καρδιοπάθεια είναι ένα ανατομικό ελάττωμα της καρδιάς, των αγγείων ή των βαλβίδων της, που εμφανίζεται ακόμη και στη μήτρα.
Η συγγενής καρδιοπάθεια στα παιδιά μπορεί να μην είναι αισθητή, αλλά μπορεί να εμφανιστεί αμέσως μετά τη γέννηση. Κατά μέσο όρο, αυτή η ασθένεια εμφανίζεται στο 30% των περιπτώσεων και κατέχει την πρώτη θέση μεταξύ των ασθενειών που προκαλούν θάνατο σε νεογνά και παιδιά κάτω του ενός έτους. Μετά από ένα χρόνο, το ποσοστό θνησιμότητας πέφτει, και σε ηλικία 1-15λ. περίπου το 5% των παιδιών πεθαίνουν.
Υπάρχουν επτά κύριοι τύποι συγγενούς καρδιοπάθειας στα νεογνά: παθολογία του μεσοκοιλιακού διαφράγματος, παθολογία του μεσοκολπικού διαφράγματος, αορτική στεφάνι, στένωση αορτής, ανοιχτός αρτηριακός πόρος, μετάθεση των μεγάλων κύριων αγγείων, πνευμονική στένωση.
Λόγοι εμφάνισης
Οι κύριες αιτίες γενετικών ανωμαλιών είναι εξωτερικές επιρροέςστο έμβρυο στο 1ο τρίμηνο της εγκυμοσύνης. Προκαλέστε ένα ελάττωμα στην ανάπτυξη της καρδιάς ιογενής νόσοςμητρική (π.χ. ερυθρά), έκθεση σε ακτινοβολία, έκθεση σε ναρκωτικά, τοξικομανία, μητρικός αλκοολισμός.
Σημαντικό ρόλο, αλλά ταυτόχρονα παίζει και η υγεία του πατέρα του παιδιού γενετικούς παράγοντεςγια την ανάπτυξη συγγενών καρδιοπαθειών στα παιδιά παίζουν τον λιγότερο ρόλο.
Υπάρχουν επίσης τέτοιοι παράγοντες κινδύνου: η τοξίκωση και η απειλή αποβολής στο 1ο τρίμηνο, η παρουσία στο παρελθόν λήξεως κυήσεων νεκρή γέννησηπαιδί, παρουσία οικογενειακού ιστορικού παιδιών με συγγενείς δυσπλασίες (στην άμεση οικογένεια), ενδοκρινικές παθολογίεςκαι οι δύο σύζυγοι, ηλικία μητέρας.
Συμπτώματα συγγενούς καρδιοπάθειας
Τα νεογνά με συγγενή καρδιοπάθεια έχουν μπλε ή μπλε χρώμα στα χείλη, αυτιά, δέρμα. Επίσης, μπλε χρώμα σε ένα παιδί μπορεί να εμφανιστεί όταν ουρλιάζει ή πιπιλάει το στήθος του. Το γαλαζωπό χρώμα του δέρματος είναι χαρακτηριστικό των λεγόμενων «μπλε καρδιακών ανωμαλιών», αλλά υπάρχουν και «λευκές συγγενείς ανωμαλίες», στις οποίες το παιδί έχει λεύκανση του δέρματος, κρύα χέρια και πόδια.
Ένα μουρμουρητό ακούγεται στην καρδιά του παιδιού. Αυτό το σύμπτωμα δεν είναι το κύριο, αλλά εάν υπάρχει, θα πρέπει να ληφθεί μέριμνα για πρόσθετη εξέταση.
Υπάρχουν περιπτώσεις που το ελάττωμα συνοδεύεται από καρδιακή ανεπάρκεια. Η πρόγνωση είναι δυσμενής στις περισσότερες περιπτώσεις.
Οι ανατομικές παθολογίες της καρδιάς μπορούν να φανούν στο ΗΚΓ, στο ηχοκαρδιογράφημα και στις ακτινογραφίες.
Εάν ένα συγγενές καρδιακό ελάττωμα δεν γίνει αντιληπτό αμέσως μετά τη γέννηση, το παιδί μπορεί να φαίνεται υγιές για τα πρώτα δέκα χρόνια της ζωής του. Αλλά μετά από αυτό, μια απόκλιση στη σωματική ανάπτυξη γίνεται αισθητή, εμφανίζεται κυάνωση ή ωχρότητα του δέρματος και εμφανίζεται δύσπνοια κατά τη διάρκεια της σωματικής άσκησης.
Διάγνωση της νόσου
Ο γιατρός κάνει την πρωταρχική διάγνωση όταν εξετάζει το παιδί και ακούει την καρδιά. Εάν υπάρχουν λόγοι υποψίας συγγενούς καρδιοπάθειας, το παιδί αποστέλλεται για πρόσθετη εξέταση. Ισχύουν διάφορες μεθόδουςδιαγνωστικά, είναι επίσης δυνατή η εξέταση του εμβρύου στη μήτρα.
Το ηχοκαρδιογράφημα εμβρύου χρησιμοποιείται για την εξέταση εγκύου. το διαγνωστικά με υπερήχους, ασφαλές για τη μητέρα και το έμβρυο, επιτρέποντας τον εντοπισμό της παθολογίας και τον σχεδιασμό της θεραπείας συγγενών καρδιοπαθειών.
Το υπερηχοκαρδιογράφημα είναι άλλο υπερηχογραφική εξέταση, αλλά ήδη γεννημένο παιδί, βοηθά να δει τη δομή της καρδιάς, ελαττώματα, συσταλμένα αιμοφόρα αγγεία, να αξιολογήσει το έργο της καρδιάς.
Το ηλεκτροκαρδιογράφημα χρησιμοποιείται για την αξιολόγηση της καρδιακής αγωγιμότητας, του έργου του καρδιακού μυός.
Η ακτινογραφία θώρακος χρησιμοποιείται για τον προσδιορισμό της καρδιακής ανεπάρκειας. Έτσι μπορείτε να δείτε περίσσεια υγρούστους πνεύμονες, διαστολή της καρδιάς.
Αλλο μέθοδος ακτίνων ΧΗ ανίχνευση συγγενούς καρδιοπάθειας είναι ο αγγειακός καθετηριασμός. Διά μέσου μηριαία αρτηρίαεγχύστε την αντίθεση στην κυκλοφορία του αίματος και κάντε μια σειρά ακτινογραφίες. Έτσι, μπορείτε να αξιολογήσετε τη δομή της καρδιάς, να προσδιορίσετε το επίπεδο πίεσης στους θαλάμους της.
Για την αξιολόγηση του κορεσμού του αίματος με οξυγόνο, χρησιμοποιείται παλμική οξυμετρία - χρησιμοποιώντας έναν αισθητήρα που φοριέται στο δάχτυλο ενός παιδιού, καταγράφεται το επίπεδο οξυγόνου.
Θεραπεία συγγενών καρδιοπαθειών
Η μέθοδος αντιμετώπισης ενός ελαττώματος επιλέγεται ανάλογα με τον τύπο του. Έτσι, χρησιμοποιούνται ελάχιστα επεμβατικές διαδικασίες με καθετηριασμό, ανοιχτή χειρουργική επέμβαση, μεταμόσχευση και φαρμακευτική θεραπεία.
Η τεχνική του καθετήρα επιτρέπει τη θεραπεία συγγενών καρδιακών ελαττωμάτων χωρίς ριζική χειρουργική επέμβαση. Ένας καθετήρας εισάγεται μέσω μιας φλέβας στο μηρό, υπό τον έλεγχο ακτίνων Χ μεταφέρεται στην καρδιά και ειδικά λεπτά όργανα φέρονται στο σημείο του ελαττώματος.
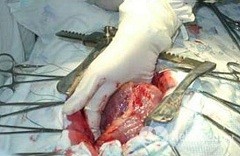 Η επέμβαση συνταγογραφείται εάν δεν είναι δυνατή η χρήση καθετηριασμού. Αυτή η μέθοδος είναι μεγαλύτερη και δύσκολη περίοδοανάκτηση.
Η επέμβαση συνταγογραφείται εάν δεν είναι δυνατή η χρήση καθετηριασμού. Αυτή η μέθοδος είναι μεγαλύτερη και δύσκολη περίοδοανάκτηση.
Μερικές φορές η χειρουργική αντιμετώπιση των συγγενών καρδιακών ανωμαλιών, κυρίως σε σοβαρές περιπτώσεις, πραγματοποιείται σε διάφορα στάδια.
Με ελαττώματα που δεν μπορούν να αντιμετωπιστούν, ενδείκνυται μεταμόσχευση καρδιάς στο παιδί.
Η φαρμακευτική θεραπεία χρησιμοποιείται συχνά για τη θεραπεία ενηλίκων, μεγαλύτερων παιδιών. Με τη βοήθεια φαρμάκων, μπορείτε να βελτιώσετε την καρδιακή λειτουργία, να εξασφαλίσετε την κανονική παροχή αίματος.
Πρόληψη ασθενείας
Υπό όρους, η πρόληψη των συγγενών καρδιακών ανωμαλιών χωρίζεται στην πρόληψη της ανάπτυξής τους, στην πρόληψη της δυσμενούς ανάπτυξής τους και στην πρόληψη των επιπλοκών.
Η πρόληψη της εμφάνισης ενός ελαττώματος έγκειται περισσότερο ιατρική γενετική συμβουλευτικήστο στάδιο της προετοιμασίας για την εγκυμοσύνη παρά σε συγκεκριμένες ενέργειες. Για παράδειγμα, μια γυναίκα πρέπει να προειδοποιηθεί για την ανεπιθύμητη εγκυμοσύνη σε μια γυναίκα της οποίας η οικογένεια (ή η οικογένεια του συντρόφου) έχει τρία ή περισσότερα άτομα με συγγενή ελαττώματα. Δεν συνιστάται η απόκτηση παιδιών παντρεμένο ζευγάριόπου και οι δύο σύντροφοι πάσχουν από αυτή την ασθένεια. Μια γυναίκα που έχει προσβληθεί από ερυθρά θα πρέπει να εξετάζεται προσεκτικά.
Για να αποφευχθεί η δυσμενής ανάπτυξη της νόσου, είναι απαραίτητο να πραγματοποιηθούν τα απαραίτητα διαγνωστικές διαδικασίες, να επιλέξει και να πραγματοποιήσει τη βέλτιστη θεραπεία για τη διόρθωση της κατάστασης. Ένα παιδί με συγγενές ελάττωμα και που έχει υποβληθεί στη θεραπεία του χρειάζεται διεξοδική εξέταση ειδική φροντίδα. Συχνά, η θνησιμότητα παιδιών με συγγενείς δυσπλασίες κάτω του ενός έτους σχετίζεται με ανεπαρκή φροντίδα των παιδιών.
Για την πρόληψη των επιπλοκών της νόσου, είναι απαραίτητο να αντιμετωπίσουμε την πρόληψη αυτών των επιπλοκών άμεσα.
Λόγω συγγενούς καρδιοπάθειας, μπορεί να υπάρχουν: βακτηριακή ενδοκαρδίτιδα, πολυκυτταραιμία ("θρόμβωση"), που προκαλεί θρόμβωση, πονοκεφάλους, φλεγμονή των περιφερικών αγγείων, θρομβοεμβολή εγκεφαλικών αγγείων, αναπνευστικές παθήσεις, επιπλοκές από τους πνεύμονες και τα αγγεία τους.
Βίντεο από το YouTube σχετικά με το θέμα του άρθρου:
Από την αρχή της εγκυμοσύνης, οι μελλοντικοί γονείς στοιχειώνονται αμείλικτα από τη σκέψη: «Αν το παιδί γεννιόταν υγιές!». Πράγματι, σχεδόν τίποτα δεν μπορεί να ενοχλήσει και να τρομάξει περισσότερο από τις παιδικές ασθένειες. Και όταν πρόκειται για μια τόσο τρομερή διάγνωση όπως εκ γενετής ελάττωμακαρδιές παιδιών, πολλοί πέφτουν σε απόγνωση.
Στην πραγματικότητα, δεν πρέπει να τα παρατάτε: πότε έγκαιρη διάγνωσηκαι σωστά διεξαχθείσα θεραπεία, είναι πολύ πιθανό να σώσετε ένα παιδί από μια σοβαρή ασθένεια.
Η φράση «συγγενής καρδιοπάθεια» είναι ήδη από μόνη της τρομακτική και οι μυστηριώδεις συντομογραφίες που γράφει ο γιατρός στην παιδική κάρτα μπορούν σε αυτή την περίπτωση να φέρουν τους γονείς σε πανικό. Ωστόσο, θα πρέπει να ηρεμήσετε και να μάθετε ποιες παραβιάσεις χαρακτηρίζονται από τον συνδυασμό γραμμάτων της UPU.
Η καρδιά είναι ένα από τα πιο σημαντικά όργαναανθρώπινο, και το καθήκον του είναι να εξασφαλίσει τη σωστή ροή του αίματος και, ως αποτέλεσμα, να κορεστεί ολόκληρο το σώμα με ζωτικό οξυγόνο και ΘΡΕΠΤΙΚΕΣ ουσιες. Λόγω της συστολής των καρδιακών μυών, το φλεβικό αίμα κορεσμένο με διοξείδιο του άνθρακα εισέρχεται στους κατώτερους θαλάμους της καρδιάς - τους κόλπους. Περνώντας στις κοιλίες - τους άνω θαλάμους της καρδιάς, το αίμα εμπλουτίζεται ξανά με οξυγόνο και αποστέλλεται στις κύριες αρτηρίες, μέσω των οποίων παραδίδεται στα όργανα και τους ιστούς, δίνοντάς τους τα πάντα χρήσιμο υλικόκαι αφαιρώντας το διοξείδιο του άνθρακα και τα μεταβολικά προϊόντα. Στη συνέχεια το αίμα περνά μέσα από τις φλέβες και εισέρχεται ξανά στον κόλπο. Η διέλευση του αίματος από τους θαλάμους και η ομοιόμορφη και έγκαιρη έξοδος του στις αρτηρίες ρυθμίζεται από μυϊκές βαλβίδες.
Η κυκλοφορία του αίματος στο σώμα γίνεται σε δύο κατευθύνσεις. Η συστηματική κυκλοφορία ξεκινά από τον αριστερό κόλπο και καταλήγει στη δεξιά κοιλία. Μέσω αυτής της αγγειακής οδού, διατηρείται η ζωτική δραστηριότητα όλων των ιστών και οργάνων. Ωστόσο, η καρδιά χρειάζεται συνεχώς οξυγόνο, έτσι η πνευμονική κυκλοφορία τη συνδέει μόνο με τους πνεύμονες, ξεκινώντας από τον δεξιό κόλπο, περνώντας από πνευμονικές αρτηρίεςκαι επιστρέφοντας στην αριστερή κοιλία.
Είναι προφανές ότι η καρδιά και τα αιμοφόρα αγγεία είναι ένα ξεκάθαρο, άψογα διορθωμένο σύστημα, όπου ασήμαντες λεπτομέρειες απλά δεν υπάρχουν. Το παραμικρό σφάλμα στην εργασία οποιουδήποτε από τα συστατικά του σώματος μπορεί να προκαλέσει διαταραχές στο σώμα στο σύνολό του και σε ιδιαίτερα σοβαρές περιπτώσεις - ακόμη και να οδηγήσει σε θανατηφόρο αποτέλεσμα. Επομένως, δυσλειτουργικοί θαλάμοι καρδιάς, βαλβίδες που δεν ανοίγουν εγκαίρως ή επηρεάζονται μεγάλα σκάφηκαι ταξινομούνται ως καρδιακά ελαττώματα.
Σύμφωνα με στατιστικά στοιχεία, για κάθε χίλια υγιή μωρά, υπάρχουν 6-8 παιδιά με καρδιακές παθολογίες. Η συγγενής καρδιοπάθεια στα νεογνά είναι η δεύτερη πιο συχνή νόσος του καρδιαγγειακού συστήματος.
Τις περισσότερες φορές, η εμφάνιση παθολογιών της καρδιάς και των αιμοφόρων αγγείων προκαλείται από τους ακόλουθους λόγους.
- Λοιμώδη νοσήματα στην αρχή της εγκυμοσύνης. Τέτοιες ασθένειες είναι ιδιαίτερα επικίνδυνες στο πρώτο τρίμηνο, μεταξύ 3 και 8 εβδομάδων της εγκυμοσύνης, όταν σχηματίζονται η καρδιά και τα αιμοφόρα αγγεία του παιδιού. κατά το πολύ ύπουλη ασθένειαείναι η ερυθρά, η οποία προκαλεί σοβαρές βλάβες στο έμβρυο.
- Η ηλικία και η υγεία της μητέρας. Με την ηλικία αμυντικές δυνάμειςσώμα σταδιακά εξασθενεί, και κατά τη διάρκεια της εγκυμοσύνης, το ενδοκρινικό και ανοσοποιητικό σύστημαανακατασκευάζονται με τέτοιο τρόπο ώστε να διατηρείται όσο το δυνατόν περισσότερο η υγεία μιας γυναίκας, ακόμη και εις βάρος του αγέννητου παιδιού. Ως εκ τούτου, τα μεγαλύτερα μέλλουσα μαμάκαι όσο περισσότερες χρόνιες παθήσεις έχει, τόσο μεγαλύτερος είναι ο κίνδυνος ακατάλληλου σχηματισμού του καρδιαγγειακού συστήματος του μωρού.
- μη συμμόρφωση υγιεινός τρόπος ζωήςζωή κατά τη διάρκεια της εγκυμοσύνης - κάπνισμα, χρήση ναρκωτικών, αλκοολούχα ποτά, η ανεξέλεγκτη λήψη φαρμάκων ή η εργασία σε επικίνδυνη παραγωγή επηρεάζει αρνητικά το σώμα και πρώτα απ 'όλα το έργο της καρδιάς.
- Κληρονομικότητα. Δυστυχώς, η τάση για καρδιακές παθολογίες μπορεί να μεταδοθεί σε γενετικό επίπεδο. Και αν μεταξύ συγγενών από τη μητρική ή την πατρική πλευρά κάποιος διαγνώστηκε με συγγενή καρδιοπάθεια, τότε είναι απαραίτητο να παρακολουθείτε πολύ προσεκτικά την εγκυμοσύνη, καθώς ο κίνδυνος της νόσου είναι εξαιρετικά υψηλός.
Κανείς δεν μπορεί να δώσει 100% εγγύηση ότι ένα παιδί δεν θα αναπτύξει καρδιακή νόσο. Ωστόσο μέλλουσα μητέραμπορεί να ελαχιστοποιήσει αυτόν τον κίνδυνο. Κατάλληλη διατροφή, απόρριψη κακές συνήθειες, η ενίσχυση του ανοσοποιητικού και ο προσεκτικός προγραμματισμός της εγκυμοσύνης θα εξασφαλίσει φυσιολογική ανάπτυξηκαι σωστός σχηματισμόςόλα τα όργανα του μελλοντικού μωρού.
Πώς εκδηλώνεται η παθολογία
Συχνά, μετά την ανίχνευση καρδιακών παθολογιών σε ένα παιδί, οι γονείς φοβούνται όχι τόσο από την ίδια τη διάγνωση, αλλά από την έλλειψη απαραίτητων πληροφοριών. Η διατύπωση που χρησιμοποιούν οι γιατροί συχνά όχι μόνο αποτυγχάνει να ξεκαθαρίσει την κατάσταση, αλλά εμπνέει ακόμη περισσότερο φόβο. Ως εκ τούτου, είναι σημαντικό να έχουμε μια πρόχειρη ιδέα για το τι σημαίνει αυτή ή αυτή η διάγνωση.
Συνολικά, ταξινομούνται περίπου εκατό ποικιλίες συγγενών καρδιακών ανωμαλιών, αλλά οι ακόλουθες παθολογίες είναι πιο συχνές.
- Υποπλασία - ανεπαρκής ανάπτυξη μιας από τις κοιλίες. Με μια τέτοια παραβίαση, μόνο μέρος της καρδιάς λειτουργεί αποτελεσματικά. Δεν είναι πολύ συνηθισμένο, αλλά είναι από τις πιο σοβαρές κακίες.
- Η μετάθεση των μεγάλων αγγείων (TMS) είναι μια εξαιρετικά σοβαρή καρδιοπάθεια, η οποία χαρακτηρίζεται από μια καθρέφτη διάταξη των αρτηριών. Σε αυτή την περίπτωση, η διαδικασία εμπλουτισμού του αίματος με οξυγόνο διαταράσσεται.
- ελαττώματα απόφραξης. Συνδεδεμένη με λάθος σχηματισμόςτρύπες σε αγγεία. Τις περισσότερες φορές, σε παιδιά με καρδιοπάθεια, καθορίζεται στένωση (μη φυσιολογική στένωση αιμοφόρων αγγείων ή καρδιακών βαλβίδων) και ατρησία (μερική υπερανάπτυξη του αυλού των αιμοφόρων αγγείων). Ιδιαίτερα επικίνδυνη είναι η αρθρίτιδα της αορτής - στένωση της μεγαλύτερης αιμοφόρο αγγείοστο σώμα.
- Το ελάττωμα του κολπικού διαφράγματος (ASD) είναι μια παραβίαση της ανάπτυξης των ιστών μεταξύ των θαλάμων της καρδιάς, ως αποτέλεσμα της οποίας το αίμα μετακινείται από το ένα κόλπο στο άλλο και η σταθερότητα της κυκλοφορίας του αίματος διαταράσσεται.
- Το κοιλιακό διαφραγματικό ελάττωμα (VSD) είναι το πιο κοινό καρδιακό ελάττωμα. Χαρακτηρίζεται από υποανάπτυξη του τοιχώματος των ιστών μεταξύ της δεξιάς και της αριστερής κοιλίας, η οποία οδηγεί σε εσφαλμένη κυκλοφορία του αίματος.
Συχνά, τα καρδιακά ελαττώματα συνδυάζονται μεταξύ τους, επομένως, κατά τη διάγνωση, απαιτείται να υποδεικνύονται όλες οι βλάβες της καρδιάς και των αιμοφόρων αγγείων. Εξ ου και οι πιθανές πολυάριθμες συντομογραφίες στις παιδικές κάρτες που τρομάζουν τόσο πολύ τους γονείς.

Οι διαταραχές του κυκλοφορικού επηρεάζουν κυρίως το χρώμα του δέρματος. Με βάση αυτό, τα καρδιακά ελαττώματα χωρίζονται σε δύο ομάδες: χλωμό και μπλε.
Ανώμαλα ή λευκά ελαττώματα - ανώμαλη αγγειοσυστολή, ελαττώματα στα χωρίσματα μεταξύ των καρδιακών θαλάμων. Το αρτηριακό και το φλεβικό αίμα δεν αναμειγνύονται. Σε παιδιά με τέτοιες παθολογίες, παρατηρείται ανθυγιεινή ωχρότητα του δέρματος. Τα μπλε καρδιακά ελαττώματα περιλαμβάνουν τη μετάθεση των μεγάλων αγγείων και την τετραλογία του Fallot (σύνθετη καρδιακή νόσο με αγγειοσυστολή, διαφραγματικό ελάττωμα και υπανάπτυξη μιας κοιλίας) Με τέτοιες διαταραχές, η αυτονομία όλων των καρδιακών θαλάμων επηρεάζεται και το φλεβικό αίμα αναμιγνύεται. Εξαιτίας αυτού, το δέρμα αποκτά μια μπλε ή γκριζωπή απόχρωση, η οποία είναι ιδιαίτερα αισθητή στο δέρμα των άκρων και στην περιοχή του ρινοχειλικού τριγώνου.
Εκτός από έναν ανθυγιεινό τόνο δέρματος, υπάρχουν τα ακόλουθα συμπτώματα εκ γενετής ελάττωμακαρδιές στα νεογέννητα
- σοβαρή δύσπνοια?
- cardiopalmus;
- γρήγορη κόπωση.
- κακή όρεξη, αργό σετβάρος, συχνή παλινδρόμηση.
- καρδιακά μουρμουρητά όταν ακούγονται με στηθοσκόπιο.
Κάθε ένα από αυτά τα συμπτώματα μεμονωμένα δεν υποδηλώνει ακόμη την παρουσία καρδιακής νόσου. Ωστόσο, η παρουσία περισσότερων από δύο δυσμενών σημείων απαιτεί άμεση προσφυγήσε ειδικούς, αφού κάθε καρδιοπάθεια οδηγεί σε σοβαρές επιπλοκές. Εάν ελαφρές διαταραχές στη λειτουργία της καρδιάς και των αιμοφόρων αγγείων μπορεί να οδηγήσουν σε αργή ανάπτυξη του παιδιού, συχνή λιποθυμίακαι ζάλη, μειωμένη ανοσία, τότε πιο σοβαρές ανά πάσα στιγμή μπορεί να οδηγήσουν σε οξεία καρδιακή ανεπάρκεια και θανατηφόρο αποτέλεσμα. Επομένως, εάν υπάρχει υποψία ότι κάτι δεν πάει καλά με την καρδιά του παιδιού, δεν πρέπει να περιμένετε: σε αυτήν την περίπτωση, κάθε δευτερόλεπτο μετράει και η εξέταση πρέπει να πραγματοποιηθεί το συντομότερο δυνατό. Οι καρδιακές παθήσεις είναι ιδιαίτερα επικίνδυνες γιατί τον πρώτο χρόνο της ζωής μπορεί να μην εκδηλωθούν με κανέναν τρόπο. Γι' αυτό το υπερηχογράφημα καρδιάς στην ηλικία των 6-9 μηνών περιλαμβάνεται στη λίστα των υποχρεωτικών εξετάσεων για τα παιδιά του πρώτου έτους ζωής.
Θεραπεία συγγενών καρδιοπαθειών στα παιδιά
Η επιλογή της θεραπείας για τη συγγενή καρδιοπάθεια στα νεογνά εξαρτάται από τα αποτελέσματα της εξέτασης. Η διάγνωση διαταραχών στο έργο της καρδιάς περιλαμβάνει τις ακόλουθες διαδικασίες:
- ηλεκτροκαρδιογράφημα - ανίχνευση καρδιακής αρρυθμίας.
- ακτινογραφία της καρδιάς - η μελέτη της βατότητας των αγγείων.
- υπερηχογραφική εξέταση - ανίχνευση ανωμαλιών στη δομή της καρδιάς.
- ηχοκαρδιογράφημα - μελέτη της λειτουργίας της καρδιάς.
- Dopplerometry - η μελέτη των χαρακτηριστικών της ροής του αίματος.
Εάν, ως αποτέλεσμα, το παιδί διαγνωστεί με καρδιακή νόσο, τίθεται το ζήτημα της χειρουργικής επέμβασης. Ωστόσο, η απόφαση για την επέμβαση μπορεί να ληφθεί μόνο από ειδικούς - καρδιολόγο και καρδιοχειρουργό, επομένως η επικοινωνία μαζί τους σε σύντομο χρονικό διάστημα μπορεί να σώσει τη ζωή του μωρού.
Σε ορισμένες περιπτώσεις, η λειτουργία μπορεί να καθυστερήσει.Εάν η παροχή αίματος στους ιστούς και τους πνεύμονες είναι ελαφρώς εξασθενημένη και σοβαρή απειλήγια τη ζωή ενός παιδιού αυτή τη στιγμήδεν αναγνωρίζεται, η επέμβαση γίνεται σε μεγαλύτερη ηλικία, όταν ο ασθενής δυναμώνει. Υπάρχουν φορές που η χειρουργική επέμβαση είναι αμφισβητήσιμη. για πολύ καιρό: μερικές φορές η παθολογία διορθώνεται από μόνη της. Αυτό ισχύει ιδιαίτερα για το λεγόμενο οβάλ παράθυρο - ένας πρόσθετος αγωγός που δεν κλείνει κατά τη γέννηση για κάποιο λόγο. Τέτοιες περιπτώσεις απαιτούν τακτική παρακολούθηση από καρδιολόγο. Ωστόσο, σε καμία περίπτωση δεν μπορεί κανείς να ελπίζει ότι όλα θα φύγουν από μόνα τους - οι συνεχείς διαβουλεύσεις με έναν γιατρό και η αυστηρή εφαρμογή όλων των συστάσεων του είναι ζωτικής σημασίας.
Για σοβαρά καρδιακά ελαττώματα, η χειρουργική επέμβαση μπορεί να πραγματοποιηθεί το συντομότερο ΒΡΕΦΙΚΗ ΗΛΙΚΙΑ. Το είδος της παρέμβασης εξαρτάται από τον τύπο της παθολογίας. Αυτό μπορεί να είναι απολίνωση ή διασταύρωση του αγγείου (με ανοιχτό αρτηριακός πόρος), μπάλωμα και πλαστικοποίηση των ιστών του διαφράγματος μεταξύ των καρδιακών θαλάμων, καθετηριασμός για επέκταση στενωμένων αγγείων, αφαίρεση τμήματος της αορτής, μετατόπιση αγγείων (κατά τη μεταφορά), μεταμόσχευση καρδιακών βαλβίδων και εγκατάσταση ομομοσχεύματος (αγγειακή πρόθεση ). ΣΤΟ δύσκολες περιπτώσειςμπορεί να απαιτηθούν περισσότερες από μία επεμβάσεις με διάλειμμα από αρκετούς μήνες έως ένα χρόνο.
Στη θεραπεία καρδιακών παθήσεων μετεγχειρητική περίοδοόχι λιγότερο σημαντικό από την ίδια τη λειτουργία.Στο παιδί συνταγογραφούνται παυσίπονα και φάρμακα για τη βελτίωση της καρδιακής δραστηριότητας, καθώς και όλα απαραίτητες διαδικασίες. Ανεξαρτήτως ηλικίας μικρός ασθενήςπριν και μετά την επέμβαση, θα χρειαστεί προσεκτική φροντίδα και αυστηρή τήρηση όλων των ιατρικών συνταγών.
Είναι απαραίτητο να φροντίζετε για την υγεία του αγέννητου μωρού ακόμη και πριν την εγκυμοσύνη. Δεξιά εικόναη ζωή και ο αποκλεισμός των επικίνδυνων περιβαλλοντικών επιρροών για τις μέλλουσες μητέρες θα αυξήσουν τις πιθανότητες να γεννήσουν υγιές παιδί. Ωστόσο, είναι αδύνατο να ασφαλιστεί κανείς πλήρως από ασθένειες, δυστυχώς.
Μέθοδοι σύγχρονα διαγνωστικάπροχώρησε πολύ μπροστά. Ως εκ τούτου, είναι δυνατό να εντοπιστούν παραβιάσεις στο σχηματισμό του καρδιαγγειακού συστήματος ακόμη και πριν από τη γέννηση ενός παιδιού. Ήδη στην αρχή του δεύτερου τριμήνου, είναι δυνατό να προσδιοριστεί η παρουσία ή η απουσία καρδιακών παθολογιών σύμφωνα με τα αποτελέσματα υπέρηχος. Η τακτική διεξαγωγή όλων των απαραίτητων εξετάσεων θα βοηθήσει στον εντοπισμό αποκλίσεων στην ανάπτυξη του μωρού όσο το δυνατόν νωρίτερα.
Εάν δεν ανιχνεύθηκαν παθολογίες στον υπέρηχο, αυτό δεν είναι λόγος να χάσετε την επαγρύπνηση, επειδή τα σημάδια λανθασμένη λειτουργίαοι καρδιές μπορεί να εμφανιστούν αργότερα. Ακόμα κι αν το παιδί δεν ανησυχεί για τίποτα, οι γιατροί συνιστούν να κάνετε υπερηχογράφημα καρδιάς ΒΡΕΦΙΚΗ ΗΛΙΚΙΑόταν το μωρό θα κάθεται με αυτοπεποίθηση.
Στην περίπτωση που ανιχνεύθηκε ωστόσο ένα καρδιακό ελάττωμα, δεν υπάρχει λόγος πανικού: είναι απαραίτητο να περάσετε από όλα τα απαραίτητες εξετάσειςκαι επικοινωνήστε με τους ειδικούς όσο το δυνατόν συντομότερα. Σε καμία περίπτωση δεν πρέπει να ελπίζετε σε μια ευκαιρία: η συγγενής καρδιοπάθεια είναι μια ύπουλη και απρόβλεπτη ασθένεια.
![]()
Εάν η επέμβαση έχει καθυστερήσει, ο καρδιολόγος θα παράσχει συμβουλές για τον τρόπο ζωής και πιθανώς θα συνταγογραφήσει φάρμακα. Όλες οι οδηγίες πρέπει να τηρούνται αυστηρά και το παραμικρό σημάδιαδιαθεσία συμβουλευτείτε έναν γιατρό.
Η εγχείρηση καρδιάς γίνεται συχνά όταν το παιδί βρίσκεται σε ηλικία συνειδητής συνείδησης. Αυτή την περίοδο, η προσοχή και η φροντίδα των γονιών είναι πιο σημαντική από ποτέ για το μωρό. Αν ακόμη και οι μεγάλοι φοβούνται το χειρουργείο, τι να πούμε για τα παιδιά, για τα οποία φαίνεται καταστροφή. Να γιατί ψυχολογική προετοιμασίαπαιδί για χειρουργική επέμβαση είναι απαραίτητη σε κάθε περίπτωση.
Μπορείτε να πείτε στον γιο ή στην κόρη σας για τα οφέλη της χειρουργικής επέμβασης, για το πώς οι γιατροί θα βοηθήσουν την καρδιά να λειτουργεί καλύτερα, ακόμη και για το γεγονός ότι σύντομα θα μπορεί να τρέχει και να αθλείται όπως τα άλλα παιδιά. Το κύριο πράγμα είναι να αισθάνεστε σίγουροι: το παιδί θα πιάσει με ευαισθησία οποιαδήποτε νευρικότητα και θα αρχίσει να ανησυχεί μόνο του.
Μετά τη λειτουργίααν είναι δυνατόν, θα πρέπει να είστε πάντα κοντά: η αγάπη των γονιών είναι ζωτικής σημασίας για ένα μωρό που κουράζεται από τον πόνο και τον φόβο. Είναι απαραίτητο να επαινέσετε το παιδί για επιμονή και υπομονή και να τονίσετε με κάθε δυνατό τρόπο ότι ο πόνος θα περάσει, θα αφαιρεθούν τα σταγονόμετρα, θα αφαιρεθούν οι επίδεσμοι και σύντομα θα αισθανθεί πολύ καλύτερα. Είναι καλύτερα να ξεχάσουμε την παιδαγωγική: σε μια τέτοια κατάσταση, επιτρέπονται οποιεσδήποτε ιδιοτροπίες για τα παιδιά, εκτός εάν, φυσικά, έρχονται σε αντίθεση με το θεραπευτικό σχήμα.
Η συγγενής καρδιοπάθεια σε ένα παιδί σήμερα δεν είναι πλέον κάτι το καταστροφικό. Η ιατρική προχωρά με άλματα, νέα και αποτελεσματικές μεθόδουςοι θεραπείες σας επιτρέπουν να απαλλαγείτε εντελώς από την ασθένεια. Το κυριότερο είναι η ευαισθησία και η προσοχή των γονιών στην υγεία και την ευημερία του παιδιού. Μόνο τότε το μωρό θα μπορέσει να ξεχάσει όλες τις ασθένειες και να ζήσει μια πλήρη ζωή.
Ενημερωτικό βίντεο για το θέμα
Μου αρέσει!

