Dështimi i zemrës Sëmundja koronare e zemrës. Çfarë është sëmundja ishemike e zemrës dhe trajtimi
Sëmundja ishemike Sëmundja e zemrës është një gjendje patologjike jashtëzakonisht e zakonshme që zhvillohet si rezultat i pamjaftueshmërisë koronare kronike dhe ngopjes së dëmtuar të indeve të miokardit me lëndë ushqyese. IHD konsiderohet shkaku më i zakonshëm i paaftësisë së parakohshme. Përveç kësaj, kjo gjendje shpesh çon në vdekjen e njerëzve që vuajnë nga sëmundja e arterieve koronare. Kur zhvillohet sëmundja koronare e zemrës, çfarë është dhe arsyet e shfaqjes së saj, tek një person që nuk e ka edukim mjekësor, është shumë e vështirë për t'u kuptuar. Por në të njëjtën kohë është shumë e rëndësishme që pacienti të kuptojë plotësisht rrezikun e ishemisë dhe të ndjekë rekomandimet e mjekut.

Më shpesh shkelje e ngjashme vërejtur tek meshkujt, e cila është arsyeja e tyre vdekje e parakohshme. Tek gratë, shenjat e sëmundjes koronare të zemrës, si rregull, manifestohen qartë mbi moshën 50 vjeç, pasi deri në këtë kohë trupi është i mbrojtur në mënyrë të besueshme. sfond hormonal. Në rast të ndonjë devijimi në punë të sistemit kardio-vaskular mos u vetë-mjekoni, pasi vetëm një vizitë në kohë te mjeku dhe fillimi i hershëm terapia shmang pasojat më negative.
Shkaqet e sëmundjeve koronare të zemrës
Për mjekësia moderne etiologjia e kësaj gjendje nuk është më një mister. Përafërsisht në 70% të rasteve, ndryshimet ishemike në indet e zemrës zhvillohen në sfondin e aterosklerozës së arterieve koronare. Edhe një ngushtim i lehtë i lumenit të kanaleve të gjakut që ushqejnë miokardin, për shkak të formimit pllaka e kolesterolit mund të çojë në shfaqjen e një gjendjeje të tillë patologjike. Si rregull, me 75% stenozë koronare, pacientët zhvillojnë anginë pectoris të rëndë. Etiologjia e CAD përfshin faktorë të tjerë endogjenë dhe ekzogjenë, duke përfshirë:
- mënyrë jetese e ulur;
- obeziteti;
- ushqyerja joracionale;
- tendosje psiko-emocionale;
- një kurs i gjatë i marrjes së kontraceptivëve hormonalë;
- pirja e duhanit;
- abuzimi me alkoolin;
- hipertensioni;
- fibrilacion atrial;
- nivele të larta të kolesterolit në gjak;
- shkelje e ekuilibrit të ujit dhe elektrolitit;
- mosfunksionimi i tiroides;
- diabetit;
- kolelitiaza.

Përveç kësaj, ekziston një rrezik i lartë zhvillimi i sëmundjes së arterieve koronare ata me predispozicion gjenetik. Rrit ndjeshëm mundësinë e kësaj gjendjeje patologjike tek të moshuarit, e cila në shumicën e rasteve shoqërohet me ndërprerjet hormonale. Siç tregon praktika, aq më i lartë është shkalla e goditjes lëndimi ishemik indi i miokardit vërehet në prani të një kombinimi faktorët e pafavorshëm. Në disa raste, parakushtet për shfaqjen e kësaj gjendje patologjike vendosen kur zhvillimi intrauterin. Veçanërisht të rrezikshme janë defektet e zemrës që nuk janë identifikuar dhe trajtuar.
Klasifikimi i sëmundjeve koronare
Kardiologjia moderne merr parasysh shumë parametra që karakterizojnë zhvillimin e kësaj gjendje. Në varësi të karakteristikave të manifestimeve ekzistuese, ekzistojnë llojet e mëposhtme sëmundje ishemike të zemrës:
- e papritur vdekje koronare;
- angina pectoris;
- forma pa dhimbje e ishemisë së miokardit;
- atak ne zemer;
- kardioskleroza pas infarktit;
- përçueshmëri dhe çrregullime të ritmit;
- infrakt.
Secila prej këtyre formave ka karakteristikat e veta të zhvillimit dhe rrjedhës. Për shembull, vdekja e papritur koronare, si rregull, është rezultat i një ndërprerjeje të papritur të furnizimit me oksigjen të miokardit si rezultat i trombozës së arteries koronare. Përveç kësaj, një gjendje e ngjashme patologjike, e shoqëruar nga ndalesë e papritur zemra, mund të zhvillohet për shkak të paqëndrueshmërisë elektrike të miokardit. Në shumicën e rasteve, me një përkeqësim kaq të shpejtë të shkallës së ishemisë së indeve, vdekja e pacientit vërehet në pak minuta. Ndonjëherë nga fillimi i një sulmi deri në rezultat vdekjeprurës mund të zgjasë deri në 6 orë.
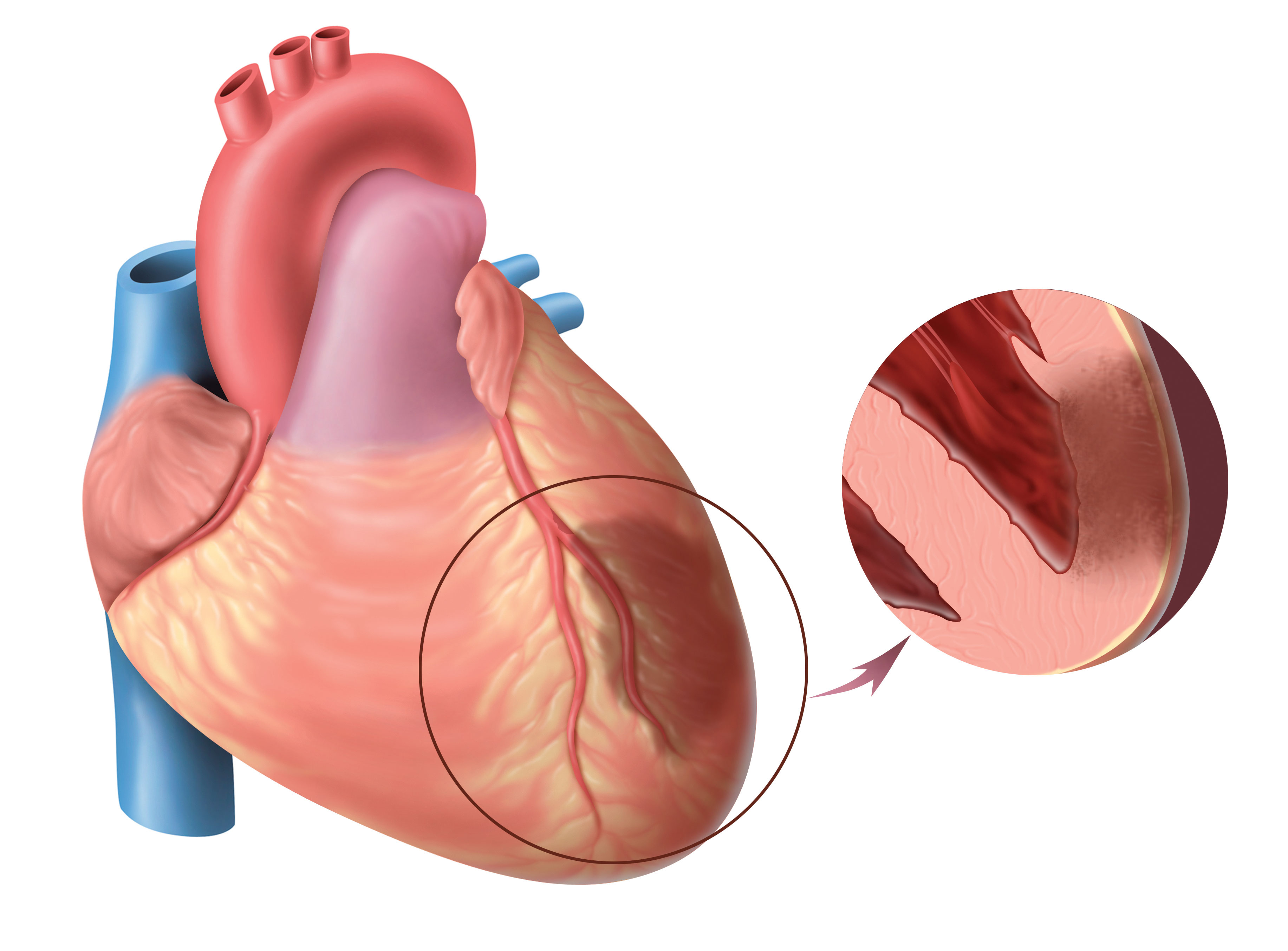
Infarkti i miokardit mund të jetë i madh dhe i vogël. Në këtë rast vërehet sëmundje akute ishemike e zemrës, e cila mund të shfaqet simptoma karakteristike. Në prani të gjendjen e dhënë disa pjesë të zemrës fillojnë të vuajnë nga mungesa e oksigjenit, kështu që qelizat e miokardit vdesin. Mund të zhvillohet cor pulmonale. Me sigurimin në kohë kujdes mjekësor shanset për të shmangur vdekjen janë mjaft të larta.
Pas një ataku kardiak dhe në prani të aterosklerozës kronike, së pari vihet re ishemi kardiake, e cila më pas çon në zëvendësimin e miociteve të vdekura. ind fijor. Ky proces çon në formimin e dështimit të zemrës. Ishemia pa dhimbje e murit të pasmë të miokardit është karakteristikë për njerëzit që vuajnë nga diabeti mellitus, si dhe ata që kanë një pragu i dhimbjes. Në këtë rast, fibrilacioni atrial, pra fibrilacioni spontan atrial, mund të shkaktojë vdekjen e një personi i cili më parë është ankuar për probleme të zemrës. Të tillë përkeqësim i mprehtë kushtet janë shpesh simptoma e parë e sëmundjes së arterieve koronare.
Një formë e zakonshme e sëmundjes ishemike është angina pectoris. Mund të jetë e qëndrueshme, e paqëndrueshme dhe spontane. Një formë e ngjashme e sëmundjes koronare të zemrës në shumicën e rasteve kohe e gjate nuk shfaqet simptoma të rënda. Zakonisht kjo gjendje patologjike përfundon me infarkt miokardi. Në disa raste, mund të ndodhë fibrilacion atrial ose aritmi e rëndë.
Vlen të përmendet: kur shfaqet sëmundja koronare e zemrës, klinika varet kryesisht nga forma e saj e rrjedhjes dhe ashpërsia e dëmtimit të indeve të zemrës. Në kardiologji, termi sindrom akut koronar tani përdoret gjithnjë e më shumë, nën të cilin fshihen lloje të ndryshme të kësaj gjendjeje patologjike, duke përfshirë:
- infarkti miokardial;
- angina e paqëndrueshme;
- fibrilacion atrial;
- dhe vdekje e papritur koronare që rezulton nga vdekja e indeve.

Manifestimet simptomatike të sëmundjes ishemike
Zakonisht kjo gjendje patologjike karakterizohet nga një ecuri e valëzuar, e karakterizuar nga periudha recidivash dhe remisionesh. Megjithatë, në afërsisht 1/3 e pacientëve, zhvillimi i ishemisë kardiake, e cila shpesh shkakton vdekje të parakohshme, nuk çon në ndonjë përkeqësim të mirëqenies dhe shfaqjen e dhimbjes.
Në shumicën e rasteve, sëmundja zhvillohet gjatë dekadave pa shfaqur simptoma të rënda. Megjithatë, pasi ndryshimet në miokard arrijnë një pikë kritike, ato mund të zbulohen si shenjat e zakonshme patologjinë dhe simptoma specifike, e qenësishme formë të veçantë kursi i IBS. te manifestimet karakteristike ishemia kardiake përfshin:
- dhimbje gjoksi që rrezaton në krahë nofullën e poshtme ose mbrapa;
- përkeqësimi i mbingarkesës fizike ose emocionale;
- mjegullimi i vetëdijes;
- të fikët;
- dobësi e përgjithshme;
- dispnea;
- periudhat e marramendjes;
- djersitje e tepruar;
- ënjtje e ekstremiteteve të poshtme.
Si rregull, të gjitha këto simptoma të sëmundjes koronare të zemrës nuk shfaqen njëkohësisht. Në shumicën e pacientëve, në sfondin e një rënie në ushqimin e indeve të trurit, të ndryshme çrregullime neurologjike, duke përfshirë ndjenjat pa shkak të ankthit, apatisë, sulmeve të panikut dhe Humor i keq. Sëmundja ishemike më akute e zemrës manifestohet në formën e vdekjes së papritur koronare. Në këtë rast, vërehet ndalimi i frymëmarrjes dhe pulsi pushon së zbuluari. Përveç kësaj, ka një humbje të vetëdijes, bebëzat zgjerohen, tingujt e zemrës nuk dëgjohen, lëkurën marrin një nuancë gri të zbehtë.
Në shumicën e rasteve të ishemisë kardiake me një fillim kaq akut, vdekja e pacientit vërehet brenda pak minutash, më rrallë mund të zgjasë nga 2 deri në 6 orë. Vetëm në raste të rralla me kujdesin mjekësor në kohë, mjekët arrijnë të shpëtojnë jetën e pacientit, megjithëse kjo nuk garanton mungesën e pasojave të kësaj gjendje. Për shembull, një pacient shpesh ka rritje të vazhdueshme të presionit, shfaqen aritmi dhe anomali të tjera. Pra, është shumë e rëndësishme të kuptohet pse ishemia është e rrezikshme dhe t'i nënshtrohen ekzaminimeve të planifikuara në intervale të rregullta.

Komplikimet e sëmundjes koronare të zemrës
Çrregullime hemodinamike në muskulin e zemrës dhe në rritje dëmtimi ishemik indet provokojnë të shumta ndryshimet morfologjike, të cilat përcaktojnë formën e ecurisë dhe prognozën e sëmundjes së arterieve koronare. Për shkak të zhvillimit të kësaj gjendje vërehet pamja e pamjaftueshmërisë së metabolizmit energjetik të qelizave të miokardit. Në shumicën e pacientëve, për shkak të dëmtimit të indeve të zemrës, ka një shkelje funksioni kontraktues barkushe të majtë, e cila mbart natyrë kalimtare. Për shkak të proceseve të tilla, mund të zbulohet një rënie e shpejtë e numrit të kardiomiociteve. Ato janë zëvendësuar IND lidhës që nuk është në gjendje të përmbushë funksionin e tyre.
Ndër të tjera, ka një shkelje të funksionit diastolik dhe sistolik. Për shkak të dëmtimit të indeve të zemrës, ka një çrregullim të përçueshmërisë, ngacmueshmërisë dhe kontraktueshmëria miokardi. Të gjitha këto ndryshime, si rregull, janë të pakthyeshme dhe çojnë në dështim të vazhdueshëm të zemrës. Ndër të tjera, në sfondin e IHD, shfaqen gjendje akute, duke përfshirë sulmet në zemër dhe goditjet në tru.
Metodat për diagnostikimin e sëmundjeve koronare të zemrës
Meqenëse IHD manifestohet nga një larmi simptomash, është e nevojshme t'i besoni mjekut përcaktimin e problemit. Nëse dyshoni për praninë e kësaj gjendjeje patologjike, duhet patjetër të konsultoheni me një kardiolog dhe t'i nënshtroheni ekzaminim gjithëpërfshirës. Para së gjithash, mjekut i duhet historia më e plotë për të zbuluar kushtet në të cilat shfaqen simptoma të caktuara, kohëzgjatjen sulmet e dhimbjes dhe natyrën e simptomave të pranishme. Për më tepër, një kriter i rëndësishëm diagnostikues është vlerësimi i efektivitetit të përdorimit të preparateve të nitroglicerinës.
Tjetra, kryhet auskultimi, i cili ju lejon të merrni të dhëna të caktuara në lidhje me disponueshmërinë ndryshimet patologjike dhe bëni një diagnozë paraprake. Për ta sqaruar atë, zakonisht para së gjithash përshkruhen elektrokardiografia dhe EKG. Kjo është metoda kryesore e kërkimit për IHD, e cila ju lejon të identifikoni ndryshime karakteristike edhe në rastet kur manifestimi i shprehur i sëmundjes mungon. Përveç kësaj, ka testet laboratorike gjaku, të cilat lejojnë të përcaktojnë praninë e enzimave dhe substancave që rezultojnë nga shkatërrimi i kardiomiociteve. Ndër të tjera kërkohet studimi i nivelit të kolesterolit dhe glukozës, ALT dhe AST. Deshifrimi i të dhënave të marra nga mjeku i lejon atij të përcaktojë se si do të zhvillohet më tej kjo gjendje.
Një ekokardiogramë mund të bëhet për të përcaktuar madhësinë e zemrës. Kjo metodë e hulumtimit ju lejon të vlerësoni aftësitë kontraktuese të miokardit, të përcaktoni gjendjen e valvulave dhe zgavrave të zemrës dhe të identifikoni zhurmën akustike. Në rastet e mosmarrëveshjes dhe kur ka dyshime për praninë e tjetrit gjendjet patologjike Mund të indikohet ekokardiografia e stresit, e cila lejon zbulimin e pranisë së ishemisë së miokardit gjatë aktivitetit fizik të dozuar. Shpesh kryhet elektrokardiografia transezofageale për të vlerësuar përçueshmërinë. Kjo metodë kërkimore nuk përdoret në të gjitha rastet. Gjatë këtij testi diagnostik, futet një kateter i posaçëm në ezofag, përmes të cilit mund të regjistrohen të gjithë treguesit e punës së zemrës pa ndërhyrjen që zakonisht krijohet nga lëkura dhe indi dhjamor. Duke qenë se një ekzaminim i tillë për sëmundjen koronare të zemrës nuk është shumë i këndshëm për pacientin, ai nuk është i kryer gjithmonë.
Shpesh, koronarografia përshkruhet për të përcaktuar kalueshmërinë e enëve që ushqejnë miokardin. Zakonisht ky studim ju lejon të përcaktoni shkallën e nevojës për kirurgji në arteriet koronare. Metoda e ngjashme diagnoza nuk është 100% e sigurt, pasi është mjaft e mundur reaksione alergjike duke përfshirë shokun anafilaktik.
Trajtimi gjithëpërfshirës i sëmundjeve koronare të zemrës
Qasja ndaj terapisë varet kryesisht nga disponueshmëria manifestimet simptomatike me IHD, si dhe gjendjen e përgjithshme të trupit të pacientit. Sëmundja ishemike e zemrës mund të trajtohet me metodat konservatore dhe nderhyrjet kirurgjikale lloje të ndryshme. Metodat e terapisë zgjidhen nga mjeku që merr pjesë, në varësi të ashpërsisë së manifestimeve simptomatike ekzistuese.
Nëse kjo sëmundje zbulohet në një fazë të hershme dhe nuk shoqërohet me shenja të theksuara shqetësime hemodinamike, do të jetë e mjaftueshme trajtim jo medikamentoz. Zakonisht mjeku rekomandon refuzimin e të gjithëve zakone të këqija. Ndër të tjera, pacienti duhet të ndryshojë tërësisht stilin e jetës së tij. Ushtrime të forta, shëtitje të gjata ajer i paster, si dhe një dietë e kursyer e ulët në substanca që kontribuojnë në formimin e pllakave aterosklerotike, mund të eliminojnë zonat e dëmtimit të muskujve të zemrës dhe të përmirësojnë gjendjen e përgjithshme të sistemit kardio-vaskular.
Një masë e nevojshme është ulja e nivelit të kripës së konsumuar. Në prani të peshë të tepërt përshkruan një dietë me pak yndyrë. Pacientët këshillohen të reduktojnë doza e perditshme konsumuar ujë për të zvogëluar rrezikun e edemës dhe manifestimeve të tjera të kësaj gjendjeje patologjike. Në raste të tilla të lehta, kur pacienti nuk ka dhimbje gjoksi dhe ankesat janë të kufizuara në parehati periodike, mund të ndihmojë në rivendosjen e funksionimit të organit dhe parandalimin e zhvillimit të mëtejshëm të dëmtimit të murit të zemrës. Trajtim spa. Shpesh, vetë pacientët neglizhojnë rekomandimet e mjekëve, duke i konsideruar ato opsionale, gjë që zakonisht ka pasoja jashtëzakonisht të pafavorshme.
Nëse faza në të cilën është zbuluar zhvillimi i sëmundjes koronare është i avancuar, përveç metodave të terapisë konservative, kërkohet trajtim i synuar me medikamente. Skema për marrjen e barnave të tilla përshkruhet nga mjeku individualisht, në varësi të karakteristikave të manifestimeve simptomatike ekzistuese. Në shumicën e rasteve, përshkruhen beta-bllokues, agjentë antitrombocitar dhe agjentë hipokolesterolemikë. Kur pacienti nuk ka kundërindikacione, mund të përshkruhen shtesë ilaçe antiaritmike, diuretikë, nitrate dhe ilaçe të tjera.
Në prani të një forme të rëndë të ishemisë së zemrës, kur terapi konservative nuk lejon të arrihet një efekt i theksuar, pacientit i caktohet një konsultë me një kardiokirurg për të përcaktuar nëse ndërhyrje kirurgjikale. shpeshherë terapi kirurgjikale përdoret kur ekziston rreziku i zhvillimit të një ataku kardiak. Për të rivendosur qarkullimin e gjakut në zonën e indit të prekur, shpesh kryhet bajpasi i arterieve koronare. Kjo ndërhyrje kirurgjikale përfshin imponimin e një anastomoze autovenoze. Kjo lejon që gjaku të anashkalojë zonat e prekura të enëve të gjakut, gjë që kontribuon në ushqimin e indeve të dëmtuara nga ishemia. Një ndërhyrje e tillë mund të kryhet si duke përdorur një aparat edukimi artificial ashtu edhe në një organ pune. Në disa raste, mund të kryhet një operacion minimalisht invaziv i quajtur angioplastikë koronare e transmetueshme. Kjo teknikë përfshin futjen e një kateteri me një tullumbace në zonat e dëmtuara të arterieve, i cili ju lejon të zgjeroni ngushtimin. enët e gjakut.
Aktualisht, metodat e kombinuara të trajtimit përdoren në mënyrë aktive, duke përfshirë të dyja eliminimi i menjëhershëm seksionet ekzistuese të enëve të gjakut që pengojnë ushqimin e indeve të miokardit dhe metodat konservatore ndikimi. Në shumicën e rasteve, kjo terapi e kombinuar me ndryshimet e stilit të jetesës, rikthen shëndetin e indeve të zemrës. Prognoza për sëmundjen e arterieve koronare varet nga shumë faktorë, duke përfshirë fazën e neglizhencës së procesit, kompleksitetin e terapisë dhe gatishmërinë e personit për të ndjekur rekomandimet e mjekut.
Parandalimi i sëmundjeve koronare
Aktualisht e vetmja mënyrë parandalojnë formimin patologjitë e rënda Sistemi kardiovaskular është për të ruajtur maksimumin mënyrë jetese të shëndetshme jeta. shumë e rëndësishme me moshë e re shmangni zakonet e këqija, duke përfshirë pirjen e duhanit dhe pirjen e alkoolit. Substancat toksike të përfshira në këtë tymi i duhanit, dhe produktet e dekompozimit të alkoolit, çojnë në dëmtimin e indeve të zemrës dhe të mureve të enëve të gjakut. Përveç kësaj, është shumë e rëndësishme të mbështetet peshë normale trupi. Ju duhet të filloni të hani siç duhet, duke përfshirë nje numer i madh i perimet dhe frutat në dietë.
Hipodinamia provokon ndryshime ishemike, ndaj është e nevojshme të kryhen ushtrime fizike për të krijuar një ngarkesë të mjaftueshme në sistemin kardiovaskular. Ndër të tjera, njerëzit që janë të predispozuar për shfaqjen e sëmundjeve koronare të zemrës duhet të përpiqen të shmangin tronditjet serioze emocionale. Pajtueshmëria me regjimin e punës dhe pushimit është masë e nevojshme për të reduktuar rrezikun e zhvillimit të kësaj gjendjeje patologjike.
Seksioni 1. Përkufizimi i konceptit të CHF, shkaqet e zhvillimit, patogjeneza, klasifikimi dhe qëllimet e terapisë
1.1 Përkufizimi i konceptit dhe shkaqeve të zhvillimit të CHF
CHF është një sindromë që zhvillohet si pasojë e sëmundje të ndryshme sistemi kardiovaskular, që çon në një ulje të funksionit të pompimit të zemrës (megjithëse jo gjithmonë), hiperaktivim kronik të sistemeve neurohormonale dhe manifestohet me gulçim, palpitacione, lodhje të shtuar, kufizim të aktivitetit fizik dhe vonesa e tepruar lëngjeve në trup.
Duhet mbajtur mend se ashpërsia e simptomave të CHF mund të jetë krejtësisht e ndryshme - nga manifestimet minimale që ndodhin vetëm gjatë kryerjes së ngarkesave të konsiderueshme, deri në gulçim të rëndë që nuk e lë pacientin as në pushim. Siç u diskutua në seksionin 1.2, numri i pacientëve me manifestimet e hershme CHF është disa herë më i madh se pacientët e rëndë që kërkon trajtim spitalor. Për pacientët me ulje të pompimit LV [përcaktuar si fraksion i ejeksionit (EF) më pak se 40%], pa simptoma të dukshme të CHF, aplikoni përcaktim i veçantë- mosfunksionim asimptomatik LV.
Nga ana tjetër, CHF është një sindromë progresive dhe ata pacientë që sot kanë vetëm CHF latente mund të kalojnë në grupin e pacientëve më të rëndë që janë të vështirë për t'u trajtuar brenda 1-5 viteve. Kjo është arsyeja pse diagnoza e hershme Mosfunksionimi i CHF dhe LV, dhe, rrjedhimisht, trajtimi i hershëm i pacientëve të tillë është çelësi i suksesit në trajtimin e dështimit të zemrës. Fatkeqësisht, në Rusi, diagnozat e fazave fillestare të CHF janë jashtëzakonisht të rralla, gjë që tregon një nënvlerësim nga praktikuesit e ashpërsisë së kësaj sindrome.
Sindroma CHF mund të komplikojë rrjedhën e pothuajse të gjitha sëmundjeve të sistemit kardiovaskular. Por shkaqet kryesore të CHF, që përbëjnë më shumë se gjysmën e të gjitha rasteve, janë sëmundja ishemike (koronare) e zemrës (CHD) dhe hipertensioni arterial, ose një kombinim i këtyre sëmundjeve.
Me sëmundje të arterieve koronare, zhvillim infarkt akut miokardi(AMI) me uljen e mëvonshme fokale të tkurrjes së miokardit dhe zgjerimin e zgavrës LV (rimodelimi) është shkaku më i zakonshëm i CHF. Me insuficiencë koronare kronike afatgjatë pa infarkt të miokardit, humbja e qëndrueshmërisë së miokardit, një rënie difuze e kontraktueshmërisë (miokardi "i fjetur" ose letargji), zgjerimi i dhomave të zemrës dhe zhvillimi i simptomave të CHF mund të përparojnë. Kjo situatë interpretohet në botë si kardiomiopati ishemike.
Në hipertensionin arterial, ndryshimet në miokardin LV, të quajtura zemër me hipertension, mund të jetë gjithashtu shkaktar i CHF. Për më tepër, në shumë prej këtyre pacientëve, kontraktiliteti i miokardit dhe LV EF mbeten normale për një kohë të gjatë dhe shkaku i dekompensimit mund të jenë shqetësime në mbushjen diastolike të zemrës me gjak.
Për shkak të prevalencës së pamjaftueshme të korrigjimit kirurgjik, të fituar (më së shpeshti reumatike) Sëmundja valvulare e zemrës është shkaku i tretë kryesor i CHF në Rusi. Kjo dëshmon për radikalizmin e pamjaftueshëm të terapistëve praktikantë, të cilët shpeshherë nuk i referojnë pacientë të tillë për trajtim kirurgjik. Nga një këndvështrim modern, prania sëmundje valvulare Sëmundja e zemrës në shumicën dërrmuese kërkon trajtim të detyrueshëm kirurgjik, dhe prania e stenozës valvulare është një tregues i drejtpërdrejtë për kirurgji.
Shkaku tjetër i zakonshëm i CHF janë kardiomiopatitë joishemike, duke përfshirë kardiomiopatinë idiopatike të zgjeruar (DCM) dhe ato specifike, nga të cilat më e përhapura kanë kardiomiopati si pasojë e miokarditit dhe kardiomiopatisë alkoolike.
Sëmundjet e tjera të sistemit kardiovaskular rrallë çojnë në zhvillimin e CHF, megjithëse, siç u përmend më herët, dekompensimi kardiak mund të jetë fundi i çdo sëmundjeje të zemrës dhe enëve të gjakut.
1.2 Patogjeneza dhe karakterizimi forma të ndryshme CHF
"Risia" themelore e ideve moderne për patogjenezën e CHF lidhet me faktin se jo të gjithë pacientët kanë simptoma të dekompensimit si rezultat i një rënie të kapacitetit pompues (propulsiv) të zemrës. Skema moderne Patogjeneza e CHF tregon se tre ngjarjet kryesore në zhvillimin dhe përparimin e CHF janë:
- sëmundje të sistemit kardiovaskular;
- ulje e prodhimit kardiak (në shumicën e pacientëve);
- mbajtjen e natriumit dhe lëngu i tepërt në trup.
Pas një sëmundjeje të sistemit kardiovaskular, mund të kalojë një periudhë mjaft e gjatë kohore (për shembull, me hipertension arterial, formë kronike sëmundja e arterieve koronare, DCM, pas miokarditit ose formimit të sëmundjes së zemrës) deri në një ulje të prodhimit kardiak (CO). Edhe pse në infarktin akut makrofokal të miokardit, koha midis fillimit të sëmundjes, uljes së prodhimit dhe shfaqjes së simptomave të dështimit akut të zemrës mund të llogaritet në orë dhe madje minuta. Por në çdo rast, tashmë në një fazë shumë të hershme, mekanizmat kompensues janë aktivizuar për të ruajtur prodhimin normal kardiak. Nga pikëpamja teori moderne, roli kryesor në aktivizimin e mekanizmave kompensues (takikardia, mekanizmi Frank-Starling, shtrëngimi enët periferike) luan hiperaktivizimi i neurohormoneve lokale ose indore. Ky është kryesisht sistemi simpatik-adrenal (SAS) dhe efektorët e tij - norepinefrina (NA) dhe adrenalina dhe sistemi renin-angiotensin-aldosterone (RAAS) dhe efektorët e tij - angiotensin II (A II) dhe aldosteroni (ALD), gjithashtu. si sistemi natriuretik.faktorët. Problemi është se mekanizmi "vrapues" i hiperaktivizimit të neurohormoneve është i pakthyeshëm. procesi fiziologjik. Me kalimin e kohës, aktivizimi kompensues afatshkurtër i sistemeve neurohormonale të indeve kthehet në të kundërtën e tij - hiperaktivizimin kronik. Hiperaktivizimi kronik i neurohormoneve të indeve shoqërohet me zhvillimin dhe përparimin e mosfunksionimit të LV sistolik dhe diastolik (rimodelimi). CO zvogëlohet gradualisht, por manifestimet klasike të CHF gjatë kësaj periudhe kohore, si rregull, nuk mund të identifikohen. Pacientët kanë simptoma të fazave më të hershme të CHF. të cilat zbulohen vetëm kur aplikohen teste të veçanta të ngarkesës. Këto fakte u identifikuan dhe u përshkruan në detaje nga N.M. Mukharlyamov, L. Olbinskaya et al.
Në të ardhmen, zhvillimi i simptomave të CHF (mbajtjes së natriumit dhe lëngjeve të tepërta) ndodh përgjatë rrugës klasike. Pas një ulje të funksionit të pompimit të zemrës, përfshirja në procesi patologjik organe dhe sisteme të tjera, kryesisht veshkat, e cila mbështetet nga aktivizimi i neurohormoneve qarkulluese (kryesisht HA, A-11, ADD). Hiperaktivizimi kronik i sistemeve neurohormonale qarkulluese shoqërohet me zhvillimin e simptomave klinike të CHF në një ose të dy qarkullimet.
Përveç kësaj, është e qartë se në disa pacientë vetëm zhvillimi i mosfunksionimit të rëndë diastolik çon në përparimin e çrregullimeve. rregullimi neurohumoral me përfshirjen e hormoneve qarkulluese në proces dhe shfaqjen e mbajtjes së lëngjeve dhe shenjave të dukshme të dekompensimit me CO të ruajtur. Si rregull, pjesën më të madhe të këtij grupi e përbëjnë pacientët me hipertension arterial. Këta pacientë kanë afatgjatë presionin e lartë të gjakut shoqëruar me zhvillimin e hipertrofisë së miokardit LV, trashje të mureve të tij. Në të njëjtën kohë rritet ngurtësia e miokardit LV dhe çrregullohet mbushja e tij me gjak në diastol, gjë që mund të shoqërohet me shfaqjen e shenjave të CHF në CO normale.
Kështu, jo të gjithë pacientët me simptoma të CHF kanë të njëjtin mekanizëm për zhvillimin e sindromës. Ekzistojnë tre lloje kryesore të pacientëve. Vetëm gjysma e pacientëve me CHF kanë simptoma të dukshme dekompensimi i aktivitetit kardiak, ndërsa pjesa tjetër, megjithë uljen e funksionit të pompimit të zemrës, shenja të qarta nuk ka dekompensime. Në mesin e pacientëve me manifestime të dukshme të dekompensimit, vetëm gjysma kanë një CO të reduktuar, dhe gjysma tjetër janë diagnostikuar me disfunksion diastolik të LV. Kjo skemë quhet "rregulli i gjysmave". Ajo tregon se pacientët me një pamje të detajuar të dekompensimit, mbingarkesës - kjo është vetëm pjesa e dukshme e ajsbergut, që përbën jo më shumë se një të katërtën e të gjithë pacientëve me CHF.
1.3 Klasifikimi i CHF
Më e përshtatshme dhe që plotëson nevojat e praktikës është klasifikimi funksional i Shoqatës së Zemrës së Nju Jorkut, i cili përfshin ndarjen e katër klasave funksionale sipas aftësisë së pacientëve për të duruar aktivitetin fizik. Ky klasifikim rekomandohet për përdorim nga OBSH.
Siç dihet, çdo klasifikim është i kushtëzuar deri në një masë dhe krijohet për të dalluar ose shkaqet e sëmundjes, ose opsionet e kursit, ose manifestimet e sëmundjes sipas ashpërsisë, opsioneve të trajtimit, etj. Kuptimi i klasifikimit është t'u japë mjekëve çelësat për të diagnozë më të mirë dhe trajtimin e çdo sëmundjeje. Ideja më brilante e krijimit të një klasifikimi të përsosur është e dënuar të dështojë nëse nuk është e nevojshme ose shumë e ndërlikuar dhe konfuze. Dhe anasjelltas, nëse klasifikimi perceptohet lehtësisht, atëherë ai jeton, pavarësisht se parimet që qëndrojnë në themel të tij nuk janë ideale, dhe disa dispozita mund të shkaktojnë polemika. shembulli më i mirë i këtij lloji është klasifikimi i brendshëm i CHF (dështimi i qarkullimit të gjakut), i krijuar nga V.Kh. Vasilenko dhe ND. Strazhesko me pjesëmarrjen e G.F. Lan-ga. Ky klasifikim u miratua në Kongresin XII të Gjithë Bashkimit të Terapistëve në 1935. Mund të themi me siguri se kjo ishte arritja e shkollës mjekësore ruse, pasi klasifikimi ishte i pari në të cilin u bë një përpjekje për të sistemuar natyrën e ndryshimeve. , skenën e procesit dhe manifestimet e CHF. Ne qëllimisht nuk vendosim një vijë midis CHF (pasi kjo sindromë përcaktohet nga e gjithë bota mjekësore) dhe dështimit të qarkullimit të gjakut, siç ishte zakon në BRSS, dhe tani në Rusi, duke i marrë ato si sinonime.
1.3.1 Klasifikimi funksional i CHF
Pse në vitet e fundit kaq shumë diskutime rreth klasifikimit të CHF të mirë-testuar dhe kaq të dashur nga mjekët, i cili, pavarësisht të gjitha mangësive, është mjaft i zbatueshëm dhe, me shtesa, përshkruan pothuajse të gjitha fazat e CHF, nga më të lehtat deri tek më të rëndat? Ka 2 përgjigje për këtë.
Klasifikimet plotësisht funksionale janë padyshim më të thjeshta dhe më të përshtatshme për sa i përket kontrollit të dinamikës së procesit dhe aftësitë fizike pacientit. Kjo dëshmoi aplikimin e suksesshëm të klasifikimit funksional të sëmundjes së arterieve koronare, i cili gjithashtu vështirë se u fut në mendjet dhe zemrat e mjekëve rusë.
"Një ushtar nuk mund të vazhdojë, por e gjithë toga nuk mundet", d.m.th. nuk mund të injorohet fakti që të gjitha vendet e botës, me përjashtim të Rusisë, përdorin klasifikimin funksional të Shoqatës së Zemrës së Nju Jorkut, i cili rekomandohet për përdorim nga Shoqëritë Ndërkombëtare dhe Evropiane të Kardiologjisë.
Klasifikimi Funksional i Shoqatës së Zemrës së Nju Jorkut të CHFështë miratuar në vitin 1964. Është rishikuar, plotësuar dhe kritikuar shumë herë, por megjithatë përdoret me sukses në të gjithë botën. Fati i tij është i ngjashëm me fatin e klasifikimit të V.Kh. Vasilenko dhe ND. Strazhesko. “Vetëm dembelët” mes kardiologëve që respektojnë veten nuk e kritikojnë, por të gjithë mjekët praktikë vazhdojnë ta përdorin me sukses.
Parimi që qëndron në themel të tij është i thjeshtë - një vlerësim i aftësive fizike (funksionale) të pacientit, të cilat mund të identifikohen nga një mjek me një anamnezë të synuar, të plotë dhe të saktë, pa përdorimin e teknikave komplekse diagnostikuese. U identifikuan katër klasa funksionale (FC).
/ FC. Pacienti nuk përjeton kufizime në aktivitetin fizik. Ushtrimi i zakonshëm nuk shkakton dobësi (kokëçarje), palpitacione, gulçim ose dhimbje angine.
P FC Kufizimi i moderuar i aktivitetit fizik. Salla e ballit është e rehatshme në pushim, por kryerja e aktivitetit fizik normal shkakton dobësi (kokëçarje), palpitacione, gulçim ose dhimbje anginale.
III FC. Kufizimi i madh i aktivitetit fizik. Pacienti ndihet rehat vetëm në pushim, por më pak se zakonisht aktiviteti fizik çon në zhvillimin e dobësisë (dhimbjes së kokës), palpitacioneve, gulçimit ose dhimbjes anginale.
IV FC Pamundësia për të kryer ndonjë ngarkesë pa shqetësime. Simptomat e dështimit të zemrës ose sindromi i anginës mund të shfaqen në pushim. Kur kryeni një ngarkesë minimale, siklet rritet.
Siç mund ta shihni, gjithçka është shumë e thjeshtë dhe e qartë, megjithëse ka disa vështirësi këtu. Si të vizatoni një vijë midis, për shembull, kufizimeve të moderuara dhe të rënda Aktiviteti fizik? Ky vlerësim bëhet subjektiv dhe varet kryesisht nga perceptimi i pacientit për mirëqenien e tij dhe nga interpretimi real i këtyre perceptimeve të pacientit nga mjeku, i cili përfundimisht duhet të vendosë vetëm numrin romak nga I në IV.
Megjithatë, rezultatet e studimeve të shumta kanë treguar se ka dallime mjaft të dukshme midis FC-ve. Mënyra më e lehtë për të përcaktuar FC tek pacientët është distanca prej 6 minutash në këmbë. Kjo metodë është përdorur gjerësisht në 4-5 vitet e fundit në SHBA, duke përfshirë edhe provat klinike. Gjendja e pacientit i aftë për 6 min. kapërcehet nga 426 në 550 m, korrespondon me CHF të lehtë; nga 150 në 425 m - të mesme, dhe ata që nuk janë në gjendje të kapërcejnë as 150 m - dekompensim i rëndë. Kjo do të thotë, tendenca e mesit dhe fundit të viteve '90 është përdorimi i metodave më të thjeshta për të përcaktuar funksionalitetin pacientët me CHF.
Kështu, klasifikimi funksional i CHF pasqyron aftësinë e pacientëve për të kryer aktivitet fizik dhe përshkruan shkallën e ndryshimeve në rezervat funksionale të trupit. Kjo është veçanërisht e rëndësishme në vlerësimin e dinamikës së gjendjes së pacientëve. Vetëm çfarë klasifikimi i brendshëm duket me të meta, i përket më së shumti pikat e forta klasifikimi funksional.
1.3.2. Metodat për vlerësimin e ashpërsisë së CHF
Vlerësimi i peshës së gjendjes së pacientit dhe veçanërisht efektiviteti i trajtimit është një detyrë urgjente për çdo mjek. Nga ky këndvështrim, nevojitet një kriter i vetëm universal për gjendjen e një pacienti me CHF.
Është dinamika e FC gjatë trajtimit që na lejon të vendosim objektivisht nëse masat tona terapeutike janë të sakta dhe të suksesshme. Studimet e kryera kanë vërtetuar edhe faktin se përkufizimi i FC në një masë të caktuar paracakton dhe parashikimi i mundshëm sëmundjet.
Përdorimi i një testi të thjeshtë dhe të aksesueshëm 6-minutësh të ecjes në korridor bën të mundur matjen sasiore të ashpërsisë dhe dinamikës së gjendjes së një pacienti me CHF gjatë trajtimit dhe tolerancës së tij ndaj aktivitetit fizik.
Përveç dinamikës së FC dhe tolerancës ndaj ushtrimeve, sa më poshtë përdoren për të monitoruar gjendjen e pacientëve me CHF:
- gradë gjendje klinike pacienti (ashpërsia e dispnesë, diureza, ndryshimet në peshën trupore, shkalla mbingarkesë etj.);
- dinamika e LV EF (në shumicën e rasteve sipas rezultateve të ekokardiografisë);
- vlerësimi i cilësisë së jetës së pacientit, i matur në pikë duke përdorur pyetësorë të veçantë, më i famshmi prej të cilëve është pyetësori i Universitetit të Minesotës, i krijuar posaçërisht për pacientët me CHF.
Vdekshmëria vjetore e pacientëve me CHF, pavarësisht futjes së metodave të reja të trajtimit, mbetet e lartë. Me FC I është 10%, me P rreth 20%, me W rreth 40% dhe me IV arrin në 66%.
1.4 Qëllimet në trajtimin e CHF
ideja kryesore taktika moderne trajtimi i një pacienti me CHF është një përpjekje për të filluar terapinë sa më shpejt të jetë e mundur, maksimumi fazat fillestare sëmundje në mënyrë që të arrihet suksesi më i madh i mundshëm dhe të parandalohet përparimi i procesit. Rezultati ideal i terapisë është kthimi i pacientit në jetë normale duke siguruar cilësinë e tij të lartë.
Bazuar në sa më sipër, synimet në trajtimin e CHF janë;
- Eliminimi i simptomave të sëmundjes - gulçim, palpitacione, lodhje e shtuar dhe mbajtja e lëngjeve në trup.
- Mbrojtja e organeve të synuara (zemra, veshkat, truri, enët e gjakut, muskujt) nga dëmtimi.
- Përmirësimi i "cilësisë së jetës".
- Ulja e numrit të shtrimeve në spital.
- Prognozë e përmirësuar (zgjatje e jetës).
Fatkeqësisht, në praktikë, shpesh zbatohet vetëm i pari nga këto parime, gjë që çon në një rikthim të shpejtë të dekompensimit, duke kërkuar shtrimin e përsëritur në spital. Një nga objektivat kryesore të këtij botimi është t'u japë praktikuesve çelësat për zbatimin e suksesshëm të të pesë parimeve bazë të trajtimit të CHF. Më vete, do të doja të përkufizoja konceptin e "cilësisë së jetës". Kjo është aftësia e pacientit për të jetuar të njëjtën jetë të plotë si bashkëmoshatarët e tij të shëndetshëm që janë në kushte të ngjashme ekonomike, klimatike, politike dhe kombëtare. Me fjalë të tjera, mjeku duhet të kujtojë dëshirën e pacientit të tij me CHF, i cili tashmë është i dënuar të marrë drogë, shpesh mjaft të pakëndshme, për të jetuar. jetë e plotë. Ky koncept përfshin aktivitetin fizik, krijues, social, emocional, seksual, politik. Duhet mbajtur mend se ndryshimet në "cilësinë e jetës" nuk janë gjithmonë paralele me përmirësimin klinik. Për shembull, përshkrimi i diuretikëve zakonisht shoqërohet me përmirësim klinik, por nevoja për t'u "lidhur" me tualetin, e shumta. reaksione negative, karakteristikë e këtij grupi drogesh, padyshim që përkeqësojnë “cilësinë e jetës”. Prandaj, gjatë përcaktimit të terapisë së mirëmbajtjes, këshillohet të kihet parasysh jo vetëm përmirësimi klinik, por edhe “cilësia e jetës” dhe sigurisht prognoza e pacientëve.
V.Yu.Mareev
Instituti Kërkimor i Kardiologjisë. A.L. Myasnikova RKNPK Ministria e Shëndetësisë e Federatës Ruse
Çfarë është dështimi i zemrës?
Dështimi i zemrës është një gjendje në të cilën funksioni i zemrës si një pompë që qarkullon gjakun dhe jep oksigjen është i pamjaftueshëm për të plotësuar nevojat e trupit. Dështimi i zemrës mund të shkaktohet nga:
Zemra ka dy atria (djathtas dhe majtas) - këto janë dhomat e sipërme të zemrës dhe dy barkushe (djathtas dhe majtas). Barkushet janë dhoma muskulore që shtyjnë gjakun nga zemra kur muskujt tkurren (kontraktimi ventrikular quhet sistolë). Shumë sëmundje mund të dobësojnë veprimin e pompimit të ventrikujve. Për shembull, muskujt e barkusheve mund të dobësohen për shkak të një sulmi në zemër ose miokardit. Zvogëlimi i aftësisë pompuese të ventrikujve për shkak të dobësisë së muskujve quhet mosfunksionim sistolik. Pas çdo tkurrjeje të ventrikujve (sistolë), muskujt duhet të pushojnë në mënyrë që gjaku nga atriumet të mbushë barkushet. Ky relaksim i ventrikujve quhet diastole. Një sëmundje e tillë si hemokromatoza mund të shkaktojë ngurtësim të muskujve të zemrës dhe të dëmtojë aftësinë e barkusheve për të pushuar dhe mbushur. Ky quhet mosfunksionim diastolik. Përveç kësaj, në disa pacientë, megjithëse funksioni i pompimit dhe potenciali i mbushjes së zemrës mund të jetë normal, kërkesat anormalisht të larta për oksigjen të indeve të trupit (për shembull, në pacientët me hipertiroidizëm) mund të vështirësojnë furnizimin e zemrës. mjaft gjaku (të ashtuquajturat shkallë të lartë të dështimit të zemrës).
Dështimi i zemrës mund të prekë shumë organe në trup. Për shembull, muskujt e dobësuar të zemrës nuk mund të furnizojnë me gjak të mjaftueshëm veshkat, të cilat më pas fillojnë të humbasin aftësinë e tyre normale për të nxjerrë kripë (natrium) dhe ujë. Funksioni i dëmtuar i veshkave mund të çojë në mbajtje më shumë lëngjeve në organe. Për shembull, lëngjet mund të grumbullohen në mushkëri ( edemë pulmonare). Lëngu gjithashtu mund të grumbullohet në mëlçi, duke rezultuar në një ulje të aftësisë së saj për të çliruar trupin nga toksinat dhe për të prodhuar proteinat esenciale. Thithja e lëndëve ushqyese dhe e barnave mund të reduktohet në zorrët.
Insuficienca koronare kronike
Përkufizimet e koncepteve "Insuficienca koronare" dhe "Sëmundja ishemike e zemrës":
insuficienca koronare është një koncept klinik dhe patofiziologjik që tregon një aftësi të reduktuar për të siguruar rrjedhjen e gjakut përmes arterieve koronare (koronare) të zemrës në miokard në përputhje me nevojat e tij për oksigjen dhe lëndë ushqyese.
Kronike insuficienca koronare për shkak të aterosklerozës enët koronare dhe manifestohet klinikisht nga angina pectoris, është më formë e shpeshtë sëmundje ishemike të zemrës (CHD).
Sipas ide moderne Sëmundja koronare e zemrës mund të përkufizohet si më poshtë:
Ishemia e zemrës është një sindromë që karakterizohet nga një mospërputhje midis kërkesës së miokardit për oksigjen dhe furnizimit të tij përmes shtratit koronar për shkak të aterosklerozës së enëve koronare ose spazmës, njihet edhe mundësia e kombinimit të të dy mekanizmave.
Klasifikimi i pamjaftueshmërisë koronare kronike:
Ne kushtet e diagnoza klinike, taktikat terapeutike dhe vlerësimi i ekspertëve, veçanërisht në mjediset ambulatore, klasifikimi më i pranueshëm i insuficiencës koronare kronike, i propozuar nga L. I. Fogelson në vitin 1951
Ekzistojnë tre shkallë të insuficiencës koronare kronike.
Shkalla I e insuficiencës koronare kronike - fillestare: sulmet e anginës janë të rralla dhe shkaktohen nga stresi i konsiderueshëm psiko-emocional ose fizik. Nuk ka ndryshime të theksuara aterosklerotike në arterie; një test ergometrik me biçikletë gjithashtu mund të jetë negativ.
Shkalla II e insuficiencës koronare kronike - e qëndrueshme (e theksuar): sulmet e anginës shpesh ndodhin nën ndikimin e një tendosjeje fizike të moderuar dhe normale. Procesi aterosklerotik ngushton lumenin e 1-2 degëve të sistemit koronar me më shumë se 50%.
shkalla III Insuficienca koronare kronike - e rëndë: karakterizohet nga sulme të anginës që ndodhin në ngarkesa të ulëta dhe në pushim, si dhe simptoma të dështimit të zemrës dhe çrregullime të ritmit të zemrës.
bie në sy variant klinik me një rritje të papritur të sulmeve të anginës në pushim si anginë e paqëndrueshme (gjendje e kërcënuar nga një atak në zemër).
Trajtimi i insuficiencës koronare:
Terapia e insuficiencës koronare ndërtohet duke marrë parasysh variantet e çrregullimeve sistemike të qarkullimit të gjakut.
Në tipin hiperkinetik, një i madh prodhim kardiak, takikardi, hipertension arterial. Vërehet ngacmim i sistemit simpatik-adrenal.
Në tipin hipokinetik, prodhimi kardiak zvogëlohet, ka tendencë për bradikardi dhe hipotension.
Ndikon taktika mjekësore dhe prania e dështimit të qarkullimit të gjakut.
Në kompleks masat mjekësore Insuficienca koronare kronike parashikon masa për të parandaluar përparimin dhe trajtimin e aterosklerozës, si dhe agjentë që përmirësojnë ekuilibrin e oksigjenit ose rrisin rrjedhjen koronare të gjakut. Një sërë ilaçesh kanë një efekt kompleks.
Në trajtimin e çdo pacienti individual merret parasysh gjendja e tij, shkalla e insuficiencës koronare, prania dhe ashpërsia e insuficiencës kardiake, si dhe mekanizmi i veprimit të barnave.
Barnat që përdoren për trajtimin e pamjaftueshmërisë koronare:
Përdoret në sulmin e anginës pectoris mjetet juridike me veprim të shpejtë. Zakonisht është nitroglicerina (Nitroglycerinum). Vendosni 0,25 mg nën gjuhë ose 2-3 pika tretësirë nitroglicerine 1% për kub sheqeri gjithashtu nën gjuhë. ilaçe bimore nuk ka një veprim të tillë.
Ilaçet antianginale përfaqësohen nga grupet (klasat) e mëposhtme:
Unë klasë. Dilatatorët koronar:
– A. Dilatatorët koronar që reduktojnë kthimin venoz të gjakut në zemër:
1) nitroglicerina, deponitroglicerina e zgjatur (trinitrolong, sustak, nitrong, etj.);
2) nitrate të tjera organike: nitropenton (erinite), nitrosorbid.
Nëse nitroglicerina është një mjet për ndalimin e një sulmi të anginës pectoris, atëherë ilaçet me veprim të gjatë përdoren për të parandaluar sulmet e anginës në pacientët me insuficiencë koronare të shkallës II-III. Janë të përshkruara për disa javë, pushimet janë të nevojshme, pasi zhvillohet varësia ndaj drogës.
– B. Dilatatorët koronar që nuk rrisin ndjeshëm kërkesën e miokardit për oksigjen:
Ky grup përfshin intensain, chimes, lidoflazin, ditrimin, papaverine, no-shpa, difril. Këto barna përdoren kryesisht në fazat e hershme sëmundje koronare të zemrës (shkalla I-II e insuficiencës koronare kronike) vetëm me një përkeqësim të sëmundjes. Intensain, chimes dhe lidoflazin kanë gjithashtu vetinë (kur merren për të paktën 2-3 muaj) për të përmirësuar qarkullimin kolateral.
– B. Dilatatorët koronar që rrisin kërkesën e miokardit për oksigjen:
Derivatet e purinës (eufillin etj.), preparate me veprim β-stimulues (oksifedrina, miofedrina, nonahlazina). Përdoren kryesisht në fazat e hershme të insuficiencës koronare te pacientët me sindromë hipokinetike (hipotension, bradikardi). Oxyphedrine (ildamen) gjithashtu përshkruhet për çrregullime të përcjelljes, dobësi të nyjes sinusale.
– D. Barnat për zgjerimin koronar që reduktojnë kërkesën e miokardit për oksigjen (CA ++ - veprim antagonist):
Phenigidine, Isoptin, Corinfar. Indikohet në trajtimin e sëmundjeve koronare të zemrës me ashpërsi mesatare. Në të njëjtën kohë, izoptina ka edhe veti antiaritmike, Corinfar mund të përdoret në kombinimin e sëmundjeve koronare të zemrës me hipertensionin arterial.
klasa II. Mjetet që reduktojnë kërkesën e miokardit për oksigjen:
– A. Anti-adrenergjikët:
1. Bllokuesit e receptorëve β-adrenergjikë: anaprilin, trazikor, visken, aptin, kordanum, benzodiksinë etj.
Beta-bllokuesit reduktojnë punën e zemrës, kërkesën e miokardit për oksigjen. Kjo veçori qëndron në bazë të përdorimit të tyre në sëmundjet koronare të zemrës. Ato indikohen në pacientët me shkallën II-III të insuficiencës koronare kronike, duke përfshirë edhe anginë më të rëndë. Në këto raste, një kombinim me nitrate mund të jetë gjithashtu i dobishëm. Në dështimin e zemrës, është e nevojshme të kombinohen β-bllokuesit me glikozidet kardiake. Në raste të tilla janë më të indikuara visken, aptin, trazikor, të cilat, ndryshe nga anaprilina, kanë një efekt inotropik pozitiv. Me shoqëruese astma bronkiale tregohet vetëm kordani, i cili ndryshe nga β-bllokuesit e tjerë nuk ka veti bronkospastike.
2. Kordaroni zvogëlon punën e zemrës dhe kërkesën e miokardit për oksigjen, dhe gjithashtu ka një efekt antiaritmik. Indikohet në trajtimin e pacientëve me sëmundje koronare të zemrës me angina pectoris sforcuese, si dhe angina pectoris pushimi.
– B. Barnat antitiroide(Mercasolil, etj.) gjithashtu zvogëlojnë punën e zemrës.
Aktualisht ato përdoren si përjashtim në mungesë të efektit të mjeteve të tjera.
klasa III. Mjetet që rrisin tolerancën e miokardit ndaj hipoksisë (antihipoksantë):
citokrom C, piridoksinil-glioksilat (gliosus) etj.
Shfaqet kryesisht në pacientët e rëndë në kombinim me barna të tjera antianginale.
klasa IV. Do të thotë që përmirësohet proceset metabolike në miokard (veprimi anabolik):
retabolil, nerobol, orotat kaliumi, riboksina etj.
Shfaqet në rastet kur kërkohet përmirësimi i performancës së miokardit (shkalla III e insuficiencës koronare kronike).
Përdoret në kombinim me agjentët kryesorë antianginal.
klasa V. Mjetet e veprimit anti-bradikinin:
anginina (prodektin, parmidin). Indikohet për pacientët me çrregullime të rënda të mikroqarkullimit, përfshirë pacientët me sëmundje koronare të zemrës me aterosklerozë të ekstremiteteve të poshtme.
klasa VI. Mjetet e veprimit antitrombocitar:
kanë veti antiagreguese acid acetilsalicilik, mikristin, chimes, anginin, intensain, papaverine etj.
Të gjitha këto barna mund të përdoren për të parandaluar trombozën, veçanërisht kur jo angina e qëndrueshme. Megjithatë, ato në asnjë mënyrë nuk duhet të zëvendësojnë agjentët e tjerë antianginal, si dhe antikoagulantët.
Kështu, aktualisht ekziston një grup i madh i barnave antianginale. Deri në shumicën barna efektive duhet të përfshijë nitroglicerina depo dhe β-bllokues. Megjithatë, në faza të ndryshme sëmundja është e nevojshme përdorim racional barna të caktuara ose kombinimi i tyre nga grupet e treguara.
Normalizimi i mënyrës së jetesës, lufta kundër faktorëve të rrezikut është e rëndësishme.
Fitoterapia për insuficiencën koronare:
Përgatitjet origjinë bimore përdorur në trajtim afatgjatë insuficienca koronare kronike ose gjatë një acarimi, i përkasin grupit të zgjeruesve koronare që nuk rrisin ndjeshëm kërkesën e miokardit për oksigjen. Ato përdoren vetëm në fazat e hershme të sëmundjes.
Kellin (Khellinum) përftohet nga farat e dhëmbit të bimës ammi (Ammi visnaga L.). Kellin ka një efekt të moderuar të zgjerimit koronar. Përdoret në një dozë prej 0,02 g 3-4 herë në ditë. Kursi i trajtimit është 2-3 javë. Efekti terapeutik vërejtur në ditën e 5-7 të trajtimit. Kellin është pjesë e tabletave Kellathrin, të cilat merren 1/2 ose 1 tabletë 3 herë në ditë. Është e nevojshme të monitorohet dinamika e presionit të gjakut.
Për të parandaluar sulmet e anginës në neurozat sistemike të shoqëruara me spazma koronare, rekomandohet pastinacina (Pastinacinum) nga farat e majdanozit (Pastinaca sativa L.). Ilaçi përshkruhet në një dozë prej 0.02 g 2-3 herë në ditë para ngrënies. Rezultati terapeutik zakonisht vërehet 2-5 ditë pas fillimit të barit. Kursi i trajtimit është 2-4 javë.
Përdoren gjerësisht preparatet nga lulet dhe frutat e murrizit (Flor. Crataegi), si dhe nga bari i veshtullit të bardhë (Herbae Visci albi). Një zierje e luleve të murrizit merret 1/2 filxhan 2 herë në ditë. Kursi i trajtimit është 3-4 javë.
Në format e lehta të anginës, për parandalimin e spazmave të enëve koronare, përdoret portokallina (Orangelinum), e marrë nga rrënjët e mustardës së malit (Peucedanum oreogelinum). Caktoni brenda 0,1-0,4 g 2-4 herë në ditë 30 minuta para ngrënies. Kursi i trajtimit është 2-3 muaj.
Preparati dimidin (Dimidinum) është marrë nga rrënjët e fryrjes siberiane (Phlojodicarpus sibiricus). Caktoni brenda me forma të lehta të insuficiencës koronare kronike 1-2 tableta (0,025 g për tabletë) 2-3 herë në ditë pas ngrënies. Kursi i trajtimit është 2-4 javë. Nëse është e nevojshme, kaloni 2-3 kurse.
Nga metilksantinat në rast të pamjaftueshmërisë së enëve koronare përdoren teobromina dhe teofilina, si dhe derivatet e tyre sintetike - aminofilina, aminofilina, diprofilina. Ata zgjerojnë periferinë enët arteriale, veçanërisht enët koronare (shih dilatatorët koronar të klasës I). Kjo seri e preparateve bimore në trajtimin e insuficiencës koronare përfshin edhe izokinolin alkaloidin papaverin (Papaverinum). Caktoni papaverinë në një dozë prej 0,04-0,06 g 3-4 herë në ditë vetëm ose si përbërës të preparateve të përziera (për shembull: Papaverini hydrochloridi 0,04; Phenobarbitali 0,02; Salsolini hydrochloridi 0,03. Pluhur 3 herë në ditë).
Në insuficiencën koronare kronike përdoren edhe preparate antisklerotike (shih trajtimin e aterosklerozës).
Ishemia e zemrës.

Aparati për terapi biorezonancë sipas F. Morell dhe E. Rashe “Akutest-BRT” është aparat i gjeneratës së re. Pajisja është e programueshme. dmth lejon terapinë bazë të biorezonancës në modaliteti automatik, me paradhënie dhënë nga mjeku program. Duke pasur dy kanale të pavarura, pajisja ju lejon të futni në qarkun terapeutik preparate homeopatike, pa i humbur ato, si dhe duke lejuar rregullim të pavarur të parametrave të kanaleve të punës. Pajisja është e pajisur jo vetëm me të gjitha elektrodat e nevojshme për funksionim, por edhe me një të vogël grup bazë ampula testuese.
Kjo shumëllojshmëri e manifestimeve të sëmundjes përcakton gamën e gjerë terapeutike dhe masat parandaluese përdoret në trajtimin e tij. Në periudhën e faljes së sëmundjes, tregohet trajtimi në sanatorium; në kushtet klimatike korsia e mesme Rusia - gjatë gjithë vitit, në kushtet e vendpushimeve jugore - në muaj të ftohtë.
Prognoza dhe kapaciteti i punës së pacientëve varen nga shpeshtësia e përkeqësimeve të sëmundjes, si dhe nga natyra dhe qëndrueshmëria e mosfunksionimeve të zemrës (dhe organeve të tjera) që vijnë nga komplikimet e sëmundjes.
Angina pectoris (angina pectoris).
Sulmet e dhimbjes së papritur të gjoksit për shkak të mungesës akute të furnizimit me gjak në muskulin e zemrës janë formë klinike sëmundje koronare të zemrës e quajtur angina pectoris.
Në shumicën e rasteve, angina pectoris, si format e tjera të sëmundjes së arterieve koronare, shkaktohet nga ateroskleroza e arterieve të zemrës. Pllakat aterosklerotike në të njëjtën kohë ngushtojnë lumenin e arterieve dhe parandalojnë zgjerimin refleks të tyre. E cila, nga ana tjetër, shkakton mungesë të furnizimit me gjak në zemër, veçanërisht akute me mbingarkesë fizike dhe (dhe) emocionale.
Me anginë pectoris, dhimbja karakterizohet gjithmonë nga simptomat e mëposhtme:
- ka karakter sulmi, pra ka një të qartë koha e shprehur ndodhja dhe ndërprerja, falja;
- ndodh në kushte, rrethana të caktuara;
- fillon të ulet ose ndalet plotësisht nën ndikimin e marrjes së nitroglicerinës.
Kushtet për fillimin e sulmit të anginës janë më së shpeshti ecja (dhimbje gjatë përshpejtimit, kur ngjitet në mal, me erë të fortë, kur ecni pas ngrënies ose me një ngarkesë të rëndë), por edhe përpjekje të tjera fizike, ose (dhe) domethënëse. stresi emocional. Kushtëzimi i dhimbjes me përpjekje fizike manifestohet në faktin se me vazhdimin ose rritjen e saj, intensiteti i dhimbjes me siguri do të rritet dhe kur përpjekja ndërpritet, dhimbja zvogëlohet ose zhduket brenda pak minutash. Këto tre tipare të dhimbjes janë të mjaftueshme për vendosje diagnoza klinike një sulm i angina pectoris dhe për ta kufizuar atë nga të ndryshme dhimbje në rajonin e zemrës dhe në përgjithësi në gjoks, të cilat nuk janë angina pectoris.
Shpesh është e mundur të njihet angina pectoris në vizitën e parë të pacientit, ndërsa për të refuzuar këtë diagnozë është e nevojshme të monitorohet ecuria e sëmundjes dhe të analizohen të dhënat e marrjes në pyetje dhe ekzaminimit të përsëritur të pacientit. Shenjat e mëposhtme plotësojnë karakteristikat klinike angina, por mungesa e tyre nuk e përjashton këtë diagnozë:
- lokalizimi i dhimbjes prapa sternumit (më tipik!), mund të japë në qafë, në nofullën e poshtme dhe dhëmbë, në krah, zakonisht majtas, në brezin e shpatullave dhe tehun e shpatullës (shpesh në të majtë);
- natyra e dhimbjes - shtypje, shtrydhje, më rrallë - djegie (si urthi) ose ndjesi trup i huaj në gjoks (nganjëherë pacienti mund të mos përjetojë dhimbje, por një ndjesi të dhimbshme pas sternumit, dhe më pas ai mohon praninë e dhimbjes aktuale);
- Njëkohësisht me një sulm të anginës pectoris, një rritje të presionit të gjakut, zbehje të mbulesës, djersitje, luhatje në ritmin e pulsit, shfaqjen e një ndjesie ndërprerjesh në rajonin e zemrës. Të gjitha sa më sipër karakterizojnë të ashtuquajturën angina pectoris, domethënë një variant të angina pectoris që shfaqet gjatë stërvitjes.
Tërësia e pyetjeve mjekësore përcakton kohëzgjatjen dhe korrektësinë e diagnozës së sëmundjes. Duhet të kihet parasysh se shpesh pacienti, duke përjetuar ndjesi tipike për anginë pectoris, nuk i raporton ato te mjeku si "të palidhura me zemrën", ose, përkundrazi, fikson vëmendjen ndaj ndjesive të vogla diagnostike "në rajon. të zemrës”.
Angina në pushim, ndryshe nga angina pectoris, shfaqet jashtë kontaktit me përpjekjet fizike, më shpesh gjatë natës, por përndryshe ruan të gjitha tiparet e një ataku të rëndë të angina pectoris dhe shpesh shoqërohet me një ndjenjë të mungesës së ajrit, mbytje.
Duhet të kihet parasysh se një sulm i angina pectoris mund të jetë fillimi i zhvillimit të një forme të tillë të frikshme të sëmundjes së arterieve koronare si infarkti miokardial . Prandaj, një atak që zgjat 20-30 minuta, si dhe një rritje ose rritje e krizave, kërkon një ekzaminim elektrokardiografik në orët e ardhshme (ditën), si dhe mbikëqyrje mjekësore për zhvillimin e mëtejshëm të procesit. Për të siguruar të gjitha këto, është i nevojshëm një shtrimi i domosdoshëm i pacientit.
Ndihmoni me një sulm të angina pectoris.
Gjëja e parë që një person duhet të bëjë gjatë një ataku të anginës është të marrë një pozicion të qetë, mundësisht ulur. E dyta jo më pak e rëndësishme është marrja e nitroglicerinës nën gjuhë (1 tabletë ose 1 - 2 pika zgjidhje 1% në një copë sheqer, në një tabletë validol), rimarrja e ilaçit nëse nuk ka efekt pas 2 - 3 minuta. Për të qetësuar pacientin, tregohet Corvalol (valocardin) - 30 - 40 pika brenda. Rritja e presionit të gjakut gjatë një sulmi nuk kërkon masat emergjente, meqenëse ulja e tij ndodh spontanisht në shumicën e pacientëve kur sulmi ndalon.
Parimet e përgjithshme të sjelljes së një pacienti që vuan nga sulmet e anginës janë nevoja për të: shmangur stresin (si fizik ashtu edhe emocional) që çon në një atak, të përdorni nitroglicerin pa frikë, ta merrni atë "profilaktikisht" në pritje të tensionit të mbushur me një sulm. Trajtimi është gjithashtu i rëndësishëm sëmundjet shoqëruese, veçanërisht organet e tretjes, masat për parandalimin e aterosklerozës, duke ruajtur dhe zgjeruar gradualisht kufijtë e aktivitetit fizik.
Përveç marrjes së vetë nitroglicerinës, e cila vepron për një kohë të shkurtër, është e rëndësishme marrja e vazhdueshme e barnave me veprim të gjatë, të ashtuquajturat nitrate të zgjatura (nitromazine, nitrosorbide, trinitrolong, etj.). Ato duhet të përdoren në mënyrë sistematike, dhe pas ndërprerjes së konfiskimeve (stabilizimi i kursit) - vetëm para ngarkesave (një udhëtim nëpër qytet, stresi emocional etj.).
Infarkti miokardial.
Siç u përmend më lart, me një sulm të zgjatur të angina pectoris, kjo e fundit mund të kalojë në fazën tjetër të sëmundjes - infarkti miokardial . Kjo formë Sëmundja ishemike e zemrës për shkak të pamjaftueshmëri akute furnizimi me gjak i muskulit të zemrës, me shfaqjen e një fokusi nekroze (nekrozë indore) në këtë të fundit.
Mekanizmi i shfaqjes së kësaj sëmundjeje të frikshme, si rregull, është si më poshtë: ka një bllokim akut të lumenit të arteries nga një tromb ose një ngushtim i lumenit të saj nga një pllakë aterosklerotike e fryrë. Në variantin e parë të zhvillimit, lumeni i arteries bllokohet më plotësisht, gjë që zakonisht çon në nekrozë fokale të mëdha të muskulit të zemrës, ndërsa në rastin e dytë në të ashtuquajturat infarktet e miokardit fokale të vogla. Kategoria e fundit e infarkteve nuk është aspak e “vogël” në rëndësinë e saj klinike, për sa i përket shpeshtësisë së komplikimeve dhe pasojave për pacientin, vdekshmëria për to nuk është më e ulët se për ato me fokale të mëdha.
Fillimi i infarktit të miokardit konsiderohet të jetë fillimi i një ataku të dhimbjes retrosternale intensive dhe të zgjatur (më shumë se 30 minuta, shpesh shumë orë), e cila nuk ndalet nga administrimi i përsëritur i nitroglicerinës. Më rrallë, fotografia e një sulmi dominohet nga mbytja ose dhimbja është e përqendruar në rajonin epigastrik, variante të tilla të zhvillimit të sëmundjes klasifikohen si atipike.
AT periudhë akute Vihet re hipertension arterial (shpesh i rëndësishëm), i cili zhduket pasi dhimbja qetësohet dhe nuk kërkon aplikim. barna antihipertensive, rritje e rrahjeve të zemrës (jo gjithmonë), rritje e temperaturës së trupit (nga 2-3 ditë).
Një gjendje kaq e rëndë si infarkti i miokardit kërkon shtrimin në spital të pakushtëzuar dhe urgjent, ndihma me mjetet juridike në shtëpi në këtë rast mund të çojë në humbje kohe, prandaj, nëse një sulm i angina pectoris nuk ndalet brenda 20-30 minutash, është urgjente të telefononi " ambulancë". Megjithatë, ndërsa prisni brigadën, nuk duhet të hiqni dorë nga përpjekjet për të ndihmuar pacientin në të gjitha mënyrat e përshkruara në seksionin "Ndihmë për një atak të anginës".
Koha e transferimit të pacientit në regjimin ambulator ose rehabilitimi i sanatoriumit, si dhe kthimi në punë dhe punësim, pas daljes nga spitali përcaktohen individualisht.
Kardioskleroza pas infarktit.
Kardioskleroza pas infarktit është një formë tjetër e sëmundjes së arterieve koronare, është pasojë e drejtpërdrejtë e një infarkti të mëparshëm të miokardit, madje mund të thuhet se ky është përfundimi logjik i saj, pasi zonat e vdekura të muskulit të zemrës nuk janë restauruar, ato zëvendësohen nga indet e mbresë. . Prandaj, kardioskleroza pas infarktit është një lezion i muskujve të zemrës, dhe shpesh i valvulave të zemrës, për shkak të zhvillimit të ind mbresë në formën e zonave me madhësi dhe prevalencë të ndryshme, duke zëvendësuar miokardin.
Megjithatë, kardioskleroza mund të jetë pasojë e sëmundjeve të tjera të zemrës rëndësinë klinike kardioskleroza e një origjine tjetër (kardioskleroza aterosklerotike, ekzistenca e së cilës kontestohet nga disa mjekë, kardioskleroza si pasojë e distrofisë dhe hipertrofisë së miokardit, dëmtimit të zemrës dhe sëmundjeve të tjera) është e vogël.
Pasojat e drejtpërdrejta të kardiosklerozës së çdo origjine mund të jenë kushte të tilla si dështimi i zemrës, ose dështimi i qarkullimit të gjakut dhe çrregullimet e ritmit të zemrës ose aritmitë.
Aritmitë.
Aritmitë janë shkelje të shpeshtësisë, ritmit dhe sekuencës së kontraktimeve të zemrës. Ritmi i zemrës në pushim në shumicën e të rriturve të shëndetshëm është 60-75 bpm. Shpesh, edhe me ndryshime të theksuara strukturore në muskulin e zemrës, aritmia është pjesërisht ose kryesisht për shkak të çrregullimeve metabolike. Ashpërsia e aritmisë mund të mos korrespondojë me ashpërsinë e sëmundjes themelore të zemrës. Aritmitë diagnostikohen kryesisht me EKG.
Trajtimi i aritmive përfshin gjithmonë trajtimin e sëmundjes themelore dhe masat e duhura antiaritmike. Varësisht nga shkaku dhe mekanizmi i zhvillimit, aritmitë janë shumë të ndryshme. Në këtë artikull, i destinuar jo për specialistë, nuk ka asnjë mënyrë për të ndalur në klasifikimin e aritmive, megjithatë, duhet theksuar se kushtet që ndodhin me çrregullime të ritmit të zemrës mund të jenë shumë serioze. Në disa raste, përdorimi i barnave mund të jetë absolutisht i nevojshëm, në të tjera nuk është i detyrueshëm, vetëm një mjek mund të vendosë këtë çështje. Këtu do të fokusohemi në përmbledhje madhor barna antiaritmike, duke lënë për specialistët si vendimin e çështjes së nevojës për emërimin e tyre, ashtu edhe zgjedhjen e një ilaçi specifik dhe dozën e tij. Pra, barnat më të përdorura të kësaj serie janë: verapamil, kinidinë, novokainamide, difeninë, etmozinë, disopiramide. Drogat e listuara këtu i përkasin grupeve të ndryshme, kanë mekanizma të ndryshëm veprime, dhe, në përputhje me rrethanat, janë të përshkruara për forma të caktuara të shqetësimit të ritmit.
Me të ashtuquajturat takiaritmi, pra aritmi me rrahjet e zemrës shkaktuar nga dështimi i zemrës, përshkruani barna nga grupi glikozidet kardiake, ne do të flasim për to në seksionin e dështimit të zemrës.
Infrakt.
Dështimi i zemrës është një gjendje patologjike e shkaktuar nga dështimi i zemrës si një pompë që siguron qarkullim adekuat të gjakut. Është manifestim dhe pasojë e gjendjeve patologjike që prekin muskulin e zemrës dhe (dhe) pengojnë punën e zemrës: sëmundje koronare, defekte të zemrës, hipertensioni arterial, sëmundjet difuze mushkëritë, miokarditi, distrofia e miokardit, duke përfshirë tirotoksike, sportive dhe të tjera. Dështimi i zemrës i shkaktuar nga çrregullimet e zemrës, për shkak të formimit të indit mbresës që zëvendëson muskulin e zemrës pas një ataku kardiak, është një vazhdim i drejtpërdrejtë i procesit patologjik që përbën zinxhirin: angina pectoris - sulmi në zemër - kardioskleroza pas infarktit. (dmth një mbresë), dhe si rezultat, dështimi i zemrës.
Simptomat e dështimit të zemrës janë simptoma të tilla si edemë, kryesisht në gjymtyrët e poshtme, gulçim, veçanërisht i rënduar nga pozicion horizontal pacientit, i cili shkakton dëshirën për të qenë edhe në shtrat në pozicion gjysmë ulur, marramendje, errësim të syve dhe shenja të tjera karakteristike.
Manifestimi ekstrem i dështimit të zemrës është edema pulmonare, e rëndë gjendje akute, kërcënuese për jetën pacienti që kërkon urgjencë kujdes mjekësor me shtrimin e detyrueshëm në spital kujdes intensiv. Edema pulmonare shfaqet si manifestim i të ashtuquajturit stagnim në qarkullimin e vogël (pulmonar), kur një rritje e presionit në këtë të fundit çon në rrjedhje të pjesës së lëngshme të gjakut (plazmës) direkt në alveolat pulmonare. Në fund të fundit, ky lëng mbush mushkëritë dhe i prish ato. funksionin e frymëmarrjes. Një pacient në këtë gjendje zhvillon gulçim të rëndë me frymëmarrje karakteristike flluska, frikë nga vdekja, dëshirë për të qenë në pozicion ulur.
Ndihmoni me dështimin e zemrës.
Edema pulmonare është një opsion zhvillim akut dështimi i zemrës dhe të ndihmojë saktë pacientin me një zhvillim të tillë të situatës është jashtëzakonisht e rëndësishme. Dhënia e pacientit pozicion ulur, në fillim të një sulmi, i pari dhe më mënyrë të përballueshme Ndihmojeni ate. Eshtë e panevojshme të thuhet, është e nevojshme të telefononi menjëherë një ambulancë. Përveç kësaj, edhe para ardhjes së ekipit, është e mundur të përdoret nën gjuhë, çdo ilaç nga grupi i glikozideve kardiake, si rregull, digoksina (droga më e zakonshme) ose celanide. Ka kuptim të jepet një diuretik i fuqishëm, i cili më së shpeshti është lasix (furosemide). Të gjitha aktivitetet e mëtejshme duhet të kryhen nga profesionistë.
Mjetet kryesore të përdorura në variantin kronik të zhvillimit të dështimit të zemrës janë të gjitha të njëjtat glikozide kardiake që i përkasin grupit të barnave të quajtura kardiotonike, domethënë rritin tonin e muskujve të zemrës, dhe kështu rrisin efikasitetin e pompës së zemrës. Droga kryesore është e njëjta digoksinë, më rrallë përdoret celanide. Zgjedhja e dozës së glikozideve kardiake duhet të bëhet vetëm nga një kardiolog nën mbikëqyrjen e Hulumtimi i EKG-së, për shkak të toksicitetit të tyre në rast mbidozimi dhe aftësisë për t'u grumbulluar në organizëm. Të dyja këto veçori përcaktojnë marrjen e këtyre barnave sipas një skeme të veçantë të zhvilluar individualisht nga mjeku për çdo pacient. Pacienti duhet t'i përmbahet rreptësisht rekomandimeve të mjekut.
Për më tepër, një ilaç i tillë si koenzima Q10, i prodhuar kryesisht si një shtesë diete (biologjikisht) ka një efekt kardiotonik. aditiv aktiv). Përdorimi i tij mund të zvogëlojë nevojën për glikozide kardiake, dhe në raste të lehta, t'i braktisë plotësisht ato. Prandaj, kur e përdorni, mjeku duhet të kryejë monitorim të detyrueshëm dhe rregullim të dozës së glikozideve.
Një grup tjetër i barnave të përshkruara për pothuajse të gjithë pacientët janë diuretikët, të cilët shpesh kanë veti të nxjerrin kalium nga trupi, dhe për këtë arsye, ato gjithashtu duhet të merren sipas skemës së përshkruar, ose të kombinuara me njëri-tjetrin, ose me caktimin e korrigjimit me përgatitjet e kaliumit (panangin, asparkam) dhe sigurohuni që me pauza të caktuara midis kurseve të pranimit.
Mjetet juridike popullore të përdorura në patologjinë kardiake.
Mjetet e përdorura tradicionalisht në mesin e njerëzve mund të shpesh ndihmë e vërtetë në patologjinë kardiake të përshkruar në fillim të këtij artikulli, përveç kësaj, ato priren të jenë më të lehta dhe nuk shkaktojnë efekte anësore(edhe pse midis të njëjtave barishte ka mjaft të fuqishme dhe madje helmuese, jashtëzakonisht të rrezikshme në rast të mbidozimit dhe përdorimit të pahijshëm). Duke përdorur këto receta, duhet të kuptohet se: së pari, ia vlen të llogaritet në efektin e përdorimit të tyre në rast zhvillimi kronik proces, pasi veprimi prej tyre zhvillohet gradualisht (përveç metodave ndihmë emergjente, si p.sh akupresura me një sulm të angina pectoris), dhe së dyti, përdorimi i tyre mund të zvogëlojë nevojën për medikamente të përshkruara. Duke marrë parasysh në veçanti faktin e fundit, është e nevojshme të informohet mjeku që merr pjesë për të gjitha metodat e trajtimit të përdorura nga pacienti, në mënyrë që ai, duke pasur të gjitha informacionet, të analizojë me vetëdije mundësitë e ndërveprimeve me ilaçet dhe të rregullojë dozën e tyre në një në kohë.
Pasi kemi bërë këtë hyrje, le të kalojmë në prezantimin e recetave specifike.
- 1 litër mjaltë, shtrydhni 10 limonë, qëroni 10 koka hudhër (koka të plota, jo thelpinj) dhe grijeni hudhrën në një tul. E gjithë kjo përzihet së bashku dhe vendoset për një javë në një kavanoz të mbyllur. Pini çdo ditë 4 lugë çaji një herë. Mos e gëlltisni menjëherë, duke u tretur ngadalë. Kjo sasi duhet të jetë e mjaftueshme për 2 muaj. Kjo recetë përdoret për anginë pectoris dhe dështim të qarkullimit të gjakut.
- Merrni 2 lugë lule të thata murrizi në një gotë me ujë. Ziejeni për 10 minuta, dhe kur të ftohet - kullojeni. Merrni një lugë gjelle 3-4 herë në ditë. Murriz tonifikon muskulin e zemrës, eliminon aritminë dhe takikardinë, ul presioni arterial. Indikacionet janë të ngjashme me recetën e mëparshme.
- Tinktura e murrizit: 10 g lule të thata për 100 g vodka. Këmbëngulni 21 ditë në një vend të errët. Kullojeni, shtrydhni. Merrni 7 pika në një sasi të vogël ujë të ngrohtë duke u tretur gradualisht në gojë. Indikacionet janë të njëjta.
- Wort Shën Gjonit - 1 pjesë. Yarrow - 1 pjesë. Valeriana (rrënjë) - 1 pjesë. Merrni një lugë gjelle nga koleksioni në një gotë me ujë. Këmbëngulni 3 orë. Më pas vendoseni në zjarr, lëreni të vlojë, ziejini për 5 minuta. Kur të ftohet, kullojeni. Merrni një gotë gjatë ditës në tre doza. Receta përdoret për anginë pectoris.
- Merrni 1-2 lugë çaji lule misri blu dhe krijoni një gotë me ujë të valë. Këmbëngulni orë, tendosni. Pini 14 gota 3 herë në ditë 10-15 minuta para ngrënies. Infuzion përdoret për palpitacione.
- Metoda e heqjes sindromi i dhimbjes me sulm të anginës me ndihmën e akupresurës (akupresurës).
Para se të vazhdohet me përshkrimin e lehtësimit të dhimbjes me ndihmën e akupresurës së një sulmi të anginës, është e nevojshme të ndalemi në parimet e përgjithshme dhe rregullat që duhet të dini kur aplikoni këtë teknikë.
Figura tregon vendndodhjen e përafërt të pikave, kështu që gjatë kryerjes së teknikës duhet të sqarohet lokalizimi i tyre. Devijimet në vendndodhjen e pikave mund të jenë brenda opsione të ndryshme, pra, vija me pika në figura tregon vlerën e mundshme të këtij devijimi. Pothuajse gjithmonë ndodh që pika e dëshiruar e akupresurës t'i përgjigjet presionit të fortë me një sinjal të qartë dhimbjeje, që e nxjerr në pah atë në zonën e trupit që ekzaminohet.
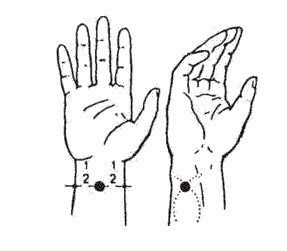
Në dhimbje akute, dhe në kujdesi parësor tregohet përdorimi i një masazhi të lehtë rrethor të pikës, i cili në këtë rast kryhet me gishtat e mëdhenj, duke e mbajtur lehtë furçën me tregues dhe gishtat e mëdhenj duar masazhuese. Akupresura e lehtë është më e mira në pozicionin shtrirë. Kohëzgjatja e një masazhi të tillë është nga një deri në pesë minuta. Lëvizja e gishtit duhet të jetë horizontalisht me rrotullim në drejtim të akrepave të orës, ose vibruese, por gjithmonë pa ndalesë.
Aplikacion këtë metodë anestezi, megjithatë, nuk përjashton zbatimin e të gjitha rekomandimeve të diskutuara më sipër kur përshkruhen metodat e mjekësisë zyrtare.
Për citim: Ageev F.T., Skvortsov A.A., Mareev V.Yu., Belenkov Yu.N. Dështimi i zemrës në sfondin e sëmundjes koronare të zemrës: disa çështje të epidemiologjisë, patogjenezës dhe trajtimit // BC. 2000. Nr 15. S. 622
Instituti Kërkimor i Kardiologjisë. A.L. Myasnikova RKNPK e Ministrisë së Shëndetësisë së Federatës Ruse, Moskë
Një nga postulatet bazë të mjekësisë thotë se trajtimi optimal i një sëmundjeje është i pamundur pa ditur shkakun e saj. Megjithatë, ky parim është i vështirë për t'u zbatuar kur bëhet fjalë për dështimin kronik të zemrës (CHF). Kjo për faktin se edhe pse sëmundjet që çojnë në zhvillimin e CHF janë të shumta dhe të ndryshme, rezultati përfundimtar për të gjithë është i njëjtë - dekompensimi i aktivitetit kardiak . Ekziston një iluzion se shkaku i CHF nuk ka më rëndësi dhe trajtimi është i njëjtë në të gjitha rastet: nëse është sëmundje koronare (CHD), kardiomiopati e zgjeruar (DCM) ose zemër hipertonike. Megjithatë, nuk është kështu. Çdo sëmundje që qëndron në themel të CHF ka karakteristikat e veta që lënë gjurmë në rrjedhën e dështimit të zemrës, terapinë dhe prognozën e saj. Kjo është veçanërisht e vërtetë për një sëmundje kaq të shpeshtë dhe serioze, që aktualisht është sëmundja e arterieve koronare.
Epidemiologjia Aktualisht, konsiderohet e provuar se sëmundja e arterieve koronare është shkaku kryesor etiologjik i dështimit të zemrës. Ky përfundim mund të nxirret në bazë të një analize të rezultateve të studimeve të veçanta epidemiologjike në popullata, si dhe një vlerësimi të kontigjentit të pacientëve të përfshirë në studimet e mbijetesës shumëqendrore. pacientët me CHF. Kështu, në 10 studime të tilla të kryera vitet e fundit, etiologjia ishemike e dekompensimit është vërejtur mesatarisht në 64% të pacientëve (Tabela 1). Shpërndarja në rezultatet e këtyre studimeve shpjegohet me ndryshimin kriteret diagnostike CHD përdoret në qendra të ndryshme, diferencat e popullsisë, dhe gjithashtu mund të lidhen me ilaçin e studimit. Pra, në punimet që lidhen me b-bllokuesit (në tabelë - këto janë studimet CIBISI dhe USCT), VKM zë një vend të rëndësishëm ndër shkaktarët e CHF së bashku me IHD (përkatësisht 36 dhe 52%); ku frenuesit ACE janë duke u hetuar, shkaku kryesor i dekompensimit është, si rregull, sëmundja e arterieve koronare dhe incidenca e DCM nuk kalon 22%.
Studimet epidemiologjike në popullata tregojnë gjithashtu një mbizotërim të konsiderueshëm të sëmundjes së arterieve koronare ndër shkaqet kryesore të CHF (Tabela 2). Në një studim të prevalencës së CHF në qytetin e Glasgow, IHD, si shkaktar i CHF, u vu re në 95% të pacientëve (!). Nga rezultatet e këtyre studimeve rezulton se edhe hipertensioni arterial zë një vend të rëndësishëm në strukturën e shkaktarëve të CHF, megjithëse në praktika klinike hipertensioni më së shpeshti kombinohet me sëmundjen e arterieve koronare. Por roli i DKMP-së, si Shkaqet e CHF, në studime të tilla epidemiologjike është i vogël dhe vlerësohet në 0-11%.
Në një studim retrospektiv të kryer në Institutin Kërkimor të Kardiologjisë. A.L. Myasnikov, u zbulua gjithashtu se sëmundja e arterieve koronare në vitet e fundit është bërë arsyeja kryesore zhvillimi i dështimit të zemrës dhe "kontributi" i sëmundjes së arterieve koronare në strukturën e përgjithshme të incidencës së CHF është vazhdimisht në rritje (Tabela 3).
Patofiziologjia e dështimit të zemrës në sëmundjen e arterieve koronare Mund të ketë disa mekanizma për zhvillimin dhe përparimin e dështimit të zemrës në IHD. Më e rëndësishmja prej tyre është, natyrisht, infarkti miokardial
(ATA). "Humbja" e papritur e një zone pak a shumë të gjerë të muskulit të zemrës çon në zhvillimin e mosfunksionimit të ventrikulit (ve), dhe nëse pacienti nuk vdes (që ndodh në 50% të rasteve), mosfunksionimi mbi koha, si rregull, manifestohet me simptoma të dështimit të zemrës. Në studim GJURME
në 40% të pacientëve që iu nënshtruan MI, mosfunksionimi i rëndë i LV u vu re tashmë në ditët e para dhe në 65% ishte sulmi i parë në zemër në jetën e tyre; 74% e tyre u zhvilluan shpejt foto klinike infrakt. Megjithatë, edhe ata 60% të pacientëve që arrijnë të shmangin zhvillimin e mosfunksionimit në faza fillestare sëmundje, nuk mund ta konsiderojnë veten "të sigurt". Per sulm masiv në zemër pasuar nga ndryshime në muskulin e zemrës, të quajtur "rimodelim" i zemrës.
Ky fenomen përfshin procese që prekin zonën e prekur dhe zonat e shëndosha të miokardit, kur zona e infarktit “shtrihet”, e paaftë për të përballuar presionin e rritur intraventrikular dhe zonat e paprekura hipertrofi dhe zgjerohet, duke iu përshtatur kushteve të reja të funksionimit. Rimodelimi është një proces që përfshin një ndryshim në formën dhe funksionin e ventrikujve me kalimin e kohës, zgjerimin e indit të mbresë,
që lidhet ngushtë me ndryshimet e sfondit neurohumoral të trupit.
Megjithatë, veçoritë e zhvillimit të CHF në pacientët me sëmundje të arterieve koronare janë për shkak jo vetëm të mosfunksionimit të ventrikulit, por edhe të pjesëmarrjes së vazhdueshme të insuficiencës koronare në këtë proces.
Episodet e shpeshta të ishemisë lokale çojnë në periudhat e rritjes së mosfunksionimit lokal sistolik , e manifestuar me gulçim (ekuivalente me angina pectoris). Për shembull, në një studim SOLVD 37% e pacientëve me CHF u ankuan gjithashtu për dhimbje angine. Episodet e shpeshta të shfaqjes dhe zhdukjes së ishemisë kontribuojnë në zgjatjen e disfunksionit sistolik në këto zona, i cili është i barabartë me gjendjen e miokardit "të trullosur" (mahnitues), i përshkruar me okluzion dhe "hapje" pasuese të arteries koronare përkatëse. Insuficienca koronare e vazhdueshme jep një kontribut të rëndësishëm në zhvillimin e mosfunksionimit sistolik ashtu edhe diastolik të LV.
Një mekanizëm tjetër i mosfunksionimit sistolik në pacientët me sëmundje të arterieve koronare shoqërohet me një fenomen të tillë si "letargji" i miokardit , e cila është një përgjigje adaptive në kushte të reduktimit të vazhdueshëm rrjedhjen koronare të gjakut. Perfuzioni i indeve në këto kushte është i mjaftueshëm për të ruajtur ekzistencën e kardiomiociteve (përfshirë rrymat jonike), por i pamjaftueshëm për tkurrjen normale të tyre. Ky proces çon në hipokontraktiliteti gradual i të gjithë miokardit dhe përparimi i mosfunksionimit të LV. Dëshmitë e fundit sugjerojnë se letargji i miokardit përfundon në mënyrë të pashmangshme në nekrozë nëse nuk rritet fluksi koronar i gjakut.
Kështu, përveç këtyre ndryshime të pakthyeshme, si një mbresë pas infarktit, ishemia e vazhdueshme e miokardit, miokardi i trullosur dhe letargji ende bashkohen - të gjitha së bashku kontribuojnë në specifikat e tyre në zhvillimin e CHF në pacientët me sëmundje të arterieve koronare.
Një faktor tjetër i rëndësishëm në shfaqjen e mosfunksionimit të miokardit te pacientët me sëmundje të arterieve koronare është një mosfunksionim i endotelit të enëve koronare, karakteristikë e kësaj patologjie. Mosfunksionimi endotelial i referohet një shkelje të aftësisë së këtyre qelizave për të prodhuar faktorë specifikë (vaskular) relaksues (NO, prostaciklinë, faktor hiperpolarizimi). Është vërtetuar se mosfunksionimi i endotelit aktivizon aktivitetin e neurohormoneve përgjegjës për zhvillimin dhe përparimin e CHF: endotelin-1, renin-angiotensin-aldosterone dhe sistemet simpatike-adrenale, faktori i nekrozës së tumorit-a. Përveç kësaj, mosfunksionimi endotelial në pacientët me IHD bllokon migrimin e qelizave të muskujve të lëmuar dhe përhapjen e tyre në murin e enëve të gjakut, rrit përshkueshmërinë e murit për lipidet, gjë që kontribuon në zhvillimin e mëtejshëm të aterosklerozës dhe trombozës koronare, e cila, nga ana tjetër, shkakton ishemi të vazhdueshme të miokardit dhe mosfunksionim të LV.
Efektiviteti i terapisë medikamentoze për CHF në IHD Digoksina Në studim gërmoj
U tregua se në pacientët me CHF, digoksina rrit incidencën e MI me 26%, gjë që indirekt mund të tregojë një potencial ndikim negativ glikozidet për IHD. Kjo mund të jetë për shkak të rritjes së konsumit të O2 në sfondin e një rritje të kontraktueshmërisë së miokardit. Pavarësisht kësaj, të tilla tregues i rëndësishëm, pasi rreziku i vdekjes dhe/ose shtrimi i pavullnetshëm në spital për shkak të përparimit të CHF gjatë përdorimit të digoksinës, megjithatë priret të ulet, megjithëse shkalla e kësaj rënie në pacientët me sëmundje të arterieve koronare ishte më pak e rëndësishme (me 21%) sesa në pacientët me CHF. me etiologji jo ishemike (ulje 33%).
ACE frenuesit
Pothuajse te gjitha hulumtimet klinike dëshmojnë për të shprehur ndikim pozitiv ACE inhibitor Jo vetem mbi normat e vdekshmërisë , por gjithashtu për zhvillimin e sëmundjes së arterieve koronare , duke përfshirë pacientët me CHF ose mosfunksionim sistolik të miokardit. Pra, sipas kryesore studime shumëqendrore, ulja e rrezikut të MI me përdorimin e ACE inhibitorëve në pacientë të tillë arrin 12-25% (Fig. 1).
Suksesi i përdorimit të inhibitorëve ACE në pacientët me CHF të gjenezës ishemike mund të shoqërohet me vetinë unike të barnave të kësaj klase për të përmirësuar jo vetëm statusin hemodinamik dhe neurohumoral, por edhe për të normalizuar funksionin endotelial të arterieve koronare, roli i të cilit në patogjenezën e insuficiencës kardiake nuk vihet më në dyshim. Përveç kësaj, frenuesit ACE kontribuojnë në përmirësimin e aktivitetit fibrinolitik të plazmës, i cili ka veprim parandalues deri në zhvillimin e trombozës koronare.
Konfirmimi klinik i vetive aktuale "anti-ishemike" të frenuesve ACE mund të jetë rezultatet e një studimi I QESHTE , në të cilën shtimi i një frenuesi ACE quinapril pacientët me sëmundje të arterieve koronare me funksion të ruajtur ventrikular e reduktuan frekuencën komplikacionet koronare në 10%. Kur IHD kombinohet me CHF, reduktimi mesatar i rrezikut të vdekjes që lidhet me përdorimin e barnave të kësaj klase arrin në 23%, siç dëshmohet nga rezultatet e një meta-analize. Garg&Jusuf bazuar në rezultatet e 32 studimeve të kontrolluara me placebo. Një tjetër përfundim i rëndësishëm i kësaj meta-analize tregon se në një nëngrup pacientësh me insuficiencë kardiake të etiologjisë joishemike (jo CHD), efekti i ACE ishte gjithashtu pozitiv, por gjithsesi disi më i vogël se në pacientët me ishemi të miokardit (Tabela 4). .
Pavarësisht kushteve të tilla të favorshme për pacientët me IHD, në 2 studimet më të mëdha me enalapril (parandalimi dhe trajtimi V-HeFT II dhe SOLVD), efektiviteti i trajtimit të dështimit të zemrës të etiologjisë ishemike ishte dukshëm më i ulët se me dekompensimin e gjenezës jo-ishemike (shih Tabelën 4).
Fakti që veprimi i frenuesve ACE varet nga etiologjia e dekompensimit dhe mund të jetë më pak efektiv në CHF me origjinë ishemike, u konfirmua në një studim retrospektiv të kryer në Institutin Kërkimor të Kardiologjisë me emrin. A.L. Myasnikov. Përdorimi 6-vjeçar i ACE inhibitorëve në pacientët me CHF të etiologjisë ishemike reduktuar rrezikun ato vdekje mesatarisht 26% , ndërsa të ngjashme pacientët me DCMP - me 60% .
b-bllokuesit
Ishemia e miokardit është një nga indikacionet kryesore për përdorimin e b-bllokuesve, megjithatë, aderimi në Pamjaftueshmëria e IHD Deri vonë, konsiderohej i rrezikshëm për përdorimin e barnave me veti negative inotropike dhe madje shërbente si kundërindikacion për një terapi të tillë. Sidoqoftë, në vitet 1980, dihej se Efektiviteti i b-bllokuesve në pacientët me MI të komplikuar nga CHF është edhe më i lartë se në pacientët pa dështim të zemrës. (Fig. 2).
Pas një periudhe të gjatë kërkimi dhe hezitimi, fizibiliteti i përdorimit të b-bllokuesve në trajtimin e pacientëve me CHF ka pushuar së qeni objekt diskutimi dhe është bërë i dukshëm vetëm në 1-2 vitet e fundit, pas përfundimit të tre të mëdhenjve. studime shumëqendrore me karvedilol ( USCT ), bisoprolol ( CIBIS II ) dhe metoprololi ( MERITA-HF ).
Në të gjitha këto vepra përdorimi i b-bllokuesve krahas terapisë kryesore (frenuesit ACE + diuretikë / glikozide) zvogëlon rrezikun e vdekjes me një mesatare prej 34-65% . Për më tepër, një efekt pozitiv i terapisë u vu re në nëngrupet e pacientëve me gjenezë ishemike dhe joishemike të dekompensimit kardiak.
Vetitë anti-ishemike dhe antianginale të b-bllokuesve teorikisht sugjerojnë avantazhin e tyre kur përdoren në pacientët me CHF të etiologjisë ishemike. Megjithatë, në praktikën reale klinike, kjo konfirmohet vetëm pjesërisht. Siç mund të shihet nga tabela. 5, në CHD, b-bllokuesit kishin një avantazh të parëndësishëm në vetëm 2 studime nga 4. Për më tepër, në një nga studimet ( CIBIS I ) bisoprololi praktikisht nuk kishte asnjë efekt në vdekshmërinë në pacientët me ishemi të rëndë të miokardit. efekt pozitiv në pacientët me DCMP.
Amiodaroni
Efikasiteti i amiodaronit në pacientët me sëmundje të arterieve koronare shoqërohet kryesisht me një reduktim të vdekjes së papritur dhe aritmike.
Pra, në kanadeze CAMIAT ) dhe evropiane ( EMIAT ) studimet në pacientët në periudhën pas infarktit, amiodaroni nuk ndikoi në vdekshmërinë e përgjithshme të pacientëve, por uli ndjeshëm rrezikun e vdekjes së papritur (aritmike) (Tabela 6).
Sipas një meta-analize ATMA , i cili përfshinte 13 studime kryesore në pacientët me mosfunksionim të LV dhe / ose dështim të zemrës, së bashku me një ulje të vdekjes aritmike (me 29%), përdorimi i amiodaronit u shoqërua ende me një ulje të rrezikut dhe vdekshmërisë së përgjithshme me një mesatare prej 13. %.
Sidoqoftë, marrëdhënia midis etiologjisë së CHF dhe efektivitetit të këtij ilaçi është e paqartë. Pra, në studim CHF-STAT një tendencë drejt uljes së vdekshmërisë gjatë terapisë me amiodaron u vu re vetëm te pacientët me dekompensim joishemik (20%, p=0.07); në të njëjtën kohë, efektiviteti i terapisë në pacientët me sëmundje të arterieve koronare i afrohej 0. Në ndryshim nga kjo punë, në një studim argjentinas GESICA ulja e rrezikut të vdekjes dhe/ose shtrimit në spital me përdorimin e amiodaronit në pacientët me CHF ishte mesatarisht 31%, por pacientët me sëmundje të arterieve koronare patën një "sukses" relativ: reduktimi i rrezikut të tyre ishte 38% kundrejt 23% në pacientët me kardiomiopati. .
antagonistët e kalciumit
Efektiviteti i përdorimit të antagonistëve të kalciumit në pacientët me CHF nuk është studiuar mjaftueshëm. Megjithatë, të dhënat edhe të veprave të vetme japin rezultate kontradiktore. Studimi Lëvduar I me amlodipinë tregoi se administrimi i këtij ilaçi (në sfondin e frenuesve ACE, diuretikëve, glikozideve) shoqërohet me një ulje jo të besueshme të komplikimeve fatale dhe jo-fatale, si dhe frekuencën të vdekur mesatarisht 9%. Për më tepër, ky “sukses” u arrit vetëm “në sajë” të pacientëve me CHF të etiologjisë joishemike (DCMP, zemër hipertensive, etj.), tek të cilët ulja e rrezikut të vdekjes së lidhur me amlodipin ishte 46%; në të njëjtën kohë, ky tregues praktikisht nuk ka ndryshuar në pacientët me sëmundje të arterieve koronare (Tabela 7).
Në studim u morën rezultate krejtësisht të kundërta V-HeFT-III me antagonist të kalciumit brezi III felodipinë: me CHF në pacientët me sëmundje të arterieve koronare, pati një ulje të vdekshmërisë me një mesatare prej 18%; në të njëjtën kohë, në nëngrupin e pacientëve pa sëmundje të arterieve koronare, numri i vdekjeve në sfondin e kësaj terapie tejkaloi edhe pak ato në grupin e kontrollit.
konkluzioni Tendencat e menjëhershme dhe të largëta në zhvillim sëmundje kardiovaskulare tregojnë se rritja e numrit të pacientëve me IHD do të vazhdojë dhe CHF, si një ndërlikim i IHD, do të bëhet një nga shkaqet kryesore të shtrimeve në spital dhe vdekshmërisë në shekullin e ardhshëm, veçanërisht te të moshuarit. Grupmosha. Në këtë drejtim lind pyetja: a ka mënyra të besueshme për të parandaluar dhe trajtuar këtë sindromë?
Analiza e studimeve kryesore shumëqendrore nuk jep një përgjigje të qartë: Efektiviteti i trajtimit të pacientëve me CHF në IHD është shpesh më i keq se në pacientët me dekompensim të etiologjisë jo-ishemike. , për shembull, me DCMP.
Arsyet e këtij fenomeni mund të lidhen me patogjenezën “e dyfishtë” të CHF në lezionet okluzive të arterieve koronare, e cila kërkon ndikim jo vetëm në proceset e rimodelimit të zemrës, por edhe shërim efektiv perfuzion i miokardit. Nga kjo mund të supozohet se pa rivaskularizimin adekuat të muskujve të zemrës, është e vështirë të arrihet sukses në parandalimin dhe trajtimin e dështimit të qarkullimit të gjakut në pacientët me ateroskleroza koronare . Fatkeqësisht, ende nuk ka prova të forta për këtë koncept, pasi pacientët me simptoma të dështimit të zemrës përgjithësisht përjashtohen nga studimet e rivaskularizimit të miokardit. Punë e veçantë e kryer me pacientë pa mosfunksionim i rëndë infarkti i miokardit, tregojnë se me 3-11% vdekshmëri operative, mbijetesa 5-vjeçare e pacientëve të operuar është relativisht e kënaqshme, por jo më e mirë (dhe ndoshta më e keqe) se sa tek ata që kanë marrë adekuate terapi medikamentoze. Sigurisht, këto përfundime nuk mund të jenë përfundimtare, pasi zgjidhja e çështjes së efektivitetit metodat kirurgjikale trajtimi i pacientëve të tillë kërkon studime të organizuara posaçërisht.
Nevoja për një efekt "koronar vaskular" te pacientët me CHF të etiologjisë ishemike u konfirmua papritur në studimin e efekteve të ilaçeve për uljen e lipideve (statinave) në pacientët me dislipoproteinemi dhe sëmundje të arterieve koronare. Pra, në studim KUJDES Pravastatina uli incidencën e sulmeve të përsëritura në zemër dhe vdekshmërinë në pacientët me mosfunksionim asimptomatik të LV, dhe simvastatina në studimin 4S përgjithësisht parandaloi zhvillimin e dështimit të zemrës. Rezultatet e këtyre studimeve sugjerojnë se nëse ACE inhibitorët mund të bëhen një mjet i rëndësishëm trajtimi i pacientëve me sëmundje të arterieve koronare, atëherë statinat janë një komponent i domosdoshëm i trajtimit të pacientëve me CHF të etiologjisë ishemike.
Kështu, problem serioz aktualisht mbetet insuficienca kardiake në pacientët me sëmundje të arterieve koronare, zgjidhja e të cilit është e mundur vetëm duke kombinuar përpjekjet e epidemiologëve dhe terapistëve, kardiologëve dhe kardiokirurgëve, që synojnë si parandalimin ashtu edhe trajtimin. sëmundje koronare, dhe për të eliminuar komplikimet e saj - mosfunksionim ventrikular dhe dështim të zemrës.
Letërsia
1. Cleland J.F.G., McGowan J. Dështimi i zemrës për shkak të sëmundjes ishemike të zemrës: Epidemiologjia, patofiziologjia dhe përparimi. J Cardiovasc Pharmacol 1999; 33 (shtojca 3): S17-S29.
2. Yu.N.Belenkov, V.Yu.Mareev, F.T.Ageev. Rrugët mjekësore përmirëson prognozën e pacientëve me insuficiencë kronike të zemrës. M., "Insight", 1997.
3. Kober L., Torp Pedersen., Carlsen J.E. et al. Një provë klinike e frenuesit të enzimës angio-konvertuese trandolapril në pacientët me mosfunksionim të ventrikulit të majtë pas infarktit të miokardit. N Engl J Med 1995; 333: 1670-6.
4. Efektet e enalaprilit në mbijetesën në pacientët me fraksion të reduktuar të ejeksionit të ventrikulit të majtë dhe dështim kongjestiv të zemrës. Hetuesit e SOLVD. N Engl J Med. 1991; 325:293-302.
5. Grupi i Hetimit Digitalis. Efekti i Digoksinës në vdekshmërinë dhe sëmundshmërinë në pacientët me dështim të zemrës. N Engl J Med 1997; 336:525-33.
6. Cashin-Hemphill L, Dinsmore RE, Chan RC et al. Progresi i aterosklerozës në subjektet me dhe pa restenozë pas angioplastike në QESHTË. J am Coll Cardiol 1997; 29 (suppl. A): 418A.
7. Garg R, Yusuf S. Përmbledhje e provës së rastësishme të frenuesve të enzimës konvertuese të angiotenzinës mbi vdekshmërinë dhe sëmundshmërinë në pacientët me dështim të zemrës. JAMA 1995; 1450-6.
8. Grupi i Studimit MERIT-HF. Efekti i metoprololit CR/XL në insuficiencën kronike të zemrës: Studimi i ndërhyrjes së rastësishme të metoprololit CR/XL në dështimin kongjestiv të zemrës (MERIT-HF). Lancet 1999; 353: 2001-07.
9. Julian DG, Camm AJ, Frangin G. Et al. Prova e rastësishme e efektit të amiodaronit në vdekshmërinë në pacientët me mosfunksionim të ventrikulit të majtë pas infarktit të fundit të miokardit: EMIAT. Lancet 1997; 349:667-74.
10. Cairns JA, Connolly SJ, Roberts R. Et al. Prova e rastësishme e rezultatit pas infarktit të miokardit në pacient me depolarizim të shpeshtë ose të përsëritur të parakohshëm: CAMIAT. Lancet 1997; 349:675-82.
11. Amiodaron Trials Meta-Analisis (ATMA). Lancet 1997; 350: 1417-24.

Timolol - Studim norvegjez me timolol;
VNAT - studim me propranolol;
Gothenburg - studim me metoprolol (1).
Ishemia e zemrës
Sëmundjet kardiovaskulare janë shkaku kryesor i vdekjeve dhe paaftësisë në mbarë botën. Sipas studiuesve, në Federata Ruse vdekshmëria nga sëmundjet kardiovaskulare është 8 herë më e lartë se në Francë dhe është afërsisht 58% e strukturën e përgjithshme vdekshmërisë. Çdo vit në vendin tonë vdesin më shumë se 1.2 milionë njerëz nga sëmundjet kardiovaskulare, ndërsa në Evropë pak më shumë se 300 mijë. Roli kryesor në strukturën e vdekshmërisë nga sëmundjet kardiovaskulare i përket sëmundjeve koronare të zemrës (SKK) - 35%. Nëse kjo vazhdon më tej, atëherë popullsia e Rusisë deri në vitin 2030 do të jetë afërsisht 85 milionë. Këto janë shifra të frikshme. Por situata mund dhe duhet të ndryshohet nëse secili prej nesh është i vetëdijshëm për këtë. “Ti e di – të armatosur” – thoshin të parët.
Struktura dhe funksioni i zemrës, arterieve koronare
Për të kuptuar CHD, le të shohim së pari se çfarë ndikon CHD - zemrën tonë.
Zemra është e zbrazët organ muskulor, i përbërë nga katër dhoma: 2 atria dhe 2 barkushe. Për nga madhësia, është e barabartë me një grusht të shtrënguar dhe ndodhet në gjoks menjëherë pas sternumit. Masa e zemrës është afërsisht e barabartë me 1/175 -1/200 të peshës trupore dhe varion nga 200 në 400 gram.
Është e mundur me kusht që të ndahet zemra në dy gjysma: majtas dhe djathtas. Në gjysmën e majtë (ky është atriumi i majtë dhe barkushja e majtë) rrjedh gjaku arterial, e pasur me oksigjen, nga mushkëritë e deri te të gjitha organet dhe indet e trupit. Miokardi, d.m.th. muskuli i zemrës, barkushja e majtë është shumë e fuqishme dhe e aftë për të mbajtur ngarkesa të larta. Midis atriumit të majtë dhe barkushes së majtë është valvula mitrale i përbërë nga 2 krahë. Ventrikuli i majtë hapet në aortë përmes valvulës së aortës (ka 3 kupa). Në bazë valvula aortale nga ana e aortës janë grykat e koronares ose arteriet koronare zemrat.
Gjysma e djathtë, i cili gjithashtu përbëhet nga atriumi dhe barkushe, pompat gjaku venoz, i varfër në oksigjen dhe i pasur me dioksid karboni nga të gjitha organet dhe indet e trupit deri në mushkëri. Midis atriumit të djathtë dhe barkushes është trikuspidi, d.m.th. valvula trikuspidale dhe barkushe arterie pulmonare ndan valvulën me të njëjtin emër, valvulën pulmonare.
Zemra ndodhet në çantën e zemrës, e cila kryen funksionin e thithjes së goditjeve. Qesja e zemrës përmban një lëng që lubrifikon zemrën dhe parandalon fërkimin. Vëllimi i tij normalisht mund të arrijë 50 ml.
Zemra punon sipas ligjit të vetëm "Gjithçka ose asgjë". Puna e tij kryhet në mënyrë ciklike. Para fillimit të tkurrjes, zemra është në gjendje të relaksuar dhe pasive mbushet me gjak. Pastaj atria kontraktohet dhe dërgon një pjesë shtesë të gjakut në ventrikuj. Pas kësaj, atria relaksohet.
Pastaj vjen faza e sistolës, d.m.th. kontraktimet ventrikulare dhe gjaku derdhet në aortë në organe dhe në arterien pulmonare në mushkëri. Pas një tkurrjeje të fuqishme, barkushet relaksohen dhe fillon faza e diastolës.
Zemra rreh me një pronë unike. Quhet automatizëm, d.m.th. është aftësia për të krijuar impulset nervore dhe tkurren nën ndikimin e tyre. Nuk ka një veçori të tillë në asnjë organ. Këto impulse gjenerohen nga një pjesë e veçantë e zemrës që ndodhet në atriumin e djathtë, i ashtuquajturi stimulues kardiak. Prej tij, impulset kalojnë nëpër një sistem kompleks përcjellës në miokard.
Siç thamë edhe më lart, zemra furnizohet me gjak nga arteriet koronare, majtas dhe djathtas, të cilat mbushen me gjak vetëm në fazën diastolike. Arteriet koronare luajnë një rol vendimtar në jetën e muskulit të zemrës. Gjaku që rrjedh nëpër to sjell oksigjen dhe lëndë ushqyese në të gjitha qelizat e zemrës. Kur arteriet koronare janë të hapura, zemra punon në mënyrë adekuate dhe nuk lodhet. Nëse arteriet janë të prekura nga ateroskleroza dhe janë të ngushta për shkak të kësaj, atëherë miokardi nuk mund të funksionojë me kapacitet të plotë, i mungon oksigjeni dhe për këtë shkak fillojnë ndryshimet biokimike dhe më pas indore dhe zhvillohet IHD.
Si duken arteriet koronare?
Arteriet koronare përbëhen nga tre shtresa strukturë të ndryshme(Foto).
![]()
Dy arterie koronare kryesore degëzohen nga aorta. djathtas dhe majtas. Majtas kryesore arterie koronare ka dy degë të mëdha:
- Arteria zbritëse anteriore, e cila dërgon gjak në murin anterior dhe anterior-lateral të barkushes së majtë (figura) dhe në pjesën më të madhe të murit që ndan dy barkushet nga brenda - septumin intraventrikular? nuk tregohet në figurë);
- Arteria cirkumfleks, e cila kalon midis atriumit të majtë dhe barkushes dhe dërgon gjak në murin anësor të barkushes së majtë. Më rrallë, arteria cirkumfleks furnizon me gjak pjesën e sipërme dhe mbrapa barkushe të majtë
Arteria koronare e djathtë dërgon gjak në barkushen e djathtë, në atë inferiore dhe muri i pasmë barkushe e majtë.
Cilat janë kolateralet?
Arteriet koronare kryesore degëzohen në enë gjaku më të vogla që formojnë një rrjet në të gjithë miokardin. Këto enë të vogla gjaku quhen kolaterale. Nëse zemra është e shëndetshme, roli arteriet kolaterale në furnizimin me gjak të miokardit nuk është i rëndësishëm. Kur qarkullimi koronar i gjakut është i dëmtuar për shkak të një pengese në lumenin e arteries koronare, kolateralet ndihmojnë në rritjen e rrjedhjes së gjakut në miokard. Falë këtyre enëve të vogla "rezervë" madhësia e dëmtimit të miokardit në rast të ndërprerjes së qarkullimit koronar të gjakut në çdo arterie koronare kryesore është më e vogël se sa mund të ishte.
Ishemia e zemrës
Sëmundja ishemike e zemrës është dëmtimi i miokardit i shkaktuar nga dëmtimi i qarkullimit të gjakut në arteriet koronare. Kjo është arsyeja pse në praktikë mjekësore shpesh përdoret termi sëmundje koronare të zemrës.
Cilat janë simptomat e sëmundjes koronare të zemrës?
Në mënyrë tipike, njerëzit me sëmundje të arterieve koronare shfaqin simptoma pas moshës 50 vjeçare. Ato ndodhin vetëm gjatë stërvitjes. Manifestimet tipike sëmundjet janë:
- dhimbje në mes gjoks(angina pectoris);
- ndjenja e marrjes së frymës dhe vështirësi në frymëmarrje;
- ndalim i qarkullimit të gjakut për shkak të kontraktimeve shumë të shpeshta të zemrës (300 ose më shumë në minutë). Kjo është shpesh manifestimi i parë dhe i fundit i sëmundjes.
Disa pacientë që vuajnë nga sëmundjet koronare të zemrës nuk përjetojnë asnjë dhimbje dhe ndjenjë të mungesës së ajrit edhe gjatë infarktit të miokardit.
Për të zbuluar probabilitetin e zhvillimit të një infarkti të miokardit në 10 vitet e ardhshme, përdorni një mjet të veçantë: "Njihni rrezikun tuaj"
Si e dini nëse keni sëmundje koronare të zemrës?
Kërkoni ndihmë nga një kardiolog. Mjeku juaj do t'ju bëjë pyetje për të ndihmuar në identifikimin e simptomave dhe faktorëve të rrezikut për sëmundjen. Sa më shumë faktorë rreziku të ketë një person, aq më shumë ka të ngjarë të ketë sëmundjen. Ndikimi i shumicës së faktorëve të rrezikut mund të reduktohet, duke parandaluar kështu zhvillimin e sëmundjes dhe shfaqjen e komplikimeve të saj. Këta faktorë rreziku përfshijnë pirjen e duhanit, nivel të lartë kolesterolit dhe presionit të gjakut, diabetit.
Përveç kësaj, mjeku do t'ju ekzaminojë dhe do t'ju përshkruajë metoda të veçanta ekzaminime që do të ndihmojnë në konfirmimin ose mohimin e pranisë së sëmundjes suaj. Këto metoda përfshijnë: regjistrimin e një elektrokardiograme në pushim dhe me një rritje graduale të aktivitetit fizik (test stresi), radiografi gjoksi, analiza biokimike gjaku (me përcaktimin e nivelit të kolesterolit dhe të glukozës në gjak). Nëse mjeku juaj, bazuar në rezultatet e bisedës, ekzaminimit, testeve të marra dhe metodave instrumentale të ekzaminimit, dyshon për një lezion të rëndë të arterieve koronare që kërkon operacion, do t'ju përshkruhet angiografia koronare. Në varësi të gjendjes së arterieve tuaja koronare dhe numrit të enëve të prekura, përveç ilaçeve, do t'ju ofrohet ose angioplastikë ose transplantim i arterieve koronare. Nëse i drejtoheni mjekut në kohë, do t'ju rekomandohet medikamente, duke ndihmuar në uljen e ndikimit të faktorëve të rrezikut, përmirësimin e cilësisë së jetës dhe parandalimin e zhvillimit të infarktit të miokardit dhe komplikimeve të tjera:
- statina për të ulur nivelet e kolesterolit;
- beta-bllokuesit dhe frenuesit e enzimës konvertuese të angiotenzinës për të ulur presionin e gjakut;
- aspirinë për të parandaluar formimin e mpiksjes së gjakut;
- nitratet për të lehtësuar ndërprerjen e dhimbjes gjatë një ataku të anginës
Mos harroni se suksesi i trajtimit varet kryesisht nga stili juaj i jetesës:
- mos pini duhan. Është më e rëndësishmja. Mos njerëzit që pinë duhan rreziku i infarktit të miokardit dhe vdekjes është dukshëm më i ulët se ai i duhanpirësve;
- hani ushqime të ulëta në kolesterol;
- Ushtroni rregullisht, çdo ditë për 30 minuta Aktiviteti fizik(ecja me një ritëm mesatar);
- Ulni nivelin tuaj të stresit.
Në rubrikën jepet stili i jetës rekomandime të hollësishme për çdo artikull.
Çfarë tjetër duhet bërë?
- Vizitoni rregullisht kardiologun tuaj. Mjeku do të monitorojë faktorët tuaj të rrezikut, trajtimin dhe do të bëjë rregullimet sipas nevojës;
- Merrni rregullisht barnat e përshkruara në dozat e përshkruara nga mjeku juaj. Mos e ndryshoni trajtimin pa u konsultuar me mjekun tuaj;
- nëse mjeku juaj ju ka përshkruar nitroglicerinë për të lehtësuar dhimbjen e angina pectoris, mbani gjithmonë me vete;
- tregoni mjekut tuaj për të gjitha episodet e dhimbjes së gjoksit nëse ato përsëriten;
- ndryshoni stilin e jetës tuaj në përputhje me këto rekomandime.
Arteriet koronare dhe ateroskleroza
Tek njerëzit me predispozicion, kolesteroli dhe yndyrnat e tjera grumbullohen në muret e arterieve koronare, të cilat formojnë një pllakë aterosklerotike (figura).
Pse ateroskleroza është problem në arteriet koronare?
Një arterie koronare e shëndetshme është si një tub gome. Është i lëmuar dhe fleksibël dhe gjaku rrjedh lirshëm nëpër të. Nëse trupi ka nevojë për më shumë oksigjen, për shembull, gjatë stërvitjes, arteria koronare e shëndetshme do të shtrihet dhe do të rrjedhë në zemër. më shumë gjak. Nëse arteria koronare preket nga ateroskleroza, ajo bëhet si një tub i bllokuar. Pllaka aterosklerotike ngushton arterien dhe e bën atë të ngurtësuar. Kjo çon në një kufizim të rrjedhjes së gjakut në miokard. Kur zemra fillon të punojë më shumë, një arterie e tillë nuk mund të relaksohet dhe të dërgojë më shumë gjak dhe oksigjen në miokard. Nëse pllaka aterosklerotike është aq e madhe saqë bllokon plotësisht lumenin e arteries ose kjo pllakë çahet dhe krijohet një mpiksje gjaku që bllokon lumenin e arteries, atëherë gjaku nuk rrjedh në miokard dhe zona e saj vdes.
Sëmundja ishemike e zemrës tek gratë
Tek gratë, rreziku i zhvillimit të sëmundjeve koronare të zemrës rritet 2-3 herë pas menopauzës. Gjatë kësaj periudhe, niveli i kolesterolit rritet dhe presioni i gjakut rritet. Arsyet këtë fenomen nuk janë plotësisht të qarta. Tek gratë me sëmundje koronare të zemrës, manifestimet e sëmundjes ndonjëherë ndryshojnë nga simptomat e sëmundjes tek burrat. Pra, përveç dhimbjes tipike, gratë mund të përjetojnë gulçim, urth, nauze ose dobësi. Gratë kanë më shumë gjasa të zhvillojnë infarkt miokardi gjatë stresi mendor ose frikë e fortë, gjatë gjumit, ndërsa infarkti “mashkull” i miokardit ndodh shpesh gjatë ushtrimeve.
Si mundet një grua të parandalojë zhvillimin e sëmundjeve koronare të zemrës?
Shikoni një kardiolog. Mjeku do t'ju japë rekomandime për ndryshime në stilin e jetës, do të përshkruajë medikamente. Përveç kësaj, konsultohuni me një gjinekolog për të përcaktuar nevojën për zëvendësim terapi hormonale pas menopauzës.
Simptomat e sëmundjes koronare të zemrës
IHD është patologjia më e gjerë e zemrës dhe ka shumë forma.
Le të fillojmë me radhë.
a. Vdekja e papritur kardiake ose koronare është më e rënda nga të gjitha format e CAD. Karakterizohet nga vdekshmëria e lartë. Vdekja ndodh pothuajse menjëherë ose brenda 6 orëve të ardhshme nga fillimi i një sulmi të dhimbjes së fortë në gjoks, por zakonisht brenda një ore. Shkaqet e një katastrofe të tillë kardiake janë lloj te ndryshme aritmi, bllokim i plotë i arterieve koronare, paqëndrueshmëri e rëndë elektrike e miokardit. Faktori shkaktar është marrja e alkoolit. Si rregull, pacientët as që e dinë që kanë sëmundje të arterieve koronare, por kanë shumë faktorë rreziku.
b. Infarkti miokardial. Forma e tmerrshme dhe shpesh paaftësuese e sëmundjes së arterieve koronare. Me infarkt miokardi, ka një dhimbje të fortë, shpesh shqyerje, në rajonin e zemrës ose prapa sternumit, që rrezaton në tehu i shpatullës së majtë, krahu, nofulla e poshtme. Dhimbja zgjat më shumë se 30 minuta, me marrjen e nitroglicerinës, ajo nuk zhduket plotësisht dhe pakësohet vetëm. Ekziston një ndjenjë e mungesës së ajrit, mund të shfaqet djerse te ftohta, dobësi e rëndë, ulje të presionit të gjakut, të përziera, të vjella, ndjenjë frike. Marrja e nitropreparacioneve nuk ndihmon ose ndihmon. Pjesa e muskulit të zemrës e privuar nga ushqimi vdes, humbet forcën, elasticitetin dhe aftësinë për t'u tkurrur. Dhe pjesa e shëndetshme e zemrës vazhdon të punojë me tension maksimal dhe, duke u kontraktuar, mund të thyejë zonën e vdekur. Nuk është rastësi që një atak në zemër në gjuhën e folur quhet këputje e zemrës! Vetëm në këtë gjendje njeriu duhet të bëjë edhe përpjekjen më të vogël fizike, pasi është në prag të vdekjes. Kështu, kuptimi i trajtimit është që vendi i këputjes të shërohet dhe zemra të jetë në gjendje të punojë normalisht më tej. Kjo arrihet si me ndihmën e medikamenteve ashtu edhe me ndihmën e ushtrimeve fizike të zgjedhura posaçërisht.
c. Angina. Pacienti zhvillon dhimbje ose shqetësim prapa sternumit, në gjysmën e majtë të kraharorit, rëndim dhe ndjenjë presioni në rajonin e zemrës - sikur të ishte vendosur diçka e rëndë në gjoks. Në kohët e vjetra thoshin se një person angina pectoris". Dhimbja mund të jetë e ndryshme në natyrë: shtypje, shtrydhje, therje. Mund të japë (rrezatojë) tek dora e majtë, nën tehun e shpatullës së majtë, nofullën e poshtme, zonën e stomakut dhe shoqërohet me shfaqjen e dobësisë së rëndë, djersës së ftohtë, ndjenjën e frikës nga vdekja. Ndonjëherë, gjatë stërvitjes, nuk shfaqet dhimbja, por ndjenja e mungesës së ajrit, duke kaluar në pushim. Kohëzgjatja e një sulmi të anginës është zakonisht disa minuta. Meqenëse dhimbja në rajonin e zemrës ndodh shpesh kur lëviz, një person detyrohet të ndalojë. Në këtë drejtim, angina pectoris quhet figurativisht "sëmundja e vëzhguesve të vitrinës" - pas disa minutash pushimi, dhimbja, si rregull, zhduket.
d. Shkeljet rrahjet e zemrës dhe përçueshmëri. Një formë tjetër e IBS. Ka një numër të madh lloje te ndryshme. Ato bazohen në një shkelje të përcjelljes së një impulsi përgjatë sistemit të përcjelljes së zemrës. Shfaqet me ndjesi ndërprerjesh në punën e zemrës, ndjenjën e “zbehjes”, “gurgullimës” në gjoks. Aritmia kardiake dhe çrregullime të përcjellshmërisë mund të ndodhin nën ndikimin e endokrinit, çrregullime metabolike, me dehje dhe efektet medicinale. Në disa raste, aritmitë mund të ndodhin me ndryshime strukturore në sistemin e përcjelljes së zemrës dhe sëmundjet e miokardit.
e. Infrakt. Dështimi i zemrës manifestohet nga paaftësia e zemrës për të siguruar rrjedhjen e mjaftueshme të gjakut në organe duke reduktuar aktiviteti kontraktues. Baza e dështimit të zemrës është një shkelje e funksionit kontraktues të miokardit, si për shkak të vdekjes së tij gjatë një sulmi në zemër, ashtu edhe në shkelje të ritmit dhe përcjelljes së zemrës. Në çdo rast, zemra kontraktohet në mënyrë joadekuate dhe funksioni i saj është i pakënaqshëm. Dështimi i zemrës manifestohet me gulçim, dobësi gjatë sforcimit dhe në pushim, ënjtje të këmbëve, zmadhim të mëlçisë dhe ënjtje të venave jugulare. Mjeku mund të dëgjojë fishkëllimë në mushkëri.
Faktorët në zhvillimin e sëmundjes koronare të zemrës
Faktorët e rrezikut janë tipare që kontribuojnë në zhvillimin, përparimin dhe manifestimin e sëmundjes.
Shumë faktorë rreziku luajnë një rol në zhvillimin e sëmundjes së arterieve koronare. Disa prej tyre mund të ndikohen, të tjerët jo. Ata faktorë që ne mund të ndikojmë quhen të lëvizshëm ose të modifikueshëm, ata që ne nuk mund të ndikojmë quhen të pandryshueshëm ose të pandryshueshëm.
1. I pa modifikueshëm. Faktorët e rrezikut fatal janë mosha, gjinia, raca dhe trashëgimia. Kështu, burrat janë më të prirur për të zhvilluar sëmundje të arterieve koronare sesa gratë. Ky trend vazhdon përafërsisht deri në 50-55 vjet, domethënë deri në fillimin e menopauzës tek gratë, kur prodhimi i hormoneve seksuale femërore (estrogjeneve), të cilët kanë një efekt të theksuar "mbrojtës" në zemër dhe arteriet koronare, reduktohet ndjeshëm. . Pas 55 vjetësh, incidenca e sëmundjes së arterieve koronare tek burrat dhe gratë është afërsisht e njëjtë. Asgjë nuk mund të bëhet për një tendencë kaq të qartë sa rritja dhe rëndimi i sëmundjeve të zemrës dhe enëve të gjakut me kalimin e moshës. Për më tepër, siç është përmendur tashmë, raca ndikon në incidencën: banorët e Evropës, ose më saktë ata që jetojnë në vendet skandinave, vuajnë nga sëmundja e arterieve koronare dhe hipertensioni arterial disa herë më shpesh sesa njerëzit e racës Negroid. Zhvillimi i hershëm IHD shpesh ndodh kur të afërmit e drejtpërdrejtë meshkuj të pacientit kanë pasur një infarkt miokardi ose kanë vdekur papritur. sëmundje të zemrës para moshës 55 vjeç, dhe të afërmit e drejtpërdrejtë të femrave kishin një infarkt miokardi ose vdekje të papritur kardiake para moshës 65 vjeç.
2. I modifikueshëm. Pavarësisht pamundësisë për të ndryshuar moshën ose gjininë e dikujt, një person është në gjendje të ndikojë në gjendjen e tij në të ardhmen duke eliminuar faktorët e rrezikut të shmangshëm. Shumë nga faktorët e rrezikut të shmangshëm janë të ndërlidhur, kështu që eliminimi ose zvogëlimi i njërit prej tyre mund të eliminojë tjetrin. Pra, ulja e përmbajtjes së yndyrës në ushqim çon jo vetëm në një ulje të nivelit të kolesterolit në gjak, por edhe në një ulje të peshës trupore, e cila, nga ana tjetër, çon në uljen e presionit të gjakut. Së bashku, kjo ndihmon në uljen e rrezikut të sëmundjes së arterieve koronare. Dhe kështu i rendisim ato.
o Obeziteti është akumulimi i tepërt indi dhjamor në trup. Më shumë se gjysma e njerëzve në botë mbi moshën 45 vjeç janë mbipeshë. Cilat janë arsyet mbipeshë? Në shumicën dërrmuese të rasteve, obeziteti është me origjinë ushqimore. Kjo do të thotë se shkaqet e mbipeshës janë mbingrënia me mbipërdorim me kalori të lartë, para së gjithash Ushqime qe te shendoshin. Shkaku i dytë kryesor i obezitetit është mungesa e aktivitetit fizik.
o Pirja e duhanit është një nga më faktorë të rëndësishëm zhvillimi i IHD. Pirja e duhanit ka shumë të ngjarë të kontribuojë në zhvillimin e sëmundjes së arterieve koronare, veçanërisht nëse kombinohet me një rritje të nivelit kolesterolit total. Mesatarisht, pirja e duhanit shkurton jetën me 7 vjet. Duhanpirësit gjithashtu kanë nivele të rritura të monoksidit të karbonit në gjak, i cili redukton sasinë e oksigjenit që mund të arrijë në qelizat e trupit. Përveç kësaj, nikotina që përmbahet në tymin e duhanit çon në spazma të arterieve, duke çuar kështu në një rritje të presionit të gjakut.
o Një faktor i rëndësishëm rreziku për sëmundjen e arterieve koronare është diabeti mellitus. Në prani të diabetit, rreziku i sëmundjes së arterieve koronare rritet mesatarisht me më shumë se 2 herë. Pacientët me diabet shpesh vuajnë nga sëmundje koronare dhe kanë një prognozë më të keqe, veçanërisht me zhvillimin e infarktit të miokardit. Besohet se me një kohëzgjatje të diabetit mellitus të hapur prej 10 vjetësh ose më shumë, pavarësisht nga lloji i tij, të gjithë pacientët kanë një aterosklerozë mjaft të theksuar. Infarkti i miokardit është shkaku më i zakonshëm i vdekjes tek pacientët me diabet.
o Stresi emocional mund të luajë një rol në zhvillimin e sëmundjes së arterieve koronare, infarktit të miokardit ose të çojë në vdekje të papritur. Në stresi kronik zemra fillon të punojë ngarkesë e shtuar, presioni i gjakut rritet, dërgimi i oksigjenit dhe lëndëve ushqyese në organe përkeqësohet. Për të reduktuar rrezikun e sëmundjeve kardiovaskulare nga stresi, është e nevojshme të identifikohen shkaqet e shfaqjes së tij dhe të përpiqemi të zvogëlojmë ndikimin e tij.
o Mosaktiviteti fizik ose mungesa e aktivitetit fizik quhet me të drejtë një sëmundje e shekullit të njëzetë dhe tani të njëzetenjëtë. Është një tjetër faktor rreziku i shmangshëm për sëmundjet kardiovaskulare, kështu që të qenit fizikisht aktiv është thelbësor për ruajtjen dhe përmirësimin e shëndetit tuaj. Në ditët e sotme, në shumë fusha të jetës, nevoja për puna fizike. Dihet se sëmundja e arterieve koronare është 4-5 herë më e zakonshme tek meshkujt e moshës nën 40-50 vjeç të cilët ishin të angazhuar në. punë e lehtë(në krahasim me ata që performojnë të rënda punë fizike); Atletët mbeten në rrezik të ulët të sëmundjes së arterieve koronare vetëm nëse mbeten fizikisht aktivë pas daljes në pension. sport i madh.
- hipertensioni arterial i njohur si një faktor rreziku për CHD. Hipertrofia (rritja në madhësi) e barkushes së majtë si pasojë e hipertensionit arterial është një parashikues i pavarur i fortë i vdekshmërisë nga sëmundjet koronare.
- Rritja e koagulimit gjaku. Tromboza e arteries koronare - mekanizmi thelbësor infarkti i miokardit dhe dështimi i qarkullimit të gjakut. Gjithashtu nxit rritjen e pllakave aterosklerotike në arteriet koronare. Çrregullime të predispozuara për arsim të avancuar mpiksjet e gjakut janë faktorë rreziku për zhvillimin e komplikimeve të sëmundjes së arterieve koronare.
- sindroma metabolike.
- Stresi.
sindroma metabolike
Sindroma metabolike është një proces patologjik që kontribuon në një rritje të incidencës së diabetit mellitus dhe sëmundjeve të bazuara në aterosklerozë - sëmundje koronare të zemrës, infarkt miokardi, goditje në tru.
Shenjë e detyrueshme sindroma metabolikeështë prania obeziteti i barkut(perimetri i belit mbi 94 cm për burrat dhe mbi 80 cm për gratë) në kombinim me të paktën dy treguesit e mëposhtëm:
- një rritje në nivelin e triglicerideve në gjak më shumë se 1.7 mmol / l;
- ulje e lipoproteinave densitet i lartë më pak se 1.03 mmol/l tek meshkujt dhe më pak se 1.29 mmol/l tek femrat;
- Rritje e presionit të gjakut: sistolik më shumë se 130 mm Hg. ose diastolike më shumë se 85 mm Hg;
- një rritje e glukozës në gjak të agjërimit në plazmën venoze prej më shumë se 5.6 mmol / l ose diabeti mellitus i tipit II të diagnostikuar më parë.
Parandalimi i sëmundjeve koronare të zemrës
Të gjitha parandalimet e sëmundjeve koronare të zemrës reduktohen në rregull i thjeshtë"I.B.S."
I. Hiqni dorë nga duhani.
B. Lëvizni më shumë.
C. Kujdes peshën tuaj.
I. Të heqësh qafe duhanin
Pirja e duhanit është një nga faktorët më të rëndësishëm në zhvillimin e sëmundjes së arterieve koronare, veçanërisht nëse kombinohet me një rritje të kolesterolit total. Mesatarisht, pirja e duhanit shkurton jetën me 7 vjet.
Ndryshimet janë për të zvogëluar kohën e mpiksjes së gjakut dhe për të rritur densitetin e tij, për të rritur aftësinë e trombociteve për t'u ngjitur së bashku dhe për të zvogëluar qëndrueshmërinë e tyre. Duhanpirësit rrisin nivelin e monoksidit të karbonit në gjak, gjë që çon në një ulje të sasisë së oksigjenit që mund të hyjë në qelizat e trupit. Përveç kësaj, nikotina që përmbahet në tymin e duhanit çon në spazma të arterieve, duke kontribuar kështu në një rritje të presionit të gjakut.
Duhanpirësit kanë një rrezik 2 herë më të lartë të infarktit të miokardit dhe 4 herë më shumë rrezikun e vdekjes së papritur sesa jo duhanpirësit. Kur pini një paketë cigare në ditë, vdekshmëria rritet me 100%, krahasuar me jo-duhanpirësit e së njëjtës moshë, dhe vdekshmëria nga sëmundja e arterieve koronare - me 200%.
Lidhja e pirjes së duhanit me sëmundjet e zemrës varet nga doza. më shumë cigare nëse pini duhan, aq më i lartë është rreziku i sëmundjes së arterieve koronare.
pirja e cigareve me nivel i ulët pirja e duhanit të katranit dhe nikotinës ose llullës nuk siguron reduktim të rrezikut të sëmundjeve kardiovaskulare. Pirja e duhanit pasiv (kur njerëzit pinë duhan pranë jush) gjithashtu rrit rrezikun e vdekjes nga sëmundja e arterieve koronare. U konstatua se tymi i dorës së dytë rrit incidencën e sëmundjeve koronare me 25% tek individët që punojnë në një ekip duhanpirësish.
B. Lëvizni më shumë.
Hipodinamia ose mungesa e aktivitetit fizik me të drejtë quhet sëmundja e shekullit XXI. Është një tjetër faktor rreziku i shmangshëm për sëmundjet kardiovaskulare, kështu që të qenit fizikisht aktiv është thelbësor për ruajtjen dhe përmirësimin e shëndetit tuaj. Në kohën tonë, në shumë fusha të jetës, nevoja për punë fizike është zhdukur.
Dihet se sëmundja e arterieve koronare është 4-5 herë më e zakonshme tek meshkujt nën moshën 40-50 vjeç që merreshin me punë të lehta (krahasuar me ata që kryenin punë të rënda fizike); tek atletët, një rrezik i ulët i sëmundjes së arterieve koronare vazhdon vetëm nëse ata mbeten fizikisht aktivë pas largimit nga sporti i madh. Është e dobishme për të praktikuar ushtrim 30-45 minuta të paktën tri herë në javë. Aktiviteti fizik duhet të rritet gradualisht.
C. Kujdes peshën tuaj.
Obeziteti është një akumulim i tepërt i indit dhjamor në trup. Më shumë se gjysma e njerëzve në botë mbi moshën 45 vjeç janë mbipeshë. Në një person me peshë normale, deri në 50% të rezervave të yndyrës shtrihen direkt nën lëkurë. Një kriter i rëndësishëm për shëndetin është raporti i indit dhjamor dhe masë muskulore. Në muskujt pa yndyrë, procesi metabolik vazhdon 17-25 herë më aktiv sesa në yndyrën e trupit.
Vendndodhja e yndyrës së trupit përcaktohet kryesisht nga gjinia e një personi: tek gratë, dhjami depozitohet kryesisht në ijet dhe mollaqe, dhe tek burrat - rreth belit në bark: një bark i tillë quhet edhe "gungë nervash". “.
Obeziteti është një nga faktorët e rrezikut për CHD. Kur jeni mbipeshë, rrahjet e zemrës suaj në pushim rriten, gjë që rrit nevojën e zemrës për oksigjen dhe lëndë ushqyese. Përveç kësaj, individët obezë priren të kenë një çrregullim metabolik të yndyrave: nivele të larta të kolesterolit dhe lipideve të tjera. Në mesin e njerëzve mbipeshë, hipertensioni arterial dhe diabeti mellitus janë shumë më të zakonshëm, të cilët, nga ana tjetër, janë gjithashtu faktorë rreziku për sëmundjen e arterieve koronare.
Cilat janë arsyet e mbipeshës?
1. Në shumicën dërrmuese të rasteve, obeziteti është me origjinë ushqimore. Kjo do të thotë se shkaqet e mbipeshës janë mbingrënia me konsumimin e tepërt të ushqimeve me kalori të lartë, kryesisht të yndyrshme.
2. Shkaku i dytë kryesor i obezitetit është mungesa e aktivitetit fizik.
Më i pafavorshmi është tipi abdominal, në të cilin indi dhjamor grumbullohet kryesisht në bark. Ky lloj obeziteti mund të njihet nga perimetri i belit (>94 cm te meshkujt dhe >80 cm te femrat).
Çfarë duhet të bëni kur zbuloni mbipeshë trupi? Programi reduktim efektiv humbja e peshës bazohet në përmirësimin e të ushqyerit dhe rritjen e aktivitetit fizik. Më efektive dhe fiziologjike janë ngarkesat dinamike, siç është ecja. Dieta duhet të bazohet në ushqime me pak yndyrë dhe karbohidrate, të pasura me proteinat bimore, mikroelementet, fibra. Përveç kësaj, është e nevojshme të zvogëlohet sasia e ushqimit të konsumuar.
Luhatjet e vogla në peshë gjatë javës janë krejtësisht të natyrshme. Për shembull, gratë gjatë menstruacioneve mund të shtojnë deri në dy kilogramë peshë për shkak të akumulimit të ujit në inde.
Komplikimet e sëmundjes ishemike të zemrës
Komplikimet e sëmundjes së arterieve koronare i nënshtrohen rregullit mnemonik të mëposhtëm "I.B.S.".
I. Infarkti i miokardit.
B. Bllokada dhe aritmia e zemrës.
C. Dështimi i zemrës.
infarkti miokardial
Pra, për një atak në zemër. Infarkti i miokardit është një nga ndërlikimet e sëmundjes së arterieve koronare. Më shpesh, një atak në zemër prek njerëzit që vuajnë nga mungesa e aktiviteti motorik në sfondin e mbingarkesës psiko-emocionale. Por, “fazullimi i shekullit të njëzetë” mund t'i godasë njerëzit edhe me një të mirë Trajnim fizik, madje edhe të rinjtë.
Zemra është një qese muskulore që pompon gjakun përmes vetes si një pompë. Por vetë muskuli i zemrës furnizohet me oksigjen nëpërmjet enëve të gjakut që i vijnë nga jashtë. Dhe kështu, si rezultat arsye të ndryshme, një pjesë e këtyre enëve është e prekur nga ateroskleroza dhe nuk mund të kalojë më mjaftueshëm gjak. Shfaqet sëmundje ishemike të zemrës. Në infarktin e miokardit, furnizimi me gjak i një pjese të muskujve të zemrës ndalet papritur dhe plotësisht për shkak të një bllokimi të plotë të arteries koronare. Kjo zakonisht rezulton në zhvillimin e një trombi në pllaka aterosklerotike, më rrallë - spazma e arteries koronare. Seksioni i muskujve të zemrës i privuar nga ushqimi vdes. Në latinisht, indi i vdekur është një atak në zemër.
Cilat janë shenjat e infarktit të miokardit?
Me infarkt miokardi, ka një dhimbje të fortë, shpesh shqyerje, në rajonin e zemrës ose prapa sternumit, që shtrihet në tehun e shpatullës së majtë, krahun, nofullën e poshtme. Dhimbja zgjat më shumë se 30 minuta, me marrjen e nitroglicerinës, ajo nuk zhduket plotësisht dhe pakësohet vetëm. Ka ndjenjën e mungesës së ajrit, djersitje të ftohtë, dobësi të rëndë, ulje të presionit të gjakut, të përziera, të vjella, mund të shfaqet një ndjenjë frike.
Dhimbje e zgjatur në rajonin e zemrës, të cilat zgjasin më shumë se 20-30 minuta dhe nuk zhduken pas marrjes së nitroglicerinës, mund të jenë shenjë e zhvillimit të infarktit të miokardit. Ju lutemi referojuni "03".
Infarkti i miokardit është një gjendje shumë kërcënuese për jetën. Infarkti i miokardit duhet të trajtohet vetëm në spital. Hospitalizimi i pacientit duhet të kryhet vetëm nga ekipi i ambulancës.
Bllokada dhe aritmi të zemrës
Zemra jonë funksionon sipas një ligji të vetëm: "Gjithçka ose asgjë". Duhet të funksionojë me një frekuencë prej 60 deri në 90 rrahje në minutë. Nëse është nën 60, atëherë kjo është bradikardi, nëse rrahjet e zemrës tejkalojnë 90, atëherë ata flasin për takikardi. Dhe sigurisht, mirëqenia jonë varet nga mënyra se si funksionon. Shkelja e zemrës manifestohet në formën e bllokadave dhe aritmive. Mekanizmi i tyre kryesor është paqëndrueshmëria elektrike e qelizave të muskujve të zemrës.
Bllokat bazohen në parimin e shkyçjes, është si një linjë telefonike: nëse teli nuk është i dëmtuar, atëherë lidhja do të jetë, nëse ka një ndërprerje, atëherë nuk do të jetë e mundur të flitet. Por zemra është një "komunikues" shumë i suksesshëm dhe në rast të ndërprerjes së komunikimit, ajo gjen zgjidhje për sinjalizimin falë një sistemi të zhvilluar përcjellës. Dhe si rezultat, muskuli i zemrës vazhdon të tkurret edhe me "një ndërprerje në disa linja transmetimi", dhe mjekët, duke marrë një elektrokardiogram, regjistrojnë një bllokadë.
Aritmitë janë pak më ndryshe. Ekziston edhe një "ndërprerje në linjë", por sinjali reflektohet nga "pika e thyerjes" dhe fillon të qarkullojë vazhdimisht. Kjo shkakton kontraktime kaotike të muskulit të zemrës, gjë që ndikon në punën e saj të përgjithshme, duke shkaktuar shqetësime hemodinamike (rënie të presionit të gjakut, marrje mendsh dhe simptoma të tjera). Kjo është arsyeja pse aritmitë janë më të rrezikshme se bllokadat.
Simptomat kryesore:
1. Ndjenja e palpitacioneve dhe ndërprerjeve në gjoks;
2. Rrahje zemre shumë e shpejtë ose e ngadaltë;
3. Ndonjëherë dhimbje gjoksi;
4. Frymëmarrje;
5. Marramendje;
6. Humbje e vetëdijes ose ndjenjë e afërt me të;
Terapia e bllokadave dhe aritmive përfshin metoda kirurgjikale dhe terapeutike. Kirurgjik është instalimi i stimuluesve kardiak artificialë ose stimuluesve kardiak. Terapeutike: me grupe të ndryshme barna të quajtura antiaritmikë dhe terapi me impulse elektrike. Indikacionet dhe kundërindikimet në të gjitha rastet përcaktohen vetëm nga mjeku.
Infrakt
Dështimi i zemrës është një gjendje në të cilën dëmtohet aftësia e zemrës për të siguruar furnizimin me gjak të organeve dhe indeve në përputhje me nevojat e tyre, e cila, më së shpeshti, është pasojë e sëmundjes së arterieve koronare. Si rezultat i dëmtimit, muskuli i zemrës dobësohet dhe nuk mund të kryejë në mënyrë të kënaqshme funksionin e tij të pompimit, duke rezultuar në një ulje të furnizimit me gjak të trupit.
Dështimi i zemrës shpesh karakterizohet sipas ashpërsisë simptomat klinike. Vitet e fundit, klasifikimi i Shoqatës së Zemrës së Nju Jorkut për ashpërsinë e dështimit të zemrës ka fituar njohje ndërkombëtare. Dështimi i lehtë, i moderuar, i rëndë i zemrës dallohet në varësi të ashpërsisë së simptomave, kryesisht gulçim:
- Klasa I funksionale: mjafton vetëm ngarkesa të rënda provokojnë shfaqjen e dobësisë, palpitacioneve, gulçimit;
- Klasa II funksionale: kufizim i moderuar i aktivitetit fizik; kryerja e aktivitetit fizik normal shkakton dobësi, palpitacione, gulçim, sulme të anginës;
- Klasa III funksionale: kufizim i theksuar i aktivitetit fizik; rehat vetëm në pushim; me tendosje minimale fizike - dobësi, gulçim, palpitacione, dhimbje prapa sternumit;
- Klasa IV funksionale: pamundësia për të kryer ndonjë ngarkesë pa shfaqjen e shqetësimit; simptomat e dështimit të zemrës shfaqen në pushim.
Kërkimi shkencor Dekadat e fundit kanë treguar se trajnimi fizik i moderuar në pacientët me insuficiencë kronike të zemrës redukton ashpërsinë e simptomave të dështimit të zemrës, por aktiviteti fizik duhet të dozohet dhe kryhet nën mbikëqyrjen dhe mbikëqyrjen e mjekut.
Angina tipike:
Dhimbje ose shqetësim në gjoks me cilësi dhe kohëzgjatje karakteristike
Ndodh gjatë ushtrimeve ose stresi emocional
Kalon në pushim ose pas marrjes së nitroglicerinës.
Angina atipike:
Dy nga shenjat e mësipërme.
Dhimbje jo kardiake:
Një ose asnjë nga simptomat e mësipërme.
Kërkime laboratorike me sëmundje ishemike të zemrës
Lista minimale treguesit biokimikë nëse dyshohet për sëmundje koronare të zemrës dhe anginë pectoris, përfshin përcaktimin e përmbajtjes në gjak:
- kolesteroli total;
- kolesterol lipoprotein me densitet të lartë;
- kolesterol lipoprotein me densitet të ulët;
- trigliceridet;
- hemoglobina;
- glukozë;
- AST dhe ALT.
Diagnoza e sëmundjes koronare të zemrës
Tek kryesore metoda instrumentale Diagnoza e anginës stabile është studimet e mëposhtme:
- elektrokardiografi,
- test me aktivitet fizik (veloergometri, rutine),
-ekokardiografia,
- koronarografia.
Shënim. Nëse është e pamundur të kryhet një test me aktivitet fizik, si dhe të identifikohet e ashtuquajtura ishemi bosebolike dhe varianti i angina pectoris, tregohet monitorimi ditor (Holter) i EKG-së.
Koronarografia
koronarografia (ose koronarografia) është një metodë për diagnostikimin e gjendjes së shtratit koronar. Kjo ju lejon të përcaktoni lokalizimin dhe shkallën e ngushtimit të arterieve koronare.
Shkalla e ngushtimit të enës përcaktohet nga një rënie në diametrin e lumenit të saj në krahasim me atë të duhurin dhe shprehet në%. Deri më tani, vlerësimi vizual është përdorur me këto karakteristika: arterie koronare normale, kontur i ndryshuar i arteries pa përcaktuar shkallën e stenozës, ngushtim.< 50%, сужение на 51-75%, 76-95%, 95-99% (субтотальное), 100% (окклюзия). Существенным рассматривают сужение артерии >pesëdhjetë%. Hemodinamikisht i parëndësishëm është ngushtimi i lumenit të enës< 50%.
Përveç vendndodhjes së lezionit dhe shtrirjes së tij, angiografia koronare mund të zbulojë karakteristika të tjera të përfshirjes arteriale, të tilla si prania e një trombi, çarje (diseksion), spazma ose urë miokardiale.
Kundërindikimet absolute për koronarografi aktualisht nuk ekziston.
Detyrat kryesore të koronarografisë:
- sqarimi i diagnozës në rastet e përmbajtjes së informacionit të pamjaftueshëm të rezultateve të metodave joinvazive të ekzaminimit (elektrokardiografia, monitorimi ditor EKG, teste ushtrimore, etj.);
- përcaktimi i mundësisë së rivendosjes së furnizimit adekuat të gjakut (revaskularizimi) i miokardit dhe i natyrës së ndërhyrjes - transplantim i arterieve koronare ose angioplastikë me stentim të enëve koronare.
Koronarografia kryhet për të zgjidhur çështjen e mundësisë së rivaskularizimit të miokardit në rastet e mëposhtme:
- angina pectoris e rëndë e klasës funksionale III-IV, e cila vazhdon me terapi optimale;
- shenjat e ishemisë së rëndë të miokardit bazuar në rezultatet e metodave joinvazive (elektrokardiografia, monitorimi ditor i EKG-së, ergometria e biçikletave dhe të tjera);
- pacienti ka një histori të episodeve të vdekjes së papritur kardiake ose aritmive të rrezikshme ventrikulare;
- përparimi i sëmundjes (sipas dinamikës së testeve joinvazive);
- rezultate të dyshimta të testeve joinvazive te personat me profesione të rëndësishme shoqërore (shoferë Transporti publik, pilotët, etj.).
___________________________________________________
Dështimi akut dhe kronik i zemrës
Dështimi i zemrës është një kompleks simptomash dhe shenjat klinike që shfaqen në sfondin e një shkelje të funksionit të pompimit të zemrës. Simptomat e dështimit të zemrës mund të jenë shumë të ndryshme dhe, në një farë mase, varen nga forma e dështimit të zemrës. Në këtë artikull, ne do të japim një klasifikim të thjeshtuar të dështimit të zemrës dhe do të përshkruajmë më së shumti simptoma të zakonshme këtë sindromë kardiake. Për të ruajtur shëndetin dhe jetën e pacientit është shumë e rëndësishme, zbulimi në kohë simptomat e dështimit të zemrës, dhe rrjedhimisht vetë sëmundjes. Kjo lehtësohet kryesisht nga njohja e pacientëve me shenjat kryesore të kësaj sëmundjeje.
Çfarë është dështimi i zemrës?
Siç e dini, zemra është organi qendror i sistemit kardiovaskular të njeriut. Nëse funksioni i pompimit të zemrës (aftësia e zemrës për të pompuar gjak) është i shqetësuar, shfaqet një sindromë e dështimit të zemrës, domethënë, pacienti zhvillon një sërë shenjash dhe simptomash që tregojnë një shkelje të zemrës. Shkaqet e dështimit të zemrës mund të jenë shumë të ndryshme (shih Shkaqet e dështimit të zemrës), por simptomat e dështimit të zemrës varen më pak nga shkaqet që çuan në zhvillimin e sindromës, dhe më shumë varen nga forma e dështimit të zemrës në një pacient të caktuar. .
Klasifikimi i dështimit të zemrës bazohet në mekanizmat e shfaqjes së tij dhe llojin e dështimit të zemrës që vërehet në këtë rast.
Në varësi të shkallës së zhvillimit të dështimit të zemrës, dallon dështimin akut dhe kronik të zemrës.
Në varësi të zonës së zemrës, dëmtimi i së cilës shkaktoi dështimin e zemrës, dallojmë midis dështimit të zemrës së djathtë (ventrikulare të djathtë) dhe zemrës së majtë (ventrikulare të majtë). Dështimi i ventrikulit të majtë të zemrës vërehet më shpesh sesa ventrikuli i djathtë, pasi barkushja e majtë është nën stres më të madh dhe, për rrjedhojë, më shpesh "dështon" sesa e djathta.
Dështimi i izoluar i zemrës (ventrikulari i majtë ose i djathtë) shfaqet kryesisht në formë akute, ndërsa insuficienca kronike e zemrës është më shpesh e përzier (insuficiencë biventrikulare, totale e zemrës).
Dështimi akut dhe kronik i zemrës - çfarë është?
Dështimi akut dhe kronik i zemrës janë dy format kryesore të dështimit të zemrës, të cilat ndryshojnë në shkallën e zhvillimit të simptomave dhe evolucionin e vetë sëmundjes.
Dështimi akut i zemrës karakterizohet nga fillimi i shpejtë (minuta deri në orë) të simptomave. Manifestimet (shenjat) kryesore të dështimit akut të zemrës janë astma kardiake dhe edema pulmonare – gjendje kërcënuese për jetën që kërkojnë kujdes të menjëhershëm mjekësor.
Edema pulmonare dhe astma kardiake manifestohen nga një atak i gulçimit progresiv me shfaqjen e një ngjyrimi kaltërosh të mbulesës, marramendje ose humbje të vetëdijes dhe rrahje me lagështi në mushkëri. Këto simptoma mund të zhvillohen njëkohësisht me infarkt miokardi ose me krizë hipertensionale, që tregon dekompensim akut të zemrës.
Ndonjëherë dështimi akut i zemrës zhvillohet si një ndërlikim i dështimit kronik të zemrës.
Shumica shkaqet e zakonshme zhvillimi i dështimit akut të zemrës:
infarkti miokardial
Dekompensimi i dështimit kronik të zemrës
Insuficienca akute valvulare
Çrregullime të ritmit të zemrës
Lëndimi i zemrës
Tamponadë kardiake
Emboli pulmonare
Dështimi kronik i zemrës karakterizohet nga një zhvillim i ngadaltë dhe relativisht i qëndrueshëm i simptomave të sëmundjes. Në shumicën e rasteve, simptomat e dështimit kronik të zemrës rriten gradualisht me kalimin e kohës, gjë që tregon një dekompensim të ngadaltë të zemrës, megjithatë, ka raste kur dështimi kronik i zemrës krijohet pas një ataku të dështimit akut të zemrës (për shembull, pas një ataku të infarkti miokardial).
Shkaqet më të zakonshme të dështimit kronik të zemrës:
Sëmundja kronike ishemike e zemrës (angina pectoris)
Kardioskleroza
Kor pulmonale kronike
hipertensioni arterial
Sëmundjet e aparatit valvular të zemrës
Simptomat më të shpeshta të insuficiencës kronike të zemrës janë: ënjtje, gulçim, kollë e thatë kronike, dobësi, rrahje të zemrës.
Frymëmarrja është një nga simptomat më të hershme dhe më të vazhdueshme të dështimit të zemrës. Fillimisht gulçimi shfaqet vetëm me sforcim të rëndë fizik, por me kalimin e kohës krijohet gulçim dhe ortopnea (shfaqja e gulçimit kur pacienti është në pozicion shtrirë). Në pacientët me insuficiencë kronike të zemrës, gulçimi është një lloj treguesi i potencialit të tyre funksional. Kjo marrëdhënie midis gulçimit dhe aktivitetit fizik të pacientit formoi bazën për klasifikimin e dështimit të zemrës në klasa funksionale (FC)
I FC - aktiviteti ditor i pacientit praktikisht nuk është i shqetësuar. Mungesa e frymëmarrjes, dobësia e muskujve, palpitacionet dhe simptoma të tjera shfaqen vetëm gjatë sforcimeve intensive fizike (duke ngjitur shkallët).
II FC - aktiviteti ditor është paksa i kufizuar. Frymëmarrja dhe simptomat e tjera të insuficiencës kardiake shfaqen me aktivitet fizik të moderuar dhe të zakonshëm (ecje në rrugë të sheshtë). Në pushim, nuk ka simptoma të dështimit të zemrës.
III FC - një kufizim i theksuar i aktivitetit fizik të pacientit. Simptomat e dështimit të zemrës (përfshirë gulçimin) shfaqen me përpjekjen më të vogël të pacientit.
IV FC - simptomat e dështimit të zemrës janë të pranishme në pushim, dhe çdo përpjekje fizike edhe e lehtë (të folurit, ngritja nga shtrati) i rrit ndjeshëm ato.
Shfaqja e gulçimit në dështimin e zemrës shoqërohet me një shkelje të qarkullimit të gjakut nëpër enët e mushkërive ( kongjestion venoz në enët pulmonare) për shkak të pamundësisë së zemrës për të pompuar gjakun që vjen në të. Stagnimi i gjakut në mushkëri (qarkullimi i vogël), përveç gulçimit, shkakton edhe simptoma të tilla si:
Kollë e thatë - shumë karakteristike për dështimin kronik të zemrës (kollë e zemrës). Shfaqja e kollës së thatë shoqërohet me edemë indet e mushkërive. Zakonisht, kolla, si gulçimi, shfaqet gjatë sforcimit fizik ose kur pacienti është shtrirë, kur zemra e ka veçanërisht të vështirë të përballojë detyrën që i është caktuar. Në disa raste sulme të rënda kolla e zemrës dhe gulçimi shndërrohen në një sulm mbytjeje (astma kardiake), e cila është shenjë e zhvillimit të dështimit akut të zemrës.
Për shkak se shumica e pacientëve me insuficiencë kronike të zemrës janë në trajtim antihipertensiv, i cili shpesh përdor barna ACE frenues (p.sh., kaptopril) që mund të shkaktojnë një kollë të thatë ( efekte anesore), pacientët këshillohen të vëzhgojnë kollën dhe t'i raportojnë mjekut karakteristikat e saj. Nëse kolla juaj nuk lidhet me stërvitjen, pozicionin ose gulçimin dhe jeni duke marrë një frenues ACE, mund të jetë e mundur të ndryshoni trajtimin tuaj për të ndihmuar në largimin e kollës.
Edema në dështimin kronik të zemrës më së shpeshti lokalizohet në këmbë. Në fillim të sëmundjes shfaqet edema në kyçet e këmbëve. Ata rriten në mbrëmje dhe zhduken plotësisht deri në mëngjes. Në zhvillimin e mëtejshëm Sëmundjet e edemës kapin zonën e pjesës së poshtme të këmbës dhe kofshës, si dhe pjesë të tjera të trupit dhe intensifikohen në mbrëmje. Shpesh, përveç edemës në pacientët me dështim kronik të zemrës, mund të vërehet gjithashtu ndryshimet trofike lëkura dhe shtojcat e saj (pigmentimi i lëkurës, ulçera, rënia e flokëve, deformimi i thonjve, etj.).
Dobësia e muskujve është një tjetër shenjë e dështimit kronik të zemrës. Shfaqja e kësaj simptome shoqërohet me një ulje të furnizimit me gjak në muskuj. Pacientët zakonisht ankohen për lodhje dhe të fortë dobësi e muskujve gjatë sforcimit fizik.
Dhimbja në hipokondriumin e duhur është më e vogël simptomë e vazhdueshme dështimi kronik i zemrës. Prania e dhimbjeve të tilla (të shurdhër, dhimbje të dhembshme) tregon stazë të gjakut në rreth i madh qarkullimi (veçanërisht në mëlçi). Zakonisht në këtë rast pacienti ka edhe simptoma të tjera të insuficiencës kronike kongjestive të zemrës: ënjtje në këmbë, ascit, hidrotoraks, ënjtje të venave jugulare etj.
Këto dhe simptoma të tjera më pak të zakonshme të dështimit kronik të zemrës mund të jenë të pranishme në të njëjtën kohë me simptomat e sëmundjes themelore të zemrës (p.sh. dhimbje gjatë sulmeve të anginës).
Nëse keni ndonjë nga simptomat e përshkruara më sipër, duhet të kontaktoni menjëherë mjekun tuaj.
Le të kujtojmë:
Dështimi akut i zemrës karakterizohet nga një ndërprerje e mprehtë e zemrës.
Shenjat kryesore të dështimit akut të zemrës: gulçim i rëndë, duke u kthyer në mbytje, një fillim i papritur i kollës së thatë, humbje e vetëdijes;
Dështimi kronik i zemrës karakterizohet nga dekompensimi i ngadaltë i zemrës në sfondin e një prej tyre semundje kronike sistemi kardiovaskular (hipertensioni, kardioskleroza, angina pectoris).
Simptomat kryesore të insuficiencës kronike të zemrës janë: gulçim, kollë e thatë (kollë kardiake), e rënduar nga shtrirja, ënjtje në këmbë, dobësi muskulore.
Një pacient me insuficiencë kardiake ka nevojë për ndihmën e specialistëve të kualifikuar.

