Defektet kongjenitale të zemrës tek foshnjat. Sëmundje kongjenitale të zemrës
Sipas statistikave, rreth 8 nga 1000 fëmijë lindin me një ose më shumë defekte në zemër. Edhe në shekullin e kaluar, diagnoza e "sëmundjeve kongjenitale të zemrës tek të sapolindurit" (shkurtuar si CHD) dukej si një fjali dhe nënkuptonte se jeta mund të ndërpritet në çdo moment. Megjithatë arritje moderne dhe pajisjet e teknologjisë së lartë ndihmojnë për të zgjatur jetën dhe për ta bërë atë sa më cilësor.
Sëmundja kongjenitale e zemrës tek të porsalindurit është një defekt në strukturën e zemrës, i vërejtur që nga lindja, por shpesh i formuar gjatë zhvillimi para lindjes. Defekti ose ndërhyn në rrjedhën normale të gjakut (për shembull, kur aparati i valvulës keqfunksionon), ose ndikon në cilësinë e mbushjes së gjakut me oksigjen dhe dioksid karboni.
Fakte rreth UPU
- CHD tek të porsalindurit është një nga defektet më të zakonshme në lindje (në vendin e dytë pas patologjive të sistemit nervor).
- Shumica veset e shpeshta- defekte septale: interventrikulare dhe interatriale.
- Jo gjithmonë, kur zbulohet një sëmundje kongjenitale e zemrës, kërkohet një operacion.
- Ekziston një lidhje e caktuar midis llojit të sëmundjes kongjenitale të zemrës dhe gjinisë së fetusit. Si rezultat i një studimi, rezultoi se defektet kongjenitale të zemrës ndahen në 3 grupe: meshkuj, femra dhe neutrale. Për shembull, një duktus arterioz i hapur quhet defekt "femëror", dhe një shembull kryesor"mashkull" - stenoza e aortës.
Shkaqet
Përzemërsisht - sistemi vaskular formuar më datat e hershme, nga 10 deri në 40 ditë zhvillimi. Kjo do të thotë, duke filluar nga java e tretë e shtatzënisë, kur një grua ende në shumicën e rasteve nuk e di për pozicionin e saj, dhe duke përfunduar me muajin e dytë, dhomat dhe septet e zemrës, enët kryesore vendosen në embrion. Pikërisht kjo kohë e rrezikshme për sa i përket zhvillimit të defekteve të zemrës.
Patologjitë kardiake e kanë origjinën në fillim të formimit të sistemit vaskular
U vu re një farë “sezoni” i lindjes së foshnjave me defekte të lindura në zemër, gjë që nga njëra anë shpjegohet me stinën e virozave dhe ftohjeve në shkallë epidemike. Nga ana tjetër, vetëm sëmundjet virale të transferuara nuk do të thotë se fëmija do të lindë me një patologji. Viruset e gripit konsiderohen potencialisht të rrezikshëm herpes simplex, virusi i rubeolës më i dëmshëm për fetusin. ekziston linjë e tërë faktorë të tjerë që ndikojnë në shkaqet e patologjisë:
- predispozicion trashëgues.
- Të jetosh në një rajon ekologjikisht negativ.
- Puna në ndërmarrje me kushte të dëmshme punë (punë me produkte bojë dhe llak, kripëra Metalet e renda, rrezatimi).
- Zakone të këqija. Frekuenca e lindjes së foshnjave me defekte të zemrës tek nënat që abuzojnë me alkoolin është nga 30 në 50%.
- Mosha. Rreziku rritet nëse babai dhe nëna janë mbi 35 vjeç.
- Pranimi i disa barna në tremujorin e parë (barbituratet, antibiotikët, papaverina, preparate hormonale, analgjezik narkotik).
- Disa sëmundje të prindërve, si diabeti.
- Shtatzënitë e mëparshme përfunduan me lindje të vdekur.
- Toksicitet i rëndë.
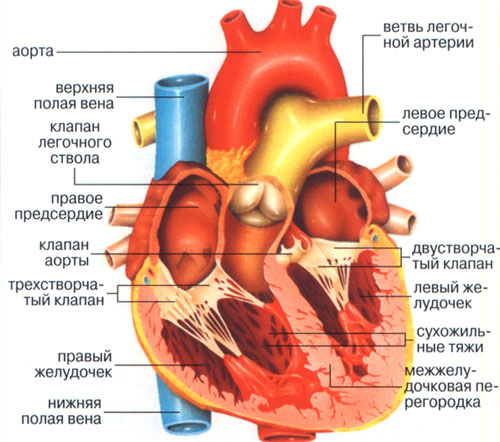
Si funksionon zemra jonë
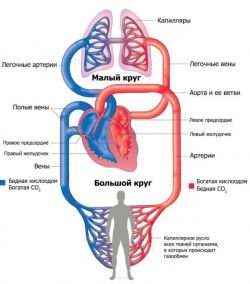
Diagrami që tregon se si funksionon zemra
Për të kuptuar thelbin anomalitë kongjenitale, le të kujtojmë fillimisht se si funksionon muskuli i zemrës. Zemra jonë është e ndarë në dy pjesë. E majta, si një pompë, pompon gjakun arterial të oksigjenuar, është e kuqe e ndezur. Ana e djathtë nxit lëvizjen e gjakut venoz. Ngjyra e saj më e errët burgundy është për shkak të pranisë së dioksidit të karbonit. AT gjendje normale venoze dhe gjaku arterial mos përzieni kurrë për shkak të ndarjes së dendur midis tyre.
Gjaku qarkullon nëpër trupin tonë me ndihmën e dy rrathëve të qarkullimit ku luan zemra rol të rëndësishëm. rreth i madh(BCC) "fillon" nga aorta që del nga barkushja e majtë e zemrës. Aorta degëzohet në shumë arterie që bartin gjakun e pasuruar me oksigjen në inde dhe organe. Duke dhënë oksigjen, gjaku "merr" dioksid karboni dhe produkte të tjera metabolike nga qelizat. Pra, ajo bëhet venoze dhe nxiton përgjatë degëve të vena cava superiore dhe inferiore në zemër, duke përfunduar BCC, duke hyrë atriumi i djathtë.
Rrethi i vogël (MKC) është krijuar për të hequr dioksidin e karbonit nga trupi dhe për të ngopur gjakun me oksigjen. Nga atriumi i djathtë gjak i deoksigjenuar hyn në barkushen e djathtë, nga ku lëshohet në trungun pulmonar. Dy arterie pulmonare dërgojnë gjak në mushkëri, ku ndodh procesi i shkëmbimit të gazit. Duke u bërë arterial, gjaku transportohet në atriumin e majtë. Kështu mbyllet GJNP.
Aparati valvular i zemrës luan një rol të madh në funksionimin e përsosur të qarkullimit të gjakut. Valvulat janë të vendosura midis atriumeve dhe ventrikujve, si dhe në hyrje dhe dalje të enëve të mëdha. Meqenëse BCC është më i gjatë se ai i vogël, një ngarkesë e madhe bie në atriumin dhe barkushen e majtë (nuk është më kot që muri i muskujve në anën e majtë të jetë më i trashë se në të djathtë). Për këto arsye, shpesh ndodhin defekte me një valvul mitrale bikuspidale (që shërben si kufi midis atriumit të majtë dhe barkushes) dhe valvulës aortale (e vendosur në kufirin e daljes së aortës nga barkushja e majtë).
Klasifikimi dhe simptomat
Ka shumë klasifikime të sëmundjeve të zemrës tek të porsalindurit, ndër të cilat klasifikimi më i famshëm sipas ngjyrës është:
- "E zbehtë". Zbehje lëkurën, gulçim, zemër dhe dhimbje koke (defekte të interventrikulit dhe septum interatrial, stenozë).
- "Blu". Më e pafavorshmja për sa i përket komplikimeve. Ngjyra e lëkurës bëhet cianotike, ekziston një përzierje e gjakut arterial dhe venoz (tetralogjia e Fallot, transpozimi anijet kryesore).
- "Neutral".
Në mënyrë ideale, defekti përcaktohet nga neonatologu kur dëgjon zemrën e fëmijës. Sidoqoftë, në praktikë kjo nuk është gjithmonë e mundur, prandaj i kushtohet vëmendje shenjave të tilla si gjendja e lëkurës dhe dinamika e frymëmarrjes. Pra, simptomat kryesore që tregojnë patologjitë kardiake janë si më poshtë:
- cianozë (cianozë) e lëkurës, kaltërsi e trekëndëshit nasolabial gjatë ushqyerjes;
- përplaset rrahjet e zemrës;
- Zhurmërat e zemrës që nuk largohen për një periudhë të caktuar;
- dështimi i zemrës në një formë të theksuar;
- dispnea;
- letargji së bashku me dobësi;
- spazma enët periferike(gjymtyrët dhe maja e hundës janë të zbehta, të ftohta në prekje);
- shtimi i dobët i peshës;
- fryrje.
Dëgjohen zhurmat e zemrës një mjek me përvojë menjëherë pas lindjes
Edhe shenjat e lehta nuk duhen injoruar. Lini një takim me një kardiolog dhe bëni një ekzaminim shtesë.
Diagnostifikimi
Me përhapjen e ekzaminimeve me ultratinguj, shumica e CHD mund të njihet që në javën 18-20 të shtatzënisë. Kjo bën të mundur përgatitjen dhe kryerjen, nëse është e nevojshme, të punës kirurgjikale menjëherë pas lindjes. Pra, fëmijët kanë një shans të mbijetojnë me ato lloje vese që më parë konsideroheshin të papajtueshme me jetën.
Defektet e zemrës nuk zbulohen gjithmonë gjatë zhvillimit të fetusit. Megjithatë, me lindjen, shpesh foto klinikeështë duke u rritur. Më pas foshnja dërgohet te një kardiolog ose kardiokirurg për ekzaminim dhe diagnozë. Metodat më të zakonshme të kërkimit janë:
- Elektrokardiograma (EKG). Jep ide e pergjithshme për punën e zemrës (cilat departamente janë të mbingarkuara, ritmi i kontraktimeve, përcjellja).
- Fonokardiograma (PCG). Regjistron tingujt e zemrës në letër.
- Ekokardiografia. Metoda ndihmon për të vlerësuar gjendjen e aparatit valvular, muskujt e zemrës, për të përcaktuar shpejtësinë e rrjedhjes së gjakut në zgavrat e zemrës.
- Analiza e radiografisë së zemrës.
- Pulsoksimetria. Ju lejon të përcaktoni se sa i oksigjenuar është gjaku. Një sensor i veçantë është ngjitur në majë të gishtit. Nëpërmjet tij përcaktohet përmbajtja e oksigjenit në eritrocit.
- Studimi Doppler. Një studim tejzanor i rrjedhës së ngjyrave që vlerëson madhësinë dhe anatominë e defektit, si dhe përcakton vëllimin e gjakut që rrjedh në drejtimin e gabuar.
- kateterizimi. Sondat futen në zgavrën e zemrës përmes enëve. Metoda përdoret rrallë në raste komplekse dhe të diskutueshme.
Synimi masat diagnostike- Pergjigju pyetjeve ne vazhdim:
- Cila është anatomia e defektit, ku është çrregulluar qarkullimi i gjakut?
- Si të formohet diagnoza përfundimtare?
- Në cilën nga tre fazat është vesi?
- A ka nevojë për ndërhyrje kirurgjikale apo në këtë fazë mund të shpërndahet metodat konservatore trajtim?
- A ka ndonjë komplikacion që duhet trajtuar?
- Cila është taktika trajtim kirurgjik Dhe kur do të jetë optimale?
Llojet
Megjithëse keqformimet kongjenitale gjenden edhe në mitër, në shumicën e rasteve ato nuk paraqesin kërcënim për fetusin, pasi sistemi i tij i qarkullimit të gjakut është paksa i ndryshëm nga një i rritur. Por pas lindjes, kur zemra fillon të punojë me fuqi të plotë dhe nisin dy rrathë të qarkullimit të gjakut, tabloja klinike bëhet e dukshme. Më poshtë janë defektet kryesore të zemrës.
Patologjia më e zakonshme. Gjaku arterial hyn përmes hapjes nga barkushja e majtë në të djathtë. Kjo rrit ngarkesën në rrethin e vogël dhe në ana e majte zemrat.
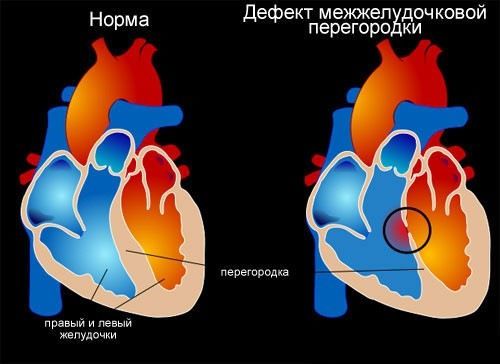
Kur vrima është mikroskopike dhe shkakton ndryshime minimale në qarkullim operacioni nuk bëhet. Në madhësive të mëdha vrimat bëjnë qepje. Pacientët jetojnë deri në pleqëri.
Kompleksi Eisenmenger
Një gjendje ku septumi ndërventrikular është dëmtuar rëndë ose mungon fare. Në barkushe, ndodh një përzierje e gjakut arterial dhe venoz, niveli i oksigjenit bie, cianoza e lëkurës është e theksuar. Për parashkollor dhe mosha shkollore një pozicion i detyruar për të ulur është karakteristik (kjo redukton gulçimin). Në ultratinguj, një zemër sferike e zmadhuar është e dukshme, vërehet një gungë kardiake (protrusion).
Operacioni duhet të bëhet pa vonesë, sepse pa trajtimin e duhur, pacientët në rastin më të mirë jetojnë deri në 30 vjet.
Ndodh kur, për ndonjë arsye, periudha pas lindjes komunikimi i arteries pulmonare dhe aortës mbetet i hapur. Rezultati është i njëjtë si në situatat e përshkruara më sipër: dy lloje gjaku përzihen, rrethi i vogël është i mbingarkuar me punë, barkushja e djathtë zmadhohet dhe pas një kohe barkushe e majtë. Në raste të rënda, sëmundja shoqërohet me cianozë dhe gulçim.
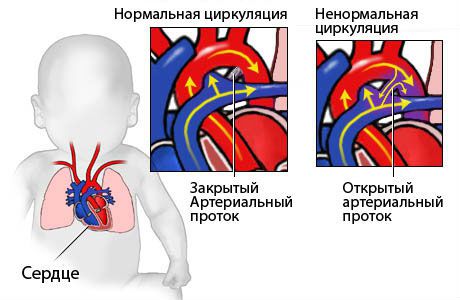
Një diametër i vogël i çarjes nuk është i rrezikshëm, ndërsa një defekt i madh kërkon urgjencë ndërhyrje kirurgjikale.
Defekti më i rëndë, i cili përfshin katër anomali njëherësh:
- stenozë (ngushtim) i arteries pulmonare;
- defekt septum interventrikular;
- dekstrapozimi i aortës;
- zmadhimi i barkushes së djathtë.
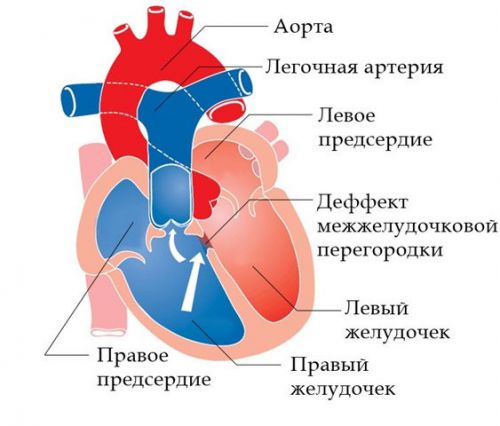
Teknikat moderne bëjnë të mundur trajtimin e defekteve të tilla, por një fëmijë me një diagnozë të tillë regjistrohet te mjeku kardiorheumatolog për jetën.
Stenoza është një ngushtim i një ene që bllokon rrjedhën e gjakut. Ajo shoqërohet me një puls të tensionuar në arteriet e krahëve dhe një puls të dobësuar në këmbë, dallim i madh mes presionit në krahë dhe këmbë, ndjesi djegieje dhe nxehtësie në fytyrë, mpirje ekstremitetet e poshtme.
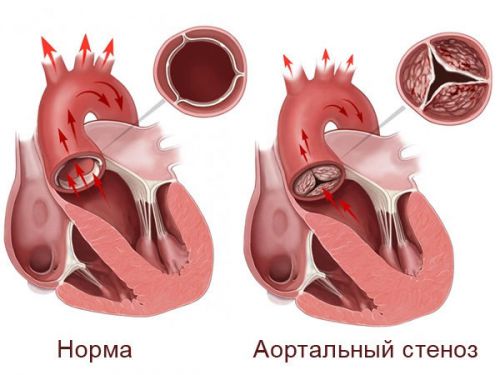
Operacioni përfshin instalimin e një transplanti në zonën e dëmtuar. Pas masave të marra, rikthehet puna e zemrës dhe enëve të gjakut dhe pacienti jeton për një kohë të gjatë.
Mjekimi
Trajtimi, taktikat e tij, do të varen nga ashpërsia e defektit dhe nga faza në të cilën ndodhet zhvillimi i tij. Në total janë tre prej tyre: emergjenca, faza e kompensimit dhe dekompensimi.
emergjente e ka origjinën që nga lindja e një foshnje, kur organet dhe sistemet marrin një lloj lëkundjeje për shkak të mungesës së oksigjenit dhe përpiqen të përshtaten me kushte ekstreme. Enët, mushkëritë dhe muskujt e zemrës punojnë me efikasitet maksimal. Nëse trupi është i dobët, defekt, në mungesë të urgjencës kujdesi kirurgjik duke çuar në vdekjen e foshnjës.
Faza e kompensimit. Nëse trupi ishte në gjendje të kompensonte mundësitë e munguara, organet dhe sistemet janë në gjendje të punojnë pak a shumë në mënyrë të qëndrueshme për ca kohë, derisa të gjitha forcat të shterohen.
Faza e dekompensimit. Ndodh kur trupi nuk është më në gjendje të mbajë ngarkesë e shtuar, dhe organet e grupeve kardiake dhe pulmonare pushojnë së kryeri funksionet e tyre në maksimum. Kjo provokon zhvillimin e dështimit të zemrës.
Operacioni, si rregull, kryhet në fazën e kompensimit, kur puna e organeve dhe sistemeve krijohet dhe ndodh në kurriz të rezervave të tyre. Me disa lloje defekti, operacioni indikohet në fazën e urgjencës, në ditët e para apo edhe orët e para pas lindjes së thërrimeve, në mënyrë që ai të mbijetojë. Në fazën e tretë ndërhyrje kirurgjikale shumicën e kohës është e kotë.
Ndonjëherë mjekët duhet të bëjnë të ashtuquajturat ndërhyrje kirurgjikale të ndërmjetme që lejojnë fëmijën të jetojë deri në kohën kur shëndeti i plotë bëhet i mundur. operacion rindërtues me pasoja minimale. Në praktikën kirurgjikale, shpesh përdoren teknika minimale invazive, kur bëhen prerje të vogla duke përdorur pajisje endoskopike dhe të gjitha manipulimet janë të dukshme përmes një aparati ekografik. Edhe anestezia e përgjithshme nuk përdoret gjithmonë.
Pas heqjes së vesit, foshnjës i duhet kohë për t'u rindërtuar për të jetuar përsëri pa të. Prandaj, foshnja regjistrohet te një kardiolog dhe e viziton rregullisht. Rol i rendesishem luan forcimin e imunitetit, pasi çdo ftohje mund të ndikojë negativisht në sistemin kardiovaskular dhe shëndetin në përgjithësi.

Ecje të gjata ajer i paster janë thjesht të nevojshme, veçanërisht për fëmijët me patologji të zemrës
në lidhje me ushtrim në shkollë dhe kopshti i fëmijëve, shkalla e ngarkesës përcaktohet nga mjeku kardiorheumatolog. Nëse është i nevojshëm përjashtimi nga orët e edukimit fizik, kjo nuk do të thotë se fëmija është kundërindikuar për të lëvizur. Në raste të tilla, ai bën Terapi fizike në program të veçantë në klinikë.
Fëmijët me CHD tregohet se qëndrojnë jashtë për një kohë të gjatë, por në mungesë të temperaturave ekstreme: si nxehtësia ashtu edhe i ftohti kanë një efekt të keq në enët që punojnë "për konsum". Marrja e kripës është e kufizuar. Në dietë, prania e ushqimeve të pasura me kalium është e detyrueshme: kajsi të thata, rrush të thatë, patate të pjekura.
konkluzioni. Veset janë të ndryshme. Disa kërkojnë trajtim të menjëhershëm kirurgjik, të tjerët janë nën mbikëqyrje të vazhdueshme mjekët për të moshë të caktuar. Sido që të jetë, sot mjekësia, përfshirë kardiokirurgjinë, ka ecur përpara dhe veset që 60 vjet më parë konsideroheshin të pashërueshme dhe të papajtueshme me jetën, tashmë operohen me sukses dhe fëmijët jetojnë gjatë. Prandaj, dëgjimi diagnozë e tmerrshme, mos bej panik. Ju duhet të përshtateni për të luftuar sëmundjen dhe të bëni gjithçka nga ana juaj për ta mposhtur atë.
Defektet kongjenitale të zemrës janë disa sëmundje që lidhen me praninë e patologjisë anatomike të zemrës, valvulave të saj dhe enëve të gjakut, të formuara gjatë zhvillimit të fetusit. Këto defekte shkaktojnë ndryshime në qarkullimin sistemik dhe intrakardiak, mbingarkesë të zemrës.
Simptomat e sëmundjes janë për shkak të llojit të defektit, më së shpeshti cianozë (cianozë) ose zbehje e lëkurës, vonesë. zhvillimin fizik, zhurma zemre, manifestim kardiak dhe dështim të frymëmarrjes. Nëse mjeku dyshon për sëmundje kongjenitale të zemrës, kryhet FKG, EKG, EchoCG dhe radiografi.
Shumë lloje të çrregullimeve kardiake kombinohen me njëra-tjetrën ose me patologji të tjera sistemike në trup. CHD është shumë më pak e zakonshme tek të rriturit sesa tek të rriturit fëmijërinë. Identifikimi i shkeljeve mund të ndodhë edhe në moshën madhore.
Pse formohen patologjitë e zemrës?
Për të filluar, është e nevojshme të theksohen faktorët e rrezikut që kontribuojnë në formimin e anomalive të zemrës:
- mosha e nënës nën 17 ose mbi 40 vjeç;
- kërcënimi i ndërprerjes së shtatzënisë;
- toksikoza e tremujorit të parë;
- sëmundjet endokrine në një grua shtatzënë;
- lindja e vdekur në histori;
- trashëgimi e rënduar.
Shkaqet e defekteve kongjenitale të zemrës mund të jenë si më poshtë: anomalitë kromozomale, ndikimi i faktorëve mjedisorë, mutacionet e gjeneve, predispozicion poligjenik multifaktorial (trashëgimia).
Gjatë vendosjes së kromozomeve, ndryshimi i tyre strukturor ose sasior është i mundur. Në këtë rast, ka anomali në organe të ndryshme dhe sistemeve, dhe në sistemin kardiovaskular gjithashtu. Në trisominë e autozomave, si rregull, zhvillohen defekte në septet e zemrës.
Me mutacione të gjeneve të vetme, defektet kongjenitale të zemrës zakonisht shoqërohen me defekte të tjera të organeve të tjera. Pastaj anomalitë kardiake janë pjesë e sindromave autosomale recesive, autosomale dominante ose të lidhura me X.
Gjatë shtatzënisë (deri në tre muaj) të tilla faktorë negativ, si rrezatimi jonizues, sëmundjet virale, medikamente të caktuara, rreziqet profesionale dhe varësitë nënat kontribuojnë në shtrimin jo të duhur të organeve.
Nëse fetusi në mitër është i prekur nga virusi i rubeolës, atëherë më shpesh fëmija zhvillon një treshe anomalish - shurdhim, glaukoma ose katarakte, një keqformim i zemrës.
Gjithashtu, sifilizi, herpesi, lija e dhenve, mikoplazmoza, adeno infeksionet virale, citomegalia, diabeti, hepatiti i serumit, toksoplazmoza, tuberkulozi, listerioza etj.
Shkencëtarët kanë zbuluar se zhvillimi intrauterin kardiak ndikohet nga ilaçe të ndryshme: progestogjenët, amfetaminat, preparatet e litiumit dhe antikonvulsantët.
Çrregullime të qarkullimit të gjakut
Për shkak të faktorëve të mësipërm në zhvillimin e fetusit në fetus, formimi natyror i strukturave të zemrës mund të prishet, gjë që shkakton mbyllje jo të plotë midis barkusheve dhe atriumeve. formimi patologjik valvulat, rregullimi jonormal i enëve, etj.
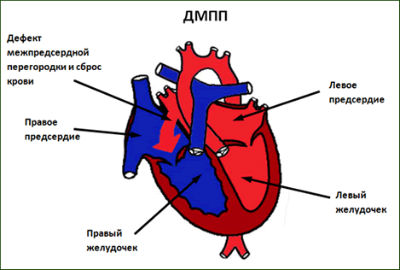
Pas lindjes, disa foshnja nuk e mbyllin dritaren ovale dhe duktus arterioz
Duke qenë se qarkullimi i gjakut brenda nënës ndryshon nga hemodinamika e të porsalindurit, simptomat shfaqen pothuajse menjëherë pas lindjes.
Se sa shpejt shfaqet sëmundja kongjenitale e zemrës varet nga shumë faktorë, duke përfshirë karakteristikat individuale trupi i fëmijës. Në disa raste, formimi i çrregullimeve të qarkullimit të gjakut shkakton infeksion respirator ose ndonjë sëmundje tjetër.
Me defekte kardiake të zemrës, mund të shfaqet hipertensioni i qarkullimit pulmonar ose hipoksemia (përmbajtja e ulët e oksigjenit në gjak).
Përafërsisht gjysma e fëmijëve vdesin pa kujdesin e duhur në vitin e parë të jetës nga manifestimet e dështimit të zemrës. Tek foshnjat, pas një viti, gjendja shëndetësore normalizohet, por zhvillohen komplikime të vazhdueshme. Prandaj, në disa raste, operacioni është i nevojshëm në moshë të re.
Klasifikimi i shkeljeve
Klasifikimi i defekteve kongjenitale të zemrës bazuar në efektet në rrjedhën pulmonare të gjakut:
- me rritje të qarkullimit të gjakut: duke mos shkaktuar cianozë të hershme dhe duke shkaktuar cianozë;
- me të pandryshuar;
- me të varfëruar: pa cianozë dhe me cianozë;
- të kombinuara.
Ekziston një klasifikim tjetër sipas grupeve:
- E bardhë, e cila, nga ana tjetër, mund të jetë me pasurim ose shterim të çdo rrethi të qarkullimit të gjakut dhe pa një shkelje të konsiderueshme të qarkullimit të gjakut.
- Blu, të cilat vijnë me pasurimin ose shterimin e rrethit të vogël.
Sipas ICD ( klasifikimi ndërkombëtar sëmundjet) anomalitë kongjenitale të sistemit të qarkullimit të gjakut zënë pozicione nga Q20 deri në Q28, janë anomalitë e zemrës ato që përfshihen në Q24.
Komplikimet
Komplikimet e CHD janë sinkopa (të fikët), dështimi i zemrës, hipertensioni pulmonar, dëmtimi qarkullimi cerebral, angina, endokardit bakterial, pneumoni e zgjatur, infarkt miokardi, anemi relative dhe sulme dispnea-cianotike.
Manifestimet (simptomat) klinike apo si ta njohim sëmundjen?
Fëmijët refuzojnë të ushqehen me gji, të shqetësuar, lodhen shpejt në procesin e thithjes
Simptomat e defekteve kongjenitale të zemrës varen nga lloji i çrregullimeve, koha e formimit të dekompensimit hemodinamik dhe natyra e çrregullimeve të qarkullimit të gjakut.
Në foshnjat me një lloj sëmundjeje cianotike, vërehet cianozë e lëkurës dhe mukozave. Ajo bëhet më e theksuar me të qarë dhe thithje. Anomalitë e bardha të zemrës zbulohen nga ftohtësia e duarve dhe këmbëve, zbehja e lëkurës.
Ata zhvillojnë takikardi, djersitje, gulçim, aritmi, pulsime dhe ënjtje të enëve të qafës. Me një shkelje të zgjatur të hemodinamikës, fëmija mbetet prapa në lartësi, peshë dhe zhvillim fizik.
Zakonisht, menjëherë pas lindjes, zhurmat e zemrës dëgjohen gjatë auskultimit.
Diagnostifikimi
Diagnoza e defekteve kongjenitale të zemrës kryhet duke përdorur ekzaminim gjithëpërfshirës. Hapi i parë është ekzaminimi i fëmijës dhe dëgjimi i zemrës. Nëse ka dyshime për anomalitë e mundshme, pastaj caktohen metoda instrumentale diagnostifikimi - fonokardiografi, elektrokardiografi, ekokardiografi, radiografi gjoks.
EKG bën të mundur njohjen e hipertrofisë së zemrës, pranisë së çrregullimeve të përcjelljes dhe aritmive, pas manipulimit bëhet më e lehtë të gjykohet ashpërsia e shkeljeve. Monitorimi ditor është i mundur.
Të dhënat e FCG ndihmojnë për të vlerësuar plotësisht kohëzgjatjen, natyrën dhe vendndodhjen e zhurmave dhe toneve të zemrës. Radiografia ju lejon të identifikoni formën, vendndodhjen dhe madhësinë e zemrës, gjendjen e qarkullimit pulmonar.
Nëpërmjet ekokardiografisë ekzaminohen valvulat, septet dhe enët kryesore. kontraktueshmëria miokardi.
Për çrregullime komplekse dhe hipertensioni pulmonarështë e mundur të kryhen metoda të tjera diagnostikuese: aorto- ose angiokardiografi, sonda dhe kateterizimi i zgavrave të zemrës, MRI e zemrës, kardiografia.
Mjekimi
Artikull i lidhur:
Një problem serioz në kardiologji tek fëmijët nën një vjeç është trajtim kirurgjik defekte kongjenitale të zemrës. Nëse fëmija nuk ka simptoma të dështimit të zemrës dhe cianoza është e moderuar, atëherë operacioni mund të shtyhet për më shumë. afat i vonuar. Foshnjat duhet të jenë vazhdimisht nën mbikëqyrjen e një kardiokirurgu ose kardiologu.
Metoda e trajtimit zgjidhet në varësi të ashpërsisë dhe llojit të CHD. Në rast të anomalive të septeve të zemrës, ato janë të qepura ose plastike, është i mundur okluzioni endovaskular me rreze X të defektit.
Në rast të hipoksemisë së rëndë, për një përmirësim të përkohshëm të gjendjes së fëmijëve, fillimisht kryhen anastomoza ndërsistemike. Si rezultat, rreziku i komplikimeve zvogëlohet, rritet oksigjenimi i gjakut. Një operacion radikal kryhet kur ndodhin kushte të favorshme.
Me anomali të aortës kryhet resekcioni i aortës, stenoza plastike. Kur hapet kanali i aortës, ai lidhet.
Trajtimi i defekteve komplekse të zemrës, të cilat nuk mund të eliminohen plotësisht, konsiston në korrigjimin hemodinamik. Në disa raste, i vetmi metodë e mundshme Terapia për sëmundjet kongjenitale të zemrës është transplantimi i zemrës.
Trajtimi mjekësor përfshin vetëm terapi simptomatike aritmi, dështim akut i ventrikulit të majtë ose kronik të zemrës, sulme dispnea-cianotike, ishemi miokardiale.
Përveç trajtimit, fëmija ka nevojë vëmendje të veçantë prindërit: ushqimi i duhur, parandalimi i sëmundjeve virale, etj.
Prognoza për diagnozën e hershme dhe mundësia e trajtimit është relativisht e favorshme. Nëse është e pamundur të kryhet operacioni - i pafavorshëm.
Është e mundur të merrni paaftësi pas operacion radikal gjatë periudhës së rehabilitimit dhe me simptoma të insuficiencës kardiake stadi II B ose më shumë.
Parandalimi
Parandalimi i CHD përfshin planifikimin e kujdesshëm të shtatzënisë, diagnozën prenatale, përjashtimin e faktorëve negativë.
Gratë me anomali të zemrës kanë nevojë për vëmendje të kujdesshme gjatë shtatzënisë nga mjekët dhe konsulta dhe ekzaminime shtesë.
Shkaqet e defekteve kongjenitale të zemrës

Ka shume arsye të ndryshme shfaqja e sëmundjeve të lindura të zemrës (CHD).
Të gjitha ato në kombinim ndikojnë në trupin e një gruaje shtatzënë, duke prishur proceset e formimit të organeve dhe sistemeve të fetusit. Luhatjet sezonale në shfaqjen e CHD lidhen kryesisht me epidemitë virale. Në veçanti, efekti teratogjenik (d.m.th., shkaktimi i keqformimeve) në fetus të virusit të rubeolës është vërtetuar me saktësi, infeksion citomegalovirus, lija e dhenve. Ka të dhëna të së njëjtës natyrë për viruset e gripit, veçanërisht nëse sëmundja shfaqet në tre muajt e parë të shtatzënisë. Sigurisht, prania e vetëm një faktori viral për zhvillimin e CHD është e dyshimtë. Megjithatë, kombinimi i disa faktorëve teratogjenë rrit rrezikun e CHD. Një agjent viral mund të bëhet vetëm një mekanizëm nxitës në zbatimin e mekanizmave gjenetikë. Një rol të caktuar në formimin e CHD i është caktuar përdorimit të alkoolit gjatë shtatzënisë, dhe po flasim jo vetëm për alkoolin e fortë, por edhe kokteje me pak alkool, tonikë, etj. Në gratë që konsumojnë pije alkoolike, fëmijët me CHD lindin në 50% të rasteve. Një rol të madh gjatë shtatzënisë i jepet shëndetit të përgjithshëm somatik të një gruaje. Në gratë që vuajnë sëmundjet sistemike(për shembull, lupus eritematoz sistemik), diabetit më shumë fëmijë lindin me sëmundje të lindura të zemrës.
defekte kongjenitale të zemrës
Defektet kongjenitale të zemrës (CHD) janë defekte në zhvillimin e këtij organi që ekzistojnë në lindje. Arsyeja është keqzhvillimi zemra ose enët e gjakut pranë zemrës edhe para lindjes së foshnjës.

Frekuenca e kësaj patologjie është 8 për 1000 fëmijë. Kjo është pothuajse 1% e foshnjave të porsalindura.
Pavarësisht se defektet e zemrës janë shkaku kryesor i vdekjes në strukturën e të gjitha anomalive, me rritjen e përparimeve në trajtimin e kësaj patologjie, shanset për mbijetesë tek fëmijët janë rritur.
Shkaqet e keqformimeve kongjenitale
Shkaku i defekteve kongjenitale të zemrës është i vështirë të përcaktohet. Ekspertët besojnë se në 90% të rasteve, mangësitë formohen nën ndikimin e efektit të kombinuar të predispozicionit gjenetik (faktori endogjen) dhe faktorëve. mjedisi(ekzogjene). Në 2% të rasteve, vetëm faktorët mjedisorë kanë rëndësi.
Faktorët endogjen përfshijnë mutacionet, sëmundjet e prindërve, ndryshimet në nivelin e gameteve, shumë të rinj dhe mosha e vjetër prindërit.
Faktori më i fuqishëm endogjen (i brendshëm) janë mutacionet që kanë lindur në periudha të ndryshme jeta e prindërve të fëmijës së palindur në nivelin e qelizave germinale (gameteve) nën ndikim faktorë të ndryshëm. Mutacionet përbëjnë rreth 10% të defekteve të zemrës.
Nga këto, pjesa e mutacioneve kromozomale - 5-6%, defekte të rralla të gjeneve - 3-5%. Më e shpeshta prej tyre është sindroma Down, e cila në 90% të rasteve shoqërohet me një defekt atrial septal dhe të ashtuquajturën sindromë velo-kardiofaciale. Defektet kongjenitale të zemrës mund të ndodhin me një patologji kromozomale siç është sindroma Down. 25% vajza nga ana tjetër anomali kromozomale, të ashtuquajturat Sindroma Shereshevsky-Turner, kanë një defekt të membranës atriale. Në rastin e trizomisë 18 ose 13, fëmijët shpesh vdesin nga sëmundjet kongjenitale të zemrës, përkatësisht, defekti i septalit ventrikular dhe duktus arterioz i hapur.
Nga rruga, një tjetër e zakonshme sëmundje vaskulare, e cila më së shpeshti vërehet te fëmijët mbi 4 vjeç është vaskuliti hemorragjik. një sëmundje në të cilën muret e kapilarëve të vegjël inflamohen.
Një sërë sëmundjesh me anomali të gjeneve mund të shoqërohen me anomali të zemrës. Këto janë sindroma Marfan, Smith-Lemle-Opitts, sindroma Holt-Oram, mukopolisakaridoza. 80% e fëmijëve me sindromën Noonan dhe sindromën Williams lindin me sëmundje të lindura të zemrës. Në 50% të rasteve bëhet fjalë për stenozë të arteries pulmonare. Të tjera sindromat gjenetike kjo është sindroma e Goldenhar-it, shoqata VACTERL (trake, ezofag, anomali të shtyllës kurrizore, rektumit dhe anusit, veshkave, gjymtyrëve). Shumica e këtyre sindromave diagnostikohen në qendra të specializuara gjenetike duke përdorur metoda të diagnostikimit molekular.
Disa CHD kanë një model transmetimi autosomik dominant (vertikal). Kjo do të thotë se në rastin e një anomalie të lindur të zemrës tek njëri prej prindërve, 50% e fëmijëve, pavarësisht gjinisë, do të lindin me anomali të zemrës. Në prani të trashëgimisë së rënduar, lindja e një fëmije ka më shumë gjasa në familjet ku kishin të afërm të afërt mangësi të ngjashme. Nëse njëri nga prindërit vetë vuante nga sëmundje kongjenitale të zemrës, rreziku për të pasur një fëmijë me patologji të ngjashmeështë 10%. Nëse familja tashmë ka një fëmijë me një anomali kongjenitale, të gjithë rrezikojnë të kenë një defekt fëmijën e ardhshëm rritet me 4%. Nëse fëmija është diagnostikuar me një kromozom ose një tjetër anomali gjenetike, këshillimi gjenetik mund të ndihmojë në diagnozën prenatale dhe të përcaktojë rrezikun e defekteve të zemrës tek fëmijët e ardhshëm
për të faktorët e brendshëm përfshin edhe sëmundjet kronike të nënës. E para është diabeti. duke shkaktuar të ashtuquajturën embriopati diabetike me CHD, fenilketonuri, epilepsi, lupus eritematoz dhe hipovitaminozë me acid folik. Në gratë me diabet të pakompensuar, shanset për të lindur një fëmijë me sëmundje kongjenitale të zemrës rriten ndjeshëm. Besohet se 3-6% e grave shtatzëna me diabet mellitus më shpesh lindin fëmijë me transpozim të enëve të mëdha. Kjo rrezik i rritur vlen për diabetin tip 1 dhe tip 2, por nuk mbulon diabetin gestacional, i cili është një gjendje e përkohshme që zgjidhet pas lindjes së foshnjës.
Faktorët e jashtëm (ekzogjenë) përfshijnë: fizik, kimik dhe biologjik. Më të rëndësishmet për shfaqjen e CHD tek një fëmijë janë kimike dhe biologjike.
Në grupin e faktorëve kimikë bëjnë pjesë preparate mjekësore të cilat rrisin rrezikun për të pasur një fëmijë me sëmundje kongjenitale të zemrës. Bëhet fjalë për preparatet e litiumit, disa antikonvulsant, barna hormonale dhe barna që prishin përthithjen e acidit folik. Gratë që marrin një ilaç anti-inflamator si ibuprofeni kanë dy herë më shumë gjasa të kenë një fëmijë me sëmundje kongjenitale të zemrës. Paracetamoli është një alternativë më e sigurt në këtë rast, megjithëse çdo mjekim duhet të shmanget idealisht gjatë shtatzënisë, veçanërisht në tre muajt para konceptimit dhe gjatë tremujorit të parë të shtatzënisë. Nëse është e pamundur të mos merrni ilaçin, duhet ta koordinoni me një mjek me përvojë, të cilit i besoni.
Në këtë grup bëjnë pjesë edhe teratogjenët si alkooli, duhani dhe droga. Fëmijët e lindur me fetale sindromi i alkoolit shpesh kanë probleme me zemrën. Në mënyrë tipike, ky është një defekt i septalit atrial. Sipas hulumtimeve gratë duhanpirëse 60% më shumë gjasa për të lindur fëmijë me një strukturë jonormale të zemrës dhe enëve të gjakut. Të njëjtin efekt ka tymi i dorës së dytë, që nga një e treta substancave të dëmshme ndërsa lëshohet në mjedis. Në një lidhje substancave narkotike kokaina ka të njëjtin efekt.
për të faktorët kimikë përfshijnë edhe tretës organikë, të cilët rrisin tre herë rrezikun për të pasur një fëmijë me defekt në zemër dhe në enët e gjakut.
Nga faktorët biologjikë infeksionet virale janë të rrezikshme. Nëse një grua merr rubeolën gjatë shtatzënisë (në 8-10 javët e para), rreziku i zhvillimit të sëmundjeve kongjenitale të zemrës rritet në 35%. Të gjitha femrat mosha riprodhuese duhet të vaksinohen kundër rubeolës, pas së cilës ata shmangin shtatzëninë për 1 muaj pas vaksinimit. Gratë që kanë pasur grip në tremujorin e parë të shtatzënisë kanë dy herë më shumë gjasa të lindin foshnja me defekte në zemër dhe enët e gjakut.
Shumica e UPU-ve nuk mund të parandalohen. Por me dietë dhe terapi të duhur semundje kronike, trajtim në kohë infeksionet intrauterine(rubeola, toksoplazmoza), infeksioni HIV tek nëna, këto probleme mund të shmangen. Për të lindur një fëmijë të shëndetshëm, një grua duhet të ndalojë përdorimin e substancave të tilla si alkooli, pirja e duhanit dhe përdorimi i substancave të rrezikshme. barna tre muaj para konceptimit.
Termi "sëmundje kongjenitale të zemrës" kuptohet se nënkupton një çrregullim që ka lindur në mitër ose struktura anatomike zemra, ose enët dalëse / që rrjedhin në të, ose valvulat e vendosura midis zgavrave kryesore të zemrës. Mund të ketë një kombinim të defekteve të ndryshme midis tyre ose me anomali në zhvillimin e organeve të brendshme.
Ekzistojnë më shumë se 100 lloje të defekteve të lindura të zemrës (CHD). Disa prej tyre rrisin sasinë e gjakut që shkon në mushkëri, të tjera e zvogëlojnë atë dhe të tjerët nuk ndikojnë në këtë tregues. Përveç kësaj, çdo defekt mund të ketë shkallën e vet të ashpërsisë dhe kjo ndikon në rrjedhën e sëmundjes. Prandaj, disa anomali të zemrës dhe enëve të gjakut janë të dukshme që në lindje dhe kërkojnë një operacion urgjent për shpëtimin e jetës, të tjerat nuk janë aq akute dhe trajtohen me ilaçe (të paktën për një kohë). Në disa raste, defektet e zemrës shfaqen papritur dhe jo në vitin e parë të jetës.
Simptomat e defekteve të zemrës variojnë nga të lehta në kërcënuese për jetën. Kjo është zakonisht frymëmarrje e shpejtë, marrja e një ngjyre kaltërosh në lëkurë, shtim i dobët në peshë dhe lodhje gjatë thithjes. Për defektet e zemrës, dhimbja në gjoks nuk është tipike.
Disa anatomi dhe fiziologji
Ky informacion do të jetë i dobishëm për ata që duan të kuptojnë pse një defekt i caktuar është më i rrezikshëm dhe pse ka simptoma të tilla.
Zemra është një organ që funksionon si një pompë. Është ndërtuar nga katër dhoma - dy atria dhe dy barkushe. Të gjitha janë bërë nga tre shtresa. E brendshme - endokardi - kryen ndarje midis dhomave të zemrës:
- Midis atriumit dhe barkushes, ato duken si valvula. Ato hapen nën presionin e gjakut që hyn në atrium për ta kaluar atë në barkushe. Pasi gjaku të rrjedhë në barkushe, fletët e valvulës duhet të mbyllen dhe të parandalojnë që gjaku të rrjedhë përsëri në atrium. Midis dhomave të majta të zemrës është bikuspidi valvula mitrale, midis atyre të duhura - një valvul i përbërë nga tre petale, i cili quhet "trikuspid".
- Dy barkushet ndahen nga septumi ndërventrikular, një strukturë mjaft e dendur me trashësi 7,5-11 mm, në mes të së cilës ndodhet indi muskulor.
- Dy atria ndahen nga një septum ndëratrial. Është më i hollë se ai interventrikular, por, si ky i fundit, nuk duhet të ketë asnjë vrimë.
Aorta del nga barkushja e majtë - anija më e madhe me diametër 25-30 mm. Aorta, e degëzuar në shumë degë me një diametër më të vogël, duke u larguar prej saj gradualisht, ndërsa organet e brendshme shfaqen në rrugën e saj, çon në to gjak të oksigjenuar. Degët e saj të fundit janë arteriet iliake. Ata ushqehen organet e legenit, dhe gjithashtu jepni degë që shkojnë te këmbët.
“I shpenzuar”, i varfër në oksigjen, por me një bollëk dioksid karboni, gjaku largohet nga të gjitha organet e brendshme përmes venulave që derdhen në vena. Këto të fundit gjithashtu bashkohen gradualisht së bashku:
- nga ekstremitetet e poshtme, legeni, barku mblidhen në vena cava inferiore (vena cava);
- nga krahët, koka, qafa dhe mushkëritë me bronket - në vena kava e sipërme.
Të dy vena cava nga lart dhe poshtë derdhen në atriumin e djathtë. Rrethi i plotë gjaku prodhohet në 23-37 sekonda.
Ky është një rreth i madh i qarkullimit të gjakut. Në arteriet e tij, presioni është më i lartë se në të njëjtat enë të rrethit të vogël.
Rrethi i vogël pulmonar i qarkullimit të gjakut shërben për të siguruar që i gjithë gjaku arterial i rrethit të madh të jetë i oksigjenuar - i ngopur me oksigjen.
Ai buron nga barkushja e djathtë, e cila e shtyn gjakun në trungun pulmonar, i cili së shpejti degëzohet në të djathtë (shkon në mushkërinë e djathtë) dhe u largua (shkon te mushkëria e majtë) arterie pulmonare. duke u degëzuar në degë gjithnjë e më të vogla, enët arteriale arrijnë në alveolat e mushkërive. Atje ata lëshojnë dioksid karboni, të cilin një person e nxjerr.
Oksigjeni nuk hyn në gjakun arterial, por në gjakun venoz të rrethit të vogël. Venulat me gjakun venoz bashkohen duke formuar vena dhe kjo e fundit në masën 4 copë derdhet në atriumin e majtë. Gjaku përshkruan një rrugë (rreth) të tillë në 4-5 sekonda.
Qarkullimi placental
Ndërsa fetusi po zhvillohet në mitër, mushkëritë e tij nuk përdoren, pasi nuk ka asnjë lidhje midis foshnjës dhe ajrit përreth. Por fëmijës ende i furnizohet me oksigjen dhe kjo ndodh me ndihmën e qarkullimit të placentës. Duket kështu:
- gjaku i oksigjenuar i nënës hyn në mënyrë intraplacentare;
- nga placenta, ajo shkon përgjatë venës së kërthizës, e cila ndahet në 2 pjesë:
- dikush shkon në vena kava të poshtme dhe përzihet me gjakun e gjysmës së poshtme të trupit, i cili tashmë ka mbetur pa oksigjen;
- e dyta shkon te vena portale, ushqen një organ të rëndësishëm - mëlçinë, dhe më pas përzihet me gjakun e vena cava inferiore;
- kështu, gjaku venoz-arterial rrjedh përgjatë venës kava të poshtme;
- në vena e sipërme kava rrjedh gjak pa oksigjen;
- Nga dy venat e zbrazëta, gjaku, si tek një person pas lindjes, hyn në atriumin e djathtë. Por, ndryshe nga qarkullimi ekstrauterin, atriumi i djathtë dhe i majtë komunikojnë me njëri-tjetrin përmes dritares ovale;
- në fetus, hapja ovale është e gjerë: pothuajse i gjithë gjaku nga atriumi i djathtë hyn në të majtë, dhe më pas në barkushen e majtë;
- nga barkushe e majtë, gjaku hyn në aortë;
- pjesë e vogël gjaku po vjen nga atriumi i djathtë në barkushen e djathtë;
- gjaku rrjedh nga barkushja e djathtë në trungu pulmonar;
- meqenëse mushkëritë janë të kolapsuara, presioni në arteriet që përbëjnë trungun pulmonar është më i lartë, kështu që gjaku duhet të hidhet në aortë, ku presioni është akoma më i ulët. Kjo ndodh përmes një ene të veçantë - ductus botalis, i cili, pas lindjes, duhet të jetë i mbingarkuar. Ajo derdhet në aortë pasi arteriet largohen prej saj në kokë dhe gjymtyret e siperme(domethënë këta të fundit marrin më shumë gjak të oksigjenuar);
- 60% e qarkullimit të gjakut të një rrethi të madh kalon nëpër 2 arterie kërthizë (ato shkojnë në të dy anët e vena e kërthizës) në placentë;
- 40% e gjakut nga rrethi i madh shkon në organet e trupit të poshtëm.
Për shkak të veçorive të strukturës së rrethit placentar që sëmundja kongjenitale e formuar e zemrës nuk çon në një përkeqësim të ndjeshëm të gjendjes së fëmijës në mitër.
Ndryshimet në sistemin kardiovaskular janë normale pas lindjes
Kur lind një fëmijë, vrima ovale, komunikimi midis atriumeve, duhet të mbyllet brenda vitit të parë. Kjo ndodh sepse kur mushkëritë zgjerohen me ajër, rrjedha e gjakut në mushkëri rritet. Si rezultat, presioni në atriumin e majtë rritet dhe kjo "tërheqje" çon në mbyllje dritare ovale. Nuk rritet menjëherë: sa më shumë fëmija bërtet, qan, punon në thithjen (për shembull, kur probleme neurologjike apo keqformime si p.sh buzë e çarë), sa më gjatë në këtë vend nuk formohet një i fortë IND lidhës- "qepen".
Situata është më e ndërlikuar në lidhje me kanalin botalian. Ajo duhet të mbyllet në ditën e parë pas lindjes, por nëse arteria pulmonare mbetet presionin e lartë të gjakut, ajo mbetet e hapur. Kjo lehtësohet nga hipoksia e pësuar gjatë lindjes, e cila çon në spazmë të enëve pulmonare.
Në 5-7 ditët e para, presioni në arterien pulmonare zvogëlohet gjatë tkurrjes së zemrës dhe duhet të kthehet në normalitet brenda 2 javësh pas lindjes. Më tej, ajo vazhdon të ulet, sepse enët pulmonare pësojnë ndryshime: të trasuara shtresa e muskujve, arteriet e vogla pulmonare zhduken, disa nga enët drejtohen (më parë ato ishin dredha-dredha). Përveç kësaj, alveolat zgjerohen në mushkëri - zonat kryesore në të cilat oksigjeni shkëmbehet midis ajrit që ka hyrë në mushkëri dhe gjakut.
Frekuenca e shfaqjes së defekteve kongjenitale të zemrës
Sëmundjet kongjenitale të zemrës tek të porsalindurit ndodhin në 0,8-1,2%. Në vitin 2013, ajo u regjistrua në 34.3 milionë njerëz në mbarë botën. Ajo përbën 10 deri në 30% të të gjitha keqformimeve kongjenitale dhe renditet e dyta pas keqformimeve të sistemit nervor.
Në varësi të natyrës së diagnozës, defektet kongjenitale të zemrës mund të zbulohen në 4-75 raste për 1000 lindje të gjalla. Në 0,6-1,9%, ato vazhdojnë në mënyrë të moderuar dhe të ashpër. Janë defektet e lindura të zemrës ato që janë shkaku kryesor i vdekjes së fëmijëve nga keqformimet. Në vitin 2013, për shembull, kishte 323 mijë vdekje në mbarë botën, dhe në 1990 - 366 mijë. Dhe nëse një fëmijë me një defekt të lindur jetoi deri në 15 vjeç, atëherë nuk është e nevojshme që ai ta "rritë" atë, dhe rreziku komplikime të rënda tani e ulur.
Defektet më të zakonshme të zemrës janë:
- defekti i septalit ventrikular (1/5 e të gjitha defekteve kongjenitale);
- defektet e septumit atrial (10-15% në të gjithë strukturën);
- kanal botalian i hapur (10-15% në të gjithë strukturën);
- koarktim i aortës;
- stenozë e aortës;
- stenozë e arteries pulmonare;
- transpozimi i anijeve të mëdha.
Ka vese që janë më të shpeshta te djemtë, ka më karakteristike për vajzat, por ka edhe nga ato që shpeshtësia e tyre është afërsisht e njëjtë në të dyja gjinitë. Kështu, tek foshnjat meshkuj, stenoza, koarktimi i aortës, transpozimi i enëve kryesore, të përgjithshme. truncus arteriosus, tetralogjia e Fallot, stenoza e arteries pulmonare. Tek vajzat zbulohet një kanal arterial i hapur, defekte të septumit interventrikular dhe ndëratrial, triada e Fallot. Informacioni rreth fushës së zhvillimit të fetusit rrit gjasat diagnoza e hershme veset karakteristike.
Shqetësimet më të mëdha për sa i përket pranisë së mundshme të defekteve të tilla janë tek foshnjat e lindura para kohe dhe ato që kanë lindur me peshë më pak se 3 kg. Janë këta të porsalindur që kërkojnë zbatimin e shpejtë të të gjitha masave diagnostikuese për t'u identifikuar veset e mundshme zhvillimin sa më shpejt të jetë e mundur.
Pse mund të zhvillohet një defekt i lindjes në zemër?
Shpesh, shkaku i sëmundjeve të zemrës tek të porsalindurit nuk mund të zbulohet. Në disa raste, kjo mund të jetë arsye individuale ose një kombinim i tyre (më shpesh një kombinim i faktorëve gjenetikë dhe ndikimeve të ndryshme të jashtme):
Faktorët gjenetikë
Ajo mund të jetë:
- çrregullime kromozomale (në 5% të rasteve): trizomia në kromozomet 21, 13 dhe 18;
- mutacione gjenetike (në 2% të rasteve): në gjenet TBX5, NKX2-5, TBX1, MYH6, GATA
Më shpesh, këto mutacione janë sporadike, ndodhin rastësisht dhe nuk mund të parashikohen para shtatzënisë. Fakti që një fëmijë mund të lindë me sëmundje kongjenitale të zemrës mund të mendohet kur në familje (ka pasur) njerëz që vuajnë nga defekte të lindura të zemrës, sindroma Down, Turner, Marfan, DiGeorge, Holt-Oram, Kartagener, Noonan dhe të tjerët. Duhet të dyshohet edhe për sëmundje të zemrës nëse një sindromë e ngjashme gjendet tek fetusi.
sëmundjet infektive
vuajtur nga një grua shtatzënë, veçanërisht nëse ka ndodhur në fillim të shtatzënisë. Më të rrezikshmit për zhvillimin e zemrës së fetusit: rubeola, viruset e grupit ARVI (veçanërisht gripi dhe infeksion adenovirus), grupi herpetik (veçanërisht lija e dhenve dhe herpes simplex), hepatiti viral, citomegalia, sifilizi, tuberkulozi, listerioza, toksoplazmoza, mikoplazmoza.
Faktorët e mjedisit
ajri i ndotur, rrezatimi, jetesa ne zona malore ose ne vende me presion te larte atmosferik.
Efektet toksike në fetus nëse jeni shtatzënë:
- merr medikamente të caktuara: ilaçe antibakteriale dhe sulfa, antikonvulsant dhe ilaçe antiepileptike (për shembull, Trimethadion), preparate litiumi, qetësues kundër dhimbjeve dhe medikamente hormonale;
- pi duhan;
- merr drogë (veçanërisht ndikim toksik amfetamina në zemrën e fetusit);
- punon me produkte bojë dhe llak, nitrate;
- pini alkool, veçanërisht javët e para shtatzënia.
Shkaqet që lidhen me metabolizmin e nënës:
kur ajo vuan sëmundjet endokrine(veçanërisht diabeti mellitus), i kequshqyer ose, anasjelltas, i trashë.
Nëse një grua shtatzënë është e sëmurë me sëmundje të tilla si:
lupus eritematoz sistemik, fenilketonuri, reumatizëm.
Ne rrezik
Për më tepër, mund të themi se në rrezik për zhvillimin e defekteve të lindura të zemrës tek fëmijët janë gra të tilla shtatzëna:
- mbi 35 vjeç ose nën 15 vjeç;
- me një histori të lindjeve të vdekura;
- me një histori të abortit spontan;
- me zakone të këqija (alkooli është veçanërisht i rrezikshëm: rreziku i sëmundjeve kongjenitale të zemrës arrin 40%);
- nëse fëmija është ngjizur nga një i afërm gjaku;
- kur shprehet toksikoza e tremujorit të parë;
- nëse shtatzënia vazhdon me kërcënimin e ndërprerjes;
- në familjen e së cilës ka të afërm me defekte në zemër.
Në çfarë moshe formohen sëmundjet e zemrës?
Periudha kritike kur faktorët e mësipërm kanë një shans të lartë për të çuar në formimin e sëmundjeve të zemrës është 3 muajt e parë të shtatzënisë. Në këtë kohë, formohen strukturat kardiake dhe ndikimi i toksinave mikrobike, medicinale ose industriale në trupin e fetusit mund të ndalojë zhvillimin e tyre ose të çojë në formimin e zemrës "si në fazën e mëparshme të filogjenezës" (për shembull, si në zvarranikët, zogjtë ose amfibët). Strukturat kardiake formohen sipas një plani të përcaktuar mirë, dhe ndryshimet në të çojnë në formimin e një ose një defekti tjetër.
Përafërsisht në ditën e 15-të të zhvillimit intrauterin, qelizat që krijojnë zemrën ndodhen në shtresën e mesme germinale (mesoderm) në formën e dy brezave në formë patkoi. Disa qeliza migrojnë këtu nga një pjesë e shtresës së jashtme të mikrobeve (ektoderma) e quajtur "kreshta nervore" - një departament që furnizon të ndryshme qelizat nervore në pjesë të ndryshme të trupit.
Në ditën e 19-të, formohen 1 palë elemente vaskulare - tuba endokardiale. Ato bashkohen me njëra-tjetrën, qelizat ndërmjet tyre i nënshtrohen vdekjes së programuar dhe qelizat e zemrës primare migrojnë në tub dhe në ditën e 21 formojnë një unazë qelizash muskulore rreth tyre. Në ditën e 22-të, zemra fillon të tkurret dhe gjaku fillon të qarkullojë.
Në kohën e 22 ditëve, sistemi vaskular është një sistem dypalësh simetrik me enë të çiftëzuara në secilën anë të trupit dhe zemrës, të përfaqësuar nga një tub primitiv i vendosur në mes, në shtresën e mesme të trupit. Seksionet e saj, nga të cilat formohen atriumet, janë të vendosura më larg nga koka (edhe pse duhet të jetë anasjelltas).
Nga dita 23 deri në 28, tubi i zemrës paloset dhe përdridhet. Barkushet e ardhshme lëvizin në anën e majtë të qendrës, duke zënë vendndodhjen e tyre përfundimtare, dhe atriumet - në fundin e kokës së trupit. Në ditën e 28-të, indi i tubit të zemrës zgjerohet dhe në 2 javë këtu formohen 4 zgavra të zemrës, të ndara nga një septum primar i membranës. Nëse në këtë fazë vepron një faktor dëmtues, gjaku do të rrjedhë midis zgavrave të zemrës.
Qelizat që kanë migruar nga kreshta nervore shkaktojnë formimin e llambës së zemrës, rruga kryesore e daljes nga zemra. Llamba duhet të ndahet në 2 pjesë nga një ndarje spirale në rritje, dhe më pas ndarje në rritje aorta dhe trungu pulmonar. Nëse ndarja nga septumi nuk përfundon, formohet një defekt - një duktus arterioz i vazhdueshëm. Dhe nëse enët janë të kundërta, merret transpozimi i enëve kryesore.
Dy gjysmat e traktit të daljes duhet të marrin pozicione të caktuara në barkushe të caktuara. Nën ndikimin e faktorëve dëmtues në këtë fazë, formohet një defekt "aorta e përparme" (kur anija vjen nga septumi interventrikular).
Një pjesë e qelizave të septumit primar vdes, duke formuar një vrimë. Në të njëjtën kohë rritet këtu qelizat e muskujve, duke formuar një septum dytësor, por hendeku midis atriumeve mbetet. Kjo është një vrimë ovale (dritare) - një devijim përmes të cilit gjaku hyn nga e djathta në atriumin e majtë. Në të njëjtën fazë, formohet duktus botalis - një kanal lidhës midis aortës dhe arteries pulmonare.
Pse janë të rrezikshme defektet e lindura të zemrës?
Defektet kongjenitale kardiake çojnë në zhvillimin e simptomave dhe komplikimeve kryesore përmes njërit prej dy mekanizmave:
- Rrjedha e gjakut nëpër enët është e ndërprerë. Për anomalitë me insuficienca valvulare ose defekte septale, ndarjet e zemrës janë të mbingarkuara me vëllim të rritur të gjakut. Nëse defektet përfshijnë ngushtimin (stenozën) e vrimave ose enëve të gjakut, atëherë zemra është e mbingarkuar me rezistencë. Së pari, nga çdo mbingarkesë, shtresa e muskujve të zemrës rritet, dhe forca e kontraktimeve të saj rritet. Pas kësaj, mekanizmat e kompensimit "prihen" dhe muskujt e zemrës së zgjeruar bëhen më të hollë. Pra, qarkullimi sistemik është i shqetësuar - zhvillohet insuficienca kardiake.
- Ekziston një shkelje e rrjedhës sistemike të gjakut: ose ka shumë gjak në një rreth të vogël, ose ka pak gjak në një nga rrathët. Për shkak të kësaj, furnizimi i organeve me oksigjen përkeqësohet.
Me defekte "blu", dërgohet më pak oksigjen për shkak të shkeljes së shkallës së lëvizjes së gjakut nëpër enët. Kur defekti është “i bardhë”, hipoksia shoqërohet me vështirësi në çlirimin e oksigjenit nga molekulat e hemoglobinës.
Këto mekanizmat patogjenetike janë baza për klasifikimin e defekteve kongjenitale të zemrës sipas fazave, e cila, nga ana tjetër, përdoret për të përcaktuar taktikat e trajtimit. Pra, ekzistojnë 3 faza të rrjedhës së sëmundjes:
Faza 1 - kompensuese dhe adaptive. Trupi kompenson shkeljet që kanë lindur duke rritur ngopjen e miokardit.
Faza 2 është relativisht kompensuese. Muskuli i zemrës nuk funksionon më aq intensivisht. Struktura dhe rregullimi i zemrës është i shqetësuar. Zhvillimi fizik i fëmijës dhe Aktiviteti fizik janë duke u përmirësuar.
3 faza - terminal. Ndodh kur shterohen aftësitë kompensuese të zemrës, prandaj zhvillohen miokardi dhe organet e brendshme. ndryshimet distrofike. Kjo fazë përfundon me vdekjen. Përshpejtoni përparimin e saj sëmundjet infektive, sëmundjet e mushkërive dhe patologji të tjera.
Klasifikimi i defekteve kongjenitale kardiake
Ekzistojnë mbi 100 forma të anomalive kongjenitale të zemrës. Sipas natyrës së ndryshimeve në qarkullimin e gjakut dhe, në përputhje me rrethanat, simptomat kryesore, ekzistojnë 2 lloje kryesore të defekteve - "blu" (me to lëkura e fëmijës ka një nuancë kaltërosh) dhe "e bardhë" (lëkura e foshnjës është e zbehtë) . Edhe ata kanë ndarjen e tyre.
Anomalitë "e bardha":
me to nuk përzihet gjaku arterial dhe venoz. Por kjo nuk përjashton mundësinë e një shkarkimi gjaku nga një më shumë shtypje e lartë(nga barkushja e majtë, domethënë rrethi i madh) në rajonin e poshtëm (në barkushen e djathtë - "burimi" i qarkullimit pulmonar):
- defekte në të cilat rritet vëllimi i gjakut në rrethin e vogël. Ky është një duktus arterioz funksional, defekt i septumit atrial dhe ventrikular, komunikim atrioventrikular;
- anomalitë që lidhen me një ulje të sasisë së gjakut në rrethin e vogël: për shembull, stenozë e izoluar e trungut pulmonar;
- keqformime që shkaktuan reduktim (shterim) në gjakun e një rrethi të madh: stenozë e izoluar vrima e aortës, koarktim i aortës;
- pa shumë rrjedhje gjaku nga e djathta në të majtë. Kjo ndodh kur zemra është e rregulluar normalisht, por nuk është e vendosur në vendin e saj, por në të djathtë (dekstrokardia), në mes të gjoksit (mesokardia), në zgavrën e barkut(distopia abdominale e zemrës), qafa (distopia e qafës së mitrës). Një lloj i ngjashëm i defektit është gjithashtu karakteristik për bivalvën valvula aortale(duhet të jetë me tre gjethe)
Defektet "blu" kur ka një përzierje të gjakut arterial dhe venoz:
- kur ka një pasurim të qarkullimit pulmonar (sindroma Eisenmenger, transpozimi i enëve të mëdha);
- me shterim të rrethit të vogël: tetrada e Fallot-it, defekti i Ebsteinit.
Si shfaqet sëmundja kongjenitale e zemrës
Simptomat e sëmundjes së zemrës varen nga lloji i patologjisë.
Shenjat e veseve "blu".
Defekte të tilla si trungu arterial i pambyllur, tetralogjia e Fallot-it, bashkimi (stenoza) kongjenitale e valvulës trikuspidale, anomalia e lidhjes së venave pulmonare manifestohen nga simptomat e mëposhtme:
- buzët dhe trekëndëshi nasolabial mund të jenë të kaltërosh në pushim (nëse keqformimi është i rëndë), por kjo ngjyrë mund të shfaqet vetëm kur bërtisni, thithni ose Aktiviteti fizik;
- gishtat cianotikë, të cilët përfundimisht marrin pamjen e " shkopinj daulle: i hollë plotësisht, por i trashur në zonën e falangave të thonjve;
- zhurmë e ashpër mbi zemër;
- të shpeshta sëmundjet infektive, pneumoni;
- dobësi;
- përshpejtim i frymëmarrjes;
- zhvillimi i vonuar fizik dhe mendor;
- fëmijë të shkurtër;
- puberteti ndodh vonë.
Përveç ndryshimeve në ngjyrën e lëkurës, lodhjes, dobësisë, gulçimit, ndryshimeve në ritmin e zemrës, CHD duhet të dyshohet nëse një nga këto anomali (shkurtesa VACTERL) gjendet tek një fëmijë:
- V - anomali të shtyllës kurrizore (vertebrale);
- A - atresia anale;
- C - anomali kardiovaskulare (kardiovaskulare);
- T - fistula transezofageale (lidhje anormale midis ezofagut dhe organeve të tjera);
- E - atresia esofageale (ezofageale);
- R - anomali renale (veshkave);
- L - defekte në zhvillimin e gjymtyrëve.
Shenjat e veseve "të bardha".
Anomali të tilla që ndodhin me pasurimin e qarkullimit pulmonar, për shembull, një defekt i septumit ventrikular, mund të dyshohen menjëherë pas lindjes së një fëmije. Ajo:
- zhurmat dhe rrahjet e zemrës, të cilat zakonisht dëgjohen menjëherë nga një neonatolog që ekzaminon një fëmijë menjëherë pas lindjes;
- toni cianotik i lëkurës, veçanërisht i theksuar në gjymtyrë;
- frymëmarrje që është më se normale;
- oreks i dobët;
- peshë e lehtë;
- mungesa e oreksit ose një dëshirë e dobët për të ushqyer me gji;
- palëvizshmëri;
- foshnja thith gjoksin/ biberonin, por lodhet shpejt dhe e lë të shkojë.
Nëse defekti i septumit është i vogël dhe të gjitha këto shenja janë të lehta, atëherë shtimi i dobët në peshë duhet të paralajmërojë prindërit. Defektet e vogla mund të shërohen edhe në moshën 10 vjeç, por trajtimi duhet të kryhet për të ulur presionin në sistemin e qarkullimit pulmonar.
Anomalitë e septumit ndëratrial karakterizohen gjithashtu nga një shkelje e ritmit të zemrës, shfaqja e një zgjatjeje të murit të kraharorit në rajonin e zemrës ("gungë e zemrës").
Për një anomali të tillë si koarktimi i aortës, është karakteristike një ndjenjë rëndeje dhe pulsimi në kokë, ndezje të nxehta në kokë, marramendje dhe gulçim. Arteriet pulsuese janë të dukshme në qafë. Këmbët ndjejnë mpirje, dobësi në këmbë; ata ngrijnë, gjatë stërvitjes ka ngërçe në muskujt e viçit.
Nëse me një defekt "të bardhë" nuk ka përzierje të gjakut arterial dhe venoz, kjo manifestohet me shenja të tilla:
- dhimbje në rajonin e zemrës;
- rritje e rrahjeve të zemrës;
- marramendje, ndoshta me të fikët;
- presioni i rritur i gjakut;
- dispnea;
- dhimbje pulsuese në kokë.
Komplikimet e defekteve kongjenitale të zemrës
Pasojat e sëmundjeve të zemrës varen nga forma e defektit dhe nga ashpërsia e tij. Komplikimet kryesore janë:
- endokardit bakterial;
- insuficienca kardiake;
- inflamacion i shpeshtë i bronkeve dhe mushkërive;
- sulmet me gulçim dhe lëkurë blu;
- angina;
- infarkti miokardial;
- tromboza e venave periferike;
- tromboembolizmi i enëve cerebrale;
- endokardit reumatik;
- aneurizmat vaskulare ose ateroskleroza e hershme e tyre (tipike për koarktimin e aortës).
Diagnostifikimi
Disa defekte të zemrës zbulohen edhe gjatë shtatzënisë - me ndihmën e ekokardioskopisë fetale. Ky studim kryhet në javën 18-24 të shtatzënisë duke përdorur një sondë transabdominale ose transvaginale.
Shpesh, sëmundjet kongjenitale të zemrës mund të dyshohen pas lindjes - sipas karakteristikës pamjen, lodhje, refuzim i gjirit. Ndonjëherë vëmendja e mjekut tërheq menjëherë një çrregullim të ritmit të zemrës, zhurmë të zemrës dhe zgjerimin e kufijve të këtij organi.
Nëse gjatë ekzaminimit nuk zbulohet ndonjë patologji, defekti mund të dyshohet nga një elektrokardiogram rutinë ose radiografi e gjoksit, nëse dyshohet për pneumoni. Sëmundjet e zemrës konfirmohen me ekokardioskopi me dopplerografi (ekografi e zemrës me përcaktimin e qarkullimit të gjakut në zgavra dhe vaza të mëdha), por diagnoza përfundimtare vendoset në kardioqendër sipas:
- ekokardioskopia e një klase eksperti;
- përcjellja e kateterëve në zgavrat e zemrës për të matur presionin në to;
- angiokardiografi.
Terapia e veseve
Trajtimi i defekteve kongjenitale të zemrës ndahet në mjekësi dhe kirurgjik. Lloji i parë përdoret për defekte të vogla, si dhe në fazat e përgatitjes për ndërhyrjen dhe pas saj. Ajo ka për qëllim stabilizimin e presionit në arterien pulmonare ose qarkullimin sistemik, përmirësimin e trofizmit të miokardit dhe marrjen e oksigjenit. organet e brendshme. Për këtë, caktoni:
- barna diuretike;
- kripërat e kaliumit;
- preparate digitalis;
- barna antiaritmike;
- beta bllokues;
- indometacina - sipas skemës. Ky është i vetmi radikal trajtim medikamentoz, e cila mund të zgjidhë plotësisht problemin në rastin e një duktus arterioz të hapur.
Disa anomali të zemrës mund të ndalojnë vetë pa trajtim kirurgjik, por kjo zakonisht nuk vlen për defektet "blu".
Kirurgjia për sëmundjet e zemrës merr parasysh llojin dhe fazën e defektit:
- Nëse defekti kardiak është brenda fazës I, deri në një vit të jetës, operacion emergjent. Për shembull, kur rrethi i vogël shterrohet, kjo është një stenozë artificiale e arteries pulmonare, kur rrethi i vogël është i tejmbushur, është imponimi i një duktus arterioz artificial.
- Në fazën II, operacioni i planifikuar e cila kryhet pas përgatitjes së kujdesshme, në kohë të ndryshme(zakonisht para pubertetit).
- Në rast dekompensimi, kur defekti zbulohet tashmë në fazën e tretë, mund të kryhet vetëm një lloj ndërhyrjeje që do të përmirësojë pak cilësinë e jetës së fëmijës.
Nëse një anomali kardiake është zbuluar para lindjes, atëherë disa lloje operacionesh mund të kryhen tashmë në mitër. Në rastet kur kjo nuk është e mundur, dhe defekti është një anomali kërcënuese për jetën, gruaja lind në një spital të specializuar, pas së cilës kryhet ndërhyrja e nevojshme menjëherë pas lindjes së fëmijës. Për disa defekte serioze, transplantimi i zemrës është i mundur.
Parashikim
Sëmundje kongjenitale të zemrës - sa kohë jetojnë me të? Kjo bazohet në formën e anomalisë:
- Me një duktus arterioz funksional, anomali të septumit ose stenozë të arteries pulmonare, vdekshmëria në vitin e parë të jetës pa trajtim është 8-11%.
- Tetralogjia (kombinimi i 4 defekteve) të Fallot dhe patologjitë e strukturës së miokardit shkaktojnë një vdekshmëri prej 24-36% në një fëmijë nën një vjeç.
- Koarktimi, stenoza e aortës dhe dekstropozimi i aortës çojnë në 36-52% vdekshmëri në vitin e parë të jetës. Kohëzgjatja mesatare jeta është 12 vjet.
- Me hipoplazinë e ventrikulit të majtë, atrezinë pulmonare, trungun e zakonshëm të aortës, 73-97% vdesin në 12 muajt e parë të jetës.
Për të parandaluar sa më shumë që të jetë e mundur formimin e sëmundjeve kardiake, edhe para shtatzënisë, një grua duhet të vaksinohet kundër rubeolës, të shtohet në ushqim. kripë e jodizuar dhe acid folik. Gjatë shtatzënisë, nëna nuk duhet të pijë duhan, alkool apo drogë. Në rastet e shpeshta defektet e zemrës në familje, një grua ose një burrë duhet të konsultohet me një gjenetist dhe, ndoshta, të mos planifikojë një shtatzëni.
Sëmundja kongjenitale e zemrës është një defekt anatomik i zemrës, enëve të saj ose valvulave, i cili shfaqet edhe në mitër.
Sëmundjet kongjenitale të zemrës tek fëmijët mund të mos jenë të dukshme, por mund të shfaqen menjëherë pas lindjes. Mesatarisht, kjo sëmundje shfaqet në 30% të rasteve dhe zë vendin e parë në mesin e sëmundjeve që shkaktojnë vdekjen tek të sapolindurit dhe fëmijët nën një vjeç. Pas një viti, vdekshmëria bie, dhe në moshën 1-15l. rreth 5% e fëmijëve vdesin.
Ekzistojnë shtatë lloje kryesore të sëmundjeve kongjenitale të zemrës tek të porsalindurit: patologjia e septumit interventrikular, patologjia e septumit ndëratrial, koarktimi i aortës, stenoza e aortës, duktusi arterioz i hapur, transpozimi i enëve të mëdha kryesore, stenoza pulmonare.
Arsyet e paraqitjes
Shkaqet kryesore të defekteve të lindjes janë ndikimet e jashtme mbi fetusin në tremujorin e parë të shtatzënisë. Shkakton një defekt në zhvillimin e zemrës sëmundje virale nënës (p.sh. rubeola), ekspozimi ndaj rrezatimit, ekspozimi ndaj drogës, varësia ndaj drogës, alkoolizmi i nënës.
Një rol të rëndësishëm, por në të njëjtën kohë, luan edhe shëndeti i babait të fëmijës faktorët gjenetikë në zhvillimin e sëmundjeve të lindura të zemrës tek fëmijët luajnë rolin më të vogël.
Ekzistojnë gjithashtu faktorë të tillë rreziku: toksikoza dhe kërcënimi i abortit në tremujorin e 1-të, prania në të kaluarën e shtatzënive që mbarojnë lindje e vdekur një fëmijë, prania e një historie familjare të fëmijëve me keqformime kongjenitale (në familjen e ngushtë), patologjitë endokrine të dy bashkëshortët, mosha e nënës.
Simptomat e sëmundjeve të lindura të zemrës
Të porsalindurit me sëmundje të lindura të zemrës kanë një ngjyrë kaltërosh ose blu të buzëve, aurikulat, lëkurë. Gjithashtu, kaltërsia tek një fëmijë mund të ndodhë kur ai bërtet ose thith gjoksin. Një ngjyrë e kaltërosh e lëkurës është karakteristike për të ashtuquajturat "defekte të zemrës blu", por ka edhe "defekte të bardha të lindjes", në të cilat fëmija ka zbardhje të lëkurës, duar dhe këmbë të ftohta.
Një zhurmë dëgjohet në zemrën e fëmijës. Kjo simptomë nuk është kryesore, por nëse është e pranishme, duhet pasur kujdes për ekzaminim shtesë.
Ka raste kur defekti shoqërohet me insuficiencë kardiake. Prognoza është e pafavorshme në shumicën e rasteve.
Patologjitë anatomike të zemrës mund të shihen në EKG, ekokardiogramë dhe rreze x.
Nëse një defekt i lindur në zemër nuk vërehet menjëherë pas lindjes, fëmija mund të duket i shëndetshëm për dhjetë vitet e para të jetës. Por pas kësaj, një devijim në zhvillimin fizik bëhet i dukshëm, shfaqet cianoza ose zbehja e lëkurës dhe shfaqet gulçim gjatë ushtrimit fizik.
Diagnoza e sëmundjes
Mjeku e bën diagnozën parësore kur ekzaminon fëmijën dhe dëgjon zemrën. Nëse ka arsye për të dyshuar për sëmundje kongjenitale të zemrës, fëmija dërgohet për ekzaminim shtesë. Aplikoni metoda të ndryshme Diagnostifikimi, është gjithashtu e mundur të ekzaminohet fetusi në mitër.
Ekokardiografia fetale përdoret për të ekzaminuar një grua shtatzënë. atë diagnostikimi me ultratinguj, i sigurt për nënën dhe fetusin, duke lejuar identifikimin e patologjisë dhe planifikimin e trajtimit të sëmundjeve kongjenitale të zemrës.
Ekokardiografia është një tjetër ekzaminimi me ultratinguj, por fëmijë tashmë i lindur, ndihmon për të parë strukturën e zemrës, defektet, enët e ngushta të gjakut, vlerëson punën e zemrës.
Elektrokardiografia përdoret për të vlerësuar përçueshmërinë kardiake, punën e muskujve të zemrës.
X-ray e gjoksit përdoret për të përcaktuar dështimin e zemrës. Kështu që ju mund të shihni lëngu i tepërt në mushkëri, zgjerimi i zemrës.
Një tjetër Metoda me rreze X zbulimi i sëmundjes kongjenitale të zemrës është kateterizimi vaskular. përmes arteria femorale injektoni kontrast në qarkullimin e gjakut dhe bëni një seri rrezet x. Kështu që ju mund të vlerësoni strukturën e zemrës, të përcaktoni nivelin e presionit në dhomat e saj.
Për të vlerësuar ngopjen e gjakut me oksigjen, përdoret oksimetria e pulsit - duke përdorur një sensor të veshur në gishtin e fëmijës, niveli i oksigjenit regjistrohet.
Trajtimi i sëmundjeve të lindura të zemrës
Metoda e trajtimit të një defekti zgjidhet në varësi të llojit të tij. Pra, përdoren procedura minimale invazive me kateterizim, kirurgji të hapur, transplantim dhe terapi medikamentoze.
Teknika e kateterit lejon trajtimin e defekteve kongjenitale të zemrës pa ndërhyrje kirurgjikale radikale. Një kateter futet përmes një vene në kofshë, nën kontrollin me rreze X ai sillet në zemër dhe instrumente speciale të hollë sillen në vendin e defektit.
 Operacioni përshkruhet nëse nuk është e mundur të përdoret kateterizimi. Kjo metodë është më e gjatë dhe periudhë e vështirë rikuperimi.
Operacioni përshkruhet nëse nuk është e mundur të përdoret kateterizimi. Kjo metodë është më e gjatë dhe periudhë e vështirë rikuperimi.
Ndonjëherë trajtimi kirurgjik i defekteve të lindura të zemrës, kryesisht në raste të rënda, kryhet në disa faza.
Me defekte që nuk mund të trajtohen, fëmijës i indikohet transplantimi i zemrës.
Terapia me ilaçe shpesh përdoret për të trajtuar të rriturit, fëmijët më të rritur. Me ndihmën e ilaçeve, ju mund të përmirësoni funksionin e zemrës, të siguroni furnizim normal me gjak.
Parandalimi i sëmundjeve
Me kusht, parandalimi i defekteve kongjenitale të zemrës ndahet në parandalimin e zhvillimit të tyre, parandalimin e zhvillimit të tyre të pafavorshëm dhe parandalimin e komplikimeve.
Parandalimi i shfaqjes së një defekti qëndron më shumë në këshillim gjenetik mjekësor në fazën e përgatitjes për shtatzëni sesa në ndonjë veprim specifik. Për shembull, një grua duhet të paralajmërohet për padëshirueshmërinë e shtatzënisë në një grua, familja e së cilës (ose familja e partnerit) ka tre ose më shumë persona me defekte të lindura. Nuk rekomandohet të kesh fëmijë cift i martuar ku të dy partnerët vuajnë nga kjo sëmundje. Një grua që ka pasur rubeolë duhet të ekzaminohet me kujdes.
Për të parandaluar zhvillimin e pafavorshëm të sëmundjes, është e nevojshme të kryhen të nevojshme procedurat diagnostike, për të zgjedhur dhe kryer trajtimin optimal për korrigjimin e gjendjes. Një fëmijë me një defekt të lindur dhe që i është nënshtruar trajtimit të tij ka nevojë për një defekt të plotë kujdes të veçantë. Shpesh, vdekshmëria e fëmijëve me keqformime kongjenitale nën moshën një vjeç shoqërohet me kujdes të pamjaftueshëm ndaj fëmijëve.
Për të parandaluar komplikimet e sëmundjes, është e nevojshme të merreni drejtpërdrejt me parandalimin e këtyre komplikimeve.
Për shkak të sëmundjeve të lindura të zemrës, mund të ketë: endokardit bakterial, policitemi ("koagulim gjaku"), duke shkaktuar trombozë, dhimbje koke, inflamacion të enëve periferike, tromboembolizëm të enëve cerebrale, sëmundjet e frymëmarrjes, komplikime nga mushkëritë dhe enët e tyre.
Video nga YouTube në temën e artikullit:
Që në fillim të shtatzënisë, prindërit e ardhshëm janë të përhumbur pa pushim nga mendimi: "Sikur fëmija të lindte i shëndetshëm!". Në të vërtetë, vështirë se diçka mund të shqetësojë dhe të trembë më shumë se sëmundjet e fëmijërisë. Dhe kur bëhet fjalë për një diagnozë kaq të frikshme si defekt i lindjes zemrat e fëmijëve, shumë bien në dëshpërim.
Në fakt, nuk duhet të dorëzoheni: kur diagnoza në kohë dhe trajtimi i kryer siç duhet, është mjaft e mundur të shpëtosh një fëmijë nga një sëmundje e rëndë.
Shprehja “sëmundje kongjenitale të zemrës” është tashmë e frikshme në vetvete dhe shkurtesat misterioze që doktori shkruan në kartën e fëmijëve, në këtë rast mund t’i bëjnë prindërit në panik. Sidoqoftë, duhet të qetësoheni dhe të zbuloni se cilat shkelje karakterizohen nga kombinimi i shkronjave të UPU.
Zemra është një nga organet më të rëndësishme njeriut, dhe detyra e tij është të sigurojë rrjedhjen e duhur të gjakut dhe, si rezultat, të ngop të gjithë trupin me oksigjen jetik dhe lëndë ushqyese. Për shkak të tkurrjes së muskujve të zemrës, gjaku venoz i ngopur me dioksid karboni hyn në dhomat e poshtme të zemrës - atria. Duke kaluar në barkushet - dhomat e sipërme të zemrës, gjaku pasurohet përsëri me oksigjen dhe dërgohet në arteriet kryesore, përmes të cilave shpërndahet në organe dhe inde, duke u dhënë atyre gjithçka. material i dobishëm dhe duke hequr dioksidin e karbonit dhe produktet metabolike. Pastaj gjaku kalon nëpër venat dhe përsëri hyn në atrium. Kalimi i gjakut nga dhomat dhe dalja e tij uniforme dhe në kohë në arterie rregullohet nga valvulat muskulare.
Qarkullimi i gjakut në trup ndodh në dy drejtime. Qarkullimi sistemik fillon në atriumin e majtë dhe përfundon në barkushen e djathtë. Nëpërmjet kësaj rruge vaskulare, ruhet aktiviteti jetësor i të gjitha indeve dhe organeve. Megjithatë, zemra vazhdimisht ka nevojë për oksigjen, kështu që qarkullimi pulmonar e lidh atë vetëm me mushkëritë, duke filluar nga atriumi i djathtë, duke kaluar nëpër arteriet pulmonare dhe kthehet në barkushen e majtë.
Është e qartë se zemra dhe enët e gjakut janë një sistem i qartë, i debuguar pa të meta, ku detaje të parëndësishme thjesht nuk ekzistojnë. Gabimi më i vogël në punën e ndonjë prej përbërësve të trupit mund të shkaktojë shqetësime në trup në tërësi, dhe në raste veçanërisht të rënda - madje të çojë në rezultat vdekjeprurës. Prandaj, dhomat e zemrës që nuk funksionojnë, valvulat që nuk hapen në kohë ose preken anije të mëdha dhe klasifikohen si defekte të zemrës.
Sipas statistikave, për çdo mijë foshnja të shëndetshme, janë 6-8 fëmijë me patologji të zemrës. Sëmundja kongjenitale e zemrës tek të porsalindurit është sëmundja e dytë më e zakonshme të sistemit kardio-vaskular.
Më shpesh, shfaqja e patologjive të zemrës dhe enëve të gjakut shkaktohet nga arsyet e mëposhtme.
- Sëmundjet infektive në shtatzëninë e hershme. Sëmundje të tilla janë veçanërisht të rrezikshme në tremujorin e parë, midis javës 3 dhe 8 të shtatzënisë, kur formohen zemra dhe enët e gjakut të fëmijës. nga më së shumti sëmundje tinëzareështë rubeola, e cila shkakton dëme të rënda në fetus.
- Mosha dhe shëndeti i nënës. Me moshën forcat mbrojtëse trupi gradualisht dobësohet, dhe gjatë shtatzënisë, endokrine dhe sistemi i imunitetit janë rindërtuar në mënyrë të tillë që të ruajnë sa më shumë shëndetin e gruas, edhe në dëm të fëmijës së palindur. Prandaj, më të vjetrit nëna e ardhshme dhe sa më shumë sëmundje kronike të ketë, aq më i lartë është rreziku i formimit jo të duhur të sistemit kardiovaskular të foshnjës.
- mospërputhje mënyrë jetese të shëndetshme jeta gjatë shtatzënisë - pirja e duhanit, përdorimi i drogës, pijet alkoolike, marrja e pakontrolluar e medikamenteve ose puna në prodhimin e rrezikshëm ndikon negativisht në organizëm dhe në radhë të parë në punën e zemrës.
- Trashëgimia. Për fat të keq, tendenca ndaj patologjive të zemrës mund të transmetohet në nivel gjenetik. Dhe nëse në mesin e të afërmve nga ana e nënës ose babait, dikush është diagnostikuar me një sëmundje kongjenitale të zemrës, atëherë është e nevojshme të monitorohet shtatzënia shumë nga afër, pasi rreziku i sëmundjes është jashtëzakonisht i lartë.
Askush nuk mund të japë një garanci 100% se një fëmijë nuk do të zhvillojë një sëmundje të zemrës. Megjithatë nëna e ardhshme në gjendje për të minimizuar këtë rrezik. Ushqimi i duhur, refuzim zakone të këqija, forcimi i imunitetit dhe planifikimi i kujdesshëm i shtatzënisë do të sigurojë zhvillim normal dhe formimi i duhur të gjitha organet e foshnjës së ardhshme.
Si shfaqet patologjia
Shpesh, pas zbulimit të patologjive kardiake tek një fëmijë, prindërit tremben jo aq shumë nga vetë diagnoza, por nga mungesa e informacionit të nevojshëm. Formulimi i përdorur nga mjekët shpesh jo vetëm që nuk arrin të sqarojë situatën, por ngjall edhe më shumë frikë. Prandaj, është e rëndësishme të keni një ide të përafërt se çfarë nënkuptohet me këtë apo atë diagnozë.
Në total, klasifikohen rreth njëqind lloje të defekteve kongjenitale të zemrës, por më të zakonshmet janë patologjitë e mëposhtme.
- Hipoplazia - zhvillim i pamjaftueshëm i njërit prej barkusheve. Me një shkelje të tillë, vetëm një pjesë e zemrës funksionon në mënyrë efektive. Nuk është shumë e zakonshme, por është një nga veset më serioze.
- Transpozimi i enëve të mëdha (TMS) është një sëmundje jashtëzakonisht e rëndë e zemrës, e cila karakterizohet nga një rregullim pasqyre i arterieve. Në këtë rast, procesi i pasurimit të gjakut me oksigjen është i shqetësuar.
- defektet e pengesës. I lidhur me formacion i gabuar vrimat në enët. Më shpesh, tek fëmijët me sëmundje të zemrës, përcaktohet stenoza (ngushtim jonormal i enëve të gjakut ose valvulave të zemrës) dhe atresia (rritje e pjesshme e lumenit të enëve të gjakut). Veçanërisht i rrezikshëm është koarktimi i aortës - ngushtimi i më të mëdhenjve enë gjaku në trup.
- Defekti i septumit atrial (ASD) është një shkelje e zhvillimit të indeve midis dhomave të zemrës, si rezultat i të cilit gjaku lëviz nga një atrium në tjetrin, dhe stabiliteti i qarkullimit të gjakut është i shqetësuar.
- Defekti septal ventrikular (VSD) është defekti më i zakonshëm i zemrës. Karakterizohet nga moszhvillimi i murit të indeve midis barkushes së djathtë dhe të majtë, gjë që çon në qarkullim të gabuar të gjakut.
Shpesh, defektet e zemrës kombinohen me njëra-tjetrën, prandaj, kur bëhet një diagnozë, kërkohet të tregohen të gjitha lezionet e zemrës dhe enëve të gjakut. Prandaj shkurtesat e shumta të mundshme në kartat e fëmijëve që trembin aq shumë prindërit.

Çrregullimet e qarkullimit të gjakut prekin kryesisht ngjyrën e lëkurës. Bazuar në këtë, defektet e zemrës ndahen në dy grupe: të zbehta dhe blu.
Defekte të zbehta ose të bardha - vazokonstriksion jonormal, defekte në ndarjet midis dhomave të zemrës. Gjaku arterial dhe venoz nuk përzihen. Tek fëmijët me patologji të tilla vërehet zbehje jo e shëndetshme e lëkurës. Defektet e zemrës blu përfshijnë transpozimin e enëve të mëdha dhe tetralogjinë e Fallot (sëmundje komplekse të zemrës me vazokonstriksion, defekt septal dhe moszhvillim të njërit prej ventrikujve) Me çrregullime të tilla dëmtohet autonomia e të gjitha dhomave të zemrës, si rezultat i të cilave arteriale dhe gjaku venoz është i përzier. Për shkak të kësaj, lëkura fiton një nuancë kaltërosh ose gri, e cila është veçanërisht e dukshme në lëkurën e ekstremiteteve dhe në rajonin e trekëndëshit nasolabial.
Përveç një ngjyre të pashëndetshme të lëkurës, ka simptomat e mëposhtme defekt i lindjes zemrat tek të porsalindurit
- gulçim i rëndë;
- kardiopalmus;
- lodhje e shpejtë;
- oreks i dobët, grup i ngadalshëm peshë, regurgitim i shpeshtë;
- zhurma e zemrës kur dëgjohet me stetoskop.
Secila prej këtyre simptomave individualisht nuk tregon ende praninë e sëmundjeve të zemrës. Megjithatë, prania e më shumë se dy shenjave të pafavorshme kërkon apelim i menjëhershëm tek specialistët, pasi çdo sëmundje e zemrës çon në komplikime serioze. Nëse çrregullime të lehta në funksionimin e zemrës dhe enëve të gjakut mund të çojnë në një zhvillim të ngadaltë të fëmijës, të fikët e shpeshta dhe marramendje, imunitet i reduktuar, pastaj ato më të rënda në çdo kohë mund të çojnë në insuficiencë akute të zemrës dhe rezultat vdekjeprurës. Prandaj, nëse ekziston dyshimi se diçka nuk është në rregull me zemrën e fëmijës, nuk duhet të prisni: në këtë rast, çdo sekondë ka rëndësi dhe ekzaminimi duhet të kryhet sa më shpejt që të jetë e mundur. Sëmundja e zemrës është veçanërisht e rrezikshme sepse në vitin e parë të jetës mund të mos shfaqet në asnjë mënyrë. Prandaj ekografia e zemrës në moshën 6-9 muajsh është përfshirë në listën e ekzaminimeve të detyrueshme për fëmijët e vitit të parë të jetës.
Trajtimi i sëmundjeve të lindura të zemrës tek fëmijët
Zgjedhja e trajtimit për sëmundjet kongjenitale të zemrës tek të porsalindurit varet nga rezultatet e ekzaminimit. Diagnoza e çrregullimeve në punën e zemrës përfshin procedurat e mëposhtme:
- elektrokardiograma - zbulimi i aritmisë kardiake;
- radiografia e zemrës - studimi i patentës vaskulare;
- ekzaminimi me ultratinguj - zbulimi i anomalive në strukturën e zemrës;
- ekokardiograma - studimi i funksionimit të zemrës;
- dopplerometria - studimi i karakteristikave të rrjedhjes së gjakut.
Nëse, si rezultat, fëmija diagnostikohet me sëmundje të zemrës, shtrohet çështja e ndërhyrjes kirurgjikale. Megjithatë, vendimi për operacionin mund të merret vetëm nga specialistë - një kardiolog dhe një kardiokirurg, kështu që kontaktimi me ta në një kohë të shkurtër mund të shpëtojë jetën e foshnjës.
Në disa raste, operacioni mund të vonohet. Nëse furnizimi me gjak i indeve dhe i mushkërive është pak i dëmtuar dhe kërcënim serioz për jetën e një fëmije ky moment i paidentifikuar, operacioni kryhet në moshë më të madhe, kur pacienti forcohet. Ka raste kur operacioni është i dyshimtë. për një kohë të gjatë: ndonjëherë patologjia korrigjohet vetë. Kjo është veçanërisht e vërtetë për të ashtuquajturën dritare ovale - një kanal shtesë që nuk mbyllet në lindje për ndonjë arsye. Raste të tilla kërkojnë monitorim të rregullt nga një kardiolog. Sidoqoftë, në asnjë rast nuk mund të shpresohet se gjithçka do të kalojë vetë - konsultimet e vazhdueshme me një mjek dhe zbatimi i rreptë i të gjitha rekomandimeve të tij janë jetike.
Për defekte të rënda të zemrës, operacioni mund të kryhet sa më shpejt foshnjëria. Lloji i ndërhyrjes varet nga lloji i patologjisë. Kjo mund të jetë një lidhje ose kryqëzim i anijes (me të hapur duktus arterioz), arnimi dhe plastika e indeve të septumit midis dhomave të zemrës, kateterizimi për të zgjeruar enët e ngushtuara, heqja e një seksioni të aortës, zhvendosja e enëve (gjatë transpozimit), transplantimi i valvulave të zemrës dhe instalimi i një homografti (proteza vaskulare. ). AT raste të vështira mund të kërkohet më shumë se një operacion me një pushim prej disa muajsh deri në një vit.
Në trajtimin e sëmundjeve të zemrës periudha postoperative jo më pak i rëndësishëm se vetë operacioni. Fëmija i përshkruhen qetësues dhe ilaçe për të përmirësuar aktivitetin kardiak, si dhe të gjitha procedurat e nevojshme. Pavarësisht moshës pak durim para dhe pas operacionit, do të jetë e nevojshme kujdes i kujdesshëm dhe respektim i rreptë i të gjitha recetave mjekësore.
Është e nevojshme të kujdeseni për shëndetin e foshnjës së palindur edhe para shtatzënisë. Imazhi i duhur jeta dhe përjashtimi i ndikimeve mjedisore të rrezikshme për nënat në pritje do të rrisë shanset për të lindur fëmijë i shëndetshëm. Sidoqoftë, është e pamundur të sigurohet plotësisht nga sëmundjet, për fat të keq.
Metodat diagnostifikimi modern shkoi shumë përpara. Prandaj, është e mundur të identifikohen shkelje në formimin e sistemit kardiovaskular edhe para lindjes së një fëmije. Tashmë në fillim të tremujorit të dytë, është e mundur të përcaktohet prania ose mungesa e patologjive kardiake sipas rezultateve. ultratinguj. Kalimi i rregullt i të gjitha ekzaminimeve të nevojshme do të ndihmojë për të identifikuar sa më shpejt devijimet në zhvillimin e foshnjës.
Nëse në ultratinguj nuk u zbuluan patologji, kjo nuk është arsye për të humbur vigjilencën, sepse shenjat funksionimi i gabuar zemrat mund të shfaqen më vonë. Edhe nëse fëmija nuk shqetësohet për asgjë, mjekët rekomandojnë kryerjen e një ekografie të zemrës foshnjëria kur fëmija do të ulet i sigurt.
Në rastin kur megjithatë u zbulua një defekt në zemër, nuk ka asnjë arsye për panik: është e nevojshme të kaloni të gjitha ekzaminimet e nevojshme dhe kontaktoni ekspertët sa me shpejt te jete e mundur. Në asnjë rast nuk duhet të shpresoni për një shans: sëmundja kongjenitale e zemrës është një sëmundje e fshehtë dhe e paparashikueshme.
![]()
Nëse operacioni është vonuar, kardiologu do të japë këshilla për mënyrën e jetesës dhe ndoshta do të përshkruajë ilaçe. Të gjitha udhëzimet duhet të ndiqen rreptësisht dhe shenjën më të vogël sëmundje konsultohuni me një mjek.
Operacioni në zemër kryhet shpesh kur fëmija është në një moshë të vetëdijshme. Në këtë periudhë vëmendja dhe kujdesi i prindërve është më i rëndësishëm se kurrë për bebin. Nëse edhe të rriturit kanë frikë nga operacioni, çfarë mund të themi për fëmijët, për të cilët duket një fatkeqësi. Kjo është arsyeja pse përgatitje psikologjike fëmija për kirurgji është i nevojshëm në çdo rast.
Ju mund t'i tregoni djalit ose vajzës suaj për përfitimet e operacionit, se si mjekët do ta ndihmojnë zemrën të funksionojë më mirë, madje edhe për faktin se së shpejti ai do të jetë në gjendje të vrapojë dhe të luajë sporte si fëmijët e tjerë. Gjëja kryesore është të ndiheni të sigurt: fëmija do të kapë me ndjeshmëri çdo nervozizëm dhe do të fillojë të shqetësohet vetë.
Pas operacionit nëse është e mundur, duhet të jeni gjithmonë pranë: dashuria e prindërve është jetike për një fëmijë të lodhur nga dhimbja dhe frika. Është e nevojshme të lavdëroni fëmijën për këmbënguljen dhe durimin dhe të theksoni në çdo mënyrë të mundshme se dhimbja do të kalojë, pikat do të hiqen, fashat do të hiqen dhe së shpejti ai do të ndihet shumë më mirë. Është më mirë të harrosh pedagogjinë: në një situatë të tillë, çdo teka lejohet për fëmijët, përveç nëse, natyrisht, ato kundërshtojnë regjimin e trajtimit.
Sëmundjet e lindura të zemrës tek një fëmijë sot nuk janë më diçka katastrofike. Mjekësia po ecën përpara me hapa të mëdhenj, e re dhe metoda efektive trajtimet ju lejojnë të shpëtoni plotësisht nga sëmundja. Gjëja kryesore është ndjeshmëria dhe vëmendja e prindërve për shëndetin dhe mirëqenien e fëmijës. Vetëm atëherë fëmija do të jetë në gjendje të harrojë të gjitha sëmundjet dhe të jetojë një jetë të plotë.
Video informuese mbi këtë temë
Une pelqej!

