बच्चों में जन्मजात हृदय दोष (सीएचडी): कारण, लक्षण, निदान और उपचार। भ्रूण में जन्मजात हृदय दोषों में अल्ट्रासाउंड मापदंडों में परिवर्तन के पैटर्न, इंट्राकार्डियक हेमोडायनामिक्स एंटेना की विशेषताओं पर निर्भर करता है
जैसा कि आप जानते हैं, दिल है महत्वपूर्ण अंगमानव शरीर में, पूरे जीव की भलाई उसके समुचित कार्य पर निर्भर करती है। हृदय पेशी (मायोकार्डियम) से बना होता है और संयोजी ऊतक(हृदय वाल्व, दीवारें बड़े बर्तन) हृदय की गतिविधि इसकी घटक संरचनाओं (अटरिया और निलय) के लयबद्ध और अनुक्रमिक संकुचन के कारण होती है, जिसके परिणामस्वरूप फेफड़ों से बहने वाला रक्त ऑक्सीजन (तथाकथित फुफ्फुसीय परिसंचरण) से संतृप्त होता है और वहन करता है सभी अंगों और ऊतकों को ऑक्सीजन (प्रणालीगत परिसंचरण)।
जब गर्भावस्था के दौरान भ्रूण का दिल विकसित होता है, तो यह नवजात शिशु और एक वयस्क के दिल से अलग तरह से काम करता है। विशेष रूप से, फुफ्फुसीय परिसंचरण पूरी तरह से बच्चे के जन्म के दौरान ही काम करना शुरू कर देता है, जब नवजात शिशु के फेफड़े खुलते हैं, और पहले रोने के समय वे रक्त से भर जाते हैं। इसलिए, भ्रूण के दिल में विशेष उद्घाटन और नलिकाएं होती हैं जो फेफड़ों को छोड़कर, विकासशील जीवों में रक्त को प्रसारित करने की अनुमति देती हैं ( डक्टस आर्टेरीओससमहाधमनी को जोड़ने और फेफड़े के धमनी, अंडाकार खिड़कीअटरिया के बीच, शिरापरक वाहिनी के बीच नाभि शिराऔर अवर वेना कावा)।
कभी-कभी प्रभाव में प्रतिकूल कारकइस अवधि के दौरान जन्म के पूर्व का विकासहृदय की शारीरिक संरचनाओं के गठन का घोर उल्लंघन है, जो इसकी गतिविधि को प्रभावित करता है और हमेशा बच्चे के जीवन के अनुकूल नहीं होता है। फिर, या तो गर्भावस्था के दौरान भ्रूण के अल्ट्रासाउंड द्वारा, या जन्म के बाद पहले दिनों में, नवजात शिशु का निदान किया जाता है हृदय की जन्मजात विकृति. यह क्या है, जीवन के लिए पूर्वानुमान क्या है और ऐसे शिशुओं के जीवन और स्वास्थ्य को बनाए रखने के क्या तरीके हैं आधुनिक दवाई, हम इस लेख में पता लगाने की कोशिश करेंगे।
तो ये रोग की स्थितिहृदय रोगों का एक बड़ा समूह है, जो निम्नलिखित विशेषताओं से संयुक्त है:
भ्रूण के विकास के दौरान होता है;
- दिल और बड़े जहाजों (महाधमनी, अवर और वेना कावा, फुफ्फुसीय धमनी और नसों) के वास्तुशिल्प के घोर उल्लंघन की विशेषता है;
- शारीरिक परिवर्तन हेमोडायनामिक्स (पूरे शरीर में रक्त परिसंचरण) में महत्वपूर्ण गड़बड़ी का कारण बनते हैं;
- संरचनात्मक संरचनाओं के अविकसितता या उनमें परिवर्तन के कारण सामान्य स्थानदिल में।
प्रसार दर प्रति 1000 जीवित जन्मों पर 6 से 9 के बीच भिन्न होती है। विभिन्न लेखकों के अनुसार, विकल्पहृदय की 50 से 100 जन्मजात विकृतियां होती हैं।
कुछ हृदय दोषों का योजनाबद्ध निरूपण
जन्मजात हृदय दोष के कारण
इस तथ्य के कारण कि अंतर्गर्भाशयी विकास के दौरान सभी अंगों का सक्रिय गठन होता है मानव शरीर, विशेष रूप से हृदय, भ्रूण और गर्भवती महिला विभिन्न प्रकार की क्रियाओं के प्रति संवेदनशील होती हैं नकारात्मक कारक. तो, ऑर्गेनोजेनेसिस के गलत पाठ्यक्रम पर प्रभाव को बढ़ाकर बढ़ाया जा सकता है विकिरण पृष्ठभूमि, आयनीकरण विकिरण, संक्रामक रोगमाताओं, विशेष रूप से वायरल वाले - रूबेला, खसरा, चिकनपॉक्स, दाद; कुछ दवाएं लेना और जहरीला पदार्थ(दवाएं, शराब) गर्भावस्था के दौरान, विशेष रूप से पहली तिमाही में (8-12 सप्ताह - भ्रूण के सभी अंगों के सबसे गहन गठन की अवधि)। 4 - 10% मामलों में, जन्मजात विकृतियां आनुवंशिक रूप से निर्धारित होती हैं, अर्थात वे विरासत में मिली हैं।
जन्मजात हृदय दोष के लक्षण
दोषों के नैदानिक लक्षण उनके प्रकार पर निर्भर करते हैं। "नीले" और "सफेद" प्रकार के दोषों को आवंटित करें, साथ ही दोष जो रक्त प्रवाह में बाधा उत्पन्न करते हैं।
मुख्य अभिव्यक्ति "नीला" दोष(स्थानांतरण (स्थान परिवर्तन) मुख्य धमनियां, फैलोट का टेट्रालॉजी, एट्रेसिया - संक्रमण - ट्राइकसपिड वाल्व का) सायनोसिस है - उंगलियों, हाथों, पैरों, नासोलैबियल त्रिकोण, कान, नाक, या, अत्यंत गंभीर मामलों में, पूरे शरीर की त्वचा का नीला धुंधलापन। इसके अलावा धमनी हाइपोक्सिमिया (कम ऑक्सीजन सामग्री) की अभिव्यक्ति सांस की तकलीफ, आक्षेप के साथ या बिना चेतना की हानि, क्षिप्रहृदयता (तेजी से दिल की धड़कन), विकास और विकास में देरी, लगातार जुकाममस्तिष्क को सामान्य रक्त की आपूर्ति में कमी के कारण तंत्रिका संबंधी लक्षण। एक नियम के रूप में, इस प्रकार के दोष नवजात शिशु के जीवन के पहले घंटों और दिनों में ही प्रकट हो जाते हैं। मुख्य धमनियों का स्थानांतरण (वेना कावा बाईं ओर प्रवेश करता है, नहीं ह्रदय का एक भाग, और महाधमनी दाएं से निकलती है, न कि बाएं वेंट्रिकल) जीवन के साथ असंगत एक गंभीर दोष है, और बच्चा, एक नियम के रूप में, जन्म के तुरंत बाद मर जाता है। इसके अलावा, एक तीन-कक्षीय हृदय (दो अटरिया और एक निलय, या एक अलिंद और दो निलय) जीवन के साथ असंगत है। इस प्रकार के दोषों की घातकता बहुत अधिक होती है, यदि ऐसे दोष वाले बच्चे जीवन के पहले दिनों में जीवित रहते हैं, तो वे पहले या दूसरे वर्ष के अंत तक उपचार के बिना मर जाते हैं।
प्रति सफेद दोषदोष शामिल करें इंटरवेंट्रीकुलर सेप्टम, खुला Botallov (धमनी) वाहिनी, दोष इंटरआर्ट्रियल सेप्टम. चिकित्सकीय रूप से, ये दोष बचपन में नहीं, बल्कि 16-20 साल की उम्र में खुद को प्रकट करना शुरू कर सकते हैं। सफेद प्रकार के दोष के लक्षण इस प्रकार हैं: पीलापन त्वचा, विकास में देरी, बार-बार तीव्र श्वसन वायरल संक्रमण, सही वेंट्रिकुलर विफलता के विकास के संकेत - व्यायाम के दौरान या आराम के दौरान सांस की तकलीफ और क्षिप्रहृदयता।
रक्त प्रवाह में रुकावट के साथ विकृतियाँ: महाधमनी का स्टेनोसिस (लुमेन का संकुचित होना), महाधमनी का संकुचन (खंडीय संकुचन), फुफ्फुसीय धमनी का स्टेनोसिस चिकित्सकीय रूप से सांस की तकलीफ, क्षिप्रहृदयता, दर्द से प्रकट होता है छाती, शरीर के निचले आधे हिस्से में सहनशक्ति में कमी, शोफ, विकासात्मक देरी और संचार संबंधी विकार। महाधमनी के समन्वय के साथ, बच्चे अधिकतम 2 वर्ष की आयु तक जीवित रहते हैं।
जन्मजात हृदय दोष का निदान
एक नियम के रूप में, भ्रूण की विकृतियों का निदान करना संभव है, जिसमें हृदय भी शामिल है, यहां तक कि चरण में भी। अल्ट्रासाउंड परीक्षागर्भवती महिला। फिर, दोष के प्रकार के आधार पर, एक महिला को या तो गर्भावस्था को समाप्त करने की सिफारिश की जा सकती है (दोषों के लिए जो जीवन के अनुकूल नहीं हैं, कई विकृतियों के साथ, आदि), या गर्भवती की अधिक विस्तृत जांच के साथ गर्भावस्था को जारी रखने के लिए। महिला और बच्चे के शल्य चिकित्सा उपचार पर निर्णय तुरंत या जन्म के कुछ समय बाद। लेकिन कभी-कभी, किसी कारण से (गर्भवती के पास नहीं जाना .) प्रसवपूर्व क्लिनिकऔर अल्ट्रासाउंड कक्ष, अल्ट्रासाउंड उपकरण के साथ फेल्डशर-प्रसूति स्टेशनों के अपर्याप्त उपकरण, आदि) विकृतियों का निदान बच्चे के जन्म के बाद ही किया जा सकता है।
इस तथ्य के बावजूद कि इस प्रक्रिया में जन्मजात विकृतियों के लक्षण काफी स्पष्ट हैं नैदानिक परीक्षणनवजात शिशु, निदान केवल माना जा सकता है, क्योंकि कई लक्षण सख्ती से विशिष्ट नहीं हैं, लेकिन नवजात शिशु की अन्य गंभीर स्थितियों के कारण हो सकते हैं ( सांस लेने में परेशानीसिंड्रोम, इंट्राक्रैनील रक्तस्रावआदि।)। इसके अलावा, सभी दोष एक विशिष्ट गुदा चित्र (छाती को सुनने की प्रक्रिया में) नहीं दे सकते हैं, और इसके विपरीत, शोर, क्लिक या अन्य गुदाभ्रंश अभिव्यक्तियाँ हृदय की संरचना (छोटी विसंगतियों) में आदर्श से मामूली विचलन के साथ हो सकती हैं। ) इसलिए, यदि भ्रूण के अल्ट्रासाउंड द्वारा हृदय रोग का निदान नहीं किया गया है, तो संचार संबंधी विकारों के लक्षणों वाले सभी बच्चों (फैलाना या एक्रोसायनोसिस, भोजन के दौरान या आराम करने के दौरान सांस की तकलीफ, चेतना की हानि, आक्षेप) के दौरान उनके रहने के दौरान हृदय का अल्ट्रासाउंड होना चाहिए। अस्पताल मे।
इकोकार्डियोग्राफी (हृदय का अल्ट्रासाउंड) सबसे अधिक में से एक है सूचनात्मक तरीकेहृदय दोषों का दृश्य। एक ईसीजी भी निर्धारित किया जा सकता है (लय की गड़बड़ी, आलिंद और / या वेंट्रिकुलर हाइपरट्रॉफी, यदि कोई हो), छाती का एक्स-रे (फेफड़ों में रक्त का ठहराव, यदि कोई हो, विस्तार के कारण हृदय की छाया में वृद्धि दिखाता है) इसके कक्षों के)। विशेष रूप से मुश्किल मामलेया सर्जिकल उपचार से पहले, वेंट्रिकुलोग्राफी (हृदय के निलय की गुहा में एक रेडियोपैक पदार्थ का परिचय), एंजियोग्राफी (हृदय की गुहा में वाहिकाओं के माध्यम से विपरीत इंजेक्शन), उनमें दबाव की माप के साथ हृदय कक्षों की जांच निर्धारित किया जा सकता है।
आइए अब हम सामान्य हृदय दोषों के अल्ट्रासाउंड निदान पर अधिक विस्तार से ध्यान दें।
लेकिन। जन्मजात पिटाईफेफड़ों (फुफ्फुसीय परिसंचरण) में जहाजों की मात्रा अधिभार के साथ दिल।
1. आलिंद सेप्टल दोष - एक-आयामी इकोकार्डियोग्राफी का उपयोग करके, दाएं वेंट्रिकल के वॉल्यूम अधिभार और फैलाव (विस्तार) के संकेत प्रकट होते हैं, दो-आयामी इकोकार्डियोग्राफी के साथ, एट्रिया के बीच इको सिग्नल में एक ब्रेक दिखाई देता है, और एक डॉपलर के साथ अध्ययन, अशांत ("एडीज" के साथ) इंटरट्रियल सेप्टम के माध्यम से रक्त प्रवाह और फुफ्फुसीय परिसंचरण की डिग्री विकार।
2. वेंट्रिकुलर सेप्टल दोष - हृदय के अल्ट्रासाउंड के दौरान, वेंट्रिकल्स के बीच सेप्टम में एक छेद, बाएं और दाएं वेंट्रिकल्स का फैलाव, बाएं से दाएं वेंट्रिकल में अशांत रक्त प्रवाह की कल्पना की जाती है, फुफ्फुसीय उच्च रक्तचाप की गंभीरता का आकलन किया जाता है, निलय में दबाव अंतर मापा जाता है।

डॉपलर इकोकार्डियोग्राफी के दौरान निलय के बीच एक सेप्टल दोष इस प्रकार प्रकट होता है। बाईं ओर - एक सामान्य इंटरवेंट्रिकुलर सेप्टम, दाईं ओर - इसका दोष (वीएसडी)।
3. ओपन बॉटलियन डक्ट - महाधमनी और फुफ्फुसीय धमनी में संचार के माध्यम से निरंतर रक्त प्रवाह द्वारा इकोकार्डियोग्राफी पर प्रकट होता है, फुफ्फुसीय ट्रंक के मुंह में रक्त के प्रवाह में परिवर्तन होता है।
4. महाधमनी का समन्वय - महाधमनी लुमेन के संकुचन का एक खंडीय क्षेत्र, खंड के नीचे त्वरित रक्त प्रवाह दिखाई देता है।
5. मुख्य धमनियों का स्थानांतरण - हृदय से रक्त वाहिकाओं के गलत निर्वहन की कल्पना की जाती है।
बी. फुफ्फुसीय परिसंचरण में रक्त की मात्रा में कमी के साथ हृदय दोष।
1. फैलोट की टेट्रालॉजी - इकोकार्डियोग्राफी के साथ, फुफ्फुसीय धमनी के स्टेनोसिस (संकीर्ण) के अलावा और वेंट्रिकल्स के बीच एक सेप्टल दोष, दाएं वेंट्रिकल की अतिवृद्धि और दाएं वेंट्रिकल से महाधमनी का निर्वहन निर्धारित किया जाता है, उल्लंघन की डिग्री का भी आकलन किया जाता है इंट्राकार्डियक हेमोडायनामिक्स.
2. फुफ्फुसीय धमनी का स्टेनोसिस - फुफ्फुसीय धमनी के लुमेन के संकुचन का पता लगाया जाता है, और फुफ्फुसीय धमनी के मुंह में रक्त के प्रवाह का त्वरण और दाएं वेंट्रिकल की अतिवृद्धि।
3. एपस्टीन की विसंगति - ट्राइकसपिड हार्ट वाल्व के विकास की एक विकृति, जब वाल्व लीफलेट्स को एट्रियम और वेंट्रिकल के बीच रेशेदार रिंग से नहीं, बल्कि दाएं वेंट्रिकल की दीवारों से जोड़ा जाता है, जो कमी का कारण बनता है इसकी मात्रा में। ईसीएचओ - केजी के साथ, वाल्व की विकृति निर्धारित की जाती है, हृदय की गुहाओं के विस्तार की डिग्री और इंट्राकार्डियक रक्त प्रवाह के उल्लंघन का आकलन किया जाता है।
4. ट्राइकसपिड वाल्व का एट्रेसिया - ईसीएचओ-सीजी के साथ, ट्राइकसपिड वाल्व से इको सिग्नल का कोई प्रतिबिंब नहीं होता है, दाएं एट्रियम और बाएं वेंट्रिकल की अतिवृद्धि दर्ज की जाती है।
बी। प्रणालीगत परिसंचरण (सभी महत्वपूर्ण अंगों के जहाजों में) में परिसंचारी रक्त की मात्रा में कमी के साथ हृदय दोष।
1. महाधमनी का समन्वय (ऊपर देखें)।
2. पृथक महाधमनी स्टेनोसिस - संकुचन की डिग्री का आकलन किया जाता है, महाधमनी वाल्व के माध्यम से त्वरित रक्त प्रवाह और विकृत वाल्व पत्रक की कल्पना की जाती है।
डी. हेमोडायनामिक गड़बड़ी के बिना हृदय दोष।
- डेक्सट्रोकार्डिया (दाईं ओर हृदय की दर्पण व्यवस्था) एक दुर्लभ विसंगति है, एक नियम के रूप में, हृदय के अल्ट्रासाउंड द्वारा हेमोडायनामिक गड़बड़ी दर्ज नहीं की जाती है।
जन्मजात हृदय दोष का उपचार
हृदय दोषों के विशाल बहुमत का पूर्ण उपचार केवल उनकी सहायता से ही संभव है शल्य सुधार. कार्डियक सर्जरी नवजात के जीवन के पहले घंटों या दिनों में या बच्चे के जीवन के पहले वर्ष में की जा सकती है। एक खुली धमनी वाहिनी के साथ, अपेक्षित प्रबंधन स्वीकार्य है (जीवन के लिए खतरा स्थितियों के लक्षणों की अनुपस्थिति में), क्योंकि यह वाहिनी जीवन के पहले दो वर्षों में अपने आप बंद हो सकती है।
संचालन के रूप में किया जा सकता है खुला दिल(छाती की दीवार के एक विच्छेदन के साथ), और कार्डियोवास्कुलर विधि (जब हृदय की गुहाओं तक पहुंचने वाले जहाजों में एक जांच डालकर हृदय तक पहुंच की जाती है)। अंतिम विधि, उदाहरण के लिए, इसका उपयोग अटरिया या निलय के बीच दोषों के सुधार में किया जाता है, जिसमें छिद्रों को बंद करने के लिए एक जांच का उपयोग करके एक ऑक्लुडर डाला जाता है।
लेकिन कुछ हृदय दोषों के साथ जो जीवन के अनुकूल नहीं हैं, उदाहरण के लिए, तीन-कक्षीय हृदय (एक आलिंद और दो निलय, या दो अटरिया और एक निलय), दुर्भाग्य से, शल्य चिकित्सा सुधार संभव नहीं है।
कार्डियक सर्जरी के अलावा, रोगी को निर्धारित किया जाता है दवाई से उपचारसुधार के लिए सिकुड़ा हुआ कार्यदिल और फुफ्फुसीय परिसंचरण का "उतारना"। एसीई इनहिबिटर (एनालाप्रिल, पेरिंडोप्रिल, लिसिनोप्रिल, रामिप्रिल, आदि), मूत्रवर्धक (फ़्यूरोसेमाइड, इंडैपामाइड, आदि), बी-ब्लॉकर्स (कार्वेडिलोल, बिसोप्रोलोल, आदि) का उपयोग किया जाता है।
जन्मजात हृदय रोग के साथ जीवन शैली
रोगी को अनुपालन करना चाहिए निम्नलिखित सिफारिशेंउनकी जीवन शैली के बारे में:
- तर्कसंगत संतुलित पोषण;
- प्रतिबंधित आहार का पालन करना नमकऔर खपत किए गए तरल पदार्थ की मात्रा (हृदय और रक्त वाहिकाओं की मात्रा अधिभार को कम करने के लिए);
- ताजी हवा के लिए पर्याप्त जोखिम;
- किसी भी खेल गतिविधियों का बहिष्कार और मजबूत की सीमा शारीरिक गतिविधि;
- पर्याप्त नींद की अवधि;
- आवश्यक चिकित्सा और नैदानिक उपायों के साथ हृदय रोग विशेषज्ञ और कार्डियक सर्जन द्वारा नियमित निगरानी;
- "नीले" प्रकार के दोष वाली महिलाओं के लिए गर्भावस्था सख्ती से contraindicated है, लेकिन अगर इसे किया गया था शल्य चिकित्सा, तो एक विशेष अस्पताल में एक कार्डियक सर्जन, एक हृदय रोग विशेषज्ञ और एक प्रसूति-स्त्री रोग विशेषज्ञ द्वारा गर्भवती महिला के संयुक्त प्रबंधन के साथ प्रत्येक मामले में गर्भावस्था को बनाए रखने की संभावना व्यक्तिगत रूप से निर्धारित की जाती है। डिलीवरी आमतौर पर सिजेरियन सेक्शन द्वारा होती है।
जन्मजात हृदय दोष के लिए पूर्वानुमान
अधिकांश हृदय दोषों के जीवन के लिए पूर्वानुमान प्रतिकूल है। जैसा कि पहले ही ऊपर बताया जा चुका है, हृदय शल्य चिकित्सा उपचारबच्चे के जन्म के बाद पहले दिनों और महीनों में ऐसे बच्चों की आवश्यकता होती है, अन्यथा वे पहले दो वर्षों के दौरान हृदय गति रुकने या जटिलताओं के बढ़ने के कारण मर जाते हैं ( जीवाणु अन्तर्हृद्शोथघातक अतालता, बढ़ा हुआ खतराघनास्त्रता और थ्रोम्बोम्बोलिक जटिलताओं, बार-बार होने वाली बीमारियाँ ब्रोन्कोपल्मोनरी सिस्टम(लंबी ब्रोंकाइटिस, गंभीर निमोनिया) अपवाद श्वेत दोष है, जिसमें किसी कारणवश शल्य चिकित्सा के अभाव में बच्चे 16-18 वर्ष तक जीवित रह पाते हैं।
सर्जिकल सुधार के बाद, जीवन के लिए रोग का निदान अनुकूल है, लेकिन फिर भी बच्चे की स्थिति काफी गंभीर बनी हुई है, इसलिए ऐसे बच्चों की माता-पिता और डॉक्टरों द्वारा बारीकी से निगरानी की जानी चाहिए।
अंत में, मैं यह नोट करना चाहूंगा कि एक बच्चे में यह निदान वर्तमान चरणदवा का विकास एक वाक्य नहीं है, क्योंकि बचपन की घरेलू और विदेशी कार्डियोलॉजी की संभावनाएं आपको एक ऐसे बच्चे को सहन करने, जन्म देने और पालने की अनुमति देती हैं जो इतनी गंभीर बीमारी के बावजूद पूर्ण जीवन जीने में सक्षम है।
चिकित्सक सज़ीकिना ओ.यू.
सबसे अधिक निदान की जाने वाली विकासात्मक विसंगतियों में से एक कार्डियो-वैस्कुलर सिस्टम केबच्चों को जन्मजात हृदय रोग माना जाता है। हृदय की मांसपेशियों की संरचना का ऐसा शारीरिक उल्लंघन, जो भ्रूण के अंतर्गर्भाशयी विकास की अवधि के दौरान होता है, बच्चे के स्वास्थ्य और जीवन के लिए गंभीर परिणामों की धमकी देता है। समय पर चिकित्सा हस्तक्षेप बच्चों में सीएचडी के कारण होने वाले दुखद परिणाम से बचने में मदद कर सकता है।
माता-पिता का कार्य रोग के एटियलजि को नेविगेट करना और इसकी मुख्य अभिव्यक्तियों के बारे में जानना है। के आधार पर शारीरिक विशेषताएंनवजात शिशुओं में, कुछ हृदय विकृति बच्चे के जन्म के तुरंत बाद निदान करना मुश्किल होता है। इसलिए, आपको बढ़ते बच्चे के स्वास्थ्य की सावधानीपूर्वक निगरानी करने, किसी भी बदलाव का जवाब देने की आवश्यकता है।
बच्चों में जन्मजात हृदय दोष का वर्गीकरण
जन्मजात हृदय रोग वाहिकाओं या हृदय की मांसपेशियों में रक्त के प्रवाह के उल्लंघन को भड़काता है।
जितनी जल्दी जन्मजात हृदय रोग का पता लगाया जाता है, रोग के उपचार के पूर्वानुमान और परिणाम उतने ही अनुकूल होते हैं।
निर्भर करना बाहरी अभिव्यक्तियाँपैथोलॉजी निम्नलिखित प्रकार के सीएचडी को अलग करती है:
- "सफेद" (या "पीला") दोष
की कमी के कारण इस तरह के दोषों का निदान करना मुश्किल है स्पष्ट लक्षण. एक विशिष्ट परिवर्तन एक बच्चे में त्वचा का पीलापन है। यह आगमन का संकेत दे सकता है पर्याप्त नहींऊतक में धमनी रक्त।
- "नीला" दोष
 पैथोलॉजी की इस श्रेणी की मुख्य अभिव्यक्ति त्वचा का नीलापन है, विशेष रूप से कान, होंठ और उंगलियों के क्षेत्र में ध्यान देने योग्य है। इस तरह के परिवर्तन ऊतक हाइपोक्सिया के कारण होते हैं, जो धमनी और शिरापरक रक्त के मिश्रण से उत्तेजित होते हैं।
पैथोलॉजी की इस श्रेणी की मुख्य अभिव्यक्ति त्वचा का नीलापन है, विशेष रूप से कान, होंठ और उंगलियों के क्षेत्र में ध्यान देने योग्य है। इस तरह के परिवर्तन ऊतक हाइपोक्सिया के कारण होते हैं, जो धमनी और शिरापरक रक्त के मिश्रण से उत्तेजित होते हैं।
"नीले" दोषों के समूह में महाधमनी और फुफ्फुसीय धमनी का स्थानांतरण, एबस्टीन की विसंगति (दाएं वेंट्रिकल की गुहा में ट्राइकसपिड वाल्व लीफलेट्स के लगाव का एक विस्थापित स्थान), फैलोट का टेट्राड (तथाकथित "सियानोटिक रोग", एक संयुक्त दोष जो चार विकृतियों को जोड़ता है - दाएं वेंट्रिकुलर आउटलेट का स्टेनोसिस, महाधमनी का डेक्सट्रोपोजिशन, उच्च और दाएं वेंट्रिकुलर हाइपरट्रॉफी)।
संचार विकारों की प्रकृति को देखते हुए, बच्चों में जन्मजात हृदय दोषों को निम्न प्रकारों में वर्गीकृत किया जाता है:
- बाएं से दाएं रक्त शंट के साथ संदेश (खुली डक्टस आर्टेरियोसस, वेंट्रिकुलर या एट्रियल सेप्टल दोष)।
- दाएं से बाएं शंट संचार (ट्राइकसपिड वाल्व एट्रेसिया)।
- रक्त शंट के बिना हृदय दोष (महाधमनी का स्टेनोसिस या समन्वय, फुफ्फुसीय धमनी का स्टेनोसिस)।
हृदय की मांसपेशियों की शारीरिक रचना के उल्लंघन की जटिलता के आधार पर, ऐसे जन्मजात हृदय दोषों में अंतर किया जाता है बचपन:
- सरल दोष (एकल दोष);
- जटिल (दो रोग परिवर्तनों का एक संयोजन, उदाहरण के लिए, हृदय के छिद्रों का संकुचित होना और वाल्वुलर अपर्याप्तता);
- संयुक्त दोष (कई विसंगतियों के संयोजन जिनका इलाज करना मुश्किल है)।
पैथोलॉजी के कारण
दिल के भेदभाव का उल्लंघन और भ्रूण में सीएचडी की उपस्थिति प्रतिकूल कारकों के प्रभाव को भड़काती है वातावरणप्रसव के दौरान प्रति महिला।
जन्म के पूर्व के विकास के दौरान बच्चों में हृदय संबंधी विसंगतियाँ पैदा करने वाले मुख्य कारणों में शामिल हैं:
- आनुवंशिक विकार (गुणसूत्रों का उत्परिवर्तन);
- बच्चे को जन्म देने की अवधि के दौरान एक महिला द्वारा धूम्रपान, शराब का सेवन, मादक और विषाक्त पदार्थ;
- गर्भावस्था के दौरान पीड़ित संक्रामक रोग(रूबेला और इन्फ्लूएंजा वायरस, चिकनपॉक्स, हेपेटाइटिस, एंटरोवायरस, आदि);
- प्रतिकूल पर्यावरणीय परिस्थितियां (पृष्ठभूमि विकिरण में वृद्धि, उच्च स्तरवायु प्रदूषण, आदि);
- दवाओं का उपयोग, जिनका सेवन गर्भावस्था के दौरान निषिद्ध है (ऐसी दवाएं भी, जिनका प्रभाव और दुष्प्रभावअच्छी तरह से शोध नहीं किया गया)।
- वंशानुगत कारक;
- मां की दैहिक विकृति (मुख्य रूप से मधुमेह मेलेटस)।
ये मुख्य कारक हैं जो बच्चों में उनके जन्मपूर्व विकास के दौरान हृदय रोग की घटना को भड़काते हैं। लेकिन जोखिम समूह भी हैं - ये बच्चे हैं, महिलाओं का जन्म 35 वर्ष से अधिक आयु के साथ-साथ पीड़ित अंतःस्रावी विकारया पहली तिमाही का विषाक्तता।
जन्मजात हृदय रोग के लक्षण
पहले से ही जीवन के पहले घंटों में बच्चों का शरीरकार्डियोवास्कुलर सिस्टम के विकास में विसंगतियों का संकेत दे सकता है। अतालता, धड़कन, सांस लेने में कठिनाई, चेतना की हानि, कमजोरी, सियानोटिक या पीली त्वचा से संकेत मिलता है संभावित विकृतिदिल।
लेकिन सीएचडी के लक्षण बहुत बाद में सामने आ सकते हैं। माता-पिता की चिंता और तत्काल अपीलप्रति चिकित्सा देखभालबच्चे के स्वास्थ्य की स्थिति में इस तरह के बदलाव का कारण होना चाहिए:
- नासोलैबियल त्रिकोण, पैर, उंगलियां, कान और चेहरे के क्षेत्र में त्वचा का नीला या अस्वस्थ पीलापन;
- बच्चे को खिलाने में कठिनाई, भूख कम लगना;
- वजन बढ़ने और बच्चे के विकास में अंतराल;
- अंगों की सूजन;
- थकान और उनींदापन में वृद्धि;
- बेहोशी;
- पसीना बढ़ गया;
- सांस की तकलीफ (लगातार सांस लेने में कठिनाई या अस्थायी दौरे);
- भावनात्मक और शारीरिक तनाव से स्वतंत्र हृदय गति में परिवर्तन;
- दिल में बड़बड़ाहट (डॉक्टर की बात सुनकर निर्धारित);
- दिल, छाती में दर्द।
कुछ मामलों में, बच्चों में हृदय दोष स्पर्शोन्मुख होते हैं। इससे प्रारंभिक अवस्था में बीमारी का पता लगाना मुश्किल हो जाता है।
 बाल रोग विशेषज्ञ के नियमित दौरे से रोग की वृद्धि और जटिलताओं के विकास को रोकने में मदद मिलेगी। प्रत्येक निर्धारित परीक्षा में, डॉक्टर को बच्चे के दिल की आवाज़ की आवाज़ सुननी चाहिए, शोर की उपस्थिति या अनुपस्थिति की जाँच करना चाहिए - गैर-विशिष्ट परिवर्तन जो अक्सर प्रकृति में कार्यात्मक होते हैं और जीवन के लिए खतरा पैदा नहीं करते हैं। बाल चिकित्सा परीक्षा के दौरान 50% तक बड़बड़ाहट का पता "मामूली" दोषों के साथ हो सकता है जिनकी आवश्यकता नहीं होती है शल्य चिकित्सा संबंधी व्यवधान. इस मामले में, बाल रोग विशेषज्ञ के साथ नियमित यात्राओं, निगरानी और परामर्श की सिफारिश की जाती है।
बाल रोग विशेषज्ञ के नियमित दौरे से रोग की वृद्धि और जटिलताओं के विकास को रोकने में मदद मिलेगी। प्रत्येक निर्धारित परीक्षा में, डॉक्टर को बच्चे के दिल की आवाज़ की आवाज़ सुननी चाहिए, शोर की उपस्थिति या अनुपस्थिति की जाँच करना चाहिए - गैर-विशिष्ट परिवर्तन जो अक्सर प्रकृति में कार्यात्मक होते हैं और जीवन के लिए खतरा पैदा नहीं करते हैं। बाल चिकित्सा परीक्षा के दौरान 50% तक बड़बड़ाहट का पता "मामूली" दोषों के साथ हो सकता है जिनकी आवश्यकता नहीं होती है शल्य चिकित्सा संबंधी व्यवधान. इस मामले में, बाल रोग विशेषज्ञ के साथ नियमित यात्राओं, निगरानी और परामर्श की सिफारिश की जाती है।
यदि डॉक्टर ऐसे शोर की उत्पत्ति पर संदेह करता है या देखता है रोग संबंधी परिवर्तनध्वनि, बच्चे को कार्डियोलॉजिकल परीक्षा के लिए भेजा जाना चाहिए। बाल रोग विशेषज्ञदिल को फिर से सुनता है और अतिरिक्त निर्धारित करता है नैदानिक परीक्षणप्रारंभिक निदान की पुष्टि या खंडन करने के लिए।
रोग की अभिव्यक्तियाँ बदलती डिग्रियांमुश्किलें सिर्फ नवजात शिशुओं तक ही सीमित नहीं हैं। वाइस पहले खुद को पहले से ही महसूस कर सकते हैं किशोरावस्था. यदि कोई बच्चा, बाहरी रूप से बिल्कुल स्वस्थ और सक्रिय दिख रहा है, विकास में देरी, त्वचा का नीला या दर्दनाक पीलापन, सांस की तकलीफ और छोटे भार से भी थकान के लक्षण दिखाता है, तो एक बाल रोग विशेषज्ञ की परीक्षा और हृदय रोग विशेषज्ञ से परामर्श आवश्यक है।
निदान के तरीके
हृदय की मांसपेशियों और वाल्वों की स्थिति का अध्ययन करने के साथ-साथ संचार संबंधी असामान्यताओं की पहचान करने के लिए, डॉक्टर निम्नलिखित विधियों का उपयोग करते हैं:
- इकोकार्डियोग्राफी एक अल्ट्रासाउंड परीक्षा है जो हृदय की विकृति और उसके आंतरिक हेमोडायनामिक्स पर डेटा प्रदान करती है।
- इलेक्ट्रोकार्डियोग्राम - कार्डियक अतालता का निदान।
- फोनोकार्डियोग्राफी - रेखांकन के रूप में दिल की आवाज़ प्रदर्शित करना जो आपको उन सभी बारीकियों का अध्ययन करने की अनुमति देता है जो कान से सुनते समय उपलब्ध नहीं हैं।
- डॉपलर के साथ - एक ऐसी तकनीक जो डॉक्टर को रक्त प्रवाह की प्रक्रियाओं, हृदय वाल्वों की स्थिति और दृष्टि का आकलन करने की अनुमति देती है। कोरोनरी वाहिकाओंरोगी के छाती क्षेत्र में विशेष सेंसर लगाकर।
- कार्डियोरैडोग्राफी कार्डियोवास्कुलर सिस्टम की संरचना और कार्यों की विशेषताओं, इसके स्वायत्त विनियमन का अध्ययन है।
- कार्डिएक कैथीटेराइजेशन - गुहाओं में दबाव निर्धारित करने के लिए दाएं या बाएं दिल में कैथेटर डालना। इस परीक्षा के दौरान वेंट्रिकुलोग्राफी भी की जाती है - एक्स-रे परीक्षाविपरीत एजेंटों की शुरूआत के साथ हृदय के कक्ष।
इनमें से प्रत्येक विधि का उपयोग डॉक्टर द्वारा अलगाव में नहीं किया जाता है - पैथोलॉजी के सटीक निदान के लिए, परिणामों की तुलना की जाती है विभिन्न अध्ययन, हेमोडायनामिक्स के मुख्य उल्लंघनों को स्थापित करने की अनुमति देता है।
 प्राप्त आंकड़ों के आधार पर, हृदय रोग विशेषज्ञ विसंगति के संरचनात्मक रूप को निर्धारित करता है, पाठ्यक्रम के चरण को निर्दिष्ट करता है, और भविष्यवाणी करता है संभावित जटिलताएंएक बच्चे में हृदय रोग।
प्राप्त आंकड़ों के आधार पर, हृदय रोग विशेषज्ञ विसंगति के संरचनात्मक रूप को निर्धारित करता है, पाठ्यक्रम के चरण को निर्दिष्ट करता है, और भविष्यवाणी करता है संभावित जटिलताएंएक बच्चे में हृदय रोग।
यदि भविष्य के माता-पिता में से किसी के परिवार में हृदय दोष होता है, तो बच्चे को जन्म देने की अवधि के दौरान महिला के शरीर को कम से कम एक के अधीन किया गया था खतरनाक कारकया भविष्य का बच्चाजोखिम में होना संभव विकाससीएचडी, तो गर्भवती महिला को इस बारे में देखकर प्रसूति-स्त्री रोग विशेषज्ञ को चेतावनी देनी चाहिए।
डॉक्टर ने दी यह जानकारी विशेष ध्यानभ्रूण में हृदय संबंधी असामान्यताओं के संकेतों की उपस्थिति पर ध्यान दें, सभी लागू करें संभावित उपायप्रसवपूर्व अवधि में रोग का निदान। एक कार्य भावी मां- डॉक्टर द्वारा निर्धारित समय पर अल्ट्रासाउंड और अन्य जांच कराएं।
कार्डियोवास्कुलर सिस्टम की स्थिति पर सटीक डेटा के साथ सर्वोत्तम परिणाम देता है नवीनतम उपकरणबचपन के हृदय दोषों के निदान के लिए।
बच्चों में जन्मजात हृदय रोग का उपचार
बचपन में जन्मजात हृदय संबंधी विसंगतियों का इलाज दो तरह से किया जाता है:
- शल्य चिकित्सा संबंधी व्यवधान।
- चिकित्सीय प्रक्रियाएं।
![]() ज्यादातर मामलों में, बच्चे के जीवन को बचाने का एकमात्र संभावित मौका ठीक पहला कट्टरपंथी तरीका है। हृदय प्रणाली के विकृति की उपस्थिति के लिए भ्रूण की जांच उसके जन्म से पहले ही की जाती है, इसलिए अक्सर इस अवधि के दौरान ऑपरेशन की नियुक्ति का सवाल तय किया जाता है।
ज्यादातर मामलों में, बच्चे के जीवन को बचाने का एकमात्र संभावित मौका ठीक पहला कट्टरपंथी तरीका है। हृदय प्रणाली के विकृति की उपस्थिति के लिए भ्रूण की जांच उसके जन्म से पहले ही की जाती है, इसलिए अक्सर इस अवधि के दौरान ऑपरेशन की नियुक्ति का सवाल तय किया जाता है।
इस मामले में प्रसव विशेष रूप से किया जाता है मैटरनिटी वार्डकार्डियक सर्जरी अस्पतालों में काम कर रहे हैं। यदि बच्चे के जन्म के तुरंत बाद ऑपरेशन नहीं किया जाता है, तो जल्द से जल्द सर्जिकल उपचार निर्धारित किया जाता है। कम समयअधिमानतः जीवन के पहले वर्ष में। इस तरह के उपाय शरीर को सीएचडी के संभावित जीवन-धमकाने वाले परिणामों के विकास से बचाने की आवश्यकता से निर्धारित होते हैं - दिल की विफलता और।
आधुनिक कार्डियक सर्जरी में ओपन हार्ट सर्जरी के साथ-साथ कैथीटेराइजेशन की विधि का उपयोग करना शामिल है, जो एक्स-रे इमेजिंग और ट्रांससोफेजियल इकोकार्डियोग्राफी द्वारा पूरक है। बैलून प्लास्टिक, एंडोवस्कुलर ट्रीटमेंट (दीवारों को लगाने और सील करने वाले उपकरणों) की मदद से हृदय दोषों में दोषों का उन्मूलन प्रभावी ढंग से किया जाता है। सर्जरी के संयोजन में, रोगी को निर्धारित किया जाता है दवाओंजो उपचार की प्रभावशीलता को बढ़ाते हैं।
चिकित्सीय प्रक्रियाएं हैं सहायक विधिबीमारी से लड़ें और ऑपरेशन को और अधिक स्थानांतरित करने के लिए संभव या आवश्यक होने पर उपयोग किया जाता है लेट डेट्स. चिकित्सीय उपचारअक्सर "पीला" दोषों के लिए अनुशंसित, यदि रोग महीनों और वर्षों में तेजी से विकसित नहीं होता है, तो बच्चे के जीवन को खतरा नहीं होता है।
किशोरावस्था में, बच्चों में अधिग्रहित हृदय दोष विकसित हो सकते हैं - सही दोषों और नई उभरती विसंगतियों का एक संयोजन। इसलिए, पैथोलॉजी के सर्जिकल सुधार से गुजरने वाले बच्चे को बाद में दूसरे सर्जिकल हस्तक्षेप की आवश्यकता हो सकती है। इस तरह की सर्जरी अक्सर बच्चे के मानस और शरीर पर बोझ को खत्म करने के साथ-साथ निशान से बचने के लिए एक कम से कम आक्रामक विधि का उपयोग करके की जाती है।
जटिल हृदय दोषों के उपचार में, डॉक्टर यहीं तक सीमित नहीं हैं सुधारात्मक तरीके. बच्चे की स्थिति को स्थिर करने के लिए, जीवन के लिए खतरे को खत्म करने और रोगी के लिए इसकी अवधि को अधिकतम करने के लिए, कई चरण-दर-चरण प्रक्रियाओं की आवश्यकता होती है। सर्जिकल हस्तक्षेपविशेष रूप से शरीर और फेफड़ों को पूर्ण रक्त की आपूर्ति के प्रावधान के साथ।
बच्चों में जन्मजात और हृदय रोगों का समय पर पता लगाना और उपचार करना अधिकांश युवा रोगियों को पूरी तरह से विकसित करने, नेतृत्व करने में सक्षम बनाता है सक्रिय छविजीवनरक्षक स्वस्थ अवस्थाशरीर और नैतिक या शारीरिक रूप से उल्लंघन महसूस नहीं करते।
सफल सर्जरी और सबसे अनुकूल चिकित्सा पूर्वानुमान के बाद भी, माता-पिता का मुख्य कार्य यह सुनिश्चित करना है कि बच्चे के पास बाल रोग विशेषज्ञ द्वारा नियमित रूप से दौरा और परीक्षा हो।
जन्म दोषदिल शायद ही कभी भ्रूण के विकास को प्रभावित करते हैं। यह पहली बार बी मैक महोन एट अल के अध्ययन में नोट किया गया था। . हालांकि, ऐसे दोष हैं जो जीवन के साथ असंगत हैं, और जन्म के बाद बच्चे की तुरंत मृत्यु हो जाती है। कुछ जन्मजात हृदय दोष, यहां तक कि सरल रूप, प्रारंभिक नवजात अवधि में घातक होते हैं, जिससे संचार विघटन का विकास होता है और सांस की विफलता. मुख्य कारणयह प्रतिपूरक तंत्र की अपूर्णता है।
भ्रूण में निदान पेरिनेटोलॉजी के सबसे कठिन कार्यों में से एक है। कई जन्मजात हृदय दोष, यहां तक कि जटिल जो जीवन के साथ व्यावहारिक रूप से असंगत हैं, इंट्राकार्डियक हेमोडायनामिक्स की ख़ासियत के कारण खुद को जन्म से पहले प्रकट नहीं करते हैं और जन्म के बाद बच्चे के जीवन के लिए एक आपदा बन जाते हैं।
प्रसवपूर्व अवधि को रक्त परिसंचरण सुविधाओं की विशेषता होती है, जैसे कि दाएं वेंट्रिकल में उच्च दबाव, फुफ्फुसीय धमनी में रक्त प्रवाह की एक छोटी मात्रा, हृदय निलय का समानांतर कार्य, डक्टस आर्टेरियोसस और फोरामेन ओवले, रक्त को बाईपास एनास्टोमोसेस के रूप में पंप करना प्रणालीगत परिसंचरण के कारण कठोर परिश्रमदाहिना पेट। भ्रूण इंट्राकार्डियक हेमोडायनामिक्स की ये विशेषताएं, निश्चित रूप से, हेमोडायनामिक परिवर्तनों की प्रकृति को सही करना चाहिए। अल्ट्रासोनिक संकेतकसामान्य हृदय और भ्रूण में हृदय दोष के साथ।
यह ज्ञात है कि जन्मजात हृदय दोष वाले रोगियों में, हेमोडायनामिक गड़बड़ी के परिणामस्वरूप शारीरिक परिवर्तनमें काफी हद तकडेटा को प्रभावित करें अल्ट्रासाउंड स्कैनिंगहृदय, जैसे हृदय की गुहाओं का आकार, मायोकार्डियल हाइपरट्रॉफी की डिग्री, वाल्वुलर तंत्र का कार्य, सिकुड़नामायोकार्डियम, इंटरवेंट्रिकुलर सेप्टम के आंदोलन की दिशा।
इंट्राकार्डियक हेमोडायनामिक्स का आकलन करने की विधि सिस्टोलिक, वॉल्यूमेट्रिक और मिश्रित हृदय अधिभार की प्रसिद्ध अवधारणाओं पर आधारित है, जिसे 1952 में ई। कैबरेरा और जे। मोनरो द्वारा प्रस्तावित किया गया था।
विभाजन निम्नलिखित सिद्धांत पर आधारित है।
प्रतिरोध भार तब होता है जब हृदय के निलय से मुख्य वाहिकाओं में रक्त की निकासी सेमीलुनर वाल्व (महाधमनी और फुफ्फुसीय धमनी के स्टेनोसिस), सबवेल्वुलर स्पेस (इडियोपैथिक हाइपरट्रॉफिक सबऑर्टिक स्टेनोसिस, महाधमनी के सबवेल्वुलर स्टेनोसिस) के स्तर पर मुश्किल होती है। या फुफ्फुसीय धमनी), संवहनी बिस्तर के साथ (मोटे तौर पर महाधमनी) या आउटपुट प्रतिरोध (ईसेनमेंजर सिंड्रोम) में उल्लेखनीय वृद्धि के साथ। रक्त की निकासी में कठिनाई के परिणामस्वरूप, संबंधित वेंट्रिकल के मायोकार्डियम का तनाव रक्त की अपेक्षाकृत स्थिर मात्रा के साथ तेजी से बढ़ता है, जो हृदय के सिस्टोलिक अधिभार की अभिव्यक्ति है। हृदय के निलय के सिस्टोलिक अधिभार के साथ, दोष के नोसोलॉजिकल रूप की परवाह किए बिना, वेंट्रिकल की गुहा, जो प्रतिरोध के साथ मुख्य भार वहन करती है, आकार में मध्यम रूप से बढ़ जाती है। प्रतिरोध लोडिंग के जवाब में, इकोकार्डियोग्राम संबंधित वेंट्रिकल के मायोकार्डियल हाइपरट्रॉफी को प्रकट करता है, और अधिक से अधिक इजेक्शन प्रतिरोध, संबंधित वेंट्रिकल और इंटरवेंट्रिकुलर सेप्टम (छवि 1) के मायोकार्डियल हाइपरट्रॉफी की डिग्री अधिक स्पष्ट होती है।
चावल। एक।दाएं वेंट्रिकल का सिस्टोलिक अधिभार। फुफ्फुसीय धमनी स्टेनोसिस में हृदय के निलय का क्रॉस सेक्शन। दायां निलय दाब प्रवणता - फुफ्फुसीय धमनी 200 मिमी एचजी है। दाएं वेंट्रिकल की पूर्वकाल की दीवार के इंटरवेंट्रिकुलर सेप्टम और मायोकार्डियम की गंभीर अतिवृद्धि।
आईवीएस - इंटरवेंट्रिकुलर सेप्टम, एमआरवी - राइट वेंट्रिकुलर मायोकार्डियम, आरवी - राइट वेंट्रिकल।
वॉल्यूम लोडिंग वेंट्रिकल्स में अतिरिक्त रक्त प्रवाह के साथ और सेप्टल सेप्टा या डक्टस आर्टेरियोसस (एट्रियल और इंटरवेंट्रिकुलर सेप्टल डिफेक्ट्स, ओपन डक्टस आर्टेरियोसस) के साथ-साथ रक्त के रिवर्स फ्लो के परिणामस्वरूप रक्त के शंटिंग के परिणामस्वरूप होता है। एट्रियोवेंट्रिकुलर वाल्व (वाल्वुलर अपर्याप्तता)।
दाएं वेंट्रिकल के गंभीर वॉल्यूम अधिभार की विशेषता वेंट्रिकल का फैलाव है, जिसमें मायोकार्डियम की मोटाई अधिक नहीं होती है ऊपरी सीमामानदंड, दाहिने आलिंद में वृद्धि, इंटरवेंट्रिकुलर सेप्टम के आंदोलन की विरोधाभासी प्रकृति और ट्राइकसपिड वाल्व (छवि 2, 3) के आंदोलन के आयाम में वृद्धि।

चावल। 2.दिल की लंबी धुरी। आलिंद सेप्टल दोष में दाएं वेंट्रिकल का आयतन अधिभार। रक्त बहा की मात्रा 200% एमओएस से अधिक है। दाएं वेंट्रिकल का चिह्नित फैलाव नोट किया गया है।
आरवी - दायां वेंट्रिकल, एओ - महाधमनी, एलए - बाएं आलिंद, एमवी - माइट्रल वाल्व।

चावल। 3.आलिंद सेप्टल दोष में दाएं वेंट्रिकल का आयतन अधिभार। बी- और एम-स्कैन। तीर इंटरवेंट्रिकुलर सेप्टम के आंदोलन की विरोधाभासी प्रकृति को दर्शाता है।
बाएं वेंट्रिकल के लिए, वॉल्यूम अधिभार का संकेत बाएं आलिंद और वेंट्रिकल की गुहा में वृद्धि के साथ-साथ इंटरवेंट्रिकुलर सेप्टम और मायोकार्डियम का भ्रमण है। पीछे की दीवारबाएं वेंट्रिकल (चित्र 4)।
आईवीएस - इंटरवेंट्रिकुलर सेप्टम, एमएलवी - बाएं वेंट्रिकुलर मायोकार्डियम, एलवी और आरवी - बाएं और दाएं वेंट्रिकल।
जब प्रतिरोध भार और आयतन संयुक्त होते हैं, मिश्रित अधिभार होता है (उदाहरण के लिए, एक वेंट्रिकुलर सेप्टल दोष के साथ और दाएं वेंट्रिकल के लिए फुफ्फुसीय धमनी में दबाव में वृद्धि, सिस्टोलिक अधिभार को बाएं वेंट्रिकल के लिए वॉल्यूम लोड के साथ जोड़ा जाता है, परिणामस्वरूप दोष के माध्यम से रक्त की धमनी शिरापरक शंटिंग)।
संघीय राज्य विश्वविद्यालय में टिप्पणियों की एक लंबी अवधि (1980 से वर्तमान तक) में विज्ञान केंद्रप्रसूति और प्रसव विज्ञान में और। रूस के स्वास्थ्य और सामाजिक विकास मंत्रालय के कुलाकोव, यह नोट किया गया था कि प्रसवपूर्व अवधि में, जन्मजात हृदय रोग के हेमोडायनामिक इकोकार्डियोग्राफिक अभिव्यक्तियों के सिद्धांत, जो पहले आधुनिक साहित्य में विकसित और प्रस्तुत किए गए थे, हमेशा काम नहीं करते हैं।
भ्रूण में जन्मजात हृदय दोषों के 2000 से अधिक अवलोकनों के विश्लेषण से पता चला है कि कई टिप्पणियों में दोष के एक निश्चित नोसोलॉजिकल रूप की विशेषता केवल शारीरिक परिवर्तन होते हैं। अन्य जन्मजात हृदय दोषों में, इकोकार्डियोग्राम में परिवर्तन हृदय पर हेमोडायनामिक भार की प्रकृति से जुड़े होते हैं और जन्म के बाद देखे गए समान होते हैं। अंत में, भ्रूण में जन्मजात हृदय दोषों की कई टिप्पणियों में द्वितीयक परिवर्तनइकोकार्डियोग्राम पर, हेमोडायनामिक विकारों के कारण, बच्चों और वयस्कों में अल्ट्रासाउंड के हेमोडायनामिक अभिव्यक्तियों से भिन्न होता है। इसने सभी भ्रूण जन्मजात हृदय दोषों को तीन समूहों में विभाजित करना संभव बना दिया, जो कि प्रसवपूर्व इंट्राकार्डिक हेमोडायनामिक्स की ख़ासियत के कारण इकोकार्डियोग्राम में परिवर्तन पर निर्भर करता है।
पहले समूह में हृदय दोष शामिल थे, जिसमें विकृति विज्ञान की विशिष्ट शारीरिक अभिव्यक्तियाँ होती हैं, जिनमें अल्ट्रासाउंड पर जन्मजात हृदय रोग के हेमोडायनामिक अभिव्यक्तियाँ नहीं होती हैं। इनमें शामिल हैं: आलिंद सेप्टल दोष, वेंट्रिकुलर सेप्टल दोष, सामान्य वेंट्रिकल, स्थानान्तरण का सरल रूप मुख्य बर्तनऔर एक वेंट्रिकुलर सेप्टल दोष की उपस्थिति में, एक सामान्य धमनी ट्रंक, हृदय के निलय से जहाजों का दोहरा निर्वहन।
इसका विश्लेषण आलिंद सेप्टल दोष के उदाहरण का उपयोग करके किया जाना चाहिए। आलिंद सेप्टल दोष में इंट्राकार्डियक हेमोडायनामिक्स के विकारों का आधार दाहिने हृदय का आयतन अधिभार है। बच्चों और वयस्कों में अल्ट्रासाउंड पर, यह होता है:
- दाएं वेंट्रिकल का फैलाव (चित्र 2, 3 देखें);
- दाहिने आलिंद का इज़ाफ़ा;
- इंटरवेंट्रिकुलर सेप्टम के आंदोलन की विरोधाभासी प्रकृति (चित्र 2, 3 देखें)।
प्रसवपूर्व, हृदय के निलय और अटरिया में समान दबाव के साथ, मात्रा अधिभार नहीं होता है। इस संबंध में, बच्चों और वयस्कों में उपयोग किए जाने वाले इकोकार्डियोग्राफिक हेमोडायनामिक संकेतों में से कोई भी भ्रूण में नहीं पाया जाता है। दोष की इकोकार्डियोग्राफिक अभिव्यक्तियाँ केवल एक प्रत्यक्ष संकेत हैं - दोष के क्षेत्र में अल्ट्रासोनिक बीम में एक विराम। हृदय का आकार, हृदय के निलय के आकार का अनुपात आदर्श से भिन्न नहीं होता है (चित्र 5)।
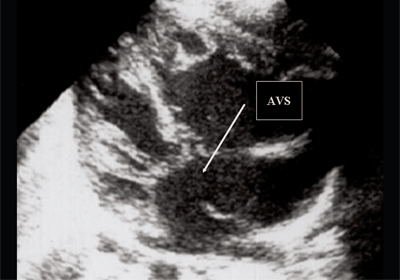
चावल। 5.भ्रूण के हृदय का चार-कक्ष खंड। तीर प्राथमिक आलिंद सेप्टल दोष (AVS) को इंगित करता है।
यह वेंट्रिकुलर सेप्टल दोष (छवि 6) पर समान रूप से लागू होता है, महान जहाजों के स्थानांतरण का एक सरल रूप (चित्र 7, 8), वेंट्रिकुलर सेप्टल दोष (तौसिग-बिंग सिंड्रोम) (छवि। 9), सामान्य निलय (चित्र 10), सामान्य ट्रंकस आर्टेरियोसस(चित्र। 10), हृदय के एक निलय से वाहिकाओं का दोहरा निर्वहन (चित्र। 11)।
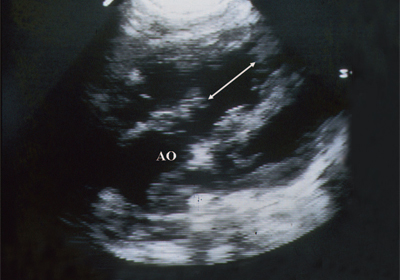
चावल। 6.निलयी वंशीय दोष। दिल की लंबी धुरी। तीर एक वेंट्रिकुलर सेप्टल दोष का संकेत देते हैं।
एओ - महाधमनी।
चावल। 7.महान जहाजों का स्थानांतरण।
एआर - फुफ्फुसीय धमनी, एओ - महाधमनी, आरवी - दायां वेंट्रिकल।

चावल। आठ।बड़े जहाजों का स्थानान्तरण, तीर फुफ्फुसीय धमनी की शाखाओं को दिखाते हैं।
एआर - फुफ्फुसीय धमनी, एलवी - बाएं वेंट्रिकल।
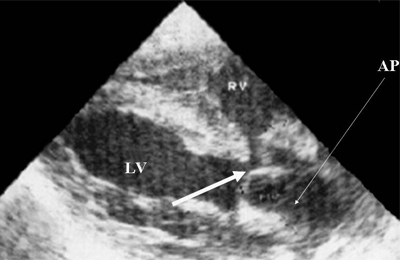
चावल। 9.तौसिग-बिंग सिंड्रोम। फुफ्फुसीय धमनी (एक तीर के साथ चिह्नित) वेंट्रिकुलर सेप्टल दोष के ऊपर स्थित है।
एआर - फुफ्फुसीय धमनी, एलवी और आरवी - बाएं और दाएं वेंट्रिकल।
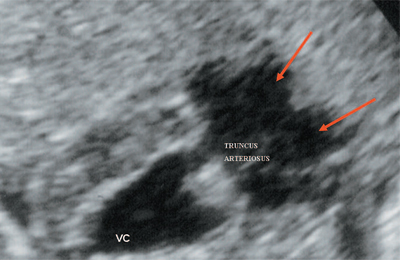
चावल। दस।ट्रंकस आर्टेरियोसस मूल के साथ सामान्य वेंट्रिकल। तीर ट्रंकस आर्टेरियोसस के विभाजन को महाधमनी और फुफ्फुसीय धमनी ट्रंक में दिखाते हैं।
वीसी - सामान्य वेंट्रिकल, ट्रंकस आर्टेरियोसस - सामान्य धमनी ट्रंक।

चावल। ग्यारह।बाएं वेंट्रिकल से मुख्य वाहिकाओं का दोहरा निर्वहन। दिल की लंबी धुरी। मुख्य पोत उलटे होते हैं और बाएं वेंट्रिकल से निकलते हैं। महाधमनी इंटरवेंट्रिकुलर सेप्टम (तीर) के दोष पर "शीर्ष" स्थित है।
एलवी और आरवी - बाएं और दाएं वेंट्रिकल, एआर - फुफ्फुसीय धमनी, एओ - महाधमनी, वीएसडी - वेंट्रिकुलर सेप्टल दोष।
इस प्रकार, ऊपर सूचीबद्ध जन्मजात हृदय दोषों का निदान, विकृति विज्ञान के एक विशेष नोसोलॉजिकल रूप की विशेषता वाले शारीरिक परिवर्तनों के ज्ञान पर आधारित है।
जन्मजात हृदय दोष का दूसरा समूह। अल्ट्रासाउंड परीक्षा शारीरिक और हेमोडायनामिक परिवर्तनों को दर्ज करती है जो दोष के एक निश्चित नोसोलॉजिकल रूप की विशेषता है। इस समूह में शामिल हैं: महाधमनी स्टेनोसिस, फुफ्फुसीय धमनी स्टेनोसिस, जन्मजात मित्राल प्रकार का रोग, फुफ्फुसीय धमनी के संकुचन के साथ महान वाहिकाओं का स्थानांतरण, निलय में से एक के बहिर्वाह पथ के ट्यूमर में रुकावट, एबस्टीन विसंगति, हृदय के दाएं और बाएं निलय के हाइपोप्लास्टिक सिंड्रोम, फाइब्रोएलास्टोसिस, फोरामेन ओवले का समय से पहले बंद होना।
एक उदाहरण के रूप में, कोई फुफ्फुसीय धमनी के वाल्वुलर स्टेनोसिस में इकोकार्डियोग्राफिक मापदंडों में परिवर्तन का विश्लेषण कर सकता है। पृथक फुफ्फुसीय धमनी स्टेनोसिस में हेमोडायनामिक्स का उल्लंघन फुफ्फुसीय धमनी में रक्त की निकासी में बाधा के कारण होता है। स्टेनोसिस की गंभीरता अंतर से निर्धारित होती है सिस्टोलिक दबावदाएं वेंट्रिकल और फुफ्फुसीय धमनी में, यानी। दाब प्रवणता।
फुफ्फुसीय वाल्व के क्यूप्स के द्वि-आयामी मोटा होने के साथ, उनका भ्रमण कम हो जाता है, और सिस्टोल में वे एक गुंबद बनाते हैं। ये एक दोष की शारीरिक अभिव्यक्तियाँ हैं। हेमोडायनामिक अभिव्यक्तियों को उनके साथ जोड़ा जाता है: दाएं वेंट्रिकल और इंटरवेंट्रिकुलर सेप्टम की पूर्वकाल की दीवार के स्पष्ट मायोकार्डियल हाइपरट्रॉफी, मानकों से काफी अधिक। दाएं वेंट्रिकुलर मायोकार्डियल हाइपरट्रॉफी की गंभीरता फुफ्फुसीय धमनी स्टेनोसिस की डिग्री पर निर्भर करती है और तदनुसार, दबाव ढाल के परिमाण पर निर्भर करती है। ये डेटा अल्ट्रासाउंड स्कैनिंग के परिणामों और बच्चों में हृदय गुहाओं के कैथीटेराइजेशन के डेटा की तुलना करके प्राप्त किया गया था। यह विशेष रूप से ध्यान दिया जाना चाहिए कि गंभीर मायोकार्डियल हाइपरट्रॉफी के साथ, दाएं वेंट्रिकल की गुहा थोड़ी बढ़ जाती है। दाहिने आलिंद के आकार में भी वृद्धि होती है।
भ्रूण में भी इसी तरह के परिवर्तन प्राप्त हुए थे, जो फुफ्फुसीय धमनी स्टेनोसिस की डिग्री पर भी निर्भर करता था। दाएं वेंट्रिकल की गुहा, जैसा कि अंजीर में देखा गया है। 12 बढ़ाया नहीं गया है। इसी समय, दाएं वेंट्रिकल की दीवारों की महत्वपूर्ण अतिवृद्धि होती है। जैसे की प्रसवोत्तर अवधिदाहिने आलिंद की गुहा में उल्लेखनीय वृद्धि (चित्र 13)। जन्म के बाद, इस अवलोकन में हृदय गुहाओं के कैथीटेराइजेशन ने 200 मिमी एचजी के बराबर दाएं वेंट्रिकल के आउटलेट पर दबाव ढाल का खुलासा किया।
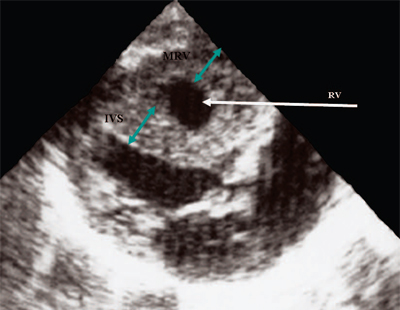
चावल। 12.फुफ्फुसीय धमनी का स्टेनोसिस। दाएं वेंट्रिकल के मायोकार्डियम की अतिवृद्धि।
आरवी - दायां वेंट्रिकल, आईवीएस - इंटरवेंट्रिकुलर सेप्टम, एमआरवी - राइट वेंट्रिकुलर मायोकार्डियम।
चावल। 13.फुफ्फुसीय धमनी का व्यक्त स्टेनोसिस। हृदय का चार-कक्ष खंड। दाहिने आलिंद की गुहा में उल्लेखनीय वृद्धि।
भ्रूण में इंट्राकार्डिक हेमोडायनामिक्स के विकारों के साथ ऐसा संबंध, निश्चित रूप से, केवल दाएं वेंट्रिकल से फुफ्फुसीय धमनी में रक्त के बहिर्वाह के स्पष्ट उल्लंघन के साथ ही पता लगाया जा सकता है, क्योंकि प्रसवपूर्व अवधि में फुफ्फुसीय रक्त प्रवाह 12 से लेकर होता है। 20%। शेष रक्त डक्टस आर्टेरियोसस के माध्यम से अवरोही महाधमनी में प्रवाहित होता है। इसलिए, हेमोडायनामिक अल्ट्रासाउंड अभिव्यक्तियों के संदर्भ में फुफ्फुसीय धमनी का मामूली स्टेनोसिस इतना जानकारीपूर्ण नहीं है।
एबस्टीन की विसंगति के साथ, प्रसवपूर्व निदान, जैसा कि प्रसवोत्तर अवधि में होता है, माइट्रल वाल्व के संबंध में ट्राइकसपिड वाल्व के स्थान को निर्धारित करने और दाएं वेंट्रिकल में इसके विस्थापन पर आधारित होता है। शोध करते समय ध्यान दें बड़े आकारहृदय, मुख्य रूप से दाहिने आलिंद के कारण (चित्र 14)। डॉपलर कार्डियोग्राफी से ट्राइकसपिड अपर्याप्तता का पता चला।

चावल। चौदह।एबस्टीन विसंगति। हृदय का चार-कक्ष खंड। दाएं वेंट्रिकल के शीर्ष की ओर ट्राइकसपिड वाल्व का विस्थापन होता है।
एलवी और आरवी - बाएं और दाएं वेंट्रिकल, आरए - दाएं एट्रियम, टीवी - ट्राइकसपिड वाल्व, एमवी - माइट्रल वाल्व।
माइनर एओर्टिक स्टेनोसिस से भ्रूण में हेमोडायनामिक गड़बड़ी नहीं होती है। बाएं वेंट्रिकल से रक्त की निकासी में एक महत्वपूर्ण बाधा के साथ, इसमें दबाव बढ़ जाता है और बाएं वेंट्रिकल का काम बढ़ जाता है। गंभीर स्टेनोसिस के साथ, रक्त की अस्वीकृति का प्रतिरोध काफी बढ़ जाता है, बाएं आलिंद में दबाव भी बढ़ जाता है, और अंडाकार खिड़की के माध्यम से रक्त का बाएं-दाएं शंटिंग दिखाई देता है, जो कि भ्रूण के लिए सामान्य-दाएं-बाएं शंटिंग के विपरीत होता है। यह दिल की विफलता के लक्षणों का कारण बनता है और इसका कारण बन सकता है अंतर्गर्भाशयी देरीविकास ।
अल्ट्रासाउंड परीक्षा बाएं वेंट्रिकुलर मायोकार्डियम (छवि 15) के स्पष्ट अतिवृद्धि को दर्शाती है। बाएं आलिंद का आकार बढ़ जाता है। मित्राल regurgitation दर्ज किया जा सकता है।
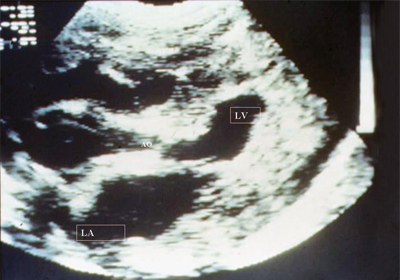
चावल। पंद्रह।महाधमनी का संकुचन। दिल की लंबी धुरी। महाधमनी के उद्घाटन के चिह्नित संकुचन, बाएं वेंट्रिकुलर मायोकार्डियम की चिह्नित अतिवृद्धि, इसकी गुहा में कमी और बाएं आलिंद के फैलाव को नोट किया जाता है।
एलवी - बाएं वेंट्रिकल, एलए - बाएं आलिंद, एओ - महाधमनी।
बाएं विभागों के हाइपोप्लासिया के सिंड्रोम के साथ, संचार संबंधी गड़बड़ी होती है प्रारंभिक चरणभ्रूण विकास। सामान्य भ्रूण परिसंचरण के विपरीत, जब वेना कावा से रक्त आंशिक रूप से अंडाकार खिड़की से बाएं हृदय में और प्रणालीगत परिसंचरण में गुजरता है, तो सभी रक्त दाएं वेंट्रिकल में प्रवेश करते हैं और फेफड़े की मुख्य नस. फोरामेन ओवले के माध्यम से बाएं आलिंद से दाईं ओर रक्त का स्त्राव भी होता है। इसलिए, दाएं वेंट्रिकल के वॉल्यूम अधिभार और फैलाव को पहले से ही नोट किया जाता है (चित्र 16)। इंट्राकार्डियक हेमोडायनामिक्स की विशेषताएं इस तथ्य की भी व्याख्या करती हैं कि रंग प्रवाह मानचित्रण से पता चलता है कि फोरामेन ओवले के माध्यम से प्रतिगामी या द्विदिश रक्त प्रवाह और डिस्टल महाधमनी में प्रतिगामी रक्त प्रवाह होता है।
चावल। 16.बाएं वेंट्रिकल का हाइपोप्लासिया। दाएं वेंट्रिकल के आकार में प्रतिपूरक वृद्धि के कारण हृदय की गुहाओं के आकार का अनुपात बदल जाता है।
LV और RV - बाएँ और दाएँ निलय।
फोरमैन ओवले का समय से पहले बंद होना। फोरामेन ओवले के प्रसवपूर्व बंद होने के साथ, दाएं निलय की हृदय विफलता विकसित होती है और बच्चा आमतौर पर मृत पैदा होता है। बाएं खंड हाइपोप्लास्टिक हो जाते हैं, बाएं वेंट्रिकल का मायोकार्डियम काफी हाइपरट्रॉफाइड होता है (चित्र 17)।

चावल। 17.फोरमैन ओवले का समय से पहले बंद होना। बाएं वेंट्रिकल के मध्यम हाइपोप्लासिया हैं, बाएं आलिंद में उल्लेखनीय वृद्धि, तीर माइट्रल उद्घाटन को दर्शाता है।
एलवी - बाएं वेंट्रिकल, एलए - बाएं आलिंद, एमवी - माइट्रल वाल्व।
अंत में, जन्मजात हृदय दोषों का तीसरा समूह, जो प्रसवपूर्व अवधि के इकोकार्डियोग्राम में हेमोडायनामिक परिवर्तनों के अनुसार, डेटा में परिवर्तन से भिन्न होता है अल्ट्रासाउंडप्रसवोत्तर अवधि में। यह समूह असंख्य नहीं है और इस पर विस्तार से चर्चा की जाएगी। इसमें निम्नलिखित जन्मजात हृदय दोष शामिल थे: एट्रियोवेंट्रिकुलर सेप्टल दोष, फैलोट का टेट्रालॉजी, स्टीडेल सिंड्रोम, महाधमनी का समन्वय।
एट्रियोवेंट्रिकुलर सेप्टल दोष। पर पूर्ण प्रपत्रएक एट्रियोवेंट्रिकुलर सेप्टल दोष, सभी चार कक्ष एक दूसरे के साथ संवाद करते हैं। हेमोडायनामिक गड़बड़ी अलिंद और निलय के स्तर पर संदेशों की उपस्थिति और एट्रियोवेंट्रिकुलर वाल्व के दोषपूर्ण कार्य द्वारा निर्धारित की जाती है। हृदय के सभी कक्षों पर भार काफी बढ़ जाता है।
अल्ट्रासाउंड निदानएट्रियोवेंट्रिकुलर सेप्टल दोष दोष के संरचनात्मक घटकों (एक प्राथमिक अलिंद सेप्टल दोष की पहचान; एक उच्च वेंट्रिकुलर सेप्टल दोष की उपस्थिति; एक पूर्ण रूप के साथ, माइट्रल और ट्राइकसपिड वाल्व के बीच एक अंतर की उपस्थिति) पर आधारित है। एक विसंगति के संकेत हैं हृदय कपाट, जो इंटरवेंट्रिकुलर सेप्टम के साथ पूर्वकाल पत्रक के अभिसरण द्वारा प्रकट होते हैं। यह चिह्नएंजियोग्राफी के साथ सादृश्य द्वारा हंस गर्दन लक्षण कहा जाता है।
पैथोलॉजी के संरचनात्मक घटकों के अलावा, हेमोडायनामिक परिवर्तनों से जुड़े परिवर्तन भी हैं:
- दाहिने आलिंद का इज़ाफ़ा;
- रक्त के धमनीविस्फार शंटिंग की उपस्थिति के साथ-साथ अक्सर देखे जाने वाले एट्रियोवेंट्रिकुलर सेप्टल दोष के साथ जुड़े बाएं वेंट्रिकल के आकार में कमी मध्यम हाइपोप्लासियादिल का बायां निचला भाग।
प्रसवपूर्व क्या होता है? दाहिने आलिंद से बेहतर और अवर वेना कावा से रक्त फोरमैन ओवले के माध्यम से बाएं आलिंद में प्रवेश करता है। इसलिए, सही अलिंद में वृद्धि, जो जन्म के बाद प्रकट होती है, भ्रूण में नहीं देखी जाती है। बाएं आलिंद की गुहा में वृद्धि हुई है। भ्रूण में एट्रियोवेंट्रिकुलर नहर में हेमोडायनामिक अल्ट्रासाउंड संकेतों में यह पहला अंतर है (चित्र। 18)।
चावल। अठारह।एट्रियोवेंट्रिकुलर सेप्टल दोष (तीर)।
एलवी - बाएं वेंट्रिकल।
हेमोडायनामिक अभिव्यक्तियों में दूसरा अंतर बढ़ जाता है या सामान्य आकारजन्म के बाद देखे गए कम आकार के विपरीत बाएं वेंट्रिकल।
टेट्रालजी ऑफ़ फलो। फैलोट के टेट्रालॉजी में हेमोडायनामिक परिवर्तन दाएं वेंट्रिकल से फुफ्फुसीय परिसंचरण में रक्त की निकासी में रुकावट की डिग्री और एक वेंट्रिकुलर सेप्टल दोष की उपस्थिति के कारण होते हैं। रक्त शंट की मात्रा दाएं वेंट्रिकल से फुफ्फुसीय धमनी में रक्त की निकासी में रुकावट की डिग्री और प्रतिरोध द्वारा निर्धारित की जाती है महान चक्रपरिसंचरण।
पैथोलॉजी के शारीरिक लक्षणों में महाधमनी डेक्सट्रोपोजिशन और वेंट्रिकुलर सेप्टल दोष शामिल हैं। विशेष फ़ीचरइस विकृति के साथ, महाधमनी के व्यास में वृद्धि और फुफ्फुसीय धमनी के infundibular संकुचन पर विचार किया जाता है। इसकी गुहा के मामूली विस्तार के साथ दाएं वेंट्रिकुलर मायोकार्डियम की अतिवृद्धि को विकृति विज्ञान का एक हेमोडायनामिक अभिव्यक्ति माना जाना चाहिए।
भ्रूण भी स्पष्ट रूप से विशिष्ट शारीरिक परिवर्तनों की कल्पना करता है: एक विस्तृत महाधमनी, "सवारी महाधमनी" के रूप में स्थित, एक वेंट्रिकुलर सेप्टल दोष। बच्चों और वयस्कों के विपरीत, फुफ्फुसीय धमनी के इनफंडिबुलर स्टेनोसिस का पता नहीं लगाया जाता है। प्रारंभिक नवजात अवधि में सबवेल्वुलर कसना की अनुपस्थिति भी रोगविज्ञानी द्वारा नोट की जाती है। यह इस राय से मेल खाता है कि पैथोलॉजी का यह घटक खुद को और अधिक में प्रकट करता है वयस्कताऔर रोगी की उम्र के साथ बढ़ता है।
एंटेनाली, दायां वेंट्रिकल, फुफ्फुसीय धमनी स्टेनोसिस और वेंट्रिकुलर सेप्टल दोष की उपस्थिति के कारण, सामान्य रूप से देखे जाने की तुलना में हृदय के काम में कम शामिल होता है, जब मुख्य भार हृदय के दाहिने हिस्से पर पड़ता है। इसलिए, गर्भावधि उम्र के मानदंड की तुलना में दाएं वेंट्रिकल का आकार कम हो जाता है। उसी समय, रक्त परिसंचरण किसके द्वारा किया जाता है बढ़ा हुआ भारबाएं वेंट्रिकल को। उत्तरार्द्ध, गहन कार्य के परिणामस्वरूप, हाइपरट्रॉफी, गर्भधारण के 22 वें सप्ताह से शुरू होता है। इस प्रकार, प्रसवपूर्व, बाएं वेंट्रिकल के मायोकार्डियम की अतिवृद्धि फैलोट के टेट्राड (चित्र 19) के लिए विशिष्ट है।
चावल। 19.टेट्रालजी ऑफ़ फलो। दोहरा तीर एक वेंट्रिकुलर सेप्टल दोष दिखाता है। तीर बाएं वेंट्रिकुलर मायोकार्डियल हाइपरट्रॉफी का संकेत देते हैं।
एलवी - बाएं वेंट्रिकल, एओ - महाधमनी।
महाधमनी का समन्वय। महाधमनी के संकुचन का मुख्य नैदानिक संकेत मेहराब और अवरोही महाधमनी का दृश्य है जिसमें इसकी शारीरिक संकीर्णता है। प्रसवपूर्व, पैथोलॉजी का यह शारीरिक संकेत केवल 30% मामलों में देखा जाता है, क्योंकि अक्सर जन्म के बाद और डक्टस आर्टेरियोसस के बंद होने के बाद समन्वय होता है।
बच्चों और वयस्कों में विकृति के हेमोडायनामिक संकेतों में शामिल हैं:
- बाएं वेंट्रिकुलर मायोकार्डियल हाइपरट्रॉफी;
- बाएं आलिंद का इज़ाफ़ा।
प्रसवपूर्व, महाधमनी के समन्वय की उपस्थिति में, दायां वेंट्रिकल, जो भ्रूण के अंगों को रक्त की आपूर्ति में सक्रिय रूप से शामिल होता है, डक्टस आर्टेरियोसस के माध्यम से अवरोही महाधमनी में प्रवाह के प्रतिरोध के खिलाफ काम करता है। नतीजतन, दाएं वेंट्रिकल की गुहा और इसकी अतिवृद्धि में वृद्धि होती है। (चित्र 20)। फुफ्फुसीय धमनी का ट्रंक भी फैला हुआ है। पैथोलॉजी के ये अल्ट्रासाउंड संकेत 70% मामलों में मौजूद हैं।

चावल। बीस।महाधमनी का समन्वय (ए, बी)। महाधमनी का गंभीर संकुचन विशिष्ट स्थानत्रि-आयामी छवि (बी) में। दिल की लंबी धुरी के साथ अध्ययन में दाएं वेंट्रिकल के मायोकार्डियम की अतिवृद्धि को चिह्नित किया गया।
एमआरवी - दाएं वेंट्रिकुलर मायोकार्डियम, आईवीएस - इंटरवेंट्रिकुलर सेप्टम।
पैथोलॉजी का आकलन दाएं वेंट्रिकल के आकार के बाएं वेंट्रिकल के आकार के अनुपात और फुफ्फुसीय धमनी के व्यास के अनुपात को महाधमनी के व्यास के अनुपात द्वारा प्रस्तावित किया गया था। आम तौर पर, ये संकेतक क्रमशः 1.1 और 1.2 के बराबर होते हैं।
महाधमनी की संकीर्णता (सामान्य के 25% तक संकुचित) के साथ, भ्रूण में दिल की विफलता के शुरुआती लक्षण देखे जाते हैं, जो पेरिकार्डियल इफ्यूजन की उपस्थिति से प्रकट होते हैं, बाएं वेंट्रिकल के आकार में उल्लेखनीय कमी और हृदय में कमी आउटपुट
मेहराब और महाधमनी को नुकसान के साथ बाएं वेंट्रिकल का हाइपोप्लासिया। प्रसवपूर्व विकृति का निदान, कई लेखकों के अनुसार, मुश्किल नहीं है, नवजात शिशुओं और वयस्कों में निदान के लिए महत्वपूर्ण सभी संकेतों का उपयोग प्रसवपूर्व परीक्षा में किया जाना चाहिए।
क्लासिक के लिए अल्ट्रासाउंड संकेतबाएं निलय हाइपोप्लासिया सिंड्रोम में शामिल हैं:
- आरोही महाधमनी चाप का तेज संकुचन;
- बाएं वेंट्रिकल के अंत-डायस्टोलिक आकार में कमी;
- महाधमनी के व्यास का संकुचन;
- दाएं वेंट्रिकल के अंत-डायस्टोलिक आकार में वृद्धि;
- बाएं वेंट्रिकल के अंत-डायस्टोलिक आकार का दाएं के अंत-डायस्टोलिक आकार का अनुपात, 0.6 के बराबर या उससे कम;
- माइट्रल वाल्व में सकल परिवर्तन की उपस्थिति।
भ्रूण में जलोदर, हाइड्रोपेरिकार्डियम की उपस्थिति में या सहवर्ती एक्स्ट्राकार्डियक पैथोलॉजी के साथ नैदानिक कार्य को सुगम बनाया जा सकता है।
बाएं वेंट्रिकुलर हाइपोप्लासिया के सिंड्रोम में सभी शारीरिक परिवर्तनों की पहचान महत्वपूर्ण कठिनाइयों को प्रस्तुत नहीं करती है। हालांकि, उपलब्ध टिप्पणियों से पता चला है कि कुछ मामलों में बाएं वेंट्रिकल की गुहा थोड़ी कम हो जाती है, जबकि बाएं वेंट्रिकल के मायोकार्डियम की एक स्पष्ट अतिवृद्धि होती है। जन्म के बाद के आंकड़ों के साथ-साथ शव परीक्षण के आंकड़ों की तुलना से पता चला है कि इस तरह विशेषता परिवर्तनबाएं वेंट्रिकुलर हाइपोप्लासिया के सिंड्रोम में सबसे गंभीर में मनाया जाता है शारीरिक आकारपैथोलॉजी - स्टीडेल सिंड्रोम (एट्रेसिया) महाधमनी वॉल्वहाइपोप्लासिया के साथ संयुक्त आरोही विभागमहाधमनी)। डायस्टोल में बाएं वेंट्रिकल के आकार और दाएं वेंट्रिकल के आकार के अनुपात का सूचकांक 0.6 के भीतर है। महाधमनी चाप को नुकसान पहुंचाए बिना बाएं वेंट्रिकल के हाइपोप्लासिया के साथ, यह 0.15-0.2 से अधिक नहीं होता है। स्टीडेल सिंड्रोम में, यदि बाएं वेंट्रिकल का एक छोटा आकार होता है, तो महाधमनी चाप को नुकसान पहुंचाए बिना बाएं वेंट्रिकुलर हाइपोप्लासिया के सिंड्रोम में 0.7 सेमी (छवि 21) तक बाएं वेंट्रिकुलर मायोकार्डियम की एक स्पष्ट अतिवृद्धि होती है, मायोकार्डियम की मोटाई 2-3 मिमी से अधिक नहीं होती है।
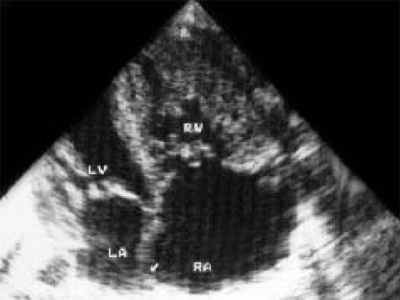
चावल। 21.स्टीडल सिंड्रोम। हृदय का चार-कक्ष खंड। बाएं वेंट्रिकल की गुहा कम हो जाती है। बाएं वेंट्रिकल और इंटरवेंट्रिकुलर सेप्टम के मायोकार्डियम का एक स्पष्ट अतिवृद्धि है। दाएं वेंट्रिकल और दाएं अलिंद की गुहाएं आकार में काफी बढ़ जाती हैं।
LV और RV - बाएँ और दाएँ वेंट्रिकल, LA और RA - बाएँ और दाएँ अलिंद।
इस प्रकार, भ्रूण में हृदय दोष के दीर्घकालिक अवलोकन के दौरान, विशेषताएँपैथोलॉजी के विभिन्न नोसोलॉजिकल रूपों की हेमोडायनामिक अभिव्यक्तियाँ। यह सब, हृदय दोषों के संरचनात्मक घटकों की स्पष्ट अभिव्यक्ति के साथ, उनके प्रसवपूर्व निदान में मदद कर सकता है।
साहित्य
- मैक महोन बी., मैक केओन टी., रिकॉर्ड आर.जी. जन्मजात हृदय रोग वाले बच्चों की घटना और जीवन प्रत्याशा // ब्र। हार्ट जे। 1953. वी। 15. पी। 121-129
- कैबरेरा ई।, मोनरो जे। सिस्टिलिक और डायस्टोलिक लैगिंग ऑफ हार्ट // एम। हार्ट जे.1952। वी। 43. एन 5. पी। 661।
- जाटिक्यान ई.पी. गर्भावस्था के दौरान जन्मजात हृदय दोष वाले रोगियों में इंट्राकार्डिक हेमोडायनामिक्स की विशेषताएं। जिला। ... डॉक्टर। शहद। विज्ञान। एम।, 1988।
- बुराकोवस्की वी.आई., बोकेरिया एल.ए. कार्डियोवास्कुलर सर्जरी. एम.: मेडिसिन, 1989।
- जाटिक्यान ई.पी. इकोकार्डियोग्राम के हेमोडायनामिक पैटर्न जन्मजात हृदय रोग में परिवर्तन करते हैं। 1990. एन 8. एस। 47-50।
- जाटिक्यान ई.पी. गर्भवती महिलाओं में जन्मजात और अधिग्रहित हृदय दोष। कार्यात्मक और अल्ट्रासाउंड निदान। एम.: ट्रायडा-एक्स, 2004।
- एलन एल.डी., कुक ए.सी., ह्यूगॉन सी. फेटल इकोकार्डियोग्राफी/कैम्ब्रिज यूनिवर्सिटी प्रेस, 2009।
- क्लेनमैन सी.एस., डोनरस्टीन आर.एल., डी वोर जी.आर. और अन्य। गर्भाशय में कंजेस्टिव हार्ट फेल्योर के मूल्यांकन के लिए भ्रूण इकोकार्डियोग्राफी: नॉनइम्यून भ्रूण हाइड्रोप्स के अध्ययन के लिए एक तकनीक // एन। इंग्ल। जे. मेड. 1982. वी. 306. पी. 568.
- साह डी.जे. हाइड्रोप्स भ्रूण के साथ जुड़े गर्भाशय में श ndrome // Am। हार्ट जे। 1982। वी.104, नंबर 6. पी। 1368-1372।
- नॉरबर्गर एल.के., सैंडर्स एसपी, रीन ए.जे. और अन्य। मध्य तिमाही भ्रूण में बाएं हृदय के अवरोधक घाव और बाएं निलय की वृद्धि। एक अनुदैर्ध्य अध्ययन // परिसंचरण। 1995. वी। 92. एन 6. पी। 1531-1538।
- मेदवेदेव एम.वी. प्रसव पूर्व सोनोग्राफी। क्रमानुसार रोग का निदानऔर पूर्वानुमान। मॉस्को: रीयल टाइम, 2009
- नंदा एन।, ग्रामिक आर। क्लिनिकल इकोकार्डियोग्राफी। एस लुइस, 1975।
- जाटिक्यान ई.पी. प्रसवपूर्व अवधि में एट्रियोवेंट्रिकुलर सेप्टम दोष // इंटरनेशनल सोसाइटी द फेटस ए पेशेंट IX th इंटरनेशनल कांग्रेस 1993। पी। 41. टोक्यो।
- जाटिक्यान ई.पी. एट्रियोवेंट्रिकुलर सेप्टल दोष प्रसव पूर्व अवधि// प्रसूति, स्त्री रोग और बाल रोग में अल्ट्रासोनिक निदान। 1993. नंबर 3. सी। 40-45।
- ओहबा टी।, मात्सुई के।, नाकामुरा के। एट अल। भ्रूण इकोकार्डियोग्राफी // इंट द्वारा पता लगाए गए अनुपस्थित फुफ्फुसीय वाल्व के साथ फैलोट का टेट्रालॉजी। गायनेकोल। प्रसूति 1990. वी। 32. एन 1. पी। 71-74।
- जाटिक्यान ई.पी. भ्रूण कार्डियोलॉजी। एम.: ट्रायडा-एक्स, 2009।
- एलन एल.डी., चिता एस.के., एंडरसन आर.एच. और अन्य। प्रसवपूर्व जीवन में महाधमनी का समन्वय: और इकोकार्डियोग्राफिक, शारीरिक और कार्यात्मक अध्ययन // ब्र। हार्ट जे. 1988. वी. 59. पी. 356.
- जाटिक्यान ई.पी. बाएं दिल के हाइपोप्लासिया के सिंड्रोम में शारीरिक और हेमोडायनामिक परिवर्तनों की गंभीरता का इकोकार्डियोग्राफिक मूल्यांकन: गतिशील निगरानीभ्रूण से नवजात शिशु तक // अल्ट्रासोनिक निदान। 2000. एन 3. एस। 29-36।
- हृदय, उसके वाल्वुलर तंत्र या रक्त वाहिकाओं के शारीरिक दोषों की उपस्थिति से एकजुट रोगों का एक समूह जो इस दौरान उत्पन्न हुआ है प्रसव पूर्व अवधिइंट्राकार्डियक और सिस्टमिक हेमोडायनामिक्स में परिवर्तन के लिए अग्रणी। जन्मजात हृदय रोग की अभिव्यक्तियाँ इसके प्रकार पर निर्भर करती हैं; सबसे विशिष्ट लक्षणत्वचा का पीलापन या सायनोसिस, हृदय बड़बड़ाहट, देरी शामिल हैं शारीरिक विकास, श्वसन और दिल की विफलता के लक्षण। यदि जन्मजात हृदय रोग का संदेह है, तो एक ईसीजी, एफसीजी, रेडियोग्राफी, इकोकार्डियोग्राफी, कार्डियक कैथीटेराइजेशन और एओर्टोग्राफी, कार्डियोग्राफी, कार्डियक एमआरआई, आदि किया जाता है। अक्सर, जन्मजात हृदय दोषों के साथ, वे कार्डियक सर्जरी का सहारा लेते हैं - पहचान किए गए सर्जिकल सुधार विसंगति
जन्मजात हृदय दोषों की जटिलताएं बैक्टीरियल एंडोकार्टिटिस, पॉलीसिथेमिया, घनास्त्रता हो सकती हैं परिधीय वाहिकाओंऔर सेरेब्रल थ्रोम्बेम्बोलिज्म, कंजेस्टिव न्यूमोनिया, सिंकोप, डिस्पेनिया-सायनोसिस, एंजिना पिक्टोरिस, या मायोकार्डियल इंफार्क्शन।
जन्मजात हृदय दोष का निदान
जन्मजात हृदय दोषों का पता लगाया जाता है व्यापक सर्वेक्षण. बच्चे की जांच करते समय, त्वचा का रंग नोट किया जाता है: सायनोसिस की उपस्थिति या अनुपस्थिति, इसकी प्रकृति (परिधीय, सामान्यीकृत)। दिल का गुदाभ्रंश अक्सर हृदय स्वरों में परिवर्तन (कमजोर होना, मजबूत होना या विभाजित होना), शोर की उपस्थिति आदि को प्रकट करता है। संदिग्ध जन्मजात हृदय रोग के लिए शारीरिक परीक्षण पूरक है। वाद्य निदान- इलेक्ट्रोकार्डियोग्राफी (ईसीजी), फोनोकार्डियोग्राफी (एफसीजी), चेस्ट रेडियोग्राफी, इकोकार्डियोग्राफी (इकोसीजी)।
ईसीजी से हाइपरट्रॉफी का पता चलता है विभिन्न विभागदिल, पैथोलॉजिकल विचलनईओएस, अतालता और चालन विकारों की उपस्थिति, जो अन्य तरीकों से डेटा के संयोजन में नैदानिक परीक्षणजन्मजात हृदय रोग की गंभीरता का न्याय करने की अनुमति देता है। दैनिक होल्टर ईसीजी निगरानी की मदद से, गुप्त अतालता और चालन गड़बड़ी का पता लगाया जाता है। एफसीजी के माध्यम से, दिल की आवाज़ और बड़बड़ाहट की प्रकृति, अवधि और स्थानीयकरण अधिक सावधानी से और विस्तार से मूल्यांकन किया जाता है। छाती का एक्स-रे डेटा फुफ्फुसीय परिसंचरण की स्थिति, स्थान, आकार और हृदय के आकार, अन्य अंगों (फेफड़े, फुस्फुस, रीढ़) में परिवर्तन का आकलन करके पिछले तरीकों का पूरक है। पर इकोकार्डियोग्राफीदिल के विभाजन और वाल्व के संरचनात्मक दोष, मुख्य जहाजों के स्थान की कल्पना की जाती है, मायोकार्डियम की सिकुड़न का आकलन किया जाता है।
जटिल जन्मजात हृदय दोषों के साथ-साथ सहवर्ती फुफ्फुसीय उच्च रक्तचाप के साथ, सटीक शारीरिक और हेमोडायनामिक निदान के उद्देश्य से, हृदय गुहाओं और एंजियोकार्डियोग्राफी की जांच करना आवश्यक हो जाता है।
जन्मजात हृदय दोष का उपचार
अधिकांश कठिन समस्याबाल चिकित्सा कार्डियोलॉजी में जीवन के पहले वर्ष के बच्चों में जन्मजात हृदय दोष का शल्य चिकित्सा उपचार है। बचपन में अधिकांश ऑपरेशन सियानोटिक जन्मजात हृदय दोषों के लिए किए जाते हैं। नवजात, मध्यम सायनोसिस में हृदय गति रुकने के लक्षणों की अनुपस्थिति में, ऑपरेशन को स्थगित किया जा सकता है। जन्मजात हृदय दोष वाले बच्चों की निगरानी हृदय रोग विशेषज्ञ और कार्डियक सर्जन द्वारा की जाती है।
विशिष्ट उपचारप्रत्येक मामले में जन्मजात हृदय रोग के प्रकार और गंभीरता पर निर्भर करता है। संचालन पर जन्म दोषदिल के सेप्टा (वीएसडी, एएसडी) में सेप्टल प्लास्टी या टांके, एक्स-रे एंडोवास्कुलर दोष रोड़ा शामिल हो सकते हैं। जन्मजात हृदय दोष वाले बच्चों में गंभीर हाइपोक्सिमिया की उपस्थिति में, पहला चरण उपशामक हस्तक्षेप है, जिसमें थोपना शामिल है विभिन्न प्रकारइंटरसिस्टमिक एनास्टोमोसेस। यह युक्ति रक्त ऑक्सीकरण में सुधार करती है, जटिलताओं के जोखिम को कम करती है, अनुमति देती है कट्टरपंथी सुधारअधिक में अनुकूल परिस्थितियां. एओर्टिक डिफेक्ट्स के साथ, एओर्टिक कॉरक्टेशन का रिसेक्शन या बैलून डिलेटेशन, एओर्टिक स्टेनोसिस प्लास्टी आदि किया जाता है।जब पीडीए किया जाता है, तो उसे लिगेट किया जाता है। पल्मोनरी स्टेनोसिस के उपचार में ओपन या एंडोवास्कुलर वाल्वुलोप्लास्टी आदि शामिल हैं।
शारीरिक रूप से जटिल जन्मजात हृदय दोष जिसमें कट्टरपंथी ऑपरेशनसंभव नहीं है, हेमोडायनामिक सुधार की आवश्यकता होती है, अर्थात शारीरिक दोष को समाप्त किए बिना धमनी और शिरापरक रक्त प्रवाह को अलग करना। इन मामलों में, फॉन्टन, सेनिंग, सरसों और अन्य ऑपरेशन किए जा सकते हैं।गंभीर दोष जो उत्तरदायी नहीं हैं शल्य चिकित्साहृदय प्रत्यारोपण की आवश्यकता है।
जन्मजात हृदय दोषों के लिए रूढ़िवादी उपचार में शामिल हो सकते हैं रोगसूचक चिकित्सासांस की तकलीफ-सियानोटिक हमलों, तीव्र बाएं वेंट्रिकुलर विफलता (हृदय अस्थमा, फुफ्फुसीय एडिमा), पुरानी हृदय विफलता, मायोकार्डियल इस्किमिया, अतालता।
जन्मजात हृदय दोषों की भविष्यवाणी और रोकथाम
नवजात मृत्यु दर की संरचना में, जन्मजात हृदय दोष पहले स्थान पर हैं। जीवन के पहले वर्ष के दौरान योग्य हृदय शल्य चिकित्सा के प्रावधान के बिना, 50-75% बच्चों की मृत्यु हो जाती है। मुआवजे की अवधि (2-3 वर्ष) में, मृत्यु दर घटकर 5% हो जाती है। जन्मजात हृदय रोग का शीघ्र पता लगाने और सुधार करने से रोग के निदान में काफी सुधार हो सकता है।
जन्मजात हृदय दोषों की रोकथाम के लिए गर्भावस्था की सावधानीपूर्वक योजना बनाने, भ्रूण पर प्रतिकूल कारकों के प्रभाव का बहिष्कार, चिकित्सा आनुवंशिक परामर्श और हृदय रोग वाले बच्चों के जन्म के जोखिम में महिलाओं के बीच व्याख्यात्मक कार्य, दोष के जन्मपूर्व निदान के मुद्दे को संबोधित करने की आवश्यकता है। (अल्ट्रासाउंड, कोरियोनिक बायोप्सी, एमनियोसेंटेसिस) और गर्भपात के संकेत। जन्मजात हृदय रोग वाली महिलाओं में गर्भावस्था के प्रबंधन की आवश्यकता है बढ़ा हुआ ध्यानएक प्रसूति-स्त्री रोग विशेषज्ञ और एक हृदय रोग विशेषज्ञ द्वारा।
इकोकार्डियोग्राफी (हृदय का अल्ट्रासाउंड) एक अंग की जांच करने की एक विधि है, जो मौजूदा गिरावट और विचलन दिखाती है। अल्ट्रासाउंड एक बिल्कुल हानिरहित और सरल प्रक्रिया है जो फुफ्फुसीय उच्च रक्तचाप, बच्चों में जन्मजात विकृतियों, माइट्रल वाल्व दोष, प्रोलैप्स और अन्य विकारों जैसे रोगों का पता लगाती है।
संरचना के अनुसार, हृदय को चार वर्गों (कक्षों) में विभाजित किया जा सकता है: बाएँ और दाएँ अलिंद और बाएँ और दाएँ निलय। इंटरट्रियल सेप्टम दोनों एट्रिया को अलग करता है, इंटरवेंट्रिकुलर सेप्टम निलय को अलग करता है। इन विभाजनों का उद्देश्य रक्त प्रकार को मिश्रण से रोकना है। ट्राइकसपिड वाल्व दाएं आलिंद और दाएं वेंट्रिकल को जोड़ता है। वे नसों से रक्त को फेफड़ों तक ले जाते हैं। बायां अलिंद और बायां निलय एक माइट्रल वाल्व से जुड़े होते हैं। उनकी मदद से धमनी का खूनपूरे शरीर में फैल जाता है, और वे रक्त को हृदय में वापस नहीं आने देते।
मानव हृदय चार कक्षों में विभाजित है: बाएँ और दाएँ अलिंद और बाएँ और दाएँ निलय, एक दूसरे से अलग। यह पृथक्करण आवश्यक है ताकि शिरापरक और धमनी रक्त एक दूसरे के साथ न मिलें।
परीक्षा किस लिए है?
इकोकार्डियोग्राफी (हृदय का अल्ट्रासाउंड) एक सरल निदान प्रक्रिया मानी जाती है जो कुछ बीमारियों को उनके प्रकट होने से पहले पता लगाने में मदद करती है। आमतौर पर, इकोकार्डियोग्राफी सांस की तकलीफ, चक्कर आना, सुस्ती, बेहोशी, क्षिप्रहृदयता के हमलों की घटना, हृदय की गतिविधि में हस्तक्षेप करने वाले विकारों और अंग में दर्द से पीड़ित लोगों के लिए निर्धारित है।
यदि एक दिल बड़बड़ाहट का पता चला है, तो हृदय प्रणाली (उदाहरण के लिए, गठिया) और फेफड़ों के रोगों के लिए हानिकारक रोगों का संदेह है जीर्ण रूप, वर्तमान हाइपरटोनिक रोग, और इलेक्ट्रोकार्डियोग्राफी हृदय गतिविधि में गड़बड़ी को इंगित करता है, तो एक परीक्षा के लिए एक नियुक्ति अनिवार्य है। यह बच्चों को जन्म के समय हृदय रोग की पुष्टि करने के लिए भी निर्धारित है।

के सबसे नवीनतम उपकरणअल्ट्रासाउंड न केवल हृदय प्रणाली की एक अल्ट्रासाउंड परीक्षा आयोजित करता है, बल्कि डॉपलरोग्राफी करने में भी सक्षम है, जिसमें हृदय कक्षों में रक्त की गति का पता लगाना शामिल है। अंग के कामकाज का निरीक्षण करने और वाल्वों के विकास में कमियों की पहचान करने में मदद करता है।
दिल की इकोकार्डियोग्राफी के मानदंड
इकोकार्डियोग्राफी से हृदय की मांसपेशियों की गतिविधि में कई असामान्यताओं का पता चलता है। केवल एक विशेषज्ञ ही विश्लेषण कर सकता है और निष्कर्ष निकाल सकता है। इकोकार्डियोग्राफी के लिए निम्नलिखित पैरामीटर सामान्य हैं:
- महाधमनी व्यास - 3.7 सेमी तक;
- महाधमनी वाल्व के पत्रक खोलना - 1.5 सेमी या अधिक;
- बाएं आलिंद का आकार - 4 सेमी तक;
- बाएं वेंट्रिकल का अंतिम डायस्टोलिक आकार - 5.5 सेमी तक;
- बाएं वेंट्रिकल का अंतिम सिस्टोलिक आकार - 4.1 सेमी तक;
- इंटरवेंट्रिकुलर सेप्टम की मोटाई - 1.1 सेमी तक;
- बाएं वेंट्रिकल की पिछली दीवार की मोटाई - 1.1 सेमी तक;
- इजेक्शन अंश - 60% से कम नहीं;
- छोटा अंश - 30-40%;
- माइट्रल वाल्व खोलने का क्षेत्र - 4 सेमी 2;
- दाएं वेंट्रिकल की गुहा का आकार 3 सेमी तक है।
इकोकार्डियोग्राफी का संचालन करते हुए, डॉक्टर कक्षों के आकार, दीवार की मोटाई, वाल्वों की आकृति और गतिविधि, मायोकार्डियम (मांसपेशियों की परत) की गतिविधि की जांच करता है। कुछ संकेतकों की गिरावट इंगित करती है विभिन्न उल्लंघनकार्डियो-संवहनी प्रणाली के।
 दिल के अल्ट्रासाउंड (इकोकार्डियोग्राफी) पर, डॉक्टर अंग की संरचना, कक्षों की दीवारों की मोटाई और कार्यक्षमता देख सकते हैं, वाल्वों के स्थान और आकार को ट्रैक कर सकते हैं। निदान करते समय ये सभी डेटा अत्यधिक जानकारीपूर्ण होते हैं।
दिल के अल्ट्रासाउंड (इकोकार्डियोग्राफी) पर, डॉक्टर अंग की संरचना, कक्षों की दीवारों की मोटाई और कार्यक्षमता देख सकते हैं, वाल्वों के स्थान और आकार को ट्रैक कर सकते हैं। निदान करते समय ये सभी डेटा अत्यधिक जानकारीपूर्ण होते हैं। अल्ट्रासाउंड पर पल्मोनरी हाइपरटेंशन
फेफड़ों की धमनियों में उच्च रक्तचाप- फुफ्फुसीय धमनी में दबाव में वृद्धि। जन्मजात और अधिग्रहित उच्च रक्तचाप के बीच भेद। इकोकार्डियोग्राफी फुफ्फुसीय उच्च रक्तचाप का निदान करने के लिए धमनी दबाव निर्धारित करने के लिए अधिकतम मात्रा में जानकारी प्रदान करती है। एम-मोड पर पाए जाने वाले संकेतक, जैसे कि धमनी वाल्व के उद्घाटन का निषेध, सिस्टोल के दौरान इसका बंद होना, और इजेक्शन की कुल अवधि के संबंध में दाएं वेंट्रिकुलर इजेक्शन की अवधि में वृद्धि, फुफ्फुसीय उच्च रक्तचाप का संकेत देती है।
द्वि-आयामी अल्ट्रासाउंड सही वेंट्रिकुलर हाइपरट्रॉफी दिखा सकता है। यदि इसकी दीवार 10 मिमी से अधिक है, तो निष्कर्ष अत्यधिक अतिवृद्धि के बारे में है, जो कि पुरानी में मनाया जाता है कॉर पल्मोनाले. आदर्श की अवधारणा (उच्च रक्तचाप की अनुपस्थिति) 4 मिमी से कम के मान पर फिट बैठती है, जबकि तीव्र फुफ्फुसीय उच्च रक्तचाप 6-8 मिमी देता है। दीवार की मोटाई। 2डी अध्ययनउच्च रक्तचाप में भी इंटरवेंट्रिकुलर सेप्टम के लचीलेपन का पता चलता है। गंभीर फुफ्फुसीय उच्च रक्तचाप विरोधाभासी सिस्टोलिक गति का कारण बनता है, जो कम फुफ्फुसीय प्रवाह के साथ मिलकर, बाएं वेंट्रिकल के बदतर आइसोमेट्रिक विश्राम में परिणाम देता है।
उच्च रक्तचाप के अतिरिक्त लक्षण:
- खुले डक्टस आर्टेरियोसस के साथ दाएं से बाएं रक्त का शंटिंग;
- अंडाकार खिड़की के माध्यम से दाएं से बाएं रक्त का शंटिंग;
- फुफ्फुसीय धमनी 40 मिमी से अधिक दबाव के साथ। आर टी. कला।, कुल दबाव का 50% से अधिक।
बच्चों में एक अध्ययन में जन्मजात हृदय दोष
जन्मजात हृदय दोष अंग की शारीरिक रचना में असामान्यताएं हैं, जो अंतर्गर्भाशयी विकृति हैं। अक्सर इस विकृति के कारण होता है नकारात्मक प्रभावगर्भ में भ्रूण को। इस रोग की कई किस्में हैं।
 हृदय रोग एक विसंगति है जो गर्भाशय में विकसित होती है। अक्सर यह आनुवंशिक प्रवृत्ति या नकारात्मक से जुड़ा होता है बाहरी प्रभावभ्रूण पर
हृदय रोग एक विसंगति है जो गर्भाशय में विकसित होती है। अक्सर यह आनुवंशिक प्रवृत्ति या नकारात्मक से जुड़ा होता है बाहरी प्रभावभ्रूण पर ओपन डक्टस आर्टेरियोसस- एक चैनल जो फुफ्फुसीय धमनी और महाधमनी के बीच संबंध स्थापित करता है। अंतर्गर्भाशयी विकास के दौरान, यह इस उद्देश्य के लिए फेफड़ों का उपयोग किए बिना, भ्रूण को सक्रिय रूप से ऑक्सीजन प्रदान करता है। जन्म के 2-8 सप्ताह बाद अतिवृद्धि होती है। यदि ऐसा नहीं होता है, तो इसे एक दोष माना जाता है। जन्मजात विकृतिबच्चों में कोई लक्षण नहीं हो सकता है, लेकिन कभी-कभी यह रोग विकास मंदता, त्वचा का काला पड़ना, बार-बार निमोनिया के रूप में पाया जाता है। अल्ट्रासाउंड की जांच करते समय, आप एक दोष से प्रभावित हृदय के एट्रियम और वेंट्रिकल की दीवार में वृद्धि देख सकते हैं, और डॉप्लरोग्राफी दिखाएगा कि क्या महाधमनी से फुफ्फुसीय धमनी में रक्त का निर्वहन होता है, जो एक संकेतक भी है विकृति विज्ञान।
निलयी वंशीय दोष- पैथोलॉजी, जब झिल्ली में दाएं और बाएं वेंट्रिकल के बीच जन्मजात अंतर होता है। बाएं वेंट्रिकल से अधिक दबावरक्त दाहिनी ओर गति करता है, जिसमें दाब कम होता है। जन्मजात विकृति ऐसे संकेतों की विशेषता है: विकास में देरी, बार-बार निमोनिया। जांच करने पर, हृदय गुहा में जन्मजात वृद्धि, दीवार की मोटाई में वृद्धि देखी जा सकती है। डॉप्लरोग्राफी बाएं वेंट्रिकल से दाईं ओर रक्त के शंटिंग को निर्धारित करती है।
आट्रीयल सेप्टल दोष- अटरिया के बीच स्थित दीवार में गैप होता है। अल्ट्रासाउंड का निदान आपको गाढ़ा अटरिया देखने की अनुमति देता है, कभी-कभी दृश्यमान और सीधे जन्मजात अंतर।
निदान में माइट्रल वाल्व दोष
माइट्रल वाल्व स्टेनोसिस- बाएं आलिंद और बाएं वेंट्रिकल के बीच स्थित अंतर में कमी के साथ एक दोष। पैथोलॉजी की अभिव्यक्तियाँ: चक्कर आना, सांस की तकलीफ, तेज धडकन, दर्दछाती में। इस रोग के कारण वॉल्व लीफलेट्स, बाएं आलिंद और दाएं वेंट्रिकल की दीवारें मोटी हो जाती हैं।
माइट्रल वाल्व प्रोलैप्स- बाएं आलिंद और बाएं वेंट्रिकल, साथ ही आगे को बढ़ाव के स्थान में गैप के खिंचाव के साथ एक दोष - यह सिस्टोल के समय माइट्रल वाल्व लीफलेट्स का एक कमजोर संपीड़न है। माइट्रल वाल्व प्रोलैप्स जन्मजात होता है और प्रोलैप्स के चरण 1 और 2 में भिन्न होता है। अक्सर, इस तरह के आगे को बढ़ाव को एक बीमारी नहीं माना जाता है और इसके लिए उपचार की आवश्यकता नहीं होती है। एंडोकार्डिटिस और गठिया आगे को बढ़ाव का कारण बन सकते हैं। हालांकि, प्रोलैप्स लंबे समय तक खुद को प्रकट नहीं करता है। माइट्रल प्रोलैप्स के लक्षण: सांस की तकलीफ, सुस्ती, दर्दशारीरिक श्रम से।
माइट्रल वाल्व प्रोलैप्स वाले रोगी में इकोकार्डियोग्राफी से बाएं वेंट्रिकल और एट्रियम की दीवारों की मात्रा में वृद्धि का पता चलता है, सिस्टोल में माइट्रल वाल्व लीफलेट्स का आंशिक संपीड़न। डॉपलर अल्ट्रासाउंड का उपयोग आपको प्रोलैप्स के चरण को निर्धारित करने की अनुमति देता है।
अल्ट्रासाउंड पर दिल की अन्य स्थितियां
रोधगलन- रक्त की आपूर्ति में एक विकार, जो इसके एक हिस्से की गतिविधि के विलुप्त होने की ओर जाता है। मरीज के दिल का अल्ट्रासाउंड जिन्हें दिल का दौरा पड़ा थामायोकार्डियम, अंग के किसी एक हिस्से के संपीड़न में गिरावट का पता लगाता है।
एक्सयूडेटिव पेरिकार्डिटिस- पेरीकार्डियम (अंग के खोल) में नमी का संचय। हृदय की थैली में जमा नमी का पता लगाने से पेरिकार्डिटिस अल्ट्रासाउंड पर प्रकट होता है।
मायोकार्डिटिस- द्वारा विशेषता रोगों के प्रकार भड़काऊ प्रक्रियामायोकार्डियम इकोकार्डियोग्राफी पर उल्लंघन के संकेत: अंग के कक्षों में वृद्धि, सिकुड़ा हुआ कार्य में कमी, बाएं वेंट्रिकल की अस्वीकृति के परिमाण में कमी (50% से कम)।
संक्रामक अन्तर्हृद्शोथ- संक्रमण के प्रवेश से एंडोकार्डियम की सूजन हो जाती है। वाल्वों पर टूटना और शाखाएँ - संकेत संक्रामक अन्तर्हृद्शोथअल्ट्रासाउंड के निदान में।

