महिला श्रोणि की संरचना। छोटे श्रोणि के महिला अंग। महिलाओं में श्रोणि अंगों के विकास में संभावित विसंगतियां
मांसपेशियां कहां हैं पेड़ू का तलऔरतविचार करना महिला श्रोणि अंगों की संरचना, आखिरकार, यह छोटे श्रोणि की मांसपेशियां हैं जिन्हें हम केगेल व्यायाम, अंतरंग मांसपेशियों के लिए जिम्नास्टिक, प्रशिक्षण विधियों - डंबलिंग / इम्बिल्डिंग / अंतरंग फिटनेस के साथ-साथ लोकप्रिय योनि सिमुलेटर जेड एग की मदद से मजबूत करने जा रहे हैं। केगेल बॉल्स के लिए अनुशंसित आत्म विकास. |
गर्भाशय, मूत्राशय, मलाशय का एक अलग प्रवेश द्वार (स्फिंक्टर) होता है। स्फिंक्टर्स पेल्विक फ्लोर की मांसपेशियों से होकर गुजरते हैं। पैल्विक अंगों में बहुत लोचदार मांसपेशियां होती हैं जो दृढ़ता से अनुबंध और खिंचाव कर सकती हैं।
गर्भावस्था के दौरान अवलोकन और पैल्विक फ्लोर व्यायाम असंयम और यौन रोग की रोकथाम के लिए वैज्ञानिक रूप से सिद्ध लाभ हैं। के बीच संबंध को और जोड़ने से बचने के लिए सामान्य वितरणऔर एक तुच्छ सीजेरियन सेक्शन वाले देश में यौन जीवन, विशेषज्ञ इस बात पर जोर देते हैं कि इसकी गारंटी नहीं दी जा सकती है सी-धाराजघन तल की रक्षा करता है। उनका कहना है कि प्रसव केवल मांसपेशियों के बारे में नहीं है। उदाहरण के लिए, स्वास्थ्य विभाग ने चेतावनी दी है कि एक अनियोजित सीजेरियन सेक्शन समय से पहले जन्म और श्वसन एंजियोसिस सिंड्रोम के जोखिम की तुलना में मातृ मृत्यु के जोखिम को 120 गुना बढ़ा देता है।
महिला अंगछोटी श्रोणिएक दूसरे के लिए पर्याप्त रूप से फिट और घुमावदार स्थिति में हैं। इस मामले में, गर्भाशय मूत्राशय पर, मूत्राशय - योनि पर टिका होता है। मलाशय कोक्सीक्स द्वारा समर्थित है। यह स्थिति पैल्विक अंगों की स्थिरता और उचित कामकाज सुनिश्चित करती है। विशेष रूप से खड़े होने की स्थिति में इस तरह के समर्थन की आवश्यकता होती है। यदि पैल्विक अंगों में से एक की सही स्थिति का उल्लंघन किया जाता है, तो संपूर्ण परस्पर प्रणाली बाधित हो जाती है, जिससे श्रोणि अंगों के रोग हो जाते हैं।
फिजियोथेरेपिस्ट एल्सा बाराचो के लिए गर्भवती होने की इच्छा रखने वाली हर महिला को फिजिकल थेरेपी से गुजरना चाहिए। उनके अनुसार, गर्भावस्था के 21 वें सप्ताह में, पेरिनियल क्षेत्र की मांसपेशी अपना आकार बदल लेती है, और यह परिवर्तन गर्भावस्था के दौरान और बच्चे के जन्म के बाद प्रभावित होगा। "विशिष्ट प्रसव या सिजेरियन सेक्शन में, महिला के जघन तल की मांसलता में बदलाव होगा," वह सारांशित करता है।
वह कहती हैं कि अंतर यह है कि - सामान्य श्रम के मामले में - इस मांसपेशी पर काम करने से बच्चे के जन्म में मदद मिलती है, निर्वासन के दौरान, महिला प्रसव की प्रक्रिया में अधिक सक्रिय हो जाती है, और चोट से भी बचाती है। साधारण श्रम जघन समस्याओं का पर्याय नहीं है। उनका कहना है कि कई महिलाएं अभी भी एक ढहने वाले मूत्राशय के मिथक में विश्वास करती हैं यदि जन्म योनि में होता है, लेकिन यह उन लोगों के साथ हो सकता है, जिनका सीजेरियन सेक्शन हुआ है, वे कहते हैं।
श्रोणि की मांसपेशियांसब कुछ सुरक्षित रूप से पकड़ो श्रोणि अंगअंदर से शारीरिक रूप से सही स्थान. श्रोणि के नीचे से झूला की तरह फैला, पेशी परत(जघन-कोक्सीजील पेशी) में आंतरिक और बाहरी परतेंमांसपेशियां जो पकड़ने के लिए एक साथ काम करती हैं और सामान्य कामकाजश्रोणि अंग, और इसलिए महिला स्वास्थ्य. छोटे श्रोणि की मांसपेशियों को विकसित और मजबूत करने के साथ-साथ केगेल व्यायाम रक्त के प्रवाह को भी बढ़ाता है श्रोणि क्षेत्रजो संवर्धित सेल नवीकरण को उत्तेजित करता है।
"क्षेत्र को मजबूत करने से गर्भावस्था, प्रसव और उसके बाद भी मदद मिली है।" उनके अनुसार, ब्राजील चल रहा है बड़े बदलावप्रसूति में। हम सीज़र की भूमि हैं। लंबे समय से, दाई के सार में बहुत कम डाला गया है कि एक महिला गर्भवती हो जाती है और उसका जन्म सहज होता है या कम से कम श्रम में प्रवेश करता है। हमारी सिजेरियन नॉर्म्सगवारा नहीं। इस संदर्भ में, कई चीजें कालीन के नीचे फेंक दी गई हैं, और गर्भावस्था के दौरान श्रोणि तल विषय उनमें से एक है। लेकिन महिलाएं खुद इस समस्या के प्रति जाग चुकी हैं, जो वास्तविक है और हमेशा से रही है।
समाज और चिकित्सा समुदाय भी पुनर्गठन की भावना से ओतप्रोत हैं प्रसूति देखभाल, और इस संक्रमण में हम इस विषय पर बात करना बंद नहीं कर सकते। हमें एक सुरक्षित और पर्याप्त सामान्य जन्म देने में सक्षम होना चाहिए, जिसमें मानव यौन रोग की रोकथाम भी शामिल है। योनि प्रसव हर स्वस्थ गर्भावस्था का अंत है, हर महिला में वह क्षमता होती है, वे कहते हैं।
अन्य मांसपेशियों की तरह पैल्विक मांसपेशियांकेवल अच्छे आकार में रखा जा सकता है नियमित व्यायाम के माध्यम से.
कमजोर पेरिनियल और पैल्विक मांसपेशियां आंत्र समारोह के खराब आत्म-नियंत्रण के कारण मूत्र या मल असंयम जैसे लक्षण पैदा कर सकती हैं या मूत्राशय.
मनोवैज्ञानिक थायस डफल्स विएरा, 35, डेविड का बेटा है, जो 2 साल का है, और एडौर्ड के साथ पांच महीने की गर्भवती है। यह प्रसूति देखभाल के वर्तमान ब्राजीलियाई मॉडल के अपवाद का प्रतिनिधित्व करता है। यद्यपि जघन गुहा की मांसलता की निगरानी के महत्व के बारे में जानकारी प्रसवपूर्व देखभाल के लिए चिकित्सा प्रोटोकॉल का हिस्सा नहीं है, वह, जिसने हमेशा सपना देखा है सामान्य जन्म, अपनी पहली गर्भावस्था के दौरान अपने दम पर अध्ययन किया, इस मांसपेशी समूह का मूल्यांकन करने और एक विशेषज्ञ द्वारा बताए गए व्यायाम करने के लिए एक फिजियोथेरेपिस्ट की तलाश कर रही थी।
उसने अपने पहले बच्चे को जन्म दिया और न केवल पेरिनेम की अखंडता की गारंटी दी। इस क्षेत्र को मजबूत करने से गर्भावस्था, प्रसव और उसके बाद मदद मिली। उनका कहना है कि मैंने कभी भी पेशाब नहीं किया और मेरी डिलीवरी बहुत आसान थी। पहली गर्भावस्था ने न केवल एडुआर्डा को बच्चे को जन्म देने में मदद की, बल्कि एक संचयी अनुभव के रूप में भी काम किया। पहली बार, मेरी समस्याओं में से एक प्रसवोत्तर अवधि में मूत्राशय और संभोग था।
कमजोर पैल्विक मांसपेशियांके दौरान अपर्याप्त मांसपेशियों की गतिविधि के कारण कठिन श्रम भी हो सकता है श्रम गतिविधि, कमी यौन इच्छाऔर संतुष्टि आत्मीयता, गर्भाशय और योनि का आगे को बढ़ाव, और यहाँ तक कि आगे को बढ़ाव तक आंतरिक अंगपैल्विक अंगों के कई रोग और रोग पैदा करते हैं।
मूत्र और मल असंयम और यौन रोग कुछ ऐसी समस्याएं हैं जो गर्भधारण के कारण हो सकती हैं। पेल्विक फ्लोर डिसफंक्शन बहुक्रियात्मक हैं: उम्र, अत्यधिक वजन बढ़ना, कई जन्म, उम्र और रजोनिवृत्ति। डॉक्टर का कहना है कि जघन पर घावों का एकमात्र कारण प्रसव नहीं है।
उसके दो बच्चे हैं जिनका जन्म सिजेरियन सेक्शन से हुआ है। वास्तव में, यह मेरी मांसपेशी थी जो सिकुड़ रही थी, वे कहते हैं। एल्सा बाराचो पीछे के डिब्बे में जघन तल की शिथिलता को भी संदर्भित करता है, जिसे कोलोप्रोक्टोलिटिक डिसफंक्शन कहा जाता है, जो आंतों की कब्ज या मल असंयम का कारण हो सकता है। यदि समस्या बीच के डिब्बे में है, तो विशेषज्ञ स्पष्ट करता है कि योनि और ऊद से सीधा संबंध है। इस प्रकार, इस मांसपेशी समूह का व्यायाम उसी व्याकुलता से बचा जाता है क्योंकि यह योनि की संवेदनशीलता में सुधार करता है और यौन सुख को बढ़ावा देता है।
योनि की मांसपेशियां
योनि एक लोचदार नहर है, एक आसानी से फैलने वाली पेशी नली है जो योनी और गर्भाशय को जोड़ती है। योनि की औसत लंबाई (गहराई) 7 से 12 सेमी के बीच होती है। प्रत्येक महिला के लिए योनि नहर का आकार थोड़ा भिन्न हो सकता है।
योनि की मांसपेशियों की दीवारों में तीन परतें होती हैं: आंतरिक, मध्य (मांसपेशी) और बाहरी।
हालाँकि, कामुकता एक स्वास्थ्य स्थिति है जिसका बहुक्रियात्मक रूप से भी विश्लेषण करने की आवश्यकता है। मांसपेशियां मदद कर सकती हैं, लेकिन वे नहीं। कारण कारकयौन सुख। फिजियोथेरेपिस्ट बताते हैं कि यौन संतुष्टि के चार चरण होते हैं - इच्छा, उत्तेजना, कामोन्माद और संकल्प। " मांसपेशी में कमज़ोरीउत्तेजना चरण को दर्द होता है, "वह कहती हैं।
एल्सा बाराचो आगे बताते हैं कि दर्द यौन संबंधहाइपरटोनिक मांसपेशी का संकेत हो सकता है जो फाइबर को आराम करने से रोकता है। "इस मामले में, हमें पहले उस मांसपेशी का इलाज करना होगा और फिर ताकत बढ़ाने पर काम करना होगा," वे बताते हैं।
|
योनि की मांसपेशियांचिकनी पेशी से बने होते हैं। मांसपेशियों के बंडल मुख्य रूप से अनुदैर्ध्य दिशा में उन्मुख होते हैं, लेकिन गोलाकार बंडल भी होते हैं। योनि के ऊपरी हिस्से में मांसपेशियां गर्भाशय के शरीर की मांसपेशियों में जाती हैं। योनि के निचले हिस्से में, मांसपेशियां मजबूत हो जाती हैं, धीरे-धीरे पेरिनेम की मांसपेशियों में बुनाई होती है। योनि की मांसपेशियां, किसी की तरह कोमल मांसपेशियाँहोशपूर्वक नियंत्रित नहीं किया जा सकता है, लेकिन साथ ही, श्रम के दौरान योनि की मांसपेशियों को काफी बढ़ाया जा सकता है। मानवयुक्त मंजिल की शिथिलता का निदान एक डॉक्टर द्वारा किया गया था। एक भौतिक चिकित्सक यह निर्धारित करने के लिए श्रोणि तल की मांसलता का मूल्यांकन करता है कि क्या कोई न्यूरोमस्कुलर घाटा है। इस कार्यात्मक मूल्यांकननिरीक्षण, मांसपेशियों की संरचनाओं का लगाव और उपकरणों का उपयोग करके परीक्षण शामिल हैं जो एक पेशेवर पैरामीटर देता है जो मांसपेशियों की ताकत की डिग्री की पुष्टि करने और फाइबर की विद्युत गतिविधि को मापने में मदद करता है। भूख के माध्यम से, एक महिला एक निश्चित मांसपेशी के संभावित संकुचन के बारे में अधिक आत्मविश्वास से जागरूक हो सकती है। एल्सा बाराचो आत्म-ज्ञान की आवश्यकता को पुष्ट करती है महिला शरीर रचना विज्ञान, जो आकृतियों को देखने या छूने के समान हो सकता है। अधिकांश मामलों में, उपचार में भौतिक चिकित्सा अभ्यास शामिल होते हैं, लेकिन चोट के प्रकार के आधार पर, आपको सर्जरी की आवश्यकता हो सकती है। क्लाउडिया सोरेस लारंजीरा कहती हैं, "व्यायाम सरल हैं और इसमें मुख्य रूप से इस मांसपेशी का संकुचन और विश्राम होता है और इसे घर पर किया जा सकता है।" आप इंट्रा-पेट के दबाव को बदलकर, इसकी ताकत बढ़ाकर, हमें संपीड़न मिलता है, और इसे कम करके, आप योनि नहर की मांसपेशियों के संपीड़न को नियंत्रित कर सकते हैं। |
 |
इंट्रा-पेट का दबाव बनाया जाता है पेट की गुहा, जो नीचे से पेल्विक फ्लोर की मांसपेशियों द्वारा, ऊपर से श्वसन डायाफ्राम द्वारा, सामने और बाजू - प्रेस की अनुप्रस्थ मांसपेशियों द्वारा, पीछे की मांसपेशियों द्वारा सीमित है।
यह एक ऐसी समस्या है जो मुझे लंबे समय से परेशान कर रही है। जब यह संभव नहीं था, तो उन्होंने असुविधा को कम करने और कम करने के लिए अवशोषक का उपयोग किया, वे कहते हैं। उसने अभ्यास सीखा है, समय-समय पर एक भौतिक चिकित्सक को देखता है, और जीवन के एक अलग चरण में रह रहा है।
जनता के लिए नि: शुल्क और खुला व्याख्यान: 13 मई, 5 से 6 तक, टूमलाइन रूम, मिनासेंट्रो - गर्भावस्था, प्रसव और के लिए शरीर तैयार करना प्रसवोत्तर अवधि- फ्लैप और पेट की विशेष देखभाल। अच्छा पाने के लिए पैर के तल की मांसपेशियों के कार्य को बनाए रखना कितना महत्वपूर्ण है यौन गतिविधि? हमारी टीम गर्भवती महिलाओं के साथ प्रसूति संबंधी नालव्रण की घटना को रोकने के लिए काम करती है, जबकि महिलाओं की स्थिति को देखते हुए और सुझाव देते हैं मनोवैज्ञानिक समर्थनउन्हें अपने जीवन के पुनर्निर्माण में मदद करने के लिए।
यदि आप एक साथ पैल्विक फ्लोर की मांसपेशियों को तनाव देते हैं, श्वसन डायाफ्राम को कम करते हैं और पेट की मांसपेशियों को पीछे हटाते हैं, तो इंट्रा-पेट का दबाव बढ़ जाता है और योनि नहर (योनि) की दीवारें संकुचित हो जाती हैं।
योनि संपीड़न तकनीक मुख्य रूप से अंतरंगता के दौरान, योनि की पूरी लंबाई के साथ साथी के लिंग के मजबूत संपीड़न के लिए, या योनि नहर की दीवारों की मालिश करने के लिए उपयोग की जाती है।
जबकि कोई भी महिला फिस्टुला के लिए अतिसंवेदनशील हो सकती है, ज्यादातर मामले अफ्रीकी देशों में होते हैं। यह अंदर है काफी हद तक छिपी हुई समस्याजो दूर-दराज और गरीब क्षेत्रों में घर पर जन्म देने वाली युवतियों को प्रभावित करता है, जहां मातृ स्वास्थ्य देखभाल बहुत कम या बिल्कुल नहीं है।
यदि एक महिला को प्रसव में कठिनाई का अनुभव होता है और परिणामस्वरूप प्रसूति नालव्रण हो जाता है, तो उसका परिवार और समुदाय अक्सर उसे अलग-थलग कर देता है। इस सामाजिक कलंक के कारण, एक महिला की देखभाल करने की संभावना कम होती है। फिस्टुला का क्या कारण है? लगभग सभी फिस्टुला अवरोधों के कारण होते हैं। अफ्रीका के दूरदराज के क्षेत्रों में जहां कुछ अस्पताल हैं, दाइयों और प्रसूति देखभाल दुर्लभ हैं, जटिलताएं कई दिनों तक प्रसव को बढ़ा सकती हैं।
अपने पेल्विक फ्लोर की मांसपेशियों को कैसे मजबूत करें
श्रोणि तल की मांसपेशियों के विकास के लिएऔर उन्हें नियंत्रित करने की क्षमता, केगेल व्यायाम, जिमनास्टिक का उपयोग करें अंतरंग मांसपेशियां, wumbilding / imbilding और इसी तरह की तकनीक।
एक कौशल विकसित करने के लिए प्रबंधन इंट्रा-पेट का दबाव वायवीय योनि सिमुलेटर का उपयोग करें।
समान सामग्री
आपातकालीन सिजेरियन तक पहुंच के बिना, ये जटिलताएं घातक हो सकती हैं। हालांकि, अगर महिला को प्रसव पीड़ा हो रही है, तो सामान्य जन्म नहर की चोटें आम हैं। बच्चे के जन्म के दौरान, बच्चे के सिर के आकार के कारण बच्चे का जन्म बाधित हो सकता है, जो माँ के श्रोणि के लिए बहुत बड़ा है, या यहाँ तक कि श्रोणि का आकार भी, जो बहुत छोटा हो सकता है। यदि गर्भाशय ठीक से काम नहीं कर रहा है तो जन्म को भी समाप्त किया जा सकता है।
जब बच्चे का सिर जन्म नहर के हिस्से पर दबाता है, तो उसे ढकने वाला ऊतक अंततः मर जाता है और एक छेद, एक फिस्टुला, योनि और के बीच एक असामान्य संबंध बनाता है। मूत्राशय, योनि और मलाशय नहर, या दोनों। ये आंसू कभी नहीं भरेगा सहज रूप में, और आमतौर पर बच्चा मृत पैदा होता है, जो आगे माँ से पीड़ित होता है।
महिलाओं के लिए केगेल व्यायाम - गर्भाशय आगे को बढ़ाव, मूत्र असंयम के साथ मदद
पैल्विक फ्लोर की मांसपेशियों के लिए केगेल जिम्नास्टिक - केगेल विधि के अनुसार व्यायाम का एक सेट
हालांकि मामले दुर्लभ हैं, हमारे सर्जनों ने अत्यधिक यौन शोषण के कारण होने वाले प्रसूति नालव्रण के कुछ मामलों का भी इलाज किया है। फिस्टुला के लक्षण मूत्राशय या मलाशय के असामान्य उद्घाटन के कारण, एक फिस्टुला वाली महिला अपनी योनि के माध्यम से लगातार मूत्र और मल असंयम से पीड़ित होगी। तरल पदार्थ कारण बुरा गंधऔर महिला के पैरों में छाले या जलन पैदा कर सकता है।
आमतौर पर, महिलाएं मूत्र के प्रवाह को कम करने के प्रयास में अपने तरल पदार्थ का सेवन काफी कम कर देती हैं, जिससे गुर्दे की बीमारी या गुर्दे की पथरी हो सकती है। ज्यादातर मामलों में, प्रसूति नालव्रण वाली महिलाओं का विकास होता है मनोवैज्ञानिक लक्षण. की वजह से शारीरिक लक्षणउन्हें समुदाय द्वारा लगातार बहिष्कृत किया जाता है और वे अपने पतियों को छोड़ देते हैं जो एक "स्वस्थ" पत्नी की तलाश में होंगे।
KEGEL BALLS सिम्युलेटर के साथ अभ्यास करने के लिए चरण-दर-चरण निर्देश - स्वतंत्र विकास के लिए एक तकनीक। वैकल्पिक रूप से, जेड एग ट्रेनर का उपयोग किया जा सकता है। ध्यान! की सहायता से पैल्विक मांसपेशियों की प्रारंभिक मजबूती के बाद ही प्रदर्शन करें बिना उपकरण के व्यायाम करें।
बच्चे के जन्म के दौरान जटिलताएं कभी-कभी तंत्रिका क्षति का कारण बन सकती हैं, जिससे महिला के एक या दोनों पैरों का पक्षाघात हो सकता है या उसके पैरों को मोड़ने में कठिनाई हो सकती है - एक ऐसी स्थिति जिसे "गिरा हुआ पैर" कहा जाता है। ये मुद्दे महिलाओं को और अलग-थलग कर सकते हैं, जो बदले में कुपोषण और समाज से बहिष्कार का कारण बन सकते हैं।
फिस्टुला उपचार। गुणवत्तापूर्ण प्रसूति देखभाल के लिए धन्यवाद, फिस्टुला रोके जा सकते हैं - विकसित देशों में स्थिति गायब हो गई है। कुछ मामलों में, साधारण मरम्मत में 45 मिनट तक का समय लग सकता है, लेकिन कई अधिक जटिल होते हैं और उच्च प्रशिक्षित सर्जनों द्वारा की जाने वाली कई प्रक्रियाओं की आवश्यकता होती है। अफ्रीका में कुछ ही संस्थान इन विशिष्ट तकनीकों को सिखाते हैं।
|

ऑपरेशन के बाद, रोगी को कैथेटर को कई हफ्तों तक मूत्राशय से जोड़ना होगा और सीखना होगा कि यह कैसे करना है। श्रोणि व्यायामअपनी मांसपेशियों को मजबूत करने के लिए। सौभाग्य से, जिन महिलाओं की प्रसूति नालव्रण की मरम्मत हुई है, वे भविष्य में स्वस्थ बच्चे पैदा कर सकती हैं यदि उन्हें पर्याप्त प्रसव पूर्व देखभाल प्राप्त हो।
मां को सुरक्षित प्रसव कराने में मदद करने के लिए स्थानीय दाइयों को प्रशिक्षित करना महत्त्व. वे यह आकलन कर सकते हैं कि क्या माँ को बच्चे के जन्म में समस्या हो रही है और बहुत देर होने से पहले मदद मिल रही है। हालांकि पूरा इलाजसर्जिकल पहलू से परे चला जाता है।
छोटे श्रोणि की स्थलाकृतिक शरीर रचना।
ताज़,श्रोणि.
सीमाओं।श्रोणि शरीर का वह भाग है जो पेट और के बीच स्थित होता है निचले अंगऔर बाहर से पैल्विक हड्डियों, त्रिकास्थि, कोक्सीक्स, और नीचे से पेरिनेम द्वारा सीमित है।
बाहरी स्थलचिह्न:
इलियाक शिखा, क्राइस्टा इलियाका; - बेहतर पूर्वकाल इलियाक रीढ़, स्पाइना इलियाक पूर्वकाल सुपीरियर; - जघन ट्यूबरकल, ट्यूबरकुलम प्यूबिकम; - जघन सिम्फिसिस, सिम्फिसिस प्यूबिका; - त्रिकास्थि की पृष्ठीय सतह, मुख पृष्ठीय ओएस त्रिकास्थि; - कोक्सीक्स, ओएस कोक्सीज; - इस्चियाल ट्यूबरकल, कंद इस्कियाडिकम; - बड़ा कटारफीमर, ट्रोकेन्टर मेजर ओसिस फेमोरेलिस; - सबप्यूबिक एंगल, एंगुलस सबप्यूबिकस
व्यक्तिगत, लिंग और उम्र के अंतर:
1. श्रोणि की व्यक्तिगत विशेषताएं। इसमें पेल्विक रिंग के अनुदैर्ध्य और अनुप्रस्थ व्यास के विभिन्न अनुपात होते हैं। एक चरम प्रकार की परिवर्तनशीलता के साथ, अनुदैर्ध्य व्यास अनुप्रस्थ एक से बड़ा होता है, जबकि श्रोणि पक्षों से "निचोड़ा" होता है, अक्ष श्रोणि अंगअधिक बार त्रिकास्थि की ओर झुकाव। एक अन्य प्रकार की परिवर्तनशीलता के साथ, अनुदैर्ध्य व्यास अनुप्रस्थ एक से कम होता है, श्रोणि एथेरोपोस्टीरियर दिशा में "संकुचित" होता है, और श्रोणि अंगों की कुल्हाड़ियों का झुकाव जघन सिम्फिसिस की ओर होता है।
2. पैल्विक कंकाल में लिंग भेद :- पंख इलीयुममहिलाओं में, वे अधिक क्षैतिज रूप से स्थित होते हैं, इसलिए महिलाओं में श्रोणि पुरुषों की तुलना में व्यापक और कम होती है; - महिलाओं में जघन हड्डियों की निचली शाखाएं एक अधिक कोण पर स्थित होती हैं और एक जघन चाप, आर्कस प्यूबिस बनाती हैं; पुरुषों में, वे एक तीव्र कोण पर स्थित होते हैं और एक सबप्यूबिक कोण, एंगुलस सबप्यूबिकस बनाते हैं;
महिलाओं में श्रोणि गुहा में एक घुमावदार सिलेंडर का आकार होता है, पुरुषों में - एक घुमावदार शंकु;
श्रोणि झुकाव, झुकाव श्रोणि - क्षैतिज तल और ऊपरी श्रोणि छिद्र के तल के बीच का कोण - महिलाओं में 55-60, पुरुषों में 50-55।
3. आयु अंतर। जन्म के समय तक, श्रोणि में 3 भाग होते हैं, जिनमें से प्रत्येक में अस्थिभंग नाभिक होता है। सभी 3 भाग - इलियाक, इस्चियाल और प्यूबिक - एसिटाबुलम में उपास्थि की परतों से जुड़े होते हैं। इलियाक फोसा लगभग अनुपस्थित है। 7 साल की उम्र तक कूल्हे की हड्डीदोगुना, फिर 12 साल तक, विकास धीमा हो जाता है। 13-18 वर्ष की आयु तक, श्रोणि की हड्डी के हिस्से एक साथ बढ़ते हैं, उनका अस्थिभंग समाप्त हो जाता है। पैल्विक हड्डी के सभी तत्वों का अंतिम सिनोस्टोसिस 25 वर्ष की आयु तक पूरा हो जाता है।
श्रोणि की दीवारें।जघन, इलियाक, इस्चियल हड्डियों, त्रिकास्थि और कोक्सीक्स को सीमित करें।
पेड़ू का तलश्रोणि डायाफ्राम, डायाफ्राम श्रोणि, और आंशिक रूप से मूत्रजननांगी डायाफ्राम, डायाफ्राम यूरोजेनिटल बनाते हैं।
मूत्र डायाफ्राम,डायाफ्राम मूत्रजननांगी. यह 2 मांसपेशियों द्वारा बनता है: पेरिनेम की गहरी अनुप्रस्थ पेशी और मूत्रमार्ग का बाहरी दबानेवाला यंत्र।
डी श्रोणि डायाफ्राम. 2 मांसपेशियों द्वारा निर्मित: वह मांसपेशी जो गुदा को ऊपर उठाती है, मी. लेवेटर एनी, और कोक्सीजील पेशी, एम। कोक्सीजियस
श्रोणि गुहा के तल. श्रोणि गुहा को तीन मंजिलों में विभाजित किया गया है: ऊपरी - पेरिटोनियल, कैवम पेल्विस पेरिटोनियल, मध्य - सबपेरिटोनियल, कैवम पेल्विस सबपेरिटोनियल, लोअर - सबक्यूटेनियस, या पेरिनेल, कैवम पेल्विस सबक्यूटेनम एस। पेरिनेल।
पुरुष श्रोणि में पेरिटोनियम का कोर्स. यहां, पेट की पूर्वकाल की दीवार से पेरिटोनियम मूत्राशय तक जाता है, ऊपरी दीवार को कवर करता है, आंशिक रूप से - पक्ष और पीठ। मूत्राशय के किनारों पर, पेरिटोनियम फोसा पैरावेसिकल बनाता है। सिम्फिसिस के स्तर पर, पेरिटोनियम प्लिका वेसिकलिस ट्रांसवर्सा बनाता है। मूत्राशय की पिछली दीवार के साथ उतरते हुए, पेरिटोनियम वास डिफेरेंस के ampullae के औसत दर्जे के किनारों को कवर करता है, वीर्य ग्रंथियों के शीर्ष, और मलाशय में गुजरता है, एक रेक्टोवेसिकल अवसाद, उत्खनन रेक्टोवेसिकलिस बनाता है। इसके अलावा, मलाशय का सुप्राम्पुलरी हिस्सा सभी तरफ पेरिटोनियम से ढका होता है, ampulla काफी हद तक 3 तरफ से ढका होता है, और नीचे के भागमलाशय पेरिटोनियम से बिल्कुल भी ढका नहीं है।
महिला श्रोणि में पेरिटोनियम का कोर्स।यहां पेरिटोनियम भी पेट की पूर्वकाल की दीवार से मूत्राशय तक जाता है, एक अनुप्रस्थ तह बनाता है, फिर इसकी ऊपरी और पीछे की दीवारों को कवर करता है। उसके बाद, यह अपने इस्थमस के स्तर पर गर्भाशय की पूर्वकाल सतह से गुजरता है, एक उथले वेसिकौटेरिन गुहा, उत्खनन वेसिकौटेरिना का निर्माण करता है। गर्भाशय की पूर्वकाल सतह पर, पेरिटोनियम केवल गर्भाशय के शरीर को कवर करता है। गर्भाशय की पिछली सतह पर, पेरिटोनियम शरीर, गर्भाशय ग्रीवा के सुप्रावागिनल भाग को कवर करता है और पोस्टीरियर फोर्निक्सयोनि और मलाशय में जाता है, एक गहरी रेक्टो-गर्भाशय गुहा, उत्खनन रेक्टौटेरिना (डगलस स्पेस) का निर्माण करता है। यह पेरिटोनियम की सिलवटों द्वारा सीमित है - प्लिके रेक्टौटेरिनाई, जो त्रिकास्थि की पूर्वकाल सतह तक जारी रहती है।
प्रावरणी और सेलुलर रिक्त स्थान, पड़ोसी क्षेत्रों के सेलुलर रिक्त स्थान के साथ उनका संबंध।
पार्श्विका श्रोणि प्रावरणी, प्रावरणी श्रोणि पार्श्विका, त्रिकास्थि की पूर्वकाल सतह के पीछे को कवर करती है और इसे पूर्व-त्रिक, प्रावरणी प्रेसैक्रालिस कहा जाता है, पक्षों पर - पार्श्विका मांसपेशियां: मी। पिरिफोर्मिस, एम। ऑबटुरेटोरियस इंटर्नस, संबंधित नाम (प्रावरणी ओबटुरेटोरिया, प्रावरणी एम। पिरिफोर्मिस) के सामने - सिम्फिसिस की पिछली सतह और जघन हड्डियों की ऊपरी शाखाएं, नीचे से - मी की ऊपरी सतह। लेवेटर एनी।
आंत का श्रोणि प्रावरणी,प्रावरणी श्रोणि विसरालिस, पुरुषों में पेल्विक अंगों के अतिरिक्त पेरिटोनियल भागों को रेखाबद्ध करता है और जघन हड्डियों से त्रिकास्थि तक फैले दो धनु स्पर्स बनाता है। पुरुषों में जघन की हड्डी से प्रोस्टेट ग्रंथि तक या महिलाओं में मूत्राशय तक, आंत के प्रावरणी का हिस्सा, प्यूबिक-प्रोस्टेटिक, लिग कहलाता है। प्यूबोप्रोस्टेटिकम, या प्यूबिक-सिस्टिक, लिग। प्यूबोवेसिकेल, लिगामेंट। ये स्नायुबंधन चिकनी पेशी तंतुओं के बंडलों के साथ होते हैं m. प्यूबोप्रोस्टेटिकस और एम. प्यूबोवेसिकलिस। मूत्राशय के पीछे स्थित आंत के प्रावरणी के धनु स्पर्स में चिकनी मांसपेशी फाइबर के बंडल भी होते हैं जो कई मांसपेशियों का निर्माण करते हैं: रेक्टोकोकसीगल, एम। sacrococcygeus; रेक्टोवसिकल, एम। पुरुषों में रेक्टोवेसिकलिस और महिलाओं में रेक्टो-यूटेराइन। पैल्विक अंगों को अस्तर, श्रोणि के आंत का प्रावरणी मलाशय का एक कैप्सूल (एम्युस कैप्सूल) और एक कैप्सूल बनाता है पौरुष ग्रंथि(पिरोगोव-रिट्जिया कैप्सूल)।
सेलुलर रिक्त स्थान।छोटे श्रोणि के मुख्य कोशिकीय स्थान श्रोणि के उपपरिटोनियल तल के भीतर स्थित होते हैं।
आंत कासेलुलर रिक्त स्थानअंग की दीवार और आंत के प्रावरणी के बीच अंतराल हैं। वहाँ हैं: पैरावेसिकल, पैराप्रोस्टेटिक, पैरावागिनल, पैरासेर्विकल और पैरारेक्टल विसरल सेल्युलर स्पेस।
पार्श्विका कोशिकीय स्थानएक महिला के छोटे श्रोणि के उपपरिटोनियल तल में चार होते हैं: रेट्रोप्यूबिक (प्री-वेसिकल)। दो पार्श्व और प्रीसैक्रल (पीछे का मलाशय)। पुरुषों में, एक और, पांचवां , रेट्रोवेसिकल सेलुलर स्पेस।
बच्चों की विशेषताएं।
श्रोणि की प्रावरणी बहुत पतली और ढीली होती है। पार्श्विका प्रावरणी पार्श्विका वाहिकाओं के प्रावरणी म्यान के निकट है। पार्श्विका और निकट-अंग सेलुलर रिक्त स्थान में वसा ऊतक की एक छोटी मात्रा होती है, जो पूर्वकाल और
पश्च डगलस अंतरिक्ष।
आंतरिक इलियाक वाहिकाओं।
श्रोणि अंगों को रक्त की आपूर्ति करने वाली मुख्य धमनी ट्रंक है आंतरिकइलियाक धमनी, एक। इलियका इंटर्न।
आंतरिक इलियाक धमनी की शाखाएँ:
- पार्श्विका: ए। इलियोलुम्बालिस।, ए। सैक्रालिस लेटरलिस।, ए। ओबटुरेटोरियस।, ए। ग्लूटा सुपीरियर।, ए। ग्लूटा अवर।
- आंत :, A. गर्भनाल (a. vasicalis सुपीरियर), A. vesicalis अवर।, A. रेक्टलिस मीडिया।, A. पुडेंडा इंटर्ना। ए। गर्भाशय (ए। डक्टस डिफेरेंटिस)।
अधिक से अधिक कटिस्नायुशूल के ऊपरी किनारे के स्तर पर a. इलियका इंटर्ना को पूर्वकाल और पश्च चड्डी में विभाजित किया गया है।
सामने की सूंड से निकलती है मुख्य रूप से आंत की धमनियां: आ. गर्भाशय, vesicalis अवर, रेक्टलिस मीडिया; दो पार्श्विका धमनियां, आ. umbilicalis et obturatoria, पूर्वकाल में निर्देशित होते हैं। गर्भनाल धमनी के दो भाग होते हैं: एक खुला भाग, पार्स पेटेंस, जिसमें से बेहतर वेसिकल धमनी और वास डेफेरेंस की धमनी निकलती है, और एक बंद भाग, पार्स ओक्लूसा। धमनी का यह तिरछा हिस्सा मूत्राशय के विसरल प्रावरणी तक पहुंचता है और फिर इसके साथ नाभि में जाता है।
पिरिफॉर्म उद्घाटन पर पूर्वकाल ट्रंक का अंतिम भाग आंतरिक जननांग में विभाजित होता है, ए। पुडेंडा इंटर्ना, और निचला ग्लूटियल, ए। ग्लूटिया अवर, धमनियां।
आंतरिक इलियाक धमनी का पिछला ट्रंक पार्श्विका धमनियां देता है: ए सैक्रेलेस लेटरल्स, इलियोलुम्बालिस एट ग्लूटिया सुपीरियर। ए। इलियोलुम्बालिस अपनी काठ और इलियाक शाखाओं के साथ काठ और इंटरकोस्टल धमनियों के साथ और एक सर्कमफ्लेक्सा इलियम प्रोफुंडा और ग्लूटियल धमनियों के साथ एनास्टोमोज करता है। इसके कारण, सामान्य इलियाक धमनी के अवरुद्ध होने पर संपार्श्विक रक्त प्रवाह होता है।
श्रोणि अंगों से शिरापरक जल निकासीपहले शिरापरक जाल में किया जाता है, जिसका एक ही नाम है: pl। वेनोसस रेक्टलिस, पीएल। वेनोसस वेसिकलिस, पीएल। वेनोसस प्रोस्टेटिकस, पीएल। वेनोसस गर्भाशय, पीएल। वेनोसस वेजिनेलिस। फिर इन प्लेक्सस से रक्त प्रवाहित होता है आंतरिक इलियाक नस, जो धमनी से अधिक गहराई में स्थित होता है और उससे औसत दर्जे का होता है। पार्श्विका नसें युग्मित वाहिकाओं के रूप में धमनियों के साथ होती हैं।
बच्चों की विशेषताएं।
भ्रूण के रक्त की आपूर्ति की ख़ासियत के कारण नवजात शिशु के छोटे श्रोणि की धमनियों की अपनी विशेषताएं होती हैं: सामान्य इलियाक, आंतरिक इलियाक (इसकी पूर्वकाल ट्रंक) और गर्भनाल धमनियों को एक एकल द्वारा दर्शाया जाता है। मुख्य पोतएक ही व्यास भर में।
त्रिक जाल।
यह IV और V काठ की पूर्वकाल शाखाओं और I, II, III, IV त्रिक रीढ़ की नसों की पूर्वकाल शाखाओं से बनता है जो पूर्वकाल त्रिक फोरामेन से बाहर निकलते हैं। यह पिरिफोर्मिस पेशी की सामने की सतह पर स्थित होता है।
त्रिक जाल सेछोटी और लंबी शाखाओं को छोड़ दें। छोटी शाखाएंएन। ऑबट्यूरेटोरियस को श्रोणि की साइड की दीवार के साथ ऑबट्यूरेटर फोरमैन की ओर निर्देशित किया जाता है। एन. ग्लूटस सुपीरियर एक ही धमनी और शिरा के साथ एपिपिरिफॉर्म उद्घाटन में जाता है। एन। ग्लूटस अवर और एन। पुडेन्डस पिरिफॉर्म उद्घाटन के माध्यम से श्रोणि गुहा से बाहर निकलता है। इसके अलावा, एन. पुडेन्डस, आंतरिक धमनियांऔर नसें कम कटिस्नायुशूल फोरामेन के माध्यम से इस्किओरेक्टल फोसा में प्रवेश करती हैं।
उनके साथ मिलकर वे ग्लूटल क्षेत्र में चले जाते हैं लंबात्रिक जाल की शाखाएँ - एन। ischiadicus और n.cutaneus femoris पीछे और निचले ग्लूटियल वाहिकाओं के साथ पिरिफॉर्म उद्घाटन के लिए भेजे जाते हैं।
अवर हाइपोगैस्ट्रिक प्लेक्सस, प्लेक्सस हाइपोगैस्ट्रिकस अवर, - एक वनस्पति जाल, जिसमें पोस्ट-नोडल सहानुभूति शाखाएं, पैरासिम्पेथेटिक नोड्स और पैल्विक अंगों के संक्रमण के लिए संवेदी फाइबर शामिल हैं। यह त्रिकास्थि से मूत्राशय तक एक प्लेट के रूप में उतरता है।
लसीका वाहिकाओं और क्षेत्रीय लिम्फ नोड्स।
लिम्फ नोड्स के समूह: बाहरी और आम इलियाक धमनियों के साथ (मुक्त निचले अंग से; आंतरिक इलियाक धमनी के साथ (श्रोणि अंगों से); मलाशय के पीछे (त्रिकास्थि, कोक्सीक्स से)।
लसीका बहिर्वाहश्रोणि में नोड्स के तीन समूहों के माध्यम से किया जाता है। पहला आंतरिक इलियाक वाहिकाओं के साथ स्थित है: नोडी इलियासी इंटर्नी। यह श्रोणि अंगों से लसीका एकत्र करता है। दूसरा समूह - नोडी इलियासी एक्सटर्नी एट कम्युनिस, बाहरी और आम के साथ स्थित है इलियाक धमनियां. वे निचले अंग, पेट की दीवार के निचले हिस्सों, पेरिनेम की सतही परतों, बाहरी जननांग अंगों से लसीका प्राप्त करते हैं। तीसरा समूह - त्रिक नोड्स, नोडी sacrales, श्रोणि की पिछली दीवार से और मलाशय से लसीका एकत्र करता है। आम इलियाक धमनियों के द्विभाजन में स्थित नोड्स को इंटरिलिएक, नोडी इंटरिलियासी कहा जाता है। वे श्रोणि अंगों और निचले अंगों दोनों से लसीका प्राप्त करते हैं।
पुरुष श्रोणि अंग।
मूत्राशय की स्थलाकृति.
मूत्राशय में स्थित होता है पूर्वकाल खंडछोटे श्रोणि, जघन हड्डियों और सिम्फिसिस के पीछे, जब भरा होता है, तो एक वयस्क में मूत्राशय श्रोणि गुहा से परे चला जाता है, जघन हड्डियों से ऊपर उठता है। यह ऊपर, शरीर, नीचे और गर्दन को अलग करता है। मूत्राशय की दीवार में अच्छी तरह से परिभाषित पेशी और सबम्यूकोसल परतें होती हैं। मूत्राशय के तल में कोई तह और सबम्यूकोसल परत नहीं होती है, श्लेष्म झिल्ली पेशी झिल्ली के साथ फ़्यूज़ हो जाती है। यहाँ एक त्रिभुजाकार चबूतरा बनता है, ट्रिगोनम वेसिका, या लिटा त्रिकोण. पेरिटोनियम, पूर्वकाल पेट की दीवार से मूत्राशय तक जाता है, एक अनुप्रस्थ तह बनाता है और पूर्वकाल की दीवार, ऊपरी और पीछे की दीवारों के एक बहुत छोटे हिस्से को कवर करता है। पीछे की दीवार से मलाशय तक जाते हुए, पेरिटोनियम वेसिको-रेक्टल फोल्ड और वेसिको-रेक्टल रिसेस, एक्वावेटियो रेक्टोवेसिकल बनाता है।
उपपरिटोनियल क्षेत्र में, मूत्राशय का अपना एक स्पष्ट आंत का प्रावरणी होता है। मूत्राशय की दीवार और पेरिवेसिकल स्पेस में प्रावरणी के बीच ढीले फाइबर की एक अच्छी तरह से परिभाषित परत में मूत्राशय का शिरापरक नेटवर्क होता है।
मूत्राशय की सिन्टोपी।
मूत्राशय की पूर्वकाल सतह, आंत के प्रावरणी से ढकी होती है, के निकट होती है ऊपरी शाखाएंप्यूबिक हड्डियों और जघन सिम्फिसिस, रेट्रोप्यूबिक (प्री-वेसिकल) सेलुलर स्पेस के ढीले संयोजी ऊतक की एक परत द्वारा उनसे अलग हो जाते हैं। वास डिफेरेंस, सेमिनल ग्रंथियां, मूत्रवाहिनी के टर्मिनल खंड और प्रावरणी रेक्टोप्रोस्टैटिका (सेप्टम रेक्टोवेसिकल) मूत्राशय की पिछली सतह से सटे होते हैं।
नीचे और बाहर से उन्हें पार करने वाले वास डिफरेंस और मूत्रवाहिनी कुछ लंबाई के लिए मूत्राशय की पार्श्व सतहों से सटे होते हैं। ऊपर से और पक्षों से मूत्राशय तक, एक पतली, सिग्मॉइड, और कभी-कभी अनुप्रस्थ बृहदान्त्र या सीकुम के लूप, पेरिटोनियम द्वारा इससे अलग किए गए परिशिष्ट के साथ आसन्न होते हैं। मूत्राशय के नीचे प्रोस्टेट पर स्थित है।
मूत्राशय रक्त की आपूर्ति. यह सिस्टम ए से किया जाता है। इलियका इंटर्न। एक या दो ए. vesicalis श्रेष्ठ अक्सर एक के गैर-विलोपित भाग से प्रस्थान करते हैं। नाभि, ए। vesicalis अवर - सीधे सामने की सूंड से a. इलियाका इंटर्ना या प्रसूति धमनी से।
मूत्राशय की नसेंमूत्राशय के आंत के कोशिकीय स्थान में एक नेटवर्क बनाते हैं। वहां से रक्त भेजा जाता है शिरापरक जालमूत्राशय और प्रोस्टेट, रेट्रोप्यूबिक स्पेस में स्थित है। इसके अलावा, रक्त v में बहता है। इलियका इंटर्न।
मूत्राशय से लसीका जल निकासी. यह बाहरी इलियाक धमनियों और शिराओं के साथ स्थित नोडी लिम्फोइडेई इलियासी में और नोडी लिम्फोइडी इलियासी इंटर्नी और सैक्रेल्स में किया जाता है।
मूत्राशय का संक्रमण. ऊपरी और निचले हाइपोगैस्ट्रिक नर्व प्लेक्सस, पेल्विक स्प्लेनचेनिक नर्व और पुडेंडल नर्व, जो मूत्राशय की दीवारों पर बनते हैं और विशेष रूप से उस स्थान पर जहां मूत्रवाहिनी इसमें प्रवेश करती है और उनके आसपास, प्लेक्सस वेसिकलिस मूत्राशय के संक्रमण में भाग लेते हैं। .
बच्चों की विशेषताएं।
नवजात शिशुओं और छोटे बच्चों में, श्रोणि अंगों की स्थलाकृति वयस्कों की तुलना में काफी भिन्न होती है। मूत्राशय ज्यादातर सिम्फिसिस के ऊपर स्थित होता है, इसकी पूर्वकाल की दीवार पेरिटोनियम से ढकी नहीं होती है और पूर्वकाल पेट की दीवार से सटी होती है। मूत्रवाहिनी मूत्राशय की ऊपरी दीवार से नाभि तक जाती है। उत्तरार्द्ध जल्दी से खाली और तिरछा हो जाता है, एक संयोजी ऊतक कॉर्ड में बदल जाता है। बच्चे की उम्र के साथ, श्रोणि गुहा में वृद्धि होती है और मूत्राशय, जैसा कि यह था, उतरता है और खाली अवस्था में, जघन जोड़ के पीछे छोटे श्रोणि की गुहा में स्थित होता है।
मूत्रवाहिनी की स्थलाकृति।
मूत्रवाहिनी - युग्मित अंग, इसकी लंबाई के साथ 3 संकुचन हैं: मूत्रवाहिनी की शुरुआत में, उस स्थान पर जहां मूत्रवाहिनी का उदर भाग श्रोणि भाग में जाता है, और उस स्थान पर जहां यह मूत्राशय में बहता है।
मूत्रवाहिनी का पैल्विक खंड, जो इसकी लंबाई का लगभग आधा है, श्रोणि की सीमा रेखा से शुरू होता है। इस रेखा के स्तर पर, बायां मूत्रवाहिनी सामान्य इलियाक धमनी को पार करती है, और दायां मूत्रवाहिनी बाहरी इलियाक धमनी को पार करती है।
इसके अलावा, मूत्रवाहिनी श्रोणि की पार्श्व दीवार पर पार्श्व कोशिकीय अंतरिक्ष में स्थित होती है, जो श्रोणि के तंत्रिका चड्डी और आंतरिक इलियाक वाहिकाओं से और बाद में मलाशय से होती है। फिर मूत्रवाहिनी प्रसूति न्यूरोवस्कुलर बंडल और गर्भनाल धमनी की शुरुआत को पार करती है और मूत्राशय के नीचे तक औसत दर्जे की जाती है।
यहां मूत्रवाहिनी मूत्राशय की पिछली दीवार और मलाशय के एम्पुला की बाहरी दीवार के बीच से गुजरती है और समकोण पर डक्टस डेफेरेंस को पार करती है, जो इससे बाहर की ओर स्थित होती है और सेमिनल ग्रंथियों के सामने होती है।
रक्त की आपूर्तिपैल्विक मूत्रवाहिनी आ से बाहर की जाती है। रेक्टलेस मीडिया और आ। vesicales अवर।
ऑक्सीजन - रहित खून vv में प्रवाहित होता है। वृषण और वी.वी. इलियाक इंटरने।
पेल्विक यूरेटर्स आच्छादितऊपरी और निचले हाइपोगैस्ट्रिक प्लेक्सस से, और निचले हिस्से में वे एनएन से पैरासिम्पेथेटिक इंफ़ेक्शन प्राप्त करते हैं। स्प्लेन्चनी पेल्विनी।
लसीका बहिर्वाहपैल्विक मूत्रवाहिनी से इलियाक लिम्फ नोड्स में होता है।
प्रोस्टेट की स्थलाकृति।
प्रोस्टेट में 30-50 ग्रंथियां होती हैं, जो ग्रंथि के स्ट्रोमा का प्रतिनिधित्व करती हैं, और एक पेशीय पदार्थ, मूल पेशी है। डक्टुली प्रोस्टेटिक के माध्यम से ग्रंथियां मूत्रमार्ग के प्रोस्टेटिक भाग में खुलती हैं। प्रोस्टेट छोटे श्रोणि के उपपरिटोनियल तल में स्थित होता है। इसमें शंकु के आकार का आकार होता है और यह मूत्रजननांगी डायाफ्राम की ओर नीचे की ओर निर्देशित होता है। प्रोस्टेट का आधार मूत्राशय के नीचे स्थित होता है। प्रोस्टेट में दो लोब और एक इस्थमस होते हैं। प्रोस्टेट में एक आंत का प्रावरणी कैप्सूल, कैप्सुला प्रोस्टेटिका (पिरोगोव-रेत्ज़िया) होता है, जिसमें से जघन हड्डियाँजाओ मिमी। (लिग।) प्यूबोप्रोस्टैटिका।
प्रोस्टेट की सिन्टोपी.
प्रोस्टेट के ऊपर मूत्राशय के नीचे, वीर्य ग्रंथियां और वास डिफेरेंस के ampullae होते हैं। नीचे मूत्रजननांगी डायाफ्राम है, सामने जघन सिम्फिसिस की पिछली सतह है, पीछे डेनोनविले-सलीशेव प्रावरणी रेक्टोप्रोस्टैटिका और मलाशय का ampulla है। प्रोस्टेट मलाशय के माध्यम से महसूस करना आसान है।
प्रोस्टेट को रक्त की आपूर्तिएए से शाखाओं द्वारा किया जाता है। vesicales अवर और आ। रेक्टलेस मीडिया (ए इलियका इंटर्ना से)। वियनाएक शिरापरक जाल बनाते हैं, प्लेक्सस प्रोस्टेटिकस, जो प्लेक्सस वेसिकलिस के साथ विलीन हो जाता है; आगे रक्त v में बहता है। इलियका इंटर्न।
इन्नेर्वतिओननिचले हाइपोगैस्ट्रिक प्लेक्सस की शाखाओं को बाहर निकालें।
लसीका बहिर्वाहप्रोस्टेट से किया जाता है लिम्फ नोड्सए के साथ स्थित है। इलियका इंटर्न, ए। इलियका एक्सटर्ना और त्रिकास्थि की श्रोणि सतह पर।
वास deferens की स्थलाकृति।
वास डेफेरेंस का श्रोणि खंड छोटे श्रोणि के उपपरिटोनियल तल में स्थित होता है, जिसे पार्श्विका, मध्यवर्ती और सिस्टिक में विभाजित किया जाता है। यह हिस्सा रेट्रोवेसिकल सेल्युलर स्पेस में स्थित होता है।
गहरी वंक्षण वलय से बाहर आते हुए, वास डिफेरेंस, पहले उसी नाम की धमनी के साथ, और फिर इसे छोड़कर, बाहर से अंदर और नीचे की ओर घूमता है। अधिजठर अवर। गोलाई ए. एट वी. iliacae externae, vas deferens को श्रोणि के पार्श्व स्थान में मध्य और पीछे की ओर निर्देशित किया जाता है। यहां यह ओबट्यूरेटर न्यूरोवस्कुलर बंडल, गर्भनाल धमनी और बेहतर सिस्टिक धमनियों को पार करता है।
इन वाहिकाओं से मध्य में स्थित, vas deferens मूत्राशय की पार्श्व दीवार तक पहुंचता है, फिर मूत्रवाहिनी और मूत्राशय की पिछली सतह के बीच से गुजरता है, जिससे vas deferens, ampulla ductus deferentis का ampulla बनता है। मूत्राशय की पिछली दीवार पर, ampoule मूत्रवाहिनी और वीर्य ग्रंथि से मध्य में स्थित होता है।
ampoule की वाहिनी, वीर्य ग्रंथि, डक्टस एक्स्ट्रेटोरियस की वाहिनी के साथ मिल कर, स्खलन वाहिनी बनाती है, डक्टस इजैक्युलेटरी, जो प्रोस्टेट में प्रवेश करती है और खुलती है बीज ट्यूबरकलप्रोस्टेट मूत्रमार्ग में। vas deferens को रक्त से आपूर्ति की जाती है a. डक्टस डेफेरेंटिस।
सेमिनल ग्रंथियों की स्थलाकृति।
वे डक्टस डेफेरेंस के टर्मिनल सेक्शन के बाहर सेकुलर प्रोट्रूशियंस हैं। वे आंत के प्रावरणी से घिरे होते हैं और मूत्राशय की पिछली दीवार और एम्पुला रेक्टी की पूर्वकाल की दीवार के बीच स्थित होते हैं।
सेमिनल ग्लैंड्स की सिन्टोपी.
ग्रंथियों के सामने मूत्राशय की पिछली दीवार और मूत्रवाहिनी का अंतिम भाग होता है। मध्य में, वे ampullae के साथ vas deferens से सटे होते हैं। लोअर डिवीजनग्रंथियां प्रोस्टेट के आधार पर स्थित होती हैं, और सुपरोमेडियल खंड पेरिटोनियम से ढके होते हैं, जिसके माध्यम से वे आंत के छोरों के संपर्क में आते हैं।
रक्त की आपूर्तिसेमिनल ग्रंथियां आ द्वारा की जाती हैं। vesicalis अवर और रेक्टलिस मीडिया। नसें प्लेक्सस वेसिकलिस में बह जाती हैं।
आच्छादितअवर हाइपोगैस्ट्रिक प्लेक्सस।
लसीका जल निकासीवीर्य ग्रंथियों से मूत्राशय के लसीका वाहिकाओं के माध्यम से इलियाक धमनियों के साथ और त्रिकास्थि पर स्थित लिम्फ नोड्स तक जाता है।
बच्चों की विशेषताएं।
लड़कों में, प्रोस्टेट ग्रंथि और सेमिनल वेसिकल्स भी वयस्कों में उनकी स्थिति की तुलना में अपेक्षाकृत अधिक स्थित होते हैं।
मलाशय की स्थलाकृति।
मलाशय (मलाशय) सिग्मॉइड बृहदान्त्र की एक निरंतरता है और त्रिकास्थि की पूर्वकाल सतह पर छोटे श्रोणि के भीतर स्थित होता है।
मलाशय पैल्विक डायाफ्राम (एम। लेवेटर एनी) के स्तर पर समाप्त होता है, जहां यह कैनालिस एनालिस में गुजरता है। मलाशय की लंबाई 10-12 सेमी है।
मलाशय में, सुप्राम्पुलरी भाग और एम्पुला अलग-थलग होते हैं। सुपरम्पुलरी भाग और ऊपरी आधा ampoules छोटे श्रोणि के ऊपरी, पेरिटोनियल तल में स्थित होते हैं। मलाशय के ampulla का निचला आधा भाग श्रोणि के उपपरिटोनियल तल में स्थित होता है और पेरिटोनियम के बजाय आंत के प्रावरणी (Amyusse capsule) से ढका होता है।
मलाशय का श्रोणि भाग, त्रिकास्थि और कोक्सीक्स की वक्रता के अनुसार, एक उभार, नेक्सुरा सैक्रालिस द्वारा पीछे की ओर निर्देशित एक मोड़ बनाता है। कैनालिस एनालिस में संक्रमण के समय, मलाशय का अंतिम खंड नीचे और पीछे की ओर झुकता है, एक दूसरा मोड़, गुदा-रेक्टल, फ्लेक्सुरा एनोरेक्टलिस (फ्लेक्सुरा पेरिनेलिस) का निर्माण करता है, जो एक उभार के साथ आगे की ओर होता है।
मलाशय ललाट तल में तीन मोड़ बनाता है। इनमें ऊपरी दाएं पार्श्व मोड़, फ्लेक्सुरा सुपरोडेक्सट्रा लेटरलिस, मध्यवर्ती बाएं पार्श्व मोड़, फ्लेक्सुरा इंटरमेडिओसिनिस्ट्रा लेटरलिस, निचला दायां पार्श्व मोड़, फ्लेक्सुरा इंफेरोडेक्सट्रा लेटरलिस शामिल हैं।
मलाशय की परतें- पेशीय झिल्ली (बाहरी अनुदैर्ध्य, स्ट्रेटम लॉन्गिट्यूडिनल, और आंतरिक गोलाकार, स्ट्रैटम सर्कुलर, परतों से मिलकर बनता है)।
बाहरी दबानेवाला यंत्र के तंतुओं के ऊपर श्रोणि डायाफ्राम के स्तर पर, मी। स्फिंक्टर एनी एक्सटर्नस, एम फाइबर मलाशय की मांसपेशियों में बुने जाते हैं। लेवेटर एनी, विशेष रूप से एम। प्यूबोएनालिस, आदि प्यूबोरेक्टलिस।
श्लेष्मा झिल्ली उंची श्रेणीमलाशय का ampulla 2-4 अनुप्रस्थ सिलवटों का निर्माण करता है जो मलाशय के भरने पर गायब नहीं होते हैं, प्लिका ट्रांसवर्से
रेक्टी, एक पेचदार पाठ्यक्रम है। एम्पुलर भाग में दाहिनी दीवार पर एक तह होती है, दो बाईं ओर।
मलाशय का सिन्टोपी।
मलाशय के सामने के उपपरिटोनियल तल में मूत्राशय की पीछे की दीवार होती है जो पेरिटोनियम, प्रोस्टेट, वास डिफेरेंस के ampullae, वीर्य ग्रंथियों (पुटिकाओं) और मूत्रवाहिनी के टर्मिनल वर्गों से ढकी नहीं होती है। डेनोनविल-सालिशचेव के प्रावरणी रेक्टोप्रोस्टैटिका (सेप्टम रीक्टोवेसिकेल) द्वारा मलाशय को उनसे अलग किया जाता है। एम्पुला के किनारों पर आंतरिक इलियाक वाहिकाओं की शाखाएँ होती हैं और प्लेक्सस हाइपोगैस्ट्रिकस अवर की नसें होती हैं। मलाशय के पीछे त्रिकास्थि को जोड़ता है। .
रक्त की आपूर्ति:एक। रेक्टलिस सुपीरियर (अप्रकाशित - निचले हिस्से की टर्मिनल शाखा) मेसेंटेरिक धमनी) और ए. रेक्टलिस मीडिया (स्टीम रूम, ए इलियका इंटर्ना से)। .
शिरापरक वापसी:शिराएं मलाशय की दीवार में एक शिरापरक जाल, प्लेक्सस वेनोसस रेक्टलिस बनाती हैं, जिसमें सबम्यूकोसल और सबफेशियल भाग अलग-थलग होते हैं। ऊपरी वर्गों से, रक्त v के माध्यम से बहता है। रेक्टलिस सुपीरियर, जो वी की शुरुआत है। मेसेन्टेरिका अवर (पोर्टल शिरा प्रणाली)। सभी नसें आपस में और अन्य पैल्विक अंगों की नसों के साथ व्यापक रूप से एनास्टोमोज करती हैं। इस प्रकार, यहाँ एक पोर्टोकैवल एनास्टोमोसेस है।
इनरवेशन मेंनिचले मेसेंटेरिक, ऊपरी और निचले हाइपोगैस्ट्रिक प्लेक्सस और पेल्विक स्प्लेनचेनिक नसें भाग लेती हैं। त्रिक रीढ़ की हड्डी के हिस्से के रूप में संवेदी तंत्रिकाएं होती हैं जो मलाशय को भरने की भावना व्यक्त करती हैं।
लसीका बहिर्वाहमलाशय के नादम्पुलर भाग से और आंशिक रूप से एम्पुला के ऊपरी भाग से नोडी पैरारेक्टल के माध्यम से बेहतर रेक्टल धमनी के साथ नोडी रेक्टलस सुपीरियर्स और आगे नोडी मेसेन्टेरिसी इनफिरियर्स तक। यह मलाशय के साथ कैंसर मेटास्टेस के फैलने की संभावना की व्याख्या करता है। मलाशय के उपपरिटोनियल क्षेत्र से, लसीका आंतरिक इलियाक और त्रिक लिम्फ नोड्स में बहती है।
बच्चों की विशेषताएं।
नवजात शिशुओं में मलाशय ऊंचा, विस्तारित होता है और इसके वक्र कमजोर रूप से व्यक्त होते हैं। यह मूत्रवाहिनी, मूत्राशय और योनि (लड़कियों में), प्रोस्टेट और वीर्य पुटिकाओं (लड़कों में) से सटा होता है। बच्चे की वृद्धि और विकास के साथ, मलाशय के स्थलाकृतिक और शारीरिक संबंध वयस्कों में आते हैं।
अंग महिला श्रोणि.
महिलाओं में मूत्राशय की स्थलाकृति।
महिला श्रोणि में मूत्राशय पुरुषों की तुलना में श्रोणि गुहा में गहरा होता है। पेरिटोनियल फ्लोर में, महिलाओं के मूत्राशय के पीछे, गर्भाशय का शरीर और आंत के लूप, जो उत्खनन vesicouterine में प्रवेश करते हैं, आसन्न होते हैं। सबपेरिटोनियल फ्लोर में, मूत्राशय जघन सिम्फिसिस को अपनी सामने की सतह से जोड़ता है और इसे जघन-वेसिकल मांसपेशियों (स्नायुबंधन), मिमी द्वारा तय किया जाता है। (लिग।) प्यूबोवेसिकलिया। पिछवाड़े की दीवारमूत्राशय गर्भाशय ग्रीवा और योनि के सामने स्थित होता है। बुलबुला योनि से मजबूती से जुड़ा होता है, इससे केवल फाइबर की एक नगण्य परत के साथ अलग होता है, गर्भाशय के साथ संघ अधिक ढीला होता है। मूत्राशय के नीचे मूत्रजननांगी डायाफ्राम पर स्थित है। इसके बगल में एम. लेवेटर एनी।
महिलाओं में मूत्राशय के निचले भाग में, योनि की पूर्वकाल की दीवार के सामने, मूत्रवाहिनी उसमें प्रवाहित होती है।
महिलाओं में मूत्राशय की लसीका वाहिकाएं गर्भाशय के चौड़े लिगामेंट के आधार पर गर्भाशय और योनि की लसीका वाहिकाओं से जुड़ी होती हैं।
गर्भाशय और उसके उपांगों की स्थलाकृति।
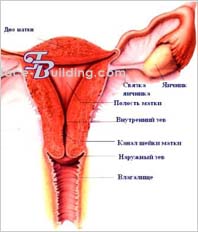
गर्भाशय सामने के मूत्राशय और पीठ में मलाशय के बीच छोटे श्रोणि में स्थित होता है। इसमें दो खंड होते हैं: ऊपरी एक - शरीर, कोष, और नीचे, कोष, और निचला एक - गर्भाशय ग्रीवा, गर्भाशय ग्रीवा। गर्दन में, सुप्रावागिनल और योनि भाग, पोर्टियो सुप्रावागिनलिस और पोर्टियो वेजिनेलिस प्रतिष्ठित हैं।
पोर्टियो वेजिनेलिस सर्विसिस पर गर्भाशय का एक उद्घाटन होता है, ओस्टियम गर्भाशय, लेबियम एंटरियस के सामने और लेबियम पोस्टेरियस के पीछे सीमित होता है। यह छेद योनि को कैनालिस गर्भाशय ग्रीवा के माध्यम से गर्भाशय गुहा, कैवम गर्भाशय से जोड़ता है। गर्भाशय के पार्श्व किनारों को मार्गो यूटेरी डेक्सटर एट सिनिस्टर कहा जाता है। अधिकांश भाग के लिए, गर्भाशय छोटे श्रोणि के ऊपरी, पेरिटोनियल, तल में स्थित होता है।
निलंबन उपकरण गर्भाशय।गर्भाशय, लिग के गोल और चौड़े स्नायुबंधन द्वारा निर्मित। टेरेस गर्भाशय और लिग। लता गर्भाशय. गर्भाशय के व्यापक स्नायुबंधन पेरिटोनियम का दोहराव हैं। वे गर्भाशय से लगभग ललाट तल में प्रस्थान करते हैं और श्रोणि की पार्श्व दीवारों के पेरिटोनियम तक पहुँचते हैं। इस जगह में, व्यापक लिगामेंट की पेरिटोनियल शीट अंडाशय, लिग का सस्पेंसरी लिगामेंट बनाती है। सस्पेंसोरियम ओवरी, अंडाशय के जहाजों से युक्त (ए। एट वी। ओवरिका)। चौड़े लिगामेंट की मोटाई में गर्भाशय के कोण से नीचे और पीछे की ओर जाता है खुद का बंडलअंडाशय, लिग। अंडाशय प्रोप्रियम। गर्भाशय के कोण से नीचे और पूर्वकाल, गर्भाशय के गोल स्नायुबंधन, लिग। टेरेस गर्भाशय।
गर्भाशय में एक आंत का प्रावरणी है। गर्भाशय, लिग के मुख्य लिगामेंट के पेशीय रेशेदार बंडल। कार्डिनेल आंत के प्रावरणी से जुड़े स्नायुबंधन: कार्डिनल लिगामेंट्स, लिग। कार्डिनलिया, रेक्टो-यूटेराइन, लिग। रेक्टौटेरिना, प्यूबोकर्विकल। लिग प्यूबोकर्विकेल
जघन-योनि पेशी, एम। प्यूबोवैजिनैलिस; मूत्रमार्ग दबानेवाला यंत्र, एम। दबानेवाला यंत्र urethrovaginalis और पेरिनियल झिल्ली, झिल्ली पेरिनेई।
रक्त की आपूर्तिदो गर्भाशय धमनियों द्वारा किया जाता है, आ। गर्भाशय, डिम्बग्रंथि धमनियां, आ। ovaricae (से उदर महाधमनी), और गर्भाशय के गोल स्नायुबंधन की धमनियां, आ। एल.जी. गर्भाशय गर्भाशय। ए. गर्भाशय आंतरिक इलियाक धमनी की एक शाखा है। शिरापरक बहिर्वाहगर्भाशय से सबसे पहले गर्भाशय शिरापरक जाल, प्लेक्सस वेनोसस गर्भाशय में होता है। यह व्यापक रूप से श्रोणि की सभी नसों के साथ एनास्टोमोसेस करता है, लेकिन मुख्य रूप से योनि के शिरापरक जाल, प्लेक्सस वेनोसस वेजिनेलिस के साथ। जाल से, रक्त गर्भाशय की नसों के माध्यम से आंतरिक इलियाक नसों में बहता है।
गर्भाशय, अंडाशय और ट्यूब के नीचे से बहिर्वाह वीवी के माध्यम से अवर वेना कावा में होता है। अंडाशय
गर्भाशय का संरक्षणएक व्यापक यूटेरोवैजिनल नर्व प्लेक्सस द्वारा किया जाता है, प्लेक्सस यूटेरोवैजिनैलिस - युग्मित निचले हाइपोगैस्ट्रिक प्लेक्सस का मध्य भाग, प्लेक्सस हाइपोगैस्ट्रिकस अवर।
लसीका बहिर्वाहगर्भाशय से आंत के पैरायूटेरिन और पैरावागिनल नोड्स (नोडी पैरायूटेरिनी एट पैरावागिनल) से, लिम्फ इलियाक लिम्फ नोड्स में और आगे सामान्य इलियाक नोड्स में बहता है। रास्ते में लिग। कार्डिनलिया गर्भाशय ग्रीवा से, लसीका वाहिकाएं लसीका को ओबट्यूरेटर लिम्फ नोड्स तक ले जाती हैं, और फिर बाहरी और सामान्य इलियाक नोड्स तक। आउटलेट के साथ गर्भाशय के नीचे से लसीका वाहिकाओंगर्भाशय के गोल स्नायुबंधन, लसीका आंशिक रूप से वंक्षण लिम्फ नोड्स में बहती है।
फैलोपियन ट्यूब।
फैलोपियन ट्यूब, ट्यूबा गर्भाशय, या फलोपियन ट्यूब- एक युग्मित अंग जो गर्भाशय गुहा को पेरिटोनियल गुहा से जोड़ता है। यह गर्भाशय के चौड़े लिगामेंट के ऊपरी किनारे पर स्थित होता है और इसमें मेसेंटरी, मेसोसालपिनक्स होता है, जो ट्यूब के ठीक नीचे चौड़े लिगामेंट का हिस्सा होता है।
व्यास फलोपियन ट्यूबभिन्न होता है और 5 से 10 मिमी तक होता है। ट्यूब में, गर्भाशय भाग, पार्स गर्भाशय, गर्भाशय के उद्घाटन के साथ, ओस्टियम गर्भाशय, इस्थमस, इस्थमस, एम्पुला, एम्पुला, और फ़नल, इन्फंडिबुलम प्रतिष्ठित हैं। फैलोपियन ट्यूब के फ़नल में फ्रिंज, फ़िम्ब्रिया, ट्यूब के उदर उद्घाटन की सीमा, ओस्टियम एब्डोमिनल ट्यूबे यूटेरिना है। फिम्ब्रिया में से एक, जो अंडाशय के ट्यूबल छोर के करीब पहुंचती है, उसे फिम्ब्रिया ओवरीका कहा जाता है।
रक्त की आपूर्तिफैलोपियन ट्यूब डिम्बग्रंथि और गर्भाशय धमनियों से निकलती है
अंडाशय।अंडाशय - महिलाओं का स्टीम रूम जननपिंडमाप 1.5 x 1.5 x 1.0 सेमी. यह जर्मिनल एपिथेलियम से ढका होता है। पेरिटोनियम के एंडोथेलियम में उपकला के संक्रमण को एक सफेद रेखा के साथ चिह्नित किया गया है। इस जगह पर, अंडाशय की मेसेंटरी समाप्त होती है, मेसोवेरियम, गर्भाशय के व्यापक लिगामेंट के पीछे के पत्ते से फैली हुई है।
अंडाशय के दो सिरे होते हैं - ट्यूबल और गर्भाशय, दो सतह - औसत दर्जे का और पार्श्व, दो किनारे - मुक्त और मेसेंटेरिक। अंडाशय श्रोणि की पार्श्व दीवार के पास गर्भाशय के चौड़े लिगामेंट की पिछली सतह से जुड़ा होता है। पेरिटोनियल कवर के तहत, a. अंडाशय के पास पहुंचता है। रेट्रोपरिटोनियल स्पेस से ओवरीका। अंडाशय का गर्भाशय अंत अंडाशय के अपने लिगामेंट, लिग के संयोजी ऊतक के माध्यम से गर्भाशय के शरीर से जुड़ा होता है। अंडाशय प्रोप्रियम।
रक्त की आपूर्तिअंडाशय ए द्वारा किया जाता है। अंडाशय, 1 काठ कशेरुका के स्तर पर महाधमनी के उदर भाग से, साथ ही गर्भाशय धमनी की डिम्बग्रंथि शाखा तक फैली हुई है।
शिरापरक रक्त का बहिर्वाहअंडाशय से वी के माध्यम से होता है। ओवरीका डेक्सट्रा सीधे अवर वेना कावा में, वी के माध्यम से। ovarica sinistra - पहले बाईं ओर गुर्दे की नसऔर इसके माध्यम से निचले खोखले में।
इनरवेशन मेंनिचले हाइपोगैस्ट्रिक जाल की अंडाशय में शामिल शाखाएं।
लसीका जल निकासीअंडाशय से अंडाशय धमनी के साथ अपवाही लसीका वाहिकाओं के साथ, महाधमनी के आसपास स्थित लिम्फ नोड्स और इलियाक लिम्फ नोड्स तक किया जाता है।
बच्चों की विशेषताएं।
नवजात लड़कियों में, गर्भाशय छोटे श्रोणि में प्रवेश के तल के ऊपर स्थित होता है। उसने अपना विकास पूरा नहीं किया है और उसका शरीर 1/3 है, और गर्भाशय ग्रीवा पूरी लंबाई का 2/3 है।
अंडाशय श्रोणि की सीमा रेखा के पास स्थित होते हैं। उम्र के साथ, गर्भाशय और अंडाशय उतरते हैं, और 12-14 साल की उम्र तक वे महिलाओं में अपनी स्थिति के अनुरूप स्थिति पर कब्जा कर लेते हैं। इस उम्र तक गर्भाशय का आकार बढ़ जाता है और उसके शरीर और गर्भाशय ग्रीवा की लंबाई समान हो जाती है।
महिलाओं में मलाशय की स्थलाकृति।
महिलाओं में मलाशय की संरचना, विभाजन, रक्त की आपूर्ति और मलाशय का संक्रमण पुरुषों में उन लोगों से भिन्न नहीं होता है। महिलाओं में केवल मलाशय का सिनोटोपी और लसीका जल निकासी भिन्न होता है।
महिलाओं में मलाशय के पूर्वकाल पेरिटोनियल तल में, शरीर, गर्भाशय ग्रीवा और योनि के पीछे के अग्रभाग स्थित होते हैं। गर्भाशय के शरीर के मलाशय और पीछे की दीवार के बीच उदर गुहा की निचली मंजिल से उतरते हुए लूप होते हैं छोटी आंत. वे रेक्टो-गर्भाशय गुहा में प्रवेश करते हैं, उत्खनन रेक्टौटेरिना। सबपेरिटोनियल फ्लोर में, महिलाओं में मलाशय सामने योनि से सटा होता है। हालांकि, वे प्रावरणी रेक्टोवागिनलिस द्वारा अलग हो जाते हैं। यह प्रावरणी पतली और ढीली होती है, यह लसीका वाहिकाओं द्वारा प्रवेश की जाती है, ताकि यह दोनों अंगों के ट्यूमर में मेटास्टेस के प्रसार या रेक्टोवागिनल फिस्टुलस के विकास में बाधा न बने।
विरूपताओं मूत्र तंत्रबच्चों में।
मूत्र वाहिनी (यूरैचस) के सिस्ट। वे अपूर्ण विस्मरण के साथ बनते हैं और कभी-कभी एक नालव्रण पथ होता है जो नाभि क्षेत्र में खुलता है - वेसिको-नाम्बिलिकल फिस्टुलस। उसको भी जन्मजात नालव्रणवेसिको-आंत्र नालव्रण शामिल हैं, जो अत्यंत दुर्लभ हैं। वे आम तौर पर मलाशय और मूत्राशय त्रिकोण के क्षेत्र के बीच होते हैं, कभी-कभी एट्रेसिया के साथ संयुक्त होते हैं। गुदा.
इसके अलावा, लड़कियों में, मूत्र वाहिनी में एंडोमेट्रियल तत्वों की एक्टोपिक परत हो सकती है। इन मामलों में, मासिक धर्म के दौरान यौवन के दौरान, मूत्र वाहिनी से छोड़ी गई नाल में रक्त से भरे सिस्ट बन सकते हैं। नालव्रण पथ की उपस्थिति में, नाभि से रक्त निकल सकता है।
मूत्राशय की एक्सस्ट्रोफी। यह विकृति मूत्राशय की पूर्वकाल की दीवार और पूर्वकाल पेट की दीवार के हिस्से की अनुपस्थिति की विशेषता है। मूत्राशय पूर्वकाल खुला है, मूत्राशय की दीवार के दोष के अनुसार श्लेष्मा, त्वचा दोष के किनारों के साथ जुड़ा हुआ है। मूत्राशय म्यूकोसा की पिछली दीवार पर मूत्रवाहिनी के पिनहोल स्पष्ट रूप से दिखाई देते हैं। उनमें से लगातार पेशाब निकलता रहता है।
हाइपोस्पेडिया एक विकृति है जो मूत्रमार्ग की निचली दीवार के हिस्से की अनुपस्थिति की विशेषता है।
एपिस्पेडिया - मूत्रमार्ग की ऊपरी दीवार का अविकसित होना।
मलाशय की विकृतियाँ।
गुदा का एट्रेसिया, एट्रेसिया एनी। इस दोष के साथ, गुदा नहीं होता है और मलाशय पेरिनेम की त्वचा के करीब आँख बंद करके समाप्त होता है। आंत्र आमतौर पर संचित मेकोनियम के साथ फैलता है।
मलाशय के एट्रेसिया के साथ, एट्रेसिया रेक्टी, गुदा को एक स्पष्ट अवसाद द्वारा दर्शाया जाता है, लेकिन मलाशय छोटा होता है और छोटे श्रोणि के नीचे से आँख बंद करके समाप्त होता है। इस मामले में, मलाशय के अंधे सिरे को ऊतक की एक महत्वपूर्ण परत द्वारा पेरिनेम से अलग किया जाता है।
गुदा और मलाशय के एट्रेसिया के साथ, एट्रेसिया एनी एट रेक्टी, जो अन्य विकृतियों की तुलना में अधिक बार होता है, गुदा बंद रहता है, और मलाशय पेल्विक फ्लोर से अलग-अलग दूरी पर आँख बंद करके समाप्त होता है।
पेरिनेम की स्थलाकृति।
सीमाएँ, क्षेत्र।
मूलाधार (क्षेत्र पेरिनेलिस), श्रोणि गुहा की निचली दीवार का निर्माण, एक रोम्बस का आकार होता है और सामने जघन सिम्फिसिस द्वारा सीमित होता है, सामने और बाद में प्यूबिस की निचली शाखा और इस्चियम की शाखा द्वारा, बाद में इस्चियल ट्यूबरोसिटी द्वारा, बाद में और बाद में स्रावी स्नायुबंधन द्वारा, और बाद में कोक्सीक्स द्वारा। इस्चियाल ट्यूबरोसिटीज को जोड़ने वाली रेखा (लिनिया बिस्कियाडिका) . पेरिनेम को मूत्रजननांगी और गुदा क्षेत्रों में विभाजित किया गया है। पेरिनेम के कण्डरा केंद्र को आमतौर पर इस्चियाल ट्यूबरकल को जोड़ने वाली रेखा के मध्य में प्रक्षेपित किया जाता है।
क्षेत्रों की परतें और उनकी विशेषताएं।
पुरुषों और महिलाओं में गुदा क्षेत्र की स्तरित संरचना लगभग समान होती है। गुदा क्षेत्र के केंद्र में प्रत्यक्ष कटेशका, गुदा का गुदा उद्घाटन होता है।
1 .चमड़ा(डर्मा) गुदा में यह रंजित होता है, क्षेत्र की परिधि की तुलना में पतला होता है, और गुदा के बाहरी दबानेवाला यंत्र के चमड़े के नीचे के हिस्से से जुड़ा होता है, जिसके परिणामस्वरूप यह सिलवटों का निर्माण करता है, और फिर मलाशय के श्लेष्म झिल्ली में गुजरता है। पुरुषों में, अंडकोश की जड़ और गुदा के बीच में पेरिनियल सीवन होता है, रैपे पेरिनेई।
2. उपचर्म वसा ऊतकतथा सतहीगुदा क्षेत्र का प्रावरणी (पॅनिकुलसवसाप्रावरणी पेरिनेई सुपरफिशियलिस) genitourinary की तुलना में बेहतर व्यक्त किया गया। फाइबर में निचले ग्लूटियल और निचले रेक्टल धमनियों और चमड़े के नीचे के शिरापरक नेटवर्क की त्वचा की शाखाएं होती हैं, जो विशेष रूप से गुदा के पास मोटी होती हैं। शाखा एनएन की त्वचा को संक्रमित करें। n से rectales अवर। पुडेन्डस क्षेत्र के औसत दर्जे के हिस्सों में और आरआर। n से पेरिनेलेस। पार्श्व वर्गों में कटानियस फेमोरिस पीछे।

