महिला के पेल्विक अंग कैसे स्थित होते हैं? महिला श्रोणि की संरचना और शरीर क्रिया विज्ञान

श्रोणि की स्थलाकृतिक शारीरिक रचना.
ताज़,श्रोणि.
सीमाएँ।श्रोणि शरीर का एक हिस्सा है जो पेट और निचले अंगों के बीच स्थित होता है और बाहर की ओर श्रोणि की हड्डियों, त्रिकास्थि, कोक्सीक्स और नीचे से पेरिनेम द्वारा घिरा होता है।
बाहरी स्थलचिह्न:
इलियाक शिखा, क्रिस्टा इलियाका; - सुपीरियर पूर्वकाल इलियाक रीढ़, स्पाइना इलियाका पूर्वकाल सुपीरियर; - प्यूबिक ट्यूबरकल, ट्यूबरकुलम प्यूबिकम; - प्यूबिक सिम्फिसिस, सिम्फिसिस प्यूबिका; - त्रिकास्थि की पृष्ठीय सतह, मुख पृष्ठीय पृष्ठीय त्रिकास्थि; - कोक्सीक्स, ओएस कोक्सीजेस; - इस्चियाल ट्यूबरोसिटी, कंद इस्चियाडिकम; - बड़ा कटारफीमर, ट्रोकेन्टर मेजर ओसिस फेमोरेलिस; - सबप्यूबिक कोण, एंगुलस सबप्यूबिकस
व्यक्तिगत, लिंग और उम्र का अंतर:
1. श्रोणि की व्यक्तिगत विशेषताएं। इसमें पेल्विक रिंग के अनुदैर्ध्य और अनुप्रस्थ व्यास के विभिन्न अनुपात होते हैं। एक चरम प्रकार की परिवर्तनशीलता के साथ, अनुदैर्ध्य व्यास अनुप्रस्थ से बड़ा होता है, जबकि श्रोणि पक्षों से "निचोड़" जाता है, धुरी पैल्विक अंगअधिक बार त्रिकास्थि की ओर झुकाव होता है। एक अन्य प्रकार की परिवर्तनशीलता में, अनुदैर्ध्य व्यास अनुप्रस्थ व्यास से कम होता है, श्रोणि पूर्वकाल दिशा में "संपीड़ित" होती है, और श्रोणि अंगों की धुरी जघन सिम्फिसिस की ओर झुकी होती है।
2. पेल्विक कंकाल में लैंगिक अंतर:- पंख इलियाक हड्डियाँमहिलाओं में, वे अधिक क्षैतिज रूप से स्थित होते हैं, इसलिए महिलाओं में श्रोणि पुरुषों की तुलना में व्यापक और निचला होता है; - महिलाओं में जघन हड्डियों की निचली शाखाएं एक अधिक कोण पर स्थित होती हैं और एक जघन चाप, आर्कस पबिस बनाती हैं; पुरुषों में, वे एक तीव्र कोण पर स्थित होते हैं और एक सबप्यूबिक कोण, एंगुलस सबप्यूबिकस बनाते हैं;
महिलाओं में श्रोणि गुहा में एक घुमावदार सिलेंडर का आकार होता है, पुरुषों में - एक घुमावदार शंकु;
श्रोणि झुकाव, झुकाव श्रोणि - क्षैतिज तल और ऊपरी श्रोणि छिद्र के तल के बीच का कोण - महिलाओं में 55-60, पुरुषों में 50-55।
3. उम्र का अंतर. जन्म के समय, श्रोणि में 3 भाग होते हैं, जिनमें से प्रत्येक में अस्थिभंग नाभिक होता है। सभी 3 भाग - इलियाक, इस्चियाल और प्यूबिक - एसिटाबुलम के क्षेत्र में उपास्थि की परतों से जुड़े हुए हैं। इलियाक फोसा लगभग अनुपस्थित है। 7 साल की उम्र तक, पेल्विक हड्डी का आकार दोगुना हो जाता है, फिर 12 साल की उम्र तक विकास धीमा हो जाता है। 13-18 वर्ष की आयु तक, पेल्विक हड्डी के हिस्से एक साथ बढ़ते हैं और उनका अस्थिकरण समाप्त हो जाता है। पेल्विक हड्डी के सभी तत्वों का अंतिम सिनोस्टोसिस 25 वर्ष की आयु तक पूरा हो जाता है।
पैल्विक दीवारें.प्यूबिक, इलियाक, इस्चियाल हड्डियों, त्रिकास्थि और कोक्सीक्स को सीमित करें।
पेड़ू का तलपेल्विक डायाफ्राम, डायाफ्राम पेल्विस और आंशिक रूप से मूत्रजननांगी डायाफ्राम, डायाफ्राम यूरोजेनिटेल बनाते हैं।
मूत्र डायाफ्राम,डायाफ्राम यूरोजेनिटेल. यह 2 मांसपेशियों से बनता है: पेरिनेम की गहरी अनुप्रस्थ मांसपेशी और मूत्रमार्ग की बाहरी स्फिंक्टर।
डी पैल्विक डायाफ्राम. 2 मांसपेशियों द्वारा निर्मित: लेवेटर एनी मांसपेशी, एम। लेवेटर एएनआई, और कोक्सीजील मांसपेशी, एम। сoccygeus.
श्रोणि गुहा के फर्श. पेल्विक गुहा को तीन मंजिलों में विभाजित किया गया है: ऊपरी - पेरिटोनियल, कैवम पेल्विस पेरिटोनियल, मध्य - सबपेरिटोनियल, कैवम पेल्विस सबपेरिटोनियल, निचला - चमड़े के नीचे, या पेरिनियल, कैवम पेल्विस सबक्यूटेनियम एस। पेरिनेल.
पुरुष श्रोणि में पेरिटोनियम का कोर्स. यहां पेरिटोनियम पेट की पूर्वकाल की दीवार से गुजरता है मूत्राशय, ऊपरी दीवार को, आंशिक रूप से बगल और पीछे को कवर करता है। मूत्राशय के किनारों पर, पेरिटोनियम जीवाश्म पैरावेसिकल बनाता है। सिम्फिसिस के स्तर पर, पेरिटोनियम प्लिका वेसिकैलिस ट्रांसवर्सा बनाता है। मूत्राशय की पिछली दीवार के साथ उतरते हुए, पेरिटोनियम वास डेफेरेंस के एम्पुला के औसत दर्जे के किनारों, सेमिनल ग्रंथियों के शीर्ष को कवर करता है, और मलाशय में गुजरता है, जिससे एक रेक्टोवेसिकल अवसाद बनता है, एक्वावेटियो रेक्टोवेसिकलिस। इसके अलावा, मलाशय का सुप्राएम्पुलरी भाग सभी तरफ से पेरिटोनियम से ढका होता है, एम्पुला काफी हद तक 3 तरफ से ढका होता है, और नीचे के भागमलाशय पेरिटोनियम से बिल्कुल भी ढका नहीं होता है।
महिला श्रोणि में पेरिटोनियम का कोर्स।यहां पेरिटोनियम भी पेट की पूर्वकाल की दीवार से मूत्राशय तक गुजरता है, एक अनुप्रस्थ तह बनाता है, फिर इसकी ऊपरी और पिछली दीवारों को कवर करता है। इसके बाद, यह गर्भाशय के इस्थमस के स्तर पर गर्भाशय की पूर्वकाल सतह पर चला जाता है, जिससे एक उथली वेसिकोटेरिन गुहा बनती है, एक्वावेटियो वेसिकोटेरिना। गर्भाशय की पूर्वकाल सतह पर, पेरिटोनियम केवल गर्भाशय के शरीर को कवर करता है। गर्भाशय की पिछली सतह पर, पेरिटोनियम शरीर, गर्भाशय ग्रीवा के सुप्रावागिनल भाग और को कवर करता है। पश्च मेहराबयोनि और मलाशय में जाती है, एक गहरी रेक्टौटेराइन गुहा बनाती है, एक्सावटियो रेक्टौटेरिना (डगलस स्पेस)। यह पेरिटोनियम की परतों द्वारा सीमित है - प्लिका रेक्टौटेरिना, जो त्रिकास्थि की पूर्वकाल सतह तक जारी रहती है।
प्रावरणी और सेलुलर स्थान, पड़ोसी क्षेत्रों के सेलुलर स्थानों के साथ उनके संबंध।
पार्श्विका श्रोणि प्रावरणी, प्रावरणी श्रोणि पार्श्विका, त्रिकास्थि की पूर्वकाल सतह के पीछे को कवर करती है और इसे प्रीसैक्रल, प्रावरणी प्रीसैक्रालिस कहा जाता है, किनारों पर - पार्श्विका मांसपेशियां: मी। पिरिफोर्मिस, एम. ओबटुरेटोरियस इंटर्नस, संबंधित नाम वाले (प्रावरणी ओबटुरेटोरिया, प्रावरणी एम. पिरिफोर्मिस), सामने - सिम्फिसिस की पिछली सतह और जघन हड्डियों की ऊपरी शाखाएं, नीचे से - एम की ऊपरी सतह। लेवेटर एनी.
आंत संबंधी श्रोणि प्रावरणी,प्रावरणी पेल्विस विसेरेलिस, पुरुषों में पैल्विक अंगों के एक्स्ट्रापेरिटोनियल भागों को रेखाबद्ध करता है और जघन हड्डियों से त्रिकास्थि तक फैले दो धनु स्पर्स बनाता है। पुरुषों में जघन हड्डी से प्रोस्टेट ग्रंथि तक या महिलाओं में मूत्राशय तक फैला हुआ आंत प्रावरणी का हिस्सा, जघन-प्रोस्टेटिक, लिग कहा जाता है। प्यूबोप्रोस्टैटिकम, या प्यूबोवेसिकल, लि. प्यूबोवेसिकल, लिगामेंट। ये स्नायुबंधन चिकनी मांसपेशी फाइबर एम के बंडलों के साथ होते हैं। प्यूबोप्रोस्टैटिकस और एम.पुबोवेसिकलिस। मूत्राशय के पीछे स्थित आंत प्रावरणी के धनु स्पर्स में चिकनी मांसपेशी फाइबर के बंडल भी होते हैं जो कई मांसपेशियों का निर्माण करते हैं: रेक्टोकॉसीजील, एम। सैक्रोकॉसीजियस; रेक्टोवेसिकल, एम. पुरुषों में रेक्टोवेसिकैलिस और महिलाओं में रेक्टौटेराइन। पेल्विक अंगों को अस्तर देते हुए, पेल्विक की आंतीय प्रावरणी मलाशय का एक कैप्सूल (एम्युसे कैप्सूल) और एक कैप्सूल बनाती है प्रोस्टेट ग्रंथि(पिरोगोव-रीट्ज़ कैप्सूल)।
सेलुलर स्थान.छोटे श्रोणि के मुख्य सेलुलर स्थान श्रोणि के उपपरिटोनियल तल के भीतर स्थित होते हैं।
आंत कासेलुलर स्थानवे अंग की दीवार और आंत प्रावरणी के बीच अंतराल हैं। ये हैं: पैरावेसिकल, पैराप्रोस्टैटिक, पैरावैजाइनल, पैरासर्विकल और पैरारेक्टल विसरल सेल्युलर स्पेस।
पार्श्विका कोशिकीय स्थानएक महिला के छोटे श्रोणि के उपपरिटोनियल तल में चार होते हैं: रेट्रोप्यूबिक (प्री-वेसिकल)। दो पार्श्व और प्रीसेक्रल (पोस्टीरियर रेक्टल)। पुरुषों में एक और, पाँचवाँ है , रेट्रोवेसिकल सेलुलर स्पेस।
बच्चों की विशेषताएँ.
श्रोणि की प्रावरणी बहुत पतली और ढीली होती है। पार्श्विका प्रावरणी पार्श्विका वाहिकाओं के प्रावरणी आवरण के निकट होती है। पार्श्विका और पेरीऑर्गन सेलुलर रिक्त स्थान में थोड़ी मात्रा में वसा ऊतक होता है, जो पूर्वकाल और बनाता है
डगलस की पिछली थैली।
आंतरिक इलियाक वाहिकाएँ।
पैल्विक अंगों को रक्त की आपूर्ति करने वाली मुख्य धमनी ट्रंक है आंतरिकइलियाक धमनी, एक। इलियाका इंटर्ना.
आंतरिक इलियाक धमनी की शाखाएँ:
- पार्श्विका: ए. इलियोलुम्बलिस.,ए. सैकरालिस लेटरलिस., ए. ओबटुरेटोरियस., ए. ग्लूटिया सुपीरियर., ए. ग्लूटिया अवर.
- आंत :, ए. अम्बिलिकलिस (ए. वैसिकलिस सुपीरियर), ए. वेसिकलिस इनफिरियर., ए. रेक्टालिस मीडिया., ए. पुडेंडा इंटर्ना। ए. गर्भाशय (ए. डक्टस डिफरेंटिस)।
वृहत कटिस्नायुशूल रंध्र के ऊपरी किनारे के स्तर पर। इलियाका इंटर्ना को पूर्वकाल और पश्च ट्रंक में विभाजित किया गया है।
पूर्वकाल धड़ से उत्पन्न मुख्य रूप से आंत संबंधी धमनियां: आह. गर्भाशय, वेसिकलिस अवर, रेक्टलिस मीडिया; दो पार्श्विका धमनियाँ, आह. अम्बिलिकलिस एट ओबटुरेटोरिया, पूर्वकाल की ओर निर्देशित। नाभि धमनी के दो भाग होते हैं: एक खुला भाग, पार्स पैटेंस, जिसमें से बेहतर वेसिकल धमनी और वास डेफेरेंस की धमनी निकलती है, और एक बंद भाग, पार्स ऑक्लूसा। धमनी का यह नष्ट हुआ भाग मूत्राशय की आंतीय प्रावरणी तक पहुंचता है और फिर उसके साथ नाभि तक चला जाता है।
इन्फ्रापिरिफॉर्म उद्घाटन पर पूर्वकाल ट्रंक का टर्मिनल भाग आंतरिक जननांग में विभाजित है, ए। पुडेंडा इंटर्ना, और निचला ग्लूटल, ए। ग्लूटिया अवर, धमनियां।
आंतरिक इलियाक धमनी का पिछला भाग पार्श्विका धमनियों को छोड़ता है: एए सैक्रेल्स लेटरल, इलियोलुम्बलिस एट ग्लूटिया सुपीरियर। ए इलियोलुम्बलिस, अपनी काठ और इलियाक शाखाओं के साथ, काठ और इंटरकोस्टल धमनियों के साथ और सर्कम्फ्लेक्सा इलियम प्रोफुंडा और ग्लूटियल धमनियों के साथ एनास्टोमोसेस करता है। इसके कारण, सामान्य इलियाक धमनी के अवरुद्ध होने के दौरान संपार्श्विक रक्त प्रवाह होता है।
पैल्विक अंगों से शिरापरक जल निकासीपहले शिरापरक जाल में किया जाता है, जिसका एक ही नाम है: पीएल। वेनोसस रेक्टलिस, पीएल। वेनोसस वेसिकैलिस, पीएल। वेनोसस प्रोस्टेटिकस, पीएल। वेनोसस गर्भाशय, पीएल। वेनोसस वेजिनेलिस. फिर इन जालों से रक्त प्रवाहित होता है आंतरिक इलियाक नस, जो धमनी से अधिक गहरा और उससे मध्य भाग में स्थित होता है। पार्श्विका शिराएँ युग्मित वाहिकाओं के रूप में धमनियों के साथ जाती हैं।
बच्चों की विशेषताएँ.
नवजात शिशु की पेल्विक धमनियों की अपनी विशेषताएं होती हैं, जो भ्रूण को रक्त की आपूर्ति की ख़ासियत से निर्धारित होती हैं: सामान्य इलियाक, आंतरिक इलियाक (इसकी पूर्वकाल ट्रंक) और नाभि धमनियों को एक एकल द्वारा दर्शाया जाता है मुख्य जहाजहर जगह एक ही व्यास.
त्रिक जाल.
IV और V काठ की पूर्वकाल शाखाओं और I, II, III, IV त्रिक रीढ़ की हड्डी की पूर्वकाल शाखाओं द्वारा पूर्वकाल त्रिक फोरैमिना से बाहर निकलने से निर्मित। यह पिरिफोर्मिस मांसपेशी की पूर्वकाल सतह पर स्थित होता है।
त्रिक जाल सेछोटी और लंबी शाखाएँ छोड़ें। छोटी शाखाएँएन। ऑबट्यूरेटोरियस को श्रोणि की पार्श्व दीवार के साथ ऑबट्यूरेटर फोरामेन तक निर्देशित किया जाता है। एन. ग्लूटस सुपीरियर एक ही नाम की धमनी और शिरा के साथ सुप्रागिरीफॉर्म उद्घाटन में जाता है। एन. ग्लूटस अवर और एन. पुडेन्डस इन्फ्रापिरिफॉर्म उद्घाटन के माध्यम से श्रोणि गुहा से बाहर निकलता है। इसके अलावा, एन. पुडेन्डस, आंतरिक धमनियाँऔर नसें छोटे कटिस्नायुशूल रंध्र के माध्यम से इस्कियोरेक्टल फोसा में प्रवेश करती हैं।
उनके साथ मिलकर वे ग्लूटियल क्षेत्र में प्रवेश करते हैं लंबात्रिक जाल की शाखाएँ - एन। इस्चियाडिकस और एन.क्यूटेनियस फेमोरिस पोस्टीरियर और निचले ग्लूटल वाहिकाओं के साथ इन्फ्रापिरिफॉर्म उद्घाटन में निर्देशित होते हैं।
अवर हाइपोगैस्ट्रिक प्लेक्सस, प्लेक्सस हाइपोगैस्ट्रिकस अवर, एक स्वायत्त प्लेक्सस है, जिसमें पोस्टनोडल सहानुभूति शाखाएं, पैरासिम्पेथेटिक नोड्स और पैल्विक अंगों के संरक्षण के लिए संवेदी फाइबर शामिल हैं। यह त्रिकास्थि से मूत्राशय तक एक प्लेट के रूप में उतरता है।
लसीका वाहिकाएँ और क्षेत्रीय लिम्फ नोड्स।
लिम्फ नोड्स के समूह: बाहरी और सामान्य इलियाक धमनियों के साथ (मुक्त निचले अंग से; आंतरिक इलियाक धमनी के साथ (श्रोणि अंगों से); रेट्रोरेक्टल (त्रिकास्थि, कोक्सीक्स से)।
लसीका जल निकासीछोटे श्रोणि में यह नोड्स के तीन समूहों के माध्यम से किया जाता है। पहला आंतरिक इलियाक वाहिकाओं के साथ स्थित है: नोडी इलियासी इंटर्नी। यह पैल्विक अंगों से लसीका एकत्र करता है। दूसरा समूह - नोडी इलियासी एक्सटर्नी एट कम्यून्स, बाहरी और सामान्य के साथ स्थित है इलियाक धमनियाँ. वे निचले अंगों, पेट की दीवार के निचले हिस्सों, पेरिनेम की सतही परतों और बाहरी जननांग से लसीका प्राप्त करते हैं। तीसरा समूह - सेक्रल नोड्स, नोडी सैक्रेल्स, श्रोणि की पिछली दीवार और मलाशय से लसीका एकत्र करता है। सामान्य इलियाक धमनियों के द्विभाजन में स्थित नोड्स को इंटरिलियक, नोडी इंटरिलियासी कहा जाता है। वे पैल्विक अंगों और निचले अंग दोनों से लसीका प्राप्त करते हैं।
पुरुष पैल्विक अंग.
मूत्राशय की स्थलाकृति.
मूत्राशय स्थित है पूर्वकाल भागश्रोणि, जघन हड्डियों और सिम्फिसिस के पीछे; जब भर जाता है, तो एक वयस्क में मूत्राशय श्रोणि गुहा से परे फैल जाता है, जघन हड्डियों से ऊपर उठता है। यह शीर्ष, शरीर, नीचे और गर्दन को अलग करता है। मूत्राशय की दीवार में अच्छी तरह से परिभाषित मांसपेशियों और सबम्यूकोसल परतें होती हैं। मूत्राशय के नीचे के क्षेत्र में, सिलवटें और सबम्यूकोसल परत अनुपस्थित होती हैं, श्लेष्म झिल्ली मांसपेशियों की परत के साथ विलीन हो जाती है। यहां एक त्रिकोणीय मंच बनता है, ट्राइगोनम वेसिका, या लीटा त्रिकोण. पेरिटोनियम, जो पूर्वकाल पेट की दीवार से मूत्राशय तक गुजरता है, एक अनुप्रस्थ तह बनाता है और पूर्वकाल की दीवार, ऊपरी और पीछे की दीवारों के एक बहुत छोटे हिस्से को कवर करता है। पीछे की दीवार से मलाशय तक गुजरते हुए, पेरिटोनियम एक वेसिको-रेक्टल फोल्ड और एक वेसिको-रेक्टल रिसेस, एक्वावेटियो रेक्टोवेसिकल बनाता है।
उपपरिटोनियल क्षेत्र में, मूत्राशय की अपनी एक स्पष्ट आंत संबंधी प्रावरणी होती है। मूत्राशय की दीवार और पैरावेसिकल स्पेस में प्रावरणी के बीच, ढीले फाइबर की एक अच्छी तरह से परिभाषित परत में, मूत्राशय का एक शिरापरक नेटवर्क होता है।
मूत्राशय का सिंटोपी।
मूत्राशय की पूर्वकाल सतह, आंत प्रावरणी से ढकी हुई है ऊपरी शाखाएँप्यूबिक हड्डियाँ और प्यूबिक सिम्फिसिस, रेट्रोप्यूबिक (प्रीवेसिकल) सेलुलर स्पेस के ढीले संयोजी ऊतक की एक परत द्वारा उनसे अलग हो जाते हैं। वास डिफेरेंस, सेमिनल ग्रंथियां, मूत्रवाहिनी के टर्मिनल खंड और प्रावरणी रेक्टोप्रोस्टेटिका (सेप्टम रेक्टोवेसिकल) के एम्पौल्स मूत्राशय की पिछली सतह से सटे होते हैं।
वास डिफेरेंस और उन्हें नीचे और बाहर से पार करने वाली मूत्रवाहिनी कुछ दूरी तक मूत्राशय की पार्श्व सतहों से सटी होती हैं। मूत्राशय से सटे ऊपर और किनारों पर एक वर्मीफॉर्म अपेंडिक्स के साथ पतले, सिग्मॉइड और कभी-कभी अनुप्रस्थ बृहदान्त्र या सीकुम के लूप होते हैं, जो पेरिटोनियम द्वारा इससे अलग होते हैं। मूत्राशय का निचला भाग प्रोस्टेट पर स्थित होता है।
मूत्राशय को रक्त की आपूर्ति. सिस्टम ए से किया गया। इलियाका इंटर्ना. एक या दो ए. वेसिकलिस सुपीरियर अक्सर ए के गैर-विलुप्त भाग से उत्पन्न होता है। नाभि, ए. वेसिकलिस अवर - सीधे ए के पूर्वकाल ट्रंक से। इलियाका इंटर्ना या प्रसूति धमनी से।
मूत्राशय की नसेंमूत्राशय के आंत ऊतक स्थान में एक नेटवर्क बनाएं। वहां से रक्त को निर्देशित किया जाता है शिरापरक जालमूत्राशय और प्रोस्टेट, रेट्रोप्यूबिक स्थान में स्थित हैं। इसके बाद, रक्त v में प्रवाहित होता है। इलियाका इंटर्ना.
मूत्राशय से लसीका जल निकासी. यह नोडी लिम्फोइडी इलियासी में किया जाता है, जो बाहरी इलियाक धमनियों और नसों के साथ स्थित होता है, और नोडी लिम्फोइडी इलियासी इंटर्नी और सैक्रेल्स में होता है।
मूत्राशय का संक्रमण. मूत्राशय के संक्रमण में ऊपरी और निचले हाइपोगैस्ट्रिक तंत्रिका प्लेक्सस, पेल्विक स्प्लेनचेनिक तंत्रिकाएं और पुडेंडल तंत्रिका शामिल होती हैं, जो मूत्राशय की दीवारों पर और विशेष रूप से उस बिंदु पर जहां मूत्रवाहिनी इसमें और उनके आसपास प्रवेश करती है, प्लेक्सस वेसिकलिस बनाती हैं।
बच्चों की विशेषताएँ.
नवजात शिशुओं और छोटे बच्चों में, पैल्विक अंगों की स्थलाकृति वयस्कों से काफी भिन्न होती है। मूत्राशय ज्यादातर सिम्फिसिस के ऊपर स्थित होता है; इसकी पूर्वकाल की दीवार पेरिटोनियम से ढकी नहीं होती है और पूर्वकाल पेट की दीवार से सटी होती है। मूत्रवाहिनी मूत्राशय की ऊपरी दीवार से नाभि तक चलती है। उत्तरार्द्ध जल्दी से खाली हो जाता है और नष्ट हो जाता है, एक संयोजी ऊतक कॉर्ड में बदल जाता है। जैसे-जैसे बच्चे की उम्र बढ़ती है, पेल्विक कैविटी बढ़ती है और मूत्राशय नीचे उतरने लगता है और खाली होने पर, सिम्फिसिस प्यूबिस के पीछे पेल्विक कैविटी में स्थित होता है।
मूत्रवाहिनी की स्थलाकृति.
मूत्रवाहिनी एक युग्मित अंग है, इसकी लंबाई के साथ इसमें 3 संकुचन होते हैं: मूत्रवाहिनी की शुरुआत में, मूत्रवाहिनी के उदर भाग के श्रोणि भाग में संक्रमण के स्थान पर, और मूत्राशय के साथ संगम के स्थान पर।
मूत्रवाहिनी का श्रोणि खंड, जो इसकी लंबाई का लगभग आधा हिस्सा बनाता है, श्रोणि की सीमा रेखा से शुरू होता है। इस रेखा के स्तर पर, बायां मूत्रवाहिनी सामान्य इलियाक धमनी को पार करता है, और दायां मूत्रवाहिनी बाहरी इलियाक धमनी को पार करता है।
इसके बाद, मूत्रवाहिनी श्रोणि की पार्श्व दीवार पर तंत्रिका चड्डी और श्रोणि की आंतरिक इलियाक वाहिकाओं के मध्य और मलाशय के पार्श्व में स्थित होती है। फिर मूत्रवाहिनी ऑबट्यूरेटर न्यूरोवास्कुलर बंडल और नाभि धमनी की शुरुआत को पार करती है और मध्य में मूत्राशय के नीचे की ओर निर्देशित होती है।
यहां मूत्रवाहिनी मूत्राशय की पिछली दीवार और रेक्टल एम्पुला की पूर्वकाल की दीवार के बीच से गुजरती है और एक समकोण पर डक्टस डिफेरेंस को पार करती है, जो इससे बाहर की ओर और वृषण ग्रंथियों के पूर्वकाल में स्थित होती है।
रक्त की आपूर्तिपेल्विक मूत्रवाहिनी एए से बाहर की जाती है। रेक्टेल्स मीडिया और एए। वेसिकल्स इनफिरिएरेस.
ऑक्सीजन - रहित खूनवी.वी. में बहती है। वृषण और वी.वी. इलियाके इंटरने.
पेल्विक मूत्रवाहिनी आच्छादितऊपरी और निचले हाइपोगैस्ट्रिक प्लेक्सस से, और निचले हिस्से में वे एनएन से पैरासिम्पेथेटिक इन्फ़ेक्शन प्राप्त करते हैं। स्प्लेनचेनिसी पेल्विनी।
लसीका जल निकासीपैल्विक मूत्रवाहिनी से इलियाक लिम्फ नोड्स में होता है।
प्रोस्टेट ग्रंथि की स्थलाकृति.
प्रोस्टेट में 30-50 ग्रंथियां होती हैं, जो थायरिया ग्लैंडुलारिस और मांसपेशी पदार्थ, थायशिया मस्कुलरिस बनाती हैं, जो ग्रंथि के स्ट्रोमा का प्रतिनिधित्व करती हैं। ग्रंथियां डक्टुली प्रोस्टेटिसी के माध्यम से मूत्रमार्ग के प्रोस्टेटिक भाग में खुलती हैं। प्रोस्टेट छोटे श्रोणि के उपपरिटोनियल तल में स्थित होता है। इसका आकार शंकु के आकार का होता है और इसका शीर्ष नीचे की ओर मूत्रजनन डायाफ्राम की ओर निर्देशित होता है। प्रोस्टेट का आधार मूत्राशय के नीचे स्थित होता है। प्रोस्टेट में दो लोब और एक इस्थमस होता है। प्रोस्टेट में एक आंत फेशियल कैप्सूल, कैप्सुला प्रोस्टेटिका (पिरोगोव-रेत्सिया) होता है, जिसमें से मिमी जघन हड्डियों तक जाता है। (लिग.) प्यूबोप्रोस्टैटिका।
प्रोस्टेट सिंटोपिया.
प्रोस्टेट के ऊपर मूत्राशय का निचला भाग, वीर्य ग्रंथियां और वास डेफेरेंस की एम्पुला होती हैं। नीचे मूत्रजनन डायाफ्राम है, सामने जघन सिम्फिसिस की पिछली सतह है, पीछे डेनोनविले-सैलिस्चेव का प्रावरणी रेक्टोप्रोस्टेटिका और मलाशय का एम्पुला है। प्रोस्टेट को मलाशय के माध्यम से महसूस करना आसान है।
प्रोस्टेट को रक्त की आपूर्तिएए से शाखाओं द्वारा किया गया। वेसिकल्स इनफिरिएरेस और एए। रेक्टेल्स मीडिया (ए. इलियाका इंटर्ना से)। वियनाएक शिरापरक प्लेक्सस, प्लेक्सस प्रोस्टेटिकस बनाता है, जो प्लेक्सस वेसिकलिस के साथ विलीन हो जाता है; तब रक्त v में प्रवाहित होता है। इलियाका इंटर्ना.
अभिप्रेरणानिचले हाइपोगैस्ट्रिक प्लेक्सस की शाखाओं को बाहर निकालें।
लसीका जल निकासीप्रोस्टेट से अंदर किया जाता है लिम्फ नोड्स, के मार्ग पर स्थित है। इलियाका इंटर्ना, ए. इलियाका एक्सटर्ना और त्रिकास्थि की श्रोणि सतह पर।
वास डिफेरेंस की स्थलाकृति।
वास डिफेरेंस का श्रोणि खंड छोटे श्रोणि के उपपेरिटोनियल तल में स्थित होता है, जो पार्श्विका, मध्यवर्ती और सिस्टिक में विभाजित होता है। यह भाग रेट्रोवेसिकल सेल्यूलर स्पेस में स्थित है।
गहरी वंक्षण वलय से निकलकर, वास डेफेरेंस, पहले उसी नाम की धमनी के साथ, और फिर उसे छोड़कर, बाहर से अंदर और नीचे की ओर झुकती है। अधिजठर अवर. गोलाई ए. एट वी. इलियाके एक्सटर्ना, वास डेफेरेंस को मध्य में निर्देशित किया जाता है और वापस श्रोणि के पार्श्व स्थान में निर्देशित किया जाता है। यहां यह ऑबट्यूरेटर न्यूरोवस्कुलर बंडल, नाभि धमनी और बेहतर वेसिकल धमनियों को पार करता है।
इन वाहिकाओं से मध्य में स्थित, वास डेफेरेंस मूत्राशय की पार्श्व दीवार तक पहुंचता है, फिर मूत्रवाहिनी और मूत्राशय की पिछली सतह के बीच से गुजरता है, जिससे वास डेफेरेंस का एम्पुला, एम्पुला डक्टस डेफेरेंटिस बनता है। मूत्राशय की पिछली दीवार पर, एम्पुला मूत्रवाहिनी और वीर्य ग्रंथि के मध्य में स्थित होता है।
एम्पुला की नलिका, सेमिनल ग्रंथि की नलिका, डक्टस एक्सट्रेटोरियस के साथ विलीन होकर, स्खलन वाहिनी, डक्टस इजेकुलेरियस बनाती है, जो प्रोस्टेट में प्रवेश करती है और खुलती है। सूजीदार ट्यूबरकलप्रोस्टेटिक मूत्रमार्ग में. वास डिफेरेंस को रक्त की आपूर्ति होती है। डक्टस डिफरेंटिस।
वीर्य ग्रंथियों की स्थलाकृति.
वे डक्टस डिफेरेंस के टर्मिनल खंडों के बाहर थैली-जैसे उभार हैं। वे आंत प्रावरणी से घिरे होते हैं और मूत्राशय की पिछली दीवार और एम्पुला रेक्टी की पूर्वकाल की दीवार के बीच स्थित होते हैं।
वीर्य ग्रंथियों की सिंटोपी.
सामने ग्रंथियाँ हैं पीछे की दीवारमूत्राशय और टर्मिनल मूत्रवाहिनी. उनके मध्य में एम्पौल्स के साथ वास डेफेरेंस हैं। ग्रंथियों के निचले भाग प्रोस्टेट के आधार पर स्थित होते हैं, और सुपरोमेडियल खंड पेरिटोनियम से ढके होते हैं, जिसके माध्यम से वे आंतों के लूप के संपर्क में आते हैं।
रक्त की आपूर्तिएए के कारण सेमिनल ग्रंथियां क्रियान्वित होती हैं। वेसिकैलिस अवर एट रेक्टलिस मीडिया। नसें प्लेक्सस वेसिकैलिस से जुड़ती हैं।
आच्छादितअवर हाइपोगैस्ट्रिक प्लेक्सस।
लसीका जल निकासीवीर्य ग्रंथियों से यह मूत्राशय के लसीका वाहिकाओं के माध्यम से इलियाक धमनियों और त्रिकास्थि पर स्थित लिम्फ नोड्स तक जाता है।
बच्चों की विशेषताएँ.
लड़कों में, प्रोस्टेट ग्रंथि और वीर्य पुटिकाएं भी वयस्कों में अपनी स्थिति की तुलना में अपेक्षाकृत ऊंचे स्थान पर स्थित होती हैं।
मलाशय की स्थलाकृति.
मलाशय (मलाशय) सिग्मॉइड बृहदान्त्र की एक निरंतरता है और त्रिकास्थि की पूर्वकाल सतह पर छोटे श्रोणि के भीतर स्थित है।
मलाशय पेल्विक डायाफ्राम (एम. लेवेटर एनी) के स्तर पर समाप्त होता है, जहां यह कैनालिस एनलिस बन जाता है। मलाशय की लंबाई 10-12 सेमी होती है।
मलाशय में, सुप्रामूलरी भाग और एम्पुल्ला को प्रतिष्ठित किया जाता है। सुप्राम्पुलरी भाग और ऊपरी आधाएम्पौल्स छोटे श्रोणि के ऊपरी, पेरिटोनियल तल में स्थित होते हैं। रेक्टल एम्पुला का निचला आधा भाग श्रोणि के उपपेरिटोनियल तल में स्थित होता है और पेरिटोनियम के बजाय, आंत प्रावरणी (अमुसे कैप्सूल) से ढका होता है।
मलाशय का श्रोणि भाग, त्रिकास्थि और कोक्सीक्स की वक्रता के अनुसार, उत्तल रूप से पीछे की ओर निर्देशित एक मोड़ बनाता है, नेक्सुरा सैक्रालिस। कैनालिस एनालिस में संक्रमण के दौरान, मलाशय का अंतिम भाग नीचे और पीछे की ओर विचलित हो जाता है, जिससे एक दूसरा मोड़ बनता है, गुदा-रेक्टलिस, फ्लेक्सुरा एनोरेक्टलिस (फ्लेक्सुरा पेरिनेलिस), उत्तल रूप से आगे की ओर।
मलाशय ललाट तल में तीन मोड़ बनाता है। इनमें ऊपरी दाएं पार्श्व मोड़, फ्लेक्सुरा सुपरोडेक्सट्रा लेटरलिस, मध्यवर्ती बाएं पार्श्व मोड़, फ्लेक्सुरा इंटरमीडियोसिनिस्टा लेटरलिस, निचला दाएं पार्श्व मोड़, फ्लेक्सुरा इन्फेरोडेक्सट्रा लेटरलिस शामिल हैं।
मलाशय की परतें- पेशीय परत (एक बाहरी अनुदैर्ध्य, स्ट्रेटम लॉन्गिट्यूडिनल और एक आंतरिक गोलाकार, स्ट्रेटम सर्कुलर, परतें होती हैं)।
बाहरी स्फिंक्टर के तंतुओं के ऊपर पेल्विक डायाफ्राम के स्तर पर, मी। स्फिंक्टर एनी एक्सटर्नस, एम के तंतु। लेवेटर एएनआई, विशेष रूप से एम। प्यूबोएनालिस और आदि प्यूबोरेक्टलिस।
श्लेष्मा झिल्ली ऊपरी भागमलाशय की एम्पुलाई 2-4 अनुप्रस्थ सिलवटों, प्लिका ट्रांसवर्से का निर्माण करती है, जो मलाशय भर जाने पर गायब नहीं होती हैं।
रेक्टी, एक पेचदार स्ट्रोक होना। एम्पुलरी भाग में दाहिनी दीवार पर एक तह होती है, बायीं ओर दो।
मलाशय की सिंटोपी.
उपपरिटोनियल तल में, मलाशय के पूर्वकाल में, मूत्राशय की पिछली दीवार, प्रोस्टेट, वास डेफेरेंस के एम्पौल्स, सेमिनल ग्रंथियां (वेसिकल्स) और मूत्रवाहिनी के अंतिम खंड होते हैं, जो पेरिटोनियम द्वारा कवर नहीं होते हैं। मलाशय उनसे डेनोनविले-सैलिस्चेव के प्रावरणी रेक्टोप्रोस्टेटिका (सेप्टम रेक्टोवेसिकल) द्वारा अलग किया जाता है। एम्पुला के किनारों पर आंतरिक इलियाक वाहिकाओं की शाखाएं और प्लेक्सस हाइपोगैस्ट्रिकस अवर की तंत्रिकाएं होती हैं। पीछे की ओर, मलाशय त्रिकास्थि से जुड़ा होता है। .
रक्त की आपूर्ति:एक। रेक्टेलिस सुपीरियर (अयुग्मित - निचली की टर्मिनल शाखा मेसेन्टेरिक धमनी) और ए. रेक्टेलिस मीडिया (स्टीम रूम, ए. इलियाका इंटर्ना से)। .
शिरापरक जल निकासी:नसें मलाशय की दीवार में एक शिरापरक जाल बनाती हैं, प्लेक्सस वेनोसस रेक्टलिस, जिसमें सबम्यूकोसल और सबफेशियल भाग प्रतिष्ठित होते हैं। रक्त ऊपरी भाग से वी के माध्यम से बहता है। रेक्टेलिस सुपीरियर, जो वी की शुरुआत है। मेसेन्टेरिका अवर (पोर्टल शिरा प्रणाली)। सभी नसें एक-दूसरे के साथ और अन्य पैल्विक अंगों की नसों के साथ व्यापक रूप से जुड़ी हुई हैं। इस प्रकार, यहां पोर्टोकैवल एनास्टोमोसेस में से एक है।
अन्तर्वासना मेंअवर मेसेन्टेरिक, सुपीरियर और अवर हाइपोगैस्ट्रिक प्लेक्सस और पेल्विक स्प्लेनचेनिक तंत्रिकाएं शामिल हैं। त्रिक रीढ़ की हड्डी की नसों में संवेदी तंत्रिकाएं होती हैं जो मलाशय भरने की भावना संचारित करती हैं।
लसीका जल निकासीमलाशय के सुप्रामूलरी भाग से और आंशिक रूप से एम्पुला के ऊपरी भाग से यह नोडी पैरारेक्टेल्स के माध्यम से बेहतर रेक्टल धमनी के साथ नोडी रेक्टेल्स सुपीरियरेस और आगे नोडी मेसेन्टेरिसी इनफिरियर्स तक पहुंचाया जाता है। यह कैंसर मेटास्टेस के मलाशय में फैलने की संभावना को स्पष्ट करता है। लसीका उपपरिटोनियल मलाशय से आंतरिक इलियाक और त्रिक लिम्फ नोड्स तक बहती है।
बच्चों की विशेषताएँ.
नवजात शिशुओं में मलाशय ऊंचा, फैला हुआ होता है और इसके मोड़ कमजोर रूप से व्यक्त होते हैं। यह मूत्रवाहिनी, मूत्राशय और योनि (लड़कियों में), प्रोस्टेट और वीर्य पुटिकाओं (लड़कों में) के निकट होता है। बच्चे की वृद्धि और विकास के साथ, मलाशय के स्थलाकृतिक और शारीरिक संबंध वयस्कों के समान होते हैं।
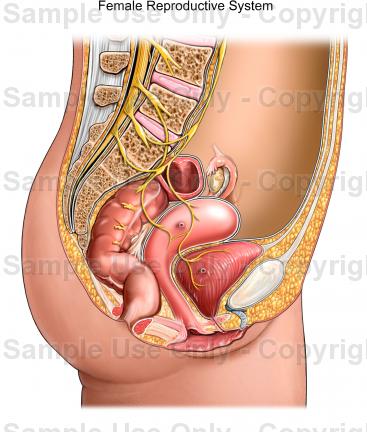
महिला पेल्विक अंग.
महिलाओं में मूत्राशय की स्थलाकृति.
महिला श्रोणि में मूत्राशय पुरुषों की तुलना में श्रोणि गुहा में अधिक गहराई में स्थित होता है। पेरिटोनियल फ़्लोर में, महिलाओं के मूत्राशय के पीछे, गर्भाशय का शरीर और आंत के लूप, जो उत्खनन वेसिकोटेराइन में प्रवेश करते हैं, समीप होते हैं। उपपरिटोनियल तल में, मूत्राशय अपनी सामने की सतह के साथ जघन सिम्फिसिस से जुड़ता है और जघन-वेसिकल मांसपेशियों (लिगामेंट्स), मिमी द्वारा इसे तय किया जाता है। (लिग.) प्यूबोवेसिकलिया। मूत्राशय की पिछली दीवार गर्भाशय ग्रीवा और योनि के सामने स्थित होती है। बुलबुला योनि से मजबूती से जुड़ा होता है, केवल फाइबर की एक नगण्य परत के साथ इसे अलग करता है, गर्भाशय के साथ मिलन अधिक ढीला होता है। मूत्राशय का निचला भाग मूत्रजनन डायाफ्राम पर स्थित होता है। इसके पार्श्व पार्श्व में एम है। लेवेटर एनी.
महिलाओं में मूत्राशय के निचले भाग में, योनि की पूर्वकाल की दीवार के सामने, मूत्रवाहिनी उसमें प्रवाहित होती है।
महिलाओं में मूत्राशय की लसीका वाहिकाएं गर्भाशय के चौड़े लिगामेंट के आधार पर गर्भाशय और योनि की लसीका वाहिकाओं से जुड़ी होती हैं।
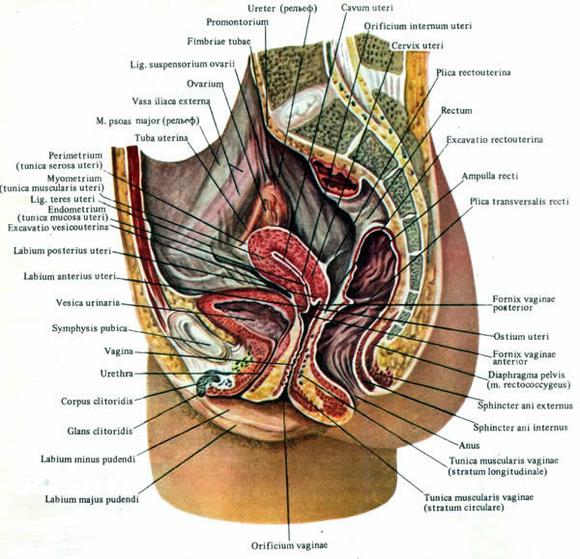
गर्भाशय और उसके उपांगों की स्थलाकृति।
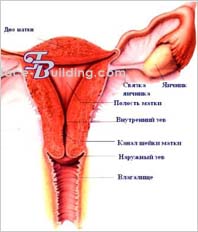
गर्भाशय सामने मूत्राशय और पीछे मलाशय के बीच श्रोणि में स्थित होता है। इसमें दो खंड होते हैं: ऊपरी - शरीर, कॉर्पस, और नीचे - फंडस, और निचला - गर्भाशय ग्रीवा गर्भाशय, गर्भाशय ग्रीवा गर्भाशय। गर्भाशय ग्रीवा में प्रतिष्ठित सुप्रावागिनल और योनि भाग, पोर्टियो सुप्रावागिनलिस और पोर्टियो वेजिनेलिस होते हैं।
पोर्टियो वेजिनेलिस सर्वाइसिस पर गर्भाशय, ओस्टियम गर्भाशय का उद्घाटन होता है, जो सामने लेबियम एंटेरियस द्वारा और पीछे लेबियम पोस्टेरियस द्वारा सीमित होता है। यह छिद्र कैनालिस सर्वाइसिस यूटेरी के माध्यम से योनि को गर्भाशय गुहा, कैवम गर्भाशय से जोड़ता है। गर्भाशय के पार्श्व किनारों को मार्गो यूटेरी डेक्सटर एट सिनिस्टर कहा जाता है। अधिकांश भाग के लिए, गर्भाशय छोटे श्रोणि के ऊपरी, पेरिटोनियल, तल पर स्थित होता है।
लटकता हुआ उपकरण गर्भाशय।गर्भाशय, लिग के गोल और चौड़े स्नायुबंधन द्वारा निर्मित। टेरेस गर्भाशय और लिग। लता गर्भाशय. गर्भाशय के चौड़े स्नायुबंधन पेरिटोनियम का दोहराव हैं। वे गर्भाशय से लगभग ललाट तल में विस्तारित होते हैं और श्रोणि की पार्श्व दीवारों के पेरिटोनियम तक पहुंचते हैं। इस स्थान पर, चौड़े लिगामेंट की पेरिटोनियल परतें अंडाशय, लिग के सस्पेंसरी लिगामेंट का निर्माण करती हैं। सस्पेंसोरियम ओवरी, जिसमें डिम्बग्रंथि वाहिकाएँ (ए. एट वी. ओवेरिका) शामिल हैं। गर्भाशय के कोण से नीचे और पीछे की ओर चौड़े स्नायुबंधन की मोटाई में यह फैला हुआ है स्वयं का लिंकअंडाशय, लिग. ओवरी प्रोप्रियम। गर्भाशय का गोल स्नायुबंधन, लिग, गर्भाशय के कोण से नीचे और आगे की ओर फैला होता है। टेरेस गर्भाशय.
गर्भाशय में आंत संबंधी प्रावरणी होती है। श्रोणि की पार्श्व दीवार की दिशा में गर्भाशय के व्यापक स्नायुबंधन के आधार पर पक्षों पर प्रावरणी से, गर्भाशय के मुख्य स्नायुबंधन के मांसपेशी-रेशेदार बंडल, लिग। कार्डिनल. आंत प्रावरणी से जुड़े स्नायुबंधन: कार्डिनल स्नायुबंधन, लिग। कार्डिनेलिया, रेक्टौटेरिन, लिग। रेक्टौटेरिना, जघन-सरवाइकल। लिग. जघन ग्रीवा
प्यूबोवैजिनल मांसपेशी, एम., योनि और इसके माध्यम से गर्भाशय को ठीक करने में शामिल होती है। प्यूबोवाजिनालिस; यूरेथ्रोवागिनल स्फिंक्टर, एम। स्फिंक्टर यूरेथ्रोवाजिनालिस और पेरिनियल झिल्ली, झिल्ली पेरिनेई।
रक्त की आपूर्तिदो गर्भाशय धमनियों द्वारा किया जाता है, आ. गर्भाशय, डिम्बग्रंथि धमनियां, आ. ओवरीके (से उदर महाधमनी), और गर्भाशय के गोल स्नायुबंधन की धमनियां, आ. लिग. टेरेटिस गर्भाशय. ए. गर्भाशय आंतरिक इलियाक धमनी की एक शाखा है। शिरापरक जल निकासीगर्भाशय से यह सबसे पहले गर्भाशय शिरा जाल, प्लेक्सस वेनोसस गर्भाशय में होता है। यह व्यापक रूप से श्रोणि की सभी नसों के साथ जुड़ता है, लेकिन मुख्य रूप से योनि के शिरापरक जाल, प्लेक्सस वेनोसस वेजिनेलिस के साथ। प्लेक्सस से, रक्त गर्भाशय की नसों के माध्यम से आंतरिक इलियाक नसों में प्रवाहित होता है।
गर्भाशय, अंडाशय और ट्यूबों के कोष से बहिर्वाह वीवी के माध्यम से अवर वेना कावा में होता है। अंडाशय.
गर्भाशय का संक्रमणव्यापक गर्भाशय तंत्रिका प्लेक्सस, प्लेक्सस गर्भाशयोवागिनलिस द्वारा किया जाता है - युग्मित निचले हाइपोगैस्ट्रिक प्लेक्सस का मध्य भाग, प्लेक्सस हाइपोगैस्ट्रिकस अवर।
लसीका जल निकासीगर्भाशय से विसेरल पैरायूटेरिन और पैरावैजाइनल नोड्स (नोडी पैराउटेरिनी एट पैरावैजिनेल्स) से, लिम्फ इलियाक लिम्फ नोड्स में और फिर सामान्य इलियाक नोड्स में प्रवाहित होता है। रास्ते में लिग। गर्भाशय ग्रीवा से कार्डिनलिया, लसीका वाहिकाएं लसीका को प्रसूतिकर्ता लिम्फ नोड्स तक ले जाती हैं, और फिर बाहरी और सामान्य इलियाक नोड्स तक। गर्भाशय के कोष से अपवाही के साथ लसीका वाहिकाओंगर्भाशय के गोल स्नायुबंधन, लसीका आंशिक रूप से वंक्षण लिम्फ नोड्स में प्रवाहित होता है।
फैलोपियन ट्यूब.
फैलोपियन ट्यूब, ट्यूबा गर्भाशय, या फैलोपियन ट्यूब एक युग्मित अंग है जो गर्भाशय गुहा को पेरिटोनियल गुहा से जोड़ता है। यह गर्भाशय के चौड़े लिगामेंट के ऊपरी किनारे पर स्थित होता है और इसमें एक मेसेंटरी, मेसोसैलपिनक्स होता है, जो ट्यूब के ठीक नीचे चौड़े लिगामेंट का हिस्सा होता है।
व्यास फलोपियन ट्यूबभिन्न होता है और 5 से 10 मिमी तक होता है। ट्यूब में, गर्भाशय भाग, पार्स गर्भाशय, गर्भाशय के उद्घाटन के साथ, ओस्टियम गर्भाशय, इस्थमस, इस्थमस, एम्पुला, एम्पुला और फ़नल, इन्फंडिबुलम को प्रतिष्ठित किया जाता है। फैलोपियन ट्यूब के फ़नल में फ्रिंज, फ़िम्ब्रिया, ट्यूब के पेट के उद्घाटन की सीमा, ओस्टियम एब्डोमिन ट्यूबे यूटेरिना होते हैं। अंडाशय के ट्यूबल सिरे तक पहुंचने वाले फ़िम्ब्रिया में से एक को फ़िम्ब्रिया ओवेरिका कहा जाता है।
रक्त की आपूर्तिफैलोपियन ट्यूब डिम्बग्रंथि और गर्भाशय धमनियों से बाहर निकाली जाती हैं
अंडाशय.अंडाशय - महिला स्टीम रूम जननपिंडमाप 1.5 x 1.5 x 1.0 सेमी. यह रोगाणु उपकला से ढका हुआ है। एपिथेलियम का पेरिटोनियल एंडोथेलियम में संक्रमण एक सफेद रेखा द्वारा चिह्नित होता है। इस स्थान पर, अंडाशय की मेसेंटरी समाप्त होती है, मेसोवेरियम, गर्भाशय के चौड़े स्नायुबंधन के पीछे के पत्ते से फैली हुई है।
अंडाशय के दो सिरे होते हैं - ट्यूबल और गर्भाशय, दो सतहें - मध्य और पार्श्व, दो किनारे - मुक्त और मेसेंटेरिक। अंडाशय श्रोणि की पार्श्व दीवार के पास गर्भाशय के चौड़े स्नायुबंधन की पिछली सतह से जुड़ा होता है। पेरिटोनियम के नीचे, ए अंडाशय के पास पहुंचता है। रेट्रोपरिटोनियल स्पेस से ओवेरिका। अंडाशय का गर्भाशय सिरा अंडाशय के स्वयं के लिगामेंट, लिग के संयोजी ऊतक के माध्यम से गर्भाशय के शरीर से जुड़ा होता है। ओवरी प्रोप्रियम।
रक्त की आपूर्तिअंडाशय का संचालन ए द्वारा किया जाता है। ओवेरिका, प्रथम काठ कशेरुका के स्तर पर महाधमनी के उदर भाग से, साथ ही गर्भाशय धमनी की डिम्बग्रंथि शाखा से फैली हुई है।
शिरापरक रक्त का बहिर्वाहअंडाशय से वी के माध्यम से होता है। ओवेरिका डेक्सट्रा सीधे अवर वेना कावा में, वी के माध्यम से। ओवेरिका सिनिस्ट्रा - पहले बायीं ओर गुर्दे की नसऔर इसके माध्यम से निचले खोखले में।
अन्तर्वासना मेंअंडाशय में अवर हाइपोगैस्ट्रिक प्लेक्सस की शाखाएं शामिल होती हैं।
लसीका जल निकासीअंडाशय से डिम्बग्रंथि धमनी के साथ आने वाले अपवाही लसीका वाहिकाओं के माध्यम से, महाधमनी के आसपास स्थित लिम्फ नोड्स और इलियाक लिम्फ नोड्स तक ले जाया जाता है।
बच्चों की विशेषताएँ.
नवजात लड़कियों में, गर्भाशय श्रोणि के प्रवेश द्वार के तल के ऊपर स्थित होता है। उसने अपना विकास पूरा नहीं किया है और उसका शरीर 1/3 है, और गर्भाशय ग्रीवा पूरी लंबाई का 2/3 है।
अंडाशय श्रोणि की सीमा रेखा के पास स्थित होते हैं। उम्र के साथ, गर्भाशय और अंडाशय नीचे आते हैं और 12-14 वर्ष की आयु तक वे महिलाओं में अपनी स्थिति के अनुरूप स्थिति पर कब्जा कर लेते हैं। इस उम्र तक गर्भाशय का आकार बढ़ जाता है और उसके शरीर और गर्भाशय ग्रीवा की लंबाई समान हो जाती है।
महिलाओं में मलाशय की स्थलाकृति.
महिलाओं में मलाशय की संरचना, वर्गों में विभाजन, रक्त की आपूर्ति और संक्रमण पुरुषों से भिन्न नहीं होता है। महिलाओं में मलाशय की केवल सिंटोपी और लसीका जल निकासी भिन्न होती है।
पेरिटोनियल फ्लोर में, महिलाओं में मलाशय के पूर्वकाल में, शरीर, गर्भाशय ग्रीवा और योनि के पीछे का भाग स्थित होता है। मलाशय और गर्भाशय शरीर की पिछली दीवार के बीच उदर गुहा की निचली मंजिल से उतरते हुए लूप होते हैं छोटी आंत. वे रेक्टौटेराइन गुहा में प्रवेश करते हैं, उत्खनन रेक्टौटेरिना। उपपरिटोनियल तल में, महिलाओं में मलाशय सामने योनि से सटा हुआ होता है। हालाँकि, वे प्रावरणी रेक्टोवागिनलिस द्वारा अलग हो जाते हैं। यह प्रावरणी काफी पतली और ढीली होती है, यह लसीका वाहिकाओं द्वारा प्रवेश करती है, इसलिए यह दोनों अंगों के ट्यूमर में मेटास्टेस के प्रसार या रेक्टोवाजाइनल फिस्टुला के विकास में बाधा नहीं बनती है।
विकासात्मक दोष मूत्र तंत्रबच्चों में।
मूत्रवाहिनी के सिस्ट (यूरैचस)। वे तब बनते हैं जब यह अपूर्ण रूप से नष्ट हो जाता है और कभी-कभी इसमें एक फिस्टुलस पथ होता है जो नाभि क्षेत्र में खुलता है - वेसिको-नाभि फिस्टुला। उसको भी जन्मजात नालव्रणवेसिको-आंत्र फिस्टुला को संदर्भित करता है, जो अत्यंत दुर्लभ हैं। वे आम तौर पर मलाशय और मूत्राशय त्रिकोण के क्षेत्र के बीच होते हैं, कभी-कभी एट्रेसिया के साथ संयुक्त होते हैं गुदा.
इसके अलावा, लड़कियों में, मूत्र वाहिनी में एंडोमेट्रियल तत्वों का एक्टोपिक एनलेज हो सकता है। इन मामलों में, मासिक धर्म के दौरान यौवन के दौरान, मूत्र वाहिनी से छोड़ी गई नाल में रक्त से भरे सिस्ट बन सकते हैं। यदि फिस्टुला मार्ग है, तो नाभि से रक्त का रिसाव हो सकता है।
मूत्राशय का बाहर निकलना. यह विकृति मूत्राशय की पूर्वकाल की दीवार और पूर्वकाल पेट की दीवार के हिस्से की अनुपस्थिति की विशेषता है। मूत्राशय आगे से खुला होता है, मूत्राशय की दीवार के दोष के अनुसार म्यूकोसा, त्वचा के दोष के किनारों से जुड़ा होता है। मूत्राशय म्यूकोसा की पिछली दीवार पर मूत्रवाहिनी के पिनहोल स्पष्ट रूप से दिखाई देते हैं। इनसे लगातार पेशाब निकलता रहता है।
हाइपोस्पेडिया एक विकृति है जो मूत्रमार्ग की निचली दीवार के हिस्से की अनुपस्थिति की विशेषता है।
एपिस्पैडियास मूत्रमार्ग की ऊपरी दीवार का अविकसित होना है।
मलाशय की विकृतियाँ।
गुदा का एट्रेसिया, एट्रेसिया एनी। इस दोष के साथ, कोई गुदा नहीं होता है और मलाशय मूलाधार की त्वचा के करीब आँख बंद करके समाप्त होता है। आंत आमतौर पर संचित मेकोनियम के कारण फूल जाती है।
मलाशय के एट्रेसिया, एट्रेसिया रेक्टी के साथ, गुदा को एक स्पष्ट अवसाद द्वारा दर्शाया जाता है, लेकिन मलाशय छोटा होता है और छोटे श्रोणि के नीचे से आँख बंद करके समाप्त होता है। इस मामले में, मलाशय का अंधा सिरा ऊतक की एक महत्वपूर्ण परत द्वारा पेरिनेम से अलग हो जाता है।
गुदा और मलाशय के एट्रेसिया के साथ, एट्रेसिया एनी एट रेक्टी, जो अन्य विकासात्मक दोषों की तुलना में अधिक बार होता है, गुदा बंद रहता है, और मलाशय पेल्विक फ्लोर से अलग-अलग दूरी पर आँख बंद करके समाप्त होता है।
पेरिनेम की स्थलाकृति.
सीमाएँ, क्षेत्र.
पेरिनियल क्षेत्र (रेजियो पेरिनेलिस), श्रोणि गुहा की निचली दीवार का निर्माण, एक हीरे के आकार का होता है और सामने जघन सिम्फिसिस द्वारा, सामने और पार्श्व में जघनरोम की निचली शाखा और इस्चियम की शाखा द्वारा, बाद में इस्चियाल ट्यूबरोसिटीज द्वारा, पार्श्व और पीछे तक सीमित होता है। पवित्र स्नायुबंधन द्वारा, और पीछे कोक्सीक्स द्वारा। इस्चियाल ट्यूबरोसिटीज़ को जोड़ने वाली रेखा (लिनिया bischiadica) . पेरिनेम को जेनिटोरिनरी और गुदा क्षेत्रों में विभाजित किया गया है। पेरिनेम का कण्डरा केंद्र आमतौर पर इस्चियाल ट्यूबरोसिटीज को जोड़ने वाली रेखा के मध्य में प्रक्षेपित होता है।
क्षेत्रों की परतें और उनकी विशेषताएं.
पुरुषों और महिलाओं में गुदा क्षेत्र की स्तरित संरचना लगभग समान होती है। गुदा क्षेत्र के केंद्र में मलाशय, गुदा का गुदा द्वार होता है।
1 .चमड़ा(त्वचा) गुदा पर यह रंजित होता है, क्षेत्र की परिधि की तुलना में पतला होता है, और बाहरी गुदा दबानेवाला यंत्र के चमड़े के नीचे के हिस्से के साथ जुड़ा होता है, जिसके परिणामस्वरूप यह सिलवटों का निर्माण करता है और फिर मलाशय के श्लेष्म झिल्ली में चला जाता है। पुरुषों में, अंडकोश की जड़ और गुदा के बीच एक पेरिनियल सिवनी, रेफ़े पेरिनेई होती है।
2. चमड़े के नीचे का वसा ऊतकऔर सतहीगुदा क्षेत्र की प्रावरणी (पैनिकुलसवसा, प्रावरणी पेरीनी सुपरफिशियलिस)जेनिटोरिनरी से बेहतर व्यक्त। ऊतक में निचली ग्लूटल और निचली मलाशय आंतों की धमनियों की त्वचीय शाखाएं और चमड़े के नीचे का शिरापरक नेटवर्क होता है, जो विशेष रूप से गुदा के पास संघनित होता है। त्वचा शाखाओं एनएन द्वारा आच्छादित है। एन से रेक्टेल्स इनफिरिएरेस। क्षेत्र के मध्यवर्ती भागों में पुडेन्डस और आरआर। एन से पेरिनेलिस। पार्श्व अनुभागों में क्यूटेनस फेमोरिस पीछे।
मांसपेशियाँ कहाँ स्थित होती हैं? पेड़ू का तलऔरतचलो गौर करते हैं महिला पेल्विक अंगों की संरचना, क्योंकि यह पैल्विक मांसपेशियां हैं जिन्हें हम केगेल व्यायाम, अंतरंग मांसपेशियों के लिए जिम्नास्टिक, प्रशिक्षण तकनीकों - डंबलिंग / इम्बिल्डिंग / अंतरंग फिटनेस के साथ-साथ लोकप्रिय योनि सिमुलेटर जेड एग और केगेल बॉल्स की मदद से मजबूत करने जा रहे हैं, जिनके लिए अनुशंसित है स्वतंत्र विकास. |
गर्भाशय, मूत्राशय और मलाशय का एक अलग प्रवेश द्वार (स्फिंक्टर) होता है। स्फिंक्टर्स पेल्विक फ्लोर की मांसपेशियों से होकर गुजरते हैं। पेल्विक अंगों में बहुत लचीली मांसपेशियाँ होती हैं जो बहुत अधिक सिकुड़ और खिंच सकती हैं।
महिला पेल्विक अंगएक दूसरे से काफी कसकर फिट होते हैं और घुमावदार स्थिति में होते हैं। इस मामले में, गर्भाशय मूत्राशय पर और मूत्राशय योनि पर टिका होता है। मलाशय कोक्सीक्स द्वारा समर्थित होता है। यह स्थिति पेल्विक अंगों की स्थिरता और उचित कार्यप्रणाली सुनिश्चित करती है। खड़े होते समय इस सहारे की विशेष रूप से आवश्यकता होती है। यदि पेल्विक अंगों में से किसी एक की सही स्थिति का उल्लंघन किया जाता है, तो संपूर्ण परस्पर जुड़ा तंत्र बाधित हो जाता है, जिससे पेल्विक अंगों के रोग हो जाते हैं।
पैल्विक मांसपेशियाँसब कुछ सुरक्षित रूप से रखें पैल्विक अंगशारीरिक रूप से अंदर सही स्थान. श्रोणि के नीचे से झूले की तरह फैला हुआ, मांसपेशी परत(प्यूबोकोक्सीजस मांसपेशी) में आंतरिक और होते हैं बाहरी परतेंमांसपेशियां जो मिलकर अवधारण प्रदान करती हैं और सामान्य कामकाजपैल्विक अंग, और इसलिए महिला स्वास्थ्य. पैल्विक मांसपेशियों के विकास और मजबूती के साथ-साथ, केगेल जिम्नास्टिक रक्त के प्रवाह को भी बढ़ाता है श्रोणि क्षेत्र, जो बढ़े हुए सेल नवीनीकरण को उत्तेजित करता है।
अन्य मांसपेशियों की तरह, पैल्विक मांसपेशियाँकेवल अच्छे आकार में रखा जा सकता है नियमित रूप से किये जाने वाले व्यायामों के माध्यम से.
कमजोर पेरिनियल और पेल्विक मांसपेशियां खराब आंत्र या मूत्राशय नियंत्रण के कारण मूत्र या मल असंयम जैसी समस्याएं पैदा कर सकती हैं।
पेल्विक मांसपेशियाँ कमजोर होनाइस दौरान अपर्याप्त मांसपेशी गतिविधि के कारण कठिन प्रसव भी हो सकता है श्रम गतिविधि, कमी यौन इच्छाऔर से संतुष्टि आत्मीयता, गर्भाशय और योनि का आगे को बढ़ाव, और यहां तक कि आगे को बढ़ाव आंतरिक अंग, पैल्विक अंगों की कई शिथिलता और बीमारियों का कारण बनता है।
योनि की मांसपेशियाँ
योनि एक लोचदार नहर है, एक आसानी से फैलने वाली मांसपेशी ट्यूब है जो योनी क्षेत्र और गर्भाशय को जोड़ती है। योनि की औसत लंबाई (गहराई) 7 से 12 सेमी तक होती है। प्रत्येक महिला की योनि नहर का आकार थोड़ा भिन्न हो सकता है।
योनि की मांसपेशियों की दीवारें तीन परतों से बनी होती हैं: आंतरिक, मध्य (पेशी) और बाहरी।
|
योनि की मांसपेशियाँचिकनी मांसपेशियों से मिलकर बनता है। मांसपेशी बंडल मुख्य रूप से अनुदैर्ध्य दिशा में उन्मुख होते हैं, लेकिन गोलाकार बंडल भी होते हैं। ऊपरी भाग में, योनि की मांसपेशियां गर्भाशय के शरीर की मांसपेशियों में गुजरती हैं। योनि के निचले हिस्से में, मांसपेशियां मजबूत हो जाती हैं, धीरे-धीरे पेरिनेम की मांसपेशियों के साथ जुड़ जाती हैं। योनि की मांसपेशियाँ, किसी की तरह चिकनी मांसपेशियां, सचेत रूप से नियंत्रित नहीं किया जा सकता है, लेकिन साथ ही, प्रसव के दौरान योनि की मांसपेशियों में काफी खिंचाव हो सकता है। आप इंट्रा-पेट के दबाव को बदलकर योनि नहर की मांसपेशियों के संपीड़न को नियंत्रित कर सकते हैं, इसकी ताकत बढ़ाने से हमें संपीड़न मिलता है, और इसे कम करने पर - विश्राम मिलता है। |
 |
इंट्रा-पेट में दबाव बनता है पेट की गुहा, जो नीचे पेल्विक फ्लोर की मांसपेशियों द्वारा, ऊपर श्वसन डायाफ्राम द्वारा, सामने और किनारों पर अनुप्रस्थ पेट की मांसपेशियों द्वारा, और पीछे पीठ की मांसपेशियों द्वारा सीमित है।
यदि आप एक साथ पेल्विक फ्लोर की मांसपेशियों पर दबाव डालते हैं, श्वसन डायाफ्राम को नीचे करते हैं और पेट की मांसपेशियों को पीछे खींचते हैं, तो पेट के अंदर का दबाव बढ़ जाता है और योनि नलिका (योनि) की दीवारें सिकुड़ जाती हैं।
योनि संपीड़न तकनीक का उपयोग मुख्य रूप से अंतरंगता के दौरान किया जाता है, योनि की पूरी लंबाई के साथ साथी के लिंग को अधिक मजबूती से दबाने के लिए, या योनि नहर की दीवारों की मालिश करने के लिए।
अपनी पेल्विक फ्लोर की मांसपेशियों को कैसे मजबूत करें
पेल्विक फ्लोर की मांसपेशियों के विकास के लिएऔर उन्हें नियंत्रित करने की क्षमता के लिए केगेल व्यायाम, जिम्नास्टिक का उपयोग करें अंतरंग मांसपेशियाँ, लड़खड़ाना/निर्माण करना और इसी तरह की तकनीकें।
एक कौशल विकसित करना प्रबंध अंतर-पेट का दबाव वायवीय योनि सिमुलेटर का उपयोग किया जाता है।
समान सामग्री
महिलाओं के लिए केगेल व्यायाम - गर्भाशय आगे को बढ़ाव, मूत्र असंयम में मदद
पेल्विक फ्लोर की मांसपेशियों के लिए केगेल व्यायाम - केगेल तकनीक का उपयोग करके व्यायाम का एक सेट
केगेल बॉल्स सिम्युलेटर के साथ अभ्यास करने के लिए चरण-दर-चरण निर्देश - आत्म-निपुणता के लिए एक तकनीक। वैकल्पिक रूप से, जेड एग ट्रेनर का उपयोग किया जा सकता है। ध्यान! पैल्विक मांसपेशियों की प्रारंभिक मजबूती के बाद ही प्रदर्शन करें बिना उपकरण के व्यायाम करें.
|
किसी भी महिला को अपने जीवन में कम से कम एक बार - या उससे भी अधिक - दर्द और अन्य का सामना करना पड़ता है अप्रिय संवेदनाएँनिम्न पेट। इस संबंध में, कई लोग इस बात में रुचि रखते हैं कि महिलाओं में "श्रोणि अंगों" की अवधारणा में क्या शामिल है, कौन से अंग और उनकी प्रणालियाँ हैं।
मूत्राशय
पुरुष की तरह महिला के श्रोणि में मूत्राशय स्थित होता है। यह एकबारगी है मांसपेशीय अंग, जो किडनी से बहने वाले मूत्र को इकट्ठा करके जमा करता है। तथाकथित मूत्राशय के नीचे से जुड़े होते हैं मूत्र पथ, जो वास्तव में केवल एक खोखली ट्यूब द्वारा दर्शाए जाते हैं ( मूत्रमार्ग) जिसके माध्यम से मूत्र शरीर से बाहर निकाला जाता है।
मूत्राशय एक महिला में प्यूबिस के पीछे स्थित होता है। यह आकार में मध्यम और आकार में नीचे की ओर पतला शलजम जैसा होता है। यह अंग 700 मिलीलीटर तक तरल पदार्थ धारण कर सकता है। जब यह पूरी तरह भर जाता है तो मस्तिष्क में प्रवेश कर जाता है तंत्रिका प्रभावजिससे पेशाब करने की इच्छा होती है।
मलाशय
मलाशय एक अन्य अंग है जो श्रोणि में स्थित होता है। वह सबसे ज्यादा है निचला भागआंतें और संपूर्ण पाचन तंत्र. मलाशय का आकार आयताकार होता है, जो एक बड़े एम्पुला के समान होता है। इसकी लंबाई अलग-अलग हो सकती है, लेकिन औसतन यह 15-16 सेमी होती है।
मलाशय एक स्फिंक्टर (स्फिंक्टर) के साथ समाप्त होता है, जो लुमेन को अपने अंदर बंद कर लेता है और मल को अपने अंदर रखता है। वहां वे तब तक जमा रहते हैं निश्चित बिंदुजब तक व्यक्ति को दोबारा शौचालय जाने की इच्छा न हो (मस्तिष्क इन आवेगों के संचालन के लिए भी जिम्मेदार है)।
प्रजनन अंग
महिलाएं
महिलाओं में गर्भाशय श्रोणि में स्थित होता है। यह एक एकल अंग है जो लगभग पूरी तरह से मांसपेशियों से बना है। गर्भाशय का आकार कुछ हद तक नाशपाती जैसा होता है, जिसका संकीर्ण सिरा नीचे की ओर होता है। फैलोपियन ट्यूब गर्भाशय से दोनों तरफ जुड़ी होती हैं, जिसके सिरे पर अंडाशय होते हैं। अंडाशय और ट्यूब दोनों युग्मित महिला पेल्विक अंग हैं।
अंडाशय में एक विशेष कॉर्टिकल परत होती है। इसमें है एक बड़ी संख्या कीछोटे अंडे, जिनमें से प्रत्येक एक तथाकथित कूप में स्थित है। जब ऐसा एक कूप परिपक्व हो जाता है, तो अंडाणु बाहर आता है और उसमें प्रवेश करता है फलोपियन ट्यूब. यह इसके साथ-साथ गर्भाशय की ओर बढ़ता है। यदि रास्ते में अंडाणु किसी शुक्राणु से मिलता है और वह उसके अंदर प्रवेश कर जाता है, तो निषेचन होता है।
एक लंबी, खोखली "ट्यूब" नीचे गर्भाशय से जुड़ी होती है। यह योनि है. इसकी लंबाई औसतन 10 सेमी होती है। योनि का निचला सिरा बाहरी जननांग से जुड़ा होता है। प्रसव के दौरान योनि होती है जन्म देने वाली नलिका. संभोग के दौरान, यह पुरुष जननांग अंग के लिए प्रवेश बिंदु के रूप में कार्य करता है।
पुरुषों के लिए
पुरुषों में, प्रोस्टेट ग्रंथि मुख्य रूप से श्रोणि में स्थित होती है। इसमें पेशीय-ग्रंथि ऊतक होता है और यह पुरुषों में मूत्राशय के बिल्कुल नीचे स्थित होता है। यह एक विशेष तरल पदार्थ का उत्पादन करता है, जिसे स्राव कहा जाता है और यह शुक्राणु का हिस्सा होता है। वीर्य पुटिकाएं (2 टुकड़े) भी छोटे श्रोणि में स्थित होती हैं। वे शुक्राणु उत्पादन और स्खलन की प्रक्रिया में शामिल होते हैं।
सामान्य तौर पर, सभी पेल्विक अंग महत्वपूर्ण होते हैं विशेष फ़ीचर, जो एक महिला की शारीरिक रचना में होता है। महिला की छोटी श्रोणि जन्म नहर का हड्डी वाला हिस्सा है।
स्फिंक्टर्स पेल्विक फ्लोर की मांसपेशियों से होकर गुजरते हैं। पेल्विक अंगों में बहुत लचीली मांसपेशियाँ होती हैं जो बहुत अधिक सिकुड़ और खिंच सकती हैं।
महिला पेल्विक अंग
इस मामले में, गर्भाशय मूत्राशय पर और मूत्राशय योनि पर टिका होता है। पेल्विक मांसपेशियों के विकास और मजबूती के साथ-साथ, केगेल जिम्नास्टिक पेल्विक क्षेत्र में रक्त के प्रवाह को भी बढ़ाता है, जो बढ़े हुए सेल नवीनीकरण को उत्तेजित करता है। व्यायाम उपकरण के बिना व्यायाम से पैल्विक मांसपेशियों को प्रारंभिक रूप से मजबूत करने के बाद ही प्रदर्शन करें।

इस लेख में हम यह समझाने की कोशिश करेंगे कि एक महिला के शरीर में इस फ्रेम का आधार कैसे संरचित होता है। महिला श्रोणि की संरचना मुख्य रूप से निर्धारित होती है शारीरिक कार्यमहिलाएँ - स्वस्थ संतान पैदा करना और जन्म देना।
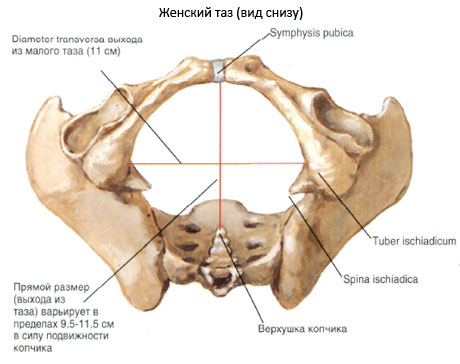
परिणामस्वरूप, मानव महिला श्रोणियह अपनी संरचना में बिल्कुल अनोखा है। महिला श्रोणि पुरुष श्रोणि से बड़ी, चौड़ी और ऊपर से अधिक चपटी होती है। पुरुष की पेल्विक गुहा दिल के कार्ड सूट के आकार की होती है, और महिला की पेल्विक गुहा गोलाकार. मादा त्रिकास्थि चौड़ी और कम अवतल होती है।

श्रोणि की हड्डी के कंकाल का आधार दो हैं पैल्विक हड्डियाँ, रीढ़ की हड्डी के त्रिक और अनुमस्तिष्क खंड, एक अंगूठी से जुड़े हुए हैं।
महिला श्रोणि की संरचना
श्रोणि की मांसपेशियों को बाहरी, मध्य और आंतरिक में विभाजित किया गया है। को आंतरिक मांसपेशियाँश्रोणि में यह भी शामिल है: लेवेटर एनी मांसपेशी, कोक्सीजियस मांसपेशी और गुदा दबानेवाला यंत्र। श्रोणि की मध्य मांसपेशियों को मूत्रजननांगी डायाफ्राम द्वारा दर्शाया जाता है, जिसमें गहरी पेरिनियल मांसपेशियां और बाहरी मूत्रमार्ग दबानेवाला यंत्र शामिल होते हैं।
एक महिला के श्रोणि की शारीरिक रचना
छोटे श्रोणि की मांसपेशियां शक्तिशाली, अच्छी तरह से विकसित, प्रचुर मात्रा में रक्त की आपूर्ति वाली होती हैं। गर्भाशय श्रोणि के केंद्र में स्थित होता है, मूत्राशय इसके सामने होता है और मलाशय इसके पीछे होता है। गर्भाशय में तीन खंड होते हैं: फंडस, शरीर और गर्भाशय ग्रीवा। गर्भाशय सामने से गर्दन तक पेरिटोनियम से ढका होता है।

छोटे श्रोणि की रक्त आपूर्ति. महिला पेल्विक अंगों को रक्त की आपूर्ति उन वाहिकाओं द्वारा प्रदान की जाती है जो पेट की धमनी से आम इलियाक धमनियों द्वारा निकलती हैं। परिणामस्वरूप, आंतरिक इलियाक धमनियां शाखा से निम्नलिखित जहाजश्रोणि: गर्भाशय, मध्य मलाशय, आंतरिक पुडेंडल, बेहतर सिस्टिक धमनी।

इस लेख में हम महिला पेल्विक अंगों की संरचना को देखेंगे, एक आरेख प्रदान करेंगे और इसके बारे में बात करेंगे संभावित विसंगतियाँइस क्षेत्र में।
आगे हम फीचर्स के बारे में बात करेंगे महिला निर्माणश्रोणि और वे अंग जो केवल मानवता के आधे हिस्से से परिचित हैं। दूसरी ओर, गर्भाशय फाइब्रॉएड आमतौर पर रजोनिवृत्त महिलाओं में पाए जाते हैं।
https://youtu.be/VAjdjcyUGkU
दोनों पैल्विक हड्डियाँ, एक दूसरे से और त्रिकास्थि से जुड़कर, पैल्विक हड्डी की अंगूठी, श्रोणि बनाती हैं, जो धड़ को मुक्त निचले अंगों से जोड़ने का काम करती है।
किनारों पर, छोटे श्रोणि की दीवारें एसिटाबुलम के अनुरूप श्रोणि हड्डियों के वर्गों द्वारा बनाई जाती हैं, साथ ही इस्चियाल हड्डियाँत्रिकास्थि से उनके पास जाने वाले स्नायुबंधन के साथ। प्रसूति विशेषज्ञ कम्पास का उपयोग करके श्रोणि का माप लेते हैं।

निएंडरथल में, श्रोणि में सब कुछ है मानवीय विशेषताएँ, जो इंगित करता है ऊर्ध्वाधर स्थितिशरीर और दो पैरों पर चलना, लेकिन यह अभी भी आधुनिक मनुष्यों की तुलना में कुछ हद तक संकीर्ण है।
महिलाओं में इलियम के पंख किनारों की ओर अधिक मुड़े होते हैं, जिसके परिणामस्वरूप रीढ़ और शिखाओं के बीच की दूरी पुरुषों की तुलना में अधिक होती है। महिला श्रोणि के प्रवेश द्वार का आकार अनुप्रस्थ अंडाकार होता है, जबकि पुरुष श्रोणि के प्रवेश द्वार का आकार अनुदैर्ध्य अंडाकार होता है।
पुरुषों में पेल्विक ओपनिंग महिलाओं की तुलना में बहुत संकीर्ण होती है; उत्तरार्द्ध में, इस्चियाल ट्यूबरोसिटीज़ एक दूसरे से अलग हो जाती हैं और टेलबोन कम आगे की ओर उभरी होती है।
पैल्विक मांसपेशियाँ
पुरुषों में श्रोणि गुहा में एक स्पष्ट रूप से परिभाषित फ़नल-आकार का आकार होता है; महिलाओं में, यह फ़नल-जैसी आकृति कम ध्यान देने योग्य होती है और उनकी श्रोणि गुहा अपनी रूपरेखा में एक सिलेंडर के करीब पहुंचती है।
श्रोणि का आधार दो श्रोणि हड्डियों, त्रिकास्थि और कोक्सीक्स द्वारा बनता है, जो बेल्ट के जोड़ों से जुड़े होते हैं निचले अंगएक हड्डी की अंगूठी में, जिसके अंदर एक गुहा बनती है जो आंतरिक अंगों को घेरती है।

श्रोणि का आकार और आकार हैं महत्वपूर्णके लिए जन्म प्रक्रियाऔर सभी गर्भवती महिलाओं में माप और मूल्यांकन किया जाना चाहिए। श्रोणि के आकार को निर्धारित करने के लिए, एक मापने वाले उपकरण का उपयोग किया जाता है - मार्टिन श्रोणि गेज, साथ ही योनि के माध्यम से मैन्युअल परीक्षा।
एक महिला की शारीरिक रचना. मानव शरीर रचना विज्ञान (जीव विज्ञान, 8वीं कक्षा)
इसीलिए मानव शरीर रचना विज्ञान का अध्ययन स्कूल से किया जाता है। इससे पहले, बच्चे पहले ही पौधों और जानवरों की संरचना को देख चुके थे, इसलिए मानव की संरचना पर जटिल, बहुमुखी सामग्री के बावजूद, उनके लिए शरीर रचना विज्ञान का पाठ सीखना आसान होगा।
महिलाओं में पेल्विक अंगों के विकास में संभावित विसंगतियाँ
इसलिए, उदाहरण के लिए, लगभग स्कूल वर्ष के अंत में, जब बच्चे और भी अधिक परिपक्व हो जाते हैं और उचित प्रकृति की सामग्री को पर्याप्त रूप से समझ सकते हैं, महिलाओं और पुरुषों की शारीरिक रचना का अध्ययन शुरू होता है।

मुझे पेल्विक जांच के लिए किन डॉक्टरों से संपर्क करना चाहिए?
महिला शरीर रचना एक महत्वपूर्ण और है जटिल समस्या, पर्याप्त अंतरंग प्रकृति का. युग्मित संरचनाएँ महिला शरीर, बाहरी और होना अंदरूनी हिस्सा. पहला त्वचा से ढका हुआ अंग है विभिन्न आकार(गोल, नाशपाती के आकार का, लम्बा, आदि)।
महिला की पेल्विक फ्लोर मांसपेशियाँ कहाँ स्थित होती हैं?
इस क्षेत्र का रंग महिला की जाति और उसने जन्म दिया है या नहीं, के आधार पर अलग-अलग होता है।
श्रोणि से जुड़ी कौन सी बीमारियाँ हैं:
पुरुष और के बीच मुख्य अंतर महिला शरीर रचनाबेशक, न केवल स्तन ग्रंथियों की अनुपस्थिति या उपस्थिति में। वास्तव में महत्वपूर्ण भूमिकाश्रोणि और उसके अंगों की संरचना में भूमिका निभाता है। सामान्य तौर पर, न केवल छोटे, बल्कि बड़े श्रोणि को भी प्रतिष्ठित किया जाता है। यह पहले वाले के ठीक ऊपर स्थित है।
पेल्विक कैविटी एक चौड़े और संकीर्ण भाग से बनी होती है। एक महिला की शारीरिक रचना, सबसे पहले, स्पष्ट की उपस्थिति मानती है बाहरी मतभेदद्वारा लिंग आधारित. एक गर्भवती महिला की शारीरिक रचना में काफी बदलाव आता है। श्रोणि की पूर्वकाल की दीवार का प्रतिनिधित्व किया जाता है जघन हड्डियाँऔर सिम्फिसिस, पार्श्व वाले इस्चियाल हड्डियों से बनते हैं, और पीछे की दीवार में त्रिकास्थि और कोक्सीक्स होते हैं।
एक वयस्क में श्रोणि की संरचना में, लिंग विशेषताएं स्पष्ट रूप से दिखाई देती हैं: महिला श्रोणि पुरुषों की तुलना में व्यापक और चपटी होती है, और महिलाओं में श्रोणि गुहा भी बड़ी होती है।

