आंतों के उच्छेदन के बाद. छोटी आंत का उच्छेदन करने के लिए संकेत और तकनीक एनास्टोमोसिस के साथ छोटी आंत का उच्छेदन
ऐसी स्थितियों में जहां द्रव्यमान छोटी आंत के एक हिस्से तक सीमित होता है और पैल्विक संरचनाओं से जुड़ा नहीं होता है, विशेष रूप से विकिरण के बाद और प्रचुर आसंजन के साथ, या जहां छोटी आंत का एक लूप शामिल होता है, छोटी आंत के बाईपास की तुलना में छोटी आंत के उच्छेदन को प्राथमिकता दी जाती है। पेल्विक ट्यूमर. बाईपास रिसेक्शन उन मामलों में भी किया जाना चाहिए जहां पैथोलॉजिकल सेगमेंट की पहचान करने और उसे सक्रिय करने के लिए छोटी आंत के व्यापक छांटने की आवश्यकता नहीं होती है। यदि घाव की सीमा के कारण, सर्जन को पूरी छोटी आंत को हटाने और हटाने के लिए मजबूर किया जाता है, तो इलियम और सिग्मॉइड बृहदान्त्र को काटना और एक उच्च इलियोग्राफ़्ट कोलोस्टॉमी करना आवश्यक है।
मल्टीपल एंटरोटॉमी से न केवल आंतों की सामग्री के घाव में प्रवेश करने का खतरा बढ़ जाता है, बल्कि सर्जरी के दौरान भी अक्सर इसे नजरअंदाज कर दिया जाता है। इसके अलावा, एंटरोटॉमी, जिनकी बाद में मरम्मत की जाती है, पेल्विक दीवारों पर कई आसंजन बनाते हैं और सिवनी लाइन पर आवर्ती आंतों के त्वचीय और/या योनि फिस्टुला बन सकते हैं। इस प्रकार, अनुभवी पेल्विक सर्जन इस कठिन निष्कर्ष पर पहुंचे हैं कि छोटी आंत का उच्छेदन उन कुछ मामलों में किया जाना चाहिए जिनमें छोटी आंत के पैथोलॉजिकल खंड को आसानी से जुटाया और अलग किया जा सकता है। अन्यथा, एक छोटा आंत्र बाईपास किया जाना चाहिए।
छोटी आंत के असामान्य खंड को हटा दिया जाता है और शेष छोटी आंत को आंत के स्वस्थ खंड में फिर से फैला दिया जाता है।
शारीरिक परिवर्तन
छोटी आंत के बड़े हिस्से को हटाने से ऑपरेशन के बाद दस्त हो सकता है और वसा में घुलनशील विटामिन का अवशोषण कम हो सकता है।
ध्यान!
छोटी आंत के उच्छेदन का मुख्य फोकस एनास्टोमोसिस की संवहनी अखंडता सुनिश्चित करना होना चाहिए। छोटी आंत के 10 सेमी हिस्से का संवहनीकरण अविश्वसनीय है। विकिरण के बाद के रोगियों में, इलियम के 10 सेमी के सम्मिलन के लिए इलियोस्टॉमी के बजाय इलियोस्कोपिक कोलोस्टॉमी करना बेहतर होता है।
छोटी आंत की उथली रूपरेखा का लाभ यह है कि यह प्रचुर आसंजन के साथ भारी विकिरणित श्रोणि स्थान में व्यापक विच्छेदन से बचाती है। केवल बाईपास करने के लिए आवश्यक विच्छेदन किया जाना चाहिए, और यदि पैल्विक अंगों को भारी विकिरण हुआ है तो प्रभावित आंत के शेष हिस्से को हटा दिया जाना चाहिए। पेल्विक सर्जरी की शुरुआत में रिसेक्शन और बाईपास दोनों प्रक्रियाओं की आवश्यकता होती है, हालाँकि, दोनों को इस खंड में चित्रित किया गया है।
निष्पादन तकनीक
यहां गैंबी तकनीक का उपयोग करके एक मर्मज्ञ एनास्टोमोसिस का उपयोग करके छोटी आंत का उच्छेदन दिखाया गया है। सर्जिकल स्टेपलर का उपयोग करके एनास्टोमोसिस बनाना आंतों के लूप के साथ मूत्राशय और मूत्रवाहिनी के उदाहरण पर दिखाया गया है।

1 - छोटी आंत के उच्छेदन के लिए मरीजों को लापरवाह स्थिति में रखा जाता है। एक फ़ॉले कैथेटर को मूत्राशय में डाला जाता है। एक नासोगैस्ट्रिक ट्यूब को पेट में डाला जाता है।

2 - सर्जरी से पहले पूरी तरह से द्विपक्षीय जांच की जाती है।

3 एक मध्य रेखा चीरा लगाया जाता है, आमतौर पर नाभि के आसपास। लैपरोटॉमी के बाद पेट की गुहा की जांच की जाती है। जैसा कि ऊपर उल्लेख किया गया है, ज्यादातर मामलों में, पैल्विक विकारों से जुड़ी छोटी आंत की बीमारी इलियोसेकल कोण के एक मीटर के भीतर होती है। यह तथ्य पेल्विक सर्जन के लिए बहुत महत्वपूर्ण है क्योंकि यह सर्जन को ट्राइसेटल लिगामेंट से आंत को अलग करने के बजाय सीकम से छोटी आंत का पता लगाने की अनुमति देता है। इस स्तर पर, या तो आंत्र उच्छेदन करने या छोटी आंत को बायपास करने का निर्णय लिया जाना चाहिए। यदि छोटी आंत के घाव की सीमा दिखाई दे रही है और व्यापक विच्छेदन के बिना गतिशीलता की संभावना है, तो छोटी आंत का उच्छेदन पसंद की प्रक्रिया बन जाती है। यदि, जैसा कि ज्यादातर मामलों में होता है, छोटी आंत का रोगग्रस्त खंड छोटी श्रोणि में गहराई तक समा जाता है, विशेष रूप से तीव्र विकिरण के बाद, तो आंत का स्थानीय बाईपास करना अधिक उचित होता है।nbsp;

4 - विच्छेदन की जाने वाली छोटी आंत को सक्रिय किया जाता है, और संवहनी आर्केड को अलग करने के लिए मेसेंटरी की सावधानीपूर्वक जांच की जाती है। काटने का बिंदु प्रभावित हिस्से से काफी दूर और स्वस्थ संवहनी आर्केड के करीब चुना जाता है। बृहदान्त्र को बैबकॉक संदंश या अंगूठे और पहली उंगली के बीच सेलाइन में भिगोए हुए गर्म धुंध के बीच सुरक्षित किया जाना चाहिए। मेसेंटरी में पेरिटोनियम को एक स्केलपेल के साथ खोला जाता है, एक ऐसी तकनीक का उपयोग करके जो अंतर्निहित रक्त वाहिकाओं को पार करने से बचाती है।

5 - स्टेम क्लैंप को हटाने वाले क्षेत्र से निकटतम और दूर तक लगाया जाता है। मेसेंटरी को वी-आकार में काटा गया था। ट्रांज़ेक्शन लाइन को पार करने वाले छोटे जहाजों को क्लैंप और बांध दिया जाता है।nbsp;

6 - चीरा लगाने वाली आंत को एक सहायक द्वारा पकड़ लिया जाता है, और सर्जन ट्रांसेक्शन की रेखा के साथ मेसेंटरी के एवस्कुलर खंडों में छोटे छेद बनाता है। छोटे जहाजों को क्लैंप किया जाता है और डेक्सॉन सिवनी से बांध दिया जाता है। कृपया ध्यान दें कि आंत में चीरा रेखा तिरछी होती है और अपनी धुरी पर लंबवत नहीं होती है। छोटी आंत में रक्त की आपूर्ति ऐसी होती है कि यदि कटी हुई आंत के किनारे की आपूर्ति करने वाला संवहनी आर्क लंबवत हो तो आंत की एंटीमेसिटिक सीमा इस्कीमिक हो सकती है। लंबवत आंत्र प्रत्यारोपण के बजाय तिरछा प्रत्यारोपण का दूसरा कारण यह है कि एक तिरछा ट्रांसेक्शन अधिक एनास्टोमोटिक चौड़ाई प्रदान करेगा और सख्त गठन की घटनाओं को कम करेगा।

7 - आंत को विभाजित किया जाता है, और प्रभावित हिस्से को टीए-55 सर्जिकल स्टेपलर से प्लग किया जाता है और स्वस्थ इलियम और सेकम से अलग किया जाता है।

8 - आंत के प्रभावित हिस्से को किनारे से हटा दिया जाता है, और समीपस्थ इलियम (पी) के स्वस्थ खंड को डिस्टल इलियम (डी) के स्वस्थ खंड के सम्मिलन में लाया जाता है। इस एनास्टोमोसिस में पहला कदम म्यूकोसल किनारे से लगभग 1 सेमी की दूरी पर मेसेन्टेरिक बॉर्डर पर लेम्बर्ट 3-0 डेक्सॉन सिवनी लगाना है। इस सिलाई का उद्देश्य भविष्य की सिवनी लाइन से तनाव को दूर करना और आंत को सम्मिलन के बाकी हिस्सों के लिए उपयुक्त सन्निकटन में रखना है।

9 - गैम्बी के अनुसार अब आंत सिंगल-लेयर एंड-टू-एंड एनास्टोमोसिस के अनुप्रयोग के लिए उपलब्ध है।-
गैंबी के अनुसार एनास्टोमोसिस

10 - गैम्बी तकनीक में पहला कदम चित्र 8 में पहले बताए गए सिवनी को आंत की मेसेन्टेरिक सीमा पर रखना है। इसे यहां दक्षिण (एस) सीम कहा जाता है।
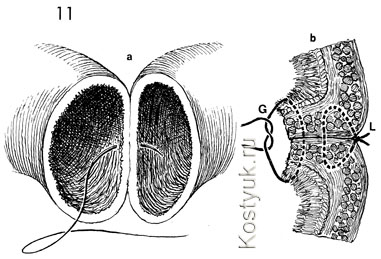
11 - गैम्बी तकनीक एक सिंगल-लेयर एंड-टू-एंड एनास्टोमोसिस है; जिसके सभी नोड आंतों के लुमेन के अंदर बंधे होते हैं। बी - क्रॉस सेक्शन ए। ध्यान दें कि प्रारंभिक लेम्बर्ट सिवनी (एल), आंत की मेसेन्टेरिक सीमा पर स्थित है, बंधा हुआ है और इसलिए म्यूकोसा के किनारों को उलट देता है। एक गैम्बी सिवनी (जी) को म्यूकोसा के माध्यम से रखा गया था; पूरी आंत की दीवार सेरोसा से निकलती है, विपरीत दिशा से आंतों के सेरोसा में प्रवेश करती है, आंतों की दीवार से गुजरती है, और म्यूकोसा से बाहर निकलती है। जब इसे जोड़ा जाता है, तो यह आंत के किनारे को और उलट देता है।

12 - प्रत्येक क्रमिक गैम्बी सिवनी को आंत के चारों ओर लगभग 3 मिमी रखा जाता है।

13 - गम्बी सीम का एक क्रॉस-सेक्शन सीम का रास्ता दिखाता है। "ए" में सिवनी श्लेष्म झिल्ली के माध्यम से आंत में प्रवेश करती है, पूरी आंत की दीवार से गुजरती है, सेरोसा से बाहर निकलती है, आंत के विपरीत खंड के सेरोसा से गुजरती है, पूरी आंत की दीवार में प्रवेश करती है और श्लेष्म झिल्ली से बाहर निकलती है, और " बी” गैम्बी सिवनी आंतों के लुमेन के किनारे नोड से जुड़ा हुआ है, जो एनास्टोमोसिस को उलटने की कोशिश कर रहा है।

14 - आंत की पूरी परिधि के साथ प्रक्रिया लगभग पूरी हो जाती है।

15 - एक बार जब आंत की दीवार में 5 मिमी के छेद को छोड़कर बाकी सभी को सिल दिया जाता है, तो आसन्न सीमांत सिवनी का उपयोग किया जा सकता है। चित्र में अक्षर "ए" निकटतम बाहरी सीम को दर्शाता है। बांधने पर, यह नाटकीय रूप से पूरी सीम लाइन को उलट देता है। अक्षर "बी" निकटतम उल्टे सीम का एक क्रॉस-सेक्शन है, जो तकनीक का विवरण निर्धारित करता है। ध्यान दें कि गैम्बी तकनीक में निकट-बाहरी ड्रेसिंग सिलाई एकमात्र सिलाई है जो श्लेष्म झिल्ली के बजाय आंत के सीरस ऊतक से बंधी होती है। सिवनी आंत के एक खंड से सेरोसा के माध्यम से किनारे से लगभग 1 सेमी की दूरी पर रखकर शुरू होती है। यह पूरी सतह में प्रवेश करता है और किनारे से लगभग 1 सेमी की दूरी पर श्लेष्मा झिल्ली से बाहर निकलता है। सिवनी तुरंत उलट जाती है और किनारे से 3 मिमी की दूरी पर आंत के उसी खंड के श्लेष्म झिल्ली से गुजरती है, उसी खंड की पूरी दीवार को छेदती है और सेरोसा से बाहर निकलती है। यह इस लाइन का सबसे नजदीक और सबसे दूर का मोड़ है। फिर सिवनी को विपरीत आंत्र खंड के समीपस्थ किनारे के माध्यम से, उसके सेरोसा के माध्यम से किनारे से 3 मिमी की दूरी पर रखा जाता है, ताकि संपूर्ण आंत्र की दीवार में प्रवेश किया जा सके और म्यूकोसा से बाहर निकाला जा सके। सुई को तुरंत म्यूकोसा के माध्यम से इसके किनारे से लगभग 1 सेमी पीछे रखा जाता है, पूरी आंत की दीवार को छेदता है और इसके किनारे से लगभग 1 सेमी की दूरी पर सेरोसा से बाहर निकलता है। सिवनी को बांधने से नाटकीय रूप से संपूर्ण सम्मिलन उलट जाता है।

16 - चार लेम्बर्ट 3-0 डेक्सॉन अनलोडिंग टांके आंतों की धुरी के उत्तर (एन), पूर्व (ई) और पश्चिम (डब्ल्यू) में स्थित हैं। ये टांके एनास्टोमोसिस को उलट देते हैं और उपचार को बढ़ावा देने के लिए सिवनी लाइन पर तनाव से राहत देते हैं।
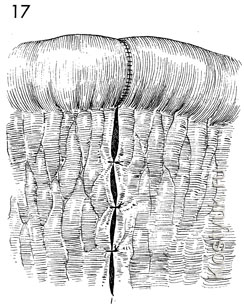
17 - आंतरिक हर्निया को रोकने के लिए छोटी आंत की मेसेंटरी को बाधित 3-0 सिंथेटिक टांके के साथ बंद किया जाता है।
साइट atlasofpelvicsurgery.com से सामग्री के आधार पर
छोटी आंत का उच्छेदन गैस्ट्रोएंटरोलॉजी में एक सर्जिकल हस्तक्षेप है, जिसका व्यापक रूप से ट्यूमर का पता लगाने के लिए उपयोग किया जाता है। रोग प्रक्रिया से प्रभावित आंत के हिस्से को हटाने के लिए आवश्यक है। आंकड़ों के मुताबिक, पोस्टऑपरेटिव जटिलताओं का खतरा अधिक होता है, इसलिए यह प्रक्रिया बिना किसी अच्छे कारण के नहीं की जाती है। इस तथ्य के बावजूद कि आंतें लंबी हैं, एक टुकड़े को हटाने से शरीर की सामान्य स्थिति पर नकारात्मक प्रभाव पड़ता है।
उपयोग के संकेत
छोटी आंत का उच्छेदन आपातकालीन और नियोजित आधार पर किया जाता है। यह उन सभी मामलों में आवश्यक है जब रोगी का रूढ़िवादी उपचार करना असंभव हो।
आपातकालीन सर्जरी के लिए संकेत:
- क्रोहन रोग। यह ऑटोइम्यून प्रक्रिया एक भड़काऊ प्रतिक्रिया की ओर ले जाती है। यह रोग लंबे समय तक प्रकट नहीं हो सकता है। उत्तेजना के दौरान, एक तीव्र पेट प्रकट होता है, जिसके लिए सर्जरी विभाग में आपातकालीन अस्पताल में भर्ती की आवश्यकता होती है।
- मेकेल के डायवर्टीकुलम की सूजन प्रक्रिया। यह नाभि-मेसेन्टेरिक वाहिनी का अवशिष्ट भाग है, जो सीकुम से कुछ दूरी पर स्थित होता है।
- आंतों का वॉल्वुलस. बड़े वयस्कों और छोटे बच्चों में होता है; पूर्वगामी कारक शारीरिक विशेषताएं हैं - छोटी आंत और मेसेंटरी के छोरों का लंबा होना। परिणामस्वरूप, लूपों की अत्यधिक गतिशीलता और परिगलन के कारण घुमाव होता है।
- आंत या मेसेंटरी में भारी चोट। यदि सामान्य चिकित्सा पद्धति का उपयोग करके घाव को बंद करना संभव नहीं है, तो प्रभावित क्षेत्र को हटा दिया जाता है।
- अम्बिलिकल हर्निया, छोटी आंत के छोरों के उल्लंघन से जटिल। गला घोंटने के परिणामस्वरूप, रक्त की आपूर्ति बंद हो जाती है, जिससे कुछ घंटों के भीतर आंतों के लूप का परिगलन हो जाता है। ऑपरेशन के दौरान, एडक्टर सेक्शन को 40 सेमी की दूरी पर काटा जाता है, और एबडुसेंट सेक्शन को उल्लंघन की जगह से 15 सेमी की दूरी पर काटा जाता है। आंतों की सहनशीलता को बहाल करने के लिए, सर्जन साइड-टू-साइड एनास्टोमोसिस करता है।
- मेसेन्टेरिक वाहिकाओं का घनास्त्रता। ऑपरेशन इस तथ्य के कारण होता है कि अवरुद्ध मेसेन्टेरिक वाहिकाओं द्वारा पोषण करने वाले आंतों के छोरों का हिस्सा नेक्रोटिक परिवर्तनों से गुजरता है। इस मामले में, निष्कासन सीमा निर्धारित करना कठिन है। डॉक्टर सह-रुग्णता वाले वृद्ध लोगों की सर्जरी करते हैं। कुछ मामलों में, नेक्रोटिक ऊतकों में रक्त परिसंचरण को बहाल करने के प्रयासों के साथ थ्रोम्बोलिसिस किया जाता है। सफलता घाव की व्यापकता और प्रक्रिया के चरण पर निर्भर करती है।
नियमित रूप से, नियोप्लाज्म का निदान होने पर चिकित्सा सर्जरी निर्धारित की जाती है। सौम्य ट्यूमर को किफायती या क्षेत्रीय उच्छेदन का उपयोग करके निकाला जाता है। आंत और मेसेंटरी के विस्तारित उच्छेदन का उपयोग करके घातक नियोप्लाज्म को हटा दिया जाता है। इस मामले में, घाव में धमनियों और लसीका नलिकाओं को दबाना भी आवश्यक है।
मतभेद
सर्जिकल क्रियाओं के अंतर्विरोधों में विघटन की स्थिति में गंभीर सहवर्ती बीमारियाँ, कोमा सहित टर्मिनल स्थितियाँ शामिल हैं। और ऑन्कोलॉजी का अंतिम चरण भी, क्योंकि इस मामले में ट्यूमर निष्क्रिय है।
प्रारंभिक चरण
सर्जरी के बाद सकारात्मक गतिशीलता प्राप्त करने और पश्चात की जटिलताओं के जोखिम को कम करने के लिए, रोगी को सावधानीपूर्वक तैयारी करने की आवश्यकता होती है। यदि कोई आपातकालीन हस्तक्षेप किया जाता है, तो तैयारी में न्यूनतम समय लगता है और इसमें एनेस्थीसिया की मात्रा की गणना करने के लिए परीक्षण करना शामिल होता है।
नियोजित अस्पताल में भर्ती होने के दौरान, रोगी को प्रक्रियाओं की एक पूरी सूची से गुजरना पड़ता है। एक चिकित्सक, सर्जन, हृदय रोग विशेषज्ञ, एनेस्थेसियोलॉजिस्ट के साथ परामर्श निर्धारित किया जाता है, रक्त और मूत्र परीक्षण किया जाता है, और एक ईसीजी दर्ज किया जाता है।
सर्जरी से एक दिन पहले शाम को मरीज को क्लींजिंग एनीमा दिया जाता है। पोस्टऑपरेटिव संक्रामक जटिलताओं को रोकने के लिए यह आवश्यक है।
रोगी को आहार संबंधी आहार का पालन करना चाहिए और आहार से बाहर करना चाहिए:
- फलियाँ;
- मादक पेय;
- ताजे फल और सब्जियाँ।
अंतिम भोजन और तरल पदार्थ का सेवन सर्जरी से 12 घंटे पहले होता है।
आंतों को तैयार करने के लिए, रोगी को विशेष समाधान निर्धारित किए जाते हैं, जो ऑपरेशन से पहले कई लीटर की मात्रा में पिया जाता है।
साथ ही, संक्रमण को बाहर करने के लिए उपचार के मुख्य चरण के बाद जीवाणुरोधी चिकित्सा निर्धारित की जाती है। कुछ दवाएं बड़े पैमाने पर रक्तस्राव का कारण बन सकती हैं, इसलिए रोगी को अपने चिकित्सक को उन दवाओं के बारे में चेतावनी देनी चाहिए जो वह ले रहा है।
कार्यान्वयन के चरण
 छोटी आंत के उच्छेदन के चरण:
छोटी आंत के उच्छेदन के चरण:
- सामान्य संज्ञाहरण का उपयोग.
- पहुंच - निचले तीसरे भाग में पेट की दीवार में एक चीरा।
- उदर गुहा का पुनरीक्षण.
- मेसेंटरी की गतिशीलता का सिद्धांत.
- छोटी आंत के नेक्रोटिक क्षेत्रों का छांटना।
- कार्यात्मक या शारीरिक रूप से भिन्न क्षेत्रों के बीच सम्मिलन का गठन।
मेसेंटरी में एक ऐसा क्षेत्र होता है जहां से वाहिकाएं नहीं गुजरती हैं। इसमें क्लैंप से एक छेद किया जाता है। इसके किनारों पर सीरस टांके लगाए जाते हैं। इसके बाद, मेसेंटरी, सीमांत वाहिका और मांसपेशी परत को छेद दिया जाता है। सर्जन आंतों के लूप के लुमेन में प्रवेश किए बिना हेरफेर करता है।
इसके बाद, आंतों की दीवार में प्रवेश करने के लिए बर्तन पर एक सिवनी बांध दी जाती है। ये टांके आंत के दूरस्थ और समीपस्थ भागों पर लगाए जाते हैं। एक बार जब संयुक्ताक्षर स्वस्थ ऊतक के भीतर रक्त संचार बंद कर देते हैं, तो मेसेंटरी और नेक्रोटिक क्षेत्र एक दूसरे से जुड़ जाते हैं। एनास्टोमोसेस लगाया जाता है, जो खोखले अंगों के कनेक्शन को दिया गया नाम है। ये तीन प्रकार के होते हैं:
- अगल-बगल से अंत तक - शारीरिक रूप से विभिन्न क्षेत्रों को जोड़ते समय उपयोग किया जाता है।
- अंत से अंत तक - इसका उपयोग सबसे अधिक बार किया जाता है, क्योंकि यह शारीरिक है और भागों को वैसे ही जोड़ता है जैसे वे ऑपरेशन से पहले थे। नुकसान निशान बनने की संभावना है।
- अगल-बगल - अपहरणकर्ता और योजक सिरों को लें और उनकी पार्श्व सतहों को जोड़ें।
कोलोस्टॉमी छोटी आंत का एक समीपस्थ भाग है जिसे हटा दिया जाता है और पूर्वकाल पेट की दीवार पर लगाया जाता है। यह स्थायी या अस्थायी उपाय हो सकता है। आंतों की सामग्री इसके माध्यम से गुजरती है। प्रभावित क्षेत्र से दूर वाले हिस्से को कसकर सिल दिया जाता है। यदि एनास्टोमोसेस का उपयोग करके आंतों के कार्य को बहाल करना असंभव है तो आवश्यक है। यदि कोलोस्टॉमी को एक अस्थायी उपाय के रूप में लगाया जाता है, तो एक निश्चित अवधि के बाद एनास्टोमोसिस का उपयोग करके आंत के कामकाज को बहाल करने के लिए एक ऑपरेशन किया जाता है।
सर्जिकल अभ्यास में, लेप्रोस्कोपिक तकनीकें व्यापक होती जा रही हैं। पेट में एक छोटा सा चीरा लगाया जाता है जिसमें कैमरे, उपकरण और लाइटें डाली जाती हैं।
सर्जरी के बाद जटिलताएँ
परिणाम उस मूल कारण पर निर्भर करते हैं जिसके कारण ऑपरेशन हुआ। वहाँ हो सकता है:
- संक्रामक जटिलताएँ;
- खून बह रहा है;
- घाव, जिससे आंतों में रुकावट हो सकती है;
- छांटने की जगह पर हर्नियल उभार।
जोखिम को कम करने के लिए, रोगी को पोस्टऑपरेटिव घाव की दैनिक ड्रेसिंग निर्धारित की जाती है, शीघ्र सक्रियण किया जाता है और कोमल पोषण पर विशेष ध्यान दिया जाता है। कुछ दिनों के बाद, रोगी दिन में आठ बार केवल तरल भोजन खाता है। एक महीने के बाद, रोगी मांस, जेली के साथ पका हुआ शोरबा खा सकता है। दो वर्षों के बाद, सामान्य आहार में धीरे-धीरे वापसी होती है।
छोटी आंत के उच्छेदन के लिए सफल पुनर्वास अवधि के लिए उपस्थित चिकित्सक की सिफारिशों के अनुपालन की आवश्यकता होती है।
आंतों पर किए गए सभी सर्जिकल हस्तक्षेपों को कई श्रेणियों में विभाजित किया जा सकता है। इसलिए वे भेद करते हैं:
हस्तक्षेप क्षेत्र के आधार पर:
- बड़ी आंत पर ऑपरेशन.
- छोटी आंत पर ऑपरेशन (लकीर):
- ग्रहणी;
- जेजुनम;
- इलियम.
कार्यान्वयन की विधि के आधार पर:
- लैपरोटॉमी (पेट की दीवार को विच्छेदित करके क्लासिक पहुंच का तात्पर्य है)।
- लैप्रोस्कोपी (पेट की दीवार में छोटे चीरों के माध्यम से लैप्रोस्कोप का उपयोग करना)।
- सम्मिलन के प्रकार के आधार पर विधियाँ:
- "एक एक करके दांए व बांए";
- "शुरू से अंत तक";
- "साइड टू एंड";
लेप्रोस्कोप एक विशेष ट्यूब के आकार का उपकरण है जिसमें एक प्रकाश बल्ब और एक वीडियो कैमरा जुड़ा होता है, जो छवि को एक बड़े मॉनिटर पर प्रदर्शित करता है। यह वीडियो ऑपरेशन के दौरान सर्जन का मार्गदर्शन करता है। हस्तक्षेप के दौरान, विशेष लेप्रोस्कोपिक उपकरणों का भी उपयोग किया जाता है।
सर्जिकल हस्तक्षेप का चुनाव एक सर्जन द्वारा पूर्ण परीक्षा के परिणामों के आधार पर किया जाता है, जिसमें सभी परीक्षणों, सहवर्ती विकृति की उपस्थिति और प्रकृति, रोगी की उम्र, वजन और अन्य आवश्यक डेटा को ध्यान में रखा जाता है।
उच्छेदन की तैयारी
ऐसा ऑपरेशन मरीज के शरीर में एक गंभीर हस्तक्षेप है। इसलिए इसे करने से पहले डॉक्टर मरीज की पूरी जांच करते हैं। निम्नलिखित परीक्षण और अध्ययन अनिवार्य हैं:
- सामान्य रक्त विश्लेषण;
- रक्त का थक्का जमने का परीक्षण;
- जिगर परीक्षण;
- सामान्य मूत्र विश्लेषण;
- गैस्ट्रोस्कोपी या कोलोनोस्कोपी (छोटी या बड़ी आंत की विकृति के आधार पर);
- इलेक्ट्रोकार्डियोग्राम;
- पेट और वक्ष गुहा की एक्स-रे परीक्षा;
- यदि आवश्यक हो तो डॉक्टर के विवेक पर सीटी, एमआरआई करें।
यदि, इतिहास एकत्र करते समय या जांच के दौरान, किसी रोगी में सहवर्ती रोग प्रकट होते हैं, तो आप विशेष विशेषज्ञों से परामर्श किए बिना नहीं कर सकते!
परीक्षा के अलावा, ऑपरेशन की तैयारी की अवधि में शामिल हैं:
- पोषण सुधार. सर्जरी की निर्धारित तिथि से एक सप्ताह पहले, आपको उन खाद्य पदार्थों से बचना चाहिए जिनमें फाइबर होता है। हस्तक्षेप से 12 घंटे पहले, आपको कुछ भी पीना या खाना नहीं चाहिए।
- रक्त के थक्के जमने को प्रभावित करने वाली दवाएं लेने से इंकार करना।
- एनीमा और/या जुलाब।
- एंटीबायोटिक्स लेना अनिवार्य नहीं है, लेकिन अक्सर डॉक्टर द्वारा निर्धारित किया जाता है।
तैयारी अवधि के दौरान पूर्ण जांच और डॉक्टर की सभी सिफारिशों का अनुपालन संभावित जटिलताओं को रोकने में मदद करेगा। अत्यावश्यक (अत्यावश्यक) ऑपरेशन के दौरान, तैयारी न्यूनतम होती है, क्योंकि कोई भी देरी हस्तक्षेप के परिणाम को प्रभावित कर सकती है। आपातकालीन सर्जरी के लिए सबसे आम संकेत पेरिटोनिटिस, नेक्रोसिस (आंतों के रोधगलन के परिणामस्वरूप) आदि हैं।
एक एनेस्थेसियोलॉजिस्ट के साथ प्रारंभिक परामर्श की भी आवश्यकता होती है, जिसके परिणामस्वरूप डॉक्टर सामान्य एनेस्थीसिया के लिए एनेस्थेटिक पदार्थ की संभावना, प्रकार और खुराक के बारे में निष्कर्ष निकालेगा।
छोटी आंत का उच्छेदन
उच्छेदन का सहारा केवल तभी लिया जाता है जब रूढ़िवादी चिकित्सा प्रभावी नहीं रही हो। तत्काल ऑपरेशन तब भी किए जाते हैं जब बीमारी से रोगी के जीवन को खतरा होता है, उदाहरण के लिए, खुले ग्रहणी संबंधी अल्सर के साथ आंतरिक रक्तस्राव, तीव्र रुकावट, परिगलन।
लेप्रोस्कोपी रोगी के लिए कम दर्दनाक है और पेट की सर्जरी की तुलना में पुनर्वास अवधि काफी कम है
छोटी आंत के उच्छेदन के संकेतों में शामिल हो सकते हैं:
- मेसेन्टेरिक रोधगलन (आंतों के परिगलन के परिणामस्वरूप)।
- तीव्र चोट.
- घातकता के लक्षण के साथ पॉलीप।
- छिद्र के साथ पेप्टिक अल्सर.
- तीव्र रुकावट.
- क्रोहन रोग।
छोटी आंत का उच्छेदन सामान्य एनेस्थीसिया के तहत किया जाता है, इसलिए प्रक्रिया के दौरान रोगी को दर्द महसूस नहीं होता है, लेकिन वह नींद की स्थिति में रहता है। सर्जिकल हस्तक्षेप की सीमा के आधार पर ऑपरेशन की अवधि 1 से 4 घंटे तक भिन्न हो सकती है। 
कार्यान्वयन की चुनी गई विधि से अवधि भी महत्वपूर्ण रूप से प्रभावित होती है। लैपरोटॉमी के दौरान, सर्जन के लिए अधिक सुविधा और बेहतर दृश्यता के कारण समय काफी कम हो जाता है।
इंटरनेट पर लगभग हर मंच जहां आंतों के उच्छेदन के बाद स्वास्थ्य संबंधी मुद्दों पर चर्चा की जाती है, लैप्रोस्कोपी के माध्यम से सर्जरी कराने वाले लोगों की प्रशंसात्मक समीक्षाओं से भरा हुआ है। लेकिन एक घातक ट्यूमर को हटाते समय, इससे लिम्फ नोड्स के अपूर्ण निष्कासन की संभावना का खतरा होता है, जिससे आसन्न ट्यूमर पर किसी का ध्यान नहीं जाता है, जिससे बाद में रोगी के जीवित रहने की संभावना खराब हो जाती है। इसलिए, उन खूबसूरत वीडियो से आकर्षित न हों जिनमें लैप्रोस्कोपी सुरक्षित दिखती है और इतनी खूनी नहीं। चुनाव आपका सर्जन होना चाहिए - किसी पेशेवर पर भरोसा करें!
बृहदान्त्र उच्छेदन
बृहदान्त्र उच्छेदन के लिए सबसे आम संकेत घातक नियोप्लाज्म है, इसलिए लेप्रोस्कोपिक ऑपरेशन दुर्लभ हैं। यह न केवल ट्यूमर से क्षतिग्रस्त ऊतक को हटाने की आवश्यकता के कारण है, बल्कि पुनरावृत्ति को रोकने के लिए मेसेंटरी में "बिखरे हुए" लिम्फ नोड्स भी है, और लैप्रोस्कोप के माध्यम से इस तरह के जोड़तोड़ करना बहुत समस्याग्रस्त है।
उच्छेदन के संकेतों में शामिल हो सकते हैं:
- प्राणघातक सूजन।
- सूजन आंत्र रोग.
- तीव्र आंत्र रुकावट.
- परिगलन।
- डायवर्टीकुलिटिस।
- सौम्य रसौली.
- जन्मजात विकृतियां।
- अन्तर्वासना.
ऑपरेशन सामान्य एनेस्थीसिया के तहत किया जाता है और आमतौर पर कई घंटों तक चलता है। तकनीक की ख़ासियत संभावित जटिलताओं के विकास को रोकने के लिए एक एंटीसेप्टिक के साथ पूरे पेट की गुहा को धोना अनिवार्य है। यह चरण आवश्यक है, क्योंकि बड़ी आंत विभिन्न प्रकार के माइक्रोफ्लोरा से घनी होती है, जिसमें सशर्त रूप से रोगजनक भी शामिल हैं। इसके अलावा, बड़ी आंत के उच्छेदन के दौरान, पेट की गुहा में जल निकासी ट्यूब स्थापित की जानी चाहिए, जिसके माध्यम से एक्सयूडेट को हटा दिया जाएगा।
अलग से, मलाशय पर ऑपरेशन को उजागर करना आवश्यक है, क्योंकि गुदा दबानेवाला यंत्र यहां स्थित है, यह खंड श्रोणि मंजिल के ऊतकों के साथ कसकर जुड़ा हुआ है, और ये कारक कार्य को जटिल बनाते हैं। सबसे प्रतिकूल पूर्वानुमान तब दिया जाता है जब रोग प्रक्रिया में अंग का निचला तीसरा भाग शामिल होता है, और स्फिंक्टर को संरक्षित करना संभव नहीं होता है। इस मामले में, सर्जन मल त्याग के दौरान रोगी को होने वाली असुविधा को कम करने के लिए प्लास्टिक सर्जरी करने का प्रयास करते हैं। ऐसे मामले में जब गुदा दबानेवाला यंत्र को संरक्षित किया जाता है, पुनर्वास प्रक्रिया आसान होती है, और इसके बाद रोगी का जीवन स्तर बहुत ऊंचा होता है।
हस्तक्षेप की प्रगति
ऑपरेशन के प्रकार और इसके क्रियान्वयन की विधि के बावजूद, पहला चरण सभी आवश्यक संक्रमणों को जोड़ना और रोगी को एनेस्थीसिया के तहत डालना है। इसके बाद, सर्जिकल क्षेत्र का एंटीसेप्टिक उपचार किया जाता है और या तो एक बड़ा (लैपरोटॉमी के लिए) या कई (आमतौर पर 2-3, लेकिन लैप्रोस्कोपी के लिए 6 से अधिक नहीं) चीरा लगाया जाता है।
 इसके बाद, जिस अंग को हटाया जाना है उसका क्षेत्र पाया जाता है, और रक्तस्राव को रोकने के लिए छांटने वाली सीमाओं के ऊपर और नीचे एक क्लैंप लगाया जाता है। यह ध्यान में रखना चाहिए कि स्पष्ट रूप से स्वस्थ ऊतक वास्तव में गैर-व्यवहार्य हो सकता है (नेक्रोसिस के कारण ऐसा हो सकता है), इसलिए छांटना "मार्जिन के साथ" किया जाता है। इसके अलावा, आंत को पोषण देने वाली वाहिकाओं के साथ मेसेंटरी का एक हिस्सा भी हटाया जाना है, जिसे पहले बांधना होगा। ऊतक परिगलन को रोकने के लिए छांटना यथासंभव सावधानी से किया जाना चाहिए। यदि संभव हो, तो आंत के हिस्से को हटाने के बाद, दो मुक्त सिरों को उचित प्रकार के एनास्टोमोसिस का चयन करके तुरंत जोड़ा जाता है (छोटी आंत पर हस्तक्षेप के लिए, केवल साइड-टू-साइड और एंड-टू-एंड प्रकार का उपयोग किया जाता है)।
इसके बाद, जिस अंग को हटाया जाना है उसका क्षेत्र पाया जाता है, और रक्तस्राव को रोकने के लिए छांटने वाली सीमाओं के ऊपर और नीचे एक क्लैंप लगाया जाता है। यह ध्यान में रखना चाहिए कि स्पष्ट रूप से स्वस्थ ऊतक वास्तव में गैर-व्यवहार्य हो सकता है (नेक्रोसिस के कारण ऐसा हो सकता है), इसलिए छांटना "मार्जिन के साथ" किया जाता है। इसके अलावा, आंत को पोषण देने वाली वाहिकाओं के साथ मेसेंटरी का एक हिस्सा भी हटाया जाना है, जिसे पहले बांधना होगा। ऊतक परिगलन को रोकने के लिए छांटना यथासंभव सावधानी से किया जाना चाहिए। यदि संभव हो, तो आंत के हिस्से को हटाने के बाद, दो मुक्त सिरों को उचित प्रकार के एनास्टोमोसिस का चयन करके तुरंत जोड़ा जाता है (छोटी आंत पर हस्तक्षेप के लिए, केवल साइड-टू-साइड और एंड-टू-एंड प्रकार का उपयोग किया जाता है)।
यदि इस स्तर पर इस तरह के हेरफेर को अंजाम देना असंभव है, या इसमें देरी करने की आवश्यकता है, जिससे आंत ठीक हो सके, तो एक अस्थायी या स्थायी इलियोस्टॉमी लागू की जाती है (मलाशय पर हस्तक्षेप के लिए - कोलोस्टॉमी)। अस्थायी मामले में, किसी एक प्रकार के एनास्टोमोसिस का उपयोग करके अंग की अखंडता को बहाल करने के लिए आगे सर्जिकल हस्तक्षेप आवश्यक है।
ऑपरेशन के अंत में, यदि आवश्यक हो, तो रोगी के पेट की गुहा में जल निकासी ट्यूब स्थापित की जाती हैं; छोटी आंत के उच्छेदन के मामले में, तरल पदार्थ को बाहर निकालने के लिए उन्हें पेट की गुहा में स्थापित किया जाता है। इसके बाद टांके लगाए जाते हैं. ऑपरेशन का परिणाम कार्य के समन्वय, चिकित्सा कर्मचारियों की सावधानी और चुनी हुई तकनीक की शुद्धता पर निर्भर करता है।
हस्तक्षेप के दौरान पेट की गुहा को जितनी बार संभव हो कुल्ला करना और पेरिटोनिटिस और अन्य संक्रामक जटिलताओं को रोकने के लिए टैम्पोन के साथ संचालित क्षेत्र को सावधानीपूर्वक अलग करना बेहद महत्वपूर्ण है!
संभावित जटिलताएँ
संपूर्ण जांच, सर्जरी की तैयारी, प्रशिक्षित मेडिकल स्टाफ और डॉक्टर की उच्च व्यावसायिकता, दुर्भाग्य से, जटिलताओं की अनुपस्थिति की गारंटी नहीं देती है। चिकित्सा आँकड़ों का अध्ययन करने के बाद, हम कह सकते हैं कि इस कारण से ऑपरेशन करने वाले 90% लोगों को कोई न कोई कठिनाई इंतजार करती है।
जटिलताएँ जो सबसे आम हैं:
- संक्रमण (अक्सर टांके का दबना, पेरिटोनिटिस)। उच्च तापमान, बढ़ा हुआ दर्द। लाली और सूजन इस स्थिति के विकास के पहले लक्षण हैं।
- हर्निया का विकास. यहां तक कि सही ढंग से लगाए गए टांके और उत्कृष्ट ऊतक संलयन भी पेट की दीवार की उतनी मजबूती की गारंटी नहीं देते हैं जितनी ऑपरेशन से पहले थी। इसलिए, चीरा स्थल अक्सर हर्नियल छिद्र में बदल जाता है।
- आसंजन और निशान. वे न केवल दर्द और खींचने वाली संवेदनाएं पैदा कर सकते हैं, बल्कि आंतों की सहनशीलता को भी बाधित कर सकते हैं और अन्य अप्रिय परिणाम पैदा कर सकते हैं; इस स्थिति में तापमान बढ़ सकता है।
- खून बह रहा है। आंतों के उच्छेदन के बाद यह भी एक सामान्य घटना है, जो समय पर सहायता प्रदान नहीं किए जाने पर मृत्यु का कारण भी बन सकती है।
ऑपरेशन के बाद, कम से कम एक सप्ताह, और अक्सर 10 दिन, जो रोगी अस्पताल की सेटिंग में बिताता है। इससे डॉक्टर मरीज की स्थिति को लगातार नियंत्रण में रख सकते हैं और यदि आवश्यक हो तो उपचार को समायोजित कर सकते हैं।
पुनर्वास अवधि
 इस समय, रोगी को अपने शरीर के प्रति यथासंभव चौकस रहना चाहिए। आपको उच्च तापमान, लगातार बढ़ते दर्द और खराब सामान्य स्वास्थ्य के प्रति सचेत रहना चाहिए। इनमें से प्रत्येक संकेत यह संकेत दे सकता है कि जटिलताएँ विकसित हो रही हैं और ठीक होने की संभावना ख़राब हो रही है।
इस समय, रोगी को अपने शरीर के प्रति यथासंभव चौकस रहना चाहिए। आपको उच्च तापमान, लगातार बढ़ते दर्द और खराब सामान्य स्वास्थ्य के प्रति सचेत रहना चाहिए। इनमें से प्रत्येक संकेत यह संकेत दे सकता है कि जटिलताएँ विकसित हो रही हैं और ठीक होने की संभावना ख़राब हो रही है।
हमें यह भी नहीं भूलना चाहिए कि पुनर्वास के दौरान रोगी को बिस्तर पर आराम करने की सलाह दी जाती है, और इससे अवांछनीय परिणाम भी हो सकते हैं। अधिकतर यह कब्ज और निमोनिया होगा। यदि पहले मामले में वैसलीन का तेल प्रभावी हो सकता है, तो दूसरे में - गुब्बारे फुलाना और साँस लेने के व्यायाम। निमोनिया और कब्ज फुफ्फुसीय परिसंचरण में ठहराव और लंबे समय तक मजबूर क्षैतिज स्थिति के कारण अपर्याप्त क्रमाकुंचन का परिणाम हैं।
निमोनिया के निदान का संकेत देने वाले पहले लक्षण सांस लेने में कठिनाई, हल्का या तेज बुखार और सांस लेते समय घरघराहट हो सकते हैं। इसीलिए सुबह अस्पताल में चक्कर लगाना और छुट्टी के बाद घर पर रिश्तेदारों और दोस्तों का मरीज पर ध्यान देना नितांत आवश्यक है।
यदि, अस्पताल से छुट्टी मिलने के बाद, आपको तापमान में वृद्धि, टांके की अखंडता को नुकसान, या आपके स्वास्थ्य में तेज गिरावट दिखाई देती है, तो अपने स्वास्थ्य को खतरे में न डालें - तुरंत एम्बुलेंस को कॉल करें!
पश्चात की अवधि में पोषण
इस तथ्य के बावजूद कि सर्जरी के बाद रोगी की आंतों पर भार कम करना वांछनीय है, शरीर को सभी पोषक तत्व प्रदान करना अत्यंत आवश्यक है। व्यापक उच्छेदन के मामले में, पहले सप्ताह में, रोगी को पैरेन्टेरली पोषण दिया जाता है; जब यह अवधि बीत जाती है, तो धीरे-धीरे एक सामान्य आहार स्थापित हो जाता है। और ऑपरेशन के केवल छह महीने बाद आप अपने सामान्य मेनू पर लौट सकते हैं, बशर्ते कि पाचन तंत्र से कोई जटिलता न हो।
 अपने भोजन की योजना बनाना सबसे अच्छा है ताकि भोजन की दैनिक मात्रा 6-8 सर्विंग्स में विभाजित हो। भोजन से पहले, किसी भी व्यंजन को अच्छी तरह से काटा जाना चाहिए (एक ब्लेंडर का उपयोग करके, एक छलनी के माध्यम से रगड़ें)। धीरे-धीरे, वे प्यूरी किए गए व्यंजनों से बारीक कटे हुए व्यंजनों की ओर बढ़ते हैं, ये सब्जियां, सूप, साथ ही दलिया भी हो सकते हैं, जिनमें आप मक्खन मिला सकते हैं।
अपने भोजन की योजना बनाना सबसे अच्छा है ताकि भोजन की दैनिक मात्रा 6-8 सर्विंग्स में विभाजित हो। भोजन से पहले, किसी भी व्यंजन को अच्छी तरह से काटा जाना चाहिए (एक ब्लेंडर का उपयोग करके, एक छलनी के माध्यम से रगड़ें)। धीरे-धीरे, वे प्यूरी किए गए व्यंजनों से बारीक कटे हुए व्यंजनों की ओर बढ़ते हैं, ये सब्जियां, सूप, साथ ही दलिया भी हो सकते हैं, जिनमें आप मक्खन मिला सकते हैं।
पुनर्प्राप्ति अवधि के दौरान इसका सेवन करना निषिद्ध है:
- वह सब कुछ जिसमें बड़ी मात्रा में फाइबर होता है - गोभी, खीरे, मूली, छिलके वाले सभी फल और सब्जियां;
- सोडा, साथ ही एक किण्वन उत्पाद - पेट फूलने को रोकने के लिए;
- सब कुछ जो क्रमाकुंचन को बढ़ाता है - गाजर और चुकंदर का रस, आलूबुखारा;
- वसायुक्त, तले हुए, स्मोक्ड खाद्य पदार्थ भी वर्जित हैं।
एक शब्द में, आपको केवल स्वस्थ भोजन खाने की ज़रूरत है जिसे पचाना मुश्किल न हो।
पश्चात की अवधि में व्यंजन की अनुमति: उबली हुई सब्जियों से सलाद, जिसे वनस्पति तेल के साथ पकाया जा सकता है; उबले हुए कटलेट, मीटबॉल के रूप में मांस और मछली की कम वसा वाली किस्में; मसले हुए आलू, तोरी, कद्दू; आप सब्जी का सूप, प्यूरी सूप भी खा सकते हैं; लैक्टिक एसिड उत्पाद न केवल पोषक तत्वों की आपूर्ति को फिर से भरने में मदद करेंगे, बल्कि आंतरिक अंगों के माइक्रोफ्लोरा को भी बहाल करेंगे।
आपको सर्जरी के बाद उचित पोषण पर सलाह के लिए किसी मंच पर नहीं जाना चाहिए; आपका गैस्ट्रोएंटेरोलॉजिस्ट आपको आहार बनाने में मदद करेगा, क्योंकि केवल वह ही आपके शरीर की सभी विशेषताओं को ध्यान में रख पाएगा।
किसी व्यक्ति के जीवन को बचाने के लिए उच्छेदन एक गंभीर, लेकिन अक्सर आवश्यक उपाय है। नियमित चिकित्सा जांच और आपके शरीर पर ध्यान देने से आपको प्रारंभिक चरण में बीमारी के विकास पर ध्यान देने में मदद मिलेगी, जिससे सर्जिकल हस्तक्षेप की आवश्यकता को रोका जा सकेगा। लेकिन अगर फिर भी इसकी जरूरत पड़े तो अपरिहार्य में देरी न करें, क्योंकि समय अक्सर मरीजों के पक्ष में नहीं होता। स्वस्थ रहो!
चोट लगने की स्थिति में, संवहनी गला घोंटने और घनास्त्रता के मामलों में परिगलन और ट्यूमर के मामले में छोटी आंत के एक हिस्से का उच्छेदन या छांटना किया जाता है।
ऑपरेशन तकनीक. आंत के जिस हिस्से को हटाया जाना है उसे घाव में निकाल दिया जाता है और धुंध से ढक दिया जाता है। उच्छेदन की सीमाएँ आंत के भीतर होनी चाहिए जो रोग प्रक्रिया में शामिल नहीं है। आंत के जिस हिस्से को हटाया जाना है उसे मेसेंटरी से काट दिया जाता है। जब एक छोटे से क्षेत्र का उच्छेदन होता है, तो यह आंत के किनारे के पास मेसेंटरी से अलग हो जाता है। आंत के एक महत्वपूर्ण हिस्से को हटाने के साथ, मेसेंटरी का वह हिस्सा जो उससे संबंधित है, उसे मेसेंटरी की जड़ से एक कोण पर एक्साइज करते हुए भी हटा दिया जाना चाहिए। मेसेंटरी का विच्छेदन उसके जहाजों पर लगाए गए क्लैंप या डेसचैम्प्स सुई का उपयोग करके जहाजों के नीचे लाए गए बंधे धागों के बीच किया जाता है। आंत के जिस हिस्से को हटाया जाना है उसे आंतों के क्लैंप से जकड़ दिया जाता है। सर्जन की आगे की तकनीक बनाए गए एनास्टोमोसिस की पसंद पर निर्भर करती है।
एनास्टोमोसिस या एनास्टोमोसिस अंत से अंत तक(शुरू से अंत तक)। नरम आंतों के क्लैंप को आंत के प्रभावित क्षेत्र के बाहर, अंग की लंबाई तक तिरछा लगाया जाता है। इस मामले में, आंत के कटे हुए खंड के प्रत्येक तरफ 1.5-2 सेमी के अंतराल पर 2 क्लैंप लगाए जाते हैं। केंद्रीय क्लैंप का उपयोग करके आंत के एक हिस्से को काट दिया जाता है। टर्मिनलों की तिरछी स्थिति अनुभाग के स्थल पर आंत के व्यास को व्यापक बनाती है, जो बाद में एनास्टोमोटिक टांके की परत से होने वाली पाचन नली की संकीर्णता को रोकती है। आंत के सिरों के साथ परिधीय क्लैंप को एक-दूसरे के पास लाया जाता है, जिससे आंत को मुड़ने से रोका जाता है। धारक - बाधित टांके, आंत के मेसेन्टेरिक और मुक्त किनारों के माध्यम से आंत के दोनों सिरों की दीवार को उठाते हुए, एनास्टोमोसिस की स्थिति को मजबूत करते हैं। एक सीरस-पेशी सिवनी को धारक से धारक तक रखा जाता है, जो एनास्टोमोसिस के आंतरिक होंठों के किनारों से 3 मिमी नीचे आंत के सिरों की दीवारों को पकड़ता है। फिर एनास्टोमोसिस के आंतरिक होठों की दीवार की पूरी मोटाई के माध्यम से एक सतत सिवनी लगाई जाती है, जो फिर एनास्टोमोसिस के बाहरी होठों के लिए श्मिडेन स्क्रू-इन सिवनी में गुजरती है। आंत से टर्मिनलों को हटा दें, एनास्टोमोसिस की सहनशीलता की जांच करें, बाँझ नैपकिन बदलें, और सर्जन अपने हाथ धो लें। स्क्रू-इन सिवनी को बंद करने वाले सेरोमस्क्यूलर सिवनी को जारी रखने से एनास्टोमोसिस का निर्माण पूरा हो जाता है। मेसेंटरी में दोष को दुर्लभ बाधित टांके से ठीक किया जाता है। पेट की दीवार के घाव को परतों में सिल दिया जाता है।
चावल। 152. छोटी आंत का उच्छेदन। मेसेन्टेरिक वाहिकाओं के बंधाव की तकनीक।
मैं - मेसेंटरी और उसके चौराहे की क्लैंपिंग; II - पार किए गए जहाजों वाले क्षेत्र में संयुक्ताक्षर का अनुप्रयोग; III - आंत के एक हिस्से को काटने के चरण। पर्स-स्ट्रिंग सिवनी में आंतों के स्टंप का विसर्जन।
अगल-बगल सम्मिलन(चित्र 153) (अगल-बगल)। प्रभावित क्षेत्र के बाहर, आंत को उसकी लंबाई के समकोण पर कुचलने वाले क्लैंप से जकड़ दिया जाता है। हटाए गए क्लैंप के स्थान पर लिगचर लगाए जाते हैं, जो बांधने पर आंतों के लुमेन को अवरुद्ध कर देते हैं। इन संयुक्ताक्षरों से परिधि पर 1.5 सेमी की दूरी पर, एक सेरोमस्क्यूलर पर्स-स्ट्रिंग सिवनी लगाई जाती है। बंधे हुए धागे से अंदर की ओर एक नरम क्लैंप लगाया जाता है और आंत को इसके साथ पार किया जाता है। परिणामस्वरूप आंतों के स्टंप को आयोडीन टिंचर के साथ चिकनाई की जाती है और एक पर्स स्ट्रिंग सिवनी के साथ डुबोया जाता है, जिसे इसके ऊपर कड़ा कर दिया जाता है। नोडल सीरस-मस्कुलर टांके लगाएं। आंत के दूसरे सिरे का भी इसी तरह इलाज किया जाता है। घुमावदार नरम क्लैंप को आंत के केंद्रीय और परिधीय अंधे सिरों पर उनके मुक्त किनारे के साथ लगाया जाता है और एक दूसरे के पास आइसोपेरिस्टाल्टिक रूप से लाया जाता है, यानी पेरिस्टलसिस के दौरान। आंतों के स्टंप को 8-9 सेमी के अंतराल पर धारकों के साथ एक साथ लाया जाता है। एक धारक से दूसरे धारक पर एक सेरोमस्क्यूलर सिवनी लगाई जाती है। आंत के दोनों सिरों पर, आंतों के लुमेन को खोलने के लिए 0.5-0.75 सेमी की दूरी पर और सीरस-पेशी सिवनी के समानांतर चीरा लगाया जाता है। इन चीरों को सिवनी की शुरुआत और अंत से 1 सेमी कम समाप्त होना चाहिए। एनास्टोमोसिस के आंतरिक होंठों को अल्बर्ट सिवनी के साथ और बाहरी होंठों को श्मीडेन सिवनी के साथ सिल दिया जाता है। नैपकिन बदलने और अपने हाथ धोने के बाद, क्लैंप हटा दें और अंतिम सेरोमस्क्यूलर सिवनी बनाएं। मेसेंटरी में छेद को कई टांके से सिल दिया जाता है। पेट की दीवार के घाव को परतों में सिल दिया जाता है। एंड-टू-एंड एनास्टोमोसिस को एंड-टू-एंड की तुलना में निष्पादित करना कुछ हद तक आसान है, और कम बार आंतों के लुमेन में संकुचन होता है।

चावल। 153. अगल-बगल सम्मिलन के साथ छोटी आंत का उच्छेदन।
ए - लैंबर्ट के अनुसार पहला स्वच्छ बाधित टांके; बी - दोनों जुड़े हुए आंतों के लूप के लुमेन का खुलना; 1 - सामने (बाहरी) होंठ; 2 - पीछे (आंतरिक) होंठ; सी - लगातार घुमाते हुए सीम के साथ पीछे के होठों को सिलाई करना; जी - निरंतर स्क्रूइंग, श्मिडेन सिवनी के साथ पूर्वकाल के होठों को सिलाई करना; ई - लैम्बर्ट के अनुसार दूसरा स्वच्छ नोडल सिवनी लगाना।
विषय की प्रासंगिकता:
पाठ की अवधि: 2 शैक्षणिक घंटे.
सामान्य लक्ष्य:
पाठ की रसद
2. पाठ के विषय पर तालिकाएँ और मॉडल
3. सामान्य शल्य चिकित्सा उपकरणों का सेट
व्यावहारिक पाठ आयोजित करने के लिए तकनीकी मानचित्र।
| नहीं। | चरणों | समय (मिनट) | ट्यूटोरियल | जगह |
| 1. | व्यावहारिक पाठ विषय के लिए कार्यपुस्तिकाओं और छात्रों की तैयारी के स्तर की जाँच करना | वर्कबुक | अध्ययन कक्ष | |
| 2. | नैदानिक स्थिति को हल करके छात्रों के ज्ञान और कौशल का सुधार | नैदानिक स्थिति | अध्ययन कक्ष | |
| 3. | डमी, लाशों पर सामग्री का विश्लेषण और अध्ययन, प्रदर्शन वीडियो देखना | डमी, शव सामग्री | अध्ययन कक्ष | |
| 4. | परीक्षण नियंत्रण, स्थितिजन्य समस्याओं का समाधान | परीक्षण, स्थितिजन्य कार्य | अध्ययन कक्ष | |
| 5. | पाठ का सारांश | - | अध्ययन कक्ष |
नैदानिक स्थिति
बंद पेट की चोट वाले एक मरीज को शल्य चिकित्सा विभाग में भर्ती कराया गया था। आपातकालीन संकेतों के अनुसार, एक मीडियन लैपरोटॉमी की गई। पेट के अंगों के निरीक्षण के दौरान, मेसेंटरी की वाहिकाओं से रक्तस्राव और छोटी आंत की दीवार से मेसेंटरी के अलग होने का पता चला।
कार्य:
1. सर्जन की सर्जिकल रणनीति क्या है?
2. छोटी आंत के उच्छेदन की कौन सी विधियाँ ज्ञात हैं?
समस्या का समाधान:
1. मेसेन्टेरिक वाहिकाओं से रक्तस्राव रोकें, छोटी आंत का सीमांत उच्छेदन करें, एंड-टू-एंड एनास्टोमोसिस के साथ आंत की अखंडता को बहाल करें।
2. क्षेत्रीय एवं पच्चर के आकार का।
आंत्र सिवनी और एनास्टोमोसेस के प्रकार
जठरांत्र संबंधी मार्ग के अंगों पर अधिकांश ऑपरेशन प्रकृति में निम्नलिखित प्रकारों में से एक होते हैं: उद्घाटन (टॉमी) जिसके बाद गुहा की सिलाई होती है, उदाहरण के लिए, गैस्ट्रोटॉमी - पेट को खोलना: फिस्टुला (ओस्टोमी) - अंग गुहा को एक माध्यम से जोड़ना बाहरी वातावरण के साथ सीधे पेट की दीवार में चीरा, उदाहरण के लिए, गैस्ट्रोस्टॉमी - गैस्ट्रिक फिस्टुला, कोलोस्टॉमी - कोलन फिस्टुला, कोलेसीस्टोस्टॉमी - पित्ताशय फिस्टुला: गैस्ट्रोइंटेस्टाइनल ट्रैक्ट के कुछ हिस्सों के बीच एनास्टोमोसिस (एनास्टोमोसिस) का अनुप्रयोग, उदाहरण के लिए, गैस्ट्रोएंटेरोएनास्टोमोसिस (गैस्ट्रोएंटेरोस्टोमी) ) - गैस्ट्रोइंटेस्टाइनल एनास्टोमोसिस, एंटरोएंटेरोएनास्टोमोसिस - इंटरइंटेस्टाइनल एनास्टोमोसिस, कोलेसीस्टोडुओडेनोस्टॉमी या - पित्ताशय और ग्रहणी के बीच एनास्टोमोसिस; किसी भाग या पूरे अंग का छांटना (लकीर, एक्टॉमी), उदाहरण के लिए, आंतों का उच्छेदन - आंत के एक हिस्से का छांटना, गैस्ट्रेक्टोमी - पूरे पेट को हटाना।
आंत्र सिवनीइसका उपयोग उन सभी अंगों पर किया जाता है जिनकी दीवारें तीन परतों से बनी होती हैं: पेरिटोनियल, मांसपेशीय और म्यूको-सबम्यूकोसल। आंतों के सिवनी का उपयोग इन खोखले अंगों के घावों को बंद करने के लिए किया जाता है, दोनों दर्दनाक उत्पत्ति के और मुख्य रूप से सर्जरी के दौरान बने होते हैं, उदाहरण के लिए, आंतों और पेट के बीच, आंत के विभिन्न हिस्सों के बीच एनास्टोमोसेस (ओस्टिया) लगाते समय।
आंतों के टांके के मुख्य प्रकार चित्र में प्रस्तुत किए गए हैं। 3-14.
चावल। 3. जोबर्ट की सीवन (जॉबर्ट, 1824)

चावल। 4. पिरोगोव की सीवन (1849)

चावल। 5. श्मीडेन सीम
ए - सामान्य दृश्य, बी - धागे की प्रगति, सी - धागे को कसने के बाद कोशिका झिल्ली का संपर्क।

चावल। 6. गैंबी के सीमांत आंत्र सिवनी के माध्यम से
(से: किर्पाटोव्स्की आई.डी. आंतों का सिवनी और इसकी सैद्धांतिक नींव। - एम., 1964।)


चावल। 7. कोनेल सीम
(से: लिटमैन आई. पेट की सर्जरी। - बुडापेस्ट, 1970।)


चावल। 8. रेवरडेन-मुल्तानोव्स्की सीम
(से: श्मिट वी.वी., हार्टिग वी., कुज़िन एम.आई. जनरल सर्जरी। - एम., 1985।)

चावल। 9. निरंतर फ्यूरियर की आंतों का सिवनी
(से: लिटमैन आई. पेट की सर्जरी। - बुडापेस्ट, 1970।)

चावल। 10. लैंबर्ट की सीवन (लेम्बर्ट, 1825)

चावल। 11. पर्स स्ट्रिंग सिलाई (डोयेन)

चावल। 12. Z-आकार का सीम

चावल। 13. डबल-पंक्ति अल्बर्ट सिलाई
(से: किर्पाटोव्स्की आई.डी. आंतों का सिवनी और इसकी सैद्धांतिक नींव। - एम., 1964।)


चावल। 14. डबल-पंक्ति चेर्नी सिलाई
ए - सामान्य आरेख, बी - टांके की दूसरी पंक्ति का अनुप्रयोग। (से: किर्पाटोव्स्की आई.डी. आंतों का सिवनी और इसकी सैद्धांतिक नींव। - एम., 1964; सिमिच पी. आंतों की सर्जरी। - बुखारेस्ट, 1979।)
आंतों का सिवनी लगाते समय, पाचन तंत्र की दीवारों की केस संरचना को ध्यान में रखना आवश्यक है, जिसमें बाहरी सेरोमस्क्यूलर परत और आंतरिक म्यूको-सबम्यूकोसल परत शामिल होती है। हमें उनके घटक ऊतकों के विभिन्न जैविक और यांत्रिक गुणों को भी ध्यान में रखना चाहिए: सीरस (पेरिटोनियल) परत के प्लास्टिक गुण, सबम्यूकोसल परत की यांत्रिक शक्ति, चोट लगने पर उपकला परत की कोमलता और अस्थिरता। आंतों के सिवनी के साथ, एक ही नाम की परतों को जोड़ा जाना चाहिए।
वर्तमान में, दो-पंक्ति, या दो-स्तरीय, अल्बर्ट सीम आम तौर पर स्वीकार की जाती है। , दो प्रकार के आंतों के टांके के संयोजन का प्रतिनिधित्व करते हुए: सभी परतों के माध्यम से - सीरस, मांसपेशियों और श्लेष्म झिल्ली - जेली सिवनी और लैंबर्ट के सीरस-सीरस सिवनी .
प्रत्येक दीवार पर लैंबर्ट के सीरस सिवनी की सिलाई के साथ, दीवारों के पेरिटोनियल पूर्णांक के माध्यम से एक चीरा और पंचर बनाया जाता है; सिवनी को कटने से रोकने के लिए, आंतों की दीवार की मांसपेशियों की परत को भी पकड़ लिया जाता है, यही कारण है कि इस सिवनी को आमतौर पर सीरस-मस्कुलर कहा जाता है।
जेली (या चेर्नी) सीम को आंतरिक कहा जाता है। यह संक्रमित है, "गंदा" है, लैम्बर्ट का सिवनी बाहरी है, असंक्रमित है - "साफ"।
आंतरिक (के माध्यम से) सिवनी, सबम्यूकोसल परत से गुजरते हुए, यांत्रिक शक्ति प्रदान करती है। यह पेरिस्टलसिस और अंतःस्रावी दबाव के प्रभाव में आंतों के चीरे के किनारों को अलग होने की अनुमति नहीं देता है। यह सिवनी भी हेमोस्टैटिक है, क्योंकि सबम्यूकोसल परत में बड़ी रक्त वाहिकाओं को पकड़ता और संपीड़ित करता है।
बाहरी सेरोमस्क्यूलर सिवनी एक सील बनाता है: इसे लागू करते समय, मुख्य स्थिति घाव से सटे पेरिटोनियम के क्षेत्र का व्यापक संपर्क है; इसकी प्रतिक्रियाशीलता और प्लास्टिक गुणों के लिए धन्यवाद, ऑपरेशन के बाद पहले घंटों में, ग्लूइंग होता है, और बाद में, सिले हुए दीवारों का एक मजबूत संलयन होता है। बाहरी सिवनी के संरक्षण में, आंतों की दीवार की आंतरिक परतों के संलयन की प्रक्रिया होती है।
आंतरिक सिवनी जो संक्रमित आंतों की सामग्री के संपर्क में आती है, उसे अवशोषित करने योग्य सामग्री (कैटगट) से बना होना चाहिए ताकि यह भविष्य में दीर्घकालिक सूजन प्रक्रिया का स्रोत न बने। सीरस-पेशी परत के किनारों को सिलाई करते समय, एक गैर-अवशोषित सामग्री का उपयोग किया जाता है - रेशम।
आंतों का सिवनी लगाते समय, पूरी तरह से हेमोस्टेसिस, न्यूनतम आघात और, मुख्य रूप से, सड़न रोकनेवाला सुनिश्चित करना आवश्यक है।
पारंपरिक दो-पंक्ति सीम ज्यादातर मामलों में इन आवश्यकताओं को पूरा करती है। हालाँकि, कुछ मामलों में जटिलताएँ उत्पन्न होती हैं: सिवनी की अपर्याप्तता, एनास्टोमोसिस (स्टेनोसिस) में संकुचन का विकास, एनास्टोमोसिस की परिधि में आसंजन। आंतों के घाव के ठीक होने से जुड़ी प्रक्रियाओं, टांके के भाग्य का हाल तक बहुत कम अध्ययन किया गया है। आधुनिक अध्ययनों से आंतों के सिवनी की गंभीर कमियों का पता चला है: इस तरह के सिवनी से म्यूकोसा को गंभीर आघात, इसके परिगलन, दोषों के गठन के साथ अस्वीकृति होती है - अल्सर जो आंतों की दीवार में गहराई से प्रवेश करते हैं। सिवनी का टेढ़ा चैनल संक्रमण के लिए आंतों की दीवार की गहराई में प्रवेश करने के रास्ते के रूप में कार्य करता है; इसके परिणामस्वरूप, एनास्टोमोसिस के लुमेन में उभरे हुए ऊतक शाफ्ट में, आंतों की दीवार की सभी तीन परतों से एक सूजन प्रक्रिया विकसित होती है और द्वितीयक इरादे से घाव ठीक हो जाता है। उपकलाकरण और ग्रंथियों के निर्माण में मानक के अनुसार 6-7 दिनों के बजाय 15-30 दिनों तक की देरी होती है, और सिले हुए क्षेत्र एक खुरदुरे निशान में बदल जाते हैं। आंतों के घाव के सामान्य उपचार के लिए, घुमावदार सिवनी के माध्यम से दर्दनाक को त्यागना आवश्यक है: आंतों के आवरण की परतों को एक दूसरे से स्वतंत्र रूप से अलग से जोड़ा जाना चाहिए। एक पृथक सबम्यूकोसल सिवनी - एक सौम्य तकनीक की स्थिति के तहत, म्यूकोसा के साथ एक सबम्यूकोसल सिवनी या सबम्यूकोसल सिवनी प्रदान करता है। क्लैंप के उपयोग के बिना, म्यूकोसा के केवल किनारे को सीवन में ले जाने से, नेक्रोसिस की अनुपस्थिति, प्राथमिक तनाव, 6-9 दिनों के भीतर एक सौम्य रैखिक निशान का गठन और ऊतक शाफ्ट के तेजी से गायब होने के कारण एनास्टोमोसेस का लुमेन।
चावल। 15. आंतों के सम्मिलन के प्रकार
ए - अंत से अंत, बी - अगल-बगल, सी - अंत से अगल-बगल। (से: लिटमैन आई. पेट की सर्जरी। - बुडापेस्ट, 1970।)
अंत और पार्श्व एनास्टोमोसेस लगाने का उपयोग छोटी आंतों के उच्छेदन के लिए किया जाता है, जब पेट को आंत से जोड़ा जाता है, और बड़ी आंतों पर बाईपास एनास्टोमोसेस का अनुप्रयोग किया जाता है।
सम्मिलन का तीसरा प्रकार है अंत की ओर, या "टर्मिनोलैटरल", का उपयोग पेट के उच्छेदन के दौरान किया जाता है, जब इसके स्टंप को छोटी आंत की साइड की दीवार में सिल दिया जाता है, जब छोटी आंत को बड़ी आंत से जोड़ा जाता है, जब उच्छेदन के बाद बड़ी आंतों को एक दूसरे से जोड़ा जाता है (चित्र) .18).

चावल। 16. अंत से अंत सम्मिलन
ए - लैंबर्ट सीरस-मस्कुलर टांके के साथ आंत के हिस्सों को जोड़ना, बी - रेवेरडेन-मुल्तानोव्स्की सिवनी के साथ एनास्टोमोसिस की पिछली दीवार को टांके लगाना, सी - स्क्रू-इन श्मीडेन सिवनी के साथ एनास्टोमोसिस की पूर्वकाल की दीवार को टांके लगाना। डी - एनास्टोमोसिस की पूर्वकाल की दीवार पर लैम्बर्ट सेरोमस्कुलर टांके का अनुप्रयोग।

चावल। 17. अगल-बगल सम्मिलन
ए - लैंबर्ट के सेरोमस्क्यूलर टांके के साथ आंत के हिस्सों को जोड़ना, बी - रेवर्डेन-मुल्तानोव्स्की सिवनी के साथ एनास्टोमोसिस की पिछली दीवार को टांके लगाना, सी - श्मिडेन स्क्रू-इन सिवनी के साथ एनास्टोमोसिस की पूर्वकाल की दीवार को टांके लगाना, डी - दूसरा लगाना एनास्टोमोसिस की पूर्वकाल की दीवार पर लैंबर्ट के सेरोमस्कुलर टांके की पंक्ति। (से: कोटोविच एल.ई., लियोनोव एस.वी., रुत्स्की ए.वी. एट अल। सर्जिकल ऑपरेशन करने की तकनीक। - मिन्स्क, 1985।)



चावल। 18. एंड-टू-साइड एनास्टोमोसिस के चरण
छोटी आंत का उच्छेदन
संकेत.छोटी आंत या मेसेंटरी के ट्यूमर, रुकावट के कारण आंत का परिगलन, गला घोंटने वाली हर्निया, भोजन वाहिकाओं (धमनियों) का घनास्त्रता, कई बंदूक की गोली के घाव।
संज्ञाहरण.एनेस्थीसिया, स्थानीय एनेस्थीसिया।
ऑपरेशन तकनीक.चीरा पेट की मध्य रेखा के साथ, प्यूबिस से 2-3 सेमी दूर, नाभि के ऊपर जारी रखते हुए लगाया जाता है। उदर गुहा को खोलने के बाद, छोटी आंत के जिस हिस्से को काटा जाना है उसे घाव में निकाल दिया जाता है और सावधानीपूर्वक धुंध पैड से अलग कर दिया जाता है। स्वस्थ ऊतक के भीतर उच्छेदन की सीमाओं को रेखांकित किया गया है। आंत के जिस हिस्से को काटा जाना है, उसे आंत के किनारे के पास स्थित सभी रक्त वाहिकाओं को पहले से जोड़कर, उसकी मेसेंटरी से अलग कर दिया जाता है। वेसल लिगेशन डेसचैम्प्स सुई या घुमावदार क्लैंप का उपयोग करके किया जाता है। मेसेंटरी को क्लैंप के बीच पार किया जाता है और लिगचर लगाए जाते हैं (चित्र 19-20)।
आप इसे अलग तरीके से कर सकते हैं: कट लाइन के साथ स्थित सभी जहाजों को लिगेट करते हुए, हटाए गए लूप के क्षेत्र में मेसेंटरी का एक पच्चर के आकार का विच्छेदन करें। सर्जिकल क्षेत्र को गॉज कंप्रेस से सावधानीपूर्वक अलग करें। आंत की सामग्री को आसन्न छोरों में निचोड़ा जाता है। हटाए गए हिस्से के दोनों सिरों पर एक क्रशिंग क्लैंप लगाया जाता है, और सामग्री को बाहर निकलने से रोकने के लिए आंत के शेष हिस्से के सिरों पर एक लोचदार स्पंज लगाया जाता है। फिर, कुचले हुए गूदे के साथ आंत को एक सिरे से काट दिया जाता है और बचे हुए हिस्से से एक स्टंप बना लिया जाता है। ऐसा करने के लिए, इसके लुमेन को निरंतर निरंतर कैटगट सिवनी के साथ सिल दिया जाता है, जिससे प्रत्येक सिलाई अंदर से दीवार का एक पंचर बन जाती है (फ्यूरियर सिवनी, या श्मिडेन सिवनी); इस सिवनी के साथ, आंतों की दीवार अंदर की ओर खराब हो जाती है। सीवन कोने से शुरू होता है, वहां एक गाँठ बनाता है, और एक गाँठ के साथ विपरीत कोने पर समाप्त होता है, लूप को धागे के मुक्त छोर पर बांधता है।
स्टंप को निरंतर टांके का उपयोग करके भी सिल दिया जा सकता है। स्टंप को सिलने के ऐसे तरीकों का उद्देश्य इसे जितना संभव हो उतना कम विशाल बनाना और बाद के पार्श्व एंटरोजेजुनोस्टॉमी के लिए जितना संभव हो उतना कम खाली स्थान छोड़ना है। स्टंप का सिला हुआ सिरा ऊपर से बाधित सीरमस्क्यूलर टांके के साथ बंद है . आप एक मजबूत कैटगट धागे से गूदे द्वारा कुचली गई जगह पर आंत को बांधकर और परिणामस्वरूप स्टंप को काटने के बाद एक थैली में डुबोकर स्टंप को और भी तेजी से संसाधित कर सकते हैं। यह विधि निष्पादित करना आसान है, लेकिन स्टंप अधिक विशाल है और अंधा सिरा बड़ा है।


चावल। 19. छोटी आंत के उच्छेदन के चरण
ए - छोटी आंत की मेसेंटरी में एक उद्घाटन का गठन, बी - आंतों-मेसेंटेरिक सिवनी का अनुप्रयोग। (से: लिटमैन आई. पेट की सर्जरी। - बुडापेस्ट, 1970।)

चावल। 20. छोटी आंत के उच्छेदन के चरण
ए - आंत का सही चौराहा (मेसेंटेरिक किनारे से विपरीत दिशा तक चौराहे की रेखा का ढलान), बी - गलत (एंटीमेसेंटेरिक किनारे से मेसेंटेरिक किनारे तक चौराहे की रेखा का ढलान)। (से: सिमिक पी. आंत की सर्जरी। - बुखारेस्ट, 1979।)
कटी हुई आंत को हटाने के बाद, एक दूसरा स्टंप बनता है, अस्तर के नैपकिन बदल दिए जाते हैं और पार्श्व सम्मिलन शुरू हो जाता है। आंत के केंद्रीय और परिधीय खंडों को सामग्री से मुक्त किया जाता है, उन पर लोचदार आंतों के स्पंज लगाए जाते हैं और पार्श्व की दीवारों को एक दूसरे पर आइसोपेरिस्टाल्टिक रूप से लगाया जाता है, अर्थात। एक दूसरे की निरंतरता में, धुरी के साथ उनके घुमाव से बचते हुए। लैंबर्ट (पहला "स्वच्छ" सिवनी) के अनुसार 8 सेमी की लंबाई में आंतों के लूप की दीवारें बाधित रेशम सेरोमस्क्यूलर टांके की एक श्रृंखला के साथ एक दूसरे से जुड़ी हुई हैं। ; आंत के मुक्त (एंटी-मेसेन्टेरिक) किनारे से अंदर की ओर बढ़ते हुए, टांके एक दूसरे से 0.5 सेमी की दूरी पर लगाए जाते हैं। नैपकिन के साथ सिले हुए आंतों का एक द्वितीयक आवरण किया जाता है, और एक तौलिया से ढकी हुई एक उपकरण तालिका पर, सभी उपकरण ऑपरेशन के दूसरे, संक्रमित (दूषित) चरण के लिए तैयार किए जाते हैं। लगाए गए सीरस-मस्कुलर टांके की लाइन के बीच में, सिवनी लाइन से 0.75 सेमी की दूरी पर, आंतों की धुरी पर अनुप्रस्थ दो संरचनात्मक चिमटी के साथ आंतों के लूपों में से एक की दीवार की तह को पकड़ें और इसे सीधे काटें। सीरस-पेशी टांके की रेखा के समानांतर सभी परतों के माध्यम से कैंची। कुछ दूरी तक आंतों के लुमेन को खोलने के बाद, इसमें एक छोटा टपर डाला जाता है और आंतों के लूप की गुहा को सूखा दिया जाता है; इसके बाद, चीरा दोनों दिशाओं में बढ़ाया जाता है, सीरस-पेशी टांके की रेखा के अंत तक 1 सेमी तक नहीं पहुंचता है। उसी तरह, दूसरे आंतों के लूप का लुमेन खोला जाता है। . वे सभी परतों (जेली स्टिच) के माध्यम से निरंतर रैपिंग कैटगट सिलाई के साथ परिणामी छिद्रों के आंतरिक किनारों (होंठों) को सिलाई करना शुरू करते हैं। सीवन दोनों छेदों के कोनों को जोड़ने से शुरू होता है ; कोनों को एक साथ खींचकर, एक गाँठ बाँधें, धागे की शुरुआत को बिना काटे छोड़ दें। ब्लैंकेट सीम बनाते समय, प्रत्येक तरफ की सभी परतों को छेदना सुनिश्चित करें। सिवनी लाइन के गलन और एनास्टोमोसिस के संकुचन से बचने के लिए, धागे को अधिक कसें नहीं। जुड़ने वाले छेदों के विपरीत छोर तक पहुंचने के बाद, एक गाँठ के साथ सीम को सुरक्षित करें और एक फ़्यूरियर के श्मिडेन सीम (दूसरा "गंदा" सीम) का उपयोग करके छेद के बाहरी किनारों (होंठों) को जोड़ने के लिए उसी धागे का उपयोग करें। . ऐसा करने के लिए, एक आंत के श्लेष्म पक्ष से एक पंचर बनाया जाता है, फिर दूसरे आंत के श्लेष्म पक्ष से, जिसके बाद सिवनी को कड़ा कर दिया जाता है; छेद के किनारों को अंदर की ओर पेंच किया गया है। "गंदे" सीम की शुरुआत तक पहुंचने के बाद, कैटगट धागे के अंत को इसकी शुरुआत में एक डबल गाँठ के साथ बांधा जाता है। इस प्रकार, आंतों के लूप का लुमेन बंद हो जाता है और ऑपरेशन का संक्रमित चरण समाप्त हो जाता है।
उपकरण बदल दिए जाते हैं, दूषित नैपकिन हटा दिए जाते हैं; हाथों को एक एंटीसेप्टिक घोल से धोया जाता है, आंतों के स्फिंक्टर को हटा दिया जाता है और अंतिम चरण शुरू किया जाता है - एनास्टोमोसिस के दूसरी तरफ बाधित सेरोमस्कुलर टांके (दूसरा "स्वच्छ" सिवनी) की एक श्रृंखला लगाना . इन टांके का उपयोग नए लगाए गए श्मिडेन टांके को बंद करने के लिए किया जाता है। पंचर "गंदे" सीम की रेखा से 0.75 सेमी की दूरी पर बनाए जाते हैं।
इस प्रकार, एनास्टोमोसिस के किनारे पूरी लंबाई के साथ टांके की दो पंक्तियों से जुड़े होते हैं: आंतरिक - के माध्यम से और बाहरी - सीरस-पेशी। अंतर्ग्रहण से बचने के लिए अंधे सिरे (स्टंप) को कई टांके के साथ आंतों की दीवार पर लगाया जाता है। एनास्टोमोसिस के बाद, मेसेंटरी में छेद कई बाधित टांके के साथ बंद हो जाता है; उंगलियों से एनास्टोमोसिस की चौड़ाई (धैर्य) की जांच करें। ऑपरेशन के अंत में, कवरिंग नैपकिन हटा दिए जाते हैं, आंतों के लूप को पेट की गुहा में डाला जाता है, और पेट की दीवार के चीरे को परतों में सिल दिया जाता है। पार्श्व सम्मिलन के नकारात्मक पहलुओं में से एक यह है कि अंधी थैली के म्यूकोसा में क्षरण विकसित हो सकता है और रक्तस्राव हो सकता है।
छोटी आंत के उच्छेदन के लिए अक्सर टर्मिनल एनास्टोमोसिस का उपयोग किया जाता है। हटाए जाने वाले हिस्से को काटने से पहले ऑपरेशन के पहले क्षणों को ऊपर वर्णित अनुसार किया जाता है। छोटी आंत के उच्छेदन के दौरान, केंद्रीय और परिधीय सिरे एक तिरछी रेखा के साथ काट दिए जाते हैं: इसके कारण, लुमेन व्यापक होते हैं और आंतों का सिवनी संकुचन का कारण नहीं बनता है। आंतों के लूपों को एक-दूसरे पर लगाया जाता है, उनके सिरे एक ही दिशा की ओर होते हैं, किनारों पर जुड़े होते हैं, कट लाइन से 1 सेमी, रेशम सेरोमस्क्यूलर स्टे टांके के साथ और एक डबल-पंक्ति आंतों के सिवनी को पूर्वकाल और पीछे के होंठों पर लगाया जाता है। एनास्टोमोसिस, जैसा कि पार्श्व एंटरोएंटेरोएनास्टोमोसिस के लिए ऊपर वर्णित है।
मेसेन्टेरिक किनारे के क्षेत्र में लुमेन को जोड़ने पर विशेष ध्यान दिया जाना चाहिए, जहां कोई पेरिटोनियम नहीं है: इस क्षेत्र में पेरिटोनाइजेशन के लिए, सिवनी में आसन्न मेसेंटरी का एक खंड भी शामिल होना चाहिए।
वर्तमान में, विशेष सिलाई उपकरणों का उपयोग टांके लगाने के लिए, जठरांत्र संबंधी मार्ग के साथ स्टंप को टांके लगाने के लिए, साथ ही एनास्टोमोसेस के निर्माण के लिए किया जाता है। आंत के लुमेन को बंद करने के लिए, उदाहरण के लिए, छोटी आंत - इसके उच्छेदन के दौरान, ग्रहणी - पेट के उच्छेदन के दौरान, यूकेएल-60, यूकेएल-40 उपकरण का उपयोग किया जाता है (यूकेएल मूल रूप से जड़ की सिलाई के लिए बनाया गया था) फेफड़ा)। डिवाइस को "पी" अक्षर के आकार के टैंटलम ब्रैकेट से लोड किया गया है। टैंटलम स्टेपल ऊतकों के संबंध में तटस्थ होते हैं और सूजन संबंधी प्रतिक्रिया का कारण नहीं बनते हैं।
स्टेपलर में दो मुख्य भाग होते हैं: स्टेपलर और थ्रस्ट। स्टेपल भाग पर स्टेपल के लिए एक पत्रिका और हैंडल से जुड़ा एक पुशर होता है। थ्रस्ट भाग के हुक पर खांचे के साथ एक मैट्रिक्स होता है, जिसके खिलाफ आराम करते हुए, स्टेपल, सिलने वाले कपड़ों से गुजरते हुए, झुकते हैं और अक्षर "बी" का आकार लेते हैं। सिले जाने वाले ऊतक - आंतों की दीवार - को थ्रस्ट भाग के मैट्रिक्स और स्टेपल पत्रिका के बीच रखा जाता है; नट को घुमाकर, इन भागों को एक साथ लाया जाता है, जिससे सिले हुए कपड़े ढक जाते हैं; हैंडल को पूरी तरह से निचोड़ा जाता है, जबकि स्टेपल को पत्रिका से बाहर धकेल दिया जाता है और सिला जाता है; उपकरण को हटाए बिना, हटाए जाने वाले हिस्से पर क्रशिंग क्लैंप (कोचर) लगाएं और लगाए गए उपकरण की लाइन के साथ आंत को काट दें। उपकरण को हटा दिया जाता है और परिणामी स्टंप को बाधित सीरमस्क्यूलर टांके के साथ डुबोया जाता है। ग्रहणी स्टंप को उसी उपकरण से सिल दिया जाता है।
UKZH-7 डिवाइस (पेट स्टंप सिवनी) पहली पंक्ति के विसर्जन के साथ एक डबल-पंक्ति सिवनी लागू करता है। आंतों और गैस्ट्रोइंटेस्टाइनल एनास्टोमोसेस के यांत्रिक अनुप्रयोग के लिए उपकरण भी बनाए गए हैं।
छोटी आंत के घावों को सिलना
उदर गुहा को मध्य चीरा लगाकर खोला जाता है और सभी आंतों की जांच की जाती है; क्षतिग्रस्त को अस्थायी रूप से एक नैपकिन में लपेटा जाता है और एक तरफ रख दिया जाता है। संशोधन के बाद, पाए गए घावों का क्रमिक रूप से इलाज करें।
एक छोटे से पंचर घाव के लिए, इसके चारों ओर एक पर्स-स्ट्रिंग सेरोमस्क्यूलर सिवनी लगाना पर्याप्त है। थैली को कसते समय, घाव के किनारों को चिमटी से आंतों के लुमेन में डुबोया जाता है।
कुछ सेंटीमीटर लंबे कटे हुए घावों को दो-पंक्ति वाले सिवनी से सिल दिया जाता है:
1) आंतरिक, आंतों की दीवार की सभी परतों के माध्यम से - श्मिडेन के अनुसार किनारों की शुरूआत के साथ कैटगट के साथ;
2) बाहरी, सीरस-पेशी-नोडल रेशम टांके लगाए जाते हैं। आप एकल-पंक्ति सीरस-मस्कुलर सिवनी का भी उपयोग कर सकते हैं। आंत की संकीर्णता से बचने के लिए अनुदैर्ध्य घावों को अनुप्रस्थ दिशा में सिलना चाहिए।
एक लूप के कई निकट दूरी वाले घावों के मामले में, इसे विच्छेदित किया जाता है (चित्र 21)।



चावल। 21. आंत के घाव को सिलने की योजना
ए - टांके लगाने वाले;
बी - घाव के किनारों पर श्मिडेन सिवनी का अनुप्रयोग (टांके की पहली पंक्ति);
सी - लैंबर्ट टांके का अनुप्रयोग (आवेदन की शुरुआत);
डी - लैंबर्ट टांके बांधना (टांके की दूसरी पंक्ति)।
पाठ के लिए सैद्धांतिक प्रश्न:
1. "आंतों के सिवनी" की अवधारणा की परिभाषा।
2. आंतों के टांके के लिए संकेत।
3. आंतों के टांके का वर्गीकरण।
4. आंतों के टांके के लिए सामान्य आवश्यकताएं।
5. लैम्बर्ट सीम का जैविक आधार।
6. छोटी आंत के सर्जिकल उच्छेदन के चरण।
7. लामबंदी के प्रकार.
8. छोटी आंत की उच्छेदन सर्जरी के दौरान त्रुटियां और जटिलताएं।
पाठ का व्यावहारिक भाग:
1. मेसेंटरी में वाहिकाओं को जोड़ने की तकनीक में महारत हासिल करें।
2. विभिन्न प्रकार के आंतों के टांके लगाने की तकनीक में महारत हासिल करें।
3. एंड-टू-एंड, एंड-टू-साइड और साइड-टू-साइड एनास्टोमोसेस लगाने की तकनीक में महारत हासिल करें।
ज्ञान के आत्म-नियंत्रण के लिए प्रश्न
1. आंतों के टांके का वर्गीकरण।
2. कौन से सीम पहली पंक्ति के सीम से संबंधित हैं?
3. सड़न रोकनेवाला टांके के प्रकारों का नाम बताइए।
4. किस प्रकार का एनास्टोमोसिस सबसे अधिक शारीरिक है?
5. एनास्टोमोसिस के अंदरूनी होंठ को कैसे सिल दिया जाता है?
6. एनास्टोमोसिस के बाहरी होंठ पर टांके के क्रम का नाम बताइए।
7. छोटी आंत के उच्छेदन के लिए संकेत।
8. आंत की वेज मोबिलाइजेशन का उपयोग कब किया जाता है?
9. छोटी आंत की उच्छेदन सर्जरी के दौरान त्रुटियां और जटिलताएं।
आत्म-नियंत्रण कार्य
कार्य 1
तीव्र पेट दर्द की शिकायत के साथ एक मरीज को सर्जिकल विभाग में भर्ती कराया गया था। वस्तुनिष्ठ रूप से: पेट सूजा हुआ है, छूने पर दर्द होता है, पेट की दीवार की मांसपेशियों में तनाव होता है, शेटकिन का लक्षण सकारात्मक है। आपातकालीन लैपरोटॉमी के दौरान, बेहतर मेसेन्टेरिक धमनी के घनास्त्रता का पता चला। आंत के उन हिस्सों की सूची बनाएं जिनमें रक्त संचार ख़राब हो सकता है।
कार्य 2
शल्य चिकित्सा उपचार और अवरोही बृहदान्त्र में एक घाव की टांके लगाने के बाद, एक 68 वर्षीय रोगी में गंभीर आंत्र पक्षाघात विकसित हो गया। ऑपरेशन के तीसरे दिन, पेरिटोनियल जलन, ल्यूकोसाइटोसिस में वृद्धि और तापमान में 39 डिग्री सेल्सियस तक की वृद्धि के लक्षण दिखाई दिए। बृहदान्त्र के टांके के फटने के परिणामस्वरूप होने वाले पेरिटोनिटिस के मामले में मल के फैलने के संभावित तरीकों का संकेत दें।
कार्य 3
गला घोंटने वाली तिरछी वंक्षण हर्निया की सर्जरी के दौरान, हर्नियल थैली में नेक्रोसिस (पेरिस्टलसिस की कमी, मेसेंटेरिक नसों का घनास्त्रता, आंतों की दीवार की अखंडता का विघटन) के लक्षणों के साथ छोटी आंत का एक लूप पाया गया था। अभिवाही और अपवाही लूप के लुमेन के व्यास के बीच विसंगति के कारण, सर्जन ने, आंत के एक हिस्से के उच्छेदन के बाद, "साइड टू साइड" प्रकार का एक इंटरइंटेस्टाइनल एनास्टोमोसिस किया, एनास्टोमोसिस का आकार 2.5 गुना था अपवाही लूप के लुमेन की चौड़ाई से अधिक। पश्चात की अवधि में, एनास्टोमोसिस क्षेत्र में आंतों में रुकावट उत्पन्न हुई। इस जटिलता के संभावित कारण क्या हैं, उन्हें कैसे रोका जा सकता है?
सही उत्तरों के नमूने
कार्य 1
जेजुनम, इलियम, सीकम, आरोही बृहदान्त्र, % अनुप्रस्थ बृहदांत्र और अपेंडिक्स में रक्त संचार ख़राब हो जाता है।
कार्य 2
सूजन प्रक्रिया बाएं मेसेंटेरिक साइनस में विकसित होती है और पेल्विक गुहा में, दाएं मेसेंटेरिक साइनस में जा सकती है।
कार्य 3
लंबी दूरी पर वृत्ताकार मांसपेशी परत को पार करने के परिणामस्वरूप, गतिशील आंत्र रुकावट के विकास के साथ एनास्टोमोसिस के क्षेत्र में आंतों की पैरेसिस होती है।
आत्म-नियंत्रण के लिए परीक्षण कार्य
साहित्य
मुख्य:
1. कुलचिट्स्की के.आई., बोब्रिक आई.आई. ऑपरेटिव सर्जरी और स्थलाकृतिक शरीर रचना विज्ञान। कीव, विशा स्कूल। - 1989. - पी. 225-231, पृ. 254-258.
2. कोवानोव वी.वी. (ईडी।)। ऑपरेटिव सर्जरी और स्थलाकृतिक शरीर रचना विज्ञान। - एम.: चिकित्सा. - 1978. - पी. 342-346, पृ. 349, पृ. 356, पृ. 367-368.
3. ओस्ट्रोवरखोव जी.ई., बोमाश यू.एम., लुबोट्स्की डी.एन. ऑपरेटिव सर्जरी और स्थलाकृतिक शरीर रचना विज्ञान। - मॉस्को: एमआईए। - 2005, पृ. 568-584.
4. सर्गिएन्को वी.आई., पेट्रोसियन ई.ए., फ्राउची आई.वी. स्थलाकृतिक शरीर रचना और ऑपरेटिव सर्जरी. / ईडी। लोपुखिना यू.एम. - मॉस्को: जियोटार-मेड। - 2001. - 1, 2 खंड। - 831, पृ. 99-111, पृ. 186-193.
अतिरिक्त:
1. शालिमोव ए.ए., रेडकिन एस.एन. पेट के अंगों पर सर्जिकल ऑपरेशन का एटलस। // स्वास्थ्य - कीव। 1965, पृ. 15-17, पृ. 321-328.
2. वेलकर एफ.आई., विस्नेव्स्की ए.एस. और आदि। (शेवकुनेंको वी.एन. द्वारा संपादित) - "मेडगिज़" - 1951। - पी। 340-344, पृ. 368-376.
ऑनलाइन लाइब्रेरी
टिप्पणियाँ
टिप्पणियाँ
विषय: “पेट के अंगों पर ऑपरेशन। आंतों के टांके. छोटी आंत का उच्छेदन"
विषय की प्रासंगिकता:पाचन तंत्र के खोखले अंगों पर सर्जिकल हस्तक्षेप की सबसे आम जटिलता आंतों के सिवनी की विफलता है। इस संबंध में, आंतों का सिवनी लगाने की तकनीक में महारत हासिल करना महत्वपूर्ण है।
पाठ की अवधि: 2 शैक्षणिक घंटे.
सामान्य लक्ष्य:सैद्धांतिक आधार का अध्ययन करना और आंतों के टांके, आंतों के एनास्टोमोसेस, छोटी आंत की उच्छेदन सर्जरी के चरणों की तकनीक में महारत हासिल करना।
विशिष्ट लक्ष्य (जानना, सक्षम होना):
1. खोखले अंगों की दीवारों की संरचना की उनकी शारीरिक और शारीरिक विशेषताओं को जानें।
2. आंतों के टांके के लिए बुनियादी आवश्यकताओं को जानें।
3. विभिन्न प्रकार के आंतों के टांके और एनास्टोमोसेस लगाने में सक्षम होना।
4. छोटी आंत के उच्छेदन के संकेतों को जानें।
5. गुबारेव की तकनीक का उपयोग करके जेजुनम और इलियम का ऑडिट करने में सक्षम होना।
6. छोटी आंत के उच्छेदन के ऑपरेशन के चरणों और उनके कार्यान्वयन की तकनीक को जानना।
7. तीन प्रकार के एनास्टोमोसिस बनाने में सक्षम हो।

