Исхемия на съдовете на краката. Хронична исхемия на долните крайници - лечение, диагностика и симптоми
Всяка клетка, тъкан, орган човешкото тялонужда от кислород. Това е, което е необходимо за нормален растежи развитие. Всички процеси в организма протичат с участието на кислород.
И ако по една или друга причина организмът получава по-малко кислород, клетките страдат от неговия дефицит, не функционират на пълен капацитет или дори умират. Състоянието, при което на клетките липсва кислород, се нарича исхемия. Всички органи и части на тялото могат да страдат от исхемия. човешкото тяло, не изключение и долните крайници.
1 Какво причинява исхемия?
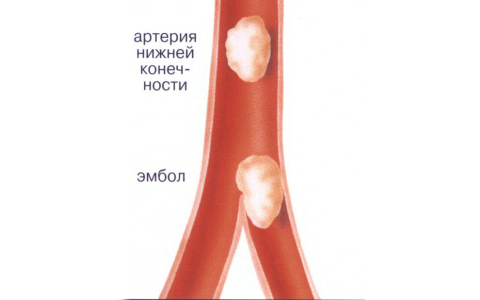
Исхемия долни крайницив повечето случаи (около 96%) възниква поради съдова атеросклероза и по-специално разклоняване коремна аорта, илиачните артерииили артерии, които се разклоняват от тях. Атеросклерозата е състояние, при което тялото излишно натрупванехолестерол, триглицериди е отлагането на плаки по стените на кръвоносните съдове.
Поради тези плаки луменът на артерията се стеснява, забавяйки или спирайки кръвния поток. Понякога плаките могат да се откъснат и да мигрират с кръвния поток, докато запушват всеки лумен на съда. Това състояние се нарича емболия. Също така, исхемия на съдовете на краката често се среща при пациенти, страдащи от захарен диабет, възпаление на стените на кръвоносните съдове - ендартериит, повишено съсирванекръв, когато рискът от тромбоза е висок.
Съществуват и предпоставки за възникване на исхемия. Огромен процент пушачи с опит знаят от първа ръка за исхемията на долните крайници. Тютюнопушенето е основният провокиращ фактор за развитието на исхемия. Други фактори включват високо кръвно налягане, повишено нивохолестерол и "лоши" липопротеини, наднормено теглотяло.
2 Какви са симптомите на исхемия на долните крайници?
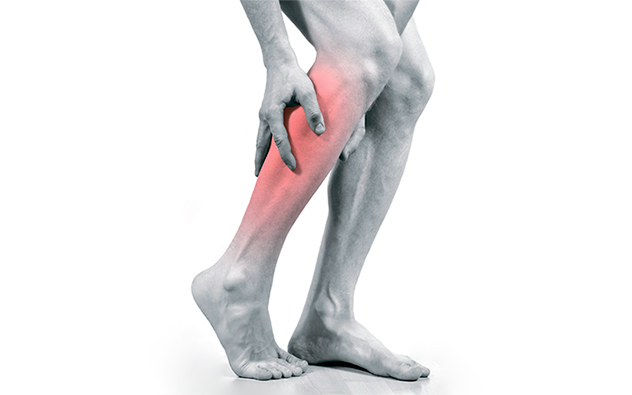
най-забележителните и важен симптом- това е болка в мускулите на краката, по-често на прасеца, която се появява при ходене. Пациентите могат да опишат това състояние като "натискане", "притискане", "печене", "оковаване". Тези болки преминават след прекратяване на ходене, кратка почивка. Увеличете отново при бягане, изкачване на стълби, увеличаване на темпото на ходене. Този симптом има свое име - "интермитентно накуцване".
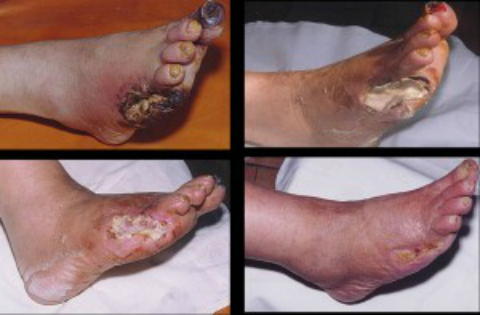
Крайникът, засегнат от исхемия, се характеризира със суха кожа, бледност, температурата на такъв крайник е понижена и е студена на пипане. Субективно пациентите се оплакват от студ, студ, пълзене, изтръпване на краката, спиране на растежа на космите по крайниците. Половината от мъжете с исхемия на краката страдат от импотентност. Ако състоянието се влоши, пациентът не получава никакво лечение, могат да се появят пукнатини, трофични язви на крайниците.
Трябва да се отбележи, че при хора, страдащи от диабет, язвите са безболезнени, което влошава привличането на такива пациенти към лекар на етапа на тяхното формиране. Язвите могат да некротизират, да се появят черни петна, първо в областта на пръстите на краката, петите, след това в горните области, образува се гангрена.
3 Какво представлява исхемията на долните крайници?
![]()
Исхемията се разделя на остра и хронична. Острата възниква на фона на относително благополучие, спонтанно, внезапно. AT кратко времесимптомите се развиват, благосъстоянието на пациента се влошава. Това е състояние, което изисква незабавна медицинска помощ. Острата исхемия често се развива поради тромбоза или съдова емболия. атеросклеротична плакаили кръвен съсирек.
Емболите могат да бъдат от сърдечен произход, например, ако пациентът има аритмии като предсърдно мъждене или аневризма на съда, могат да се появят кръвни съсиреци поради травма на съда.
Хронична исхемияна долните крайници е състояние, което се развива постепенно, за дълго време, с прогресивно влошаване на благосъстоянието на пациента, по-често при мъже пушачи, диабетици. Причината за това в повечето случаи е облитерираща атеросклероза.
В допълнение към острата и хроничната е важно да се вземе предвид тежестта при класификацията на исхемията. По тежест исхемията се класифицира на етапи:
- 1 стадий - пациентът се оплаква от болка, чувство на скованост, парене в мускулите на краката при тежки физически натоварвания. Тези оплаквания възникват при ходене след преодоляване на разстояние над 1 км;
- Етап 2а - оплакванията от болка възникват още при преминаване от 250 до 1000 м;
- стадий 2б - изминато разстояние без болка 50-250м;
- Етап 3 - Болката се появява при ходене на по-малко от 50 м, смущава през нощта, в покой;
- Етап 4 - освен изразена, упорита, мъчителна болка, язви, некроза, почерняване на областите на пръстите, петите, се развива гангрена.
Според класификацията, започвайки от третия етап, исхемията се счита за критична, при която кръвният поток в артерията почти напълно липсва и без възстановяване на кръвния поток се развива гангрена. Без подходящо хирургично лечение, лекарствата, за съжаление, са практически неефективни на този етап, пациент, страдащ от критична исхемия, е заплашен от ампутация на крайник в рамките на една година.
4 Пушене или ходене?

Отделно бих искал да засегна темата за тютюнопушенето и исхемията на долните крайници. Започвайки да пушат, малко хора се замислят, че след 15-20 години рискуват да останат без крака. Защо се случва това? Никотинът повишава съдовия тонус, което води до вазоконстрикция, при хора, които пушаткръвта се сгъстява, което води до повишен риск от тромбоза, кръвното налягане се повишава, тези и други фактори допринасят за появата на исхемия.
Някои дългогодишни пушачи с тежка исхемия на долните крайници, когато научат, че са изложени на риск от пушене до точката на ампутация, се отказват от дългосрочното си пристрастяванев един момент. Но повечето правят избор в полза на цигарите и стават пушачи с увреждания. Всеки пушач трябва да бъде предупреден за подобни последици от тютюнопушенето и всеки избира да пуши или да ходи.
5 Диагностика на исхемия на долните крайници
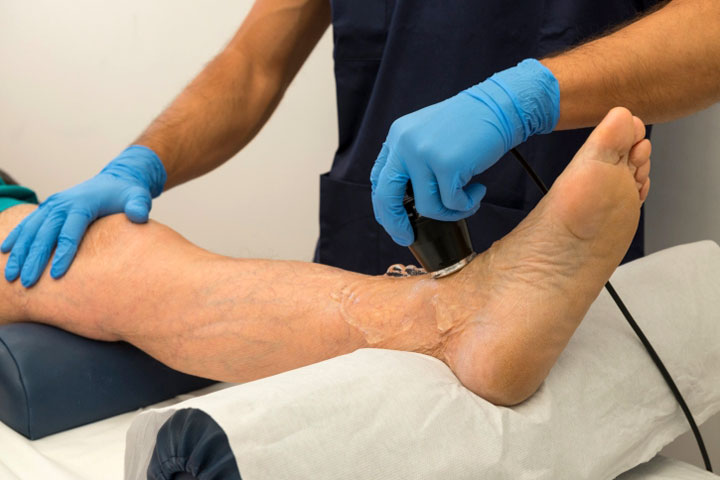
При преглед на пациент лекарят обръща внимание на цвета на кожата на краката, нейната температура, наличието или отсъствието на пулсация в артериите на долните крайници, определя чувствителността на кожата, като се започне от отдалечени области. Също така е важно внимателно да се съберат оплакванията, анамнезата на заболяването, да се идентифицират предразполагащите фактори за развитието на заболяването, съпътстващите заболявания.
Основните методи инструментална диагностикаса:
Освен че диагностицират самите съдове, те също използват лабораторни методи: биохимия на кръвта (определяне на нивото на холестерола, липиден спектър, фибриноген, кръвна глюкоза), ЕКГ, ехокардиография, изследване на очните дъна, ултразвук на бъбреците. Извършете диагностика за идентифициране съпътстваща патология. За да вземете предвид всички заболявания, вземете решение за тактиката на лечение.
6 Лечение на исхемия

Ако исхемията на долните крайници се открие в най-ранните етапи, когато все още няма изразена клиника и симптоми на трофични нарушения, е възможно медикаментозно лечение. Включва приложението лекарствалекарства за разреждане на кръвта, лекарства за понижаване на холестерола, нормализиране кръвно налягане, лекарства, насочени към подобряване на кръвния поток, болкоуспокояващи, ако е необходимо.
Във всеки случай лекуващият лекар предписва лечение индивидуално, като взема предвид съпътстващата патология и индивидуална толерантносттърпелив. Ефективен в ранните етапи физически упражнения, подбрани и разработени от капитана по ЛФК, физиотерапевтично лечение, хипербарна оксигенация. Но ако лекарствената терапия не доведе до резултати и степента на исхемия се увеличи, тя е показана операция.
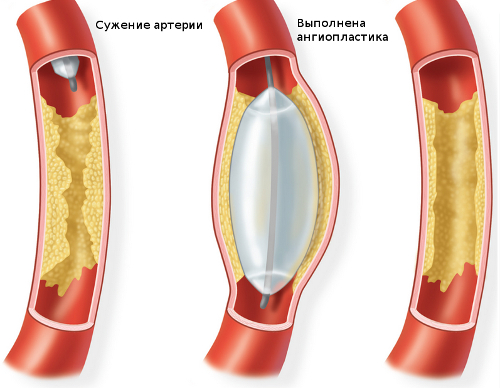
Приложи следните методисъдови операции:
- балонна ангиопластика - разширяване на съда със специален балон, в резултат на което кръвният поток се нормализира;
- инсталиране на стент в съд;
- ендартеректомия - отстраняване на плака в съд;
- маневриране и протезиране.
Ако се развие гангрена на крайника, тези методи на хирургично лечение са неефективни и само ампутацията на крайника може да спаси пациента.
Задължително на всички етапи на исхемия пълен провалспиране на тютюнопушенето, стабилизиране на телесното тегло, кръвно налягане, нивата на холестерола. Има нужда от рационално балансирана диета, предотвратяване на хиподинамия.
Важно е да наблюдавате здравето си, да помните симптомите на исхемия на крайниците и при първите тревожни "камбани" да се свържете с Вашия лекар.
Остри артериални оклузии — остро разстройствокръвообращение дистално от мястото на артериална оклузия от ембол или тромб. Състоянието се счита за спешно. Проксимално и дистално от мястото на оклузия, нормалният кръвен поток е нарушен, което води до допълнително образуване на тромби. Процесът може да захване колатерали, възможно е кръвен съсирек да се разпространи до венозната система. Състоянието се счита за обратимо в рамките на 4-6 часа от началото (в англоезичната литература този период от време се нарича "златен период"). След това време дълбоката исхемия води до необратими некротични промени.
Код според международната класификация на болестите ICD-10:
- I74.2
- I74.3
- I74.9
Статистически данни. Честотата на хоспитализациите е 5-10:10 000 от населението. Водеща причина за смърт и загуба на крайници при възрастни хора. Преобладаващата възраст е над 60 години. Преобладаващият пол е мъжки.
Причините
Етиология
. Артериална емболия - запушване на съда от ембол, който е мигрирал по кръвния поток. Емболите се класифицират според първичния източник на лезията. лява половинасърце ... Париетален тромб в резултат на аритмия, инфаркт, хирургична травма, стеноза митрална клапа, ендокардит и сърдечна слабост от всякаква етиология... Растителност по клапите... Чужди тела... Тумори.. Източник - аорта... Склеротични плаки... Травма, последвана от тромбоза... Аневризма... Чужди тела.. Източник - белодробни вени... Тромбоза... Травма, последвана от тромбоза... Тумори .. Източник - дясно сърце: с дефекти в междукамерната и предсърдна преграда.. Източник - вени голям кръгкръвообращение: с дефекти на междукамерната и междупредсърдната преграда.
. Тромбоза на артерията. Патогенна триада на Virchow: увреждане съдова стена, промени в състава на кръвта, нарушения в кръвния поток (ламинарен поток) .. Увреждане на съдовата стена ... Облитерираща атеросклероза... Артериит: системен алергичен васкулит(тромбангиит облитериращ, неспецифичен аортоартериит, периартериит нодоза), инфекциозен артериит... Травма... Ятрогенно съдово увреждане... Други (с измръзване, експозиция електрически токи др.) .. Болести на кръвта: истинска полицитемия, левкемия.. Заболявания на вътрешните органи (атеросклероза, хипертонична болест, злокачествени тумории др.) .. Нарушения на кръвния поток... Екстравазална компресия... Аневризма... Спазъм... Остър дефицитциркулация, колапс... Предишна артериална операция.
Класификация на острата исхемия на крайниците
. Исхемия на напрежението: липсата на признаци на исхемия в покой и появата им по време на тренировка.
. Исхемия I степен. Чувствителността и движенията в засегнатия крайник са запазени.. Исхемия на IA степен се характеризира с чувство на изтръпване, студ, парестезии.. При исхемия на IB степен се появява болка в дисталните части на крайника.
. Исхемия II степен. Характерни са нарушения на чувствителността, както и активни движения на крайника: от пареза (степен IIA) до плегия (IIB).
. Исхемията на III степен се характеризира с началото на некробиотични явления, което клинично се изразява в появата на субфасциален оток (IIIA), а по-късно - мускулна контрактура: частична (IIIB) или тотална (IIIC).
Генетични аспекти. Може би комбинация с наследствено причинено повишено съсирване на кръвта и синдроми на хиперлипидемия.
Клинични проявления
. Пет основни симптома- в англоезичната литература, симптомокомплексът на "пет Ps". (Ако някой от тези признаци е налице, е показана рутинна оценка за оклузия. Оклузията на по-проксималните съдове води до по-бързо прогресиране на симптомите. Оклузията на нивото на аортната бифуркация може да причини симптоми и от двете страни.) .. Болка ( Болка ) - локализиран дистално от мястото на оклузията, разлят, постепенно се засилва (понякога изчезва със спонтанно разрешаване на оклузията). Най-често - първият признак на емболия. Не се облекчава чрез промяна на позицията на крайника Липсата на пулс (безпулс) е необходима за диагностицирането на емболия или тромбоза. Лекарите често нямат умения да определят пулса на a. dorsalis pedis, което води до диагностични грешки. При определяне на пулса е необходимо да се сравни на двата крайника Бледност (бледност) - цветът на кожата е първо блед, след това се появява цианоза. Температурата на крайника трябва да се проверява последователно отгоре надолу. Може да има признаци на хронична исхемия (атрофия на кожата [сухота, набръчкване, лющене], липса на коса, удебеляване и чупливост на ноктите). Първо, тактилната чувствителност (усещане за докосване) изчезва. При ЗД тактилната чувствителност може първоначално да бъде намалена. Изчезването на болката и дълбоката чувствителност показва тежка исхемия .. Парализа (Парализа) - двигателна функциянарушено на късни етапии показва дълбока исхемия.
Повечето честа локализацияемболия (във всички големи клонове на аортата) .. феморална артерия- 30% .. Илиачна - 15% .. Подколенна - 10% .. Рамо - 10% .. Аортна бифуркация - 10% .. Мезентериална - 5% .. Бъбречна - 5%.
. Определяне нивото на оклузия в артериите.. Липса на пулс отдолу и увеличаването му над нивото на оклузия Симптомите обикновено се появяват една става под нивото на оклузия.
. Разлики в клиничната картина на емболия и тромбоза.. Емболия... Често се предхожда от сърдечно заболяване: ревматичен митрална стеноза, МИ, миксома на лявото предсърдие... Емболията често се провокира от нарушение на сърдечния ритъм... В други случаи има аневризми на големи артерии... Началото на заболяването е внезапно със синдром на остра болка... Горе нивото на емболия, повишена артериална пулсация.. Тромбоза.. .. В историята - хронични болестисъдове (атеросклероза на артериите или ендартериит) ... Трофични нарушения предшестват: хипотрихоза на крайника с атеросклероза, хиперкератоза на краката, деформация на нокътните плочи и др. ... Симптомите се появяват постепенно. По-често първо се появяват парестезии, а след това болка ... Систоличен шумпри аускултация над мястото на запушване и над артериите на незасегнатата страна ... Може да предшества травма или интервенция на съдовете.
Диагностика
Лабораторни данни. PTI се повишава. Времето на кървене се намалява. Фибриноген - съдържанието се увеличава. AT постоперативен периодтрябва да се контролира... Дневна диуреза.. OAM .. KShR .. Серумен миоглобин .. Серумна урея .. Серумни електролити, предимно калий.
Специални изследвания. Доплерография: наличие или липса на кръвен поток. Предоперативна ангиография. Ако началото е остро, има източник на емболия в сърцето и пациентът няма предшестващо интермитентно накуцване, тогава няма нужда от предоперативна ангиография.
Диференциална диагноза. Дисекираща аневризма на коремната аорта. Остър тромбофлебит на дълбоките вени на крайниците (бяла болезнена флегмазия).
Лечение
ЛЕЧЕНИЕ
Стационарен режим.
Тактиката на лечение зависи от степента на исхемия. Исхемия на напрежение и IA степен - можете да се ограничите до консервативно лечение. Ако няма ефект в рамките на 24 часа при пациент със съдова емболия или в рамките на 7 дни при пациент с тромбоза, органосъхраняваща операция. Исхемия IB-IIB степени - спешна операциянасочени към възстановяване на кръвния поток (тромб или емболектомия, реконструктивна хирургиябайпасно маневриране). Исхемия IIIA-IIIB степен - спешна тромб - или емболектомия, байпас маневриране, задължително допълнено с фасциотомия. В някои случаи операцията е придружена от регионална перфузия на крайника. Исхемия IIIБ степен - първична ампутация на засегнатия крайник, т.к. възстановяването на кръвния поток може да доведе до автоинтоксикация и смърт на пациента.
консервативна терапия.С неефективност лекарствена терапияневъзможно е да се забави хирургическата интервенция, тъй като пасивната тактика може да доведе до смъртта на пациента от нарастваща интоксикация.
. Антитромботична терапия дни (под контрола на времето на кръвосъсирване, PTT или INR). Фракционната хепаринизация продължава до 10 дни. 1-3 дни преди премахването на хепарина започват индиректни антикоагуланти. Противопоказания: алергични реакции, хеморагична диатеза, травма (например TBI), хематурия, хемоптиза, остра аортна аневризма .. Антикоагуланти непряко действие: етил бискумацетат, фениндион. Действието на индиректните антикоагуланти се контролира чрез определяне на PTI (поддържа се на ниво от 50-40%, докато съществува риск от тромбоза). При кървене лекарството се отменя, прилагането на менадион натриев бисулфит, витамин Р, аскорбинова киселина, калциев хлорид, трансфузия на тромбоцитна маса, прясно замразена кръвна плазма .. Активатори на фибринолизата, като ксантинол никотинат .. Антиагреганти ... Пентоксифилин ... Ацетилсалицилова киселина(не трябва да се прилага заедно с антикоагуланти с индиректно действие) ... Дипиридамол.
Фибринолитични средства (фибринолизин, стрептокиназа, стрептодеказа, алтеплаза [тъканен плазминогенен активатор]). Противопоказан при пациенти с интракардиални тромби поради риск от развитие на повторна емболия, както и при скорошен инфаркт на миокарда, аневризми, дисекираща аортна аневризма, инсулт, травма, тежка артериална хипертонияслед скорошни операции.
. За подобряване на кръвообращението в исхемичен крайник .. алпростадил е доста ефективен - има съдоразширяващ, аниагрегантен ефект, подобрява микроциркулацията .. спазмолитици (папаверин хидрохлорид, дротаверин) са много по-малко ефективни .. физиотерапевтични процедури (диадинамични токове, магнитотерапия, регионална баротерапия ) със задоволително състояние на пациента .
. За подобряване на тъканния метаболизъм в исхемичната зона - протеазни инхибитори (апротинин), антиоксиданти.
. За осигуряване на висока диуреза (за предпочитане 100 ml / h) - инфузионна терапия.
хирургия. Индиректна емболия и тромбектомия. Най-често използваният балонен катетър е Fogarty. Ендартеректомия и байпас – ако методът на Fogarty не е приложим.
Следоперативно управление- антикоагулантна терапия за предотвратяване на повторна емболия и ретромбоза.
Усложнения. Ацидоза, миоглобинурия, хиперкалиемия. Повторна поява на оклузия. Устойчива оклузия поради невъзможност за отстраняване на тромб или ембол. Синдромът на реперфузия е синдром, който възниква, когато кръвотокът се възстанови в исхемичен крайник; по своите прояви той е подобен на позиционната травма и отчасти на синдрома продължителна компресия.. Предразполагащи фактори: съпътстващо артериално заболяване, дълбока и продължителна исхемия, артериална хипотония.. Наблюдават се както в горните, така и в долните крайници .. Клинични признаци ... Силна болка в покой ... Хипестезия на зоните на инервация на засегнатите нерви ... Парализа на мускулите на засегнатия крайник дистално от бивша оклузия ... Болезнен интензивен оток ... Интоксикация (повръщане, тежко главоболие, нарушено съзнание) ... Олигурия .. Ранни последствиянеразпознат реперфузионен синдром: сепсис, миоглобинурия и бъбречна недостатъчност, шок, синдром на множествена органна недостатъчност. По-късни последствиянеразпознат реперфузионен синдром: исхемични контрактури, инфекции, каузалгия, гангрена.
Курс и прогноза . 90% благоприятни резултатипри своевременно лечение. късно началолечението или липсата му причиняват летален изход или загуба на крайник. Болничната смъртност е 20-30% в зависимост от причинните фактори.
МКБ-10. I74 Емболия и тромбоза на артериите. I74.2 Емболия и тромбоза на артериите Горни крайници. I74.3 Емболия и тромбоза на артериите на долните крайници. I74.9 Емболия и тромбоза на неуточнени артерии
Заболяванията на съдовете на горните крайници, водещи до исхемия, са по-рядко срещани от заболяванията на долните крайници [Спиридонов A.A., 1989; Султанов Д.Д., 1996; Bergau J.J., 1972] и това се дължи преди всичко на анатомични особености: горните крайници в сравнение с долните се характеризират с наличието на добре развити колатерали и по-малко мускулна маса. Въпреки това, исхемията на горните крайници често води до не по-малко изразени последици от исхемията на долните крайници и често завършва с ампутация, особено когато дистални формипоражение. В същото време процентът на ампутациите остава доста висок и според J.H.Rapp (1986) и J.L.Mills (1987) достига 20%.
Хроничната артериална недостатъчност на горните крайници, според някои автори, представлява 0,5% от всички случаи на исхемия на крайниците и 0,9% от хирургичните интервенции на артериите.
Първите описания на исхемия на горните крайници датират от началото на 19 век, когато Морис Рейно през 1846 г. за първи път идентифицира в независимо заболяване„преходно състояние
симетрична дигитална исхемия, дължаща се на нарушение на реактивността на малките дигитални съдове.“ Въпреки това, много преди първата публикация на M. Raynaud, в литературата вече имаше несистематизирани съобщения за подобни промени в пръстите.
Първият доклад за поражението на клоните на аортната дъга при пациент със сифилис принадлежи на Дейвис (1839). Savory (1856) представя описание на млада жена, при която артериите на двата горни крайника и лявата страна на шията са били заличени; по всяка вероятност тези промени са характерни за неспецифичния аортоартериит. През 1875 г. Бродбент публикува доклад за липсата на пулс в радиалната артерия.
Почти едновременно бяха направени първите стъпки в разкриването на произхода на исхемията на ръката поради развитието и др. активно ученепатологична анатомия.
Първият доклад за стесняването на големите артерии, излизащи от аортната дъга, принадлежи на патолога Yelloly (1823). През 1843 г. е публикувана фундаменталната работа на Тидемен „За стесняването и затварянето на артериите“, а през 1852 г. - работата на Рокитански „За някои основни заболявания
артерии", в който за първи път се описват промените в стените на артериите и се прави предположение за възможни причиниразлични облитериращи заболявания.
Заболяванията на горните крайници естествено доведоха до необходимостта от извършване на ангиография на ръката. Haschek и Lindenthal извършват първата постмортална ангиография на ампутиран горен крайник през 1896 г. Berberich и Kirsch (1923) са първите, които съобщават за успешна in vivo ангиография.
Хронична исхемияна горните крайници е следствие от някакво системно заболяване, но може да бъде и проява на атеросклеротични лезии или невроваскуларни синдроми.
Най-честите системни заболявания, водещи до исхемия на ръката, са болестта или синдром на Рейно, облитериращ тромбангиит (болест на Бюргер), неспецифичен аортоартериит, атеросклероза, по-рядко - склеродермия, нодозен периартериит.
Етиологията на първичния васкулит е неизвестна, но има редица теории за появата на определено системно заболяване и всяка от тези теории има право на съществуване. Системните заболявания, като правило, се развиват след инфекции, интоксикации, въвеждане на ваксини, вероятно хипотермия; не е изключена вирусна етиология на началото на заболяването. Така например, при нодуларен периартериит, HBs антигенът във висок титър често се открива в кръвта на пациентите. Нодуларен периартериитхарактеризиращ се с увреждане както на артериите, така и на вените, чиито стени претърпяват фибриноидна некроза и възпалителни промени, включващи и трите слоя. През последните години е установено фиксиране в стената на засегнатите съдове на HBs антигена в комбинация с имуноглобулини и комплемент.
(SSD) се наблюдава прогресивна фиброза кръвоносни съдове, кожата на ръцете и горната част на тялото, както и засягане на фиброзата на скелетните мускули и вътрешните органи. Важна връзка в патогенезата на заболяването е нарушение на микроциркулацията с пролиферация и разрушаване на ендотела, удебеляване на стената и стесняване на лумена на съдовете на микроваскулатурата, вазоспазъм, агрегация на формирани елементи, стаза и деформация на капилярна мрежа. Тези промени водят до некроза на меките тъкани на върховете на пръстите.
При невроваскуларни синдроми, хронично нараняваненевроваскуларен сноп отвън. В този случай е възможно изолирано увреждане на субклавиалната артерия.
При пациенти с неспецифичен аортоартериит може да се развие исхемия на горния крайник, когато субклавиалната артерия е включена във възпалителния процес. Според различни автори(A.V. Pokrovsky, A.A. Spiridonov), в 80% от случаите се засяга вторият или третият сегмент на артерията, в 10-22% от случаите - по-проксималните сегменти на субклавиалната артерия (B.V. Petrovsky, J. Oberg).
На ранна фазаима удебеляване на съдовата стена, което води до нейната неравност, но без да стеснява лумена на съда. С напредването на артериита се образуват сегментни стенози и оклузии, чието развитие води до исхемия на крайника.
Атеросклерозата засяга големи главни артерии: в случаите с исхемия на горния крайник това е субклавиалната артерия и по правило първият й сегмент. Исхемия на горните крайници при проксимални атеросклеротични лезии на клоните на аортната дъга се наблюдава при 30% от пациентите, а 1/10 от тях е критична [Beloyartsev D.F., 1999]. Според I.A. Belichenko (1966), исхемия
горен крайник с тази форма на увреждане е 42%. Атеросклеротичната плака стеснява или запушва лумена на артерията, докато в повечето случаи има кражба на кръвоснабдяването на мозъка през вертебралната артерия, което понякога компенсира исхемията на ръката.
Според различни автори честотата на възпалителните промени в артериите на горните крайници при облитериращ тромбангиит варира от 50 до 80%, като в 75% от случаите са засегнати артериите както на долните, така и на горните крайници.
Етиология и патогенезаоблитериращ тромбангиит (OT) не са напълно изяснени. Има много теории за появата на облитериращ тромбангиит, като генетична предразположеност, алергични и автоимунни теории и много други. Всяка от тези теории има право на съществуване.
Една от основните причини за ОТ се счита за автоимунната теория. В този случай се наблюдава увреждане на съдовата стена от променени ендотелни клетки, което от своя страна води до активиране на Т- и В-лимфоцити, образуване на циркулиращи имунни комплекси и биологично активни амини.
Някои автори разглеждат генетичната предразположеност в етиопатогенезата на ОТ. Гените на HLA системата са свързани главно с регулирането на имунния отговор, но не винаги е възможно развитието на болестта без провокиращи фактори. външна среда. Алергията към компонентите на тютюна се счита за един от основните фактори, иницииращи това заболяване. Съществува определена връзка с пушенето или дъвченето на тютюн и според много автори всички пациенти с ОТ са
заклети пушачи. Все още обаче не е изяснено дали ефектът на тютюна е вазоактивен или имунологичен. AT последно времепоявиха се данни за ефекта на хашиша и кокаина върху развитието на ОТ, засягащи горните крайници. Последната тенденция към увеличаване на разпространението на ОТ сред жените е свързана с увеличаване на броя на пушачите сред тях, а проявата на клинични признаци при тях често се комбинира с увреждане на ръцете.
Сред възможните етиологични причинители се обсъжда участието на гъбични и рикетсиозни инфекции - Rickettsia mooseri, Rickettsia burnetii.
Патогенезата на исхемията на горните крайници в системни заболяваниянамалява до възпалителни промени в стените на артериите, а при облитериращ тромбангиит - и на вените (25-40%).
Поражението на артериите на горните крайници при облитериращ тромбангиит се характеризира с възпалителни промени в артериите, предимно със среден и малък диаметър. Най-често наблюдаваната дистална форма на лезия включва артериите на предмишницата, палмарните дъги и дигиталните артерии [Sultanov D.D., 1996; Machleder H.I., 1988; Фронек А., 1990]. Те разкриват мукоиден оток на адвентицията и интимата, което води до нарушено кръвоснабдяване и поява на исхемия. Но при това заболяване е възможно и увреждане на проксималните части на артериите на горните крайници. В литературата има единични съобщения за изолирана стеноза на субклавиалната и аксиларни артерии.
Облитериращият тромбангиит е по-чест при мъже на млада и средна възраст ( средна възрастне надвишава 30 години), като напоследък се наблюдава тенденция към нарастване
заболеваемост сред жените и често заболяването завършва с ампутация на засегнатия крайник.
Началото на исхемия на горния крайник обикновено се предшества от исхемия на долния крайник или мигриращ тромбофлебит, въпреки че първични лезииръце . Клиничните прояви на исхемия на горен крайник при ОТ започват с изтръпване или чувствителност при работа във върховете на пръстите или ръката. Феноменът на Рейно се наблюдава при 44% от пациентите с ОТ.
Клиничните признаци на исхемия на горните крайници са разнообразни: от изтръпване и парестезия до язвено-некротични промени. Има няколко класификации на хроничната исхемия на горните крайници. A.V. Pokrovsky (1978) идентифицира 4 степени на хронична исхемия на горните крайници:
I степен - изтръпване, парестезия;
II степен - болка по време на движение;
III степен- болки в покой;
IV степен - трофични разстройства.
AT Международна класификацияисхемия на горните крайници, последните две степени се комбинират в концепцията за критична исхемия.
Тежестта на исхемията на крайниците зависи от нивото на съдово увреждане, както и от степента на развитие на колатералите. Колкото по-високо е нивото на оклузия, толкова по-изразена е исхемията. Изключение от това правило могат да бъдат заболявания, които засягат дисталните крайници (ръка, пръсти с ОТ, системна склеродермия, периартериит нодоза).
Мигриращият тромбофлебит е един от патогномоничните признаци на ОТ и според различни автори се среща при 25-45% от пациентите. В 1/3 от случаите мигриращият тромбофлебит се комбинира с патологичен
артериите на горните крайници. Първоначалните клинични признаци на исхемия на горен крайник при ОТ се характеризират с изтръпване или чувствителност при работа в пръстите или ръката. С напредването на заболяването, като правило, се появяват трофични промени, придружени от некроза на дисталните фаланги, особено в близост до нокътното легло и под ноктите, и силна болка. Болката се появява главно при дисталната форма на лезията и се дължи на участието на нервни окончания във възпалението. Трофичните нарушения често се появяват след леки наранявания. Около язви и некроза се забелязват хиперемия и подуване на пръстите, често се присъединява вторична инфекция. Според J. Nielubowicz (1980), при 15% от пациентите, които за първи път са постъпили в хирургични болници, се извършват ампутации на горните крайници, но извършването им в активния период на заболяването е изпълнено с продължително незарастване на раната, което често води до реампутация за повече високо ниво. В тази връзка, преди всякакви хирургични процедури, е необходимо да се идентифицира активността на възпалението и да се предпише противовъзпалителна терапия, включително импулсна терапия с цитостатици и хормонални лекарства.
Диагностика на исхемия на горен крайник в ОТ.Оценката на степента на исхемия на горните крайници до голяма степен се определя от клиничната картина. Понякога правилната диагноза зависи от резултатите от цялостен анализ на медицинската история и физикален преглед (палпация и аускултация на артериите).
Физикалният преглед трябва задължително да включва външен преглед, палпация и аускултация на двата горни крайника с измерване на кръвното налягане от двете страни. Градиентът на налягането през ръцете не трябва да надвишава 15 mmHg. V. K. Bumeister (1955), който изследва 500 бр здрави хора, разкри
същото кръвно налягане на двете ръце в 37%, разликата е 5 mm Hg. - при 42%, разлика от 10 mm Hg. - в 14% и в 15 mm Hg. - при 7% от изследваните.
Пулсацията се определя в четири точки на крайника - в подмишницата, лакътя и в дисталната част на предмишницата, където радиалните и улнарните артерии са разположени най-близо до повърхността. Задължително е и определянето на пулса на лъчевата артерия при тест с отведена назад ръка. Положителният тест е характерен за невроваскуларните синдроми.
Задължително при клинично изследване е аускултацията на супра- и субклавиални зони, докато експериментално е доказано и клинично потвърдено, че шумът възниква, когато съдът се стеснява с 60% от площта на напречното си сечение. Липсата на шум не изключва артериална оклузия.
Палпацията на супраклавикуларната и субклавиалната област може да разкрие патологични образувания, които могат да бъдат причина за компресия на субклавиалната артерия.
Инструментални методи за диагностика.Сходството на клиничните признаци на заболявания на артериите на горните крайници често е причина за диагностични грешки и изисква използването на набор от инструментални методи, включително дуплексно сканиране, капиляроскопия, лазерна флоуметрия, плетизмография, ангиография и лабораторни методи за изследване.
Съществена роля при оценката на степента на исхемия на крайника играе определянето на транскутанното кислородно напрежение на ръката (ТсР0 2). Нормални показатели на TsP0 2 - над 50-55 mm Hg, TsP0 2 в рамките на 40-45 mm Hg. се счита за компенсирано и намаляване на TcP0 2 на ръката под 25 mm Hg. характерни за критична исхемия.
Напоследък все по-голяма роля в диагностиката на лезиите
артериите не само на долните, но и на горните крайници са назначени за дуплексно сканиране (DS) и се появиха данни за изследване на дисталните части на артериите на крайниците, включително DS на артериите на предмишницата, ръката , пръстите и дори нокътното легло в OT [Kuntsevich G.I., 2002], при което диагностичен критерийудебеляване на стените на артериите в ОТ беше увеличение на размера на комплекса интима-медия (IMC) с повече от 0,5 mm, палмарната дъга и дигиталните артерии - съответно над 0,4 и 0,3 mm, в комбинация с повишаване на ехогенността на съдовата стена. Продължителното удебеляване на съдовата стена с регистриране на магистрален променен тип кръвоток показва наличието на хемодинамично значима стеноза.
Методът на широкополовата капиляроскопия в диагностиката на ОТ играе важна роля, особено при критична исхемия на горните крайници, когато има увеличение на папиларния плексус и нарушение на хода на капилярите [Kalinin A.A., 2002] заедно с намаляване на техния диаметър и брой.
Повече, ако е необходимо точна диагнозаизвършете ангиография. Предпочитание се дава на селективна ангиография на горен крайник по техниката на Seldinger. При артериография на горен крайник е трудно да се визуализират палмарните и дигиталните артерии поради възможния спазъм на артериите при инжектиране. контрастна среда. Това състояние трябва да се разграничава от артериална оклузияголеми и малки артерии. Следователно, преди въвеждането на контрастно средство, спазмолитик (например папаверин) се инжектира в артериалното легло.
Лабораторна диагностикадава представа за активността на възпалителния процес в тялото. Индикатори за истинска ОТ активност са данните хуморален имунитет- циркулиращи имунни комплекси, имуноглобулини
ny M и G. При повече от 60% от пациентите се повишава съдържанието на С-реактивен протеин в кръвта. Увеличение се наблюдава и при активен периодвъзпаление. Ускоряването на ESR и левкоцитозата не винаги са възможни. Активността на възпалителния процес е пряка индикация за противовъзпалителна терапия.
Диференциална диагноза.Диференциална диагноза на исхемия на горен крайник при ОТ трябва да се извършва със системен васкулит (системна склеродермия, периартериит нодоза), болест и синдром на Рейно, исхемия на горен крайник, свързана с оклузия на субклавиалната артерия при атеросклероза и неспецифичен аортоартериит, както и исхемия на ръката при невроваскуларни заболявания, синдроми.
Системната склеродермия (СС) се характеризира с прогресивна фиброза на кръвоносните съдове, кожата на ръцете и горната част на тялото, както и фиброза на скелетните мускули и вътрешните органи. Важна връзка в патогенезата на заболяването е нарушение на микроциркулацията с пролиферация и разрушаване на ендотела, удебеляване на стената и стесняване на лумена на съдовете на микроциркулаторното легло, вазоспазъм, агрегация на формирани елементи, стаза и деформация на капилярната мрежа. Тези промени водят до некроза на меките тъкани на върховете на пръстите. Със склеродермия кожни променина пръстите често са подобни на промените при други заболявания. Феноменът на Raynaud се наблюдава при 85% от пациентите с дифузен SJS. Повечето важна характеристикасклеродермия е атрофия на кожата и подкожна тъкан, особено пръстите (т.нар. склеродактилия), лицето и горната половинаторса и в по-малка степен долните крайници. Заболяването обикновено започва през 3-то или 4-то десетилетие от живота. В същото време, разбира се
те стават бледи ("мъртви") и след това цианотични. Склеродактилия води до разязвяване на върховете на пръстите, остеолиза на нокътните фаланги. Едновременно с външните промени при склеродермия, вътрешни органи(белодробна фиброза, атрофия на хранопровода, стомашна атония, възможен перикардит).
При болестта на Рейно има спазъм на съдовете на пръстите в отговор на студ или емоционален стимул. По правило локализацията на съдовите атаки е симетрична, с възможна гангрена на кожата на върховете на пръстите. Често болестта на Рейно е придружена от повишено изпотяване в дисталните части на засегнатия крайник.
Изключително рядко е възможен спазъм на артерии с голям диаметър (субклавиални артерии) при приемане на лекарства, съдържащи мораво рогче. В съвременната практика моравото рогче се използва при лечение на мигрена или маточно кървене.
Periarteritis nodosa се характеризира с лезии както на артериите, така и на вените, чиито стени са подложени на фибриноидна некроза и възпалителни промени, включващи и трите слоя. AT последните годиниустановено е фиксиране в стената на засегнатите съдове на HBs антигена в комбинация с имуноглобулини и комплемент.
Исхемията на ръцете при невроваскуларните синдроми обикновено се проявява със синдрома на Raynaud. Важен диагностичен критерий за компресия на нервно-съдовия сноп е тест с отвлечена ръка отзад. В този случай се наблюдава изчезването на пулсацията в радиалната артерия.
Голяма група пациенти имат т. нар. професионални съдови заболявания, които могат да доведат до исхемия на горните крайници. Артериални и венозни наранявания могат да възникнат както в ежедневието, така и при прекомерно физическо натоварване на горните крайници. Така например, дълго
въздействието на вибрации върху ръката (пневматични ударни инструменти, триони и др.) може да доведе до синдром на белия пръст поради вазоспазъм. Ако в начален периодпри пациенти има нарушение на чувствителността, парестезия, след това в по-късните етапи преобладават признаците на синдрома на Рейно и поради повтарящ се вазоспазъм на върховете на пръстите, тези промени са подобни на промените в склеродермията. В същото време, резорбция костни структурив дисталните фаланги или тяхната вторична хиперваскуларизация.
Излагането на високо електрическо напрежение (повече от 1000 V) върху тъканите води до широко разпространено увреждане на тъканите, но е възможна тъканна некроза или артериална тромбоза във всяка област между текущата входна точка и текущата изходна точка.
При спортисти исхемия на ръката може да се наблюдава след нараняване или в резултат на извършване на рязко и силно отвличане на ръката - т. нар. бътерфлай удар (плувци, бейзболисти и др.).
Лечение.При всички пациенти лечението започва с консервативни мерки, като се вземат предвид етиопатогенетичните фактори и паралелно определяне на активността на възпалението, както и пълно спиране на тютюнопушенето.
Медицинско лечениепрепоръчително е да се предписва в зависимост от степента на хронична исхемия. При I степен на исхемия на горните крайници се предпочитат лекарства, които подобряват микроциркулацията (трентал, агапурин, продектин), вазодилататори (мидокалм, бупатол), миолитици (но-шпа, папаверин), витамини от група В (В 1). , B 6, B 12 ). Възможно е да се използват физиотерапевтични процедури - сероводород, радон, нарзан бани, физиотерапевтични упражнения. При II степен на исхемия на горните крайници, консервативна терапия. За горните терапевтични мерки е препоръчително
но добавете интравенозна инфузия на разтвор на реополиглюкин - 400 ml с разтвор на трентал 10 ml дневно в продължение на 10-15 дни. При критична степен на исхемия на горните крайници, в допълнение към стандартната антитромбоцитна терапия, винаги се определя активността на възпалението.
Увеличаването на хуморалния имунитет (CIC, имуноглобулини M и G), С-реактивен протеин показва активността на възпалението, което изисква използването на противовъзпалителна импулсна терапия (цитостатици и хормонални лекарства).
Антикоагулантната терапия (аспирин - 10 mg / ден, директни и индиректни антикоагуланти) се провежда в зависимост от промените в параметрите на коагулограмата.
Облекчаване на критичната исхемия е възможно с назначаването на интравенозни инфузии на простагландин Е1 (вазапростан) в доза от 60 mcg / ден за 20-30 дни в комбинация с пулсова терапия, в зависимост от лабораторните параметри. При трофични язви е препоръчително да се използва локално лечениедаване на предпочитание воден разтворйод (йодопирон). Има съобщения за ефективността на крем Argosulfan.
Вазоспастичните състояния най-често се лекуват с блокери калциеви канали- нифедипин, но това не се отнася за пушачи и чувствителни към студ. Сред консервативните методи на лечение могат да се използват интраартериално приложение на резерпин, инфузии на простагландини и плазмафереза.
С неефективността на консервативното лечение и заплахата от загуба на горния крайник се извършват хирургични интервенции. Показания за операция при хронична артериална обструкция са дисфункция на крайника, болка при движение и покой, трофични нарушения и остра исхемия.
Определят се данни от ангиография и дуплексно сканиране
разделяне в тактиката на хирургичното лечение.
За проксимални лезии субклавиални артериипо-често се наблюдава не исхемия на ръката, а синдром на кражба, следователно всички операции са насочени предимно към елиминиране на церебрална исхемия, а исхемията на ръката е от вторичен характер. Тези операции могат да бъдат разделени на интра- и екстраторакални (виж Глава 5).
С непродължителни оклузии брахиална артерияили артерии на предмишницата, е възможно да се извършат стандартни шунтови операции. Като шунт се предпочита автовената, ако не показва признаци на възпаление. В противен случай се използват синтетични протези.
За съжаление, дългосрочните резултати от стандартната байпасна хирургия в ОТ оставят много да се желае. Това се дължи преди всичко на лошото състояние на изходния тракт и рецидивите на възпалителния процес, което води до стеноза в областта на анастомозата. Не по-малко значение за подобряване на резултатите от хирургичното лечение има предоперативната и при необходимост следоперативна имуносупресивна терапия.
Хирургичното лечение на лезии на артериите на предмишницата и ръката остава спорно, тъй като липсата или лошото дистално легло ограничава използването на стандартни реконструктивни операции.
Ако през 50-те години на миналия век, с дистални форми на увреждане на артериите на горните крайници, консервативните и палиативни хирургични методи излязоха на преден план, то в момента, с дистални форми на увреждане, за да се спаси крайникът, е възможно да се извършват нестандартни методи на лечение - артериализация на венозния кръвен поток към ръката [Pokrovsky A.V., Dan V.N., 1989], трансплантация на големия оментум, остеотре-
панация на костите на предмишницата. Последният метод е ефективен само при II степен на исхемия.
Техниката на артериализация на венозния кръвен поток на ръката се свежда до налагането на артериовенозна фистула между непроменената артериална област, проксимално на мястото на оклузия, и повърхностно или дълбоко венозна системачетки.
Важна роля в лечението на исхемията на горните крайници се дава на торакалната симпатектомия (наскоро ендоскопска). Положителният тест за реактивна хиперемия е индикация за торакална симпатектомия, при която се отстраняват 2 или 3 горни торакални ганглия. Според някои данни ефективността на симпатектомията при ОТ е доста висока: употребата й намалява синдром на болкаи намалява процента на ампутация [Бетковский Б.Г., 1972; Алуханян О.А., 1998; Ishibashi H., 1995].
При системни заболявания се предпочитат консервативните методи на лечение, въпреки че в някои случаи периартериалната или цервикалната симпатектомия е ефективна. R.Gomis докладва за ефективността на периартериалната симпатектомия при ОТ, синдром на Raynaud и дори периартериит нодоза.
Диагностичните грешки, свързани с подценяването на проявата на склеродермия, често водят до неправилна тактика на лечение. Например, със синдрома на Рейно, който е признак на склеродермия, и наличието на синдром на скаленус, е неприемливо да се извърши скалнотомия поради влошаване на цикатрициалния процес в областта на операцията, което неизбежно ще доведе до увеличаване в тежестта на самия синдром на Рейно. Такива пациенти изискват консервативно лечение в специализирани ревматологични отделения.
Необходима е комбинация консервативни методилечение с хирургични интервенции. Например с ОТ на първо място
е необходимо да се елиминира активността на възпалението с помощта на импулсна терапия и след това да се извърши хирургична интервенция.
Прогноза.При правилен подходпрогнозата за лечение на тази категория пациенти е благоприятна. Основните условия за ефективност на лечението са навременното предотвратяване на възпалението и пълното спиране на тютюнопушенето.
Литература
Алуханян О.А.Първият опит за използване на видеоторакоскопска горна торакална симпатектомия при лечение на съдови заболявания / "/ 3-ти Международен конгрес на скандинавските страни и региони. - 1998 г.
Баранов А.А., Шилкина Н.П., Насонов Е.Л.Хиперпродукция на имуноглобулин Е с заличаващи заболяванияпериферни артерии // Клин. медицински-1991.-Т.69,
No 4.-С.45-48.
Белоярцев Д. Ф.Резултатите от хирургичното лечение на проксималните лезии на клоните на аортната дъга при атеросклероза: Резюме на дисертацията. дис. ... Доктор на медицинските науки - М., 1999 г. Калинин А.А.Диагностика и лечение на оклузивни лезии на артериите на горните крайници при пациенти с облитериращ тромбангиит: Резюме на дисертацията. дис. Кандидат на медицинските науки - М., 2002.-24 с.
Кунцевич Г.И., Шутихина И.В., Тер-Хачатурова И.Е., Калинин А.А.Изследване на съдовете на нокътното легло с двустранно сканиранев група практически здрави индивиди // Сборници на конференцията по ултразвукова диагностика, посветена на 10-годишнината на катедрата по ултразвукова диагностика на RMAPO на Министерството на здравеопазването на Руската федерация // Ултразвукова диагностика.-2002.-No. 2.-С.286.
Петровски Б.В., Беличенко И.А., Крилов В.С.Хирургия на клоновете на аортната дъга.-М .: Медицина, 1970.
Покровски А.В., Дан В.Н., Чупин А.В., Калинин А.А.Комбинирано лечение на критична исхемия на горен крайник при пациенти с облитериращ тромбангиит // Тез. научен конф.-М., 2001. Султанов Д.Д., Ходжимурадов Г.М., Рахимов А.Б.Хирургично лечение на периферна оклузия на артериите на горните крайници // Гръдна и сърдечно-съдова хирургия. - 1996.-с.319.
Чупин А.В.Диагностика и лечение на критична исхемия на долните крайници при пациенти с облитериращ тромбангиит: Резюме на дисертацията. дис. ... д-р мед. Наук.-М., 1999. Яригин Н.Е., Романов В.А., Лилеева М.А.Клинични морфологични особеностиоблитериращ тромбангит // Актуално-
всички въпроси на диагностиката, лечението и профилактичната диспансеризация на пациенти с ревматични заболявания: Сборник научни трудове Ярославски държавен медицински институт. - 1988.-С.111-114. Airbajinai W. HLA клас II ДНК типизиране при болестта на Buerger //Int.J.Cardiol.- 1997. - Том 54. - Допълнение - S. 197. Ала-Кулджу К, Виркула Л.Използване на оментална дръжка за лечение на болестта на Buerger, засягаща горните крайници // Vasa.- 1990. - Vol 19, N 4. - P.330 - 333.
Bergau J.J., Conn J., Trippel O.H. Senere исхемия на ръката // Ann.surg. - 1972.- Т.73. - С.301.
Bergquist D., Ericsson B.F., Konrad P., Bergentz S.S.Артериална хирургия на горния крайник//World J.Surg. - 1983. - Vol.7, N 6. -P.786-791.
Femandes Miranda C et al. Thromboangiitis obliterans (болест на Buerger).Изследване на 41 случая (commenty/Med.clin.Barc. - 1993 .- Vol.25, N 9.-P.321-326.
Гордън Р, Гарет Х.Атероматозно и аневризмално заболяване на артериите на горните крайници//Съдова хирургия/Ed.R.Rutherford. - Филаделфия, 1984. - P.688-692. Ишибаши Х., Хаякава Н., Ямамото Х. et al. Симпатектомия с торакоскоп Nimura за болестта на Buerger: доклад за успешното лечение на четирима пациенти. Хирургично отделение, болница Токай, Нагоя, Япония. ИЗТОЧНИК: Surg Today, 1995. - Том 25 (2). -P.180- 183. Izumi Y. и др.Резултати от артериална реконструкция при болестта на Buerger // Nippon-Geca-Gakkai-Zasshi.- 1993. - Vol.94, N 7. - P.751-754. Machleder H.LВазооклузивни нарушения на горния крайник//Curr.problems in Durg. - 1988. - Vol.25(l). - P.l-67. Mills J.L., Friedman E.I., Porter J.M.Ихемия на горните крайници, причинена от заболяване на малките артерии // Amer.J.Surg. - 1987. - Vol.206, N 4. -P.521-528.
Nielubowicz J., Rosnovski A., Pruszynski B. et al.Естествена история на болестта на Buerger//J.Cardio-vasc.Surg. - Vol.21. - P.529-540. | | | | | 24 | | | | | | | | | |
OAN е спешна патология, която обикновено изисква незабавна хирургична намеса редки случаи, консервативно лечение. Артериална недостатъчност на долните крайнициможе да се нарече различни причинии във всеки случай придружен от остра исхемичен синдромкоето представлява заплаха за човешкия живот.
Причини за артериална недостатъчност
При диагностицирането на OAN трябва да се разграничат три основни термина:
Емболията е състояние, при което има запушване на лумена на артерия от фрагмент от тромб, който се носи с кръвния поток (в този случай тромбът се нарича ембол).
Острата тромбоза е състояние, характеризиращо се с образуването на тромб, който се образува в резултат на патологията на съдовата стена и затваря лумена на съда.
Спазъмът е състояние, характеризиращо се с компресия на лумена на артерия в резултат на вътрешни или външни фактори. обикновено, дадено състояниехарактерни за артериите от мускулен или смесен тип.
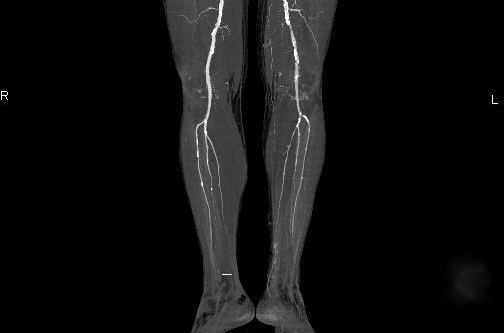
Снимка на диагнозата запушване на артериите на долните крайници
Повечето клинични случаи, етиологичен факторразвитието на емболия е сърдечна патология, която включва различни видовекардиопатия, инфаркт на миокарда, промени в сърцето в резултат на ревматични процеси. Не забравяйте факта, че независимо от вида на сърдечната патология, нарушенията са от голямо значение за появата на емболия. сърдечен ритъм. За разлика от емболията, основната причина за тромбозата е атеросклеротична промяна в стената на артерията. Причината за спазъма, както бе споменато по-горе, е ударът външен фактор(травма, шок, хипотермия). По-рядко - вътрешен фактор(възпаление на околните тъкани).
Диагностика на артериална недостатъчност на артериите на крайниците
Диагностика в състояние остра обструкцияартериите разграничават 5 основни симптома:
- Болки в крайниците. Като правило, първият симптом, който самият пациент отбелязва.
- Нарушаване на чувствителността. Пациентът отбелязва усещане за "пълзене", сякаш е обслужил крака си. В повече трудни ситуациисензорното увреждане може да се изрази до състояние на анестезия, когато пациентът не чувства крайника си.
- промяна кожата. От лека бледност до силна цианоза.
- Липса на пулсация на артерията под нивото на лезията. обикновено, този симптоме основният при диагностицирането на развитието на ОАН.
- Намалена температура на засегнатия крайник.
Когато разпитвате пациента, трябва да обърнете внимание на периода от време на горните симптоми и естеството на тяхното протичане. Внимателната анамнеза може да бъде полезна при поставяне на диагноза и по-нататък успешно лечениеисхемия на долните крайници. Емболията се характеризира с внезапно начало на заболяването с бързо развитиеснимки на артериална недостатъчност. В случай на тромбоза, развитието на заболяването като правило има по-слабо изразена тежест.
 Класификация на обструкцията на долните крайници според Савелиев
Класификация на обструкцията на долните крайници според Савелиев При диагностицирането на остра тромбоза на артериите на долните крайници, когато интервюира пациент, той може да отбележи, че по-рано е имал бърза умора на краката, болка в мускулите на прасецапри усилие, усещане за изтръпване на крайниците. Тези симптоми са характерни за хронична артериална недостатъчност на съдовете на долните крайници и показват атеросклеротични лезии на артериите.
В допълнение към физикалния преглед и снемане на анамнеза, значителна роля в диагнозата играе инструментални методидиагностика. Основният диагностичен метод е ултразвукова доплерография. Позволява извършването на диференциална диагнозапричини за OAN, изясняване на локализацията на лезията, оценка на естеството на лезията на артериалната стена, определяне на тактиката по-нататъшно лечениетърпелив.
Полезна статия:
Друг метод за диагностициране на увреждане на съдовото легло е ангиографията. почести този методе неговата „инвазивност“, необходимостта от използване на рентгеноконтрастни лекарства и употребата му изисква известна подготовка на пациента. Следователно приложението ултразвукова диагностикапри остра артериална недостатъчност е по-предпочитан.
Класификация на острата исхемия на долните крайници според Савелиев
След диагностицирането важна задача е да се определи степента на исхемия на долните крайници. AT този моменткласификацията, създадена от V.S. Савелиев. Познаването на класификацията е жизненоважно при вземането на решение за тактиката на хирургическата интервенция при лечението на остра артериална недостатъчност на долните крайници. Освен това, знаейки степента на нарушение на кръвния поток, лекарят има представа за спешността на самата операция и възможността за допълнителна предоперативна подготовка.
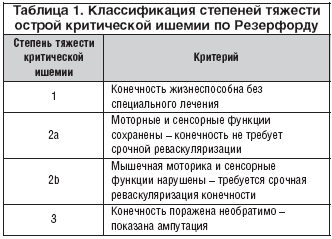 Класификация на Ръдърфорд в диагностиката на остра артериална недостатъчност на долните крайници
Класификация на Ръдърфорд в диагностиката на остра артериална недостатъчност на долните крайници И така, има 3 степени на остра исхемия:
1 ст. - болка в крайника, изтръпване, студенина, усещане за парестезия;
2а чл. - нарушение на активните движения;
2б чл. - активни движениялипсващ;
2в чл. - субфасциален оток на крайника;
3а чл. - частична мускулна контрактура;
3б ул. - пълна мускулна контрактура;
При първите две степени на исхемия (1 и 2А) лекарят запазва възможността да отложи хирургична интервенциядо 24 часа, с цел допълнителен преглед или допълнителна подготовка на пациента за операция. При по-тежка степен на исхемия на преден план излиза изпълнението на оперативната полза и забавяне на операцията е възможно само при степен на исхемия 2В (за 2 часа).
Важно е да запомните, че основното лечение на остра артериална недостатъчност при развитие на емболия или остра тромбоза е хирургично възстановяванеглавен кръвен поток. Обемът на операцията, тактиката на интервенцията, методът на анестезия се определят от хирурга индивидуално за всеки пациент. Възможно е като отворено хирургично лечение: емболектомия, тромбектомия от типичен достъп, байпас, рентгенов ендоваскуларен метод на лечение, ако има необходимите инструменти.
Консервативното лечение на остра артериална недостатъчност на долните крайници е възможно при навременна антикоагулантна, антитромбоцитна и спазмолитична терапия, наличието на добра колатерален кръвен поток. В този случай е възможно "разтваряне" (лизис) на тромба или компенсиране на кръвния поток поради обезпечения.
На 1 с.л. - 2-ри етап на исхемия, възможно е възстановяване на кръвния поток. При по-тежка форма единствената оперативна полза е ампутация на крайник. Въпреки техническата възможност за възстановяване на съдовата проходимост, продуктите на разпадане, причинени от исхемия на крайника, ако навлязат в главния кръвен поток, могат да провокират усложнения (например развитие на остра бъбречна недостатъчност), последствията от които са много по-лоши от загуба на самия крайник. Шансове летален изходв този случай нараства експоненциално.
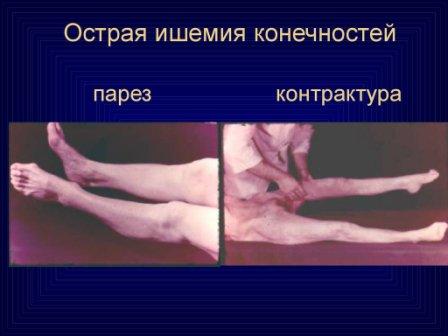 Снимка на исхемия на долните крайници по време на лечението
Снимка на исхемия на долните крайници по време на лечението Остра артериална недостатъчносткрайницине е толкова често срещана патология като инсулт или миокарден инфаркт. Въпреки това, познаване на симптомите и тактиката лечение тази болест е важно за обикновен човек, и за медицински специалист, независимо от профила на последния. животът зависи пряко от физическа дейностчовек.

