Ishemija krvnih žila stopala. Kronična ishemija donjih ekstremiteta - liječenje, dijagnoza i simptomi
Svaka stanica, tkivo, organ ljudsko tijelo potreban kisik. To je ono što je potrebno za normalan rast i razvoj. Svi procesi u tijelu odvijaju se uz sudjelovanje kisika.
A ako iz ovog ili onog razloga tijelo prima manje kisika, stanice pate od njegovog nedostatka, ne rade punim kapacitetom ili čak umiru. Stanje kada stanicama nedostaje kisika naziva se ishemija. Svi organi i dijelovi tijela mogu patiti od ishemije. ljudsko tijelo, bez iznimke i donjih udova.
1 Što uzrokuje ishemiju?
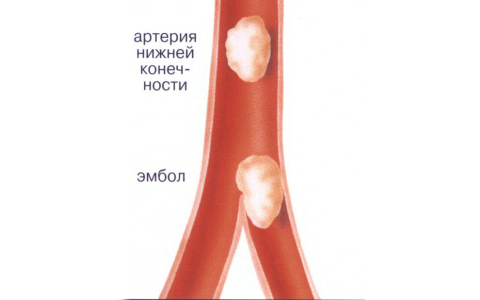
Ishemija donjih ekstremiteta u većini slučajeva (oko 96%) nastaje zbog vaskularne ateroskleroze, a posebice grananja trbušna aorta, ilijačne arterije ili arterije koje se od njih granaju. Ateroskleroza je stanje u kojem tijelo višak nakupljanja kolesterola, triglicerida je taloženje plakova u stijenkama krvnih žila.
Zbog tih plakova, lumen arterije se sužava, usporavajući ili zaustavljajući protok krvi. Ponekad se plakovi mogu odlomiti i migrirati s protokom krvi, dok začepljuju bilo koji lumen krvnog suda. Ovo se stanje naziva embolija. Također, ishemija krvnih žila nogu često se javlja kod pacijenata koji pate od dijabetes melitusa, upale stijenki krvnih žila - endarteritisa, povećano zgrušavanje krvi kada je rizik od tromboze visok.
Postoje i preduvjeti za pojavu ishemije. Ogroman postotak pušača s iskustvom zna iz prve ruke o ishemiji donjih ekstremiteta. Pušenje je glavni provocirajući čimbenik razvoja ishemije. Ostali čimbenici uključuju visoki krvni tlak, povišena razina kolesterol i "loši" lipoproteini, pretežak tijelo.
2 Koji su simptomi ishemije donjih ekstremiteta?
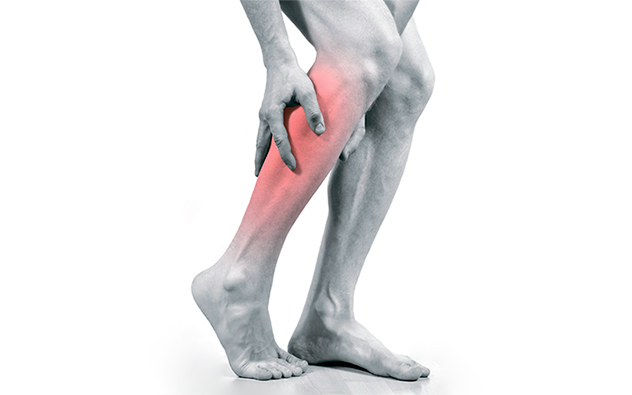
najznačajniji i važan simptom- to je bol u mišićima nogu, češće u potkoljenici, koja se javlja pri hodu. Pacijenti mogu opisati ovo stanje kao "pritisak", "stiskanje", "pečenje", "sputavanje". Ovi bolovi prolaze nakon prestanka hodanja, kratkog odmora. Ponovo se povećava pri trčanju, penjanju uz stepenice, ubrzavanju hodanja. Ovaj simptom ima svoje ime - "intermitentna klaudikacija".
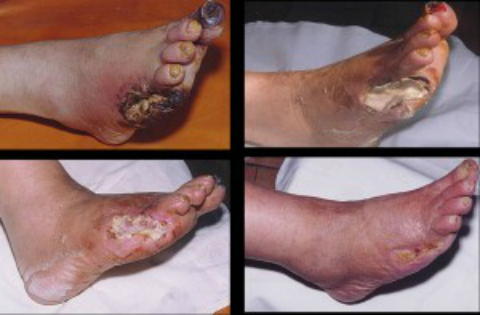
Ud zahvaćen ishemijom karakterizira suha koža, bljedilo, temperatura takvog uda je snižena i hladan je na dodir. Subjektivno, pacijenti se žale na hladnoću, hladnoću, puzanje, utrnulost nogu, prestanak rasta dlake na udovima. Polovica muškaraca s ishemijom nogu pati od impotencije. Ako se stanje pogorša, pacijent ne dobiva nikakav tretman, mogu se pojaviti pukotine, trofični ulkusi ekstremiteta.
Važno je napomenuti da su u osoba koje pate od dijabetesa čirevi bezbolni, što pogoršava privlačnost takvih pacijenata liječniku u fazi njihovog formiranja. Čirevi mogu postati nekrotični, pojavljuju se crne mrlje, najprije u području nožnih prstiju, pete, zatim u gornjim dijelovima, stvara se gangrena.
3 Što je ishemija donjih ekstremiteta?
![]()
Ishemija se dijeli na akutnu i kroničnu. Akutna se javlja u pozadini relativnog blagostanja, spontano, naglo. NA kratko vrijeme simptomi se razvijaju, dobrobit bolesnika se pogoršava. Ovo je stanje koje zahtijeva hitnu liječničku pomoć. Akutna ishemija često se razvija zbog tromboze ili embolije krvnih žila. aterosklerotskog plaka ili krvni ugrušak.
Emboli mogu biti srčanog podrijetla, na primjer, ako pacijent ima aritmije kao što je fibrilacija atrija ili aneurizma žile, krvni ugrušci mogu nastati zbog traume u žili.
Kronična ishemija donjih ekstremiteta je stanje koje se razvija postupno, dugo, s progresivnim pogoršanjem dobrobiti bolesnika, češće kod muškaraca pušača, dijabetičara. Njegov uzrok, u većini slučajeva, je obliterirajuća ateroskleroza.
Osim akutne i kronične, u klasifikaciji ishemije važno je uzeti u obzir i težinu. Prema težini, ishemija se dijeli na stupnjeve:
- Faza 1 - pacijent se žali na bol, osjećaj ukočenosti, peckanje u mišićima nogu tijekom teškog fizičkog napora. Ove se pritužbe javljaju prilikom hodanja nakon prevladavanja udaljenosti veće od 1 km;
- Stadij 2a - pritužbe na bol se javljaju već pri prelasku od 250 do 1000 m;
- stadij 2b - hoda bez boli 50-250m;
- Faza 3 - bol se javlja pri hodu manjem od 50m, smeta noću, u mirovanju;
- Stadij 4 - uz izraženu, upornu, nesnošljivu bol, razvijaju se čirevi, nekroza, zacrnjenje područja prstiju, pete, gangrena.
Prema klasifikaciji, počevši od treće faze, ishemija se smatra kritičnom, u kojoj je protok krvi u arteriji gotovo potpuno odsutan, a bez obnavljanja protoka krvi razvija se gangrena. Bez odgovarajućeg kirurškog liječenja, lijekovi su, nažalost, u ovoj fazi praktički neučinkoviti, pacijentu s kritičnom ishemijom prijeti amputacija udova u roku od godinu dana.
4 Pušenje ili šetnja?

Zasebno bih želio dotaknuti temu pušenja i ishemije donjih ekstremiteta. Kad počnu pušiti, malo tko razmišlja o tome da nakon 15-20 godina riskira da ostane bez nogu. Zašto se ovo događa? Nikotin povećava vaskularni tonus, što dovodi do vazokonstrikcije ljudi koji puše krv se zgušnjava, što dovodi do povećanog rizika od tromboze, krvni tlak raste, ti i drugi čimbenici pridonose pojavi ishemije.
Neki dugogodišnji pušači s teškom ishemijom donjih udova, kada saznaju da postoji opasnost od pušenja do točke amputacije, odustaju od dugotrajnog pušenja ovisnost u jednom trenutku. Ali većina se odluči za cigarete i postanu pušači s invaliditetom. Na takve posljedice pušenja treba upozoriti svakog pušača, a svatko bira hoće li pušiti ili hodati.
5 Dijagnoza ishemije donjih ekstremiteta
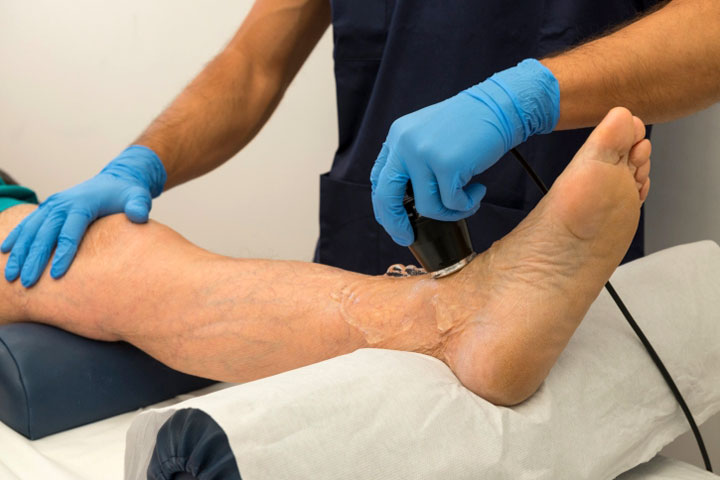
Prilikom pregleda pacijenta, liječnik obraća pozornost na boju kože nogu, njezinu temperaturu, prisutnost ili odsutnost pulsiranja u arterijama donjih ekstremiteta, određuje osjetljivost kože počevši od udaljenih područja. Također je važno pažljivo prikupiti pritužbe, anamnezu bolesti, identificirati predisponirajuće čimbenike za razvoj bolesti, popratne bolesti.
Glavne metode instrumentalna dijagnostika su:
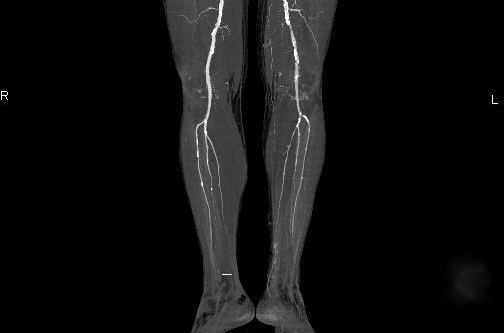
Osim dijagnosticiranja samih žila, oni također koriste laboratorijske metode: biokemija krvi (određivanje razine kolesterola, lipidni spektar, fibrinogen, glukoza u krvi), EKG, ehokardiografija, pregled očnog dna, ultrazvuk bubrega. Provedite dijagnostiku za prepoznavanje popratna patologija. Uzimajući u obzir sve bolesti, odlučite o taktici liječenja.
6 Liječenje ishemije

Ako se ishemija donjih ekstremiteta otkrije u najranijim fazama, kada još nema izražene klinike i simptoma trofičkih poremećaja, moguće je liječenje lijekovima. Uključuje aplikaciju lijekovi razrjeđivači krvi, lijekovi za snižavanje kolesterola, normaliziranje krvni tlak, lijekovi usmjereni na poboljšanje protoka krvi, lijekovi protiv bolova ako je potrebno.
U svakom slučaju, liječnik propisuje liječenje pojedinačno, uzimajući u obzir istodobnu patologiju i individualna tolerancija pacijent. Učinkovito u ranim fazama tjelesne vježbe, odabran i razvijen od strane majstora terapije vježbanja, fizioterapije, hiperbarična oksigenacija. Ali, ako terapija lijekovima ne donosi rezultate, a stupanj ishemije se povećava, prikazano je kirurgija.
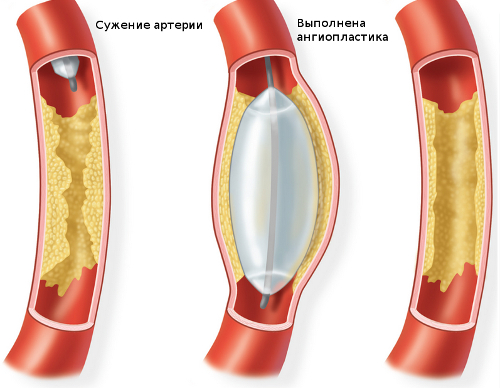
primijeniti sljedeće metode vaskularne operacije:
- balonska angioplastika - proširenje žile posebnim balonom, zbog čega se normalizira protok krvi;
- ugradnja stenta u posudu;
- endarterektomija - uklanjanje plaka u posudi;
- ranžiranja i protetike.
Ako se razvila gangrena udova, ove metode kirurškog liječenja su neučinkovite, a samo amputacija udova može spasiti pacijenta.
Obavezno u svim fazama ishemije potpuni neuspjeh prestanak pušenja, stabilizacija tjelesne težine, krvni tlak, razine kolesterola. Potreban je racionalan Uravnotežena prehrana, prevencija hipodinamije.
Važno je pratiti svoje zdravlje, zapamtiti simptome ishemije udova i, na prvim alarmantnim "zvonima", obratite se svom liječniku.
Akutne arterijske okluzije — akutni poremećaj cirkulacija krvi distalno od mjesta arterijske okluzije embolom ili trombom. Stanje se smatra hitnim. Proksimalno i distalno od mjesta okluzije, normalan protok krvi je poremećen, što dovodi do dodatnog stvaranja tromba. Proces može zahvatiti kolaterale, moguće je širenje krvnog ugruška do venskog sustava. Stanje se smatra reverzibilnim unutar 4-6 sati od početka (u engleskoj literaturi to se vremensko razdoblje naziva "zlatno razdoblje"). Nakon tog vremena duboka ishemija dovodi do nepovratnih nekrotičnih promjena.
Šifra prema međunarodnoj klasifikaciji bolesti ICD-10:
- I74.2
- I74.3
- I74.9
Statistički podaci. Učestalost hospitalizacija je 5-10:10 000 populacije. Vodeći uzrok smrti i gubitka udova kod starijih osoba. Prevladava dob iznad 60 godina. Pretežni spol je muški.
Razlozi
Etiologija
. Arterijska embolija - začepljenje žile embolijom koja je migrirala kroz krvotok. Emboli se klasificiraju prema primarnom izvoru lezije. Izvor - lijeva polovica srce ... Parijetalni tromb kao posljedica aritmije, infarkta, kirurške traume, stenoze mitralni zalistak, endokarditis i srčana slabost bilo koje etiologije... Vegetacije na valvulama... Strana tijela... Tumori.. Izvor - aorta... Sklerotični plakovi... Trauma praćena trombozom... Aneurizma... Strana tijela.. Izvor - plućne vene... Tromboza... Trauma praćena trombozom... Tumori .. Izvor – desno srce: s defektima u interventrikularnoj i atrijski septum.. Izvor - vene veliki krug cirkulacija: s defektima interventrikularne i interatrijalne pregrade.
. Tromboza arterije. Virchowov patogeni trijas: oštećenje vaskularni zid, promjene u sastavu krvi, poremećaji protoka krvi (njen laminarni tok) .. Oštećenje vaskularne stijenke ... Obliterirajuća ateroskleroza... Arteritis: sistemski alergijski vaskulitis(tromboangiitis obliterans, nespecifični aortoarteritis, periarteritis nodosa), infektivni arteritis... Ozljeda... Jatrogeno vaskularno oštećenje... Ostalo (s ozeblinama, izloženošću električna struja itd.) .. Bolesti krvi: prava policitemija, leukemija.. Bolesti unutarnjih organa (ateroskleroza, hipertonična bolest, maligni tumori itd.) .. Poremećaji krvotoka... Ekstravazalna kompresija... Aneurizma... Spazam... Akutni nedostatak cirkulacija, kolaps... Prethodna operacija arterija.
Klasifikacija akutne ishemije ekstremiteta
. Ishemija napetosti: odsutnost znakova ishemije u mirovanju i njihova pojava tijekom vježbanja.
. Ishemija I stupnja. Osjetljivost i pokreti u zahvaćenom ekstremitetu su očuvani. Ishemija IA stupnja karakterizira osjećaj obamrlosti, hladnoće, parestezije. Kod ishemije IB stupnja pojavljuju se bolovi u distalnim dijelovima ekstremiteta.
. Ishemija II stupnja. Karakteristični su poremećaji osjetljivosti, kao i aktivni pokreti ekstremiteta: od pareze (stupanj IIA) do plegije (IIB).
. Ishemija III stupnja karakterizirana je početkom nekrobiotičkih fenomena, koji se klinički izražavaju pojavom subfascijalnog edema (IIIA), a kasnije - kontrakture mišića: djelomične (IIIB) ili totalne (IIIC).
Genetski aspekti. Možda kombinacija s nasljedno uzrokovanim sindromima povećanja zgrušavanja krvi i hiperlipidemije.
Kliničke manifestacije
. Pet glavnih simptoma- u literaturi na engleskom jeziku kompleks simptoma "pet P". (Ako je prisutan bilo koji od ovih znakova, indicirana je rutinska procjena okluzije. Okluzija proksimalnih žila dovodi do bržeg napredovanja simptoma. Okluzija na razini bifurkacije aorte može uzrokovati simptome na obje strane.) .. Bol ( Bol ) - lokaliziran distalno od mjesta okluzije, razliven, postupno se pojačava (ponekad nestaje spontanim povlačenjem okluzije). Najčešće - prvi znak embolije. Ne ublažava se promjenom položaja uda.Odsutnost pulsa (Bez pulsa) nužna je za dijagnozu embolije ili tromboze. Liječnicima često nedostaje vještina određivanja pulsa na a. dorsalis pedis, što dovodi do dijagnostičkih pogrešaka. Pri određivanju pulsa potrebno ga je usporediti na oba uda.Bljedoća (Pallor) – boja kože je prvo blijeda, zatim se javlja cijanoza. Temperaturu uda treba provjeravati redom od vrha prema dolje. Mogu postojati znakovi kronične ishemije (atrofija kože [suhoća, bore, ljuštenje], nedostatak kose, zadebljanje i lomljivi nokti). Prvo, nestaje taktilna osjetljivost (osjećaj dodira). U DM, taktilna osjetljivost može biti u početku smanjena. Nestanak boli i duboke osjetljivosti ukazuje na tešku ishemiju .. Paraliza (Paraliza) - motorička funkcija prekršio na kasne faze a ukazuje na duboku ishemiju.
Najviše česta lokalizacija embolija (u svim većim granama aorte) .. femoralna arterija- 30% .. Iliac - 15% .. Popliteal - 10% .. Rame - 10% .. Bifurkacija aorte - 10% .. Mesenteric - 5% .. Renal - 5%.
. Utvrđivanje stupnja okluzije u arterijama.. Izostanak pulsa ispod i njegov porast iznad razine okluzije.Simptomi se obično javljaju jedan zglob ispod razine okluzije.
. Razlike u kliničkoj slici embolije i tromboze.. Embolija... Često joj prethode bolesti srca: reumat. mitralna stenoza, MI, miksom lijevog atrija... Embolija je često izazvana poremećajem srčanog ritma... U drugim slučajevima postoje aneurizme velikih arterija... Početak bolesti je iznenadan s jakim bolnim sindromom... Gore razina embolije, pojačano pulsiranje arterije.. Tromboza.. .. U povijesti - kronična bolest krvnih žila (ateroskleroza arterija ili endarteritis) ... Trofički poremećaji prethode: hipotrihoza udova s aterosklerozom, hiperkeratoza stopala, deformacija ploča nokta itd. ... Simptomi se pojavljuju postupno. Češće se prvo javljaju parestezije, a zatim bol ... Sistolički šum na auskultaciji iznad mjesta začepljenja i preko arterija nezahvaćene strane ... Trauma ili intervencija na žilama može prethoditi.
Dijagnostika
Laboratorijski podaci. PTI raste. Vrijeme krvarenja je smanjeno. Fibrinogen - sadržaj se povećava. NA postoperativno razdoblje treba kontrolirati... Dnevna diureza.. OAM .. KShR .. Mioglobin u serumu .. Urea u serumu .. Elektroliti u serumu, prvenstveno kalij.
Specijalne studije. Dopplerografija: prisutnost ili odsutnost protoka krvi. Preoperativna angiografija. Ako je početak akutan, postoji izvor embolije u srcu, a bolesnik nema prethodnu intermitentnu klaudikaciju, tada nema potrebe za preoperativnom angiografijom.
Diferencijalna dijagnoza. Disecirajuća aneurizma abdominalne aorte. Akutni tromboflebitis dubokih vena ekstremiteta (bijela bolna flegmazija).
Liječenje
LIJEČENJE
Stacionarni način rada.
Taktika liječenja ovisi o stupnju ishemije. Ishemija napetosti i IA stupanj - možete se ograničiti na konzervativno liječenje. Ako nema učinka unutar 24 sata u bolesnika s vaskularnom embolijom ili unutar 7 dana u bolesnika s trombozom, organočuvajući kirurgija. Ishemija IB-IIB stupnjeva - hitna operacija usmjeren na ponovno uspostavljanje protoka krvi (trombo - ili embolektomija, rekonstruktivna operacija obilazno ranžiranje). Ishemija IIIA-IIIB stupnjeva - hitni tromb - ili embolektomija, ranžiranje premosnice, nužno nadopunjeno fasciotomijom. U nekim slučajevima, operacija je popraćena regionalnom perfuzijom uda. Ishemija IIIB stupnja - primarna amputacija zahvaćenog ekstremiteta, tk. obnova krvotoka može dovesti do autointoksikacije i smrti bolesnika.
konzervativna terapija. S neučinkovitošću terapija lijekovima nemoguće je odgoditi kiruršku intervenciju, budući da pasivna taktika može dovesti do smrti pacijenta od rastuće intoksikacije.
. Antitrombotička terapija.dana (pod kontrolom vremena zgrušavanja krvi, PTT ili INR). Frakcijska heparinizacija se nastavlja do 10 dana. 1-3 dana prije ukidanja heparina počinju se uzimati neizravni antikoagulansi. Kontraindikacije: alergijske reakcije, hemoragijska dijateza, trauma (na primjer TBI), hematurija, hemoptiza, akutna aneurizma aorte .. Antikoagulansi posredno djelovanje: etil biskumacetat, fenindion. Djelovanje neizravnih antikoagulansa kontrolira se određivanjem PTI (držati na razini od 50-40% sve dok postoji opasnost od tromboze). Uz krvarenje, lijek se otkazuje, primjena menadion natrijevog bisulfita, vitamina P, askorbinska kiselina, kalcijev klorid, transfuzija trombocitne mase, svježe smrznuta krvna plazma .. Aktivatori fibrinolize, kao što je ksantinol nikotinat .. Antitrombocitna sredstva ... Pentoksifilin ... Acetilsalicilna kiselina(ne smije se primjenjivati zajedno s antikoagulansima neizravnog djelovanja) ... Dipiridamol.
Fibrinolitička sredstva (fibrinolizin, streptokinaza, streptodekaza, alteplaza [aktivator tkivnog plazminogena]). Kontraindiciran u bolesnika s intrakardijalnim trombima zbog rizika od razvoja ponovljene embolije, kao i kod nedavnog infarkta miokarda, aneurizme, disecirajuće aneurizme aorte, moždanog udara, traume, teške arterijska hipertenzija nakon nedavnih operacija.
. Za poboljšanje cirkulacije krvi u ishemijskom udu .. alprostadil je prilično učinkovit - ima vazodilatacijski, aniagregantni učinak, poboljšava mikrocirkulaciju .. antispazmodici (papaverin hidroklorid, drotaverin) su mnogo manje učinkoviti .. fizioterapijski postupci (dijadinamičke struje, magnetoterapija, regionalna baroterapija) ) uz zadovoljavajuće stanje bolesnika .
. Za poboljšanje metabolizma tkiva u ishemijskoj zoni - inhibitori proteaze (aprotinin), antioksidansi.
. Kako bi se osigurala visoka diureza (po mogućnosti 100 ml / h) - infuzijska terapija.
Kirurgija. Indirektna embolija – i trombektomija. Najčešće korišteni balon kateter je Fogarty. Endarterektomija i premosnica – ako Fogartyjeva metoda nije primjenjiva.
Postoperativno zbrinjavanje- antikoagulantna terapija za sprječavanje ponovne embolije i retromboze.
Komplikacije. Acidoza, mioglobinurija, hiperkalijemija. Ponavljanje okluzije. Trajna okluzija zbog nemogućnosti uklanjanja tromba ili embolusa. Reperfuzijski sindrom je sindrom koji se javlja kada se uspostavi protok krvi u ishemijskom udu; po svojim manifestacijama sličan je položajnoj traumi i djelomično sindromu produljena kompresija.. Predisponirajući čimbenici: popratna arterijska bolest, duboka i dugotrajna ishemija, arterijska hipotenzija.. Primjećuju se i na gornjim i donjim ekstremitetima .. Klinički znakovi ... Jaka bol u mirovanju ... Hipoestezija područja inervacije zahvaćenih živaca ... Paraliza mišića zahvaćenog ekstremiteta distalno od bivša okluzija ... Bolni intenzivni edem ... Intoksikacija (povraćanje, teško glavobolja, poremećaj svijesti) ... Oligurija .. Rane posljedice neprepoznati reperfuzijski sindrom: sepsa, mioglobinurija i zatajenje bubrega, šok, sindrom višestrukog zatajenja organa.. Kasnije posljedice neprepoznati reperfuzijski sindrom: ishemijske kontrakture, infekcije, kauzalgija, gangrena.
Kurs i prognoza . 90% povoljni ishodi na pravodobno liječenje. kasni početak liječenje ili njegov izostanak uzrokuju smrtni ishod ili gubitak ekstremiteta. Bolnička smrtnost je 20-30% ovisno o uzročnim čimbenicima.
MKB-10. I74 Embolija i tromboza arterija. I74.2 Embolija i tromboza arterija gornji udovi. I74.3 Embolija i tromboza arterija donjih ekstremiteta. I74.9 Embolija i tromboza nespecificiranih arterija
Bolesti krvnih žila gornjih ekstremiteta, koje dovode do ishemije, rjeđe su od bolesti donjih ekstremiteta [Spiridonov A.A., 1989; Sultanov D.D., 1996.; Bergau J.J., 1972], a to je prvenstveno zbog anatomske značajke: gornji udovi u usporedbi s donjim udovima karakteriziraju prisutnost dobro razvijenih kolaterala i manje mišićna masa. Međutim, ishemija gornjih ekstremiteta često dovodi do ništa manje izraženih posljedica od ishemije donjih ekstremiteta, a često završava amputacijom, osobito kada distalne forme poraz. U isto vrijeme, postotak amputacija ostaje prilično visok i, prema J.H. Rappu (1986.) i J.L. Millsu (1987.), doseže 20%.
Kronična arterijska insuficijencija gornjih udova, prema nekim autorima, čini 0,5% svih slučajeva ishemije udova i 0,9% kirurških zahvata na arterijama.
Prvi opisi ishemije gornjih udova datiraju s početka 19. stoljeća, kada je Maurice Raynaud 1846. prvi put identificirao u neovisna bolest"prolazno stanje
simetrične digitalne ishemije zbog oslabljene reaktivnosti malih digitalnih žila.“Međutim, davno prije prve objave M. Raynauda u literaturi su već postojali nesustavizirani izvještaji o sličnim promjenama na prstima.
Prvo izvješće o porazu grana luka aorte u bolesnika sa sifilisom pripada Davisu (1839). Savory (1856.) je prikazao opis mlade žene u koje su arterije obaju gornjih ekstremiteta i lijeve strane vrata bile obliterirane; po svoj prilici te su promjene karakteristične za nespecifični aortoarteritis. Godine 1875. Broadbent je objavio izvješće o odsutnosti pulsa u radijalnoj arteriji.
Gotovo istovremeno, poduzeti su prvi koraci u otkrivanju podrijetla ishemije šake zbog razvoja i više aktivno učenje patološka anatomija.
Prvo izvješće o suženju velikih arterija koje izlaze iz luka aorte pripada patologu Yellolyju (1823.). Godine 1843. objavljeno je temeljno djelo Tiedemenna "O sužavanju i zatvaranju arterija", a 1852. - djelo Rokitanskog "O nekim glavne bolesti
arterije", u kojoj se po prvi put daje opis promjena na stijenkama arterija i daje se pretpostavka o mogući razlozi razne ob-literatne bolesti.
Bolesti gornjih ekstremiteta dovele su prirodno do potrebe za izvođenjem angiografije šake. Haschek i Lindenthal izveli su prvu post mortem angiografiju amputiranog gornjeg uda 1896. Berberich i Kirsch (1923.) prvi su izvijestili o uspješnoj in vivo angiografiji.
Kronična ishemija gornjih ekstremiteta posljedica je neke sustavne bolesti, ali može biti i manifestacija aterosklerotskih lezija ili neurovaskularnih sindroma.
Najčešće sistemske bolesti koje dovode do ishemije ruke su Raynaudova bolest ili sindrom, tromboangiitis obliterans (Buergerova bolest), nespecifični aortoarteritis, ateroskleroza, rjeđe - sklerodermija, periarteritis nodosa.
Etiologija primarnog vaskulitisa je nepoznata, ali postoji niz teorija o nastanku određene sistemske bolesti, a svaka od njih ima pravo postojati. Sistemske bolesti se u pravilu razvijaju nakon infekcija, intoksikacija, uvođenja cjepiva, moguće hipotermije; nije isključena virusna etiologija nastanka bolesti. Tako, na primjer, s nodularnim periarteritisom, HBs antigen u visokom titru često se nalazi u krvi pacijenata. Nodularni periarteritis karakterizirana oštećenjem arterija i vena, čije stijenke su podvrgnute fibrinoidnoj nekrozi i upalnim promjenama koje zahvaćaju sva tri sloja. Posljednjih godina pronađena je fiksacija u stijenci zahvaćenih žila HBs antigena u kombinaciji s imunoglobulinima i komplementom.
(SSD) opaža se progresivna fibroza krvne žile, kožu ruku i gornjeg dijela tijela, kao i zahvaćenost fibrozom skeletnih mišića i unutarnjih organa. Važna karika u patogenezi bolesti je kršenje mikrocirkulacije s proliferacijom i razaranjem endotela, zadebljanjem stijenke i sužavanjem lumena krvnih žila mikrocirkulacijskog korita, vazospazmom, agregacijom formiranih elemenata, stazom i deformacijom krvnih žila. kapilarna mreža. Ove promjene dovode do nekroze mekog tkiva vrhova prstiju.
Kod neurovaskularnih sindroma, kronična ozljeda neurovaskularni snop izvana. U ovom slučaju moguća je izolirana lezija subklavijske arterije.
U bolesnika s nespecifičnim aortoarteritisom može se razviti ishemija gornjeg ekstremiteta kada je arterija subklavija uključena u upalni proces. Prema raznih autora(A.V. Pokrovsky, A.A. Spiridonov), u 80% slučajeva zahvaćen je drugi ili treći segment arterije, u 10-22% slučajeva - više proksimalnih segmenata subklavijske arterije (B.V. Petrovsky, J. Oberg).
Na ranoj fazi postoji zadebljanje zida posude, što dovodi do njegove neravnine, ali bez sužavanja lumena posude. Kako arteritis napreduje, nastaju segmentne stenoze i okluzije, čiji razvoj dovodi do ishemije ekstremiteta.
Ateroskleroza pogađa velike glavne arterije: u slučajevima s ishemijom gornjeg ekstremiteta, to je arterija subklavija i, u pravilu, njen prvi segment. Ishemija gornjih ekstremiteta u proksimalnim aterosklerotskim lezijama grana luka aorte opažena je u 30% pacijenata, a 1/10 njih je kritično [Beloyartsev D.F., 1999]. Prema I.A.Belichenku (1966), ishemija
gornji ekstremitet s ovim oblikom oštećenja je 42%. Aterosklerotični plak sužava ili začepljuje lumen arterije, au većini slučajeva dolazi do poremećaja opskrbe mozga krvlju kroz vertebralnu arteriju, što ponekad kompenzira ishemiju šake.
Prema različitim autorima, učestalost upalnih promjena na arterijama gornjih ekstremiteta kod tromboangiitisa obliteransa kreće se od 50 do 80%, au 75% slučajeva zahvaćene su arterije i donjih i gornjih ekstremiteta.
Etiologija i patogeneza tromboangiitis obliterans (OT) nisu u potpunosti razjašnjeni. Postoje mnoge teorije o nastanku tromboangiitisa obliteransa, kao što su genetska predispozicija, alergijske i autoimune teorije i mnoge druge. Svaka od ovih teorija ima pravo na postojanje.
Jedan od glavnih uzroka OT smatra se autoimuna teorija. U tom slučaju uočava se oštećenje vaskularne stijenke promijenjenim endotelnim stanicama, što zauzvrat dovodi do aktivacije T- i B-limfocita, stvaranja cirkulirajućih imunoloških kompleksa i biološki aktivnih amina.
Neki autori smatraju genetsku predispoziciju u etiopatogenezi OT. Geni HLA sustava uglavnom su povezani s regulacijom imunološkog odgovora, međutim, provedba bolesti nije uvijek moguća bez provocirajućih čimbenika. vanjsko okruženje. Alergija na komponente duhana smatra se jednim od glavnih čimbenika koji iniciraju ovu bolest. Postoji jasna povezanost s pušenjem ili žvakanjem duhana, a prema mnogim autorima, svi bolesnici s OT su
teški pušači. Međutim, još uvijek nije razjašnjeno je li učinak duhana vazoaktivan ili imunološki. NA novije vrijeme pojavili su se podaci o učinku hašiša i kokaina na razvoj OT koji zahvaća gornje udove. Nedavni trend povećanja prevalencije OT među ženama povezan je s povećanjem broja pušača među njima, a manifestacija kliničkih znakova kod njih često je u kombinaciji s oštećenjem ruku.
Među mogućim etiološkim uzročnicima govori se o sudjelovanju gljivičnih i rikecijskih infekcija - Rickettsia mooseri, Rickettsia burnetii.
Patogeneza ishemije gornjih ekstremiteta u sistemske bolesti sveden na upalne promjene stijenki arterija, a kod tromboangiitisa obliteransa – i vena (25-40%).
Poraz arterija gornjih ekstremiteta u obliterirajućem tromboangiitisu karakteriziraju upalne promjene u arterijama, pretežno srednjeg i malog promjera. Najčešće promatrani distalni oblik lezije uključuje arterije podlaktice, dlanove i digitalne arterije [Sultanov D.D., 1996; Machleder H.I., 1988.; Fronek A., 1990]. Otkrivaju mukoidno oticanje adventicije i intime, što dovodi do poremećaja prokrvljenosti i pojave ishemije. Ali također je moguće oštećenje proksimalnih dijelova arterija gornjih ekstremiteta u ovoj bolesti. U literaturi postoje izolirani izvještaji o izoliranoj stenozi subklavije i aksilarne arterije.
Tromboangiitis obliterans je češći u mladih i sredovječnih muškaraca ( prosječna dob ne prelazi 30 godina), au posljednje vrijeme postoji tendencija porasta
morbiditet kod žena, a često bolest završava amputacijom zahvaćenog ekstremiteta.
Pojavu ishemije gornjih udova obično prethodi ishemija donjih udova ili migrirajući tromboflebitis, iako primarne lezije ruke . Kliničke manifestacije ishemije gornjih udova u OT počinju utrnulošću ili osjetljivošću pri radu u vrhovima prstiju ili šaci. Raynaudov fenomen opažen je u 44% bolesnika s OT.
Klinički znakovi ishemije gornjih ekstremiteta su raznoliki: od utrnulosti i parestezije do ulcerozno nekrotičnih promjena. Postoji nekoliko klasifikacija kronične ishemije gornjih udova. A.V. Pokrovsky (1978) identificira 4 stupnja kronične ishemije gornjih ekstremiteta:
I stupanj - utrnulost, parestezija;
II stupanj - bol tijekom kretanja;
III stupanj stručne spreme- bolovi u mirovanju;
IV stupanj - trofički poremećaji.
NA Međunarodna klasifikacija ishemija gornjih udova, posljednja dva stupnja kombiniraju se u koncept kritične ishemije.
Ozbiljnost ishemije udova ovisi o razini vaskularnog oštećenja, kao io stupnju razvoja kolaterala. Što je veća razina okluzije, to je ishemija izraženija. Iznimka od ovog pravila mogu biti bolesti koje utječu na distalne udove (ruka, prsti s OT, sistemska sklerodermija, periarteritis nodosa).
Migrirajući tromboflebitis jedan je od patognomoničnih znakova OT i, prema različitim autorima, javlja se u 25-45% bolesnika. U 1/3 slučajeva migrirajući tromboflebitis kombinira se s patološkim
arterije gornjih ekstremiteta. Početni klinički znakovi ishemije gornjih ekstremiteta u OT karakterizirani su utrnulošću ili osjetljivošću prilikom rada u prstima ili šaci. Kako bolest napreduje, u pravilu se javljaju trofične promjene praćene nekrozom distalnih falangi, osobito uz nokat i ispod nokta, te intenzivnom boli. Bol se uglavnom javlja s distalnim oblikom lezije i posljedica je uključenosti živčanih završetaka u upalu. Trofički poremećaji često se javljaju nakon manjih ozljeda. Oko ulkusa i nekroze, hiperemija i oticanje prstiju se primjećuju, često se pridružuje sekundarna infekcija. Prema J. Nielubowiczu (1980), u 15% pacijenata koji su prvi put ušli u kirurške bolnice, amputacije se izvode na gornjim udovima, međutim, njihova izvedba u aktivnom razdoblju bolesti prepuna je dugotrajnog nezacjeljivanja rane, što često dovodi do reamputacije za više visoka razina. S tim u vezi, prije bilo kakvih kirurških zahvata potrebno je utvrditi aktivnost upale i propisati protuupalnu terapiju, uključujući pulsnu terapiju citostaticima i hormonskim lijekovima.
Dijagnoza ishemije gornjih ekstremiteta u OT. Procjena stupnja ishemije gornjih ekstremiteta uvelike je određena kliničkom slikom. Ponekad točna dijagnoza ovisi o rezultatima sveobuhvatne analize anamneze i fizičkog pregleda (palpacija i auskultacija arterija).
Fizikalni pregled mora nužno uključivati vanjski pregled, palpaciju i auskultaciju obaju gornjih udova uz mjerenje krvnog tlaka s obje strane. Gradijent tlaka na rukama ne bi trebao prelaziti 15 mmHg. V. K. Bumeister (1955), koji je pregledao 500 zdravi ljudi, otkrio je
isti krvni tlak na obje ruke u 37%, razlika je 5 mm Hg. - u 42%, razlika od 10 mm Hg. - u 14% i u 15 mm Hg. - kod 7% ispitanih.
Pulsacija se određuje na četiri točke uda - u pazuhu, laktu i distalnom dijelu podlaktice, gdje su radijalne i ulnarne arterije smještene najbliže površini. Također je obvezno odrediti puls na radijalnoj arteriji tijekom testa s rukom abduciranom unazad. Pozitivan test karakterističan je za neurovaskularne sindrome.
U kliničkoj studiji obavezna je auskultacija supra- i subklavijalna područja, dok je eksperimentalno dokazano i klinički potvrđeno da šum nastaje kada se žila suzi za 60% površine presjeka. Odsutnost šuma ne isključuje arterijsku okluziju.
Palpacijom supraklavikularne i subklavialne regije mogu se otkriti patološke tvorbe koje mogu biti uzroci kompresije arterije subklavije.
Instrumentalne metode dijagnostike. Sličnost kliničkih znakova bolesti arterija gornjih ekstremiteta često je uzrok dijagnostičkih pogrešaka i zahtijeva korištenje niza instrumentalnih metoda, uključujući duplex skeniranje, kapilaroskopiju, lasersku protokometriju, pletizmografiju, angiografiju i laboratorijske metode istraživanja.
Bitnu ulogu u procjeni stupnja ishemije ekstremiteta igra određivanje transkutane napetosti kisika u šaci (TsR0 2). Normalni pokazatelji TsP0 2 - preko 50-55 mm Hg, TsP0 2 unutar 40-45 mm Hg. smatra se kompenziranim, a pad TcP0 2 šake ispod 25 mm Hg. karakterističan za kritičnu ishemiju.
U posljednje vrijeme sve veću ulogu u dijagnostici lezija
arterije ne samo donjih, već i gornjih ekstremiteta dodijeljene su dupleksnom skeniranju (DS), a pojavili su se podaci o proučavanju distalnih dijelova arterija ekstremiteta, uključujući DS arterija podlaktice, ruke , prstima, pa čak i ležištu nokta u SZ [Kuntsevich G.I., 2002], pri čemu dijagnostički kriterij zadebljanje stijenki arterija u OT bilo je povećanje veličine kompleksa intime i medija (IMC) za više od 0,5 mm, luka dlana i digitalnih arterija - više od 0,4 odnosno 0,3 mm, u kombinaciji s povećanje ehogenosti zida posuda. Dugotrajno zadebljanje vaskularne stijenke s registracijom glavnog-promijenjenog tipa krvotoka ukazuje na prisutnost hemodinamski značajne stenoze.
Igra metoda kapilaroskopije širokog polja u dijagnostici OT važna uloga, osobito kod kritične ishemije gornjih ekstremiteta, kada postoji povećanje papilarnog pleksusa i kršenje tijeka kapilara [Kalinin A.A., 2002] uz smanjenje njihovog promjera i broja.
Više ako je potrebno točna dijagnoza napraviti angiografiju. Prednost se daje selektivnoj angiografiji gornjeg ekstremiteta Seldingerovom tehnikom. Arterografijom gornjeg ekstremiteta teško je vizualizirati palmarne i digitalne arterije zbog mogućeg spazma arterija nakon injekcije. kontrastno sredstvo. Ovo stanje treba razlikovati od arterijska okluzija i velike i male arterije. Stoga se prije uvođenja kontrastnog sredstva u arterijski krevet ubrizgava antispazmodik (na primjer, papaverin).
Laboratorijska dijagnostika daje ideju o aktivnosti upalnog procesa u tijelu. Pokazatelji prave OT aktivnosti su podaci humoralni imunitet- cirkulirajući imuni kompleksi, imunoglobulini
ny M i G. U više od 60% bolesnika povećava se sadržaj C-reaktivnog proteina u krvi. Također se primjećuje povećanje u aktivno razdoblje upala. Ubrzanje ESR i leukocitoza nisu uvijek mogući. Aktivnost upalnog procesa izravna je indikacija za protuupalnu terapiju.
Diferencijalna dijagnoza. Diferencijalnu dijagnozu ishemije gornjih udova u OT treba provesti sa sistemskim vaskulitisom (sistemska sklerodermija, periarteritis nodosa), Raynaudovom bolešću i sindromom, ishemijom gornjih udova povezanom s okluzijom subklavijske arterije u aterosklerozi i nespecifičnim aortoarteritisom, kao i ishemijom ruke u neurovaskularne bolesti.sindromi.
Sistemsku sklerodermiju (SS) karakterizira progresivna fibroza krvnih žila, kože šaka i gornjeg dijela tijela, kao i fibroza skeletnih mišića i unutarnjih organa. Važna karika u patogenezi bolesti je kršenje mikrocirkulacije s proliferacijom i razaranjem endotela, zadebljanjem stijenke i sužavanjem lumena krvnih žila mikrocirkulacijskog korita, vazospazmom, agregacijom formiranih elemenata, stazom i deformacijom. kapilarne mreže. Ove promjene dovode do nekroze mekog tkiva vrhova prstiju. Sa sklerodermijom kožne promjene na prstima su često slične promjenama kod drugih bolesti. Raynaudov fenomen opažen je u 85% bolesnika s difuznim SJS-om. Najviše važna značajka sklerodermija je atrofija kože i potkožno tkivo, osobito prstiju (tzv. sklero-daktilija), lica i gornja polovica torzo i manjim dijelom donji ekstremiteti. Bolest obično počinje u 3. ili 4. desetljeću života. U isto vrijeme, naravno
postaju blijede ("mrtve"), a zatim cijanotične. Sklerodaktilija dovodi do ulceracije vrhova prstiju, osteolize falangi nokta. Istovremeno s vanjskim promjenama u sklerodermiji, unutarnji organi(plućna fibroza, atrofija jednjaka, atonija želuca, mogući perikarditis).
U Raynaudovoj bolesti dolazi do grčenja krvnih žila prstiju kao odgovor na hladnoću ili emocionalni podražaj. U pravilu je lokalizacija vaskularnih napada simetrična, s mogućom gangrenom na koži vrhova prstiju. Često je Raynaudova bolest popraćena pojačanim znojenjem u distalnim dijelovima zahvaćenog ekstremiteta.
Iznimno je rijetko da je moguć spazam arterija velikog promjera (arterije subklavije) pri uzimanju lijekova koji sadrže ergot. U suvremenoj praksi ergot se koristi u liječenju migrene ili krvarenja iz maternice.
Periarteritis nodosa karakteriziran je lezijama arterija i vena, čije su stijenke podvrgnute fibrinoidnoj nekrozi i upalnim promjenama koje zahvaćaju sva tri sloja. NA posljednjih godina pronađena je fiksacija u stijenci zahvaćenih žila HBs antigena u kombinaciji s imunoglobulinima i komplementom.
Ishemija ruke u neurovaskularnim sindromima obično se manifestira Raynaudovim sindromom. Važan dijagnostički kriterij za kompresiju neurovaskularnog snopa je test s rukom abduciranom posteriorno. U tom slučaju opaža se nestanak pulsiranja u radijalnoj arteriji.
Velika skupina bolesnika ima tzv. profesionalne vaskularne bolesti, koje mogu dovesti do ishemije gornjih ekstremiteta. Ozljede arterija i vena mogu nastati kako u svakodnevnom životu tako i kod pretjeranog tjelesnog napora na gornjim udovima. Tako, na primjer, dugo
utjecaj vibracija na ruku (pneumatski udarački instrumenti, pile itd.) može dovesti do sindroma bijelog prsta zbog vazospazma. Ako u početno razdoblje kod pacijenata postoji kršenje osjetljivosti, parestezije, zatim u kasnijim fazama prevladavaju znakovi Raynaudovog sindroma, a zbog ponovljenog vazospazma vrhova prstiju, te su promjene slične promjenama u sklerodermiji. Istodobno, resorpcija koštane strukture u distalnim falangama ili njihovu sekundarnu hipervaskularizaciju.
Izloženost visokom električnom naponu (više od 1000 V) na tkivima dovodi do raširenog oštećenja tkiva, ali moguća je nekroza tkiva ili arterijska tromboza u bilo kojem području između trenutne ulazne točke i trenutne izlazne točke.
U sportaša se ishemija šake može uočiti nakon ozljede ili kao rezultat izvođenja oštre i snažne otmice šake - takozvani leptir udar (plivači, bejzbol igrači itd.).
Liječenje. U svih bolesnika liječenje započinje konzervativnim mjerama, uzimajući u obzir etiopatogenetske čimbenike i usporedno utvrđivanje aktivnosti upale, te potpuni prestanak pušenja.
Liječenje preporučljivo je propisivati ovisno o stupnju kronične ishemije. Kod I stupnja ishemije gornjih udova prednost se daje lijekovima koji poboljšavaju mikrocirkulaciju (trental, agapurin, prodektin), vazodilatatorima (midokalm, bupatol), mioliticima (no-shpa, papaverin), vitaminima skupine B (B 1). , B 6, B 12 ). Moguće je koristiti fizioterapeutske postupke - vodikov sulfid, radon, narzan kupke, fizioterapijske vježbe. U slučaju II stupnja ishemije gornjih udova, konzervativna terapija. Za gore navedene terapijske mjere preporučljivo je
ali dodajte intravenoznu infuziju otopine reopoliglucina - 400 ml s otopinom trentala 10 ml dnevno tijekom 10-15 dana. Kod kritičnog stupnja ishemije gornjih udova, uz standardnu antitrombocitnu terapiju, uvijek se utvrđuje aktivnost upale.
Porast humoralne imunosti (CIC, imunoglobulini M i G), C-reaktivni protein ukazuje na aktivnost upale, što zahtijeva primjenu protuupalne pulsne terapije (citostatici i hormonalni lijekovi).
Antikoagulacijska terapija (aspirin - 10 mg/dan, izravni i neizravni antikoagulansi) provodi se ovisno o promjenama parametara koagulograma.
Ublažavanje kritične ishemije moguće je primjenom intravenskih infuzija prostaglandina E1 (vazaprostana) u dozi od 60 mcg / dan tijekom 20-30 dana u kombinaciji s pulsnom terapijom, ovisno o laboratorijskim parametrima. Za trofične čireve preporučljivo je koristiti lokalno liječenje dajući prednost Vodena otopina jod (jodopiron). Postoje izvještaji o djelotvornosti kreme Argosulfan.
Vazospastična stanja najčešće se liječe blokatorima kalcijevih kanala- nifedipin, ali to ne vrijedi za pušače i one koji su osjetljivi na hladnoću. Od konzervativnih metoda liječenja mogu se koristiti intraarterijska primjena rezerpina, infuzije prostaglandina i plazmafereza.
S neučinkovitošću konzervativnog liječenja i prijetnjom gubitka gornjeg ekstremiteta, provode se kirurške intervencije. Indikacije za operaciju u kroničnoj arterijskoj opstrukciji su disfunkcija ekstremiteta, bolovi pri kretanju i mirovanju, trofički poremećaji i akutna ishemija.
Određuju se podaci angiografije i duplex skeniranja
podjela u taktici kirurškog liječenja.
Za proksimalne lezije subklavijske arteriječešće se opaža ne ishemija ruku, već sindrom krađe, stoga su sve operacije usmjerene prvenstveno na uklanjanje cerebralne ishemije, a ishemija ruku je sekundarne prirode. Ove se operacije mogu podijeliti na intra- i ekstratorakalne (vidi Poglavlje 5).
S neproduljenim okluzijama brahijalna arterija ili arterije podlaktice, moguće je izvesti standardne operacije šanta. Kao shunt, autovena je poželjna ako ne pokazuje znakove upale. Inače se koriste sintetičke proteze.
Nažalost, dugoročni rezultati standardne premosnice u OT ostavljaju mnogo nedostatkom. To je prije svega zbog lošeg stanja izlaznog trakta i relapsa upalnog procesa, što dovodi do stenoze u području anastomoze. Preoperativna, a po potrebi i postoperativna imunosupresivna terapija nemala je važnost u poboljšanju rezultata kirurškog liječenja.
Kirurško liječenje lezija arterija podlaktice i šake ostaje kontroverzno, jer nedostatak ili loš distalni ležaj ograničava korištenje standardnih rekonstruktivnih operacija.
Ako su 50-ih godina prošlog stoljeća kod distalnih oblika oštećenja arterija gornjih ekstremiteta dolazile do izražaja konzervativne i palijativne kirurške metode, danas se kod distalnih oblika oštećenja, kako bi se spasio ud, treba moguće je provesti nestandardne metode liječenja - arterijalizacija venskog protoka krvi u šaci [Pokrovsky A.V., Dan V.N., 1989], transplantacija velikog omentuma, osteotre-
panacija kostiju podlaktice. Potonja metoda je učinkovita samo u II stupnju ishemije.
Tehnika arterijalizacije venskog krvotoka šake svodi se na postavljanje arteriovenske fistule između nepromijenjenog arterijskog područja proksimalno od mjesta okluzije i površinskog ili dubokog venski sustavčetke.
Važnu ulogu u liječenju ishemije gornjih udova ima torakalna simpatektomija (u novije vrijeme endoskopska). Pozitivan test reaktivne hiperemije je indikacija za torakalnu simpatektomiju, u kojoj se uklanjaju 2 ili 3 gornja torakalna ganglija. Prema nekim podacima, učinkovitost simpatektomije u OT je prilično visoka: njezina uporaba smanjuje sindrom boli i smanjuje postotak amputacije [Betkovsky BG, 1972; Alukhanyan O.A., 1998.; Ishibashi H., 1995].
Kod sistemskih bolesti prednost se daje konzervativnim metodama liječenja, iako je periarterijska ili cervikalna simpatektomija u nekim slučajevima učinkovita. R.Gomis izvještava o učinkovitosti periarterijske simpatektomije kod OT, Raynaudovog sindroma pa čak i nodoznog periarteritisa.
Dijagnostičke pogreške povezane s podcjenjivanjem manifestacije sklerodermije često dovode do netočne taktike liječenja. Na primjer, s Raynaudovim sindromom, koji je znak sklerodermije, i prisutnošću scalenus sindroma, neprihvatljivo je izvršiti skalenotomiju zbog pogoršanja cikatricijalnog procesa u području operacije, što će neizbježno dovesti do povećanje ozbiljnosti samog Raynaudovog sindroma. Takvi bolesnici zahtijevaju konzervativno liječenje u specijaliziranim reumatološkim odjelima.
Potrebna je kombinacija konzervativne metode liječenje sa kirurške intervencije. Na primjer, s OT na prvom mjestu
potrebno je eliminirati aktivnost upale uz pomoć pulsne terapije, a zatim provesti kiruršku intervenciju.
Prognoza. Na pravi pristup prognoza liječenja ove kategorije pacijenata je povoljna. Glavni uvjeti za učinkovitost liječenja su pravovremena prevencija upale i potpuni prestanak pušenja.
Književnost
Alukhanyan O.A. Prva iskustva primjene videotorakoskopske gornje torakalne simpatektomije u liječenju vaskularnih bolesti /"/ 3. Međunarodni kongres nordijskih zemalja i regija. - 1998.
Baranov A.A., Shilkina N.P., Nasonov E.L. Hiperprodukcija imunoglobulina E sa obliterirajuće bolesti periferne arterije//Klin. medicinski-1991.-T.69,
broj 4.-S.45-48.
Beloyartsev D.F. Rezultati kirurškog liječenja proksimalnih lezija ogranaka luka aorte u aterosklerozi: Sažetak disertacije. dis. ... Doktor medicinskih znanosti - M., 1999. Kalinin A.A. Dijagnostika i liječenje okluzivnih lezija arterija gornjih ekstremiteta u bolesnika s obliterirajućim tromboangiitisom: sažetak disertacije. dis. Kandidat medicinskih znanosti - M., 2002.-24 str.
Kuntsevich G.I., Shutikhina I.V., Ter-Khachaturova I.E., Kalinin A.A. Ispitivanje žila ležišta nokta sa obostrano skeniranje u skupini praktički zdravih osoba // Zbornik radova konferencije o ultrazvučnoj dijagnostici posvećenoj 10. obljetnici Odjela za ultrazvučnu dijagnostiku RMAPE Ministarstva zdravstva Ruske Federacije // Ultrazvučna dijagnostika.-2002.-No. 2.-S.286.
Petrovsky B.V., Belichenko I.A., Krylov V.S. Kirurgija grana luka aorte.-M .: Medicina, 1970.
Pokrovsky A.V., Dan V.N., Chupin A.V., Kalinin A.A. Kombinirano liječenje kritične ishemije gornjih udova u bolesnika s obliterirajućim tromboangiitisom//Tez. znanstveni konf.-M., 2001. Sultanov D.D., Khodzhimuradov G.M., Rakhimov A.B. Kirurško liječenje periferne okluzije arterija gornjih udova//Torakalna i kardiovaskularna kirurgija. - 1996.-p.319.
Chupin A.V. Dijagnostika i liječenje kritične ishemije donjih udova u bolesnika s obliterirajućim tromboangiitisom: sažetak disertacije. dis. ... dr. med. Nauk.-M., 1999. (monografija). Yarygin N.E., Romanov V.A., Lileeva M.A. Klinički morfološke značajke obliterirajući tromboangiitis//Aktualno-
ny pitanja dijagnostike, liječenja i profilaktičkog pregleda bolesnika s reumatskih bolesti: Zbornik znanstvenih radova Jaroslavski državni medicinski institut. - 1988.-S.111-114. Airbajinai W. HLA klasa II DNA tipizacija u Buergerovoj bolesti//Int.J.Cardiol. - 1997. - Vol.54. - Suppl. - S. 197. Ala-Kulju K, Virkkula L. Primjena omentalne peteljke za liječenje Buergerove bolesti koja zahvaća gornje ekstremitete//Vasa - 1990. - Vol 19, N 4. - P.330 - 333.
Bergau J.J., Conn J., Trippel O.H. Senere ishemija ruke//Ann.surg. - 1972.- Vol.73. - Str.301.
Bergquist D., Ericsson B.F., Konrad P., Bergentz S.S. Arterijska kirurgija gornjeg ekstremiteta//World J.Surg. - 1983. - Vol.7, N 6. -P.786-791.
Femandes Miranda C i sur. Tromboangiitis obliterans (Buergerova bolest). Studija 41 slučaja (komentar/Med.clin.Barc. - 1993 .- Vol.25, N 9.-P.321-326.
Gordon R, Garret H. Ateromatozna i aneurizmatična bolest arterija gornjih ekstremiteta//Vas-cular Surgery/Ed.R.Rutherford. - Philadelphia, 1984. - P.688-692. Ishibashi H., Hayakawa N., Yamamoto H. et al. Nimura torakoskopska simpatektomija za Buergerovu bolest: izvješće o uspješnom liječenju četiri pacijenta. Odjel za kirurgiju, bolnica Tokai, Nagoya, Japan. IZVOR: Surg Today, 1995. - Vol.25(2). -P.180- 183. Izumi Y. i sur. Rezultati arterijske rekonstrukcije kod Buergerove bolesti//Nippon-Geca-Gakkai-Zasshi - 1993. - Vol.94, N 7. - P.751-754. Machleder H.L Vaso-okluzivni poremećaji gornjeg ekstremiteta//Curr.problems in Durg. - 1988. - Vol.25(l). - Str.l-67. Mills J.L., Friedman E.I., Porter J.M. Ishemija gornjih ekstremiteta uzrokovana bolešću malih arterija//Amer.J.Surg. - 1987. - Vol.206, N 4. -P.521-528.
Nielubowicz J., Rosnovski A., Pruszynski B. et al. Prirodna povijest Buergerove bolesti//J.Cardio-vasc.Surg. - Vol.21. - P.529-540. | | | | | | 24 | | | | | | | | | | |
OAN je hitna patologija koja obično zahtijeva hitan kirurški zahvat rijetki slučajevi, konzervativno liječenje. Arterijska insuficijencija donjih ekstremiteta može se nazvati različiti razlozi a u svakom slučaju praćen akutnim ishemijski sindromšto predstavlja prijetnju ljudskom životu.
Uzroci arterijske insuficijencije
U dijagnozi OAN treba razlikovati tri glavna pojma:
Embolija je stanje kada dolazi do začepljenja lumena arterije fragmentom tromba koji se nosi s krvotokom (u ovom slučaju tromb se naziva embolus).
Akutna tromboza je stanje karakterizirano razvojem tromba, koji nastaje kao rezultat patologije vaskularnog zida i zatvara lumen posude.
Spazam je stanje karakterizirano kompresijom lumena arterije kao rezultat unutarnjih ili vanjskih čimbenika. Obično, dato stanje karakterističan za arterije mišićnog ili mješovitog tipa.
Fotografija dijagnoze opstrukcije arterija donjih ekstremiteta
Najviše kliničkim slučajevima, etiološki faktor razvoj embolije je srčana patologija, koja uključuje različite vrste kardiopatija, infarkt miokarda, promjene na srcu kao posljedica reumatskih procesa. Ne zaboravite činjenicu da, bez obzira na vrstu srčane patologije, kršenja su od velike važnosti u pojavi embolije. brzina otkucaja srca. Za razliku od embolije, glavni uzrok tromboze je aterosklerotska promjena stijenke arterije. Uzrok spazma, kao što je gore spomenuto, je utjecaj vanjski faktor(trauma, šok, hipotermija). Rjeđe - unutarnji faktor(upala okolnih tkiva).
Dijagnoza arterijske insuficijencije arterija ekstremiteta
Dijagnostika stanja akutna opstrukcija Arterije razlikuju 5 glavnih simptoma:
- Bol u udovima. U pravilu, prvi simptom koji sam pacijent primjećuje.
- Kršenje osjetljivosti. Pacijent bilježi osjećaj "puzanja", kao da je služio nogu. U više teške situacije senzorno oštećenje može se izraziti do stanja anestezije, kada pacijent ne osjeća svoj ud.
- Promijeniti koža. Od blagog bljedila do jake cijanoze.
- Odsutnost pulsiranja arterije ispod razine lezije. Obično, ovaj simptom je glavni u dijagnosticiranju razvoja OAN-a.
- Smanjena temperatura zahvaćenog ekstremiteta.
Prilikom ispitivanja pacijenta potrebno je obratiti pozornost na vremensko razdoblje gore navedenih simptoma i prirodu njihovog tijeka. Pažljiva anamneza može biti od pomoći u postavljanju dijagnoze i dalje uspješno liječenje ishemija donjih ekstremiteta. Emboliju karakterizira nagli početak bolesti sa brz razvoj slike arterijske insuficijencije. U slučaju tromboze, razvoj bolesti, u pravilu, ima manje izraženu težinu.
 Klasifikacija opstrukcije donjih ekstremiteta prema Savelyevu
Klasifikacija opstrukcije donjih ekstremiteta prema Savelyevu U dijagnozi akutne tromboze arterija donjih ekstremiteta, prilikom razgovora s pacijentom, on može primijetiti da je ranije doživio brzi zamor nogu, bol u mišiće potkoljenice pri naporu, osjećaj obamrlosti ekstremiteta. Ovi simptomi karakteristični su za kroničnu arterijsku insuficijenciju žila donjih ekstremiteta i ukazuju na aterosklerotične lezije arterija.
Osim fizikalnog pregleda i uzimanja anamneze značajnu ulogu u dijagnozi ima instrumentalne metode dijagnostika. Glavna dijagnostička metoda je ultrazvučna dopplerografija. Omogućuje izvođenje diferencijalna dijagnoza uzroci OAN, razjasniti lokalizaciju lezije, procijeniti prirodu lezije arterijske stijenke, odrediti taktiku daljnje liječenje pacijent.
Koristan članak:
Druga metoda za dijagnosticiranje oštećenja vaskularnog kreveta je angiografija. počasti ovu metodu je njegova “invazivnost”, potreba za uporabom radiokontaktnih lijekova i njegova primjena zahtijeva određenu pripremu bolesnika. Stoga, primjena ultrazvučna dijagnostika kod akutne arterijske insuficijencije je poželjnije.
Klasifikacija akutne ishemije donjih ekstremiteta prema Savelyevu
Nakon dijagnoze, važan zadatak je odrediti stupanj ishemije donjih ekstremiteta. NA ovaj trenutak klasifikacija koju je stvorio V.S. Saveljev. Poznavanje klasifikacije je od vitalnog značaja pri odlučivanju o taktici kirurške intervencije u liječenju akutne arterijske insuficijencije donjih ekstremiteta. Također, poznavajući stupanj poremećaja krvotoka, liječnik ima predodžbu o hitnosti same operacije i mogućnosti dodatne prijeoperacijske pripreme.
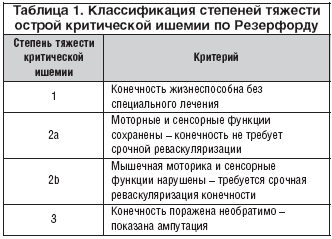 Rutherfordova klasifikacija u dijagnostici akutne arterijske insuficijencije donjih ekstremiteta
Rutherfordova klasifikacija u dijagnostici akutne arterijske insuficijencije donjih ekstremiteta Dakle, postoje 3 stupnja akutne ishemije:
1 sv. - bol u ekstremitetu, utrnulost, hladnoća, osjećaj parestezije;
2a čl. - poremećaj aktivnih pokreta;
2b čl. - aktivni pokreti nedostaje;
2v čl. - subfascijalni edem ekstremiteta;
3a čl. - djelomična kontraktura mišića;
3b st. - puna kontraktura mišića;
U prva dva stupnja ishemije (1 i 2A), liječnik zadržava mogućnost odgode kirurška intervencija do 24 sata, radi dodatnog pregleda, odnosno dodatne pripreme pacijenta za operativni zahvat. Kod težeg stupnja ishemije do izražaja dolazi provedba operativnog benefita, a odgoda operacije moguća je samo kod stupnja ishemije 2B (za 2 sata).
Važno je upamtiti da je glavno liječenje akutne arterijske insuficijencije u razvoju embolije ili akutne tromboze kirurški oporavak glavni protok krvi. Volumen operacije, taktika intervencije, metoda anestezije određuje kirurg pojedinačno za svakog pacijenta. Moguće je kao otvoreno kirurško liječenje: embolektomija, trombektomija iz tipičnog pristupa, premosnica, te rendgenska endovaskularna metoda liječenja, ako postoji potreban instrumentarij.
Konzervativno liječenje akutne arterijske insuficijencije donjih ekstremiteta moguće je uz pravovremenu antikoagulantnu, antiagregacijsku i antispazmodičku terapiju, prisutnost dobrog kolateralni protok krvi. U tom slučaju moguće je "otapanje" (liza) tromba ili kompenzacija protoka krvi zbog kolaterala.
Na 1 žlica. - 2. stadij ishemije, moguća je obnova krvotoka. U težem obliku jedina operativna korist je amputacija uda. Unatoč tehničkoj mogućnosti vraćanja vaskularne prohodnosti, produkti raspada izazvani ishemijom udova, ako uđu u glavni krvotok, mogu izazvati komplikacije (na primjer, razvoj akutnog zatajenja bubrega), čije su posljedice mnogo gore od gubitka samog uda. Šanse smrtonosni ishod u ovom slučaju raste eksponencijalno.
 Fotografija ishemije donjih ekstremiteta tijekom liječenja
Fotografija ishemije donjih ekstremiteta tijekom liječenja Akutna arterijska insuficijencija udovi nije tako česta patologija kao moždani udar ili infarkt miokarda. Međutim, poznavanje simptoma i taktike liječenje ovu bolest je važno za obična osoba, i za specijalist medicine, bez obzira na profil potonjeg. život izravno ovisi o tjelesna aktivnost osoba.

