जन्मजात हृदय दोषों का वर्गीकरण. बच्चों और वयस्कों में जन्मजात हृदय रोग। सुरक्षित जन्मजात हृदय दोष: माइट्रल वाल्व प्रोलैप्स
जन्मजात हृदय रोग एक भयावह निदान है। पीछे पिछले साल काइकोकार्डियोग्राफी (हृदय का अल्ट्रासाउंड) के सक्रिय उपयोग के कारण भ्रूण, बच्चों और किशोरों में विभिन्न हृदय संबंधी दोषों का पता लगाने की आवृत्ति में काफी वृद्धि हुई है। आइए सबसे आम जन्मजात विसंगतियों पर नजर डालें कार्डियो-वैस्कुलर सिस्टम केऔर पता लगाएं कि उनसे क्या अपेक्षा की जाए।
सलाहकार: डॉ. गाइल्स डेलेज, गेमास-क्यूबेक, सेंट-लॉरेंट; नोनी मैकडोनाल्ड, डलहौजी विश्वविद्यालय, हैलिफ़ैक्स। रोगी की स्थिति को ध्यान में रखने वाले बदलावों से फर्क पड़ सकता है। जन्मजात हृदय रोग वाले बच्चों में श्वसन सिंकाइटियल संक्रमण: एक समीक्षा। श्वसन सिंकाइटियल की महामारी विज्ञान विषाणुजनित संक्रमणवाशिंगटन, डी.सी. में, उम्र, प्रतिरक्षाविज्ञानी स्थिति, नस्ल और लिंग के आधार पर संक्रमण और बीमारी।
बच्चों के संक्रामक रोगों की पाठ्यपुस्तक। कनाडा के बच्चों की उच्च प्राथमिकता वाली अस्पताल में भर्ती आबादी में श्वसन सिंकाइटियल संक्रमण के बेहतर परिणाम। कनाडा का बाल चिकित्सा संक्रमण अनुसंधान नेटवर्क। कनाडा का बाल चिकित्सा संक्रमण अनुसंधान नेटवर्क श्वसन सिंकाइटियल वायरस के साथ अस्पताल में भर्ती मरीजों के प्रवेश और उपचार का अध्ययन कर रहा है।
जन्मजात हृदय दोष नंबर 1: बाइसीपिड महाधमनी वाल्व
अच्छा महाधमनी वॉल्वतीन दरवाजे होते हैं. वाल्व, जिसमें दो पत्रक होते हैं, एक जन्मजात हृदय दोष है और एक सामान्य हृदय संबंधी विसंगति है (जनसंख्या के 2% में पाया जाता है)। लड़कों में, जन्मजात हृदय रोग का यह रूप लड़कियों की तुलना में 2 गुना अधिक विकसित होता है। एक नियम के रूप में, उपस्थिति द्विकपर्दी वाल्वमहाधमनी में कोई नैदानिक अभिव्यक्तियाँ नहीं होती हैं (कभी-कभी हृदय क्षेत्र में विशिष्ट बड़बड़ाहट सुनाई देती है) और यह इकोकार्डियोग्राफी (हृदय का अल्ट्रासाउंड) के दौरान एक आकस्मिक खोज है। इस जन्मजात हृदय दोष का समय पर पता लगाना जैसी जटिलताओं के विकास को रोकने के दृष्टिकोण से महत्वपूर्ण है संक्रामक अन्तर्हृद्शोथऔर महाधमनी का संकुचन(विफलता), एथेरोस्क्लोरोटिक प्रक्रिया के परिणामस्वरूप उत्पन्न होती है।
अन्यथा स्वस्थ समय से पहले जन्मे शिशुओं में गंभीर श्वसन सिंकाइटियल वायरस संक्रमण: हम क्या रोकने की कोशिश कर रहे हैं? क्या रेस्पिरेटरी सिंकाइटियल वायरस संक्रमण वाले बच्चों के अस्पताल में रिबाविरिन का प्रभाव पड़ता है? अस्पताल में भर्ती मरीजों में श्वसन सिंकिटियल संक्रमण। कनाडा में बाल चिकित्सा संक्रमण शोधकर्ताओं का सहयोगात्मक नेटवर्क।
कनाडाई बाल चिकित्सा अस्पतालों में अस्पताल-प्राप्त श्वसन सिंकाइटियल वायरस संक्रमण: कनाडाई बाल चिकित्सा संक्रमण अनुसंधान नेटवर्क। जन्मजात हृदय रोग के लिए सर्जरी पर रेस्पिरेटरी सिंकाइटियल वायरस संक्रमण का प्रभाव: पोस्टऑपरेटिव कोर्स और परिणाम।
इस जन्मजात हृदय दोष के सरल पाठ्यक्रम में, उपचार नहीं किया जाता है, और शारीरिक गतिविधि सीमित नहीं है। अनिवार्य निवारक उपायसंक्रामक अन्तर्हृद्शोथ और एथेरोस्क्लेरोसिस की रोकथाम के लिए हृदय रोग विशेषज्ञ द्वारा वार्षिक जांच की जाती है।
जन्मजात हृदय दोष संख्या 2: वेंट्रिकुलर सेप्टल दोष
दोष के अंतर्गत इंटरवेंट्रीकुलर सेप्टमहृदय के दाएं और बाएं हिस्से के बीच के सेप्टम की ऐसी जन्मजात विकृति को समझें, जिसके कारण इसमें एक "खिड़की" होती है। इस मामले में, हृदय के दाएं और बाएं निलय के बीच संचार होता है, जो सामान्य रूप से मौजूद नहीं होना चाहिए: धमनी और ऑक्सीजन - रहित खूनजीव में स्वस्थ व्यक्तिकभी मिश्रण न करें.
जन्मजात हृदय दोष वाले रोगियों में रेस्पिरेटरी सिंकाइटियल वायरस: आधुनिक रूपमहामारी विज्ञान और प्रीऑपरेटिव स्क्रीनिंग की सफलता पर। बच्चों और बच्चों के लिए रेस्पिरेटरी सिंकाइटियल वायरस इम्यून ग्लोब्युलिन का रोगनिरोधी प्रशासन भारी जोखिम. रेस्पिरेटरी सिंकाइटियल वायरस इम्यून ग्लोब्युलिन रिसर्च ग्रुप।
बच्चों में एक्सपोज़र के दूसरे सीज़न में पैलिज़ुज़ुमैब का सुरक्षा मूल्यांकन प्रारंभिक अवस्था, खतरे मेंगंभीर श्वसन सिंकाइटियल वायरस संक्रमण। जोखिम प्राथमिक संक्रमणऔर रेस्पिरेटरी सिंकाइटियल वायरस से पुनः संक्रमण। जन्मजात शब्द का अर्थ जन्मजात या जन्म के समय मौजूद होता है। जन्मजात हृदय दोष तब होता है जब हृदय या हृदय के पास की रक्त वाहिकाएं जन्म तक सामान्य रूप से विकसित नहीं होती हैं। जन्मजात हृदय दोष लगभग 1% जीवित नवजात शिशुओं को प्रभावित करते हैं और नवजात शिशुओं में सबसे आम जन्मजात विकृतियाँ हैं।
वेंट्रिकुलर सेप्टल दोष दूसरे स्थान पर है जन्म दोषघटना की आवृत्ति के अनुसार हृदय. यह 0.6% नवजात शिशुओं में पाया जाता है, अक्सर हृदय और रक्त वाहिकाओं की अन्य विसंगतियों के साथ जोड़ा जाता है, और लड़कों और लड़कियों में लगभग समान आवृत्ति के साथ होता है। अक्सर वेंट्रिकुलर सेप्टल दोष की घटना किसकी उपस्थिति से जुड़ी होती है मधुमेहऔर/या शराबबंदी। सौभाग्य से, बच्चे के जीवन के पहले वर्ष के दौरान "खिड़की" अक्सर अपने आप बंद हो जाती है। इस मामले में ( सामान्य संकेतक, हृदय प्रणाली के कामकाज की विशेषता), बच्चा ठीक हो जाता है: उसे हृदय रोग विशेषज्ञ द्वारा बाह्य रोगी अवलोकन या शारीरिक गतिविधि के प्रतिबंध की आवश्यकता नहीं होती है।
अधिकांश मामलों में, हम नहीं जानते कि इसका कारण क्या है। जन्मजात हृदय दोषों का उपचार काफी उन्नत हो गया है। आजकल, अधिकांश जन्मजात हृदय शिशु सक्रिय और व्यस्त जीवन का आनंद ले सकते हैं। जन्मजात हृदय दोष कई प्रकार के होते हैं। उन्हें बेहतर ढंग से समझने में मदद के लिए, आपको हृदय की शारीरिक रचना को देखने की आवश्यकता हो सकती है।
रक्त संचार में रुकावट. यह एक रुकावट या संकुचन है जो आंशिक रूप से या पूरी तरह से रक्त परिसंचरण को अवरुद्ध करता है। यह रुकावट हृदय वाल्व, धमनियों या नसों में हो सकती है। तीन सबसे सामान्य रूप. फुफ्फुसीय स्टेनोसिसफुफ्फुसीय वाल्व सिकुड़ जाता है। इसलिए, इस बाधा को दूर करने के लिए हृदय के निचले दाहिने कक्ष को सामान्य से अधिक ज़ोर से पंप करना होगा। यह दाएं वेंट्रिकल पर अधिभार डाल सकता है और इसकी मात्रा में वृद्धि का कारण बन सकता है।
निदान नैदानिक अभिव्यक्तियों के आधार पर किया जाता है और इकोकार्डियोग्राफी द्वारा इसकी पुष्टि की जाती है।
चरित्र इस जन्मजात हृदय दोष का उपचारवेंट्रिकुलर सेप्टल दोष के आकार और इसकी नैदानिक अभिव्यक्तियों की उपस्थिति पर निर्भर करता है। यदि दोष का आकार छोटा है और रोग के कोई लक्षण नहीं हैं, तो रोग का पूर्वानुमान अनुकूल है - बच्चे को इसकी आवश्यकता नहीं है दवा से इलाजऔर सर्जिकल सुधार. ऐसे बच्चे दिखाते हैं निवारक चिकित्साहस्तक्षेप करने से पहले एंटीबायोटिक्स जो संक्रामक अन्तर्हृद्शोथ के विकास का कारण बन सकते हैं (उदाहरण के लिए, दंत प्रक्रियाएं करने से पहले)।
महाधमनी स्टेनोसिस महाधमनी वाल्व, जो हृदय की निचली बाईं गुहा और महाधमनी के बीच रक्त के प्रवाह को नियंत्रित करता है, बड़ी धमनी को संकीर्ण करता है जिसमें ऑक्सीजनयुक्त रक्तहृदय से शरीर के बाकी हिस्सों तक, जिससे हृदय के लिए शरीर में रक्त पंप करना अधिक कठिन हो जाता है।
महाधमनी संकुचन महाधमनी दब जाती है या कड़ी हो जाती है, जिससे रक्त प्रवाह प्रभावित होता है निचले अंगशरीर और वृद्धि का कारण बनता है रक्तचापसंकुचित क्षेत्र के ऊपर. सेप्टिक दोषविकास। जब एक बच्चा दीवार में एक छिद्र के साथ पैदा होता है जो दाएं वेंट्रिकल को बाएं वेंट्रिकल से अलग करता है, तो रक्त शरीर के बाकी हिस्सों में सामान्य रूप से प्रवाहित होने के बजाय दोनों वेंट्रिकल के बीच फैलता है। इस समस्या के कारण हृदय बड़ा हो सकता है। इसे "दिल में छेद" कहना बेहतर है। दो सबसे सामान्य रूप हैं.
यदि बीच में कोई दोष हो और बड़े आकारहृदय विफलता के लक्षणों के संयोजन में, हृदय विफलता की गंभीरता को कम करने वाली दवाओं (मूत्रवर्धक, उच्चरक्तचापरोधी दवाएं, कार्डियक ग्लाइकोसाइड) के उपयोग के साथ रूढ़िवादी चिकित्सा का संकेत दिया जाता है। इस जन्मजात हृदय दोष के सर्जिकल सुधार का संकेत दिया गया है बड़े आकारदोष, प्रभाव का अभाव रूढ़िवादी चिकित्सा(दिल की विफलता के लगातार संकेत), यदि संकेत मौजूद हैं फेफड़ों की धमनियों में उच्च रक्तचाप. आम तौर पर शल्य चिकित्सा 1 वर्ष से कम उम्र के बच्चों के लिए किया गया।
यह बाएं आलिंद में रक्त को वापस लौटने की अनुमति देता है ह्रदय का एक भागइस छेद के माध्यम से. रक्त का कुछ भाग जिसे फेफड़ों से गुजरने के बाद बाएं वेंट्रिकल में पंप किया गया था, शरीर के बाकी हिस्सों में महाधमनी में पंप किए जाने के बजाय, इस उद्घाटन के माध्यम से दाएं वेंट्रिकल में चला जाता है। धमनी नलिका, एक परिसंचरण मार्ग जो आमतौर पर जन्म के बाद बंद हो जाता है, पूरी तरह से बंद नहीं होता है और फेफड़ों में बहुत अधिक रक्त प्रवाह का कारण बनता है। समस्या की गंभीरता उद्घाटन के आकार और समय से पहले जन्म के स्तर पर निर्भर करती है।
वर्तमान में, ऐसी दवाएं हैं जो सर्जरी का सहारा लिए बिना धमनी नलिका को बंद कर सकती हैं। हालाँकि, यदि इनमें से कोई भी दवा काम नहीं करती है, तो सर्जरी की आवश्यकता होती है। सायनोजेनिक जन्मजात रोगदिल. इस प्रकार की विसंगति की उपस्थिति में, शरीर में पंप किए गए रक्त की मात्रा कम होती है सामान्य स्तरऑक्सीजन, एक स्थिति जिसे "सायनोसिस" कहा जाता है, जो रक्त में ऑक्सीजन की कम सांद्रता के कारण त्वचा का नीला रंग हो जाता है। "ब्लू बेबी" शब्द का प्रयोग अक्सर सियानोटिक शिशुओं का वर्णन करने के लिए किया जाता है।
यदि कोई छोटा सा दोष है जो सर्जरी के लिए संकेत नहीं है, तो बच्चे को हृदय रोग विशेषज्ञ द्वारा चिकित्सकीय देखरेख में रखा जाता है और उसे संक्रामक एंडोकार्टिटिस के लिए निवारक चिकित्सा से गुजरना होगा। जिन बच्चों की इस जन्मजात हृदय दोष को ठीक करने के लिए सर्जरी हुई है, उनकी भी नियमित रूप से (वर्ष में दो बार) जांच की जानी चाहिए। बाल हृदय रोग विशेषज्ञ. विभिन्न वेंट्रिकुलर सेप्टल दोष वाले बच्चों में शारीरिक गतिविधि की सीमा की डिग्री रोगी की जांच के अनुसार व्यक्तिगत रूप से निर्धारित की जाती है।
दीवार में एक बड़ा छेद जो हृदय के दो निचले कक्षों को अलग करता है और जो ऑक्सीजन युक्त रक्त को ऑक्सीजन युक्त रक्त के साथ मिलाने की अनुमति देता है; फुफ्फुसीय वाल्व में या उसके ठीक ऊपर एक संकुचन जो बीच में रक्त के प्रवाह को अवरुद्ध करता है दाहिनी ओरहृदय और फेफड़े; निचली दाहिनी गुहा सामान्य से अधिक मांसल है; महाधमनी सीधे हृदय के निचले कक्षों के विरुद्ध समर्थित होती है और ऑक्सीजन युक्त रक्त को महाधमनी में प्रवाहित करने की अनुमति देती है। खिसकाना बड़े जहाजफुफ्फुसीय धमनी और महाधमनी की स्थिति उलट गई थी।
इसके अतिरिक्त, हृदय के बाएँ और दाएँ भाग के बीच एक छेद होता है। महाधमनी दाएं वेंट्रिकल के साथ संचार करती है, और इसलिए हृदय में लौटने वाला अधिकांश रक्त फेफड़ों से गुजरे बिना ही पुन: प्रसारित हो जाता है। जहां तक फुफ्फुसीय धमनी का सवाल है, यह बाएं वेंट्रिकल के साथ संचार करती है, ताकि फेफड़ों से रक्त सीधे फेफड़ों में लौट आए।
संवहनी जन्मजात हृदय रोग: पेटेंट डक्टस आर्टेरियोसस
पेटेंट डक्टस आर्टेरियोसस भी एक सामान्य जन्मजात हृदय दोष है। पेटेंट डक्टस आर्टेरियोसस एक वाहिका है जिसके माध्यम से प्रसवपूर्व अवधिविकास में, रक्त को फुफ्फुसीय धमनी से फेफड़ों को दरकिनार करते हुए महाधमनी में छोड़ा जाता है (क्योंकि फेफड़े प्रसवपूर्व अवधि में काम नहीं करते हैं)। जब बच्चे के जन्म के बाद फेफड़े अपना कार्य करना शुरू कर देते हैं, तो नलिका खाली हो जाती है और बंद हो जाती है। आम तौर पर, यह पूर्ण अवधि के नवजात शिशु के जीवन के 10वें दिन से पहले होता है (अधिकतर जन्म के 10-18 घंटे बाद नलिका बंद हो जाती है)। समय से पहले जन्मे शिशुओं में, पेटेंट डक्टस आर्टेरियोसस कई हफ्तों तक खुला रह सकता है।
एबस्टीन की बीमारी. इस दुर्लभ विकृति में, ट्राइकसपिड वाल्व, जो हृदय के ऊपरी दाएं कक्ष से निचले तक रक्त के प्रवाह को नियंत्रित करता है दाहिनी गुहा, सामान्य से कम, जिससे निलय बहुत छोटा और अलिंद बहुत छोटा हो जाता है। बड़ा। जन्मजात हृदय दोष के सबसे आम लक्षण हैं: दिल में बड़बड़ाहट।
त्वचा, होठों और नाखूनों पर नीलापन; त्वरित श्वास; श्वास कष्ट; खराब पोषण, विशेषकर शिशुओं में, क्योंकि दूध पिलाने के दौरान वे जल्दी थक जाते हैं; शिशुओं में कम वजन बढ़ना; व्यायाम के दौरान या व्यायाम के दौरान थकान होना शारीरिक गतिविधि. गर्भावस्था के दौरान, जन्म के बाद, या जन्मजात विसंगति का पता लगाया जा सकता है परिपक्व उम्रजब शरीर को अधिक हृदय की आवश्यकता होती है। यदि हृदय विफलता का संदेह होता है, तो बच्चे को बाल रोग विशेषज्ञ के पास भेजा जाता है जो परिवार के इतिहास की समीक्षा करेगा चिकित्सा का इतिहास, आचरण चिकित्सा परीक्षणऔर परीक्षण का अनुरोध करें, जिसमें शामिल हो सकते हैं।
यदि निर्धारित समय सीमा के भीतर महाधमनी नली बंद नहीं होती है तो डॉक्टर महाधमनी नलिका बंद न होने की बात करते हैं। पूर्ण अवधि के बच्चों में इस जन्मजात हृदय दोष का पता लगाने की दर 0.02% है, समय से पहले और कम वजन वाले बच्चों में - 30%। लड़कियों में, लड़कों की तुलना में पेटेंट महाधमनी वाहिनी का अधिक बार पता लगाया जाता है। अक्सर इस प्रकार का जन्मजात हृदय दोष उन बच्चों में होता है जिनकी माताओं को रूबेला था या गर्भावस्था के दौरान शराब का दुरुपयोग किया गया था। निदान एक विशिष्ट कार्डियक बड़बड़ाहट की पहचान के आधार पर स्थापित किया जाता है और डॉपलर अल्ट्रासोनोग्राफी के साथ इकोकार्डियोग्राफी द्वारा इसकी पुष्टि की जाती है।
इलेक्ट्रोकार्डियोग्राम इकोकार्डियोग्राम छाती एक्स-रे उपचारकार्डियक कैथीटेराइजेशन। अधिकांश जन्म दोषों का इलाज दवा या सर्जरी से किया जा सकता है। जीवनशैली के विकल्प महत्वपूर्ण हैं। स्रोत: हार्ट एंड स्ट्रोक फाउंडेशन डाइलेटेड कार्डियोमायोपैथी एक ऐसी बीमारी है जो हृदय की मांसपेशियों को प्रभावित करती है और शरीर के बाकी हिस्सों में रक्त को प्रभावी ढंग से पंप करने की हृदय की क्षमता से समझौता करती है।
डाइलेटेड कार्डियोमायोपैथी क्या है?
डाइलेटेड कार्डियोमायोपैथी एक ऐसी बीमारी है जो मुख्य रूप से बाएं वेंट्रिकल को प्रभावित करती है, हृदय का वह हिस्सा जो महाधमनी के माध्यम से शरीर के बाकी हिस्सों में रक्त भेजता है। यह एक बढ़ा हुआ वेंट्रिकल है जो रक्त पंप करने की कम क्षमता से जुड़ा है।
इलाजजन्मजात हृदय रोग का पता चलने के क्षण से ही पेटेंट महाधमनी वाहिनी शुरू हो जाती है। नवजात शिशुओं को गैर-स्टेरायडल विरोधी भड़काऊ दवाओं (इंडोमेथेसिन) के समूह से दवाएं दी जाती हैं, जो वाहिनी को बंद करने की प्रक्रिया को सक्रिय करती हैं। वाहिनी के स्वत: बंद होने की अनुपस्थिति में, शल्य सुधारविसंगतियाँ जिसके दौरान महाधमनी वाहिनी बंध जाती है या एक्साइज हो जाती है।
डाइलेटेड कार्डियोमायोपैथी के कारण क्या हैं?
कई मामलों में, हृदय वृद्धि के कारणों का पता लगाना असंभव है, इसलिए फैली हुई कार्डियोमायोपैथी को इडियोपैथिक के रूप में परिभाषित किया गया है। हृदय के बढ़ने के विभिन्न कारण हैं: आनुवंशिक उत्परिवर्तन, जन्म दोष, संक्रमण, शराब या नशीली दवाओं का दुरुपयोग, कुछ कीमोथेरेपी एजेंट, जोखिम जहरीला पदार्थजैसे सीसा, पारा और कोबाल्ट, और हृदय रोग, जैसे उदाहरण के लिए।
डाइलेटेड कार्डियोमायोपैथी के लक्षण क्या हैं?
सामान्य तौर पर, डाइलेटेड कार्डियोमायोपैथी के लक्षण दिल की विफलता या अतालता के कारण होते हैं और इसमें कमजोरी, हल्की थकान, कभी-कभी मामूली परिश्रम के दौरान या लेटते समय सांस लेने में तकलीफ, पैरों में लगातार सूखापन और भूख न लगना शामिल हो सकते हैं। धड़कन या.
पूर्वानुमानसही जन्मजात हृदय रोग वाले बच्चों में, अनुकूल, में शारीरिक सीमाएँ, विशेष देखभालऔर ऐसे रोगियों को निगरानी की आवश्यकता नहीं होती है। खुले समय से पहले जन्मे बच्चों में डक्टस आर्टेरीओससक्रोनिक ब्रोन्कोपल्मोनरी रोग अक्सर विकसित होते हैं।
महाधमनी का समन्वयन
महाधमनी का संकुचन एक जन्मजात हृदय दोष है जो महाधमनी के लुमेन के संकीर्ण होने से प्रकट होता है। अक्सर, संकुचन उस स्थान से थोड़ी दूरी पर स्थानीयकृत होता है जहां महाधमनी हृदय से बाहर निकलती है। यह जन्मजात हृदय दोष घटना की आवृत्ति में चौथे स्थान पर है। लड़कों में, लड़कियों की तुलना में महाधमनी का संकुचन 2-2.5 गुना अधिक पाया जाता है। औसत उम्रएक बच्चे में महाधमनी के संकुचन का निदान किया गया - 3-5 वर्ष का। अक्सर यह जन्मजात हृदय दोष हृदय और रक्त वाहिकाओं (बाइसस्पिड महाधमनी वाल्व, वेंट्रिकुलर सेप्टल दोष, संवहनी धमनीविस्फार, आदि) के विकास में अन्य विसंगतियों के साथ जोड़ा जाता है।
फैली हुई कार्डियोमायोपैथी को कैसे रोकें?
धूम्रपान से परहेज करके, केवल सीमित मात्रा में शराब पीने से, दवाओं का उपयोग न करने से, फैली हुई कार्डियोमायोपैथी के विकास के जोखिम को कम किया जा सकता है। सही वजनस्वस्थ और दोनों के साथ संतुलित आहारऔर आपकी परिस्थितियों के अनुरूप नियमित व्यायाम करें। स्वास्थ्य।
यदि आपके पास संभावित डाइलेटेड कार्डियोमायोपैथी के लक्षण हैं, तो आपका डॉक्टर लिख सकता है निम्नलिखित परीक्षण. इसमें कई बदलाव हो सकते हैं, जिनमें पिछले दिल के दौरे के लक्षण या बाएं वेंट्रिकुलर तनाव या अतालता के लक्षण शामिल हैं: यह एक इमेजिंग परीक्षण है जो हृदय की संरचनाओं और उसके चलने वाले हिस्सों की कार्यप्रणाली को प्रदर्शित करता है। यह उपकरण सतह पर पड़ी जांच के माध्यम से छाती में अल्ट्रासाउंड की एक किरण भेजता है, और बार-बार अल्ट्रासाउंड रिफ्लेक्स उत्पन्न करता है जो हृदय संरचना के विभिन्न घटकों के साथ अलग-अलग बातचीत करने के बाद एक ही जांच में लौट आता है। यह एक प्रमुख परीक्षा है: यह आपको हृदय कक्षों की दीवारों के आकार और मोटाई का मूल्यांकन करने की अनुमति देता है, संकुचनशील कार्यऔर वाल्वों की कार्यप्रणाली, साथ ही फेफड़ों में दबाव का आकलन करें। ऑक्सीजन खपत तनाव परीक्षण: परीक्षा में रोगी के प्रदर्शन के दौरान एक इलेक्ट्रोकार्डियोग्राम रिकॉर्ड करना शामिल होता है शारीरिक व्यायाम, आमतौर पर ट्रेडमिल पर चलना या व्यायाम बाइक पर पैडल चलाना; माउथपीस का उपयोग समाप्त गैसों को मापने के लिए भी किया जाता है। यह आपको कई जानकारी प्राप्त करने की अनुमति देता है, जिनमें से सबसे महत्वपूर्ण हैं परीक्षण आइटम के व्यायाम का प्रतिरोध और तनाव के तहत इस्किमिया के लक्षणों की उपस्थिति: यह एक परीक्षा है जो आपको कल्पना करने की अनुमति देती है कोरोनरी वाहिकाएँउनके अंदर एक रेडियोपैक कंट्रास्ट माध्यम इंजेक्ट करके। परीक्षा एक विशेष रेडियोलॉजी कक्ष में की जाती है, जहाँ सब कुछ होता है आवश्यक उपायबांझपन कोरोनरी धमनियों में कंट्रास्ट के इंजेक्शन में धमनी का चयनात्मक कैथीटेराइजेशन और जांच की जा रही वाहिकाओं की उत्पत्ति तक कैथेटर की प्रगति शामिल है। यह उपस्थिति को बाहर करने का कार्य करता है महत्वपूर्ण बीमारी कोरोनरी धमनी. कार्डियक कैथीटेराइजेशन: आक्रामक विधि, जिसमें रक्त वाहिका में एक छोटी ट्यूब डालना, फिर हृदय में एक कैथेटर डालना और अनुमति देना शामिल है महत्वपूर्ण सूचनारक्त के प्रवाह और ऑक्सीजनेशन के बारे में और हृदय और फुफ्फुसीय धमनियों और नसों के कक्षों के अंदर दबाव के बारे में। एंडोमायोकार्डियल बायोप्सी: बायोटोम नामक उपकरण का उपयोग करके कार्डियक कैथीटेराइजेशन के दौरान किया जाता है। आमतौर पर बायोप्सी की जाती है दाहिनी ओरइंटरवेंट्रीकुलर सेप्टम। हाल ही में विस्तारित कार्डियोमायोपैथी और "फुलमिनेंट" हृदय विफलता वाले मरीजों में, समर्थन करने वाली कोशिकाओं के प्रकार की उपस्थिति और पहचान सूजन प्रक्रियाक्योंकि यह महत्वपूर्ण है पूर्वानुमानित मूल्य. कंट्रास्ट के साथ चुंबकीय अनुनाद इमेजिंग: हृदय की संरचना की विस्तृत छवियां प्रदान करता है रक्त वाहिकाएंतीव्र के अधीन कोशिकाओं द्वारा उत्सर्जित सिग्नल को रिकॉर्ड करके चुंबकीय क्षेत्र. पारिवारिक फैली हुई कार्डियोमायोपैथी के मामले में, कोई फैली हुई कार्डियोमायोपैथी के विकास से जुड़े आनुवंशिक उत्परिवर्तन की तलाश कर सकता है; यदि एक उत्परिवर्तन की पहचान की जाती है जो फैले हुए कार्डियोमायोपैथी के विकास से जुड़ा हुआ है, तो "स्वस्थ" परिवार के सदस्यों का अध्ययन किया जा सकता है: जिन लोगों में उत्परिवर्तन खोज नकारात्मक है, उन्हें आश्वासन दिया जा सकता है कि वे इसे विकसित नहीं करेंगे। परीक्षण पूर्वनिर्धारित प्रोटोकॉल के अनुसार किया जाता है। . जब डाइलेटेड कार्डियोमायोपैथी का कारण ज्ञात हो जाता है, तो यदि संभव हो तो इसे हटा दिया जाता है या ठीक कर दिया जाता है।
निदानयह अक्सर संयोग से तब पता चलता है जब किसी बच्चे की गैर-हृदय रोग (संक्रमण, चोट) की जांच की जाती है या चिकित्सीय परीक्षण के दौरान। पहचान करने पर महाधमनी के संकुचन की उपस्थिति का संदेह उत्पन्न होता है धमनी का उच्च रक्तचाप(उच्च रक्तचाप) हृदय में विशिष्ट बड़बड़ाहट के साथ संयोजन में। इस जन्मजात हृदय दोष के निदान की पुष्टि इकोकार्डियोग्राफी के परिणामों से की जाती है।
इलाजमहाधमनी का समन्वय - शल्य चिकित्सा। जन्मजात हृदय दोष को ठीक करने के लिए सर्जरी से पहले, पूर्ण परीक्षाबच्चे, स्तर को सामान्य करने के लिए थेरेपी निर्धारित है रक्तचाप. की उपस्थिति में नैदानिक लक्षणमें शल्य चिकित्सा उपचार किया जाता है जितनी जल्दी हो सकेरोगी के निदान और तैयारी के बाद। यदि दोष स्पर्शोन्मुख है और कोई सहवर्ती हृदय संबंधी विसंगतियाँ नहीं हैं, तो ऑपरेशन नियमित रूप से 3-5 वर्ष की आयु में किया जाता है। पसंद शल्य चिकित्सा तकनीकयह रोगी की उम्र, महाधमनी के संकुचन की डिग्री और हृदय और रक्त वाहिकाओं की सहवर्ती विसंगतियों की उपस्थिति पर निर्भर करता है। महाधमनी के बार-बार सिकुड़ने (पुनर्रचना) की आवृत्ति सीधे महाधमनी की प्रारंभिक संकुचन की डिग्री पर निर्भर करती है: यदि यह महाधमनी लुमेन के सामान्य मूल्य का 50% या अधिक है, तो पुनर्संरचना का जोखिम काफी अधिक है।
सर्जरी के बाद मरीजों को व्यवस्थित तरीके की जरूरत होती है अवलोकनबाल हृदय रोग विशेषज्ञ. कई मरीज़ जो महाधमनी के संकुचन के लिए सर्जरी कराते हैं, उन्हें कई महीनों या वर्षों तक उच्चरक्तचापरोधी दवाएँ लेते रहना पड़ता है। रोगी के किशोरावस्था छोड़ने के बाद, उसे एक "वयस्क" हृदय रोग विशेषज्ञ की देखरेख में स्थानांतरित कर दिया जाता है, जो जीवन भर रोगी के स्वास्थ्य की निगरानी करता रहता है।
स्वीकार्य डिग्री शारीरिक गतिविधिप्रत्येक बच्चे के लिए व्यक्तिगत रूप से निर्धारित किया जाता है और यह जन्मजात हृदय दोष, रक्तचाप के स्तर, ऑपरेशन के समय और इसके दीर्घकालिक परिणामों के लिए मुआवजे की डिग्री पर निर्भर करता है। जटिलताओं के लिए और दीर्घकालिक परिणाममहाधमनी के समन्वयन में पुनर्संयोजन और धमनीविस्फार शामिल हैं ( पैथोलॉजिकल विस्तारमहाधमनी का लुमेन)।
पूर्वानुमान।सामान्य प्रवृत्ति यह है: जितनी जल्दी महाधमनी के समन्वय की पहचान की जाती है और समाप्त किया जाता है, रोगी की जीवन प्रत्याशा उतनी ही अधिक होती है। यदि इस जन्मजात हृदय दोष वाले रोगी का ऑपरेशन नहीं किया जाता है, औसत अवधिउनका जीवन काल लगभग 35 वर्ष है।
सुरक्षित जन्मजात हृदय दोष: माइट्रल वाल्व प्रोलैप्स
आगे को बढ़ाव मित्राल वाल्व- सबसे अधिक बार निदान की जाने वाली हृदय संबंधी विकृतियों में से एक: विभिन्न स्रोतों के अनुसार, यह परिवर्तन 2-16% बच्चों और किशोरों में होता है। इस प्रकार का जन्मजात हृदय रोग बाएं वेंट्रिकल के संकुचन के दौरान माइट्रल वाल्व पत्रक का बाएं आलिंद की गुहा में झुकना है, जिससे उपरोक्त वाल्व के पत्रक अधूरे बंद हो जाते हैं। इसके कारण, कुछ मामलों में बाएं वेंट्रिकल से बाएं आलिंद में रक्त का उल्टा प्रवाह (रिगर्जेटेशन) होता है, जो सामान्य रूप से नहीं होना चाहिए। पिछले दशक में, इकोकार्डियोग्राफिक परीक्षा की सक्रिय शुरूआत के कारण, माइट्रल वाल्व प्रोलैप्स का पता लगाने की दर में काफी वृद्धि हुई है। मुख्य रूप से - ऐसे मामलों के कारण जिनका हृदय के श्रवण (सुनने) द्वारा पता नहीं लगाया जा सका - तथाकथित "साइलेंट" माइट्रल वाल्व प्रोलैप्स। ये जन्मजात हृदय दोष, एक नियम के रूप में, नैदानिक अभिव्यक्तियाँ नहीं रखते हैं और स्वस्थ बच्चों की चिकित्सा परीक्षा के दौरान "खोज" होते हैं। माइट्रल वाल्व प्रोलैप्स काफी आम है।
घटना के कारण के आधार पर, माइट्रल वाल्व प्रोलैप्स को प्राथमिक (हृदय रोग और विकृति विज्ञान से संबंधित नहीं) में विभाजित किया गया है संयोजी ऊतक) और माध्यमिक (संयोजी ऊतक, हृदय, हार्मोनल और के रोगों की पृष्ठभूमि के खिलाफ उत्पन्न होता है चयापचयी विकार). सबसे अधिक बार, माइट्रल वाल्व प्रोलैप्स का पता 7-15 वर्ष की आयु के बच्चों में लगाया जाता है। लेकिन अगर 10 साल की उम्र से पहले लड़कों और लड़कियों में प्रोलैप्स समान रूप से होता है, तो 10 साल के बाद निष्पक्ष सेक्स में प्रोलैप्स 2 गुना अधिक पाया जाता है।
यह महत्वपूर्ण है कि माइट्रल वाल्व प्रोलैप्स की घटनाएं उन बच्चों में बढ़ जाती हैं जिनकी माताओं की गर्भावस्था जटिल थी (विशेषकर पहले 3 महीनों में) और/या पैथोलॉजिकल जन्म(तेज़, तीव्र प्रसव, सी-धाराआपातकालीन संकेतों के लिए)।
माइट्रल वाल्व प्रोलैप्स वाले बच्चों में नैदानिक अभिव्यक्तियाँ न्यूनतम से लेकर गंभीर तक भिन्न होती हैं। मुख्य शिकायतें: हृदय क्षेत्र में दर्द, सांस की तकलीफ, दिल की धड़कन और रुकावट की अनुभूति, कमजोरी, सिरदर्द। अक्सर माइट्रल वाल्व प्रोलैप्स वाले रोगियों में, मनो-भावनात्मक विकार(खास करके किशोरावस्था) - अक्सर अवसादग्रस्तता और विक्षिप्त अवस्था के रूप में।
निदानमाइट्रल वाल्व प्रोलैप्स, जैसा कि पहले ही उल्लेख किया गया है, के आधार पर निदान किया जाता है नैदानिक तस्वीरऔर कार्डियक ऑस्केल्टेशन के परिणाम, और इकोकार्डियोग्राफी डेटा द्वारा इसकी पुष्टि की जाती है। वाल्व लीफलेट्स के विक्षेपण की डिग्री के साथ-साथ इंट्राकार्डियक रक्त प्रवाह में गड़बड़ी की उपस्थिति या अनुपस्थिति पर निर्भर करता है ( इंट्राकार्डियक हेमोडायनामिक्स) माइट्रल वाल्व प्रोलैप्स के 4 डिग्री होते हैं। माइट्रल वाल्व प्रोलैप्स की पहली दो डिग्री सबसे अधिक बार पाई जाती हैं और इनकी विशेषता होती है: न्यूनतम परिवर्तनकार्डियक अल्ट्रासाउंड के अनुसार.
अधिकांश मामलों में माइट्रल वाल्व प्रोलैप्स का कोर्स अनुकूल होता है। बहुत ही कम (लगभग 2%) जटिलताओं का विकास होता है माइट्रल अपर्याप्तता, संक्रामक अन्तर्हृद्शोथ, गंभीर उल्लंघन हृदय दरऔर आदि।
इलाजमाइट्रल वाल्व प्रोलैप्स वाले रोगियों का चयन सभी उपलब्ध चीजों को ध्यान में रखते हुए व्यापक, दीर्घकालिक और व्यक्तिगत रूप से किया जाना चाहिए चिकित्सा सूचना. चिकित्सा में मुख्य दिशाएँ:
- दैनिक दिनचर्या का अनुपालन (पूरी रात की नींद आवश्यक है)।
- प्रकोप से लड़ना दीर्घकालिक संक्रमण(उदाहरण के लिए स्वच्छता और, यदि आवश्यक हो, हटाना तालु का टॉन्सिलकी उपस्थिति में क्रोनिक टॉन्सिलिटिस) - संक्रामक अन्तर्हृद्शोथ के विकास को रोकने के लिए।
- ड्रग थेरेपी (मुख्य रूप से उद्देश्य) सामान्य सुदृढ़ीकरणशरीर, सामान्यीकरण चयापचय प्रक्रियाएंऔर केंद्रीय और स्वायत्त तंत्रिका तंत्र का सिंक्रनाइज़ेशन)।
- नहीं दवाई से उपचार(इसमें मनोचिकित्सा, ऑटो-ट्रेनिंग, फिजियोथेरेपी, जल प्रक्रियाएं, रिफ्लेक्सोलॉजी, मालिश)।
- आंदोलन। क्योंकि अधिकांश बच्चे और किशोर माइट्रल वाल्व प्रोलैप्स को सहन कर लेते हैं शारीरिक व्यायाम, ऐसे मामलों में शारीरिक गतिविधि सीमित नहीं है। केवल अचानक, झटकेदार हरकतों (कूदना, कुश्ती) वाले खेलों से बचने की सलाह दी जाती है। शारीरिक गतिविधि को सीमित करने का सहारा केवल तभी लिया जाता है जब बिगड़ा हुआ इंट्राकार्डियक हेमोडायनामिक्स के साथ प्रोलैप्स का पता चलता है। इस मामले में, प्रशिक्षण से बचने के लिए, भौतिक चिकित्सा कक्षाएं निर्धारित की जाती हैं।
निवारक परीक्षाएंऔर माइट्रल वाल्व प्रोलैप्स वाले बच्चों और किशोरों की जांच बाल रोग विशेषज्ञ द्वारा वर्ष में कम से कम 2 बार की जानी चाहिए।
जन्मजात हृदय दोषों की रोकथाम के बारे में
अन्य विकास संबंधी दोषों की तरह, जन्मजात हृदय दोष आंतरिक अंग, कहीं से भी उत्पन्न नहीं होते. लगभग 300 कारण हैं जो विकास को बाधित करते हैं नन्हा दिल, जबकि उनमें से केवल 5% आनुवंशिक रूप से निर्धारित होते हैं। अन्य सभी जन्मजात हृदय दोष प्रभाव का परिणाम हैं गर्भवती माँबाहरी और आंतरिक प्रतिकूल कारक. इन कारकों में शामिल हैं:
- विभिन्न प्रकार के विकिरण;
- दवाएं जो गर्भवती महिलाओं के लिए नहीं हैं;
- संक्रामक रोग(विशेष रूप से वायरल प्रकृति, उदाहरण के लिए, रूबेला);
- भारी धातुओं, अम्ल, क्षार के साथ संपर्क;
- तनाव;
- शराब पीना, धूम्रपान करना और नशीली दवाएं लेना।
हृदय की मांसपेशियों या रक्त वाहिकाओं के विकास में जन्मजात दोषों की पहचान गर्भावस्था के 20वें सप्ताह में ही की जा सकती है - यही कारण है कि सभी गर्भवती महिलाओं को योजनाबद्ध तरीके से परीक्षण कराने की सलाह दी जाती है। अल्ट्रासाउंड परीक्षाएं. कुछ अल्ट्रासाउंड संकेत किसी को भ्रूण में हृदय संबंधी विकृति की उपस्थिति का संदेह करने और गर्भवती मां को संदर्भित करने की अनुमति देते हैं अतिरिक्त परीक्षाएक विशेष संस्थान में जो हृदय संबंधी विकृति का निदान करता है। यदि निदान की पुष्टि हो जाती है, तो डॉक्टर दोष की गंभीरता का आकलन करते हैं, निर्धारित करते हैं संभव उपचार. जन्मजात हृदय दोष वाले एक बच्चे का जन्म एक विशेष अस्पताल में होता है, जहां उसे तुरंत हृदय संबंधी देखभाल प्रदान की जाती है।
इस प्रकार, विकास संबंधी दोषों की घटना को रोकने के उद्देश्य से की जाने वाली कार्रवाइयां समय पर पता लगानाऔर उपचार से, कम से कम, बच्चे के जीवन की गुणवत्ता में सुधार होगा और उसकी अवधि बढ़ेगी, और, अधिकतम, हृदय प्रणाली की असामान्यताओं की घटना को रोका जा सकेगा। अपनी सेहत का ख्याल रखना!
हृदय दोष किसी अंग के वाल्व, उसकी दीवारों, सेप्टा या बड़े जहाजों में असामान्य रोग परिवर्तन हैं।
ऐसे परिवर्तनों के परिणामस्वरूप, मायोकार्डियम में सामान्य रक्त परिसंचरण बाधित हो जाता है, जिससे विफलता का विकास होता है ऑक्सीजन भुखमरीअनेक अंग.
हृदय की शारीरिक संरचना में दोष कई कारणों से होते हैं। इस प्रकार की विकृति शरीर के अनुचित कामकाज का कारण बनती है और कई अपरिवर्तनीय जटिलताओं का कारण बनती है।
- साइट पर सभी जानकारी केवल सूचनात्मक उद्देश्यों के लिए है और कार्रवाई के लिए कोई मार्गदर्शिका नहीं है!
- आपको सटीक निदान दे सकता है केवल डॉक्टर!
- हम आपसे विनम्र निवेदन करते हैं कि स्वयं-चिकित्सा न करें, बल्कि किसी विशेषज्ञ के साथ अपॉइंटमेंट लें!
- आपको और आपके प्रियजनों को स्वास्थ्य!
एटिऑलॉजिकल कारक द्वारा प्रकार
घटना के तंत्र के संबंध में हृदय दोषों को दो मुख्य प्रकारों में विभाजित किया गया है: और।
उनमें से प्रत्येक को अपने स्वयं के समूहों, प्रकारों और वर्गीकरणों में विभाजित किया गया है, हालांकि, उन सभी का एक सामान्य स्थान है:
- वाल्व तंत्र में;
- हृदय की मांसपेशियों की दीवारों में;
- बड़ी हृदय वाहिकाओं में.
खतरा इस बीमारी काक्या वह कोई है? पैथोलॉजिकल परिवर्तनदिल में नेतृत्व करने के लिए गरीब संचलन. यह रक्त प्रवाह में मंदी और इसके ठहराव के कारण होता है नाड़ी तंत्र. यह सब हाइपोक्सिया और पोषण संबंधी कमियों से जुड़ी कई बीमारियों को भड़काता है।
दोनों प्रकार के हृदय दोष लगभग समान कारणों से उत्पन्न होते हैं। लेकिन उनका विकास बिल्कुल अलग-अलग समय पर होता है।
| जन्मजात |
|
| खरीदी | ऐसे दोष किसी भी उम्र में हो सकते हैं। अधिग्रहीत हृदय दोषों का वर्गीकरण रोग के कारणों के अनुसार विभाजित किया गया है, जो अंग आघात या गंभीर बीमारियाँ हो सकती हैं। संक्रामक रोग, जिसकी एक जटिलता गठिया है, अर्थात्:
अन्य बातों के अलावा, अर्जित दोष अक्सर हृदय की दीवारों पर चोट के परिणामस्वरूप विकसित होते हैं, कोरोनरी रोग, क्रोनिक उच्च रक्तचाप, आदि। |
हृदय संरचनाओं की शारीरिक संरचना में दोष के अनुसार प्रकार
घटना के तंत्र के अलावा, हृदय दोषों को भी आमतौर पर दोष के स्थान, उनकी जटिलता और परिणामों की विशेषताओं के आधार पर प्रकारों में विभाजित किया जाता है।
इस प्रकार, डॉक्टरों के बीच हृदय संबंधी विसंगतियों को निम्नलिखित प्रकारों में विभाजित किया गया है:
दोषों के स्थान के आधार पर रोग को निम्नलिखित वर्गीकरण में वर्गीकृत किया गया है:
- वाल्व दोष;
- इंटरवेंट्रिकुलर सेप्टम के दोष;
जो, बदले में, विभाजित हैं:
दोषों के लिए भी शारीरिक संरचनाहृदय रोग निम्नलिखित रोगों को अलग करते हैं:
इसके अलावा, इन सभी प्रकारों और प्रकारों को उनके संयोजन से अलग किया जाता है, जब रोगी में ऊपर सूचीबद्ध दो या अधिक शारीरिक परिवर्तन होते हैं।
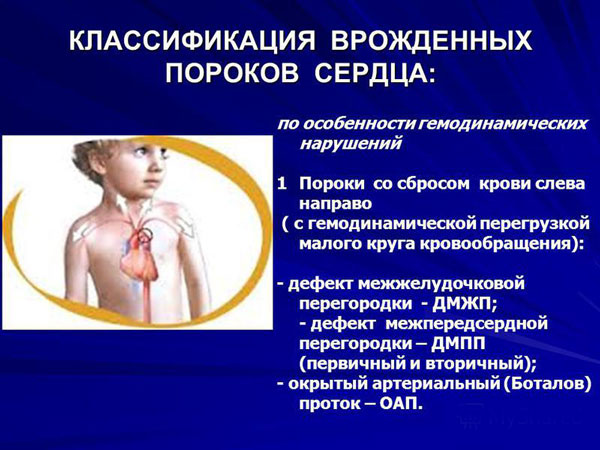
हेमोडायनामिक्स द्वारा विभाजन
हेमोडायनामिक्स के आधार पर, हृदय दोषों को चार डिग्री में विभाजित किया जाता है, जो मौजूदा परिवर्तनों और उनके विकास में भिन्न होते हैं:
- मामूली बदलाव;
- मध्यम रूप से प्रकट;
- अचानक परिवर्तन;
- टर्मिनल।
ये सभी डिग्री उन लक्षणों की उपस्थिति की विशेषता है जो तब उत्पन्न होते हैं जब शरीर में एक निश्चित स्थान पर ऑक्सीजन की कमी होती है।
परिणामों की विशेषताओं के आधार पर, इस प्रकार की हृदय संबंधी विसंगतियों को निम्नलिखित प्रकारों में बांटा गया है:
हाइपोक्सिया के विकास और स्थानीयकरण की डिग्री के अनुसार सफेद दोषों को चार प्रकारों में विभाजित किया गया है:
सफेद दोषों के विपरीत, नीले दोष केवल दो प्रकार के होते हैं, जो फुफ्फुसीय (कम) परिसंचरण के संवर्धन या कमी की विशेषता रखते हैं।
इसके अलावा, हृदय दोषों को चार डिग्री में विभाजित किया जाता है, जो संचार संबंधी विकारों के आधार पर निर्धारित किया जाता है।
उनमें से प्रत्येक की विशेषता बिगड़ते लक्षण, जटिलताओं की उपस्थिति और उपचार की गंभीरता है:
- रक्त परिसंचरण में मामूली गिरावट;
- मध्यम परिवर्तन;
- उल्लेखनीय रूप से बाधित रक्त प्रवाह;
- रक्त प्रवाह को अंतिम क्षति।

संयुक्त
संयुक्त हृदय संबंधी दोष काफी आम हैं। उनकी नैदानिक और शारीरिक तस्वीर में प्रत्येक दोष में व्यक्तिगत रूप से मौजूद संकेतों का एक सेट शामिल होता है। लेकिन साथ ही, कुछ लक्षण अभी भी बदलते हैं, जो उनके कमजोर होने या बिगड़ने से प्रकट होता है।
संयुक्त दोषों को इसमें वर्गीकृत किया गया है:
|
|
| फ़ैलोट का त्रय | पैथोलॉजी पक्ष पर स्टेनोसिस द्वारा निर्धारित की जाती है फेफड़े की मुख्य नस, निलय को अलग करने वाले पट में परिवर्तन, और दाएं निलय की अतिवृद्धि। |
| एक बीमारी जिसमें एट्रियल सेप्टम में दोष होता है, जो फैलोट के टेट्रालॉजी की विकृति के साथ संयुक्त होता है। | |
| ट्राइकसपिड वाल्व से हृदय विफलता की उपस्थिति की विशेषता वाले जन्मजात दोष। |
संयुक्त विसंगतियों को निर्धारित करने के लिए, कई विधियों का उपयोग किया जाना चाहिए वाद्य निदान. इसके लिए अक्सर एक्स-रे का इस्तेमाल किया जाता है। छाती, इलेक्ट्रोकार्डियोग्राम, इकोकार्डियोग्राफी और कार्डियक कैथीटेराइजेशन।

वेंट्रिकुलर सेप्टल दोष और महाधमनी के समन्वय के मामले में, निम्नलिखित लक्षण देखे जाएंगे:
- श्वास कष्ट;
- सिरदर्द;
- अकारण थकान;
- गर्दन में नसों की सूजन;
- जिगर की धड़कन और वृद्धि;
- पैरों में कमजोरी;
- नकसीर;
- एंजाइना पेक्टोरिस।
फैलोट और पेटेंट आर्टेरियोसस की टेट्रालॉजी चरम सीमाओं में नसों की सूजन, एरिथ्रोसेटोसिस, सूजन, सांस की तकलीफ और तेजी से दिल की धड़कन से प्रकट होती है। अलावा, संयुक्त दोषलक्षणों में छाती क्षेत्र में बाहरी शोर, खांसी, दिल में दर्द और त्वचा का सियानोसिस शामिल हैं।
दोषों के स्थान के अनुसार हृदय दोषों का वर्गीकरण
हृदय दोषों के एटियलजि, प्रकार और प्रकार के बावजूद, उन्हें आमतौर पर दोषों के स्थान के अनुसार विभाजित किया जाता है:
- माइट्रल वाल्व में;
- महाधमनी वाल्व में;
- त्रिकपर्दी में;
- फुफ्फुसीय;
- फोरामेन ओवले में.
पैथोलॉजी का प्रत्येक स्थान संवहनी और हृदय प्रणालियों के कामकाज में एक निश्चित खराबी के लिए जिम्मेदार है, और इसका अपना भी है नैदानिक प्रत्यक्षीकरणऔर जटिलताएँ.
ऐसे अवगुणों का विभाजन किया गया है शारीरिक परिवर्तन. जिनमें स्टेनोसिस, अपर्याप्तता, हाइपोप्लेसिया और एट्रेसिया शामिल हैं। ये सभी रक्त परिसंचरण पर सीधा प्रभाव डालते हैं और स्वास्थ्य को अपूरणीय क्षति पहुंचाते हैं।
आइए विसंगतियों के स्थानीयकरण के आधार पर हृदय दोषों पर अधिक विस्तार से विचार करें:
| मित्राल वाल्व | माइट्रल वाल्व बाएं वेंट्रिकल और एट्रियम के बीच स्थित होता है। इसमें कई भाग होते हैं, जिनमें से प्रत्येक में संरचनात्मक परिवर्तन हो सकते हैं, अर्थात्:
इनमें से प्रत्येक दोष माइट्रल वाल्व स्टेनोसिस को भड़काता है, जो उन वर्गों के बीच लुमेन के संकुचन से प्रकट होता है जिनके पास यह स्थित है। इस दोष के साथ, वाल्व फ्लैप मोटे हो जाते हैं और एक साथ जुड़ जाते हैं, जिससे सामान्य उद्घाटन का क्षेत्र 1.5-2 सेमी तक कम हो जाता है। अधिकतर, इसका कारण पिछली संक्रामक बीमारियाँ और कुछ हैं जन्मजात विसंगतियांदिल में। |
| महाधमनी वॉल्व |
|
| त्रिकुस्पीड वाल्व |
|
| फेफड़े के वाल्व |
|
| अंडाकार छेद |
|

