Veleszületett rendellenességek okozhatják. Veleszületett rendellenességek kisgyermekeknél
A jól ismert kifejezés, hogy „a meg nem született gyermekek egészsége a mi kezünkben van”, megszűnik banálisnak lenni, ha veleszületett fejlődési rendellenességekkel rendelkező gyermek születik a családban. Manapság sok fiatal sokat iszik, dohányzik, drogozik, egyáltalán nem tudván, hogy saját gyerekeiknek gyakran fizetniük kell a könnyelmű garázda életmódért. Azonban kedvezőtlen ökológiai helyzet, emelkedett sugárzási háttér, a szülők idős kora és sok más tényező gyakran vezet ahhoz, hogy abszolút egészséges családok néha találkoznak veleszületett fejlődési rendellenességekkel gyermekeknél. Mindenesetre a gyermek egyik vagy másik szervének abnormális felépítése vagy működése szinte mindig pszichés sokkot okoz a szülőkben, sőt néha a család felbomlásához is vezet.
Családi problémák – Egy családot kerestek meg Oliveira tanulmányában, amely négy család tapasztalatát írja le állandó együttélésben egy speciális szükségletű gyermekkel. A tanulmány azt sugallja, hogy együttműködésre van szükség az egészségügyi szakemberek és a családok között, hogy segítsék a családokat és a gyermekeket olyan stratégiák kidolgozásában, amelyekkel együtt élhetnek a betegséggel. Sasso az elmélet és a krízisintervenció segítségével leírja azon családok tapasztalatait, amelyek valamelyik tagjuk számára életveszélyes helyzetbe kerülnek, és úgy értelmezi, hogy ez a váratlan, váratlan, életveszélyes élmény krízishelyzetet okoz a családban.
Az okok
A gyermek fejlődésének veleszületett rendellenességei lehetnek örökletesek (ami miatt génmutációkés kromoszómapatológiák), teratogén (terhesség alatt szerzett) és multifaktoriális (az első két tényező kombinációja). Különféle örökletes rendellenességek ki kell emelnie egy meglehetősen gyakori kromoszóma rendellenesség Down-szindróma, melyre jellemző megjelenés gyermek beszél a testi és mentális retardáció. Az eltérésekre prenatális fejlődés magzat okoz endokrin és hormonális patológiák terhes nő, szülési sérülések, oligohidramnion, vírusos betegségek(rubeola, influenza), a szervezet mérgezése vegyszerek, recepció leendő anya antidepresszánsok, antibiotikumok, görcsoldók. És néha valódi okok Az embriológusok, genetikusok és neonatológusok általában nem tudnak veleszületett rendellenességeket megállapítani.
E kérdések megerősítésével Ribeiro egy olyan család pályáját igyekszik megérteni, amely egy speciális igényű gyermek életének kockáztatásával él, és a szimbolikus interakcionizmus premisszáit használja e pálya megértéséhez. Az eredmények egy dinamikus folyamatot mutatnak be a családi pályán, három témában bemutatva: annak érzékelése, hogy valami nem olyan jó, és mozgósítani kell a speciális igényű, kórházi kezelést átélő gyermekre, a mindennapi élet felépítésére és helyreállítására összpontosítva.
A kor trendjei és javaslatai alapján Világszervezet Health and the Pan American Health Organization for the Community on Birth Defects, a tanulmány olyan közösségi részvételi rendszert javasol, amely az elsődleges, másodlagos és tercier prevenció a Súgó nevű közösség programjaiba nyújtották be születési rendellenességek. Ápolás bizonyos rendellenességek esetén – megoldás a Down-szindróma problémáira, Carswell a Down-szindrómás gyermekek ápolására összpontosított.
A belső szervek hibái
Nagyon sok kóros eltérés van a gyermekek fejlődésében, mivel abnormális anatómiai szerkezet vagy egy degeneratív-dystrophiás állapot a gyermek abszolút bármely szervének kitéve lehet. Gyakori anomália a veleszületett szívbetegség, amelyet a kamrai interventricularis és interatrialis septum szűkület (szűkület) aortabillentyű amelyek változáshoz vezetnek intrakardiális hemodinamika. Szintén gyakori a vese veleszületett patológiák: splicing, az egyik vese hiánya (agenesis), vagy a harmadik megjelenése. Előfordulhat a vastagbél kóros megnyúlása és megvastagodása (Hirschsprung-kór), rekeszizomsérv, herék hiánya a herezacskóban (kriptorchidizmus).
A vizsgálat középpontjában az ápolók szintű munka állt elsődleges megelőzés Down-szindrómás gyermekeknél. A Martins-tanulmány célja az volt, hogy megtudja, hogyan kell ellátni egy Down-szindrómás beteget, és beszámoljon a Down-szindrómás betegek gondozásának tapasztalatairól. járóbeteg a transzperszonális elmélet három tényezőjének fényében. Souza kutatása során arra törekedett, hogy megértse, milyen kihívásokkal kell szembenéznie egy Down-szindrómás gyermek családja előtt, és tűrte a rokonok reakcióit és érzéseit a gyermek születése előtt, a család és a családban lévő gyermek közötti szöveteket. kör, a család által leküzdhető szociális nehézségek és a védőnői eljárások, az egészségügy és az oktatás területén.
Külső hibák
Határozottan nagyon csúnyán néz ki. külső megnyilvánulások gyermekkori fejlődési rendellenességek. A baba megszülethet deformált vagy kórosan rövid felsővel és alsó végtagok(kluballáb, sántaság), veleszületett diszlokáció csípő, ajakhasadék, szájpadhasadék, kiálló mellkas, a gerinc kóros görbülete. Gyakran előfordul, hogy a melanin pigment (albinizmus) teljesen hiányzik a bőrből, ezért a napozás ellenjavallt a gyermek számára. Néha az ujjak és lábujjak megnövekedett száma (polydactyly) vagy összeolvadásuk (syndactyly), lyuk hiánya végbélnyílás(atresia), a koponya méretének csökkenése (mikrokefália), lelógás felső szemhéj(itózis).
A neurogén tanulmányozása hólyag, Furlan kutatásában a gyerekek elképzeléseit és igényeit igyekezett feltárni és elemezni iskolás korú neurogénnel hólyagés édesanyjukat azzal a szándékkal, hogy támogassák a jövőbeli fellépéseket az ápolónői járóbeteg-ellátás érdekében. Az Alves-vizsgálatban a veleszületett hydrocephalust vették figyelembe, amely mindkét alanyt korlátozta társadalmi reprezentációk anyák a veleszületett hydrocephalusban szenvedő fiú képével kapcsolatban a kamrai beültetés és a hasi bypass műtét előtt.
Végül, a szakirodalomban található bizonyítékok rámutatnak arra, hogy az ápolói csapatnak sürgősen meg kell vitatnia és elgondolkodnia kell a különleges szükségletű gyermekek és családtagjaik napi gondozásának új szempontjairól. A szakirodalom egyértelműen jelzi, hogy egy gyermek a veleszületett rendellenesség kívánt Speciális figyelem valamint egy multidiszciplináris team, amelyben a gyógyulás fő célja a beteg családba való integrálása és szociális környezet. Anatómiai és élettani problémák ismerete, klinikai és sebészeti kezelés nem elegendő egy hatékonyabb javaslat támogatásához átfogó ellátás.
Egyéb anomáliák
Meg kell jegyezni, hogy a veleszületett rendellenességek számos listája olyan betegségeket tartalmaz, mint a véralvadási faktor megsértése (hemofília), színvakság(színvakság), spina bifida (hát bifida). Ezen patológiák közül sok kezelhető, némelyikük életfogytig tartó rokkantsághoz vezet, de sajnos vannak olyan hibák, amelyekben a gyermek nem életképes. Ezek tartalmazzák teljes hiánya tüdő vagy vese bőr(acrania), vagy agyféltekék (anencephalia).
Ismerni kell az egyéb tényezőket, amelyek a gyermek és családja közötti érzelmi kapcsolatokkal, a gyermek családi és társadalmi diszkriminációjával, a speciális igényű gyermek befogadásának és gondozásának nehézségeivel járnak. Az ápolónőnek ahhoz, hogy hatékonyan tudjon gondoskodni a gyermekről, a biológiai és technikai szempontok mellett ismernie kell a pszichológiából, antropológiából, szociológiából származó speciális tudásterület fogalmait.
Amikor egy gyermek deformitásáról számolnak be, a család félelemtől szenved, mintha abban a pillanatban mutatták volna be a gyermeket, valamint magát a családot. Azáltal, hogy nem számolnak ezzel a lehetőséggel az életükben, a család törékenynek érzi magát a helyzettel szemben, és csak az erős félelmet tudja felismerni attól, amivel szembe kell néznie. A kutatások azt mutatják, hogy amikor a szülők és a családtagok megfelelő tájékoztatást és támogatást kapnak, hajlamosak reálisan elfogadni a gyermeket, és ez az elfogadás kulcsfontosságú pont számára egészségügyi dolgozók.
A weboldalunkon található információk tájékoztató jellegűek és oktató jellegűek. Ez az információ azonban semmiképpen sem öngyógyítási útmutató. Feltétlenül konzultáljon orvosával.
A súlyos anatómiai rendellenességeket általában az élet első napjaiban diagnosztizálják. Néhányan szeretik köldöksérv, gastroschisis, rekeszizomsérvés a végbélnyílás atresiája, amely az elsődlegesnél nyilvánvaló orvosi vizsgálat. Mások az élet első napjaiban az enterális táplálás képtelenségében nyilvánulnak meg (intestinalis atresia, microcolon, tracheoesophagealis fistula és meconealis elzáródás). Más malformációk összetett diagnosztikai és terápiás dilemmákat jelentenek az újszülöttkori időszak után. A következő szakaszok konkrét klinikai kérdéseket tárgyalnak.
Ha nincs elfogadás, a viselkedésben eltérések lehetnek a gyermek elutasítása vagy túlzott védelme felé. A fejlődési fogyatékossággal élő gyermek megfelelő ellátása, a technikai felkészültség, az érzékenység és a multidiszciplináris csapat képessége, amely lehetővé teszi számára a gyermek és a család biopszichoszociális és spirituális dimenziójának észlelését és beavatkozását.
Az anya társadalmi reprezentációja a helytelen gyermekről. Veleszületett rendellenességekkel küzdő gyermekek anyjának érzései. Szájpadhasadék gondozása: családi probléma ellátása. legyen anya különleges gyerek: álomból a valóságba. Tudományos módszertan hallgatók és végzős hallgatók számára. Sao Paulo: Stiliano.
Intestinalis malrotation és a középbél volvulusa
A bélrendszeri malrotáció a magzati középbél tökéletlen forgásának eredménye, amikor a bél a hasüregbe vándorol. A rendellenes rotáció a peritoneum magzati zsinórjainak részleges vagy teljes nyombélelzáródásához vezethet (Ledd-szindróma), vagy ami még fontosabb, a középbél volvulusához. Középbél (a nyombéltől a keresztirányú vastagbél) és erei az egyik lábon helyezkednek el, ha a láb megcsavarodik, akkor az egész bélben szívroham léphet fel. Az omphalocele-ben szenvedő gyermekeknél szinte mindig van bélműködési zavar. Klinikailag a csecsemőknél és gyermekeknél súlyos bélelzáródás (epehányás) vagy akut has, bélperforáció és szepszis. A kezelés sebészi: a volvulus megszüntetése és a bélrögzítés, az életképtelen bél reszekciója. A műtét előtt életveszélyes állapotú csecsemőknél szükség van posztoperatív légzéstámogatásra és parenterális táplálásra.
Hogyan tervezzünk kutatási projektek. Sao Paulo: Martins Fontes. Sao Paulo: Perspektíva. Brazil Ápolási Egyesület. Ápolási Tanulmányok és Kutatóközpont. Tájékoztatás az ápolással foglalkozó tanulmányokról és kutatókról. Útmutató a társadalomtudományi kutatásokhoz. Portugália: Gradiva.
A tudás feladata: kvalitatív kutatás az egészségügy területén. Sao Paulo: Hutzitek. Kutatási cikk: a kihívástól az eredményig. Szociális szolgáltatás az ajakhasadék társadalmi integrációjának folyamatában. Veleszületett fejlődési rendellenességgel küzdő gyermek anyjának lenni: tanulmány Martin Heidegger tükrében.
Meckel-divertikulum
A Meckel-divertikulum egy megőrzött köldök-mezenteriális vagy vitelline csatorna, amely fájdalommentes vérzése miatt vonzza az orvos figyelmét. alsóbb osztályok GIT. A vérzés a bélnyálkahártya fekélyesedésével jár, amely a szekréció következtében alakul ki sósavból. Noha általában átmeneti, masszív és életveszélyes vérzésekről számoltak be. Nehéz lehet a diagnózis felállítása, mert gyakran ez a kivételek egyike. A gyomor nyálkahártyájának technécium-pertechnetát izotóppal történő szkennelése diverticulumot mutat. A terápia szupportív, de különös figyelmet kell fordítani a vérátömlesztésre. A diverticulum sebészi reszekciója az kardinális módszer kezelés.
Tartósan beteg gyermekkel élni: családi élmény. Sao Paulo: Ápolási Iskola, Sao Paulo Egyetem. A koraszülött anyja élménye: fenomenológiai megközelítés. Joao Pessoa: Center Orvostudomány, Paraiba Szövetségi Egyetem.
Egy nehéz és leleplező szakaszt átélni egy gyerekkel: a kísérő anya élményét. A válság, mint növekedési lehetőség egy átélt család számára akut betegség: a betegellátás problémája. Florianópolis: Ápolási Tanszék, Santa Catarina Szövetségi Egyetem.
A családok veszélyben vannak a gyermek életével. Florianópolis: Egészségtudományi Központ, Ápolási Tanszék, Santa Catarina Szövetségi Egyetem. Az ellenőrzési rendszer elemzése veleszületett anomália: javaslat születési rendellenességekkel foglalkozó súgóközpont létrehozására. A tanulmány ápolási ellátás Down-szindrómás gyermekek számára.

Hirschsprung betegség
A Hirschsprung-kór (a vastagbél veleszületett aganglionózisa) jellemzője a paraszimpatikus ganglionsejtek hiánya a végbélben és a vastagbélben, néha pedig a vékonybélben. A ganglionok hiánya a distalis bél szűküléséhez és a normál proximális bél duzzadásához vezet. Klinikai kép lehet enyhe, puffadással és székletvisszatartással, vagy súlyos, mérgező megacolonnal, hashártyagyulladással és bélperforációval. A toxikus megacolon általában gyermekeknél fordul elő fiatalabb kor; a bejelentett halálozási arányok elérik a 75%-ot.
A süllyesztő szindróma hordozójának és jelének gondozása. Curitiba: Santa Catarina Szövetségi Egyetem és Parana Szövetségi Egyetem. Családos ember Down-szindrómás anyai szemszögből: hozzájárulás az ápolási gyakorlathoz. Tűzálló ajakbeteggel élni: nővér tapasztalata. São Paulo: São Paulo Ápolási Iskola, São Paulo Egyetem.
Az ajak- és szájpadhasadékos iskolások mindennapi élete. Ribeirão Preto: Ribeirão Preto Ápolási Iskola, São Paulo Egyetem, Ribeirão Preto. Neurogén hólyagban szenvedő gyermekek gondozása: ezeknek a gyerekeknek és édesanyjuknak a társadalmi reprezentációi. Veleszületett hydrocephalusban szenvedő gyermekes anyák valósága és képzelete: társadalmi felfogások a műtéttel kapcsolatban.
A Hirschsprung-kór diagnózisát néha az anamnézis és a fizikális vizsgálat alapján állapítják meg. A bárium beöntés segítségével egy szűkült szegmens látható a bél kitágult proximális részével. Végső Diagnózis a ganglionsejtek hiányán alapul a végbél és/vagy vastagbél biopsziájában. A toxikus megacolon kezelése támogató (térfogat-újratágulás és antibiotikumok) és kardinális (sebészeti dekompresszió kolosztómián keresztül).
Bruna Aparecida Balla 1 Stefan Nujain Fulconi 2 Maria Rani Rigotti Baltor 3 Gisele Dupas 4. A San Carlos-i Szövetségi Egyetem végzős hallgatója. Diplomás program gondozás, San Carlos Szövetségi Egyetem. Ápolási Tanszék, San Carlos Szövetségi Egyetem. A veleszületett rendellenességben szenvedő gyermekek túlélési prognózisa javul; Ezért fontos ismerni a család tapasztalatait ennek a gyermeknek a társadalomba való befogadásában és bevezetésében. Az egészségügyi szakembereknek, köztük a nővérnek azonban továbbra is nehézséget okoz a családok megfigyelése és irányítása.
Egyéb bélrendszeri rendellenességek
A bélrendszeri rendellenességek vérzést, elzáródást vagy gyulladást, valamint másodlagos patológiát, például felszívódási zavart és bélperforációt okozhatnak. Emésztőrendszeri vérzés gyermekeknél gyulladásos betegségek következtében fordul elő:
-
visszér;
A tanulmány célja az volt, hogy megismerjük a család tapasztalatait a veleszületett rendellenességgel küzdő gyermek gondozásában. Az elméleti hivatkozást szimbiotikus kölcsönhatásként és módszerként, Narratívaként használták. Az átélt élmények közül a diagnózis felállításának pillanatát azok közé sorolták, amelyek fájdalmat és szenvedést okoznak a családnak. Ezt az időszakot követően a gyermek egészségéért és jólétéért való mindennapos szembesítés vált aggodalomra. Arra a következtetésre jutottak, hogy a családgondozásnak olyan támogató hálózatra kell épülnie, amely ezt elsősorban a diagnózis során, illetve a gyermekgondozás sajátosságai során veszi figyelembe.
érrendszeri rendellenességek.
A súlyosan beteg gyermekeknél stresszes gyomorhurut vagy stressz-fekély alakul ki, annak ellenére gyomorfekély ritka elsődleges patológia gyermekkorú betegeknél. Mérlegelni kell az antacidok vagy H2-hisztamin receptor antagonisták profilaktikus alkalmazásának szükségességét. Az intussuscepció, a bélnek a veleszületett vagy műtét utáni összenövések körüli csavarodása, valamint a bél önmagára csavarodása (volvulus) bélelzáródáshoz vezethet. Az intussuscepció viszonylag gyakori előfordulás gyermekgyógyászatban korcsoportés általában a disztális részen fordul elő ileum. Egyes esetekben vezető pontokat találnak, például polipot vagy lokalizált ödémát (amely a Henoch-Schonlein purpurában fordul elő). Az intussuscepció kezelése lehet műtéti vagy konzervatív (a bélelhalásra utaló betegeknél), báriummal, levegővel, ill. sóoldat. Nak nek gyulladásos betegségek a bél magában foglalja a Crohn-betegséget és a regionális enteritist. A gyulladást okozó fertőző ágensek közé tartozik a Salmonella, a Shigella és a Yersinia. Ezek a betegek gyakran hasmenéssel, felszívódási zavarokkal (különösen laktóz intoleranciával) és véres széklet. Mérgező akut hasuk is lehet.
Kulcsszavak: Veleszületett rendellenesség. A szülés és a gyermekgondozás körülményeinek javítását célzó technológiai fejlődés eredményeként nőtt a veleszületett rendellenességgel született gyermekek túlélési aránya. Az orvostudomány fejlődése lehetővé tette a terhesség és az intrauterin beavatkozások patológiáinak azonosítását is, ezáltal együttműködve a magzati prognózissal.
Veleszületett rendellenességek vannak nagy befolyást a családon, mert a hiány az idealizált gyerek elvesztését hozza magával. Ez a gyászfolyamat más, hiszen a gyermek él, és a szülők eleinte nem hisznek a diagnózisban, ami sokkot és bizalmatlanságot eredményez. Ezért a veleszületett rendellenesség híre nagy hatással van a családi környezetre, és félelemérzetet kelt az ismeretlennel szemben. A család ezt a pillanatot negatív konnotációként érzékeli a gyermek és önmaga számára. A családtagok félnek és félnek érzik magukat lehetséges nehézségeket hogy szemben állnak.
Nekrotizáló enterocolitis
A nekrotizáló enterocolitis (NEC) egy gyakori fulmináns újszülöttkori betegség, amelyet fekélyesedés és nekrózis jellemez. vékonybél. Ennek oka ismeretlen, de valószínű, hogy ez a betegség multifaktoriális. A legjelentősebb kockázati tényező a koraszülöttség. Ennek oka valószínűleg a bél ischaemia, a szájon át történő táplálás és a patogén mikroorganizmusok. A NEC előfordulásában szintén szerepet játszanak:
Kezdetben a gondozás a gyermekgondozás szempontjaira összpontosul, és a túlélés és a táplálás körüli aggodalmak veszik körül; később problémák merülnek fel a szerkezeti deformáció esztétikai kérdésével. A nehézségek leküzdéséhez fontos, hogy a családok támogatást és tájékoztatást kapjanak az ebben az ellátásban részt vevő szakemberektől, lehetőleg egy multidiszciplináris csapattól. Nem elég klinikai kezelés, ismerni kell azokat a módokat, amelyek hozzájárulnak ennek a gyermeknek a családi környezetbe és a társadalomba való beilleszkedéséhez, valamint az esetlegesen elszenvedett diszkrimináció megelőzéséhez.
köldökartéria katéterezése;
perinatális asphyxia;
légzési distressz szindróma;
nyitott ductus arteriosus.
A NEC előfordulása növekszik, újszülöttkori intenzív osztályon ezt a patológiát az újszülöttek 1-5%-a van. A leggyakrabban kezdeti jelei a következők: ételintolerancia, puffadás és véres széklet. Ami után előfordulhat bélelzáródás, bélperforáció és szepszis. A kezelés magában foglalja az enterális táplálás megszakítását, a nasogasztrikus dekompressziót, intravénás beadás folyadékok, hemodinamikai támogatás, megfelelő antibiotikumok adása ill műtéti beavatkozás ha akut hasra utaló jelek vannak szabad levegővel hasi üreg. A nagyon alacsony és rendkívül alacsony születési súlyú gyermekek számára előnyös lehet a peritoneális elvezetés. A parenterális táplálás gyakran csak néhány hétig szükséges, és a bélelzáródás viszonylag jóindulatú lefolyású hetek vagy hónapok után is előfordulhat.

Májelégtelenség
A májelégtelenség krónikus ill akut betegségek máj. Krónikus májelégtelenség atresia okozhatja epeút, veleszületett rendellenességek anyagcsere (tyrosinosis, Wilson-kór, galaktosémia, cisztás fibrózis); vagy krónikus hepatitis. Gyakran gyermekeknél krónikus betegségek szintetikus diszfunkcióra (alultápláltság, hipoalbuminémia, véralvadási zavar), degradatív diszfunkcióra (sárgaság és hiperammonémia) és portális hipertóniára (varikózus vénák és hypersplenizmus) utaló jelek mutatkoznak. Az akut májelégtelenség leggyakrabban akkor jelentkezik, ha fertőző hepatitis A és B.
A fizikális vizsgálat vérzés, duzzanat és egyéb szervi károsodás jeleit tárja fel, beleértve a máj- és lépmegnagyobbodást. Laboratóriumi kutatás magában kell foglalnia a szintetikus funkció (albumin, protrombin idő, részleges tromboplasztin idő), az anyagcseretermékek (bilirubin, ammónia) vizsgálatát és a májenzimek meghatározását. Az ultrahangot egyedileg rendelik. röntgenvizsgálatok kontraszttal és májbiopsziával.
A májelégtelenség életveszélyes szövődményei közé tartozik akut vérzésés szív- és érrendszeri rendellenességek(folyadékmozgás következtében kialakuló masszív intravaszkuláris hypovolemia miatt), intracranialis magas vérnyomás toxikus encephalopathia. Orvosi taktika várakozó és támogató. A 10%-os dextróz oldat infúziója megfelelő szénhidrátbevitelt biztosít. Diéta a alacsony tartalom fehérje minimálisra csökkenti az ammónia szintézist. A véralvadást K-vitamin, frissen fagyasztott plazma és szükség szerint vérlemezkék segítik. A frissen fagyasztott plazmával és vérlemezkékkel végzett plazmaferézis javítja a véralvadást és fenntartja a normovolémiát. Az orális laktulóz és a neomicin beöntés csökkenti az ammónia szintézisének és felszívódásának enterohepatikus ciklusát. Ezenkívül gondosan ellenőrizni kell a szív- és érrendszeri és a légzőrendszer működését, és szükség szerint karban kell tartani.
Legyen kész a fejlődésre intracranialis hipertónia. A neurológiai diszfunkciók monitorozására a vérszérum ammóniaszintjének meghatározását használják. Nem ismert azonban, hogy az ammónia a központi idegrendszer egyik fő mérgezője, vagy csak egy a sok kémiai marker közül. Szteroidokat alkalmaztak a hepatitis egyes formáinak kezelésére. A mérgező terhelés csökkentésére használják cseretranszfúzió vér és plazmaferézis, de nem kemény bizonyíték hogy az ilyen intézkedések csökkentik a morbiditást és a mortalitást. Az akut májelégtelenség bizonyos formáiban szenvedő betegek, beleértve a mérgező és fertőző okok Májtranszplantáció jelöltjének tekinthető.
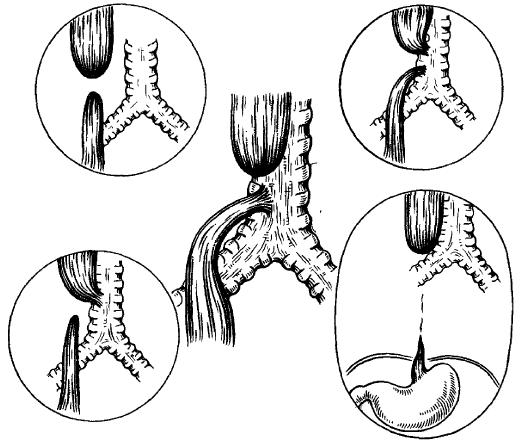
Az epeúti extrahepatikus atresia
Extrahepatikus atresia epe vezetékek 8000-10000 élveszületésből 1-nél fordul elő. Az atresia mértéke és változó mértékben közötti epeutak elzáródása vagy szakadása patkóbélés a májcsatornák proximális ágai. A kezelés az extrahepatikus epeutak tényleges számán alapul, és műtéti jellegű (Roy-x-en-Y és portoenterostomia). A Kasai műtét a legsikeresebb a 6-9 hónapos koruk előtt operált betegeknél. Azonban utána sok akut és krónikus szövődmények amelyek közé tartozik a májelégtelenség, a felszálló cholangitis és a májcirrhosis portális hipertóniaés visszér erek. E komplikációk ellenére a Kasai-műtét folytatódik, mert nincs elég megfelelő donorszerveket.
Májátültetés
Az immunszuppresszív gyógyszerek fejlesztése és sebészeti módszerek kezelés növelte a májátültetés sikerét. A sikeres transzplantáció megköveteli csapatmunka sebészek, gasztroenterológusok, aneszteziológusok, immunológusok és intenzív osztályosok a perioperatív és posztoperatív időszakok. A legtöbb felbukkanó klinikai problémák várhatóak. Ahogy megtörténik nagy veszteségek vér, masszív terápiát igényel a műtőben. Ennek megfelelően gondosan ellenőrizni kell a BCC, a vesék és a vér/alvadás állapotát. A szükséges immunszuppresszió a „normál” és az opportunista mikroorganizmusokkal való fertőzés kockázatához vezet. A bemutatott vetéskultúrák és a korai aktív antibiotikum terápia. Artériás magas vérnyomás, amely anélkül nyilvánul meg, hogy megnövekedett CVP-vel vagy tüdőkapilláris nyomással járna, a graft kilökődést gátló gyógyszerek alkalmazása miatt. Sok betegnek aktív vérnyomáscsökkentő terápiára van szüksége (hidralazin, diazoxid, kaptopril).
Táplálkozási támogatás súlyosan beteg gyermekek számára
A megbetegedések és a mortalitás csökkentése érdekében kiemelten fontos a súlyosan beteg gyermek megfelelő táplálkozási támogatása. Ahol lehetséges, ezeknek a betegeknek a kalória- és ásványianyag-szükségletét ki kell elégíteni. Határozottak voltak táplálkozási követelmények egészséges gyermekek, de súlyosan beteg gyermekeknél nem értik jól; az ágy mellett nehéz mérni az oxigénfogyasztást és a nitrogén egyensúlyt.
Biztonság megfelelő táplálkozás miatt nehéz lehet bélrendszeri rendellenességek, súlyos folyadékkorlátozás vese- vagy központi idegrendszeri betegségben, vagy csökkent glükóztolerancia. Minden táplálkozási módszernek (enterális és parenterális) a növekvő szervezetben a katabolikus állapot megelőzésére kell irányulnia.
A legbiztonságosabb és leginkább hatékony megközelítés lehetőség szerint enterális táplálást kell alkalmazni. Számos kereskedelmi keverék kapható különféle forrásokból valamint a fehérjék, zsírok és szénhidrátok mennyiségét. A fehérjeszükségletet teljes fehérjével, fehérje-hidrolizátumokkal vagy egyedi aminosavakkal lehet kielégíteni. teljes fehérje, amelynek a legkisebb ozmotikus hatása van, a legnagyobb tápérték. Azonban csak gyermekeknél alkalmazható normál működés hasnyálmirigy és allergia nélkül. Fehérjeallergiás gyermekeknél hasnyálmirigy-elégtelenség vagy komoly betegség a bélnyálkahártya számára előnyös lehet a fehérje-hidrolizátum bevitele. Ezeknek a keverékeknek azonban nagy az ozmolaritása. A szabad aminosav-képleteket meghatározott követelmények vagy intolerancia által korlátozott kémiai étrendekben használják.
A zsír magas kalóriatartalma teszi fontos összetevője táplálkozási támogatásban. Trigliceridek a hosszú lánc körülbelül 9 kcal / g, a közepes szénláncú trigliceridek pedig 8,3 kcal / g. Magas kalóriatartalmuk ellenére a hosszú szénláncú trigliceridek nehezen emészthetők. A közepes szénláncú trigliceridek gyorsabban hidrolizálnak, és szinte szabaddá alakulnak zsírsavakés glicerint. Ezenkívül még lipáz hiányában is adszorbeálódnak relatív vízoldhatóságuk és emulgeáló tulajdonságaik miatt. A közepes szénláncú trigliceridek azonban nem tartalmaznak esszenciális zsírsavakat. Ezért az étrendet ki kell egészíteni linolsavval.

parenterális táplálás
A parenterális táplálást olyan gyermekek számára alkalmazzák, akik akut betegség miatt nem tolerálják az enterális táplálást légzőszervi megbetegedések vagy a gyomor-bél traktus patológiája, úgy is használják elsődleges kezelés krónikus szindróma rövid bél, Crohn-betegség és veseelégtelenség.
Megvalósítási módszertan parenterális táplálás gyermekeknél
Intravénás táplálékkal 10% -ot írnak fel vizes oldat dextróz (D10W) 1-1,5 fenntartó dózisban 24 órán keresztül.A beteget szoros megfigyelés alatt tartják a glucosuria, a hyperglykaemia és az ödéma ellenőrzése érdekében. Ha a cukorterhelés normálisan tolerálható, akkor D10W aminosav-oldat (PN-10) írható fel. A D10W oldat (aminosavakkal vagy anélkül) bevezetését a központi ill perifériás katéter. A koncentrált oldatokat centrális katéteren keresztül kell beadni, mivel ezek a perifériás vénák szklerózisát okozzák. Ha a központi katéter a helyén van, és a beteg 1,5 adag PN-10 vagy D10W fenntartó folyadékot tolerált, a glükóz dózisa 20%-ra emelhető, és az adagolás sebessége csökkenthető fenntartóra. A betegnek súlyt kell híznia, amíg el nem éri a PN támasztó térfogatának 1,5-szeresét. Általában, ha a beteg alultáplált (<0,80 веса к росту), объемы жидкости должны быть скорректированы в сторону понижения, чтобы составлять примерно 80% для нормальных детей того же веса. После первой недели пищевой реабилитации может использоваться регулярная жидкостная поддержка.
Parenterális zsíros táplálkozás gyerekeknek
Lipidek a táplálkozás során a központi vénás hozzáférésen keresztül.
A központi intravénás táplálásnak lipideket kell tartalmaznia, amelyek az esszenciális zsírsavhiány kialakulásának megelőzéséhez szükségesek, és az összes kalória legalább 5-10%-át teszik ki. A zsíremulzió következő térfogatai hozzávetőleges becslést adnak a központi parenterális táplálás során az esszenciális zsírsavak hiányának megelőzéséhez szükséges lipidek mennyiségére vonatkozóan:
5-10 ml/kg az első 10 kg;
2,5-5 ml/kg a második 10 kg;
20 kg felett súlyonként 1,25-2,5 ml/kg.
A lipideket általában a parenterális táplálás megkezdése után néhány nappal adják be. A lipidtolerancia fokozódik, ha a betegnek megfelelő kalóriabeviteli időszaka volt. A zsírsavak ronthatják a beteg nagy dózisú dextróz tolerálhatóságát. Lipid infúzió után a plazmakoncentrációt mindig ellenőrizni kell.
Lipidek a táplálkozásban a perifériás vénás hozzáférésen keresztül.
A perifériás intravénás táplálásban (10%-os zsíremulziókat használnak) a kalóriák többsége gyakran lipid, mivel ez az egyetlen izoozmoláris termék, amely elegendő kalóriasűrűséggel rendelkezik ahhoz, hogy jelentős kalóriabevitelt biztosítson a perifériás vénán keresztül. Ezért, amint a perifériás táplálásban részesülő beteg eléri a PN-10 maximális térfogatát, 10 ml/kg/nap mennyiségben lipideket (zsíremulziókat) adnak hozzá, amit a maximális adag 40 ml/kg-ra emelnek. /nap. A lipidkalória nem haladhatja meg az elfogyasztott összes kalória 60%-át. A lipid kiürülését a 24 órás folyamatos adagolás elősegíti.

A perifériás és centrális parenterális táplálás előnyei és hátrányai: energiapótlás
A perifériás parenterális táplálás egy átmeneti intézkedés, amely ritkán teszi lehetővé, hogy a táplálékkal bevitt energia meghaladja a karbantartási igényt. Ezért csak néhány extra kalória áll majd rendelkezésre a növekedéshez. A perifériás parenterális táplálás időtartamát 2 hétre kell korlátozni. A központi táplálkozás ezzel szemben megfelelően kielégíti a szervezet növekedéséhez és fenntartásához szükséges kalória- és nitrogénszükségletet. A központi katéterek azonban fertőzésveszélyt hordoznak.
Az energiaszükséglet a karbantartáshoz, növekedéshez és tevékenységhez szükséges energiamennyiség. A karbantartáshoz és tevékenységhez felhasznált energiából megmaradó összes nettó energia rendelkezésre áll a növekedéshez. A növekedésre (testtömeg növekedésre) fordított kalóriák aránya legalább 5 cal/g. A normál növekedés körülbelül 25-30 g/nap az élet első 6 hónapjában, 10-15 g/nap a következő 6 hónapban, majd körülbelül 7-10 g/nap. Ezen adatok felhasználásával a parenterális táplálás beállítható a normál növekedés vagy mérsékelt táplálkozási hiány elérése érdekében. Az elégtelen kalóriabevitel melletti súlygyarapodás (kevesebb karbantartási igény) mindig azt jelenti, hogy a baba ödémás. Ha a táplálkozási terápia célja csak az 1-2 hétig tartó fenntartás, akkor nem kell aggódni a növekedés miatt; a perifériás táplálkozás megfelelő lesz. Ha jelentős izompótlásra vagy hosszú távú táplálkozási támogatásra van szükség, akkor a növekedéshez és az aktivitáshoz valós tápanyagszükségletet kell biztosítani.
Teljes parenterális táplálásban részesülő gyermekek monitorozása
Naponta fel kell mérni az elfogyasztott és kiürült anyagok mennyiségét és a testsúlyt. Rendszeresen értékelje az elzáródás vagy elzáródás jeleit és a zúzódásokat a katéter helyén (perifériás vagy központi). Megvizsgálják a bőrt és a nyálkahártyákat fémhiányra utaló jelekre. Szükséges a máj méretének és működésének ellenőrzése; parenterális táplálásban részesülő betegeknél megjegyezték:
intrahepatikus kolesztázis;
a felesleges zsír és glikogén felhalmozódása;
fokozott májfunkció.
Az egyéb metabolikus vizsgálatoknak tartalmazniuk kell az elektrolitok, glükóz, vér karbamid-nitrogén, kreatinin és ammónia rutinszerű szűrését. Rendszeresen, de nem gyakran ellenőrizni kell az összfehérjét, az albumint, a hemoglobint és a triglicerideket.
Kivonulás
A gyermekek túlélése a megfelelő táplálkozástól függ. A nem működő gasztrointesztinális traktusú gyermekek hosszú évekig túlélhetik a teljes parenterális táplálást, de ez nyilvánvalóan átmeneti intézkedés. Idővel a centrális vénás katéterezésből származó szövődmények kockázata növekszik, és a katéterezési helyek használatakor az érrendszeri hozzáférés korlátozottá válik.

