Остра дихателна недостатъчност. Какви са причините за остра сърдечна недостатъчност
Острата сърдечна недостатъчност е състояние, при което сърцето губи способността си да кръвоснабдява органите.
Сега патологията е често срещана и се среща по-често при жените.
При остра недостатъчност тя е свързана с увреждане на сърцето или неуспех в процеса на изпомпване на кръв през съдовете. Следователно, основните причини за остра сърдечна недостатъчност са:
В действителност има много причини за развитието на остра сърдечна недостатъчност.
Този списък включва:
- диабет тип 1 и 2;
- нарушение на сърдечния ритъм;
- кардиомиопатия;
- използване алкохолни напитки, пушене;
Каним ви да научите за първа помощ при инфаркт:
Предпазни мерки
Превенцията и корекцията на начина на живот ще помогнат за намаляване на вероятността от развитие на остра сърдечна недостатъчност.

Задължително условие е посещение на кардиолог два пъти годишно.. По този начин можете да идентифицирате проблема на ранен етап.
Не подлагайте тялото на интензивно физическо натоварване.
Това важи особено за неподготвени хора. Трябва да избягвате натрупването на телесни мазнини и да наблюдавате диетата си и приема на сол.
Препоръчително е всеки ден да се разхождате свеж въздух, започнете да плувате. Ако сте постоянно на закрито, може да се развие липса на физическа активност.
От тази статия ще научите: какво е остра коронарна недостатъчност, какво я причинява. Как се проявява, методи на лечение.
Остра коронарна недостатъчност означава внезапно влошаване на кръвоснабдяването на сърдечния мускул (миокарда) през коронарните артерии. По-разпространеното наименование на това състояние е остро коронарен синдром(OKS). ACS включва две опасни заболявания:
Инфарктът на миокарда възниква, когато кръвотокът през една от коронарните артерии или техните по-малки клонове е внезапно блокиран. Частта от сърдечния мускул, захранвана от този запушен съд, е лишена от кръв и кислород. Ако блокадата не се елиминира много бързо, тогава тази част от миокарда умира. Количество мъртви клеткина сърцето зависи от това коя артерия е блокирана.
Нестабилната стенокардия се развива, когато стесняването на коронарните артерии или техните клонове ограничава кръвоснабдяването на сърдечния мускул, но не го блокира напълно. Това означава, че клетките на миокарда не умират, въпреки че страдат от липса на кислород и хранителни вещества.
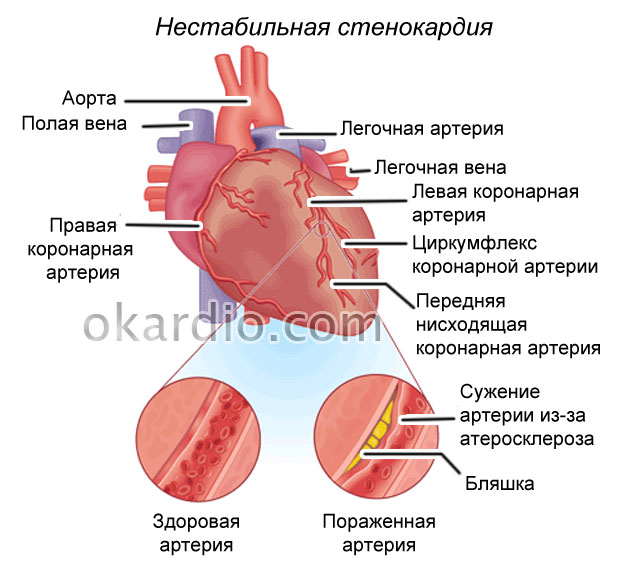
В основата на развитието както на миокарден инфаркт, така и Не стабилна стенокардияв повечето случаи се крие атеросклероза - отлагането на холестерол във вътрешния слой на кръвоносните съдове с образуването на плаки, които стесняват лумена им.
С проблема ОКС се занимават кардиолози, интервенционални кардиолози и кардиохирурзи.
Причини за остра коронарна недостатъчност
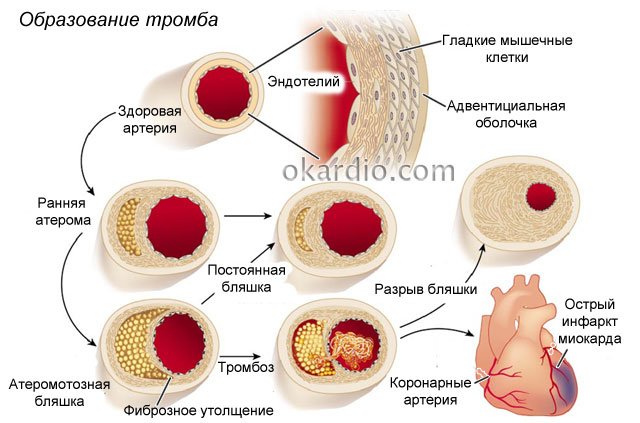
По-голямата част от случаите на заболяването се развиват поради наличието на стеснения в съдовете, доставящи кръв към сърцето - коронарни артерии. Това обикновено се наблюдава, когато във вътрешния слой на артерията има атеросклеротична плака, която се състои от холестеролни отлагания.

Атеросклеротичните плаки се образуват в продължение на много години на едно или повече места в коронарните артерии. Всеки от тях има външен твърда черупкас вътрешна мека сърцевина. Постепенно увеличавайки се по размер, плаката може бавно да блокира лумена на съда. Ако вътрешната обвивка на покриващата я артерия се разкъса, на това място се образува кръвен съсирек, който рязко ограничава или напълно спира кръвоснабдяването на сърдечния мускул, причинявайки остра коронарна недостатъчност.
 Кликнете върху снимката за уголемяване
Кликнете върху снимката за уголемяване Коронарните артерии също могат да бъдат блокирани от:
- Възпаление на вътрешната обвивка на съда ( рядка причина OKS).
- Рана с нож в сърцето.
- Кръвен съсирек, образуван на друго място (например в сърцето), който пътува до коронарна артерия и блокира нейния лумен.
- Приемът на кокаин води до спазъм на коронарните артерии.
- Усложнения при сърдечна хирургия.
Рискови фактори за развитие на ОКС:
- възраст (>45 години за мъже и >55 години за жени);
- високо кръвно налягане;
- висок холестерол в кръвта;
- пушене;
- липса на физическа активност;
- нездравословна диета;
- затлъстяване или наднормено тегло;
- диабет;
- наличие на сърдечни заболявания при роднини.

Симптоми на остра коронарна недостатъчност
Симптомите на заболяването обикновено започват остро. Те включват следното:
- Болка или дискомфорт в гърдите, които хората често описват като усещане за парене, притискане или болка.
- Разпространение на болка от гръден кошв раменете, ръцете, горна часткорема, гърба, врата или долната челюст.
- диспнея.
- Внезапно и силно изпотяване.
- Гадене и повръщане.
- Замаяност или загуба на съзнание.
- Обща умора.
- Чувство на безпокойство и страх.
- Усещане за прекалено ускорен или неправилен сърдечен ритъм.
Синдромът на болката може да бъде много подобен на епизод на обикновена стабилна стенокардия, с която пациентът е запознат. Често обаче има по-голяма интензивност и продължителност. При стабилна стенокардия болката в сърцето обикновено изчезва в рамките на няколко минути, докато при ACS тя продължава повече от 15 минути, а понякога и няколко часа.
Болката и други симптоми на ACS по време на атака могат да бъдат толкова изразени, че напълно изключват възможността за извършване на каквито и да е действия.
Клинична картина коронарна недостатъчностможе да варира и зависи от възрастта и пола на лицето, както и от съществуващите съпътстващи заболявания. Най-често типични клинична картинаКоронарна недостатъчност със сърдечна болка липсва при жени, възрастни хора и пациенти с диабет.
Диагностика на остра коронарна недостатъчност
Понякога дори опитни лекариТрудно е да се разграничи острата коронарна недостатъчност от други причини за сърдечна болка. За целта в лечебно заведениеДържани:
- Електрокардиограмата (ЕКГ) е запис на електрическата активност на сърцето. При ОКС обаче се наблюдават типични ЕКГ промени в редки случаиможе да е нормална.
- Кръвни тестове, които откриват наличието на вещества, отделяни при смъртта на сърдечните клетки - тропонин, креатининфосфокиназа. Концентрацията на тези вещества в кръвта се увеличава по време на инфаркт на миокарда, оставайки непроменена по време на нестабилна стенокардия.
Резултатите от тези две изследвания, в комбинация със симптомите на ОКС, осигуряват първична диагнозана това заболяване и ви позволява да определите неговия тип (инфаркт на миокарда или нестабилна стенокардия).
За по-задълбочена оценка на коронарната недостатъчност и идентифициране на причините за нея се извършват следните тестове:
- Коронарографията е метод за изследване, с който лекарите могат да преценят проходимостта на засегнатите сърдечни съдове. Чрез радиация или феморална артерияЛекарят вкарва тънък и дълъг катетър в коронарните артерии, с помощта на който в тях се инжектира рентгеноконтрастно вещество. Правят се няколко неща едновременно Рентгенови изображенияпоказват запушване или стесняване на коронарните артерии. Същият катетър може да се използва за лечение на ACS.
- Ехокардиография – приложения ултразвукови вълниза създаване на изображение на сърцето в реално време. Този метод ви позволява да оцените контрактилитета на сърцето.
- CT ангиографията е нова техника за изследване, която използва специализирана технология компютърна томографияза откриване на стеснени или запушени коронарни артерии.
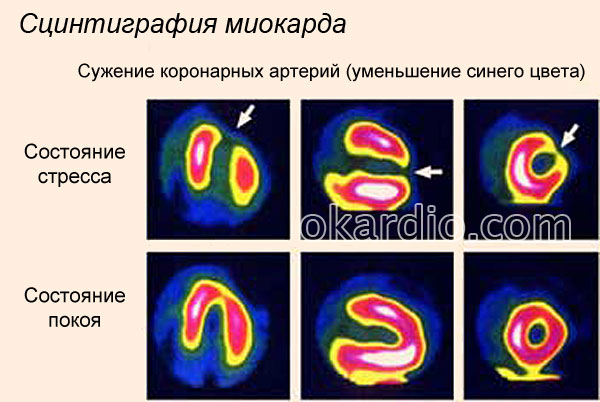
- . По време на този тест в кръвта се инжектира безопасно количество радиоактивно вещество. След това се използва специален сензор, за да се определи как кръвта тече през сърцето, откривайки области с лош кръвен поток.
Лечение на остра коронарна недостатъчност
Остра коронарна недостатъчност – обща причина внезапна смъртхора, така че ако се появят симптомите му, трябва незабавно да потърсите медицинска помощ. Трябва да запомните едно просто правило: „Времето е миокард“. Този израз може да се обясни много просто - колкото по-рано се лекува появата на симптомите на ОКС необходима помощ, тези лечението е по-ефективноИ по-добра прогнозапри пациента.
След като лекарите определят вида на ACS, те ще решат от какво лечение се нуждае пациентът. При определяне на подходящата тактика се вземат предвид следните фактори:
- възраст на пациента;
- наличието на други рискови фактори за сърдечни и съдови заболявания (тютюнопушене, повишено нивохолестерол, хипертония, диабет);
- естеството на промените в ЕКГ;
- резултати от кръвен тест за тропонини и креатининфосфокиназа.
Съвременните методи на лечение (ангиопластика и) позволяват на някои пациенти да елиминират непосредствена причинаразвитие на симптоми на остра коронарна недостатъчност - стесняване на лумена кръвоносен съдатеросклеротична плака. Въпреки това, около пълно излекуваненяма съмнение, тъй като е невъзможно напълно да се елиминира атеросклерозата.
Ангиопластика и стентиране
Ангиопластиката е процедура, която възстановява кръвотока през коронарните артерии и подобрява кръвоснабдяването на миокарда. По време на тази процедура се надува малък балон вътре в една или повече коронарни артерии на мястото на стесняване или стесняване, което отваря лумена на засегнатите съдове. След това в тази област се поставя разширяваща се метална интраваскуларна присадка (стент), за да се поддържа артерията отворена.

Ангиопластиката и стентирането на коронарните артерии могат да премахнат стесняването на сърдечните съдове и да възстановят кръвоснабдяването на засегнатите области на миокарда.
Тромболитична терапия
Тромболизата е лечение, при което се прилага интравенозно лекарства, разцепване на кръвни съсиреци, стесняване или блокиране на лумена на коронарните артерии. Това подобрява кръвоснабдяването на миокарда. Тези лекарства включват стрептокиназа, алтеплаза и тенектеплаза.
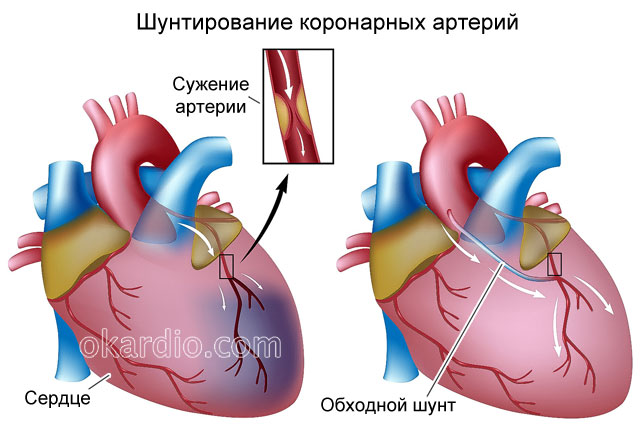
Коронарен артериален байпас
Аорто-коронарен байпас е операция, при която болната артерия се заменя с кръвоносен съд, взет от гърдите, крака или ръката. Това създава байпасен поток от кръв покрай мястото на стесняване или запушване на коронарната артерия. За да извършат тази операция, кардиохирурзите трябва да разрежат гръдния кош по средната линия.
Лекарствена терапия
Има много различни лекарства за лечение на остра коронарна недостатъчност. Кардиолог може да предпише лекарство, подходящо за всеки пациент.
Тези средства:
- намаляване на риска от инфаркт на миокарда, стенокардия, сърдечна недостатъчност и инсулт;
- облекчаване на симптомите;
- подобряване на качеството на живот;
- намаляване на необходимостта от ходене в болница;
- удължава живота на човек.
Лекарствената терапия за остра коронарна недостатъчност включва следните групи лекарства:
- Наркотични болкоуспокояващи (морфин, промедол, омнопон).
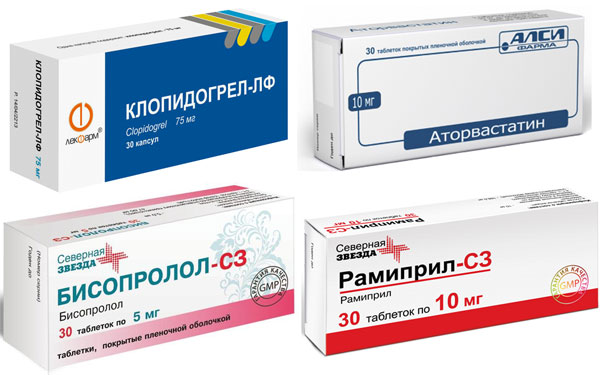
- Антитромбоцитните агенти са лекарства, които инхибират функциите на тромбоцитите и ги предпазват от слепване, за да образуват кръвен съсирек. Те включват аспирин, клопидогрел и тикагрелор.
- Антикоагулантите са лекарства, които предотвратяват съсирването на кръвта. Те включват хепарин, еноксапарин и фондапаринукс.
- Инхибитори на ангиотензин-конвертиращия ензим (ACE инхибитори) - разширяват кръвоносните съдове, намаляват кръвното налягане и намаляват натоварването на сърцето. Тези лекарства подобряват сърдечната функция и увеличават шансовете за оцеляване след инфаркт на миокарда. Те включват рамиприл, периндоприл, каптоприл.
- Ангиотензин рецепторни блокери - тези лекарства понякога се използват вместо АСЕ инхибитори, когато последните не се понасят от пациента. Те имат същите свойства като АСЕ инхибиторите. Тази група включва лозартан и кандесартан.
- Бета блокери - забавяне сърдечен пулс, намаляват кръвното налягане и намаляват риска от миокарден инфаркт. Най-често срещаните лекарства от тази група са метопролол, бисопролол, небиволол, карведилол.
- Статини – намаляват нивата на холестерола в кръвта, като по този начин намаляват риска от миокарден инфаркт и инсулт. Те също се стабилизират атеросклеротични плакив съдовете, намалявайки риска от тяхното разкъсване. Статините включват аторвастатин, розувастатин и симвастатин.
- Нитрати – подобряват кръвоснабдяването на сърцето, разширявайки коронарните артерии. Те предотвратяват или премахват. Нитроглицеринът и нитросорбидът принадлежат към тази група.
Промяна в начина на живот
След остра коронарна недостатъчност е много важно да се предотврати повторно развитие. За да направите това, в допълнение към лечение с лекарства, придържайте се към здрав образживот:
- Пушенето забранено.
- Трябва да спазвате правилата здравословно хранене. Диетата трябва да е богата на плодове и зеленчуци, пълнозърнести храни.
- Необходимо е да бъдете физически активни.
- Трябва да се следи нивото на кръвното налягане.
- Нуждае се от подкрепа здравословно теглотела.
- Не трябва да злоупотребявате с алкохолни напитки.
- Трябва да контролирате стреса.
Прогноза
Прогнозата за ОКС зависи от много фактори, като основните са вида и тежестта на заболяването.
При широкофокален инфаркт приблизително 25% от пациентите умират в рамките на няколко минути след началото на коронарната недостатъчност, без да чакат лечение медицински грижи. Прогнозата е по-добра за тези пациенти, които са приети в болница, с 28-дневна преживяемост до 85%. От оцелелите остър период широкоогнищен инфарктПовече от 80% от хората оцеляват една година, приблизително 75% - 5 години и 50% - 10 години. При дребноогнищен инфаркт и нестабилна стенокардия прогнозата за преживяемост е по-добра.
Етиологични факториастра уремия са многобройни и могат да бъдат обединени в следните по-големи етиологични и патогенетични групи [Tareev E.M., 1961].
I. Шоков бъбрек. AKI се развива, когато травматичен шокс масивно увреждане на тъканите, загуба на кръв, плазма, тъканна течности рефлексен шок, водещ до хиповолемия и хипотония, венозна и артериална, както и навлизане на калий и хемоглобин в кръвната плазма. Това се наблюдава особено често при злополуки и наранявания, тежки хирургични травми, увреждане или разпадане на чернодробна тъкан, панкреас, инфаркт на миокарда и други съдови инциденти, изгаряния, масивна хемолиза, аборт, стеноза на пилора, загуба на храносмилателни сокове през фистула и др. ..
II. Токсичен бъбрек. AKI възниква при отравяне с такива нефротропни отрови като живак, пропилей гликол, бертолетова сол, сулфонамиди и др. Бъбречните отрови причиняват пълна некроза на епитела на проксималните тубули и в същото време рефлексивно водят до бъбречна исхемия с нарушения в структурата и функцията на тубулите, характерни за исхемия.
III. Остър инфекциозен (инфекциозно-токсичен) бъбрек. Остра уремия може да се развие при далекоизточен хеморагичен нефрит, болест на Weil-Vasiliev, анаеробна инфекция, протичаща с спадане на кръвното налягане, колапс. Анаеробна инфекциячесто придружено от смачкване на мускули и криминален аборт.
IV. Съдова обструкция. AKI може да възникне при бъбречен васкулит, остра склеродермия на бъбреците, злокачествена хипертония с бърза артериолинна некроза, с тотална некроза на кората при бременни жени, пиелонефрит с некротизиращ панилит.
V. Остра обструкция пикочните пътища. Сулфаниламидният бъбрек също допринася за остра бъбречна недостатъчност, уролитиаза заболяванеи т.н.
Понастоящем по-често се използва разделянето на острата бъбречна недостатъчност на преренална, бъбречна и постренална, което позволява, особено в случай на пре- и постренална остра бъбречна недостатъчност, да се предотврати тежко увреждане на бъбреците с подходящи мерки. Основните причини за остра бъбречна недостатъчност според идентифицираните подгрупи са дадени по-долу.
I. Преренална остра бъбречна недостатъчност
1. Случаи с признаци на недостатъчна тъканна перфузия с дехидратация, намалена CF и ниско централно налягане
- Олигемичен шок
- Кървене, изгаряне, загуба на вода и електролити поради повръщане, диария, стомашна фистула
- Кардиогенен шок
- Инфаркт на миокарда, емболия белодробна артерия
- Бактериален шок
- Всяка тежка инфекция и особено септицемия и ендотоксемия с грам-отрицателна инфекция
2. Случаи със спад на CF, но без хипотония
- Недостиг на вода и сол
- Остра хиперкалцемия
- Бъбречни вазоспазми от лекарствен произход (норепинефрин)
II. Бъбречна остра бъбречна недостатъчност
1. Остра тубулна или кортикална некроза
а) шок с некоригируема преренална остра бъбречна недостатъчност:
- хирургични интервенции
- травми и изгаряния
- загуба на кръв или течност
- септичен шок
- остър панкреатит
б) хемоглобин или миоглобин:
- усложнения при кръвопреливане
- тежък хемолитична анемия
- тежко мускулно нараняване
в) нефротоксични вещества:
- въглероден тетрахлорид
- неорганични живачни съединения
- тежки метали
- етиленов гликол
- лекарствени вещества (антибиотици, фенацитин, сулфонамиди)
2. Блокада на тубули, например с урати, сулфонамиди
III. Постренална остра бъбречна недостатъчност
- Камъни в бъбреците
- Ретроперитонеална фиброза
- Тумор тазовите органи
- Хирургични операциис увреждане или субсидиране на уретерите
- Облъчване на таза
Освен най типични причини, AKI може да възникне при голямо разнообразие от състояния. Така S. Dean et al. (1977) наблюдават развитието на олигурия и други признаци на остра бъбречна недостатъчност при млад мъж, който използва сауната прекомерно, за да отслабне. Увреждането на бъбреците поради хемолиза възниква не само в резултат на усложнения при кръвопреливане и отравяне с хемолитични отрови. Хемолиза, последвана от преходна остра бъбречна недостатъчност S. Owusu et al. (1972), както и O. Selroos (1972), наблюдавани при пациенти с дефицит на глюкозо-6-фосфат дехидрогеназа (G-6-FDG) на еритроцитите, и T. Pollard и I. Weiss (1970) - при маратонци след дълго състезание.
Мускулно увреждане с мускулен разпад и миоглобинурия възниква не само в резултат на нараняване. S. Leonard и E. Eichner (1970) наблюдават това при маршируваща и идиопатична рабдомиолиза, а N. Kopsa et al. (1977) - за измръзване. Антибиотиците - гентамицин, неомицин, рифампицин, колистин - могат да имат нефротоксичен ефект радиоконтрастни вещества, използвани при изследване на кръвоносни съдове, жлъчни и пикочни пътища, разпадни продукти на някои анестетици (метоксифлуран), използвани за анестезия, и други вещества.
В някои случаи лекарствените нефротоксини навлизат в тялото по необичаен начин.
V. Bornshewer и др. (1975) наблюдават пациент, който е лекуван локално с лекарство, съдържащо живак, поради инфекция след изгаряне. След 2 седмици лечение се развиват симптоми на интоксикация с живак, както и олигурия и повишаване на нивото на азотните отпадъци в кръвта. Симптомите на остра бъбречна недостатъчност изчезнаха след прекратяване на лечението.
A. Barrientos и др. (1977) описва развитието на остра бъбречна недостатъчност при 28-годишен мъж, който по погрешка използва дизелово гориво за измиване на косата вместо шампоан.
В случай на използване на някои лекарствени веществаувреждане на бъбреците с разработване на ограничители на пренапрежениеможе да има алергичен произход.
P. Faarup и E. Christensen (1974) представят медицинска история на пациент с инфаркт на миокарда, при който приложението на фенобарбитал е причинило обрив, олигурия и азотемия. Пункционна биопсия разкрива картина на остра тубулоинтерстициална нефропатия с възпалителни инфилтратиоколо съдовете. Отмяна на барбитурат и прилагане на преднизолон и антихистаминидоведе след 3 седмици до пълно възстановяванебъбречна функция.
Тубулна блокада с урати се развива по време на имуносупресивно лечение на миелома и различни опции остра левкемияи е описано при лица, които не са аклиматизирани към топлината по време на тежка физическа работа.
Запушване на уретерите от candida D. Levin et al. (1975), наблюдавани при пациент с намалена имунологична реактивност поради употребата на радиоактивен йодвъв връзка с тиреотоксикоза.
От особено значение сред причини за остра бъбречна недостатъчностТо има съдова патология[Тареев Е. М., 1961].
Източници на емболия по време на емболия бъбречна артерияможе да бъде ляво предсърдие с митрална стеноза, отлепени вегетации от сърдечни клапи при ендокардит, атероматозна аорта. Тъй като емболията на бъбречната артерия често се развива едновременно с емболия на други органи, много рядко се разпознава клинично. Според N. Hoxie и S. Coggin (1940) само в 3 от 348 случая на емболия на бъбречната артерия, открити при аутопсия, диагнозата е установена по време на живота на пациентите. Едностранната емболия на бъбречната артерия не води до остра бъбречна недостатъчност; възможно е само при двустранно увреждане или ако е настъпила оклузия на артерията на единствения бъбрек.
Пациентите със съмнение за емболия на бъбречните артерии трябва незабавно да се подложат на аортография, тъй като отстраняването на ембола дори след 12 часа и при частична оклузия след няколко дни възстановява бъбречната функция.
По време на резекция на аневризма на аортата, острата бъбречна недостатъчност, която се развива в 17-24% от случаите, може да бъде следствие както от тромбоза на бъбречната артерия, така и от остра тубулна некроза поради колапс по време на операция и др. Тромбоза на бъбречната артерия, придружена от остра бъбречна недостатъчност, може да възникне по време на артериография, остър панкреатит, остра дисеминирана вътресъдова коагулация.
При новородени тромбозата на бъбречната артерия често възниква поради гастроентерит и дехидратация. Подобно на тромбозата на бъбречната вена, това води до остра бъбречна недостатъчност дори в случай на едностранни лезии. Почти половината от описаните случаи на тромбоза на бъбречната вена се срещат при деца. Понякога венозната тромбоза се развива в първите часове след раждането, вероятно започва в утробата, и по-често се появява през първия месец или година от живота. Тромбозата започва с болка в лумбалната област, треска, диспептични разстройствана фона на дехидратация (висок хематокрит).
Често се наблюдават тромбоцитопения, удължаване на протромбиновото време и други промени в коагулограмата. В урината се откриват белтък и червени кръвни клетки. Бъбрекът е с увеличени размери и не отделя контрастно вещество при вътрешна урография. Ретроградната пиелограма показва компресирани чашки, екстравазации контрастно веществов паренхима кръвен съсирекв таза. Прогнозата обикновено е неблагоприятна. Тромбектомия след флебография - извънредна мярка, способен да защити единия или дори двата бъбрека. При едностранен процес се прибягва до нефректомия. Възстановяването е възможно с консервативно лечение, включително терапия на основното заболяване, рехидратация, антикоагуланти и борба с проявите на уремия.
При възрастни тромбозата на бъбречната вена започва постепенно и води до нефротичен синдром и в крайна сметка до хронична бъбречна недостатъчност. AKI се развива в два случая - необратима с венозна тромбоза на фона на съществуваща бъбречна амилоидоза или ако вените на бъбречния трансплант са тромбирани. В този случай навременната тромбектомия възстановява функцията на присадката.
При кърмачетата острата бъбречна недостатъчност може да бъде и следствие от перинатална асфиксия. T. Dauber и др. (1976), които наблюдават 7 такива случая, отбелязват нарушена бъбречна функция при 5 оцелели още 12 месеца след остра бъбречна недостатъчност.
Злокачествената хипертония вече е налице ранни стадииможе да се усложни от остра бъбречна недостатъчност с развитие на олигурия. Комбинирана масивна терапия антихипертензивни лекарстваи хемодиализа или перитонеална диализа позволяват в някои случаи да се получи дългосрочна ремисия и подобряване на бъбречната функция. Ако не се възстанови и остава опасност от увреждане на съдовете на очното дъно и загуба на зрението, се прибягва до двустранна нефректомия с последващо лечение с редовна хемодиализа или бъбречна трансплантация.
Около 1% от случаите на остра бъбречна недостатъчност се развиват в резултат на системен ангиит, засягащ бъбречните съдове. Те включват преди всичко периартериит нодоза, грануломатоза на Wegener, остра склеродермия на бъбреците. Разпознаването на тези състояния е изключително важно, тъй като адекватната имуносупресивна терапия по време на хемодиализа може да доведе до възстановяване на бъбречната функция.
Трябва също да се спомене травматично уврежданебъбречни съдове, придружени от остра бъбречна недостатъчност. Пълно двустранно разкъсване на бъбречния лигамент с преминаващите през него съдове е възможно при автомобилна катастрофа, падане от височина и др. В случай на едностранна лезия може да се развие остра тубулна некроза в непокътнат бъбрек.
Травматична тромбоза на бъбречната артерия също най-често се наблюдава при пътнотранспортни произшествия, но може да се развие и в случай на падане на улицата (Grablowsky O. et al., 1970] или по време на шейна сред учениците. Едностранна травматична бъбречна тромбоза артерия по-често се диагностицира като руптура на бъбрек, но откриването на нефункциониращ бъбрек с интравенозна урографияс нормална картинапри ретроградна пиелографияви позволява да инсталирате правилна диагноза, потвърдено от аортографски данни. Понякога артериална оклузия, пълен или частичен, се развива с кръвоизлив под интимата на съда.
Клинична нефрология
редактиран от ЯЖТЕ. Тареева
- Причини за остра сърдечна недостатъчност
- Симптоми на остра сърдечна недостатъчност
- Методи за лечение на остра сърдечна недостатъчност
Остра сърдечна недостатъчност, чиито симптоми се появяват различни синдроми, е една от най-честите причини за смърт при възрастните хора. Това потенциално животозастрашаващо състояние е следствие от сърдечна дисфункция в резултат на външни или вътрешни влияния. неблагоприятни фактори. В момента кардиолозите по света отбелязват увеличение на случаите на остра сърдечна недостатъчност (ОСН) при хора под 35 години, докато възрастова групаот 35 до 45 години остра недостатъчноствече не е нещо необичайно.
Особеният интерес към подмладяването на такова състояние като остра сърдечна недостатъчност се обяснява с факта, че още преди 20 години подобно нарушениесърдечната функция е характерна само за хора над 50 години. Причините за остра сърдечна недостатъчност са изключително разнообразни и не винаги е възможно да се разбере каква комбинация от неблагоприятни фактори е допринесла за появата на такава патология. Лечението на остра сърдечна недостатъчност в момента е особено трудно, тъй като това състояние е свързано с развитието на редица опасни синдроми, например белодробен оток, които сами по себе си са животозастрашаващи за пациента и могат да доведат до фатален изходв най-кратки срокове.
Причини за остра сърдечна недостатъчност
 Има редица външни и вътрешни причинии предразполагащи фактори, допринасящи за развитието на остра сърдечна недостатъчност и подмладяването на това явление. Основният проблем е в начина на живот модерен човек. Цялата работа е в това заседнал образживот, използване вредна храна, съдържащи голямо количество мазнини и други неблагоприятни явления, които съпътстват човек всеки ден в момента, водят до постепенно отслабване на сърдечните мускули.
Има редица външни и вътрешни причинии предразполагащи фактори, допринасящи за развитието на остра сърдечна недостатъчност и подмладяването на това явление. Основният проблем е в начина на живот модерен човек. Цялата работа е в това заседнал образживот, използване вредна храна, съдържащи голямо количество мазнини и други неблагоприятни явления, които съпътстват човек всеки ден в момента, водят до постепенно отслабване на сърдечните мускули.
Отслабени сърдечни мускули, съчетани с атеросклероза на коронарните артерии, която се развива поради адхезията на холестеролови молекули, които влизат в кръвта от Вредни храни, водят до факта, че сърцето, дори при леко физическо претоварване, може просто да не се справи. Най-малкото претоварване на отслабено сърце може да провокира остра сърдечна недостатъчност, инфаркт на миокарда или образуване на кръвни съсиреци, което впоследствие може да доведе до белодробна емболия, инсулт или други опасни заболявания. Освен това при модерни хоразначително по-висока склонност към различни заболявания, което може да се превърне в трамплин за развитие на остра сърдечна недостатъчност. По този начин причините за остра сърдечна недостатъчност могат да се крият в:
- различни видове аритмии;
- хипертонична криза;
- аортна дисекация;
- бъбречна недостатъчност;
- ревматизъм;
- миокардит.
 Освен всичко друго, развитието на остра сърдечна недостатъчност често се наблюдава при хора над 50 години, които страдат от захарен диабетТип 2, съчетан с тежка артериална хипертония. Тежка интоксикация на тялото, включително причинена от приема голямо количествоалкохол или наркотични вещества. Факторите, предразполагащи към появата на ОСН включват тежки форми ARVI и грип, които водят до интоксикация на тялото с отпадъчни продукти от различни патогенни микрофлори. Често появата на AHF се провокира от комбинация от няколко неблагоприятни фактора едновременно, така че разбирането на причините не винаги е лесно.
Освен всичко друго, развитието на остра сърдечна недостатъчност често се наблюдава при хора над 50 години, които страдат от захарен диабетТип 2, съчетан с тежка артериална хипертония. Тежка интоксикация на тялото, включително причинена от приема голямо количествоалкохол или наркотични вещества. Факторите, предразполагащи към появата на ОСН включват тежки форми ARVI и грип, които водят до интоксикация на тялото с отпадъчни продукти от различни патогенни микрофлори. Често появата на AHF се провокира от комбинация от няколко неблагоприятни фактора едновременно, така че разбирането на причините не винаги е лесно.
Връщане към съдържанието
Симптоми на остра сърдечна недостатъчност
Признаците на остра сърдечна недостатъчност нарастват доста бързо. Много пациенти отбелязват това симптоматични проявисе засилват в рамките на 15-20 минути до тревожно ниво. Повечето от симптомите, придружаващи това опасно състояние, подобно на остра сърдечна недостатъчност, са следствие от застой на кръвта в кръвоносните съдове на малките и голям кръгкръвообръщение Един от най-характерните първични симптомие повишаване на сърдечната честота. По този начин човешкото тяло се опитва да компенсира липсата на кръвообращение в коронарните артерии. Нарастващата тахикардия може да се прояви с болка в гърдите, замаяност, тежест и задух.
 Застойните процеси могат да провокират подуване на вените, разположени на шията, което също е изключително характерен симптом. Този симптом се проявява по-ясно по време на вдишване, тъй като това е придружено от повишаване на налягането в гръдния кош и увеличаване на натоварването на сърцето. Забавянето на кръвообращението допринася за появата на оток. Работата е там, че забавянето на кръвния поток води до повишена пропускливост на стените на кръвоносните съдове и задържане на течности в тъканите. След това има нарушение на водно-солевия баланс, което води до натрупване на големи количества течност в тъканите на крайниците и коремна кухина. На фона на AHF се наблюдава понижение на кръвното налягане, което е следствие от намаляване на количеството изхвърлена кръв по време на свиването на сърдечния мускул. Ярки знаципонижаването на кръвното налягане е прекомерно изпотяване, бледност кожата, както и силна слабост.
Застойните процеси могат да провокират подуване на вените, разположени на шията, което също е изключително характерен симптом. Този симптом се проявява по-ясно по време на вдишване, тъй като това е придружено от повишаване на налягането в гръдния кош и увеличаване на натоварването на сърцето. Забавянето на кръвообращението допринася за появата на оток. Работата е там, че забавянето на кръвния поток води до повишена пропускливост на стените на кръвоносните съдове и задържане на течности в тъканите. След това има нарушение на водно-солевия баланс, което води до натрупване на големи количества течност в тъканите на крайниците и коремна кухина. На фона на AHF се наблюдава понижение на кръвното налягане, което е следствие от намаляване на количеството изхвърлена кръв по време на свиването на сърдечния мускул. Ярки знаципонижаването на кръвното налягане е прекомерно изпотяване, бледност кожата, както и силна слабост.
С развитието на остра сърдечна недостатъчност се появяват признаци на стагнация на кръвта в белите дробове. Хората могат да получат пристъпи на сърдечна астма, придружени от тежък задух и силна кашлица. С развитието на застойни процеси в белите дробове човек е принуден да приема седнало положение, откога хоризонтално положениетелесните симптоми се увеличават значително.
В тежки случаи се развива белодробен оток, който може да доведе до смърт на пациента за няколко минути.
Често белодробните проблеми, причинени от остра сърдечна недостатъчност, могат да доведат до пяна от устата на пациентите, което е свързано с увеличаване на количеството ексудат в белите дробове. Острата сърдечна недостатъчност води до нарушаване на доставката на кислород до всички видове тъкани. Най-значимата проява е липсата на снабдяване на мозъка с кислород. Пациентите могат да се оплакват от объркване, страх, припадък и замайване. Дори и с минимални физическа дейностсимптоматичните прояви могат да се засилят.
(ODN) – патологичен синдром, характеризира рязък спадниво на оксигенация на кръвта. Отнася се за животозастрашаващи критични състояния, което може да доведе до смърт. Ранни признациостра дихателна недостатъчност са: тахипнея, задушаване, усещане за липса на въздух, възбуда, цианоза. С напредването на хипоксията, нарушено съзнание, конвулсии, хипоксична кома. Наличието и тежестта на респираторните нарушения се определя от газов съставкръв. Първата помощ се състои в елиминиране на причината за ARF, кислородна терапия и, ако е необходимо, механична вентилация.
Нарушената нервно-мускулна проводимост води до парализа на дихателните мускули и може да причини остра дихателна недостатъчност при ботулизъм, тетанус, полиомиелит, предозиране на мускулни релаксанти, миастения гравис. Торако-диафрагмалната и париеталната ARF са свързани с ограничена подвижност на гръдния кош, белите дробове, плеврата и диафрагмата. остър респираторни нарушенияможе да бъде придружено от пневмоторакс, хемоторакс, ексудативен плеврит, наранявания на гръдния кош, фрактури на ребрата и постурални нарушения.
Най-обширната патогенетична група е бронхопулмоналната остра дихателна недостатъчност. ARF от обструктивен тип се развива поради нарушение на проходимостта респираторен трактна различни нива. Причина за обструкция могат да бъдат чужди тела на трахеята и бронхите, ларингоспазъм, астматичен статус, бронхит с хиперсекреция на слуз, странгулационна асфиксия и др. Рестриктивна ARF възниква, когато патологични процесипридружено от намаляване на еластичността белодробна тъкан(лобарна пневмония, хематоми, белодробна ателектаза, удавяне, състояния след обширни белодробни резекции и др.). Дифузна формаострата дихателна недостатъчност се причинява от значително удебеляване на алвеоло-капилярните мембрани и в резултат на това затруднено дифузиране на кислород. Този механизъм на дихателна недостатъчност е по-типичен за хронични болестибелите дробове (пневмокониоза, пневмосклероза, дифузен фиброзиращ алвеолит и др.), Но може да се развие и остро, например със синдром на респираторен дистрес или токсични лезии.
Вторичната остра респираторна недостатъчност възниква поради лезии, които не засягат директно централните и периферните органи апарат за дишане. Така се развиват остри респираторни нарушения с масивно кървене, анемия, хиповолемичен шок, артериална хипотония, белодробна емболия, сърдечна недостатъчност и други състояния.
Симптоми на остра дихателна недостатъчност
Последователността, тежестта и скоростта на развитие на признаците на остра дихателна недостатъчност може да варира при всеки клиничен случай, но за удобство при оценката на тежестта на нарушенията е обичайно да се разграничават три степени на ARF (в съответствие с етапите на хипоксемия и хиперкапния).
ОДН I степен(компенсиран стадий) е придружено от усещане за липса на въздух, тревожност на пациента и понякога еуфория. Кожата е бледа, леко влажна; Има лека цианоза на пръстите, устните и върха на носа. Обективно: тахипнея (RR 25-30 в минута), тахикардия (HR 100-110 в минута), умерено повишаване на кръвното налягане.
При ОДН II степени(етап на непълна компенсация) се развива психомоторна възбуда, пациентите се оплакват от силно задушаване. Възможни са объркване, халюцинации и заблуди. Цветът на кожата е цианотичен (понякога с хиперемия), наблюдава се обилно изпотяване. На етап II на остра дихателна недостатъчност RR (до 30-40 в минута) и пулс (до 120-140 в минута) продължават да се увеличават; артериална хипертония .
ЕДНО III степен (стадий на декомпенсация) се характеризира с развитието на хипоксична кома и тонично-клонични гърчове, което показва тежки метаболитни нарушения на централната нервна система. Зениците се разширяват и не реагират на светлина, появява се петниста цианоза на кожата. BH достига 40 или повече на минута, дихателни движенияповърхностен. Страхотен прогностичен признак е бързият преход от тахипнея към брадипнея (RR 8-10 на минута), което е предвестник на сърдечен арест. Артериално наляганепада критично, пулсът е над 140 в минута. със симптоми на аритмия. Острата дихателна недостатъчност III етап е по същество преагонална фаза крайно състояниеи без навременно мерки за реанимацияводи до бърза смърт.
Диагностика на остра дихателна недостатъчност
Често картината на остра дихателна недостатъчност се развива толкова бързо, че практически не оставя време за разширена диагностика. В тези случаи лекарят (пулмолог, реаниматор, травматолог и др.) бързо преценява клинична ситуацияда се изяснят възможни причиниЕДНО При изследване на пациент е важно да се обърне внимание на проходимостта на дихателните пътища, честотата и характеристиките на дишането, участието на спомагателните мускули в акта на дишане, цвета на кожата и сърдечната честота. За да се оцени степента на хипоксемия и хиперкапния, диагностичният минимум включва
На първия етап е необходимо да се инспектира устната кухинапациент, отстранете чужди тела(ако има), аспирирайте съдържанието от дихателните пътища, елиминирайте прибирането на езика. За да се осигури проходимост на дихателните пътища, може да се наложи трахеостомия, коникотомия или трахеотомия, терапевтична бронхоскопия и постурален дренаж. При пневмо- или хемоторакс се извършва дрениране на плевралната кухина; при бронхоспазъм се използват глюкокортикостероиди и бронходилататори (системно или инхалаторно). След това незабавно трябва да осигурите доставка на овлажнен кислород (с помощта на назален катетър, маска, кислородна палатка, хипербарна оксигенация, механична вентилация).
За коригиране на съпътстващи нарушения, причинени от остра дихателна недостатъчност, лекарствена терапия: при синдром на болкапредписват се аналгетици; за стимулиране на дишането и сърдечно-съдовата дейност - респираторни аналептиции сърдечни гликозиди; за премахване на хиповолемия, интоксикация - инфузионна терапия и др.
Прогноза за остра дихателна недостатъчност
Последствията от остро развита дихателна недостатъчност винаги са сериозни. Етиологията влияе върху прогнозата патологично състояние, степен на дихателни нарушения, бързина на оказване на първа помощ, възраст, начален статус. При бързо развиващи се критични разстройства смъртта настъпва в резултат на спиране на дишането или сърдечната дейност. При по-лека хипоксемия и хиперкапния, като правило, има бързо елиминиране на причината за остра дихателна недостатъчност благоприятен изход. За да се изключат повтарящи се епизоди на ARF, е необходимо интензивно лечение на основната патология, която води до животозастрашаващи дихателни нарушения.

