Mogu biti uzrokovane urođenim abnormalnostima. Kongenitalne malformacije u male djece
Poznati izraz da je “zdravlje nerođene djece u našim rukama” prestaje biti banalan kada se u obitelji rodi dijete s urođenim manama u razvoju. Danas mnogi mladi puno piju, puše, drogiraju se, potpuno nesvjesni činjenice da njihova vlastita djeca često moraju plaćati za neozbiljan raskalašni način života. Međutim, nepovoljno ekološka situacija, povećano pozadinsko zračenje, starija dob roditelja i mnogi drugi čimbenici često dovode do činjenice da apsolutno zdrave obitelji Ponekad se susreću s urođenim malformacijama kod djece. U svakom slučaju, abnormalna struktura ili funkcioniranje jednog ili drugog organa djeteta gotovo uvijek izaziva psihički šok kod roditelja, a ponekad čak dovodi do raspada obitelji.
Obiteljski problemi - Oliveirina studija govori o obitelji koja opisuje iskustvo četiri obitelji u stalnom suživotu s djetetom s posebnim potrebama. Studija sugerira da postoji potreba za suradnjom između zdravstvenih radnika i obitelji kako bi se obiteljima i djeci pomoglo da razviju strategije koje će ih natjerati da žive s bolešću. Koristeći teoriju i kriznu intervenciju, Sasso opisuje iskustvo obitelji koje se suočavaju sa situacijom opasnom po život jednog od svojih članova i tumači da to neočekivano, neočekivano iskustvo opasno po život uzrokuje kriznu situaciju za obiteljsku jedinicu.
Uzroci
Kongenitalne anomalije u razvoju djeteta mogu biti nasljedne (zbog genske mutacije i kromosomske patologije), teratogen (stečen tijekom trudnoće) i multifaktorski (kombinacija prva dva čimbenika). Od raznih nasljedne mane treba napomenuti da je prilično česta kromosomska bolest– Downov sindrom, kod kojeg je karakteristično izgled dijete govori o svom tjelesnom i mentalna retardacija. Na odstupanja intrauterini razvoj fetus je uzrokovan endokrinim i hormonske patologije trudnica, ozljede tijekom rađanja, oligohidramnion, virusne bolesti(rubeola, gripa), opijenost tijela kemikalije, recepcija trudnica antidepresivi, antibiotici, antikonvulzivi. I ponekad pravi razlozi Embriolozi, genetičari i neonatolozi uglavnom ne mogu identificirati kongenitalne anomalije.
Potvrđujući ova pitanja, Ribeiro nastoji razumjeti putanju obitelji koja živi u opasnosti za dijete s posebnim potrebama i koristi se premisama simboličkog interakcionizma kako bi razumio tu putanju. Rezultati pokazuju dinamičan proces u obiteljskoj putanji predstavljen trima temama: opažanjem da nešto ne ide dobro i mobilizacijom fokusiranjem na dijete s posebnim potrebama, iskustvom hospitalizacije te izgradnjom i ponovnom izgradnjom svakodnevnog života.
Na temelju vremenskih kretanja i prijedloga Svjetska organizacija zdravstva i Panameričke zdravstvene organizacije za zajednicu o urođenim manama, studija predlaže sustav pohađanja populacije usmjeren na primarno, sekundarno i tercijarna prevencija, poslani u programe zajednice pod nazivom Centar za pomoć za urođene mane. Njega za specifične anomalije - rješavanje problema s Downovim sindromom, Carswell se usredotočio na njegu djece s Downovim sindromom.
Defekti unutarnjih organa
Mnogo je patoloških odstupanja u razvoju djece, od abnormalnosti anatomska građa ili degenerativno-distrofično stanje može utjecati na apsolutno bilo koji organ djeteta. Česta anomalija je kongenitalna srčana bolest, praćena defektima interventrikularnog i interatrijski septum, stenoza (suženje) aortalni zalistak koje dovode do promjene intrakardijalna hemodinamika. Česta su i bubrežna oboljenja kongenitalne patologije: fuzija, odsutnost jednog bubrega (ageneza) ili pojava trećeg. Poznati su slučajevi abnormalnog produljenja i zadebljanja debelog crijeva (Hirschsprungova bolest), pojave dijafragmalne hernije i odsutnosti testisa u skrotumu (kriptorhizam).
Studija se fokusirala na rad medicinskih sestara na razini primarna prevencija kod djece s Downovim sindromom. Martinsova studija imala je za cilj saznati kako se brinuti za pacijenta s Downovim sindromom i izvijestiti o iskustvu skrbi za pacijenta s Downovim sindromom u ambulantno u svjetlu tri faktora transpersonalne teorije. Souza je u svom istraživanju nastojala razumjeti probleme s kojima se susreće obitelj djeteta s Downovim sindromom, te je upoznala reakcije i osjećaje rodbine prije rođenja ovog djeteta, tkanja između obitelji i djeteta u obitelji krug, socijalne poteškoće koje će prevladati obitelj i postupci medicinske sestre, u područjima zdravstva i obrazovanja.
Vanjski nedostaci
Svakako izgledaju vrlo neugledno vanjske manifestacije malformacije u djetinjstvu. Beba se može roditi s deformiranim ili abnormalno kratkim gornjim dijelom i Donji udovi(klupsko stopalo, hromost), kongenitalna dislokacija bokovi, napuknuta usna, rascjep nepca strši prsa, patološke krivulje kralježnice. Često koži potpuno nedostaje pigment melanin (albinizam), pa je izlaganje suncu za dijete kontraindicirano. Ponekad postoji povećani broj (polidaktilija) prstiju na rukama i nogama ili njihovo spajanje (sindaktilija), nedostatak otvora anus(atrezija), smanjenje veličine lubanje (mikrocefalija), ptoza gornji kapak(itoza).
Proučavanje neurogenih mjehur, Furlan je u svom istraživanju pokušao saznati i analizirati ideje i potrebe djece školske dobi s neurogenim mjehur i njihovim majkama s namjerom subvencioniranja budućih nastojanja da se ponudi izvanbolnička njega medicinske sestre. Kongenitalni hidrocefalus ispitan je u studiji Alves, koja je ograničila oba ispitanika društvene ideje majke u odnosu na sliku njihova sina s kongenitalnim hidrocefalusom prije operacije ventrikularne implantacije i abdominalnog šanta.
Konačno, dokazi u literaturi ukazuju na hitnu potrebu da tim medicinskih sestara raspravlja i promišlja o novim aspektima svakodnevne skrbi za djecu s posebnim potrebama i njihove obitelji. Literatura jasno ukazuje da dijete s urođena mana potreban Posebna pažnja te multidisciplinarni tim u kojem je glavni cilj oporavka integracija bolesnika u obitelj i društveno okruženje. Poznavanje anatomskih i fizioloških problema, kliničkih i kirurško liječenje nedovoljno za podupiranje učinkovitijeg prijedloga za sveobuhvatnu njegu.
Ostale anomalije
Valja napomenuti da brojni popis urođenih mana uključuje i bolesti kao što su poremećaj faktora zgrušavanja krvi (hemofilija), daltonizam(sljepoća za boje), spina bifida (spina bifida). Mnoge od navedenih patologija mogu se liječiti, neke od njih dovode do doživotne invalidnosti, ali, nažalost, postoje nedostaci kod kojih dijete nije održivo. To uključuje potpuna odsutnost pluća ili bubrega, koža(acrania), ili moždane hemisfere (anencefalija).
Potrebno je poznavati i druge čimbenike koji uključuju afektivni odnos djeteta i njegove obitelji, obiteljsku i društvenu diskriminaciju djeteta, teškoće prihvaćanja i skrbi za dijete s posebnim potrebama. Medicinska sestra, kako bi bila učinkovita u brizi o djetetu, osim bioloških i tehničkih aspekata mora razumjeti pojmove iz područja specifičnih znanja koja dolaze iz psihologije, antropologije, sociologije.
Kada se dojavi o deformitetu djeteta, obitelj pati od straha da se dijete u tom trenutku prikazuje, ali i sama obitelj. Ne računajući na ovu priliku u svom životu, obitelj sebe doživljava kao krhku pred situacijom i može se poistovjetiti samo s intenzivnim strahom s čime će se morati suočiti. Istraživanja pokazuju da kada roditelji i članovi obitelji dobiju odgovarajuće informacije i podršku, oni su skloni realno prihvatiti dijete, a to prihvaćanje je ključna stvar Za medicinski radnici.
Informacije na našoj web stranici su informativne i edukativne prirode. Međutim, ove informacije ni na koji način nisu smjernice za samoliječenje. Obavezno se posavjetujte sa svojim liječnikom.
Veće anatomske malformacije obično se dijagnosticiraju tijekom prvih nekoliko dana života. Neki vole pupčana kila, gastroshiza, dijafragmalna kila i analna atrezija, vidljiva na primarnoj liječnički pregled. Drugi se javljaju u prvim danima života s nemogućnošću enteralnog hranjenja (intestinalna atrezija, mikrokolon, traheoezofagealna fistula i mekonealna opstrukcija). Ostale malformacije predstavljaju izazovne dijagnostičke i terapijske dileme nakon neonatalnog razdoblja. O specifičnim kliničkim pitanjima raspravlja se u sljedećim odjeljcima.
Ako nema prihvaćanja, može doći do devijacija u ponašanju prema napuštanju ili prezaštićivanju djeteta. Adekvatna skrb koja se mora pružiti djetetu s poteškoćama u razvoju zahtijeva, uz tehničku osposobljenost, senzibilnost i sposobnost multidisciplinarnog tima da sagleda i intervenira u biopsihosocijalnoj i duhovnoj dimenziji djeteta i obitelji.
Majčina društvena reprezentacija neispravnog djeteta. Osjećaji majki djece s urođenim malformacijama. Njega rascjepa nepca: briga za obiteljski problem. Biti majka posebno dijete: od snova do jave. Znanstvena metodologija za studente preddiplomskog i diplomskog studija. Sao Paulo: Stiliano.
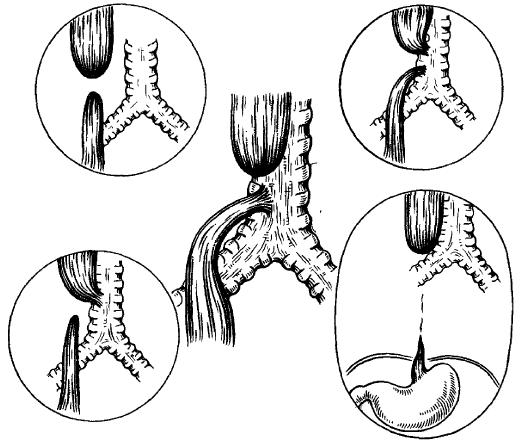
Malrotacija crijeva i volvulus srednjeg crijeva
Malrotacija crijeva rezultat je nepotpune rotacije srednjeg crijeva fetusa dok crijevo migrira u trbušnu šupljinu. Abnormalna rotacija može dovesti do djelomične ili potpune duodenalne opstrukcije fetalnim vrpcama peritoneuma (Leddov sindrom) ili, još važnije, do volvulusa srednjeg crijeva. Srednje crijevo (od duodenuma do poprečni kolon) i njegove žile se nalaze na jednoj nozi, ako je noga uvrnuta, tada može doći do srčanog udara cijelog crijeva. Djeca s omfalokelom gotovo uvijek imaju malrotaciju crijeva. Klinički, dojenčad i djeca imaju znakove teške crijevne opstrukcije (povraćanje žuči) ili akutni abdomen, perforacija crijeva i sepsa. Liječenje je kirurško: uklanjanje volvulusa i fiksacija crijeva, resekcija nevijalnog crijeva. U dojenčadi sa stanjem opasnim po život prije operacije postoji potreba za postoperativnom respiratornom potporom i parenteralnom prehranom.
Kako dizajnirati istraživački projekti. Sao Paulo: Martins Fontes. Sao Paulo: perspektiva. Brazilsko udruženje medicinskih sestara. Centar za istraživanje i studije sestrinstva. Informacije o sestrinskim istraživanjima i istraživačima. Priručnik za istraživanje društvenih znanosti. Portugal: Gradiva.
Zadatak znanja: kvalitativno istraživanje u oblasti zdravstva. Sao Paulo: Jucitech. istraživački članak: od izazova do postignuća. Socijalna služba u procesu socijalne integracije rascjepa usne. Biti majka djeteta s kongenitalnom malformacijom: Studija u svjetlu Martina Heideggera.
Meckelov divertikulum
Meckelov divertikul je očuvani umbilikalno-mezenterični ili žućkoviti kanal i privlači pažnju liječnika zbog bezbolnog krvarenja iz donji odjeljci Gastrointestinalni trakt. Krvarenje je povezano s ulceracijom crijevne sluznice koja je posljedica sekreta klorovodične kiseline. Iako je obično prolazno, zabilježeni su slučajevi masivnog i po život opasnog krvarenja. Može biti teško dijagnosticirati jer je često jedan od izuzetaka. Skeniranje želučane sluznice izotopom tehnecijevog pertehnetata otkriva divertikulum. Terapija je suportivna, ali posebnu pozornost treba posvetiti transfuziji krvi. Kirurška resekcija divertikuluma je kardinalna metoda liječenje.
Život s kroničnom bolešću djeteta: obiteljsko iskustvo. São Paulo: Škola za medicinske sestre, Sveučilište u São Paulu. Iskustvo majke nedonoščadi: fenomenološki pristup. Joao Pessoa: Centar medicinske znanosti, Federalno sveučilište u Paraíbi.
Proživljavanje teškog i otkrivajućeg odlomka s djetetom: iskustvo majke pratilje. Kriza kao prilika za rast obiteljskog iskustva akutna bolest: problem sestrinstva. Florianópolis: Odjel za njegu, Federalno sveučilište Santa Catarine.
Obitelji su u opasnosti za život svog djeteta. Florianópolis: Centar zdravstvenih znanosti, Odjel za njegu, Federalno sveučilište Santa Catarina. Analiza sustava upravljanja kongenitalna anomalija: Prijedlog osnivanja referalnog centra za urođene mane. studiranje njega bolesnika za djecu s Downovim sindromom.

Hirschsprungova bolest
Hirschsprungova bolest (kongenitalna aganglionoza debelog crijeva) karakterizirana je odsutnošću parasimpatičkih ganglijskih stanica u rektumu i debelom crijevu, a ponekad i u tankom crijevu. Nedostatak ganglija rezultira sužavanjem distalnog crijeva i rastezanjem normalnog proksimalnog crijeva. Klinička slika može biti blaga i manifestirati se kao nadutost i zadržavanje stolice, ili teška, s toksičnim megakolonom, peritonitisom i perforacijom crijeva. Toksični megakolon obično se javlja kod djece mlađa dob; njegove prijavljene stope smrtnosti dosežu 75%.
Skrb za nositelja redukcijskog sindroma i njegov znak. Curitiba: Federalno sveučilište Santa Catarina i Federalno sveučilište Paraná. Obiteljski čovjek s Downovim sindromom iz perspektive majke: doprinosi sestrinskoj praksi. Život s pacijentom s neosjetljivošću usana: Iskustvo medicinske sestre. São Paulo: Škola medicinskih sestara u São Paulu, Sveučilište u São Paulu.
Svakodnevni život školaraca s rascjepom usne i nepca. Ribeirão Preto: Škola medicinskih sestara Ribeirão Preto, Sveučilište São Paulo, Ribeirão Preto. Skrb za djecu s neurogenim mokraćnim mjehurom: društvene percepcije ove djece i njihovih majki. Stvarnost i mašta majki s djecom s kongenitalnim hidrocefalusom: društvene ideje u odnosu na kirurgiju.
Dijagnoza Hirschsprungove bolesti ponekad se postavlja na temelju anamneze i fizikalnog pregleda. Barijevim klistirom otkriva se suženi segment s proširenim proksimalnim dijelom crijeva. Konačna dijagnoza dijagnosticira se na temelju odsutnosti ganglijskih stanica u biopsiji rektuma i/ili debelog crijeva. Liječenje toksičnog megakolona je potporno (ponovna dilatacija volumena i antibiotici) i kardinalno (kirurška dekompresija kroz kolostomu).
Bruna Aparecida Bolla 1 Stefan Noujain Fulkoni 2 Marya Rani Rigotti Baltor 3 Giselle Dupas 4. Student diplomskog studija na Federalnom sveučilištu San Carlos. Diplomski studij njegovateljstvo, Federalno sveučilište San Carlos. Odjel za njegu, Federalno sveučilište San Carlos. Prognoza preživljavanja djece s kongenitalnim anomalijama se poboljšava; Stoga je važno poznavati iskustvo obitelji u prihvaćanju i uvođenju ovog djeteta u društvo. Međutim, zdravstveni radnici, uključujući medicinske sestre, još uvijek imaju poteškoća u praćenju i usmjeravanju obitelji.
Drugi crijevni poremećaji
Crijevni poremećaji mogu uzrokovati krvarenje, opstrukciju ili upalu, kao i sekundarnu patologiju poput malapsorpcije i perforacije crijeva. Gastrointestinalno krvarenje u djece se javlja kao posljedica upalnih bolesti:
-
proširene vene;
Svrha ovog istraživanja bila je upoznati iskustva obitelji u skrbi za dijete s kongenitalnom anomalijom. Teorijska referenca korištena je kao Simbiotička interakcija, a metoda Narativ. Od doživljenih iskustava, trenutak dijagnoze smatra se jednim od onih koji je prouzročio bol i patnju i obitelji. Nakon tog razdoblja, svakodnevna konfrontacija za zdravlje i dobrobit djeteta postala je glavna briga. Zaključeno je da se obiteljska skrb treba temeljiti na mreži podrške koja je uzima u obzir uglavnom u trenutku postavljanja dijagnoze i tijekom specifične skrbi za djecu.
vaskularne malformacije.
Stresni gastritis ili stresni ulkusi javljaju se kod teško bolesne djece, unatoč činjenici da peptički ulkus je rijetka primarna patologija u pedijatrijskih bolesnika. Treba razmotriti profilaktičku primjenu antacida ili antagonista H2-histaminskih receptora. Invaginacija, uvijanje crijeva oko kongenitalnih ili postoperativnih priraslica i uvijanje crijeva na sebe (volvulus) mogu dovesti do crijevne opstrukcije. Invaginacija je relativno česta pojava u djece dobna skupina a obično se javlja u distalnom dijelu ileum. U nekim slučajevima nalaze se vodeće točke, poput polipa ili lokaliziranog edema (koji se javlja kod Henoch-Schonleinove purpure). Liječenje invaginacije može biti kirurško ili konzervativno (u bolesnika bez znakova nekroze crijeva) barijem, zrakom ili fiziološka otopina. DO upalne bolesti crijeva uključuju Crohnovu bolest i regionalni enteritis. Infektivni uzročnici koji uzrokuju upalu uključuju Salmonella, Shigella i Yersinia. Ovi pacijenti često imaju proljev, malapsorpciju (osobito intoleranciju na laktozu) i krvava stolica. Oni također mogu imati toksični akutni trbuh.
Ključne riječi: Kongenitalna anomalija. Kao rezultat tehnološkog napretka za poboljšanje uvjeta rađanja i skrbi za djecu, došlo je do povećanja stope preživljavanja djece rođene s kongenitalnom anomalijom. Poboljšanja u medicini također su omogućila prepoznavanje patologija u trudnoći i intrauterinim intervencijama, čime se surađuje s prognozom fetusa.
Kongenitalne anomalije imaju veliki utjecaj na obitelj, jer deficit sa sobom nosi gubitak idealiziranog djeteta. Taj proces žalovanja je drugačiji jer je dijete živo, a roditelji uopće ne vjeruju dijagnozi, što rezultira šokom i nevjericom. Stoga vijest o urođenoj anomaliji ima veliki utjecaj na obiteljsko okruženje i izaziva osjećaj straha pred nepoznatim. Obitelj taj trenutak doživljava kao negativnu konotaciju za dijete i za sebe. Članovi obitelji sebe doživljavaju kao uplašene i uplašene moguće poteškoće s kojima se susreću.
Nekrotizirajući enterokolitis
Nekrotizirajući enterokolitis (NEC) česta je fulminantna bolest novorođenčadi koju karakteriziraju ulceracije i nekroze tanko crijevo. Njegov uzrok je nepoznat, ali bolest je vjerojatno multifaktorijalna. Najznačajniji faktor rizika je nedonoščad. To je vjerojatno zbog kombinacije crijevne ishemije, oralnog hranjenja i patogeni mikroorganizmi. Sljedeće također igra ulogu u pojavi NEC-a:
U početku je zabrinutost usmjerena na aspekte brige o djeci i okružena je brigama o preživljavanju i prehrani; nakon toga nastaju problemi s estetskim pitanjem strukturalne deformacije. Kako bi se prevladale nevolje, važno je da obitelji dobiju podršku i informacije od stručnjaka uključenih u skrb, po mogućnosti od multidisciplinarnog tima. Nedovoljno kliničko liječenje, potrebno je poznavati načine koji pridonose integraciji ovog djeteta u obiteljsku sredinu i društvo, kao i prevenciji diskriminacije koja može trpjeti.
kateterizacija umbilikalne arterije;
perinatalna asfiksija;
sindrom respiratornog distresa;
otvoreni ductus arteriosus.
Učestalost NEC-a je u porastu u neonatalnoj intenzivnoj njezi ovu patologiju imaju od 1% do 5% novorođenčadi. Najčešće početni znakovi su: intolerancija na hranu, nadutost i krvava stolica. Nakon čega može biti crijevna opstrukcija, perforacija crijeva i sepsa. Liječenje uključuje prekid enteralne prehrane, nazogastričnu dekompresiju, intravenska primjena tekućine, hemodinamsku potporu, primjenu odgovarajućih antibiotika i kirurška intervencija ako postoje znakovi akutnog abdomena sa slobodnim zrakom trbušne šupljine. Bebe s vrlo niskom i ekstremno niskom porođajnom težinom mogu imati koristi od peritonealne drenaže. Parenteralna prehrana često je potrebna samo nekoliko tjedana, a crijevna opstrukcija može nastupiti tjednima do mjesecima kasnije u relativno benignom tijeku.

Zatajenje jetre
Zatajenje jetre javlja se s kroničnim ili akutne bolesti jetra. Kronično zatajenje jetre može biti uzrokovan atrezijom bilijarnog trakta, urođeni poremećaji metabolizam (tirozinoza, Wilsonova bolest, galaktozemija, cistična fibroza); ili kronični hepatitis. Često u djece s kronična bolest postoje znakovi sintetske disfunkcije (malnutricija, hipoalbuminemija, poremećaji koagulacije), degradativne disfunkcije (žutica i hiperamonijemija) i portalne hipertenzije (varikoziteti i hipersplenizam). Akutno zatajenje jetre najčešće nastaje kada infektivni hepatitis A i B.
Liječnički pregled otkriva znakove krvarenja, oteklina i drugih oštećenja organa, uključujući povećanje veličine jetre i slezene. Laboratorijska istraživanja treba uključiti testiranje sintetske funkcije (albumin, protrombinsko vrijeme, parcijalno tromboplastinsko vrijeme), metaboličke produkte (bilirubin, amonijak) i određivanje jetrenih enzima. Ultrazvuk se propisuje pojedinačno, X-zrake studije uz kontrast i biopsiju jetre.
Po život opasne komplikacije zatajenja jetre uključuju akutno krvarenje I kardiovaskularni poremećaji(zbog masivne intravaskularne hipovolemije kao posljedice kretanja tekućine), intrakranijalne hipertenzije zbog toksična encefalopatija. Taktika liječenja iščekuje i podržava. Infuzije 10% otopine dekstroze osiguravaju odgovarajući unos ugljikohidrata. Dijeta sa nizak sadržaj protein minimizira sintezu amonijaka. Koagulaciju podupiru vitamin K, svježe smrznuta plazma i trombociti po potrebi. Plazmafereza sa svježe zamrznutom plazmom i trombocitima poboljšava koagulaciju i održava normovolemiju. Oralni klistiri s laktulozom i neomicinom smanjuju enterohepatički ciklus sinteze i apsorpcije amonijaka. Osim toga, kardiovaskularne i respiratorne funkcije treba pažljivo pratiti i po potrebi podržavati.
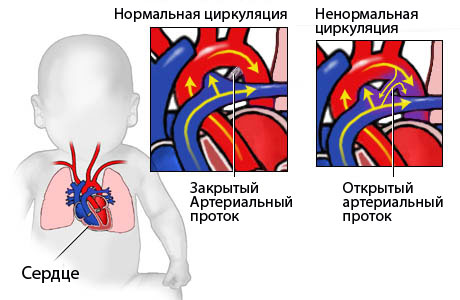
Trebali biste biti spremni za razvoj intrakranijalna hipertenzija. Razine amonijaka u serumu koriste se za praćenje neurološke disfunkcije. Međutim, nije poznato je li amonijak primarni toksin CNS-a ili je samo jedan od mnogih kemijskih markera. Steroidi se koriste za liječenje nekih oblika hepatitisa. Za smanjenje toksičnog opterećenja korišten je razmjena transfuzije krv i plazmafereza, ali ne uvjerljivi dokazi da takve mjere smanjuju morbiditet i mortalitet. Bolesnici s određenim oblicima akutnog zatajenja jetre, uključujući one koji proizlaze iz toksičnih i zarazni uzroci, mogu se smatrati kandidatima za transplantaciju jetre.
Ekstrahepatična bilijarna atrezija
Ekstrahepatična atrezija žučnih vodova javlja se s učestalošću od 1 na 8000-10000 živorođene djece. Opseg atrezije i različitim stupnjevima začepljenje ili ruptura bilijarnog trakta između duodenum i proksimalne grane jetrenih vodova. Liječenje se temelji na stvarnom broju ekstrahepatičnih žučnih vodova i kirurško je (hepatikojejunostomija i portoenterostomija po Roux-en-Y). Kasai operacija je najuspješnija kod bolesnika operiranih prije 6-9 mjeseci života. Međutim, nakon njega mnogi akutni i kronične komplikacije, koji uključuju zatajenje jetre, uzlazni kolangitis i cirozu jetre sa portalna hipertenzija I proširene vene vene Unatoč ovim komplikacijama, operacija Kasai se i dalje izvodi jer nema dovoljna količina odgovarajućih organa donora.
Transplantacija jetre
Poboljšanja imunosupresivnih lijekova i kirurške metode liječenje je povećalo uspjeh transplantacije jetre. Uspješna transplantacija zahtijeva suradnja kirurzi, gastroenterolozi, anesteziolozi, imunolozi i osoblje JIL-a u perioperativnom i postoperativna razdoblja. Većina u nastajanju klinički problemi očekuju se. Budući da se događaju veliki gubici krvi, potrebna je masivna terapija u operacijskoj sali. Sukladno tome, potrebno je pažljivo pratiti stanje volumena krvi, bubrega i krvi/zgrušavanja. Potrebna imunosupresija dovodi do rizika od infekcije i "normalnim" i oportunističkim mikroorganizmima. Indicirane su kulture i rana aktivna antibiotska terapija. Arterijska hipertenzija, koji se očituje bez povezivanja s povišenim središnjim venskim tlakom ili plućnim kapilarnim tlakom, posljedica je uporabe lijekova protiv odbacivanja transplantata. Mnogi bolesnici zahtijevaju aktivnu antihipertenzivnu terapiju (hidralazin, diazoksid, kaptopril).
Nutritivna podrška za teško bolesnu djecu
Za smanjenje morbiditeta i mortaliteta od iznimne je važnosti odgovarajuća nutritivna potpora za teško bolesno dijete. Kalorijske i mineralne potrebe ovih pacijenata treba zadovoljiti kad god je to moguće. Bili su odlučni prehrambene potrebe zdrave djece, ali nisu posve jasni kod teško bolesne djece; Teško je mjeriti potrošnju kisika i ravnotežu dušika uz bolesnikov krevet.
Sigurnost adekvatna prehrana može biti teško zbog crijevni poremećaji, teška ograničenja unosa tekućine zbog bolesti bubrega ili oštećenja središnjeg živčanog sustava ili oslabljena tolerancija glukoze. Sve metode prehrane (enteralne i parenteralne) trebaju biti usmjerene na sprječavanje kataboličkog stanja u rastućem tijelu.
Najsigurniji i najsigurniji učinkovit pristup je koristiti enteralnu prehranu kad god je to moguće. Dostupne su mnoge komercijalne mješavine razni izvori i količine bjelančevina, masti i ugljikohidrata. Potrebe za proteinima mogu se zadovoljiti ukupnim proteinima, proteinskim hidrolizatima ili pojedinačnim aminokiselinama. Ukupni protein, koji ima najmanji osmotski učinak, ima najveći hranjiva vrijednost. Međutim, može se koristiti samo kod djece s normalna funkcija pankreasa i bez alergija. Kod djece s alergijama na proteine, insuficijencija gušterače ili ozbiljna bolest crijevna sluznica može imati koristi od uzimanja proteinskog hidrolizata. Međutim, ove smjese imaju visoku osmolarnost. Mješavine slobodnih aminokiselina koriste se u propisanoj kemijskoj dijeti ograničenoj specifičnim zahtjevima ili intolerancijama.
Visoka kaloričnost masti čini važna komponenta u prehrambenoj potpori. Trigliceridi sa dugi lanac osiguravaju približno 9 kcal/g, a trigliceridi srednjeg lanca osiguravaju 8,3 kcal/g. Unatoč visokom sadržaju kalorija, dugolančani trigliceridi teško su probavljivi. Trigliceridi srednjeg lanca se brže hidroliziraju i pretvaraju u gotovo slobodne masne kiseline i glicerin. Osim toga, oni se adsorbiraju čak i u odsutnosti lipaze, zbog svoje relativne topivosti u vodi i emulgirajućih svojstava. Međutim, trigliceridi srednjeg lanca ne sadrže esencijalne masne kiseline. Stoga se prehrani mora dodati linolna kiselina.

Parenteralna prehrana
Parenteralna prehrana primjenjuje se kod djece koja ne podnose enteralnu prehranu zbog akutnog bolesti dišnog sustava ili gastrointestinalne patologije, također se koristi kao primarni tretman kronični sindrom kratko crijevo, Crohnova bolest i zatajenje bubrega.
Način provedbe parenteralnu prehranu kod djece
Za intravenoznu prehranu propisano je 10%. vodena otopina dekstroze (D10W) brzinom od 1 do 1,5 doza održavanja tijekom 24 sata. Bolesnik se pažljivo prati kako bi se kontrolirala glikozurija, hiperglikemija i edem. Ako se opterećenje šećerom normalno podnosi, može se propisati otopina D10W s aminokiselinama (PN-10). Primjena otopine D10W (sa ili bez aminokiselina) provodi se kroz središnji ili periferni kateter. Koncentrirane otopine moraju se davati kroz središnje katetere jer uzrokuju sklerozu perifernih vena. Ako je središnji kateter postavljen i pacijent je podnio 1,5 doze održavanja PN-10 ili D10W, doza glukoze može se povećati na 20%, a brzina infuzije glukoze može se smanjiti na održavanje. Pacijent bi trebao lagano dobivati na težini sve dok se ne postigne podrška volumena 1,5 puta veća od PN. Općenito, ako je pacijent pothranjen (<0,80 веса к росту), объемы жидкости должны быть скорректированы в сторону понижения, чтобы составлять примерно 80% для нормальных детей того же веса. После первой недели пищевой реабилитации может использоваться регулярная жидкостная поддержка.
Parenteralna masna prehrana za djecu
Lipidi kada se hrane kroz središnji venski pristup.
Centralna intravenska prehrana treba sadržavati lipide koji su neophodni za sprječavanje razvoja nedostatka esencijalnih masnih kiselina i trebaju činiti najmanje 5-10% ukupnih kalorija. Sljedeći volumeni masne emulzije daju približnu procjenu količine lipida potrebne za sprječavanje nedostatka esencijalnih masnih kiselina tijekom centralne parenteralne prehrane:
5-10 ml/kg za prvih 10 kg;
2,5-5 ml/kg za drugih 10 kg;
1,25-2,5 ml/kg za težinu preko 20 kg.
Lipidi se obično daju nekoliko dana nakon početka parenteralne prehrane. Podnošljivost lipida se povećava ako je pacijent imao razdoblje prehrane s odgovarajućim unosom kalorija. Masne kiseline mogu oslabiti sposobnost bolesnika da podnese velike doze dekstroze. Nakon infuzije lipida, uvijek je potrebno pratiti koncentracije lipida u plazmi.
Lipidi kada se hrane kroz periferni venski pristup.
U perifernoj intravenskoj prehrani (koristeći 10% masne emulzije), većina kalorija često su lipidi jer je to jedini izosmolarni proizvod s dovoljnom kalorijskom gustoćom da podrži značajan unos kalorija kroz perifernu venu. Stoga, kada pacijent koji prima perifernu prehranu dosegne maksimalni volumen PN-10, dodaju se lipidi (emulzije masti) u volumenu od 10 ml/kg/dan, što se prilagođava maksimalnoj dozi od 40 ml/kg/dan. Kalorijski sadržaj lipida ne smije biti veći od 60% ukupno unesenih kalorija. Klirens lipida je olakšan kontinuiranom primjenom tijekom 24 sata.

Prednosti i nedostaci periferne i centralne parenteralne prehrane: nadoknada energije
Periferna parenteralna prehrana je privremena mjera koja rijetko dopušta da kalorijski unos premaši potrebe održavanja. Stoga će samo nekoliko dodatnih kalorija biti dostupno za rast. Trajanje periferne parenteralne prehrane treba ograničiti na 2 tjedna. Centralna prehrana, naprotiv, može dovoljno zadovoljiti kalorijske i dušične potrebe za rast i održavanje tijela. Međutim, središnji kateteri predstavljaju rizik od infekcije.
Potreba za energijom je količina energije potrebna za održavanje, rast i aktivnost. Sva čista energija koja ostaje od energije koja se koristi za održavanje i aktivnost dostupna je za rast. Udio kalorija utrošenih na rast (povećanje tjelesne težine) je najmanje 5 cal/g težine. Normalan rast je otprilike 25-30 g/dan u prvih 6 mjeseci života, 10-15 g/dan sljedećih 6 mjeseci i zatim otprilike 7-10 g/dan. Pomoću ovih podataka moguće je regulirati parenteralnu prehranu kako bi se postigao normalan rast ili umjerena nadoknada postojećeg nedostatka. Povećanje tjelesne težine s nedovoljnim unosom kalorija (manjim od potreba održavanja) uvijek znači da beba ima edemat. Ako je prehrambena terapija namijenjena samo održavanju tijekom 1-2 tjedna, tada nema potrebe brinuti se za rast; periferna prehrana će biti primjerena. Ako je potrebno značajno obnavljanje mišićne mase ili dugotrajna prehrambena potpora, tada se moraju zadovoljiti realne prehrambene potrebe za rast i aktivnost.
Praćenje djece na potpunoj parenteralnoj prehrani
Dnevno treba procjenjivati količinu unesenih i izlučenih tvari te tjelesnu težinu. Treba redovito procjenjivati znakove opstrukcije ili okluzije i modrice na mjestu katetera (perifernom ili središnjem). Pregledavaju se koža i sluznice radi utvrđivanja znakova nedostatka metala. Potrebno je pratiti veličinu i funkciju jetre; U bolesnika na parenteralnoj prehrani uočeno je sljedeće:
intrahepatična kolestaza;
nakupljanje viška masti i glikogena;
pojačana funkcija jetre.
Druge metaboličke studije trebale bi uključivati rutinski probir elektrolita, glukoze, dušika ureje u krvi, kreatinina i amonijaka. Redovito, ali ne često, potrebno je kontrolirati količinu ukupnih proteina, albumina, hemoglobina i triglicerida.
Egzodus
Preživljavanje djeteta ovisi o adekvatnom prehrambenom unosu. Djeca s nefunkcionalnim gastrointestinalnim traktom mogu preživjeti na potpunoj parenteralnoj prehrani dugi niz godina, ali to je očito privremena mjera. Tijekom vremena povećava se rizik od komplikacija zbog centralne venske kateterizacije, a vaskularni pristup postaje ograničen pri korištenju mjesta kateterizacije.

