निचले छोरों के जहाजों के एथेरोस्क्लेरोसिस के लिए ऑपरेशन। गैंग्रीन के लिए निचले छोरों की रक्त वाहिकाओं की शंटिंग
"शंट"अंग्रेजी से अनुवादित - किसी बाधा को दूर करना। यदि चालू है आंतरिक दीवारधमनी, लुमेन में उभरी हुई एथेरोस्क्लोरोटिक पट्टिका बन गई है और उस पर एक या कई थ्रोम्बी (रक्त के थक्के) "बैठ" गए हैं, तो पोत के माध्यम से रक्त का मार्ग अवरुद्ध हो जाता है। अंतिम वाहिका से रक्त की आपूर्ति करने वाले ऊतक को नेक्रोसिस (मृत्यु) का खतरा होता है। ऐसा होने से रोकने के लिए, सर्जन एक कृत्रिम वाहिका - एक शंट - के अवरुद्ध भाग के ऊपर और नीचे सिलाई करके रक्त प्रवाह के मार्ग में उत्पन्न होने वाली बाधा को दूर करते हैं। रक्त प्रवाह इस बाईपास पथ के साथ ऑक्सीजन लेकर चलता है पोषक तत्व(यदि यह एक धमनी है) या चयापचय उत्पादों को दूर ले जा रहा है (यदि कोई नस अवरुद्ध हो गई है)।
शंट के लिए जहाजों का चयन करें, उन्हें सिलाई के लिए एक जगह तैयार करें - यह एक बहुत पतली और है नाजुक कामजिसके लिए सावधानीपूर्वक तैयारी की आवश्यकता होती है। माइक्रोसर्जिकल तकनीक की शुरूआत ने ऑपरेशन की संभावनाओं का विस्तार करना, ऑपरेशन को गुणात्मक रूप से बदलना और इसके लिए धन्यवाद, अच्छे परिणाम प्राप्त करना संभव बना दिया है।
हाथ-पैरों की बड़ी और मध्यम आकार की धमनियों की दीवारों पर एथेरोस्क्लोरोटिक सजीले टुकड़े के जमाव से लुमेन (स्टेनोसिस) का संकुचन होता है, वाहिकाओं के लुमेन में रुकावट होती है और, परिणामस्वरूप, उनमें रक्त का प्रवाह बंद हो जाता है। बेशक, यह वर्षों में धीरे-धीरे होता है। लेकिन देर-सबेर, पैरों में संचार संबंधी समस्याओं के कारण, उदाहरण के लिए, चलते समय व्यक्ति जल्दी थकने लगता है, ज्यादा नहीं चल पाता और पैरों में दर्द होने लगता है। पिंडली की मासपेशियां, और उसे उनका इंतजार करने के लिए रुकना पड़ता है। आंतरायिक अकड़न का तथाकथित लक्षण होता है। चल रहे रक्तस्राव की पृष्ठभूमि के खिलाफ, एक रक्त का थक्का पोत में पट्टिका पर "बैठ" सकता है, जो धमनी को पूरी तरह से अवरुद्ध कर देगा, और फिर स्थिति गंभीर हो जाती है, क्योंकि नेक्रोसिस हो सकता है, यानी पैर का गैंग्रीन। यहाँ समय भागा जा रहा हैमिनटों के लिए. यदि रोगी किसी विशेष विभाग में समय पर पहुंच जाए तो खुशी होती है संवहनी सर्जरी, जहां अल्ट्रासाउंड का उपयोग करके वे उस स्थान का पता लगाएंगे जहां रक्त प्रवाह अवरुद्ध है और तुरंत जीवन रक्षक ऑपरेशन करेंगे।
रक्त के थक्के को हटाना और रक्त प्रवाह को बहाल करना संभव है सीधे चीरे के माध्यम से या उपयोग करके किया जाता है विशेष उपकरण, जहाज के माध्यम से पेश किया गया. यदि इस तरह से बाधा को दूर करना संभव न हो तो बाइपास सर्जरी की जाती है।
जैसा शंटएक नियम के रूप में, विभिन्न विन्यासों के सिंथेटिक कृत्रिम जहाजों का अक्सर उपयोग किया जाता है। लेकिन अक्सर धमनी को बचाने के लिए नस की बलि चढ़ा दी जाती है। यू शिरापरक तंत्रऐसा फीचर कि एक से बड़ी नसकई अनावश्यक वाहिकाएँ उत्पन्न हो सकती हैं (उदाहरण के लिए, पैरों में)। इसलिए, उनमें से एक का उपयोग अवरुद्ध धमनी को बदलने के लिए किया जा सकता है। शिरापरक इंसर्ट काफी मजबूत होता है और एक छोटे से क्षेत्र में धमनी रक्त प्रवाह को बनाए रखता है। इसके अलावा, यह शरीर का मूल निवासी है, यही कारण है कि इसका उपयोग काफी व्यापक रूप से किया जाता है। सिंथेटिक कृत्रिम अंग का उपयोग मुख्य रूप से बड़ी वाहिकाओं (महाधमनी, इलियाक, ऊरु, कैरोटिड धमनियों) की बाईपास सर्जरी के लिए किया जाता है, क्योंकि बड़े जहाजआपको लगातार धड़कते दिल से रक्त के एक शक्तिशाली प्रवाह के दबाव का अनुभव करना पड़ता है।
ऐसा होता है कि एक घायल धमनी को सिलने के बाद, यह एक इस्थमस की तरह संकरी हो जाती है hourglass(हालांकि, यह अक्सर एथेरोस्क्लेरोसिस के साथ होता है)। ऐसे दोष को दूर करने के लिए, नस के टुकड़े के साथ ऑटोट्रांसप्लांटेशन किया जाता है. दूसरे शब्दों में, धमनी के संकुचित भाग पर एक "पैच" लगाया जाता है।
एथेरोस्क्लेरोसिस वाले रोगियों में, छोटी धमनियों में रक्त के प्रवाह को बहाल करने के लिए शंट ऑपरेशन कभी-कभी रक्त हेमोडायनामिक प्रणाली के कारण घनास्त्रता में समाप्त हो जाते हैं: परिधि में, जहां रक्त शंट के माध्यम से बहता है, संवहनी प्रतिरोध शंट से गुजरने की तुलना में अधिक होता है। लेकिन अगर पैर की तीन धमनियों में से कम से कम एक अंदर हो अच्छी हालत, इससे बाईपास रक्त आपूर्ति मार्गों के विकास की अनुमति मिलेगी। और फिर ऐसे ऑपरेशन का जोखिम क्यों न उठाया जाए जो किसी व्यक्ति के पैर और चलने-फिरने की क्षमता को सुरक्षित रखता हो? आख़िरकार, छोटी (परिधीय) धमनियों को बायपास करने की तकनीक ही निचले अंगशिरापरक वाहिकाओं का उपयोग सफलतापूर्वक विकसित किया गया था।
निचले छोरों की वाहिकाओं की बाईपास सर्जरी के बाद कैसे व्यवहार करें?
समय-समय पर रक्त परीक्षण करें, प्लेटलेट गिनती और प्रोथ्रोम्बिन स्थिति की जांच करें, और दो विपरीत प्रक्रियाओं का मूल्यांकन करें - रक्त चिपचिपापन और एंटीविस्कोसिटी। सर्जरी कराने वाले किसी भी व्यक्ति को ऐसी दवाएं लेनी चाहिए जो रक्त को पतला करती हैं और रक्त के थक्कों को रोकती हैं। सबसे सरल में से एक है एसिटाइलसैलीसिलिक अम्ल(थ्रोम्बो-एश और एस्पिरिन), लेकिन और भी हैं आधुनिक साधनजिससे स्थिति में सुधार हो संवहनी दीवारमाइक्रो सर्कुलेशन के स्तर पर और गुणवत्ता विशेषताएँखून। उपस्थित चिकित्सक उन्हें रोगी को लिखेंगे।
हमने नसों का जिक्र किए बिना बड़ी या छोटी धमनियों की बाईपास सर्जरी के बारे में बात की। सवाल उठता है: "क्या नसों को खराब रक्त प्रवाह के लिए बाईपास पथ नहीं बनाना पड़ता है?"
धमनी- यह मोटी दीवार वाला एक शक्तिशाली पोत है; इसे संचालित करना और नस की कम मजबूत दीवारों को सिलना अधिक सुविधाजनक है। फिर भी, फ़्लेबोलॉजी अब सक्रिय रूप से विकसित हो रही है - जैसे अत्यंत सामान्य शिरा विकृति के उपचार के लिए इसकी आवश्यकता होती है वैरिकाज - वेंसऔर थ्रोम्बोफ्लिबिटिस (रक्त के थक्कों के निर्माण के साथ शिरा की दीवार की सूजन)। उनमें थ्रोम्बोएम्बोलिज्म का खतरा रहता है। दिल का आवेश- यह रक्तप्रवाह द्वारा लाए गए कुछ अघुलनशील सब्सट्रेट के साथ एक वाहिका का तीव्र अवरोध है। यह उपविस्फोट (एम्बोलस) हवा हो सकती है जो इंट्रावास्कुलर इंजेक्शन के दौरान वाहिकाओं में प्रवेश कर गई है, यह एक ट्यूमर का हिस्सा हो सकता है, या एक थ्रोम्बस हो सकता है जो पोत की दीवार से टूट गया है।
यह स्थिति जीवन के लिए खतरा बन जाती है, जब व्यक्ति को बचाना ही एकमात्र रास्ता बन जाता है आपातकालीन शल्य - चिकित्सानसों पर.
संवहनी बाईपास तब निर्धारित किया जाता है जब गंभीर विकृतिजो खराब परिसंचरण का कारण बनता है। यह किन मामलों में दर्शाया गया है? शल्य चिकित्सा? इसके लिए किन नियमों का पालन करना चाहिए जल्द स्वस्थ, जटिलताओं से कैसे बचें?
किन मामलों में बायपास सर्जरी जरूरी है?
निचले छोरों की वाहिकाओं की बाईपास सर्जरी एक शल्य प्रक्रिया है जो अस्पताल की सेटिंग में की जाती है। कुछ मामलों में, द्वारा चिकित्सीय संकेतके अंतर्गत ऑपरेशन करना संभव है स्थानीय संज्ञाहरण, जो आपको गंभीर जटिलताओं से बचने और पुनर्प्राप्ति अवधि की अवधि को कम करने की अनुमति देता है।
इसके बाद बाईपास सर्जरी की जाती है गहन परीक्षा, सर्जरी केवल उन मामलों में निर्धारित की जाती है जहां उपयोग किया जाता है दवाइयाँइससे मरीज की हालत में कोई सुधार नहीं हुआ। प्रक्रिया के दौरान, वाहिका की एक शाखा बनाई जाती है, रक्त के थक्के हटा दिए जाते हैं, एथेरोस्क्लोरोटिक सजीले टुकड़े- इससे छुटकारा पाने में मदद मिलती है भीड़, पुनर्स्थापित करना सामान्य गतिखून। शंट एक कृत्रिम एडाप्टर है जो क्षतिग्रस्त जहाज के हिस्सों को जोड़ता है। वे सिंथेटिक सामग्री या स्वस्थ नस के टुकड़े से बने होते हैं, उनकी सेवा का जीवन लगभग 5 वर्ष है।
बाईपास सर्जरी के लिए संकेत:
- रक्त वाहिकाओं में गंभीर रोग परिवर्तन;
- phlebeurysm;
- निचले छोरों की रक्त वाहिकाओं का एथेरोस्क्लेरोसिस;
- परिधीय संवहनी धमनीविस्फार;
- अंतःस्रावीशोथ;
- रक्त के थक्कों और सजीले टुकड़े की उपस्थिति जो रक्त वाहिकाओं के लुमेन को अवरुद्ध करती है;
- गैंग्रीन या इसके विकास का खतरा।
कभी-कभी मार्ग को चौड़ा करने के लिए क्षतिग्रस्त पोत में एक धातु ट्यूब डाली जा सकती है - यह प्रक्रिया प्लाक को खत्म करने में मदद करती है। लेकिन कई रोगियों के लिए, इस तरह के जोड़तोड़ वर्जित हैं, केवल बाईपास सर्जरी ही समस्या का समाधान कर सकती है।
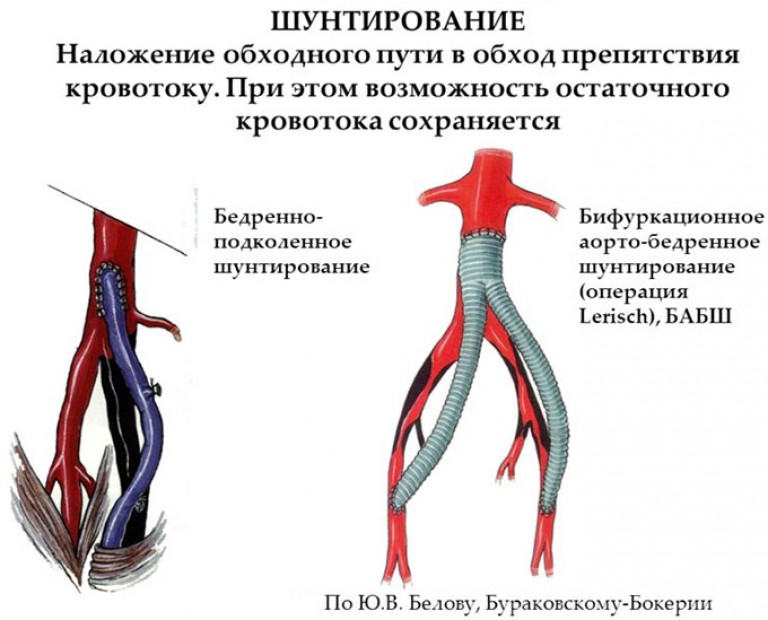
बाईपास सर्जरी के मुख्य प्रकार
क्षतिग्रस्त वाहिकाओं के स्थान, परीक्षा परिणाम, रोग की अवस्था और सहवर्ती विकृति की उपस्थिति के आधार पर, उपस्थित चिकित्सक द्वारा बाईपास सर्जरी के प्रकार का चयन किया जाता है।
मुख्य बायपास विकल्प:
- ऊरु-महाधमनी - त्वचा को काट दिया जाता है कमर वाला भागया निचला पेट. उच्च शक्ति वाली बहुलक संरचना से बना एक शंट अवरुद्ध क्षेत्र के ऊपर पोत की दीवारों से जुड़ा होता है, और दूसरा सिरा एक या दोनों ऊरु महाधमनी से जुड़ा होता है।
- फ़ेमोरल-पोप्लिटियल - कृत्रिम अंग को कमर और घुटने के पिछले हिस्से में एक चीरा लगाकर स्थापित किया जाता है। इस विधि का उपयोग जांघों में धमनियों को नुकसान के लिए किया जाता है।
- टिबियोफेमोरल - सैफनस नस का उपयोग कृत्रिम अंग के रूप में किया जाता है, जो प्रभावित धमनी से जुड़ा होता है। ऑपरेशन को जांघों या घुटने के नीचे के जहाजों में रोग संबंधी परिवर्तनों के लिए संकेत दिया गया है।
पर पूर्ण अनुपस्थितिएथेरोस्क्लेरोसिस से प्रभावित न होने वाली धमनियों में, जंपिंग शंट स्थापित किए जाते हैं - छोटे एनास्टोमोसेस का उपयोग करके, वाहिकाओं के स्वस्थ हिस्सों को जोड़ा जाता है। यदि पैर की धमनियां प्रभावित होती हैं, तो ऑटोलॉगस नसों का उपयोग करके माइक्रोसर्जिकल बाईपास सर्जरी की जाती है।
उच्च रक्तचाप के मामलों में किसी भी प्रकार का बाईपास वर्जित है, जिसका इलाज करना मुश्किल है गंभीर रूपसांस की तकलीफ और सूजन के साथ दिल की विफलता, लगातार हमलेएनजाइना पेक्टोरिस, हृदय धमनीविस्फार, लगातार उल्लंघन हृदय दर. यदि आपका डॉक्टर आपको सर्जरी स्थगित करने की सलाह दे सकता है उच्च स्तररक्त शर्करा, संक्रामक रोगों की उपस्थिति, त्वचा संबंधी समस्याएं त्वचापैर
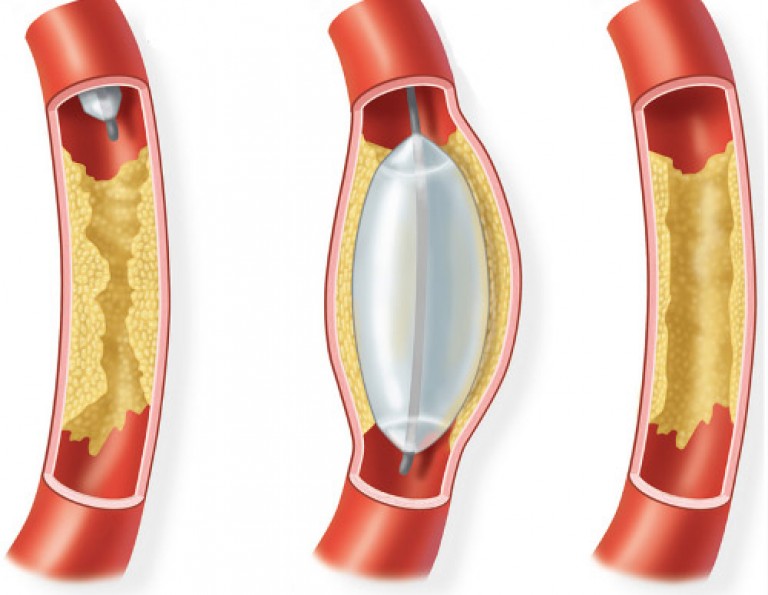
संचालन चरण
बाईपास सर्जरी एक गंभीर ऑपरेशन है जिसे बहुत सावधानी से किया जाता है चिकित्सा परीक्षण. मुख्य प्रकार प्रारंभिक निदान – सामान्य विश्लेषणरक्त, इलेक्ट्रोकार्डियोग्राम, एमआरआई, सीटी स्कैन, डुप्लेक्स अल्ट्रासोनोग्राफी. ये विधियाँ डिग्री निर्धारित करने में मदद करती हैं पैथोलॉजिकल परिवर्तनरक्त वाहिकाओं और रक्तप्रवाह में.
सर्जरी से एक सप्ताह पहले, रोगी को सूजनरोधी, रक्त पतला करने वाली दवाएं लेना बंद कर देना चाहिए और शराब पीना शुरू कर देना चाहिए जीवाणुरोधी औषधियाँ. एक दिन पहले शल्य चिकित्सा संबंधी व्यवधानरात का खाना हल्का होना चाहिए, आधी रात के बाद पानी और भोजन पीने से बचना चाहिए।
निचले छोरों की वाहिकाओं में शंट के आरोपण के मुख्य चरण:
- सर्जन क्षतिग्रस्त वाहिका के थोड़ा ऊपर एक छोटा चीरा लगाता है।
- विशेषज्ञ रक्त परिसंचरण के स्तर का विश्लेषण करता है और उस क्षेत्र का पता लगाता है जहां शंट स्थापित करने की आवश्यकता होती है।
- क्षतिग्रस्त पोत के नीचे दूसरा चीरा लगाया जाता है और एक एडॉप्टर स्थापित किया जाता है।
- शंट को टेंडन और मांसपेशी फाइबर के बीच रखा जाता है और पोत के स्वस्थ क्षेत्र की सीमा तक ले जाया जाता है।
- कृत्रिम तत्व को ठीक करना, उसके कार्यात्मक गुणों की जाँच करना।
- टांके लगाने से पहले, सर्जन आर्टेरियोग्राम और डुप्लेक्स अल्ट्रासाउंड का उपयोग करके वाहिकाओं की सहनशीलता की जांच करता है।
बाईपास की अवधि 1-3 घंटे है, पूरा होने के बाद रोगी को ऑक्सीजन मास्क लगाया जाता है। व्यक्ति 1-2 दिनों तक वार्ड में रहता है गहन देखभाल, ड्रॉपर का उपयोग करके उसे दर्द निवारक दवाएं दी जाती हैं। सूजन को कम करने के लिए, ठंडी पट्टी लगाएं और विशेष मोज़े या जूते पहनें जो रक्त के थक्कों को बनने से रोकते हैं।
बाईपास सर्जरी एक जटिल, महंगी प्रक्रिया है, औसतन इसकी लागत 130-160 हजार रूबल है। सर्जरी से पहले, रोगी को क्लिनिक और विशेषज्ञ चुनने के मुद्दे पर सावधानी से विचार करना चाहिए - यहां तक कि सर्जन की एक छोटी सी गलती भी इसका कारण बन सकती है गंभीर जटिलताएँ, मौत।
संभावित जटिलताएँ
सर्जरी के दौरान एनेस्थीसिया से एलर्जी होती है, दिल का दौरा, मतभेद रक्तचाप. अक्सर होता है भारी रक्तस्राव, जिससे रक्त के थक्कों के साथ रक्त वाहिकाओं में रुकावट आती है। कभी-कभी विकसित होते हैं संक्रामक रोगविज्ञान- इससे अंग काटने की नौबत आ जाती है।
निचले छोरों की धमनियों की बाईपास सर्जरी के बाद, क्षतिग्रस्त वाहिकाओं के क्षेत्र में तापमान में वृद्धि देखी जा सकती है, सूजन प्रक्रियाएँसीवन क्षेत्र में, शुद्ध स्राव, कमजोरी। इस मामले में, आपको चाहिए अतिरिक्त परीक्षाएं, दवाई से उपचार।
अक्सर, जटिलताएँ वाले लोगों में होती हैं अधिक वजन, मधुमेह रोगी, उच्च रक्तचाप। यदि स्तर अत्यधिक ऊंचा हो तो शंटिंग के बाद समस्याएँ हो सकती हैं ख़राब कोलेस्ट्रॉल, ख़राब शारीरिक आकार, प्रतिरोधी फुफ्फुसीय विकृति वाले रोगियों में, वृक्कीय विफलता, कोरोनरी रोग. लंबे समय तक धूम्रपान और शराब का सेवन ऑपरेशन के पाठ्यक्रम को नकारात्मक रूप से प्रभावित करता है।
बाईपास सर्जरी के बाद रिकवरी की विशेषताएं, रिकवरी का पूर्वानुमान
ऑपरेशन के बाद 10-14 दिनों तक, व्यक्ति को अस्पताल की सेटिंग में रहना चाहिए - विशेषज्ञों और निदान द्वारा निरंतर निगरानी से यह सुनिश्चित करने में मदद मिलेगी कि बाईपास सर्जरी सफल रही। यदि कोई जटिलताएं नहीं हैं, तो एक सप्ताह के बाद टांके हटा दिए जाते हैं - इस समय तक रक्त परिसंचरण सामान्य हो चुका होता है, सामान्य स्वास्थ्यव्यक्ति सुधर जाता है. अस्पताल से छुट्टी मिलने पर, डॉक्टर सिफारिशें देता है जिनका रोगी को सख्ती से पालन करना चाहिए - केवल इस मामले में पूर्वानुमान पूर्ण पुनर्प्राप्तिअनुकूल रहेगा.
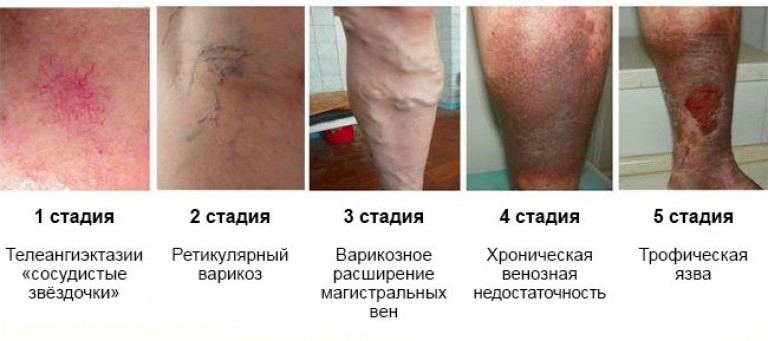
में आचरण के नियम पश्चात की अवधिबायपास के बाद:
- कब दर्द सिंड्रोम, संचालित अंग की लाली को तुरंत डॉक्टर से परामर्श लेना चाहिए - स्व-दवा गंभीर जटिलताओं के विकास का कारण बन सकती है।
- नियमित रूप से जांच कराएं, फिजियोथेरेपिस्ट के साथ काम करें, रोजाना पैदल चलें, धीरे-धीरे दूरी बढ़ाएं।
- स्वीकार करना दवाइयाँरक्त वाहिकाओं के कामकाज को सामान्य करने के लिए, नई सजीले टुकड़े और रक्त के थक्कों की उपस्थिति को रोकने के लिए। दवाएँ उपस्थित चिकित्सक द्वारा निर्धारित की जाती हैं।
- अपने वजन पर नियंत्रण रखें और अपने आहार से अस्वास्थ्यकर और उच्च कैलोरी वाले खाद्य पदार्थों को बाहर करें। खेल खेलें - व्यायाम मध्यम लेकिन नियमित होना चाहिए।
- बैठते या लेटते समय हाथ-पैर हमेशा ऊंचे होने चाहिए।
- पूरी तरह से त्याग दो व्यसनों- धूम्रपान, शराब पीना।
- ऑपरेशन के बाद घावों को गीला करना या पाउडर का उपयोग करना सख्त मना है।
निचले छोरों की संवहनी सर्जरी के बाद पहले 4 सप्ताह सबसे महत्वपूर्ण होते हैं। सेवन अवश्य करना चाहिए और उत्पादजो कोलेस्ट्रॉल के स्तर को सामान्य करते हैं - खट्टे फल, जामुन, सब्जियाँ उच्च सामग्रीविटामिन सी। आहार में वसायुक्त किस्मों को शामिल करना चाहिए समुद्री मछली, सभी प्रकार की पत्तागोभी, मधुमक्खी उत्पाद, आपको नियमित रूप से गुलाब कूल्हों का काढ़ा पीना चाहिए। रोगी समीक्षाओं के अनुसार, सभी नियमों और सिफारिशों के अनुपालन से पुनर्प्राप्ति प्रक्रिया में तेजी आएगी और बाईपास सर्जरी के बाद जटिलताओं के विकास को कम किया जा सकेगा।
निचले छोरों की स्वस्थ वाहिकाएँ अंदर से चिकनी होती हैं; एथेरोस्क्लेरोसिस के साथ, दीवारों पर सजीले टुकड़े बन जाते हैं, जो लुमेन को संकीर्ण कर देते हैं - इससे खराब परिसंचरण और ऊतक परिगलन होता है। अनुपस्थिति के साथ सकारात्मक परिणाम, अकुशलता दवाई से उपचाररोगी को बाईपास सर्जरी निर्धारित की जाती है - यह है जटिल ऑपरेशन, जिसके बाद एक व्यक्ति लंबे समय तक ठीक होने की उम्मीद करता है, उसे उपस्थित चिकित्सक की सभी सिफारिशों का सख्ती से पालन करना चाहिए।
रक्त के थक्कों या एथेरोस्क्लोरोटिक प्लाक द्वारा अवरुद्ध एक वाहिका को बायपास करने के लिए एक शंट बनाने के लिए पैर की वाहिकाओं की बाईपास सर्जरी की जाती है। यदि मरीज की हालत गंभीर हो तो यह ऑपरेशन किया जाता है संवहनी अपर्याप्तता, और यह आपको गैंग्रीन के विकास के दौरान अंग को बचाने की अनुमति देता है। शंटिंग से इलाज किया गया इस्केमिक रोगहृदय और मस्तिष्क गंभीर रूप में, तथाकथित कोरोनरी बाईपास सर्जरी. ऑपरेशन इस तरह से किया जाता है कि घाव के ऊपर स्थित धमनी से प्रभावित क्षेत्र के नीचे स्थित धमनी तक एक शंट खींचा जाता है, जिससे रक्त की आपूर्ति पूरी तरह से बहाल हो जाती है।
सर्जरी के लिए संकेत
निचले छोरों की वाहिकाओं की बाईपास सर्जरी के लिए संकेत दिया गया है:
- मिटाना,
- स्टेंटिंग करने पर रोक या;
- अगर उन्हें कष्ट दिया जाए तो पैर खतरे में हैं लगातार दर्दऔर रूढ़िवादी उपचारअप्रभावी निकला;
जिस मरीज की बाइपास सर्जरी होनी है, उसे चलने-फिरने में सक्षम होना चाहिए। यदि रोगी किसी अन्य कारण से गतिहीन हो गया हो गंभीर बीमारीऔर उसमें गैंग्रीन विकसित हो जाता है, तो पैर काटने का संकेत दिया जाता है।
निदान
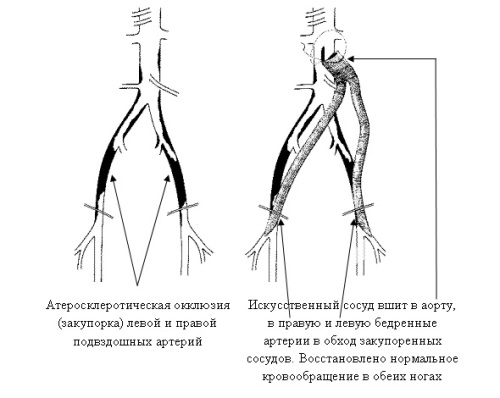
निचले छोरों की संवहनी बाईपास सर्जरी के ऑपरेशन से पहले, रोगी को सामान्य नैदानिक परीक्षण, चुंबकीय अनुनाद एंजियोग्राफी, डुप्लेक्स से गुजरना होगा अल्ट्रासाउंड स्कैनिंगऔर । सभी अध्ययनों के बाद, सर्जन योजना बनाता है आगे की कार्रवाई- प्रभावित वाहिका के नीचे एक धमनी चुनी जाती है, जो अंग को रक्त की आपूर्ति करेगी। उसकी अंतिम परीक्षा निदान का अंतिम चरण है। यदि यह उपयुक्त है, तो ऑपरेशन किया जाता है, और यदि डॉक्टर धमनी को अनुपयुक्त मानता है, तो बाईपास सर्जरी देखना जारी रखें या मना कर दें।
ऑपरेशन स्वयं स्थानीय या के तहत किया जाता है जेनरल अनेस्थेसियाडॉक्टर के संकेत के अनुसार. शंट के लिए जांघ की सैफनस नसों को लिया जाता है, क्योंकि वे एथेरोस्क्लेरोसिस से प्रभावित नहीं होती हैं, और वे काफी लंबी और बड़ी भी होती हैं, इसलिए उन्हें निकालना आसान होता है। इसलिए, वे शंट की भूमिका के लिए दूसरों की तुलना में अधिक उपयुक्त हैं। ऊरु शिराओं के अलावा, सिंथेटिक सामग्री से बनी अन्य शिराओं या शंटों का उपयोग किया जा सकता है। इसके बाद, सर्जन प्रभावित धमनी के स्थान पर एक चीरा लगाता है, उसे अलग करता है, और जहां शंट को सिलना होता है, वहां चीरा लगाया जाता है। जिसके बाद शंट को प्रभावित पोत की जगह पर सिल दिया जाता है। सामान्य तौर पर, यह संपूर्ण ऑपरेशन है। पूरा होने पर, शंट के कार्य, उसमें और अंदर रक्त प्रवाह की गति की निगरानी के लिए एंजियोग्राफी और अल्ट्रासाउंड करना आवश्यक है निचली धमनियाँ. यदि आपको इसके बारे में कोई संदेह है सामान्य ऑपरेशनशंट, कंट्रास्ट एंजियोग्राफी की जाती है और त्रुटियों को खत्म करने के उपाय किए जाते हैं।
ऑपरेशन के बाद
आमतौर पर, कुछ घंटों के भीतर रक्त प्रवाह बहाल हो जाता है, पैर की नसें भर जाती हैं और पैर का तापमान बढ़ जाता है। पैर में दर्द की प्रकृति बदल जाती है। यदि ऑपरेशन से पहले आप दर्द को कम करने के लिए दर्द वाले पैर को नीचे करना चाहते थे, तो इसके विपरीत, बाईपास सर्जरी के बाद, पैर को ऊपर उठाना आसान होता है। दर्द जलन में बदल जाता है, जो 3-5 दिनों के बाद पूरी तरह से गायब हो जाता है। ऑपरेशन के बाद एक और परिणाम होता है - सूजन, जो काफ़ी है लंबे समय तकदूर नहीं होता, लेकिन 2 महीने के बाद यह दूर होने लगता है। बाईपास सर्जरी पैर पर गैंग्रीन के उपचार को बढ़ावा देती है।
रोकथाम
शंट, एक नियम के रूप में, 5 साल तक कार्य करते हैं, लेकिन समय-समय पर घनास्त्रता को रोकना और परीक्षाओं से गुजरना महत्वपूर्ण है। सब पूरा करते समय हम उसे याद रखते हैं पश्चात की सिफ़ारिशें, और सबसे महत्वपूर्ण बात यह है कि यदि ऑपरेशन सही ढंग से किया जाता है, तो गैंग्रीन वाले पैर को बचाने की संभावना 90% है। यह जानना महत्वपूर्ण है कि सर्जरी के बाद, एथेरोस्क्लेरोसिस दूर नहीं होगा, और अभी भी बढ़ता रहेगा, और प्लाक फिर से समस्या पैदा कर सकता है। इसलिए, डॉक्टर सलाह देते हैं कि मरीज़:
वजन कम करना;
धूम्रपान बंद करें;
बढ़ोतरी शारीरिक गतिविधि;
वसायुक्त और सीमित करें उच्च कैलोरी वाले खाद्य पदार्थआपके आहार में;
समय पर परीक्षा से गुजरना;
स्टैटिन और एंटीकोआगुलंट्स लें।
अधिकांश रोगियों के लिए आवश्यक. कुछ मामलों में, यदि संवहनी सिवनी के क्षेत्र में घनास्त्रता का खतरा होता है, विशेष रूप से बुजुर्ग रोगियों में, एंटीकोआगुलंट्स निर्धारित किए जाते हैं - हेपरिन, हर 4-5 घंटे में 5000 इकाइयां। सर्जरी के 12-20 घंटे बाद एंटीकोआगुलंट्स के प्रशासन की अनुमति है। रोगी के अंग को तकिए के बीच रखा जाता है या प्लास्टर स्प्लिंट के साथ तय किया जाता है और क्षैतिज स्थिति में बिस्तर पर रखा जाता है।
यह आवश्यक है कि पहले दिनों में संवहनी ऑपरेशन के बाद मरीज विशेष पोस्टऑपरेटिव वार्ड में हों, जहां आपात स्थिति में सभी उपाय किए जाएंगे। खतरनाक जटिलताएँ. इन वार्डों के कर्मचारियों, साथ ही रोगियों को अस्थायी रूप से रक्तस्राव रोकने की तकनीक (वाहिका को उसकी लंबाई के साथ दबाना, टूर्निकेट लगाना) में प्रशिक्षित किया जाना चाहिए। इन कमरों में टूर्निकेट होने चाहिए; हाथ-पैरों पर ऑपरेशन के दौरान, समीपस्थ अंग पर एक ढीले टूर्निकेट को मजबूत किया जाता है।
इसके अलावा, घाव में रक्तस्राव वाहिका को दबाने के मामले में सामग्री और बाँझ रबर के दस्ताने एक बाँझ कंटेनर में तैयार किए जाते हैं। इसके अलावा, वार्डों में रक्त आधान, रक्त प्रतिस्थापन और हृदय संबंधी दवाओं के लिए बाँझ उपकरण होते हैं।
संवहनी सर्जरी के बाद, त्वचा की हल्की ठंडक और पेरेस्टेसिया के साथ दूरस्थ अंगों को गर्म करने और हल्का करने की सिफारिश की जा सकती है। सर्जरी के 2-3वें दिन से हल्की हरकतें शुरू करने की सलाह दी जाती है। 10-11वें दिन, ऑपरेशन की प्रकृति, रोगी की उम्र और ऑपरेशन के बाद के कोर्स के आधार पर, आमतौर पर वार्ड के चारों ओर घूमने की अनुमति दी जाती है। त्वचा के टांके 7वें दिन सामान्य समय पर हटा दिया गया। इस पूरी अवधि के दौरान, आम तौर पर स्वीकृत आहार और प्रकृति में औषधीय, जैसा कि अन्य रोगियों में होता है जिनका जटिल ऑपरेशन हुआ है।
से पश्चात की जटिलताएँसंवहनी ऑपरेशन के बाद निम्नलिखित का उल्लेख किया जाना चाहिए:
- असफलता परिधीय परिसंचरण(इस्केमिक घटना);
- खून बह रहा है;
- घाव संक्रमण।
संवहनी सर्जरी के बाद परिधीय संचार विफलता (इस्केमिक घटना) सबसे आम और विशिष्ट जटिलता है; वे संयुक्ताक्षर, थ्रोम्बस, या व्यापक संवहनी ऐंठन द्वारा धमनी रेखा के बंद होने से जुड़े हुए हैं।
संयुक्ताक्षर महान जहाजज्यादातर मामलों में विकास के कारण गंभीर इस्केमिक विकार नहीं होते हैं अनावश्यक रक्त संचार. जिसमें बडा महत्वइसमें रोगी की उम्र, संवहनी बिस्तर में परिवर्तन की प्रकृति, धमनियों की शाखा, पोत को बंद करने की विधि और अन्य बिंदु शामिल हैं। धमनी की ऐंठन और, सबसे महत्वपूर्ण बात, चोट या बंधाव के दौरान धमनी के एडवेंटिटिया पर चोट से जुड़ा व्यापक संपार्श्विक नेटवर्क निस्संदेह इस्किमिया के विकास को प्रभावित करता है। इस परिस्थिति ने लिगचर और आर्टेरेक्टोमी के बीच धमनी को विच्छेदित करने के तरीकों का प्रस्ताव करना संभव बना दिया, जिनकी चर्चा ऊपर की गई थी। इन ऑपरेशनों का उद्देश्य धमनी ऐंठन और इस्किमिया के विकास को रोकना है।
तेजी से होने वाली घनास्त्रता या धमनी का अन्त: शल्यता और भी अधिक स्पष्ट रक्तवाहिका-आकर्ष की ओर ले जाती है, जो अक्सर अंग के गैंग्रीन का कारण बनती है। धीमी गति से, धीरे-धीरे बढ़ते हुए, भित्ति घनास्त्रता कम होती है ध्यान देने योग्य अभिव्यक्तियाँइस्केमिया, क्योंकि इस मामले में संपार्श्विक बिस्तर के क्रमिक विस्तार के लिए स्थितियाँ बनाई जाती हैं।
इस्केमिया के हल्के मामलों में, पृथक द्वीपों के साथ दूरस्थ अंगों की त्वचा का हल्का सा सियानोटिक मलिनकिरण होता है सफ़ेदऔर बैंगनी धब्बे, मुख्यतः पैर या हाथ पर। त्वचा का तापमान थोड़ा कम हो जाता है, और थोड़ी सी कमीदर्द और स्पर्श संवेदनशीलता, उंगलियों की गति संरक्षित रहती है।
अधिक के साथ गंभीर डिग्रीसंचार संबंधी विकार, अंग का एक तीव्र स्थिर पीलापन होता है, जिसकी त्वचा संगमरमर जैसी दिखती है। जब नाखून या त्वचा को दबाया जाता है, तो केशिकाओं का कोई खेल नहीं होता है। इस अंग की त्वचा का तापमान स्वस्थ पक्ष की तुलना में 10-15° कम हो जाता है। अंग में संवेदनशीलता और गति की कमी होती है। घनास्त्रता और अन्त: शल्यता के साथ, मजबूत दर्दनाक संवेदनाएँअंग की परिधि पर. भविष्य में, यदि पाठ्यक्रम प्रतिकूल है, तो ये सभी घटनाएं बढ़ जाती हैं और अंग का इस्केमिक गैंग्रीन होता है। उत्तरार्द्ध सूखा या गीला हो सकता है, यह इस पर निर्भर करता है विभिन्न स्थितियाँ(संक्रमण, शिरापरक ठहराव)। सामान्य या आंतरिक रुकावट की स्थिति में ग्रीवा धमनीमस्तिष्क में इस्केमिक घटनाएं हो सकती हैं, जो विभिन्न विकारों (हेमिपेरेसिस, दृश्य हानि) द्वारा प्रकट होती हैं।
उचित संगठन ऑपरेशन के बाद की देखभालसंवहनी सर्जरी के बाद रोगियों के लिए, इन जटिलताओं और मृत्यु दर को कम करने में मदद मिलती है। यदि रक्तस्राव होता है, तो ऑपरेशन स्थल के ऊपर के अंग को टूर्निकेट से बांध दिया जाता है। गर्दन, सुप्रा- और सबक्लेवियन स्पेस, श्रोणि के जहाजों से रक्तस्राव के मामले में, यह आवश्यक है कि बिस्तर पर पड़ोसी या रोगी स्वयं रक्तस्राव क्षेत्र को अपने हाथ से दबाएं या पोत को उसकी लंबाई के साथ निचोड़ें। जल्दी से बुला लिया देखभाल करनाएक बाँझ दस्ताना पहनना चाहिए, पट्टी को काटकर हटा देना चाहिए और अपनी उंगलियों से घाव की गहराई में खून बह रहे बर्तन को बंद कर देना चाहिए। उसी समय, रोगी को वार्ड में बड़े पैमाने पर जेट अंतःशिरा रक्त आधान स्थापित करने, दर्द निवारक और हृदय संबंधी दवाएं देने की आवश्यकता होती है। इसके बाद, रोगी ऑपरेटिंग रूम में प्रवेश करता है और वहां घाव का निरीक्षण किया जाता है, एक अतिरिक्त टांका लगाया जाता है या धमनी या नस को बांधा जाता है।
संवहनी सर्जरी के बाद घाव का संक्रमण होता है बड़ा खतरा, विशेषकर संयुक्ताक्षर के साथ मुख्य धमनी. इस मामले में, इस्किमिया अलग-अलग डिग्री तक व्यक्त होता है परिधीय भागहाथ-पैर, ऑक्सीजन की कमी मांसपेशियों का ऊतक, ट्रॉफिक गड़बड़ी। शिरा संयुक्ताक्षर के साथ और शिरापरक ठहरावघाव के दूषित होने की स्थिति में, शिरापरक संपार्श्विक और मुख्य शिरा का घनास्त्रता हो सकता है, जिसके बाद रक्त के थक्कों का संक्रमण हो सकता है।
घाव का संक्रमण विशेष रूप से अक्सर शांतिकाल और युद्ध में संवहनी घावों के ऑपरेशन के बाद होता है। ऑपरेशन के बाद दमन का प्रतिशत बंदूक की गोली के घावजहाज़ों की हिस्सेदारी 23% थी। इन मामलों में सबसे खतरनाक पर विचार किया जाना चाहिए अवायवीय संक्रमण, जो 12.6% घायलों में संवहनी सर्जरी के बाद मृत्यु का कारण था।
व्यवहार में एंटीबायोटिक दवाओं के व्यापक परिचय की अवधि ने निस्संदेह इस जटिलता की घटनाओं को कम कर दिया है। हालाँकि, वर्तमान में इसे लागू करने की अनुशंसा की गई है संवहनी संचालनविशेष रूप से सड़न रोकने वाली स्थितियों में (कुछ मामलों में एंटीबायोटिक दवाओं के प्रारंभिक रोगनिरोधी प्रशासन के बाद)। संवहनी सर्जरी के अंत में इसका उपयोग स्थानीय रूप से किया जाता है एंटीसेप्टिक समाधान. संवहनी सर्जरी के बाद, एंटीबायोटिक इंजेक्शन 3-5 दिनों के लिए निर्धारित किए जाते हैं। घाव को साफ रखना और संक्रमण की निगरानी करना भी आवश्यक है। यदि यह जटिलता विकसित होती है, तो घाव को चौड़ा खोलने और जल निकासी की सिफारिश की जाती है।
निचले छोर की वाहिकाओं की बाईपास सर्जरी - शल्य चिकित्साकृत्रिम एनास्टोमोसिस बनाकर पोत के प्रभावित क्षेत्र को बायपास करके रक्त की आपूर्ति बहाल करने के लिए।ऑपरेशन स्टेनोसिस या वाहिका के नष्ट होने की स्थिति में किया जाता है। विलोपन के लिए शंटिंग की जाती है हृदय धमनियांदिल, लेकिन यह ऑपरेशनपैरों के उपचार के लिए भी संकेत दिया गया है।
उपचार के दौरान नस बाईपास निर्धारित किया जाता है रूढ़िवादी तरीकेसकारात्मक परिणाम नहीं मिला और अंग विच्छेदन का खतरा है। ऑपरेशन इसके लिए निर्धारित है:
- atherosclerosis निचले बर्तनपैरों पर।
- निचले छोरों की वैरिकाज़ नसें।
- अंतःस्रावीशोथ।
- निचले अंग का परिगलन।
- धमनीविस्फार.
- अन्य संवहनी विकृति, जब स्टेनोसिस और ऊतक इस्किमिया का उल्लेख किया जाता है, आदि।
शंटिंग का प्रयोग किया जाता है एक अंतिम उपाय के रूप में, केवल यदि स्टेंट या एंजियोप्लास्टी लगाने का ऑपरेशन किसी कारण से नहीं किया जा सकता है। निचले छोरों के गंभीर इस्किमिया (अपर्याप्त रक्त आपूर्ति के परिणामस्वरूप बिगड़ा हुआ ऊतक पोषण) वाले रोगियों में, एक नियम के रूप में, बीमारी की शुरुआत के बाद छह महीने के भीतर पैर का विच्छेदन निर्धारित किया जाता है। गंभीर इस्किमिया वाले रोगियों में की जाने वाली बाईपास सर्जरी 90% रोगियों को एक अंग बचाने की अनुमति देती है।
गंभीर संवहनी क्षति के मामले में, जीवन के लिए खतरारोगी को सबसे पहले पैर की धमनियों या नसों की एंजियोप्लास्टी की जाती है। पैर के गैंग्रीन के साथ अंतःस्रावीशोथ - अच्छा कारणमाइक्रोसर्जिकल बाईपास सर्जरी के लिए। नसों के खंडीय संकुचन के लिए, एंडोवस्कुलर उपचार का संकेत दिया जाता है - स्टेंटिंग, बैलून डिलेटेशन या एंजियोप्लास्टी। अप्रभावी उपचार के मामले में निचले अंग को बचाने के लिए नस बाईपास सर्जरी का उपयोग किया जाता है।
किसी बड़ी वाहिका के स्टेनोसिस के मामले में, बाईपास सर्जरी को नस या धमनी के प्रभावित क्षेत्र को एलोप्रोस्थेसिस या थ्रोम्बोएन्डार्टेक्टॉमी के साथ बदलने के साथ जोड़ा जाता है। निचले छोरों के जहाजों के एकाधिक एथेरोस्क्लेरोसिस के मामलों में, नस बाईपास सर्जरी को नसों के फैलाव के साथ जोड़ा जाता है। यदि ऊतक पोषण लंबे समय तक बाधित रहता है और परिगलन या ट्रॉफिक अल्सर होता है, तो रक्त प्रवाह को बहाल करने के बाद, मृत ऊतक को हटाने और त्वचा के फ्लैप के साथ ट्रॉफिक अल्सर को कवर करने के लिए एक और ऑपरेशन करना आवश्यक है। ऐसा ऑपरेशन बाईपास सर्जरी वाले दिन ही या एक निश्चित अवधि के बाद किया जा सकता है।
अगर परिगलित परिवर्तनपैर के नरम ऊतकों के बड़े क्षेत्रों को प्रभावित करें और रक्त प्रवाह की बहाली असंभव है, तो रोगी के जीवन को बचाने के लिए, अंग के विच्छेदन का संकेत दिया जाता है। नस बाईपास या अन्य तरीकों का उपयोग शल्य चिकित्साऔर निचले अंगों में रक्त की आपूर्ति की बहाली निचली वाहिकाओं की स्थिति की गहन जांच के बाद निर्धारित की जाती है।
रोगी की तैयारी
निचले छोर की संवहनी बाईपास सर्जरी की आवश्यकता होती है ऑपरेशन से पहले की तैयारी. डॉक्टर स्थिति की हार्डवेयर जांच करने की सलाह देते हैं संचार प्रणालीपैर यह:
- नसों और धमनियों की गुहाओं की जांच करने के लिए डुप्लेक्स स्कैनिंग, निचली वाहिकाओं के अवरुद्ध क्षेत्रों का स्थानीयकरण और रक्त प्रवाह की गति निर्धारित करती है।
- निचली नसों की परत-दर-परत जांच के लिए चुंबकीय अनुनाद एंजियोग्राफी।
- एंजियोग्राफी - नस के संकुचन की प्रकृति का आकलन किया जाता है और वाहिका के साथ एक अवरुद्ध क्षेत्र का पता लगाया जाता है।
हृदय वाहिकाओं की बाईपास सर्जरी से पहले अंग का अल्ट्रासाउंड और कोरोनोग्राफी की जाती है। निम्नलिखित रोगियों में ऑपरेशन के बाद उपचार संबंधी जटिलताओं का खतरा बढ़ जाता है:
- उच्च रक्तचाप।
- उच्च कोलेस्ट्रॉल स्तर.
- हृदय, फेफड़े, गुर्दे की विकृति।
- मधुमेह मेलेटस, आदि।
इस मामले में, नस बाईपास केवल तभी उचित है जब रोगी के जीवन को खतरा हो। सैफनस नसों की स्थिति का गहन मूल्यांकन करना इस तथ्य के कारण है कि शंट के संचालन की अवधि और उपचार की प्रभावशीलता इस पर निर्भर करती है। कृत्रिम कृत्रिम अंग के साथ बाईपास सर्जरी अंतिम उपाय के रूप में की जाती है, क्योंकि सर्जनों की समीक्षाओं से संकेत मिलता है कि 3 साल के बाद आधी नसें बंद हो जाती हैं।

मुख्य विकल्प
निचले अंग के वाहिका के साथ क्षेत्र के संकुचन के स्थान के आधार पर, उपचार का उपयोग किया जाता है विभिन्न विकल्पउपमार्ग:
- फेमोरो-टिबियल - ऑपरेशन के दौरान, रोगी की बड़ी सैफनस नस का उपयोग किया जाता है, जिसे जगह पर छोड़ दिया जाता है। पैर की वाहिकाओं का इस प्रकार का बाईपास गंभीर इस्किमिया के इलाज का मुख्य तरीका है। में आरंभिक चरणगैंग्रीन पैर की उंगलियों के परिगलन के साथ और ट्रॉफिक अल्सर 90% में अंग को बचाना संभव है। अगर बड़ा है सेफीनस नसउपयुक्त नहीं है, तो उपचार के लिए पैरों या बांहों की नसों का एक टुकड़ा लिया जाता है।
- यदि शंट के कार्य करने के लिए रक्त की मात्रा पर्याप्त नहीं है तो पेरोनियल धमनी बाईपास किया जाता है। सफल उपचार के लिए रक्त प्रवाह की मात्रा का सटीक निर्धारण करना आवश्यक है। धमनी में दबाव को कम करने के लिए, एनास्टोमोसिस से कुछ दूरी पर, पोत के साथ स्थित नसों पर कोलेटरल लगाए जाते हैं।
- बहुमंजिला शंट - निचले पैर पर धमनी की धैर्य की अनुपस्थिति में, संरक्षित रक्त प्रवाह के साथ धमनी के वर्गों में कई एनास्टोमोसेस बनाए जा सकते हैं। शंट पर अधिक भार डालने से बचने के लिए, जहाज के साथ एक निश्चित संख्या में अनलोडिंग फिस्टुला का उपयोग किया जाता है।
पैर के पैर पर माइक्रोसर्जिकल बाईपास सर्जरी का संकेत तब दिया जाता है जब पैर की सभी धमनियां पूरी तरह से बंद हो जाती हैं। पैर को बचाने के लिए, पैर की वाहिकाओं पर माइक्रोशंट लगाकर उपचार किया जाता है। सर्जरी में 25-50x आवर्धन पर ऑपरेटिंग माइक्रोस्कोप के उपयोग से यह ऑपरेशन संभव हो सका।
प्रगति
बायपास सर्जरी कैसे की जाती है? एक नियम के रूप में, बाईपास सर्जरी एपिड्यूरल एनेस्थेसिया के तहत की जाती है। इससे न केवल इससे होने वाली जटिलताओं से बचने में मदद मिलती है जेनरल अनेस्थेसिया, बल्कि पश्चात की अवधि में दर्द को खत्म करने के लिए भी। सबसे पहले, निचले अंग के पैर या पैर पर, कमर में वाहिका के साथ छोटे चीरे लगाए जाते हैं। धमनी की स्थिति का आकलन करने के बाद शंट तैयार किया जाता है। पैर और जांघ पर नस के साथ छेद के माध्यम से बर्तन को बाहर निकाला जाता है। निचले छोर की वाहिकाओं की बाईपास सर्जरी एक नस को जांघ की धमनी से जोड़ने से शुरू होती है। वाल्वुलोट की मदद से, नस के वाल्व हटा दिए जाते हैं और रक्त को बड़ी सफ़ीनस नस के माध्यम से पैर के पार्श्व भाग में छोड़ दिया जाता है।
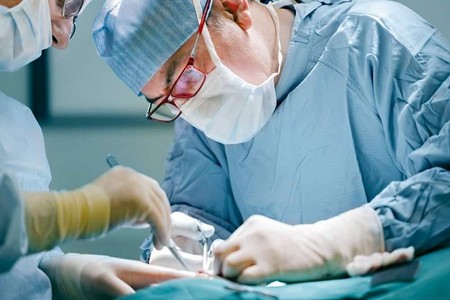
आयोजन हार्डवेयर अनुसंधान, डॉक्टर उन स्थानों को ढूंढता है जहां रक्त शंट के माध्यम से पार्श्व शाखाओं में बहता है, और शाखाओं के साथ छोटे चीरों के माध्यम से, उन्हें लिगेट करता है। फिर, एक माइक्रोस्कोप के तहत, पैर और पैर के क्षेत्र में नस को धमनी से सिल दिया जाता है, रक्त प्रवाह शुरू किया जाता है और अल्ट्रासाउंड का उपयोग करके इसका आकलन किया जाता है। यदि नस में रक्त प्रवाह सामान्य है, तो चीरों को सिल दिया जाता है। यदि परिणाम असंतोषजनक है, तो दोबारा हार्डवेयर विश्लेषण किया जाता है और शंट के पार्श्व भाग की प्लास्टिक सर्जरी की जाती है। ऑपरेशन की अवधि संवहनी क्षति की जटिलता और सीमा पर निर्भर करती है।

