Операції при атеросклерозі судин нижніх кінцівок. Шунтування судин нижніх кінцівок при гангрені
"Shunt"у перекладі з англійської - обходити перешкоду. Якщо на внутрішньої стінкиартерії утворилася атеросклеротична бляшка, що виступає в просвіт, і на неї «сів» один або навіть кілька тромбів (згустків крові), то проходження крові по судині блокується. Тканина, що постачається кров'ю з усього судини, виявляється під загрозою некрозу (омертвіння). Щоб так не трапилося, хірурги ліквідують перешкоду, що виникла на шляху кровотоку, вшиваючи вище та нижче блокованої ділянки судини кінці штучної судини — шунт. Цим обхідним шляхом і спрямовується потік крові, що несе тканинам кисень і поживні речовини(якщо це артерія) або відносить продукти обміну (якщо було блоковано вена).
Вибрати посуд для шунтів, підготувати місце для їх вшивання - це дуже тонка і делікатна роботащо вимагає ретельної підготовки. Впровадження мікрохірургічної техніки дозволило розширити можливості операції, якісно змінити саму операцію і завдяки цьому досягати добрих результатів.
Відкладення атеросклеротичних бляшок на стінках великих і середніх артерій кінцівок призводить до звуження просвіту (стенозу), закупорки просвіту судин і, як наслідок - припинення кровотоку в них. Звісно, це відбувається поступово, із роками. Але рано чи пізно через порушення кровообігу в ногах, наприклад, при , людина починає швидко втомлюватися при ходьбі, не може ходити багато, у неї з'являються болі в литкових м'язах, і йому доводиться зупинятися, чекаючи на них. Виникає так званий симптом кульгавості, що перемежується. На тлі знекровлення, що триває, на бляшку в посудині може «сісти» тромб, який повністю перекриє артерію, і тоді ситуація набуває гострого характеру, оскільки може наступити некроз, тобто гангрена ноги. Тут час йдена хвилини. Щастя, якщо пацієнт вчасно опиниться у спеціалізованому відділенні судинної хірургії, де за допомогою УЗД виявлять місце блокування кровотоку та швидко проведуть рятівну операцію
Видалення тромбу та відновлення кровотоку можна зробити безпосередньо через розріз або за допомогою спеціального пристосування, що вводиться по посудині. Якщо в такий спосіб не вдається ліквідувати перешкоду, то роблять шунтування.
В якості шунтів, як правило, часто використовують синтетичні судини-протези різної конфігурації. Але нерідко, щоб урятувати артерію, жертвують веною. У венозної системитака особливість, що від однієї великої вениможуть відходити кілька дублюючих судин (наприклад, у ногах). Тому один із них можна використовувати для протезування блокованої артерії. Венозна вставка виявляється досить міцною і на невеликій ділянці утримує артеріальний кровотік. До того ж для організму вона рідна, тому і застосовується досить широко. Синтетичні протези переважно використовують при шунтуванні великих судин (аорти, клубової, стегнової, сонної артерій), оскільки великим судинампостійно доводиться відчувати тиск потужного потоку крові від працюючого серця.
Буває, що після зашивання травмованої артерії вона звужується, як перешийок у пісочний годинник(Втім, це нерідко відбувається і при атеросклерозі). Щоб усунути такий дефект, проводиться аутотрансплантація фрагментом вени.. Іншими словами, на звужену ділянку артерії ставиться «латка».
У пацієнтів з атеросклерозом шунтуючі операції з відновлення кровотоку в дрібних артеріях часом закінчуються тромбозом через саму систему гемодинаміки крові: на периферії, куди вливається кров по шунтах, опір судин вище, ніж при проходженні через шунти. Але якщо з трьох артерій гомілки хоч одна в хорошому станіЦе дозволить розвинутись обхідним шляхам кровопостачання. І чому тоді не ризикнути зробити операцію, що зберігає людині ногу і здатність рухатися? Адже сама методика шунтування дрібних (периферичних) артерій нижніх кінцівокз використанням венозних судин відпрацьовано успішно.
Як поводитися після шунтування судин нижніх кінцівок?
Періодично здавати аналізи крові, перевіряючи кількість тромбоцитів та стан протромбіну, та оцінювати два протилежні процеси — в'язкість та антив'язкість крові. Всім, хто переніс операцію, необхідно приймати препарати, що розріджують кров і перешкоджають тромбоутворення. З найпростіших це ацетилсаліцилова кислота(тромбо-ас та аспірин), але є і більше сучасні засоби, які покращують стан судинної стінкина рівні мікроциркуляції та якісні характеристикикрові. Їхньому пацієнтові пропише лікар.
Ми розповіли про шунтування великих або дрібних артерій, не згадуючи вен. Виникає питання: "Відень що, не обов'язково створювати обхідні шляхи порушеного кровотоку?"
Артерія- це потужний посуд з товстою стінкою його зручніше оперувати і зашивати у вени менш міцні стінки. Проте зараз флебологія активно розвивається — цього потребує лікування таких надзвичайно поширених патологій вен, як варикозна хворобата тромбофлебіт (запалення стінки вен з утворенням тромбів). Вони загрожують небезпекою тромбоемболії. Емболія— це гостра закупорка судини якимось нерозчинним субстратом, який приніс струм крові. Цим субс гратом (емболом) може бути повітря, що потрапило в судини при внутрішньосудинній ін'єкції, можуть бути частини пухлини або тромб, що відірвався від стінки судини.
Цей стан становить загрозу для життя, коли єдиною можливістю врятувати людину стає екстрена операціяна венах.
Шунтування судин призначають при серйозних патологіях, які призводять до погіршення кровообігу У яких випадках показано оперативне втручання? Яких правил слід дотримуватися для якнайшвидшого відновленняЯк уникнути ускладнень?
У яких випадках потрібне шунтування?
Шунтування судин нижніх кінцівок – хірургічне втручання, яке проводять за умов стаціонару. У деяких випадках по медичним показаннямможливе проведення операції під місцевим наркозомщо дозволяє уникнути серйозних ускладнень, скоротити тривалість відновлювального періоду.
Шунтування проводять після ретельного обстеження, операцію призначають лише у випадках, коли застосування лікарських препаратівне призвело до покращення стану пацієнта. Під час процедури утворюють відгалуження судини, видаляють тромби, атеросклеротичні бляшки- Це допомагає усунути застійні явища, відновити нормальний рухкрові. Шунт – штучний перехідник, з якого з'єднують частини пошкодженого судини. Їх виготовляють із синтетичних матеріалів або відрізка здорової вени, термін їхньої служби – близько 5 років.
Показання для проведення шунтування:
- серйозні патологічні зміни судин;
- варикозне розширення вен;
- атеросклероз судин нижніх кінцівок;
- аневризму периферичних судин;
- ендартеріїт;
- наявність тромбів та бляшок, які перекривають просвіт судин;
- гангрена чи загроза її розвитку.
Іноді у пошкоджений посуд можуть вести металеву трубочку для розширення проходів – така процедура допомагає усунути бляшки. Але для багатьох пацієнтів подібні маніпуляції протипоказані, вирішити проблему допоможе лише шунтування.
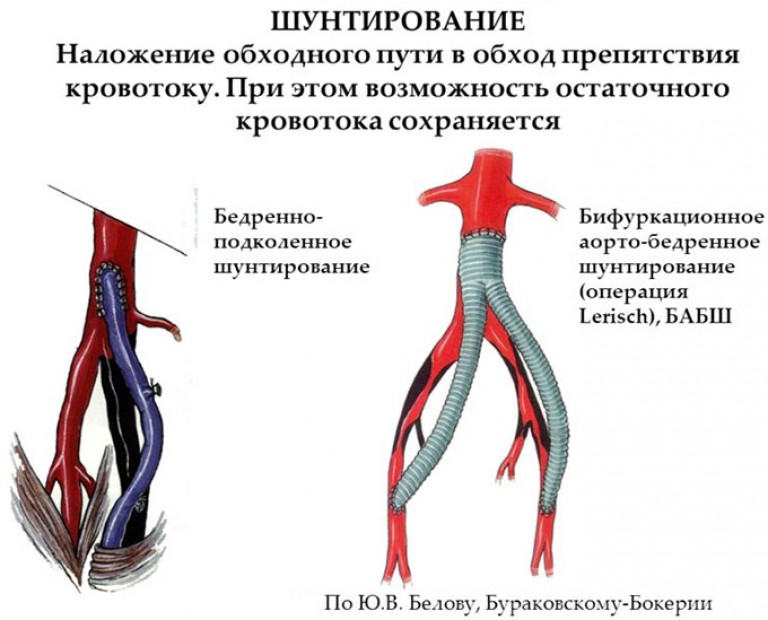
Основні види шунтування
Вид шунтування підбирає лікар, залежно від місця знаходження пошкоджених судин, результатів обстеження, стадії захворювання, наявності супутніх патологій.
Основні варіанти шунтування:
- Стегново-аортне – шкіру розрізають у пахвинної областіабо нижній частині живота. До стінок судини вище закупореної ділянки прикріплюють шунт із високоміцного полімерного складу, другий кінець приєднують до однієї або обох стегнових аорт.
- Стегново-підколінний протез встановлюють через надріз в пахвинній частині і задній поверхні коліна. Цей метод використовують при ураженні артерій у ділянці стегон.
- Берцово-стегнове - як протез застосовують підшкірну вену, яку прикріплюють до ураженої артерії. Операція показана при патологічних змінах у судинах стегон чи під коліном.
При повній відсутностінепоражених атеросклерозом артерій встановлюють шунти, що стрибають - за допомогою дрібних анастомозів з'єднують здорові частини судин. Якщо уражені артерії в стопі, то проводять мікрохірургічне шунтування з використанням аутовен.
Будь-який вид шунтування протипоказаний при гіпертонії, яка погано піддається лікуванню, при важких формахсерцевої недостатності з задишкою та набряклістю, часті нападистенокардії, аневризмі серця, постійних порушеннях серцевого ритму. Лікар може порадити відкласти операцію при високому рівніцукру в крові, наявності інфекційних хвороб, дерматологічних проблем шкірних покривівніг.
Етапи операції
Шунтування - серйозна операція, яку проводять після ретельного медичного обстеження. Основні види попередньої діагностики – загальний аналізкрові, електрокардіограма, МРТ, Комп'ютерна томографія, дуплексне ультразвукове дослідження. Ці методи допомагають визначити ступінь патологічних зміну судинах та кровотоку.
За тиждень до операції пацієнту слід припинити прийом протизапальних, що розріджують кров лікарських засобів, почати пити. антибактеріальні препарати. За день до хірургічного втручаннявечеря повинна бути легкою, після півночі слід відмовитися від прийому води та їжі.
Основні етапи вживлення шунта в судини нижніх кінцівок:
- Хірург робить невеликий надріз трохи вище за пошкоджену судину.
- Фахівець аналізує рівень кровообігу, знаходить ділянку, в яку необхідно встановити шунт.
- Другий надріз роблять нижче пошкодженої судини, встановлюється перехідник.
- Шунт розташовують між сухожиллями, волокнами м'язів, його проводять до межі здорової ділянки судини.
- Закріплення штучного елемента, перевірка його функціональних якостей.
- Перед накладенням швів хірург перевіряє прохідність судин за допомогою артеріограми дуплексного УЗД.
Тривалість шунтування – 1–3 години, після закінчення пацієнта надягають кисневу маску. Протягом 1–2 днів людина перебуває у палаті інтенсивної терапіїЗа допомогою крапельниці йому вводять знеболювальні препарати. Для зменшення набряклості роблять холодні компреси, надягають спеціальні шкарпетки або взуття, які перешкоджають утворенню тромбів.
Шунтування - складна, дорога процедура, в середньому її вартість складає 130-160 тис. руб. Перед операцією пацієнту слід ретельно підійти до питання вибору клініки та фахівця – навіть незначна помилка хірурга може призвести до серйозним ускладненням, смерті.
Можливі ускладнення
Під час операції бувають алергія на наркоз, сердечний приступ, перепади артеріального тиску. Часто виникають сильні кровотечіщо призводить до закупорки судин згустками крові. Іноді розвиваються інфекційні патології- Це призводить до необхідності ампутації кінцівки.
Після шунтування артерій нижніх кінцівок можуть спостерігатися підвищення температури в області пошкоджених судин, запальні процесив районі шва, гнійні виділення, Слабкість. В цьому випадку потрібні додаткові обстеження, медикаментозна терапія
Найчастіше ускладнення виникають у людей з надмірною вагою, діабетиків, гіпертоніків. Проблеми після шунтування можуть бути при надмірно високому рівні шкідливого холестерину, у пацієнтів з поганою фізичною формою, обструктивними легеневими патологіями, нирковою недостатністю, коронарною хворобою. Негативно впливає перебіг операції тривале куріння, вживання алкоголю.
Особливості відновлення після шунтування, прогнози на одужання
Протягом 10–14 днів після операції людина має перебувати в умовах стаціонару – постійний контроль спеціалістів та діагностика допоможе переконатися, що шунтування пройшло успішно. За відсутності ускладнень шви знімають через тиждень - до цього часу нормалізується кровообіг, загальне самопочуттялюдини покращується. При виписці з лікарні лікар дає рекомендації, яких пацієнт повинен дотримуватися неухильно - тільки в цьому випадку прогноз на повне одужаннябуде сприятливим.
Правила поведінки у післяопераційний періодпісля шунтування:
- З появою больового синдрому, почервоніння прооперованої кінцівки слід негайно звернутися до лікаря - самолікування може стати причиною серйозних ускладнень.
- Регулярно проходитиме обстеження, займатися з фізіотерапевтом, щодня ходити, поступово збільшуючи відстань.
- Приймати лікарські засобидля нормалізації роботи судин, запобігання появі нових бляшок і тромбів. Препарати призначає лікар.
- Контролювати вагу, виключити з раціону шкідливу та висококалорійну їжу. Займатися спортом – навантаження мають бути помірними, але регулярними.
- У положенні сидячи і лежачи кінцівки завжди мають бути піднятими.
- Повністю відмовитися від згубних уподобань- Куріння, вживання спиртних напоїв.
- Категорично забороняється мочити післяопераційні рани, використовувати присипки.
Перші 4 тижні після операції на судинах нижніх кінцівок найважливіші. Потрібно вживати більше продуктів, які нормалізують рівень холестерину – цитрусові плоди, ягоди, овочі з високим змістомвітаміну C. У раціоні повинні бути жирні сорти морської риби, всі види капусти, продукти бджільництва, регулярно слід пити відвар із плодів шипшини. За відгуками пацієнтів, дотримання всіх правил та рекомендацій дозволить прискорити процес відновлення, звести до мінімуму розвиток ускладнень після шунтування.
Здорові судини нижніх кінцівок усередині гладкі, при атеросклерозі на стінках утворюються бляшки, які звужують просвіт – це призводить до погіршення кровообігу, некрозу тканин. При відсутності позитивного результату, неефективності медикаментозної терапіїпацієнту призначають шунтування – це складна операція, після якої на людину чекає тривале відновлення, їй необхідно суворо дотримуватися всіх рекомендацій лікаря.
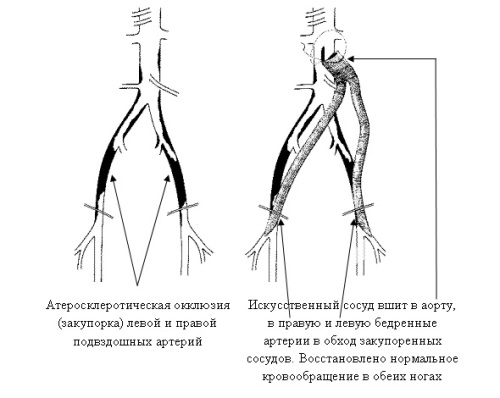
Шунтування судин ніг проводиться з метою створення шунта в обхід закупореної тромбами або атеросклеротичними бляшками судини. Ця операція проходить, якщо у пацієнта важка форма судинної недостатностіі вона дозволяє зберегти кінцівку при розвитку гангрени. За допомогою шунтування лікується ішемічна хворобасерця та головного мозку у важкій формі, так зване коронарне шунтування. Операція проводиться таким чином, що від артерії, розташованої вище ураження, проводиться шунт до артерії, що знаходиться нижче ураженої ділянки, тим самим повністю відновлюється кровопостачання.
Показання для операції
Шунтування судин нижніх кінцівок показано при:
- облітеруючому,
- заборону проводити стентування або ;
- загрозі ноги, якщо мучать постійні боліі консервативне лікуваннявиявилося неефективним;
Пацієнт, якому передбачається робити шунтування, має бути ходячим. Якщо хворий знерухомлений у зв'язку з іншим важким захворюваннямі в нього розвивається гангрена, тоді показана ампутація ноги.
Діагностика
Перед операцією шунтування судин нижніх кінцівок хворий має пройти загальноклінічні обстеження, магнітно-резонансну ангіографію, дуплексне ультразвукове скануваннята . Після всіх досліджень хірург планує подальші дії- Вибирається артерія нижче ураженої судини, яка повинна забезпечувати кров'ю кінцівку. Її остаточний огляд – це завершальна стадія діагностики. Якщо вона придатна, то далі роблять операцію, а якщо лікар вважатиме за артерію непридатною, то продовжувати шукати або відмовляються від шунтування.
Безпосередньо операція проводиться під місцевим або загальним наркозомза показаннями лікаря. Для шунтів беруться підшкірні вени стегна, оскільки атеросклерозом вони не уражаються, а також досить довгі і великі, їх легко вилучити. Тому вони найбільше підходять на роль шунта. Крім стегнових вен можуть бути використані й інші вени або шунти із синтетичних матеріалів. Далі хірург робить надріз у місці ураженої артерії, виділяє її, і там, де передбачається підшивати шунт, робляться розрізи. Після чого шунт підшивають на місце ураженої судини. Загалом це і вся операція. Після закінчення необхідно зробити ангіографію та УЗД, щоб проконтролювати функцію шунта, швидкість кровотоку в ньому та в нижніх артеріях. Якщо є сумніви на рахунок нормальної роботишунта, робиться контрастна ангіографія і вживаються заходи щодо усунення помилок.
Після операції
Зазвичай, кровотік відновлюється вже за кілька годин, вена на стопі заповнюються, і температура ноги підвищується. Змінюється характер больового синдрому у нозі. Якщо до операції хвору ногу хотілося опустити вниз, щоб зменшити біль, то після шунтування, навпаки, легше з піднятою до верху ногою. Болі трансформуються в печіння, яке через 3-5 днів зовсім пропадає. Немає ще одного наслідку після операції - набряк, який досить довгий часне сходить, але після закінчення 2-х місяців починає сходити нанівець. Шунтування сприяє загоєнню гангрени на стопі.
Профілактика
Шунти, як правило, функціонують до 5 років, але важливо періодично робити профілактику тромбозів та проходити обстеження. Пам'ятаємо, що під час виконання всіх післяопераційних рекомендацій, а головне при правильно виконаній операції можливість зберегти гангренозну ногу дорівнює 90%. Важливо знати, що після операції атеросклероз нікуди не подінеться, і все одно прогресуватиме, а бляшки можуть знову створити проблему. Тому лікарі рекомендують хворим:
знизити вагу;
відмовитися від куріння;
підвищити фізичну активність;
обмежити жирні та калорійні продуктиу своєму раціоні;
своєчасно проходити обстеження;
приймати статини та антикоагулянти.
Необхідно більшості хворих. У ряді випадків при небезпеці виникнення тромбозу в ділянці судинного шва, особливо у хворих похилого віку, призначають антикоагулянти - гепарин, по 5000 ОД через кожні 4-5 годин. Введення антикоагулянтів допускається через 12-20 годин після операції. Кінцівку хворого поміщають між подушками або фіксують гіпсовою лонгетою і укладають у ліжку в горизонтальному положенні.
Необхідно, щоб хворі після операцій на судинах у перші дні перебували у спеціальних післяопераційних палатах, де було б передбачено всі заходи у разі виникнення небезпечних ускладнень. Персонал цих палат, а також хворі мають бути навчені методикою тимчасової зупинки кровотечі (притискання судини протягом, накладення джгута). У цих палатах мають бути джгути; при операціях на кінцівках незатягнутий джгут зміцнюють на проксимальному відділі кінцівки.
Крім того, в стерильному біксі готують матеріал і стерильні гумові рукавички на випадок притиснення судини, що кровоточить, в рані. Крім цього, в палатах знаходиться стерильна апаратура для трансфузії крові, кровозамінні та серцеві засоби.
Після операції на судинах можна рекомендувати зігрівання та легкий дистальний відділ кінцівки при невеликому похолоданні шкіри, парестезії. Легкі рухи рекомендується починати з 2-3-го дня після операції. На 10-11-ту добу залежно від характеру операції, віку хворого та післяопераційного перебігу зазвичай дозволяють пересування по палаті. Шкіри шкірнізнімають у звичайні терміни, на 7 добу. Протягом усього цього періоду застосовуються загальновизнані заходи дієтичного та медикаментозного характеру, як і в інших хворих, які перенесли складні операції
З післяопераційних ускладненьпісля операцій на судинах слід назвати такі:
- недостатність периферичного кровообігу(Ішемічні явища);
- кровотечі;
- інфекція рани.
Недостатність периферичного кровообігу (ішемічні явища) – найбільш часті та специфічні після операцій на судинах ускладнення; вони пов'язані з виключенням артеріальної магістралі лігатурою, тромбом або великим судинним спазмом.
Лігатура магістральних судинв більшості випадків не призводить до тяжких ішемічних порушень завдяки розвитку колатерального кровообігу. При цьому велике значеннямає вік хворого, характер змін судинного русла, розгалуження артерій, методику виключення судини та інші моменти. Спазм артерії та головне великої колатеральної мережі, пов'язаний з травмою адвентиції артерії під час поранення чи лігатури, безсумнівно, впливає розвиток ішемії. Ця обставина дозволила запропонувати методи розсічення артерії між лігатурами та артеріектомію, про які йшлося вище. Ці операції спрямовані на попередження спазму артерій та розвиток ішемії.
Тромбоз, що швидко настав, або емболія артерії призводить до ще більш вираженого спазму судин, який нерідко обумовлює гангрену кінцівки. Повільний, поступово збільшується, тромбоз пристінок веде до менш помітним проявамішемії, оскільки у разі створюються умови для поступового розширення колатерального русла.
У легких випадках ішемії є невелике ціанотичні забарвлення шкіри дистальних відділів кінцівки з окремими острівцями. білого кольоруі багряними плямамиголовним чином на стопі або пензлі. Температура шкіри дещо знижується, спостерігається невелике зниженнябольової та тактильної чутливості, рухи пальців зберігаються.
При більш важких ступеняхПорушення кровообігу відзначається різка постійна блідість кінцівки, шкіра якої має мармуровий вигляд. При здавленні нігтя чи шкіри немає гри капілярів. Температура шкіри цієї кінцівки знижується на 10-15° проти здоровою стороною. Відзначається відсутність чутливості та рухів у кінцівки. При тромбозі та емболії з'являються сильні больові відчуттяна периферії кінцівки. Надалі при несприятливому перебігу всі ці явища наростають і настає ішемічна гангрена кінцівки. Остання буває сухою або вологою, залежно від різних умов(інфекція, венозний застій). При закупорці загальної чи внутрішньої сонної артеріїможуть мати місце ішемічні явища з боку головного мозку, які виявляються різними розладами (геміпарез, розлад зору).
Правильна організація післяопераційного доглядуза хворими після операції на судинах, сприяє зниженню цих ускладнень та смертності. При виникненні кровотечі кінцівку вище за місце операції перетягують джгутом. У разі кровотечі з судин шиї, над- і підключичного простору, тазу потрібно, щоб сусіди по ліжку або сам хворий притиснув рукою місце, що кровоточить, або стиснув судину протягом. Швидко викликана медична сестраповинна надіти стерильну рукавичку, розрізати і зняти пов'язку і закрити пальцями судину, що кровоточить, в глибині рани. Одночасно хворому необхідно налагодити в палаті масивне струменеве внутрішньовенне переливання крові, введення протибольових та серцевих засобів. Після цього хворий надходить в операційну і виконують ревізію рани, додатково накладають шов або перев'язують артерію або вену.
Інфекція рани після операцій на судинах становить велику небезпекуособливо при лігатурі магістральної артерії. У цьому випадку спостерігається виражена тією чи іншою мірою або ішемія периферичних відділівкінцівки, кисневий дефіцит у м'язової тканини, порушення трофіки При лігатурі вени та венозному застоїв умовах забруднення рани може настати тромбоз венозних колатералей та основної вени з подальшим інфікуванням тромбів.
Особливо часто ранова інфекція виникає після операцій із приводу поранень судин мирного та воєнного часу. Відсоток нагноєнь після операцій із приводу вогнепальних пораненьсудин становив 23%. Найбільш небезпечною в цих випадках слід вважати анаеробну інфекцію, яка була причиною смерті після операції на судинах у 12,6% поранених
Період широкого застосування практику антибіотиків, безсумнівно, зменшив частоту цього ускладнення. Однак і зараз рекомендується проводити судинні операціїв особливо асептичних умовах (у ряді випадків після попереднього профілактичного введення антибіотиків). Наприкінці операції на судинах використовують місцево антисептичні розчини. Після операції на судинах протягом 3-5 днів призначають ін'єкції антибіотиків. Потрібна також гарна рана і спостереження за нею з метою виявлення інфекції. При розвитку цього ускладнення рекомендується широке розкриття та дренування рани.
Шунтування судин нижніх кінцівок хірургічне лікуванняз метою відновлення кровопостачання в обхід ураженої ділянки судини за допомогою створення штучного анастомозу.Операція проводиться у разі стенозу чи облітерації судини. Шунтування проводять при облітерації коронарних артерійсерця, але дана операціяпоказано і для лікування ніг.
Шунтування вен призначають тоді, коли лікування за допомогою консервативних методівне дало позитивного результату та є ризик ампутації кінцівки. Операцію призначають при:
- Атеросклероз нижніх судинна ногах.
- Варикоз вен нижніх кінцівок.
- Ендартеріїті.
- Некрозі нижньої кінцівки.
- Аневризмі.
- Інших патологіях судин, коли відзначається стеноз та ішемія тканин та ін.
Шунтування застосовується в крайньому випадку, тільки якщо операція зі встановлення стенту або ангіопластика з яких-небудь причин виконані не можуть. У пацієнтів з критичною ішемією (порушенням харчування тканин внаслідок недостатнього кровопостачання) нижніх кінцівок, як правило, протягом півроку від початку захворювання призначається проведення ампутації ноги. Шунтування, проведене пацієнтам із критичною ішемією, дозволяє у 90% зберегти хворому кінцівку.
У разі тяжкої форми ураження судин, загрозливого життяпацієнта, спочатку пропонують ангіопластику артерій або вен гомілки. Ендартеріїт з гангреною ноги – вагома причинадля проведення мікрохірургічного шунтування. При сегментарному звуженні вен показано ендоваскулярне лікування – стентування, балонну дилятацію або ангіопластику. Проведення операції шунтування вен використовують, щоб урятувати нижню кінцівку у разі неефективного лікування.
При стенозі судини великої протяжності шунтування поєднують із проведенням протезування ураженої ділянки вени або артерії алопротезом, тромбендартеректомією. У випадках множинного атеросклерозу судин нижніх кінцівок поєднують проведення шунтування вен із дилатацією ходу. Якщо харчування тканин порушено тривалий час і є некроз або трофічні виразки, то після відновлення кровотоку потрібно зробити ще операцію з видалення омертвілих тканин та закриття трофічних виразок шкірним клаптем. Проведення такої операції може здійснюватися того ж дня, що й шунтування або через деякий проміжок часу.
Якщо некротичні зміниторкаються великі ділянки м'яких тканин ноги і відновлення кровотоку неможливе, те, щоб врятувати життя пацієнта, показано ампутацію кінцівки. Застосування шунтування вен чи інших методів оперативного лікуваннята відновлення кровопостачання нижніх кінцівок призначають після ретельного дослідження стану нижніх судин.
Підготовка пацієнта
Операції шунтування судин нижніх кінцівок вимагають передопераційної підготовки. Лікар призначає проведення апаратного дослідження стану кровоносної системиніг. Це:
- Дуплексне сканування для огляду порожнини вен та артерій, визначення локалізації закупорених ділянок нижніх судин та швидкості гемотоку.
- Магнітно-резонансна ангіографія щодо пошарового обстеження нижніх вен.
- Ангіографія – проводиться оцінка характеру звуження вени та виявляється закупорена ділянка по ходу судини.
Шунтування судин серця передує УЗД органу і коронографії. Збільшення ризику післяопераційних ускладнень лікування спостерігається у пацієнтів із:
- Високий кров'яний тиск.
- Високий рівень холестерину.
- Патологією серця, легень, нирок.
- Цукровим діабетом тощо.
У разі проведення шунтування вен виправдано лише за наявності загрози життю пацієнта. Проведення ретельної оцінки стану підшкірних вен зумовлено тим, що від цього залежить період функціонування шунту та ефективність лікування. Шунтування штучним протезом роблять у крайньому випадку, тому що відгуки хірургів свідчать про те, що половина вен закупорюється через 3 роки.

Основні варіанти
Залежно від локалізації звуження ділянки по ходу судини нижньої кінцівки лікування проводиться із застосуванням різних варіантівшунтування:
- Стегново-гомілкове - при проведенні операції використовують велику підшкірну вену хворого, яку залишають на місці. Такий вид шунтування судин ніг – основний метод лікування тяжкого ступеня ішемії. У початковій стадіїгангрени, що супроводжується некрозом пальців ноги та трофічними виразками, у 90% вдається врятувати кінцівку. Якщо велика підшкірна венане придатна, то лікування беруть фрагмент вен ніг чи рук.
- Шунтування малогомілкової артерії проводиться у разі, якщо об'єму крові недостатньо для функціонування шунта. Для успіху лікування необхідно точно встановити об'єм гемоструму. Для зниження тиску в артерії застосовують накладення колатералей з венами, розташованими в процесі судини, на деякій відстані від анастомозу.
- Багатоповерхові шунти - за відсутності прохідності артерії на гомілки ноги можуть робитися кілька анастомозів до ділянок артерії з гемотоком, що зберігся. Щоб уникнути перевантаження шунтів, використовується певна кількість розвантажувальних фістул по ходу судини.
Мікрохірургічне шунтування на стопі кінцівки показано при закритті всіх артерій гомілки. Щоб врятувати ногу, лікування проводиться з накладенням мікрошунтів у ході судин стопи. Така операція стала можливою із застосуванням у хірургії операційного мікроскопа при 25-50-кратному збільшенні.
Хід проведення
Як роблять шунтування? Як правило, шунтування проводиться під епідуральною анестезією. Це допомагає не тільки уникнути ускладнень, спричинених загальною анестезією, але й виключити болючі відчуття в післяопераційний період. Спочатку роблять невеликі розрізи по ходу судини в паху, на гомілки або стопі нижньої кінцівки. Після оцінки стану артерії готують шунт. Через отвори по ходу вени на гомілки та стегні витягають судину. Шунтування судин нижньої кінцівки починають із з'єднання вени з артерією стегна. За допомогою вальвулота проводять видалення клапанів вени і пускають кров великою підшкірною веною в латеральну частину ноги.
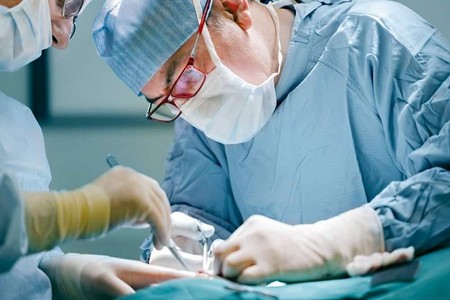
Проводячи апаратне дослідженнялікар знаходить місця, де кров по шунту відтікає в бічні відгалуження, і через невеликі розрізи по ходу гілок, проводить їх перев'язку. Потім під мікроскопом пришивають вену до артерії в області гомілки та стопи, запускають кровотік та оцінюють його за допомогою УЗД. Якщо гемоток у вені у нормі, то розрізи зашивають. Якщо результат незадовільний, то робиться повторний апаратний аналіз і пластика судини латеральніша за шунт. Тривалість операції залежить від складності та обширності ураження судин.

