Cholesterol HDL jest obniżony. Lipoproteiny o wysokiej gęstości (HDL) – co to jest
Lipoproteiny duża gęstość, zwany „dobrym” cholesterolem, wytwarzany jest w wątrobie. Cholesterol HDL spowalnia rozwój miażdżycy. Usuwa „zły” cholesterol ze wszystkich komórek, także tych odpowiedzialnych za powstawanie blaszki miażdżycowe.
Badanie wartości HDL jest integralną częścią głównej profilaktyki i środki terapeutyczne mające na celu obniżenie poziomu lipidów we krwi.
HDL i LDL
Cholesterol HDL powstaje w wątrobie. Powstaje jako cząsteczka, składająca się głównie z białka, jest transportowana przez krew do wszystkich tkanek i „pobiera" z nich lipidy. „Przyjęty" cholesterol jest transportowany do wątroby, gdzie staje się częścią żółci. Dzięki temu mechanizmowi, organizm pozbywa się nadmiaru tłuszczu.
LDL to lipoproteina składająca się głównie z tłuszczów. Odpowiada za nadmiar cholesterolu w tkankach, a także za powstawanie miażdżycy. Dlatego cząstki HDL działają w odwrotny sposób do cząstek LDL.
„Dobry” cholesterol - działanie ochronne
Lipoproteiny o dużej gęstości spowalniają rozwój miażdżycy. Dodatkowo działają antyoksydacyjnie, czyli usuwają wolne rodniki które powodują uszkodzenie cząsteczki LDL. Uszkodzenie cząsteczek LDL powoduje, że pozostają one przez długi czas we krwi, co przyczynia się do powstawania miażdżycy. HDL hamuje wytwarzanie cząstek prozapalnych w naczyniu. To ogranicza procesy zapalne w nim. Cząsteczki HDL aktywują potencjał regeneracyjny komórek wyściełających naczynia. Oznacza to, że działają:
Co obniża poziom HDL?
Jeśli cholesterol lipoprotein o dużej gęstości jest obniżony, prowadzi to do: niekorzystne skutki dla dobrego zdrowia. Następuje stopniowe pozbawianie organizmu mechanizmu regulującego poziom ogólnej równowagi lipidowej.
Czynniki obniżające poziom lipoprotein o dużej gęstości:

Są to w zasadzie te same czynniki, które powodują wzrost Poziom LDL. Dlatego zmiany w diecie, zwiększona aktywność fizyczna, zaprzestanie palenia, odpowiednie leczenie choroby współistniejące powinien stać się podstawą w leczeniu wszelkich zaburzeń metabolizmu lipidów. Konieczna jest poprawa stylu życia, także ze względu na to, że wciąż nie ma skuteczny lek który podnosi poziom HDL we krwi. Leki mogą pomóc obniżyć stężenie frakcji LDL.
Cholesterol HDL a choroba sercowo-naczyniowa
Stężenie „dobrego” cholesterolu poniżej wartości granicznych jest równoznaczne ze zwiększonym ryzykiem rozwoju choroba sercowo-naczyniowa.
Obejmują one:
- nadciśnienie tętnicze - ciśnienie powyżej 140/90 mm Hg. Sztuka.;
- choroba tętnica wieńcowa, niedokrwienie mięśnia sercowego i niewystarczająca podaż tlenu. Zaobserwowano ograniczenie sprawności fizycznej, ból skrzynia może wystąpić zawał mięśnia sercowego;
- udar mózgu - może prowadzić do niedowładu kończyn, porażenia mięśni, ograniczenia normalnego funkcjonowania;
- niedokrwienie nerek, które nasila się wraz z nadciśnieniem;
- niedokrwienie kończyny dolne prowadzi do bólu kończyn i trudności w chodzeniu.
Niski poziom cholesterolu HDL
Im niższe stężenie HDL, tym większe ryzyko wystąpienia wyżej wymienionych chorób. Choroby układu krążenia są drugą najczęstszą przyczyną zgonów (po nowotworach) w krajach wysoko rozwiniętych. Należy pamiętać, że zmiany stylu życia po wystąpieniu chorób serca i naczyń krwionośnych mogą prowadzić do: znaczna poprawa dobre samopoczucie pacjenta i zmniejszenie niektórych objawów. Jeśli poziom cholesterolu lipoprotein o dużej gęstości jest podwyższony - zahamowany zostaje rozwój miażdżycy, a nawet zmniejsza się wielkość blaszek miażdżycowych. Jeśli połączysz to z odpowiednim leczenie farmakologiczne i niższe LDL, można osiągnąć naprawdę dobre efekt terapeutyczny. A ryzyko, na przykład, drugiego zawału mięśnia sercowego, zmniejszy się.
Wskazania do badania profilu lipidowego
Lipoproteiny o dużej gęstości są badane w obecności któregokolwiek z czynników ryzyka choroby układu sercowo-naczyniowego, a także współistnienie chorób takich jak:
- cukrzyca;
- choroba niedokrwienna kiery;
- choroba naczyń mózgowych;
- naruszenia przepływu krwi w naczyniach obwodowych;
- nadczynność lub niedoczynność tarczycy.
Badanie realizowane jest w ramach profilaktyka podstawowa zdrowie. Oznacza to, że taki test należy przeprowadzić na wszystkich. zdrowa osoba przynajmniej raz na 5 lat. Standardowo w badaniu wskazano łącznie cztery parametry:
- poziom całkowitego cholesterolu;
- frakcje LDL;
- frakcje HDL;
- trójglicerydy.
Przygotowanie i metodyka badania profilu lipidowego
 Odkrywać Cholesterol HDL we krwi pacjent musi wcześniej przygotować się do badania. Jest to zastosowanie normalnej diety około 3 tygodnie przed badaniem. Należy unikać przejadania się, a także ograniczać lub zmieniać typowe nawyki żywieniowe. Powinieneś także brać leki, które wpływają metabolizm lipidów i całkowicie unikaj alkoholu.
Odkrywać Cholesterol HDL we krwi pacjent musi wcześniej przygotować się do badania. Jest to zastosowanie normalnej diety około 3 tygodnie przed badaniem. Należy unikać przejadania się, a także ograniczać lub zmieniać typowe nawyki żywieniowe. Powinieneś także brać leki, które wpływają metabolizm lipidów i całkowicie unikaj alkoholu.
Bezpośrednio przed oddaniem próbki krwi do badań pacjent powinien powstrzymać się od jedzenia przez 12-14 godzin. Należy unikać intensywnej aktywności fizycznej, a w przypadku choroby lub infekcji odłożyć badanie o 3 tygodnie.
Po pobraniu próbki krew żylna w osoczu metoda enzymatyczna (za pomocą esterazy i oksydazy) wskazuje „dobry” cholesterol.Lipoproteiny o wysokiej gęstości (HDL) są odnotowywane w mg / dl lub mmol / l.
Lipoproteiny o wysokiej gęstości - norma
Normalny poziom frakcji „dobrego” cholesterolu określany jest w zależności od płci i wynosi:
- co najmniej 40 mg/dl u mężczyzn;
- co najmniej 50 mg/dl u kobiet.
Interpretacja wyników badań
W przypadku nieprawidłowego poziomu HDL współistnieją również podwyższony poziom LDL i trójglicerydy.
Warto wiedzieć, że zalecaną formą leczenia jest zawsze ograniczenie w diecie tłuszczów zwierzęcych i zmiana stylu życia, a dopiero potem stosuje się leki.
Stosowane produkty farmaceutyczne to fibraty i kwas nikotynowy.
Pierwszy badanie kontrolne stężenie lipidów we krwi nie powinno być wykonywane wcześniej niż 4 tygodnie po rozpoczęciu leczenia. Optymalna ocena leczenia następuje po 3 miesiącach.
Warto pamiętać, że istnieją pewne uwarunkowania, w tym całkowicie fizjologiczne, które wiążą się ze zmianą poziomu frakcji HDL:
- koncentrację można zwiększyć w przypadku regularnego treningu fizycznego;
- umiarkowane spożycie alkoholu, głównie czerwonego wina;
- aplikacja terapia hormonalna estrogen.
Spadek stężenia następuje:
- w niektórych chorobach uwarunkowanych genetycznie, takich jak rodzinny niedobór HDL;
- u pacjentów cukrzyca;
- u osób z zespołem metabolicznym;
- z otyłością.
Dieta – zasady stosowania
Co zrobić, jeśli lipoproteiny o dużej gęstości są poniżej normy? Jak za pomocą diety zwiększyć poziom HDL i obniżyć poziom LDL we krwi?
Zasady zbilansowanej diety obejmują:

Pokarmy zwiększające poziom HDL w organizmie
Lipoproteiny o wysokiej gęstości można zwiększyć we krwi, jeśli w swoim codziennym menu uwzględnisz następujące pokarmy:

W diecie należy ograniczyć spożycie cukru, słodyczy, słodkich napojów gazowanych i przetworzonej żywności. Nie spożywaj nadmiernie żywności, która jest źródłem kwasy nasycone, które są obecne w tłuste mięso, produkty mleczne, masło, śmietana.
Lipoproteiny (lipoproteiny) o wysokiej i niskiej gęstości we krwi: co to jest, normalne, wzrost
Lipoproteiny to złożone kompleksy białkowo-lipidowe, które są częścią wszystkich żywych organizmów i są niezbędne część integralna struktury komórkowe. Działają lipoproteiny funkcja transportowa. Ich zawartość we krwi jest ważnym testem diagnostycznym, który wskazuje na stopień rozwoju chorób układów organizmu.
Jest to klasa złożonych cząsteczek, które mogą jednocześnie zawierać wolne, kwas tłuszczowy, tłuszcze obojętne, fosfolipidy oraz w różnych proporcjach ilościowych.
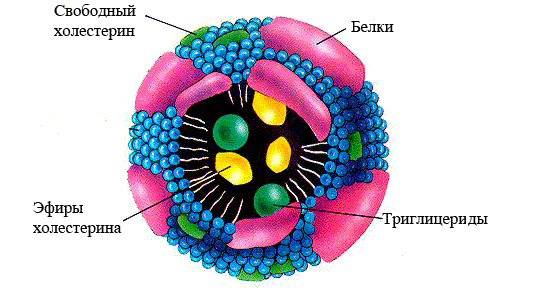
Lipoproteiny dostarczają lipidy do różnych tkanek i narządów. Składają się z niepolarnych tłuszczów znajdujących się w centralnej części cząsteczki - rdzeniu, który jest otoczony powłoką utworzoną z polarnych lipidów i apoprotein. Podobna struktura lipoprotein wyjaśnia ich właściwości amfifilowe: jednoczesną hydrofilowość i hydrofobowość substancji.
Funkcje i znaczenie
Grają lipidy ważna rola w ludzkim ciele. Znajdują się we wszystkich komórkach i tkankach i biorą udział w wielu procesy metaboliczne.
struktura lipoprotein
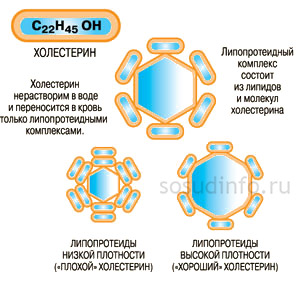
- Lipoproteiny są główną formą transportu lipidów w organizmie.. Ponieważ lipidy są związkami nierozpuszczalnymi, same nie mogą spełniać swojego celu. Lipidy wiążą się we krwi z białkami - apoproteinami, stają się rozpuszczalne i tworzą nową substancję zwaną lipoproteiną lub lipoproteiną. Te dwie nazwy są równoważne, w skrócie - LP.
Lipoproteiny zajmują kluczową pozycję w transporcie i metabolizmie lipidów. Chylomikrony transportują tłuszcze, które dostają się do organizmu wraz z pożywieniem, VLDL dostarczają endogenne trójglicerydy do miejsca utylizacji, cholesterol wchodzi do komórek za pomocą LDL, HDL mają właściwości przeciwmiażdżycowe.
- Lipoproteiny zwiększają przepuszczalność błony komórkowe.
- LP, którego część białkową reprezentują globuliny, stymuluje układ odpornościowy, aktywuje układ krzepnięcia krwi i dostarcza żelazo do tkanek.
Klasyfikacja
LP osocza krwi jest klasyfikowany według gęstości(przy użyciu metody ultrawirowania). Im więcej lipidów jest zawartych w cząsteczce LP, tym mniejsza jest ich gęstość. Przydziel VLDL, LDL, HDL, chylomikrony. To jest najdokładniejsze ze wszystkich. istniejące klasyfikacje LP, który został opracowany i sprawdzony przy użyciu dokładnej i raczej żmudnej metody - ultrawirowania.
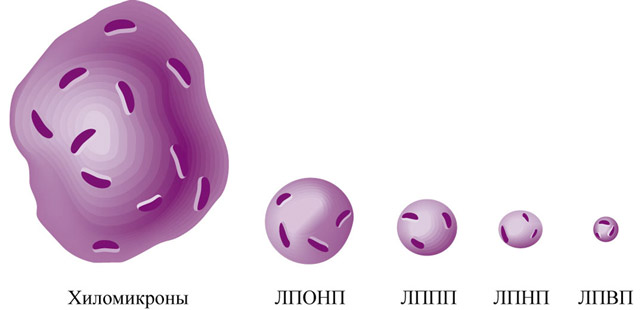
Wielkość płyty LP jest również niejednorodna. Największymi cząsteczkami są chylomikrony, a następnie w zmniejszających się rozmiarach - VLDL, HDL, LDL, HDL.
Klasyfikacja elektroforetyczna LP jest bardzo popularny wśród klinicystów. Za pomocą elektroforezy zidentyfikowano następujące klasy LP: chylomikrony, pre-beta lipoproteiny, beta lipoproteiny, alfa lipoproteiny. Ta metoda na podstawie wprowadzenia do płynnego medium substancja aktywna za pomocą prądu galwanicznego.
Frakcjonowanie LP przeprowadza się w celu określenia ich stężenia w osoczu krwi. VLDL i LDL wytrąca się heparyną, podczas gdy HDL pozostaje w supernatancie.
Rodzaje
Obecnie przydziel następujące typy lipoproteiny:
HDL (lipoproteina o wysokiej gęstości)
HDL transportuje cholesterol z tkanek ciała do wątroby.
- Przy otyłości odnotowuje się wzrost HDL we krwi, tłuszczowa hepatoza i żółciowa marskość wątroby, zatrucie alkoholem.
- Spadek HDL występuje, gdy Dziedziczna choroba Tanger, spowodowany gromadzeniem się cholesterolu w tkankach. W większości innych przypadków oznaką jest zmniejszenie stężenia HDL we krwi.
Poziomy HDL są różne dla mężczyzn i kobiet. U mężczyzn wartość LP ta klasa waha się od 0,78 do 1,81 mmol / l, norma dla kobiet HDL wynosi od 0,78 do 2,20, w zależności od wieku.
LDL (lipoproteina o niskiej gęstości)
LDL są nośnikami endogennego cholesterolu, triglicerydów i fosfolipidów z wątroby do tkanek.
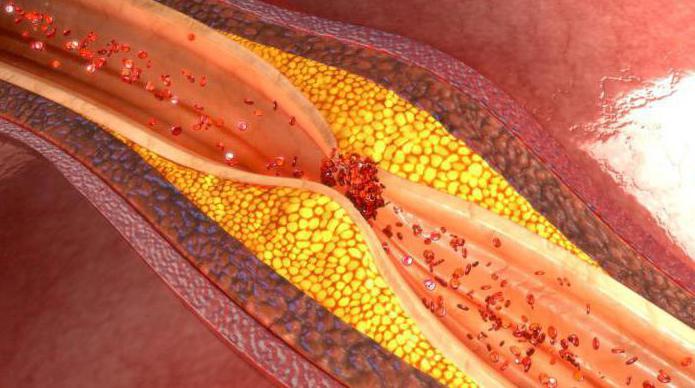
Ta klasa LP zawiera do 45% cholesterolu i jest jego formą transportową we krwi. LDL powstaje we krwi w wyniku działania enzymu lipazy lipoproteinowej na VLDL. Z jej nadmiarem pojawiają się na ściankach naczyń.
Zwykle ilość LDL wynosi 1,3-3,5 mmol / l.
- Poziom LDL we krwi wzrasta wraz z niedoczynnością Tarczyca, zespół nerczycowy.
- Obniżone poziomy LDL obserwuje się przy zapaleniu trzustki, patologii wątrobowo-nerkowej, ostrej procesy zakaźne, ciąża.

infografika (kliknij aby powiększyć) - cholesterol i LP, rola w organizmie i normy
VLDL (lipoproteiny o bardzo niskiej gęstości)
VLDL powstają w wątrobie. Przenoszą endogenne lipidy syntetyzowane w wątrobie z węglowodanów do tkanek.
Są to największe płyty LP, drugie co do wielkości po chylomikronach. Składają się w ponad połowie z trójglicerydów i zawierają niewielką ilość cholesterolu. Przy nadmiarze VLDL krew staje się mętna i nabiera mlecznego odcienia.
VLDL jest źródłem „złego” cholesterolu, z którego na śródbłonku naczyń tworzą się płytki. Stopniowo powiększają się blaszki miażdżycowe, co wiąże się z ryzykiem ostrego niedokrwienia. VLDL jest podwyższony u pacjentów z chorobą nerek.
Chylomikrony
Chylomikrony są nieobecne we krwi zdrowej osoby i pojawiają się tylko z naruszeniem metabolizmu lipidów. Chylomikrony są syntetyzowane w komórki nabłonkowe błona śluzowa jelito cienkie. Dostarczają egzogenny tłuszcz z jelit do tkanki obwodowe i wątroba. Większość transportowanych tłuszczów to trójglicerydy, a także fosfolipidy i cholesterol. W wątrobie pod wpływem enzymów rozpadają się trójglicerydy i powstają kwasy tłuszczowe, z których część jest transportowana do mięśni i tkanka tłuszczowa, a druga część wiąże się z albuminą krwi.
![]()
jak wyglądają główne lipoproteiny
LDL i VLDL są silnie aterogenne- zawierające dużo cholesterolu. Wnikają w ścianę tętnic i gromadzą się w niej. Kiedy metabolizm jest zaburzony, gwałtownie wzrasta poziom LDL i cholesterolu.
Najbezpieczniejsze przeciwko miażdżycy są HDL. Lipoproteiny tej klasy usuwają cholesterol z komórek i przyczyniają się do jego przedostania się do wątroby. Stamtąd dostaje się do jelit z żółcią i opuszcza ciało.
Przedstawiciele wszystkich innych klas LP dostarczają cholesterol do komórek. Cholesterol to lipoproteina będąca częścią ściany komórkowej. Bierze udział w tworzeniu hormonów płciowych, procesie powstawania żółci, syntezie witaminy D, która jest niezbędna do przyswajania wapnia. Endogenny cholesterol jest syntetyzowany w tkance wątroby, komórkach nadnerczy, ścianach jelit, a nawet w skórze. Egzogenny cholesterol dostaje się do organizmu wraz z produktami zwierzęcymi.
Dyslipoproteinemia - diagnoza z naruszeniem metabolizmu lipoprotein
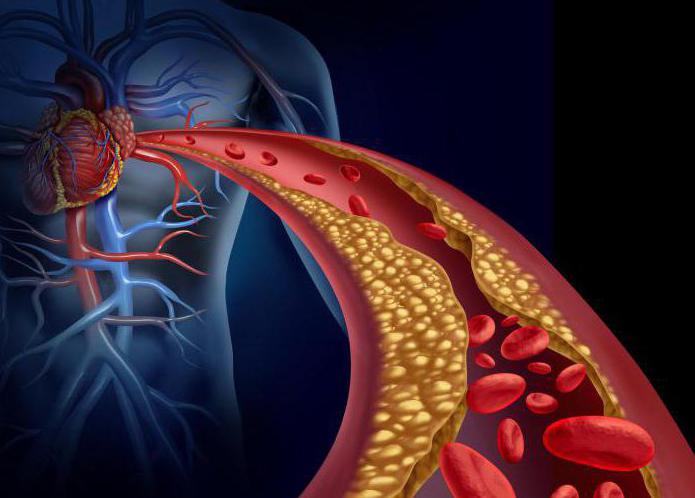
Dyslipoproteinemia rozwija się, gdy w ludzkim ciele zaburzone są dwa procesy: tworzenie LP i szybkość ich wydalania z krwi. H naruszenie stosunku LP we krwi nie jest patologią, ale czynnikiem rozwoju przewlekła choroba, w którym ściany tętnic są zagęszczone, ich światło zwęża się, a ukrwienie jest zaburzone narządy wewnętrzne.
Wraz ze wzrostem poziomu cholesterolu we krwi i spadkiem poziomu HDL rozwija się miażdżyca, prowadząc do rozwój śmiertelnych chorób.
Etiologia
Podstawowy dyslipoproteinemia jest uwarunkowana genetycznie.

Powoduje wtórny dyslipoproteinemie to:
- hipodynamia,
- Cukrzyca,
- Alkoholizm,
- dysfunkcja nerek,
- niedoczynność tarczycy,
- niewydolność wątrobowo-nerkowa,
- Długotrwałe stosowanie niektórych leków.
Pojęcie dyslipoproteinemii obejmuje 3 procesy - hiperlipoproteinemię, hipolipoproteinemię, alipoproteinemię. Dyslipoproteinemia jest dość powszechna: co drugi mieszkaniec planety ma podobne zmiany we krwi.
Hiperlipoproteinemia - zwiększona zawartość LP we krwi z powodu przyczyn egzogennych i endogennych. Wtórna postać hiperlipoproteinemii rozwija się na tle podstawowej patologii. Na choroby autoimmunologiczne LP są postrzegane przez organizm jako antygeny, na które wytwarzane są przeciwciała. W rezultacie powstają kompleksy antygen-przeciwciało, które są bardziej miażdżycowe niż same leki.
Alipoproteinemia jest chorobą uwarunkowaną genetycznie z dziedziczeniem autosomalnym dominującym. Choroba objawia się wzrostem migdałków z pomarańczowym nalotem, powiększeniem wątroby i śledziony, zapaleniem węzłów chłonnych, słabe mięśnie, osłabienie odruchów, nadwrażliwość.
Hipoproteinemia — niski poziom lipoprotein we krwi, często bezobjawowe. Przyczynami choroby są:
- Dziedziczność,
- niedożywienie,
- pasywny styl życia,
- Alkoholizm,
- Patologia układu pokarmowego,
- Endokrynopatia.
Dyslipoproteinemie to: narządowe lub regulacyjne , toksygenny, podstawowy - badanie poziomu LP na czczo, indukowany - badanie poziomu LP po posiłku, lekach lub wysiłku fizycznym.
Diagnostyka
Wiadomo, że nadmiar cholesterolu jest bardzo szkodliwy dla organizmu człowieka. Ale brak tej substancji może prowadzić do dysfunkcji narządów i układów. Problem tkwi w predyspozycjach dziedzicznych, stylu życia i nawykach żywieniowych.

Rozpoznanie dyslipoproteinemii opiera się na historii choroby, dolegliwościach pacjentów, objawy kliniczne- obecność Xanthoma, Xanthelasma, lipoidowego łuku rogówki.
Główną metodą diagnostyczną dyslipoproteinemii jest badanie krwi na lipidy. Określ współczynnik aterogenności i główne wskaźniki profilu lipidowego - trójglicerydy, cholesterol całkowity, HDL, LDL.
Lipidogram - metoda diagnostyka laboratoryjna, który ujawnia zaburzenia metabolizmu lipidów prowadzące do rozwoju chorób serca i naczyń krwionośnych. Lipidogram pozwala lekarzowi ocenić stan pacjenta, określić ryzyko rozwoju miażdżycy naczyń wieńcowych, mózgowych, nerkowych i wątrobowych, a także chorób narządów wewnętrznych. Krew pobierana jest w laboratorium wyłącznie na pusty żołądek, co najmniej 12 godzin po ostatnim posiłku. Dzień przed analizą wyklucza spożycie alkoholu, a godzinę przed badaniem - palenie. W przeddzień analizy pożądane jest unikanie stresu i przeciążenia emocjonalnego.
Główną metodą oznaczania lipidów jest enzymatyczna metoda badania krwi żylnej. Urządzenie utrwala próbki wcześniej wybarwione specjalnymi odczynnikami. The metoda diagnostyczna pozwala przeprowadzać masowe ankiety i uzyskiwać dokładne wyniki.
Wykonaj testy, aby ustalić widmo lipidowe w celu profilaktycznym, począwszy od młodości, konieczne jest 1 raz na 5 lat. Osoby powyżej 40 roku życia powinny to robić co roku. Przeprowadź badanie krwi w prawie każdej klinice powiatowej. Pacjentom cierpiącym na nadciśnienie, otyłość, choroby serca, wątroby i nerek przepisuje się również profil lipidowy. Obciążona dziedziczność, istniejące czynniki ryzyka, monitorowanie skuteczności leczenia są wskazaniami do przepisania profilu lipidowego.
Wyniki badania mogą być niewiarygodne po spożyciu w przeddzień jedzenia, paleniu, stresie, ostra infekcja w czasie ciąży, przyjmowanie pewnych leków.
Diagnozę i leczenie patologii przeprowadza endokrynolog, kardiolog, terapeuta, lekarz ogólna praktyka, lekarz rodzinny.
Leczenie
odgrywa ogromną rolę w leczeniu dyslipoproteinemii. Pacjentom zaleca się ograniczenie spożycia tłuszczów zwierzęcych lub zastępowanie ich syntetycznymi, spożywanie do 5 razy dziennie w małych porcjach. Dieta powinna być wzbogacona o witaminy i błonnik pokarmowy. Należy zrezygnować z tłustych i smażonych potraw, a mięso wymienić ryby morskie, jedz dużo warzyw i owoców. Terapia zachowawcza i wystarczająca ćwicz stres poprawić stan ogólny chory.

rysunek: użyteczna i szkodliwa „dieta” pod względem bilansu LP
Terapia obniżająca poziom lipidów i leki przeciwhiperlipoproteinemiczne mają na celu skorygowanie dyslipoproteinemii. Mają na celu obniżenie poziomu cholesterolu i LDL we krwi, a także zwiększenie poziomu HDL.
Spośród leków stosowanych w leczeniu hiperlipoproteinemii pacjentom przepisuje się:
- - Lowastatyna, Fluwastatyna, Mevacor, Zocor, Lipitor. Ta grupa leków zmniejsza produkcję cholesterolu przez wątrobę, zmniejsza ilość cholesterolu wewnątrzkomórkowego, niszczy lipidy i działa przeciwzapalnie.
- Sekwestranty zmniejszają syntezę cholesterolu i usuwają go z organizmu - Cholestyramina, Colestipol, Cholestipol, Cholestan.
- Obniżam poziom trójglicerydów i podnoszę poziom HDL – „Fenofibrat”, „Ciprofibrat”.
- Witaminy z grupy B.
Hiperlipoproteinemia wymaga leczenia lekami hipolipidemicznymi „Cholesteramina”, „ Kwas nikotynowy”,„ Miscleron ”,„ Klofibrat ”.
Leczenie wtórnej postaci dyslipoproteinemii polega na wyeliminowaniu choroby podstawowej. Pacjentom z cukrzycą zaleca się zmianę stylu życia, regularne przyjmowanie leków obniżających poziom cukru, a także statyn i fibratów. W ciężkich przypadkach wymagana jest insulinoterapia. W przypadku niedoczynności tarczycy konieczna jest normalizacja funkcji tarczycy. W tym celu pacjenci poddawani są hormonalnej terapii zastępczej.
Pacjentom cierpiącym na dyslipoproteinemię zaleca się po głównym leczeniu:
- Normalizuj masę ciała
- Dawkowanie aktywności fizycznej,
- Ogranicz lub wyeliminuj spożycie alkoholu
- Unikaj stresu i konfliktów tak bardzo, jak to możliwe
- Rzucić palenie.
Wideo: lipoproteiny i cholesterol - mity i rzeczywistość
Wideo: lipoproteiny w badaniach krwi - program „Żyj zdrowo!”
Dowiemy się o zagrożeniach związanych z niskim poziomem cholesterolu HDL. Dobrze badamy objawy i przyczyny niskich wartości cholesterolu oraz widzimy, jak przywrócić wartości do poziomu diety fizjologicznej.
Co to jest cholesterol HDL
O niskim poziomie HDL mówi się, gdy jest stężenie w krew obwodowa okazało się poniżej 40 mg/dl dla mężczyzn i 50 mg/dl dla kobiet.
Wydawałoby się, że niski poziom cholesterol można interpretować jako znak dobre zdrowie jednak w przypadku HDL jest odwrotnie.
Dlaczego niski poziom dobrego cholesterolu jest szkodliwy
Oczywiście wiesz, że wysoki poziom cholesterolu jest wrogiem zdrowia sercowo-naczyniowego. Ale ten aksjomat nie dotyczy wszystkich rodzajów cholesterolu. W rzeczywistości w przypadku HDL im wyższe jego stężenie, tym mniejsze ryzyko rozwoju zmian miażdżycowych, a w konsekwencji chorób serca.
Cholesterol jest niezbędnym składnikiem prawidłowego funkcjonowania organizmu (składnik błon komórkowych, prekursor ważne hormony takie jak sterydy). Aby swobodnie poruszać się wraz z krwią, cholesterol pakowany jest w specjalne białka, które zwiększają jego rozpuszczalność.
Podstawowe informacje o lipoproteinach:lipoproteiny o niskiej gęstości. Znany również jako „zły” cholesterol, jest wytwarzany w wątrobie. W normalnych warunkach fizjologicznych proces ten jest zrównoważony. W tym sensie, że każda komórka jest w stanie utrzymać poziom cholesterolu niezbędny do jej funkcjonowania, a nadmiar zwracać do wątroby. Jeśli to naturalna równowaga jest zdenerwowany, nastąpi wzrost poziomu LDL we krwi, który może odkładać się na ścianach tętnic i prowadzić do powstawania blaszek miażdżycowych. L hipoproteiny o wysokiej gęstości. Znany również jako „dobry” cholesterol. Biorą udział w odwrotnym transporcie nadmiaru cholesterolu. Oznacza to, że nadmiar krążących tam lipoprotein jest pozyskiwany z komórek i przenoszony do wątroby. Ponadto HDL wykonuje inne Ważne cechy: chronią organizm przed złogami miażdżycowymi, przed wystąpieniem chorób sercowo-naczyniowych, takich jak zawał serca i udar. |
Wysokie wartości HDL nie tylko zapobiegają odkładaniu się blaszek miażdżycowych poprzez zapobieganie utlenianiu LDL, ale także wspomagają usuwanie istniejących blaszek miażdżycowych poprzez zapobieganie przyleganiu monocytów do ściany naczynia, a w rezultacie zapobieganie możliwej niedrożności naczyń krwionośnych.
Optymalne poziomy Stężenia HDL są:
- Mężczyźni: 60 mg/dl lub więcej
- Kobiety: 60 mg/dl lub więcej
Jakie są objawy spadku HDL?
Następuje spadek wartości HDL bezobjawowo i niewiele osób to zauważa, tylko przy zwykłej okresowej kontroli lekarskiej.
Objawy pojawiają się, gdy zdrowie jest już uszkodzone i rozwija się choroba.
Przyczyny obniżenia wartości cholesterolu
Ale jakie są powody, które mogą prowadzić do? spadek wartości HDL?
Jest ich wiele i nie zawsze są związane z chorobami:
- Ciąża i menopauza są najczęstszymi przyczynami fizjologicznego obniżenia wartości cholesterolu HDL. Powód można znaleźć w zmiany hormonalne. Najnowsze badania pokazał wyraźny spadek cholesterol odnotowuje się w ciągu dwóch lat po ciąży.
- W okresie menopauzy niższy poziom cholesterolu wynika z braku estrogenu, który reguluje syntezę cholesterolu.
- Tabletki antykoncepcyjne mogą obniżać poziom cholesterolu HDL, ponieważ zawierają progestynę, co prowadzi do wzrostu poziomu Cholesterol LDL zwiększając w ten sposób wartość całkowitego cholesterolu.
- Niewłaściwe odżywianie: bogaty tłuste potrawy i uboga w warzywa, błonnik i jednonienasycone tłuszcze, co prowadzi do wzrostu cholesterolu LDL i spadku HDL.
- Sprawka: siedzący tryb życiażycie prowadzi do wzrostu poziomu „złego” cholesterolu i obniża „dobrego”.
- Palenie: Mechanizm łączący palenie z cholesterolem HDL nie jest do końca jasny, ale wykazano, że zaprzestanie palenia znacznie zwiększa poziom dobrego cholesterolu.
- Otyłość: przy otyłości występuje nadmiar trójglicerydów, co prowadzi do wzrostu stężenia lipoprotein o bardzo małej gęstości i szeregu zmian w łańcuchu cholesterolu: lipoproteiny o dużej gęstości stają się mniejsze i tracą swoje funkcje miażdżycowe.
Choroby prowadzące do obniżenia poziomu dobrego cholesterolu:
- celiakia lub alergia pokarmowa obniżają poziom cholesterolu, ponieważ organizm nie wchłania pokarmu, a zatem nie otrzymuje HDL z diety.
- niedoczynność tarczycy i choroba wątroby takie jak zapalenie wątroby i marskość wątroby; nadmiar hormonu tarczycy prowadzi do wzrostu metabolizmu.
- Leki, takie jak beta-blokery, leki moczopędne, interferony lub statyny stosowane w celu obniżenia poziomu cholesterolu.
Ryzyko niskiego HDL
Rozważając funkcja ochronna HDL przeciw tętnicom, niski poziom cholesterolu HDL, naraża organizm na wysokie ryzyko choroba sercowo-naczyniowa.
Kiedy cholesterol HDL spada znacznie poniżej optymalnych poziomów, przy stosunku całkowitego cholesterolu powyżej 5, uszkodzenie tętnic może prowadzić do:
- Miażdżyca: tłuszcz w tętnicach, co pociąga za sobą zmniejszenie przepływu krwi.
- Uderzenie: niedrożność lub pęknięcie tętnicy w mózgu, powodujące śmierć tkanki mózgowej.
- atak serca: zmniejszenie lub zatrzymanie przepływu krwi, co prowadzi do śmierci mięśnia sercowego.
- Niedokrwienie serca: całkowite lub częściowe zatrzymanie dopływu krwi do serca.
Co zrobić, aby zwiększyć poziom HDL
Rzuć palenie. Wykluczenie palenia pociąga za sobą wzrost poziomu HDL o około 10%. Zwłaszcza jeśli dodasz aktywność fizyczna(co najmniej 5 dni w tygodniu przez 30 minut): pływanie, jazda na rowerze, bieganie, szybki marsz, praca w ogrodzie, wszystko, co zwiększa tętno.
Stracić nadwaga . Utrata masy ciała o 3 kg podnosi poziom HDL o 1 mg/dl krwi.
Postępować zgodnie z zasadami racjonalne odżywianie . Podstawą takiej diety powinno być spożywanie zdrowych tłuszczów. W szczególności jednonienasycone i wielonienasycone, w tym drugim przypadku omega 3, występujące w owocach o twardej skorupce i tłustych rybach.
Picie jednej lub dwóch lampek czerwonego wina dziennie. Nie wszyscy zgadzają się z tym zaleceniem, ale wino z pewnością pomaga utrzymać wysokie wartości HDL. Możliwe, że to właśnie wyjaśnia francuski paradoks. Francuzi, będąc dużymi konsumentami tłuszczów nasyconych ( masło, tłuste mięso) mają niską częstość występowania chorób układu krążenia.
Przyjmowanie leków zwiększających HDL najczęstsza to niacyna. Istnieją również suplementy oparte na tym składniku. Nie należy go stosować bez porady lekarza, ponieważ może to spowodować skutki uboczne na czynność wątroby.
Dieta zwiększająca wartości cholesterolu
Aby zmniejszyć ryzyko chorób sercowo-naczyniowych, musisz spożywać pokarmy, które pomagają zwiększyć proporcję cholesterolu HDL i obniżyć poziom LDL.
W szczególności:
- Ryba, bogate w kwasy omega-3 (tłuszcze), takie jak łosoś czy miecznik.
- płatki, zwłaszcza produkty pełnoziarniste, takie jak chleb i makaron.
- Nietłusty gotowana kiełbasa lub odtłuszczona szynka.
- ser o niskiej zawartości tłuszczu takie jak mozzarella, ricotta, kozi ser.
- Mleko i jogurt.
- Chude mięso takich jak indyk, kurczak i królik.
- Suszone owoce takie jak orzechy laskowe, orzechy włoskie i migdały, ponieważ zawierają kwasy omega-3.
- Pokarmy bogate w przeciwutleniacze, takich jak witamina C, która jest bogata w kiwi, brokuły, pomarańcze i cytryny.
- Niektóre rośliny strączkowe, takie jak soja, która zawiera fitoestrogeny, substancje, które mogą naśladować działanie estrogenu i obniżać poziom cholesterolu.
Dieta, która może pomóc w utrzymaniu niskiego poziomu „złego” cholesterolu dieta wegetariańska , ponieważ wyklucza spożywanie tłuszczów zwierzęcych i wiąże się ze spożywaniem dużych ilości owoców i warzyw bogatych w tłuszcze roślinne zawierające sterole, które mają budowę zbliżoną do cholesterolu i stymulują redukcję całkowitego cholesterolu.
Lipidy to tłuszcze, które nie rozpuszczają się w wodzie, więc czysty umysł nie są obecne we krwi, ponieważ nie mogą się poruszać i być transportowane wraz z krwioobiegiem.
Dlatego natura dostarczyła spójnej substancji, w której tłuszcze nabierają rozpuszczalności we krwi i większej ruchliwości - są to lipoproteiny (lub lipoproteiny). Są kompleksem składającym się z tłuszczów i białek, zewnętrznie przypominają miękką, woskową masę, która znajduje się w prawie wszystkich częściach ciała i jest częścią struktur komórkowych. Dla wielu ta substancja jest lepiej znana jako cholesterol.
Nie wystarczy znać jedno pojęcie, do celów diagnostycznych eksperci analizują stan podklas i frakcji tego złożonego związku. Jedną z takich podgrup są lipoproteiny o dużej gęstości (lub HDL). Dziś powiemy Ci, na czym polega lpvp analiza biochemiczna krew, jakie odchylenia sygnalizują i jaka jest norma dla zdrowej osoby.
Jaki cholesterol jest dobry, a co zły?
Bez względu na to, jak dla niektórych może to zabrzmieć, cholesterol nie zawsze szkodzi organizmowi, w akceptowalnych ilościach organizm musi nawet budować błony komórkowe, uczestniczyć w procesach metabolicznych, produkcji hormonów płciowych i wielu innych.
Naukowcy od dawna zaczęli dzielić cholesterol na „zły” i „dobry”. Źle, zwykle dogadujemy się z jedzeniem, razem ze smażonymi kiełbaskami, kiełbaskami, konserwami, wędlinami, fast foodami, majonezem i innymi bardzo tłustymi i ciężkimi potrawami. Nie oznacza to, że organizm w ogóle go nie potrzebuje, jest w stanie dobrze wspierać i stymulować. układ odpornościowy, ale tylko wtedy, gdy jest w dopuszczalna kwota.
Produkowany jest dobry, zdrowy cholesterol Ludzkie ciało do zwalczania negatywnych cząstek i normalizacji procesów życiowych.
Jest to uważana za lipoproteinę o dużej gęstości. Pomaga prowadzić szkodliwe substancje powrót do wątroby do przetworzenia, służy jako budulec dla komórek, pomaga ustalić produkcję hormonów przez nadnercza, ponadto odpowiada za stan psycho-emocjonalny człowieka, zapobiega powstawaniu depresja i nagłe wahania nastroju. W kategoriach laika HDL to „dobry” cholesterol. A zatem, jeśli HDL jest obniżony, to absolutnie nie dobry znak, w tym przypadku znacznie wzrasta ryzyko miażdżycy, zawału serca, udaru mózgu i innych chorób naczyń krwionośnych.
Tak więc lipoproteiny o wysokiej i niskiej gęstości mają prawie przeciwne funkcje i rodzaj wpływu na organizm, a zatem wartość diagnostyczna te substancje są różne.
Norma HDL
W celu oceny możliwe ryzyko rozwój niedokrwienia serca, czyli zawału mięśnia sercowego, miażdżycy lub pojawienie się zakrzepów krwi, a także doboru odpowiedniej taktyki leczenia, często przepisują pacjentowi kardiolodzy, terapeuci i endokrynolodzy badania biochemiczne krew.
Norma lipoprotein może się różnić dla osób o różnych kategoria wiekowa i płci. Normalny poziom HDL dla zdrowej osoby to:
- dla dzieci:
- do 5 lat - 0,98-1,94 mmol / l;
- 5-10 lat - 0,93-1,94 mmol / l;
- 10-15 lat - 0,96-1,91 mmol / l;
- ponad 15 lat - 0,91-1,63 mmol / l.
- dla dorosłych:
- od 20 lat - 0,78-2,04 mmol / l;
- od 30 lat - 0,72-1,99 mmol / l;
- od 40 lat - 0,7-2,28 mmol / l;
- od 50 lat - 0,72-2,38 mmol / l;
- po 60-65 latach - 0,78-2,48 mmol / l.
Należy zauważyć, że wskaźnik wskaźnika może się nieznacznie różnić w zależności od laboratorium, w którym prowadzone jest badanie.
Norma HDL u mężczyzn jest nieco niższa niż u kobiet. Odczyt poniżej 1,036 mmol/L dla mężczyzn i 1,30 mmol/L dla kobiet prowadzi lekarza do przekonania, że cholesterol o wysokiej gęstości jest niższy dopuszczalna stawka, co oznacza, że ryzyko chorób układu krążenia jest znacznie wyższe.
Często, aby ocenić potencjalne ryzyko rozwoju niedokrwienia, lekarze analizują poziom cholesterolu HDL.
w stosunku do całkowitej ilości cholesterolu we krwi. W tym celu stworzono współczynnik aterogenny, pokazujący równowagę między „dobrym” a cholesterol całkowity.
CA = Wspólne zimno - HDL / HDL.
Zwykle współczynnik ten powinien mieścić się w zakresie 2-2,5 (dla noworodków - nie więcej niż 1, dla mężczyzn po 40 latach - nie więcej niż 3,5).
Cholesterol HDL jest niski, co to znaczy?
Poziom użytecznego cholesterolu we krwi może na wiele sposobów różnić się od wartości normatywnych. różne powody, na przykład niedożywienie, złe nawyki, rytm życia itp.
Ale może cholesterol HDL jest obniżony i przyczyny patologiczne, to są:
- miażdżyca naczyń;
- choroby endokrynologiczne i naruszenia;
- kamica żółciowa;
- wątroba i choroba nerek: marskość wątroby, zespół nerczycowy itp.;
- hiperlipoproteinemia typu IV;
- itd. choroba zakaźna w ostrej fazie.
Poziom „dobrego” cholesterolu może się obniżyć z powodu długotrwałe użytkowanie niektóre leki przeniesione silny stres lub ostrą ekspozycję na infekcje. W takim przypadku pacjent jest zaplanowany do drugiego badania, po około 1,5-2 miesiącach.
Lipoproteiny o wysokiej gęstości są podwyższone, co to oznacza?
Po przeczytaniu informacji o HDL możesz pomyśleć, że zwiększona stawka jest korzystnym sygnałem dla organizmu, ponieważ substancja ta zapobiega powstawaniu nadmiaru cholesterolu, co oznacza, że zmniejsza ryzyko wystąpienia płytki cholesterolowe i rozwój różnych chorób. To prawda, ale nie zawsze. Wysoki cholesterol HDL, co to znaczy?
Tak, oczywiście, jeśli lipoproteiny o dużej gęstości są podwyższone we krwi, lekarze twierdzą, że prawdopodobieństwo wystąpienia niedokrwienia (CHD) jest minimalne, ponieważ. Jest więcej niż wystarczająco „użytecznych” komponentów, które aktywnie wykonują swoją pracę. Jednak gdy poziom cholesterolu HDL jest znacznie podwyższony, istnieje powód, aby podejrzewać pewne nieprawidłowości w organizmie. Taki stany patologiczne, możesz trochę zaznaczyć, są to:
- dziedziczny wzrost lipoproteiny we krwi - hiperlipoproteinemia;
- żółciowa (pierwotna) marskość wątroby;
- Zapalenie wątroby typu B postać przewlekła;
- alkoholizm lub inne przewlekłe zatrucie organizm.
Chciałbym również zauważyć, że istnieją pewne czynniki, które mogą wpłynąć na wynik i wywołać wzrost wskaźnika, na przykład:
- okres ciąży (dlatego zaleca się wykonanie analizy nie wcześniej niż po 6-8 tygodniach po porodzie);
- przyjmowanie statyn, estrogenów, fibratów, holistyraminy lub insuliny.
Jak zwiększyć poziom cholesterolu HDL?
Jak powiedzieliśmy wcześniej Unikalną cechą Frakcja cholesterolu HDL polega na tym, że jest gęstsza i jest zdolna do przenoszenia „nadmiaru” cholesterolu z narządów i naczyń z powrotem do wątroby, skąd zostanie następnie wydalony z organizmu. Naukowcy udowodnili, że wzrost HDL tylko o 0,02 mmol / l zmniejsza ryzyko wystąpienia atak serca ponad 3%.

Dlatego w Internecie często pojawiało się pytanie, jak zwiększyć dobry cholesterol, a obniżyć zły.
Należy rozumieć, że terminy „zły” i „dobry” cholesterol są używane w celu łatwiejszego wyjaśnienia problemu pacjentom. Cóż, w oparciu o właściwości różnych podklas cholesterolu.
Tak więc, aby awansować dobry cholesterol, należy przede wszystkim przestrzegać zaleceń dotyczących obniżenia LDL, czyli „złego” cholesterolu. Do tego potrzebujesz:
- zmniejszyć spożycie nasyconych tłuszczów trans, zwykle znajdują się one w maksymalnej ilości w produktach zwierzęcych (mięso, smalec, śmietana, masło...);
- zmniejszać dzienna dawka kalorie, najlepsza opcja w menu znajdą się warzywa, jagody i owoce bogate w błonnik;
- zwiększyć aktywność fizyczną rozmawiamy o przydatnych ćwiczeniach gimnastycznych i cardio;
- odmówić złych nawyków;
- zrób nawyk picia Zielona herbata, zawiera polifenole, które pomagają w redukcji poziom ogólny cholesterolu przy jednoczesnym zwiększeniu HDL. Podobne właściwości ma sok żurawinowy.
Aby w przyszłości nie ogarnął Cię cały „bukiet” chorób i problemów z naczyniami krwionośnymi, już teraz pomyśl o swoim zdrowiu i pilnuj swojej diety!
Lipoproteiny o dużej gęstości to związki składające się z lipidów (tłuszczów) i białek. Zapewniają przetwarzanie i usuwanie tłuszczów z organizmu, dlatego nazywane są „ dobry cholesterol».
Synonimy rosyjskie
HDL, lipoproteiny o wysokiej gęstości, HDL, cholesterol HDL, cholesterol alfa.
Synonimyjęzyk angielski
HDL, HDL-C, HDL Cholesterol, Cholesterol lipoprotein o wysokiej gęstości, Lipoproteina o wysokiej gęstości, Cholesterol alfa-lipoproteinowy.
Metoda badań
Metoda fotometryczna kolorymetryczna.
Jednostki
mmol/l (milimole na litr).
Jaki biomateriał można wykorzystać do badań?
Krew żylna.
Jak odpowiednio przygotować się do badań?
- Nie jedz przez 12 godzin przed oddaniem krwi.
- Wyeliminuj fizyczne i emocjonalne przeciążenie i nie pal przez 30 minut przed analizą.
Ogólne informacje o badaniu
Cholesterol (CHC, cholesterol) to substancja podobna do tłuszczu, która jest niezbędna niezbędne dla ciała. Prawidłowa nazwa naukowa tej substancji to „cholesterol” (koniec -ol wskazuje na przynależność do alkoholi), jednak nazwa „cholesterol” stała się powszechna w literaturze masowej, której użyjemy w dalszej części tego artykułu. Cholesterol powstaje w wątrobie, a także dostaje się do organizmu wraz z pożywieniem, głównie z mięsem i nabiałem. Cholesterol bierze udział w tworzeniu błon komórkowych wszystkich narządów i tkanek organizmu. W oparciu o cholesterol powstają hormony, które biorą udział we wzroście, rozwoju organizmu i realizacji funkcji rozrodczej. Powstają z niego kwasy żółciowe, dzięki którym tłuszcze są wchłaniane w jelitach.
Cholesterol jest nierozpuszczalny w wodzie, dlatego aby poruszać się po ciele, jest „pakowany” w otoczkę białkową, składającą się ze specjalnych białek - apolipoprotein. Powstały kompleks (cholesterol + apolipoproteina) nazywa się lipoproteiną. We krwi krąży kilka rodzajów lipoprotein, różniących się proporcjami ich składników składowych:
- lipoproteiny o bardzo niskiej gęstości (VLDL),
- lipoproteiny o niskiej gęstości (LDL),
- lipoproteiny o wysokiej gęstości (HDL).
Lipoproteiny o dużej gęstości składają się głównie z części białkowej i zawierają pewną ilość cholesterolu. Ich główną funkcją jest przenoszenie nadmiaru cholesterolu z powrotem do wątroby, gdzie jest on wydalany jako kwasy żółciowe. Dlatego cholesterol HDL (HDL-C) jest również nazywany „dobrym cholesterolem”. Około 30% całkowitego cholesterolu we krwi (cholesterolu) jest częścią HDL.
Jeśli dana osoba ma dziedziczna predyspozycja za wysoki poziom cholesterolu lub spożywa za dużo tłuste potrawy, wówczas poziom cholesterolu we krwi może wzrosnąć, dzięki czemu jego nadmiar nie zostanie całkowicie wydalony przez lipoproteiny o dużej gęstości. Zaczyna odkładać się w ścianach naczyń krwionośnych w postaci blaszek, które mogą ograniczać przepływ krwi przez naczynie, a także usztywniać naczynia (miażdżyca), co znacznie zwiększa ryzyko chorób serca (niedokrwiennych). choroby, zawał serca) i udar.
Wysokie wartości cholesterolu HDL zmniejszają ryzyko powstawania blaszek miażdżycowych w naczyniach, ponieważ pomagają usunąć nadmiar cholesterolu z organizmu. Zmniejszone HDL-C nawet przy normalny poziom cholesterol całkowity i jego frakcje prowadzą do progresji miażdżycy.
Do czego służą badania?
- Ocena ryzyka rozwoju miażdżycy i problemów z sercem.
- Do monitorowania skuteczności diety niskotłuszczowej.
Kiedy zaplanowane jest badanie?
- Analiza dla HDL jest przeprowadzana podczas zaplanowanej badania profilaktyczne lub ze wzrostem całkowitego cholesterolu w ramach profilu lipidowego. Profil lipidowy zalecany jest wszystkim dorosłym powyżej 20 roku życia przynajmniej raz na 5 lat. Może być podawana częściej (kilka razy w roku), jeśli pacjent jest na diecie niskotłuszczowej i/lub przyjmuje leki obniżające poziom cholesterolu. W tych przypadkach sprawdza się, czy pacjent osiąga docelowy poziom cholesterolu HDL i cholesterolu całkowitego, a tym samym czy zmniejsza się ryzyko chorób sercowo-naczyniowych.
- Z istniejącymi czynnikami ryzyka rozwoju chorób sercowo-naczyniowych:
- palenie,
- wiek (mężczyźni powyżej 45 lat, kobiety powyżej 55 lat),
- awans ciśnienie krwi(140/90 mm Hg i więcej),
- sprawy wysoki cholesterol lub choroby układu krążenia u innych członków rodziny (zawał serca lub udar mózgu u najbliższego krewnego poniżej 55 roku życia, kobieta poniżej 65 roku życia),
- istniejąca choroba niedokrwienna serca, zawał mięśnia sercowego lub udar mózgu,
- cukrzyca,
- nadwaga,
- nadużywanie alkoholu,
- Przyjęcie duża liczbażywność zawierająca tłuszcze zwierzęce
- niska aktywność fizyczna.
- Jeśli dziecko w rodzinie miało w przeszłości wysoki poziom cholesterolu lub chorobę serca w młody wiek, wtedy po raz pierwszy zaleca się wykonanie testu na cholesterol w wieku od 2 do 10 lat.
Co oznaczają wyniki?
Wartości referencyjne: 1,03 - 1,55 mmol / l.
Pojęcie „normy” nie ma pełnego zastosowania w odniesieniu do poziomu cholesterolu HDL. Do różni ludzie przy innej liczbie czynników ryzyka norma HDL będzie inna. Aby dokładniej określić ryzyko rozwoju choroby sercowo-naczyniowej u konkretnej osoby, konieczna jest ocena wszystkich czynników predysponujących.
Ogólnie można powiedzieć, że obniżony poziom HDL predysponuje do rozwoju miażdżycy, a wystarczający lub wysoki poziom temu procesowi zapobiega.
U osób dorosłych poziom cholesterolu HDL w zależności od poziomu można ocenić w następujący sposób:
- poniżej 1,0 mmol/l u mężczyzn i 1,3 mmol/l u kobiet - wysokie ryzyko rozwój miażdżycy i chorób układu krążenia, niezależnie od innych czynników ryzyka,
- 1,0-1,3 mmol/l u mężczyzn i 1,3-1,5 mmol/l u kobiet – średnie ryzyko rozwoju miażdżycy i chorób układu krążenia,
- 1,55 mmol / l i więcej - niskie ryzyko miażdżycy i chorób sercowo-naczyniowych; podczas gdy statki są chronione przed negatywny wpływ nadmiar cholesterolu.
Powody obniżony poziom HDL:
- dziedziczność (choroba Tangeru),
- cholestaza – stagnacja żółci, która może być spowodowana chorobami wątroby (zapalenie wątroby, marskość wątroby) lub kamieniami żółciowymi,
- ciężka choroba wątroby
- nieleczona cukrzyca,
- przewlekłe zapalenie nerek prowadzące do zespołu nerczycowego,
- przewlekłą niewydolność nerek.

