Cómo tratar la hiperplasia endometrial del útero. Endometritis: causas, tipos, síntomas y tratamiento. Síntomas de un curso crónico.
Por ideas modernas, la endometritis o inflamación del revestimiento del útero se conoce como enfermedad inflamatoria pélvica (EIP) en las mujeres. Según los médicos, en Últimamente en todo el mundo existe una clara tendencia hacia un aumento en la incidencia de EPI, incluida la endometritis.
De particular peligro es el curso crónico de la enfermedad, cuya prevalencia, según diversas fuentes, es del 10 al 85%. Este rango tan amplio se debe a la dificultad de diagnóstico y la baja gravedad de los síntomas. endometritis crónica. La enfermedad a menudo ya se detecta en la etapa de complicaciones: por ejemplo, aborto espontáneo o infertilidad. En este sentido, la pregunta cobra especial relevancia: ¿es posible curar la endometritis y prevenir el desarrollo de sus consecuencias?
La endometritis no predice la morbilidad reproductiva después de la enfermedad pélvica inflamatoria. Los microlabios endometriales en la histeroscopia líquida sugieren la existencia de una endometritis crónica. Correspondencia entre hallazgos histeroscópicos e histológicos en mujeres con endometritis crónica. La endometritis crónica debida a bacterias comunes es común en mujeres con abortos espontáneos recurrentes, como lo demuestra el mejor resultado del embarazo después del tratamiento con antibióticos. Histeroscopia y diagnóstico histológico y tratamiento de la endometritis crónica en pacientes con implantación recurrente.
un poco de anatomia
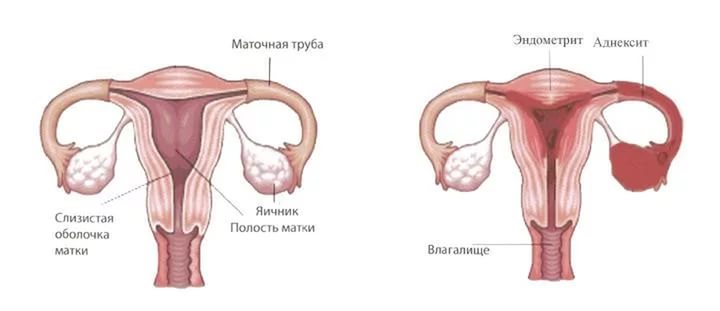
Antes de responder a la pregunta: qué es la endometritis, es necesario detenerse brevemente en características anatómicas paredes del útero. Como sabes, en su estructura se distinguen tres capas o conchas:
- Externo (perimetría).
- Muscular (miometrio).
- Interno (endometrio).
El endometrio está abundantemente provisto de sangre y es un tejido dependiente de hormonas. Este, a su vez, está formado por dos capas:
Eficiencia del muestreador de células Isaac para cultivos endometriales. Esterilidad de la cavidad uterina. Colonización bacteriana útero no embarazado: Examen de especímenes de histerectomía abdominal premenopáusica. El pH vaginal elevado y los neutrófilos están fuertemente asociados con el parto prematuro espontáneo temprano.
Actividad antibacteriana de la membrana mucosa del cuello uterino humano. Factores antimicrobianos en la mucosa cervical. expresión diferencial de lo natural antimicrobianos, beta-defensinas 3 y 4, en endometrio humano. La menstruación como defensa contra los patógenos transportados por el semen.
- superficiales o funcionales. Consiste en un epitelio cilíndrico y muchas glándulas. Esta parte del endometrio del útero es “responsable” de la unión normal (implantación) del embrión. Si no se produce la concepción, esta capa se cae y se extrae del útero durante el sangrado menstrual.
- Basal o de crecimiento. Se conecta a la capa muscular subyacente. Provoca la restauración de la parte superficial del endometrio.
El grosor del endometrio depende directamente del efecto de las hormonas sexuales femeninas durante ciclo menstrual alcanzando su máximo en la fase lútea. Al mismo tiempo, su estructura también cambia.
Aplicación de la ciencia del biofilm para estudiar y controlar enfermedades crónicas infecciones bacterianas. Enterococcus Endocarditis entocócica en un paciente con transposición de grandes vasos. ¿La otitis media está desprendiendo una biopelícula? Evidencia directa de biopelículas bacterianas en la otitis media.
Control de biopelículas de placa. Fisiopatología y tratamiento de la sepsis. El papel de los factores de crecimiento y las citocinas durante la implantación: interacciones endocrinas y paracrinas. Expresión de la proteína inflamatoria de macrófagos-1beta en el endometrio humano: su papel en el reclutamiento endometrial de células asesinas naturales. La respuesta no es fácil.
Así, el útero se prepara para posible embarazo, provocando todo las condiciones necesarias para fijación normal y mayor desarrollo embrión.
Endometritis: ¿qué es?
Este término literalmente significa "inflamación del endometrio (el revestimiento interno del útero)". La endometritis en las mujeres por lo general se desarrolla en edad fértil, provocando la aparición de muchos problemas que afectan la posibilidad de concepción y embarazo en el futuro.
concepto de infección divisiones inferiores tracto genital con clamidia o gonorrea, que causa cervicitis y flujo vaginal, es familiar para la mayoría de los profesionales de la salud sexual. Lo que se sabe menos, y donde no hay una indicación clara en este momento, es si esta etapa intermedia de la endometritis es autolimitada. condición clínica y si es así, cómo debe ser diagnosticado y tratado. La endometritis es diagnóstico patológico con infiltración normal sistema vascular células inflamatorias.
El muestreo endometrial generalmente se realiza mediante un dispositivo de biopsia por succión endometrial, que se inserta a través del cuello uterino para obtener una pequeña porción de tejido endometrial. Suele ser un procedimiento sencillo y bien tolerado que se realiza en entornos ambulatorios. Desafortunadamente, la fijación, la tinción y el informe de la muestra endometrial demora varios días e incluso demoras leves en la confirmación del diagnóstico y terapia inicial la infección pélvica puede tener consecuencias graves para la fertilidad futura.
La inflamación de la mucosa uterina, tanto en la variante aguda como crónica del curso de la enfermedad, suele afectar a ambas capas del endometrio. La prevalencia del proceso inflamatorio es:
- Difuso (toda la membrana mucosa se ve afectada).
- Focal.
Además, la endometritis crónica a menudo se asocia con la inflamación de otras estructuras del tracto genital femenino, como las trompas de Falopio. También proceso patológico puede extenderse a las capas más profundas del útero (miometrio), cambiando la estructura celular normal de la pared uterina. Todo esto conduce finalmente a infracciones graves menstrual y función reproductiva mujer.
Esto limita la aplicabilidad clínica de este enfoque para el diagnóstico, así como riesgo teórico introducir una infección en el tracto genital superior al tomar una biopsia endometrial. Se puede obtener una evaluación más rápida de la inflamación endometrial observando un frotis con tinción de Gram o una muestra húmeda de flujo vaginal. Un aumento en el número de polimorfos en una descarga se asocia con endometritis, aunque la correlación no es particularmente fuerte. En otras palabras, la ausencia de células de pus hace que la endometritis sea muy poco probable, pero su presencia no es específica.
Por lo tanto, es posible caracterizar el curso crónico de la endometritis como causa inmediata infertilidad femenina.
Causas
Las principales causas de la endometritis son la infección en combinación con ciertos factores de riesgo. Proceso inflamatorio puede ser causada por bacterias, virus, hongos, protozoos y otros agentes infecciosos.
Otras características frotis vaginal, como una disminución de los lactobacilos, también pueden respaldar el diagnóstico de endometritis, pero no se han evaluado rigurosamente. La endometritis generalmente ocurre en mujeres que han tenido una infección del tracto genital inferior sin complicaciones. Alrededor de una cuarta parte de las mujeres con gonorrea cervical o clamidia también tendrán endometritis en una biopsia endometrial, al igual que el 15% de las mujeres con vaginosis bacteriana. Es difícil predecir que las mujeres tendrán endometritis, a diferencia de una infección limitada al tracto genital inferior.
Según las estadísticas, una infección de transmisión sexual (ITS) juega un papel importante en la aparición de endometritis. Se detecta en más del 70% de los casos. Los patógenos de ETS más comunes son:
- gonococo.
- Clamidia.
- Urea y micoplasmas.
- Virus del herpes genital.
- Citomegalovirus y otros.
Además, el proceso inflamatorio en la cavidad uterina también puede ser causado por flora oportunista, cuyas propiedades patógenas se activan bajo la influencia de varios factores adversos. En este caso, juega un papel importante bacteria anaerobica(bacteroides, coli, algunos tipos de estreptococos y otros.).
La presencia de endometritis no está asociada con características demográficas o de comportamiento como la edad, el origen étnico, el uso de condones o el sexo durante la menstruación. Uso oral pastillas anticonceptivas por sí mismo no aumenta el riesgo de desarrollar endometritis, pero parece aumentar el riesgo de endometritis asintomática.
Una de las pocas características que se han asociado con la endometritis es la fase del ciclo menstrual. Esto sugiere que las mujeres son más en riesgo inflamación de la infección y causar inflamación del endometrio solo después de su período, posiblemente debido a la pérdida de la mucosa cervical o cambios hormonales que afectan localmente función inmune. También plantea la posibilidad de que la endometritis pueda, al menos en un subgrupo de mujeres, ser un fenómeno temporal con desaparición espontánea que ocurre en unas pocas semanas.
En un número significativo de casos con endometritis, se aísla una asociación de microorganismos, es decir, el proceso inflamatorio es causado por varios agentes infecciosos a la vez.
¿Cómo entra la infección en el útero?
Las principales vías de entrada. agente infeccioso en la cavidad uterina son:
¿Cómo tratar la enfermedad en la fase aguda?
Las duchas vaginales se han asociado con una mayor incidencia de endometritis, pero solo en aquellas mujeres que se han cubierto recientemente o tienen antecedentes de duchas vaginales frecuentes. Se ha sugerido que las duchas vaginales "eliminan" el normal flora vaginal, aumentando el riesgo vaginosis bacteriana que a su vez predispone a la endometritis. Curiosamente, la asociación entre las duchas vaginales y la endometritis solo se observa en aquellas que no tienen vaginosis bacteriana, lo que contradice un poco esta teoría.
- Sexual. papel especial juega una transferencia activa por parte de los espermatozoides de algunos patógenos de ITS, por ejemplo, la clamidia.
- Ascendente (desde la vagina hasta el cuello uterino).
En una mujer sana, la cavidad uterina es estéril. Esta condición es causada, en primer lugar, por la función normal del cuello uterino, que es una barrera entre los agresivos ambiente externo Y estructuras internas tracto genital femenino. Si se viola la barrera cervical, la infección obtiene acceso libre a la cavidad uterina y otros órganos genitales internos de una mujer.
Esto pone de relieve las dificultades para interpretar la relación entre infección divisiones superiores tracto genital y duchas vaginales, porque hasta hace poco los estudios eran todos retrospectivos y, por lo tanto, incapaces de explicar la causa y el efecto. Recientemente, se han presentado datos putativos que indican que las mujeres que no corren el riesgo de tener más alto riesgo infecciones del tracto genital superior que los que no.
Endometritis aguda: síntomas
La endometritis se asocia con dolor abdominal, así como con flujo vaginal, sensibilidad cervical y pirexia, aunque a un ritmo más lento que con salpingitis. La endometritis también conduce a un aumento de los niveles Sangre periférica y la velocidad de sedimentación de eritrocitos, que indica su relevancia clínica. La presencia de endometritis en la biopsia endometrial se correlaciona bien, aunque no completamente, con la salpingitis: sus valores predictivos positivos y negativos son de alrededor del 90 %.
En otros casos, la infección puede penetrar de las siguientes maneras:
- Hematógena o linfogénica (respectivamente, a través de los vasos sanguíneos o linfáticos).
- De focos purulentos adyacentes a lo largo del peritoneo (por ejemplo, con apendicitis).
sexuales y camino ascendente Las infecciones son las principales en el desarrollo de la enfermedad y ocurren en más del 90% de las mujeres.
Por lo tanto, la endometritis generalmente se asocia con salpingitis, pero puede ocurrir de forma aislada. ¿La endometritis necesita tratamiento? Casi la mitad de las pacientes del estudio no lograron curar su endometritis inicial a pesar de una buena respuesta clínica, y no se encontró correlación entre la ausencia de inflamación endometrial y los síntomas posteriores. Además, la presencia de endometritis en el diagnóstico inicial no influencia negativa en los resultados posteriores a largo plazo, como el embarazo, la infertilidad y el dolor pélvico crónico.
Factores de riesgo
endometritis aguda ocurre con mayor frecuencia después de un traumatismo mecánico en el endometrio o daño en la barrera cervical. Esto se encuentra en período posparto o después de algunas manipulaciones médicas:
- Curetaje de la cavidad uterina (diagnóstico, con fines de aborto).
- Histeroscopia.
- La introducción de un anticonceptivo intrauterino ("espiral").
- Sondaje de la cavidad uterina.
- Realización del procedimiento de fecundación in vitro.
Puede ocurrir endometritis después del legrado de la cavidad uterina u otras manipulaciones médicas y de diagnóstico debido al incumplimiento de las condiciones de esterilidad durante el procedimiento.
De hecho, la tendencia ha sido que la endometritis mejora estos resultados. La endometritis se puede definir con base en los hallazgos histopatológicos y parece ser común en mujeres con infecciones asintomáticas del tracto genital inferior. La endometritis puede ser genial síndrome clínico que requieren tratamiento en aquellas mujeres que son sintomáticas pero actualmente carecen de evidencia o en contra cribado activo y tratamiento mujeres asintomáticas en ausencia de infección del tracto genital inferior.
El desarrollo de la inflamación del endometrio en el período posparto se ve afectado principalmente por la naturaleza del parto. Entonces, el riesgo de desarrollar endometritis aumenta en tales condiciones:
- Entrega por seccion de cesárea, imponente fórceps obstétrico.
- Sangrado.
- parto prematuro
- Corioamnionitis.
- Lesiones del canal del parto.
- Examen manual de la cavidad uterina (por ejemplo, con un retraso en la separación de la placenta) y otras patologías.
Además de directo impacto mecanico en la mucosa uterina, otros factores también están relacionados con el desarrollo de la endometritis. Éstas incluyen:
La infección uterina se conoce en la jerga como endometritis. Puede extenderse a diferentes capas del cuerpo y tomarse en serio. Especialmente después del parto, las madres son especialmente vulnerables, por lo que se debe prestar más atención. En caso de duda, no debe esperar demasiado para una visita al médico.
Conceptos básicos: la estructura del útero
Para comprender la condición de la endometritis, primero debe conocer mejor la anatomía del útero. La madre tiene forma de pera. Pertenece a los órganos sexuales de una mujer. El útero consta de un cuerpo suprayacente y un estrechamiento corto llamado istmo. El estrechamiento separa el cuello uterino de otras partes del útero.
- Enfermedades extragenitales.
- Desequilibrio hormonal.
- estados de inmunodeficiencia.
- Enfermedades endocrinas (especialmente diabetes mellitus).
- Patología inflamatoria crónica.
- Anomalías en el desarrollo de los órganos genitales.
- comportamiento sexual ( cambio frecuente socios, negligencia medios de barrera protección, sexo durante la menstruación, etc.).
- Estrés prolongado, desnutrición, sobrecarga física, malos hábitos y otros Influencias externas reduciendo la resistencia inmunológica.
La endometritis crónica a menudo se desarrolla como resultado de un tratamiento inadecuado de un proceso inflamatorio agudo.
Síntomas de un curso crónico.
La pared uterina es parte del cuerpo del útero y consta de las siguientes capas. Los síntomas que causan la endometritis dependen del revestimiento uterino inflamado. Sin embargo, los trastornos hemorrágicos leves, los períodos prolongados y el sangrado después del coito son las primeras señales de advertencia. cuando se expone a capa muscular el miometrio causa dolor abdominal ya veces fiebre. En estos casos, el médico habla de miometritis. El revestimiento uterino se llamaba perimétrico del ginecólogo.
Por lo tanto, a menudo hay quejas sobre zona vaginal. Estos incluyen, en particular, picazón y ardor desagradable en el área genital. Otro característica distintiva es un cambio en el flujo vaginal, que generalmente huele y es de color amarillento-purulento.
Manifestaciones

Los síntomas y el tratamiento de la endometritis dependen directamente de la fase del proceso inflamatorio (agudo o crónico), así como de las causas fundamentales de la enfermedad.
A menudo es posible rastrear una relación directa entre la intervención intrauterina previa y las manifestaciones de la enfermedad. Restos tejido placentario, partes del feto (con aborto incompleto) sirven como un excelente medio nutritivo para las bacterias patógenas y contribuir al desarrollo de la inflamación en el útero.
Causas y factores de riesgo - ¿Cómo se desarrolla una infección uterina?
Si nota algún síntoma, consulte a su médico lo antes posible. La infección del útero ocurre siempre que sea natural Mecanismos de defensa los órganos están dañados. En consecuencia, se tienen en cuenta varios factores desencadenantes. Las causas más comunes son los efectos del nacimiento. Incluso después de que se completa el proceso de nacimiento, el cuello uterino permanece ligeramente abierto durante las próximas seis a ocho semanas. En esta fase del posparto las bacterias entran más fácilmente en el cuerpo debilitado de una mujer y provocan inflamación.
La endometritis crónica a menudo se diagnostica en mujeres con aborto espontáneo, antecedentes de intentos fallidos de FIV y otras patologías. Y establecer la verdadera duración de la enfermedad a veces es simplemente imposible.
Picante
Síntomas de endometritis en mujeres con ella. curso agudo generalmente se desarrollan dentro de unos pocos días después de la infección. La endometritis aguda se manifiesta por los siguientes síntomas:
Si la endometritis resultante no se trata, se desarrolla en peligro la vida fiebre de tortuga En este caso, los patógenos se han propagado a través del torrente sanguíneo, por lo que esto sucede con el envenenamiento de la sangre. Por lo tanto, debe tener cuidado cuando note náuseas o síntomas similares en el período posparto.
Especialmente en mujeres mayores. cambio hormonal como motivo La deficiencia de estrógenos, como es común durante la menopausia, afecta adversamente la estabilidad del endometrio. Es menos estable y por lo tanto más susceptible a los gérmenes. Además, la edad de formación de la secreción uterina disminuye, por lo que se debilita otro mecanismo protector.
- Un fuerte aumento de la temperatura corporal, a menudo hasta cifras altas (39 a 40 grados).
- Manifestaciones de intoxicación severa: aumento del ritmo cardíaco, escalofríos, debilidad, dolor de cabeza etcétera.
- Dolores agudos en el bajo vientre.
- El flujo vaginal con endometritis se vuelve sanioso o purulento, tiene un olor desagradable.
- A menudo hay micción frecuente y dolorosa.
Durante el examen, el médico revela un agrandamiento y útero doloroso, secreción purulenta de canal cervical. La palpación de las paredes laterales del útero también se vuelve dolorosa, lo que se asocia con daño a los vasos linfáticos.
La endometritis aguda suele durar hasta diez días. Con insuficiente o tratamiento ineficaz endometritis en esta fase, adquiere un curso crónico.
Crónico

Esta forma de la enfermedad a veces se denomina "endometritis lenta", que caracteriza con precisión su curso. Los signos de endometritis crónica suelen ser leves y, en la mayoría de los casos, inespecíficos.
A menudo hay un curso asintomático de la enfermedad, en el que los signos de endometritis se pueden detectar solo durante métodos adicionales exámenes En tales mujeres, la enfermedad a menudo ya se diagnostica en la etapa de complicaciones (la mayoría de las veces, infertilidad).
La endometritis crónica se caracteriza con mayor frecuencia por los siguientes síntomas:
- intermitente o permanente dolor en la parte inferior del abdomen (a veces en la parte baja de la espalda).
- Patológico flujo vaginal que tienen un carácter mucopurulento o seroso.
- Desórdenes menstruales. Sangrado uterino frecuente, intermenstrual problemas sangrientos, menstruación prolongada y/o abundante.
- Molestias o incluso dolor durante las relaciones sexuales.
La endometritis crónica no se acompaña de un aumento de la temperatura corporal, manifestaciones de intoxicación y otros síntomas característicos de la fase aguda. Y los signos anteriores de endometritis pueden no expresarse o estar completamente ausentes. Este hecho complica enormemente el diagnóstico y tratamiento oportuno de la endometritis crónica.
Diagnósticos
correcto y diagnóstico oportuno aumenta significativamente el éxito del tratamiento de la endometritis en las mujeres. Para esto, se utilizan los siguientes métodos:
- Colección de anamnesis. En la mayoría de los casos, la aparición de la enfermedad está precedida por intervenciones intrauterinas, partos (especialmente patológicos), introducción de un DIU, etc.
- Examen clínico y ginecológico general.
- Ecografía mediante dopplerografía (generalmente realizada al principio y al final del ciclo menstrual).
- Biopsia endometrial o curetaje de diagnóstico seguido de obligatorio examen histológico material recibido.
- Histeroscopia.
- Identificación de un agente infeccioso (método bacteriológico, bacterioscópico, ELISA, PCR, etc.).
Por lo general, todas estas actividades se llevan a cabo en un complejo, lo que le permite establecer con mayor precisión el diagnóstico y descubrir cómo tratar la endometritis uterina.
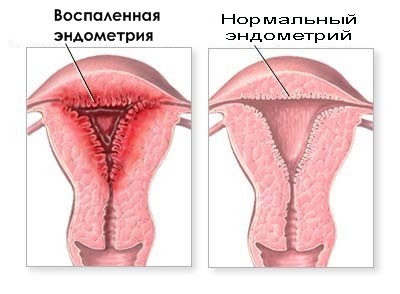
La endometritis en la ecografía se caracteriza por un aumento en el útero, cambios pronunciados en el grosor del endometrio y la irregularidad de sus contornos. Hay áreas de diferente ecogenicidad y densidad.
Además, los signos ecográficos de la endometritis crónica suelen incluir la detección de burbujas de gas en la cavidad uterina y su expansión, claras inclusiones hiperecogénicas en el endometrio (calcificaciones) y otros síntomas.
El examen instrumental (biopsia, histeroscopia, legrado del útero) generalmente se lleva a cabo en la primera fase del ciclo con fines de diagnóstico. curso crónico enfermedades. Según los hallazgos histológicos, cambios morfológicos endometrio, endometritis activa o inactiva, etc.
Tratamiento
![]()
La terapia de lesiones inflamatorias del endometrio es una tarea bastante difícil. La endometritis aguda requiere hospitalización y tratamiento urgentes en un entorno hospitalario. En el curso crónico de la enfermedad, la terapia se lleva a cabo de forma ambulatoria.
¿Cómo curar la endometritis? En primer lugar, debe seguir cuidadosamente todas las prescripciones del médico. Por ejemplo, curso incompleto terapia antibiótica a menudo un factor de transición importante forma aguda enfermedad en crónica.
Principios básicos del tratamiento:
- Terapia antibacteriana. Siempre se utilizan antibióticos para la endometritis, dada la génesis infecciosa e inflamatoria de la enfermedad. Dichos medicamentos se prescriben teniendo en cuenta la sensibilidad de la microflora seleccionada. Generalmente se utilizan cefalosporinas, penicilinas semisintéticas, aminoglucósidos y otros grupos de fármacos antibacterianos.
- Asegúrese de prescribir agentes que afecten la flora anaeróbica (por ejemplo, metronidazol).
- Fármacos con efectos desintoxicantes e inmunomoduladores.
- Preparaciones locales ( ovulos vaginales con antibióticos y metronidazol).
- Fármacos anti-inflamatorios no esteroideos.
- Prevención de disbacteriosis - medicamentos antimicóticos.
- Tratamiento quirúrgico de la endometritis aguda (extirpación de restos saco gestacional, tejido placentario, etc.) se lleva a cabo solo en el contexto de una terapia antibiótica masiva.
Para curar completamente la endometritis, se aplica con éxito varios métodos influencia fisioterapéutica, tratamiento de sanatorio y spa. EN Fase aguda La fisioterapia de la endometritis debe usarse solo después de que desaparezcan las manifestaciones inflamatorias.
Crónico

Dada la "insidiosidad" del curso de esta enfermedad, la pregunta es natural: ¿es posible curar la inflamación crónica del endometrio?
El régimen de tratamiento para la endometritis crónica está determinado únicamente por el médico tratante. En este caso, necesariamente se tienen en cuenta los cambios morfológicos en la estructura del endometrio, la presencia de sinequias en la cavidad uterina y los trastornos asociados. sistema reproductivo mujer. Por lo tanto, es posible curar la endometritis crónica solo con enfoque integrado a la terapia, y el cumplimiento por parte del paciente de todas las prescripciones del médico.
Tratamiento inflamación crónica endometrio en la mayoría de los casos producido en varias etapas. Los objetivos de esta terapia son:
- Eliminación de un factor bacteriano o viral que daña el endometrio.
- Recuperación función normal endometrio dañado.
En la primera etapa, antibacteriano o medicamentos antivirales según el agente infeccioso identificado. Si es imposible determinar el tipo de microbio, se usa la llamada terapia antibiótica empírica. una amplia gama comportamiento. Medicamentos antibacterianos aplicado tanto sistémica como localmente (mediante introducción en la cavidad uterina).
La restauración de la función deteriorada de la mucosa uterina lleva bastante tiempo. Los siguientes tratamientos son comúnmente utilizados:
- Terapia enzimática.
- Medicamentos fortificantes, vitaminas, inmunoestimulantes, etc.
- terapia desensibilizante.
- Fisioterapia: exposición a campos magnéticos, electroforesis, UHF, ultrasonido, rayos infrarrojos, etc.
- Fangoterapia y balneoterapia (baños, irrigación).
- La intervención quirúrgica se usa solo en presencia de sinequias (fusiones o adherencias) en la cavidad uterina.
con un roto función menstrual fijado preparaciones hormonales, por ejemplo, combinado anticonceptivos orales o monopreparados (estrógenos, progesterona).
Consecuencias

El proceso inflamatorio en la mucosa uterina, especialmente con su curso prolongado, puede provocar el desarrollo complicaciones graves. Éstas incluyen:
- Extensión proceso infeccioso sobre otras estructuras del tracto genital femenino.
- Esterilidad.
- Mayor riesgo de embarazo ectópico.
- Aborto espontáneo.
- Patología de la fijación de la placenta.
- Curso complicado del embarazo: disfunción placentaria, hipoxia fetal, etc.
- nacimiento prematuro.
- Infección del feto y del recién nacido.
- Nacimiento de un niño muerto.
- Patología autoinmune.
- Trastornos menstruales, sangrado uterino.
- síndrome antifosfolípido.
- Síndrome de dolor pélvico crónico.
- Adherencias en la cavidad uterina (síndrome de Asherman).
- Leiomioma del útero.
- Endometriosis.
- Dispareunia (dolor durante el coito) y otros trastornos.
Prevención del desarrollo lesiones inflamatorias el endometrio es simple. Consiste, en primer lugar, en reglas elementales higiene sexual (pareja sexual permanente, uso de métodos de barrera para proteger contra infecciones genitales). También es importante visitar a su ginecólogo regularmente para detección temprana y tratamiento de infecciones latentes del tracto genital femenino.
Ha deshabilitado java script en su navegador, necesita habilitarlo o no podrá obtener toda la información del artículo "Endometritis y síntomas de manifestación".
Endometritis - los principales síntomas:
¿Qué es la endometritis? Esta es una enfermedad caracterizada por un proceso inflamatorio en la membrana mucosa del útero. Este proceso no afecta la capa muscular del órgano afectado. Muy a menudo esta enfermedad se confunde con la metroendometritis, aunque estas son completamente dos varias enfermedades. En la segunda opción se observa un pronóstico mucho más triste, pues tras sufrir una metroendometritis no siempre es posible quedar embarazada.
Causas
La causa fundamental de la formación de la enfermedad es el daño a la membrana mucosa del útero, que contribuye a la formación del proceso inflamatorio. Pero por sí misma, tal patología no puede provocar endometritis. Papel importante este proceso se juega por inmunidad reducida, incumplimiento de las normas sanitarias al realizar manipulaciones. Además, se distinguen las siguientes causas comunes:
- legrado de la cavidad uterina;
- sondear la cavidad uterina;
- histerosalpingografía;
- diagnóstico endoscópico de la cavidad uterina;
- instalación de anticonceptivos intrauterinos;
- duchas vaginales descuidadas.
Hoy en día, la endometritis posparto se ha vuelto de particular importancia. Están asociados con la reestructuración. sistema inmunitario Cuerpo de mujer. El proceso inflamatorio afecta muy rápidamente la capa muscular del útero y sirve complicación peligrosa período posparto.
La endometritis se refiere a enfermedades polietiológicas, cuya aparición está influenciada por muchos patógenos:
- estreptococos del grupo B;
- coli;
- klebsiella;
- enterobacteria;
- Proteo;
- clamidia;
- micoplasmas;
- bacilo de la difteria;
- micobacteria de la tuberculosis.
La endometritis crónica ocurre debido a una terapia aguda inadecuada, así como en el caso de que la infección se asiente en los tejidos durante mucho tiempo. Los agentes causantes de la enfermedad se pueden enumerar arriba.
¿Cómo se manifiesta la enfermedad?
Los síntomas de la endometritis no son pronunciados, por lo que una mujer no puede detectarlos de inmediato. Este fenómeno contribuye al desarrollo de la inflamación en forma severa, como resultado de lo cual también afecta la capa muscular del órgano. Esta situación requiere hospitalización inmediata y tratamiento hospitalario.
Una visita oportuna al médico permitirá el tratamiento oportuno de la endometritis y evitará su transición a la metroendometritis.
Hay endometritis crónica y aguda. Si el diagnóstico y el tratamiento de la endometritis aguda no son difíciles, entonces forma crónica genera muchas dificultades. Este es otro factor que requiere un diagnóstico cuidadoso si hay síntomas de endometritis.
Manifestaciones agudas de la enfermedad.
La endometritis aguda se forma debido a la interrupción artificial del embarazo. En la mayoría de los casos, esto se debe al incumplimiento de todas las normas sanitarias necesarias. La endometritis aguda se manifiesta de la siguiente manera:
- aumento de la temperatura corporal hasta 38–39 ° C;
- la aparición de secreción serosa y sanguinolenta-purulenta de la vagina;
- dolor en el abdomen, que se irradia al sacro;
- malestar general.
En la situación actual se requiere ayuda inmediata especialista y está prohibido automedicarse, ya que la endometritis aguda es enfermedad inflamatoria, por lo que puede afectar a diversos tejidos situados cerca del foco primario.
Al posponer un viaje al médico, cada mujer aumenta el riesgo de complicaciones sépticas purulentas graves que requieren un tratamiento cuidadoso. El resultado de este tipo de complicaciones será una sepsis con desenlace fatal.
Manifestaciones de una enfermedad crónica.
La endometritis crónica tiene casi los mismos síntomas que la aguda. Las manifestaciones en este caso son borrosas. La endometritis crónica se manifiesta de la siguiente manera:
- Temperatura corporal elevada que dura mucho tiempo.
- Sangrado irregular del útero. Este proceso también es típico de mujeres sanas, pero las células sanguíneas son invisibles en las secreciones. Contribuir a la formación de sangrado uterino factores tales como una disminución actividad contráctil pene y violación de las propiedades de agregación plaquetaria.
- Secreción de la vagina, que tiene un carácter putrefacto.
- Dolor durante la defecación.
¿Son conceptos compatibles la endometritis crónica y el embarazo? Como regla general, tal dolencia no impide la concepción, que ocurre en presencia de la ovulación. Otra cosa es cuando la endometritis crónica se combina con otras patologías genitales. En este caso, puede quedar embarazada, pero la mayoría de las veces esto conduce a abortos espontáneos.
Endometritis y maternidad
Endometritis y embarazo: ¿estas palabras dan mucho miedo a muchas mujeres que deciden ser madres? Puede quedar embarazada, pero solo si el tratamiento se inició a tiempo y no hubo complicaciones. Aunque es imposible decirlo con certeza. Muchos médicos sobre el tema del embarazo y la endometritis se inclinan a creer que será imposible concebir y tener un bebé, ya que esta enfermedad provoca adherencias que conducen a la infertilidad. Como muestra la práctica, durante el embarazo y la endometritis, esta enfermedad no afecta el funcionamiento de los ovarios, pero la cuestión del injerto del embrión y su posterior desarrollo sigue siendo relevante.
La mayoría de los pacientes se niegan a tomar antibióticos y en vano, ya que después de concebir un bebé, y más aún, será mucho más difícil soportarlo. Puede tomar antibióticos incluso durante la gestación, ya que el embarazo después del tratamiento de la endometritis aguda o crónica durará hasta el final del término sin patologías para el niño.
Estudio diagnóstico
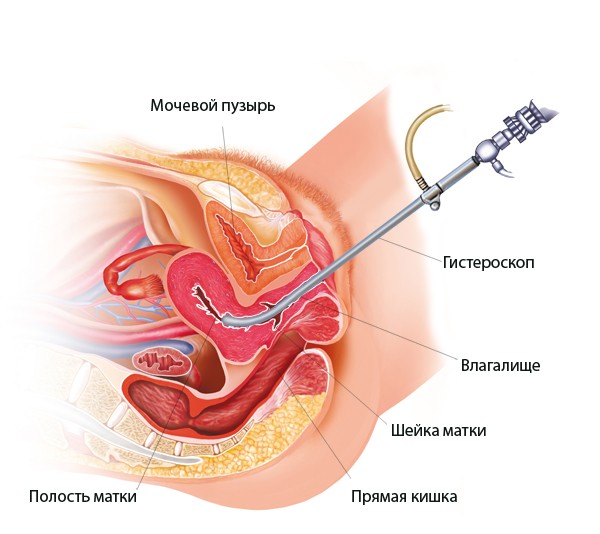
El diagnóstico de la enfermedad presentada debe comenzar con el médico escuchando atentamente todas las quejas del paciente. Hay situaciones en las que, sobre la base de las manifestaciones de la endometritis aguda, se puede hacer un diagnóstico. Sin embargo, para confirmar la enfermedad, el médico debe realizar siguiente fila comportamiento:
- examinar a la mujer sillón ginecológico. Tal diagnóstico le permitirá evaluar las secreciones presentes: color, olor y cantidad.
- Tome muestras y envíelas para investigación. Los resultados de los frotis ayudarán a descubrir la presencia de patógenos de la endometritis. El médico toma frotis para la cultura para más definición exacta la naturaleza del patógeno y su reacción a ciertos fármacos.
- Análisis de sangre generales.
- Ultrasonido del útero. Tal estudio se designa si es necesario. Con la ayuda de la ecografía, es posible detectar el engrosamiento de la membrana mucosa, la sangre característica y los coágulos purulentos, y los afectados. las trompas de Falopio, ovarios.
Terapia
Una vez realizado el diagnóstico, se puede proceder al tratamiento de la endometritis. Es el ginecólogo quien, sobre la base de los resultados de las pruebas, podrá elaborar un régimen de tratamiento eficaz.
La endometritis y el embarazo pueden no depender el uno del otro si medidas terapéuticas se iniciaron a tiempo y no hubo complicaciones. El tratamiento de la endometritis debe realizarse en paciente externo bajo la supervisión directa del médico tratante. El esquema de terapia prevé el siguiente plan de acción:
- fármacos antibacterianos;
- antibióticos;
- limpieza mecánica de la cavidad uterina;
- limpiando el plasma de toxinas y bacterias dañinas.
¿Cómo tratar la enfermedad en la fase aguda?
Diagnóstico precoz de la endometritis aguda y terapia moderna Puedes prevenir todas las complicaciones y quedar embarazada de forma segura. La endometritis aguda se puede tratar con el siguiente plan de acción:
- Inmunomoduladores y vitaminas.
- Antibióticos. Se prescriben los siguientes medicamentos: Metril en combinación con Cefalosporinas por vía intravenosa. El curso de la terapia es de 5-10 días.
- Si, después de un aborto, se encontraron restos del feto o la placenta, es recomendable repetir el legrado de la cavidad uterina.
- Tratamiento de la endometritis con métodos fisioterapéuticos.
¿Cómo tratar una enfermedad en fase crónica?
La endometritis crónica tiene sus propios síntomas, diferentes de la forma aguda. Por lo tanto, el tratamiento de la endometritis crónica consiste en detener específicamente el agente causal de la enfermedad.
En primer lugar, el médico debe tomar frotis para cultivo y verificar la susceptibilidad. cierto tipo patógeno para varios medicamentos antibióticos. Después de eso, podrá elaborar un régimen de tratamiento específico para la endometritis crónica. Se asigna el siguiente esquema eficiente terapia, incluyendo recepción conjunta antibióticos y medicamentos antivirales.
Mayoría tratamiento efectivo la endometritis crónica es una entrada medicinas medicinales en el revestimiento del útero. Este enfoque contribuye a la concentración de la cantidad máxima medicamentos en el sitio de la inflamación. Además de lo anterior, los siguientes métodos terapéuticos se utilizan para tratar la endometritis crónica:
- Terapia hormonal. Aquí es donde entran en juego los anticonceptivos orales. Dichos eventos deben llevarse a cabo en el caso de que una mujer sueñe con el embarazo y la endometritis crónica no interfiera con esto.
- Separación de adherencias formadas por el método quirúrgico.
- Fisioterapia para el tratamiento de la endometritis crónica. Si la condición del paciente ha vuelto a la normalidad, entonces es recomendable utilizar métodos de terapia fisioterapéuticos. Aumentan la salida de moco y pus de la cavidad uterina y también mejoran las funciones reparadoras locales.
Terapia de endometritis purulenta.
El tratamiento de la endometritis crónica de naturaleza purulenta incluye la limpieza mecánica de los tejidos muertos y el pus de la cavidad uterina. Esta manipulación se caracteriza sensaciones desagradables, por lo que lo realizan bajo anestesia general. Después de eso, se prescriben medicamentos hormonales.
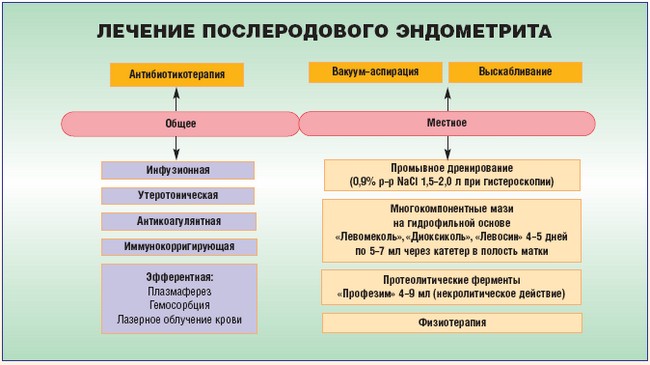
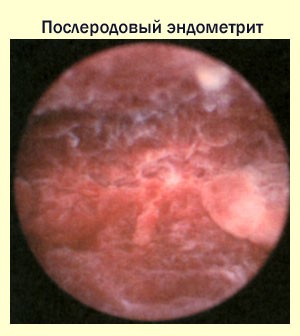
La endometritis posparto ocurre después de la extracción fallida de la placenta después del parto. La terapia para esta forma de la enfermedad incluye tomar antibióticos. El régimen de tratamiento se compila individualmente para cada mujer que amamanta. La endometritis posparto diagnosticada oportunamente no necesita un curso de rehabilitación. Para que la endometritis posparto desaparezca, es necesario estar bajo la supervisión de un médico todo el tiempo y cumplir con todas sus citas.
Métodos preventivos
Si existe la posibilidad de que se forme endometritis posparto, entonces la prevención incluye tomar medicamentos antibacterianos. La prevención después de la terapia se basa en la implementación de todas las normas sanitarias durante sangrado uterino, aborto, parto. Un prerequisito es una visita regular al ginecólogo, quien podría identificar oportunamente todas las patologías. Para protegerse de las exacerbaciones de la endometritis, necesita fortalecer constantemente su sistema inmunológico.
La endometritis es peligrosa enfermedad femenina, que ocurre con mayor frecuencia debido al incumplimiento de las normas sanitarias durante manipulaciones como el parto y el aborto. síntomas característicos las patologías son secreción purulenta de los genitales y fiebre. El tratamiento de la enfermedad se selecciona individualmente, teniendo en cuenta la forma de la enfermedad: crónica o aguda.
Si cree que también tiene síntomas que son característicos de esta enfermedad, entonces un médico puede ayudarlo.

