Se reduce el colesterol HDL de lipoproteínas de alta densidad. Lipoproteína de alta densidad (HDL): ¿qué es?
lipoproteínas alta densidad, llamado colesterol “bueno”, se producen en el hígado. El colesterol HDL ralentiza el desarrollo de la aterosclerosis. Elimina el colesterol "malo" de todas las células, incluidas las responsables de la formación. placas ateroscleróticas.
El estudio de los valores de HDL es parte integral de las medidas preventivas y actividades terapéuticas destinado a reducir los niveles de lípidos en sangre.
HDL y LDL
El colesterol HDL se produce en el hígado. Aparece como una partícula compuesta principalmente de proteínas, es transportada por la sangre a todos los tejidos y "toma" de ellos los lípidos. El colesterol "aceptado" es transportado al hígado, donde pasa a formar parte de la bilis. Gracias a este mecanismo, el cuerpo se deshace del exceso de grasa.
LDL es una lipoproteína compuesta principalmente de grasa. Es responsable del exceso de colesterol en los tejidos, así como de la formación de aterosclerosis. Por tanto, las partículas HDL actúan de manera opuesta a las partículas LDL.
Colesterol "bueno": efecto protector
Las lipoproteínas de alta densidad ralentizan el desarrollo de la aterosclerosis. Además, tienen un efecto antioxidante, que consiste en eliminar radicales libres, que causan daño a la molécula de LDL. El daño a las partículas de LDL hace que permanezcan en la sangre durante mucho tiempo, lo que contribuye a la formación de aterosclerosis. HDL inhibe la producción de partículas proinflamatorias en el vaso. Esto limita procesos inflamatorios en él. Las moléculas de HDL activan el potencial regenerativo de las células que recubren los vasos sanguíneos. Es decir, tienen el efecto:
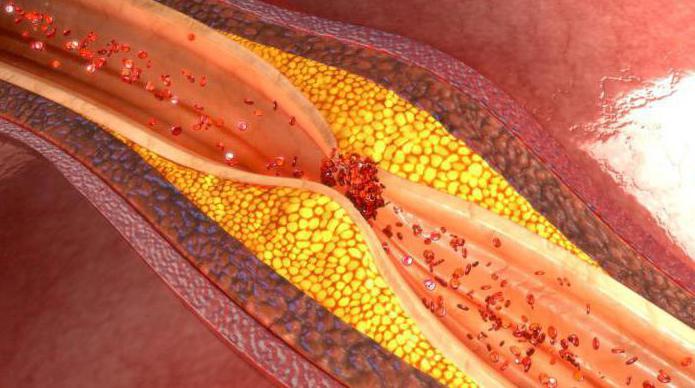
¿Qué reduce las concentraciones de HDL?
Si se reduce el colesterol unido a lipoproteínas de alta densidad, se produce Consecuencias adversas para una buena salud. Hay una privación gradual del cuerpo del mecanismo que regula el nivel del equilibrio general de lípidos.
Factores que reducen los niveles de lipoproteínas de alta densidad:

Estos son básicamente los mismos factores que causan un aumento. nivel de LDL. Por tanto, cambiar la dieta, aumentar la actividad física, dejar de fumar, un tratamiento adecuado. enfermedades concomitantes debe convertirse en la base en el tratamiento de cualquier trastorno del metabolismo de los lípidos. Es necesario mejorar el estilo de vida, también porque todavía no existe droga efectiva, que aumenta el nivel de HDL en la sangre. Los medicamentos pueden ayudar a reducir los niveles de LDL.
Colesterol HDL y enfermedades cardiovasculares
La concentración de colesterol "bueno" por debajo de los valores límite es sinónimo de mayor riesgo de desarrollar enfermedades cardiovasculares.
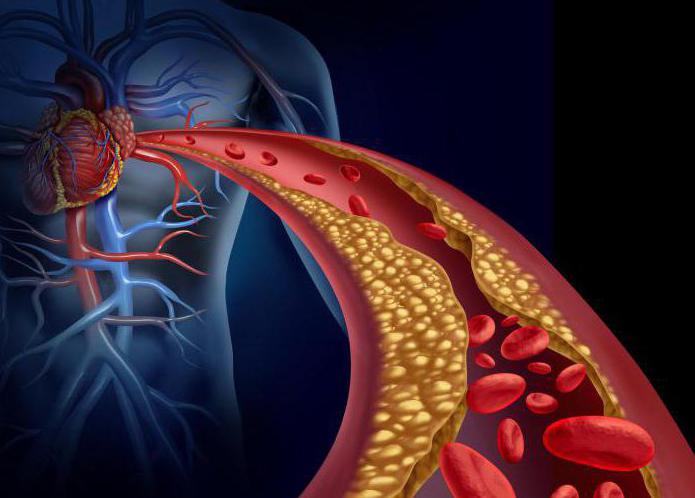
Éstas incluyen:
- hipertensión arterial: presión superior a 140/90 mm Hg. Arte.;
- enfermedad arteria coronaria, isquemia miocárdica y suministro insuficiente de oxígeno. Limitación observada desempeño físico, dolor en pecho, puede ocurrir un infarto de miocardio;
- accidente cerebrovascular cerebral: puede provocar paresia de las extremidades, parálisis muscular y limitación del funcionamiento normal;
- isquemia renal, que aumenta con la hipertensión;
- isquemia miembros inferiores provoca dolor en las extremidades y dificultad para caminar.
Colesterol HDL bajo
Cuanto menor sea la concentración de HDL, mayor será el riesgo de padecer las enfermedades mencionadas anteriormente. Las enfermedades cardiovasculares son la segunda causa de muerte (después del cáncer) en los países altamente desarrollados. Hay que tener en cuenta que los cambios en el estilo de vida tras la aparición de enfermedades cardíacas y vasculares pueden provocar mejora significativa el bienestar del paciente y la reducción de ciertos síntomas. Si su colesterol de lipoproteínas de alta densidad está elevado - se inhibe el desarrollo de la aterosclerosis e incluso disminuye el tamaño de las placas ateroscleróticas. Si combinas esto con el correspondiente tratamiento farmacológico y reduciendo el LDL, puedes lograr muy buenos efecto terapéutico. Y disminuirá el riesgo de, por ejemplo, un infarto de miocardio recurrente.
Indicaciones para la prueba del perfil lipídico.
Las lipoproteínas de alta densidad se analizan si alguno de los factores de riesgo de la enfermedad está presente. del sistema cardiovascular, así como la coexistencia de enfermedades como:
- diabetes;
- enfermedad isquémica corazones;
- enfermedades cerebrovasculares;
- alteraciones del flujo sanguíneo en los vasos periféricos;
- hipertiroidismo o hipotiroidismo.
La investigación se lleva a cabo dentro prevención primaria salud. Esto significa que dicha prueba debería realizarse a todas las personas. persona saludable al menos una vez cada 5 años. Normalmente, el estudio identifica cuatro parámetros juntos:
- nivel de colesterol total;
- fracciones de LDL;
- fracciones de HDL;
- triglicéridos.
Preparación y metodología para el estudio del perfil lipídico.
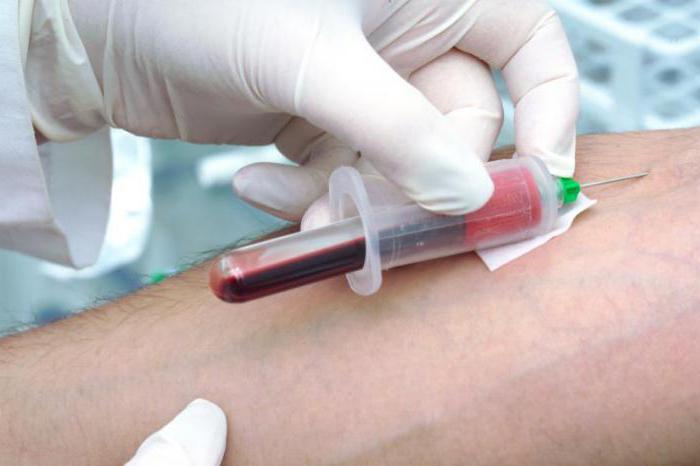 Para explorar Colesterol HDL en la sangre, el paciente debe prepararse para la prueba con antelación. Se trata del uso de una dieta normal aproximadamente 3 semanas antes de la prueba. Es necesario evitar comer en exceso, así como reducir o cambiar los hábitos alimentarios habituales. También debe tomar medicamentos que afecten metabolismo de los lípidos y dejar completamente el alcohol.
Para explorar Colesterol HDL en la sangre, el paciente debe prepararse para la prueba con antelación. Se trata del uso de una dieta normal aproximadamente 3 semanas antes de la prueba. Es necesario evitar comer en exceso, así como reducir o cambiar los hábitos alimentarios habituales. También debe tomar medicamentos que afecten metabolismo de los lípidos y dejar completamente el alcohol.
Inmediatamente antes de donar una muestra de sangre para su análisis, el paciente debe abstenerse de comer durante 12 a 14 horas. Se debe evitar la actividad física intensa y, en caso de enfermedad o infección, se debe posponer la prueba 3 semanas.
Después de tomar la muestra sangre venosa en el plasma, el colesterol “bueno” se designa mediante el método enzimático (utilizando esterasa y oxidasa) y las lipoproteínas de alta densidad (HDL) se registran en mg/dL o mmol/L.
Las lipoproteínas de alta densidad son normales.
El nivel normal de la fracción de colesterol "bueno" se determina según el sexo y es:
- al menos 40 mg/dl en hombres;
- al menos 50 mg/dl en mujeres.
Interpretación de los resultados de la investigación.
En el caso de niveles anormales de HDL, la coexistencia también nivel aumentado LDL y triglicéridos.
Debes saber que la forma de tratamiento recomendada es siempre una dieta limitada en grasas animales y cambios en el estilo de vida, y sólo entonces se utilizan medicamentos.
Los productos farmacéuticos utilizados son fibratos y niacina.
Primero estudio de control Las pruebas de lípidos en sangre no deben realizarse antes de 4 semanas después del inicio del tratamiento. La evaluación óptima del tratamiento se produce después de 3 meses.
Vale la pena recordar que existen ciertas condiciones, incluidas las completamente fisiológicas, que están asociadas con cambios en el nivel de la fracción HDL:
- la concentración se puede aumentar con un entrenamiento físico regular;
- consumo moderado de alcohol, principalmente vino tinto;
- solicitud Terapia hormonal estrógenos.
Se produce una disminución de la concentración:
- en algunas enfermedades determinadas genéticamente, como la deficiencia familiar de HDL;
- en pacientes diabetes mellitus;
- en personas con síndrome metabólico;
- para la obesidad.
Dieta - reglas de aplicación
¿Qué hacer si sus niveles de lipoproteínas de alta densidad están por debajo de lo normal? ¿Cómo aumentar los niveles de HDL y reducir las concentraciones de HDL en sangre a través de la dieta?
Las reglas para una dieta equilibrada incluyen:

Alimentos que aumentan los niveles de HDL en el cuerpo.
Las lipoproteínas de alta densidad pueden aumentar en sangre si incluyes los siguientes alimentos en tu menú diario:

Su dieta debe limitar la ingesta de azúcar, dulces, refrescos y alimentos procesados. Evite consumir alimentos que sean fuentes de ácidos saturados, que están presentes en carne grasosa, productos lácteos, mantequilla, crema agria.
Lipoproteínas (lipoproteínas) de alta y baja densidad en la sangre: qué es, normal, aumenta
Las lipoproteínas son complejos complejos de proteínas y lípidos que forman parte de todos los organismos vivos y son necesarios. parte integral estructuras celulares. Las lipoproteínas actúan función de transporte. Su contenido en la sangre es una prueba de diagnóstico importante que indica el grado de desarrollo de enfermedades de los sistemas del cuerpo.
Esta es una clase de moléculas complejas que pueden contener simultáneamente libre, ácido graso, grasas neutras, fosfolípidos y en diversas proporciones cuantitativas.
Las lipoproteínas transportan lípidos a diversos tejidos y órganos. Consisten en grasas apolares ubicadas en la parte central de la molécula, el núcleo, que está rodeado por una capa formada a partir de lípidos polares y apoproteínas. Esta estructura de las lipoproteínas explica sus propiedades anfifílicas: hidrofilia e hidrofobicidad simultáneas de la sustancia.
Funciones y significado
Los lípidos juegan papel importante en el cuerpo humano. Se encuentran en todas las células y tejidos y participan en muchos Procesos metabólicos.
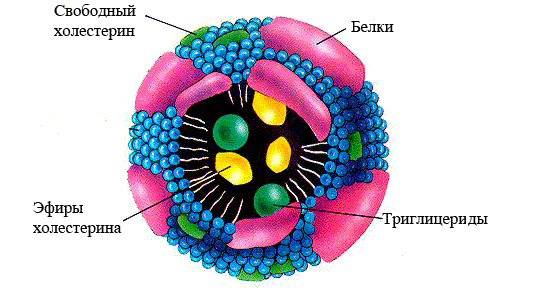
estructura de lipoproteínas
- Las lipoproteínas son la principal forma de transporte de lípidos en el organismo.. Dado que los lípidos son compuestos insolubles, no pueden cumplir su propósito por sí solos. Los lípidos se unen en la sangre a las proteínas, las apoproteínas, se vuelven solubles y forman una nueva sustancia llamada lipoproteína o lipoproteína. Estos dos nombres son equivalentes, abreviados como LP.
Las lipoproteínas ocupan una posición clave en el transporte y metabolismo de los lípidos. Los quilomicrones transportan grasas que ingresan al cuerpo con los alimentos, las VLDL entregan triglicéridos endógenos al lugar de eliminación, el colesterol ingresa a las células con la ayuda de las LDL, las HDL tienen propiedades antiaterogénicas.
- Las lipoproteínas aumentan la permeabilidad. membranas celulares.
- Los LP, cuya parte proteica está representada por globulinas, estimulan el sistema inmunológico, activan el sistema de coagulación sanguínea y aportan hierro a los tejidos.
Clasificación
Los lípidos del plasma sanguíneo se clasifican por densidad.(utilizando el método de ultracentrifugación). Cuantos más lípidos contiene una molécula de fármaco, menor es su densidad. Hay VLDL, LDL, HDL y quilomicrones. Este es el más preciso de todos. clasificaciones existentes Un fármaco desarrollado y probado mediante un método preciso y bastante laborioso: la ultracentrifugación.
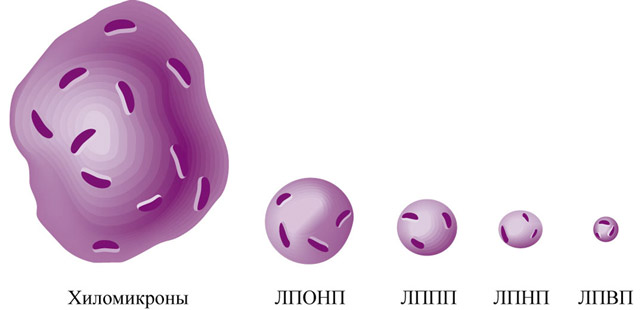
El tamaño del LP también es heterogéneo. Las moléculas más grandes son los quilomicrones y luego, en tamaño decreciente, VLDL, LPSP, LDL, HDL.
Clasificación electroforética LP es muy popular entre los médicos. Mediante electroforesis, se identificaron las siguientes clases de lípidos: quilomicrones, lipoproteínas pre-beta, lipoproteínas beta y lipoproteínas alfa. Este método Basado en la introducción en un medio líquido. Substancia activa utilizando corriente galvánica.
Fraccionamiento Las LP se llevan a cabo para determinar su concentración en el plasma sanguíneo. VLDL y LDL se precipitan con heparina y HDL permanece en el sobrenadante.
tipos
Actualmente hay los siguientes tipos lipoproteínas:
HDL (lipoproteína de alta densidad)
HDL transporta el colesterol desde los tejidos del cuerpo al hígado.
- Se observa un aumento del HDL en sangre en la obesidad, hepatosis grasa y cirrosis biliar del hígado, intoxicación por alcohol.
- Se produce una disminución del HDL cuando enfermedad hereditaria Tánger, provocada por la acumulación de colesterol en los tejidos. En la mayoría de los demás casos, un signo es una disminución de la concentración de HDL en sangre.
El nivel de HDL difiere entre hombres y mujeres. En los machos, el valor de LP es de esta clase varía de 0,78 a 1,81 mmol/l, la norma en mujeres para el HDL es de 0,78 a 2,20, dependiendo de la edad.
LDL (lipoproteína de baja densidad)
Las LDL son portadoras de colesterol, triglicéridos y fosfolípidos endógenos desde el hígado a los tejidos.
Esta clase de fármaco contiene hasta un 45% de colesterol y es su forma de transporte en la sangre. El LDL se forma en la sangre como resultado de la acción de la enzima lipoproteína lipasa sobre el VLDL. Cuando hay un exceso, aparecen en las paredes de los vasos sanguíneos.
Normalmente, la cantidad de LDL es de 1,3-3,5 mmol/l.
- El nivel de LDL en sangre aumenta con la hipofunción. glándula tiroides, síndrome nefrótico.
- Se observa un nivel reducido de LDL con inflamación del páncreas, patología hepático-renal, aguda procesos infecciosos, el embarazo.

infografía (haga clic para ampliar): colesterol y LP, papel en el cuerpo y normas
VLDL (lipoproteína de muy baja densidad)
VLDL se forma en el hígado. Transportan lípidos endógenos, sintetizados en el hígado a partir de carbohidratos, a los tejidos.
Estos son los LP más grandes, solo superados en tamaño por los quilomicrones. Son más de la mitad de triglicéridos y contienen pequeñas cantidades de colesterol. Cuando hay un exceso de VLDL, la sangre se vuelve turbia y adquiere un tinte lechoso.
VLDL es una fuente de colesterol "malo", a partir del cual se forman placas en el endotelio vascular. Poco a poco, las placas aumentan, acompañado del riesgo de isquemia aguda. VLDL está elevado en pacientes con enfermedad renal.
quilomicrones
Los quilomicrones están ausentes en la sangre de una persona sana y Aparecen sólo cuando se altera el metabolismo de los lípidos.. Los quilomicrones se sintetizan en células epiteliales membrana mucosa intestino delgado. Entregan grasa exógena desde los intestinos a tejidos periféricos y el hígado. La mayor parte de las grasas transportadas son triglicéridos, además de fosfolípidos y colesterol. En el hígado, bajo la influencia de enzimas, los triglicéridos se descomponen y se forman ácidos grasos, algunos de los cuales se transportan a los músculos y tejido adiposo y la otra parte se une a la albúmina sanguínea.
![]()
¿Cómo son las principales lipoproteínas?
LDL y VLDL son altamente aterogénicas- que contiene mucho colesterol. Penetran en la pared arterial y se acumulan allí. Cuando se altera el metabolismo, los niveles de LDL y colesterol aumentan drásticamente.
Las HDL son las más seguras contra la aterosclerosis.. Las lipoproteínas de esta clase eliminan el colesterol de las células y favorecen su entrada al hígado. Desde allí, junto con la bilis, ingresa a los intestinos y sale del cuerpo.
Los representantes de todas las demás clases de fármacos administran colesterol a las células. El colesterol es una lipoproteína que forma parte de la pared celular. Interviene en la formación de hormonas sexuales, el proceso de formación de bilis y la síntesis de vitamina D, necesaria para la absorción de calcio. El colesterol endógeno se sintetiza en el tejido hepático, las células suprarrenales, las paredes intestinales e incluso en la piel. El colesterol exógeno ingresa al cuerpo junto con los productos animales.
La dislipoproteinemia es un diagnóstico de trastornos del metabolismo de las lipoproteínas.
La dislipoproteinemia se desarrolla cuando se alteran dos procesos en el cuerpo humano: la formación de lipoproteínas y la velocidad de su eliminación de la sangre. norte Un desequilibrio en la proporción de lipoproteínas en la sangre no es una patología, sino un factor de desarrollo. enfermedad crónica, en el que las paredes arteriales se vuelven más densas, su luz se estrecha y se interrumpe el suministro de sangre órganos internos.
Con un aumento de los niveles de colesterol en sangre y una disminución de los niveles de HDL, se desarrolla aterosclerosis, lo que lleva a desarrollo de enfermedades mortales.
Etiología
Primario La dislipoproteinemia está genéticamente determinada.

Razones secundario Las dislipoproteinemias son:
- La inactividad física,
- Diabetes,
- Alcoholismo,
- disfunción renal
- hipotiroidismo,
- Insuficiencia hepática-renal,
- Uso prolongado de ciertos medicamentos.
El concepto de dislipoproteinemia incluye 3 procesos: hiperlipoproteinemia, hipolipoproteinemia y alipoproteinemia. La dislipoproteinemia es bastante común: uno de cada dos habitantes del planeta experimenta cambios similares en la sangre.
Hiperlipoproteinemia - mayor contenido LP en sangre por motivos exógenos y endógenos. La forma secundaria de hiperlipoproteinemia se desarrolla en el contexto de la patología subyacente. En Enfermedades autoinmunes El cuerpo percibe los LP como antígenos contra los cuales se producen anticuerpos. Como resultado, se forman complejos antígeno-anticuerpo, que son más aterogénicos que los propios fármacos.
La alipoproteinemia es una enfermedad genéticamente determinada. con un tipo de herencia autosómica dominante. La enfermedad se manifiesta por amígdalas agrandadas con una capa anaranjada, hepatoesplenomegalia, linfadenitis, debilidad muscular, disminución de reflejos, hiposensibilidad.
hipolipoproteinemia — niveles bajos de LP en la sangre, frecuentemente asintomático. Las causas de la enfermedad son:
- Herencia,
- Nutrición pobre
- estilo de vida pasivo,
- Alcoholismo,
- Patología del sistema digestivo,
- Endocrinopatía.
Las dislipoproteinemias son: orgánicas o reguladoras , toxigénico, basal - estudio del nivel de LP en ayunas, inducido - estudio del nivel de LP después de comer, medicamentos o actividad física.
Diagnóstico
Se sabe que el exceso de colesterol es muy perjudicial para el cuerpo humano. Pero la falta de esta sustancia puede provocar disfunciones de órganos y sistemas. El problema radica en la predisposición hereditaria, así como en el estilo de vida y los hábitos alimentarios.

El diagnóstico de dislipoproteinemia se basa en el historial médico, las quejas del paciente, signos clínicos- presencia de xantoma, xantelasma, arco lipoide de la córnea.
El principal método de diagnóstico de la dislipoproteinemia es una prueba de lípidos en sangre. Se determinan el coeficiente de aterogenicidad y los principales indicadores del perfil lipídico (triglicéridos, colesterol total, HDL, LDL).
Lipidograma - método diagnóstico de laboratorio, que identifica trastornos del metabolismo de los lípidos que conducen al desarrollo de enfermedades cardíacas y vasculares. Un lipidograma permite al médico evaluar el estado del paciente, determinar el riesgo de desarrollar aterosclerosis de los vasos coronarios, cerebrales, renales y hepáticos, así como enfermedades de los órganos internos. La sangre se dona al laboratorio estrictamente con el estómago vacío, al menos 12 horas después de la última comida. Un día antes de la prueba, se excluye la ingesta de alcohol y fumar una hora antes de la prueba. En vísperas del análisis conviene evitar el estrés y el sobreesfuerzo emocional.
El método enzimático para estudiar la sangre venosa es el principal para determinar los lípidos. El dispositivo registra muestras previamente teñidas con reactivos especiales. El método de diagnóstico le permite realizar exámenes masivos y obtener resultados precisos.
Realizar pruebas para determinar espectro lipídico con fines preventivos, a partir de la juventud, es necesario una vez cada 5 años. Las personas mayores de 40 años deberán realizarlo anualmente. Los análisis de sangre se realizan en casi todas las clínicas del distrito. A los pacientes que padecen hipertensión, obesidad, enfermedades cardíacas, hepáticas y renales también se les prescribe un perfil lipídico. Herencia agravada, factores de riesgo existentes, seguimiento de la eficacia del tratamiento: indicaciones para prescribir un perfil lipídico.
Los resultados del estudio pueden ser poco fiables después de comer el día anterior, fumar, estrés, infección aguda, durante el embarazo, tomando ciertos medicamentos.
El diagnóstico y tratamiento de la patología lo lleva a cabo un endocrinólogo, cardiólogo, terapeuta y médico. práctica general, médico de familia.
Tratamiento
juega un papel muy importante en el tratamiento de la dislipoproteinemia. Se aconseja a los pacientes que limiten el consumo de grasas animales o las sustituyan por grasas sintéticas y coman hasta 5 veces al día en pequeñas porciones. La dieta debe estar enriquecida con vitaminas y fibra dietética. Debes evitar los alimentos grasos y fritos y sustituir la carne. pez de mar, come muchas verduras y frutas. Terapia restauradora general y suficiente. ejercicio de estrés mejorar Estado general enfermo.

Figura: “dietas” útiles y nocivas desde el punto de vista del equilibrio farmacológico
La terapia hipolipemiante y los fármacos antihiperlipoproteinémicos tienen como objetivo corregir la dislipoproteinemia. Tienen como objetivo reducir los niveles de colesterol y LDL en sangre, así como aumentar los niveles de HDL.
Entre los medicamentos para el tratamiento de la hiperlipoproteinemia, a los pacientes se les prescriben:
- – “Lovastatina”, “Fluvastatina”, “Mevacor”, “Zocor”, “Lipitor”. Este grupo de medicamentos reduce la producción de colesterol en el hígado, reduce la cantidad de colesterol intracelular, destruye los lípidos y tiene un efecto antiinflamatorio.
- Los secuestrantes reducen la síntesis de colesterol y lo eliminan del cuerpo: colestiramina, colestipol, colestipol, colestan.
- Reduzco el nivel de triglicéridos y aumento el nivel de HDL: "fenofibrato", "ciprofibrato".
- Vitaminas B.
La hiperlipoproteinemia requiere tratamiento con fármacos hipolipemiantes "colesteramina", " Ácido nicotínico", "Miskleron", "Clofibrato".
El tratamiento de la forma secundaria de dislipoproteinemia consiste en eliminar la enfermedad subyacente. Se recomienda a los pacientes con diabetes que cambien su estilo de vida y tomen regularmente medicamentos antihiperglucemiantes, así como estatinas y fibratos. En casos graves, se requiere terapia con insulina. En caso de hipotiroidismo, es necesario normalizar la función de la glándula tiroides. Para ello, los pacientes se someten a una terapia de reemplazo hormonal.
A los pacientes que padecen dislipoproteinemia se les recomienda después del tratamiento principal:
- Normalizar el peso corporal,
- Dosis de actividad física
- Limitar o eliminar el consumo de alcohol,
- Si es posible, evite situaciones de estrés y conflicto,
- Deja de fumar.
Vídeo: lipoproteínas y colesterol: mitos y realidad.
Vídeo: lipoproteínas en análisis de sangre - Programa “¡Vive Sano!”
Descubriremos cuáles son los riesgos asociados con el colesterol HDL bajo. Exploramos bien los síntomas y causas de los valores bajos de colesterol, y vemos cómo devolver los valores al nivel de una dieta fisiológica.
¿Qué es el colesterol HDL?
Se dice que un nivel bajo de HDL es cuando concentración V Sangre periférica resulta por debajo de 40 mg/dl para hombres y 50 mg/dl para mujeres.
Parecería que, nivel bajo El colesterol puede interpretarse como un signo. buena salud Sin embargo, en el caso del HDL ocurre lo contrario.
Por qué los niveles bajos de colesterol bueno son perjudiciales
Por supuesto, ya sabes que los niveles altos de colesterol son enemigos de la salud cardiovascular. Pero este axioma no se aplica a todos los tipos de colesterol. De hecho, en el caso del HDL, cuanto mayor sea su concentración, menor será el riesgo de desarrollar cambios ateroscleróticos y, como consecuencia, enfermedades cardíacas.
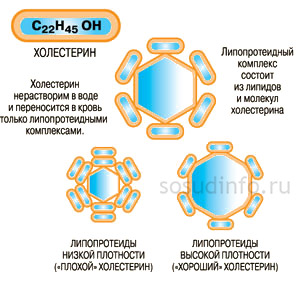
El colesterol es un componente esencial para el buen funcionamiento del organismo (un componente de las membranas celulares, un precursor hormonas importantes, por ejemplo, esteroides). Para moverse libremente por el torrente sanguíneo, el colesterol se empaqueta en proteínas especiales que aumentan su solubilidad.
Información básica sobre las lipoproteínas:Lipoproteínas de baja densidad. También se les conoce como colesterol “malo” y se producen en el hígado. En condiciones fisiológicas normales, este proceso está equilibrado. En el sentido de que cada célula es capaz de mantener el nivel de colesterol necesario para su funcionamiento y devolver el exceso al hígado. Si esto equilibrio natural Si se altera, aumentará el nivel de LDL en la sangre, que puede depositarse en las paredes de las arterias y provocar la formación de placas ateroscleróticas. l hipoproteínas de alta densidad. También conocido como colesterol “bueno”. Intervienen en el transporte inverso del exceso de colesterol. Es decir, obtienen de las células el exceso de lipoproteínas que circulan allí y las transfieren al hígado. Además, las HDL realizan otras funciones importantes: protege el cuerpo de los depósitos ateroscleróticos y de la aparición de enfermedades cardiovasculares como ataques cardíacos y accidentes cerebrovasculares. |
Los valores elevados de HDL no sólo previenen la deposición de placa al prevenir la oxidación de LDL, sino que también promueven la eliminación de las placas existentes al evitar la adhesión de monocitos a la pared de los vasos y, como resultado, previenen una posible obstrucción de los vasos sanguíneos.
Niveles óptimos concentraciones de HDL son:
- Hombres: 60 mg/dL o más
- Mujeres: 60 mg/dL o más
¿Cuáles son los síntomas de la disminución del HDL?
Se produce una disminución de los valores de HDL. asintomático y pocas personas lo notan, sólo con un seguimiento médico periódico de rutina.
Los síntomas ocurren cuando la salud ya ha sido dañada y las enfermedades se están desarrollando.
Razones para valores más bajos de colesterol
Pero ¿cuáles son las razones que pueden llevar a disminución de los valores de HDL?
Hay muchos de ellos y no siempre están asociados a enfermedades:
- Embarazo y menopausia son las causas más comunes de descensos fisiológicos de los valores de colesterol HDL. La razón debe buscarse en cambios hormonales. Últimas investigaciones presentado disminución notable Los niveles de colesterol se observan durante dos años después del embarazo.
- Durante la menopausia La reducción del colesterol se asocia con la ausencia de estrógeno, que regula la síntesis del colesterol.
- Pastillas anticonceptivas pueden reducir los niveles de colesterol HDL porque contienen progestina, lo que aumenta los niveles colesterol LDL Por tanto, aumenta el valor del colesterol total.
- Nutrición pobre: rico alimentos grasos y bajo en vegetales, fibra y grasas monoinsaturadas, lo que conlleva un aumento de la proporción de colesterol LDL y una disminución de la proporción de colesterol HDL.
- Mal comportamiento: estilo de vida sedentario La vida conduce a un aumento en el nivel de colesterol "malo" y una disminución del colesterol "bueno".
- De fumar: El mecanismo que vincula el tabaquismo con el colesterol HDL no está del todo claro, pero se ha demostrado que dejar de fumar aumenta notablemente los niveles de colesterol bueno.
- Obesidad: En la obesidad se produce un exceso de triglicéridos, lo que provoca un aumento de la concentración de lipoproteínas de muy baja densidad y una serie de cambios en la cadena del colesterol: las lipoproteínas de alta densidad se vuelven más pequeñas y pierden sus funciones aterogénicas.
Enfermedades que provocan una disminución de los niveles de colesterol bueno:
- enfermedad celiaca o alergia a la comida Reduce los niveles de colesterol porque el cuerpo no absorbe los alimentos y, por lo tanto, no recibe HDL en la dieta.
- hipotiroidismo y enfermedad hepática como hepatitis y cirrosis del hígado; El exceso de hormonas tiroideas conduce a un aumento del metabolismo.
- Medicamentos, como los betabloqueantes, los diuréticos, el interferón o las estatinas, utilizados para reducir el colesterol.
Riesgos de niveles bajos de HDL
Considerando función protectora HDL en relación con las arterias, colesterol HDL bajo, expone el cuerpo alto riesgo enfermedades cardiovasculares.
Cuando los niveles de colesterol HDL caen muy por debajo de los niveles óptimos, la proporción de colesterol total está por encima de 5, entonces el daño a las arterias puede provocar:
- Aterosclerosis: grasa corporal en las arterias, lo que conlleva una disminución del flujo sanguíneo.
- Ataque: obstrucción o rotura de una arteria en el cerebro, lo que provoca la muerte del tejido cerebral.
- Infarto de miocardio: reducción o cese del flujo sanguíneo, lo que provoca la muerte del músculo cardíaco.
- Isquemia cardiaca: interrupción total o parcial del flujo sanguíneo al corazón.
Qué hacer para aumentar los niveles de HDL
Dejar de fumar. Dejar de fumar conlleva un aumento de los niveles de HDL en aproximadamente un 10%. Especialmente si a esto le sumas actividad física(al menos 5 días a la semana durante 30 minutos): nadar, andar en bicicleta, correr, caminar a paso ligero, trabajar en el jardín, cualquier cosa que aumente su frecuencia cardíaca.
Perder exceso de peso . Perder 3 kg de peso aumenta los niveles de HDL en 1 mg/dL de sangre.
Sigue las reglas nutrición racional . La base de dicha dieta debería ser el consumo de grasas saludables. En concreto, monoinsaturados y poliinsaturados, en este último caso omega 3, que se encuentran en frutas de cáscara dura y pescados grasos.
Beber uno o dos vasos de vino tinto al día.. No todo el mundo está de acuerdo con esta recomendación, pero el vino ciertamente ayuda a mantener niveles altos de HDL. Es posible que ésta sea la razón que explica la paradoja francesa. Los franceses, grandes consumidores de grasas saturadas ( manteca, carnes grasas) tienen una baja incidencia de enfermedades cardiovasculares.
Tomar medicamentos que aumentan el HDL el más común es la niacina. También existen suplementos a base de este ingrediente. No debe usarse sin consultar a un médico porque puede haber efectos secundarios sobre la función hepática.
Dieta para aumentar los valores de colesterol.
Para reducir el riesgo de enfermedad cardiovascular, es necesario consumir alimentos que ayuden a aumentar el colesterol HDL y reducir el colesterol LDL.
En particular:
- Pez Alimentos ricos en omega-3 (grasas) como el salmón o el pez espada.
- Cereales, especialmente cereales integrales como pan y pasta.
- Bajo en grasa salchicha hervida o jamón bajo en grasa.
- queso bajo en grasa, como mozzarella, ricotta, queso de cabra.
- Leche y yogur.
- Carne magra, como pavo, pollo y conejo.
- Frutas secas como avellanas, nueces y almendras porque contienen omega-3.
- Alimentos ricos en antioxidantes, como la vitamina C, que se encuentra en los kiwis, el brócoli, las naranjas y los limones.
- algunas legumbres, como la soja, que contiene fitoestrógenos, sustancias que pueden imitar los efectos del estrógeno y reducir los niveles de colesterol.
Una dieta que puede ayudarte a mantener bajos tus niveles de colesterol malo. dieta vegetariana , ya que excluye el consumo de grasas animales e implica el consumo de grandes cantidades de frutas y verduras ricas en grasas vegetales, que contiene esteroles que tienen una estructura similar al colesterol y estimulan la reducción del colesterol total.
Los lípidos son grasas que no se disuelven en agua, por lo que en su forma más pura no están presentes en la sangre porque no pueden moverse ni ser transportados junto con el torrente sanguíneo.
Por lo tanto, la naturaleza ha proporcionado una sustancia cohesiva en la que las grasas adquieren solubilidad en la sangre y mayor movilidad: estas son las lipoproteínas (o lipoproteínas). Son un complejo formado por grasas y proteínas, que exteriormente se asemeja a una masa cerosa y blanda que se encuentra en casi todas las partes del cuerpo y forma parte de las estructuras celulares. Para muchos, esta sustancia es más conocida como colesterol.
No basta con conocer un solo concepto, para el diagnóstico los especialistas analizan el estado de las subclases y fracciones de este complejo compuesto. Uno de esos subgrupos es el de las lipoproteínas de alta densidad (o HDL). Hoy te contamos en qué se encuentra el HDL análisis bioquímico sangre, qué desviaciones indican y qué norma es aceptable para una persona sana.
¿Qué colesterol es bueno y cuál es malo?
Por sorprendente que pueda parecer para algunos, el colesterol no siempre causa daño al cuerpo; en cantidades aceptables, incluso es necesario para que el cuerpo construya membranas celulares, participe en los procesos metabólicos, la producción de hormonas sexuales y mucho más.
Los científicos llevan mucho tiempo dividiendo el colesterol en "malo" y "bueno". La mala la solemos coger con la comida, junto con embutidos fritos, embutidos, conservas, carnes ahumadas, comida rápida, mayonesa y otros alimentos muy grasos y pesados. Esto no significa que el cuerpo no lo necesite en absoluto, es capaz de soportarlo y estimularlo bien. sistema inmunitario, pero sólo cuando está en cantidad permitida.
Se produce colesterol bueno y saludable. cuerpo humano para combatir las partículas negativas y normalizar los procesos vitales.
Ésta es la lipoproteína de alta densidad en cuestión. el ayuda a conducir sustancias nocivas regresa al hígado para su procesamiento, sirve como material de construcción para las células, ayuda a establecer la producción de hormonas por parte de las glándulas suprarrenales, además, es responsable del estado psicoemocional de una persona, previene la aparición de estado depresivo y cambios repentinos de humor. En términos simples, HDL es el colesterol "bueno". Y por lo tanto, si se reduce el HDL, esto no es en absoluto buena señal En este caso, el riesgo de aterosclerosis, ataque cardíaco, accidente cerebrovascular y otras enfermedades de los vasos sanguíneos aumenta significativamente.
Por lo tanto, las lipoproteínas de alta y baja densidad tienen funciones y efectos casi opuestos en el cuerpo y, por lo tanto, valor diagnóstico estas sustancias son diferentes.
norma HDL
En orden para evaluar posibles riesgos El desarrollo de isquemia cardíaca o infarto de miocardio, aterosclerosis o la aparición de coágulos de sangre, así como para seleccionar las tácticas de tratamiento correctas, los cardiólogos, terapeutas y endocrinólogos a menudo prescriben al paciente. investigación bioquímica sangre.
Los niveles de lipoproteínas pueden variar para diferentes personas. categoría de edad y género. El nivel normal de HDL para una persona sana es:
- para niños:
- hasta 5 años: 0,98-1,94 mmol/l;
- 5 a 10 años: 0,93 a 1,94 mmol/l;
- 10-15 años: 0,96-1,91 mmol/l;
- mayores de 15 años: 0,91-1,63 mmol/l.
- para adultos:
- a partir de 20 años: 0,78-2,04 mmol/l;
- a partir de 30 años: 0,72-1,99 mmol/l;
- a partir de 40 años: 0,7-2,28 mmol/l;
- a partir de 50 años: 0,72-2,38 mmol/l;
- después de 60-65 años: 0,78-2,48 mmol/l.
Cabe señalar que la norma del indicador puede diferir ligeramente, dependiendo del laboratorio en el que se lleva a cabo la investigación.
El nivel de HDL en los hombres es ligeramente más bajo que en las mujeres. Una lectura de menos de 1,036 mmol/L para hombres y 1,30 mmol/L para mujeres lleva al médico a creer que el colesterol de alta densidad es más bajo. norma permitida, lo que significa que el riesgo de enfermedades cardiovasculares es mucho mayor.
A menudo, los médicos analizan los niveles de colesterol unido a lipoproteínas de alta densidad para evaluar el riesgo potencial de isquemia.
en relación con la cantidad total de colesterol en la sangre. Para ello se creó un coeficiente aterogénico que muestra el equilibrio entre “bueno” y colesterol total.
KA= Total frío - HDL/HDL.
Normalmente, este coeficiente debe estar en el rango de 2 a 2,5 (para recién nacidos, no más de 1, para hombres después de 40 años, no más de 3,5).
Colesterol HDL bajo, ¿qué significa esto?
El nivel de sustancias beneficiosas del colesterol en la sangre puede diferir de los valores estándar por varias razones: varias razones, Por ejemplo nutrición pobre, malos hábitos, ritmo de vida, etc.
Pero tal vez el colesterol HDL también se reduzca razones patologicas, estos son:
- aterosclerosis vascular;
- enfermedades endocrinas y violaciones;
- colelitiasis;
- hepática y enfermedades renales: cirrosis, síndrome nefrótico, etc.;
- hiperlipoproteinemia tipo IV;
- y etc. enfermedades infecciosas en la etapa aguda.
El nivel de colesterol "bueno" puede disminuir debido a uso a largo plazo alguno medicamentos, transferido estrés severo, o exposición infecciosa aguda. En este caso, al paciente se le prescribe repetir el estudio, después de aproximadamente 1,5 a 2 meses.
Las lipoproteínas de alta densidad están elevadas, ¿qué significa esto?
Después de estudiar la información sobre HDL, podría pensar que aumento de tasa es un signo favorable para el organismo, porque esta sustancia previene la formación de exceso de colesterol, y por tanto reduce el riesgo de placas de colesterol y el desarrollo de todo tipo de dolencias. Esto es cierto, pero no siempre. El colesterol HDL está elevado, ¿qué significa esto?
Sí, por supuesto, si las lipoproteínas de alta densidad están elevadas en la sangre, los médicos dicen que la probabilidad de desarrollar isquemia (CHD) es mínima, porque Hay componentes "útiles" más que suficientes y hacen su trabajo activamente. Sin embargo, cuando el colesterol HDL está significativamente elevado, hay motivos para sospechar algunos problemas en el cuerpo. Semejante condiciones patologicas, podemos destacar algunos, estos incluyen:
- promoción hereditaria lipoproteínas en la sangre - hiperlipoproteinemia;
- cirrosis biliar (primaria) del hígado;
- Hepatitis B forma crónica;
- alcoholismo u otro tipo intoxicación crónica cuerpo.
Además, me gustaría señalar que existen algunos factores que pueden afectar el resultado y provocar un aumento en el indicador, por ejemplo:
- período de embarazo (por lo tanto, se recomienda realizar la prueba no antes de las 6 a 8 semanas después del nacimiento);
- tomando estatinas, estrógenos, fibratos, colistiraminas o insulina.
¿Cómo aumentar el colesterol HDL?
Como ya dijimos, característica única El colesterol de la fracción HDL es que es más denso y capaz de transferir el "exceso" de colesterol de los órganos y vasos al hígado, desde donde posteriormente será excretado del organismo. Los científicos han demostrado que aumentar el HDL en tan solo 0,02 mmol/l reduce el riesgo de infarto de miocardio en más del 3%.

Por lo tanto, a menudo surge en Internet la pregunta sobre cómo aumentar el colesterol bueno y reducir el colesterol malo.
Debe entenderse que los términos colesterol “malo” y “bueno” se utilizan para explicar más fácilmente el problema a los pacientes. Bueno, basado en las propiedades de varias subclases de colesterol.
Entonces, para aumentar el nivel. colesterol bueno, primero debes seguir las recomendaciones para reducir el LDL, es decir, el colesterol “malo”. Para hacer esto, necesitas:
- reducir el consumo de grasas trans saturadas, que suelen encontrarse en cantidades máximas en productos de origen animal (carne, manteca de cerdo, nata, mantequilla…);
- disminuir consumo diario calorías, la mejor opción incluirá verduras, bayas y frutas ricas en fibra en el menú;
- aumentar la actividad física, estamos hablando acerca de sobre ejercicios útiles de gimnasia y cardio;
- rechazar los malos hábitos;
- haz que beber sea una regla té verde, contiene polifenoles que ayudan a reducir nivel general colesterol y al mismo tiempo aumentar el HDL. El jugo de arándano tiene propiedades similares.
Para que en el futuro no te veas superado por todo un "ramo" de enfermedades y problemas vasculares, ¡piensa en tu salud y cuida tu dieta ahora!
Las lipoproteínas de alta densidad son compuestos formados por lípidos (grasas) y proteínas. Aseguran el procesamiento y eliminación de las grasas del organismo, por eso se llaman “ colesterol bueno».
Sinónimos ruso
HDL, lipoproteínas de alta densidad, HDL, colesterol HDL, colesterol alfa.
SinónimosInglés
HDL, HDL-C, Colesterol HDL, Colesterol lipoproteico de alta densidad, Lipoproteína de alta densidad, Colesterol alfa-lipoproteico.
Método de investigación
Método fotométrico colorimétrico.
Unidades
mmol/l (milimoles por litro).
¿Qué biomaterial se puede utilizar para la investigación?
Sangre venosa.
¿Cómo prepararse adecuadamente para la investigación?
- No coma durante 12 horas antes de donar sangre.
- Evite el estrés físico y emocional y no fume durante 30 minutos antes de la prueba.
Información general sobre el estudio.
El colesterol (CH, colesterol) es una sustancia parecida a la grasa, vital necesario para el cuerpo. El nombre científico correcto de esta sustancia es “colesterol” (la terminación -ol indica que pertenece a los alcoholes), sin embargo, el nombre “colesterol” se ha generalizado en la literatura popular, que usaremos más adelante en este artículo. El colesterol se forma en el hígado y también ingresa al cuerpo con los alimentos, principalmente carne y productos lácteos. El colesterol participa en la formación de las membranas celulares de todos los órganos y tejidos del cuerpo. Las hormonas se crean a partir del colesterol, que participan en el crecimiento, el desarrollo del cuerpo y la implementación de la función reproductiva. A partir de él se forman ácidos biliares, gracias a los cuales las grasas se absorben en los intestinos.
El colesterol es insoluble en agua, por lo que, para moverse por el cuerpo, se "empaqueta" en una capa de proteína que consta de proteínas especiales: las apolipoproteínas. El complejo resultante (colesterol + apolipoproteína) se llama lipoproteína. En la sangre circulan varios tipos de lipoproteínas que se diferencian en las proporciones de sus componentes:
- lipoproteínas de muy baja densidad (VLDL),
- lipoproteínas de baja densidad (LDL),
- lipoproteínas de alta densidad (HDL).
Las lipoproteínas de alta densidad se componen principalmente de proteínas y contienen algo de colesterol. Su función principal es transportar el exceso de colesterol de regreso al hígado, desde donde se excreta en forma de ácidos biliares. Por lo tanto, el colesterol HDL (HDL-C) también se denomina “colesterol bueno”. El HDL constituye aproximadamente el 30% del colesterol total (colesterol) en la sangre.
Si una persona tiene predisposición hereditaria al colesterol alto o come demasiado alimentos grasos, entonces el nivel de colesterol en sangre puede aumentar, por lo que su exceso no será eliminado por completo por las lipoproteínas de alta densidad. Comienza a depositarse en las paredes de los vasos sanguíneos en forma de placas, lo que puede limitar el movimiento de la sangre a través del vaso y también hacerlos más rígidos (aterosclerosis), lo que aumenta significativamente el riesgo de enfermedad cardíaca (enfermedad de las arterias coronarias). , ataque cardíaco) y accidente cerebrovascular.
Los niveles altos de colesterol HDL reducen el riesgo de desarrollar placas en los vasos sanguíneos, ya que ayudan a eliminar el exceso de colesterol del cuerpo. Disminución del colesterol HDL incluso con nivel normal El colesterol total y sus fracciones conduce a la progresión de la aterosclerosis.
¿Para qué se utiliza la investigación?
- Evaluar el riesgo de desarrollar aterosclerosis y problemas cardíacos.
- Controlar la eficacia de una dieta baja en grasas.
¿Cuándo está programado el estudio?
- El análisis de HDL se lleva a cabo durante el período planificado. exámenes preventivos o cuando el colesterol total está elevado como parte del perfil lipídico. Se recomienda que todos los adultos mayores de 20 años se realicen un perfil lipídico al menos una vez cada 5 años. Puede prescribirse con mayor frecuencia (varias veces al año) si al paciente se le prescribe una dieta limitada en grasas animales y/o está tomando medicamentos para reducir el colesterol. En estos casos se comprueba si el paciente alcanza el nivel objetivo de colesterol HDL y colesterol total y, en consecuencia, si se reduce su riesgo de enfermedades cardiovasculares.
- Con factores de riesgo existentes para desarrollar enfermedades cardiovasculares:
- de fumar,
- edad (hombres mayores de 45 años, mujeres mayores de 55 años),
- promoción presión arterial(140/90 mmHg y más),
- casos colesterol alto o enfermedades cardiovasculares en otros miembros de la familia (ataque cardíaco o accidente cerebrovascular en un pariente cercano varón menor de 55 años, una pariente mujer menor de 65 años),
- enfermedad coronaria existente, infarto de miocardio o accidente cerebrovascular previo,
- diabetes,
- exceso de peso corporal,
- abuso de alcohol,
- recepción gran cantidad alimentos que contienen grasas animales,
- baja actividad física.
- Si un niño tiene antecedentes de colesterol alto o enfermedad cardíaca en la familia. A una edad temprana, entonces se recomienda que se haga un test de colesterol por primera vez entre los 2 y los 10 años.
¿Qué significan los resultados?
Valores de referencia: 1,03 - 1,55 mmol/l.
El concepto de "normal" no es del todo aplicable al nivel de colesterol HDL. Para Gente diferente Con diferentes números de factores de riesgo, el nivel de HDL será diferente. Para determinar con mayor precisión el riesgo de desarrollar una enfermedad cardiovascular en una persona específica, es necesario evaluar todos los factores predisponentes.
En general, podemos decir que un nivel reducido de HDL predispone al desarrollo de aterosclerosis, y un nivel suficiente o alto previene este proceso.
En adultos, el colesterol HDL, según su nivel, se puede evaluar de la siguiente manera:
- menos de 1,0 mmol/l en hombres y 1,3 mmol/l en mujeres – alto riesgo desarrollo de aterosclerosis y enfermedades cardiovasculares, independientemente de otros factores de riesgo,
- 1,0-1,3 mmol/l en hombres y 1,3-1,5 mmol/l en mujeres: riesgo medio de desarrollar aterosclerosis y enfermedades cardiovasculares,
- 1,55 mmol/l y más – riesgo bajo de desarrollar aterosclerosis y enfermedades cardiovasculares; al mismo tiempo, los buques están protegidos de influencia negativa exceso de colesterol.
Causas nivel reducido HDL:
- herencia (enfermedad de Tánger),
- colestasis: estancamiento de la bilis, que puede ser causado por una enfermedad hepática (hepatitis, cirrosis) o cálculos biliares.
- enfermedad hepática grave,
- diabetes mellitus no tratada,
- Inflamación crónica de los riñones que conduce al síndrome nefrótico.
- falla renal cronica.

