Czy ultradźwięki mogą być błędne we wczesnych stadiach? Ciąża mrożona: błąd USG. Ciąża mrożona: czy możliwy jest błąd
Eksperci nazywają to zamrożoną ciążą. Taka uciążliwość może przydarzyć się kobiecie w każdym wieku. Najczęściej płód zamarza na okres do 12 tygodni. Z wielu powodów ciążę można przerwać na więcej niż późniejsze daty. Aby chronić swoje życie i uratować nienarodzone dziecko, kobieta musi być świadoma głównych zagrożeń.
Jakie są przyczyny zanikania ciąży?
Może powodować zatrzymanie wzrostu płodu różne czynniki. genetyczny lub zaburzenia chromosomalne może być spowodowane błędem ultradźwiękowym w tym przypadku nie jest możliwe. Ciało kobiety jest zaprogramowane na rodzenie zdrowego potomstwa. Jeśli płód ma odchylenia, najprawdopodobniej ciąża zostanie przerwana na wczesnym etapie. Wiele kobiet nawet nie zdaje sobie sprawy, że są w ciąży. Samoistne poronienie można pomylić z inną miesiączką.
Jeśli kobieta nie może znieść zdrowe dziecko, warto zbadać tło hormonalne sama przyszła matka. Z powodu zaburzenia hormonalne pominięta ciąża może również wystąpić poronienie. Błąd USG jest możliwy tylko do 7 tygodnia ciąży. W późniejszym terminie lekarz może łatwo zdiagnozować blaknięcie płodu.
Złe nawyki przeciwko ciąży
Jeśli kobieta prowadzi zdrowy tryb życiażycie, szanse na urodzenie zdrowe dziecko zwiększyć kilka razy. Ale alkohol, nikotyna, substancje odurzające można uznać za poważnych wrogów pełnoprawnego potomstwa. Można spotkać wiele kobiet, które nie rezygnują ze swoich złe nawyki a jednocześnie rodzić zdrowe dzieci na pierwszy rzut oka. W rzeczywistości problemy u niemowląt mogą pojawić się dopiero w wieku dorosłym.
Prawidłowe odżywianie jest również kluczem do zdrowej ciąży. Przejadanie się i przejadanie się fast foodami prowadzi do nadmiernego przybierania na wadze. Dość często otyłe kobiety doświadczają nieudanej ciąży. W tym przypadku błąd ultradźwiękowy nie jest możliwy. Nadmierna waga można nazwać czynnikiem ryzyka w drodze do narodzin pełnoprawnego potomstwa.
 W czasie ciąży należy zwrócić szczególną uwagę na swoje zdrowie. To nie przypadek, że kobiety przed rejestracją u konsultacja kobieca, konieczne jest poddanie się badaniom lekarskim przez wszystkich specjalistów i zdaniu podstawowych testów. W ten sposób możesz dowiedzieć się, jakie są problemy zdrowotne na tym etapie. Niektórzy muszą się ograniczać nie tylko w niezdrowe jedzenie, ale także w wykorzystaniu wędlin, pikantne potrawy, słodycze i kawa.
W czasie ciąży należy zwrócić szczególną uwagę na swoje zdrowie. To nie przypadek, że kobiety przed rejestracją u konsultacja kobieca, konieczne jest poddanie się badaniom lekarskim przez wszystkich specjalistów i zdaniu podstawowych testów. W ten sposób możesz dowiedzieć się, jakie są problemy zdrowotne na tym etapie. Niektórzy muszą się ograniczać nie tylko w niezdrowe jedzenie, ale także w wykorzystaniu wędlin, pikantne potrawy, słodycze i kawa.
Główny nacisk na wiek
Pomimo tego, że za optymalny wiek posiadania dzieci uważa się od 18 do 30 lat, wszystko więcej kobiet nie staraj się mieć dzieci zbyt wcześnie. Początkowo chcą budować karierę, podróżować po świecie. Nierzadko dzisiaj zdarza się, że po raz pierwszy matki stają się po 40 latach. Tymczasem w tym wieku zamrożona ciąża nie jest rzadkością. Błąd ultradźwiękowy jest możliwy w bardzo rzadkich przypadkach.
 Jeśli kobieta zdecyduje się na urodzenie dziecka w późny wiek, powinna dbać o swoje zdrowie z specjalna uwaga. W większości przypadków takie przyszłe matki są pod opieką lekarzy prawie przez całą dobę. Poród u kobiet po 40 roku życia jest również zwykle trudniejszy.
Jeśli kobieta zdecyduje się na urodzenie dziecka w późny wiek, powinna dbać o swoje zdrowie z specjalna uwaga. W większości przypadków takie przyszłe matki są pod opieką lekarzy prawie przez całą dobę. Poród u kobiet po 40 roku życia jest również zwykle trudniejszy.
Często poronienie zdarza się również u kobiet w ciąży, które go doświadczyły.Wiele osób udaje się zajść w ciążę dopiero po drugiej lub trzeciej próbie.
Zamrożona ciąża czy błąd USG?
Ultrasonograf ułatwia pracę lekarzom w wielu branżach. Położnictwo i ginekologia nie są wyjątkiem. Badanie ultrasonograficzne pomaga określić, czy płód rozwija się prawidłowo, a także jego płeć. Ale czasami nadal występują błędy w diagnozie.
Na wczesnym etapie błędy w diagnozie nieodebranej ciąży są dość powszechne. Faktem jest, że do pięciu tygodni dość trudno jest rozważyć użycie aparatu USG. Błędy w diagnozie nieodebranej ciąży przez okres dłuższy niż 7 tygodni prawie nigdy nie występują. Jeśli lekarz zdiagnozuje zamrożoną ciążę na okres 5-6 tygodni, kwestia przymusowej aborcji nie jest tego warta. Być umówionym dodatkowe badanie tydzień później. Jest nadzieja, że płód żyje, a lekarz błędnie ustalił zły wiek ciążowy.
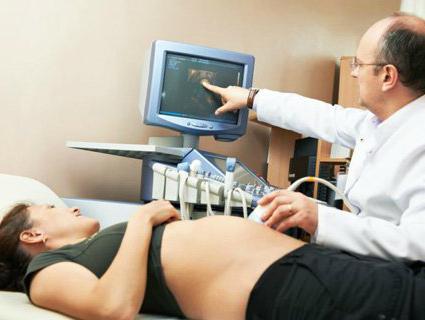 Bardziej niebezpieczne można nazwać błędem w diagnozie ciąża pozamaciczna. W takim przypadku lekarz może zobaczyć fałszywe jajo płodowe, które na zewnątrz przypomina normalnie rozwijającą się ciążę. W rzeczywistości płód nie znajduje się w macicy, ale w rurce. Taki błąd może kosztować życie kobiety. Aby uniknąć takich błędów, rejestrując się w przychodni przedporodowej, powinieneś przestrzegać wszystkich zaleceń lekarza, a także nie zapomnij słuchać swojego dobrego samopoczucia.
Bardziej niebezpieczne można nazwać błędem w diagnozie ciąża pozamaciczna. W takim przypadku lekarz może zobaczyć fałszywe jajo płodowe, które na zewnątrz przypomina normalnie rozwijającą się ciążę. W rzeczywistości płód nie znajduje się w macicy, ale w rurce. Taki błąd może kosztować życie kobiety. Aby uniknąć takich błędów, rejestrując się w przychodni przedporodowej, powinieneś przestrzegać wszystkich zaleceń lekarza, a także nie zapomnij słuchać swojego dobrego samopoczucia.
Błędy USG płodu
W większości przypadków, jeśli płód rozwija się nieprawidłowo, poronienie samoistne występuje na wczesnym etapie. Ale nie zawsze obserwuje się zamrożoną ciążę. Błąd USG może być związany z położeniem płodu w macicy. W takim przypadku dziecko nadal się rozwija, a lekarz nie zauważa patologii. W przypadku wykrycia pewnych odchyleń zalecam przyszłej mamie przerwanie ciąży.
Nieprawidłowa diagnostyka ultrasonograficzna może powodować wiele problemów. W najlepszy przypadek pojawią się problemy podczas porodu, a położnik zrobi wszystko, aby uratować życie matki i dziecka. W najgorszym przypadku dziecko może urodzić się z niepełnosprawnością rozwojową. Błędna diagnoza może być spowodowana: słaba jakość sprzęt lub niskie kwalifikacje lekarza. Dlatego lepiej powierzyć badanie USG doświadczonemu specjaliście z wysokiej jakości sprzętem.
Jak wydobyć zamrożoną ciążę?
Nie tylko aparat USG może określić zatrzymanie rozwoju płodu. Zamrożoną ciążę może również wstępnie zdiagnozować sama ciężarna. Istnieje szereg objawów, na które należy natychmiast zwrócić uwagę.
 może w ogóle nie być zauważalne. Kobieta może nawet cieszyć się z nagłego ustępowania zatrucia i dobre zdrowie. W rzeczywistości objawy zatrucia mogą stać się gwarancją normalności rozwijająca się ciąża. O wszelkich zmianach w samopoczuciu, nawet w lepsza strona, kobieta powinna powiedzieć swojemu ginekologowi.
może w ogóle nie być zauważalne. Kobieta może nawet cieszyć się z nagłego ustępowania zatrucia i dobre zdrowie. W rzeczywistości objawy zatrucia mogą stać się gwarancją normalności rozwijająca się ciąża. O wszelkich zmianach w samopoczuciu, nawet w lepsza strona, kobieta powinna powiedzieć swojemu ginekologowi.
Objawem nieodebranej ciąży może być nieznaczny wzrost temperatura ciała. W takim przypadku kobieta również poczuje się całkowicie normalnie. Tylko lekarz na kolejnym badaniu może zdiagnozować zanikanie ciąży. Diagnoza będzie musiała zostać potwierdzona USG. Ciążę zamrożoną rozpoznaje się tylko wtedy, gdy całkowita nieobecność tętno płodu przez ponad 5 tygodni.
Mrożona późna ciąża
Niestety płód może również przestać się rozwijać w drugim lub trzecim trymestrze ciąży. objawy lękowe w takim przypadku może wystąpić brak ruchu, bóle rysunkowe podbrzusze i cholerne problemy. Kobieta powinna pilnować harmonogramu ruchów dziecka, a także stale słuchać jej dobrego samopoczucia.
W późniejszych stadiach ciąży przyszłej matki powinnaś odwiedzać poradnię przedporodową co dwa do trzech tygodni. Przy kolejnym badaniu lekarz przede wszystkim wyczuje położenie płodu, a także wysłucha bicia jego serca. W przypadku wystąpienia złe objawy może być przypisany procedura ultradźwiękowa. Jest to konieczne, aby całkowicie wykluczyć zamrożoną ciążę. Tylko wykwalifikowany specjalista może stwierdzić, czy pomyłka jest możliwa.
Konsekwencje nie rozwijającej się ciąży
Jeśli płód zamarza na wczesnym etapie, w większości przypadków rozpoczyna się spontaniczna aborcja. To jest krwawienie przypominające kolejną miesiączkę. Ale pod żadnym pozorem nie pozwól mu odejść. Nawet jeśli poronienie nastąpiło wcześnie i kobieta czuje się zupełnie normalnie, warto zasięgnąć porady lekarza. Jeśli macica się nie oczyści, będzie to konieczne interwencja chirurgiczna.
 Na wczesne daty Dość często nie rozwija się ciąża. Tylko lekarz może powiedzieć, czy pomyłka jest możliwa. Dotyczy to zwłaszcza zanikania płodu już w późniejszych stadiach. Jeśli ciąża zostanie przerwana w drugim lub trzecim trymestrze, lekarz powinien przepisać tak szybko, jak to możliwe. poważne problemy ze zdrowiem.
Na wczesne daty Dość często nie rozwija się ciąża. Tylko lekarz może powiedzieć, czy pomyłka jest możliwa. Dotyczy to zwłaszcza zanikania płodu już w późniejszych stadiach. Jeśli ciąża zostanie przerwana w drugim lub trzecim trymestrze, lekarz powinien przepisać tak szybko, jak to możliwe. poważne problemy ze zdrowiem.
Kiedy możesz ponownie zajść w ciążę?
Poronienie lub nieodebrana ciąża to poważny stres dla kobiece ciało. Im dłużej trwała ciąża, tym więcej czasu będzie potrzebowała przyszła mama na odbudowę organizmu.
 Jeśli poronienie nastąpi przed 10 tygodniem, ciążę można zacząć planować po dwóch do trzech miesiącach. Ci, którzy później stracili dziecko, będą musieli poczekać co najmniej rok.
Jeśli poronienie nastąpi przed 10 tygodniem, ciążę można zacząć planować po dwóch do trzech miesiącach. Ci, którzy później stracili dziecko, będą musieli poczekać co najmniej rok.
Ciąża jest najbardziej ekscytującym i szczęśliwym okresem w życiu kobiety, dlatego szczególnie bolesne jest słyszeć, że podczas wizyty u lekarza, zwłaszcza we wczesnym stadium, następna diagnoza to opóźnienie wzrostu płodu lub brak aborcji. Żadna kobieta nie chce wierzyć w ten werdykt, dlatego bardzo ważne jest, aby dowiedzieć się, dlaczego płód przestaje się rozwijać, jakie znaki można zrozumieć i jakimi metodami przeprowadza się diagnozę. A także najważniejsze pytanie – czy lekarze mogą się mylić?
Obecnie specjaliści pod tym pojęciem oznaczają dwa stany:
- Anembrion: obecność w macicy worek ciążowy bez zarodka dzieje się tak, gdy formowanie się zarodka w zasadzie nie rozpoczęło się lub jego rozwój zatrzymał się maksymalnie po 5 tygodniach ciąży.
- Śmierć płodu: oznacza, że płód przez pewien czas rozwijał się zgodnie z normą, ale z wielu powodów wszystkie oznaki życia zaczęły być nieobecne.

Powody
Pomimo faktu, że etiologia i mechanizmy zatrzymania rozwoju płodu nie zostały jeszcze w pełni wyjaśnione, eksperci identyfikują następujące przyczyny:
- nieprawidłowości genetyczne zarodka,
- naruszenie anatomii układu rozrodczego,
- nieprawidłowości chromosomalne zarodka,
- Stan patologiczny endometrium
Istnieje duże prawdopodobieństwo przedwczesnej utraty płodu w dwóch przypadkach: na wysokości wiek reprodukcyjny matka i po duża liczba poprzednie poronienia.
Czynniki ryzyka
Niestety eksperci zwracają uwagę cała linia takie powody, a wszystkie z nich są w jakiś sposób związane ze stanem zdrowia matki. To jest o o następujących czynnikach:
- Obecność u matki uzależnienia od alkoholu, nikotyny lub narkotyków,
- przewlekłą chorobę nerek,
- Choroby ogólnoustrojowe tkanki łącznej,
- niekontrolowana cukrzyca,
- Nadciśnienie tętnicze w ciężkiej postaci,
- Nieskompensowane choroby tarczycy,
- niski wskaźnik masy ciała,
- Stres.

Czy można odczuć śmierć embrionu?
We wczesnej fazie
Obraz kliniczny pominiętej ciąży we wczesnych stadiach jest zawsze specyficzny:
- znika nudności, wymioty,
- zawroty głowy, ogólne osłabienie,
- pojawia się gorączka
- gruczoły sutkowe są zmniejszone.
Jeśli kobieta nie zwróci się na czas do specjalisty, a martwy płód pozostanie w macicy przez okres od 2 do 6 tygodni, wystąpi ból w podbrzuszu i krwawa wydzielina.
W późnym terminie
Jeśli ciąża zamarznie na późniejszych etapach, głównymi objawami są przerwanie aktywność silnika płód, a następnie obfity krwawienie z pochwy i ból macicy.
Dlaczego USG z zamrożoną ciążą?
Ultradźwięki to najbardziej pouczający sposób diagnozowania nierozwiniętej ciąży. Po takim badaniu możliwe staje się postawienie diagnozy nie tylko wtedy, gdy pojawią się skargi, ale nawet na długo przed natychmiastowymi objawami.
USG ujawnia brak zarodka w jamie jaja płodowego lub brak bicia serca w 7. tygodniu.
Jak wykonuje się USG?
Pacjentka musi zdjąć całe ubranie poniżej pasa, a następnie położyć się na plecach na kanapie, zginając kolana. Badanie przeprowadza się przezpochwowo, więc lekarz najpierw zakłada prezerwatywę na czujnik, a dopiero potem wkłada ją do ciała. Następnie za pomocą urządzenia lekarz skanuje układ rozrodczyłącznie z macicą i komórką jajową.
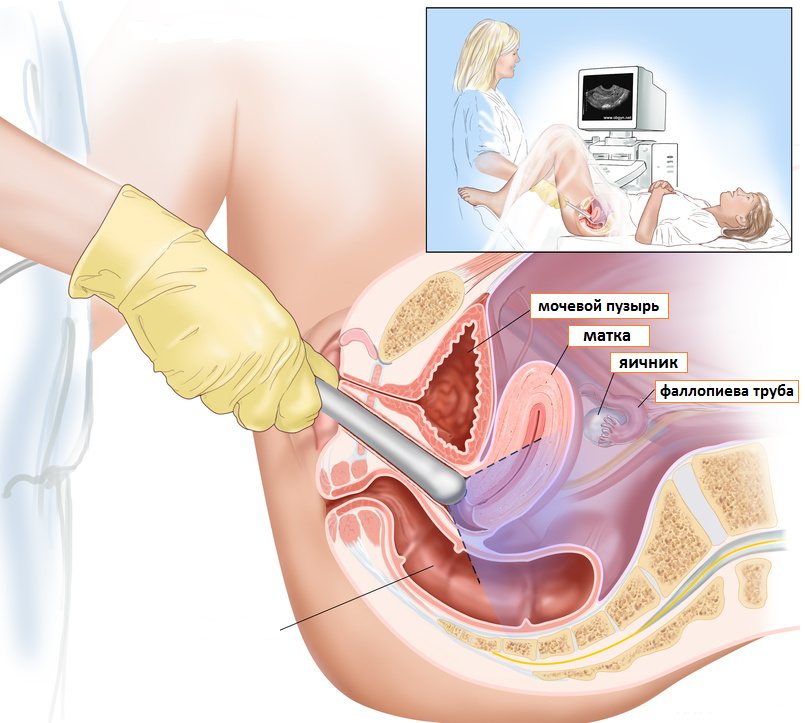
We wczesnych stadiach specjalista mierzy wielkość zarodka, jego średnią średnicę i lokalizację, wielkość macicy, echogeniczność struktur, wielkość kości ogonowo-ciemieniowej płodu, wielkość żółtka i porównuje je parametry ze standardami odpowiadającymi czasowi rozwoju zarodka. Oceniana jest również obecność bicia serca. Oczywiście specjalista porównuje wskaźniki z poprzedniej ankiety, aby porównać i wyciągnąć najbardziej poprawny wniosek.
W drugim i trzecim trymestrze diagnosta już ocenia stan wszystkich układów zarodka, a także ze względu na przeciwwskazania do badania przezpochwowego wykonuje dopplerografię lub badanie przez ścianę jamy brzusznej.
Co pokazuje USG?
We wczesnych stadiach takiej diagnozy lekarz odnotowuje martwy płód, którego nie można zwizualizować. Można również ocenić fakt pozostawania w tyle za wielkością jaja płodowego, jednocześnie wielkość macicy nie spełnia wymagań. Wyraźna jest również deformacja jaja płodowego: kontury są rozmyte, występuje wiele zwężeń, oddzielne rozproszone struktury echa. Kolejnym wskaźnikiem, w którym stawia się jednoznaczną diagnozę, jest małowodzie. Kolejną zaletą tej metody badawczej jest 100% zdolność odróżnienia „fałszywego” jaja płodowego od prawdziwego.

Oznaki nieodebranej ciąży: płód nie ma bicia serca, obserwuje się również obrzęk tkanek pacjenta
W drugim i trzecim trymestrze bezpośrednie oznaki martwego płodu są następujące: zanik konturów głowy, rozbieżność krawędzi kości czaszki, zwiotczenie żuchwa, patologiczne skrzywienie kręgosłupa, nieprawidłowe zgięcie głowy, niewyraźne kontury kośćca, deformacja skrzynia, nieprawidłowa pozycja płodu w stosunku do macicy, rozbieżność między wielkością płodu odpowiadającą normie, rodzaj „rozproszenia” kończyn, brak fizjologicznego skrzywienia kręgosłupa.
Co zrobić, jeśli diagnoza to poronienie?
Na podstawie danych statystycznych można argumentować, że w 61% przypadków, 2 tygodnie po USG, macica jest samodzielnie opróżniana z martwego płodu, u pozostałych kobiet jajo płodowe pozostaje w macicy z powodu gęstego przywiązania rozwijającego się łożyska lub niższości reakcje immunologiczne odrzucenie, co w konsekwencji może prowadzić do rozwoju chorób zakaźnych i zapalnych.
W każdym razie lekarze zwykle nie czekają dalszy rozwój i natychmiast wyślij pacjentkę na aborcję.
aborcja medyczna
We wczesnych stadiach (do 6 tygodni) stosuje się tradycyjnie aborcja medyczna. W takim przypadku pacjentka w żadnym wypadku nie powinna samodzielnie wybierać leków, ponieważ może to prowadzić do komplikacji i śmiertelny wynik. Konkretny lek, jego dawkowanie, sposób podawania (doustnie lub dopochwowo) powinien być wybierany wyłącznie przez doświadczonego specjalistę, a sam przebieg opróżniania jamy macicy powinien odbywać się ściśle pod nadzorem lekarza. Jeśli po zastosowaniu leków aborcja nie została całkowicie zakończona, konieczna będzie interwencja chirurgiczna, a ultradźwięki pomogą to ustalić.

aspiracja próżniowa
Inną metodą usuwania zamrożonego zarodka jest aspiracja próżniowa, jego użycie jest możliwe we wczesnych (do 15 tygodni) terminach. Ta metoda ma kilka zalet: można ją przeprowadzić w ustawienia ambulatoryjne, taka aspiracja wymaga mniejszej ilości leków i środków przeciwbólowych i nie pogarsza rokowania na dalsze poczęcie. Taka aborcja odbywa się poprzez usunięcie jaja płodowego z okolicy macicy za pomocą specjalnego aparat próżniowy(bez skrobania): w tym przypadku specjalny cewnik jest wprowadzany do środka równomiernie i dzięki wytworzonemu równomiernemu naciskowi jajo wychodzi. Miniaborcja może zająć nie więcej niż 10 minut i nadal jest preferowaną metodą przerwania ciąży z zamrożonym płodem.
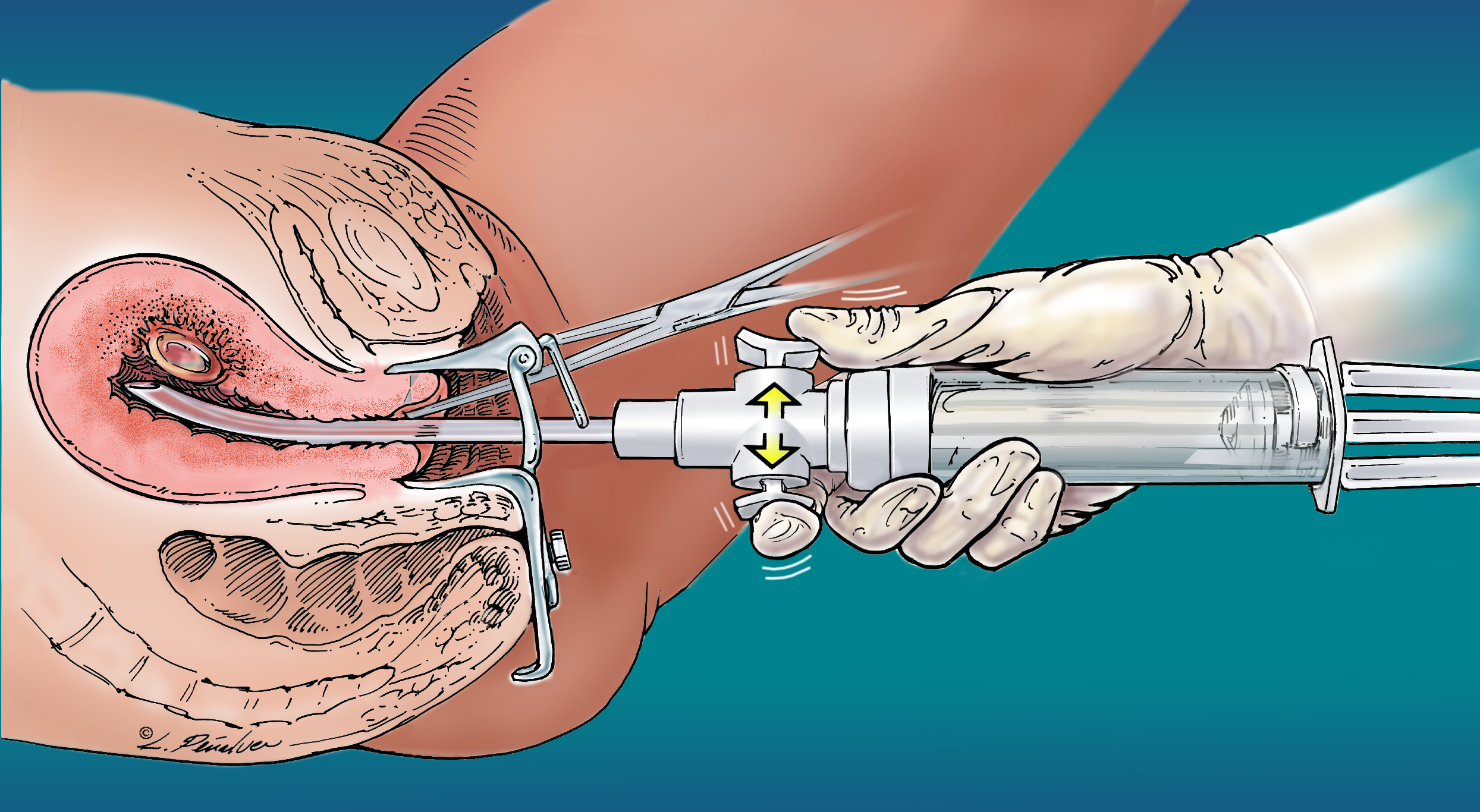
Schemat aspiracji próżniowej
Skrobanie
Po drugim trymestrze jedynym możliwa opcja aborcja następuje poprzez łyżeczkowanie jamy macicy. Sam proces łyżeczkowania i towarzyszące mu rozszerzenie szyjki macicy powoduje ból. W związku z tym są zawsze przeprowadzane w znieczuleniu i znieczuleniu. Do skrobania specjalista zawsze używa specjalnego urządzenia - łyżeczki - przedmiotu w kształcie łyżki.Podczas skrobania usuwa się błonę śluzową i całą zawartość macicy. Po łyżeczkowaniu niestety często pojawiają się powikłania, urazy, a w niektórych przypadkach niepłodność.

Narzędzie do skrobania płodu - łyżeczka ginekologiczna
Czy potrzebne są jakieś inne kroki?
Aspiracja próżniowa wymaga dalszego monitorowania za pomocą ultradźwięków, lekarz musi upewnić się, że zarodek został całkowicie usunięty. W przeciwnym razie wymagane będzie dodatkowe odsysanie tkanek pozostających w macicy.
Po łyżeczkowaniu pacjent musi przejść okres rehabilitacji, który w przypadku braku powikłań trwa od 10 do 14 dni i obejmuje przyjmowanie leki przeciwbakteryjne, hormonalne środki antykoncepcyjne oraz wstrzemięźliwość seksualna. Po tym okresie wymagane jest badanie USG, aby ocenić stan macicy, a specjalista musi również upewnić się, że zarodek został ostatecznie usunięty.
Czy możliwy jest błąd medyczny?
Każdy diagnosta niestety może się pomylić, bo lekarze są żywymi ludźmi i też mają na nich wpływ czynniki subiektywne Jak inni. We wczesnych stadiach prawdopodobieństwo błędu jest większe niż np. już w drugim trymestrze, ale w wartościach bezwzględnych wciąż jest niewielkie.
Aby samodzielnie ocenić, czy wniosek specjalisty jest błędem i wykluczyć podejrzenia o zakończenie rozwoju zarodka, należy zwrócić uwagę na:
- Pacjentka musi jeszcze raz zapoznać się z warunkami wstępnymi i po trzeźwej ocenie sytuacji stwierdzić, czy jej płód mógł zamarznąć w rozwoju, czy nie.
- Należy pamiętać o reklamacjach ostatnie tygodnie oraz obecność natychmiastowych oznak zatrzymania rozwoju.
W każdym razie musisz ponownie przejść USG u innego specjalisty. - W razie potrzeby możesz zmienić klinikę przedporodową.
Nie wolno brać żadnych preparaty medyczne, co może zaszkodzić embrionowi, dopóki sytuacja nie zostanie wyjaśniona.
Może się więc okazać, że konkluzja diagnosty nie jest zdaniem, ale błąd medyczny, więc suma badanie lekarskie a ostateczna wierność diagnozy zależy od czujności przyszłej matki.
Najczęstszą inną błędną praktyką jest łyżeczkowanie ścian jamy macicy nawet po potwierdzeniu diagnostyka ultradźwiękowa brak szczątków komórki jajowej. Tak więc lekarz Spowodowane aborcją po udanym poronieniu naturalnym.
Ewakuację chirurgiczną przeprowadza się w tym przypadku „dla siatki bezpieczeństwa”, pomimo wysokie prawdopodobieństwo rozwój powikłań, takich jak na przykład strukturalna i funkcjonalna niższość endometrium. Dlatego ponownie pacjent powinien wykonać drugie USG i, jeśli to możliwe, skontaktować się z innym specjalistą, aby uzyskać jasny obraz i zrozumieć, czy istnieją wskazania do łyżeczkowania, czy nie.
Historia drugich narodzin z Elizavetą Novoselovą
Planowanie
Mój mąż i ja od razu założyliśmy dwoje dzieci z niewielką różnicą wieku. Mój mąż generalnie chciał pogody, ale ja trochę się skłaniałam większa różnica, lata 2-2,5. W każdym razie, ze względu na brak perspektyw na przedszkole dla starszych i wolnych babć, logicznie wynikało, że przejście z jednego urlopu rodzicielskiego na drugi było dla nas całkowicie odpowiednią opcją.
Ponieważ najstarszą córkę karmiłam piersią do półtora roku, miesiączki po pierwszym porodzie pojawiły się dopiero, gdy dziecko miało już 1,9 roku. Jak tylko to się stało, zostałam przebadana przez ginekologa pod kątem „planowania ciąży”, ginekolog burknął sceptycznie: „Spróbuj” i już w kolejnym cyklu zaszłam w ciążę.
Szacowana data urodzenia
Według mojego miesięcznego PDR dostałem się dokładnie w dniu moich trzydziestych urodzin. Dlatego kategorycznie nie chciałam urodzić w zamierzonym dniu: nie chcę dzielić urodzin. Ale nawet przed wskazaną datą też nie chciałem urodzić, nie chciałem zbyt wiele chodzić - znowu, to nie jest interesujące. „Chciałabym móc świętować moje urodziny i urodzić za kilka dni” – pomyślałam.
Pierwszy i drugi trymestr
Podobnie jak w pierwszej ciąży, od 7 do 12 tygodnia cierpiałam na zatrucie. Być może zatrucie było jeszcze silniejsze niż za pierwszym razem, czułem się chory dosłownie przez całą dobę i wymiotowałem raz dziennie o 19:00 (przynajmniej sprawdź zegar), po czym pół godziny błogości, gdy nie czuć się chory.
Trochę łatwiej było, kiedy leżałeś, ale czy dwuletnia zwinna dziewczynka pozwoli ci się położyć? Czasami pomagała moja siostra i babcie, wieczorami mąż, bez pomocy w ogóle byłoby bardzo trudno. Po raz kolejny ucieszyłam się, że dziecko nie jest już takie małe.
Ale to, co jest dobre w zatruciu w pierwszym trymestrze, to to, że kończy się w pierwszym trymestrze.
W drugim trymestrze nie wydarzyło się nic niezwykłego, z wyjątkiem drugiego zaplanowanego USG, na którym powiedziano mi, że „prawdopodobnie znowu dziewczyna”. Byłem zdenerwowany (chciałem chłopca), ale mój mąż - ani kropli, powiedział tylko proroczo: "przynajmniej ktoś, dopóki jest zdrowy".
Wykłady o porodzie
Pierwszy raz urodziłam bez męża. Właściwie kwestia wspólnego porodu nawet się nie pojawiła, ani ja, ani mój mąż nie mieliśmy ochoty. A w drugiej ciąży również wątpiłam w celowość obecności mojego męża przy porodzie, jest cała lista powodów tego. Aby rozwiać wątpliwości lub wręcz przeciwnie, zrozumieć, że wspólny poród nie odpowiadałby osobiście naszej rodzinie, postanowiliśmy z mężem iść do tej samej szkoły przygotowania do porodu, w której byłam zaangażowana w pierwszą ciążę, ale nie na pełny kurs, ale tylko bezpośrednio na wykłady na temat przebiegu porodu.
I wtedy zaczęły się zabawne zbiegi okoliczności. Gdy po raz pierwszy przyjechaliśmy do szkoły na zajęcia, w ogóle przez pomyłkę trafiliśmy na niewłaściwy wykład. Za drugim razem wykład został odwołany z powodu awarii instalacji elektrycznej, za trzecim z powodu krótkiego wyjazdu prowadzącego. W przeddzień czwartej próby mąż zachorował na SARS. Cóż, co zamierzasz tutaj zrobić, to się nie zgadza - przynajmniej płakać. A minęło już 30 tygodni.
Trzecie USG
Przypadkowo trzy USG pierwszej ciąży i pierwsze dwa USG drugiej mojej odbyły się w tym samym gabinecie z tą samą kobietą. I zawsze słyszałem, że wszystko jest w porządku, nie ma odchyleń. Ale najwyraźniej, aby poprawić jakość usług, w kompleksie mieszkalnym, w którym byłem obserwowany, otwarto drugą salę diagnostyki ultrasonograficznej, a na trzecie USG dotarłem tam i do innego lekarza.
Byłem zaskoczony, że obserwowali mnie znacznie dłużej niż wszystkie poprzednie czasy i z jakiegoś powodu zdjęcia zostały wydrukowane. "Nowe trendy, czy co?" Myślałem. Następnie lekarz wraz ze zdjęciami zabrał mnie do położnika-ginekologa, z którym byłam obserwowana, i przez długi czas coś jej podekscytowany tłumaczył.
Kiedy lekarz USG wyszedł, mój ginekolog powiedział, że znaleźli u dziecka jakąś patologię, ale to nie może być przecież w poprzednim USG wszystko w porządku, a ten lekarz jest doświadczony, ma więcej pewności siebie. Ale na wszelki wypadek idź, mamo w centrum regionalne na planowanie i reprodukcję, a miejscowi specjaliści powinni usunąć diagnozę.
Poszedłem do centrum planowania absolutnie spokojny. W centrum planowania i reprodukcji, po obejrzeniu zdjęć, skierowano mnie najpierw do genetyka, a następnie do gabinetu USG. Znowu posmarowali brzuch lepkim żelem, ponownie wjechali w czujnik (a dziecko rzucało się i obracało z niezadowoleniem). Najpierw spojrzał na mnie młody lekarz, potem sam ordynator… Diagnoza z LCD została potwierdzona, a nawet zaostrzona, wyznaczyli mnie na komisję okołoporodową – „wszystko ci tam wyjaśnią”.
Diagnoza
W autobusie w drodze do domu przeczytałem wpis na karcie wymiany - coś wielosylabowego. Zadzwoniła do męża, przez łzy powiedziała, że nie wszystko jest w porządku z dzieckiem, ale nie wiem co dokładnie. „Jesteś jedyną osobą w Internecie, nie czytaj, zobaczymy się razem wieczorem.” Oczywiście nie mogłem tego znieść i wspiąłem się na lekturę. Zdałem sobie sprawę, że to są nerki, że to jest poważne, ale jest wiele niuansów i prognozy są niejasne.
Razem z mężem poszliśmy do komisji, byłam w nastroju, że jest leczona, operowana, że z nią żyją. Mąż - z pewnością, że lekarze się pomylili.
W komisji wzięło udział wielu różnych lekarzy, w tym jeden z najlepsi lekarze obszary. Odwrócił w ręce nieszczęsne zdjęcia: „No, 30 tygodni, przerwać spóźnienie, pielęgniarka, rodzić, urodzić się – zobaczymy, czy trzeba natychmiast operować”. Kierunek porodu został mi przepisany w szpitalu położniczym specjalizującym się w: wrodzone patologie.
Tak skończyło się nasze rzucanie się na wybór szpitala położniczego i zniknęła kwestia porodu wspólnego – w tamtych czasach trudno było rodzić w nim z mężem, a nam technicznie trudno było to zorganizować, biorąc pod uwagę obecność starszego dziecka oraz fakt, że szpital położniczy znajdował się po drugiej stronie miasta.
Nie powiedzieliśmy bliskim o diagnozie, postanowiliśmy jeszcze nie martwić się babciami.
Szpital położniczy
W tym kierunku przepisano mi, że po 38 tygodniach udam się do patologii szpitala położniczego. Postanowiłem to zrobić. Faktem jest, że pierwszy raz urodziłam dość szybko, a dokładniej pierwsze skurcze były tak łagodne, że trafiłam do szpitala na 2 godziny przed porodem i czekałam nawet godzinę na swoją kolej w słuchawce. Drugie narodziny to teoretycznie szybciej niż pierwszy, więc bałem się nie zdążyć na szpital. Moja mama urodziła swoją trzecią córkę w 15 minut, a gdybym ja zrobiła to samo?
Ale po 38 tygodniach nie wsadzili mnie, po prostu zapisali mnie na tydzień później. W 39 tygodniu (według miesięcznych, według USG o tydzień mniej) poszłam do szpitala położniczego - w tym samym, w którym sama się urodziłam 30 lat wcześniej.
Urodziny obchodziłem w szpitalu. Przyszła mama z mężem, zjedliśmy tort i poszliśmy na spacer po parku.
Konieczne jest urodzenie
Następnego dnia ponownie wezwano mnie do sali egzaminacyjnej, z której wyczołgałem się już cztery dni wcześniej. „Czy mogę odmówić przesłuchania?” Zapytałam. Uprzejmy wujek lekarz powiedział, że teoretycznie jest to możliwe, ale nie jest konieczne i ogólnie jest schludny. I to naprawdę nie bolało!
„Więc według USG dziecko jest dojrzałe, twój PDR minął, szyja jest otwarta dwoma palcami”. Skonsultowałam się z mężem, rozważyłam plusy i minusy i zapisałam się na stymulację - to nie jest stymulacja?
Urodzimy
Zapisałam się do prenumeraty, ale został jeszcze prawie dzień na samodzielny poród. Z sąsiadem na oddziale, którego sytuacja jest podobna do mojej, schodziliśmy 6 razy po schodach, potem zaczęliśmy tańczyć do muzyki na oddziale. Nie pomogło. Skurcze nie pachniały...
Rano tego dnia
W nocy nie mogłam spać. Czasami bolał mnie lekko brzuch, ale nie wyglądało to też na bliskie skurcze. Zasnąłem dopiero rano.
O 5:30 obudziłem się z gwałtownego skurczu. Jeśli pamiętasz pierwsze poród, takie skurcze były tylko w ostatniej godzinie. A tutaj - od razu. Wstała, umyła się, spakowała swoje rzeczy w torby i postawiła je przed drzwiami. Wystarczy zabrać telefon komórkowy i wodę.
O 6 rano zeszliśmy na dół do wydział patrymonialny, przeklęty. Skurcze były regularne w ciągu 7-10 minut, silne. Przebili pęcherz i powiedzieli, że naprawdę rodzę.
Zostawili mnie samą na kanapie na sali porodowej. Wylewa się ze mnie woda, cała tafla nagle zamieniła się w jezioro. Nie mogę chodzić, czuję, że zaraz upadnę. I to boli, boli bardzo. Cóż, co boli – wiemy to, to nie pierwszy raz rodzim. W efekcie usadowiłem się na czworakach z łupem do góry i głową na kanapie – od walki do walki, przynajmniej 3-4-5 minut na drzemkę.
rodząc
Położna przeniosła mnie na krzesło i pomogła mi się wspiąć. I już jestem chory! Położna: „Jest wcześnie, wstrzymaj się”. – Nie mogę – odpowiadam. - Łza, jeszcze nie gotowy. Co ma powstrzymać, nie ma siły, sama się wspina. „Cóż, to wszystko”, położna pokazuje mi dziecko. Jak to wszystko?! Już wszystko?! A gdzie jest „pchnięcie do walki trzy razy”, a ja w ogóle nie urodziłam, urodziła się sama, jakie to proste! Tak, rodzisz w ten sposób - zgadzasz się tyle razy, ile chcesz.
Moja córka od razu zaczęła płakać, położyli ją na brzuchu, próbowała karmić piersią, ale moja uroda nie chciała. Zaczęli ważyć i mierzyć moją córkę i szyć. Bardzo się martwiłam, jak mają nerki dziecka, a tutaj położna, która była w powijakach, powiedziała: „Och, dziewczynka sikała”. Hurra, to znaczy, że coś działa, więc nie jest tak źle.
Po szpitalu
Pierwszy miesiąc - jak wszyscy. Pisali, robili kupę, ssali, płakali. A po 4 tygodniach zrobili USG nerek. Na podstawie tego USG zostaliśmy… zdiagnozowani!
Tak, tak, tak, nie wiem, co było winne - niedoskonałość sprzętu, czy po prostu wzrost dziecka, wszystko zostało zrekompensowane, ale podczas badania moja córka nie miała żadnej patologii. Po 3 miesiącach mieliśmy kolejne USG, a chirurg ponownie na nas spojrzał: „Gratulacje, zdrowa dziewczyno!”
Elena Chocholewa, Jekaterynburg
Komentarz lekarza
Powrót do zdrowia cykl miesiączkowy po porodzie jest bardzo indywidualna. U większości kobiet, które rodziły, regularny cykl nie jest ustalany natychmiast: w pierwszym roku po urodzeniu dziecka miesiączka może być opóźniona lub pojawić się wcześniej niż oczekiwano. Pierwsza miesiączka może pojawić się kilka miesięcy później, pogoda, a nawet rok po porodzie; nie jest to odstępstwo od normy. Szczególnie często przedłużona nieobecność miesiączka po porodzie odnotowuje się na tle laktacji: hormon prolaktyna, generowanie mleko matki, hamuje proces owulacji w jajnikach i zapobiega przywróceniu cyklu. W związku z zahamowaniem owulacji początek powtarzająca się ciąża mniej prawdopodobne podczas karmienia piersią niż po wyzdrowieniu cykl regularny; uważa się, że jest to okres „antykoncepcji fizjologicznej”, podczas którego ciało kobiety jest wcześniej przywracane następna ciąża. Jednak u niektórych kobiet pierwsza miesiączka pojawia się już miesiąc po porodzie i mimo to od razu staje się regularna karmienie piersią na żądanie. A nawet w przypadku, gdy cykl nie wyzdrowieje, należy pamiętać, że brak miesiączki nie jest 100% gwarancją antykoncepcji - prawdopodobieństwo zajścia w ciążę w tym okresie zmniejsza się tylko o 30-50%!
Toksykoza ciążowa jest związana z odpowiedzią immunologiczną organizmu matki na pojawienie się zarodka i wydalanie biologicznie substancje aktywne. Specyficzne substancje wydzielane przez zarodek do krążenia matki i mogące wywołać odpowiedź immunologiczną obejmują hCG (ludzka gonadotropina kosmówkowa), AFP ( Alfa-fetoproteiny) oraz niektóre produkty wymiany. Do układ odpornościowy matka, płód i jego produkty odpadowe można uznać za obce czynniki biologiczne. Dlatego zwykle wraz z nadejściem ciąży reakcje immunologiczne w ciele przyszłej matki zmniejszają się: układ odpornościowy niejako zasypia, aby nie przeszkadzać normalny wzrost i rozwój płodu. Odpowiedzialny za tłumienie odpowiedzi immunologicznych progesteron- hormon ciążowy, który zaczyna być wydzielany przez jajnik od momentu poczęcia i gromadzi się w krwiobiegu ciężarnej. Jednak w pierwszych tygodniach ciąży, gdy we krwi nadal nie ma wystarczającej ilości progesteronu, odporność nie jest całkowicie stłumiona, więc przyszła mama może doświadczyć zatrucia w postaci nudności i sporadycznych wymiotów. Jeśli te zjawiska są nieistotne i nie mają wpływu ogólne samopoczucie w ciąży, specjalne traktowanie nie wymagane; w tym przypadku przyszła mama polecam odpoczynek, częsty odżywianie frakcyjne i picie kwaśne, aż do całkowitego zniknięcia zjawiska zatrucia. Nudności i wymioty powinny całkowicie ustać do 9-12 tygodnia ciąży: w tym czasie łożysko zaczyna działać, uwalniając znaczne ilości progesteronu i tworzy barierę immunologiczną między ciałem matki a płodem. Wczesna toksykoza nie jest niezbędnym towarzyszem początku ciąży i jest raczej uważana za: drobna patologia niż norma. W niektórych przypadkach wczesna zatrucie nie ustępuje samoistnie, nasila się, prowadzi do utraty wagi i pogorszenia ogólne warunki przyszła matka i płód; w takim przypadku konieczna jest terapia detoksykacyjna w szpitalu.
Kiedy zbliżał się oczekiwany termin porodu, Elena zaczęła być badana pod kątem biologicznej gotowości do porodu. Kontrola kanał rodny oraz badanie ultrasonograficzne płód wykazał, że matka i dziecko są w pełni przygotowane do procesu porodu. Biorąc pod uwagę podejrzenie patologii w rozwoju nerek dziecka, Elena zaproponowano, aby nie zwlekała już z oczekiwaniem porodu i zaplanowała amniotomia. Termin ten odnosi się do otwarcia worek owodniowy; taki zabieg wykonuje się w celu wywołania porodu (tj. w celu wywołania skurczów) z biologiczną gotowością do porodu matki i płodu oraz groźbą zajścia w ciążę w terminie. Amniotomia jest bezbolesna dla matki i dziecka: ściany pęcherza płodowego są pozbawione zakończenia nerwowe. Ten manipulacja medyczna wykonywany jest przez lekarza w pręciku za pomocą sterylnego narzędzia przypominającego plastikową igłę dziewiarską z tępym końcem. Manipulacja jest całkowicie bezpieczna dla matki i płodu. W ciągu godziny po amniotomii kobieta rozwija regularną aktywność porodową.
Zgodziwszy się na indukcję porodu medycznego, Elena nie straciła nadziei na naturalny początek porodu. Aby osiągnąć ten cel, przyszła mama postanowiła skorzystać metody ludowe indukcja porodu, której istota sprowadza się do: ostry wzrost aktywność fizyczna. Niektóre kobiety, aby wywołać skurcze, myją podłogę na czworakach, inne podnoszą ciężary, jeszcze inne, jak nasza bohaterka, kilka razy pod rząd szturmują schody. Niestety te naturalne metody indukcja porodu” wcale nie jest tak nieszkodliwa, jak się wydaje na pierwszy rzut oka: niezwykła aktywność fizyczna może wywołać nie tylko początek porodu, ale także taką straszna komplikacja, Jak przedwczesne oderwaniełożysko, które stanowi zagrożenie dla życia matki i dziecka. Oczywiście niewielka aktywność fizyczna pod koniec ciąży jest akceptowalna i naprawdę przyczynia się do szybkiego rozpoczęcia porodu. Czy możesz chodzić więcej? świeże powietrze, odwiedzaj basen, uprawiaj jogę, pilates lub taniec brzucha, codziennie uprawiaj gimnastykę dla kobiet w ciąży; dozowany ćwicz stres pomaga w utrzymaniu napięcia mięśniowego system nerwowy i unikaj przepełnienia. Aby wybrać najbardziej odpowiednią opcję obciążenia, lepiej skonsultować się z lekarzem. Ale podnoszenie ciężarów, pompowanie prasy i wbieganie po schodach, aby zbliżyć się do początku porodu, nadal nie jest tego warte - taki ładunek może nie pomóc, ale zaszkodzić zdrowiu matki i dziecka.
Podczas bolesnych skurczów Elena intuicyjnie wybrała jedną z najskuteczniejszych pozycji relaksacyjnych. Pozycja na czworakach pozwala maksymalnie odciążyć kręgosłup, kości miednicy i mięśnie brzucha, pomaga się zrelaksować oraz znacznie zmniejsza dyskomfort i ból podczas walki. Jeśli, jak to zrobił narrator, przyjmiesz tę pozycję bezpośrednio na łóżku, możesz położyć głowę na poduszce lub na rękach. Dzięki temu możesz zasnąć między skurczami bez zmiany pozycji i lepiej się zregenerować. Taka pozycja, przy braku przeciwwskazań, może być zajęta zarówno podczas skurczów, jak i między nimi na dowolnym etapie porodu, aż do początku prób.
Na początku okresu parcia Elena została poproszona, aby nie parła podczas porodu. W drugiej fazie porodu, kiedy płód zaczyna poruszać się wzdłuż kanału rodnego, każdemu skurczowi towarzyszy fałszywe wezwanie wypróżniać się (chęć opróżnienia jelit). Odczucie to spowodowane jest uciskiem główki płodu na odbytnicę, znajdującą się obok pochwy. Na tym etapie rodząca kobieta musi unikać przedwczesnych prób: wczesne próby często prowadzą do wzrostu ciśnienie śródczaszkowe płodu, a dla kobiety rodzącej, są one obarczone pęknięciami tkanek kanału rodnego. Na początku okresu parcia wystarczy, aby przyszła mama maksymalnie się odprężyła, pomagając dziecku zejść przez kanał rodny z powodu skurczów macicy. Aby móc się zrelaksować i nie zacząć przepychać przed czasem, podczas walki musisz używać oddechu psa. To częste płytkie oddychanie usta, naprawdę przypominające oddech psa. Przy takim oddychaniu podczas skurczu przepona - główny mięsień prasy brzusznej - jest w ciągłym ruchu, co uniemożliwia podjęcie próby. Oddychanie ma maksymalne działanie przeciwbólowe i relaksujące, jednak wiąże się z dużą utratą płynów, dlatego po każdym skurczu z wykorzystaniem „psiego” oddychania należy przepłukać usta.
Podczas badania zaraz po porodzie Elena została poinformowana, że dziecko oddało mocz. Jeśli podejrzewa się chorobę nerek i dróg moczowych spontaniczne oddawanie moczu noworodek jest rzeczywiście zachęcającym znakiem. Oczywiście nie można całkowicie wykluczyć patologii nerek tylko na podstawie normalnego oddawania moczu; musi być dokładnie zbadany układ moczowy za pomocą laboratorium i diagnostyka funkcjonalna. Jednak spontaniczne oddawanie moczu w takiej sytuacji, jak u małej bohaterki naszej opowieści, naprawdę wskazuje, że funkcja nerek jest zachowana.
Po kilku miesiącach poważnych badań i dynamiczna obserwacja usunięty z dziecka okropna diagnoza. Jest mało prawdopodobne, że w tym przypadku można mówić o błędzie sprzętu: diagnoza w czasie ciąży była kilkakrotnie kwestionowana i ponownie sprawdzana na innym sprzęcie w więcej doświadczeni profesjonaliści. Sytuacje, w których wady rozwojowe płodu wykryte w czasie ciąży nie zostają potwierdzone po urodzeniu dziecka, nie są tak rzadkie i nie wiążą się z błędem diagnostycznym. W przypadku wielu wrodzonych patologii i wad rozwojowych istnieje szansa na kompensację (samouzdrowienie) w miarę wzrostu i rozwoju płodu; patologia nerek zajmuje pierwsze miejsce na liście komplikacji podlegających kompensacji. W historii cudownego odzyskania dziecka ważną rolę odegrała pozycja Eleny, jej pozytywne nastawienie, zaufanie do własne siły, zaufanie do lekarzy i realizacja zaleceń specjalistów w czasie ciąży.

