Cardiopatia ischemica da insufficienza coronarica. Cause dello sviluppo della malattia coronarica. Cause di ischemia cardiaca
La malattia è al primo posto nel mondo in termini di prevalenza. Non esiste l'IHD prodotti farmaceutici, che eliminerebbe efficacemente la causa della malattia: il restringimento dell'arteria coronaria.
Cause della malattia
La diffusa prevalenza della malattia è dovuta nella maggior parte dei casi ai “vizi della società”. Consumo di prodotti con alto contenuto saturato acidi grassi e i carboidrati (tutti i tipi di hamburger, bianchi, fast food) portano alla deposizione di colesterolo nelle pareti dei vasi sanguigni. Nel tempo, i suoi “strati” all'interno vaso sanguigno portare al restringimento del lume. Se tale placca è localizzata nell'arteria coronaria, compaiono i sintomi della malattia coronarica.
La causa dell'IHD può essere lo spasmo neurogeno di questa nave. Se una persona ha esperienza forte stress oppure è spesso nervoso e ha dolore al petto. Tali sintomi indicano un disturbo nell'afflusso di sangue al miocardio.
Altre cause di IHD:
- Promozione pressione sanguigna oltre 140/90 mm. rt. st;
- Sovrappeso;
- Diabete;
- Colelitiasi;
- Consumo eccessivo di cibi ipercalorici;
- Fumare;
- Aterosclerosi (deposizione di colesterolo nei vasi sanguigni).
Sintomi "sugli scaffali"
Il sintomo classico della malattia coronarica è il dolore toracico. Sorgono a causa della mancanza di sangue nel muscolo cardiaco (miocardio). Allo stesso tempo, la persona avverte disagio al petto e alla parte superiore della schiena. Paura per Propria vita lo costringe a cercare aiuto medico.
L'IHD è caratterizzata da un formicolio dietro lo sterno durante l'attività fisica e la deambulazione, che scompare da solo durante il riposo. Questi sintomi scompaiono 10-15 minuti dopo l'assunzione di nitroglicerina.
Interruzioni dell'attività cardiaca si osservano nella patologia avanzata, quando alcune aree del miocardio muoiono e il cuore non può funzionare completamente. In questo contesto, la sincronicità viene interrotta frequenza cardiaca(aritmie) e interruzioni nella frequenza delle sue contrazioni.
A seconda della gravità della patologia, esistono diverse forme della malattia:
- Aritmico - con sintomi predominanti di disturbi del ritmo cardiaco;
- L'insufficienza cardiaca è caratterizzata dalla comparsa di congestione arti inferiori e altri organi a causa della ridotta funzione di pompaggio del cuore;
- Interruzione improvvisa dell'afflusso di sangue - una brusca cessazione del funzionamento del "motore del corpo", che richiede assistenza di emergenza;
- – morte delle cellule muscolari cardiache;
- L'angina (stabile e instabile) è un dolore improvviso dietro lo sterno dovuto alla mancanza di ossigeno al miocardio.
Maggior parte sintomi frequenti causato dallo sviluppo dell'angina pectoris. Può manifestarsi durante stress psicofisico (angina pectoris), a riposo, oppure non essere accompagnato da dolore toracico. La forma “silenziosa” della patologia si manifesta solo con intorpidimento della mano con lieve mancanza di respiro.
In alcuni casi, i sintomi della malattia coronarica possono essere atipici: dolore all'addome, al lato sinistro, bruciore di stomaco, vomito, indigestione. Sono simili alle malattie tratto gastrointestinale, ma l'IHD viene “dato via” accompagnando i marcatori patologici:
- Sensazione di paura della morte;
- Ansia irragionevole;
- Apatia inspiegabile;
- Grave mancanza d'aria;
- Manifestazioni mentali.
In alcuni casi, i sintomi della CAD sono difficili da diagnosticare perché il classico test della nitroglicerina non funziona correttamente. Quindi, se c'è angina con dolore toracico, il medico somministra al paziente una compressa di nitroglicerina sotto la lingua. Se il dolore scompare entro 15 secondi, la persona ha una malattia coronarica.
Le forme atipiche di patologia potrebbero non scomparire dopo l'assunzione questo strumento, che causa difficoltà diagnostiche ai medici. Ad esempio, il dolore acuto sotto la scapola dopo il sonno non dovrebbe essere una manifestazione di malattia coronarica, poiché il muscolo cardiaco non ha subito stress fisico. Tuttavia, esistono tali forme di malattia.
Come identificare tempestivamente i sintomi della malattia coronarica
Individuazione precoce dei sintomi della malattia coronarica e dei loro trattamento tempestivo aiuta a prevenire l'infarto del miocardio (morte del muscolo cardiaco). Se al miocardio non viene ripristinato il normale apporto di sangue, le sue cellule muoiono gradualmente.
Nella maggior parte dei casi, la causa della malattia è una placca aterosclerotica che chiude il lume della nave. Farmaciè impossibile rimuoverlo, quindi i medici ricorrono alla chirurgia.
Per stabilire la sua posizione e identificare il grado di restringimento dell'arteria coronaria, viene eseguita l'angiografia (esame a raggi X della nave dopo l'inserimento in essa agente di contrasto). Agente di contrasto – speciale composto chimico, che “si illumina” quando viene eseguita la radiografia.
Angiografia – procedura invasiva. In questa procedura, il medico inserisce uno speciale tubo stretto nell'arteria femorale, che viene utilizzato come catetere per somministrare il contrasto. Il medico osserva sullo schermo del monitor il percorso del mezzo di contrasto attraverso il vaso. 
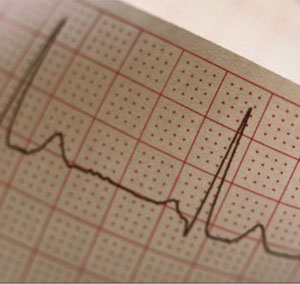
Il funzionamento del muscolo cardiaco può essere monitorato mediante elettrocardiografia. Il metodo ti consente di registrarti vibrazioni elettromagnetiche cuori.
Operativo trattamento della cardiopatia ischemica comporta l'eliminazione dell'area di restringimento del vaso coronarico mediante la chirurgia plastica o l'intervento di bypass (creando una via di bypass per l'afflusso di sangue). Nel modo più tecnologicamente avanzato e di alta qualità trattamento chirurgico La patologia è l'angioplastica coronarica transluminale percutanea con palloncino. Percutaneo: inserimento di un catetere in un vaso attraverso una puntura pelle. Palloncino: ripristino del lume ristretto dell'arteria coronaria mediante un palloncino espandibile. La coronaria è un'arteria che fornisce sangue al cuore. Il termine "angioplastica" significa che la manipolazione viene effettuata su un vaso.
Pertanto, i sintomi della malattia coronarica dovrebbero essere identificati il più presto possibile. Solo il trattamento tempestivo della patologia salverà la vita di una persona.
Cos'è l'IBS?
Malattia ischemica malattia cardiaca (CHD) – danno al muscolo cardiaco (miocardio), causato da una diminuzione o dalla cessazione dell'afflusso di sangue al miocardio, a seguito di processi patologici nelle arterie coronarie (arterie che forniscono sangue al cuore).
La base dei processi patologici nelle arterie coronarie è la lesione aterosclerotica (aterosclerosi) - la deposizione di colesterolo su muro interno vasi. L’IHD è definita il “killer numero 1” al mondo: nei paesi sviluppati, la mortalità dovuta all’IHD supera quella dovuta malattie oncologiche. Gli uomini si ammalano 2 volte più spesso delle donne; l'incidenza della cardiopatia ischemica aumenta notevolmente con l'età.
Perché la cardiopatia ischemica è pericolosa?
La funzione principale del muscolo cardiaco è pompare il sangue ossigenato dai polmoni agli organi e ai tessuti e pompare il sangue proveniente dagli organi ai polmoni in modo che venga riossigenato lì.
Se c'è una mancanza di afflusso di sangue al muscolo cardiaco stesso, un graduale (con decorso cronico) o istantaneo (con decorso acuto) deterioramento dell'attività del muscolo cardiaco. Il miocardio soffre di carenza di ossigeno e sostanze nutritive, la cui quantità diminuisce gradualmente e costantemente (in assenza di trattamento). Soffrendo esso stesso, il cuore non può più svolgere efficacemente la sua funzione. Di conseguenza, in processo patologico sono coinvolti organi interni, a cui il sangue non viene più erogato e rimosso in modo efficace.
Qual è la causa dell'IHD?
La causa dell’IHD è il danno aterosclerotico alle arterie che alimentano il cuore ( arterie coronarie).
La formazione avviene sulla parete interna dell'arteria coronaria placca aterosclerotica, che successivamente provoca il blocco (occlusione) della nave. Di conseguenza, il volume del sangue che scorre attraverso tale arteria al cuore diminuisce drasticamente e il muscolo cardiaco inizia a soffrire. I primi sintomi dell'IHD compaiono quando il lume dell'arteria diminuisce di oltre il 50%; attacchi pronunciati della malattia si verificano quando il diametro diminuisce di oltre l'80%.
L'ischemia (mancanza di afflusso di sangue e di ossigeno) si verifica anche per i seguenti motivi:
- Spasmo delle arterie coronarie. Questa ragione più tipico per i giovani con aterosclerosi delle arterie coronarie, ma no in larga misura espressività. Lo spasmo arterioso può svilupparsi in risposta al sovraccarico psico-emotivo e fisico di un cuore poco allenato.
- Disturbo della coagulazione del sangue/anticoagulante (med. proprietà reologiche sangue) – la presenza di aterosclerosi favorisce un aumento della coagulazione del sangue e lo sviluppo di coaguli di sangue nelle arterie coronarie, che impediscono anche il flusso sanguigno.
- In alcune malattie cardiache, si osserva un aumento delle sue dimensioni e la crescita della rete vascolare per garantire l'afflusso di sangue al cuore ingrossato è in ritardo. Si scopre che il cuore grandi formati viene fornito con la stessa quantità di sangue di prima del suo aumento. Ma questo volume di sangue non è sufficiente, il muscolo cardiaco soffre e si sviluppa condizione patologica.
- Durante l'attività fisica il flusso sanguigno nel cuore aumenta, ma in presenza di un tratto ristretto della rete vascolare, scorre il sangue aggirando quest'area, attraverso le navi dimensione normale(“nel modo in cui è più facile”). Di conseguenza, l'area del muscolo cardiaco a cui si avvicina la nave ristretta non riceve quantità sufficiente sangue. Ancora una volta il cuore soffre di mancanza di ossigeno e sostanze nutritive.
- Altri motivi che possono causare ischemia sono una diminuzione della pressione sanguigna ( ipotensione arteriosa), aumento della pressione sanguigna (ipertensione arteriosa), disturbi del ritmo (aritmie), malattie ghiandola tiroidea(tireotossicosi), malattie infettive Con febbre alta e così via.
Cosa comprende il concetto di IHD?
Secondo la classificazione, le seguenti condizioni sono classificate come IHD:
- Improvviso morte coronarica(arresto cardiaco primario) - morte non violenta causata da malattie cardiache, manifestata perdita improvvisa coscienza entro 1 ora dal momento della comparsa sintomi acuti, mentre la malattia cardiaca preesistente può essere nota o meno, ma la morte è sempre inaspettata.
- L'angina pectoris è una delle forme di malattia coronarica, che si manifesta con dolore parossistico o sensazione di disagio nella zona del cuore, causata da ischemia miocardica (ma senza sviluppo di necrosi - "morte" del muscolo cardiaco), a cui è associata con una diminuzione del flusso sanguigno e un aumento del fabbisogno di ossigeno del miocardio.
- Infarto miocardico acuto miocardio - una forma di malattia coronarica caratterizzata dallo sviluppo di una necrosi miocardica limitata dovuta a un'acuta discrepanza tra il flusso sanguigno coronarico e le esigenze del miocardio.
- Cardiosclerosi post-infarto: sostituzione delle aree di necrosi del muscolo cardiaco con tessuto connettivo
- Disturbi del ritmo cardiaco
- L’insufficienza cardiaca è la perdita di un’adeguata funzione di pompaggio del cuore, quando il muscolo cardiaco non riesce più a far fronte al volume di sangue che deve pompare.
Quali sono le manifestazioni cliniche dell’IHD?
Le manifestazioni cliniche dell'IHD dipendono dalla forma dell'IHD (vedi sopra), ma le più tipiche sono:
- Il dolore al petto, il più delle volte (più tipicamente!) di natura schiacciante e pressante, si manifesta in parossismi. Tuttavia, molti pazienti descrivono il dolore come bruciore, lancinante, spasante o pungente.
- La localizzazione più tipica del dolore è quella retrosternale, che può diffondersi a tutta la zona del cuore. Il dolore può essere localizzato nella regione epigastrica (sotto lo sterno).
- Il dolore si irradia (si diffonde) più spesso a spalla sinistra, V mano sinistra, l'irradiazione è possibile in regione cervicale, mascella inferiore e denti. Meno spesso - dentro spalla destra, scapola destra e anche nella regione lombare
- Il dolore è piuttosto intenso.
- Bassa tolleranza all’esercizio (o ridotta tolleranza all’esercizio).
È importante ricordare che i sintomi possono variare a seconda pazienti diversi. Solo un medico può fare una diagnosi!
Quali fattori di rischio contribuiscono all’insorgenza della malattia coronarica?
I fattori di rischio sono fattori caratteristici di un dato individuo che aumentano significativamente il rischio di sviluppare CHD rispetto agli individui che non presentano questi fattori. Esistono 4 categorie di fattori di rischio:
- Categoria 1: fattori la cui eliminazione riduce significativamente il rischio di sviluppare CHD;
- Categoria 2: fattori che possono essere corretti alta probabilità riduce il rischio di sviluppare malattia coronarica;
- Categoria 3: fattori la cui correzione ha meno probabilità di ridurre il rischio di sviluppare CHD;
- Categoria 4: fattori che non possono essere corretti o il cui intervento non porta ad una riduzione del rischio di sviluppare malattia coronarica.
È stato scoperto che il fumo aumenta la mortalità per malattie cardiache. malattie vascolari del 50% e il rischio aumenta con l’età e con il numero di sigarette fumate.
- Livelli elevati di colesterolo.
Livelli elevati di colesterolo nel sangue sono sempre associati ad un aumentato rischio di sviluppo malattia cardiovascolare. Partendo da un livello di colesterolo di 4,65 mmol/l, il suo ulteriore aumento è correlato in modo continuo e proporzionale alla frequenza delle complicanze della malattia coronarica. Il livello ottimale di colesterolo è fino a 5 mmol/l!
- Ipertensione arteriosa.
Esiste una stretta correlazione tra i livelli di pressione sistolica (“superiore”) e diastolica (“inferiore”) e l’incidenza della malattia coronarica. Un aumento della pressione diastolica di 7 mm Hg rispetto al normale aumenta il rischio di sviluppare una malattia coronarica del 27%.
- Diabete.
Nei pazienti diabete mellito all'età di 40 anni e oltre, la cardiopatia ischemica è la principale causa di morte. L’aterosclerosi e la malattia coronarica si sviluppano 10 anni prima nei pazienti con diabete rispetto agli individui che non soffrono di questa malattia.
- Ridurre i livelli di colesterolo lipoproteico alta densità(colesterolo HDL) e aumento dei trigliceridi nel sangue (TAG)
Normalmente, il livello di colesterolo HDL dovrebbe essere superiore a 1,45 mmol/l. Livello di TAG ≤1,7 mmol/l
- Basso attività fisica(ipodinamia)
Il rischio di sviluppare una malattia coronarica è quasi il doppio nelle persone che immagine sedentaria vita rispetto alle persone attive.
- Eccesso di peso corporeo (obesità)
Per determinare il grado di obesità, viene utilizzato l'indice Quetelet (indice di massa corporea): il rapporto tra il peso corporeo, espresso in chilogrammi, e l'altezza, espressa in metri e al quadrato. Normalmente l'indice di Quételet va da 18,5 a 25. Da 25 a 30 - sovrappeso, 30-35 - obesità di primo grado, 35-40 - obesità di secondo grado, 40-50 - obesità III grado, più di 50 – Obesità di IV grado.
L’eccesso di peso corporeo è significativamente associato al rischio di malattia coronarica e mortalità. Tra le donne che hanno eccedenza significativa peso corporeo, il rischio di malattia coronarica aumenta di quasi 3 volte e con un moderato aumento del peso corporeo - dell'80% rispetto alle donne di peso normale.
- Menopausa e periodo postmenopausale.
Dopo la menopausa, aumenta il rischio di sviluppare una malattia coronarica nelle donne. Ciò è dovuto ai cambiamenti nel metabolismo dei lipidi (grassi) e nel sistema cardiovascolare.
- Consumo di alcool
- Fatica
- Mangiare cibi con calorie in eccesso e alto contenuto grassi animali.
- Livelli elevati di omocisteina nel sangue
- Età anziana
- Maschio
- Storia familiare (storia) sviluppo iniziale IHD – sviluppo di IHD nel padre o parenti di sangue maschio di età inferiore ai 55 anni o dalla madre o da altra parente di sesso femminile di età inferiore ai 60 anni.
Quali sono i principi di trattamento della cardiopatia ischemica?
Il trattamento della malattia coronarica dovrebbe iniziare con cambiamenti nei fattori di rischio che possono essere influenzati (vedi sopra)
- Smettere di fumare
- Ridurre il colesterolo (dieta, trattamento farmacologico)
- Aumento dell'attività fisica
- Combattere l'obesità
- Trattamento concomitante ipertensione arteriosa, diabete mellito (così come altre condizioni patologiche)
- Terapia farmacologica per la malattia coronarica (nitrati, agenti antipiastrinici, beta bloccanti, ACE inibitori (enzima di conversione dell'angiotensina), calcio antagonisti, antiaritmici, ecc.)
- Chirurgia
IL TRATTAMENTO DELLA IHD È UN PROCESSO CONTINUO DI INTERAZIONE TRA MEDICO E PAZIENTE. LA TATTICA DI TRATTAMENTO È DETERMINATA SOLO DA UN MEDICO!
Foto di Nolipid
Ricerca nel sito
Ischemia cardiaca
Molte persone iniziano a provare dolore o pressione nella zona del cuore man mano che invecchiano. Inizialmente compaiono solo in caso di notevole stress fisico o emotivo. Ma nel tempo, il carico sotto il quale sorgono queste sensazioni diventa sempre meno. Di solito le persone tendono a pensare che sia “legato all’età”, che non si possa fare nulla al riguardo e non cercano aiuto medico. Questa opinione è errata, poiché tale dolore è spesso una manifestazione di malattia coronarica.
La malattia coronarica (CHD) è un apporto insufficiente di sangue al muscolo cardiaco. Il sangue che trasporta ossigeno e sostanze nutritive non passa la giusta quantità attraverso i vasi del cuore (coronarie o arterie coronarie) a causa del loro restringimento o blocco. A seconda della gravità della “fame” del cuore, della sua durata e della rapidità con cui si manifesta, si distinguono diverse forme di malattia coronarica.
Forma asintomatica o “silente” di IHD, quando la “fame” del cuore non si manifesta con sintomi clinici.
Angina pectoris (angina pectoris) - in questa forma di malattia coronarica, un'alimentazione insufficiente del cuore si manifesta con un forte dolore al petto durante l'attività fisica, lo stress, l'uscita al freddo o l'eccesso di cibo.
Una forma aritmica di malattia coronarica, in cui l'insufficiente apporto di sangue al cuore si manifesta con disturbi del ritmo cardiaco, il più delle volte fibrillazione atriale.
L’infarto del miocardio è la morte di una sezione del muscolo cardiaco causata dalla sua “fame”.
La morte cardiaca improvvisa è un arresto cardiaco, nella maggior parte dei casi causato da una brusca diminuzione della quantità di sangue affluente. Il paziente può essere riportato in vita solo con misure di rianimazione immediate.
Se la malattia coronarica non viene trattata, a causa della carenza di ossigeno, il cuore smette di svolgere la sua funzione normalmente, il che porta a un flusso sanguigno insufficiente a tutti gli altri organi. Questa condizione è chiamata insufficienza cardiaca cronica
Perché si verifica l’IHD e perché è pericoloso?
La malattia coronarica di solito si verifica a causa dell'aterosclerosi dei vasi cardiaci (coronarici). In questa condizione, sulle pareti delle arterie si formano le cosiddette placche, che restringono il lume o ostruiscono completamente i vasi. Inizialmente, di regola, il restringimento del lume dei vasi coronarici è insignificante, si manifesta come dolore al petto (angina). Se la placca viene distrutta, nei vasi ristretti compaiono coaguli di sangue che portano all'infarto del miocardio. Inoltre, la causa dell'insufficiente afflusso di sangue al cuore può essere lo spasmo o l'infiammazione dei vasi coronarici. Queste sono le cause dirette della malattia coronarica. A loro volta compaiono a causa del fumo, dell'obesità, dell'ipertensione, dell'uso incontrollato di farmaci, disturbi ormonali, dieta malsana e così via.
Le complicanze della malattia coronarica comprendono disturbi o blocco del ritmo cardiaco. Per angina grave o dopo attacco cardiaco esteso le funzioni del cuore sono compromesse: si verifica un'insufficienza cardiaca cronica.
La malattia coronarica può svilupparsi negli adulti, indipendentemente dal sesso, a qualsiasi età, ma più spesso negli uomini di età compresa tra 40 e 65 anni. Lo sviluppo dell'aterosclerosi delle arterie cardiache è facilitato da fattori comuni nel nostro tempo come cattiva alimentazione e di conseguenza, contenuto aumentato grassi nel sangue, ipertensione, fumo, sedentarietà e stress.
Nei paesi sviluppati, la malattia coronarica è diventata la più grave causa comune morte e invalidità: rappresentano circa il 30% della mortalità. È molto più avanti rispetto ad altre malattie come causa morte improvvisa e si verifica in una donna su tre e nella metà degli uomini. Questa differenza è dovuta al fatto che gli ormoni sessuali femminili sono uno dei mezzi di protezione dai danni aterosclerotici ai piatti. A causa del cambiamento livelli ormonali Durante la menopausa, la probabilità di un infarto nelle donne dopo la menopausa aumenta in modo significativo.
Diagnosi malattia coronarica
Per sospettare una malattia coronarica, il medico, di regola, ha bisogno solo delle lamentele del paziente relative a dolore toracico, aritmie cardiache e mancanza di respiro. Per diagnosi accurata Viene utilizzata l'elettrocardiografia e molto spesso deve essere eseguita durante l'attività fisica o sotto forma di monitoraggio Holter utilizzando un sensore speciale che il paziente indossa per un giorno. Ottieni l'immagine del cuore necessaria per diagnostica della cardiopatia ischemica, può essere effettuato utilizzando l'ecocardiografia o la scansione isotopica (scintigrafia miocardica), che aiutano anche a identificare difetti nelle valvole cardiache o disturbi nel funzionamento del muscolo cardiaco causati dalla sua "fame".
Infine, la diagnosi può essere effettuata utilizzando il contrasto esame radiografico- angiografia cardiaca, che consente di vedere su un monitor speciale i vasi del cuore, i punti del loro restringimento o blocco.
Trattamento malattia coronarica
Molto spesso, la malattia coronarica viene trattata con farmaci e vengono utilizzate combinazioni di farmaci azioni diverse. Esistono farmaci che dilatano i vasi sanguigni del cuore, altri farmaci riducono il carico su di esso, abbassando la pressione sanguigna e equalizzando la frequenza cardiaca. Esistono anche farmaci che combattono la causa principale della malattia coronarica: riducono i livelli di colesterolo nel sangue.
Le arterie ristrette possono essere allargate utilizzando una semplice operazione - il metodo dell'angioplastica coronarica, spesso fissando il loro lume utilizzando un inserto metallico - uno stent. Questo trattamento è più comune in Occidente, e Medici russi preferire metodi terapeutici. Nei casi più gravi, i cardiochirurghi ricorrono all'intervento di bypass, in cui i vasi cardiaci ostruiti vengono sostituiti con “nuovi” vasi ben percorribili, solitamente “realizzati” dalle vene delle estremità.
Malattia coronarica: perché è pericolosa?
Cuore - organo unico, svolgendo una funzione di pompaggio. Assicura la circolazione sanguigna, effettuando 100.000 battiti al giorno, 3 milioni di battiti al mese, pompando 170 litri di sangue al giorno.
Cuoreè l'organo principale del complesso sistema cardiovascolare, il suo peso medio è di 300 grammi. Durante la contrazione del cuore, il ventricolo destro spinge il sangue nei polmoni per saturarlo di ossigeno, e dal ventricolo sinistro il sangue ossigenato scorre verso tutti gli organi del nostro corpo. È garantito l'apporto ininterrotto di ossigeno al cuore vasi coronarici. Queste arterie forniscono ossigeno e sostanze nutritive al muscolo cardiaco, senza le quali il nostro cuore non può funzionare.
Di solito, un cuore ben funzionante praticamente non ci disturba e ci dimentichiamo persino della sua esistenza. Ma poi arriva il momento in cui il tuo cuore si fa conoscere.
Le malattie cardiache sono varie, ma la più comune e grave è la cardiopatia ischemica (coronarica). (IHD).
Cos'è la malattia coronarica e l'angina pectoris, quali sono le ragioni della loro insorgenza?
L'IHD si basa sul restringimento e sul blocco delle principali arterie coronarie da parte delle placche aterosclerotiche. Sulla superficie interna delle arterie (normalmente molto liscia e uniforme) compaiono escrescenze peculiari: placche che sporgono nella cavità del vaso sanguigno, come "ruggine nei tubi". Con il passare del tempo diventano sempre più numerosi e quando il lume del vaso si restringe al 70%, si verifica una difficoltà nel flusso sanguigno e, di conseguenza, l'equilibrio tra l'apporto di ossigeno al muscolo cardiaco e la necessità di è disturbato. Allo stesso tempo, si sviluppa carenza di ossigeno(ipossia) delle cellule.
Mentre si trovano in questo stato, le cellule soffrono anche di carenza nutrizionale e sono esposte ai prodotti di scarto accumulati. L'intero complesso di disturbi dell'attività vitale delle cellule cardiache in condizioni di insufficiente afflusso di sangue viene solitamente chiamato ischemia. Il grado di ischemia dipende dalla dimensione delle placche aterosclerotiche: maggiore è la dimensione della placca, rispettivamente, più stretto è il lume del vaso, meno sangue lo attraversa, il che significa che i tessuti ricevono meno ossigeno e sostanze nutritive, più pronunciato le manifestazioni dell'angina pectoris. La placca può ostruire completamente il lume del vaso e bloccare il flusso sanguigno. Il meccanismo con cui si verifica l'ischemia durante lo spasmo (forte restringimento) delle arterie coronarie è simile.
Come si manifesta l'IHD?
Quindi, se il muscolo cardiaco riceve un importo insufficiente ossigeno e sostanze nutritive, quindi si sviluppa l'angina. Se l'apporto di ossigeno e sostanze nutritive si interrompe completamente, si sviluppa un infarto miocardico.
Molto spesso, la malattia si manifesta sullo sfondo dell'attività fisica o dello stress emotivo. In questo momento, dietro lo sterno si verifica dolore o sensazione di compressione o pesantezza, il primo segnale del possibile sviluppo di malattie cardiache.
La forma più comune di cardiopatia ischemica è l’angina. L'angina pectoris (precedentemente chiamata “angina pectoris”) è una malattia le cui principali manifestazioni sono dolore compressivo dietro lo sterno, che si irradia (irradia) al braccio sinistro, metà sinistra mascella inferiore, denti, spalla, ecc. Può verificarsi anche una sensazione di pesantezza, bruciore, pressione dietro il torace, sensazione di mancanza d'aria e talvolta dolore nella parte superiore dell'addome. Tale dolore si manifesta sotto forma di attacchi brevi (5-10 minuti), che possono essere ripetuti con frequenza variabile. L'attività fisica può provocare un attacco di angina, stress emotivo, aria fredda, fumare. Le convulsioni possono svilupparsi in qualsiasi momento della giornata. Ma molto spesso si sviluppano nelle prime ore del mattino.
Nonostante il fatto che gli attacchi di angina abbiano molte manifestazioni, nella stessa persona gli attacchi procedono allo stesso modo.
L'angina pectoris può essere:
- stabile;
- instabile.
Angina stabile- quando gli attacchi di angina compaiono per un lungo periodo di tempo dopo lo stesso carico e con la stessa frequenza e hanno lo stesso carattere.
Angina instabile- si manifesta con un aumento degli attacchi, che possono verificarsi con meno stress, diventare più forti e durare più a lungo. Angina instabile - avvertenza: “Attenzione, rischio di infarto miocardico! Consulta immediatamente un medico!”
L'angina instabile o progressiva è caratterizzata sia da un aumento della frequenza degli attacchi e della loro gravità, sia da una riduzione della distanza abituale mentre si cammina. Il dolore può verificarsi anche a riposo e dose abituale La nitroglicerina non sempre dà effetto, bisogna aumentarla. Aumenta il pericolo di infarto miocardico e di altre gravi complicanze!
Se il dolore diventa più intenso e dura più di 20-30 minuti, si ripete a ondate a riposo, grave debolezza e una sensazione di paura, il polso accelera e la pressione sanguigna oscilla bruscamente, una consultazione urgente con un medico o una visita a ambulanza. In una situazione del genere, si dovrebbe prima sospettare un infarto miocardico.
Come riconoscere l'angina pectoris?
La diagnosi di angina viene fatta principalmente sulla base di un interrogatorio dettagliato del paziente, di un'analisi approfondita dei reclami del paziente e delle caratteristiche del decorso della malattia. Tuttavia, per confermare la diagnosi e chiarire la gravità della malattia, il medico può prescrivere ulteriori metodi di ricerca: registrare un ECG a riposo e al culmine di un attacco di dolore. La registrazione dell'ECG è estremamente ruolo importante quando si esaminano pazienti anziani. Spesso un ECG può rivelare un precedente infarto miocardico o disturbi del ritmo cardiaco.
Un posto particolare nella diagnostica è occupato dai test da sforzo, mentre l'ECG viene monitorato mentre il paziente svolge attività fisica (tapis roulant, cicloergometro). Tuttavia, è necessario sapere che al di fuori di un attacco di angina, l'ECG può essere normale.
Molti informazioni utili può essere ottenuto registrando un ECG 24 ore su 24 (monitoraggio ECG Holter), quando condizioni di vita L'ECG viene registrato continuamente.
Se questi studi sono insufficienti, il medico può prescriverne di più metodi complessi diagnostica: angiografia coronarica (studio con contrasto dei principali vasi coronarici) e scintigrafia perfusionale (studio con radionucleotidi del muscolo cardiaco).
Fattori di rischio
Numerosi studi scientifici hanno permesso di identificare i fattori che contribuiscono allo sviluppo e alla progressione dell'IHD. Si chiamano fattori di rischio.
Allo stesso tempo, ci sono i principali fattori di rischio per l’IHD che sono causalmente correlati a questa malattia e sono diffusi tra la popolazione:
- disturbi del metabolismo dei grassi (lipidi), aumento dei livelli di colesterolo;
- pressione alta (più di 140/90 mm Hg);
- fumare;
- diabete mellito, disturbo del metabolismo dei carboidrati.
Tra i fattori di rischio ci sono quelli su cui puoi influenzare:
- fumare;
- ipertensione arteriosa;
- colesterolo alto;
- fatica;
- eccesso di peso corporeo;
- inattività fisica.
Come ha dimostrato la pratica, i pazienti con malattia coronarica di solito presentano diversi fattori di rischio contemporaneamente. In questo caso loro impatto negativo si somma e, di regola, aumenta più volte.
I fattori di rischio contribuiscono alla comparsa e alla progressione dell’IHD e la loro correzione costituisce la base per la prevenzione dell’IHD.
Trattamento della malattia coronarica
Esistono due approcci principali per il trattamento della malattia coronarica.
Primo mira a prolungare la vita del paziente prevenendone la morte complicazioni pericolose malattie. Questo approccio è giustamente considerato il principale. Include:
- correzione dei fattori di rischio;
- l'uso di farmaci che abbassano i livelli di colesterolo nel sangue - statine;
- l'uso di sostanze medicinali che prevengono la formazione di trombi intravascolari - agenti antipiastrinici;
- uso di farmaci che proteggono parete vascolare da danni;
- l'uso di inibitori dell'enzima di conversione dell'angiotensina (ACE inibitori), beta-bloccanti, calcio antagonisti, nitrati, citoprotettori.
Correzione dei fattori di rischio
Innanzitutto il fumo, qui la risposta è chiara: salute e nicotina non sono compatibili. La nicotina è uno dei principali nemici del sistema cardiovascolare; ha una serie di effetti negativi sul corpo del paziente: aumenta la pressione sanguigna, restringe i vasi sanguigni, provoca aritmie, favorisce la deposizione di colesterolo "cattivo" sulle pareti dei vasi sanguigni , aumenta la coagulazione del sangue, riduce la percentuale di ossigeno nel sangue. Tutto ciò può provocare l'insorgenza di complicanze cardiovascolari nei pazienti con malattia coronarica, compreso l'infarto del miocardio. Pertanto, è consigliabile smettere di fumare.
In secondo luogo, è necessario seguire una dieta e sviluppare un determinato modello nutrizionale. È noto che alcuni prodotti contengono un gran numero di colesterolo. E alti livelli di colesterolo nel sangue portano allo sviluppo dell'aterosclerosi.
Pertanto, è necessario escludere o limitare drasticamente il consumo di tali prodotti. Gli alimenti ricchi di colesterolo includono: carni grasse, fegato, burro, panna acida, panna, tuorli d'uovo, latte intero, varietà grasse di formaggio. È più salutare introdurre nella dieta più verdure, prodotti a base di latte fermentato a basso contenuto di grassi, olio vegetale, varietà a basso contenuto di grassi carne, pesce, pollame, pane di farina grossolano oppure con crusca, porridge ad alto contenuto di fibre vegetali (farina d'avena, fiocchi di crusca). Il burro va sostituito con margarina morbida, tipo “RAMA Vitality” e “RAMA Olivio”. Si basano su una miscela di oli: girasole o soia e grassi solidi vegetali, prodotti dai semi di speciali palme da olio. Tutti questi ingredienti non contengono colesterolo.
In terzo luogo, è importante combattere l'eccesso di peso. Essere sovrappeso non è un problema estetico. Questo comporta il rischio di sviluppare molte malattie: diabete, ipertensione, colelitiasi e altre malattie che possono aggravare il decorso dell'IHD.
In quarto luogo, condurre uno stile di vita attivo e impegnarsi nell'esercizio fisico. Ti offriamo 9 consigli per aumentare l'attività fisica, che, ovviamente, è meglio discutere nuovamente con il tuo medico:
- 1. Usa le scale invece dell'ascensore.
- 2. Cammina per andare al lavoro e fare shopping.
- 3. Scendere dal veicolo.
- 4. Fai lavori più fattibili in casa.
- 5. Lavora in giardino e nella dacia al meglio delle tue capacità.
- 6. Usa la tua bici con saggezza.
- 7. Cammina per la pausa pranzo.
- 8. Fallo regolarmente esercizi utili: fisioterapia, esercizi di respirazione.
- 9. Combina l'attività fisica con emozioni positive: musica, arte, hobby, comunicazione con gli amici, ecc.
Quinto, cerca di evitare situazioni stressanti o imparare ad affrontarli. Riguarda sulle misure per prevenire o ridurre lo stress psico-emotivo. Dobbiamo imparare a gestire le nostre emozioni e valutare correttamente una determinata situazione, tenendo conto del suo vero significato.
Si consiglia di evitare se possibile situazioni di conflitto, acquisire emozioni positive. Buon effetto Aiuta anche a fare qualcosa che ami (hobby). L’arsenale di benefici per la salute può includere un sistema di allenamento psicologico (auto-allenamento) e tecniche di rilassamento che aumentano la resilienza sistema nervoso a situazioni stressanti.
Statine
Quando i livelli di colesterolo sono significativamente elevati, anche una dieta attenta può ridurli non più del 5-15%. Pertanto, se, seguendo tale dieta, i livelli di colesterolo rimangono a un livello insoddisfacente, è necessario l'uso di farmaci ipolipemizzanti. Attualmente ce ne sono diversi vari gruppi farmaci ipolipemizzanti, ma solo i farmaci del gruppo delle statine hanno dimostrato di ridurre il livello di colesterolo "cattivo" e il rischio di sviluppare complicanze dell'aterosclerosi: fluvastina, atrovastina, simvastina, pravastina.
Agenti antipiastrinici
La prevenzione della trombosi vascolare acuta protegge il paziente dallo sviluppo angina instabile e infarto del miocardio: le forme acute e più pericolose di malattia coronarica. Pertanto, la prescrizione di farmaci che influenzano i processi di trombosi è componente importante prevenzione delle complicanze della cardiopatia ischemica. I principali farmaci antipiastrinici nella pratica moderna sono l'aspirina, la ticlopidina, il clopidogrel.
ACE inibitori
Più ampiamente dentro pratica moderna Gli inibitori dell’enzima di conversione dell’angiotensina, i cosiddetti ACE inibitori, vengono utilizzati per trattare l’ipertensione e l’insufficienza cardiaca.
Nitrati
I nitrati sono usati per alleviare e prevenire gli attacchi di angina. Questi farmaci sono usati da molti anni. È molto importante avere sempre con sé le compresse di nitroglicerina e proteggerle dal calore e dalla luce. I nitrati sono prescritti in varie forme ah: compresse, capsule, spray, pomata, cerotto.
Come alleviare un attacco di angina
Se hai un attacco di angina, usa la nitroglicerina e metti una compressa sotto la lingua.
- Prima di prendere la nitroglicerina, dovresti sederti, il farmaco può causare vertigini;
- lasciare che la compressa si sciolga completamente. Non frantumare la compressa, il farmaco non funzionerà;
- attendere 5 minuti e, se l'angina persiste, assumere un'altra compressa di nitroglicerina;
- Dovresti aspettare altri 5 minuti; se l'angina non scompare, prendi la terza compressa di nitroglicerina.
Attenzione: se il dolore nella zona del cuore dura più di 15 minuti e non scompare dopo aver preso tre compresse di nitroglicerina, contatta un'ambulanza e prendi 1/2-1 compressa di aspirina: potresti sviluppare un infarto miocardico!
Betabloccanti
Questi farmaci riducono la quantità di ossigeno necessaria per pompare il cuore durante lo stress fisico o emotivo. Inoltre rallentano il cuore e abbassano la pressione sanguigna. È molto importante assumerli regolarmente e non interrompere l'assunzione senza consultare il medico. Questi farmaci vengono utilizzati per ridurre il lavoro meccanico del cuore, prevenire attacchi di angina pectoris, aritmie cardiache e eccessiva pressione sanguigna durante stress fisico o psico-emotivo. Nei casi in cui un beta-bloccante non può essere prescritto a causa di controindicazioni o intolleranza (ad esempio con concomitante asma bronchiale, malattia polmonare ostruttiva cronica, malattie arteriose periferiche, ipotensione o pressione sanguigna normale, diabete mellito, ecc.), si consiglia di prescrivere Coraxan (ivabradina).
Antagonisti del calcio
Gli antagonisti del calcio prevengono lo sviluppo di attacchi di angina. Questi farmaci dilatano le arterie, comprese le arterie coronarie. Di conseguenza, il flusso sanguigno è facilitato, una grande quantità di sangue scorre nel miocardio. I farmaci riducono anche la pressione alta.
Citoprotettori
Un gruppo speciale è rappresentato dai citoprotettori del miocardio (Preductal MV). Questi farmaci proteggono direttamente le cellule del miocardio durante l'ischemia dovuta alla mancanza di ossigeno. Non influenzano la frequenza cardiaca o la pressione sanguigna e, di norma, il loro uso non è accompagnato dallo sviluppo di effetti collaterali. Inoltre, se gli attacchi di angina persistono in presenza di farmaci emodinamici, gli esperti russi ed europei raccomandano l'uso del Preductal MV per potenziare l'efficacia antianginosa.
Metodi chirurgici per il trattamento della malattia coronarica
Se il decorso della malattia coronarica, nonostante l’assunzione di farmaci, progredisce e limita le normali attività della vita del paziente, potrebbe essere necessario un trattamento chirurgico.
Quali metodi di trattamento chirurgico esistono?
L’intervento di bypass coronarico è l’intervento più comune per il trattamento dell’angina pectoris. In questo caso, viene utilizzata la nave del paziente, con l'aiuto della quale viene ripristinato il flusso sanguigno, bypassando l'arteria bloccata. Il numero di shunt dipende dal numero di arterie interessate.
L'angioplastica coronarica (dilatazione del palloncino) è una procedura in cui il lume del vaso viene ripristinato utilizzando un palloncino gonfiabile inserito nell'arteria.
Lo stent è una procedura in cui una spirale viene installata nel lume del vaso, dilatando l'arteria interessata.
Tuttavia, dovresti sapere che la chirurgia lo è tappa importante trattamento malattia coronarica, ma non guarisce completamente, quindi, anche se il paziente si sente bene, deve adottare misure per prevenire la progressione dell'aterosclerosi dei vasi coronarici e ricevere una terapia di supporto.
Come convivere con l'angina?
La qualità della vita di un paziente con angina e l’aspettativa di vita dipendono da:
- diagnosi precoce della malattia;
- rispetto del regime medicinali;
- cambiamenti nello stile di vita ed eliminazione dei fattori di rischio.
Lilia ADONINA.
Non tutte le persone sanno perché si sviluppa l'IHD, cos'è e come trattarlo. Questa abbreviazione sta per malattia coronarica. Questa patologia è molto comune tra la popolazione adulta. Lo sviluppo della malattia ischemica si basa sull'alterato afflusso di sangue al miocardio. Una diagnosi di questo tipo peggiora la prognosi sanitaria e accorcia l’aspettativa di vita del malato.
Sviluppo della malattia coronarica
IMPORTANTE DA SAPERE Prodotto per la pulizia dei vasi sanguigni e la riduzione della pressione sanguigna, raccomandato dai mediciSistema circolatorio La struttura umana è molto complessa. È costituito dal cuore e dai vasi sanguigni. Il miocardio stesso ha costantemente bisogno di ossigeno e nutrienti. Entrano lì attraverso le arterie coronarie (coronarie). Questi ultimi nutrono il cuore stesso, mantenendo le sue funzioni al giusto livello. La malattia ischemica è una condizione patologica in cui l'afflusso di sangue al miocardio viene interrotto o completamente interrotto.
Questa patologia può essere organico o funzionale. L’IHD ha un alto tasso di mortalità. Una prognosi sfavorevole è spesso associata a un infarto acuto (infarto miocardico). L’IHD è la causa più comune di morte improvvisa. Questo è serio dal punto di vista medico e problemi sociali. In Russia, più di 1 milione di persone muoiono ogni anno a causa di malattie vascolari. La maggioranza appartiene alla popolazione in età lavorativa. L'IHD si sta sviluppando sempre più nei giovani.
Il tasso di incidenza è più elevato negli uomini. Ciò è dovuto al fumo attivo, all'alcolismo e alla dipendenza da cibi grassi. Molte persone diventano disabili. Ciò accade a causa di attacchi di cuore e dello sviluppo di insufficienza cardiaca. L’assistenza sanitaria moderna non è ancora in grado di farcela problema simile e cambiare la situazione. L'unico modo ridurre i tassi di mortalità e morbilità – cambiare stile di vita.
Tipi di malattia coronarica
L’OMS (Organizzazione Mondiale della Sanità) considera l’IHD come concetto generale. Combina diverse malattie. Il gruppo IHD comprende:
- morte coronarica improvvisa (con e senza esito fatale);
- angina pectoris (ceppo e spontanea);
- variante indolore dell'IHD;
- infarto miocardico;
- disturbo del ritmo e della conduzione;
- insufficienza cardiaca;
- cardiosclerosi post-infarto.
 Più comune forme dolorose malattia ischemica. La patologia più comune è l'angina pectoris. Può essere stabile e instabile. L'angina di Prinzmetal viene identificata separatamente. Molti esperti utilizzano il concetto di sindrome coronarica acuta. Include un attacco di cuore. Ciò include anche l'angina instabile. Non è necessario confondere la malattia coronarica e l’ictus. Questo concetti diversi. Un ictus è un disturbo acuto circolazione cerebrale.
Più comune forme dolorose malattia ischemica. La patologia più comune è l'angina pectoris. Può essere stabile e instabile. L'angina di Prinzmetal viene identificata separatamente. Molti esperti utilizzano il concetto di sindrome coronarica acuta. Include un attacco di cuore. Ciò include anche l'angina instabile. Non è necessario confondere la malattia coronarica e l’ictus. Questo concetti diversi. Un ictus è un disturbo acuto circolazione cerebrale.
Fattori eziologici
I fattori di rischio per la malattia coronarica sono noti a ogni cardiologo. Lo sviluppo di questa patologia cardiaca si basa sulla mancanza di ossigeno. La causa potrebbe essere un danno alle arterie coronarie. Valore più alto I seguenti fattori contribuiscono allo sviluppo dell’IHD:
- aterosclerosi vasi coronarici;
- fumare;
- trombosi;
- iperlipidemia;
- diabete;
- ipertensione;
- alcolismo;
- cattiva alimentazione;
- inattività fisica.
La malattia ischemica si sviluppa spesso sullo sfondo dell'aterosclerosi. Il motivo è una violazione del metabolismo dei lipidi.
Il colesterolo si forma nel corpo di ogni persona. È legato alle proteine del sangue. Esistono lipoproteine a densità bassa, alta e molto bassa. Con l'aterosclerosi aumenta il contenuto di LDL e VLDL. Nel corso degli anni, i lipidi si depositano sulle pareti delle arterie coronarie.
 Aterosclerosi
Aterosclerosi All'inizio non ci sono sintomi. A poco a poco, il lume dei vasi sanguigni diminuisce e certo momento il flusso sanguigno diventa difficile. Si formano placche dense. La situazione è aggravata dal fumo, dalla cattiva alimentazione e dall'inattività fisica. Un fattore di rischio per lo sviluppo della malattia coronarica è l'ipertensione. Aumenta più volte la probabilità di ischemia miocardica.
L'IHD si sviluppa spesso nelle persone che soffrono di patologia endocrina(obesità, diabete, ipotiroidismo). Questa forma di malattia ischemica, come un infarto, può essere causata da trombosi acuta(blocco) arterie coronarie. Le cause della CAD includono il fumo. Questo è molto problema serio, che è quasi impossibile da risolvere.
Pericolosamente attivo e fumo passivo. Le sostanze contenute nel fumo contribuiscono allo spasmo arterioso, che porta all'ipertensione. Il monossido di carbonio aiuta a ridurre i livelli di ossigeno nel sangue. Tutti i tessuti dei fumatori soffrono di carenza di ossigeno. Un altro fattore di rischio che può essere eliminato è lo stress. Porta ad un aumento della pressione sanguigna dovuto alla produzione di catecolamine (adrenalina e norepinefrina) e carenza di ossigeno.
 Ogni medico dovrebbe conoscere l'eziologia della cardiopatia ischemica. I fattori di rischio per lo sviluppo di questa patologia includono età anziana, predisposizione genetica, errori nutrizionali e genere maschile. I sintomi dell’IHD si manifestano spesso nelle persone che abusano di grassi animali (si trovano nella carne, nel pesce, burro, maionese, salsiccia) e carboidrati semplici.
Ogni medico dovrebbe conoscere l'eziologia della cardiopatia ischemica. I fattori di rischio per lo sviluppo di questa patologia includono età anziana, predisposizione genetica, errori nutrizionali e genere maschile. I sintomi dell’IHD si manifestano spesso nelle persone che abusano di grassi animali (si trovano nella carne, nel pesce, burro, maionese, salsiccia) e carboidrati semplici.
Sviluppo dell'angina nell'uomo
Di tutte le forme di malattia coronarica, l’angina pectoris è la più comune. Questa patologia è caratterizzata dall'occorrenza dolore acuto nella zona del cuore a causa di un apporto sanguigno compromesso. Esistono angina pectoris e spontanea (variante). Hanno differenze fondamentali l'uno dall'altro.
L'angina pectoris viene rilevata principalmente nelle persone età matura. Il rischio di sviluppare questa patologia in una persona sotto i 30 anni è inferiore all'1%.
La prevalenza dell'angina pectoris tra gli adulti raggiunge il 15-20%. Il tasso di incidenza aumenta con l’età. La causa più comune è l’aterosclerosi. I sintomi compaiono quando il lume delle arterie si restringe del 60-70%.
Con l'angina pectoris (stress), si osservano le seguenti manifestazioni cliniche:
- dolore al petto;
- dispnea;
- pelle pallida;
- aumento della sudorazione;
- cambiamento nel comportamento (sentimenti di paura, ansia).
Il sintomo principale di questa forma di IHD è il dolore. Si verifica a seguito del rilascio di mediatori e dell'irritazione dei recettori. Il dolore è parossistico. Si verifica durante l'attività fisica, si intensifica rapidamente, viene eliminato dai nitrati, ha una pressione o una compressione e si avverte nel petto a sinistra. L'attacco dura diversi secondi o minuti. Se si protrae per 20 minuti o più, è necessario escludere un infarto miocardico.
 Il dolore si irradia lato sinistro torso. L'angina pectoris può essere stabile o instabile. Il primo differisce in quanto gli attacchi si verificano durante la stessa attività fisica. La sindrome del dolore si avverte per meno di 15 minuti. L'attacco scompare dopo l'assunzione di 1 compressa di nitrati. Il dolore con angina instabile è più duraturo.
Il dolore si irradia lato sinistro torso. L'angina pectoris può essere stabile o instabile. Il primo differisce in quanto gli attacchi si verificano durante la stessa attività fisica. La sindrome del dolore si avverte per meno di 15 minuti. L'attacco scompare dopo l'assunzione di 1 compressa di nitrati. Il dolore con angina instabile è più duraturo.
Ogni attacco successivo è provocato da un carico minore. Spesso si verifica a riposo. I segni della CAD includono mancanza di respiro. Tali pazienti hanno il fiato corto. Si verifica spesso durante un attacco di angina. Il suo aspetto è dovuto a una diminuzione della funzione cardiaca, al ristagno del sangue nella circolazione polmonare e all'aumento della pressione nei vasi polmonari.
La respirazione dei pazienti diventa profonda e frequente. Con l'angina, il ritmo cardiaco è spesso disturbato. Ciò si manifesta con battito cardiaco frequente o raro, vertigini e persino perdita di coscienza.
Con l'angina pectoris, il comportamento di una persona cambia: si blocca, si china e cerca di assumere una posizione di sollievo. Spesso appare la paura della morte.
Angina variante e a riposo
La classificazione della malattia coronarica distingue l'angina che si verifica a riposo. Questa forma di ischemia cardiaca è caratterizzata dall'occorrenza attacco di dolore indipendentemente dall’attività fisica. Questo è uno dei tipi di angina instabile. Questa patologia si manifesta in forme acute, subacute e croniche. Spesso si sviluppa 1-2 settimane dopo ha subito un infarto miocardio.
 Le cause dell'angina a riposo comprendono l'aterosclerosi, il restringimento dell'aorta, l'infiammazione delle arterie coronarie, ipertensione, cardiomiopatia con ipertrofia ventricolare sinistra. Questa forma di IHD è caratterizzata dall'aspetto sindrome del dolore a riposo, quando una persona è in posizione sdraiata. Ciò accade spesso durante il sonno. L'attacco dura fino a 15 minuti ed è grave. Questo è diverso dall'angina da sforzo. Il dolore scompare dopo l'assunzione di 2-3 compresse di nitrato.
Le cause dell'angina a riposo comprendono l'aterosclerosi, il restringimento dell'aorta, l'infiammazione delle arterie coronarie, ipertensione, cardiomiopatia con ipertrofia ventricolare sinistra. Questa forma di IHD è caratterizzata dall'aspetto sindrome del dolore a riposo, quando una persona è in posizione sdraiata. Ciò accade spesso durante il sonno. L'attacco dura fino a 15 minuti ed è grave. Questo è diverso dall'angina da sforzo. Il dolore scompare dopo l'assunzione di 2-3 compresse di nitrato.
Molte persone, invecchiando, smettono di prestare attenzione sintomi del dolore nella zona del cuore, considerandoli una manifestazione naturale dell'invecchiamento dell'organismo.
Nel frattempo, questi segni possono indicare lo sviluppo della malattia coronarica, che è una delle principali cause di morte in tutto il mondo. Come riconoscere sintomi inquietanti? E, soprattutto, quali sono le cause delle malattie cardiache?
Si chiama malattia ischemica cambiamenti funzionali o organici nel muscolo cardiaco, portando ad una limitazione o alla completa cessazione del flusso sanguigno in determinate aree.
Cioè, la principale manifestazione della malattia può essere definita uno squilibrio tra il flusso sanguigno effettivo e il bisogno di afflusso di sangue del cuore.
Il muscolo cardiaco, più di altri organi, soffre della mancanza di sangue in entrata. Ciò è dovuto all'isolamento del cuore da parte del rivestimento interno - il muscolo non riceve ossigeno dal sangue pompato, ma viene rifornito di sangue attraverso le arterie coronarie. La loro sconfitta o restringimento porta alla comparsa della malattia.
Le principali cause della malattia coronarica e la comparsa dei suoi primi segni:
- lo sviluppo dell'aterosclerosi, che restringe il lume dei vasi sanguigni a causa delle placche di colesterolo;
- trombosi della nave d'alimentazione;
- spasmo prolungato causato da una violazione della regolazione nervosa;
- funzionamento difettoso dei meccanismi che dilatano le arterie;
- cambiamenti metabolici.
Cosa comprende il trattamento farmacologico dell’infarto miocardico? Leggilo nel nostro prossimo.
Che causa
Ci sono alcuni motivi che possono causare lo sviluppo della patologia:
- alti livelli di lipidi nocivi nel sangue, che otteniamo principalmente da prodotti animali;
- ipertensione arteriosa ( figura superiore una pressione superiore a 140 può essere definita un presagio della malattia);
- stile di vita sedentario;
- obesità, che aumenta significativamente il carico sul cuore;
- diabete mellito (è stato dimostrato che i pazienti con diabete da più di dieci anni nella maggior parte dei casi sviluppano una malattia coronarica);
- fumo, che porta a vasocostrizione cronica e carenza di ossigeno nel sangue;
- abuso di alcool;
- attività fisica eccessiva;
- stress costante che porta ad un aumento della pressione sanguigna;
- aumento della coagulazione del sangue, causando la formazione di coaguli di sangue.
Gruppi a rischio
I fattori che non possiamo cambiare svolgono un ruolo importante nello sviluppo dell’IHD. Al gruppo alto rischio L'insorgenza dell'ischemia può essere attribuita a coloro che soddisfano le seguenti caratteristiche:
![]()
- Maschio. Prima di raggiungere vecchiaia gli uomini hanno una probabilità significativamente maggiore di soffrire di ischemia rispetto alle donne. Questo è spiegato alto livello estrogeni dentro corpo femminile, che resistono ai cambiamenti aterosclerotici. Dopo la menopausa, la differenza nell’incidenza della malattia scompare.
- Predisposizione ereditaria. È noto da tempo che la diagnosi di casi di ischemia in una famiglia aumenta significativamente il rischio di sviluppare patologie in altri membri della famiglia.
- Età anziana. Per gli uomini l’età critica si verifica dopo i 55 anni; per le donne il forte aumento del numero di casi si verifica dopo i 65 anni.
- Uso a lungo termine farmaci ormonali . I contraccettivi aumentano il rischio di coaguli di sangue, quindi l'uso a lungo termine aumenta significativamente l'incidenza di trombosi.
Complicazioni dell'IHD
Le statistiche mostrano che anche con un vaso cardiaco semiristretto, una persona potrebbe non avvertire segni di patologia cardiaca. Il dolore al petto può comparire solo durante i momenti di maggiore attività fisica e scomparire rapidamente in uno stato calmo.
Sintomi e assenza così lievi terapia tempestiva può portare alla progressione della malattia o alla sua transizione verso una forma acuta:
- insufficienza cardiaca cronica;
- angina pectoris;
- Aritmia cardiaca;
- necrosi miocardica;
- morte improvvisa.
La prognosi dipende in gran parte dalla gravità della malattia: con l'infarto miocardico, la mortalità è molto più elevata rispetto all'angina pectoris. Allo stesso tempo Ci sono spesso casi in cui una malattia che ha dato poca preoccupazione a una persona peggiora bruscamente. L'esito fatale dovuto a danni minori alle arterie del cuore rappresenta più della metà delle morti improvvise causate da malattia coronarica.
Anche la terapia effettuata è di grande importanza: l'assunzione regolare del farmaco prescritto dal medico e il rispetto di altre raccomandazioni riducono della metà le possibilità di un esito sfavorevole.
Prevenzione dell'ischemia
La prevenzione della malattia può essere raggiunta solo un approccio integrato e un cambiamento radicale nello stile di vita. Questi misure preventive indicato non solo per chi è stato diagnosticato un'ischemia, ma anche per chi è semplicemente a rischio.
Se hai diversi fattori che possono provocare lo sviluppo della patologia, allora Per te la prevenzione è un must:

- rinunciare alla nicotina, che favorisce la formazione di coaguli di sangue e placche;
- ridurre il consumo di alcol;
- sbarazzarsi dei chili in più, che aumentano il carico su tutti i sistemi del corpo;
- ridurre il consumo di prodotti animali che contengono grandi quantità di colesterolo;
- aumentare l'apporto di potassio e magnesio - minerali vitali per il pieno funzionamento del muscolo cardiaco;
- aumentare l'attività fisica necessaria per rafforzare il muscolo cardiaco;
- evitare lo stress che provoca salti acuti pressione sanguigna;
- puoi ricorrere, ma solo con il permesso di un medico;
- Consulta un cardiologo per riconoscere le anomalie nella fase iniziale.
Se ti è stata diagnosticata una malattia coronarica, non dimenticarlo la diagnosi non è il verdetto finale. Eliminazione fattori sfavorevoli, le cause e il controllo dei sintomi della malattia coronarica aiuteranno a prevenirla conseguenze pericolose. Fatti visitare da uno specialista: prima inizi il trattamento, migliore sarà il risultato.
Non per niente la malattia coronarica è considerata una delle malattie cardiache più comuni e pericolose. Purtroppo non conosce confini, né di età, né geografici, né economici.
La malattia coronarica può colpire inaspettatamente
A volte, al posto del termine “malattia coronarica”, vengono utilizzati i nomi “ischemia”, “malattia coronarica” o “sclerosi coronarica”; questi termini erano nell’elenco delle malattie dell’OMS nel secolo scorso. Ma anche adesso in alcune fonti, e anche in pratica medica, ci sono questi nomi di una malattia che ha diverse fasi, richiedendo varie tecniche trattamento, e quindi ha nomi diversi.
Segni
Molto spesso, l'ischemia segnala la sua presenza attacchi periodici dolore bruciante nel petto. Il dolore è grave, il suo carattere è opprimente.
A volte i segni di malattia coronarica sono lamentele da parte dei pazienti di una sensazione di debolezza generale, nausea e sensazione spiacevole mancanza d'aria. Il dolore può essere localizzato tra le scapole, avvertito dietro lo sterno, nel collo o nel braccio sinistro.
Le sensazioni dolorose sono i primi segni di questa malattia. Dovresti ascoltare attentamente il tuo benessere e non appena senti il minimo sospetto di problemi cardiaci, è meglio contattare immediatamente un cardiologo.
Se tali reazioni corporee non si sono verificate prima, questo è il primo segno della necessità di un esame cardiaco.
Anche fastidio al petto segnale di allarme corpo.
Alcune persone che soffrono di questa malattia avvertono dolori alla schiena, al braccio sinistro, mascella inferiore. Anche i sintomi della malattia coronarica sono cambiamenti nel ritmo cardiaco, mancanza di respiro, sudorazione abbondante, nausea.
Se non è presente nessuno dei segni elencati della malattia, a volte è comunque importante farsi visitare, anche se a scopo preventivo, perché la malattia coronarica in un terzo dei pazienti non si manifesta affatto.
Cause
Clinicamente, la malattia coronarica (CHD) caratterizza il processo patologico cronico causato da un insufficiente apporto di sangue al miocardio o al muscolo cardiaco.
La violazione dell'afflusso di sangue al miocardio si verifica a causa del danno alle arterie coronarie e può essere assoluta o relativa.
Il motivo della mancanza di ossigeno nel miocardio è il blocco delle arterie coronarie, che può essere causato da un coagulo di sangue, da uno spasmo temporaneo dell'arteria coronaria o da placche aterosclerotiche accumulate nel vaso. A volte la ragione risiede nella loro combinazione fatale. L’interruzione del normale flusso sanguigno nelle arterie coronarie provoca ischemia miocardica.
Nel corso della vita, ogni persona sperimenta in un modo o nell'altro depositi di colesterolo e calcio; il tessuto connettivo cresce nelle pareti dei vasi coronarici, il che porta ad un ispessimento del loro rivestimento interno e ad un restringimento del lume generale del vaso.
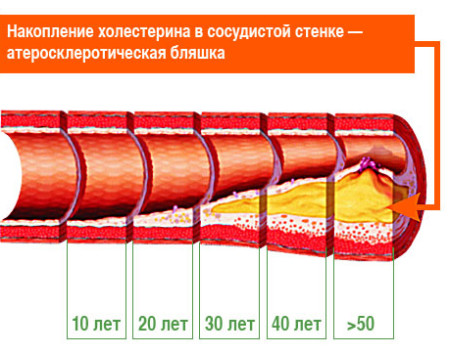
Come puoi vedere, il rischio di malattia aumenta con l’età
Il restringimento delle arterie coronarie, che porta alla parziale limitazione dell’afflusso di sangue al muscolo cardiaco, può causare attacchi di angina. Questi attacchi si verificano molto spesso con un forte aumento del carico di lavoro del cuore e del suo bisogno di ossigeno aggiuntivo.
L'insorgenza della trombosi delle arterie coronarie è causata anche dal restringimento del loro lume. Il pericolo della trombosi coronarica è che provoca infarto del miocardio, con conseguente necrosi e ulteriore cicatrizzazione dell'area interessata del tessuto cardiaco.
Inoltre, ciò porta anche a disturbi del ritmo cardiaco o addirittura a blocco cardiaco nella peggiore delle ipotesi dinamica della progressione della malattia.
Classificazione
A seconda delle manifestazioni cliniche, delle cause e del grado di progressione, l'IHD presenta diverse forme cliniche che si manifestano nei pazienti singolarmente o in combinazione: angina pectoris, infarto del miocardio, cardiosclerosi.
Attualmente, i medici utilizzano la moderna classificazione delle malattie coronariche, adottata nel 1984 dall'OMS con modifiche e integrazioni da parte del Centro scientifico panrusso.
Secondo questa classificazione, tutte le diverse caratteristiche delle manifestazioni cliniche dell'ischemia cardiaca, nonché la relativa prognosi e i metodi di trattamento, possono essere combinati nei seguenti gruppi:
- morte coronarica improvvisa o arresto cardiaco primario - in base ai risultati del trattamento, si distinguono due gruppi di arresto cardiaco primario - con la pratica di rianimazione riuscita o con esito fatale;
- angina pectoris, che a sua volta si divide in angina da sforzo, angina instabile e angina vasospastica;
- infarto miocardico;
- cardiosclerosi post-infarto;
- disturbi del ritmo cardiaco;
- insufficienza cardiaca.
Oltre a questo quadro sistematizzante delle varie manifestazioni della malattia coronarica, fino a poco tempo fa era in vigore un'altra classificazione, raccomandata dagli esperti dell'OMS nel 1979.
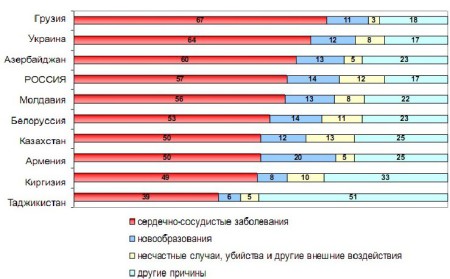
Statistiche sulla mortalità
Secondo il metodo allora utilizzato per dividere la malattia coronarica in gruppi di classificazione, nella forma clinica dell'“angina” si distingueva il sottogruppo “sindrome coronarica X”, l'angina instabile veniva considerata in tre diversi manifestazioni cliniche. Inoltre, l'immagine della malattia come "forma indolore di malattia coronarica" è stata assegnata a un gruppo diagnosticato separato.
Il rispetto della classificazione della malattia quando si effettua una diagnosi è di fondamentale importanza per il successo di tutto ulteriore trattamento paziente.
È inaccettabile formulare una diagnosi di IHD a un paziente senza successiva decodifica del modulo, perché in vista generale tale diagnosi non chiarisce affatto le reali informazioni né sulla natura della malattia né sui criteri di selezione metodo ottimale trattamento.
Diagnosi correttamente formulata, in cui la forma clinica della malattia segue attraverso il colon diagnosi generale L’IHD è il primo passo verso la scelta di un ulteriore ciclo di trattamento.
Forme acute e croniche
Il decorso dell'ischemia cardiaca è ondulatorio, alternando periodi di insufficienza coronarica acuta (crisi coronariche) che si verificano sullo sfondo di un'insufficienza cronica o relativa circolazione coronarica. Di conseguenza, si distinguono forme acute e croniche di IHD.
La forma acuta di IHD si manifesta con distrofia miocardica ischemica e infarto miocardico. Spesso la distrofia miocardica ischemica porta ad insufficienza cardiaca acuta, una complicanza che spesso diventa causa immediata morte improvvisa.
![]()
Infarto miocardico
L'infarto del miocardio è la necrosi del muscolo cardiaco causata da una cardiopatia ischemica. In genere questo è infarto ischemico con bordo emorragico.
Nella sistematizzazione della malattia coronarica, le forme che caratterizzano la malattia coronarica cronica sono la cardiosclerosi diffusa a piccola focale o la cardiosclerosi post-infartuale a grande focale. Quest'ultimo in alcuni casi è complicato da aneurisma cardiaco cronico.
Sia la malattia coronarica acuta che forma cronica Questa malattia può causare danni irreparabili alla salute e alla vita del paziente.
L'influenza delle cattive abitudini
Secondo le statistiche dell'OMS, tra ragioni varie l'insorgenza di cardiopatia ischemica e di altre malattie cardiovascolari sono quelle più comuni che portano allo sviluppo di patologie cardiache.
I fattori di rischio per la malattia coronarica includono:
- aumento dei livelli di colesterolo nel sangue o ipercolesterolemia;
- violazioni metabolismo dei carboidrati, in particolare il diabete mellito;
- ipertensione arteriosa;
- consumo di alcol a lungo termine;
- fumare;
- obesità;
- inattività fisica dovuta a instabilità da stress;
- caratteristiche comportamentali individuali.
Come si può vedere dai motivi elencati che portano alla comparsa della cardiopatia ischemica, questa malattia ha spesso tutta la linea ragioni, essendo complesse. Pertanto, anche le misure per la sua prevenzione e cura devono essere globali. I pazienti affetti da ischemia cardiaca devono prima liberarsi delle cattive abitudini.
Fumare
Una delle abitudini che più spesso porta a aterosclerosi coronarica e l'infarto del miocardio sta fumando. Il fumo a lungo termine ha un effetto restrittivo sui vasi coronarici e porta anche ad un aumento della coagulazione del sangue e ad un rallentamento del flusso sanguigno.
Il fumo è veleno
Un'altra ragione effetti dannosi nicotina sul cuore è che la nicotina provoca un aumento del flusso di adrenalina e norepinefrina nel sangue, sostanze che grandi quantità vengono rilasciati durante il sovraccarico emotivo e fisico o lo stress.
La loro eccessiva concentrazione porta all'insufficienza circolatoria coronarica a causa dell'aumento della richiesta di ossigeno da parte del muscolo cardiaco. Inoltre, l'adrenalina e la norepinefrina hanno un effetto dannoso superficie interna vasi.
Somiglianze recentemente stabilite impatto negativo SU cordialmente- sistema vascolare le emozioni negative a lungo termine e la nicotina dimostrano quanto sia sbagliata l'abitudine di molti fumatori di prendere un'altra sigaretta per calmarsi.
Alcol
Questa è la seconda forza più distruttiva cattiva abitudine per i pazienti con diagnosi di malattia coronarica. Come mostrano i dati medici statistici, tra gli uomini circa un terzo dei pazienti con infarto miocardico abusa di alcol. Bere alcol spesso provoca un attacco di angina.
Una caratteristica del danno coronarico nei pazienti dipendenti dall'alcol è l'alto grado di sviluppo del processo patologico. Tra i pazienti della stessa età che non abusano di alcol, questo processo è molto meno associato al dolore.
L'insidiosità dell'alcol è che subito dopo averlo assunto si verifica un lieve effetto narcotico, la scomparsa Dolore e l'emergere di una falsa impressione dell'effetto vasodilatatore dell'alcol sul cuore. Molto presto, tuttavia, si verifica un rapido vasospasmo e un aumento della viscosità del sangue porta a una compromissione del flusso sanguigno.
Pertanto, durante la fase di intossicazione dei pazienti, si verificano così tanti attacchi cardiaci e cerebrali che sono molto difficili da fermare, soprattutto se si tiene conto azione sbagliata glicosidi cardiaci dovuti alla presenza di alcol nel sangue.
Obesità
L’obesità è un’altra piaga che colpisce il muscolo cardiaco. Esso ha Influenza negativa sul sistema cardiovascolare influenzando direttamente il muscolo cardiaco (obesità muscolare), oltre a metterlo in movimento meccanismo complesso effetti nervosi e ormonali.
Inattività fisica
L’inattività fisica è attualmente riconosciuta come uno dei fattori più influenti nell’insorgenza della malattia coronarica.

Stile di vita passivo - Giusta direzione all'IHD
Uno stile di vita sedentario è una ragione seria per lo sviluppo di aterosclerosi, trombosi e altri disturbi funzionamento normale del sistema cardiovascolare.
Problema globale
La dinamica della cura per i pazienti con malattia coronarica è in gran parte determinata dalla tempestività e dalla qualità della diagnosi della forma clinica della malattia, dall'adeguatezza delle prescrizioni prescritte trattamento ambulatoriale, nonché la tempestività del ricovero urgente e dell'intervento cardiochirurgico d'urgenza.
Le tristi statistiche europee affermano che l'IHD, insieme all'ictus cerebrale, costituisce la maggioranza catastrofica, vale a dire il 90% di tutte le malattie del sistema cardiovascolare.
Ciò indica che la malattia coronarica è una delle più frequenti malattie frequenti, nonché le cause più comuni di mortalità degli esseri umani moderni.
Spesso porta ad una perdita persistente e a lungo termine della capacità lavorativa della popolazione attiva anche nei paesi più sviluppati del mondo. Tutto ciò caratterizza il compito di trovare di più metodi efficaci curare la cardiopatia ischemica come uno dei compiti principali tra i primari problemi medici XXI secolo.
Segni di malattia coronarica
In questo articolo esamineremo i principali segni della CAD negli adulti.
Sintomi
Al principale forme cliniche La CAD comprende: angina pectoris (la più comune forma iniziale), infarto miocardico acuto. aritmie cardiache, insufficienza cardiaca. nonché arresto cardiaco improvviso. Tutto più in alto fasi elencate Gli IHD differiscono tra loro per la gravità e la presenza di complicanze secondarie.
I principali segni di cardiopatia ischemica, che dovrebbero allertare il paziente e costringerlo a consultare un medico per un aiuto medico, sono: frequente mancanza di respiro, debolezza, dolore periodico V Petto, vertigini, sudorazione. Questi sintomi si verificano in oltre l'80% dei casi fasi iniziali sviluppo della malattia ischemica.
Nella maggior parte dei casi, i pazienti riferiscono un peggioramento significativo benessere generale a causa dell'aumento dello stress fisico sul corpo, che aggrava il decorso della malattia.
Con il progredire della malattia coronarica, può verificarsi un significativo peggioramento degli attacchi di angina che ne derivano, il che indica un deterioramento abbastanza rapido della malattia di base.
Da notare inoltre che nell' Ultimamente Esistono numerosi casi di sviluppo di forme indolori di cardiopatia ischemica, che sono abbastanza difficili da identificare nelle prime fasi di sviluppo e che sono molto meno suscettibili al trattamento. Pertanto, è molto importante, al minimo problema cardiaco, consultare tempestivamente un cardiologo per prevenire lo sviluppo di conseguenze indesiderabili.
Angina pectorisè presto e segno iniziale cardiopatia ischemica, che si manifesta come dolore periodico al cuore, al torace, che si estende sotto il braccio sinistro, la scapola e la mascella. Il dolore può essere accompagnato da formicolio, costrizione, essere piuttosto pressante e durare generalmente non più di 10 - 15 minuti. allora le remissioni sono di nuovo possibili.
L’angina pectoris, o come dice la gente “angina pectoris”, può essere di due tipi: tensione e calma. Il primo si verifica sotto l'influenza dello stress fisico sul corpo e può svilupparsi a causa dello stress o disturbi psicoemotivi. L’angina a riposo di solito si manifesta senza causa; in alcuni casi, un attacco può verificarsi durante il sonno.
Entrambi i tipi di angina vengono alleviati molto bene assumendo 1 - 2 tonnellate di nitroglicerina sotto la lingua con un intervallo minimo tra le dosi di almeno 10 minuti.
Ricordare: questo tipo L'IBS richiede consultazione obbligatoria un cardiologo che esegue un cardiogramma del cuore e prescrive un trattamento adeguato, in modo da non provocare un'ulteriore progressione della malattia e la sua possibile transizione verso uno stadio più grave e pericoloso per la vita del paziente.
Infarto miocardico avanzatoè molto grave complicazione malattia ischemica che richiede un trattamento di emergenza cure mediche. I principali segni di un infarto sono un dolore grave, pressante e opprimente nella zona del cuore, che non viene alleviato dai preparati a base di nitroglicerina. Inoltre, un attacco cardiaco può essere accompagnato da mancanza di respiro, debolezza, nausea o vomito, per lo più di colore giallastro.
L’attacco provoca sentimenti di paura, ansia, debolezza generale, vertigini, forte compressione e formicolio possono essere avvertiti nella zona del cuore.
In alcuni casi, il paziente può avvertire un forte dolore perdita improvvisa coscienza.
Pertanto, in caso di infarto miocardico acuto, il paziente deve essere immediatamente ricoverato in ospedale per evitare esito fatale e prevenzione possibile sviluppo complicazioni indesiderate.
Insufficienza cardiaca cronicaè uno dei principali segni di malattia coronarica, che si manifesta con costante mancanza di respiro, il paziente si lamenta di non avere abbastanza aria, inizia a soffocare periodicamente, le coperture dei tessuti superiore e inferiore del corpo diventano di colore bluastro , di conseguenza disturbo acuto circolazione sanguigna, si verifica un ristagno locale del sangue, il torace del paziente assume una forma a forma di botte.
Con tutti i segni di malattia coronarica sopra elencati, è imperativo recarsi in ospedale per consultare un cardiologo il prima possibile per diagnosticare tempestivamente la malattia, poiché sviluppo di cardiopatia ischemica nella sua prima fase, puoi almeno fermare leggermente la sua ulteriore progressione.
Arresto cardiaco improvviso(morte coronarica) è una grave complicanza dell'infarto miocardico acuto, con conseguente provvedimento tempestivo cure mediche d'urgenza per lui. Si manifesta con una brusca cessazione dell'attività cardiaca con un arresto nell'ulteriore funzionamento di tutte le funzioni vitali. organi importanti e sistemi.
Se nei prossimi 2-3 minuti. al paziente non verrà fornita la rianimazione d'emergenza, quindi dopo 4 - 6 minuti. Processi irreversibili si verificano nella corteccia cerebrale e nel sistema nervoso centrale, che portano alla completa morte biologica.
Attenzione: diagnosi tempestiva della malattia fase iniziale il suo sviluppo consentirà di effettuare un trattamento abbastanza efficace, oltre a prevenire ulteriori sviluppi complicazioni indesiderate.
Diagnostica
- esame del paziente da parte di un medico, il paziente lamenta dolore al torace;
- elettrocardiogramma obbligatorio del cuore;
- angiografia coronarica (permette di determinare la condizione delle arterie coronarie del cuore, nonché di identificare la presenza cambiamenti patologici in loro);
- tomografia computerizzata della cavità toracica;
- angiografia delle principali arterie del cuore.
In questo articolo abbiamo scoperto i principali segni di malattia coronarica.
Manifestazioni di malattia coronarica
La parola infarto significa la morte di parte del tessuto di qualsiasi organo a causa di una violazione della pervietà della nave che alimenta questo tessuto. Oltre all'infarto miocardico (cuore), ci sono infarti polmonari, reni, milza e altri organi. Tutti si presentano nei casi in cui una delle arterie relativamente grandi si rifornisce questo corpo il sangue, si intasa e parte del tessuto che da questa arteria riceveva ossigeno e tutte le sostanze necessarie alla sua vita subisce una degenerazione e muore. A causa della morfologia e caratteristiche funzionali muscolo cardiaco e le arterie che lo alimentano, la frequenza dell'infarto miocardico è incomparabilmente superiore alla frequenza di tale danno ad altri organi. Nel sito dell'infarto miocardico risultante (Fig. 4), si sviluppano gradualmente cicatrici tessuto connettivo, che è funzionalmente diverso dal muscolo cardiaco. A questo proposito, se l'infarto miocardico è di ampia superficie, si verificano debolezza cardiaca e altre complicazioni che portano a conseguenze avverse.
Un uomo con assolutamente cuore sano può soffrire di infarto miocardico a causa del danno a una delle arterie coronarie che alimentano il cuore.
Quindi, l'infarto del miocardio è una catastrofe causata dal blocco completo o parziale di un'arteria coronaria. Quando il lume del vaso è parzialmente chiuso, la possibilità di infarto sarà determinata dall'entità della discrepanza tra le esigenze miocardiche di
ossigeno (che dipende dall'intensità del cuore) e dall'effettivo apporto di sangue arterioso al muscolo cardiaco.
Quando un'arteria coronaria è completamente bloccata, i composti del fosforo ricchi di energia - ATP e CP - vengono rapidamente consumati nel muscolo cardiaco. Ciò porta al fatto che parte del muscolo cardiaco, la cui fornitura è cessata a causa di una violazione della pervietà dell'arteria, attraverso poco tempo smette di contrarsi e cellule muscolari in questo luogo senza riduzione di ATP e CP
muoiono presto. Come risultato della cessazione delle contrazioni di una parte relativamente ampia del ventricolo sinistro, si sviluppa debolezza cardiaca (insufficienza), che aggrava notevolmente le condizioni del malato.
Nella maggior parte dei casi, il lume dell'arteria coronaria si restringe gradualmente a causa della formazione di una o più placche aterosclerotiche in una delle sezioni del vaso, di cui parleremo più dettagliatamente di seguito. A volte la placca stessa è piccola, ma sulla sua superficie ruvida o ulcerata si forma un coagulo di sangue, che chiude completamente o parzialmente il lume dell'arteria. Un ulteriore restringimento dell'arteria nella posizione della placca aterosclerotica è notevolmente facilitato dall'aumento della pressione sanguigna. In caso di eccessivo stress fisico anche una piccola placca può diventare un ostacolo al flusso sanguigno in forte aumento attraverso le arterie coronarie e causare lo sviluppo di infarto miocardico. È molto probabile che lo sappiamo dalla storia Grecia antica L'episodio del messaggero di Maratona, che corse per 42 km fino ad Atene e morì morto, ne è un esempio.
Vicino all'infarto c'è un'altra manifestazione di aterosclerosi delle arterie coronarie: l'angina pectoris, caratterizzata da dolore nella zona del cuore, dietro lo sterno, spesso irradiato al braccio sinistro o alla scapola. Proprio come l’infarto del miocardio, l’angina pectoris è il risultato di un insufficiente apporto di sangue al muscolo cardiaco (ischemia).
Dalla proposta Organizzazione Mondiale In ambito sanitario è stato istituito il termine “malattia coronarica”, che si riferisce a tutte le condizioni accompagnate da un insufficiente apporto di sangue al muscolo cardiaco.
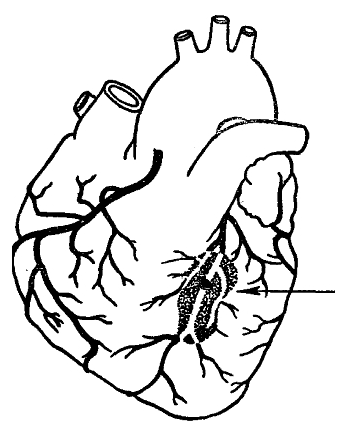
Riso. 4. Infarto miocardico, sviluppatosi a seguito del blocco di uno dei rami dell'arteria coronaria sinistra (indicato da una freccia)
Quindi, angina pectoris, infarto del miocardio, molto spesso vari disturbi la funzione ritmica del cuore (aritmie), così come i casi di morte improvvisa (vedi sotto) si riferiscono a manifestazioni della stessa malattia: malattia coronarica (CHD).
Nella cardiopatia ischemica, l'apporto di ossigeno al muscolo cardiaco è in ritardo rispetto all'effettivo fabbisogno di ossigeno, mentre normalmente l'apporto di ossigeno al miocardio supera il fabbisogno. Come risultato dell'ischemia miocardica, si verificano segni caratteristici della cardiopatia ischemica (Fig. 5).
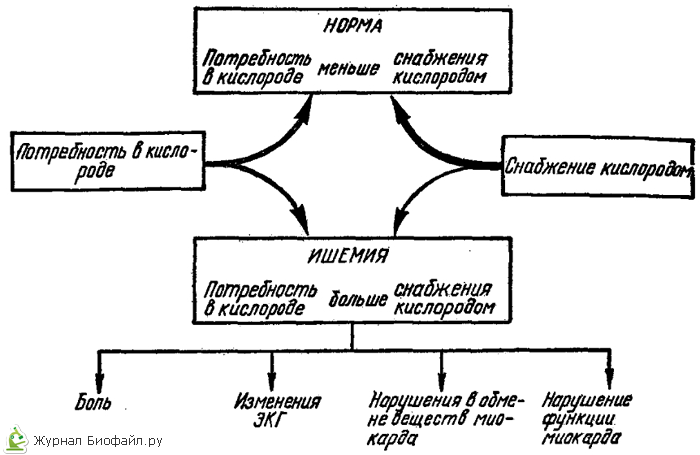
Riso. 5. Schema dell'insorgenza dell'ischemia miocardica e alcune delle sue manifestazioni
Naturalmente, esistono molte forme diverse di infarto miocardico e angina. A volte è difficile tracciare una linea clinica chiara tra un attacco prolungato di angina e un lieve infarto miocardico. Alcuni pazienti soffrono di angina per molti anni senza alcuna causa gravi conseguenze. Tuttavia, il più delle volte, l’angina pectoris funge da preludio all’infarto del miocardio o alla fine porta a debolezza cardiaca o battito cardiaco irregolare.
Ci sono molti casi in cui l'infarto miocardico è preceduto solo da pochi attacchi di angina, ai quali la persona non attribuiva alcuna importanza e non riteneva necessario consultare un medico.
Strettamente correlato al problema della delucidazione delle cause dell'infarto miocardico è il problema dello studio delle cause della cosiddetta morte improvvisa, che si verifica diverse ore dopo le prime manifestazioni della malattia (in una persona precedentemente sana). La morte improvvisa, di regola, si basa su un'insufficienza coronarica che si verifica rapidamente a causa di uno spasmo acuto e prolungato di una delle arterie coronarie o di uno sviluppo acuto infarto ad ampia focale miocardio. E la causa immediata della morte sono profondi disturbi del ritmo cardiaco: invece di contrazioni ordinate ed efficaci del muscolo cardiaco, iniziano le contrazioni caotiche dei singoli fasci muscolari, si sviluppa la cosiddetta fibrillazione ventricolare, o asistolia cardiaca, lavoro efficace il cuore si ferma. Condizione simile, se si protrae per diversi minuti, diventa incompatibile con la vita.
Per chiedere aiuto tempestivamente e sviluppare la corretta linea di comportamento, è importante conoscere bene come si manifesta l'IHD.
Segni di angina e infarto miocardico. Primo descrizione classica attacco " angina pectoris“(come viene chiamata l'angina) fu fatto da W. Heberden nel 1768 in una conferenza al Royal College of Physicians di Londra.
Durante un attacco di angina, una persona sperimenta una sensazione di pressione, pesantezza, mista a sentimento dolore sordo nella parte centrale del torace, dietro lo sterno, a volte in qualche punto profondo della gola. Alcune persone hanno relativamente forte dolore accompagnato da paura, debolezza e comparsa di sudore freddo, ma dopo 2-3 minuti il dolore scompare e la persona si sente di nuovo in salute. Per altre persone non si tratta di dolore, ma di una particolare sensazione di bruciore, pressione dietro lo sterno o nella zona del collo. (Fig. 6)
Solitamente simili attacchi a breve termine si verificano al mattino quando una persona ha fretta di andare al lavoro, soprattutto con tempo freddo e ventoso: è una tipica angina pectoris.
Spesso gli attacchi di angina si sviluppano dopo un pasto pesante, durante lo sforzo fisico o subito dopo un pasto abbondante stress emotivo, influenze mentali negative o altri disturbi.
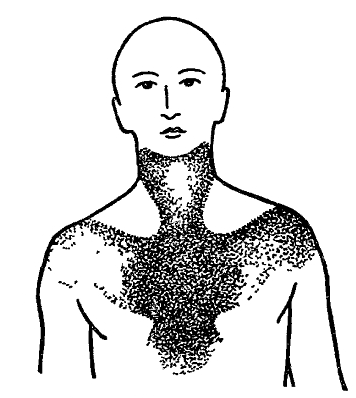
Fig 6. Area di distribuzione del dolore durante l'angina pectoris
Con l'angina a riposo, che spesso si verifica di notte o al mattino presto, quando il paziente è a completo riposo, un ruolo importante viene dato al fattore dello spasmo vascolare (una delle sezioni dell'arteria coronaria). Di norma, tali spasmi si verificano nei pazienti ipertensione arteriosa o con arterie coronarie affette da aterosclerosi.
IN l'anno scorso Il termine “angina instabile” è diventato molto diffuso. Si contrappone alla definizione di “angina stabile”, intesa come una condizione caratterizzata da attacchi di dolore toracico a breve termine, familiari al paziente, che si verificano quando determinate situazioni(camminare velocemente controvento, soprattutto dopo aver mangiato, durante l'eccitazione, ecc.). Al paziente angina stabile Occorre effettuare un trattamento sistematico, non vi sono indicazioni per un ricovero urgente. La questione è diversa se l'angina pectoris è comparsa per la prima volta nella vita o i suoi attacchi sono diventati più frequenti, se insieme all'angina pectoris è comparsa l'angina pectoris a riposo, gli attacchi hanno cominciato a essere alleviati meno facilmente con la nitroglicerina, sono diventati più gravi o più duraturi . Questo tipo di angina è chiamato instabile. I pazienti con angina instabile devono essere tenuti sotto osservazione speciale, limitare drasticamente lo stress fisico ed emotivo, monitorare l'ECG e intensificare il trattamento vasodilatatori. Nella maggior parte dei casi, tali pazienti devono essere ricoverati in ospedale per un monitoraggio intensivo e trattamento attivo. Gli attacchi di angina instabile sono anche forieri di infarto miocardico.
Come già notato, non è sempre facile determinare una linea netta tra angina pectoris e infarto miocardico. A volte i pazienti subiscono un lieve infarto miocardico “in piedi”, senza cure mediche. Tuttavia, per l'infarto miocardico in periodo iniziale più tipicamente tempestoso e corso severo. L'infarto miocardico acuto si presenta più spesso come un attacco di dolore acuto, penetrante e persistente o come una sensazione molto dolorosa di compressione del torace, come se qualcuno lo stesse stringendo in una morsa. Il paziente è spaventato, irrequieto, ha difficoltà a respirare, corre per la stanza senza trovare un posto per sé. L'eccitazione lascia il posto alla debolezza e al sudore freddo, soprattutto se il dolore continua per più di 1-2 ore.
Durante un tale attacco, la nitroglicerina, che in precedenza alleviava la condizione, quasi non riduce il dolore o ha solo un effetto a breve termine. Al culmine del dolore, il paziente diventa pallido, il polso diventa debole e frequente e l'aumento della pressione sanguigna viene sostituito da una diminuzione. Questo è il massimo periodo pericoloso malattie. È necessario un intervento medico immediato. Solo somministrando farmaci speciali a un medico di emergenza o cure di emergenzaè possibile far fronte all'attacco e talvolta è necessario ricoverare urgentemente il paziente.
Se una persona sperimenta un attacco di angina per la prima volta o sviluppa un attacco di dolore toracico accompagnato da debolezza, sudore freddo, nausea e vomito, vertigini o perdita a breve termine coscienza, è estremamente importante chiamare immediatamente un medico. Solo un medico è in grado di valutare le caratteristiche di alcune manifestazioni della malattia e prescriverle ulteriori ricerche, sulla base dei risultati di cui è possibile mettere diagnosi accurata, decidere sulla necessità del ricovero e consigliare il trattamento corretto.
Tutti i pazienti con sospetto di infarto miocardico dovrebbero essere ricoverati in un ospedale dove esiste questa possibilità esame approfondito, osservazione e “trattamento intensivo”. Nei reparti specializzati ci sono reparti dove vengono inviati pazienti particolarmente gravi per stabilire per loro un monitoraggio elettrocardiografico costante, una maggiore supervisione da parte di medici e infermieri. personale medico e, di conseguenza, riconoscere e curare tempestivamente le complicanze dell'infarto miocardico che 10-15 anni fa erano considerate incompatibili con la vita.
In alcuni pazienti, l'infarto miocardico si sviluppa improvvisamente, quasi senza alcun segnale premonitore, tra quelli apparenti piena salute. Tuttavia, se esamini queste persone "sane" prima dell'infarto del miocardio, nella stragrande maggioranza di loro puoi trovare alcuni segni di aterosclerosi dei vasi cardiaci o disturbi metabolici che si sono sviluppati molto prima dell'infarto.
Fare una diagnosi di infarto miocardico a volte può essere difficile. Un elettrocardiogramma, i risultati di uno studio cellulare e composizione biochimica sangue e dati provenienti da altri metodi diagnostici ausiliari.
Si tiene in molti paesi del mondo esame preventivo popolazione per identificare l'IBO nascosta e l'aterosclerosi sottostante delle arterie coronarie. Ma tali ispezioni non sono ancora diffuse. Per dimostrare che è necessaria la prevenzione attiva dell'infarto miocardico, forniremo alcune informazioni sulla distribuzione della malattia coronarica e su alcune delle sue complicanze.
Prevalenza della malattia coronarica
Non si può presumere che l'aterosclerosi non si sia verificata in vecchi tempi. Pertanto, nelle mummie egiziane furono scoperte lesioni vascolari aterosclerotiche. Negli antichi manoscritti egiziani sopravvissuti, la Bibbia descrive un dolore cardiaco simile al dolore dell'angina pectoris. Ippocrate menzionava casi di blocco dei vasi sanguigni. Interessanti le descrizioni delle sezioni ristrette e tortuose delle navi lasciate da Leonardo da Vinci. Notò anche che tali cambiamenti si verificano più spesso nelle persone anziane e suggerì che avessero un effetto dannoso sulla nutrizione dei tessuti.
A partire dal XVIII secolo, gli anatomisti italiani iniziarono a descrivere casi di rottura del miocardio nei morti che soffrivano di dolori cardiaci durante la loro vita. È nota la corrispondenza tra gli scienziati inglesi W. Heberden ed E. Jenner (anni '70 del XVIII secolo), in cui E. Jenner fornisce esempi di blocco delle arterie coronarie in pazienti morti a causa di un attacco di angina pectoris (angina pectoris) .
I medici russi V.P. Obraztsov e N.D. Strazhesko furono creati nel 1909 prestazione moderna O quadro clinico e la natura delle lesioni coronariche acute. La dottrina della malattia coronarica iniziò a svilupparsi particolarmente rapidamente con l'introduzione in ricerche cliniche metodo dell'elettrocardiografia (ECG). Nel 1920, H. Purdy dimostrò i cambiamenti dell'ECG caratteristici dell'infarto miocardico. Dal 1928, il metodo ECG è diventato ampiamente utilizzato nelle cliniche cardiologiche avanzate di tutto il mondo. Al giorno d'oggi, l'esame elettrocardiologico a 12-15 derivazioni è diventato un metodo integrale per la diagnosi delle malattie cardiache non solo in ospedale, ma anche ambito ambulatoriale. Secondo i risultati di un esame ECG delle persone durante attività fisica spesso è possibile rivelare ciò che è nascosto disturbi coronarici. Altri stanno migliorando metodi sottili diagnosi di infarto miocardico basata sulla determinazione dell'attività di alcuni enzimi sierici, ad esempio la creatina fosfochinasi, ecc.
Pertanto, possiamo affermare con sicurezza che l'infarto del miocardio non è apparso nel 20 ° secolo. Tuttavia, c'è un complesso di ragioni che hanno portato a esteso questa malattia nel nostro tempo.
Molte persone non si rendono conto del pericolo forte aumento casi di infarto miocardico e angina pectoris, poiché la psicologia umana viene gradualmente ricostruita. Nel frattempo, esistono dati statistici indiscutibili che indicano che l’infarto del miocardio e altri “incidenti coronarici” sono diventati motivo principale morte della popolazione della maggior parte dei paesi economicamente più sviluppati.
Gli esperti dell'Organizzazione Mondiale della Sanità hanno concluso che negli anni '70 del XX secolo la mortalità per malattie cardiovascolari tra gli uomini di età superiore ai 35 anni è aumentata del 60% in tutto il mondo. Questo è stato riferito in un simposio internazionale a Vienna nel 1979. su 2 milioni deceduti Più della metà dei casi registrati ogni anno negli Stati Uniti sono dovuti a malattie cardiovascolari, di cui più di un terzo è dovuto a malattia coronarica. Negli Stati Uniti ogni anno muoiono circa 650mila persone per cardiopatia ischemica.
I tassi di mortalità per malattie cardiovascolari, inclusa la malattia coronarica, per un certo numero di paesi sono mostrati nella Fig. 7.
In generale, nei paesi altamente sviluppati, su dieci persone con più di 40 anni, cinque muoiono per malattie cardiovascolari. In Germania vengono registrati ogni anno circa 250mila casi di infarto miocardico e il numero di decessi dovuti a questa malattia è aumentato di 5 volte dal 1952 al 1974. Nell’Unione Sovietica morirono di cardiopatia aterosclerotica 514.400 persone nel 1976 e 529.900 persone nel 1977. Secondo la Centrale ufficio statistico Nell'URSS nel 1981, la mortalità per malattie cardiovascolari nel paese si è stabilizzata e in alcune repubbliche sindacali si è osservata una tendenza al ribasso.
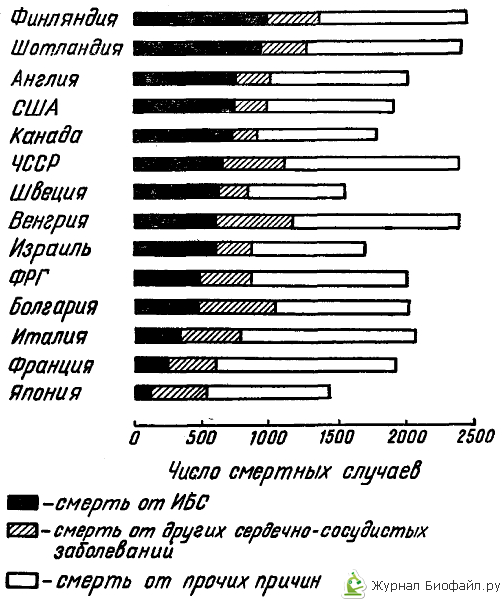
Riso. 7. Mortalità degli uomini di età compresa tra 35 e 74 anni per varie malattie ogni 100mila abitanti in diversi paesi
È stata condotta un'indagine basata sulla popolazione su ampi gruppi di residenti delle più grandi città del nostro paese - Mosca, Leningrado e Kiev - al fine di identificare la prevalenza dell'IHD tra loro e i fattori che contribuiscono al suo sviluppo. Come ci si aspetterebbe, c'è stato un aumento naturale nella prevalenza dell'IHD con l'aumentare dell'età dei soggetti esaminati. Pertanto, tra gli uomini della città di Leningrado all'età di 20-29 anni, la prevalenza dell'IHD è inferiore all'1%, 30-39 anni - 5%, 40-49 anni - 9%, 50-59 anni - 18 % e all'età di 60-69 anni - 28%. In generale, possiamo dire che un uomo su sei ha tra i 50 e i 59 anni e un uomo su quattro tra i 60 e i 69 anni. Leningrado soffre di cardiopatia ischemica. Tra le donne, la prevalenza dell'IHD era all'incirca la stessa che tra gli uomini, ma forme gravi L'IHD era meno comune tra loro. Secondo le statistiche mediche di molti paesi, le donne in premenopausa sviluppano un infarto miocardico molto meno spesso degli uomini. Pertanto, l'attenzione principale è stata rivolta alla prevenzione di questa malattia tra la parte maschile della popolazione, sebbene, come evidenziato dai risultati degli studi sulla popolazione condotti durante l'URSS, sia necessario attuare adeguate misure preventive tra le donne.
È stato già notato sopra che la cardiopatia ischemica e l'infarto del miocardio derivano da lesioni aterosclerotiche delle arterie coronarie del cuore. Moderno letteratura medicaè ricco di descrizioni dei cosiddetti fattori di rischio per la malattia coronarica che contribuiscono all'insorgenza e alla progressione di questa malattia. Ma prima di tutto proveremo a dirti cos'è l'aterosclerosi e qual è la sua essenza.

