एंडोमेट्रियम के लिए लिंडन। एंडोमेट्रियम की मोटाई कैसे बढ़ाएं
पतला एंडोमेट्रियम- प्राकृतिक गर्भाधान को रोकने वाले कारणों में से एक है। इसकी मोटाई हार्मोनल परिवर्तन सहित कई कारकों द्वारा निर्धारित की जाती है। यह प्रीमेंस्ट्रुअल पीरियड में सबसे ज्यादा फंक्शनल हो जाता है। मां बनने की योजना बनाने वाली महिलाओं के लिए एंडोमेट्रियम का निर्माण कैसे किया जाए, यह सवाल सबसे अधिक प्रासंगिक है।
एंडोमेट्रियम की संरचना और कार्य
अंतर्गर्भाशयकला- गर्भाशय गुहा की श्लेष्मा झिल्ली। निषेचित कितनी जल्दी और सफलतापूर्वक पैर जमा सकता है, यह उसकी मोटाई, अखंडता और कार्यक्षमता पर निर्भर करता है।
एंडोमेट्रियम की संरचना में शामिल हैं:
- उपकला - गर्भाशय गुहा को अस्तर करने वाली कोशिका परत;
- केशिकाएं, ग्रंथि संबंधी नलिकाएं;
- स्ट्रोमा - सहायक संयोजी ऊतक जो मासिक धर्म के दौरान कोलेजन पैदा करता है।
एंडोमेट्रियम का मुख्य कार्य निर्धारण के लिए अनुकूल परिस्थितियों का निर्माण करना है और सामान्य विकासगर्भाशय गुहा में भ्रूण। आम तौर पर, श्लेष्म झिल्ली में बदलाव शुरू होने के बाद: इसकी रक्त आपूर्ति और स्रावी कार्य बढ़ जाते हैं। भविष्य में, एंडोमेट्रियम के जहाजों में भाग लेते हैं। उनको शुक्रिया विकासशील भ्रूणसही मात्रा में ऑक्सीजन और विकास के लिए आवश्यक सभी पदार्थ प्राप्त करता है।
एंडोमेट्रियम का एक अन्य कार्य एक अवरोध है। यह आसंजनों के विकास को रोकता है: यह गर्भाशय की दीवारों को उनके निरंतर संपर्क के बावजूद एक साथ चिपकाने की अनुमति नहीं देता है।
गर्भावस्था की संभावना एंडोमेट्रियम की मोटाई और संरचना के साथ-साथ ग्रंथियों की परत की परिपक्वता पर निर्भर करती है। श्लेष्म झिल्ली की कार्यक्षमता एस्ट्राडियोल की उपस्थिति से निर्धारित होती है, जो रोम द्वारा निर्मित एक हार्मोन है। उसके लिए, एंडोमेट्रियम की परिपक्वता और प्रोजेस्टेरोन का और उत्पादन होता है।
एंडोमेट्रियम की अपर्याप्त मोटाई के कारण
यह निर्धारित करने के लिए कि एंडोमेट्रियम को जल्दी से कैसे बनाया जाए सफल गर्भाधान, आपको इसकी कम कार्यक्षमता के कारणों का पता लगाने की आवश्यकता है। गर्भाशय की एक पतली परत निम्नलिखित कारकों के कारण हो सकती है:
- विकृति विज्ञान अंतःस्त्रावी प्रणालीजन्म से उपस्थित;
- ग्रंथियों के उत्पादन में शिथिलता आंतरिक स्राव, हार्मोन अवधि के स्तर के बीच एक विसंगति के लिए अग्रणी मासिक धर्म;
- गर्भाशय को अपर्याप्त रक्त की आपूर्ति, मूत्राशय, श्रोणि तल और मलाशय की मांसपेशियां, सूजन, संचालन, चोटों के साथ-साथ जन्मजात प्रकृति के परिणामस्वरूप;
- गर्भाशय की श्लेष्मा परत को नुकसान, जो अक्सर गर्भपात और इलाज के परिणामस्वरूप होता है;
- श्रोणि तल और गर्भाशय की मांसपेशियों का अविकसित होना;
- गर्भाशय के संक्रामक रोग;
- जन्म नियंत्रण गोलियों का उपयोग।
वर्तमान में, शोधकर्ता सुझाव दे रहे हैं कि आनुवंशिकता अपर्याप्त म्यूकोसल मोटाई का कारण हो सकती है। लेकिन इस सिद्धांत का समर्थन करने के लिए पर्याप्त नैदानिक डेटा नहीं है।

पतला एंडोमेट्रियम
दवा के साथ एंडोमेट्रियम का इज़ाफ़ा
एंडोमेट्रियम का निर्माण करने के लिए कम समयऔषधियों का प्रयोग करना चाहिए। उनकी नियुक्ति केवल एक डॉक्टर द्वारा की जानी चाहिए, क्योंकि केवल वह ही सबसे अधिक चुनने में सक्षम होगा प्रभावी दवाएंऔर एक उचित उपचार योजना विकसित करें।
चूंकि एस्ट्राडियोल की मात्रा में वृद्धि से एंडोमेट्रियम का निर्माण होता है, इसलिए हार्मोनल दवाएं जल्दी से कार्य का सामना कर सकती हैं। उनके स्वागत की योजना चक्र के चरणों से निर्धारित होती है।
पहली छमाही में, डिविगेल, एस्ट्राडियोल, फेमोस्टोन और प्रोगिनोवा टैबलेट के इंजेक्शन निर्धारित हैं। ये दवाएं बढ़ जाती हैं एंडोमेट्रियल मोटाई, रक्त परिसंचरण और ग्रंथियों की गतिविधि में वृद्धि।
दूसरे चरण में, डुप्स्टन और उट्रोज़ेस्टन की आवश्यकता होती है। ये दवाएं एंडोमेट्रियम के गठन और परिपक्वता में योगदान करती हैं। दोनों शामिल हैं एक बड़ी संख्या कीप्रोजेस्टेरोन - गर्भाशय गुहा में भ्रूण को ठीक करने और एक सफल गर्भावस्था के लिए आवश्यक हार्मोन।
हार्मोनल दवाओं के अलावा, डॉक्टर पतले एंडोमेट्रियम के कारण होने वाली बीमारियों के इलाज के लिए आवश्यक दवाएं लिख सकते हैं। इस तरह की चिकित्सा का मुख्य उद्देश्य क्षतिग्रस्त श्लेष्म झिल्ली की बहाली, संक्रामक का उन्मूलन और है भड़काऊ प्रक्रियाएंगर्भाशय में। अगर कोई महिला लेती है गर्भनिरोधक गोलियाँ, उन्हें रद्द करने की आवश्यकता होगी।

लोक उपचार के साथ एंडोमेट्रियम का निर्माण
पतली एंडोमेट्रियम एक हल करने योग्य समस्या है, क्योंकि पारंपरिक चिकित्सा पद्धतियों के साथ संयोजन में दवाओं का उपयोग करके इसे बढ़ाया जा सकता है। मनगढ़ंत बातों के बीच औषधीय जड़ी बूटियाँनिम्नलिखित सबसे प्रभावी हैं:
- ऋषि काढ़ा. फाइटोहोर्मोन रक्त में एस्ट्रोजेन के स्तर को बढ़ाते हैं और रोम की गतिविधि को उत्तेजित करते हैं। काढ़ा तैयार करने के लिए आपको 1 बड़ा चम्मच चाहिए। एल सूखे कुचले हुए पौधे में 250 मिली पानी डालें, उबालें और 10-15 मिनट के लिए ठंडा करें। मात्रा का एक तिहाई दिन में 4 बार तक लें। मासिक धर्म चक्र के अनुसार उपचार किया जाना चाहिए: मासिक धर्म के चौथे दिन से शुरू करें, दिन समाप्त करें;
- लाल ब्रश और बोरान गर्भाशय के काढ़े. ये औषधीय पौधे हार्मोनल पृष्ठभूमि को प्रभावित करते हैं, इसमें सूजन-रोधी गुण होते हैं। मासिक धर्म के आखिरी दिन से शुरू होने वाले चक्र के पहले भाग में लाल ब्रश लेना चाहिए। अपलैंड गर्भाशय - चक्र के दूसरे भाग में। काढ़ा नुस्खा: 1 बड़ा चम्मच। एल सूखी घास को एक कंटेनर में डालें, 250 मिलीलीटर उबलते पानी डालें और 3 घंटे के लिए लपेटें। दिन में 3 बार 100 मिली पिएं;
- गांठदार काढ़ा. पेय गर्भाशय को रक्त की आपूर्ति में सुधार करता है, श्लेष्म झिल्ली को बहाल करने में मदद करता है। काढ़े का गिलास तैयार करने के लिए सूखी जड़ी बूटीआपको एक लीटर उबलते पानी डालना होगा और 5 मिनट के लिए जोर देना होगा। चाय की जगह दिन में 1-2 गिलास पिएं।
महत्वपूर्ण!किसी का उपयोग हर्बल काढ़ाडॉक्टर से सहमत होना चाहिए। लोक व्यंजन हार्मोनल पृष्ठभूमि, काम को महत्वपूर्ण रूप से प्रभावित कर सकते हैं व्यक्तिगत निकायऔर समग्र रूप से जीव की स्थिति।
एंडोमेट्रियल बिल्डअप के लिए जीवन शैली
कोई फर्क नहीं पड़ता कि डॉक्टर के सभी नुस्खों का कितनी सावधानी से पालन किया जाता है, केवल गर्भाधान के लिए एंडोमेट्रियम को बढ़ाना संभव है संकलित दृष्टिकोण. एक महत्वपूर्ण भूमिका उस जीवन शैली द्वारा निभाई जाती है जिसका एक महिला नेतृत्व करती है। उचित पोषणऔर पर्याप्त शारीरिक गतिविधि सामान्य रूप से शरीर के स्वास्थ्य और विशेष रूप से प्रजनन प्रणाली के लिए स्थितियां हैं।
एक संतुलित आहार एंडोमेट्रियल मोटाई और कार्यक्षमता को बनाए रखने में मदद करता है। सफल गर्भाधान के लिए, एक महिला के दैनिक आहार में शामिल होना चाहिए:
- विटामिन ई के स्रोत: पत्तीदार शाक भाजीअपरिष्कृत अनाज, चोकर, वनस्पति तेल;
- विटामिन सी के स्रोत: काला करंट, नींबू, शिमला मिर्चअंगूर, कीवी;
- सैलिसिलेट्स के स्रोत(पदार्थ जो रक्त के थक्कों के निर्माण को रोकते हैं): स्ट्रॉबेरी, रसभरी, शहद, किशमिश, प्रून, थाइम, करी, पेपरिका, अदरक, दालचीनी;
- ओमेगा -3 फैटी एसिड के स्रोत: रेपसीड और अलसी का तेल, ट्यूना, नट्स, सैल्मन।
पैल्विक अंगों को अपर्याप्त रक्त आपूर्ति के साथ, मध्यम शारीरिक गतिविधि आवश्यक है। तैरना, दौड़ना, फिटनेस, साथ ही प्राच्य नृत्य श्लेष्म झिल्ली को मोटा करने में योगदान कर सकते हैं। अस्तित्व विशेष अभ्यासपेरिनेम और छोटे श्रोणि (केगेल तकनीक, लड़खड़ाहट) की मांसपेशियों को मजबूत करने के लिए अग्रणी। लेकिन कक्षाएं शुरू करने से पहले, कुछ मामलों में डॉक्टर से परामर्श करना उचित है शारीरिक व्यायामस्थिति को बढ़ा सकता है।
एंडोमेट्रियम का निर्माण कैसे किया जाए, इस सवाल का सटीक उत्तर डॉक्टर दे सकते हैं। वह सब कुछ खर्च करेगा आवश्यक परीक्षाएँऔर प्राप्त परिणामों के आधार पर एक प्रभावी उपचार कार्यक्रम तैयार करेगा। आधुनिक दृष्टिकोणगर्भाशय श्लेष्म के कार्यों को बहाल करने के लिए दवाओं, लोक उपचार, साथ ही पोषण और शारीरिक गतिविधि के नियमों का अनुपालन शामिल है।
एंडोमेट्रियम एक जटिल कार्य करता है - एक अंडा इसमें एम्बेडेड होता है और कई हफ्तों में विभाजित होता है। गर्भाशय गुहा की भीतरी परत रोगाणु कोशिकाओं के लिए प्रारंभिक "अपरा" की भूमिका निभाती है और पोषण, सुरक्षा और रक्त की आपूर्ति प्रदान करती है। इसलिए, गर्भावस्था से पहले स्वस्थ एंडोमेट्रियम की परिपक्वता तैयार करना आवश्यक है। यदि प्रजनन प्रणाली में कोई समस्या है, तो इसका उपयोग करके किया जा सकता है हार्मोन थेरेपी, लोक उपचार। स्वस्थ महिलाओं के लिए, विटामिन लेने और आहार में स्वस्थ खाद्य पदार्थों को शामिल करने जैसे तरीके उपयुक्त हैं।
एंडोमेट्रियल ग्रोथ डिसऑर्डर के कारण
एंडोमेट्रियम गर्भाशय गुहा की आंतरिक परत को रेखाबद्ध करता है, जो मासिक धर्म चक्र के दौरान महिलाओं में बहाया जाता है। इसकी कोशिकाओं का बनना अंडाशय में बनने वाले हार्मोन के प्रभाव पर निर्भर करता है।
एक निषेचित अंडे के आरोपण के लिए गर्भाशय उपकला की वृद्धि आवश्यक है। गर्भावस्था के पहले हफ्तों में, एंडोमेट्रियम एक पोषण कार्य करता है, जिसके कारण यह विभाजित होता है और आकार में बढ़ जाता है।
एस्ट्रोजेन एंडोमेट्रियम के विकास को नियंत्रित करता है, इसे अंडे के आरोपण के लिए तैयार करता है। महिला शरीर में, यह हार्मोन केंद्रीय तंत्रिका तंत्र के नियमन के प्रभाव में अंडाशय में बनने वाले रोम में निहित होता है।
चक्र के दूसरे चरण में स्वस्थ महिलाप्रोजेस्टेरोन का प्रभुत्व। यह गर्भाशय की मोटाई में संवहनी घनास्त्रता में योगदान देता है, जिसके परिणामस्वरूप एंडोमेट्रियम की अस्वीकृति होती है और मासिक धर्म रक्तस्राव विकसित होता है।
मासिक धर्म चरण में हार्मोन के प्रभाव में एंडोमेट्रियम का विकास
मुख्य कारण डिस्ट्रोफिक परिवर्तनगर्भाशय की उपकला परत:
- गर्भपात या सर्जरी के दौरान इलाज।
- जननांग अंगों में भड़काऊ परिवर्तन की पृष्ठभूमि के खिलाफ हार्मोनल असंतुलन।
- मौखिक गर्भनिरोधक लेना या अंतर्गर्भाशयी डिवाइस का उपयोग करना।
- हार्मोन-उत्पादक ट्यूमर जो बड़ी मात्रा में प्रोजेस्टेरोन का उत्पादन करते हैं।

इलाज
चिकित्सा का मुख्य लक्ष्य एक महिला के शरीर को गर्भाधान या आईवीएफ (इन विट्रो फर्टिलाइजेशन) के लिए तैयार करना है। उपचार के लिए, दवाओं और लोक उपचार का उपयोग किया जाता है। विटामिन के सेवन और कुछ खाद्य पदार्थों के सेवन से लाभकारी प्रभाव पड़ता है।

दवाइयाँ
दवाएं एंडोमेट्रियम को जल्दी से बनाने में मदद करती हैं, क्योंकि उनमें बड़ी मात्रा में एस्ट्रोजन होता है। निम्नलिखित दवाएं सक्रिय रूप से उपयोग की जाती हैं:
- डिविगेल;
- उट्रोज़ेस्तान;
- प्रोगिनोवा;
- क्यूरेंटाइल।

डिविगेल
डिविजेल जेल के रूप में आता है जिसे त्वचा पर लगाया जाता है। एस्ट्राडियोल, कार्बोमर, एथिनोल और प्रोपलीन ग्लाइकोल शामिल हैं। रचना में अल्कोहल शामिल है, जिसमें यह अच्छी तरह से घुल जाता है सक्रिय घटक. यह रक्त में दवा के प्रवेश की सुविधा प्रदान करता है।
एस्ट्राडियोल की उच्च सामग्री के कारण दवा का शक्तिशाली एस्ट्रोजेनिक प्रभाव होता है, एक पदार्थ जो रासायनिक और जैविक गुणों में एक महिला के अपने हार्मोन जैसा दिखता है।

एस्ट्राडियोल कोशिका झिल्ली के माध्यम से गर्भाशय एपिथेलियोसाइट के नाभिक में प्रवेश करता है और विशिष्ट रिसेप्टर्स को बांधता है। उसके बाद, एक लिगैंड-कॉम्प्लेक्स बनता है, जो न्यूक्लिक एसिड के गठन को बढ़ाता है, विकास को उत्तेजित करता है रक्त वाहिकाएंऔर जीनोम के काम को सक्रिय करता है।
दवा की क्रिया:
- एंडोमेट्रियम के विकास को बढ़ावा देता है (स्तन ग्रंथियों की गतिविधि को कम करता है, जिससे गठन का निषेध होता है स्तन का दूधऔर है अतिरिक्त कारकवृद्धि)।
- सेक्स हार्मोन की कमी के गठन को रोकता है।
- उपचार को उत्तेजित और तेज करता है संयोजी ऊतकसर्जरी या गर्भपात के बाद।
- नियमित मासिक धर्म चक्र स्थापित करने में मदद करता है।

आप निम्नलिखित स्थितियों में दवा का उपयोग नहीं कर सकते हैं:
- एस्ट्राडियोल से एलर्जी;
- स्तन और अन्य जननांग अंगों का कैंसर;
- गर्भाशय रक्तस्राव;
- मस्तिष्क ट्यूमर।
Divigel केवल एक प्रसूति-स्त्री रोग विशेषज्ञ द्वारा रक्त में हार्मोन की सामग्री की पूरी तरह से जांच और अध्ययन के बाद निर्धारित किया जाता है।
दुष्प्रभाव:
- सरदर्द;
- चक्कर आना;
- कोरिया (हाथों और पैरों की अराजक हरकत);
- नस की दीवार की सूजन;
- दबाव में वृद्धि;
- ओवरडोज के मामले में उल्टी या सूजन।
यदि ये लक्षण होते हैं, तो आपको डॉक्टर से परामर्श लेना चाहिए।
utrogestan
Utrozhestan कैप्सूल और गोलियों के रूप में उपलब्ध है जिसमें हार्मोन प्रोजेस्टेरोन होता है। यह हार्मोन मासिक धर्म चक्र के दूसरे चरण में उत्पन्न होता है और झिल्ली के विकास, मोटाई और मजबूती के लिए जिम्मेदार होता है। भीतरी सतहगर्भाशय। प्रोजेस्टेरोन गर्भाधान और गर्भावस्था को बढ़ावा देता है।
एंडोमेट्रियल ग्रोथ डिसऑर्डर वाली महिलाओं में, एस्ट्रोजेनिक दवाओं के संयोजन में Utrozhestan का उपयोग किया जाता है।
कैप्सूल लेते समय, हार्मोन मौखिक श्लेष्म द्वारा अवशोषित होता है और रक्त में 4-6 घंटे तक प्रसारित होता है। पेशाब में निकल जाता है, शरीर में जमा नहीं होता।

दवा क्रियाएं:
- 1. भ्रूण के सही आरोपण को बढ़ावा देता है।
- 2. बांझपन से छुटकारा पाने में मदद करता है, मासिक धर्म चक्र को पुनर्स्थापित करता है।
- 3. रजोनिवृत्ति की स्थिति और ल्यूटियल अपर्याप्तता का इलाज करता है।
- 4. आईवीएफ के साथ, यह चक्र के दूसरे चरण को लंबा करने में मदद करता है, जिसमें गतिविधि में वृद्धि होती है पीत - पिण्डऔर एंडोमेट्रियम की वृद्धि।
- 5. एंडोक्राइन इनफर्टिलिटी (अंडाशय में हार्मोन की कमी) और एंडोमेट्रियोसिस को ठीक करने में मदद करता है।
उपचार का कोर्स पैथोलॉजी पर निर्भर करता है जिसके कारण गोलियां ली जाती हैं। औसतन, यह महीने में 12 से 20 दिन तक रहता है। खुराक डॉक्टर द्वारा निर्देशों और हार्मोन के प्रारंभिक स्तर के अनुसार निर्धारित किया जाता है। ओवरडोज या के मामले में दुस्र्पयोग करनापित्ती, उनींदापन विकसित करता है।
Utrozhestan की नियुक्ति के लिए मतभेद:
- थ्रोम्बोफ्लिबिटिस;
- वंशानुगत पोर्फिरीया;
- जिगर और गुर्दे की विफलता;
- इस्केमिक विकार;
- अधूरा गर्भपात।
प्रतिकूल प्रतिक्रियाएं इस रूप में विकसित होती हैं:
- सरदर्द;
- कुल अनुपस्थिति मासिक धर्म रक्तस्राव 2 चक्रों के भीतर;
- चक्र के बीच में रक्तस्राव।
कुछ महिलाओं के चेहरे पर मुंहासे, उल्टी, कब्ज, उनींदापन और त्वचा में खुजली हो जाती है। इस मामले में, दवा को रद्द करने की सिफारिश की जाती है।
लीवर एंजाइम को बाधित करने वाली दवाओं के साथ Utrozhestan का एक साथ उपयोग नहीं किया जाना चाहिए। इनमें रिफैम्पिसिन, स्पिरोनोलैक्टोन, बार्बिटुरेट्स और एंटीबायोटिक्स शामिल हैं। इन दवाओं के संयुक्त प्रशासन के साथ, जिगर को विषाक्त क्षति होती है।
प्रोगिनोवा
प्रोगिनोवा में बड़ी मात्रा में एस्ट्राडियोल वैलेरेट होता है, जो एक महिला के शरीर में अपने स्वयं के एस्ट्रोजन की कमी की भरपाई करता है। वैलेरेट हार्मोन का एक संरचनात्मक एनालॉग है, इसलिए इसका मुख्य कार्य ओव्यूलेशन को उत्तेजित करना है।
दवा मौखिक श्लेष्म में अवशोषित होती है, रक्त प्रवाह में प्रवेश करती है और यकृत को भेजी जाती है। यहाँ परिवर्तन अभिक्रिया होती है, जहाँ से वैलेरेट बनता है सक्रिय पदार्थ.

उपाय निर्धारित करने के लिए संकेत:
| संकेत | से प्रभावदवा |
| रजोनिवृत्ति |
|
| रजोरोध | मासिक धर्म चक्र की बहाली |
| डिम्बग्रंथि रोग | अंतर्जात हार्मोन का प्रतिस्थापन |
| गर्भपात के बाद जटिलताओं की रोकथाम | रक्तस्राव, ट्यूमर, कैंसर की रोकथाम |
गर्भावस्था की योजना बनाते समय, एंडोमेट्रियम की परत को बढ़ाने के लिए प्रोगिनोवा निर्धारित किया जाता है।
चक्र के पहले दिन दवा पीनी चाहिए, उपचार का कोर्स इस पर निर्भर करता है नैदानिक अभिव्यक्तियाँ. 15 से 25 दिनों तक रहता है।
- जननांगों से खून बह रहा है;
- थ्रोम्बोफ्लिबिटिस;
- हार्मोनल ट्यूमर;
- यकृत रोगविज्ञान।
अंतर्विरोध भी शामिल हैं स्तन पिलानेवालीऔर मरीज की उम्र 18 साल से कम है। उपयोग करने से पहले, गर्भावस्था को बाहर रखा जाना चाहिए, क्योंकि प्रोगिनोवा गर्भपात का कारण बन सकती है।
इस दवा को लेते समय, निम्नलिखित दुष्प्रभाव होने की संभावना है:
- जी मिचलाना;
- त्वचा की खुजली;
- पेट फूलना;
- एलर्जी;
- सूजन;
- बढ़ी हृदय की दर।
यदि उपरोक्त लक्षणों में से कोई भी होता है, तो आपको दवा लेना बंद कर देना चाहिए।
क्यूरेंटाइल
क्यूरेंटिल एक एंजियोप्रोटेक्टिव दवा है। यह दवा के सभी क्षेत्रों में प्रयोग किया जाता है, स्त्री रोग में, जटिल गर्भावस्था वाले रोगियों के लिए उपाय निर्धारित किया जाता है। के हिस्से के रूप में जटिल चिकित्सादवा का उपयोग एंडोमेट्रियम की एक छोटी परत बनाने के लिए भी किया जाता है।
दवा में डिपिरिडामोल होता है, यह वासोडिलेटर्स (पदार्थ जो रक्त वाहिकाओं की दीवारों का विस्तार करता है) से संबंधित है। दवा रक्त के थक्कों के गठन को कम करने में मदद करती है और ऊतक माइक्रोकिरकुलेशन में सुधार करती है। दवा की छोटी खुराक की शुरूआत के साथ वासोडिलेशन मनाया जाता है। क्यूरेंटाइल गर्भाशय में छोटे-कैलिबर वाहिकाओं पर कार्य करता है।

Curantyl निम्नलिखित मामलों में प्रयोग किया जाता है:
- अपरा अपर्याप्तता वाली महिलाओं में गर्भावस्था को बनाए रखने के लिए।
- एंडोमेट्रियम की परत बढ़ाने के लिए गर्भावस्था की योजना बनाते समय।
- मायोमेट्रियम की मोटाई में छोटी रक्त वाहिकाओं के निर्माण में तेजी लाने और भ्रूण हाइपोक्सिया की घटना को खत्म करने के लिए।
- स्थिति में महिलाओं में गर्भावस्था और एक्लम्पसिया को खत्म करने के लिए।
- ताकि नवजात शिशुओं में कुपोषण के विकास को रोका जा सके।
Curantyl टैबलेट को एक हफ्ते तक दिन में 2 बार लेना चाहिए। गर्भवती महिलाओं की आपातकालीन विकृति के मामले में, क्यूरेंटाइल को कार्डियक प्रदर्शन के नियंत्रण में अंतःशिरा में प्रशासित किया जाता है। खुराक का चयन एक डॉक्टर द्वारा किया जाता है। ओवरडोज चेतना के नुकसान के साथ है, ऐंठन सिंड्रोम, विपुल उल्टी या एनजाइना पेक्टोरिस का हमला।
- दिल का उल्लंघन;
- एथेरोस्क्लेरोसिस;
- इस्किमिया;
- प्रवणता;
- फेफड़े की विकृति।
टैचीकार्डिया, त्वचा की निस्तब्धता, रक्तचाप में कमी और चक्कर आने से प्रतिकूल प्रतिक्रियाएँ प्रकट होती हैं। यदि उपरोक्त लक्षण पाए जाते हैं, तो दवा का प्रशासन तुरंत बंद कर देना चाहिए।
एंडोमेट्रियम के लिए विटामिन
वे प्राकृतिक एंटीऑक्सीडेंट हैं और शरीर में कई प्रक्रियाओं को प्रभावित करते हैं:
- 1. विटामिन ई की मात्रा बढ़ाता है छोटे बर्तनगर्भाशय की भीतरी परत में, जिससे इसकी परत की मोटाई में वृद्धि होती है।
- 2. विटामिन सी बूस्ट कर सकता है प्रतिरक्षा रक्षाजीव और रक्त में वृद्धि कारकों की सामग्री को बढ़ाता है। वे गठन में भी सक्रिय रूप से शामिल हैं उपकला कोशिकाएंगर्भाश्य छिद्र।
ये विटामिन निम्नलिखित दवाओं का हिस्सा हैं:
- तैयारी विधि:
एल्डर, ड्रॉप कैप, यारो, कैमोमाइल, मिंट, कोल्टसफ़ूट, बिछुआ का हर्बल संग्रह घर पर सक्रिय रूप से उपयोग किया जाता है। जड़ी-बूटियां एंडोमेट्रियम को साथ-साथ बढ़ने में मदद करती हैं दवाई. साथ ही, संग्रह गर्भावस्था के लिए एक ऐसी महिला को तैयार कर सकता है जिसके मासिक धर्म चक्र में विचलन नहीं है। पौधे एंडोमेट्रियम की गुणवत्ता में सुधार कर सकते हैं, जो एक स्वस्थ बच्चे के जन्म में योगदान देता है।
खाना पकाने की विधि:
- 1. उबलते पानी के साथ 100 ग्राम जड़ी बूटियों का मिश्रण डालें।
- 2. दिन में 2-3 बार चाय की जगह पिएं।
स्वस्थ आहार
विशेषज्ञ अनानास के फायदों के बारे में बात करते हैं - इसमें एक्टिवेटर्स होते हैं हार्मोनल प्रणालीऔर बड़ी मात्रा में विटामिन सी। इस फल को खाने के बाद, गर्भाशय की मोटाई में रक्त वाहिकाओं में वृद्धि देखी जाती है, अंडाशय में रोम की परिपक्वता शुरू होती है।
अपेक्षित ओव्यूलेशन से कुछ दिन पहले रोजाना अनानास खाने की अनुमति है।
विटामिन सी और सैलिसिलेट्स से भरपूर उपयोगी खाद्य पदार्थ ब्लूबेरी, किशमिश, क्रैनबेरी हैं। प्रतिदिन 100 ग्राम जामुन खाने से एंडोमेट्रियम के विकास को बढ़ावा मिलता है।
हर दिन आपको 400 ग्राम ताजी सब्जियां और फल खाने चाहिए।
विषय
गर्भावस्था की योजना बनाते समय एंडोमेट्रियम की "अपरिपक्वता" या हाइपोप्लेसिया की समस्या विशेष रूप से तीव्र होती है। एंडोमेट्रियम की अपर्याप्त मोटाई एक ओर, सामान्य विकारों का परिणाम हो सकती है: एस्ट्रोजेन उत्पादन की कमी, कम स्तरगर्भाशय की धमनियों की शाखाओं में रक्त की आपूर्ति, रक्त के थक्के की विकृति, दूसरी ओर, स्थानीय परिवर्तनआंतरिक गर्भाशय परत में - रिसेप्टर, इम्यूनोलॉजिकल। एंडोमेट्रियम की मोटाई बढ़ाने के लिए, सही उपचार रणनीति का चयन करने के लिए हाइपोप्लासिया के कारणों की पूरी तरह से निदान और खोज की आवश्यकता होती है।
महिलाओं में "पतले" एंडोमेट्रियम की मुख्य अभिव्यक्तियाँ अनियमित हैं अल्प मासिक धर्म, बांझपन, प्रारंभिक गर्भपात। रोगजनन के दिल में गर्भाशय की भीतरी परत की अपर्याप्त मोटाई होती है विभिन्न उल्लंघनसंचलन, हार्मोनल असंतुलनएस्ट्रोजेन की स्पष्ट कमी के साथ, प्रतिरक्षा संबंधी विकार। इसके अलावा, इलाज का इतिहास भी है सामान्य कारणएंडोमेट्रियल परत के विकास विकार। सफाई करते समय, गर्भाशय की रोगाणु परत को नुकसान से इंकार नहीं किया जाता है, ऐसी स्थितियों में यह विकसित होता है पूर्ण बांझपनचूंकि यह परत कार्यात्मक एंडोमेट्रियम के विकास का स्रोत है।
एंडोमेट्रियल परत की मोटाई बढ़ाने की प्रक्रिया का उद्देश्य रक्त प्रवाह को सामान्य करना, हार्मोनल विनियमन और संक्रामक और भड़काऊ प्रक्रियाओं को दबा देना है।
एंडोमेट्रियम की न्यूनतम मोटाई,सफल भ्रूण आरोपण के लिए आवश्यक 8 मिमी है। 6-7 मिमी के संकेतक के साथ गर्भावस्था की शुरुआत संभव है, लेकिन शायद ही कभी होती है और परत की दोषपूर्ण संरचना और एस्ट्राडियोल के अपर्याप्त स्तर के कारण सहज गर्भपात हो सकता है।
निदान
निम्नलिखित संकेतकों के निर्धारण के लिए एंडोमेट्रियम की अपर्याप्त मोटाई के लिए नैदानिक उपायों को कम किया जाता है:
- अल्ट्रासाउंड पर आंतरिक गर्भाशय परत की मोटाई;
- पैल्विक अंगों की डोप्लरोमेट्री, विशेष रूप से, गर्भाशय की धमनियां;
- सेक्स हार्मोन के लिए रक्त परीक्षण;
- थायरॉयड ग्रंथि के कामकाज का निर्धारण;
- रक्त जमावट मापदंडों का आकलन (विस्तारित हेमोस्टैग्राम);
- थ्रोम्बोफिलिया परीक्षण, एंटीफॉस्फोलिपिड सिंड्रोम, हेमोस्टेसिस म्यूटेशन;
- रक्त में होमोसिस्टीन के स्तर का निर्धारण;
- रक्त में एचसीजी के एंटीबॉडी का पता लगाना;
- ) इम्यूनोहिस्टोकेमिकल अनुसंधान के उद्देश्य से, एंडोमेट्रैटिस की उपस्थिति का निर्धारण;
- हिस्टेरोस्कोपी।
एसटीआई, योनि डिस्बिओसिस के लिए रोगी की परीक्षा भी उतनी ही महत्वपूर्ण है। अक्सर, संक्रमण को बाहर करने के लिए गर्भाशय गुहा की धुलाई जांच के लिए की जाती है।
संदिग्ध एंडोमेट्रियल हाइपोप्लासिया वाली महिला की जांच शुरू होनी चाहिए अल्ट्रासाउंडमें विभिन्न दिनमासिक धर्म। सामान्य हार्मोनल विनियमन के दौरान शारीरिक चक्र में दो चरण होते हैं, गर्भाशय की आंतरिक परत के आकार अलग-अलग होते हैं। एंडोमेट्रियम की मोटाई निर्धारित करने के लिए, महीने में 2-3 बार अल्ट्रासाउंड किया जाता है। चक्र के पहले दिनों के दौरान सामान्य आकार 5 से 9 मिमी तक भिन्न होता है, और अपेक्षित अंडाशय के दिन के करीब, आंतरिक गर्भाशय परत की मोटाई 10-13 मिमी तक पहुंच जाती है। भ्रूण के आरोपण की संभावना को सत्यापित करने के लिए ओव्यूलेशन के एक सप्ताह बाद अंतिम अल्ट्रासाउंड किया जाता है।
चक्र के पहले चरण में एंडोमेट्रियम की मोटाई, 6 मिमी से कम के बराबर, हाइपोप्लेसिया पर संदेह करने का कारण देती है। एक नियम के रूप में, आंतरिक गर्भाशय परत के अपर्याप्त आकार वाली महिलाओं में, संकेतकों में विचलन पूरे मासिक धर्म चक्र में मनाया जाता है।
एंडोमेट्रियम की अपर्याप्त मोटाई के निदान में महत्वपूर्ण गर्भाशय में रक्त के प्रवाह का आकलन है। आंतरिक परत के हाइपोप्लेसिया के साथ, अपर्याप्त रक्त प्रवाह संकेतक अक्सर निर्धारित होते हैं, जो रक्त के थक्के, वैरिकाज़ नसों, थ्रोम्बोफ्लिबिटिस, जन्मजात या अधिग्रहित संवहनी विसंगतियों के विकृति के कारण हो सकते हैं, यांत्रिक कारक(एक पुटी, ट्यूमर द्वारा संपीड़न)।
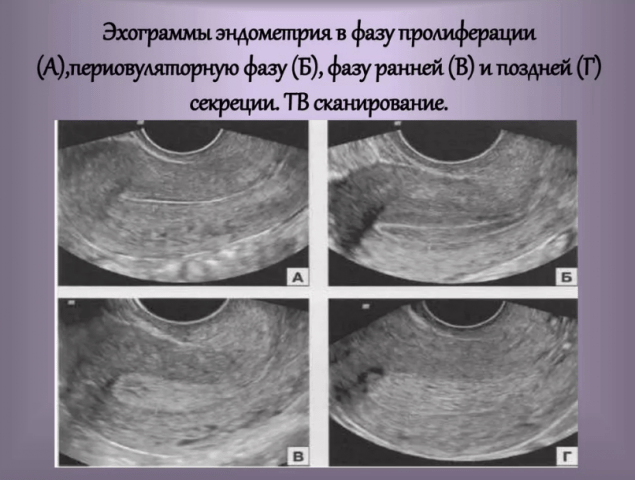
अल्ट्रासाउंड परीक्षा करने के बाद, रोगी को सेक्स हार्मोन की सामग्री के लिए रक्त परीक्षण करना चाहिए। चक्र के पहले दिनों में (2-5 दिन पर), एस्ट्राडियोल, कूप-उत्तेजक हार्मोन, ल्यूटिनाइजिंग, मुक्त टेस्टोस्टेरोन, डीईए-सल्फेट, 17-ओएच-प्रोजेस्टेरोन, कोर्टिसोल का स्तर निर्धारित किया जाता है। ओव्यूलेशन के 7 दिन बाद, प्रोजेस्टेरोन का स्तर निर्धारित किया जाना चाहिए। अपर्याप्त एंडोमेट्रियल मोटाई वाली महिलाओं में प्रोजेस्टेरोन का स्तर कम होता है।
अक्सर अपराधी निम्न दरएक महिला में एंडोमेट्रियम की मोटाई रक्त जमावट प्रणाली का एक विकृति है। हाइपरकोएगुलेबिलिटी शुरू करने वाले रोगों का समूह - रक्त के थक्के में वृद्धि - व्यापक है। अक्सर, रोगियों में पीएआई म्यूटेशन, थ्रोम्बोफिलिया, ऊंचा होमोसिस्टीन स्तर और कई अन्य विकृतियां पाई जाती हैं।
आकांक्षा के बाद, विशेषज्ञ इसकी संख्या निर्धारित करते हैं संभव विकृतिपर हिस्टोलॉजिकल परीक्षाजिससे अपर्याप्त मोटाई हो सकती है। परिणामी सामग्री को एस्ट्रोजेन रिसेप्टर्स (इम्यूनोहिस्टोकेमिस्ट्री) की मात्रा निर्धारित करने के लिए अभिकर्मकों के साथ इलाज किया जाता है। हाइपोप्लासिया के साथ, वे पाए जाते हैं एक अपर्याप्त राशि. हिस्टोलॉजी कई विशिष्ट विशेषताओं के अनुसार एंडोमेट्रैटिस की उपस्थिति का खुलासा करती है।
गर्भावस्था की संभावनाओं को बढ़ाने के लिए, विशेषज्ञ इनवेसिव डायग्नोस्टिक तरीकों का भी सहारा लेते हैं। हिस्टेरोस्कोपी डॉक्टर को एंडोमेट्रियम की स्थिति का नेत्रहीन मूल्यांकन करने की अनुमति देता है, नियोप्लाज्म को बाहर करता है, चिपकने वाली प्रक्रिया, एंडोमेट्रियोसिस, पॉलीप्स, फाइब्रॉएड। इसके अलावा, इस प्रक्रिया को करते समय, पेटेंसी की जांच करना संभव है फैलोपियन ट्यूबजो नैदानिक संभावनाओं की सीमा को भी बढ़ाता है। हिस्टेरोस्कोपी की प्रक्रिया में, डॉक्टर आगे के शोध (उद्देश्य से बायोप्सी) के लिए ऊतक के एक टुकड़े का चयन करता है। अलग नैदानिक इलाजअसाधारण मामलों में लागू।
उपचार के तरीके
जटिल चिकित्सा उपायगर्भाशय की आंतरिक परत की मोटाई बढ़ाने के उद्देश्य से, रोग के रोगजनन में सभी लिंक को कवर करना चाहिए। चिकित्सीय विधियों की मुख्य दिशाएँ प्रतिष्ठित हैं:
- एंडोमेट्रियल परत में रक्त के प्रवाह को बढ़ाने वाली दवाओं की नियुक्ति;
- एंडोमेट्रियम में संक्रामक और भड़काऊ प्रक्रियाओं का उन्मूलन;
- एस्ट्रोजेन के स्तर को बढ़ाने के लिए हार्मोनल दवाएं लेना।
एंडोमेट्रियम के आकार को बढ़ाने की कोशिश करते समय, "इम्प्लांटेशन विंडो" बनाने के लिए इसकी स्थिति में सुधार करना महत्वपूर्ण है - छोटी अवधिएक निषेचित अंडे को प्रत्यारोपित करने में लगने वाला समय। इसीलिए गर्भाशय की आंतरिक परत के हाइपोप्लासिया का उपचार बहुआयामी और जटिल होना चाहिए।

हार्मोन थेरेपी
गर्भाधान की संभावनाओं को बढ़ाने के लिए महिला सेक्स हार्मोन एस्ट्रोजन के उचित स्तर को बहाल करना आवश्यक है। एस्ट्राडियोल की कृत्रिम पुनःपूर्ति के कारण एंडोमेट्रियम की मोटाई बढ़ाई जा सकती है। सफलता की संभावना काफी हद तक हार्मोन के सेवन के लिए एंडोमेट्रियल वृद्धि की प्रतिक्रिया से निर्धारित होती है, जो बदले में एस्ट्रोजेन रिसेप्टर्स की संख्या पर निर्भर करती है।
प्रभावी और लोकप्रिय साधन,एंडोमेट्रियम की मोटाई बढ़ाने की अनुमति, ट्रांसडर्मल एस्ट्रोजेन हैं, जो जेल के रूप में उत्पादित होते हैं।
एस्ट्राडियोल के स्तर को बढ़ाने के लिए एस्ट्रोजेन युक्त हार्मोनल जैल का उपयोग करना सुविधाजनक है और इसकी विशेषता है उच्च स्तरसुरक्षा। जैल संरचना में प्राकृतिक के समान हैं हार्मोनल पदार्थऔर आपको कम समय में अपने स्तर को बढ़ाने की अनुमति देता है। इसके अलावा, ऐसी दवाएं रक्त के थक्के जमने के जोखिम को काफी कम कर देती हैं, जो एंडोमेट्रियम की मोटाई में वृद्धि के साथ अस्वीकार्य है। स्थानीय उपाय, त्वचा पर लागू, यकृत में चयापचय के पहले चरण को पारित नहीं करता है, जिससे स्थायी संरक्षण होता है आवश्यक राशिएक महिला के रक्त में एस्ट्राडियोल। यह तथ्य आंतरिक गर्भाशय परत के आकार में वृद्धि की संभावना को काफी बढ़ा देता है, क्योंकि एस्ट्रोजेन में उतार-चढ़ाव नहीं होता है।
सबसे अधिक बार, स्त्रीरोग विशेषज्ञ डिविगेल को शुरू करते हैं चिकित्सीय खुराकजो प्रति दिन 1 मिलीग्राम है। चक्र के 5 वें दिन से मासिक धर्म के पहले दिन तक पेट की त्वचा पर जेल लगाया जाता है। इस घटना में कि मासिक धर्म नहीं होता है, चिकित्सक की देखरेख में उपाय का उपयोग जारी रखा जाता है। यदि संकेतक बढ़ा दिए गए हैं और गर्भावस्था की शुरुआत के बारे में धारणाएं हैं, तब तक Divigel का उपयोग तब तक किया जाता है जब तक कि अल्ट्रासाउंड द्वारा इसकी पुष्टि नहीं हो जाती।
आंतरिक गर्भाशय परत के हाइपोप्लासिया के उपचार की प्रक्रिया में, दवा के प्रभाव के लिए एंडोमेट्रियम की प्रतिक्रिया का मूल्यांकन किया जाता है। यदि मोटाई बढ़ाना संभव नहीं है, तो जेल की खुराक बढ़ा दी जाती है। अधिकतम खुराकप्रति दिन 2 मिलीग्राम है। यह ध्यान में रखा जाना चाहिए कि एजेंट की खुराक को चक्र के पहले चरण के अंत में ही बढ़ाया जा सकता है - ओव्यूलेशन से पहले। अन्यथा, रोमियों का विकास धीमा हो सकता है। गर्भावस्था की योजना बनाते समय इस तथ्य को ध्यान में रखा जाना चाहिए। एस्ट्रोजेन के साथ हार्मोनल एजेंटों की खुराक में वृद्धि, जो एंडोमेट्रियम की मोटाई बढ़ाने की अनुमति देती है, कम से कम 14-15 मिमी के कूप आकार के साथ की जाती है।
गर्भावस्था की योजना बनाते समय और हार्मोन की मदद से आंतरिक गर्भाशय परत के आकार को बढ़ाने की कोशिश करते समय, अल्ट्रासाउंड मॉनिटरिंग या फॉलिकुलोमेट्री आवश्यक है। एस्ट्रोजेन प्रमुख कूप के विकास को दबाने में सक्षम हैं, जिससे एक एनोवुलेटरी चक्र हो सकता है। मासिक धर्म चक्र के 5वें, 9वें, 13-14वें दिन अल्ट्रासाउंड किया जाता है। यदि आवश्यक हो, तो ओव्यूलेशन की पुष्टि करने के लिए अतिरिक्त अल्ट्रासाउंड करें।
एंडोमेट्रियल हाइपोप्लासिया का उपचार व्यापक होना चाहिए। एंडोमेट्रियम को बढ़ाने वाले हार्मोन की खुराक को व्यक्तिगत रूप से चुना जाता है। गर्भावस्था की शुरुआत के लिए हार्मोनल उपचार की शर्तें लगभग 2-4 मासिक धर्म चक्र हैं। उचित रूप से चयनित चिकित्सा पद्धति के साथ, निर्दिष्ट समय सीमा के भीतर आंतरिक गर्भाशय परत की मोटाई बढ़ाना संभव है।

डिविगेल के अलावा, एस्ट्रोजेन टैबलेट का भी उपयोग किया जाता है, उदाहरण के लिए, प्रोगिनोवा। एक नियम के रूप में, एंडोमेट्रियम की मोटाई बढ़ाने के लिए, चक्र के 21 दिनों के लिए कई महीनों तक दवा ली जाती है। दूसरे चरण में एंडोमेट्रियल परत की स्थिति में सुधार करने के लिए, जेनेजेन्स का उपयोग किया जाता है (Norkolut, Dufaston, Utrozhestan)। गर्भाशय की परत की मोटाई बढ़ाने के लिए सभी योजनाओं में गेस्टाजेन शामिल नहीं हैं।
एस्ट्रोजेन-आधारित उत्पादों के अलावा, एंडोमेट्रियम की मोटाई बढ़ाने के लिए, पॉलीअनसेचुरेटेड फैटी एसिड, विटामिन डी, ई युक्त परिसरों का उपयोग किया जाता है। ये पदार्थ हार्मोन के संश्लेषण में भूमिका निभाते हैं, और विकास और परिपक्वता के लिए भी आवश्यक हैं , सामान्य प्रक्रियाकोशिका विभाजन।
पता चलने पर अग्रवर्ती स्तरपुरुष सेक्स हार्मोन और उनके चयापचयों को कम करने के साधन निर्धारित हैं। महिला सेक्स हार्मोन के उत्पादन में वृद्धि करने के लिए और एण्ड्रोजन कम करते हैं हार्मोनल साधन. उपयोग गर्भनिरोधक गोलीएंटीएंड्रोजेनिक प्रभाव (यरीना, बेलारा और अन्य), साथ ही कॉर्टिकोस्टेरॉइड्स (डेक्सामेथासोन और इसकी तैयारी) के साथ।
गर्भाशय में रक्त परिसंचरण का सामान्यीकरण
जब एक रोगी को हेमोस्टेसिस के विकृतियों का निदान किया जाता है, तो उपचार के नियम में रक्त पतले शामिल होते हैं। मजबूत करने के लिए भी इस्तेमाल किया जाता है संवहनी दीवार, विटामिन, दवाएं जो शिरापरक बहिर्वाह में सुधार करती हैं।
एंडोमेट्रियल हाइपोप्लासिया के दवा उपचार की प्रक्रिया दवाओं की नियुक्ति के साथ होती है जो गर्भाशय में रक्त के प्रवाह को बढ़ाती है। इसके अलावा, एस्ट्रोजेन थेरेपी के रक्त के थक्के जमने जैसे दुष्प्रभाव होते हैं, जो एंडोमेट्रियल परत की मोटाई बढ़ाने के प्रयासों को भी नकारात्मक रूप से प्रभावित कर सकते हैं।
संचलन संबंधी विकारों के उपचार के लिए दवाओं का मुख्य समूहएंडोमेट्रियम की अपर्याप्त मोटाई के साथ कम आणविक भार हेपरिन होते हैं।
इनमें से सबसे महत्वपूर्ण लोकप्रिय साधन Fraxiparine, Clexane माने जाते हैं, जिनका उपयोग गर्भावस्था की योजना के चरण में और गर्भपात को रोकने के लिए इसकी शुरुआत में किया जाता है। के अलावा कम आणविक भार हेपरिनक्यूरेंटिल, थ्रोम्बोस, एस्पिरिन की कम खुराक लिखिए। इसका मतलब रक्त को पतला करना और आंतरिक गर्भाशय परत में रक्त प्रवाह के सामान्यीकरण में योगदान देना है।
गर्भाशय में रक्त के प्रवाह को बढ़ाने के लिए, डायोस्मिन का उपयोग किया जाता है - वेनारस, डेट्रालेक्स, फ्लेबोडिया - इसका मतलब है कि नसों की दीवारों को मजबूत करने में मदद करें, स्थिति को सामान्य करें नसयुक्त रक्त, लसीका जल निकासी। विशेष रूप से अक्सर उन्हें उपस्थिति में निर्धारित किया जाता है वैरिकाज़ रोग. Actovegin का उपयोग एंडोमेट्रियल ट्रॉफिज़्म को सक्रिय करने और पुनर्जनन प्रक्रियाओं में सुधार करने के लिए किया जाता है।
इम्यूनोकरेक्शन
पतले एंडोमेट्रियम में प्रतिरक्षा प्रतिक्रिया पर प्रभाव क्रोनिक एंडोमेट्रैटिस, एचसीजी के एंटीबॉडी की उपस्थिति और ऑटोइम्यून बीमारियों जैसे विकृति के साथ संयोजन में प्रासंगिक है।
की संभावना को बढ़ाने के लिए सफल गर्भावस्था, एंडोमेट्रियम के सभी संक्रामक और भड़काऊ रोगों को समाप्त किया जाना चाहिए। इलाज जीर्ण एंडोमेट्रैटिसकठिन कार्य प्रस्तुत करता है। जीर्ण सूजनअक्सर एंडोमेट्रियम की अपर्याप्त मोटाई के साथ। पैथोलॉजी की पूरी तरह से निदान और पुष्टि के बाद, एंटीबायोटिक चिकित्साऔर इम्यूनोमॉड्यूलेशन। प्रतिरक्षा प्रतिक्रिया को बढ़ाने के लिए इंटरफेरॉन, इंटरल्यूकिन जैसी दवाओं का उपयोग किया जाता है। उत्तेजक पॉलीऑक्सिडोनियम, लाइकोपिड, इचिनेशिया-आधारित उत्पादों का भी उपयोग किया जाता है। प्रतिरक्षा बांझपन के साथ, इम्युनोग्लोबुलिन का उपयोग किया जाता है।
इम्यूनोकरेक्शन न केवल एंडोमेट्रियम की मोटाई बढ़ाने की अनुमति देता है,बल्कि इसकी ग्रहणशीलता को बढ़ाने के लिए - एस्ट्रोजन और प्रोजेस्टेरोन के लिए रिसेप्टर्स की संख्या को सामान्य करने के लिए।
इम्यूनोमॉड्यूलेटर्स के अलावा उच्च दक्षताप्रतिरक्षा प्रतिक्रिया को सामान्य करने के पहलू में, बी विटामिन, एंटीऑक्सिडेंट (ए, ई, सी) हैं।
हर्बल उपचार
पतले एंडोमेट्रियम के हार्मोनल उपचार को आहार में पेश करके पूरक किया जाता है हर्बल सामग्री, किसमें है आवश्यक पदार्थआंतरिक गर्भाशय परत की कोशिकाओं के विकास और परिपक्वता में तेजी लाने के लिए। इन खाद्य पदार्थों और पौधों में शामिल हैं:
- अनानास;
- रास्पबेरी;
- पुदीना;
- बीज और नट;
- कद्दू;
- साधू।
एंडोमेट्रियम की मोटाई बढ़ाने के लिए, उपचार के दौरान इन खाद्य पदार्थों और जड़ी-बूटियों का रोजाना सेवन किया जा सकता है।

मुख्य चिकित्सा की पृष्ठभूमि के खिलाफ, जोंक, एक्यूपंक्चर, जस्ता के साथ वैद्युतकणसंचलन और मिट्टी चिकित्सा के पाठ्यक्रम का उपयोग किया जाता है। श्रोणि में रक्त परिसंचरण में सुधार करके एंडोमेट्रियम की मोटाई बढ़ाने पर मध्यम शारीरिक गतिविधि का भी सकारात्मक प्रभाव पड़ता है।
एंडोमेट्रियम गर्भाशय की आंतरिक श्लैष्मिक परत है, जिसकी मोटाई चरण पर निर्भर करती है मासिक धर्मऔर एक महिला की हार्मोनल पृष्ठभूमि से। जब चक्र का अंतिम प्रीमेंस्ट्रुअल चरण आता है, तो एंडोमेट्रियल परत काफ़ी मोटी हो जाती है, ग्रंथियों से समृद्ध होती है, जो ऊतकों को बेहतर रक्त आपूर्ति सुनिश्चित करती है। एंडोमेट्रियम की मोटाई में वृद्धि खेलती है महत्वपूर्ण भूमिकागर्भाधान के लिए, चूंकि यह इस परत में है कि निषेचित अंडे का आरोपण होता है। यदि भ्रूण को सुरक्षित करने के लिए परत की मोटाई अपर्याप्त है, तो इसे मासिक धर्म के दौरान गर्भाशय गुहा से हटा दिया जाता है, भले ही निषेचन हुआ हो।
यह आलेख वर्णन करेगा कि बनाने के लिए दवाओं और पारंपरिक चिकित्सा की मदद से एंडोमेट्रियम का निर्माण कैसे किया जाए इष्टतम स्थितिगर्भावस्था की शुरुआत के लिए।
एंडोमेट्रियम के कार्य
एक स्वस्थ एंडोमेट्रियम है पूरा सिस्टम, जिसमें कई घटक शामिल हैं:
- पूर्णांक और ग्रंथियों के उपकला;
- रक्त वाहिकाएं;
- सहायक संयोजी ऊतक के रूप में स्ट्रोमा, जो मासिक धर्म के दौरान कोलेजन और शरीर के लिए उपयोगी अन्य पदार्थों का उत्पादन शुरू कर देता है।
महिलाओं में एंडोमेट्रियल परत का मुख्य कार्य गर्भाशय गुहा में भ्रूण के आरोपण और विकास के लिए अनुकूल परिस्थितियों का निर्माण करना है। यदि भ्रूण सफलतापूर्वक तय हो जाता है, तो एंडोमेट्रियम में रक्त वाहिकाओं की संख्या काफी बढ़ जाती है, जो बाद में नाल का हिस्सा बन जाएगी। ये वही वाहिकाएं बढ़ते हुए भ्रूण को ऑक्सीजन पहुंचाती हैं और उसे सभी आवश्यक चीजें प्रदान करती हैं पोषक तत्व.
यह पतला क्यों होता है
एक निषेचित अंडे को गर्भाशय में ठीक से तय करने के लिए, यह आवश्यक है कि एंडोमेट्रियम की उचित मोटाई और संरचना हो, लेकिन ऐसे कई कारक हैं जो आंतरिक परत के साथ हस्तक्षेप करते हैं। जननांगठीक से विकसित करें:
- जन्मजात विसंगतियां,जो महिला सेक्स हार्मोन की कमी या उनके उत्पादन की पूर्ण समाप्ति को भड़काते हैं;
- हार्मोनल असंतुलन।हार्मोन के उत्पादन में गड़बड़ी इस तथ्य का कारण बनती है कीचड़ की परतकुछ दिनों में सामान्य रूप से नहीं बढ़ सकता। इस मामले में, है पतला एंडोमेट्रियमपूरे चक्र में;
- गर्भाशय में रक्त परिसंचरण का उल्लंघन।यह कारण चोटों, सूजन, गर्भपात, पैल्विक अंगों के रोगों से उकसाया जा सकता है। सबसे अधिक बार, गर्भाशय श्लेष्मा इलाज के दौरान पीड़ित होता है, जो एक महिला के बच्चे को गर्भ धारण करने की संभावना को बहुत कम कर देता है;
- गर्भाशय हाइपोप्लेसिया।यह एक ऐसी बीमारी है जिसमें जननांग अंग का आकार रोगी की उम्र के अनुरूप नहीं होता है।
हार्मोन एस्ट्राडियोल, जो कूप की सामान्य परिपक्वता के दौरान उत्पन्न होता है, एंडोमेट्रियम की सामान्य परिपक्वता के लिए जिम्मेदार होता है। इस हार्मोन की कमी के साथ, गर्भाशय की आंतरिक परत न केवल परिपक्व हो सकती है, बल्कि प्रोजेस्टेरोन के लिए रिसेप्टर्स, एक हार्मोन जो इसके लिए भी महत्वपूर्ण है सामान्य प्रवाहगर्भावस्था।
सभी में सूचीबद्ध मामलेयदि कोई महिला गर्भवती होना चाहती है, तो उसे एक अतिरिक्त गर्भाशय म्यूकोसा बनाने की आवश्यकता होती है।
पतला होना क्या दर्शाता है
सबसे पहला कारण है कि गर्भाशय का एंडोमेट्रियम पतला हो गया है मासिक धर्म संबंधी विकार, जिसमें निर्वहन दुर्लभ और अल्पकालिक होता है। अन्य विशेषता लक्षणबांझपन और निरंतर सहज गर्भपात हैं।
यदि पैथोलॉजी का कारण एस्ट्राडियोल की कमी है, तो महिला के समान लक्षण हैं रजोनिवृत्ति. ऐसे मरीज अक्सर सिरदर्द, मिजाज में बदलाव, अकारण अवसाद या चिड़चिड़ापन की शिकायत करते हैं। साथ ही, महिलाओं को नींद की समस्या होती है, इच्छा गायब हो जाती है, कूद जाती है धमनी का दबाव, मांसपेशियों, जोड़ों में चोट लगती है और गर्म चमक दिखाई देती है।
ऐसे लक्षणों के लिए किसी विशेषज्ञ के पास अनिवार्य यात्रा की आवश्यकता होती है, सही चुनावस्त्री रोग विशेषज्ञ-एंडोक्रिनोलॉजिस्ट बनें।
निदान
एक विधि चुनने से पहले जिसके द्वारा एंडोमेट्रियल परत बढ़ेगी, डॉक्टर को कई नैदानिक प्रक्रियाएं करने की आवश्यकता होती है।

निम्नलिखित उपाय इस विकृति का कारण स्थापित करने में मदद करेंगे:
- स्त्री रोग परीक्षा;
- पैल्विक अंगों का अल्ट्रासाउंड अलग दिनचक्र;
- हार्मोन के लिए रक्त परीक्षण;
- गर्भाशय की बायोप्सी।
कुछ मामलों में, आपको एंडोक्रिनोलॉजिस्ट से परामर्श करने की आवश्यकता हो सकती है।
महिलाएं एंडोमेट्रियम की एक परत क्यों बनाना चाहती हैं?
महिलाएं एंडोमेट्रियम को बड़ा क्यों करना चाहती हैं इसका मुख्य कारण गर्भवती होने और स्वस्थ संतान पैदा करने की इच्छा है।
गर्भावस्था की योजना बनाते समय और आईवीएफ से पहले जरूरस्त्री रोग विशेषज्ञ एंडोमेट्रियम की मोटाई, संरचना और एंडोमेट्रियल सतह परत की परिपक्वता की आवश्यक सीमा को प्राप्त करने की सफलता का निर्धारण करने के लिए चक्र के विभिन्न दिनों में परीक्षाओं की एक श्रृंखला आयोजित करता है। यह इन सभी मानदंडों की उपस्थिति है जो भ्रूण के जड़ लेने और गर्भाशय गुहा में सामान्य रूप से विकसित होने के लिए आवश्यक है।
इलाज के बाद के परिणामों में से एक एंडोमेट्रियम का पतला होना हो सकता है, इसे महिला नियोजन द्वारा ध्यान में रखा जाना चाहिए नई गर्भावस्थाऐसी सर्जरी के बाद।
एंडोमेट्रियल ग्रोथ के लिए क्या लें

मुख्य विधि जिसके द्वारा एंडोमेट्रियम का निर्माण किया जाता है, दवाओं का उपयोग होता है, लेकिन इस उद्देश्य के लिए, डॉक्टर के नुस्खे के अनुसार, फिजियोथेरेपी प्रक्रियाओं और यहां तक कि पारंपरिक चिकित्सा व्यंजनों का भी उपयोग किया जा सकता है।
चूंकि एंडोमेट्रियल परत हार्मोन के प्रभाव में बढ़ती है, इसलिए इसे मोटा करने के लिए अक्सर हार्मोनल तैयारी का उपयोग किया जाता है। यह न केवल गोलियां हो सकती हैं, बल्कि बूँदें, सपोसिटरी, जैल भी हो सकती हैं। किस हार्मोन के स्तर के आधार पर सामान्य नहीं है, दवाओं की सूची भिन्न हो सकती है, वे कृत्रिम एस्ट्राडियोल, एस्ट्रोजेन या प्रोजेस्टेरोन पर आधारित हो सकते हैं।
प्रोगिनोवा
भाग यह दवाएस्ट्राडियोल और एस्ट्रोजेन शामिल हैं। इस उपाय से गर्भाशय में रक्त संचार बेहतर होता है। यह उन महिलाओं के लिए निर्धारित है जिनके सहज गर्भपात का इतिहास है, क्योंकि प्रोगिनोवा शरीर पर एक पुनर्स्थापनात्मक प्रभाव डालने में सक्षम है।

चूंकि यह दवा एंडोमेट्रियम का निर्माण कर सकती है, इसलिए इसे अक्सर आईवीएफ की तैयारी के परिसर में शामिल किया जाता है। उपचार आहार डॉक्टर द्वारा निर्धारित किया जाता है, लेकिन प्रोगिनोव लेने के लिए 2 विकल्प हैं:
- चक्रीय रूप से। गोलियाँ 3 सप्ताह के लिए 1 टुकड़ा पीने के लिए। फिर एक सप्ताह का ब्रेक लिया जाता है और उपचार दोहराया जाता है।
- लगातार। गोलियाँ बिना किसी रुकावट के ली जाती हैं।
दवा में कई contraindications हैं:
- गर्भावस्था की पहली तिमाही;
- स्तनपान अवधि;
- एस्ट्रोजेन पर आधारित दवाएं लेना;
- गर्भाशय रक्तस्राव;
- ऑन्कोलॉजी;
- पित्त और यकृत के रोग;
- मधुमेह।
डिविगेल
इस दवा का मुख्य घटक एस्ट्राडियोल या सिंथेटिक एस्ट्रोजन है। डिविगेल के लिए धन्यवाद, आप न केवल जल्दी से एंडोमेट्रियम का निर्माण कर सकते हैं, बल्कि गर्भाशय, स्तन ग्रंथियों और योनि की गतिविधि को भी सक्रिय कर सकते हैं। उपयोग किया गया यह दवादिन में एक बार एक ही समय में।

Divigel पर लागू किया जाना चाहिए साफ त्वचापेट के निचले हिस्से, पीठ के निचले हिस्से, नितंब और कंधे। उपस्थित चिकित्सक द्वारा दवा की खुराक निर्धारित की जाती है।
किसी भी मामले में उत्पाद को सूजन वाले क्षेत्रों, श्लेष्म सतहों और छाती पर लागू नहीं किया जाना चाहिए।
दवा में कई contraindications हैं:
- मधुमेह;
- पिट्यूटरी ट्यूमर;
- रक्त के थक्कों की गड़बड़ी और गठन;
- स्तन और प्रजनन अंगों में ऑन्कोलॉजिकल और भड़काऊ प्रक्रियाएं;
- गर्भाशय रक्तस्राव;
- गर्भावस्था;
- स्तनपान;
- परेशान लिपिड चयापचय;
- गुर्दे और यकृत रोग।
गोर्मेल
गोरमेल ड्रॉप्स हैं होम्योपैथिक तैयारीजो एस्ट्रोजेन के संश्लेषण को सक्रिय करता है। इसमें विशेष रूप से प्राकृतिक पदार्थ और अल्कोहल होते हैं।

एंडोमेट्रियल परत का निर्माण करने के लिए, उत्पाद की 10 बूंदों को आधे गिलास पानी में भोजन से आधे घंटे पहले लेने के लिए पर्याप्त है। आपको 1-3 महीने के लिए दिन में तीन बार उपाय पीने की जरूरत है। आमतौर पर गोरमेल जटिल चिकित्सा का हिस्सा होता है।
इसे गर्भवती, स्तनपान कराने वाली महिलाओं, यकृत रोगों और मस्तिष्क की चोटों वाली महिलाओं को पीने से मना किया जाता है।
अन्य दवाएं
कुछ महिलाओं का मानना है कि एंडोमेट्रियम की मोटाई बढ़ाने के लिए, आपको प्रोजेस्टेरोन के साथ हार्मोनल ड्रग्स लेने की जरूरत है, जैसे कि डुप्स्टन और यूट्रोज़ेस्टन। ये दवाएं महिला शरीर के लिए बिल्कुल हानिरहित हैं, लेकिन वे एक अतिरिक्त श्लेष्म परत नहीं बना सकते हैं, लेकिन केवल गर्भाशय में इसकी परिपक्वता में योगदान करते हैं।
एंडोमेट्रियल परत को बढ़ाने के लिए अन्य दवाओं में से, एस्ट्राडियोल और सैलिसिलिक दवाओं के इंजेक्शन निर्धारित किए जा सकते हैं।
लोक तरीकों से एंडोमेट्रियम का निर्माण कैसे करें
कई महिलाओं में रुचि है कि लोक उपचार के साथ गर्भाशय श्लेष्म की मोटाई कैसे बढ़ाई जाए। यह तुरंत ध्यान दिया जाना चाहिए कि घर पर उपचार केवल परामर्श के बाद और उपस्थित चिकित्सक की अनुमति से होना चाहिए। जैसा कि अभ्यास से पता चलता है, अच्छा प्रभावएंडोमेट्रियम के निर्माण में, औषधीय पौधों पर आधारित दवाएं दिखाई जाती हैं।
समझदार

ऋषि में संयंत्र हार्मोन एस्ट्रोजेन के स्तर को बढ़ाते हैं, जो आंतरिक गर्भाशय परत के विकास के लिए महत्वपूर्ण है और रोम की गतिविधि को उत्तेजित करता है। इस पौधे का काढ़ा बनाने के लिए, आपको सूखे कच्चे माल का एक बड़ा चमचा लेने की जरूरत है, पीस लें और एक गिलास पानी डालें। परिणामी मिश्रण को उबालने, ठंडा करने के क्षण से 15 मिनट तक उबाला जाता है। एंडोमेट्रियम के निर्माण के लिए ऋषि पीने के लिए, आपको परिणामी मिश्रण का एक तिहाई दिन में 4 बार चाहिए। आपको चक्र के चौथे दिन से दवा का उपयोग शुरू करने की आवश्यकता है और जिस दिन अंडा कूप छोड़ता है उस दिन इसे पूरा करें।
बोरॉन रानी और लाल ब्रश
ये दोनों जड़ी-बूटियाँ एक महिला के हार्मोनल संतुलन को प्रभावित करने और सूजन को खत्म करने में सक्षम हैं। मासिक धर्म चक्र के पहले चरण से शुरू होकर लाल ब्रश का काढ़ा लिया जाता है आखरी दिनमहीने के।
लेकिन ऊपर की ओर गर्भाशयआपको ओव्यूलेशन के बाद पीने की ज़रूरत है। काढ़ा तैयार करने के लिए, आपको सूखे कच्चे माल का एक बड़ा चमचा लेने की जरूरत है, उबलते पानी का एक गिलास डालें और 3 घंटे के लिए छोड़ दें। दिन में तीन बार 0.1 लीटर पिएं।
कद्दू का रस

कद्दू किसी भी रूप में एंडोमेट्रियम की स्थिति में सुधार कर सकता है, इसे बनाने के लिए आपको ताजा निचोड़ा हुआ पीने की जरूरत है कद्दू का रसआप दिन में 2-3 बार इसका इस्तेमाल कर सकते हैं कच्चा कद्दूसलाद में, ओवन में बेक करें और पुलाव, पेनकेक्स और पुडिंग में कसा हुआ उत्पाद डालें। यदि श्रोणि अंगों में भड़काऊ प्रक्रियाओं के कारण एंडोमेट्रियम की संरचना परेशान है, तो कद्दू और कद्दू के तेल से योनि में चिकित्सीय टैम्पोन बनाए जा सकते हैं।
अनानास

कुछ महिलाओं का मानना है कि अनानास का रस गर्भाशय की परत को बढ़ाने में मदद करता है। एंडोमेट्रियल विकास के लिए अनानास वास्तव में अच्छी तरह से मदद करते हैं, क्योंकि उनके पास विटामिन सी की बड़ी आपूर्ति होती है। यह फल हार्मोनल स्तर में सुधार करता है, रक्त वाहिकाओं को मजबूत करता है और रक्त परिसंचरण को सामान्य करता है, इसके अलावा, यह प्रतिरक्षा प्रणाली को मजबूत करता है और रक्त के थक्कों को रोकता है।
खाने वाले अनानास की संख्या की कोई सीमा नहीं है,लेकिन आपको ओव्यूलेशन से कम से कम दो दिन पहले अनानास आहार शुरू करने की आवश्यकता है। एंडोमेट्रियल परत को मोटा करने की यह विधि विटामिन सी से एलर्जी वाली महिलाओं के लिए उपयुक्त नहीं है।
नीली मिट्टी

नीली मिट्टी को गर्म पानी में मिलाकर लेना चाहिए। यदि इस उपाय का कम से कम 0.5 किग्रा प्रतिदिन उपयोग किया जाए तो यह एंडोमेट्रियम के निर्माण में मदद करेगा।
प्रक्रिया शुरू करने से पहले, मिश्रण को थोड़ा गर्म किया जाता है, केक के रूप में तेल के कपड़े की सतह पर रखा जाता है, जिसे पेट पर रखा जाता है। इस सेक को कम से कम 2 घंटे के लिए पेट को गर्म करना चाहिए। 5 दिनों के बाद ही आप सकारात्मक प्रभाव महसूस कर सकते हैं।
रास्पबेरी पत्ते

रास्पबेरी पत्ते प्रदान करते हैं लाभकारी प्रभावएंडोमेट्रियम के लिए, वे इसके विकास को उत्तेजित करते हैं और स्थिति को सामान्य करते हैं। रसभरी की पत्तियों के आसव में प्लांट एस्ट्रोजन होता है, जो अंडाशय की कार्यप्रणाली को बेहतर बनाने में मदद करता है। पत्तियों को उबलते पानी से डालना और चाय के बजाय पीना पर्याप्त है। उपकरण श्रोणि अंगों में रक्त परिसंचरण में सुधार करता है और मां के दूध के उत्पादन को बढ़ाता है।
अन्य तरीके
गर्भाशय की आंतरिक श्लेष्म परत के निर्माण में मदद करने के लिए बड़ी संख्या में दवाओं का उपयोग न करने के लिए, कई अन्य भी कम नहीं होंगे प्रभावी तरीके वैकल्पिक दवाई. आइए इन विधियों में से प्रत्येक पर अधिक विस्तार से विचार करें।
हिरुडोथेरेपी
चिकित्सीय जोंक श्रोणि अंगों में रक्त परिसंचरण को सामान्य करने में सक्षम हैं और पहले सत्र से एंडोमेट्रियम की मोटाई बढ़ाते हैं।
मालिश और एक्यूपंक्चर
दोनों प्रक्रियाओं को कुछ को प्रभावित करने के लिए डिज़ाइन किया गया है सक्रिय बिंदुमालिश में दबाने और पथपाकर या एक्यूपंक्चर में विशेष सुई डालकर। अनुभवी मालिश चिकित्सक या हाड वैद्यप्रभावित अंग के काम को कई सत्रों में सक्रिय करने में सक्षम है और एंडोमेट्रियम की मोटाई को प्रभावित करता है।
विटामिन सी और ई

विटामिन सी और ई वाले उत्पाद एंडोमेट्रियम की विकास प्रक्रिया को गति देने में मदद करेंगे।अनानास, कीनू, नींबू और काले करंट में बहुत सारा विटामिन सी होता है। विटामिन ई में बड़ी मात्रादूध, ताजी सब्जियां, अलसी के बीज और रसभरी की पत्तियों में पाया जाता है, जिसे चाय के बजाय पीया जा सकता है।
शारीरिक व्यायाम
शारीरिक व्यायाम पेट की प्रेस को मजबूत कर सकते हैं, श्रोणि अंगों और गर्भाशय गुहा में रक्त परिसंचरण में सुधार कर सकते हैं, और इसके म्यूकोसा की मोटाई भी बढ़ा सकते हैं। लेकिन हर मामले में स्त्री रोग संबंधी समस्याओं के लिए उच्च शारीरिक गतिविधि की अनुमति नहीं है, इसलिए जिम के लिए साइन अप करने से पहले आपको डॉक्टर से परामर्श करने की आवश्यकता है। हर किसी को दिन में कम से कम आधे घंटे व्यायाम करने और ताजी हवा में चलने की अनुमति है। अच्छी दक्षताएरोबिक्स, दौड़ना, नाचना और तैरना दिखाएं।
उचित पोषण
दवाओं के साथ एंडोमेट्रियम का निर्माण सही और के साथ जोड़ा जाना चाहिए संतुलित आहार. आपको अक्सर और छोटे हिस्से में खाने की ज़रूरत होती है, जबकि वसायुक्त, मसालेदार और नमकीन खाद्य पदार्थों को आहार से बाहर रखा जाना चाहिए। मेनू में बड़ी मात्रा में विटामिन सी और ई युक्त खाद्य पदार्थ होने चाहिए - खट्टे फल, ताजा सब्जियाँ, फल, दूध। आपको सैलिसिलेट्स में उच्च खाद्य पदार्थ खाने की भी आवश्यकता है - किशमिश, ब्लूबेरी, अंगूर, प्रून, क्रैनबेरी, चेरी। मसालों की बात करें तो ये पदार्थ दालचीनी, पुदीना, थाइम, पेपरिका, सोआ, करी और अदरक में पाए जाते हैं। इसके अलावा, अंतर्गर्भाशयकला के निर्माण के लिए आवश्यक घटक शहद, शराब, सिरका और च्युइंग गम में पाए जाते हैं। ओमेगा-3 से भरपूर समुद्री भोजन करें वसायुक्त अम्ल- टूना, मैकेरल, झींगा, एन्कोवीज आदि।

