गर्भावस्था के दौरान आनुवंशिक असामान्यताओं के लिए परीक्षण। आनुवंशिक विश्लेषण
नवजात शिशुओं में वंशानुगत बीमारियों की रोकथाम के लिए गर्भवती महिलाओं का आनुवंशिक रक्त परीक्षण किया जाता है। यह आपको अध्ययन करने की अनुमति देता है वंशानुगत लक्षणऔर जीन की स्थिति, और फिर बच्चे के स्वास्थ्य के लिए अपेक्षित पूर्वानुमान लगाएं।
डॉक्टर भ्रूण के विकास में कमियों का निर्धारण करते हैं और गर्भावस्था की समाप्ति के कारणों को रिकॉर्ड करते हैं। विशेषज्ञ उन महिलाओं के लिए अध्ययन निर्धारित करता है जो निम्नलिखित जोखिम समूहों में से एक में शामिल हैं:
- 35 वर्ष से अधिक आयु;
- भ्रूण पर प्रभाव एक्स-रेड्रग्स, शराब;
- मृत जन्म के मामले;
- गर्भावस्था के दौरान वायरल संक्रमण.
मातृत्व या पितृत्व और बच्चे की वंशानुगत बीमारियों की प्रवृत्ति का निर्धारण करने के लिए आनुवंशिक परीक्षण के लिए रक्त दान किया जाता है। जीनोटाइपिंग निर्धारित करने में मदद करती है दवाइयाँवी आवश्यक खुराककिसी अविकसित बीमारी के इलाज के लिए.
आनुवंशिक रक्त परीक्षण के प्रकार
 आनुवंशिक थ्रोम्बोफिलिया, साइटोजेनेटिक अनुसंधान और वंशानुगत विकृति में बार-बार होने वाले उत्परिवर्तन को निर्धारित करने के लिए गर्भवती माँ का परीक्षण किया जाता है। गिल्बर्ट सिंड्रोम वाले रोगियों में रक्त का आनुवंशिक अध्ययन और दो कारकों V, ii के लिए जमावट प्रणाली का अध्ययन किया जा रहा है।
आनुवंशिक थ्रोम्बोफिलिया, साइटोजेनेटिक अनुसंधान और वंशानुगत विकृति में बार-बार होने वाले उत्परिवर्तन को निर्धारित करने के लिए गर्भवती माँ का परीक्षण किया जाता है। गिल्बर्ट सिंड्रोम वाले रोगियों में रक्त का आनुवंशिक अध्ययन और दो कारकों V, ii के लिए जमावट प्रणाली का अध्ययन किया जा रहा है।
प्रयोगशाला EDTA के साथ रोगी से लिए गए संपूर्ण रक्त का विश्लेषण करती है, जो निर्धारित करती है आनुवंशिक मार्करहेपेटाइटिस उपचार की गुणवत्ता स्थापित करने के लिए आवश्यक है।
EDTA एक विशेष अभिकर्मक है जिसका उपयोग बैंगनी टोपी वाली टेस्ट ट्यूब में स्थित एसिड के रूप में विश्लेषण के लिए किया जाता है।
इसकी पहचान के लिए प्रसवकालीन जांच की जाती है जन्मजात विकृतियाँ, कैसे:
- डाउन सिंड्रोम;
- तंत्रिका ट्यूब में परिवर्तन;
- गुणसूत्रों की 18वीं जोड़ी पर ट्राइसोमी।
13 सप्ताह तक, पीएपीपी-ए जैसे संकेतकों का अध्ययन किया जाता है - प्लाज्मा प्रोटीन ए, मानव कोरियोनिक हार्मोन का मुक्त बी-सबयूनिट। संकेतकों के प्रसंस्करण से हमें मुक्त एस्ट्रिऑल और एल-भ्रूणप्रोटीन की पहचान करने की अनुमति मिलती है।
आनुवंशिक विश्लेषण अनिवार्य नहीं है, लेकिन यह आपको स्थिति को नियंत्रित करने की अनुमति देता है।
रोगी के रक्त से निर्धारित आनुवंशिक बहुरूपता
अंतर्जनसंख्या घटनाएँ निम्नलिखित प्रकारों में विभाजित हैं:
- जीन बहुरूपता;
- गुणसूत्र परिवर्तन;
- संतुलित विचार.
यदि किसी जीन में एक से अधिक एलील हैं, तो यह विकसित होता है आनुवंशिक बहुरूपता. ब्लड ग्रुप सबसे ज्यादा होता है ज्वलंत उदाहरणसमान घटना.
प्लाज्मा में पाए जाने वाले ल्यूकोसाइट एंजाइमों में आनुवंशिक संशोधन अंतर्निहित होते हैं। ल्यूकोसाइट एंटीजन Rh, ABO, MN में रक्त समूहों में अंतर देखा जाता है।
रक्त समूहों में बहुरूपता एबीओ प्रणाली के अनुसार देखी जाती है और एलील आवृत्ति द्वारा प्रतिष्ठित होती है। 4 रक्त समूह (सीए, बी, एबी और ओ) और उनके संबंधित एलील हैं: आईए, आईबी और आईओ।
मानव आबादी में Rh और MN रक्त समूह प्रणालियों में बहुरूपता होती है। आनुवंशिक भिन्नता वितरण में ही प्रकट होती है व्यक्तिगत प्रजातिविश्व में बीमारियाँ, उनके में नैदानिक पाठ्यक्रम, रोग के उपचार के प्रति प्रतिक्रिया।
गुणसूत्र विकृति विज्ञान के लिए गर्भवती महिलाओं का विश्लेषण
अजन्मे बच्चे की वंशानुगत बीमारियों को रोकने के लिए, भ्रूण के विकास के अंतर्गर्भाशयी चरण में बीमारियों का प्रसवकालीन अध्ययन किया जाता है।
क्रोमोसोमल पैथोलॉजी का पता जैव रासायनिक परीक्षण करके लगाया जाता है जो गर्भावस्था के 15-18 सप्ताह में एएफपी की उपस्थिति और एकाग्रता निर्धारित करता है।
 गर्भावस्था के पहले तीन महीनों में मार्कर प्रोटीन PAPP-A और P-hCG का उपयोग करके भ्रूण में डाउन सिंड्रोम और अन्य गुणसूत्र परिवर्तनों का पता लगाया जाता है। आम तौर पर, गर्भवती मां में PAPP-A प्रोटीन की बढ़ी हुई मात्रा होती है, और इसका निम्न स्तर वंशानुगत विकृति के गठन का संकेत देता है।
गर्भावस्था के पहले तीन महीनों में मार्कर प्रोटीन PAPP-A और P-hCG का उपयोग करके भ्रूण में डाउन सिंड्रोम और अन्य गुणसूत्र परिवर्तनों का पता लगाया जाता है। आम तौर पर, गर्भवती मां में PAPP-A प्रोटीन की बढ़ी हुई मात्रा होती है, और इसका निम्न स्तर वंशानुगत विकृति के गठन का संकेत देता है।
गर्भावस्था के 10वें सप्ताह में ह्यूमन कोरिओनिक गोनाडोट्रोपिन(एचसीजी) की सांद्रता अधिकतम होती है। हार्मोन के अधिकतम अनुमेय मूल्य गुणसूत्र विकृति विज्ञान की उपस्थिति और ट्राइसॉमी के विकास का संकेत देते हैं। निचला स्तर 0.5 MoM है, और सीमा मान 2 MoM है। SP1 ग्लाइकोप्रोटीन की उपस्थिति के लिए रक्त की भी जांच की जाती है। आम तौर पर यह 1 MoM होता है, और एक बीमार भ्रूण में यह 1.28 MoM होता है।
इनहिबिन ए का अध्ययन जैव रासायनिक विश्लेषण में क्रोमोसोमल पैथोलॉजी के मार्कर के रूप में किया जाता है। यदि ग्लाइकोप्रोटीन पैरामीटर 1.44-1.85 MoM की सीमा में है, तो एक क्रोमोसोमल पैथोलॉजी (ट्राइसॉमी 21) स्थापित हो जाती है।
थ्रोम्बोफिलिया के लिए आनुवंशिक रक्त परीक्षण
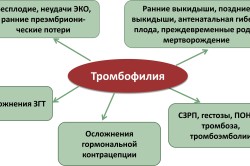 हेमोस्टैटिक प्रणाली में गड़बड़ी की घटना की प्रक्रिया में, बढ़ी हुई क्षमतारक्त के थक्कों के निर्माण के लिए. जीन के वाहक जो थ्रोम्बोफिलिया अनुभव का कारण बनते हैं चिकत्सीय संकेतनिम्नलिखित कारकों के संपर्क के परिणामस्वरूप होने वाली बीमारी:
हेमोस्टैटिक प्रणाली में गड़बड़ी की घटना की प्रक्रिया में, बढ़ी हुई क्षमतारक्त के थक्कों के निर्माण के लिए. जीन के वाहक जो थ्रोम्बोफिलिया अनुभव का कारण बनते हैं चिकत्सीय संकेतनिम्नलिखित कारकों के संपर्क के परिणामस्वरूप होने वाली बीमारी:
- प्रसवोत्तर अवधि;
- शल्य चिकित्सा संबंधी व्यवधान;
- गर्भावस्था;
- स्प्लिंट या प्लास्टर के प्रयोग से दर्दनाक चोटें।
गर्भवती महिलाओं में, यदि शिरापरक घनास्त्रता और रोधगलन का पारिवारिक इतिहास है, साथ ही पिछली गर्भधारण की जटिलताएँ हैं, तो विश्लेषण किया जाता है:
- प्राक्गर्भाक्षेपक;
- अंतर्गर्भाशयी भ्रूण की मृत्यु.
डॉक्टर थ्रोम्बोफिलिया के विकास के लिए जोखिम कारकों को निर्धारित करता है, चयन करता है रोगनिरोधी एजेंटबच्चे और माँ में जटिलताओं को रोकने के लिए।
अध्ययन के परिणामस्वरूप, फोलेट चक्र एमटीएचएफआर, एमटीआरआर में जीन उत्परिवर्तन की खोज की गई, जो फांक तालु के रूप में एक विकासात्मक दोष के गठन का संकेत देता है। कटा होंठ. आनुवंशिक गर्भपात का कारक विश्लेषण का उपयोग करके निर्धारित किया जाता है।
शिरा घनास्त्रता प्रोथ्रोम्बिन F2 और जमावट कारक F5 के अमीनो एसिड में जीन बहुरूपता के कारण होता है। F2 जीन में पॉलीफोनिज्म F2 22010-6> है< при риске с частотой 2-5%, проявляющийся потерей ребенка в I триместре, и гестозами, венозным тромбозом.
भ्रूण आनुवंशिक परीक्षण
 फ्रोज़न गर्भावस्था आपको भ्रूण के गुणसूत्रों में असामान्यताओं का पता लगाने के लिए आनुवंशिक परीक्षण करने की अनुमति देती है। एक अध्ययन (कार्डोसेन्टेसिस) गर्भावस्था के 18वें सप्ताह के बाद कई बीमारियों का निर्धारण करता है। एक बच्चे के डीएनए विश्लेषण, या डीओटी परीक्षण से एडवर्ड्स, पटौ और डाउन सिंड्रोम का पता चलता है।
फ्रोज़न गर्भावस्था आपको भ्रूण के गुणसूत्रों में असामान्यताओं का पता लगाने के लिए आनुवंशिक परीक्षण करने की अनुमति देती है। एक अध्ययन (कार्डोसेन्टेसिस) गर्भावस्था के 18वें सप्ताह के बाद कई बीमारियों का निर्धारण करता है। एक बच्चे के डीएनए विश्लेषण, या डीओटी परीक्षण से एडवर्ड्स, पटौ और डाउन सिंड्रोम का पता चलता है।
गर्भावस्था के प्रत्येक चरण के लिए संकेतक के मूल्य को ध्यान में रखते हुए, अध्ययन के दौरान जैव रासायनिक मार्कर निर्धारित किए जाते हैं। डॉक्टर मां की उम्र, गर्भावस्था, उसकी सहवर्ती बीमारियों और बच्चे के जन्म के दौरान जटिलताओं को ध्यान में रखता है।
विश्लेषण के लिए संपूर्ण रक्त (ईडीटीए) आपको बच्चे के डीएनए का अनुमान लगाने और क्रोमोसोमल विकृति विकसित होने के जोखिम की भविष्यवाणी करने की अनुमति देता है। उच्च स्तरहोमोसिस्टीन प्लेसेंटा में रक्त परिसंचरण में हस्तक्षेप करता है, जिससे बांझपन या भ्रूण हाइपोक्सिया अधिक विकसित होता है देर की तारीखेंगर्भावस्था.
एक डॉक्टर इसका उपयोग करके आनुवंशिक अध्ययन करता है पीसीआर विधिजीन की बहुरूपी विशेषताओं का अध्ययन करने के लिए, कारक V और प्रोथ्रोम्बिन का पता लगाता है। रक्त के नमूनों को एक संकेत लेबल के साथ अलग-अलग कंटेनरों में पैक किया जाता है। बच्चे के जीन के गुणसूत्र मानचित्र को निर्धारित करने के लिए मां के परिसंचरण में भ्रूण की रक्त कोशिकाओं का अध्ययन किया जाता है। यह विधि भ्रूण संबंधी विसंगतियों के अध्ययन की आक्रामक प्रक्रिया को पूरी तरह से बदल देती है।
गर्भावस्था के दौरान आनुवंशिक अनुसंधान को डिकोड करना
 विश्लेषण के परिणामों के आधार पर, डॉक्टर गर्भपात के जोखिम की डिग्री निर्धारित करता है। अध्ययन F5 और F2 (लीडेन फैक्टर और प्रोथ्रोम्बिन) के मान को इंगित करता है।
विश्लेषण के परिणामों के आधार पर, डॉक्टर गर्भपात के जोखिम की डिग्री निर्धारित करता है। अध्ययन F5 और F2 (लीडेन फैक्टर और प्रोथ्रोम्बिन) के मान को इंगित करता है।
फाइब्रिनोजेन F6B और प्लास्मोजेन एक्टीवेटर इनहिबिटर को मानक या पैथोलॉजिकल हेटेरोज़ाइट्स के रूप में जाना जाता है।
विश्लेषण कोगुलोग्राम और हेमोस्टैग्राम निर्धारित करता है। गर्भपात होमियोस्टैसिस और फाइब्रिनोलिसिस सिस्टम, प्रोथ्रोम्बिन 620210 ए, जीन 6667 टी, प्लास्मोजेन अवरोधक पीएजे -1 के जीन के बहुरूपता से जुड़ा हुआ है।
समाप्त गर्भधारण वाली महिलाओं में जीन बहुरूपता (एफजे, एलवी) से जुड़ी है। ट्राइसॉमी के लिए विश्लेषण को डिकोड करने से व्यक्तिगत जोखिमों को ध्यान में रखते हुए 18/21/13 का परिणाम मिल सकता है, जिसे 1: 2434, 1: 16789 के रूप में परिभाषित किया गया है।
क्रोमोसोम 21 पर डाउन सिंड्रोम की जन्म दर 1:900 है। यदि मां 20-24 वर्ष की है, तो डाउन सिंड्रोम विकसित होने की संभावना 1:562 है, 30 वर्ष की आयु में - 1:1000, 39 -1:214। ट्राइसॉमी 18 सिंड्रोम की जनसंख्या आवृत्ति 1:700 है। पटौ सिंड्रोम, या ट्राइसॉमी 13, 1:4000 में गंभीर जन्मजात विकृति की विशेषता है। संख्या 21,18,13 डाउन, एडवर्ड्स और पटौ सिंड्रोम के जोखिम को दर्शाती है। आनुवंशिक बांझपनपुरुषों और महिलाओं में Y गुणसूत्र के उत्परिवर्तन से संबद्ध - गुणसूत्र असामान्यता(45एक्स), स्टीन-लेवेंथल सिंड्रोम, एफएमआर1 जीन का उत्परिवर्तन, एक नाजुक एक्स क्रोमोसोम के साथ, ट्राइसॉमी 16।
चिकित्सीय आनुवंशिक परामर्श में विश्लेषण को समझना वंशानुगत बीमारी की पुनरावृत्ति के जोखिम को निर्धारित करता है।
आनुवंशिकी आज विभिन्न रोगों के उपचार में एक बड़ी भूमिका निभाती है। आधुनिक आनुवंशिक विश्लेषण से इसकी उपस्थिति की पहचान करना संभव हो जाता है विभिन्न रोगविज्ञान. साथ ही, इस अध्ययन की मदद से किसी व्यक्ति की किसी विशेष बीमारी के प्रति प्रवृत्ति की पहचान करना संभव है। इसके अलावा, आनुवंशिक जानकारी का व्यापक रूप से फोरेंसिक विज्ञान और स्थापना में उपयोग किया जाता है पारिवारिक संबंधलोगों के बीच। आज वहाँ है विभिन्न तरीकेआनुवंशिक विश्लेषण, जिनमें से प्रत्येक के अपने लक्ष्य और उद्देश्य हैं।
स्त्री रोग में परीक्षण की आवश्यकता क्यों है?
अक्सर, गर्भावस्था की योजना बनाते समय आनुवंशिक रक्त परीक्षण की सिफारिश की जाती है। यह परीक्षण आपको बच्चे में वंशानुगत बीमारियों के विकास के जोखिम और जन्मजात दोष वाले बच्चे को जन्म देने की संभावना को पहले से निर्धारित करने की अनुमति देता है। हालाँकि, सभी जोड़े गर्भावस्था से पहले जीन परीक्षण नहीं कराते हैं। अक्सर, महिलाएं गर्भवती होने पर ही इससे गुजरती हैं। इस मामले में, वंशानुगत विकृति की तुरंत पहचान करने और यह सुनिश्चित करने के लिए उपाय करने का भी मौका है कि बच्चा स्वस्थ पैदा हो। प्रारंभिक गर्भावस्था में एक परीक्षण को जेनेटिक डबल टेस्ट कहा जाता है। यह वह है जो गर्भावस्था के शुरुआती चरणों में अंतर्गर्भाशयी असामान्यताओं की पहचान करना संभव बनाता है।
आज, विशेषज्ञ इस बात पर जोर देते हैं कि गर्भावस्था से पहले भी पति और पत्नी को आनुवंशिक परीक्षण कराना चाहिए। इससे माता-पिता को अपने अजन्मे बच्चे के लिए एक स्वास्थ्य कार्ड प्राप्त करने की अनुमति मिलेगी, जिसमें वे सभी बीमारियाँ प्रदर्शित होंगी जिनसे बच्चा ग्रस्त है। आनुवांशिक जानकारी माता-पिता के लिए एक तरह की मार्गदर्शिका बन जाएगी कि किस पर ध्यान देना है और यह सुनिश्चित करने के लिए क्या उपाय करना है कि बच्चा स्वस्थ रहे।
अध्ययन से जन्मजात विसंगतियों वाले बच्चे के जन्म को रोकने में भी मदद मिलेगी।
गर्भावस्था के दौरान परीक्षण के लिए अनिवार्य संकेत हैं:
- गर्भवती महिला की उम्र 35 साल से अधिक है.
- माता-पिता के परिवारों में आनुवंशिक रोगों की उपस्थिति।
- पहला बच्चा विकृति के साथ पैदा हुआ था।
- गर्भाधान हानिकारक कारकों के प्रभाव में था।
- माता-पिता में से किसी एक में वंशानुगत थ्रोम्बोफिलिया की उपस्थिति।
- पहले, महिला का गर्भपात हो गया था, गर्भधारण नहीं हुआ था या मृत बच्चे पैदा हुए थे।
- गर्भवती होने पर महिला बीमार हो गई विषाणुजनित संक्रमण.
- जो महिलाएं स्वास्थ्य के लिए जोखिम में हैं।
आणविक आनुवंशिक अनुसंधान के आधुनिक तरीके डॉक्टरों को अजन्मे बच्चे में निम्नलिखित बीमारियों की प्रवृत्ति की पहचान करने की अनुमति देते हैं:
- मधुमेह।
- थायरॉयड ग्रंथि की विकृति।
- जठरांत्र संबंधी मार्ग की विकृति।
- श्वसन प्रणाली की विकृति।
- दिल के रोग।
- डाउन सिंड्रोम।
- एडवर्ड्स सिंड्रोम.
- थ्रोम्बोफिलिया की परिभाषा.
- ऑस्टियोपोरोसिस, आदि।
आणविक आनुवंशिक विश्लेषण के परिणाम बच्चे में इन बीमारियों के विकास को समय पर रोकना संभव बनाते हैं, जो सफल गर्भावस्था और जन्म सुनिश्चित करता है। स्वस्थ बच्चा. इसके अलावा, यह जानकारी बच्चे के जीवन भर उपयोगी रहेगी, क्योंकि यह पहले से ही पता चल जाएगा कि आनुवंशिक स्तर पर बच्चे का शरीर किन बीमारियों से ग्रस्त है। आनुवंशिकी परीक्षण गैर-आक्रामक या आक्रामक तरीकों का उपयोग करके किया जा सकता है। पहले मामले में, विश्लेषण के लिए माता और पिता का रक्त दान किया जाता है; दूसरे में, शोध के लिए सामग्री एमनियोटिक द्रव, प्लेसेंटा या गर्भनाल से रक्त हो सकता है।
आपको राष्ट्रीयता परीक्षण की आवश्यकता क्यों है?
आज कोई भी आनुवंशिक विश्लेषण कर सकता है। यह किस लिए है? प्रत्येक व्यक्ति के अपने लक्ष्य होते हैं। कोई पितृत्व परीक्षण कराना चाहता है, कोई अपनी राष्ट्रीयता का सटीक निर्धारण करना चाहता है, कोई अपनी प्रवृत्ति की पहचान करना चाहता है विभिन्न रोग. किसी व्यक्ति के कैरियोटाइप का निर्धारण आज आम नागरिकों के बीच तेजी से लोकप्रिय हो रहा है। सबसे लोकप्रिय आणविक आनुवंशिक अध्ययनों में से एक राष्ट्रीयता निर्धारित करना है।
आनुवंशिक जानकारी हम में से प्रत्येक की उत्पत्ति के सभी रहस्य रखती है। ऐसा होता है कि हमारे पासपोर्ट में हमारी राष्ट्रीयता एक होती है, लेकिन विश्लेषण से पता चलता है कि हमारे पूर्वज बिल्कुल अलग मूल के थे। इससे हमें अपने परिवार के विकास का ज्ञान मिलता है, जो हमें अपनी जड़ों की ओर लौटने और अपनी उत्पत्ति के बारे में अधिक जानकारी प्राप्त करने की अनुमति देता है।
अन्य कौन से आनुवंशिक परीक्षण मौजूद हैं?
आज, विज्ञान के लगभग सभी क्षेत्रों में जैविक सामग्रियों की जांच के लिए आनुवंशिक तरीकों का उपयोग किया जाता है। आणविक आनुवंशिक अध्ययन आज बहुत सी बीमारियों का खुलासा कर सकते हैं। देते भी हैं पूरी जानकारीएक इंसान के बारे में.
आज चिकित्सा केंद्रमरीजों को पेश कर सकते हैं पूरी लाइनके लिए विश्लेषण करता है आनुवंशिक रोग, उनमें से:
- मानव साइटोजेनेटिक अध्ययन।
- जेनेटिक डबल.
- गिल्बर्ट सिंड्रोम के लिए परीक्षण।
- डाउन सिंड्रोम के लिए विश्लेषण.
- आनुवंशिक थ्रोम्बोफिलिया के लिए विश्लेषण।
- एचआईवी/एड्स परीक्षण.
- पितृत्व जांच।
- सीलिएक रोग के लिए परीक्षण.
- मिर्गी आदि के लिए परीक्षण
विश्लेषण की लागत सीधे उसके प्रकार पर निर्भर करती है। आणविक आनुवंशिक अनुसंधान आज भी सरकार में नहीं किया गया है चिकित्सा संस्थान. वे केवल निजी केंद्रों में ही किए जाते हैं और हमेशा भुगतान किया जाता है। ध्यान देने वाली बात यह है कि अगर गर्भावस्था के दौरान आपको यह टेस्ट लिखा जाए तो आपको इसे जरूर कराना चाहिए, क्योंकि आपके बच्चे का स्वास्थ्य इस पर निर्भर करता है।
टेस्ट कैसे किया जाता है
शोध के प्रकार के आधार पर विशेषज्ञ चयन करते हैं इष्टतम विधिअनुसंधान। इसलिए, गर्भावस्था के दौरान, अक्सर रोगी को जांच के लिए ले जाया जाता है नसयुक्त रक्त. पितृत्व स्थापित करने के लिए, संभावित रिश्तेदारों पर लार या बाल का परीक्षण किया जाता है।
विश्लेषण कितना सटीक है? आणविक आनुवंशिक अनुसंधान का लाभ विश्लेषण की 100% सटीकता है। आनुवंशिक जानकारी एक व्यक्ति में जीवन भर बनी रहती है। यह बदल नहीं सकता या अप्रचलित नहीं हो सकता। इस कारण से, आपको अपने जीवन में केवल एक बार परीक्षण कराने की आवश्यकता है। इस अध्ययन के आधार पर आप जीवन भर परहेज करके अपने स्वास्थ्य को नियंत्रित कर सकते हैं अप्रिय कारक, जो कुछ बीमारियों के विकास को भड़का सकता है।
यदि आपकी आनुवंशिकता ख़राब है तो परीक्षण करवाना विशेष रूप से महत्वपूर्ण है।
यह उन लोगों पर लागू होता है जिनके परिवार में वंशानुगत बीमारी है, उदाहरण के लिए थ्रोम्बोफिलिया। यह क्यों इतना महत्वपूर्ण है? थ्रोम्बोफिलिया का उपचार एक जटिल और लंबी प्रक्रिया है। कई मरीज़ों को तो पता ही नहीं चलता कि यह बीमारी विरासत में मिली है। इस कारण से, आनुवंशिक विश्लेषण में थ्रोम्बोफिलिया का निर्धारण करने से कई रोगियों को समय पर निवारक उपाय करके बीमारी से बचने का मौका मिलता है।
विश्लेषण में कितना समय लगता है? औसतन, जैविक सामग्री के अध्ययन के परिणाम 10 दिनों के भीतर तैयार हो जाते हैं। लेकिन जो लोग इस तरह के अध्ययन के लिए पहले ही रक्तदान कर चुके हैं, उनका दावा है कि समय सीधे प्रयोगशाला और केंद्र के कार्यभार पर निर्भर करता है। विश्लेषण की गति किसी विशेष मामले में उपयोग की जाने वाली अनुसंधान विधियों से भी प्रभावित होती है।
परिणाम को कैसे समझें
विश्लेषण को डिकोड करना एक पेशेवर का काम है। परिणामों को आनुवंशिकीविद् कहे जाने वाले विशेषज्ञों द्वारा समझा जाता है। वे ही हैं जो बीमारी के विकास के सभी जोखिमों का पर्याप्त रूप से आकलन कर सकते हैं, आपकी राष्ट्रीयता निर्धारित कर सकते हैं और पुरुषों को सटीक रूप से बता सकते हैं कि क्या वे उनके बच्चे के पिता हैं। इस तथ्य के बावजूद कि बहुत से लोग अभी भी आनुवंशिक अनुसंधान विधियों से भयभीत हैं, उनमें डरावना कुछ भी नहीं है। इसके विपरीत, कई बार केवल आनुवंशिक जानकारी ही उस प्रश्न पर प्रकाश डाल सकती है जो आपसे संबंधित है। डिकोडिंग आनुवंशिकी या परिवार नियोजन कार्यालय में होती है।
हर कोई जानता है कि किसी बीमारी का इलाज करने की तुलना में उसे रोकना आसान है। विकृति विज्ञान को रोकने के लिए प्रत्येक व्यक्ति को आनुवंशिक विश्लेषण करना चाहिए। आख़िरकार, बहुत सारे वंशानुगत रोगबहुत कपटी. वे किसी भी उम्र में प्रकट हो सकते हैं। याद रखें, पूर्वाभास का अर्थ है अग्रबाहु। गर्भावस्था से पहले परीक्षण करना विशेष रूप से महत्वपूर्ण है; इससे बीमार बच्चे को जन्म देने का जोखिम पूरी तरह खत्म हो जाएगा।
समय के साथ आनुवंशिकी का विकास विशुद्ध वैज्ञानिक शिक्षण की सीमाओं से आगे बढ़कर अभ्यास के क्षेत्र में चला गया। कई आधुनिक डॉक्टर निदान के लिए आनुवंशिक परीक्षण डेटा का उपयोग करते हैं सही निदान, पूर्वाभास संभावित रोगऔर उनके विकास में योगदान देने वाले कारकों को समाप्त करें। ऐसा करने के लिए, रोगी को बस एक आनुवंशिक परीक्षण से गुजरना होगा, जो रोगों की प्रवृत्ति की पूरी तस्वीर दिखाएगा।
डीएनए के बारे में कुछ शब्द
डीऑक्सीफिश न्यूक्लिक एसिड (डीएनए) न्यूक्लियोटाइड्स का एक जटिल सेट है जो चेन - जीन बनाता है। यह अंतःकोशिकीय गठन है जो माता-पिता से प्राप्त वंशानुगत जानकारी को बच्चों तक पहुंचाता है।
भ्रूण निर्माण के समय बहुत तेजी से कोशिका विभाजन होता है। इस स्तर पर, छोटी-छोटी विफलताएँ होती हैं, जिन्हें कहा जाता है जीन उत्परिवर्तन. वे ही व्यक्तित्व का निर्धारण करते हैं; वे सकारात्मक और नकारात्मक दोनों हो सकते हैं।
वैज्ञानिकों ने मानव आनुवंशिक कोड को आंशिक रूप से समझ लिया है। वे जानते हैं कि कौन से जीन बीमारियों का कारण बनते हैं और कौन से जीन कुछ बीमारियों के प्रति जन्मजात प्रतिरोध में योगदान करते हैं। आनुवंशिक विश्लेषणयह डॉक्टरों को रोगी की प्रवृत्तियों को ध्यान में रखते हुए सर्वोत्तम उपचार करने की एक तस्वीर देता है।
मोनोजेनिक रोग और बहुरूपता
डॉक्टर प्रत्येक व्यक्ति के लिए आनुवंशिक परीक्षण की सलाह देते हैं। यह जीवनकाल में एक बार आयोजित किया जाता है। इसके परिणामों के आधार पर, एक आनुवंशिक पासपोर्ट संकलित किया जाता है। यह सब कुछ इंगित करता है संभावित रोगऔर उनके प्रति पूर्वाग्रह. 
को जन्मजात बीमारियाँमोनोजेनिक उत्परिवर्तन शामिल हैं। वे एक जीन में एक न्यूक्लियोटाइड से दूसरे में परिवर्तन के कारण उत्पन्न होते हैं। अक्सर ऐसे प्रतिस्थापन पूरी तरह से हानिरहित होते हैं, लेकिन कभी-कभी वे गंभीर बीमारियों का कारण बन सकते हैं। इनमें शामिल हैं, उदाहरण के लिए, फेनिलकेटेनुरिया और
बहुरूपता जीन में न्यूक्लियोटाइड के प्रतिस्थापन से जुड़ा हुआ है, लेकिन यह सीधे तौर पर बीमारी का कारण नहीं बनता है, बल्कि यह केवल ऐसी बीमारियों की प्रवृत्ति का एक संकेतक है। बहुरूपता ही काफी है सामान्य घटना. यह जनसंख्या में 1% से अधिक व्यक्तियों में होता है।
बहुरूपता की उपस्थिति से पता चलता है कि कुछ शर्तों और हानिकारक कारकों के प्रभाव के तहत, किसी विशेष बीमारी का विकास संभव है। लेकिन यह कोई निदान नहीं है, बल्कि केवल विकल्पों में से एक है। यदि आप नेतृत्व करते हैं स्वस्थ छविजीवन, हानिकारक कारकों से बचते हुए, यह संभावना है कि रोग कभी प्रकट नहीं होगा।
जन्मजात रोगों की भविष्यवाणी
आधुनिक आनुवंशिकी का विकास न केवल उपस्थिति का पता लगाना संभव बनाता है जन्मजात बीमारियाँया उनके प्रति पूर्वाग्रह, बल्कि अजन्मे बच्चों के स्वास्थ्य की भविष्यवाणी करने के लिए भी। ऐसा करने के लिए, माता-पिता को गर्भावस्था योजना के चरण में आनुवंशिक परीक्षण से गुजरना होगा। यह विशेष रूप से महत्वपूर्ण है यदि माता-पिता में से किसी एक को पहले से ही जटिल बीमारियाँ हैं।
यह उन बीमारियों पर भी लागू होता है जो आनुवंशिक रूप से प्रसारित होती हैं। इनमें हीमोफीलिया शामिल है, जिससे पुराने यूरोप के लगभग सभी राजशाही राजवंश पीड़ित थे, जहां राजनीतिक संबंधों को मजबूत करने के लिए विवाह आम थे। 
साथ ही, आनुवंशिक विश्लेषण से अजन्मे बच्चे में कैंसर, मधुमेह, उच्च रक्तचाप आदि की प्रवृत्ति का पता चलेगा। कोरोनरी रोगदिल. यह विशेष रूप से महत्वपूर्ण है यदि परिवार में भावी माता-पिता में से किसी एक को ऐसा निदान हो। पूर्वनिर्धारित जीन एक अप्रभावी (दबी हुई) अवस्था में हो सकते हैं, लेकिन संभावना है कि वे भविष्य के बच्चे में खुद को प्रकट करेंगे।
गर्भावस्था के दौरान परीक्षण
जन्मजात बीमारियों की संभावना निर्धारित करने के लिए ऐसे अध्ययन आवश्यक हैं। ये पूरी तरह से अप्रत्याशित बीमारियाँ हैं जो अंतर्गर्भाशयी उत्परिवर्तन के परिणामस्वरूप उत्पन्न होती हैं जिनका पहले से अनुमान नहीं लगाया जा सकता है। इन्हीं बीमारियों में से एक है डाउन सिंड्रोम, जब किसी कारण से भ्रूण में एक अतिरिक्त गुणसूत्र विकसित हो जाता है। सामान्य मात्रामनुष्यों के लिए - 46 गुणसूत्र, 23 जोड़े, पिता और माता से एक। डाउन सिन्ड्रोम में 47वाँ अयुग्मित गुणसूत्र प्रकट होता है। 
भी आनुवंशिक उत्परिवर्तनगर्भावस्था के दौरान जटिल संक्रामक रोगों से पीड़ित होने के बाद संभव: सिफलिस, रूबेला। इस तरह के विश्लेषण के परिणामों के आधार पर, गर्भपात के बारे में निर्णय लिया जा सकता है अजन्मा बच्चापूरी तरह से अव्यवहार्य होगा.
जोखिम में महिलाएं
बेशक, विश्लेषण अंतर्गर्भाशयी रोगहर गर्भवती माँ के लिए ऐसा करना बेहतर होगा, लेकिन इस प्रक्रिया के लिए कई संकेत हैं। सबसे पहले, यह उम्र है। 30 वर्षों के बाद, भ्रूण में विकृति विकसित होने का जोखिम हमेशा बना रहता है। गर्भपात के मामले होने पर भी यह बढ़ जाता है। पहले से ही चालू करने के लिए प्रारम्भिक चरणखतरे के बारे में जानने के लिए, यह दिखाने के लिए परीक्षण करना उचित है कि सब कुछ क्रम में है।
गर्भवती महिलाओं में होता है और संक्रामक रोग, और चोटें। वे भ्रूण के निर्माण की प्रक्रिया को भी प्रभावित कर सकते हैं। जितनी जल्दी वे घटित हुए, उतनी ही जल्दी अधिक जोखिमखतरनाक उत्परिवर्तन.
अगर गर्भधारण के समय या उसके बाद शुरुआती दौर में मां किसी प्रभाव में आ जाए तो हमेशा कुछ गलत होने का खतरा रहता है। खतरनाक कारक. इनमें शराब, मजबूत औषधियाँ, मनोदैहिक पदार्थ, एक्स-रे और अन्य विकिरण।
और, निःसंदेह, अगर परिवार में पहले से ही जन्मजात विकृति वाला एक बच्चा है तो इसे सुरक्षित रखना बेहतर है।
पितृत्व जांच
जीवन में ऐसी स्थितियाँ आती हैं जब बच्चे का पितृत्व स्थापित नहीं किया जा सकता है। या किसी कारण से संदेह है कि पिता और बच्चा, या माँ और बच्चा रिश्तेदार हैं। इस मामले में, आप यह निर्धारित करने के लिए आनुवंशिक रक्त परीक्षण कर सकते हैं कि ऐसे अध्ययन की सटीकता 90% से अधिक है।
और प्रक्रिया स्वयं सरल है. आपको बस माता-पिता और बच्चे का रक्तदान करना है। कई संकेतकों का उपयोग करके, यह निर्धारित करना आसान है कि क्या इन दो लोगों में सामान्य जीन हैं। 
पितृत्व का निर्धारण आमतौर पर फोरेंसिक चिकित्सा में गुजारा भत्ता की आवश्यकता को साबित या अस्वीकृत करने के लिए किया जाता है।
भविष्यसूचक औषधि
हर साल, डॉक्टर बीमारियों का इलाज करने के लिए नहीं, बल्कि पहले लक्षण दिखाई देने से पहले ही उन्हें रोकने का प्रयास करते हैं। जैसा कि आनुवंशिक विश्लेषण से पता चलता है, ऐसा करना इतना कठिन नहीं है। क्योंकि जीनोटाइप के आधार पर, कोई पहले से ही अनुमान लगा सकता है कि कोई व्यक्ति किन बीमारियों के प्रति सबसे अधिक संवेदनशील है।
इस दिशा को भविष्यसूचक चिकित्सा कहा जाता है। आनुवंशिक पासपोर्ट के आधार पर, डॉक्टर अपने मरीज की जीवनशैली निर्धारित करता है, उसे खतरनाक क्षणों के प्रति आगाह करता है जो किसी विशेष बीमारी के विकास के लिए ट्रिगर बन सकता है। यह दीर्घकालिक, और कभी-कभी बहुत प्रभावी नहीं, चिकित्सा से गुजरने की तुलना में बहुत आसान और सस्ता है। 
एचआईवी/एड्स परीक्षण
आज, एचआईवी/एड्स के परीक्षण भी आनुवंशिक अनुसंधान का उपयोग करके किए जाते हैं। प्रक्रिया जटिल नहीं है, लेकिन शोध में लंबा समय लगता है। लेकिन ऐसे विश्लेषण के परिणाम अधिक सटीक और खुलासा करने वाले होते हैं।
अनेक आधुनिक केंद्रनिदान में आनुवंशिक विश्लेषण शामिल है, जिसकी कीमत हर औसत रोगी के लिए सस्ती है। यह सब लक्ष्यों पर निर्भर करता है: लागत 300 रूबल से लेकर हजारों तक होती है। इसलिए, इस तरह के जानकारीपूर्ण शोध को करने से इनकार करने का कोई कारण नहीं है, खासकर अगर यह आपके और आपके बच्चों के जीवन को बचा सकता है।
गर्भावस्था के दौरान आनुवंशिक विश्लेषण आनुवंशिकता निर्धारित करने और संभावित जोखिमों का आकलन करने के लिए आवश्यक अध्ययनों और टिप्पणियों का एक जटिल है। सीधे शब्दों में कहें तो ये अजन्मे बच्चे में विभिन्न बीमारियों के प्रति प्रवृत्ति की पहचान करने के लिए किए जाने वाले परीक्षण हैं। में हाल ही मेंचिकित्सा आँकड़े आनुवंशिक विकारों के साथ पैदा होने वाले बच्चों में लगातार वृद्धि दर्शाते हैं। लेकिन, जैसा कि अभ्यास से पता चलता है, गर्भावस्था से पहले इलाज करके अधिकांश वंशानुगत बीमारियों से बचा जा सकता है।
गर्भावस्था की योजना बनाते समय आनुवंशिक विश्लेषण
डॉक्टर गर्भावस्था के दौरान नहीं, बल्कि योजना के चरण में आनुवंशिक रोगों के परीक्षण को आदर्श समाधान मानते हैं। तब आप अपने बच्चे में वंशानुगत बीमारियों के संचारित होने की संभावना के प्रतिशत का अनुमान लगा सकते हैं और कुछ विकृति को रोक सकते हैं। ऐसा करने के लिए, आपको एक आनुवंशिकीविद् से संपर्क करने की आवश्यकता है, क्योंकि यह भावी मां और पिता का डीएनए है जो उनके बच्चे की वंशानुगत विशेषताओं को निर्धारित करने में मुख्य भूमिका निभाता है।
डॉक्टर आपकी स्वास्थ्य स्थिति का विश्लेषण करेंगे और उन परीक्षणों का चयन करेंगे जिन्हें कराने की आवश्यकता होगी। संभावित माता-पिता. इस प्रकार, अजन्मे बच्चे के स्वास्थ्य की भविष्यवाणी करना संभव होगा, साथ ही संभावित वंशानुगत बीमारियों का निर्धारण करना संभव होगा जो उसके माता-पिता बच्चे को दे सकते हैं।
गर्भावस्था की योजना बनाते समय इस तरह के विश्लेषण का एक और निस्संदेह लाभ यह है कि गर्भपात को रोका जा सकता है। डॉक्टरों के मुताबिक, बड़ा प्रतिशतगर्भपात के बाद इसका पता लगाने के लिए महिलाएं आनुवंशिक परीक्षण का सहारा लेती हैं संभावित कारणऔर इसे दूसरी बार होने से रोकें।
आनुवंशिक विश्लेषण क्या है?
आणविक आनुवंशिक विश्लेषण प्रयोगशाला अनुसंधान है जो विशिष्ट उद्देश्यों के लिए किया जाता है:
- आनुवंशिक अनुकूलता का विश्लेषण करें जो मातृत्व और पितृत्व के साथ-साथ अन्य सजातीयता को निर्धारित करती है (बोलचाल की भाषा में इस विश्लेषण को "डीएनए परीक्षण" या "") कहा जाता है।
- अजन्मे बच्चे के लिए आनुवंशिक पासपोर्ट बनाएं।
- संक्रामक रोगज़नक़ों की पहचान करें.
- कुछ बीमारियों (उदाहरण के लिए, कैंसर) के लिए आनुवंशिक प्रवृत्ति का विश्लेषण। विश्लेषण लगभग 100% गारंटी के साथ निम्नलिखित संभावित बीमारियों की पहचान करता है:
- घनास्त्रता;
- मधुमेह;
- थायराइड रोग;
- ऑस्टियोपोरोसिस;
- जठरांत्र संबंधी मार्ग के रोग;
- हृद्पेशीय रोधगलन;
- धमनी का उच्च रक्तचाप;
- डाउन सिंड्रोम, एडवर्ड्स सिंड्रोम;
- ब्रोन्कोपल्मोनरी विकृति।
गर्भावस्था के दौरान किन मामलों में आनुवंशिक परीक्षण आवश्यक है?
 यदि भावी माता-पिता बच्चे की योजना बनाने के बारे में गंभीर हैं और जोखिमों को रोकना चाहते हैं तो आनुवंशिक विश्लेषण वैकल्पिक रूप से किया जा सकता है। लेकिन अक्सर, महिलाएं इस तरह के विश्लेषण से गुजरती हैं जब वे पहले से ही गर्भवती होती हैं, और केवल तभी जब स्त्री रोग विशेषज्ञ को भ्रूण की असामान्यताओं पर संदेह होता है।
यदि भावी माता-पिता बच्चे की योजना बनाने के बारे में गंभीर हैं और जोखिमों को रोकना चाहते हैं तो आनुवंशिक विश्लेषण वैकल्पिक रूप से किया जा सकता है। लेकिन अक्सर, महिलाएं इस तरह के विश्लेषण से गुजरती हैं जब वे पहले से ही गर्भवती होती हैं, और केवल तभी जब स्त्री रोग विशेषज्ञ को भ्रूण की असामान्यताओं पर संदेह होता है।
गर्भवती महिलाएं अनिवार्यनिम्नलिखित मामलों में आनुवंशिक विश्लेषण कराना आवश्यक है:
- 35 साल बाद;
- पहला बच्चा विकास संबंधी दोषों के साथ पैदा हुआ था;
- भावी माता-पिता के परिवारों में आनुवंशिक रोगों के मामले पहले भी सामने आए हैं;
- गर्भावस्था के दौरान होने वाली बीमारियों के साथ - इन्फ्लूएंजा, एआरवीआई, रूबेला या टॉक्सोप्लाज्मोसिस;
- पहले गर्भपात हुआ था, मृत बच्चे पैदा हुए थे;
- दीर्घकालिक उपयोग दवाइयाँ, शराब, निकोटीन या ड्रग्स;
- विकिरण (विकिरण या एक्स-रे) के संपर्क में आने के बाद।
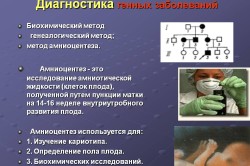
आनुवंशिक विश्लेषण कैसे किया जाता है?
आनुवंशिक विश्लेषण के प्रकार और तरीके हैं: गैर-आक्रामक (पारंपरिक) और आक्रामक।
गैर-आक्रामक में शामिल हैं:
- अल्ट्रासाउंड परीक्षा (अल्ट्रासाउंड)। संभावित की पहचान करने के लिए पहली बार 10-14 सप्ताह पर किया जाता है जन्मजात विकृतिभ्रूण में. मुख्य लक्षणपैथोलॉजी की उपस्थिति - ग्रीवा-कॉलर स्थान की असामान्य चौड़ाई (2.5 से कम और 3 मिमी से अधिक)। भ्रूण संबंधी दोष, अपरा असामान्यताएं और की संख्या निर्धारित करने के लिए 20-24 सप्ताह में दूसरा अल्ट्रासाउंड किया जाता है उल्बीय तरल पदार्थ.
- गर्भावस्था के दौरान आनुवंशिक (जैव रासायनिक) रक्त परीक्षण। आगे बढ़ाओ आरंभिक चरणसंभावित गुणसूत्र और वंशानुगत विकृति की पहचान करना।
यदि आनुवंशिक विश्लेषण के ऐसे तरीके संदेह या आशंकाओं को जन्म देते हैं, तो उनकी पुष्टि करने या उन्हें बाहर करने के लिए वे इसका सहारा लेते हैं आक्रामक तरीके:
- उल्ववेधन- गर्भावस्था के 15-24 सप्ताह में, एक लंबी सुई से गर्भाशय में छेद करके विश्लेषण के लिए एमनियोटिक द्रव एकत्र किया जाता है। यह अल्ट्रासाउंड नियंत्रण के तहत किया जाता है और यह बच्चे (99%) के लिए खतरनाक नहीं है। नतीजे जल्दी नहीं आएंगे, क्योंकि यह विधिविशेषज्ञ कोशिकाओं को "अंकुरित" करते हैं, लेकिन इस विश्लेषण की मदद से हीमोफिलिया, डाउन सिंड्रोम, एडवर्ड्स सिंड्रोम, पटौ सिंड्रोम, फाइब्रोसिस्टिक और मांसपेशी विकृति की पहचान करना संभव है।
- कोरियोनिक विलस बायोप्सी— गर्भावस्था के 9-12 सप्ताह में, प्लेसेंटा के निर्माण के लिए जिम्मेदार कोशिकाओं की जांच की जाती है। इन्हें पेट की गुहा में या गर्भाशय ग्रीवा के माध्यम से एक लंबी सुई डालकर एकत्र किया जाता है। विश्लेषण के परिणाम 3-4 दिनों में तैयार हो जाते हैं। गर्भपात का खतरा 2% है। डाउन सिंड्रोम, थाई-सैक्स सिंड्रोम, सिस्टिक फाइब्रोसिस और थैलेसीमिया जैसी बीमारियों की पहचान की जाती है।
- कॉर्डोसेन्टेसिस- 20-25 सप्ताह की अवधि में, एक पंचर के माध्यम से गर्भाशय गुहा से बाड़ लिया जाता है रस्सी रक्तआनुवंशिक परीक्षण के लिए. परिणाम 5 दिनों में उपलब्ध होंगे। रीसस संघर्ष का विश्वसनीय रूप से निदान किया जाता है और हेमोलिटिक रोगभ्रूण
- प्लेसेंटोसेंटेसिस- गर्भावस्था के दौरान किसी महिला को होने वाले संक्रामक या संक्रामक रोगों के परिणामों की पहचान करने के लिए यह प्रक्रिया मुख्य रूप से दूसरी तिमाही में की जाती है। वायरल रोग. 96-97% मामलों में, विश्लेषण जटिलताओं के बिना गुजरता है, हालांकि, प्रक्रिया काफी जटिल है और इसके तहत किया जाता है जेनरल अनेस्थेसिया. यह डाउन सिंड्रोम की सबसे सटीक पहचान करता है, क्योंकि विश्लेषण गुणसूत्रों की संख्या और गुणवत्ता से संबंधित है।
आनुवंशिक विश्लेषण के लगभग सभी आक्रामक तरीकों से जटिलताएँ पैदा होने की संभावना होती है। इसलिए, प्रक्रियाओं को विशेषज्ञों की सख्त निगरानी में किया जाना चाहिए। दिन का अस्पतालऔर अल्ट्रासाउंड का उपयोग करना। इसके अलावा, प्रक्रियाओं के बाद, गर्भवती महिला को डॉक्टरों की देखरेख में कुछ समय अस्पताल में बिताना चाहिए। और रोकथाम के लिए संभावित जटिलताएँदवाएँ निर्धारित हैं।
आनुवंशिक परीक्षण की लागत कितनी है?
 अगर यह नहीं के बारे में है आक्रामक तरीके(अल्ट्रासाउंड और रक्त परीक्षण), फिर बहुत पैसास्वाभाविक रूप से, वे इसके लायक नहीं हैं। लेकिन यदि अधिक जटिल का उपयोग करना आवश्यक हो जाता है आक्रामक प्रक्रियाएं, तो कीमत काफी बढ़ जाएगी। यह इस तथ्य के कारण है कि उन्हें पूरा करने के लिए जटिल आधुनिक को शामिल करना आवश्यक है चिकित्सकीय संसाधन, रासायनिक प्रयोगशाला की तैयारी।
अगर यह नहीं के बारे में है आक्रामक तरीके(अल्ट्रासाउंड और रक्त परीक्षण), फिर बहुत पैसास्वाभाविक रूप से, वे इसके लायक नहीं हैं। लेकिन यदि अधिक जटिल का उपयोग करना आवश्यक हो जाता है आक्रामक प्रक्रियाएं, तो कीमत काफी बढ़ जाएगी। यह इस तथ्य के कारण है कि उन्हें पूरा करने के लिए जटिल आधुनिक को शामिल करना आवश्यक है चिकित्सकीय संसाधन, रासायनिक प्रयोगशाला की तैयारी।
इसके अलावा, सक्षम आनुवंशिकीविदों की सेवाओं की भी काफी लागत होती है। इन्हीं कारणों से आनुवंशिक विश्लेषण की कीमत पारंपरिक परीक्षणों की लागत से काफी अधिक है। क्षेत्र और क्लिनिक के आधार पर, एक बीमारी के लिए आनुवंशिक अनुसंधान की लागत 600 रूबल से 40 हजार रूबल तक होती है।
हालाँकि, यह मत भूलिए कि आनुवंशिक विश्लेषण में प्रारंभिक निवेश से भविष्य में पैसे की बचत होगी। इसके अलावा, एक स्वस्थ बच्चे को जन्म देने की खुशी को कम करके आंकना मुश्किल है।
आनुवंशिक विश्लेषण कहाँ और कैसे किया जा सकता है?
आनुवंशिक परीक्षण कराएं, योग्य सलाह प्राप्त करें और विस्तृत स्पष्टीकरणपरिवार नियोजन और गर्भावस्था के मुद्दों पर, सामान्य गर्भाधान, केंद्रों में एक स्वस्थ, असामान्यताओं के बिना बच्चे को जन्म देना संभव है प्रजनन प्रौद्योगिकियां, वैज्ञानिक केंद्रआणविक आनुवंशिक अनुसंधान, आधुनिक स्त्रीरोग संबंधी क्लीनिक, आनुवंशिक और विशिष्ट चिकित्सा केंद्र।
केवल ऐसे आधुनिक केंद्र ही आवश्यक सुविधाओं से सुसज्जित हैं चिकित्सकीय संसाधनऔर आवश्यक आनुवंशिक परीक्षण करने के लिए यूनिट में एक जैव रासायनिक प्रयोगशाला है। इसके अलावा, इस तरह के जटिल अध्ययन एक सामान्य स्त्री रोग विशेषज्ञ द्वारा नहीं किए जा सकते हैं प्रसवपूर्व क्लिनिक, यहां हमें एक आनुवंशिक विशेषज्ञ की सहायता की आवश्यकता है।
सारी जानकारी को सारांशित करते हुए, हम गर्भावस्था के दौरान संपूर्ण आनुवंशिक विश्लेषण करने के मुख्य लाभों पर प्रकाश डाल सकते हैं:
- 400 की पहचान रोग संबंधी रोग 5000 संभावितों में से;
- विसंगतियों, उत्परिवर्तनों, विकृतियों की पहचान;
- गंभीर जीन विकृति के मामले में, प्रारंभिक अवस्था में गर्भपात करना या कृत्रिम जन्म कराना संभव है।
याद रखने वाली मुख्य बात यह है कि आनुवंशिक विश्लेषण भ्रूण के विकास में असामान्यताओं को ठीक नहीं करता है, बल्कि केवल आवश्यक जानकारी प्रदान करता है। चुनने का अधिकार हमेशा माता-पिता के पास रहता है। गर्भावस्था की योजना के लिए एक जिम्मेदार दृष्टिकोण आपको समस्याओं से बचने और एक स्वस्थ और पूर्ण बच्चे के जन्म को सुनिश्चित करने की अनुमति देगा।
आनुवंशिक विश्लेषण विभिन्न प्रयोगों, गणनाओं और अवलोकनों का एक सेट है, जिसका उद्देश्य वंशानुगत विशेषताओं को निर्धारित करना और जीन के गुणों का अध्ययन करना है। डॉक्टर सलाह देते हैं कि परिवार नियोजन के चरण में महिलाओं को आनुवंशिक अनुकूलता विश्लेषण और आनुवंशिक रोगों का विश्लेषण कराना चाहिए। इस प्रकार, अजन्मे बच्चे के स्वास्थ्य की पहले से भविष्यवाणी करना, संभावित वंशानुगत बीमारियों की पहचान करना और पैथोलॉजी की समस्या को हल करने के तरीके खोजना संभव है। एक नियम के रूप में, व्यवहार में, महिलाएं गर्भावस्था के दौरान आनुवंशिक विश्लेषण से गुजरती हैं, जो पहले ही हो चुका है, जिससे गर्भपात और जन्मजात विकृतियों के कारण की पहचान की जा सके।
गर्भावस्था के दौरान आनुवंशिक विश्लेषण के लिए संकेत
गर्भावस्था के दौरान आनुवंशिक विश्लेषण निम्नलिखित मामलों में किया जाना चाहिए:
- महिला की उम्र 35 वर्ष से अधिक है;
- यदि अजन्मे बच्चे के माता और पिता के परिवार में वंशानुगत (आनुवंशिक) बीमारियाँ थीं;
- पिछला बच्चा साथ पैदा हुआ था जन्मजात दोषविकास;
- जब गर्भाधान और गर्भावस्था की अवधि के दौरान एक महिला के संपर्क में आया था हानिकारक कारक(एक्स-रे, विकिरण, दवाएं, शराब, कुछ दवाएं लेना);
- यदि गर्भावस्था के दौरान भावी माँतीव्र वायरल संक्रमण (एआरवीआई, इन्फ्लूएंजा, टोक्सोप्लाज्मोसिस, रूबेला) से पीड़ित;
- यदि महिला का अतीत में गर्भपात हुआ हो या मृत बच्चे पैदा हुए हों;
- अल्ट्रासाउंड डेटा और जैव रासायनिक रक्त परीक्षण के आधार पर सभी गर्भवती महिलाएं जोखिम में हैं।
गर्भावस्था की निगरानी करने वाली स्त्रीरोग विशेषज्ञ निश्चित रूप से महिला को आनुवंशिक अनुकूलता के लिए एक परीक्षण और आनुवंशिक रोगों के लिए एक परीक्षण लिखेगी यदि वह तथाकथित जोखिम समूह से संबंधित है। यह 35 वर्ष से अधिक की आयु है, जब उत्परिवर्तन और भ्रूण संबंधी विकृतियों के विकसित होने का जोखिम तेजी से बढ़ जाता है। कन्नी काटना अप्रिय परिणाम देर से गर्भावस्थाऔर ऊपर सूचीबद्ध अन्य जोखिम कारकों के कारण, एक महिला को आनुवंशिक अनुकूलता परीक्षण और आनुवंशिक रोगों के लिए एक परीक्षण से गुजरना पड़ता है।
आनुवंशिक विश्लेषण क्यों किया जाता है?
की मुख्य दिशाएँ प्रयोगशाला अनुसंधानआनुवंशिक विश्लेषण के आधार पर निम्नलिखित विधियाँ हैं:
 1. आनुवंशिक अनुकूलता का विश्लेषण, पितृत्व, मातृत्व और अन्य रक्तसंबंध का निर्धारण;
1. आनुवंशिक अनुकूलता का विश्लेषण, पितृत्व, मातृत्व और अन्य रक्तसंबंध का निर्धारण;
2. सामान्य बीमारियों के प्रति आनुवंशिक प्रवृत्ति की पहचान;
3. पहचान संक्रामक एजेंटों;
4. आनुवंशिक व्यक्तित्व पासपोर्ट का निर्माण।
आनुवंशिक अनुकूलता परीक्षण को डीएनए परीक्षण या पितृत्व परीक्षण भी कहा जाता है। इसे अंजाम देना चिकित्सीय संकेतकी आवश्यकता नहीं है, और आनुवंशिक अनुकूलता विश्लेषण माता-पिता के अनुरोध पर निजी तौर पर किया जाता है। इस प्रकार के शोध का उपयोग अक्सर तलाक, संपत्ति के बंटवारे और अन्य मुकदमेबाजी में किया जाता है। बच्चे के संबंध की डिग्री जन्म से पहले और गर्भावस्था के दौरान स्थापित की जा सकती है।
आनुवंशिक रोगों का विश्लेषण 100% परिणाम देता है और निम्नलिखित के प्रति बच्चे की प्रवृत्ति को प्रकट कर सकता है संभावित समस्याएंस्वास्थ्य के साथ:
- हृद्पेशीय रोधगलन;
- धमनी का उच्च रक्तचाप;
- घनास्त्रता;
- ऑस्टियोपोरोसिस;
- जठरांत्र संबंधी मार्ग के रोग;
- ब्रोंकोपुलमोनरी विकृति विज्ञान;
- मधुमेह;
- थायराइड रोग.
गर्भावस्था के दौरान समय पर आनुवंशिक विश्लेषण करके और असामान्यताओं की पहचान करके, आप भ्रूण के सफल गर्भधारण को प्रभावित कर सकते हैं और अजन्मे बच्चे के स्वास्थ्य को सही कर सकते हैं।
हर कोई जानता है कि ऐसे संक्रमण हैं जिनका निदान के पारंपरिक रूपों का उपयोग करके पता नहीं लगाया जा सकता है, जिनका उपयोग नियमित रूप से गर्भावस्था की निगरानी के दौरान किया जाता है। आनुवंशिक विश्लेषण विधियाँ शरीर में संक्रामक रोगजनकों के डीएनए का शीघ्रता से पता लगाना, उन्हें वर्गीकृत करना, उनके व्यवहार को नियंत्रित करना और सही उपचार का चयन करना संभव बनाती हैं। इस प्रकार, आनुवंशिक रोगों का विश्लेषण करके, डाउन सिंड्रोम, एडवर्ड्स सिंड्रोम आदि जैसी सामान्य विकृति की पहचान करना संभव है।
आनुवंशिक विशेषज्ञ का निष्कर्ष आनुवंशिक विश्लेषण विधियों का उपयोग करके व्यक्ति का आनुवंशिक पासपोर्ट बनाता है। यह संयुक्त डीएनए विश्लेषण का एक अनूठा रूप है, जिसमें किसी व्यक्ति की प्रोफ़ाइल और उसकी विशिष्टता का डेटा शामिल होता है। यह डेटा किसी व्यक्ति की मदद कर सकता है अमूल्य मददजीवन भर, सभी प्रकार की स्वास्थ्य समस्याओं के साथ।
आनुवंशिक विश्लेषण की पारंपरिक (गैर-आक्रामक) विधियाँ हैं:
2. जैव रासायनिक विश्लेषणखून।
गर्भावस्था के दौरान आनुवंशिक विश्लेषण की एक विधि के रूप में भ्रूण का अल्ट्रासाउंड 10-14 सप्ताह में किया जाता है। इस समय शिशु में विकृति की पहचान की जा सकती है। रक्त परीक्षण (जैव रसायन) अधिक होने लगते हैं जल्दीगर्भावस्था, यह क्रोमोसोमल और वंशानुगत (आनुवंशिक) विकृति, यदि कोई हो, की पहचान करने में मदद करता है। यदि संदेह हो, तो गर्भावस्था के दौरान पहले किए गए आनुवंशिक विश्लेषण के बाद, बाद में, 20-24 सप्ताह की अवधि में, भ्रूण का दोबारा अल्ट्रासाउंड किया जाता है। आनुवंशिक विश्लेषण की यह विधि आपको भ्रूण के विकास में मामूली दोषों की पहचान करने की अनुमति देती है।
यदि संदेह की पुष्टि हो जाती है, तो महिला को आनुवंशिक विश्लेषण के आक्रामक तरीके निर्धारित किए जाते हैं:
- एमनियोसेंटेसिस (एमनियोटिक द्रव की जांच);
- कोरियोनिक विलस बायोप्सी (कोशिकाओं का अध्ययन जो प्लेसेंटा के गठन का आधार बनता है);
- प्लेसेंटोसेंटेसिस (इसके बाद के परिणामों की पहचान करने की एक प्रक्रिया पिछला संक्रमणगर्भावस्था के दौरान);
- कॉर्डोसेन्टेसिस (गर्भनाल रक्त का परीक्षण)।
आनुवंशिक अनुकूलता का समय पर विश्लेषण और आनुवंशिक रोगों का विश्लेषण 5,000 में से लगभग 400 प्रकार की विकृति की पहचान करना संभव बनाता है।
गर्भावस्था के दौरान आनुवंशिक विश्लेषण कैसे किया जाता है?
आनुवंशिक विश्लेषण की मुख्य विधियाँ, भ्रूण के अल्ट्रासाउंड और जैव रासायनिक रक्त परीक्षणों का उपयोग करके, माँ और बच्चे दोनों के लिए पूरी तरह से सुरक्षित और हानिरहित विधियाँ हैं। एक विशेष उपकरण का उपयोग करके गर्भवती महिला के पेट के माध्यम से अल्ट्रासाउंड किया जाता है। बहुत कम सामान्यतः, ट्रांसवजाइनल अल्ट्रासाउंड का उपयोग किया जाता है (डिवाइस को महिला की योनि में डाला जाता है)। रोगी के रक्त का उपयोग करके जैव रासायनिक विश्लेषण किया जाता है, जो एक नस से लिया जाता है।
आनुवांशिक विश्लेषण के आक्रामक तरीकों से इसे महिला के शरीर में डाला जाता है। तो, एमनियोसेंटेसिस के दौरान, गर्भाशय को एक विशेष सुई से छेदा जाता है और उसमें से एक बाड़ बनाई जाती है। उल्बीय तरल पदार्थ(उल्बीय तरल पदार्थ)। इस मामले में, अल्ट्रासाउंड का उपयोग करके निरंतर निगरानी की जाती है। कोरियोनिक विलस बायोप्सी का मतलब है अंदर छेद करना पेट की गुहामहिलाओं को अनुसंधान के लिए आवश्यक कोशिकाओं (प्लेसेंटा का आधार) युक्त सामग्री एकत्र करने के लिए। कभी-कभी, इस विश्लेषण के लिए गर्भाशय ग्रीवा की सामग्री का उपयोग किया जाता है। प्लेसेंटोसेंटेसिस आमतौर पर गर्भावस्था के दूसरे तिमाही में सामान्य एनेस्थीसिया के तहत किया जाता है, क्योंकि इस प्रक्रिया को एक बड़ा ऑपरेशन माना जाता है। कॉर्डोसेन्टेसिस गर्भावस्था के दौरान आनुवंशिक विश्लेषण की एक विधि है, 18 सप्ताह से पहले नहीं। महिला के गर्भाशय गुहा के माध्यम से एक पंचर का उपयोग करके गर्भनाल से रक्त लिया जाता है। साथ ही दर्द से भी राहत मिलती है।
पाठ में कोई त्रुटि मिली? इसे चुनें और Ctrl + Enter दबाएँ।
समीक्षाएँ और टिप्पणियाँ (41):
मैं उद्धृत करता हूं: एवगेनिया
नमस्ते! मेरा बेटा 3.5 साल का है, लगभग एक साल पहले उसे मिर्गी जैसा दौरा पड़ा था, एक साल के भीतर दौरे 4 बार दोबारा आये। बच्चे की जांच की गई, एक एन्सेफेलोग्राम, वीडियो और सीटी स्कैन किया गया। एक भी जांच में मिर्गी का कोई लक्षण सामने नहीं आया। फिर भी, मिर्गी रोग विशेषज्ञ ने मिर्गी और वंशानुगत मिर्गी का निदान किया। मेरे परिवार में किसी को भी, न तो मेरे पति को और न ही मुझे, ऐसी कोई बीमारी थी। मैं जानना चाहूंगा कि क्या आनुवंशिक विश्लेषण का उपयोग करके मेरे बेटे के दौरे का कारण पता लगाना संभव है? धन्यवाद।
नमस्ते, एवगेनिया।
सटीक कारणबचपन की मिर्गी का पूरी तरह से अध्ययन नहीं किया गया है, लेकिन यह स्थापित किया गया है कि लगभग 2/3 मामलों में यह किसी एक जीन में उत्परिवर्तन हो सकता है, और ऐसे बहुत सारे जीन हैं। हालाँकि, इस मामले में भी हम बात कर रहे हैंबल्कि मिर्गी की संभावना के बारे में, न कि बीमारी के बारे में - यानी। यह प्रतिकूल परिस्थितियों में विकसित हो भी सकता है और नहीं भी। आनुवंशिक परीक्षण का उपयोग यह निर्धारित करने के लिए किया जा सकता है कि माता-पिता में से कोई एक उत्परिवर्तित जीन का वाहक है या नहीं।
मैं बोली: नतालिया
मैं बोली: नतालिया
मैं बोली: नतालिया
नमस्ते डॉक्टर। मेरे बेटे को बचपन में टॉरेट रोग (स्वर सहित सामान्यीकृत टिक्स) का पता चला था। अब मेरा बेटा 22 साल का है. टिक्स बीत चुके हैं. लेकिन सवाल यह उठता है कि क्या यह बीमारी उनके होने वाले बच्चों को विरासत में मिलेगी? क्या ऐसे परीक्षण हैं जो इस प्रश्न का उत्तर देने में मदद कर सकते हैं?
नमस्ते, नतालिया! हमें भी इसका निदान हुआ था, हम आपसे यह लिखने के लिए कह सकते हैं कि आपके साथ कैसा व्यवहार किया गया। हम पहले से ही हताश हैं!!!
नमस्ते। किसी भी शामक या शामक औषधि ने हमारी मदद नहीं की। मनोदैहिक औषधियाँ. हम नियमित क्लोनिडाइन से ठीक हो गए! क्लोनिडाइन पाया जाता है अलग-अलग खुराक. हमने सबसे बड़ा लिया। हमारा इलाज एक बहुत ही अनुभवी व्यक्ति ने किया बाल रोग विशेषज्ञजिसने मेरे बेटे पर हर कोशिश की पारंपरिक औषधियाँहमारे और आयातित दोनों। कुछ भी मदद नहीं मिली, इसलिए हमने एक ऐसी विधि आज़माई जिसका उपयोग हमारे डॉक्टर आमतौर पर नहीं करते हैं। उन्होंने बच्चे को नियमित रूप से क्लोनिडाइन (एक दवा जो बड़े लोग रक्तचाप के लिए लेते हैं) दी। उन्होंने इसे दिन में तीन बार दिया। सबसे पहले, क्लोनिडाइन टैबलेट को 4 भागों में विभाजित किया गया और एक भाग दिन में तीन बार दिया गया। और हमने देखा कि दो दिनों तक यह कैसे काम करता रहा। दूसरे दिन सचमुच सुधार ध्यान देने योग्य थे। फिर खुराक थोड़ी बढ़ा दी गई. गोली को तीन बराबर भागों में बांट लें और एक-एक भाग दिन में तीन बार भी दें। दो दिनों के बाद सुधार बहुत महत्वपूर्ण थे। सच है, बच्चा पहले तीन या चार दिनों तक नींद में था। इस समय उसे घर पर ही रखना बेहतर है. उसे किंडरगार्टन या स्कूल न ले जाएं और न ही उसे अकेले बाहर जाने दें। फिर वह अनुकूलन कर लेता है और अब उतनी नींद में नहीं रहता बल्कि काफी हद तक शांत हो जाता है। और वहाँ बहुत कम टिक हैं. जब आप एक उपयुक्त खुराक का चयन करते हैं जिस पर लगभग कोई टिक्स नहीं होता है (साथ ही, बच्चे को लगातार सोना नहीं चाहिए), तो वे दो महीने के लिए दवा देते हैं। छह महीने के बाद टिक्स वापस आ गए और फिर क्लोनिडाइन के साथ उपचार दोहराया गया। इस तरह साल में दो बार उनका इलाज घर पर ही किया जाता था लेकिन निजी तौर पर डॉक्टर की देखरेख में। करीब तीन साल तक हमारा इलाज किया गया. अब कोई टिक नहीं हैं! वे केवल तभी थोड़े दिखाई दे सकते हैं जब कोई बहुत थका हुआ हो या बहुत घबराया हुआ हो। लेकिन टिक्स लगभग ध्यान देने योग्य नहीं हैं। ऐसे में मैं एक महीने तक ग्लाइसिन देता हूं। इसे आज़माएं, इससे आपके बच्चे को मदद मिल सकती है। आपको कामयाबी मिले!!! बिना अल्पविराम के लिखने के लिए क्षमा करें। समय कम है.
मैं बोली: नतालिया
मैं बोली: नतालिया
नमस्ते डॉक्टर। मेरे बेटे को बचपन में टॉरेट रोग (स्वर सहित सामान्यीकृत टिक्स) का पता चला था। अब मेरा बेटा 22 साल का है. टिक्स बीत चुके हैं. लेकिन सवाल यह उठता है कि क्या यह बीमारी उनके होने वाले बच्चों को विरासत में मिलेगी? क्या ऐसे परीक्षण हैं जो इस प्रश्न का उत्तर देने में मदद कर सकते हैं?
नमस्ते, नतालिया! हमें भी इसका निदान हुआ था, हम आपसे यह लिखने के लिए कह सकते हैं कि आपके साथ कैसा व्यवहार किया गया। हम पहले से ही हताश हैं!!!
मैं बोली: नतालिया
मैं बोली: नतालिया
नमस्ते डॉक्टर। मेरे बेटे को बचपन में टॉरेट रोग (स्वर सहित सामान्यीकृत टिक्स) का पता चला था। अब मेरा बेटा 22 साल का है. टिक्स बीत चुके हैं. लेकिन सवाल यह उठता है कि क्या यह बीमारी उनके होने वाले बच्चों को विरासत में मिलेगी? क्या ऐसे परीक्षण हैं जो इस प्रश्न का उत्तर देने में मदद कर सकते हैं?
नमस्ते, नतालिया! हमें भी इसका निदान हुआ था, हम आपसे यह लिखने के लिए कह सकते हैं कि आपके साथ कैसा व्यवहार किया गया। हम पहले से ही हताश हैं!!!
नमस्ते। किसी भी शामक या मनोदैहिक औषधि ने हमारी मदद नहीं की। हम नियमित क्लोनिडाइन से ठीक हो गए! क्लोनिडाइन विभिन्न खुराक में आता है। हमने सबसे बड़ा लिया। हमारा इलाज एक बहुत ही अनुभवी बाल रोग विशेषज्ञ न्यूरोलॉजिस्ट द्वारा किया गया, जिन्होंने मेरे बेटे पर हमारी और आयातित दोनों पारंपरिक दवाओं का परीक्षण किया। कुछ भी मदद नहीं मिली, इसलिए हमने एक ऐसी विधि आज़माई जिसका उपयोग हमारे डॉक्टर आमतौर पर नहीं करते हैं। उन्होंने बच्चे को नियमित रूप से क्लोनिडाइन (एक दवा जो बड़े लोग रक्तचाप के लिए लेते हैं) दी। उन्होंने इसे दिन में तीन बार दिया। सबसे पहले, क्लोनिडाइन टैबलेट को 4 भागों में विभाजित किया गया और एक भाग दिन में तीन बार दिया गया। और हमने देखा कि दो दिनों तक यह कैसे काम करता रहा। दूसरे दिन सचमुच सुधार ध्यान देने योग्य थे। फिर खुराक थोड़ी बढ़ा दी गई. गोली को तीन बराबर भागों में बांट लें और एक-एक भाग दिन में तीन बार भी दें। दो दिनों के बाद सुधार बहुत महत्वपूर्ण थे। सच है, बच्चा पहले तीन या चार दिनों तक नींद में था। इस समय उसे घर पर ही रखना बेहतर है. उसे किंडरगार्टन या स्कूल न ले जाएं और न ही उसे अकेले बाहर जाने दें। फिर वह अनुकूलन कर लेता है और अब उतनी नींद में नहीं रहता बल्कि काफी हद तक शांत हो जाता है। और वहाँ बहुत कम टिक हैं. जब आप एक उपयुक्त खुराक का चयन करते हैं जिस पर लगभग कोई टिक्स नहीं होता है (साथ ही, बच्चे को लगातार सोना नहीं चाहिए), तो वे दो महीने के लिए दवा देते हैं। छह महीने के बाद टिक्स वापस आ गए और फिर क्लोनिडाइन के साथ उपचार दोहराया गया। इस तरह साल में दो बार उनका इलाज घर पर ही किया जाता था लेकिन निजी तौर पर डॉक्टर की देखरेख में। करीब तीन साल तक हमारा इलाज किया गया. अब कोई टिक नहीं हैं! वे केवल तभी थोड़े दिखाई दे सकते हैं जब कोई बहुत थका हुआ हो या बहुत घबराया हुआ हो। लेकिन टिक्स लगभग ध्यान देने योग्य नहीं हैं। ऐसे में मैं एक महीने तक ग्लाइसिन देता हूं। इसे आज़माएं, इससे आपके बच्चे को मदद मिल सकती है। आपको कामयाबी मिले!!! बिना अल्पविराम के लिखने के लिए क्षमा करें। समय कम है.
हमारे डॉक्टर ने विदेश में क्लोनिडीन से इलाज की विधि पढ़ी चिकित्सा पाठ्यपुस्तकें. और मैंने इसके बारे में इंटरनेट पर पढ़ा। लेकिन किसी कारण से हमारे बेलारूसी डॉक्टर हठपूर्वक उपचार की इस पद्धति का उपयोग नहीं करते हैं।
नमस्ते!
यदि कोई महिला बीमार हो तो कृपया मुझे बताएं मधुमेहटाइप 1 और थायरोटॉक्सिकोसिस, आगे बढ़ने का सबसे अच्छा तरीका क्या है? मुझे आनुवंशिक परीक्षण कब कराना चाहिए (गर्भावस्था की योजना बनाते समय या पहले से ही गर्भवती होने पर)? और इसकी कितनी संभावना है कि अजन्मे बच्चे को कष्ट होगा स्व - प्रतिरक्षित रोग?
नमस्ते, विक्टोरिया।
गर्भावस्था की योजना बनाते समय, जांच कराना और शरीर को तैयार करना उचित होता है। गर्भावस्था के दौरान आनुवंशिक विश्लेषण की आवश्यकता उस डॉक्टर द्वारा निर्धारित की जाएगी जिसकी देखरेख में आप होंगी - वह तय करेगा कि क्या अतिरिक्त (यानी, नियमित अल्ट्रासाउंड के अलावा) अध्ययन के संकेत हैं। एक बच्चे को ऐसी बीमारियों से ग्रस्त होने की संभावना होती है, लेकिन वे स्वयं विरासत में नहीं मिलती हैं; केवल एक प्रवृत्ति संचरित होती है, जिसे कुछ शर्तों के तहत महसूस किया जा सकता है।
क्या आप जानते हैं कि:
अकेले संयुक्त राज्य अमेरिका में एलर्जी की दवाओं पर प्रति वर्ष $500 मिलियन से अधिक खर्च किया जाता है। क्या आप अब भी मानते हैं कि अंततः एलर्जी को हराने का कोई रास्ता मिल जाएगा?
सबसे छोटा और भी कहने के लिए आसान शब्द, हम 72 मांसपेशियों का उपयोग करते हैं।
एक नौकरी जो किसी व्यक्ति को पसंद नहीं है वह उसके मानस के लिए बिल्कुल भी नौकरी न करने से कहीं अधिक हानिकारक है।
इंसान की हड्डियाँ कंक्रीट से चार गुना ज्यादा मजबूत होती हैं।
कई दवाओं को शुरू में दवाओं के रूप में विपणन किया गया था। उदाहरण के लिए, हेरोइन को मूल रूप से नशीली दवाओं के रूप में बाजार में लाया गया था बच्चों की खांसी. और डॉक्टरों द्वारा कोकीन को एनेस्थीसिया और सहनशक्ति बढ़ाने के साधन के रूप में अनुशंसित किया गया था।
सोलारियम के नियमित उपयोग से त्वचा कैंसर होने की संभावना 60% तक बढ़ जाती है।
5% रोगियों में, अवसादरोधी क्लोमीप्रामाइन कामोन्माद का कारण बनता है।
प्रत्येक व्यक्ति के न केवल उंगलियों के निशान अद्वितीय होते हैं, बल्कि जीभ के निशान भी होते हैं।
पहले वाइब्रेटर का आविष्कार 19वीं सदी में हुआ था। यह एक भाप इंजन द्वारा संचालित था और इसका उद्देश्य महिला हिस्टीरिया का इलाज करना था।
बहुत जिज्ञासु होते हैं चिकित्सीय सिंड्रोम, उदाहरण के लिए, वस्तुओं को अनिवार्य रूप से निगलना। इस उन्माद से पीड़ित एक रोगी के पेट में 2,500 विदेशी वस्तुएँ थीं।
74 साल के ऑस्ट्रेलियाई निवासी जेम्स हैरिसन करीब 1,000 बार रक्तदान कर चुके हैं। उसे दुर्लभ समूहरक्त, जिसके एंटीबॉडी गंभीर एनीमिया से पीड़ित नवजात शिशुओं को जीवित रहने में मदद करते हैं। इस प्रकार, ऑस्ट्रेलियाई ने लगभग दो मिलियन बच्चों को बचाया।
अमेरिकी वैज्ञानिकों ने चूहों पर प्रयोग किये और इस निष्कर्ष पर पहुंचे कि तरबूज़ का रससंवहनी एथेरोस्क्लेरोसिस के विकास को रोकता है। चूहों के एक समूह ने सादा पानी पिया और दूसरे समूह ने तरबूज का रस पिया। परिणामस्वरूप, दूसरे समूह की वाहिकाएँ कोलेस्ट्रॉल प्लाक से मुक्त हो गईं।
मनुष्यों के अलावा, पृथ्वी ग्रह पर केवल एक जीवित प्राणी प्रोस्टेटाइटिस से पीड़ित है - कुत्ते। ये वास्तव में हमारे सबसे वफादार दोस्त हैं।
लीवर सबसे ज्यादा होता है भारी अंगहमारे शरीर में. उसकी औसत वजन 1.5 किलो है.
मानव मस्तिष्क का वजन शरीर के कुल वजन का लगभग 2% होता है, लेकिन यह रक्त में प्रवेश करने वाली लगभग 20% ऑक्सीजन का उपभोग करता है। यह तथ्य बनाता है मानव मस्तिष्कऑक्सीजन की कमी से होने वाली क्षति के प्रति अत्यधिक संवेदनशील।

जब भी किसी बच्चे को बुखार, गले में खराश, नाक बहना और खांसी होती है, तो माता-पिता इस सवाल को लेकर चिंतित रहते हैं - क्या यह सामान्य सर्दी है या फ्लू? यह...

