Исхемична болест на сърцето: видове и клинична картина. Класификация, прояви, резултати от исхемия
Исхемия- нарушение периферно кръвообращение, което се основава на ограничаване или пълно спиране на притока артериална кръв.
Клиника: бланширане на областта на органа, понижаване на температурата, нарушена чувствителност под формата на парестезия, синдром на болка, намаляване на скоростта на кръвния поток, намаляване на обема на органа, намаляване кръвно наляганев областта на артерията, разположена под препятствието, намаляване на тъканния тургор, дисфункция на орган или тъкан, дистрофични промени.
Класификация на исхемията по етиология:
А) компресионна исхемия възниква, когато аферентната артерия е притисната от белег, тумор и др.;
Б) обструктивна исхемия възниква, когато луменът на артерията е частично или напълно затворен от тромб или ембол. Възпалителни и продуктивно-инфилтративни промени в стената на артерията при атеросклероза, облитериращ ендартериит, нодозен периартериит също водят до локално ограничаване на кръвния поток от типа на обструктивна исхемия;
В) ангиоспастична исхемия възниква поради дразнене на вазоконстрикторния апарат на съдовете и техния рефлексен спазъм.
Причини за исхемия
Причини: емоции (страх, болка, гняв), физически фактори(настинка, нараняване), химически агенти, биологични дразнители (токсини) и др.
Ангиоспазмът води до забавяне на кръвния поток до пълното му спиране.
Развива се най-често по съдов тип безусловни рефлексиот съответните интерорецептори. Може да има и условнорефлексен характер.
Дразнене на вазомоторния център с токсини, механично дразнене на субкортикални структури, които регулират съдовия тонус, наличие на патологичен процесв района диенцефалонсъщо често водят до изразени ангиоспастични явления.
При развитието на ангиоспастична исхемия, не само дразнене различни отдели рефлексна дъга, но и функционалното състояние на мускулните влакна на съдовата стена, електролитния и други видове метаболизъм в нея.
Например, натриевите йони, натрупващи се в мускулните влакна на съда, повишават неговата чувствителност към пресорни вещества - катехоламини, вазопресин и ангиотензин.
Естеството на всички видове промени в исхемичната тъкан или орган се определя от степента кислородно гладуване, чиято тежест зависи от скоростта на развитие и вида на исхемията, нейната продължителност, локализация, характер съпътстваща циркулация, функционално състояниеорган или тъкан.
Исхемията е жизненоважна важни органиима повече тежки последствия. Характеризират се мозък, сърце високо нивоенергиен метаболизъм, но въпреки това техните съпътстващи съдове са функционално абсолютно или относително неспособни да компенсират нарушенията на кръвообращението. Скелетни мускулии най-вече съединителната тъкан, благодарение на ниско нивоенергийния метаболизъм при тях, са по-стабилни в условията на исхемия.
Исхемия в условия на повишена функционална дейносторган или тъкан е по-опасно, отколкото в покой.
Промени в тъканите по време на исхемия:
Първите структурни промени настъпват в митохондриите. Тяхното подуване, изчезването на кисти, разпадането на митохондриите и ендоплазмения ретикулум и клетъчните ядра могат да доведат до образуване на фокус на некроза - инфаркт. Среща се в органи свръхчувствителностдо кислороден глад и недостатъчна мрежа от обезпечения.
В исхемичната зона се наблюдава засилена биосинтеза на компоненти на съединителната тъкан.
Стазата е забавяне и спиране на притока на кръв.
Видове застой:
А) вярно (възниква поради патологични променив капиляри или нарушения реологични свойствакръв);
Б) исхемичен (възниква поради пълното спиране на притока на кръв от артериите);
Б) венозен.
Венозният и исхемичен застой е резултат от обикновено забавяне и спиране на кръвния поток.
Отстраняването на причината за стаза води до възстановяване на нормалния кръвен поток. прогресиране на исхемична и венозен застойдопринася за развитието на истината.
Причини за истински застой: физически (студ, топлина), химически, биологични (бактериални токсини).
Механизми за развитие на стаза: вътрекапилярна агрегация на еритроцитите и в резултат на това повишаване на периферното съпротивление. Важноств патогенезата на истинската стаза се свързва със забавяне на кръвния поток в капилярните съдове поради сгъстяване на кръвта. Водеща роля играе повишената пропускливост на капилярната стена под въздействието на биологично активни веществаза изместване на реакцията на средата към киселинната страна.
Повишена пропускливост съдова стенаи вазодилатацията води до сгъстяване на кръвта, забавяне на кръвния поток, агрегация на червени кръвни клетки и застой.
Тромбозае процес на обучение през целия живот вътрешна повърхностстените на съдовете на кръвни съсиреци, състоящи се от неговите елементи. Тромбите могат да бъдат париетални и обструктивни.
В зависимост от това кои компоненти преобладават в структурата на тромба, има:
А) червено (преобладават еритроцитите);
Б) бял (тромбът се образува от тромбоцити, левкоцити, плазмени протеини);
В) смесени тромби.
Най-честата причина за тромбоза са заболявания, при които е засегната съдовата стена:
Заболявания с възпалителен характер (ревматизъм, сифилис, тиф);
атеросклероза;
Сърдечна исхемия;
алергични процеси.
неадекватно снабдяване на сърдечния мускул с кислород коронарна атеросклероза, може да доведе до нарушаване на механичните, биохимичните и електрическите функции на миокарда. внезапно развитиеисхемията обикновено засяга функцията на миокарда на лявата камера, което води до нарушаване на процесите на релаксация и свиване. Поради факта, че субендокардните участъци на миокарда са по-слабо кръвоснабдени, на първо място се развива исхемия на тези области. Исхемията, включваща големи сегменти на лявата камера, води до развитие на преходна недостатъчност на последната. Ако исхемията обхваща и областта на папиларните мускули, тогава тя може да бъде усложнена от недостатъчност на лявата атриовентрикуларна клапа. Ако исхемията е преходна, тя се проявява с появата на ангина атака. При продължителна исхемия може да възникне некроза на миокарда, която може да бъде придружена или да не бъде придружена от клинична картина. остър инфарктмиокарда. Коронарната атеросклероза е локален процескоето може да причини исхемия различни степени. Фокалните нарушения на контрактилитета на лявата камера в резултат на исхемия причиняват сегментно изпъкналост или дискинезия и могат до голяма степеннамаляване на помпената функция на миокарда.
Въз основа на горното механични смущениялъжи широк обхватпромени в клетъчния метаболизъм, тяхната функция и структура. В присъствието на кислород нормалният миокард метаболизира мастна киселинаи глюкозата във въглероден диоксид и вода. При условия на недостиг на кислород мастните киселини не могат да се окислят и глюкозата се превръща в лактат; pH вътре в клетката намалява. В миокарда се намаляват запасите от високоенергийни фосфати, аденозин трифосфат (АТФ) и креатин фосфат. Нарушена функция клетъчни мембраниводи до липса на K йони и абсорбция на Na йони от миоцитите. Дали тези промени са обратими или водят до развитие на миокардна некроза зависи от степента и продължителността на дисбаланса между доставката и търсенето на кислород в миокарда.
При исхемия се нарушават и електрическите свойства на сърцето. Най-характерните ранни електрокардиографски промени са реполяризационните нарушения, които представляват вълнови инверсии. Т, апо-късно - отместване на сегмента СВ(гл. 178). Преходна сегментна депресия СВчесто отразява субендокардиална исхемия, докато преходно повдигане на сегмента ST,се счита за следствие от по-тежка трансмурална исхемия. В допълнение, поради миокардна исхемия, възниква неговата електрическа нестабилност, което може да доведе до развитие камерна тахикардияили вентрикуларна фибрилация (гл. 184).
състояние на микроциркулацията. Локални прояви и последствия.
инфаркт поради исхемия.
исхемия - намаляване на кръвоснабдяването на орган или тъкан в резултат на затруднение в притока на кръв през аферентните съдове.
Причини за повишено съпротивление на кръвния поток в артериите - 3 (три) групи причини:
Компресия (компресия отвън)аферентни съдове (тумор, белег, лигатура, чуждо тяло). Такава исхемия се нарича компресия.
Запушване на аферентни съдове -в резултат на пълно или частично затваряне от вътрешната страна на лумена на артерията от тромб или ембол.
Ангиоспазъм на аферентните артерии -в резултат на вазоконстрикция на съдовата гладка мускулатура. Механизми на артериален спазъм: а) извънклетъчни - свързани с продължителна циркулация на вазоконстрикторни вещества в кръвта. Това са: катехоламини, серотонин; б) мембрана - свързана с нарушение на процеса на реполяризация на мембраните на гладкомускулните клетки; в) вътреклетъчен - нарушава се вътреклетъчният транспорт на калциевите йони, откъдето и нерелаксиращата контракция на гладкомускулните клетки.
Микроциркулация по време на исхемия.
намалява поради намаляване на хидростатичното налягане в артериалната част на канала.
Съпротивление на кръвния потокв артериалната част на канала се увеличава поради запушването на кръвния поток в водещите артерии.
Обемна скорост на кръвния потокнамалява чрез намаляване на разликата в артериовенозното налягане и увеличаване на съпротивлението на кръвния поток.
Линейна скорост на кръвния потокнамалена поради намаляване на разликата в артериовенозното налягане и повишено съпротивление на кръвния поток.
намалена поради затварянето на част от функциониращите капиляри.
симптоми на исхемия.
Намаляване на диаметъра и количествотовидими артериални съдовепоради тяхното стесняване и намалено кръвоснабдяване.
Бледност на тъкани или органипоради намаляване на кръвоснабдяването и намаляване на броя на функциониращите капиляри.
Намалена артериална пулсацияв резултат на напълването им с кръв.
Понижаване на температурата на исхемичната тъкан или органследствие от намаляване на притока на топла артериална кръв, допълнително намаляване на метаболизма.
Намалено образуване на лимфав резултат на намаляване на перфузионното налягане в тъканните микросъдове.
Намален обем и тургор на тъкани и органипоради недостатъчното им кръво- и лимфопълнене.
последствия от исхемия. Основният патогенетичен фактор на исхемията е хипоксията. В бъдеще: намаляване на недостатъчно окислени продукти, йони, биологично активни вещества. От това следва:
Намалени специфични функции.
Намалени неспецифични функции и процеси:местен защитни реакции, лимфообразуване, пластични процеси.
Развитието на дистрофични процеси,тъканна хипотрофия и атрофия.
Некроза и инфаркт.
Значението на нивото на функциониране на тъкани и органи, шунтиране и колатерално кръвообращение в изхода от исхемия. инфаркт поради исхемия.
Естеството на последствията от исхемията зависи от:
Скоростта на развитие на исхемия.Колкото по-високо е, толкова по-значителна е степента на увреждане на тъканите.
Диаметърът на увредената артерия или артериола.
"Чувствителност" на органа към исхемия.Тази чувствителност е особено висока в мозъка, бъбреците и сърцето.
Стойностите на исхемичния орган или тъкан за тялото.
Степента на развитие на колатералните съдове и скоростта на "включване" или активиране на колатералния кръвен поток в тъкан или орган.Под колатерален кръвен потокразберете кръвоносната система в съдовете около зоната на исхемичната тъкан и в самата нея. За включването му допринасят редица фактори, а именно: а) наличие на градиент на кръвното налягане над и под стеснения участък; б) натрупване в исхемичната зона на биологично активни вещества с вазодилатиращ ефект (аденозин, Ax, простагландини, кинини и др.); в) "спешно" активиране на локални парасимпатикови влияния, допринасящи за разширяването на колатералните артериоли; г) степента на развитие на съдовата мрежа в засегнатия орган или тъкан.
5. Венозна хиперемия. Определение, причини и механизъм на развитие.
Промени в микроциркулацията и хемодинамичните параметри.
Прояви, значение в патологията и последствия.
Венозна хиперемия - това е увеличаване на кръвоснабдяването на орган или тъкан поради механична пречка за изтичане венозна кръвот орган или тъкан. Това може да е следствие:
Стесняване на лумена на венулата или вената с нея:а) компресии (едематозна течност, тумор, белег, турникет и др.); б) обструкция (тромб, ембол, тумор).
сърдечна недостатъчност,когато сърцето не изпомпва кръв от голям кръг към малък и централното венозно налягане в големите вени се повишава.
С патология на венозните съдове,което е придружено от ниска еластичност на венозните стени. Тази патология обикновено е придружена от образуване на разширения (разширени вени) и стеснения.
Механизмът на развитие на венозна хиперемия. Състои се в създаване на механична пречка за изтичане на венозна кръв от тъканите и нарушаване на ламинарните свойства на кръвта.
Промени в микроциркулацията.
Разлика в артериовенозното наляганенамалява ha чрез повишаване на хидростатичното налягане във венозната част на канала.
Съпротивление на кръвния потоквъв венозната част на канала се увеличава поради запушване на кръвния поток в изходните съдове.
Обемна скорост на кръвния потокнамалено поради намаляване на разликата в артерио-венозното налягане и повишено съпротивление на кръвния поток.
Линейна скорост на кръвния потокнамалена чрез намаляване на разликата в артерио-венозното налягане и повишено съпротивление на кръвния поток.
Обща площ на напречното сечение на капилярното леглоповишена поради отваряне на част от преди това нефункциониращи капиляри.
Макросимптоми на венозна хиперемия.
Увеличаване на броя и диаметъра на видимите венозни съдовепоради увеличаването на лумена им.
Цианоза на органи и тъкани.Цианотичният нюанс е свързан с: а) увеличаване на количеството венозна кръв в тях; б) увеличаване на съдържанието на безкислородни форми на хемоглобин в него (резултат от изразен преход на кислород в тъканите поради бавния му поток през капилярите).
Понижаване на температурата на органите и тъканитепоради: а) увеличаване на обема на венозната кръв в тях (в сравнение с по-топлата артериална кръв); б) намаляване на интензивността на тъканния метаболизъм.
Подуване на тъкани и органив резултат на увеличението кръвно наляганев капиляри, посткапиляри и венули. При продължителна венозна хиперемия, отокът се потенцира поради "включването" на осмотични, онкотични и мембраногенни патогенетични фактори.
Кръвоизлив в тъканили кървене (вътрешно и външно) в резултат на преразтягане и микроразкъсване на стените на венозните съдове.
Микросимптоми на венозна хиперемия.
Увеличаване на диаметъра на капилярите, посткапилярите и венулите.
Увеличаване на броя на функциониращите капиляриНа начална фаза VH и намаляване - на по-късни етапи, когато кръвният поток спира в тях поради образуването на микротромби и агрегати от кръвни клетки.
Забавяне на венозния кръвен потокдо пълното спиране на изтичането.
Значително разширение на аксиалния цилиндър на кръвните клетки(до размера на лумена на венулите) и изчезването на "лентата" на плазмения ток в тях.
"Резко" и "махало" движение на кръвта във венули.Хидростатичното налягане се увеличава пред обструкцията в запушената вена. Ако стойността му достигне диастолното кръвно налягане, тогава по време на диастола …………………………….
Последици и значение на венозната хиперемия.
VG има увреждащ ефект върху тъканите. Основният патогенетичен фактор е хипоксията на съответната тъкан или орган. Венозната хиперемия е придружена от оток на тъканите, често - кръвоизливи или кървене. Следователно, на фона на VG:
Специфичните функции на даден орган или тъкан са намалени.
Неспецифичните функции и процеси се потискат.
Развиват се хипотрофия и хипоплазияструктурни елементи на клетките и тъканите.
Некроза на паренхима и пролиферация на съединителната тъкан(склероза, белези).
Исхемия- нарушение на периферното кръвообращение, което се основава на ограничаване или пълно спиране на артериалния кръвен поток.
Клиника:избледняване на мястото на органа, понижаване на температурата, нарушена чувствителност под формата на парестезия, синдром на болка, намаляване на скоростта на кръвния поток, намаляване на обема на органа, понижаване на кръвното налягане в областта на артерията, разположена под препятствието, намаляване на тъканния тургор, дисфункция на орган или тъкан, дистрофични промени.
1. компресионна исхемия възниква, когато аферентната артерия е притисната от белег, тумор и др.;
2. обструктивна исхемия възниква, когато луменът на артерията е частично или напълно затворен от тромб или ембол. Възпалителни и продуктивно-инфилтративни промени в стената на артерията при атеросклероза, облитериращ ендартериит, нодозен периартериит също водят до локално ограничаване на кръвния поток от типа на обструктивна исхемия;
3. ангиоспастична исхемия възниква поради дразнене на вазоконстрикторния апарат на кръвоносните съдове и техния рефлексен спазъм.
Причини:емоции (страх, болка, гняв), физически фактори (настинка, травма), химически агенти, биологични стимули (токсини) и др.
Ангиоспазмът води до забавяне на кръвния поток до пълното му спиране.
Развива се най-често според вида на съдовите безусловни рефлекси от съответните интерорецептори. Може да има и условнорефлексен характер.
Дразненето на вазомоторния център с токсини, механичното дразнене на субкортикалните образувания, които регулират съдовия тонус, наличието на патологичен процес в областта на диенцефалона също често водят до изразени ангиоспастични явления.
При развитието на ангиоспастична исхемия е важно не само дразненето на различни части на рефлексната дъга, но и функционалното състояние на мускулните влакна на съдовата стена, електролита и други видове метаболизъм в него.
Например, натриевите йони, натрупващи се в мускулните влакна на съда, повишават неговата чувствителност към пресорни вещества - катехоламини, вазопресин и ангиотензин.
Естеството на всички видове промени в исхемичната област на тъканта или органа се определя от степента на кислородно гладуване, чиято тежест зависи от скоростта на развитие и вида на исхемията, нейната продължителност, локализация, естеството на кръвообращението на обезпечението и функционалното състояние на органа или тъканта.
Исхемията на жизненоважни органи има по-тежки последици. Мозъкът и сърцето се характеризират с високо ниво на енергиен метаболизъм, но въпреки това техните съпътстващи съдове функционално абсолютно или относително не могат да компенсират нарушенията на кръвообращението. Скелетните мускули и особено съединителната тъкан, поради ниското ниво на енергиен метаболизъм в тях, са по-стабилни в условията на исхемия.
Исхемията в условия на повишена функционална активност на орган или тъкан е по-опасна, отколкото в покой.
Стаза, видове, етиология, патогенеза, признаци.
Застой- това е забавяне, до пълно спиране, на кръвния поток в съдовете на микроваскулатурата.
Стазата на кръвта може да бъде предшествана от венозно пълнокровие (застойна стаза) или исхемия (исхемична стаза).
Кръвната стаза се характеризира със спиране на кръвта в капиляри и венули с разширяване на лумена и слепване на еритроцитите в хомогенни колони - това отличава стазата от венозната хиперемия. Не настъпва хемолиза и кръвосъсирване.
Стазисът трябва да се разграничава от "утайката". Утайката е феномен на слепване на еритроцити не само в капиляри, но и в съдове от различен калибър, включително вени и артерии.
Застойе обратимо явление. Застойът е придружен от дистрофични промени в органите, където се наблюдава. Необратимата стаза води до некроза.
Причини за застой
Исхемия и венозна хиперемия. Те водят до застой поради значително забавяне на кръвния поток (по време на исхемия поради намаляване на артериалния кръвен поток, с венозна хиперемия в резултат на забавяне или спиране на изтичането му) и създаване на условия за образуване и / или активиране на вещества, които причиняват адхезия профилирани елементикръв, образуването на агрегати и кръвни съсиреци от тях.
Проагрегантите са фактори, които причиняват агрегация и аглутинация на кръвни клетки.
Патогенеза на застой
В последния етап на стазисавинаги има процес на агрегация и / или аглутинация на кръвни клетки, което води до сгъстяване на кръвта и намаляване на нейната течливост. Този процес се активира от проагреганти, катиони и протеини с високо молекулно тегло.
Всички видове застой са разделени на първични и вторични.
Първичен (истински) застой. Образуването на стаза започва предимно с активирането на кръвните клетки и освобождаването на голям брой проагреганти и/или прокоагуланти. На следващия етап образуваните елементи се агрегират, аглутинират и се прикрепят към стената на микросъда. Това води до забавяне или спиране на притока на кръв в съдовете.
Вторичен застой (исхемичен и конгестивен).
Исхемичният застой се развива като резултат от тежка исхемия поради намаляване на артериалния кръвен поток, забавяне на скоростта на неговия ток и турбулентния му характер. Това води до агрегация и адхезия на кръвните клетки.
Конгестивен (венозно-конгестивен) вариант на стаза е резултат от забавяне на изтичането на венозна кръв, удебеляване, промяна физични и химични свойства, увреждане на кръвните клетки (по-специално поради хипоксия). Впоследствие кръвните клетки се прилепват една към друга и към стената на микросъдовете.
Прояви на застой
Със застойсе случват характерни променив съдовете на микроциркулаторното легло:
Намаляване на вътрешния диаметър на микросъдовете при исхемична стаза,
Увеличаване на лумена на съдовете на микроциркулаторното легло със застоял вариант на стаза,
Голям бройагрегати от кръвни клетки в лумена на кръвоносните съдове и по стените им,
Микрохеморагии (по-често с конгестивен застой).
В същото време проявите на исхемия или венозна хиперемия могат да се припокриват с проявите на стаза.
Последици от застой
С бързото елиминиране на причината за стаза, кръвотокът в съдовете на микроваскулатурата се възстановява и не се развиват значителни промени в тъканите.
Продължителният застой води до развитие дистрофични променив тъканите, често - до смърт на място на тъкан или орган (сърдечен удар).
Всяко увреждане на мозъка е придружено от заплаха за живота органична промянав тъканите му. Кислородно гладуване, недостатъчност на входящите хранителни вещества, проявяващи се наблизо характерни симптомиопределят динамиката на функционирането на мозъка и липсата на терапевтичен ефект в този случай може да доведе до влошаване на процеса и появата на сериозни странични състояния. Церебрална исхемия, причинена от патология кръвоносни съдовеи капиляри в тъканите на мозъка, е придружено от непрекъснато протичаща прогресия на патологични процеси в тъканите на мозъка, които са придружени от значително влошаване на кръвоснабдяването му.
Да имате представа какво е церебрална исхемия, какви са нейните основни прояви и възможни Отрицателни последициза здравето, могат да бъдат диагностицирани своевременно дадено състояние, поведение, ръководене необходимо лечениеи поддържайте мозъка си здрав. Тъй като основната причина за това състояние е органична лезияцентралните (церебрални) съдове на мозъка, именно тяхното състояние трябва да се счита за най-показателно в процеса на идентифициране на въпросната лезия. Всъщност именно поради нарушаването на тяхната цялост, появата на прекомерна пропускливост на стените и склонността към крехкост увеличава риска от възможни странични ефектив работата на мозъка, които са причинени от прояви на кислороден глад и липса необходимо количествохранителни вещества.
Общо описание на заболяването
Заболяване като цереброваскуларна исхемия има определена класификация в зависимост от етапа на патологичния процес, неговото разпространение и отрицателно въздействиевърху мозъчната тъкан. Също отрицателно въздействиеизложено състояние на нерва на малкия мозък, предния дял на мозъка, отговорен за процесите на запаметяване и дългосрочна памет. Всички прояви на тази патология се проявяват на стъпки, като първият етап се счита за най-лесно податлив терапевтичен ефекти следователно първият стадий на заболяването трябва да бъде открит възможно най-рано. Благодарение на присъствието характерни проявимозъчно-съдовата исхемия може да бъде открита навреме и лекувана.
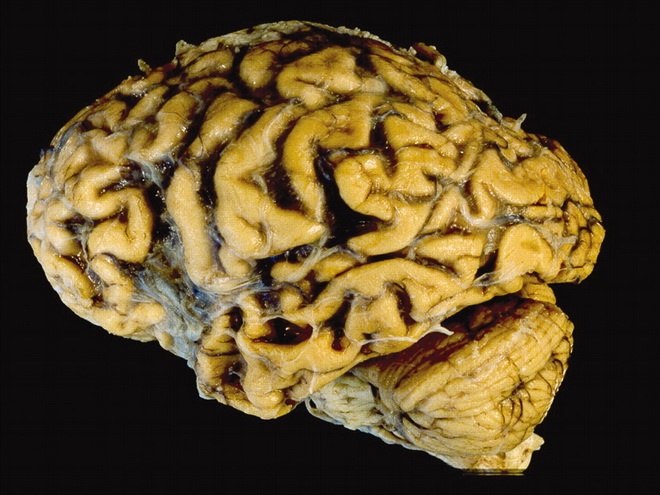
Цереброваскуларна исхемия на снимката
Днес, според медицинската статистика, церебралната исхемия се среща в Повече ▼случаи при възрастни хора (около 50-55% от всички хора над 65-годишна възраст имат един от етапите на тази лезия) на фона на съществуващи провокиращи заболявания. Хипертонията, постепенно прогресираща, може постепенно да провокира нарушение на процеса на кръвоснабдяване на мозъка, което води до появата на признаци на въпросното заболяване. Трябва да се отбележи, че церебралната исхемия не се поддава пълно излекуване, възможно е само да се спре скоростта на патологичните процеси, протичащи в съдовете на мозъка, стабилизиране общо състояниепациент и отстраняване на най-характерните прояви.
Хроничното нарушение в процеса на кръвообращението до голяма степен определя както качеството на мозъка, така и общото състояние на човек, тъй като именно мозъкът принадлежи към целевите органи, които са засегнати предимно от най-тежко проявените патологии в тялото. Следователно, дори незначителни промени в състоянието на мозъка, които имат характерни клинични проявления(чести главоболия, резки сменинастроение и затруднено запомняне) трябва да се разглеждат като първи признаци, на които трябва да се обърне голямо внимание и да започне адекватен терапевтичен ефект.
Механизъм на развитие
Прогресията на заболяването е по следния начин: първо, има известно влошаване на функционирането на мозъка (преден лоб на хипоталамуса и малкия мозък) поради развитието на патология на церебралните (централните) кръвоносни съдове, които са отговорни за процеса на снабдяване на мозъчните тъкани както с кислород, така и с хранителни вещества. В този случай често има лезия на нерва, свързващ мозъка (или части от него) с централната нервна система, в резултат на което е налице изразен дисбаланс в работата му. След това, с напредването на болестта, се отбелязва непрекъснато нарастващ дегенеративен процес в мозъка на фона на кислородния глад, което води до постепенно нарушаване на органичните процеси в неговите тъкани.
В този случай първо се отбелязват патологичните процеси преходен, и тогава хроничен ходв мозъка. Това състояние е изпълнено с постоянни прояви на настоящата патология. Характерни особеностиболестите привличат вниманието към себе си и ви позволяват да кандидатствате навреме за преглед в медицинска институция.
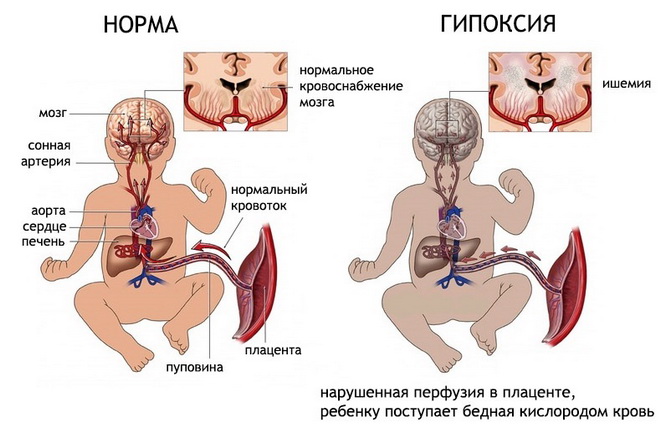
Основното усложнение на това състояние е голяма вероятностинсулт, по време на прогресията на заболяването, симптомите и проявите му влияят негативно ежедневиетоболен. Ето защо, за да се предотврати появата сериозни последствияза здравето и запазването на живота на пациента се препоръчва лечението да започне веднага след диагностицирането на това заболяване.
Симптоми на заболяването
Външните прояви са доста характерни: чести сменинастроения, колебания в него - рязък преход от позитивно отношениедо състояние на депресия, умора, честа депресия и намаляване на качеството на работата на интелекта, както и повишаване на степента на раздразнителност, слабост през деня. Много пациенти изпитват намаляване на интелигентността, което начални етапипатологичният процес е незабележим, но с напредването си може сериозно да промени живота на човек - да понижи качеството му.
При липса на лечение изброените прояви се влошават значително: болката в главата става по-силна, има влошаване на нощния сън и умора през целия ден, кратък синкопи загуба на производителност.
Всяко отклонение от нормата в състоянието на кръвоносните съдове провокира качествена промяна в ежедневието на пациента, което веднага привлича вниманието и изисква незабавно внимание. медицински грижи. Домашното лечение на тази лезия, особено в напреднал стадий, не дава ясно изразен ефект положителен резултати може да бъде неблагоприятно забавяне на здравето лечение с лекарствакоето води до повишен риск от негативни усложнения.

Основни принципи на класификация на болестите
Има няколко различни видовекласификация на въпросното заболяване. Всички те се подразделят според степента на увреждане на мозъчните тъкани, наличието и броя на симптомите и степента на проявленията. Най-често използваната класификация е според характера на проявите и показателя за въздействие върху здравето на пациента. Използва се и класификация, основана на продължителността на хода на нарушенията, причинени от текущия патологичен процес.
Класификацията на заболяването в съответствие с естеството на проявите е както следва:
- преходна разновидност - това състояние се характеризира с исхемична атака или церебрална криза, при която има рязка промяна в общото състояние с характерни прояви под формата на продължително и остро главоболие, намалено внимание и концентрация;
- остра фаза на заболяването, която трябва да включва хеморагичен инсулт, остра формаенцефалопатия и исхемичен инсулт и неуточнен характер на възникване;
- хронично протичане се характеризира с прояви на оклузия на кръвоносните съдове, церебрална тромбоза, субкортикална енцефалопатия. Хроничната церебрална исхемия е придружена от дългосрочно запазванехарактерни прояви, постепенно влошаване на общото състояние на пациента с влошаване на симптомите на заболяването.
Церебрална исхемия 1 степенсе проявява в началните етапи на патологичния процес. В същото време проявите на заболяването не са ясно изразени, пациентът се характеризира с внезапни промени в настроението, умора. Церебрална исхемия от 1-ва степен се наблюдава при много възрастни хора, влиянието й върху ежедневието е слабо изразено, което значително затруднява навременната й диагностика.
Церебрална исхемия от 2-ра степен- по-напреднал процес клинична картинакоето е по-изразено. Главоболието става постоянно, има загуба на концентрация и способност за концентрация. Вторият етап може да се характеризира и с влошаване на качеството на нощния сън, появата на необичайни усещания по време на будност: болка в челния лоб на главата, шум в главата без видима причина.
Церебрална исхемия 3 степенима най-много силно проявлениесимптоми на заболяването, има рязък спад в работата на пациента. На третия етап от развитието на патологичния процес се нуждае от спешна хоспитализация и активна лекарствена терапия.
Има и такъв вид заболяване като исхемия гръбначен мозък. В същото време има увреждане на тъканите в съседната област, недостатъчност на кръвоснабдяването на гръбначния мозък с постепенно влошаване на функционирането му. За това заболяване има подобна класификация, която ви позволява да припишете идентифицираната лезия към един от класовете, което ви позволява бързо да изберете най-подходящото лечение.
причини
Причините за мозъчно-съдовата исхемия могат да бъдат различни. Те имат предимно органичен характер, лезии на сърцето и неговите придружаващи заболяваниячесто се превръщат в отключващ фактор за появата на тази патология.
Повечето общи причиницереброваскуларна исхемия трябва да се има предвид следното:
- тромбоемболия на кръвоносните съдове;
- тромбоза на артерии и вени;
- сърдечни дефекти, които могат да бъдат както вродени, така и придобити;
- васкулит;
- промени в състоянието на стените на кръвоносните съдове (тяхните повишена крехкости пропускливост)
- нарушения в процесите на кръвосъсирване;
- метаболитни нарушения.
Необходимо е също така да се подчертаят редица рискови фактори, които могат да провокират заболяването.
Един от рисковите фактори за развитието на тази патология е дългосрочният депресивни състоянияи стрес, които имат изключително негативен ефект върху процесите на кръвообращението в мозъчните тъкани. Подагра, напреднали стадии цервикална остеохондроза, пушене и честа употребаалкохолните напитки също трябва да се считат за сериозни рискови фактори за развитието на въпросната патология.
Между мозъчни нарушенияименно като се има предвид болестта, тя заема едно от първите места в броя на вероятните странични ефектиза здравето, следователно, когато се открие, задължително професионално лечениес подходящи лекарстваи незабавна хоспитализация на пациента. Исхемични заболяваниясъщо имат висока степен на риск за живота на пациента: в случай на ненавременна помощ или нейната недостатъчност, рискът летален изходсе увеличава.

