कितने प्रतिशत महिलाएँ अंतर्गर्भाशयी गर्भाधान प्रक्रिया से बच्चे को जन्म देती हैं? प्राकृतिक चक्र के किस दिन गर्भाधान किया जाता है? प्रक्रिया किन मामलों में निर्धारित है?
शुक्राणु के साथ कृत्रिम गर्भाधान तब किया जाता है जब संभोग असंभव होता है या जब शुक्राणु निष्क्रिय होते हैं और गर्भाशय ग्रीवा बलगम के अवरोधक गुणों को स्वतंत्र रूप से दूर नहीं कर पाते हैं और गर्भाशय तक नहीं पहुंच पाते हैं। बाहर ले जाना कृत्रिम गर्भाधान- यह विधि बिल्कुल नई और काफी प्रभावी है, क्योंकि इस तकनीक को लाखों रोगियों पर विकसित किया जा चुका है,
गर्भावस्था के लिए कृत्रिम गर्भाधान का इतिहास
कृत्रिम गर्भाधान प्रक्रिया गर्भावस्था प्राप्त करने के उद्देश्य से एक महिला के जननांग पथ में पति, साथी या दाता से शुक्राणु की शुरूआत है।
गर्भावस्था के लिए कृत्रिम गर्भाधान का इतिहास प्राचीन काल से ज्ञात है। इस तकनीक का उपयोग 200 से अधिक वर्षों से किया जा रहा है। यह ज्ञात है कि 14वीं शताब्दी में अरब लोग अरबी घोड़ों को पालते समय इस तकनीक का उपयोग करते थे। पहला शोध आलेखप्रभाव के बारे में कम तामपानमानव शुक्राणु पर - शुक्राणु जमने के बारे में - 18वीं शताब्दी में प्रकाशित हुआ था। एक सदी बाद, शुक्राणु बैंक बनाने की संभावना के बारे में विचार सामने आये। सूखी बर्फ का उपयोग करके शुक्राणु को फ्रीज करने के पहले प्रयासों से पता चला कि -79 डिग्री सेल्सियस के तापमान पर, शुक्राणु 40 दिनों तक व्यवहार्य रहते हैं। जमे हुए शुक्राणु के साथ कृत्रिम गर्भाधान के माध्यम से निषेचन के परिणामस्वरूप पहली गर्भावस्था और जन्म 1953 में रोजर बोर्जेस द्वारा प्राप्त किया गया था। फिर, शुक्राणु को संरक्षित करने की एक विधि की कई वर्षों की खोज से जहाजों में शुक्राणु को संग्रहीत करने की एक तकनीक का विकास हुआ तरल नाइट्रोजनसीलबंद "तिनके" में। इसने शुक्राणु बैंकों के निर्माण में योगदान दिया। हमारे देश में कृत्रिम गर्भाधान तकनीक की शुरुआत पिछली शताब्दी के 70-80 के दशक से हुई।
योनि और अंतर्गर्भाशयी कृत्रिम गर्भाधान करना
कृत्रिम गर्भाधान की दो विधियाँ हैं: योनि (गर्भाशय ग्रीवा नहर में शुक्राणु डालना) और अंतर्गर्भाशयी (शुक्राणु को सीधे गर्भाशय में इंजेक्ट करना)। प्रत्येक विधि की अपनी सकारात्मकता होती है नकारात्मक पक्ष. उदाहरण के लिए, योनि विधि सबसे सरल है और इसे एक योग्य नर्स द्वारा किया जा सकता है। लेकिन योनि का अम्लीय वातावरण शुक्राणु के लिए प्रतिकूल है, बैक्टीरिया शुक्राणु की रैखिक प्रगति में हस्तक्षेप करते हैं, और योनि की श्वेत रक्त कोशिकाएं इसके प्रवेश के बाद पहले घंटे में अधिकांश शुक्राणु को खा जाती हैं।
इसलिए, तकनीकी सरलता के बावजूद, इस तकनीक की प्रभावशीलता प्राकृतिक संभोग के दौरान गर्भावस्था की शुरुआत से अधिक नहीं है।
गर्भाशय ग्रीवा नहर में शुक्राणु का प्रवेश शुक्राणु को लक्ष्य के करीब लाता है, लेकिन गर्भाशय ग्रीवा (सरवाइकल) बलगम के अवरोधक गुण गर्भाशय के रास्ते में शुक्राणु के आधे हिस्से को रोकते हैं, और यहां शुक्राणु को एंटीस्पर्म एंटीबॉडी का सामना करना पड़ सकता है - प्रतिरक्षा कारक महिला बांझपन. सर्वाइकल कैनाल में एंटीबॉडीज सबसे ज्यादा होती हैं बहुत ज़्यादा गाड़ापनऔर वे वस्तुतः शुक्राणु को नष्ट कर देते हैं। यदि गर्भाशय ग्रीवा नहर में कोई प्रतिरक्षाविज्ञानी कारक है, तो एकमात्र विकल्प अंतर्गर्भाशयी गर्भाधान है।
कृत्रिम अंतर्गर्भाशयी गर्भाधानशुक्राणु को अंडे से मिलने के बहुत करीब लाता है। लेकिन! गर्भपात के खतरे को याद रखें: जब उपकरण, यहां तक कि डिस्पोजेबल भी, गर्भाशय में डाले जाते हैं, तो योनि और गर्भाशय ग्रीवा नहर से रोगाणुओं को वहां पेश किया जाता है, लेकिन उन्हें वहां नहीं होना चाहिए।
कृत्रिम गर्भाधान कैसे करें
कृत्रिम गर्भाधान करने से पहले बांझपन के कारकों पर शोध करना आवश्यक है। वहां मुख्य महत्व यौन संचारित संक्रमणों, एसटीआई से जुड़ा हुआ है। बैक्टीरियल वेजिनोसिस- योनि के माइक्रोफ्लोरा का विघटन। इसके अलावा, गर्भाशय, फाइब्रॉएड, एंडोमेट्रियोसिस में पॉलीप्स की उपस्थिति के लिए गर्भाशय और अंडाशय की व्यापक जांच करना आवश्यक है। ट्यूमर रोगअंडाशय. इन बीमारियों का पहले ही इलाज कर लेना चाहिए। यदि अंडे की परिपक्वता ख़राब हो जाती है, तो गर्भाधान के साथ-साथ, अंडे के विकास को प्रोत्साहित करने के तरीकों में से एक किया जाता है - ओव्यूलेशन को प्रेरित करना। इससे ख़त्म करने में मदद मिलती है नकारात्मक कारक, जो बांझपन के लिए कृत्रिम गर्भाधान की प्रभावशीलता को कम कर सकता है, और अधिक दक्षता के साथ निषेचन कर सकता है।
गर्भाशय में कैथेटर डालने से दर्दनाक संकुचन और ऐंठन दर्द हो सकता है। बिल्कुल इसी तरह यह काम करता है गर्भनिरोधक उपकरण. इस तरह के संकुचन गर्भाशय से शुक्राणु की रिहाई को बढ़ावा दे सकते हैं, जो न केवल इस प्रयास को बर्बाद कर देता है, बल्कि बाद के प्रयासों की प्रभावशीलता को भी कम कर देता है। इसके बावजूद, अंतर्गर्भाशयी गर्भाधान (आईयूआई) अब सबसे अधिक इस्तेमाल की जाने वाली विधि है। वर्तमान में, गर्भाशय ग्रीवा को सर्जिकल संदंश से पकड़े बिना, सबसे नरम कैथेटर और एंटीस्पास्मोडिक (ऐंठन से राहत देने वाली) दवाओं का उपयोग किया जाता है। इसके अलावा, सभी मांसपेशियों की अधिकतम छूट प्राप्त करने के लिए सम्मोहन और ध्यान तकनीकों का उपयोग करके पहले रोगी के साथ एक व्याख्यात्मक बातचीत की जाती है। फिर गर्भाशय ग्रीवा नहर भी शिथिल हो जाती है ताकि एक नरम कैथेटर को गर्भाशय में डाला जा सके। यह प्रक्रिया एक नियमित डॉक्टर के कार्यालय में बिना सर्जरी या एनेस्थीसिया के की जाती है। रोगी की संवेदनाएँ नियमित स्त्रीरोग संबंधी जाँच के समान ही होती हैं।
नीचे दिए गए वीडियो में देखें कि कृत्रिम गर्भाधान कैसे किया जाता है:
अजीब बात है, लेकिन वीर्य संबंधी तरल, जिसके साथ शुक्राणु पुरुष संभोग के दौरान महिला की योनि में प्रवेश करते हैं और मैथुन के दौरान स्खलन (शुक्राणु का उत्सर्जन) होता है, यह शुक्राणु के लिए सबसे अनुपयुक्त वातावरण है, जहां वे न केवल जल्दी मर जाते हैं (स्खलन के दो से आठ घंटे बाद), बल्कि ऐसा करने में भी सक्षम नहीं होते हैं। अंडे से मिलने के लिए तेजी से रैखिक रूप से आगे बढ़ें। इसके अलावा, वीर्य द्रव और भी विषैला होता है। यदि आप किसी भी क्षेत्र में आधा ग्राम वीर्य का इंजेक्शन लगाते हैं महिला शरीर, तो इससे महिला को गंभीर असुविधा होगी। वीर्य द्रव के साथ सभी शुक्राणुओं का गर्भाशय में प्रवेश ही वह कारक है जो गर्भाशय में तीव्र ऐंठन संकुचन का कारण बनता है।
वीर्य द्रव में होने के कारण, शुक्राणु अंडे को निषेचित करने में पूरी तरह से असमर्थ होते हैं। शुक्राणु की गतिशीलता और निषेचन क्षमता को केवल इसे धोकर बढ़ाया जा सकता है नमकीन घोल(0.9% समाधान टेबल नमक). लेकिन सबसे उत्तम का उपयोग किया जाता है - एक सांस्कृतिक माध्यम। यह अंडे और शुक्राणु सहित मानव शरीर के बाहर कोशिकाओं के संवर्धन का एक माध्यम है।
दाता शुक्राणु का उपयोग करके कृत्रिम गर्भाधान (निषेचन)।
 सामान्य शुक्राणु के साथ पति या यौन साथी के शुक्राणु से गर्भाधान किया जाता है। यदि किसी पुरुष में शुक्राणु की कुल संख्या में कमी हो, सक्रिय रूप से गतिशील और सामान्य रूप से बनने वाले शुक्राणु में कमी हो, और यदि महिला का कोई यौन साथी न हो, तो दाता शुक्राणु का उपयोग किया जा सकता है। निषेचन के लिए सामग्री दाता शुक्राणु 35 वर्ष से कम उम्र के पुरुषों से प्राप्त, शारीरिक और मानसिक रूप से स्वस्थ, बिना वंशानुगत रोगप्रथम श्रेणी के रिश्तेदार (माता और पिता, भाई, बहनें)। कृत्रिम गर्भाधान के लिए दाता शुक्राणु का चयन करते समय, रक्त समूह और रीसस संबद्धता, एसटीआई के लिए स्क्रीनिंग और यौन रोग. महिला के अनुरोध पर दाता की ऊंचाई, वजन, आंख और बालों के रंग को ध्यान में रखा जाता है।
सामान्य शुक्राणु के साथ पति या यौन साथी के शुक्राणु से गर्भाधान किया जाता है। यदि किसी पुरुष में शुक्राणु की कुल संख्या में कमी हो, सक्रिय रूप से गतिशील और सामान्य रूप से बनने वाले शुक्राणु में कमी हो, और यदि महिला का कोई यौन साथी न हो, तो दाता शुक्राणु का उपयोग किया जा सकता है। निषेचन के लिए सामग्री दाता शुक्राणु 35 वर्ष से कम उम्र के पुरुषों से प्राप्त, शारीरिक और मानसिक रूप से स्वस्थ, बिना वंशानुगत रोगप्रथम श्रेणी के रिश्तेदार (माता और पिता, भाई, बहनें)। कृत्रिम गर्भाधान के लिए दाता शुक्राणु का चयन करते समय, रक्त समूह और रीसस संबद्धता, एसटीआई के लिए स्क्रीनिंग और यौन रोग. महिला के अनुरोध पर दाता की ऊंचाई, वजन, आंख और बालों के रंग को ध्यान में रखा जाता है।
बांझपन के एक प्रतिरक्षाविज्ञानी कारक की उपस्थिति में - शुक्राणुरोधी एंटीबॉडी का पता लगाना - अंतर्गर्भाशयी गर्भाधान की सिफारिश की जाती है, जिसे कूप-उत्तेजक हार्मोन (एफएसएच) की तैयारी के साथ डिम्बग्रंथि उत्तेजना के साथ जोड़ा जाता है।
कूपिक चरण में एफएसएच और एलएच की रिहाई, जो ओव्यूलेशन और चक्र के दूसरे चरण की शुरुआत का कारण बनती है, इसके अलावा, बहुत अच्छा प्रदर्शन करती है महत्वपूर्ण कार्य. एफएसएच दवाओं के साथ प्रारंभिक उत्तेजना अंडे को बढ़ने और एक सुरक्षात्मक ज़ोना पेलुसीडा बनाने में मदद करती है, और फिर अंडे वाले कूप को कूपिक द्रव से भरने का कारण बनती है, जो समृद्ध है महिला हार्मोन- एस्ट्रोजेन। एस्ट्रोजेन एंडोमेट्रियम, गर्भाशय की आंतरिक परत और तैयार करते हैं ग्रैव श्लेष्माशुक्राणु आक्रमण के लिए. अल्ट्रासाउंड के अनुसार एंडोमेट्रियम 13-15 मिमी तक मोटा हो जाता है।
गर्भाशय ग्रीवा का बलगम अधिक तरल हो जाता है और शुक्राणु श्रृंखलाओं के लिए पारगम्य हो जाता है। इसके बाद, एलएच, ल्यूटिनाइजिंग हार्मोन की वृद्धि, न केवल ओव्यूलेशन का कारण बनती है, बल्कि अंडे का विभाजन भी करती है, जिसके परिणामस्वरूप गुणसूत्रों की संख्या आधी हो जाती है - 46 (पूर्ण सेट) से 23 तक, जो पहले बिल्कुल आवश्यक है निषेचन, चूंकि शुक्राणु जो अंडे को निषेचित कर सकता है, उसमें भी गुणसूत्रों का आधा सेट होता है। निषेचन के बाद, आधे हिस्से को फिर से एक पूरे में जोड़ दिया जाता है, जिससे अभिव्यक्ति सुनिश्चित होती है वंशानुगत लक्षणनए छोटे आदमी की माँ और पिता।
अंडे के विकास की उत्तेजना के कारण एफएसएच दवाएंऔर एलएच दवाओं के साथ ओव्यूलेशन को प्रेरित करने से न केवल ओव्यूलेशन होता है, बल्कि और भी बहुत कुछ होता है।
दाता के शुक्राणु से गर्भाधान के बाद महिलाओं को तीन से चार घंटे तक लेटने की सलाह दी जाती है। दो दिनों के बाद, जिन महिलाओं का गर्भाधान हुआ है, उन्हें प्राकृतिक के करीब बनाए रखने के लिए चक्र के दूसरे चरण के लिए हार्मोन निर्धारित किए जाते हैं। संभव गर्भावस्थाबहुत में जल्दीइसका विकास. दर्दनाक के बजाय तेल के इंजेक्शनप्रोजेस्टेरोन, रासायनिक रूप से प्राप्त प्राकृतिक प्रोजेस्टेरोन की गोलियाँ, चक्र के दूसरे चरण का हार्मोन, अब उपयोग किया जाता है।
प्रारंभ में, यह माना जाता था कि गर्भाशय में "बेहतर गुणवत्ता" के धुले हुए शुक्राणु को पेश करके, गर्भाशय ग्रीवा को गर्भाशय ग्रीवा के तरल पदार्थ और एंटीस्पर्म एंटीबॉडी की बाधा से पार करके, उच्च गर्भावस्था दर प्राप्त की जा सकती है। सरल तरीके सेइन विट्रो निषेचन की तुलना में.
यह तकनीक 20-30% गर्भधारण दर देती है। प्रत्येक बांझपन रोगी को डिम्बग्रंथि उत्तेजना के साथ दाता शुक्राणु का उपयोग करके अंतर्गर्भाशयी गर्भाधान प्रक्रियाओं की एक श्रृंखला से गुजरना पड़ता है।
कई जोड़े अंतर्गर्भाशयी गर्भाधान और डिम्बग्रंथि उत्तेजना के 6 से 12 पाठ्यक्रमों से गुजरते हैं जब तक कि वे पूरी तरह से मानसिक और शारीरिक रूप से थक नहीं जाते। ऐसे जोड़ों के लिए बेहतर होगा कि वे इतनी कोशिशों से बचें कृत्रिम गर्भाधानदाता शुक्राणु और, यदि अंतर्गर्भाशयी गर्भाधान और डिम्बग्रंथि उत्तेजना के तीन पाठ्यक्रम परिणाम नहीं देते हैं, तो आईवीएफ की ओर रुख करें।
सभी बड़ी मात्रामें विवाहित जोड़े पिछले साल कासहायक प्रजनन प्रौद्योगिकियों की आवश्यकता है। अभी कुछ दशक पहले, कुछ समस्याओं के बावजूद, महिलाएँ और पुरुष निःसंतान रहते थे। आजकल चिकित्सा बहुत तेजी से विकसित हो रही है। तो यदि आप नहीं कर सकते कब कायदि आप गर्भवती होना चाहती हैं तो आपको गर्भाधान जैसी विधि का उपयोग करना चाहिए। जो लोग पहली बार सफल हुए, उनके लिए यह लेख आपको बताएगा। आप प्रक्रिया के बारे में जानेंगे और इसे कैसे किया जाता है, इसके अलावा आप उन रोगियों की समीक्षा भी पढ़ सकेंगे जो इस चरण से गुजर चुके हैं।
अंतर्गर्भाशयी गर्भाधान में सहायता
कृत्रिम गर्भाधान गुहा में सम्मिलन की प्रक्रिया है जननांगमहिला का शुक्राणु उसके साथी से. इस पल- एकमात्र चीज जो कृत्रिम रूप से होती है। इसके बाद सभी प्रक्रियाएं प्राकृतिक रूप से संपन्न होती हैं।
गर्भाधान पति या दाता के शुक्राणु से किया जा सकता है। सामग्री ताजा या जमी हुई ली जाती है। आधुनिक दवाईऔर डॉक्टरों का अनुभव एक जोड़े को सबसे निराशाजनक स्थिति में भी बच्चे को गर्भ धारण करने की अनुमति देता है।

सर्जरी के लिए संकेत
गर्भाधान प्रक्रिया उन जोड़ों के लिए इंगित की गई है जो एक वर्ष के भीतर अपने दम पर बच्चे को गर्भ धारण नहीं कर सकते हैं, और दोनों भागीदारों में कोई विकृति नहीं है। आमतौर पर इस मामले में वे बांझपन के बारे में बात करते हैं अज्ञात उत्पत्ति. इसके अलावा, निम्नलिखित स्थितियाँ गर्भाधान के लिए संकेत होंगी:
- किसी पुरुष में शुक्राणु की गुणवत्ता या शुक्राणु की गतिशीलता में कमी;
- स्तंभन दोष;
- अनियमित यौन जीवनया यौन विकार;
- बांझपन का ग्रीवा कारक (साथी की ग्रीवा नहर में शुक्राणुरोधी निकायों का उत्पादन);
- आयु कारक (पुरुष और महिला दोनों);
- जननांग अंगों की संरचना की शारीरिक विशेषताएं;
- सुरक्षा के बिना संभोग की असंभवता (एक महिला में एचआईवी संक्रमण के मामले में);
- पति के बिना बच्चा पैदा करने की इच्छा, इत्यादि।
शुक्राणु के साथ गर्भाधान आमतौर पर सहायक प्रजनन प्रौद्योगिकियों से संबंधित निजी क्लीनिकों में किया जाता है। प्रक्रिया के लिए कुछ तैयारी की आवश्यकता होती है और इसमें कई चरण होते हैं। आइए उन पर नजर डालें.
खोजपूर्ण सर्वेक्षण
कृत्रिम गर्भाधान में दोनों भागीदारों का निदान शामिल है। एक पुरुष के पास एक शुक्राणु होना चाहिए ताकि विशेषज्ञ समझदारी से शुक्राणु की स्थिति का आकलन कर सकें। यदि प्रक्रिया के दौरान असंतोषजनक परिणाम प्राप्त होते हैं, तो अतिरिक्त जोड़तोड़ लागू किए जाएंगे। यौन संचारित संक्रमणों की उपस्थिति के लिए साथी की भी जांच की जाती है, रक्त परीक्षण और फ्लोरोग्राफी से गुजरना पड़ता है।
महिला को करना होगा व्यापक निदानएक आदमी की तुलना में. रोगी को अल्ट्रासाउंड डायग्नोस्टिक्स से गुजरना पड़ता है, जननांग पथ के संक्रमण को निर्धारित करने के लिए परीक्षण किया जाता है, और फ्लोरोग्राफी प्रदान की जाती है। साथ ही, गर्भवती मां को भी शोध करने की जरूरत है हार्मोनल पृष्ठभूमि, अंडाकार रिजर्व निर्धारित करें। प्राप्त परिणामों के आधार पर, जोड़े के साथ काम करने की आगे की रणनीति चुनी जाती है।
प्रारंभिक चरण: उत्तेजना या प्राकृतिक चक्र?
गर्भाधान से पहले, कुछ महिलाओं को हार्मोनल दवाएं दी जाती हैं। उन्हें कड़ाई से निर्धारित खुराक में ही लिया जाना चाहिए।
डॉक्टर उन दिनों को निर्दिष्ट करता है जब दवा दी जाती है। यह टेबलेट या इंजेक्शन के रूप में हो सकता है। अंडाशय की हार्मोनल उत्तेजना ओव्यूलेशन विकार वाली महिलाओं के लिए आवश्यक है, साथ ही उन रोगियों के लिए भी जिनके पास कम डिम्बग्रंथि आरक्षित है। अंडों की संख्या में कमी हो सकती है व्यक्तिगत विशेषताया डिम्बग्रंथि उच्छेदन के परिणामस्वरूप। 40 वर्ष की आयु के करीब पहुंचने वाली महिलाओं में भी कमी देखी गई है।
उत्तेजना के दौरान और प्राकृतिक चक्र दोनों में, रोगी को फॉलिकुलोमेट्री निर्धारित की जाती है। एक महिला नियमित रूप से किसी विशेषज्ञ के पास जाती है अल्ट्रासाउंड निदान, जो रोमों को मापता है। एंडोमेट्रियम की स्थिति पर भी ध्यान दिया जाता है। अगर कीचड़ की परतखराब रूप से बढ़ता है, रोगी को अतिरिक्त दवाएं दी जाती हैं।

महत्वपूर्ण बिंदु
जब यह पता चलता है कि कूप उचित आकार तक पहुंच गया है, तो कार्रवाई करने का समय आ गया है। ओव्यूलेशन कब होता है इसके आधार पर, गर्भाधान कुछ दिन पहले या कुछ घंटों बाद निर्धारित किया जाता है। बहुत कुछ शुक्राणु की स्थिति पर निर्भर करता है। यदि ताजा सामग्री का उपयोग किया जाता है, तो इसका प्रशासन हर 3-5 दिनों में एक बार से अधिक नहीं हो सकता है। इसलिए, जोड़े को दो विकल्प दिए जाते हैं:
- ओव्यूलेशन से 3 दिन पहले और उसके कुछ घंटे बाद गर्भाधान;
- कूप के फटने के समय सीधे एक बार सामग्री का इंजेक्शन।
कौन सी विधि बेहतर और अधिक प्रभावी है यह अभी तक निर्धारित नहीं किया गया है। बहुत कुछ साझेदारों के स्वास्थ्य और उन संकेतों पर निर्भर करता है जिनके लिए गर्भाधान किया जाता है। जो लोग एक ही इंजेक्शन से पहली बार सफल हो जाते हैं, उन्हें दोहरे इंजेक्शन पर निर्णय लेने की सलाह नहीं दी जाती है। और इसके विपरीत। जमे हुए शुक्राणु या दाता सामग्री के साथ स्थिति अलग है।
एक और प्रकार
दाता द्वारा गर्भाधान में हमेशा सामग्री की प्रारंभिक ठंड शामिल होती है। पिघलने के बाद ऐसे शुक्राणु को कई भागों में इंजेक्ट किया जा सकता है। क्षमता यह विधिताजी सामग्री के साथ निषेचन से थोड़ा अधिक।
आप अपने पार्टनर के लिए स्पर्म फ्रीज भी कर सकते हैं शादीशुदा जोड़ा. ऐसा करने के लिए आपको दाता बनने की ज़रूरत नहीं है। आपको इस मुद्दे पर किसी प्रजनन विशेषज्ञ से चर्चा करने की आवश्यकता है। समय के साथ, इसकी गुणवत्ता में सुधार होता है, केवल सर्वोत्तम, तेज़ और स्वस्थ शुक्राणु. पैथोलॉजिकल कोशिकाओं को सामग्री से हटा दिया जाता है। हेरफेर के परिणामस्वरूप, एक तथाकथित सांद्रण प्राप्त होता है।

सामग्री परिचय प्रक्रिया
इस प्रक्रिया में आधे घंटे से अधिक का समय नहीं लगता है। महिला अपनी सामान्य स्थिति में बैठ जाती है. में ग्रीवा नहरयोनि के माध्यम से एक पतला कैथेटर डाला जाता है। ट्यूब के दूसरे सिरे पर एक सिरिंज होती है एकत्रित सामग्री. इंजेक्शन की सामग्री गर्भाशय में पहुंचाई जाती है। इसके बाद, कैथेटर हटा दिया जाता है, और रोगी को अगले 15 मिनट तक लेटने की सलाह दी जाती है।
गर्भाधान के दिन महिला को जोर लगाने और भारी वस्तुएं उठाने से मना किया जाता है। आराम की सलाह दी जाती है. अगले दिन के लिए मोड पर कोई प्रतिबंध नहीं है। हालाँकि, आपको व्यक्तिगत स्वच्छता बनाए रखने की आवश्यकता है, क्योंकि गर्भाधान के बाद संक्रमण का खतरा होता है।
सामग्री के स्थानांतरण के पहले और दूसरे दिन, एक महिला को खींचने वाली अनुभूति का अनुभव हो सकता है। दर्दनाक संवेदनाएँपेट के निचले हिस्से में. डॉक्टर लेने की सलाह नहीं देते दवाएं. अगर दर्द आपको असहनीय लगता है तो आपको मदद लेने की जरूरत है। चिकित्सा देखभाल. साथ ही, कुछ मरीजों को माइनर भी हो सकता है खूनी मुद्दे. वे श्लेष्म झिल्ली को मामूली और संभावित आघात से जुड़े हुए हैं। स्राव अपने आप ठीक हो जाता है और अतिरिक्त दवाओं के उपयोग की आवश्यकता नहीं होती है।
गर्भावस्था का निदान
गर्भाधान करने के बाद कुछ घंटों के भीतर गर्भधारण हो जाना चाहिए। इस समय के बाद, अंडा निष्क्रिय हो जाता है। लेकिन इस समय महिला के पास अपनी नई स्थिति के बारे में जानने का कोई तरीका नहीं है। कुछ रोगियों को निर्धारित किया जाता है हार्मोनल समर्थन. औषधियों की आवश्यकता हमेशा एक चक्र में उत्तेजना के साथ और कभी-कभी प्राकृतिक रूप में होती है।
गर्भाधान के बाद परीक्षण से पता चलेगा सही परिणाम 10-14 दिनों के बाद. अगर किसी महिला को उत्तेजित किया जाए और उसे कोई इंजेक्शन दिया जाए ह्यूमन कोरिओनिक गोनाडोट्रोपिन, वह सकारात्मक परीक्षणवह प्रक्रिया के तुरंत बाद देख सकती है। हालांकि, वह प्रेग्नेंसी के बारे में बात नहीं करते हैं। पट्टी पर अभिकर्मक केवल शरीर में एचसीजी की उपस्थिति दर्शाता है।
अल्ट्रासाउंड गर्भावस्था की सबसे सटीक पुष्टि या खंडन कर सकता है। लेकिन यह प्रक्रिया के 3-4 सप्ताह से पहले नहीं हो सकता है। कुछ आधुनिक उपकरण आपको 2 सप्ताह के भीतर परिणाम प्राप्त करने की अनुमति देते हैं।

गर्भाधान: इसे पहली बार किसने सही पाया?
ऐसे जोड़ों के आँकड़े हैं जिन्होंने इस तरह की हेराफेरी की। गर्भधारण की संभावना 2 से 30 प्रतिशत तक होती है। जबकि प्राकृतिक चक्र में बिना किसी सहायक के प्रजनन के तरीके, स्वस्थ जीवनसाथियों में यह 60% है।
पहली कोशिश में अनुकूल परिणाम आम तौर पर निम्नलिखित परिस्थितियों में आता है:
- दोनों भागीदारों की आयु 20 से 30 वर्ष के बीच है;
- महिला को कोई हार्मोनल रोग नहीं है;
- पुरुष और महिला को जननांग पथ के संक्रमण का कोई इतिहास नहीं है;
- साझेदार नेतृत्व करते हैं स्वस्थ छविजीवन और उचित पोषण पसंद करते हैं;
- बच्चे को गर्भ धारण करने के असफल प्रयासों की अवधि पाँच वर्ष से कम है;
- कोई पिछली डिम्बग्रंथि उत्तेजना या स्त्री रोग संबंधी सर्जरी नहीं की गई थी।
इन मापदंडों के बावजूद अन्य मामलों में सफलता हासिल की जा सकती है।

हाल के वर्षों में डायवर्स तेजी से लोकप्रिय हो गया है। सबसे जटिल और समय लेने वाली प्रक्रिया मादा और को इकट्ठा करने की प्रक्रिया है नर युग्मक, जो विशेष रूप से तैयार स्थितियों में जुड़े हुए हैं। अंतर्गर्भाशयी गर्भाधान भी कम लोकप्रिय नहीं है। प्रक्रिया कैसे चलती है और इसकी प्रभावशीलता - यह सब इस लेख में वर्णित किया जाएगा। आप इस घटना के बारे में मुख्य समीक्षाएँ भी जानेंगे और डॉक्टरों की राय से परिचित हो सकेंगे।
अंतर्गर्भाशयी गर्भाधान क्या है?
यह लेख आपको बताएगा कि प्रक्रिया कैसे चलती है. हालाँकि, ऐसा करने से पहले कुछ बातें जान लेना ज़रूरी है।
गर्भाधान निषेचन की एक अनूठी विधि है। इसमें शास्त्रीय संभोग शामिल नहीं है। पार्टनर एक-दूसरे को छू भी नहीं सकते। गर्भधारण के समय एक पुरुष और एक महिला के बीच लंबी दूरी हो सकती है। कृत्रिम गर्भाधान प्रक्रिया एक हेरफेर है जिसमें स्खलन को सीधे प्रजनन अंग की गुहा में डाला जाता है। तो, यह योनि और ग्रीवा नहर को बायपास करता है। यह ऑपरेशनताजा एकत्रित शुक्राणु या जमे हुए पदार्थ के साथ प्रदर्शन किया जा सकता है। दूसरे मामले में, स्खलन पूर्व-संसाधित होता है। यह ध्यान देने योग्य है कि आप अपने पति या किसी बाहरी दाता की सामग्री का उपयोग करके इस तरह से एक बच्चे को गर्भ धारण कर सकती हैं।

यह प्रक्रिया किसके लिए निर्धारित है?
किन मामलों में डॉक्टर कहते हैं कि एक जोड़े को कृत्रिम अंतर्गर्भाशयी गर्भाधान की आवश्यकता होती है (प्रक्रिया कैसे होती है इसका वर्णन नीचे किया जाएगा)? इसके संकेत भिन्न-भिन्न हो सकते हैं। अक्सर यह किसी पुरुष या महिला में होने वाली विकृति है। हालाँकि, कभी-कभी यह बीमारी दोनों भागीदारों को प्रभावित कर सकती है। हेरफेर के मुख्य संकेतों में निम्नलिखित शामिल हैं:
- महिला की योनि में शुक्राणुरोधी निकायों का उत्पादन। लंबी अवधि की शादी के दौरान अक्सर ऐसा होता है। यह ध्यान देने योग्य है कि सभी डॉक्टर इस धारणा की पुष्टि नहीं करते हैं। पोस्टकोटल परीक्षण से पैथोलॉजी की पहचान करने में मदद मिलेगी।
- अनुपस्थिति से जुड़ी दीर्घकालिक बांझपन, बशर्ते कि दूसरा यौन साथी हो अच्छा प्रदर्शनशुक्राणु.
- किसी पुरुष में शुक्राणु की अपर्याप्त गतिविधि। इस मामले में, पहले दवा सुधार करने की सलाह दी जाती है।
अन्य (व्यक्तिगत) संकेत भी हैं। उदाहरण के लिए, गर्भाधान उन जोड़ों के लिए किया जाता है जो अज्ञात कारणों से लंबे समय तक बच्चे को गर्भ धारण करने में असमर्थ हैं। अक्सर, निषेचन की इस पद्धति का उपयोग उन जोड़ों द्वारा किया जाता है जिन्हें लंबे समय तक अलग रहने के लिए मजबूर किया जाता है। इस मामले में, वे शारीरिक रूप से अपने आप एक बच्चे को गर्भ धारण नहीं कर सकते हैं।
इस तरह से निषेचन के लिए मतभेद
गर्भाधान करने से पहले, डॉक्टर को दोनों भागीदारों के साथ बातचीत का समय निर्धारित करना चाहिए। डॉक्टर हेरफेर की प्रभावशीलता बताते हैं और मतभेदों के बारे में भी बताते हैं। आपको निम्नलिखित मामलों में प्रक्रिया से इनकार कर देना चाहिए:
- एक महिला में फैलोपियन ट्यूब में रुकावट;
- उपलब्धता सूजन प्रक्रियायोनि में;
- ग्रीवा नहर और गर्भाशय ग्रीवा की विकृति के लिए;
- मासिक धर्म की अवधि;
- ओव्यूलेशन की कमी.
बाद के मामले में, प्रक्रिया एक निश्चित सुधार के बाद ही की जाती है। केवल एक डॉक्टर ही चुन सकता है व्यक्तिगत योजनाएक निश्चित जोड़े के लिए तैयारी.

प्रक्रिया कहाँ निष्पादित की जाती है?
यदि आपके लिए गर्भाधान का संकेत दिया गया है, तो आपका डॉक्टर आपको बताएगा कि प्रक्रिया कैसे होती है। ऑपरेशन केवल अस्पताल की दीवारों के भीतर ही किया जा सकता है। यह हो सकता था सरकारी विभागया निजी क्लिनिक.
पहले मामले में, आपको यह पुष्टि करने वाले कुछ दस्तावेज़ों की आवश्यकता होगी कि आपको वास्तव में ऐसी प्रक्रिया की आवश्यकता है। आपका पासपोर्ट और बीमा पॉलिसी भी आपके पास होना जरूरी है। कई दिनों तक क्लिनिक में रहने के लिए तैयार रहें। निजी संस्थान ग्राहक के अनुरोध पर हेरफेर करते हैं। हालाँकि, इस तथ्य के लिए तैयार रहें कि इस मामले में आपको गर्भाधान के लिए एक निश्चित राशि का भुगतान करना होगा। औसत लागतऐसा ऑपरेशन है मूल्य सीमा 5 से 40 हजार रूबल तक। बहुत कुछ भागीदारों की स्थिति पर निर्भर करता है और प्रारंभिक तैयारीसामग्री।
अंतर्गर्भाशयी गर्भाधान: प्रक्रिया कैसे की जाती है? तैयारी
गर्भाधान से पहले, जोड़े को कुछ परीक्षाओं से गुजरना होगा। तैयारी में एक शुक्राणु शामिल है। एक आदमी को पांच दिनों के संयम के बाद यह परीक्षा देनी चाहिए। शेष अध्ययन विशेष रूप से निष्पक्ष सेक्स के प्रतिनिधियों द्वारा किए जाते हैं। इसमें रक्त निदान, फैलोपियन ट्यूब (मेट्रोसाल्पिंगोग्राफी) की स्थिति का निर्धारण, गर्भाशय गुहा की जांच (हिस्टेरोसाल्पिंगोग्राफी) शामिल है। साथ ही, डॉक्टर को यह सुनिश्चित करना चाहिए कि यह शरीर में है गर्भवती माँओव्यूलेशन होता है. इसका उपयोग करके किया जा सकता है अल्ट्रासाउंड जांचया कुछ हार्मोनों के स्तर का निर्धारण करके।
परीक्षण के परिणामों के आधार पर, शुक्राणु सामान्य होना चाहिए। अन्यथा, शुक्राणु को गर्भाधान से ठीक पहले संसाधित किया जाता है। फैलोपियन ट्यूबमहिलाओं को अपनी पूरी लंबाई के दौरान निष्क्रिय रहना चाहिए और योनि में भी मौजूद रहना चाहिए सामान्य माइक्रोफ़्लोरा. कृत्रिम गर्भाधान कैसे कार्य करता है? आइए क्रियाओं के एल्गोरिथ्म पर विचार करें।

गर्भाधान करना: एल्गोरिथम
गर्भाधान कैसे होता है? डॉक्टरों का कहना है कि महिला की सबसे पहले अल्ट्रासाउंड सेंसर से जांच की जाती है। डॉक्टरों को यह सुनिश्चित करना चाहिए कि अंडाशय में कम से कम तीन रोम हों। उनके आकार का भी आकलन किया जाता है. विशेषज्ञों के अनुसार, आने वाले घंटों में ओव्यूलेशन होना चाहिए।
गर्भाधान करने से पहले, शुक्राणु एकत्र किया जाता है। यदि आवश्यक हो, तो इसे संसाधित और साफ किया जाता है। इसके अलावा, कभी-कभी यह पदार्थ भरने के लिए समझ में आता है उपयोगी पदार्थशुक्राणु की व्यवहार्यता को लम्बा करने के लिए. एक महिला डॉक्टर के कार्यालय में बैठती है।
स्त्री रोग विशेषज्ञ साथी या दाता के शुक्राणु को एक सिरिंज में खींचती हैं। एक पतली ट्यूब - एक कैथेटर - इसके सिरे से जुड़ी होती है। एक नरम नली गर्भाशय ग्रीवा में डाली जाती है और पहुंचती है आंतरिक ग्रसनी. इसके बाद विशेषज्ञ सिरिंज की सामग्री को प्रजनन अंग की गुहा में इंजेक्ट करता है।
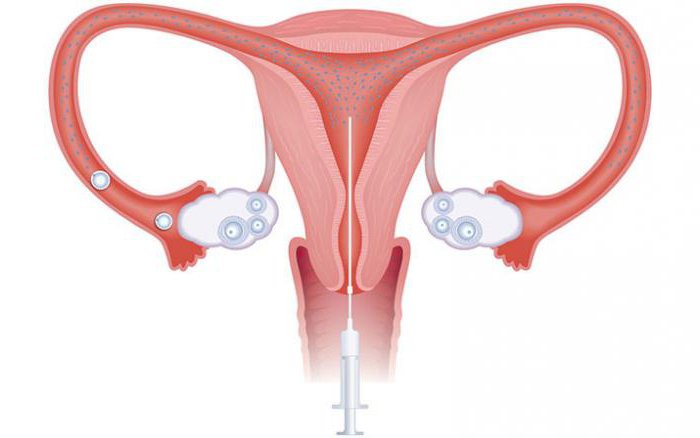
हेरफेर की प्रभावशीलता: विशेषज्ञ मूल्यांकन
आप तो जानते ही हैं कि गर्भाधान कैसे किया जाता है। डॉक्टरों की समीक्षाओं से पता चलता है कि प्राकृतिक निषेचन होता है बढ़िया मौकाइस प्रक्रिया से सफल परिणाम. प्रजनन विशेषज्ञों के अनुसार, इस पद्धति की प्रभावशीलता 20 प्रतिशत से अधिक नहीं होने का अनुमान है। वहीं, बार-बार गर्भाधान कराने से अच्छे परिणाम की संभावना बढ़ जाती है।
शुक्राणु का पूर्व-उपचार और अंडाशय की उत्तेजना इस तथ्य को जन्म देती है कि प्रक्रिया की प्रभावशीलता 40 प्रतिशत अनुमानित है।

कृत्रिम गर्भाधान के बारे में डॉक्टरों और मरीजों की राय
आप पहले से ही जानते हैं कि गर्भाधान कैसे किया जाता है। मरीजों की समीक्षाओं से संकेत मिलता है कि यह एक काफी दर्दनाक हेरफेर है। अप्रिय संवेदनाएँगर्भाशय ग्रीवा में कैथेटर डालने पर दिखाई देते हैं। इसके अलावा, कुछ महिलाएं रिपोर्ट करती हैं कि प्रक्रिया के बाद उन्हें मामूली स्पॉटिंग हुई।
डॉक्टरों का कहना है कि अगर प्रक्रिया का पालन नहीं किया गया तो महिला के गर्भाशय में सूजन विकसित हो सकती है। विशेष ख़तरा यह स्थितियह दर्शाता है कि ऑपरेशन कब सफल होता है।

निष्कर्ष के बजाय...
आपने सीखा कि गर्भाधान क्या है, हेरफेर कैसे किया जाता है और इसकी प्रभावशीलता क्या है। उसे याद रखो यह कार्यविधिरामबाण नहीं है. प्रक्रिया का परिणाम कृत्रिम गर्भाधान के दस दिनों के भीतर पता लगाया जा सकता है। अधिकांश सटीक परिणाममानव कोरियोनिक गोनाडोट्रोपिन के स्तर को निर्धारित करने के लिए रक्त परीक्षण दिखाया जा सकता है। हेरफेर की तैयारी के लिए सभी नियमों का पालन करें। इससे सकारात्मक परिणाम की संभावना बढ़ जाएगी. मैं तुम्हारी सफलता की कामना करता हूं!
अंतर्गर्भाशयी गर्भाधान (आईयूआई, कृत्रिम गर्भाधान) सहायता की एक विधि है प्रजनन प्रौद्योगिकियां(एआरटी), जिसका सार एक विशेष कैथेटर का उपयोग करके पति या दाता से गर्भाशय गुहा में शुक्राणु का परिचय है।
शुक्राणु के साथ अंतर्गर्भाशयी गर्भाधान के बाद, निषेचन प्रक्रिया प्राकृतिक गर्भाधान के समान होती है: शुक्राणु को फैलोपियन ट्यूब के माध्यम से अंडे तक यात्रा करने और इसे निषेचित करने की आवश्यकता होती है। यदि रोगी को ट्यूबल रुकावट का निदान किया जाता है, तो अंतर्गर्भाशयी गर्भाधान की सलाह नहीं दी जाती है - इस मामले में, डॉक्टर तुरंत आईवीएफ के लिए आगे बढ़ते हैं।
शुक्राणु के साथ अंतर्गर्भाशयी गर्भाधान: संकेत
IUI के मुख्य संकेत हैं:
- सरवाइकल कारक (जब शुक्राणु एक महिला के जननांग पथ में स्थिर हो जाते हैं)
- शुक्राणु गुणवत्ता संकेतकों में कमी
- पुरुषों में यौन-स्खलन संबंधी विकार
- प्रतिगामी स्खलन (यदि शुक्राणु एकाग्रता और गतिशीलता सामान्य है)
- अज्ञात मूल की बांझपन
उस पर विचार करना जरूरी है शर्तशुक्राणु के साथ अंतर्गर्भाशयी गर्भाधान का उपयोग करके गर्भावस्था प्राप्त करना पूरी तरह से पेटेंट फैलोपियन ट्यूब है। प्रक्रिया की सफलता की संभावना बढ़ाने के लिए, एक महिला को ओव्यूलेशन की हार्मोनल उत्तेजना से गुजरने की सलाह दी जाती है।
आईयूआई की तैयारी
अंतर्गर्भाशयी गर्भाधान से पहले, रोगी को समय-समय पर अल्ट्रासाउंड स्कैन में भाग लेना चाहिए ताकि डॉक्टर ओव्यूलेशन निर्धारित कर सकें और शुक्राणु और अंडे के मिलने के लिए इष्टतम समय के लिए प्रक्रिया निर्धारित कर सकें। गर्भाशय ग्रीवा नहर में शुक्राणु को पेश करने से पहले, प्रमाणित उपकरणों से सुसज्जित एक विशेष रूप से सुसज्जित भ्रूण प्रयोगशाला में बायोमटेरियल तैयार किया जाता है उपभोग्य. प्रसंस्करण का उद्देश्य सबसे गतिशील शुक्राणु का शुद्ध अंश प्राप्त करना है। प्रयोगशाला में सुधारित शुक्राणु गुणवत्ता प्राकृतिक संभोग की तुलना में गर्भधारण की संभावना को काफी बढ़ा देती है।
अंतर्गर्भाशयी गर्भाधान: प्रक्रिया के चरण
प्रथम चरण।अल्ट्रासाउंड का उपयोग करके ओव्यूलेशन का समय निर्धारित करना (प्राकृतिक चक्र में आईयूआई करते समय)।
चरण 2।ओव्यूलेशन के दिन (उत्तेजित और प्राकृतिक चक्र दोनों में) पति या दाता के संसाधित और केंद्रित शुक्राणु को गर्भाशय गुहा में डालना।
आईयूआई प्रक्रिया दर्द रहित है, क्योंकि शुक्राणु का प्रवेश एक विशेष कैथेटर के माध्यम से किया जाता है, जो अपने न्यूनतम व्यास के कारण आसानी से ग्रीवा नहर में प्रवेश करता है। कुल मिलाकर, अंतर्गर्भाशयी गर्भाधान प्रक्रिया की अवधि लगभग 2 मिनट है। हस्तक्षेप के बाद, महिला को अंदर होना चाहिए क्षैतिज स्थितिलगभग 20-30 मिनट.
आँकड़ों के अनुसार, औसत दक्षता यह विधिएआरटी लगभग 15% है।
अंतर्गर्भाशयी गर्भाधान से मदद नहीं मिली: क्या करें?
यह ध्यान में रखते हुए कि अंतर्गर्भाशयी गर्भाधान की कीमत आईवीएफ की लागत से काफी कम है, निदान बांझपन वाली कई महिलाएं इस विशेष विधि का उपयोग करके वांछित गर्भावस्था प्राप्त करना उचित मानती हैं। हालाँकि, प्रजनन विशेषज्ञ इस राय में एकमत हैं कि यदि आईयूआई के 3-4 चक्रों के बाद गर्भावस्था नहीं हुई है, तो अंतर्गर्भाशयी गर्भाधान का बाद का उपयोग व्यर्थ है, और आईवीएफ की योजना बनाना अभी भी आवश्यक है।
अंतर्गर्भाशयी गर्भाधान: लागत
"अंतर्गर्भाशयी गर्भाधान लागत", "अंतर्गर्भाशयी गर्भाधान: मूल्य", "अंतर्गर्भाशयी गर्भाधान: इसकी लागत कितनी है" प्रश्न अक्सर क्लिनिक वेबसाइटों और विषयगत मंचों पर पोस्ट में पूछे जाते हैं। जो महिलाएं गर्भवती होना चाहती हैं वे इस पद्धति में सक्रिय रूप से रुचि रखती हैं क्योंकि, जैसा कि पहले ही उल्लेख किया गया है, इसकी लागत आईवीएफ की तुलना में काफी कम है, और, इसके अलावा, शरीर पर इसका प्रभाव अधिक कोमल है।
यह सबसे ज्यादा क्यों है सुलभ विधिक्या अंतर्गर्भाशयी गर्भाधान को एआरटी माना जाता है? इस प्रक्रिया की लागत मुख्यतः इस तथ्य के कारण कम है कि इसमें महंगी दवाएँ लेने की आवश्यकता नहीं होती है, जैसा कि आईवीएफ के मामले में होता है।
यदि आप अंतर्गर्भाशयी गर्भाधान की विधि में रुचि रखते हैं, तो आईवीएफ सेंटर क्लिनिक में इस प्रक्रिया की कीमत मॉस्को में सबसे सस्ती में से एक मानी जाती है, और आपको निश्चित रूप से इस पर ध्यान देना चाहिए। हमारे विशेषज्ञ एआरटी विधियों के उपयोग सहित सभी बांझपन उपचार प्रौद्योगिकियों में पारंगत हैं। परामर्श के लिए साइन अप करें, और साथ मिलकर हम आपकी सुखद गर्भावस्था के लिए एक सफल मार्ग शुरू करेंगे!
ख़ुशी की ओर अपना रास्ता शुरू करें - अभी!
कई डॉक्टर बांझपन की समस्या को हल करने की कोशिश कर रहे हैं कृत्रिम तरीकों से, जिसमें एक महिला के गर्भाशय को उसके साथी के शुक्राणु के साथ गर्भाधान करना शामिल है। इस विधि के अपने फायदे और नुकसान हैं। इस तथ्य के बावजूद कि प्रक्रिया की प्रभावशीलता कम है और लगभग 15-20% है, इस पद्धति का उपयोग अधिक से अधिक बार किया जा रहा है।
अंतर्गर्भाशयी गर्भाधान एक महिला के गर्भाशय में साथी के शुक्राणु का कृत्रिम आरोपण है। यह सुनिश्चित करने के लिए विधि अपनाई जाती है प्रजनन कार्यभागीदार. विधि के अपने फायदे हैं.
यह प्राकृतिक निषेचन की क्रिया के सबसे करीब है; यह है सस्ती कीमत, विधि को अंजाम देना आसान है और इसके लिए महंगी तैयारी और बड़ी संख्या में दवाओं के उपयोग की आवश्यकता नहीं होती है।
नुकसान में प्रक्रिया के दौरान मामूली दर्द, आक्रमण (महिला के शरीर में प्रवेश) शामिल है, जिसके परिणामस्वरूप संक्रमण का खतरा बढ़ जाता है। इस विधि में सफल निषेचन का प्रतिशत भी कम है।
यह प्रक्रिया किसके लिए बताई गई है?
गर्भाधान किसी भी बांझपन वाले जोड़े या एकल महिलाओं पर किया जा सकता है जिनके पास कोई साथी नहीं है लेकिन बच्चा पैदा करना चाहते हैं। कृत्रिम गर्भाधान का संकेत पुरुष और महिला दोनों प्रकार के बांझपन के लिए किया जा सकता है।
सफल निषेचन के लिए महिला का हार्मोनल बैकग्राउंड सामान्य होना चाहिए, महिला के जननांग पथ की अच्छी सहनशीलता भी होनी चाहिए, ऐसा नहीं होना चाहिए सूजन संबंधी बीमारियाँगर्भाशय और योनि की श्लेष्मा झिल्ली, क्योंकि यह एंडोमेट्रियम से निषेचित अंडे (जाइगोट) के जुड़ाव में बाधा उत्पन्न कर सकती है।
इसके अलावा, स्वस्थ शुक्राणु को गर्भाशय गुहा में प्रवेश करना चाहिए पर्याप्त गुणवत्तासक्रिय शुक्राणु. यदि निषेचन के लिए आवश्यक बिंदुओं में से एक अनुपस्थित या विफल रहता है, तो गर्भधारण नहीं हो सकता है।
किसी कारण से कृत्रिम गर्भाधान तब किया जाता है जब शुक्राणु की संरचना, संख्या या गतिशीलता का उल्लंघन, स्खलन कार्यों का उल्लंघन या नपुंसकता होती है।
इस स्थिति के कारण निम्नलिखित कारक हो सकते हैं:
- जननांग चोटें;
- तबादला संक्रामक रोग (कण्ठमालाया, हेपेटाइटिस, गोनोरिया, सिफलिस, तपेदिक);
- शराब या धूम्रपान का दुरुपयोग;
- भावनात्मक या शारीरिक तनाव.

महिला बांझपन के कारण अंतर्गर्भाशयी गर्भाधान महिला जननांग अंगों, रोगों की शारीरिक अक्षमता के मामले में किया जाता है अंत: स्रावी प्रणाली, हार्मोन की कमी या अधिकता।
ऐसी स्थितियों के कारण निम्नलिखित कारक हो सकते हैं:
- "महिला की ओर से ग्रीवा कारक।" यह एक ऐसी स्थिति है जिसमें ग्रीवा नहर बहुत गाढ़े और चिपचिपे बलगम से ढकी होती है। इसमें फंसा हुआ शुक्राणु गर्भाशय गुहा में प्रवेश नहीं कर पाता और शुक्राणु अपने गंतव्य - अंडाणु तक नहीं पहुंच पाता।
- वैजिनिस्मस एक ऐसी स्थिति है जिसमें योनि की मांसपेशियों में ऐंठन (संकुचन) होती है, जो संभोग और गर्भधारण में बाधा उत्पन्न करती है।
- इडियोपैथिक (बिना स्पष्ट कारण) बांझपन.
- गर्भाशय की पुरानी सूजन संबंधी बीमारियाँ (उदाहरण के लिए, क्रोनिक एंडोकेर्विसाइटिस)।
- गर्भाशय पर पिछले ऑपरेशन जो गर्भावस्था को कठिन बनाते हैं (विच्छेदन, क्रायोथेरेपी)।
- वीर्य द्रव से एलर्जी या महिला का शरीर साथी के शुक्राणु के प्रति एंटीबॉडी स्रावित करता है।
- ओव्यूलेशन विकार.
शुक्राणु के साथ कृत्रिम गर्भाधान किसके लिए वर्जित है?
- गंभीर रोगियों मानसिक बिमारीजो बच्चे को जन्म नहीं दे सकता;
- फैलोपियन ट्यूब में रुकावट या अनुपस्थिति वाली महिलाएं;
- जननांग अंगों (गर्भाशय या अंडाशय) की अनुपस्थिति में;
- महिला जननांग अंगों की गंभीर सूजन संबंधी बीमारियों के लिए (उदाहरण के लिए, ग्रेड 3-4 एंडोमेट्रियोसिस);
- महिला जननांग अंगों के रसौली;
- गर्भाशय की विकृतियाँ, जिसमें गर्भवती होना असंभव है (उदाहरण के लिए, दो सींग वाला गर्भाशय)।
प्रक्रिया के लिए तैयारी
सही अंतर्गर्भाशयी गर्भाधान सामग्री की तैयारी के साथ शुरू होना चाहिए - साथी का शुक्राणु। या तो असंसाधित वीर्य द्रव (देशी शुक्राणु) या संसाधित शुद्ध शुक्राणु का उपयोग किया जाता है।
दूसरा विकल्प बेहतर है, क्योंकि कुछ महिलाओं को अनुभव हो सकता है एलर्जी की प्रतिक्रियाजैसा तीव्रगाहिता संबंधी सदमागर्भाधान के तुरंत बाद. यह प्रतिक्रिया पुरुष के शुक्राणु में मौजूद प्रोटीन पर होती है।
सामग्री के प्रसंस्करण में वीर्य द्रव से शुक्राणु को अलग करना शामिल है, जिससे एनाफिलेक्सिस का खतरा कम हो जाता है। इसके अलावा, सबसे सक्रिय शुक्राणु का चयन किया जाता है, जिससे संभावना बढ़ जाती है सफल गर्भाधान.

जमे हुए दाता शुक्राणु सामग्री का भी उपयोग किया जा सकता है। इस मामले में, वीर्य द्रव को कम से कम छह महीने तक जमे रखा जाता है, जिसके बाद संक्रमण के लिए इसकी दोबारा जांच की जाती है।
यदि उपलब्ध हो तो दाता के शुक्राणु से कृत्रिम गर्भाधान का उपयोग किया जाता है आनुवंशिक रोगएक पुरुष में, जो एक बच्चे में संचारित हो सकता है, साथ ही उन महिलाओं में भी जिनका कोई यौन साथी नहीं है, लेकिन वे गर्भवती होना चाहती हैं।
यदि सेक्स हार्मोन की कमी है या डिंबग्रंथि कार्यों का उल्लंघन है, तो प्रक्रिया से पहले हार्मोनल उत्तेजना की जाती है। इससे महिला के अंडाशय में अंडा परिपक्व हो जाता है और लुमेन में निकल जाता है फलोपियन ट्यूब(ओव्यूलेशन)।
शुक्राणु गर्भाधान प्रक्रिया
ऐसा होने के लिए सफल गर्भाधानऔर गर्भधारण, शुक्राणु का परिचय ओव्यूलेशन के समय किया जाना चाहिए। ऐसा करने के लिए, अंडाशय की हार्मोनल उत्तेजना के बाद, एक अल्ट्रासाउंड मशीन का उपयोग करके अवलोकन किया जाता है। डॉक्टर रोमों की वृद्धि पर नज़र रखता है।
कृत्रिम गर्भाधान या तो ओव्यूलेशन से एक दिन पहले या उसके कुछ घंटे बाद किया जाता है। यह दिलचस्प है कि एक में मासिक धर्मकई ओव्यूलेशन हो सकते हैं, फिर शुक्राणु के एक से अधिक इंजेक्शन लगाए जा सकते हैं। तो, एक महिला प्रति चक्र एक से तीन गर्भाधान से गुजर सकती है।
और एक महत्वपूर्ण बिंदुसफल गर्भाधान के लिए आवश्यक है गर्भाशय के एंडोमेट्रियम (श्लेष्म झिल्ली) की पर्याप्त तैयारी। अल्ट्रासाउंड का उपयोग करके इस कारक की निगरानी की जाती है और, यदि झिल्ली की मोटाई छोटी है, तो उचित हार्मोन प्रशासित किए जाते हैं।
शुक्राणु का सीधा इंजेक्शन होता है स्त्री रोग संबंधी कुर्सी, स्त्री रोग विशेषज्ञ द्वारा नियमित जांच जैसा दिखता है। सामग्री को एक विशेष कैथेटर का उपयोग करके सीधे गर्भाशय गुहा में डाला जाता है।
एक नियम के रूप में, प्रक्रिया दर्द रहित है। प्रक्रिया के दिन, महिला को शारीरिक और मानसिक तनाव से बचने की सलाह दी जाती है भावनात्मक तनाव. इसके अलावा, जननांग अंगों की सावधानीपूर्वक स्वच्छता बनाए रखने की सलाह दी जाती है, क्योंकि प्रक्रिया के बाद गर्भाशय बहुत संवेदनशील होता है और आसानी से संक्रमित हो सकता है।
गर्भधारण की सफलता कई कारकों पर निर्भर करती है:
- महिला की उम्र (प्रक्रिया को 40 वर्ष तक करने की अनुशंसा की जाती है);
- बांझपन के कारण ( पुरुष बांझपनसफलता की संभावना कम कर देता है);
- महिला जननांग अंगों के पिछले संक्रामक या सूजन संबंधी रोग, क्योंकि उनके बाद श्लेष्म झिल्ली पर निशान परिवर्तन बन सकते हैं।

गर्भाधान के बाद संभावित परिणाम और जटिलताएँ:
- डिम्बग्रंथि हाइपरस्टिम्यूलेशन सिंड्रोम। यह स्थिति तब उत्पन्न होती है जब शरीर अत्यधिक संवेदनशील होता है हार्मोनल दवाएंया हार्मोन खुराक के गलत चयन के कारण। उसी समय, अंडाशय सक्रिय रूप से आकार में बढ़ने लगते हैं, और चयापचय बाधित हो जाता है। परिणामस्वरूप, प्रोटीन चयापचय बाधित हो जाता है और धमनी दबाव, वी पेट की गुहाअलग दिखना एक बड़ी संख्या कीतरल पदार्थ कई अंगों (यकृत, गुर्दे) के कार्य ख़राब हो जाते हैं। यह स्थिति अपने आप दूर नहीं होती है, महिला को अस्पताल में भर्ती करने की आवश्यकता होती है, और गर्भाधान को स्थगित कर देना चाहिए।
- एकाधिक गर्भधारण (स्वयं गर्भपात का खतरा बढ़ जाता है)।
- प्रत्यारोपित शुक्राणु से एलर्जी।
- यदि सड़न रोकनेवाला के नियमों का उल्लंघन किया जाता है, तो महिला के जननांग अंगों में एक तीव्र संक्रामक या सूजन प्रक्रिया विकसित हो सकती है।
- अस्थानिक (एक्टोपिक) गर्भावस्था। इस स्थिति में गर्भधारण असंभव है।
किसी भी विधि की तरह, कृत्रिम गर्भाधान की अपनी कमियां हैं। हालाँकि, इस प्रक्रिया को अक्सर एक विकल्प के रूप में उपयोग किया जाता है टेस्ट ट्यूब के अंदर निषेचन, जो कई जोड़ों को बच्चा पैदा करने में मदद करता है।
कृत्रिम गर्भाधान विधि
मुझे पसंद है!

