Topografická anatómia perinea. Lekárska encyklopédia - Perineum
Rozkrok, perineum, je oblasť ohraničená vpredu lonovou symfýzou; za - špička kostrče; na bokoch - ischiálne tuberosity a sacrohumpy väzy. S unesenými a pokrčenými nohami pripomína tvar kosoštvorca, ktorého boky tvoria vpredu vetvy ohanbia a vzadu sakrospinózne väzy, ktoré prekrývajú spodné okraje veľ. sedacie svaly. V strede hrádze v sagitálnom smere je šľachový šev, raphe perinealis, ktorý sa u mužov mení na šev.
Perineum je spodná stena trupu, zospodu pokrýva panvu, prechádza ňou močová trubica a u žien. Zabraňuje prolapsu panvových orgánov, podporuje zadržiavanie moču a stolice a kontroluje močenie a defekáciu. Počas chirurgickej intervencie pri ruptúrach perinea počas pôrodu je potrebné vziať do úvahy znalosti topografických a anatomických vlastností štruktúry ženského perinea.
Segment hrádze nachádzajúci sa medzi zadnou komisurou veľkých pyskov a výstupným otvorom sa nazýva perineum v užšom zmysle slova alebo pôrodnícke perineum.
Perineum je rozdelené vodorovnou čiarou na dve časti alebo dva trojuholníky: predný a zadný. Predný trojuholník, alebo močovo-genitálna oblasť, regio urogenital, vyplnená bránicou močovo-pohlavného orgánu, diaphragma urogenital, ktorá sa nachádza frontálne. Predstavuje ju hustá svalovo-fasciálna doska, ktorá pozostáva z hlbokého priečneho perineálneho svalu a dvoch fasciálnych plátov, ktoré pokrývajú svaly nad a pod. Vpredu močovej trubice bránica nedosahuje lonovú fúziu, ale tvorí husté priečne perineálne väzivo, lig. transversum perinei. Priestor nachádzajúci sa medzi priečnym väzivom a oblúkovým väzivom pubickej fúzie je miestom prechodu tepny (klitoris) a v. dorsalis penis et v. klitoridis.
Zadný trojuholník alebo análna oblasť, regio analis, je vyplnená panvovou membránou, diaphragma pelvicum, ktorá je umiestnená horizontálne. Je tvorený pravým a ľavým svalom levator ani a za nimi umiestnenými pravým a ľavým kostrčovým svalom a fasciou. Rektum prechádza cez panvovú membránu a otvára sa do konečníka. U mužov prechádza močová trubica cez urogenitálnu membránu, ako aj miešok a koreň penisu a u žien cez vagínu a vonkajšie pohlavné orgány.
Perineálne svaly
Genitourinárna a panvová membrána je reprezentovaná svalmi, ktoré tvoria dve vrstvy: povrchové a hlboké.Svaly genitourinárnej bránice: Povrchové svaly:
- Bulbospongiosus sval, m. bulbospongiosus;
- Ischiocavernosus sval, m. ischocavernosus;
- Povrchový priečny sval, m. transversus perinei superficialis.
Hlboké svaly:
- Hlboký priečny perineálny sval, m. transversus perinei profundus-,
- Uzavieracia svalovina močovej trubice, m. zvierača močovej trubice.
Bulbospongiosus sval, m. bulbospongiosus, - parná miestnosť, pokrýva inferolaterálny povrch, bulbis penis a hubovité telo a spája sa s rovnakým svalom na opačnej strane, čím vytvára pozdĺžny steh, raphe. Cibuľovitý
Hubovitý sval stláča močovú rúru a podporuje vylučovanie moču a spermií. U žien m. Bulbospongiosus je rozdelený na dve susediace polovice, obmedzuje a zužuje otvor vagíny.
Ischiokavernózny sval, m. ischiocavemosus, - pochádza z ischiálneho tuberositas pravej a ľavej strany a pripája sa k kavernóznemu telu. Ischiokavernózne svaly stláčajú žilové cievy penisu alebo klitorisu a podporujú erekciu.
Povrchový priečny sval, m. transversus perinei superficial, - malá parná miestnosť, ktorá sa nachádza na hranici medzi oboma bránicami, vychádza z ischiálnej tuberosity na pravej a ľavej strane a smeruje do stredu šľachy, čo ju spevňuje.
Hlboký priečny perineálny sval, m. transversus perinei profundus. - Je to plochý sval pokrývajúci membránovú časť močovej trubice. Vychádza z sedacích hrbolčekov a proximálnych častí sedacích kostí a ide do strednej čiary, kde tvorí šľachový steh. Hlboký priečny perineálny sval posilňuje urogenitálnu bránicu. Cez ňu prechádza močová trubica a vagína. V oblasti, kde močová trubica prechádza svalovinou, časť vlákien hlbokého perineálneho svalu tvorí okolo nej uzatvárací sval močovej trubice, m. sphincter mduae, čo je dobrovoľný zvierač.
Hlboké svaly- Levátorový sval konečník, m. levator ani]
- Coccygeus sval, m. coccygeus.
Levator ani sval, m. levator ani, - plochý, trojuholníkového tvaru, stúpa k zostupnej časti lonovej kosti, k fascii musculus obturator internus a k panvovému povrchu ischiálnej chrbtice. Jedna časť svalových vlákien je poslaná späť, obmedzuje konečník a spája sa so zväzkami opačnej strany. Druhá časť svalových vlákien prebieha zo strany a u žien z vagíny. Svalové vlákna sa prepletajú so svalmi močového mechúra a vagínou, sa posielajú späť, kde sú pripevnené ku kostrči a análno-koccygeálnemu väzu.
Coccygeus sval, m. coccygeus, - nachádza sa v zadnej časti panvová bránica. Pochádza z ischiálnej chrbtice a sakrospinóznych väzov a je pripevnený k laterálnej hrane krížovej kosti a kostrče.
Svaly panvovej bránice: Povrchové svaly
- Uzavretie svalu anus externus, m. sphincter ane externus.
Zadný vonkajší uzatvárací sval, m. sphincter ane externus, - označuje povrchové svaly panvovej bránice. Nachádza sa okolo análu nad m. levator ane. Sval je vonkajší dobrovoľný análny uzáver a uzatvára ho. Svalové zväzky, m. sphincter ane extemus, tvoria poloovál. Povrchové snopce končia v podkoží, ktorých snopčeky vychádzajú z kostrče a končia v strede šľachy a najhlbšie obklopujú konečník a priliehajú k m. levator ane.
Fascia panvy a perinea
Steny panvovej dutiny, cavitas pelvis a panvových orgánov sú pokryté fasciou. Rozlišujú sa tieto fascie:- panvová fascia, fascia panvy-,
- Parietálna fascia panvy, fascia pelvis parietalis;
- Viscerálna fascia panvy, fascia pelvis visceralis-,
- peritoneálno-perineálna fascia, peritoneo-perinealis-,
- horná fascia panvovej bránice, fascia diaphragmatis pelvis superior,
- dolná fascia panvovej bránice, fascia diaphragmatis pelvis inferior,
- horná fascia urogenitálnej bránice, fascia diaphragmatis urogenital je horná,
- Spodná fascia genitourinárnej bránice, fascia diaphragmatis urogenitalis inferior;
- Povrchová fascia hrádze, fascia perinei superficialis.
Panvová fascia, fascia pelvis, je pokračovaním fascia iliaca a je rozdelená do dvoch vrstiev: parietálna fascia panvy, fascia pelvis parietalis a viscerálna fascia panvy, fascia pelvis visceralis. Parietálna vrstva lemuje steny a dno panvovej dutiny a viscerálna vrstva lemuje vnútorné orgány panvy. Parietálna fascia panvy, fascia pelvis parietalis, prechádza do horný povrch panvovej membrány a pokrýva zadný sval levator na vrchu. Táto časť parietálnej fascie sa nazýva horná fascia panvovej bránice, fascia diaphragmatis pelvis superior, prechádza do panvových orgánov a nazýva sa viscerálna fascia malej panvy, fascia pelvis visceralis. Pri prechode na panvové orgány vydáva panvová fascia dve výbežky, ktoré sa nachádzajú v sagitálnej rovine medzi lonovými kosťami a krížovou kosťou. Panvové orgány sa teda nachádzajú v priestore, ktorý je obmedzený: vpredu - lonovými kosťami; zozadu - sacrum a kostrč, zo strán - doskami panvovej fascie. Tento priestor je rozdelený prepážkou umiestnenou vo frontálnej rovine na dve časti: prednú a zadnú. Prepážka je tvorená peritoneálno-perineálnou fasciou, fasciou peritoneo-perinealis alebo aponeurózou (Denovilliers), oddeľuje konečník od močového mechúra a prostaty.
Teda v predný úsek priestory u mužov sú: močový mechúr, prostata, semenné vačky, vas deferens; a u žien - močový mechúr a vagína, v zadnej časti je konečník. Panvové orgány zaujímajú centrálne miesto a sú od nich oddelené, ktoré sa nachádza v priestoroch: spatium retropubicum a spatium retrorectale.
Spodný povrch panvovej membrány je pokrytý spodnou fasciou panvovej membrány, fascia diaphragmatis pelvis inferior. Svaly panvového dna sú teda obmedzené hornou a dolnou fasciou panvovej bránice.
Horná a dolná fascia urogenitálnej bránice, fascia diaphragmatis urogenitalis superior et inferior, pokrývajú prednú a zadnú časť priečneho hlbokého svalu hrádze, m. transversus perinei profundus et m. sphincter urethrae, a spolu tvoria urogenitálnu diafragmu, diaphragma urogenital. Vpredu medzi hlbokým priečnym perineálnym svalom a fasciálnou symfýzou tvoria fibróznu časť urogenitálnej bránice, ktorá sa nazýva lig. transversum perinei. Pred týmto väzivom prechádza a. dorsalis penis, v. dorsalis penis (klitoridis).
Povrchová fascia perinea, fascia perinei superficial, pokrýva povrchové svaly urogenitálnej bránice: m. transversus perinei povrchový, m. bulbospongiosus, m. ischiocavemosus a spolu s dolnou fasciou urogenitálnej bránice tvorí vagínu pre spongiosum telieska penisu.
Ischioanálna jamka, fossa ischioanalis, umiestnená na boku v perineálnej časti konečníka. Fossa je vyplnená voľným spojivovým a tukovým tkanivom alebo tukovým telesom, corpus adiposum.
Ischioanálna jamka, fossa ischioanalis, ohraničený týmito stenami:
bočné - vnútorným obturátorovým svalom a jeho fasciou; mediálne - levátorovým análnym svalom a jeho fasciou; vpredu - priečnym povrchovým svalom perinea; za - spodný okraj veľkého sedacieho svalu a vonkajší análny uzatvárací sval. Na laterálnej stene ischioanálnej jamky, v štrbine fascie, je genitálny kanál, canalis pudendalis (Alcockov kanál), v ktorom prechádza neurovaskulárny zväzok tvorený genitálnou tepnou, žilou a nervom, ten treba vziať do úvahy. účtu v chirurgickej praxi.
Krvné zásobenie Perineum je vyvedené vnútornou pudendálnou artériou, a. pudenda interna, ktorá preniká do ischioanálnej jamky a vydáva vetvy do kože a svalov konečníka. V spodnej vrstve urogenitálnej bránice sa vnútorná pudendálna artéria rozvetvuje na koncové vetvy, ktoré zásobujú penis krvou. Venózna drenáž z perinea sa vykonáva do vnútornej iliakálnej žily.
Lymfa tečie z perinea do inguinálu Lymfatické uzliny, nodi lymphatici inguinales, inguinálne lymfatické uzliny, nodi lymfaticiparavaginales, rektálne lymfatické uzliny, nodi lymfatici pararectales, dolné gluteálne, nodi lymphatici glutiales inferior a sakrálne, nodi lymfatici sacrales.
Inervácia Perineum vynáša pudendálny nerv, n. pudendus, jeho vetvy: nn. restales inferiores, n. perinei, nn. scrotales (n. labiales) a kostrčový plexus, pl. coccygeus.
Perineum (perineum) je komplex mäkkých tkanív (koža, svaly, fascia), ktoré uzatvárajú výstup z panvovej dutiny.
Perineum zaberá oblasť ohraničenú vpredu spodným okrajom lonovej symfýzy, vzadu vrcholom kostrče a po stranách dolnými vetvami lonovej a sedacej kosti a sedacími hrbolčekmi. Ak zoberieme ischiálne hrbolčeky ako najvzdialenejšie bočné body hrádze, dolný bod lonovej symfýzy vpredu a vrchol kostrče vzadu, potom možno obrys hrádze prirovnať ku kosoštvorcu.
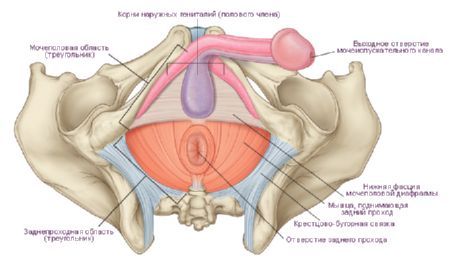
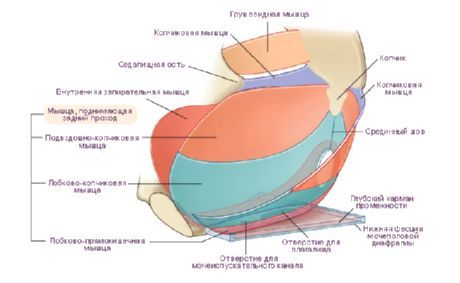
Priečna línia spájajúca ischiálne hrbolčeky rozdeľuje túto oblasť na dve časti v tvare trojuholníkov. Predné vrchná časť sa nazývala urogenitálna oblasť (regio urogenitalis) a infero-posteriorná oblasť sa nazývala análna oblasť (regio analis). V genitourinárnej oblasti je urogenitálna bránica a v análnej oblasti je panvová bránica. Obe bránice sú priľahlé k sebe svojimi základňami a ich vrcholy sú nasmerované na lonovú symfýzu a kostrč.
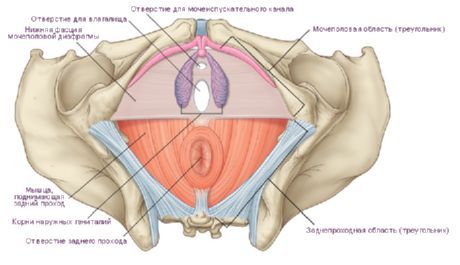
V užšom zmysle sa perineum chápe ako oblasť nachádzajúca sa medzi vonkajšími genitáliami vpredu a konečník pozadu. Táto oblasť zodpovedá stredu šľachy perinea (centrum tendineum perinei). U žien sa táto oblasť rozprestiera od zadného okraja genitálnej štrbiny k prednému okraju konečníka a u mužov od zadného okraja miešku k prednému okraju konečníka. V predozadnom smere prechádza cez kožu hrádze tmavý pásik - stredný sutúra hrádze (raphe perineum), ktorý u mužov vpredu pokračuje do švu miešku.
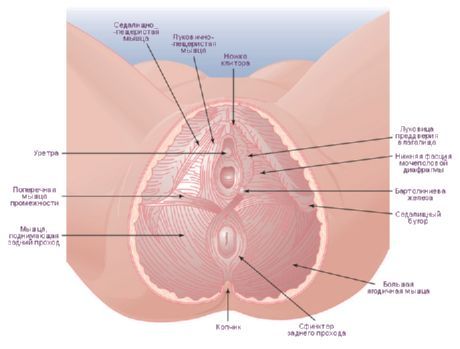
Genitourinárna bránica (genitourinárna oblasť) a panvová bránica (análna oblasť) sú svalovo-fasciálne platničky tvorené dvoma vrstvami svalov (povrchová a hlboká) a fasciou. V análnej oblasti ležia svaly panvovej bránice medzi jej hornou a dolnou fasciou. Svaly urogenitálnej bránice sú umiestnené tak, že hlboká vrstva je uzavretá medzi hornou a dolnou fasciou urogenitálnej bránice. Celá táto svalovo-fasciálna platnička je pokrytá panvovou fasciou na strane panvovej dutiny a zvonku (dole) povrchovou fasciou.
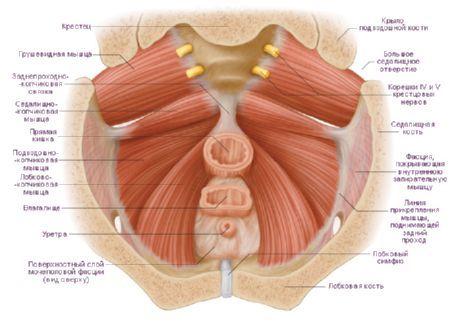
Urogenitálna bránica zaberá prednú časť perinea a má tvar trojuholníka, ktorého vrchol smeruje k pubickej symfýze. Strany sú ohraničené spodnými ramenami pubis a ischium, pričom základňa zodpovedá línii spájajúcej sedacie hrbolčeky. U mužov prechádza močová trubica cez urogenitálnu membránu, u žien močová trubica a vagína.
Svaly urogenitálnej bránice sú rozdelené na povrchové a hlboké. Medzi povrchové svaly patria 3 svaly: povrchový priečny perineálny sval, ischiokavernózny sval a bulbospongiosus
Povrchový priečny sval hrádze (m.transversus perinei superficialis) je zaparený a leží v hlbokej vrstve podkožného tukového tkaniva. Začína na spodnej vetve ischium v blízkosti ischiálneho tuberositas, ide priečne k tomu istému svalu na druhej strane a končí v šľachovom strede hrádze, tvorenom tenkými plochými šľachami týchto svalov. Niektoré vlákna tohto svalu sú votkané vonkajší zvierač konečníka a do m. bulbospongiosus opačnej strany. Povrchové priečne svaly sa podieľajú na posilňovaní šľachového centra perinea.
Ischiocavernosus sval (m.ischiocavernosus) je tiež párový a začína na spodnej vetve ischia. Jeho stredná strana susedí s driekom penisu (u mužov) alebo klitorisom (u žien). Sval je pripojený k corpus cavernosum, časť tohto svalu pokračuje šľachou končiacou v zadnej časti penisu, kde sa spája s vláknami toho istého svalu na opačnej strane. U žien je tento sval menší ako u mužov. Ischiokavernózne svaly, keď sú kontrahované, podporujú erekciu penisu alebo klitorisu stláčaním žilových ciev.
Bulbospongiosus sval (m.bulbospongiosus) u mužov vzniká na stehu a spodnej ploche bulbu penisu. Vlákna idú dopredu, laterálne a nahor, pokrývajú cibuľku a hubovité telo penisu vpravo a vľavo a sú pripojené k jeho tunica albuginea a povrchovej fascii na zadnej strane penisu. Pri kontrakcii sval stláča bulbus, kavernózne telesá a chrbtovú žilu penisu, ako aj bulbouretrálne žľazy, podieľa sa na erekcii a tiež podporuje vypudzovanie spermií a moču z močovej trubice. U žien parný sval bulbospongiosus pokrýva vagínu v oblasti jej otvoru (m.sphincter urethrovaginalis). Sval začína na šľachovom strede hrádze a na vonkajšom zvierači konečníka, pripája sa k dorzálnej ploche podnebia a prepletá sa do jeho tunica albuginea. Na svojej ceste sval zospodu susedí s žľazami vestibulu. Pri kontrakcii zužuje vchod do pošvy, stláča veľkú žľazu predsiene, bulbus predsiene a z nej vystupujúce žily.
Hlboké svaly genitourinárnej bránice zahŕňajú priečny perineálny sval a sval zvierača močovej trubice.
Hlboký priečny sval hrádze (m.transversus perinei profundus) je spárovaný, má vzhľad tenkej platničky, začína na vetvách ischia a pubis. Pozdĺž strednej čiary hrádze sa jej plochá šľacha spája so šľachou toho istého svalu na druhej strane a podieľa sa na tvorbe šľachového centra hrádze. Oba svaly posilňujú urogenitálnu bránicu.
Sval - zvierač močovej rúry (m.sphincter urethrae) začína čiastočne na dolných vetvách lonové kosti. Svalové snopce majú prevažne kruhový smer, u mužov pokrývajú membránovú časť močovej rúry a u žien močovú rúru. U mužov sú zväzky vlákien tohto svalu pripevnené k prostatickej žľaze a u žien sú votkané do pošvovej steny. Sval je dobrovoľným kompresorom močovej trubice. U žien sval stláča aj vagínu.
Panvová bránica (diaphragma pelvis) zaberá späť perineum a má tvar trojuholníka, ktorého vrchol smeruje ku kostrči a uhly smerujú k sedacím hrbolčekom. Posledný úsek rekta prechádza u mužov aj žien cez panvovú membránu.
Povrchovú vrstvu svalov panvovej bránice predstavuje nepárový sval - vonkajší análny zvierač (m.sphincter ani externus). Tento sval leží pod kožou obklopujúcou konečnú časť konečníka. Pozostáva z niekoľkých zväzkov, z ktorých najpovrchnejší končí v podkožného tkaniva. Zväzky začínajúce v hornej časti kostrče pokrývajú konečník a končia v strede šľachy perinea. Najhlbšie zväzky, obklopujúce spodná časť konečník, susediaci s m. levator ani. Všetky zväzky vonkajšieho análneho zvierača pri kontrakcii stlačia (uzatvoria) otvor konečníka.
Hlboké svaly panvovej bránice zahŕňajú dva svaly, ktoré sa tvoria zadná časť dno panvovej dutiny. Sval, ktorý dvíha ani (m.levator ani) spárovaný, má tvar tenkej trojuholníkovej platničky, tvorí lievik s podobným svalom na druhej strane, široká časť smeruje nahor. Spodné časti oboch svalov, zužujúce sa, pokrývajú konečník vo forme slučky. Sval vzniká na bočnej stene panvy v niekoľkých zväzkoch. Predné zväzky začínajú o vnútorný povrch dolná vetva lonovej kosti, bočné - na šľachovom oblúku svalu levator ani (arcus tendineum musculi levatoris ani). Tendinový oblúk je klenuté zhrubnutie fascie panvy, kde tvorí obturátorovú fasciu. Zväzky pravého a ľavého svalu, ktoré zdvíhajú ani, smerujú dole a dozadu, spájajú sa navzájom a pokrývajú konečník. Niektoré z vlákien týchto svalov sú votkané do prostaty (u mužov), do steny pošvy (u žien), ako aj do steny močového mechúra a konečníka; samotné svaly končia na vrchole kostrče vo forme análno-kokcygeálneho väziva (lig. anococcygeum). Keď sa sval levator ani stiahne, zosilnie a zdvihne sa panvového dna dolný (koncový) úsek konečníka sa ťahá dopredu a nahor, čím sa stláča. Tento sval u žien stláča aj vchod do pošvy a približuje ho zadná stena vagínu dopredu.
Coccygeus sval (m.coccygeus) je párový, začína na ischiálnej chrbtici a sakrospinóznom väze, prebieha mediálne a posteriorne; upína sa na laterálny okraj kostrče a na vrchol krížovej kosti. Snopce tohto svalu priliehajú na mediálnej strane k sakrospinóznemu väzu a sú doň čiastočne vpletené, čím spevňujú zadnú časť panvovej bránice.
Dno panvovej dutiny uzatvára bránica panvy (diaphragma pelvis), ktorú vpredu dopĺňa bránica urogenitálneho (diaphragma urogenitale).
Panvová bránica zahŕňa svaly, ktoré zdvíhajú ani (m. levator ani), m. coccygeus a vonkajší zvierač konečníka (m. sphincter ani externum).
M. levator ani, párový, má trojuholníkový tvar a skladá sa z pubococcygeus (m. pubo-coccygeus), iliococcygeus a ischiococcygeus (m. ileo-coccygeus). Celá svalová hmota panvovej bránice má tvar prevrátenej misky alebo kupoly, pričom konkávny povrch smeruje nahor a konvexný povrch smeruje nadol. V strede tejto kupoly je genitálna štrbina, cez ktorú vystupuje močová trubica, vagína a konečník.
Urogenitálna membrána má trojuholníkový tvar. V jeho prednom úseku sa nachádza urogenitálny zvierač (sphincter uro-genitale), vzadu priečny hlboký sval hrádze (m. transversus perinei profundus), spojený so svalmi povrchovej vrstvy a levátormi.
Vonkajšia vrstva svalov panvového dna zahŕňa vonkajší a vnútorný zvierač konečník(m. sphincter ani externus, internus), bulbo-kavernózny sval (m. bulbo-cavernosus), povrchový priečny perineálny sval (m. transversus perinei superficialis) a ischiokavernózny sval (m. ischiocavernosus). Vonkajšia vrstva svalov panvového dna je svojimi šľachami zrastená do silného vláknitého útvaru - šľachového centra hrádze (centrum tendineum perinei).
Krvné zásobenie dna panvovej dutiny sa uskutočňuje hlavne vetvami vnútorných pohlavných ciev (a. pudenda interna). Krvné zásobenie perinea - vonkajšie a vnútorné pohlavné cievy (a. pudenda externa et interna).
K inervácii svalov panvového dna dochádza cez vetvy sakrálneho plexu (pli. sacralis), vonkajšieho pudendálneho nervu (p. pudendus), ako aj bedrového plexu (pl. lumbalis).
Pri udržiavaní sú nevyhnutné svaly panvového dna vnútrobrušný tlak, fixácia orgánov brušná dutina a panvy.
Cievy a nervy perinea
Krvné zásobenie hrádze sa uskutočňuje vetvami vnútornej (hlbokej) pudendálnej artérie, ktorá opúšťa panvovú dutinu cez väčší ischiatický otvor, ohýba sa okolo sedacej chrbtice a potom vstupuje do ischiorektálnej jamky cez menší ischiatický otvor. Tu tepna vydáva niekoľko veľké konáre: dolná rektálna artéria, perineálna artéria a dorzálna artéria penisu alebo klitorisu. Odkysličená krv preteká rovnomennými žilami do vnútornej bedrovej žily. Lymfatické cievy odvádzajú do povrchových inguinálnych lymfatických uzlín.
Inervácia perinea sa uskutočňuje cez vetvy pudendálneho nervu: nervové vlákna dolné rektálne nervy, perineálne nervy, ako aj análne-kokcygeálne nervy - vetvy kokcygeálneho nervu.
Vývoj perinea
V embryu sa dutina kloaky počas vývoja delí na ventrálny úsek, urogenitálny sínus a dorzálny úsek, konečník, vďaka frontálnemu prerastaniu urogenitálneho septa do neho. Urogenitálna priehradka rastie kaudálnym smerom, dosahuje kloakálnu platničku, ktorá sa potom delí na prednú časť - urogenitálnu platničku a zadnú časť - análnu platničku. Každá platnička praskne nezávisle, čo vedie k vytvoreniu konečníka a urogenitálneho otvoru. Okolo týchto otvorov sa vytvárajú svalové vlákna z mezodermu prerastajúceho do hrúbky análnej a urogenitálnej platničky. Najprv sa z týchto vlákien vytvoria zvierače a potom sval, ktorý zdvíha konečník (v oblasti análnej platničky), perineum a zvyšok svalov, ktoré tvoria základ genitourinárnej bránice.
ROZKROK [perineum(PNA, JNA, BNA)] - oblasť medzi lonovou symfýzou vpredu, vrcholom kostrče vzadu, sedacími hrbolčekmi a sakrotuberóznymi väzmi po stranách. Je to dolná stena tela, zospodu uzatvárajúca malú panvu, cez ktorú prechádza močová trubica, konečník a aj pošva (u žien). P. zabraňuje prolapsu panvových orgánov, vytvára možnosť zadržania ich obsahu (výkaly, moč) a kontroly močenia a defekácie.
Embryológia
Ryža. 1. Schematické znázornenie počiatočného (a), stredného (b) a konečného (c) štádia oddeľovania kloaky a tvorby hrádze v r. embryonálne obdobie: 1- rektálna priehradka je mokrá; 2 - kloaka; 3 - kloakálna membrána; 4 - urogenitálny sínus; 5 - alantois; 6 -- mezonefrický vývod; 7 - konečník; 8 - zvyšky kloakálnej membrány; 9 - primitívny rozkrok. (Šípky označujú smer rastu prepážky močového rekta. Na obr. b je miesto vzniku kloakálnej membrány zvýraznené obdĺžnikom, na obr. c je to isté miesto znázornené vo zväčšenom pohľade pri konečnom štádium vývoja perinea).
V 3. – 4. týždni dochádza k oddeleniu intraembryonálneho primárneho čreva a tvorbe kloaky. embryonálny vývoj(obr. 1). Na prednom a zadnom konci primárneho čreva sa vytvárajú slepé vrecká lemované endodermou. Zadný vak v tomto štádiu vývoja sa rozširuje, spája sa s kanálikmi alantois a strednej obličky (mezonefrický kanál) a mení sa na kloaku. Zapnuté vonkajší povrch tela, podľa umiestnenia kloaky vzniká priehlbina - vonkajšia kloakálna jamka (fovea externa cloacalis), okraje v priebehu 4. týždňa. postupne sa prehlbuje smerom ku kloake. Dno uvedeného análneho výklenku (proctodaeum) je oddelené od kloaky kloakálnou membránou (membrana cloacalis). Zároveň zo zadnej časti coelomu vrastajú do kloaky párové epiteliálne záhyby obsahujúce mezenchým a vytvárajú urogenitálnu priehradku, okraje rastú smerom k proktodeu a rozdeľujú kloaku na dve časti - análny kanál (canalis analis) a urogenitálny sínus (sinus urogenitalis). Po oddelení kloaky je dokončené do 6.-7. týždňa. Počas vývoja sa kloakálna membrána pretrhne a vytvorí dva otvory: análny (anus) a urogenitálny (ostium urogenitale). Spodná časť urogenitálneho septa, obsahujúca mezenchým, následne tvorí telo hrádze (corpus perineale), horná časť je redukovaná, u dospelých zostáva vo forme peritoneálnej perineálnej fascie (fascia peritoneoperinealis). Stupeň vývoja urogenitálnej priehradky určuje vonkajší tvar priehradky: pri výraznom vývoji je priehradka konvexná, pri slabom vývoji môže byť konkávna. P. deformácie sú bežnejšie s konkávnym tvarom.
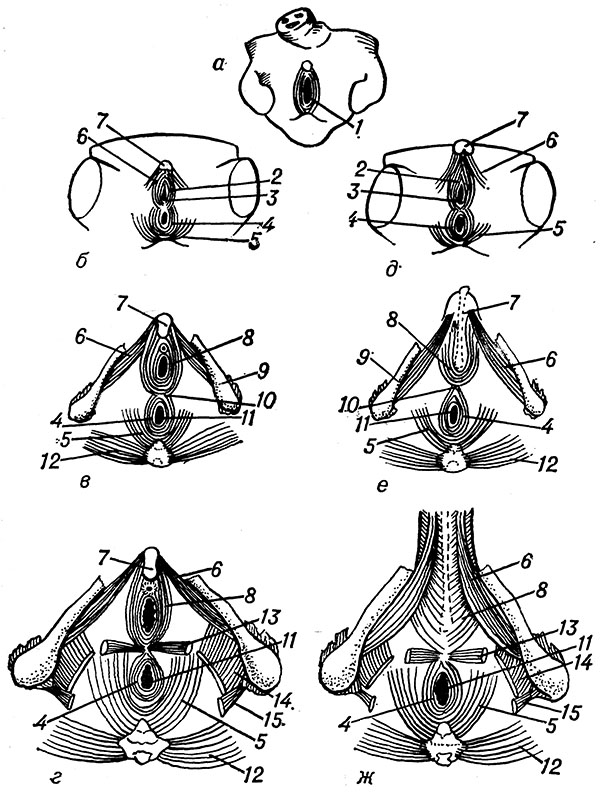
Ryža. 2. Schematické znázornenie štádií vývoja svalov perinea: a - indiferentná fáza; b, c, d - následné štádiá vývoja ženských perineálnych svalov; d, f, g - mužská perineum; 1 - kloaka; 2 - zvierač genitourinárny sínus; 3 - otvorenie urogenitálneho sínusu; 4-vonkajší análny zvierač; 5- sval levator ani; 6 - ischiokavernózny sval; 7 - hlava klitorisu (penis); 8 - bulbospongiosus sval, 9 - ischium; 10 - šev v rozkroku; 11 - konečník; 12 - sval gluteus maximus; 13 - povrchový priečny perineálny sval; 14 - sval iliococcygeus; 15 - ischiococcygeus sval.
Perineálne svaly, ktoré sa vyvíjajú neskôr ako svaly brušnej steny, sú odlíšené od rôzne zdroje(obr. 2): z dorzálneho mezodermu v 4. týždni. vzniká kloakálny zvierač (sphincter cloacalis), ktorý sa neskôr delí (zodpovedá rozdeleniu kloaky) na anláž rektálnych zvieračov a genitourinárne orgány; svaly močového mechúra a močovej trubice sa odlišujú od ventrálneho mezodermu; zo sakrálnych myotómov vzniká panvová bráničná platnička (lamina diaphragmatica pelvica), z ktorej vzniká m. levator ani a m. coccygeus.
Anatómia
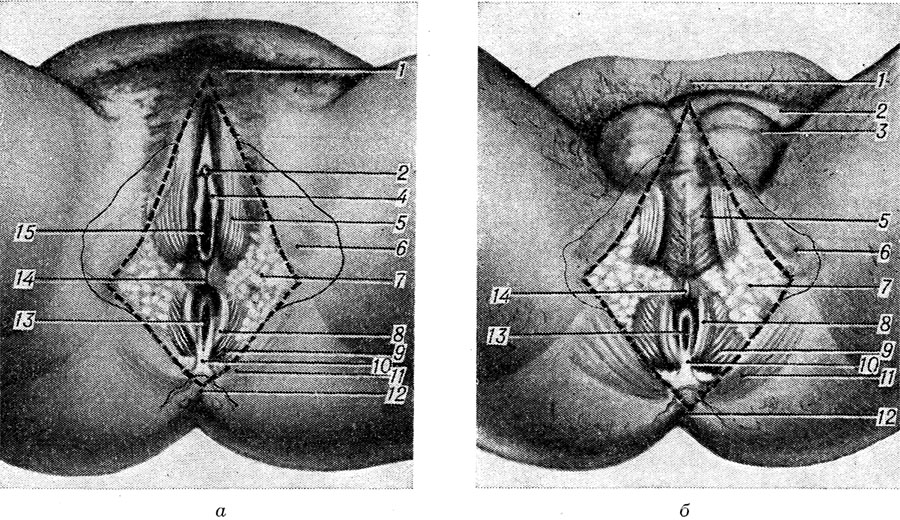
Ryža. 3. Schematické znázornenie ženského (a) a mužského (b) perinea (hranice perinea sú naznačené bodkovanou čiarou, koža v perineálnej oblasti je oddelená): 1 - pubis; 2 - klitoris (obr., a) a penis (obr., b); 3 - miešok; 4 - malý stydké pysky; 5 - bulbospongiosus sval; 6 - projekcia ischiálnej tuberosity; 7 - tukové tkanivo ischiorektálna jamka; 8 - vonkajší análny zvierač; 9 - sval, ktorý zdvíha ani; 10 - análne-kokcygeálne väzivo; 11 - sval gluteus maximus; 12 - projekcia kokyxu; 13 - konečník; 14 - šev v rozkroku; 15 - vaginálny otvor.
Tvar nohy s abdukovanými a pokrčenými nohami je podobný kosoštvorcu (obr. 3). Vrcholy rohov kosoštvorca sú lonová symfýza vpredu, vrchol kostrče vzadu a sedacie hrbolčeky po stranách. Boky kosoštvorca sú vpredu tvorené vetvami lonovej a sedacej kosti a vzadu sakrospinóznymi väzmi, ktoré sú pokryté spodnými okrajmi svalov gluteus maximus. Stredom P. v sagitálnom smere prebieha stredný šľachový steh (raphe), ktorý u mužov prechádza spredu do stehu miešku.
Časť P., ktorá sa nachádza medzi zadnou komisurou veľkých pyskov a konečníkom, sa nazýva pôrodnícke perineum, pretože je dôležité pri pôrodnícka prax. Zodpovedá šľachovému stredu P. - miestu fixácie väčšiny svalov v tejto oblasti.
Horizontálna čiara vedená oboma sedacími hrbolčekmi (linia biiachiadica) rozdeľuje oblasť na dve oblasti: konečník (regio analis) a urogenitálnu oblasť (regio urogenitalis).
Análna oblasť
Análna oblasť tvorí zadný úsek P., ktorým prechádza konečník (pozri). Koža tohto úseku P. je hrubá, spája sa so sliznicou konečníka (pozri) a svalovými snopcami vonkajšieho zvierača konečníka, vytvára tu žiarivé záhyby; obsahuje veľa mazových a potných žliaz. Subkutánne tkanivo a povrchová fascia sú dobre definované. Táto vrstva obsahuje kožné vetvy vnútornej pudendálnej artérie, subkutánnu lymfu. cievy, perineálne nervy (vetvy pudendálneho nervu), perineálne vetvy zadného kožného nervu stehna.
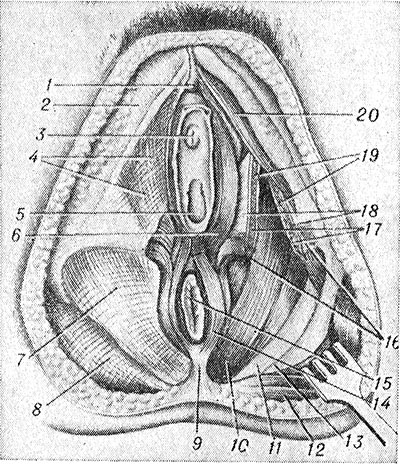
(na obrázku vľavo je odstránená koža a podkožie, vpravo je odstránená fascia): 1 - hlava klitorisu; 2 - fascia lata; 3 - vonkajšie otvorenie močovej trubice; 4 - povrchová fascia perinea; 5 - vaginálny otvor; 6 - bulbospongiosus sval; 7 - spodná fascia panvovej membrány; 8 - gluteálna fascia; 9 - análne-kokcygeálne väzivo: 10 - sval levator ani; 11 - sakrospinózne väzivo; 12 - sval gluteus maximus; 13 - sakrotuberózne väzivo; 14 - vonkajší análny zvierač; 15 - konečník; 16 - povrchový priečny perineálny sval (skrížený); 17 - hlboký priečny sval perinea (skrížený); 18 - spodná fascia urogenitálnej membrány; 19 - horná fascia genitourinárnej bránice; 20 - ischiokavernózny sval.
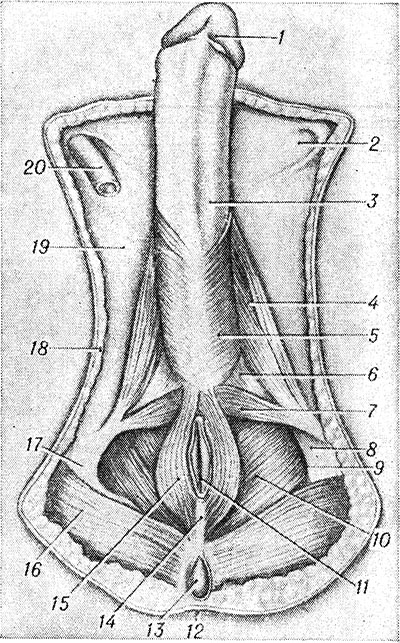
(bola odstránená koža, podkožné tkanivo, fascia perineálnych svalov, semenníky a miešok): 1 - glans penis: 2 - povrchový inguinálny krúžok; 3 - fascia penisu; 4 - ischiokavernózny sval; 5 - bulbospongiosus sval; 6 - hlboký priečny sval perinea; 7 - povrchový priečny perineálny sval; 8 - obturátorová fascia; 9 - rektálno-ischiatická fossa; 10 - sval levator ani; 11 - konečník; 12 - koža; 13 - kostrč; 14 - análne-kokcygeálne väzivo; 15 - vonkajší análny zvierač; 16 - sval gluteus maximus; 17 - ischiálna tuberosita; 18 - podkožné tkanivo; 19 - fascia lata; 20 - vas deferens.
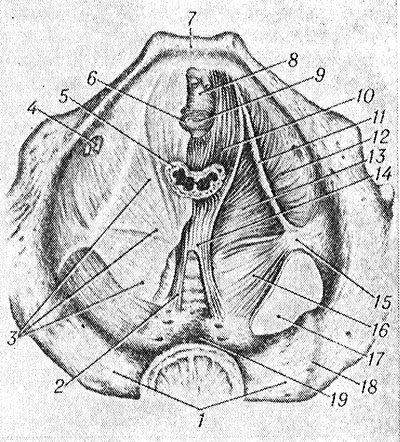
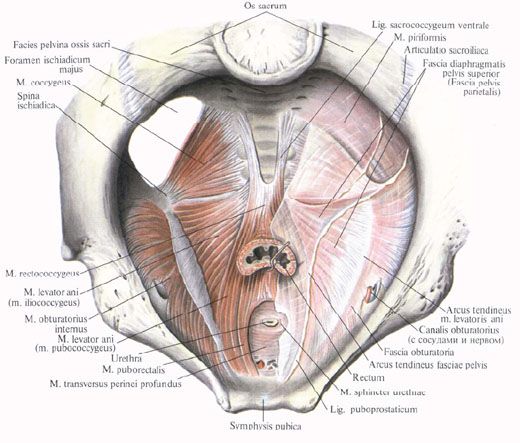
(pohľad zhora; vpravo bola odstránená svalová fascia): 1 - krížová kosť; 2 - ventrálne sacrococcygeálne väzivo; 3 - horná fascia panvovej membrány; 4 - obturátorový kanál (s neurovaskulárnym zväzkom); 5 - konečník; 6 - zvierač močovej trubice; 7 - pubická symfýza; 8 - hlboký priečny sval perinea; 9 - močová trubica; 10 - sval pubococcygeus; 11 - šľachovitý oblúk svalu levator ani; 12 - vnútorný obturátorový sval; 13 - sval iliococcygeus; 14 - rectokokcygeálny sval; 15 - ischiálna chrbtica; 16 - coccygeus sval; 17 - veľký ischiatický foramen; 18 - sakroiliakálny kĺb; 19 - panvový povrch krížovej kosti.
![]()
Farebné ilustrácie.: Ryža. 1. Svaly, tepny a nervy mužského perinea(odstránená koža, podkožie a fascia): 1. tunica scrotum; 2- zadné scrotalové nervy; 3 - bulbospongiosus sval; 4 - tepna bulbu penisu; 5-perineálna tepna; 6 - dorzálna artéria penisu; 7 - dorzálny nerv penisu; 8 - vetvy dolnej rektálnej artérie; 9 - ischiorektálna jamka; 10 - sval gluteus maximus (odrezaný vľavo); 11 - dolné gluteálne nervy; 12-vonkajší análny zvierač; 13 - análne-kokcygeálne nervy; 14 - kostrč; 15 - dolné rektálne nervy; 16 - sakrotuberózne väzivo (skrížené); 17-pohlavný nerv; 18 - sakrospinózne väzivo; 19 - vnútorná genitálna artéria; 20 - perineálny nerv; 21 - ischiálna tuberosita; 22 - povrchový priečny perineálny sval; 23 - perineálne vetvy zadného kožného nervu stehna; 24 - ischiokavernózny sval; 25 - zadné scrotalové artérie. Ryža. 2. Svaly, tepny a nervy ženského perinea(odstránená koža, podkožie a fascia): 1 - hlava podnebia; 2 - vaginálny otvor; 3 - zadné labiálne nervy (labia majora); 4 a 22 - sval bulbospongiosus; 5 - dorzálny nerv klitorisu; 6 - chrbtová tepna klitorisu; 7-perineálny nerv; 8 - vnútorná genitálna artéria; 9 - ischiorektálna jamka; 10 - sval gluteus maximus; 11 - dolné rektálne nervy; 12 - análne - kokcygeálne nervy; 13 - kostrč; 14 - dolný gluteálny nerv; 15 - konečník; 16 - vonkajší análny zvierač; 17- sval levator ani; 18 - perineálne vetvy zadného kožného nervu stehna; 19 - povrchový priečny perineálny sval; 20 - zadné labiálne tepny (labia majora); 21 - ischiokavernózny sval; 23 - vonkajšie otvorenie močovej trubice.
Hlbšie leží vlastná fascia P. (fascia perinei propria), pri disekcii rez odhalí ischiorektálnu jamku (fossa ischiorectalis), vyplnenú voľným spojivovým a tukovým tkanivom - tukové teleso (corpus adiposum). Vonkajšia stena fossy je vnútorný obturátorový sval a jeho fascia, vnútorná stena je spodná plocha m. levator ani, spodná fascia panvovej bránice ho pokrýva a vonkajší análny zvierač (obr. 4, 5, 6 ). Predná hranica fossy sa považuje za povrchový priečny sval P., hoci fossa vyčnieva vo forme úzkeho vrecka do genitourinárnej oblasti. Spodné rektálne cievy a nervy s rovnakým názvom sa nachádzajú v tkanive fossa; na laterálnej stene, pri rozštiepení fascie (pudendálny kanál, sopľavka pudendalis, Alcockov kanál), prechádzajú vnútorné pohlavné cievy a pudendálny nerv (farba. Obr. 1, 2).
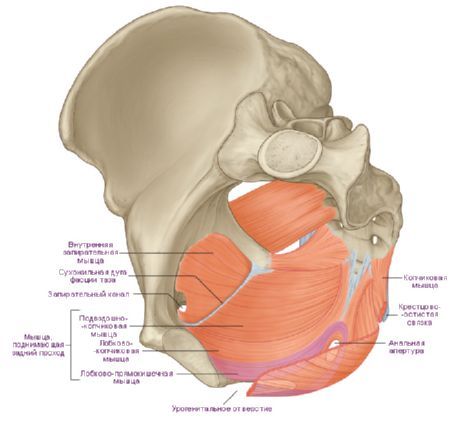
Nasledujúce svaly sa nachádzajú v análnej oblasti P. Vonkajší zvierač konečníka (m. sphincter ani ext.) začína od vrcholu a laterálnych úsekov kostrče, análno-kokcygeálneho väziva (lig. anococcygeum) a priľahlých oblastí kože. Sfinkterové zväzky obchádzajú konečník vpravo a vľavo a spájajú sa pred ním; sú podporované svalovými snopcami pozdĺžnej vrstvy rekta, snopcami m. levator ani a svalom anomococcygeus (m. anococcygeus). Hĺbka pokrytia análneho kanála zvieračom je 3-5 cm, hrúbka zvierača je do 8 mm. Sfinkter má tri časti: podkožnú (pars subcutanea), povrchovú (pars superficialis) a hlbokú (pars profunda). M. levator ani (m. levator ani), spárovaný, spolu so svalom coccygeus tvorí panvovú bránicu (diaphragma pelvis). Podľa miesta začiatku jeho jednotlivých častí sa delí na dva svaly: pubococcygeus (m. pubococcygeus) a iliococcygeus (m. iliococcygeus). M. pubococcygeus začína od zadnej plochy lonových kostí a od prednej časti šľachového oblúka m. levator ani (arcus tendineus m. levatoris ani), tvoreného obturátorovou fasciou. Svalové snopce sa rozprestierajú dozadu a pokrývajú konečník a sú prepletené s rovnomennými svalovými snopcami na druhej strane a s pozdĺžnymi svalovými snopcami čreva a sú pripevnené k análno-kokcygeálnemu väzu, kostrči a ventrálnej časti sacrococcygeal väz. U mužov sú predné okraje m. pubococcygeus tesne spojené s puzdrom prostaty; táto časť svalových snopcov vystupuje ako sval, ktorý zdvíha predstojnú žľazu (m. levator prostatae). U žien takéto zväzky susedia s vaginálnou stenou a sú označené ako pubovaginálny sval (m. pubovaginalis). Sval iliococcygeus pochádza zo šľachového oblúka m. levator ani a ischiálnej chrbtice. Svalové snopce idú smerom dole, dozadu a mediálne a sú pripevnené ku kostrči a ventrálnemu sacrococcygeal ligamentum. Snopce tohto svalu sa prepletajú v konečníku so snopcami m. pubococcygeus a vytvárajú okolo čreva slučkovitý obal. Coccygeus sval (m. coccygeus) pochádza z ischiálnej chrbtice a je pripevnený k bočnému povrchu dolných krížových stavcov a kostrče. Rozlišuje sa aj m. puborectalis (m. puborectalis), ktorého okraje začínajú od lonových kostí, smerujú ku konečníku, ležia povrchnejšie ako m. pubococcygeus, a spájajú sa s vonkajším zvieračom konečníka. Uvedené svaly pokrýva spodná fascia bránice panvy.
Krvné zásobenie análna oblasť sa vedie cez vnútornú genitálnu artériu (a. pudenda int.) a tepny, ktoré sú jej vetvami: dolný konečník (a. rectalis inf.), ktorý vedie do análneho kanála a konečníka, a perineálny (a. perinealis) - do svalov P.; venózny odtok prebieha rovnomennými žilami.
Inervovaný análna oblasť s pudendálnym nervom (n. pudendus) a jeho vetvami: dolné rektálne nervy (nn. rectales inferiores), inervujúce vonkajší análny zvierač, perineálny nerv (n. perinealis), ktorý dáva svalové vetvy, ako aj análny -kostrcové nervy (nn. anococcygei), ktoré sú vetvami kostrčového nervu.
Lymfatická drenáž prechádza perivaginálnou (nodi lymfatici paravaginales), perirektálnou (nodi lymfatici pararectales), dolnou gluteálnou (nodi lymfatici gluteales inf.), sakrálnou (nodi lymfatici sacrales) a inguinálnou (nodi lymfatici inguinales) lymfou. uzly.
Genitourinárna oblasť
V genitourinárnej oblasti u mužov je miešok (pozri) a koreň penisu (pozri), u žien - vonkajšie pohlavné orgány (pozri Vulva). Pokožka má chĺpky a je hojne zásobená mazovými a potné žľazy. Podkožné tkanivo a povrchová fascia sú výrazné. Správna fascia je súčasťou P. vlastnej fascie.
Základné formácie tvoria dva priestory v genitourinárnej oblasti: povrchové a hlboké. V povrchovom priestore (spatium perinei superficiale) sa nachádzajú 3 svaly: povrchový priečny sval P., ischiocavernosus a bulbospongiosus. Povrchový priečny sval P. (m. transversus perinei superficialis) je párový, úzky, ide od sedacieho hrbolčeka do šľachového centra P. M. ischiocavernosus (m. ischiocavernosus) je zaparený, vychádza z hrbolčeka sedacieho a je pripojená k tunica albuginea corpus cavernosum; pod svalmi ležia nohy koreňa penisu u mužov a nohy klitorisu u žien. Sval bulbospongiosus (m. bulbospongiosus) je párový, začína od stredu šľachy penisu, u mužov pokrýva inferolaterálnu plochu bulbu penisu a v strede sa spája s rovnakým svalom na druhej strane; u žien obklopuje pošvový otvor.
IN hlboký priestor(spatium perinei profundum) je urogenitálna bránica (diaphragma urogenitale), inak nazývaná urogenitálny trojuholník (trigonum urogenitale), tvorená hlbokým priečnym svalom P. a fasciami pokrývajúcimi ho nad a pod - hornou a dolnou fasciou hl. urogenitálna bránica (fasciae diaphragmatis urogenitalis sup. et inf. .). Hlboký priečny sval P. (t.j. transversus perinei profundus) začína od sedacích hrbolčekov a vetiev sedacích a lonových kostí. Jeho snopce prebiehajú priečne mediálnym smerom k stredovej línii, kde so svalom opačnej strany tvoria stredný steh šľachy P. Svalom prechádza u mužov močová trubica (pozri), u žien močová trubica a vagína (pozri). . Časť svaloviny obklopujúca močovú rúru sa nazýva uretrálny zvierač (m. sphincter urethrae). Predný okraj hlbokého priečneho svalu nedosahuje k symfýze a túto medzeru vypĺňa zrastená horná a dolná fascia genitourinárnej bránice, tvoriace tu priečne väzivo P. - lig. transversum perinei (starý názov: priečny lonový väz - lig. transversum pubis). Časť tejto fúzie susediaca so symfýzou sa nazýva oblúkové pubické väzivo (lig. arcuatum pubis). U mužov sa medzi močovou rúrou a análnou časťou konečníka pod rektovezikálnym septom pod kožou nachádza perineálne teliesko (corpus perineale). U žien sa toto teleso nachádza medzi prednou stenou konečníka a zadnou stenou vagíny pod rektovaginálnou priehradkou. Telo hrádze je pevne pripevnené zozadu k prednej časti vonkajšieho análneho zvierača a vpredu k prostatickej žľaze a membránovej časti močovej trubice (u mužov) a k vagíne (u žien). Perineálne telo je fibromuskulárna hmota široká 1,5-2 cm (jej rozmery sú 1-1,5 cm v predozadnom a 2-2,5 cm vo vertikálnom smere).
Krvné zásobenie formácie genitourinárnej oblasti sú vykonávané vetvami vnútornej genitálnej artérie: u mužov - scrotalové artérie (rr. scrotales posteriores), uretrálna artéria (a. urethralis), artéria bulbi penisu (a. bulbi penis ), tepny penisu (aa. profunda et dorsalis penis); u žien - zadné labiálne tepny (rr. labiales posteriores), uretrálna tepna (a. urethralis), tepna vestibulu pošvy (a. vestibuli vaginae), podnebná tepna (aa. profunda et dorsalis clitoridis). Venózny odtok vyteká krv cez rovnomenné žily, nositeľov krvi do vnútornej bedrovej žily (v. iliaca int.).
Inervovať táto oblasť vetvy perineálnych nervov: zadný scrotal (labiálny) - nn. scrotales (labiales) posteriores, dorzálny nerv penisu (klitoris) - n. dorsalis penis (klitoridis).
Lymfatická drenáž prechádza cez tie isté lymfatické uzliny ako z análnej oblasti P.
Patológia
Vývojové chyby. Vrodené rázštepy P. vznikajú v neskoré štádiá vývoj embrya v dôsledku nezlúčenia pohlavných záhybov. U chlapcov sa rázštep nachádza pozdĺž stredného švu P. a ide o úzky, priamočiary defekt tkaniva, ktorého steny sú pokryté sliznicou, ktorá produkuje hlien. U dievčat rázštep splýva s genitálnou štrbinou a je pokrytý sliznicou vychádzajúcou z pošvovej predsiene; zadná komisura pyskov ohanbia chýba.
Wedge. prejavy P. rázštepu u chlapcov spočívajú v podráždení kože hrádze a prítomnosti svrbenia. Dievčatá nemajú žiadne sťažnosti.
U chlapcov sa rázštep nezahojí sám, preto je indikovaný chirurgická liečba rez pozostáva z excízie sliznice pokrývajúcej rázštep spolu s okrajmi kože a tesného zošitia rany. U dievčat sa rázštepy zvyčajne hoja samé.
Teratoidné útvary P. sú dôsledkom porúch embryonálneho vývoja. Vyskytujú sa u detí (zvyčajne dievčat) aj dospelých (zvyčajne mužov). U detí sú teratoidné formácie charakterizované rýchlym rastom a významným rizikom malignity, okraje sa podľa rôznych zdrojov pozorujú u 10-25% pacientov a sú spojené s nízkou diferenciáciou formačných buniek. Teratómy (pozri) sú bežnejšie a dermoidné cysty (pozri Dermoid) a epidermoidné cysty (pozri) sú oveľa menej časté. U dospelých prevládajú epidermoidné a dermoidné cysty, teratómy sú zriedkavé. Malignita sa pozoruje u približne 2 % pacientov.
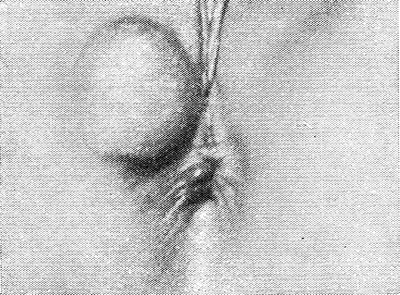
Ryža. 7. Pohľad na perineum s dermoidnou cystou u ženy.
Teratóm sa zvyčajne nachádza pod kožou hrádze medzi špičkou kostrče a konečníkom a často visí medzi nohami dieťaťa. Kvôli rýchly rast môže vytesniť konečník dopredu alebo laterálne. V tomto prípade sú často stlačené konečník a močová trubica, čo vedie k zadržiavaniu stolice a močenia. Dermoidné a epidermoidné cysty vyzerajú ako nádorovité útvary nachádzajúce sa v podkožnom tkanive perinea (obr. 7). Cysty majú tesne elastickú konzistenciu, niekedy možno pociťovať kolísanie. Pomerne často dochádza k hnisaniu a spontánnemu otváraniu teratoidných útvarov s následnou tvorbou dlhodobo sa nehojacich jednoduchých alebo viacnásobných fistúl.
Epidermoidné a dermoidné cysty sú diagnostikované klinom. znamenia. Jeden z charakteristické znaky Teratóm je striedanie hustých oblastí tkaniva s cystickými formáciami. Obyčajná rádiografia vám umožňuje zistiť kostných štruktúr a kalcifikované inklúzie. V niektorých prípadoch sa rozlišujú teratoidné formácie spina bifida(pozri Spina bifida) a v prítomnosti fistúl - s rektálnymi fistulami (pozri). V týchto prípadoch sú najúčinnejšie fistulografia (pozri) a punkčná cystografia (pozri): v prítomnosti teratoidných útvarov röntgenové snímky odhalia cystické útvary okrúhly tvar s hladkými, jasnými vnútornými obrysmi. V pochybných prípadoch je potrebná biopsia (pozri).
Liečba teratoidných útvarov je chirurgická. U detí sa vzhľadom na častú malignitu teratómov operácia vykonáva bezodkladne. Na hrádzi sa vedie priečny oblúkovitý kožný rez, ktorého konce siahajú k sedacím hrbolčekom a stred je 5 cm za hrbolčekom. análny otvor. Nádorovitá formácia je oddelená od prednej steny konečníka. Na odstránenie jeho časti umiestnenej v panve sa niekedy kostrč resekuje. Teratóm sa odstráni en bloc bez otvorenia cystických dutín. Po excízii výslednej prebytočnej kože sa rana pevne zašije, pričom zostane gumová drenáž.
Dermoidné a epidermoidné cysty u dospelých sa odstraňujú en bloc pomocou hraničnej kožnej incízie a bez otvorenia lumenu cysty. V prítomnosti drenážnych fistúl sú tieto vyrezané v zdravom tkanive. Rana sa zašije a zanechá gumovú drenáž. Pri výskyte hnisavých fistúl nie je rana šitá tesne, ale iba zúžená stehmi.
Predpoveď o rýchle odstránenie benígne teratoidné formácie sú priaznivé. Pre zhubné a primárne malígne formácie je prognóza nepriaznivá.
Poškodenie perineum môže byť uzavreté (modriny, podkožné trhliny, hematómy atď.) a otvorené (prerezané a bodné rany, strelné rany atď.). V týchto a iných prípadoch môže byť poškodenie P. kombinované s poškodením extraperitoneálnej časti rekta, močového mechúra, močovej trubice a panvových kostí, ktoré určujú klin. obrázok. Poranenia P. u žien spojené s pôrodom majú určité špecifikum (pozri nižšie).
Všetky zranenia P. sa vyznačujú ostré bolesti, niekedy sprevádzané mdloby, zvýšená telesná teplota. V súvislosti s krvácaním (pozri) alebo tvorbou hematómu (pozri) dochádza k pocitu plnosti v P., okraje sa vydutia, jeho koža nadobúda modrastú farbu. Uzavreté zranenia P. s poškodením konečníka, močového mechúra alebo močovej trubice sa zvyčajne pozorujú v prítomnosti zlomenín panvových kostí. V týchto prípadoch môže moč a výkaly unikať do okolitého tkaniva. Pri kombinovaných poraneniach konečníka a konečníka sa bezprostredne po poranení objavuje naliehavé (niekedy falošné) nutkanie na defekáciu. Z otvorov rany na P. sa uvoľňujú výkaly a plyny, v stolici sa nachádza prímes krvi; Často je narušená funkcia vonkajšieho análneho zvierača. Kombinované rany P. a močového mechúra alebo močovej rúry sú sprevádzané uvoľňovaním moču z rany P., infiltráciou moču do tkaniva P. s tvorbou únikov moču (pozri Močová kvapka).
Rany mäkkých tkanív v blízkosti konečníka sú vystavené kontaminácii a infikujú sa počas defekácie. A ak sa povrchové rany často hoja bez výraznejších komplikácií, tak pri hlbokých a rozsiahle ranyČasto sa rozvíja celulitída, ktorá sa šíri do panvového tkaniva. V tomto prípade je možné pridanie anaeróbnej infekcie (pozri).
Diagnóza poškodenia P. je založená na charakteristických klinoch. príznaky a údaje o sondovaní rán, vyšetrenie prstov rektum, anoskopia, rektoskopia a rentgenol. výskumu.
Liečba zranení P. závisí od ich charakteru. Pri P. modrinách bez poškodenia konečníka alebo močového mechúra (močovej trubice) použite konzervatívna liečba- odpočinok, chlad na P. v prvých dňoch, potom termické procedúry (pozri Modrina). Hematómy, ktoré nemajú tendenciu expandovať, sa tiež liečia konzervatívne; ak sa hematóm rozšíri, vykoná sa operácia za účelom hemostázy (pozri Hematóm). Povrchové rany P., berúc do úvahy ich zvýšenú infekčnosť, sú široko vypreparované, neživotaschopné tkanivo je vyrezané a dobre odvodnené (pozri Drenáž).
Pri poranení P. s poškodením rekta sa rana na P. vypreparuje, vyreže sa nekrotické a fekálne kontaminované tkanivo, rana sa ošetrí antiseptikami a antibiotikami a drénuje sa tampónmi a masťou. Rana v črevnej stene v závislosti od veľkosti defektu a veku poranenia sa po aplikácii kolostómie zašije alebo drénuje (pozri Kolostómia). Poškodené vlákna vonkajšieho análneho zvierača sa zošijú.
Keď sa poranenie P. spojí s poranením močového mechúra (močovej trubice), aplikuje sa vysoká suprapubická fistula (pozri Cystotómia) a vypustia sa úniky moču (pozri Močový mechúr).
Pri kombinovaných poraneniach hrádze, rekta a močového mechúra (močovej trubice), komplikovaných panvovým flegmónom, je P. rana široko vypreparovaná a drénovaná, hnisavé netesnosti sú otvorené, je aplikovaný neprirodzený anus (pozri Anus praeternaturalis) a vysoká fistula močového mechúra.
Choroby. Hnisavé procesy v P. môže dôjsť v dôsledku mikrotraumy a poranenia P., poškodenie a zápalové procesy v konečníku, poranenie močovej trubice, hnisavý zápal prostatická žľaza a semenné vezikuly, osteomyelitída krížovej kosti a kostrče, hnisanie teratoidných útvarov; možný je aj prenos infekcie zo vzdialených ložísk cez lymfu. a žilových ciest.
Častejšie sa pozorujú vriedky, podkožné abscesy a flegmóna P. Klin. obraz P. varu sa príliš nelíši od varu v iných lokalizáciách (pozri Furuncle).
Syfilis P. sa prejavuje vo forme primárnych syfilómov veľkosti šošoviek, ktoré majú pravidelný tvar, hustú konzistenciu, červenkastú farbu. Potom dochádza k erózii alebo ulcerácii. Sekundárny syfilis vo forme papulózneho syfilidu je často lokalizovaný na perineu. Niekedy sa papuly zväčšujú, ich základňa je pokrytá výrastkami a rozširuje sa (condylomas lata). Syfilitické ďasná (terciárny syfilis) perinea majú priemer od 1 do 3 cm a nachádzajú sa v podkožnom tkanive. Spontánne sa otvárajú a tvoria vredy s podkopanými okrajmi a slabým výtokom. Špecifická liečba – pozri Syfilis].
Perineálne hernie sú zriedkavé. Pozorované u ľudí, ktorí zdvíhajú ťažké predmety fyzická práca, najmä tí so slabou panvovou bránicou alebo tí, ktorí utrpeli poranenie P. Existujú predné a zadné perineálne hernie (pozri). Klinicky sa prejavujú vo forme nádoru podobného útvaru, ktorý vzniká pri fyzická aktivita, chôdza, kašeľ. Jednoduché nastavenie. Pri palpácii sa zistí defekt v svaloch P. Liečba je chirurgickým uzáverom herniálneho ústia v panvovej bránici, na čo sa často využíva perineálny prístup.
Mezenchymóm P. (obr. 8) je menej častý ako lipóm; je nádor komplexnej štruktúry vyrobený z mezenchymálnych derivátov. Nádor je mäkkej konzistencie, stredne pohyblivý a mierne bolestivý, pokrytý kapsulou; Pri strihu je jeho tkanina veľmi pestrá.
Spolu s nodulárnym tkanivom môže byť cystické dutiny s priemerom 5-20 cm, naplnené viskóznym alebo tekutým obsahom. Mikroskopicky je nádor viaczložkový útvar pozostávajúci z tukových, cievnych a vláknité tkanivo v rôznych kombináciách.
Často je perineálny mezenchymóm spojený so stenou konečníka. Nádory vytvorené zo zrelých mezenchymálnych komponentov sú benígne.
Na diagnostiku sa používa punkčná biopsia a rentgenol. metódy výskumu (rádiografia, proktografia, parietografia). V niektorých prípadoch je potrebné odlíšiť mezenchymóm od perineálna hernia a teratoidné útvary.
Liečba je chirurgická. Operačný prístup – perineálny. Pooperačná rana sa zašije a zanechá gumovú drenáž.
Poškodenie perinea u žien spojené s pôrodom, majú určité špecifiká. Najbežnejšie sú ruptúry a hematómy P.
Perineálne ruptúry sa pozorujú častejšie s patologický pôrod(extenzorové vložky, prezentácia záveru) a pri chirurgickom pôrode (kliešte, extrakcia plodu koncom panvovým, vákuová extrakcia).
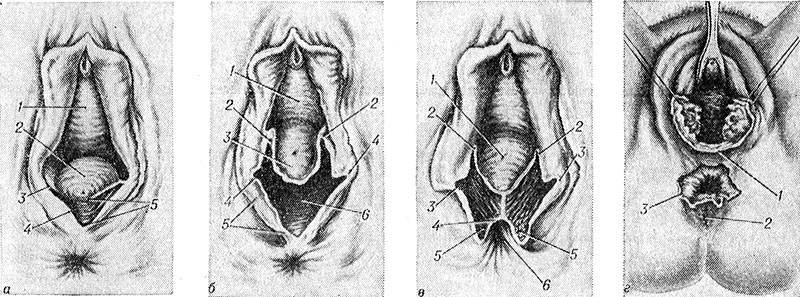
A - ruptúra 1. stupňa (1 - predná stena pošvy, 2 - zadná stena pošvy, 3 - zadná komisura veľkých pyskov ohanbia, 4 - koža perinea, 5 - ruptúra hrádze; b - ruptúra 2. stupňa (1 - predná stena pošvy, 2. - horný okraj prietrže, 3 - zadná stena vagíny, 4 - zadná komisura veľkých pyskov ohanbia, 5 - koža hrádze, 6 - ruptúra hrádze); c - ruptúra III stupňa(1 - zadná stena pošvy, 2 - horný okraj trhliny, 3 - zadná komisura veľkých pyskov ohanbia, 4 - sliznica konečníka, 5 - vonkajší análny zvierač, 6 - konečník); d - centrálna medzera (1 - zadná komisura veľkých pyskov, 2 - konečník, 3 - centrálna medzera perinea).
Existujú tri stupne ruptúry penisu: pri ruptúre prvého stupňa je poškodená zadná komisura veľkých pyskov a koža penisu bez poškodenia svalov (obr. 9, a); s ruptúrou II.stupňa je okrem zadnej komisury a kože hrádze natrhnuté aj centrum šľachy P. a m. bulbocavernosus, povrchový priečny sval P. a k nemu idúci m. levator ani. (obr. 9, b); s ruptúrou tretieho stupňa je narušenie integrity vonkajšieho análneho zvierača spojené (obr. 9, c) s poškodením ( úplná prestávka III stupňa) alebo bez poškodenia (neúplné pretrhnutie III. stupňa) steny rekta. Mimoriadne zriedkavý je tzv. centrálna ruptúra P., pri ktorej zadná komisura veľkých pyskov a horná časť P. zostávajú nedotknuté, ale k ruptúre dochádza v oblasti stredu šľachy P. (obr. 9, d ); V tomto prípade sa plod môže narodiť cez otvor medzi zadnou komisurou veľkých pyskov a vonkajším zvieračom konečníka, pričom sa obíde vaginálny otvor.
Diagnóza ruptúr a stupňa poškodenia P. sa robí pri vyšetrení vulvy po ukončení nástupníckeho obdobia (pozri).
Liečba ruptúr je chirurgická. Ruptúra P. akéhokoľvek stupňa musí byť zošitá, čo chráni ženu po pôrode pred infekciou vniknutou do rany a zabráni budúcemu rozvoju nedostatočnosti svalov panvového dna s prolapsom stien pošvy a maternice a uvoľnením pošvy; nezašitá prietrž tretieho stupňa, sprevádzaná inkontinenciou plynov a výkaly, vedie k invalidite. Na odstránenie týchto javov sa následne uchyľujú rôzne možnosti perineoplastika za účelom obnovy svalovo-fasciálnej štruktúry P. a panvového dna (pozri Prolaps maternice, vagíny; Kolpoperineoplastika).
Šitie trhliny prvého stupňa sa môže uskutočniť pri lokálnej infiltračnej anestézii 0,25% roztokom novokaínu. Odporúča sa zašiť trhlinu II stupňa pod vodivá anestézia(pozri Lokálna anestézia), pri ktorej sa do každej ischiorektálnej jamky vstrekne 50-80 ml 0,25% roztoku novokaínu; infiltračná anestézia pre ruptúru II. stupňa môže sťažiť navigáciu v tkanivách a ich vzájomné porovnanie. Roztrhnutie tretieho stupňa je šité v anestézii (pozri). U žien po pôrode s tehotenskou toxikózou, aby sa predišlo vyvolaniu záchvatu eklampsie (pozri), sa odporúča všetky ruptúry P. zašiť v anestézii.
Pri ruptúre hrádze 1. stupňa sa na okraje rany umiestnia 2-3 hodvábne stehy, ktoré sa prevlečia pod spodok rany. Pri ruptúre II. stupňa sa najskôr natrhnutý m. levator ani, fascia a povrchový priečny sval P. nasadia katgutové stehy a až potom sa na kožu nasadia hodvábne stehy. zadná komisúra veľké pysky ohanbia. Pri ruptúre hrádze tretieho stupňa sa najskôr zašije rektálna ruptúra, cez črevné svaly sa prevedú stehy (katgut alebo tenký lavsan) bez prepichnutia sliznice, vonkajší análny zvierač sa zošije dvoma stehmi katgut a potom postup sa vykonáva ako pri ruptúre hrádze druhého stupňa. Pri centrálnych slzách sa vypreparuje zostávajúca zadná komisura veľkých pyskov a potom sa medzera zašije rovnakým spôsobom ako trhlina druhého stupňa.
Po zašití trhlín I. a II. stupňa sa na 4. deň podá preháňadlo a na 5. deň sa odstránia stehy. Pri ruptúre tretieho stupňa sa na 5. deň predpíše preháňadlo a na 6. deň sa odstránia stehy.
Pooperačné komplikácie - hnisanie, dehiscencia stehov - sú zriedkavé, u prevažnej väčšiny žien po pôrode sa rany zahoja primárny zámer. V prípade dehiscencie stehu pri ruptúrach I. a II. stupňa sa na 2-3 dni používajú prostriedky na vyčistenie rany od nekrotických a hnisavé plaky a potom sa cez všetky vrstvy rany aplikujú sekundárne (hodvábne) stehy, ktoré sa odstránia na 7. – 8. deň. Pri ruptúre tretieho stupňa je opätovný zásah možný po 3-4 mesiacoch. po pôrode, keď zmiznú zápalové javy v oblasti poškodenia.
Prevencia ruptúr P. pozostáva z správne riadenie pôrod (pozri), starostlivé chirurgické doručenie, ako aj včasná disekcia P. v prípade hrozby jeho prasknutia. Posledné nastáva pri nadmernom natiahnutí P., ktoré je charakterizované najskôr cyanózou kože (ťažk. venózny odtok), potom jeho bledosť (znížený arteriálny prítok) a nakoniec výskyt malých prasklín v epiderme na lesklom povrchu kože. V tejto chvíli na vysokej II. Odporúča sa vykonať strednú perineotómiu, ak je nízka, vykoná sa laterálna perineotómia alebo epiziotómia (pozri Perineotómia).
Hematómy P. sa tvoria, keď je P. zvonka neporušený, sú zriedkavé a častejšie sa kombinujú s hematómami vagíny a vulvy. Zároveň sa po pôrode žena po pôrode sťažuje na pocit plnosti hrádze a tlak na konečník. Pri vyšetrení sa zistí P. vydutá a modrastá koža. Hranice šírenia hematómu sa stanovujú pomocou zrkadiel, ako aj pomocou vaginálnych a rektálne vyšetrenie. Ak sa hematóm nezvýši, potom je konzervatívna liečba obmedzená; v prvých dňoch - chlad na perineu, v nasledujúcich dňoch - teplo, ultrazvuk atď. Na prevenciu infekcie sa antibiotiká používajú počas 5-7 dní. Ak hematóm rastie, je potrebné ho otvoriť a obviazať krvácajúcu cievu; ak nie je možné odhaliť cievu v tkanivách nasiaknutých krvou, zašijú sa tenkým katgutom a rana sa tampónuje. Infikovaný hematóm sa otvára, tampónuje a lieči podľa pravidiel purulentnej chirurgie.
Pozri aj Pôrod, pôrodná trauma.
Bibliografia
Almazov I. V. a Sutulov JI. S. Atlas o histológii a embryológii, M., 1978; Aminev A. M. Sprievodca proktológiou, zväzok 3, s. 441, Kuibyshev, 1973; Human Anatomy, ed. S. S. Michajlová, p. 341, M., 1973; Kirpatovsky I. D. a Bocharov V. Ya. Reliéf ľudskej anatómie, s. 73, M., 1974; Lenyushkin A. I. Proktológia detstva, S. 254, M., 1976; Malinovsky M. S. Operatívne pôrodníctvo, M., 1974; Viaczväzková príručka pre pôrodníctvo a gynekológiu, vyd. JI. S. Persianinova, zväzok 3, kniha. 2, str. 164, M., 1964; Praktické pôrodníctvo, vyd. Y. P. Solsky, s. 451, Kyjev, 1977; R at d a N A. S. a M i r o sh n i-k o v V. M. Embryogenéza svalov ľudského perinea, Arkh. anat., gistol a embryol., t. 65, stor. 8 str. 82, 1973; U g l o v F. G. a M u r s a l o v a R. A. Teratomas ( zmiešané nádory) presakrálna oblasť, JI., 1959, bibliogr.; Falin JI. I. Human Embryology, Atlas, M., 1976; Kamina P., Tour-ris H. e. Rideau Y. Anatomie fonctionnelle du périnée obstétrical, le bassin mou, Rev. franç. Gynec., t. 67, s. 17, 1972; O h S. a. K a r k A. E. Anatómia tela perinea, Dis. Colon Rect., v. 16, str. 444, 1973; Pennington T. R. Pojednanie o chorobách a poraneniach konečníka, konečníka a panvového čreva, Philadelphia, 1923; W i 1 s o n P. M, Pochopenie panvového dna, S. Afr. med. J., v. 47, s. 1150, 1973.
V. D. Fedorov; S. N. Davydov (gyn.), S. S. Michajlov (an.).
Perineum je oblasť v tvare diamantu medzi stehnami a zadkom, kde sa nachádza močová trubica, vagína a konečník. Vpredu je perineum ohraničené lonovou symfýzou, vzadu koncom kostrče a laterálnymi ischiálnymi tuberositami. Koža obmedzuje hrádzu zvonku a zdola a bránica panvy (panvová fascia), tvorená dolnou a hornou fasciou, obmedzuje hrádzu hlboko hore.
Panvové dno je pomocou pomyselnej čiary spájajúcej dva ischiálne hrbolčeky anatomicky rozdelené na dve trojuholníkové oblasti: vpredu - genitourinárna oblasť, vzadu - análna oblasť. V strede hrádze, medzi konečníkom a vchodom do pošvy, sa nachádza fibromuskulárny útvar nazývaný šľachovitý stred hrádze. Toto centrum šľachy je miestom pripojenia niekoľkých svalových skupín a fasciálnych vrstiev.
V urogenitálnej oblasti medzi dolnými vetvami sedacích a pubických kostí sa nachádza svalovo-fasciálna formácia nazývaná „urogenitálna membrána“ (diaphragma urogenitale). Cez túto bránicu prechádza vagína a močová trubica. Bránica slúži ako základ pre fixáciu vonkajších genitálií. Zospodu je urogenitálna bránica ohraničená povrchom belavých kolagénových vlákien, tvoriacich spodnú fasciu urogenitálnej bránice, ktorá rozdeľuje urogenitálnu oblasť na dve husté anatomické vrstvy, ktoré majú dôležité klinický význam, - povrchové a hlboké úseky alebo vrecká perinea.
Povrchové perineum
Povrchová časť hrádze sa nachádza nad spodnou fasciou genitourinárnej bránice a obsahuje na každej strane veľkú žľazu vestibulu vagíny, klitorisovú stopku s nadložným ischiocavernóznym svalom, bulbus vestibulu s prekrývajúcim bulbospongiosus ( bulbocavernosus) sval a malý povrchový priečny perineálny sval.
Ischiocavernosus sval pokrýva stopku klitorisu a zohráva významnú úlohu pri udržiavaní jeho vzpriamenia, pretože tlačí stopku na ischio-lonovú vetvu, čím odďaľuje odtok krvi z erektilného tkaniva. Sval bulbospongiosus vychádza zo šľachovitého centra perinea a vonkajšieho zvierača konečníka, potom prechádza zozadu okolo spodnej časti vagíny, pokrýva bulbus vestibulu a vstupuje do tela hrádze. Sval môže pôsobiť ako zvierač na utiahnutie spodnej časti vagíny. Zle vyvinutý povrchový priečny perineálny sval, ktorý vyzerá ako tenká platnička, začína od vnútorného povrchu sedacej kosti blízko sedacieho hrbolčeka a prebieha priečne a vstupuje do perineálneho tela. Všetky svaly povrchový úsek pokryté hlbokou perineálnou fasciou.
Hlboké perineum
Hlboká časť perinea sa nachádza medzi spodnou fasciou genitourinárnej bránice a nevýraznou hornou fasciou genitourinárnej bránice. Urogenitálna bránica pozostáva z dvoch vrstiev svalov. Svalové vlákna v urogenitálnej bránici sú vo všeobecnosti priečne, vychádzajú z ischiopubických ramien na každej strane a spájajú sa v strednej línii. Táto časť urogenitálnej bránice sa nazýva hlboký priečny sval hrádze (m. transversus perinei profundus). Časť vlákien zvierača močovej rúry oblúkovito stúpa nad močovou trubicou, zatiaľ čo druhá časť je umiestnená kruhovo okolo nej a tvorí vonkajší zvierač močovej rúry. Svalové vlákna zvierača močovej trubice prechádzajú aj okolo vagíny a sústreďujú sa tam, kde sa nachádza vonkajší otvor močovej trubice. Sval hrá dôležitú úlohu pri obmedzovaní procesu močenia, keď je močový mechúr plný a je dobrovoľným kompresorom močovej trubice.
Hlboký priečny perineálny sval vstupuje do perineálneho tela za vagínou. Pri bilaterálnej kontrakcii tak tento sval podopiera perineum a ním prechádzajúce viscerálne štruktúry.
Pozdĺž predného okraja urogenitálnej bránice sa jej dve fascie spájajú a vytvárajú priečne perineálne väzivo. Pred týmto fasciálnym zhrubnutím je oblúkovité väzivo lonovej, ktoré prebieha pozdĺž spodného okraja lonovej symfýzy.
Análna oblasť
Análna oblasť zahŕňa konečník, vonkajší análny zvierač a ischiorektálnu jamku. Anus sa nachádza na povrchu perinea. Koža konečníka je pigmentovaná a obsahuje mazové a potné žľazy. Análny zvierač pozostáva z povrchových a hlbokých častí priečne pruhovaných svalových vlákien. Podkožná časť je najpovrchnejšia a obklopuje spodnú stenu konečníka, hlbokú časť tvoria kruhové vlákna, ktoré splývajú s m. levator ani. Povrchová časť zvierača pozostáva zo svalových vlákien prebiehajúcich hlavne pozdĺž análneho kanála a pretínajúcich sa v pravom uhle pred a za konečníkom, ktoré potom vstupujú do perinea vpredu a vzadu - do slabej vláknitej hmoty nazývanej análne-kokcygeálne telo. , alebo análno-kokcygeálne telo.coccygeal ligament. Análny otvor je zvonka pozdĺžny štrbinovitý otvor, ktorý možno vysvetliť predozadným smerom mnohých svalových vlákien vonkajšieho análneho zvierača.
Ischiorektálna jamka je klinovitý priestor vyplnený tukom, ktorý je zvonka ohraničený kožou. Koža tvorí základ klinu. Vertikálnu laterálnu stenu jamky tvorí musculus obturator internus. Šikmá supramediálna stena obsahuje m. levator ani. Ischiorektálne tukové tkanivo umožňuje konečník a análny kanál expandovať počas defekácie. Fossa a tukové tkanivo, ktoré obsahuje, sú umiestnené vpredu a hlboko nahor k urogenitálnej bránici, ale pod svalom levator ani. Táto oblasť sa nazýva predné vrecko. Na zadnej strane sa tukové tkanivo vo fossa rozprestiera hlboko k svalu gluteus maximus v oblasti sakrotuberózneho väziva. Laterálne je jamka ohraničená ischium a krytom obturátorovej fascie spodná časť obturator internus sval.
Ed. G. Savelyeva
„Čo je perineum a ako je štruktúrované“ - článok zo sekcie
Rozkrok(perineum) - oblasť medzi pubickou symfýzou vpredu, vrcholom kostrče vzadu, sedacími hrbolčekmi a sakrotuberóznymi väzmi po stranách. Je to dolná stena tela, zospodu uzatvárajúca malú panvu, cez ktorú prechádza močová trubica, konečník a aj pošva (u žien).
Perineum má tvar kosoštvorca a je rozdelené konvenčnou líniou spájajúcou ischiálne hrbolčeky na dve nerovnaké trojuholníkové oblasti: predno-genitourinárnu oblasť, kde sa nachádza urogenitálna bránica, a zadno-análnu oblasť tvorenú panvovou bránicou.
Svaly urogenitálnej bránice sú rozdelené na povrchové a hlboké. Medzi povrchové svaly patrí povrchový priečny perineálny sval, ischiokavernózny sval a bulbospongiosový sval ( ryža. 1 ). Povrchový priečny perineálny sval posilňuje šľachovité centrum perinea. Ischiokavernózny sval u mužov obklopuje stopku penisu, niektoré vlákna sú nasmerované do zadnej časti penisu a prechádzajú cez šľachu naťahujúcu sa do tunica albuginea. U žien je tento sval slabo vyvinutý, smeruje ku klitorisu a podieľa sa na jeho erekcii. Sval bulbospongiosus u mužov začína na bočnom povrchu kavernózne telá a pri stretnutí so svalom rovnakého mena na opačnej strane pozdĺž stredovej čiary corpus spongiosum tvorí šev. Sval podporuje ejakuláciu spermií a močenie. U žien sval pokrýva otvor vagíny ( ryža. 2 ) a pri jej kontrakcii ju zužuje. Hlboké svaly urogenitálnej bránice zahŕňajú hlboký priečny perineálny sval a vonkajší zvierač uretry. Hlboký priečny perineálny sval posilňuje urogenitálnu bránicu. V jeho hrúbke ležia u mužov bulbouretrálne žľazy a u žien veľké žľazy predsiene. Vonkajší zvierač uretry obklopuje močovú rúru a u žien tento sval obklopuje aj vagínu.
Panvová bránica je tvorená m. levator ani, m. coccygeus a vonkajším análnym zvieračom. M. levator ani pokrýva konečník na oboch stranách, u žien sú niektoré vlákna votkané do pošvovej steny a u mužov do prostaty. Sval spevňuje a dvíha panvové dno, dvíha koncový úsek konečníka a u žien zužuje vchod do pošvy. Coccygeus sval dopĺňa a spevňuje svalovú klenbu panvovej bránice zozadu. Vonkajší análny zvierač obklopuje konečník a uzatvára ho, keď sa stiahne.
Fascia pokrývajúca svaly genitourinárnej bránice na zadnom okraji povrchového priečneho perineálneho svalu je rozdelená na tri ( ryža. 3 ): horný, pokrývajúci vnútorný (horný) povrch svalov genitálnej bránice; nižšie, prechádzajúce medzi hlbokými a povrchovými svalmi perinea; povrchový, pokrývajúci povrchové svaly pod ním. a u mužov prechádza do fascie penisu. Spodná a horná fascia na prednom okraji hladkého priečneho perineálneho svalu tvorí priečne perineálne väzivo.
V perineálnej oblasti na oboch stranách konečníka je párová depresia - ischiorektálna jamka. Má prizmatický tvar a je vyplnený tukovým tkanivom, obsahuje vnútorné pohlavné cievy a pudendálny nerv. Jeho vrchol zodpovedá spodnému okraju šľachovitého oblúka fascie panvy. Bočnú stenu tvoria spodné 2/3, obturator internus sval a vnútorný povrch ischiálneho tuberositas. Mediálna stena je tvorená spodným povrchom m. levator ani a vonkajším análnym zvieračom; zadná stena - zadné snopce m. levator ani a m. coccygeus; predné - priečne svaly perinea. Vlákno vypĺňajúce ischiorektálnu jamku pokračuje do pararektálneho tkaniva.
Prívod krvi do perinea sa uskutočňuje vetvami vnútornej pudendálnej artérie, ktorá vychádza z internej iliakálnej artérie. Venózna krv prúdi cez rovnomenné žily do vnútorného systému iliaca žila. Lymfatické cievy dodávajú lymfu do povrchových inguinálnych lymfatických uzlín. Inerváciu perinea zabezpečujú vetvy pudendálneho nervu (zo sakrálneho plexu).
S hlbokými a rozsiahlymi ranami sa často vyvíja flegmóna, šíri sa do panvového tkaniva. Je možné sa pripojiť anaeróbna infekcia.
Diagnóza poranení perinea je založená na charakteristike klinické príznaky a údaje zo sondovania rany, digitálneho vyšetrenia konečníka, anoskopie, rektoskopie a röntgenového vyšetrenia.
Liečba poranení perinea závisí od ich povahy. Pri podliatinách hrádze bez poškodenia konečníka alebo močového mechúra (močovej trubice) sa používa konzervatívna liečba - v prvých dňoch kľud, chlad na perineu, potom termické procedúry (viď. Modriny). Hematómy, ktoré nemajú tendenciu expandovať, sa tiež liečia konzervatívne; s rastúcim hematómom sa vykonáva operácia s cieľom jeho evakuácie a hemostázy (viď. Hematóm). Povrchové rany hrádze sú vzhľadom na ich zvýšenú infekčnosť široko rozrezané, neživotaschopné tkanivo je vyrezané a dobre odvodnené (viď. Drenáž).
V prípade poranenia perinea s rozsiahlym poškodením konečníka aplikuje sa kolostómia a perineálna rana sa ošetrí antiseptikami a odvodní sa. Keď sa poranenie hrádze skombinuje s poranením močového mechúra (močovej trubice), vytvorí sa vysoká suprapubická fistula a odvádzajú sa úniky moču (viď. močového mechúra). Pri kombinovaných ranách hrádze, rekta a močového mechúra (močovej trubice), komplikovaných panvovým flegmónom, sa perineálna rana široko vypreparuje a drénuje, aplikuje sa kolostómia a vysoká fistula močového mechúra.
Condylomas acuminata perinea - benígne vírusová infekcia koža. Objavujú sa v podobe drobných ružových papuliek, ktoré následne rastú a po splynutí pripomínajú karfiol. Formácia má mäkkú konzistenciu a úzku základňu vo forme stopky. Ošetrenie - mazanie 20% alkoholový roztok podofylín alebo chirurgické odstránenie v zdravom tkanive.
U pacientov s ťažkými formami tuberkulózy vnútorných orgánov sa pozoruje tuberkulóza kože perinea. V perineu sa objavujú malé žltkastočervené uzliny, ktoré sa menia na vredy, ktoré sa spájajú a vytvárajú veľké, ostro bolestivé vredy s dnom pokrytým sivastým hnisom. Liečba by mala byť zameraná predovšetkým na odstránenie hlavného ohniska tuberkulózy (pozri. Extrapulmonálna tuberkulóza).
Syfilis perinea sa prejavuje vo forme primárnych syfilómov správna forma hustá konzistencia, červenkastá farba. Potom dochádza k erózii alebo ulcerácii. Sekundárny syfilis vo forme papulózneho syfilidu je často lokalizovaný na perineu.Syfilitické gumy (terciárny syfilis) perinea sa nachádzajú v podkoží, spontánne sa otvárajú a tvoria vredy s podkopanými okrajmi a slabým výtokom. Špecifická liečba (viď. syfilis).
Perineálne hernie sú zriedkavé. Pozorované u ľudí, ktorí vykonávajú ťažkú fyzickú prácu, najmä u ľudí so slabou panvovou membránou alebo u tých, ktorí utrpeli poranenie perinea.Existujú predné a zadné perineálne hernie. Vyzerajú ako nádorovitá formácia, ktorá sa objavuje v perineu počas fyzickej aktivity, chôdze, kašľa a ľahko sa redukuje. Pri palpácii sa zistí defekt svalov perinea.Liečba je chirurgická, uzatvára herniálny otvor v panvovej bránici.
Nádory. V perineálnej oblasti sa môžu vyskytnúť rôzne nádory (neurogénne, vaskulárne, spojivové tkanivo); viac bežné lipóm. Nádor má okrúhly, niekedy sploštený tvar, nachádza sa pod kožou perinea.Pri palpácii má mäkkú konzistenciu, pohyblivý a bezbolestný. Rastie pomaly. Liečba je chirurgická.
Menej často pozorovaný je perineálny mezenchymóm, nádor komplexnej štruktúry vyrobený z derivátov mezenchýmu. Má mäkkú konzistenciu, je stredne pohyblivý a málo bolestivý a je obalený kapsulou.
V diagnostike sa používajú punkčné biopsie a röntgenové vyšetrovacie metódy (rádiografia, proktografia, parietografia). V niektorých prípadoch je potrebné odlíšiť mezenchymóm od perineálnej hernie a teratoidných útvarov. Liečba je chirurgická.
Bibliografia.: Aminev A.M. Sprievodca proktológiou, zväzok 3, s. 441, Kuibyshev, 1973; Human Anatomy, ed. PÁN. Sapina, zväzok 2, s. 131, M., 1986; Lenyushkin A.I. Proktológia detstva, s. 254, M., 1976.

