पैरेन्काइमा में फैलने वाले परिवर्तनों के साथ यकृत का बढ़ना। बढ़े हुए जिगर - इलाज के लिए या इलाज के लिए नहीं? हेपटोमेगाली के लक्षण क्या हैं?
- पॉलीसिस्टिक;
- हेपेटाइटिस - वायरल या नशीली दवाओं से प्रेरित;
- संवहनी भीड़;
- ट्यूमर;
- सिरोसिस;
- घुसपैठ
- शरीर में भड़काऊ प्रक्रियाएं होती हैं;
- चयापचय प्रक्रियाओं की विकृति है;
- जिगर दवाओं से प्रभावित होता है;
- जन्मजात मशाल संक्रमण हैं;
- पित्त का उत्सर्जन करने वाले मार्गों के बिगड़ा हुआ कार्य;
- एक ट्यूमर है।
यकृत - महत्वपूर्ण अंग मानव शरीर, और अगर यह सही ढंग से काम नहीं करता है, तो इसका कारण हो सकता है गंभीर विकृतिखासकर अगर बच्चे का लीवर बड़ा हो गया हो। शरीर से पीड़ित हो सकता है कुपोषण, कम गुणवत्ता वाले उत्पाद, अतिरिक्त वसा, शराब के सेवन और शारीरिक गतिविधि की अनुपस्थिति के कारण भी। लेकिन किस कारण से बच्चे का लीवर बड़ा हो सकता है?
हेपटोमेगाली के लक्षण क्या हैं?
दूसरा महत्वपूर्ण निदानछवि एक स्किंटिग्राफी है। इस अध्ययन में, एक रेडियोधर्मी पदार्थ की एक छोटी मात्रा को रक्तप्रवाह में इंजेक्ट किया जाता है। यह पदार्थ न्यूरोब्लास्टोमा कोशिकाओं में जमा हो जाता है। अस्थि मज्जा, हड्डियों में ट्यूमर के विस्थापन के लिए एक विशेष कक्ष की सहायता से, लिम्फ नोड्स, यकृत या मस्तिष्क को दृश्यमान बनाया जा सकता है।
बच्चे का लीवर क्यों बड़ा हो जाता है
एक अन्य लक्ष्य किसी भी शेष ट्यूमर के आकार और स्थान का मंचन और वर्णन करना है। न्यूरोब्लास्टोमा के लिए उपचार आमतौर पर बच्चों, बच्चों और किशोरों के लिए न्यूरोब्लास्टोमा के साथ अनुसंधान के संदर्भ में होता है। यह एक "उपचार योजना" है जिसके अनुसार संघीय क्षेत्र और स्विट्जरलैंड में 80 से अधिक बच्चों के अस्पताल चल रहे हैं। चिकित्सा के पहले चरणों में से एक है शल्य क्रिया से निकालनाट्यूमर। यदि एक शीघ्र हटानाअसफल, सूक्ष्म और आणविक आनुवंशिक परीक्षा के लिए ऊतक के एक छोटे से टुकड़े को हटाने से संतुष्ट होना चाहिए।
1 एटियलजि और रोगजनन
हेपेटोमेगाली के कारण और लक्षण:


इन चिकित्सा आंकड़ों के आधार पर, अवलोकन रोगी, रोगी के रूप में वर्गीकरण किया जाता है भारी जोखिमया एक उच्च जोखिम वाला रोगी। जबकि चौकस रोगी शुरू में प्रतीक्षा कर सकते हैं, जोखिम और उच्च जोखिम वाले रोगियों को हमेशा कीमोथेरेपी प्राप्त होती है। इसका उद्देश्य ट्यूमर को काम करने योग्य बनाना और किसी भी मौजूदा कॉलोनियों को गायब करना है। कीमोथेरेपी में 6 ब्लॉक होते हैं और लगभग 5 महीने तक चलते हैं। कुछ उच्च जोखिम वाले रोगियों को तथाकथित मेगाथेरेपी भी प्राप्त होती है, जो विशेष रूप से रोगी द्वारा प्राप्त दवाओं और रक्त स्टेम कोशिकाओं की उच्च खुराक के साथ काम करती है।
जिगर में वृद्धि के साथ, रोगी को असुविधा का अनुभव होता है, और दाईं ओर की पसलियों के नीचे लगातार भारीपन महसूस होता है, इसके साथ नाराज़गी, मतली और पेट में दर्द हो सकता है। रोगी की त्वचा पीली हो जाती है।
यदि एक बच्चे में हेपेटोमेगाली है, तो डॉक्टर की यात्रा तत्काल होनी चाहिए, क्योंकि यह घटना हेपेटाइटिस की बहुत तेजी से शुरुआत में योगदान करती है। इस बीमारी के अनुकूल इलाज के बावजूद, एक वयस्क के रूप में, आपके बच्चे को जिगर में समस्या और परेशानी का अनुभव होगा।
हाल ही में, इस प्रक्रिया को ऑटोलॉगस ट्रांसप्लांटेशन कहा गया। अस्थि मज्जा. हालांकि, मेगाथेरेपी आमतौर पर कीमोथेरेपी की तुलना में अधिक गंभीर दुष्प्रभावों से जुड़ी होती है, और न्यूरोब्लास्टोमा के रोगियों में इसकी प्रभावशीलता स्थापित नहीं की गई है। इस अध्ययन का उद्देश्य है वैज्ञानिक तर्कउच्च जोखिम वाले मरीजों के लिए मेगाथैरेपी कितनी फायदेमंद है। रोगियों के इस समूह के एक अन्य भाग में, कीमोथेरेपी मेगाथेरेपी के बजाय संशोधित रूप में 3 महीने तक जारी रहेगी। "मेगाथेरेपी" या "चालू कीमोथेरेपी" का उपयोग यादृच्छिक और केंद्रीकृत है।
2 संभावित रोग
अपने दम पर बढ़े हुए जिगर के कारणों को स्थापित करना असंभव है, इसलिए किसी विशेषज्ञ से परामर्श करना बहुत महत्वपूर्ण है, लेकिन माता-पिता को पता होना चाहिए कि हेपेटोमेगाली निम्नलिखित बीमारियों का संकेत दे सकता है:
यदि नवजात शिशुओं में या बड़े बच्चे में, हेपेटोमेगाली तापमान में वृद्धि के साथ होता है, तो छाती दिखाई देती है संवहनी नेटवर्क, श्लेष्मा झिल्ली और आंखों का श्वेतपटल पीला हो जाता है, त्वचा पर चकत्ते दिखाई देते हैं, मतली दिखाई देती है, उसका वजन कम हो जाता है, फिर उसे एक संक्रामक रोग विशेषज्ञ, हेपेटोलॉजिस्ट या गैस्ट्रोएंटेरोलॉजिस्ट से परामर्श करने की आवश्यकता होती है। सबसे अधिक संभावना है, आपको परीक्षण पास करने और अल्ट्रासाउंड करने की आवश्यकता होगी।
परिणाम और पूर्वानुमान
हालांकि, माता-पिता परिणाम को अस्वीकार कर सकते हैं और अपनी पसंद बना सकते हैं। इसके बाद, उच्च जोखिम वाले रोगियों को एंटी-थेरेपी प्राप्त होगी। यह शरीर की प्रतिरक्षा प्रणाली को प्रभावित करना चाहिए ताकि यह किसी भी अवशिष्ट ट्यूमर से निपट सके जो अभी भी मौजूद हो सकता है। इम्यूनोथेरेपी में हर दो महीने में 5 दिनों के 6 चक्र होते हैं और कुल 1 वर्ष में फैले होते हैं। साइड इफेक्ट दर्द है लेकिन उसके अनुसार इलाज किया जा सकता है और एलर्जी. विकिरण चिकित्सा केवल विशेष स्थितियों के लिए आरक्षित है और इसलिए केवल सबसे छोटे रोगियों में ही होगी।
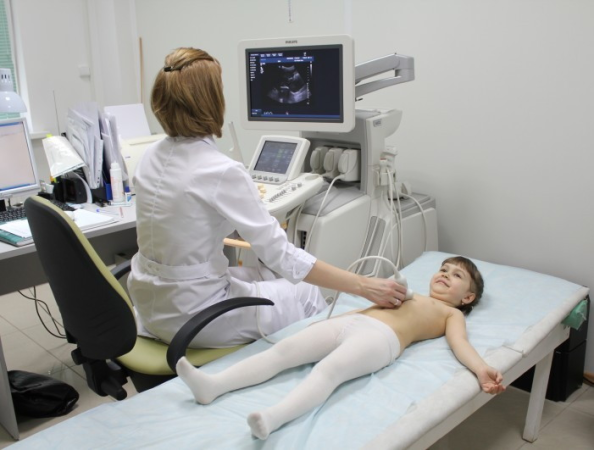
3 नैदानिक उपाय

सभी परीक्षणों के आधार पर, डॉक्टर यह निष्कर्ष निकालेगा कि बच्चे का जिगर क्यों बढ़ गया है, फिर उसे निर्धारित किया जाएगा जटिल उपचारकारण को खत्म करने के लिए, क्योंकि अंग का जुनून ही है बाहरी अभिव्यक्तिबीमारी।
रक्त, अस्थि मज्जा, कान, हृदय, एक्स-रे, अल्ट्रासाउंड और आगे की जांच के लिए निश्चित अंतराल पर उपचार की प्रभावशीलता की निगरानी और समय पर ढंग से दुष्प्रभावों का प्रतिकार करने की आवश्यकता होती है। चिकित्सा के सभी तत्वों के कभी-कभी महत्वपूर्ण दुष्प्रभाव हो सकते हैं। दुष्प्रभाव।
ऑपरेशन की जटिलताएं सर्जरी की डिग्री और ट्यूमर के स्थान पर निर्भर करती हैं। रक्तस्राव और संक्रमण में सामान्य खतरे मौजूद हैं। कीमोथेरेपी के साइड इफेक्ट। उनके विकास-अवरोधक प्रभाव के कारण, साइटोस्टैटिक्स "सामान्य" शरीर कोशिकाओं के उत्पादन में हस्तक्षेप करते हैं। खतरे मुख्य रूप से अस्थायी बालों के झड़ने, मतली, उल्टी, मौखिक श्लेष्म को नुकसान, जलन हैं मूत्राशय, गुर्दे की क्षति, हृदय और रक्त की शिथिलता, जिसका अर्थ है सफेद होना, रक्तस्राव और संक्रमण।
4 आवश्यक उपाय
वयस्कों की तुलना में बच्चों में जिगर की बीमारी अधिक गंभीर होती है क्योंकि प्राणऔर उनमें रोग प्रतिरोधक क्षमता कम होती है। जब एक शिशु में यकृत बड़ा हो जाता है, तो इस घटना को नवजात पीलिया कहा जाता है, यह जन्म के समय आघात, मधुमेह या मातृ रोग के कारण हो सकता है। अंतःस्त्रावी प्रणाली. नवजात पीलिया का परिणाम हो सकता है तीव्र बढ़ोतरीरक्त में बिलीरुबिन या यदि बड़ी संख्या मेंएरिथ्रोसाइट्स मर गए। दो सप्ताह के बाद बच्चे की यह स्थिति काफी जल्दी ठीक हो जाती है स्तनपान. उपचार की आवश्यकता नहीं है।
हेपटोमेगाली के लक्षण और निदान
निम्नलिखित कुछ साइटोटोक्सिक दवाओं को उनके विशिष्ट दुष्प्रभावों के साथ सूचीबद्ध करता है। एड्रियामाइसिन हृदय की मांसपेशियों पर हमला कर सकता है, खासकर में उच्च खुराक. दौरान सामान्य खुराकहृदय की मांसपेशियों को महत्वपूर्ण नुकसान की उम्मीद नहीं है। हालांकि, समय पर ढंग से हृदय की मांसपेशियों के उल्लंघन का पता लगाने के लिए, एक इकोकार्डियोग्राम का उपयोग करके हृदय क्रिया की नियमित रूप से जांच की जाती है। जलसेक के दौरान और बाद में, मूत्र लाल हो सकता है।
दोनों पदार्थ गुर्दे के ऊतकों को नुकसान पहुंचा सकते हैं। सबसे पहले, सिस्प्लैटिन भी हमला कर सकता है अंदरुनी कान. सुनते ही पहचान जाती है मामूली नुकसानभीतरी कान, जो रोजमर्रा के उपयोग में ध्यान देने योग्य नहीं है। सिस्प्लैटिन जलसेक के दौरान, रोगी को किसी भी बड़े सुनवाई बोझ के अधीन नहीं किया जाना चाहिए, उदाहरण के लिए। उदाहरण के लिए, न सुनें जोर से संगीतहेडफ़ोन के माध्यम से। अलावा, गंभीर मतलीअक्सर मनाया जाता है, साथ ही सिस्प्लैटिन के कुछ दिनों बाद भी।
सिद्धांत रूप में, 7 वर्ष से कम उम्र के बच्चे में बढ़े हुए जिगर को माना जाता है सामान्य प्रक्रियाजब बच्चा बड़ा हो जाता है, तो संभावना है कि अंग ले लेगा नियमित आकार. केवल एक डॉक्टर ही निर्धारित कर सकता है रोग संबंधी परिवर्तनयकृत, स्वयम परीक्षणअनुमति नहीं है।
बच्चों और नवजात शिशुओं में जिगर की बीमारियों का उपचार अलग-अलग निर्धारित किया जाता है, यह अंग के लिए जुनून के कारण, बच्चे की उम्र और उसके शरीर पर निर्भर करता है। सामान्य अवस्था. छोटी और बड़ी उम्र के बच्चे के साथ-साथ एक वयस्क को भी निर्धारित दवाएं दी जाती हैं जिनमें उच्च दक्षता, लेकिन साथ ही वे कम विषैले होते हैं और अन्य अंगों और प्रणालियों से दुष्प्रभाव नहीं होते हैं:
मूत्राशय की श्लेष्मा झिल्ली में जलन या सूजन होती है। उन्हें पेशाब के हल्के लाल रंग से पहचाना जा सकता है। एहतियात के तौर पर, मूत्राशय की सुरक्षा करने वाली दवा का उपयोग किया जाता है। इसके अलावा, गुर्दे को नुकसान देखा जा सकता है, जो इलेक्ट्रोलाइट्स के खो जाने पर खो जाता है। इफोसामाइड में भ्रम की स्थिति बहुत कम देखी जाती है।
जलसेक के दौरान एलर्जी की प्रतिक्रिया हो सकती है। उच्च खुराक पर, त्वचा पर हमला किया जा सकता है। ये पदार्थ मुख्य रूप से हमला कर सकते हैं परिधीय तंत्रिकाएं. पहले लक्षण मांसपेशियों की सजगता का गायब होना, फिर झुनझुनी और मांसपेशी में कमज़ोरी. अधिकांश लक्षण दवा को बंद करने के बाद पूर्वव्यापी होते हैं। कब्ज और मूत्र प्रतिधारण भी मनाया जाता है। यह ज्ञात है कि कीमोथेरेपी उपचार आगे ट्यूमर रोग या ल्यूकेमिया के कम जोखिम से जुड़ा है। कीमोथेरेपी के बाद प्रजनन क्षमता में गिरावट के बारे में बहुत कम जानकारी है बचपनहै, लेकिन इससे इंकार नहीं किया जा सकता है।
- 1. ओवेसोल - इस औषधि में जई का अर्क, हल्दी, पुदीनाऔर अन्य जड़ी-बूटियाँ जो विषाक्त पदार्थों के जिगर को शुद्ध करने में मदद करती हैं। इस दवा के साथ उपचार बच्चों में अंग में वृद्धि के लिए निर्धारित है।
- 2. करसिल है, इस जड़ी बूटी का इलाज किया जा सकता है विभिन्न रोगयकृत।
- 3. एसेंशियल - एक दवा जो सिरोसिस या हेपेटाइटिस से अंग क्षतिग्रस्त होने पर गंभीर परिस्थितियों में यकृत कोशिकाओं को बहाल कर सकती है।
- 4. हेपेटोमिन - इसका उपयोग तब किया जाता है जब बाद के दुष्प्रभावों को कम करने के लिए एंटीबायोटिक दवाओं के साथ रोग का इलाज किया जाता है।
- 5. उर्सोफॉक - के लिए प्रयोग किया जाता है विषाक्त घावअंग और इसकी वृद्धि के साथ।

चूंकि साठ के दशक से बचपन में केवल कीमोथेरेपी का अनुभव होता है, हृदय, गुर्दे और यकृत पर प्रभाव के बारे में बहुत कम जाना जाता है, विशिष्ट को छोड़कर दुष्प्रभावऊपर सूचीबद्ध। रोकथाम अभी तक ज्ञात नहीं है। कार्यक्रमों जल्दी पता लगाने केकई देशों में परीक्षण किए जा रहे हैं, लेकिन समाज और व्यक्तियों के लिए उनके लाभों को अभी तक महसूस नहीं किया गया है।
बढ़ी हुई तिल्ली कई बीमारियों के कारण होती है। मुख्य हैं क्रोनिक और कैंसर। प्लीहा पेट के बाईं ओर नीचे स्थित एक छोटा अंग है छाती. तिल्ली एक मुट्ठी जितनी बड़ी होती है और मानव शरीर के कुछ कार्यों में हस्तक्षेप करती है।
यह भी जारी किया गया एंजाइम की तैयारीजैसे गतिविधियों को सुविधाजनक बनाने के लिए मेज़िम जठरांत्र पथ. ये सभी एजेंट लीवर के कार्य का समर्थन करते हैं, के साथ गंभीर रोगमजबूत साधन निर्धारित किया जा सकता है।
लोक उपचार के साथ बच्चों में जिगर की समस्याओं का इलाज करने की सलाह नहीं दी जाती है, इच्छित प्रभावइन तरीकों से हासिल करना असंभव है, लेकिन भड़काना अवांछित जटिलताएंतथा गंभीर परिणाम- काफी संभवतः। लोक उपचारके रूप में इस्तेमाल किया जा सकता है अतिरिक्त चिकित्साऔर केवल उपस्थित चिकित्सक की अनुमति से।
बढ़े हुए प्लीहा के कारण। कई रोग तिल्ली के कार्य को प्रभावित करते हैं और सूजन का कारण बनते हैं। जिगर और प्लीहा के बढ़ने के कारणों को विभाजित किया गया है विभिन्न समूह. संक्रमण, कैंसर, अमाइलॉइडोसिस, सारकॉइडोसिस, एनीमिया या। . संक्रमणों को वर्गीकृत किया गया है प्लीहा का इज़ाफ़ा, संक्रमण के लिए माध्यमिक, किसके जवाब में होता है सुरक्षा यान्तृकीरोगजनकों से लड़ने के लिए शरीर। कुछ प्रकार के कैंसर, जैसे ल्यूकेमिया और हॉजकिन रोग, का निदान तब किया जाता है जब पहली बार तिल्ली की समस्या दिखाई देती है।
किसी अन्य प्रकार का कैंसर जो तिल्ली में फैलता है, क्षति पहुंचा सकता है और सूजन पैदा कर सकता है। एनीमिया के कारण लाल रक्त कोशिकाओं का समय से पहले नष्ट होना प्लीहा को बड़ा कर देता है। गौचर रोग, नीमन-पिक रोग और हर्लर सिंड्रोम जैसे कुछ चयापचय संबंधी विकार हैं जो प्लीहा के बढ़ने का कारण बनते हैं।
और कुछ राज...
एक स्वस्थ लीवर आपकी लंबी उम्र की कुंजी है। यह शरीर करता है बड़ी राशिमहत्वपूर्ण कार्य। यदि जठरांत्र संबंधी मार्ग या यकृत की बीमारी के पहले लक्षण देखे गए हैं, अर्थात्: आंखों के श्वेतपटल का पीलापन, मतली, दुर्लभ या बार-बार मल आनाआपको बस कार्रवाई करनी है।
जिगर के आकार में परिवर्तन का पता लगाना (विरूपण की डिग्री की परवाह किए बिना) बच्चे के माता-पिता को सचेत करना चाहिए। आदर्श से मामूली विचलन भी हानिकारक हो सकता है बच्चों का शरीर. जिन कारणों से बच्चे का लीवर बड़ा हो सकता है उसकी सूची काफी विस्तृत है। प्रतिकूल लक्षणों की पहली अभिव्यक्तियों पर, कारणों को स्थापित करने और एक और चिकित्सीय पाठ्यक्रम बनाने के लिए डॉक्टर से परामर्श करना आवश्यक है।
प्रवाह को अवरुद्ध करने से यकृत में सूजन हो सकती है। प्लीहा की शिराओं के दबाव से पीड़ित व्यक्ति उच्च होता है। इससे यकृत और प्लीहा के आकार में वृद्धि होती है। कुछ सूजन संबंधी बीमारियां, जैसे कि कैंसर और सारकॉइडोसिस, तिल्ली के बढ़ने का कारण बनते हैं। यांत्रिक क्षतियह अंग प्लीहा के बढ़ने का कारण बनता है।
बढ़े हुए प्लीहा के लक्षण। एक बढ़े हुए प्लीहा हमेशा एक चिंता का विषय नहीं है। बढ़े हुए प्लीहा होने के कई कारण हैं। एक बढ़े हुए प्लीहा तब होता है जब अंग अति सक्रिय होता है: यह बहुत अधिक रक्त कोशिकाओं को नष्ट कर देता है। अत्यधिक भूख, दर्द जिसमें यह पेट तक फैलता है, और परिपूर्णता की भावना, केवल बच्चों में, अस्पष्टीकृत, बार-बार संक्रमण से पीड़ित, एनीमिया, संक्रमण के मामले में, या रुक-रुक कर बुखार, यदि रोगी को मोनोन्यूक्लिओसिस है। यह लक्षण ल्यूकेमिया और थ्रोम्बोटिक थ्रोम्बोसाइटोपेनिक पुरपुरा के मामले में भी मौजूद है। थकान, अकथनीय। . बच्चों में तिल्ली का बढ़ना।
बच्चों में जिगर के आकार में वृद्धि 5 से 7 वर्ष की आयु के बीच अधिक आम है।
विभिन्न आयु वर्ग के बच्चों में पैथोलॉजी
सामान्य विशेषताएँ
हेपटोमेगाली - रोग संबंधी वृद्धिजिगर (कुछ मामलों में, प्लीहा)। समान राज्यके लिए बाध्यकारी के स्वतंत्र रूप से विकसित कर सकते हैं आयु वर्ग. नवजात शिशु और वयस्क दोनों में अंग का आकार विकृत हो सकता है। लेकिन 14-16 वर्ष से कम उम्र के नवजात शिशुओं में हेपेटोमेगाली का विकास वयस्कों में इसी तरह की प्रक्रिया से भिन्न होता है। बाल रोग विशेषज्ञों का दावा है कि विकास रोग प्रक्रियाशिशुओं में असामान्य नहीं है और अक्सर एक सकारात्मक रोग का निदान देता है (यदि समय पर उपचार निर्धारित किया गया है)।
बच्चों में प्लीहा का बढ़ना होता है। मेडिटेरेनियन एनीमिया या थैलेसीमिया, कैंसर, अन्य संक्रमण। . ये बीमारियां बच्चे के लिए गंभीर समस्या हैं। बढ़े हुए प्लीहा का निदान। डॉक्टर बच्चों में बढ़े हुए प्लीहा का आसानी से निदान कर सकते हैं। डॉक्टर को संदेह है कि इस अंग में कोई समस्या है जब रोगी बिना खाए भी पेट में सूजन की सूचना देता है। डॉक्टर ऊपरी बाएं पेट में, तालु पर प्लीहा के आकार की जांच करता है। स्प्लेनोमेगाली की उपस्थिति की पुष्टि करने के लिए, डॉक्टर नैदानिक परीक्षणों का आदेश देते हैं जैसे कि।
तिल्ली बढ़े हुए हैं या नहीं यह निर्धारित करने के लिए छवियों की जांच की जाती है। आपको बढ़े हुए प्लीहा के बारे में कब चिंता करनी चाहिए? रोगी लाल रक्त कोशिकाओं, सफेद रक्त कोशिकाओं और प्लेटलेट्स की संख्या की जांच के लिए परीक्षण करता है। ल्यूकेमिया के मामले में, सफेद कोशिकाएं अधिक होती हैं, लेकिन एरिथ्रोसाइट्स और रक्त कोशिकाएं। कोशिकाओं का आकार और आकार - उपयोगी जानकारी: इन मापदंडों के लिए धन्यवाद, डॉक्टर रोग का निदान करता है।
जिगर के दाएं और बाएं लोब के कारण पैथोलॉजी विकसित हो सकती है। बाएं लोब की विकृति उपस्थिति को इंगित करती है संक्रामक एजेंटअग्न्याशय में (इस मामले में, तिल्ली, यकृत और पित्ताशय को नुकसान होगा)। इसकी अधिक कार्यक्षमता (लगभग 60%) के कारण, दायां लोब अधिक बार हेपेटोमेगाली के संपर्क में आता है। शरीर में कोई भी गड़बड़ी वृद्धि में योगदान कर सकती है दायां लोबअंग।
कब और किस डॉक्टर से संपर्क करें
डॉक्टर प्लाज्मा प्रोटीन मूल्यों की जांच करता है, निदान करता है संभावित रोग. मोनोन्यूक्लिओसिस और एनीमिया के मामले में, वृद्धि हो सकती है अप्रत्यक्ष बिलीरुबिन. यदि एक डॉक्टर को ल्यूकेमिया या लिम्फोमा जैसे ट्यूमर पर संदेह है, तो कोशिकाओं का विश्लेषण करने के लिए एक अस्थि मज्जा निष्कर्षण का आदेश दिया जा सकता है। एलिवेटेड ट्रांसएमिनेस, बढ़ी हुई गतिप्लीहा का अवसादन और इज़ाफ़ा मोनोन्यूक्लिओसिस का संकेत दे सकता है।
ये समस्याएँ किस उम्र में सबसे अधिक बार होती हैं?
वयस्कों और स्वस्थ बच्चों में प्लीहा का आकार क्या होता है? स्प्लेनोमेगाली का उपचार। स्प्लेनोमेगाली का उपचार रोग के कारण पर निर्भर करता है। वे उपचार के लिए निर्धारित हैं जीवाण्विक संक्रमणजिसके दौरान आपको दवा लेने से पहले अपने डॉक्टर से बात करनी होगी। वहां कई हैं होम्योपैथिक उपचारजिनका उपयोग तिल्ली की समस्याओं के इलाज के लिए किया जाता है। रोगी कीमोथेरेपी या सत्र से गुजर सकता है रेडियोथेरेपीजब ल्यूकेमिया या हॉजकिन की बीमारी के कारण तिल्ली बढ़ जाती है। जब तक उपचार पूरा नहीं हो जाता, तब तक आराम करने और तनाव से बचने की सलाह दी जाती है, जिससे तनाव कम हो सकता है प्रतिरक्षा रक्षा.
आयु विशेषताएं
 नवजात शिशुओं में जिगर का बढ़ना अक्सर पीलिया से उकसाया जाता है, जिसके लक्षण 2 सप्ताह में कम हो जाते हैं।
नवजात शिशुओं में जिगर का बढ़ना अक्सर पीलिया से उकसाया जाता है, जिसके लक्षण 2 सप्ताह में कम हो जाते हैं। हेपटोमेगाली का अक्सर 5 से 7 वर्ष की आयु के बच्चों में निदान किया जाता है। इस उम्र में सबसे ज्यादा महत्वपूर्ण परिवर्तनजिन्हें मध्यम हेपटोमेगाली के रूप में निदान किया जाता है। इस मामले में, नैदानिक और चिकित्सीय उपायों की आवश्यकता समाप्त हो जाती है। समर्थन करने की जरूरत है सामान्य हालतबच्चे और पूरे शरीर की नियमित जांच करें।
बड़े बच्चों में पैथोलॉजी का विकास आयु वर्गकी गवाही देता है गंभीर समस्याएंजिगर, प्लीहा, अग्न्याशय और अन्य अंगों के साथ। पैथोलॉजी का खतरा प्रतिकूल लक्षणों में निहित है और संभावित नुकसानजीव के लिए दर्द सिंड्रोम, रंजकता, विभिन्न प्रकारएपिडर्मल परिवर्तन, संवहनी समस्याएं, मतली / उल्टी, तेज गिरावटरोग प्रतिरोधक शक्ति)।
हेपेटोमेगाली भी नवजात शिशुओं की विशेषता है। पीलिया के विकास से परिवर्तन शुरू हो सकते हैं। पर उचित देखभालरोग आसानी से बच्चे द्वारा सहन किया जाता है, और प्रतिकूल लक्षण 14 दिनों के भीतर गायब हो जाते हैं।
प्रतिकूल लक्षणों के विकास के साथ सबसे पहले चिकित्सा सहायता लेना है। क्यों? समय पर निदानपैथोलॉजी इसके शीघ्र और प्रभावी इलाज की संभावना को बढ़ाती है।
- गैस्ट्रोएंटेरोलॉजिस्ट;
- यकृत रोग विशेषज्ञ;
- संक्रामक रोग विशेषज्ञ;
- पोषण विशेषज्ञ।
निदान
प्राथमिक निदान रोगी की शिकायतों और पेट के सूजन वाले क्षेत्र के तालमेल पर आधारित होता है। इससे पहले कि आप करें प्रयोगशाला परीक्षणया अल्ट्रासाउंड करना, रोगी के दान, अन्य की उपस्थिति के बारे में जानकारी एकत्र करना आवश्यक है रोगजनक लक्षणसंक्रमित व्यक्तियों के संपर्क में।
फिर किया गया दृश्य निरीक्षण त्वचा. विशेषज्ञ चकत्ते, डर्मिस के रंग की जांच करता है। संभावित तरीकेनिदान:
- सामान्य रक्त विश्लेषण;
- रक्त रसायन;
- अल्ट्रासाउंड (अल्ट्रासाउंड परीक्षा);
- एमआरआई (चुंबकीय अनुनाद इमेजिंग)।
शरीर की सामान्य स्थिति का पता लगाने और सहरुग्णता की पहचान करने के लिए रक्त परीक्षण किया जाता है।स्थान और आकार निर्धारित करने के लिए अल्ट्रासाउंड, एमआरआई किया जाता है आंतरिक अंग(प्रक्रिया कुछ सेमी के विचलन को प्रकट करती है, जो निदान की सटीकता के लिए मौलिक है) और प्राप्त आंकड़ों के दृश्य।
इलाज
हेपटोमेगाली का उपचार जटिल है और कई मुख्य घटकों से बनता है:
- रूढ़िवादी उपचार;
- आहार;
- प्रतिरक्षा को मजबूत करने वाला भार;
- बाद की रोकथाम।
 प्रतिरक्षा, आहार और तनाव को नियंत्रित करके बच्चे में जिगर की असामान्य वृद्धि को रोकना संभव है।
प्रतिरक्षा, आहार और तनाव को नियंत्रित करके बच्चे में जिगर की असामान्य वृद्धि को रोकना संभव है। चिकित्सीय पाठ्यक्रम के घटकों में से एक अंतर्निहित कारण का उपचार है (यह हो सकता है संक्रमण, मनो-भावनात्मक विफलताओं, आदि)। परिचय कराकर बच्चे के आहार में बदलाव जरूरी विशेष आहारपैथोलॉजी का मुकाबला करने के लिए शरीर को आवश्यक पदार्थ पहुंचाने के लिए।
रूढ़िवादी चिकित्सा
उद्देश्य दवाओंप्रत्येक विशिष्ट मामले के लिए अलग। डॉक्टर आवश्यक दवाएं निर्धारित करता है और प्रत्येक रोगी के लिए अलग से एक व्यक्तिगत चिकित्सीय पाठ्यक्रम की सिफारिश करता है। के संबंध में मार्गदर्शन दिया जाता है सामान्य मजबूती प्रतिरक्षा तंत्र(कुछ मामलों में, विशेष निधियों की नियुक्ति के बिना भी)। माता-पिता को सख्ती से पालन करना चाहिए वैद्यकीय सलाहताकि उपचार से लाभ हो, और अतिरिक्त नुकसान न हो।
हेपेटोप्रोटेक्टर्स अक्सर निर्धारित किए जाते हैं।दवाएं जो प्रदान करती हैं दुगना एक्शन- औषधीय और सुरक्षात्मक। निम्नलिखित दवाएं निर्धारित हैं:
- "गैल्स्टेना";
- "लीगलन";
- "हेपेल";
- "अनिवार्य"।
ऊपर सूचीबद्ध कुछ दवाओं में है उम्र प्रतिबंध. जो बच्चे अभी 1 वर्ष के नहीं हैं, उन्हें उपरोक्त दवाएं लेने की अनुमति नहीं है। उनका उपचार सबसे सावधानी से किया जाना चाहिए ताकि विकृत जीव को नुकसान न पहुंचे।
खुराक
- इनपुट भिन्नात्मक पोषण. बच्चे को नियमित अंतराल पर दिन में 5-6 बार छोटे-छोटे हिस्से खाने चाहिए।
- शरीर को अधिक भार से बचाने के लिए अंतिम भोजन 19:00 बजे के बाद नहीं होना चाहिए।
- बच्चे के हिस्से की निगरानी करना आवश्यक है ताकि वह अधिक खाने से पीड़ित न हो।
- भाप में, ओवन में या बिना हीट ट्रीटमेंट के पका हुआ खाना खाने की सलाह दी जाती है।
- प्रवेश सिद्धांत पौष्टिक भोजनभोजन की बर्बादी को छोड़कर।
- आहार की अवधि व्यक्तिगत शरीर के मापदंडों के आधार पर उपस्थित चिकित्सक द्वारा निर्धारित की जाती है।
पारंपरिक औषधि
किसी भी जोड़तोड़ को उपस्थित चिकित्सक के साथ समन्वित किया जाना चाहिए। यदि डॉक्टर विधियों में से किसी एक के उपयोग को मंजूरी देता है पारंपरिक औषधि, तो ऐसी चिकित्सा के उपयोग की खुराक और आवृत्ति के संबंध में सिफारिशों का सख्ती से पालन करना आवश्यक है।
जटिलताओं
 बच्चों के जिगर के विकास में उल्लंघन से कैंसर होने का खतरा होता है।
बच्चों के जिगर के विकास में उल्लंघन से कैंसर होने का खतरा होता है। - लीवर फेलियर;
- ऑन्कोलॉजिकल नियोप्लाज्म का विकास;
- अतिरिक्त का विकास संक्रामक प्रक्रियाएंमें विभिन्न भागजीव;
- प्रतिरक्षा प्रणाली और प्राकृतिक माइक्रोफ्लोरा के सुरक्षात्मक कार्य का निषेध, जिससे संक्रमण का खतरा बढ़ जाता है।
भविष्यवाणी
रोग का निदान बच्चे के व्यक्तिगत संकेतकों, आंतरिक अंगों की स्थिति (सेमी में आकार, स्थान, कार्यक्षमता), विकृति विज्ञान के विकास की दर के आधार पर किया जाता है। हेपेटोमेगाली एक इलाज योग्य विकृति है। डॉक्टर के पास समय पर मिलने और आवश्यक चिकित्सा देखभाल प्राप्त करने के साथ एक अनुकूल रोग का निदान दिया जाता है। अतिरिक्त होने पर रोग का पूर्वानुमान बदतर के लिए बदल जाएगा भड़काऊ प्रक्रियाएंजटिलताओं, चिकित्सा और माता-पिता की सहायता की कमी। इस मामले में, यह सब माता-पिता की प्रतिक्रिया की गति और अपने बच्चे के स्वास्थ्य के लिए उनकी जिम्मेदारी पर निर्भर करता है।
निवारक उपाय
क्या बच्चे को बढ़े हुए जिगर से बचाना संभव है? माता-पिता अंग वृद्धि (शारीरिक को छोड़कर) के कारणों से बचने के लिए नियमित रूप से निवारक जोड़तोड़ कर सकते हैं। यदि किसी बच्चे को विभिन्न विकृति का निदान किया जाता है, तो कमजोर सुरक्षात्मक कार्यप्रतिरक्षा, निवारक जोड़तोड़ के लिए एक अस्पष्ट प्रतिक्रिया, एक बाल रोग विशेषज्ञ के साथ पूरे पाठ्यक्रम का समन्वय करने की सिफारिश की जाती है।
- समय पर सुनिश्चित करें चिकित्सा देखभालऔर बच्चे का निदान।
- एक विशेष आहार दर्ज करें। आहार में हानिकारक (अत्यधिक कार्बोहाइड्रेट, वसायुक्त, स्मोक्ड, आदि) खाद्य पदार्थों की अस्वीकृति और स्वस्थ (प्रोटीन, फाइबर युक्त) खाद्य पदार्थों में संक्रमण शामिल है।
- बच्चे को आराम करने का समय दें (बच्चे को व्यवहार्य कार्य दें, जब आवश्यक हो तो आराम करने का अधिकार सुनिश्चित करें)।
- खुराक दर्ज करें शारीरिक व्यायाम(चार्जिंग, स्पोर्ट्स सेक्शन) बच्चे के शरीर को मजबूत करने के लिए।
- एक स्थिर खर्च करें निवारक चिकित्साकीड़ों से छुटकारा पाने के लिए।
- शरीर को नुकसान से बचने के लिए स्व-दवा न करें।
- सभी प्रणालियों के चल रहे निदान का संचालन करें। यदि जिगर की वृद्धि के साथ समस्याएं थीं, तो स्वतंत्र रूप से तालमेल करना सीखें (कुछ सेमी की वृद्धि महसूस करने के लिए) या डॉक्टर के साथ नियमित परीक्षा आयोजित करें। संकेतकों के साथ तालिका सामान्य आकारसेमी में लीवर ऊपर दिया गया है।

