Cómo mejorar la circulación sanguínea placentaria durante el embarazo. Tipos de trastornos del flujo sanguíneo úteroplacentario, qué son, qué hacer
Durante el embarazo Cuerpo de mujer comienza a reconstruir. Por eso, durante este período es muy importante mantener bajo control el estado tanto de la mujer como del feto. Según las estadísticas médicas, un número bastante grande de mujeres embarazadas experimentan problemas de flujo sanguíneo. Los adicionales que surgen en el cuerpo requieren un seguimiento constante por parte de especialistas. Su violación puede provocar la muerte del feto y esto puede ocurrir en cualquier etapa del embarazo. Intentemos descubrir por qué se altera el flujo sanguíneo durante el embarazo.
una pequeña teoría
Todo el mundo sabe que la placenta actúa como vínculo entre el cuerpo de la mujer y el feto. En este complejo sistema, existen dos tipos de circulación sanguínea: placentaria y fetal. Cualquier violación de uno de ellos puede conducir a bastantes tristes consecuencias, incluido el desarrollo de diversas enfermedades. Sólo un médico puede evaluar la gravedad del problema.
En este caso, una mujer que se encuentra en la semana 30 de embarazo debe someterse a un tratamiento especial. diagnóstico por ultrasonido, en el que los vasos de la placenta son claramente visibles en una imagen tridimensional. Si hay alguna violación, el médico definitivamente la verá, ya que hay un cambio en la relación espacial de la circulación uterina y fetal-placentaria. Esto es muy condición peligrosa cuerpo, a medida que ocurre la opresión función respiratoria, y se suspende el desarrollo fetal.
Grados de violación
La medicina distingue tres grados de gravedad de esta patología. Se considera que el más fácil es el de primer grado, cuando la circulación sanguínea insuficiente aún no ha alcanzado sus valores críticos. En este caso, la hemodinámica fetal se encuentra en condiciones satisfactorias. Hay una violación del flujo sanguíneo uteroplacentario de 1 grado A y una circulación sanguínea fetal-placentaria insuficiente de 1 grado B.
El segundo grado se caracteriza por un deterioro del suministro de sangre al feto. En el 50% de los casos, hay una disminución en la velocidad máxima del movimiento de la sangre a través de todas las válvulas cardíacas, y tal violación se observa tanto en el feto como en las arterias uterinas.
Muy a menudo para período corto momento en que el segundo grado pasa al tercero. En este caso, el flujo sanguíneo prácticamente deja de llegar al feto, lo que puede provocar hipoxia. Existe una alta probabilidad de que se produzca una disminución del flujo sanguíneo diastólico en la aorta y, en algunos casos, puede desaparecer por completo.
Causas
Si hay un trastorno del flujo sanguíneo de primer grado durante el embarazo, las razones que lo provocan pueden ser diferentes. Numeroso factores desfavorables son capaces de influir en la placenta no sólo durante su formación, sino también en una fecha posterior. Práctica médica distingue primario y secundario, por lo que se altera el funcionamiento de la placenta, que actúa como órgano de transporte, protector, inmunológico, metabólico y endocrino.
Por lo tanto, la alteración del flujo sanguíneo de grado 1 A durante el embarazo puede ocurrir por las siguientes razones:
- tumor uterino;
- defectos genéticos;
- consecuencias del aborto;
- enfermedades infecciosas;
- enfermedad hipertónica;
- enfermedades de las glándulas suprarrenales y la glándula tiroides;
- anomalías estructurales;
- disfunciones hormonales;
- trombosis, aterosclerosis;
- diabetes.
Si esta patología no se elimina a tiempo, después de 6 semanas, una ligera alteración en el flujo sanguíneo puede pasar a la tercera etapa. Si se detecta un problema a las 30 semanas, el médico todavía tiene tiempo suficiente para tomar las medidas adecuadas para restablecer la circulación sanguínea normal.
Síntomas
Cualquier patología se caracteriza por su cuadro clinico, gracias a lo cual el médico puede llegar a una conclusión adecuada. La falta de hemodinámica provoca cambios en el funcionamiento de la placenta, por lo que el feto comienza a sufrir. Los suministros necesarios empiezan a llegarle en cantidades limitadas. nutrientes y oxígeno, y la excreción de productos metabólicos se ralentiza. Comienzan a aparecer signos como resultado de los cuales se suspende el desarrollo intrauterino.
Así, si se produce un trastorno del flujo sanguíneo durante el embarazo, los síntomas de esta afección se manifiestan de la siguiente manera:
- cardiopalmo;
- disminución o aumento de la actividad motora fetal;
- discrepancia entre el volumen del abdomen y la etapa específica del embarazo.

Estos signos suelen aparecer en casos de descompensación. Si el trastorno flujo sanguíneo uterino Durante el embarazo de grado 1 A o 1 B, estos síntomas aún no aparecen, ya que la hemodinámica está compensada. Suele detectarse durante estudios de diagnóstico.
Diagnóstico
Para identificar un trastorno del flujo sanguíneo de 1 grado A durante el embarazo, es necesario someterse a una serie de exámenes, con la ayuda de los cuales se determina el tipo y el grado de los cambios que se han producido y el estado del feto. En este caso, el médico prescribe los siguientes procedimientos:
- análisis de sangre para hormonas como estrógenos, gonadotropina coriónica humana, progesterona;
- cardiotocografía;
- ultrasonografía;
- Doppler.
En algunos casos, el médico ya puede determinar el trastorno que ha surgido durante el examen, centrándose en la frecuencia cardíaca del niño, que se calcula durante la auscultación. Pero la mayoría resultados confiables generalmente se obtiene después de un examen instrumental y de laboratorio.
Tratamiento
Se debe tratar la alteración del flujo sanguíneo úteroplacentario de cualquier grado. Principalmente medidas terapéuticas tienen como objetivo evitar que la patología progrese más. La hemodinámica se normaliza solo si se detecta un trastorno del flujo sanguíneo de grado 1 B.
Durante el embarazo con anomalías, se utilizan. varios medios, mejorando la condición del feto. Utilizado principalmente métodos conservadores tratamiento. Intervención quirúrgica posible sólo en caso de complicaciones y peligro para la vida. indicaciones importantes. Al normalizar los trastornos del flujo sanguíneo, se utiliza un conjunto de medidas: tratamiento patogénico, etiotrópico y sintomático.
Tratamiento farmacológico
Muy a menudo, las alteraciones del flujo sanguíneo de grado 1 A durante el embarazo se corrigen con la ayuda de medicamentos. Al identificar signos iniciales Los trastornos se tratan de forma ambulatoria. La insuficiencia circulatoria más grave requiere hospitalización en un hospital.

Los siguientes medicamentos se utilizan para el tratamiento:
- antiespasmódicos - "Eufillin", "No-shpa";
- vascular - "Actovegin";
- agentes antiplaquetarios - "Curantil";
- vitaminas y microelementos: "ácido ascórbico", "Magne B6";
- hepatoprotectores - "Hofitol", "Essentiale";
- tocolíticos - "Partusisten", "Ginipral";
- mejorar la microcirculación sanguínea - "Trental";
- antihipoxantes - "Instenon";
- metabólico - "ATP".
Por lo general, para mejorar la afección, se llevan a cabo dos ciclos de terapia: inmediatamente después del diagnóstico y entre las 32 y 34 semanas. Después de esto, el médico decide el método de parto. Esto es especialmente importante si el trastorno circulatorio es grave. Si el flujo sanguíneo se ve afectado en primer grado, el parto se lleva a cabo de forma natural.
Cirugía

Si la alteración del flujo sanguíneo es pronunciada, se realiza un parto de emergencia. En caso de fallo tratamiento conservador, incluso en caso de pulmón violaciones, se toma una decisión dentro de dos días. Generalmente realizado cesárea. Si se planifica para una edad gestacional inferior a 32 semanas, se evalúa el estado del feto y su viabilidad.
Medidas preventivas
Para evitar esto condición patológica, como trastorno del flujo sanguíneo de 1 grado A durante el embarazo, se deben tomar medidas preventivas. Una mujer que está esperando un bebé debe consumir productos que contengan vitaminas esenciales, micro y macroelementos, grasas, carbohidratos y proteínas. Todos los días debes beber al menos 1,5 litros de líquido, pero sólo si la hinchazón no te molesta.

También es importante mantener el peso bajo control. Durante el embarazo, el aumento de peso recomendado no debe exceder los 10 kg. A las mujeres en riesgo se les administra profilaxis con medicamentos para interactuar entre los sistemas del cuerpo materno y fetal y prevenir situaciones extremas. disfunción peligrosa Circulación úteroplacentaria. Un método de gestión laboral ajustado a tiempo también juega un papel importante. Pero conviene recordar que incluso el cumplimiento de estas medidas no excluye la aparición de complicaciones neurológicas graves.
Conclusión
Por tanto, es importante controlar el flujo sanguíneo durante el embarazo. Las razones pueden variar. Lo principal es cuidar tu salud y detección oportuna La patología ayudará a prevenir. consecuencias severas para el feto.
En este artículo hablaremos sobre un tema que preocupa a muchas niñas embarazadas como una violación del flujo sanguíneo úteroplacentario. Causas de los trastornos circulatorios en el sistema madre-feto, sus síntomas, peligros. violaciones similares y opciones de tratamiento.
Las alteraciones del flujo sanguíneo úteroplacentario se denominan mucho más correctamente "alteraciones del flujo sanguíneo útero-fetal", ya que condicionalmente la circulación sanguínea en el sistema madre-feto se puede dividir en dos componentes:
- Flujo sanguíneo úteroplacentario.
- Flujo sanguíneo fetoplacentario.
Las alteraciones del flujo sanguíneo en cualquiera de estos sistemas o en ambos se denominan inmediatamente en obstetricia alteraciones del flujo sanguíneo útero-fetal.
El límite convencional entre estos dos sistemas se puede llamar placenta, un órgano temporal del embarazo, formado por el crecimiento de las vellosidades coriónicas del embrión en la membrana mucosa de la pared uterina. La placenta es un filtro que consta de numerosos entrelazamientos de vasos de varios niveles en los que la sangre materna, sin mezclarse con la sangre fetal, libera oxígeno y nutrientes al torrente sanguíneo fetal y recupera sustancias nocivas y productos metabólicos.
La placenta es el órgano más importante para el feto, lo que garantiza su funcionamiento normal.
Intentemos comprender este complejo sistema de flujo sanguíneo:
- Desde el lado del útero, la placenta es alimentada por las arterias maternas. arterias uterinas y arterias espirales. Son los componentes constituyentes del primer nivel de suministro de sangre al útero y al feto embarazado.
- Las arterias espirales alimentan la placenta y forman directamente el flujo sanguíneo placentario.
- La placenta forma el cordón umbilical o cordón umbilical, un complejo de tres vasos: dos arterias y una vena, rodeados por una sustancia gelatinosa especial. Por vena umbilical La sangre rica en oxígeno y nutrientes pasa a anillo umbilical el feto, suministrando además sangre al hígado y otros órganos vitales del feto. Los flujos sanguíneos en los vasos umbilicales constituyen el segundo componente de la circulación sanguínea en el sistema madre-feto.
- Grandes arterias del feto en el vital. órganos importantes– la aorta y la arteria cerebral forman el tercer componente de la circulación sanguínea.
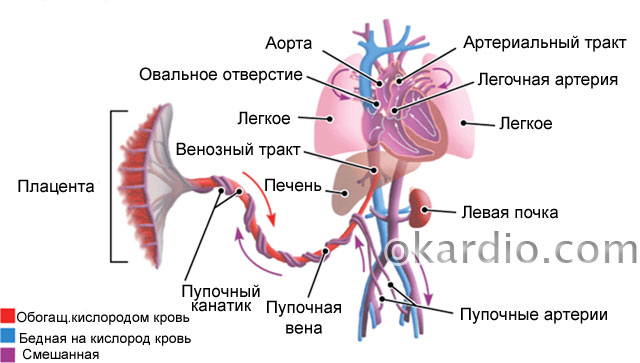 Circulación fetal. Haga clic en la foto para ampliar
Circulación fetal. Haga clic en la foto para ampliar Si el flujo sanguíneo se interrumpe en cualquier nivel, el feto no recibe suficientes nutrientes y oxígeno: hipoxia intrauterina del feto o su falta de oxígeno. La hipoxia intrauterina puede ser aguda y conducir rápidamente a la muerte fetal, o crónica, prolongada y lenta, cuyo síntoma principal es el retraso del crecimiento fetal (abreviado como FGR).
Dependiendo de la gravedad y el alcance de los trastornos del flujo sanguíneo, la afección se puede observar y tratar de forma conservadora (cuando no es muy peligrosa) o la mujer puede dar a luz urgentemente en cualquier etapa del embarazo para salvar la vida del niño.
El problema de los trastornos del flujo sanguíneo en el sistema "madre-feto" lo tratan los obstetras-ginecólogos en estrecho contacto con los ecografistas perinatales, ya que la función principal de determinar los trastornos inmediatos y sus grados pertenece a los ecografistas.
Causas de los trastornos circulatorios en el sistema madre-feto.
- Trastornos de la placentación: la formación y funcionamiento de la placenta. Dichos trastornos pueden ser primarios, en la etapa del embarazo, desprendimiento de placenta, falta de progesterona y mucosa uterina defectuosa. La placenta ya formada también puede sufrir. Esto es causado por alteraciones en el sistema de coagulación, infecciones y traumatismos en la placenta.
- Trastornos del sistema de coagulación: trombosis espontánea e inducida. Los coágulos de sangre bloquean las ramas grandes y pequeñas de los vasos del útero y la placenta.
- Las infecciones intrauterinas dañan la placenta y provocan la formación de coágulos de sangre.
- Complicaciones del embarazo: conflicto Rh, gestosis, síndrome de robo de gemelos, desprendimiento de placenta, nacimiento prematuro.
- Falta de nutrientes y vitaminas, en particular deficiencia de hierro, anemia.
- Enfermedades maternas: diabetes mellitus, hipertensión, trombofilia, defectos vasculares y pared vascular, enfermedades cardíacas y pulmonares.
- Impacto factores nocivos ambiente externo – condiciones dañinas en el trabajo, el efecto de las drogas, el tabaquismo, el alcoholismo, la drogadicción.
- Estrés y tensión nerviosa.
 Glucómetro para medir los niveles de azúcar en sangre. La presencia de diabetes mellitus en la madre puede provocar problemas circulatorios en el sistema madre-feto
Glucómetro para medir los niveles de azúcar en sangre. La presencia de diabetes mellitus en la madre puede provocar problemas circulatorios en el sistema madre-feto Principales síntomas de la enfermedad.
Estos síntomas se denominan externos porque el método principal para diagnosticar trastornos del flujo sanguíneo placentario y fetal es el método de ultrasonido con Doppler, que se analizará a continuación en una sección separada.
¿Cómo se puede sospechar sufrimiento fetal antes de una ecografía?
- Crecimiento insuficiente o ausencia total aumento de los principales indicadores de las medidas del abdomen de la mujer embarazada en la próxima cita: la altura del fondo uterino y la circunferencia abdominal. Son estos dos tamaños los que el médico mide con una cinta centimétrica en cada visita a la embarazada.
- Resultados insatisfactorios de escuchar el corazón fetal por parte de un médico durante el examen. Cada examen de la futura madre se acompaña de la escucha de los ruidos cardíacos fetales utilizando un tubo especial: un estetoscopio obstétrico. Si el médico nota un cambio en la frecuencia cardíaca del feto, tonos apagados o falta de respuesta de las contracciones del corazón a los movimientos, esto debería alertar al médico.
- Perfil de movimiento fetal desfavorable. Este síntoma lo nota claramente la propia mujer. Una mujer embarazada puede quejarse de movimientos debilitados, largos períodos de "silencio" del feto o movimientos excesivamente violentos. La prueba más sencilla para actividad del motor Al feto se le realizará una prueba de “Contar hasta diez”. En este caso, una mujer embarazada debe contar al menos 10 movimientos fetales separados en 12 horas.
- Tipos de CTG desfavorables o alarmantes: cardiotocografía. Este procedimiento para registrar la actividad eléctrica del corazón fetal se lleva a cabo en cada cita. clínica prenatal, a partir de las 28 a 30 semanas. CTG es un método muy sensible para evaluar el estado del feto, por lo que en caso de anomalías en el cardiotocograma, es necesario un examen de ultrasonido obligatorio del feto y su flujo sanguíneo.
Estos son cuatro puntos principales en los que existen razones objetivas para sospechar una u otra violación del suministro de sangre al útero y al feto. También hay lecturas relativas realizar más medidas diagnósticas Respecto al flujo sanguíneo útero-fetal:
- Embarazo múltiple, especialmente en presencia de gemelos monocoriales. Estos gemelos comparten la misma placenta, por lo que estos últimos a menudo no pueden hacer frente a tal carga, especialmente al final del embarazo.
- Anomalías en la estructura de la placenta: hipoplasia placentaria, placenta en forma de rollo y su envejecimiento prematuro.
- Anomalías en la estructura del cordón umbilical o su presencia. nodos verdaderos– Estos ganglios se forman cuando el feto se mueve activamente.
- Presencia de infección intrauterina: viral, bacteriana u otras.
- Conflicto de Rh entre madre y feto según el factor Rh o el grupo sanguíneo. Un conflicto de este tipo se diagnostica principalmente por la presencia de anticuerpos en la sangre de la madre.
- Diabetes mellitus gestacional materna que se desarrolló durante un embarazo existente o diabetes mellitus preexistente.
- La preeclampsia es una complicación del último embarazo, caracterizada por un aumento presión arterial, hinchazón y aparición de proteínas en la orina.
- Hipertensión materna.
- Cualquier corazón o patologías vasculares madre.
- Trastornos de la coagulación sanguínea, especialmente tendencia a la trombosis. Dichos trastornos incluyen trombofilias hereditarias y síndrome antifosfolípido.
Todos estos factores aumentan significativamente el riesgo de desarrollar trastornos del flujo sanguíneo en el sistema madre-feto y, por lo tanto, están sujetos a un estrecho seguimiento.
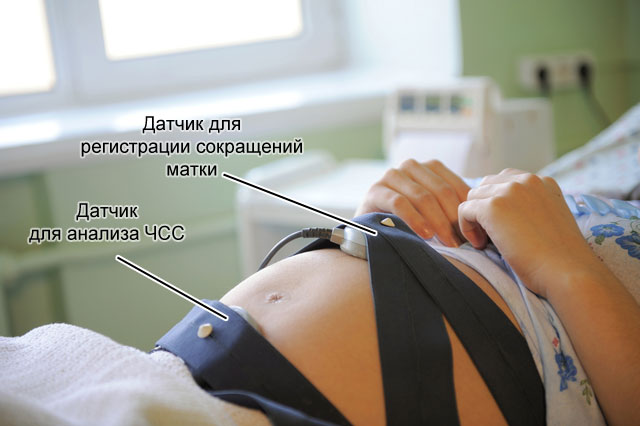 La cardiotocografía se puede utilizar para evaluar los latidos del corazón fetal en reposo, durante el movimiento y durante las contracciones uterinas.
La cardiotocografía se puede utilizar para evaluar los latidos del corazón fetal en reposo, durante el movimiento y durante las contracciones uterinas. Diagnóstico de trastornos del flujo sanguíneo.
El estándar de oro para diagnosticar los trastornos del flujo sanguíneo perinatal es el examen ecográfico del feto con mediciones Doppler obligatorias. El método Doppler se basa en medir velocidades, índices de resistencia y otros indicadores del flujo sanguíneo en los vasos. La comunidad médica mundial ha desarrollado gran cantidad tablas y diagramas de medidas Doppler de cada vaso.
En obstetricia, la circulación fetal se evalúa utilizando los siguientes vasos:
- Arterias uterinas – evaluación del primer eslabón del sistema “madre-feto”. Se presta mucha atención a los indicadores de las arterias uterinas a las mujeres embarazadas con enfermedades cardíacas y vasculares, anemia, hipertensión arterial, gestosis y diabetes mellitus gestacional.
- Vasos del cordón umbilical: evaluación del sistema madre-feto: indicadores del flujo sanguíneo proveniente de la placenta al niño. Los indicadores de flujo sanguíneo evaluados con mayor frecuencia son la arteria umbilical.
- La arteria cerebral media o mediana es un vaso poderoso en el cerebro fetal. Los indicadores del flujo sanguíneo en este vaso son extremadamente importantes y significativos en presencia de un conflicto en el sistema Rh o grupos sanguíneos, anemia fetal, así como en casos de sospecha de malformaciones fetales.
El médico mide los indicadores de flujo sanguíneo varias veces y correlaciona los valores obtenidos con tablas. Estos son indicadores extremadamente variables; pueden fluctuar significativamente dependiendo de factores externos e internos:
- El período de gestación es de hasta una semana.
- El número de fetos y placentas (gemelos y trillizos) tiene sus propias mediciones Doppler.
- Presión arterial de la madre: el ecografista siempre está interesado en las cifras de presión arterial de la mujer embarazada.
- Nivel de hemoglobina materna: con anemia, los indicadores del flujo sanguíneo pueden cambiar significativamente.
- Fumar y otros malos hábitos de la madre.
- Medicamentos.
- Tono uterino: tanto hipertonicidad normal como contracciones regulares, por ejemplo, durante el parto.
 Tono uterino (hipertonicidad): contracción de la capa muscular del útero.
Tono uterino (hipertonicidad): contracción de la capa muscular del útero. Además de las mediciones Doppler, el médico realiza la llamada fetometría, que mide el tamaño del feto y calcula su peso estimado. Si el desarrollo del feto tiene un retraso significativo con respecto al promedio, el médico tiene derecho a hacer un diagnóstico de "restricción del crecimiento fetal" o FGR. Se observa un retraso similar en el crecimiento fetal con la hipoxia crónica, es decir, el feto no recibe suficiente oxígeno y nutrientes. por mucho tiempo– varias semanas e incluso meses.
Con base en los indicadores obtenidos, el médico que realiza diagnóstico por ultrasonido hace un diagnóstico: "Alteración del flujo sanguíneo útero-fetal" e indica el grado. En presencia de restricción del crecimiento fetal, el diagnóstico se complementa con la formulación "FGR".
Ahora hablaremos en detalle sobre la clasificación de los grados de trastornos del flujo sanguíneo.
Tres grados de patología.
Hay tres grados principales de alteraciones del flujo sanguíneo útero-fetal:
- I grado – alteraciones menores en uno de los sistemas circulatorios condicionales. El primer grado tiene dos subgrados:
- I A: alteraciones del flujo sanguíneo úteroplacentario con flujo sanguíneo fetoplacentario conservado. Esto significa una violación de la circulación sanguínea en el sistema de las arterias uterinas.
- I B: violación del flujo sanguíneo fetoplacentario con flujo sanguíneo uteroplacentario conservado. En este caso, las arterias uterinas cumplen plenamente su función, pero se producen alteraciones a nivel posplacentario.
Tratamiento de los trastornos del flujo sanguíneo feto-uterino.
Casi todos los grados de trastornos del flujo sanguíneo requieren tratamiento obligatorio. La pregunta es qué grado de alteración del flujo sanguíneo se detecta y si se acompaña de un retraso en el crecimiento fetal.
Las más "inofensivas" son las alteraciones del flujo sanguíneo úteroplacentario de grado 1a. Es importante comprender que este tipo de trastorno en ocasiones es un hallazgo accidental durante la siguiente ecografía. Esta condición puede ocurrir en el contexto de un aumento de la presión arterial en la madre, su ansiedad, fatiga o niveles reducidos de hemoglobina. Este grado no siempre indica sufrimiento fetal y muchas veces desaparece por sí solo a las pocas horas de descansar o salir a caminar. aire fresco. Sin embargo, esto no significa que deba “renunciar” al diagnóstico. Una mujer embarazada debe someterse a una ecografía de seguimiento después de 5 a 7 días y registrar una CTG varias veces durante la semana.
Métodos básicos para tratar los trastornos del flujo sanguíneo fetal:
- Normalización del estilo de vida y nutrición de la mujer embarazada. Es importante caminar mucho al aire libre, dormir al menos 8 horas por la noche y tratar de descansar al menos una hora durante el día, evitar sentado por mucho tiempo V posición incómoda, muévete mucho, come normal y nutritivamente.
- El control de la presión arterial es uno de los parámetros más importantes que determinan el flujo sanguíneo uterino. En la presencia de hipertensión arterial Debe tomar constantemente los medicamentos recetados por su médico y controlar usted mismo las lecturas de su presión arterial.
- Tratamiento de la infección intrauterina. medicamentos antivirales y antibióticos.
- Tratamiento de patología extragenital: normalización de los niveles de azúcar, normalización de los niveles de hemoglobina, control del peso corporal, corrección del sistema de coagulación sanguínea. Esto último incluye tomar medicamentos. heparinas de bajo peso molecular– Fragmina, Fraxiparina y otros.
- El uso de antiespasmódicos: No-shpy, Drotaverine, Papaverine. Estos medicamentos relajan la pared del útero y las arterias espirales, aumentando el flujo sanguíneo.
- Tomar suplementos de magnesio: el magnesio tiene un efecto relajante sobre la pared uterina y un potente efecto protector sobre la pared central. sistema nervioso feto El último factor es importante en el desarrollo de la hipoxia.
- El uso de medicamentos “vasculares” – grupo grande desagregantes, angioprotectores y fármacos que mejoran la microcirculación y el trofismo tisular. Los fármacos más habituales en obstetricia son la pentoxifilina, el dipiridamol, el actovegin y sus derivados.
- En caso de conflicto Rh, se prescribe plasmaféresis: purificación de la sangre de la madre mediante un dispositivo especial para reducir la cantidad de anticuerpos que dañan los glóbulos rojos del feto.
- En caso de hipoxia fetal aguda en el contexto de trastornos del flujo sanguíneo II y III grado, ineficiencia terapia conservadora, además del retraso severo del crecimiento fetal, se recomienda el parto prematuro, independientemente de la edad gestacional. La mayoría de las veces recurren a una cesárea, ya que la inducción del parto es una carga adicional para el feto que ya sufre. El principio “el exterior es mejor que el interior” se adapta perfectamente a estas situaciones.

La placenta se forma en el útero después del embarazo. Es necesario conectar el cuerpo de la madre y el niño con una sola circulación sanguínea. Con la ayuda de la placenta, el feto recibe el oxígeno y los nutrientes necesarios para el desarrollo y la formación de los órganos. EN reverso Se eliminan las sustancias innecesarias formadas como resultado de procesos bioquímicos.
La alteración del flujo sanguíneo uteroplacentario provoca una afección llamada insuficiencia placentaria. Esto conduce a la muerte fetal y al aborto espontáneo.
Durante 36 semanas se realizan tres ecografías obligatorias. Le permite identificar rápidamente el trastorno, desarrollar un plan para controlar el embarazo y el parto, prescribir un tratamiento y prevenir la muerte y el desarrollo anormal del niño.
Los requisitos modernos de obstetras y ginecólogos tienen como objetivo examinar a las mujeres embarazadas utilizando métodos seguros para evaluar el flujo sanguíneo úteroplacentario por volumen.
¿Cómo funciona la circulación sanguínea entre la madre y el feto?
El sistema circulatorio madre-feto se basa en tales formaciones anatómicas, como la placenta, las arterias umbilicales, las venas.
La sangre ingresa a la placenta a través de las arterias uterinas. La estructura de sus paredes se distingue por la presencia de una capa muscular que puede contraerse y bloquear la luz. Antes de que ocurra el embarazo, este mecanismo ayuda a reducir la pérdida de sangre durante la menstruación.
A las 4-5 semanas de consolidación del óvulo fertilizado (proceso de gestación), la capa muscular desaparece. El flujo sanguíneo a la placenta ya no depende de la contracción vascular. Y en la decimosexta semana, las arterias se transforman para un suministro de sangre constante. Esto resulta peligroso cuando se produce sangrado, ya que es imposible detenerlo reduciendo la luz de los vasos.
EN condiciones normales la placenta está unida a superficie interiorútero con la ayuda de vellosidades, penetrando profundamente en el espesor de la mucosa. Crecen en las paredes de los vasos sanguíneos y entran en contacto directo con la sangre materna.
Qué sucede aquí a nivel celular:
- intercambio entre el cuerpo materno y el torrente sanguíneo fetal;
- se encuentran dos flujos con direcciones diferentes;
- la transición está teniendo lugar sustancias necesarias(difusión).
la otra parte circulación general Proporcionan los vasos del cordón umbilical (normalmente son 2 arterias y una vena). El volumen principal de sangre fluye hacia el feto a través de las arterias y a través de las venas hacia la placenta.
A medida que el útero crece, las arterias se expanden y forman anastomosis.
La violación del flujo sanguíneo fetal-placentario es la más difícil de tolerar. niño en desarrollo. Crea condiciones para un pronóstico de construcción insatisfactorio órganos internos y sistemas, nacimiento bebe sano.
¿Qué motivos pueden interrumpir el flujo sanguíneo entre la madre, la placenta y el feto?
Las causas de la alteración del sistema circulatorio entre el cuerpo materno y el feto (insuficiencia fetoplacentaria) están bien estudiadas. Algunos factores se forman sólo durante el embarazo. El otro depende de salud general mujer.
Las patologías del embarazo incluyen:
- Baja fijación de la placenta (los obstetras dicen previa, “placentación”) - secciones inferiores los úteros son más delgados capa muscular. A través de él, no fluye suficiente sangre al feto. Una situación similar se desarrolla en el caso de presentación en la zona. cicatriz postoperatoria(por ejemplo, de una cesárea).
- Toxicosis tardía, acompañada de daño. vasos pequeñosútero, la complicación es la más violación frecuente circulación sanguínea
- Anemia - nivel bajo La hemoglobina provoca una aceleración compensatoria de los latidos del corazón y el flujo sanguíneo a través de las arterias uterinas aumenta para compensar la falta de oxígeno. La circulación también cambia en el círculo úteroplacentario.
- Incompatibilidad entre la sangre de la madre y el feto según el Rh: surge un conflicto inmunológico con el desarrollo enfermedad hemolítica niño, anemia. La misma situación es posible cuando se transfunden diferentes tipos de sangre de un donante.
- La carga sobre los riñones debido a la toxicosis puede provocar un aumento de la presión arterial. Esto ayuda a cambiar el flujo sanguíneo.
- Rara vez se detecta patología de las arterias del cordón umbilical. Si solo hay una arteria umbilical, entonces no hay suficiente flujo sanguíneo al feto.
- Embarazo múltiple: la placenta aumenta de tamaño y requiere una mayor nutrición. A veces, el flujo sanguíneo cambia de un feto a otro.
Resulta que el primer hijo, donante constante del gemelo, se desarrolla peor porque le transfiere sangre a su hermano y él mismo está "desnutrido".
Estos cambios se denominan síndrome de fetotransfusión. El donante tiene un peso corporal menor. Y el destinatario se desarrolla. aumento de carga en el corazón en desarrollo. Ambos niños tienen problemas.
Las enfermedades más peligrosas para las mujeres son:
- Infecciones agudas durante el embarazo: los patógenos pueden atravesar la barrera placentaria y destruir la red vascular.
- Malformaciones del útero: la más importante es el útero "bicorne". Dentro de la cavidad hay un tabique que la divide en 2 partes. El embarazo sólo es posible en uno de ellos. La principal violación no es el factor de compresión (la cavidad tiene la capacidad de estirarse lo suficiente), sino la falta de comunicación entre las arterias uterinas, el desarrollo insuficiente de la red vascular y la hipoxia placentaria.
- Endometriosis: cambios en el revestimiento interno del útero que ocurren después enfermedades inflamatorias(incluidas las infecciones de transmisión sexual), abortos frecuentes, legrado de diagnóstico. Una de las razones es el tabaquismo y el alcohol.
- Tumor del útero: si una mujer tiene incluso un fibroma pequeño ( tumor benigno), entonces el embarazo estimula el crecimiento de los ganglios. Se hacen cargo de parte del suministro de sangre y “roban” el flujo sanguíneo fetal. El fracaso depende directamente del tamaño del tumor.
- Diabetes mellitus: afecta las paredes de los vasos sanguíneos y a menudo ocurre en mujeres con factores de riesgo durante el embarazo.
¿Cómo amenaza al feto el suministro insuficiente de sangre placentaria?
Todos los trastornos de naturaleza uteroplacentaria y placentaria fetal conducen a deficiencia de oxígeno feto (hipoxia). Las complicaciones son causadas precisamente por este mecanismo:
- se altera la formación de los órganos internos del feto, hay falta de masa, esto se llama "retraso desarrollo intrauterino»;
- el corazón reacciona con contracciones rápidas (taquicardia) o arritmias, bradicardia;
- se altera la composición de electrolitos y el equilibrio ácido-base;
- el funcionamiento está interrumpido sistema endocrino, el feto experimenta un desequilibrio hormonal;
- no se forman depósitos de grasa.
lo mas complicaciones graves- muerte fetal, amenaza de interrupción del embarazo.
Los ganglios miomatosos le quitan parte de la red vascular al feto para su crecimiento.
Tipos de trastornos del flujo sanguíneo en la placenta.
Hay insuficiencia fetoplacentaria (entre el feto y la placenta) e insuficiencia úteroplacentaria.
La hipoxia fetoplacentaria puede ocurrir como:
- Fallo agudo- Ocurre durante cualquier período del embarazo y durante el parto. llamadas desprendimiento prematuro placenta, trombosis vascular, infarto en la zona de la placenta, hemorragia. Capaz de provocar la muerte de un niño.
- Crónico: ocurre con más frecuencia, se desarrolla a partir del segundo trimestre, pero se manifiesta solo en el tercero. Los cambios en la placenta son envejecimiento prematuro, la fibrina se deposita en la superficie de las vellosidades. La permeabilidad se reduce drásticamente, lo que provoca hipoxia fetal.
En el contexto del desarrollo de insuficiencia placentaria crónica, se pueden distinguir las siguientes etapas:
- compensación: el curso es favorable, porque trabajan Mecanismos de defensa el cuerpo de la madre y compensa al bebé por la falta de nutrición, el tratamiento es eficaz, el niño nace a tiempo, sano;
- subcompensación: el cuerpo materno no puede compensar completamente el suministro de sangre "no rentable" al feto, es necesario tratamiento completo, el niño puede nacer con complicaciones, retraso en el desarrollo;
- descompensación: la patología se desarrolla rápidamente, los mecanismos compensatorios son insuficientes, la actividad cardíaca del feto se altera y es posible la muerte intrauterina;
- etapa crítica- caracterizado por cambios estructurales pronunciados en la placenta, que alteran sus funciones, la terapia no puede cambiar el estado del feto, la muerte es inevitable.
Grados de alteración del flujo sanguíneo.
En caso de violación conjunta del flujo sanguíneo fetoplacentario y úteroplacentario, se distinguen 3 grados.
I: los cambios se compensan, no amenazan al feto, afectan solo el flujo sanguíneo úteroplacentario, el niño se desarrolla normalmente. Dependiendo del nivel de cambios, existen:
- grado Ia: la alteración del flujo sanguíneo uteroplacentario se limita a una de las arterias uterinas, todos los parámetros hemodinámicos son estables, dentro de los límites normales;
- grado Ib: el flujo sanguíneo se altera al nivel de comunicación entre el feto y la placenta debido a los vasos del cordón umbilical; a través de las arterias uterinas fluye suficiente sangre.
Si no se detectaron cambios menores en la primera etapa y la mujer no recibió tratamiento, después de 3 a 4 semanas aparecen trastornos de segundo grado.
II - cambios en el flujo sanguíneo en las arterias uterina y umbilical.
III: los indicadores son críticos, es posible el flujo sanguíneo inverso en las arterias.
¿Cómo se realiza el diagnóstico?
Ayuda con mayor precisión a colocar diagnóstico correcto e identificar el nivel de alteración del flujo sanguíneo mediante ecografía Doppler. El método es muy sensible y muy informativo. Muestra incluso pequeños cambios en la primera etapa para manifestaciones clínicas. Una ventaja importante es la seguridad para el feto y la futura madre.
Con la Dopplerografía, es posible examinar el flujo sanguíneo a través de arterias y venas, obtener una imagen gráfica en color y medir la hemodinámica fetal.
Esto juega un papel importante en la predicción del curso del embarazo y crea las condiciones para tomar decisiones sobre las medidas de tratamiento.
A métodos indirectos Los diagnósticos incluyen:
- tomografía computarizada,
Los métodos nos permiten identificar la falta de peso fetal y la disfunción placentaria. Estos signos pueden ser evidencia del desarrollo de hipoxia.
¿Qué siente la madre y qué determina el médico durante el examen?
La hipoxia estimula la actividad motora fetal.
En una cita con un obstetra-ginecólogo, el médico escucha los latidos del corazón del feto y presta atención a la alta frecuencia, arritmia o bradicardia. Esto requiere derivación para un examen Doppler.

Una mujer embarazada presta atención al aumento de movimientos, temblores.
Tratamiento de trastornos
Es necesario establecer el grado de alteración del flujo sanguíneo úteroplacentario para elegir tácticas de manejo del embarazo.
- Se cree que es posible mantener un embarazo de primer grado (ayb), el tratamiento también ayudará.
- El segundo grado se considera dudoso y requiere un seguimiento constante; la efectividad del tratamiento es poco probable.
- En tercer grado se requiere parto urgente mediante métodos quirúrgicos.
Las opciones de tratamiento están dirigidas a todas las partes de la patología:
- para mejorar la microcirculación, use Pentoxifilina, Actovegin;
- para mantener la baja velocidad del flujo sanguíneo y la presión en los vasos, se utilizan Stabizol, Venofundin, Infucol (sintetizados a base de una solución de almidón, capaz de retener líquido en los vasos);
- vasodilatadores medicamentos como Eufillin, No-shpa eliminan el espasmo de las arterias medianas y pequeñas;
- al reducir el tono del útero, es posible influir en el vasoespasmo, reducir el grado de hipoxia, utilizar sulfato de magnesio, Magne B6, Ginipral;
- Los antioxidantes eliminan los efectos de la hipoxia, destruyen los productos de descomposición, prescriben tocoferol, combinaciones de vitamina E y ácido ascórbico, Hofitol;
- Essentiale ofrece efecto protector al aumentar el nivel de fosfolípidos beneficiosos en la sangre, mejorando la función hepática;
- Curantil se prescribe durante el embarazo en el contexto de fibromas uterinos, se ha establecido acción positiva sobre la microcirculación y la prevención de la trombosis.
Los obstetras siguen utilizando en la práctica la cocarboxilasa, que los cardiólogos han abandonado. Pero los ginecólogos consideran que el fármaco es eficaz para restablecer la respiración de los tejidos.

Las incubadoras se utilizan para el tratamiento y cuidado de los recién nacidos según esté indicado.
Pronóstico y consecuencias.
Para investigación estadística Se utiliza un indicador como “mortalidad perinatal”. Incluye todas las muertes que ocurren en un feto a partir de la semana 22 de embarazo y entre recién nacidos en la primera semana de vida. Se cree que refleja plenamente la influencia del factor embarazo y parto. El cálculo es por cada 1000 niños nacidos.
Actualmente, el 13,3% de los niños mueren por alteración de la circulación úteroplacentaria de segundo grado y hasta el 47% de tercer grado. La cesárea oportuna reduce la mortalidad.
EN cuidados intensivos necesidad:
- el 35,5% de los recién nacidos con primer grado;
- 45,5% – del segundo;
- 88,2% - del tercero.
Las consecuencias de preservar y tratar a los niños nacidos en condiciones de hipoxia patológica. Los pediatras y psiquiatras destacan su influencia incondicional en el desarrollo físico y mental.
El diagnóstico y tratamiento de afecciones asociadas con la alteración de la barrera úteroplacentaria sólo puede ser realizado por especialistas experimentados. No se puede tomar solo medicamentos o utilizar consejos de personas con poca educación. La situación puede volverse crítica no sólo para el feto sino también para la mujer.
Un sistema “madre-placenta-bebé” que funcione claramente es la clave para la salud de una mujer que espera una nueva incorporación a la familia y a su bebé. Una falla en este sistema, que resulta en un flujo sanguíneo deficiente, puede provocar consecuencias negativas para un niño, cuya reversibilidad a menudo es simplemente imposible. La violación está plagada de un retraso en el desarrollo del feto en el útero. Las consecuencias de la alteración del flujo sanguíneo durante el embarazo también incluyen hipoxia, malformaciones e incluso muerte embrionaria.
Un círculo adicional de circulación sanguínea en una mujer embarazada requiere un examen adicional por parte de un especialista. Este examen se llama ecografía Doppler. Doppler es un diagnóstico por ultrasonido de la intensidad del flujo sanguíneo en diferentes vasos. El diagnóstico se realiza en el tercer trimestre del embarazo. Es en este momento cuando Doppler muestra resultados casi 100% fiables. En algunos casos, las mediciones Doppler se realizan a las veinte semanas.
Al comparar la información recibida en el dispositivo y guiarse por los estándares de flujo sanguíneo, el diagnosticador determina si el niño está experimentando falta de oxígeno o no.
La prueba Doppler tiene sus propios estándares aprobados, que incluyen: índice de resistencia vascular del útero, cordón umbilical, aorta y arteria cerebral feto Autodecodificación y comparar los datos obtenidos tras el diagnóstico y las mediciones Doppler es una tarea ingrata. Sólo un médico puede calcular el índice de resistencia vascular utilizando la fórmula adecuada.
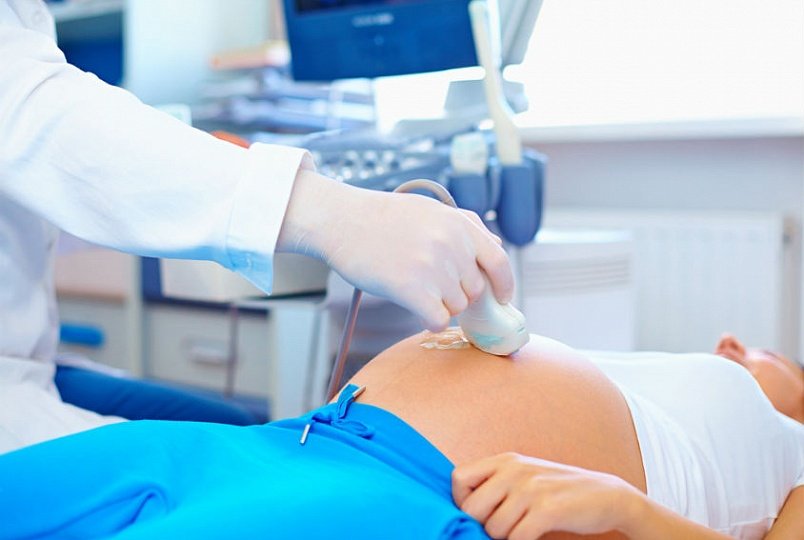
¿Qué hacer si el médico, después de descifrar los datos Doppler y compararlos con las normas, nota una violación del flujo sanguíneo de una mujer embarazada? Bueno, definitivamente no entres en pánico ni te pongas nervioso. Tampoco será bueno para el niño. El tratamiento oportuno es bastante eficaz para combatir las enfermedades del flujo sanguíneo.
Trastornos de la circulación sanguínea. vasos sanguineos durante el embarazo varían en gravedad.
En el primer grado, la alteración del flujo sanguíneo no alcanza valores críticos. La hemodinámica fetal es positiva.
La hemodinámica del feto en el segundo grado de la enfermedad se ve afectada. La mitad del tiempo velocidad máxima Se reduce el movimiento de la sangre a través de todas las válvulas del corazón. En este caso, el flujo sanguíneo se altera tanto en el niño como en las arterias del útero de la futura madre. En muy poco tiempo, el segundo grado puede convertirse en el tercero.
El tercer grado es destructivo para el niño. Su diagnóstico dice condición crítica suministro de sangre al feto. Hemodinámica intracardíaca En esta etapa hay cambios profundos. En este caso lo más probable es que haya hipoxia fetal.
¿Puede una mujer embarazada experimentar problemas de flujo sanguíneo? Hay ciertos síntomas. Pero, por ejemplo, en la primera etapa, la insuficiencia placentaria no se manifiesta de ninguna manera. Sólo se puede diagnosticar mediante ecografía. Un síntoma de segundo grado es un cambio en el comportamiento del bebé. O es demasiado activo o, por el contrario, inactivo. Los signos secundarios de enfermedad del flujo sanguíneo pueden incluir excreción de proteínas en la orina, cantidades insuficientes o excesivas de líquido amniótico, hinchazón, gestosis (toxicosis tardía), aumentos repentinos de presión, aumento repentino de peso.
Secreción sangrienta de canal del parto- mayoría señal de peligro Trastornos asociados con el desprendimiento de placenta. En esta situación, sólo ambulancia especialistas.
Las consecuencias de la alteración del flujo sanguíneo son muy tristes si el tratamiento no se prescribe a tiempo. Esto es al menos picante o hipoxia crónica, así como retraso del crecimiento intrauterino. Complicaciones más graves: parto prematuro; desvanecimiento del embarazo; aborto espontáneo; desarrollo patologías congénitas, incluidos los incompatibles con la vida; Muerte fetal intrauterina.
Para prevenir las desastrosas consecuencias de la alteración del flujo sanguíneo, necesitamos, ante todo, una prevención exhaustiva.
Para que el bebé esté completamente nutrido, la mujer debe consumir una dieta equilibrada durante el embarazo. Estos son productos con máxima numero posible vitaminas y microelementos. Proteínas, carbohidratos y grasas de alta calidad. También se requiere un consumo frecuente de agua (más de un litro). Excepto en los casos en que la futura madre sea propensa a hincharse.

La prevención de los trastornos del flujo sanguíneo implica controlar los cambios de peso durante el embarazo. Un aumento de más de 10 kg al final del embarazo se considera excesivo.
Si una mujer embarazada está en riesgo (menor de 17 años o mayor de 36 años; con malos hábitos; teniendo enfermedades crónicas etc.), entonces la prevención debe incluir tomar medicamentos, previniendo enfermedades del flujo sanguíneo.
Una mujer que sueña con ser madre de un bebé sano en el futuro debería, ya durante la planificación del embarazo, analizar su estilo de vida y, si es posible, eliminar los riesgos potenciales.
Vídeo sobre el tema del artículo.

