Asymetria v4 segmentov stavovcov. Hypoplázia intrakraniálneho v4 segmentu pravej vertebrálnej artérie: príznaky MRI, dôsledky
Dátum odoslania: 07.08.2011 16:16
posun
Moja mama urobila magnetickú rezonanciu: MRA mozgových tepien + venóznych dutín.
Toto sa ukázalo
Séria MR angiogramov vykonaných v režime TOF v axiálnej projekcii s následným spracovaním pomocou algoritmu MIP a trojrozmernou rekonštrukciou v koronálnej a axiálnej rovine vizualizovala vnútorné krčné, hlavné a intrakraniálne segmenty vertebrálnych artérií a ich vetvy. Variant vývoja kruhu Willis vo forme nedostatku prietoku krvi cez ľavú zadnú komunikačnú tepnu. Stredná tepna corpus callosum je vizualizovaná, má rovnaký priemer ako predné cerebrálne tepny.
Existuje mierne zúženie lúmenu intrakraniálneho segmentu vpravo vertebrálna artéria, po celej dĺžke v skúmanej oblasti.
Stanoví sa výrazná asymetria laterálnych komôr (D>S).
V sérii MR venogramov mozgu vykonaných v režime TOF, po ktorých nasleduje spracovanie pomocou algoritmu MIP a trojrozmerná rekonštrukcia v koronálnej projekcii, interné a externé krčné žily a ich vetvy, sínusy (horné pozdĺžne, rovné, sigmoidné a priečne dutiny).
Existuje výrazná asymetria prietoku krvi pozdĺž priečnych a sigmoidných dutín (D>S). Zvyšné dutiny sú bez funkcií.
Nebola identifikovaná žiadna ďalšia venózna sieť.
Záver: MR obraz vývojového variantu Willisovho kruhu. Mierne zúženie lúmenu intrakraniálneho segmentu pravej vertebrálnej artérie. Asymetria prietoku krvi pozdĺž priečnych a sigmoidných dutín (D>S). Lateroventrikuloasymetria.
Rozlúštite prosím, čo sa tu nachádza a ak áno, ako s tým zaobchádzať. má veľké obavy, pretože... nemôže nič pochopiť.
Dátum odoslania: 07.08.2011 20:43
Papkina E.F.
posun, MRI angiografia Vašej matky odhalí poruchu prietoku krvi v oblasti pravej vertebrálnej artérie a nerovnomerný prietok krvi dutinami, kde prúdi venózna krv. Toto je s najväčšou pravdepodobnosťou vývojová možnosť, to znamená, že to od narodenia.V podmienkach stresu alebo fyzickej námahy sa s zmeny súvisiace s vekom ciev, predtým tichá anomália cievneho vývoja sa môže prejaviť bolesťami hlavy, závratmi, stratou pamäti, stratou koordinácie.Pre adekvátnu liečbu a odstránenie neurologických symptómov je potrebné poradiť sa s neurológom.Prognóza je priaznivá, keďže vo väčšine prípadoch okolité cievy preberajú ich funkcie zúžená, zmenená cieva.
Dátum odoslania: 08.08.2011 19:40
Hosť
Komentovať magnetickú rezonanciu bez kliniky nie je vďačné. Myslím, že vás váš lekár poslal na výskum? Treba sa ho teda opýtať, či našiel to, čo hľadal.
Dátum odoslania: 05.10.2011 19:48
Hosť
konzultácie tohto druhu môže poskytnúť lekár MRI (preto bol špeciálne vyškolený!))) a liečbu predpisuje ošetrujúci lekár, ktorý odoslal.
Je potrebné úplné vyšetrenie - zahŕňa aj MRI mozgu (príčina lateroventrikuloasymetrie) a krčnej oblasti chrbtice (zníženie prietoku krvi jednou z vertebrálnych artérií nemusí byť vrodené, ale získané v dôsledku osteochondrózy!)
Dátum odoslania: 25.06.2012 12:28
Hosť
Môj syn mal návrhovú dosku, urobili MRI (sťažnosti na bolesti hlavy, bolesti v pravý chrám, B v závere napísali: MRA obraz variantného vývoja Willisovho kruhu v podobe zníženého prietoku krvi v oboch zadných komunikujúcich tepnách Vysvetlite prosím o aký druh Willisovho kruhu sa jedná a nakoľko je to pre zdravie nebezpečné, čo čo robiť s armádou?
Dátum odoslania: 27.06.2012 19:17
Papkina E.F.
V praxi veľmi často existujú varianty vývoja takzvaného Willisovho kruhu (tento systém arteriálneho zásobovania základne mozgu). Tieto zmeny nie sú život ohrozujúce. O otázke brannej povinnosti sa rozhoduje individuálne po vyšetrení u neurológa.
Dátum odoslania: 24.04.2013 22:46
Oľga
Žena podstúpila MRI, záver: MR obraz je stredne výrazný vonkajší náhradný hydrocefalus. Možnosť rozvoja kruhu Willis. Znížený prietok krvi v intrakraniálnom segmente pravej VA. HELP DECORD.
Dátum odoslania: 14.11.2013 23:50
Angela
Moja dcéra podala správu z magnetickej rezonancie...prosím o vysvetlenie, aké je to vážne a či sa to dá liečiť. Má 9 mesačné dieťa a veľmi sa bojíme. Záver: MR obraz AVM v ľavom povodí MCA a PCA. Kruh Willisa je uzavretý. Znížený prietok krvi pozdĺž segmentu A1 ľavej ACA (hypoplázia). Znížený prietok krvi v intrakraniálnom segmente pravej VA (hypoplázia).
Dátum odoslania: 30.11.2013 17:40
Galina
dnes som bola na magnetickej rezonancii.boli ma v krku,ked otočim hlavu..v ľavom je už hluk...strašný,asi 10 rokov..pravé oko neposlúcha..dvojité videnie keď pozerám rovno.. nakláňam hlavu doľava.. dvojité videnie zmizne...takže sa prispôsobujem už viac ako 10 rokov...nakláňam hlavu doľava. Tu je výsledok -
Na sérii MR tomogramov (T2 TSE sag+cor+tra, T1 SE sag) dochádza k narovnaniu lordózy.Znižuje sa výška medzistavcových platničiek C4-C7.V segmentoch C4-C5,C5-C6,C6- C7, okrajové ostrenia kostí sú určené pozdĺž zadných a posterolaterálnych bočných povrchov tiel stavcov, ktoré prekrývajú staré výbežky disku, vyhladzujú predný obrys durálneho vaku Malá perineurálna cysta v pravom intervertebrálnom foramen C6-C7, s krížom - rez 0,5 x 0,4 cm Lumen miechového kanála na úrovni C4-C7 je 1,1 cm Spinal Mozog je štrukturálny, signál z neho (T1 a T2) sa nemení. Tvar a veľkosť telá stavcov sú v norme, bez známok edému kostnej drene.Kranio-vertebrálna oblasť je bez rysov.Asymetria v šírke vertebrálnych tepien S>D.Pán doktor mám preukázané manuálna terapia? A čo ešte? Ďakujem.
Dátum odoslania: 16.12.2013 19:46
Catherine
Aká je asymetria priečnych a sigmoidných dutín D>S, stredne výrazné rozšírenie kolaterálnych žíl v ľavom PCF a čo to znamená?
Dátum odoslania: 04.02.2014 13:31
Ramilla
Dobrý deň Prosím povedz mi! Urobil som magnetickú rezonanciu, ale nerozumiem všetkému Variant vývoja Willisovho kruhu je absencia prietoku krvi v oboch zadných komunikačných tepnách (otvorených) Vertebrálne tepny v segmente v5 sú asymetrické: d hore vpravo do 2,2 mm, vľavo do 3. Priečne sínusy sú symetrické: d do 7 mm.V bielej hmote ľavej frontálnej a parietálny lalok subkortikálne sa identifikujú jednotlivé ložiská veľkosti max do 4 mm, hyperintenzívne na T2 VI - pravdepodobne vaskulárneho pôvodu. Subarachnoidálny priestor je lokálne rozšírený vo frontoparietálnych oblastiach Pravá vertebrálna artéria má malý priemer. Aké nebezpečné je to? Mám obavy zo silných bolestí hlavy, ale nie neustále, ako aj krvného tlaku do 150 na 100, všetky tieto príznaky sa objavili v tehotenstve, potom akoby ustúpili, ale teraz ma opäť trápia.Mám 24 rokov , rodila som pred 3 mesiacmi.Chcela by som vediet co to znamena a aka diagnoza! Vopred ďakujem!
Dátum odoslania: 11.06.2014 12:45
Hosť
MRI: MR známky zníženého prietoku krvi v segmentoch A1 oboch ACA, segmenty M3 M4 oboch MCA, v distálnych segmentoch oboch PCA, segment V5 ACA, s najväčšou pravdepodobnosťou v dôsledku aterosklerotických zmien. Čo to znamená a aká terapia je potrebná. Aké sú vaše odporúčania?
Dátum odoslania: 15.06.2014 18:00
Irishka
Prosím, povedzte mi, či stojí za to urobiť MRI na prístroji otvorený typ, ako toto http://radio-med.ru/makers/mrt/open-mri-10/hitachi-airis-ii-0.3t
Alebo si mám ešte nájsť kliniku s obvyklou?
Čo si myslíte o mobilných MRI skeneroch?
Dátum odoslania: 21.08.2014 19:19
Natalya *d*
pomôžte mi na to prísť! MRA príznaky nedostatočného prietoku krvi v pravej vertebrálnej artérii, patologická tortuozita vnútornej krčných tepien, možnosť vývoja žilového systému so zníženým prietokom krvi v priečnom sínuse vľavo.Ďakujem.
Dátum odoslania: 25.08.2014 14:17
Christina
Dobrý deň!Prosím o konzultáciu výsledkov MRI mozgových ciev.Od malička som chodila na vyšetrenia kvôli častým bolestiam hlavy,teraz mám 23.Tu je záver: existuje variant vývoja Willisovho kruhu (aplázia A1 ACA vpravo, aplázia zadnej komunikujúcej artérie vpravo a hypoplázia vľavo). je a akú liečbu zvoliť?Vopred ďakujem za konzultáciu
Syndróm vertebrálnej artérie s cervikálna osteochondróza- to je jeden z najzákernejších a najzávažnejších neduhov, ktoré môžu zasiahnuť Iný ľudia. Stenóza krčnej chrbtice postihuje starých aj mladých pacientov. Je to spôsobené poruchami v zásobovaní mozgových buniek krvou v dôsledku lézií v jednej alebo oboch tepnách, ktoré prenášajú zložky krvi do hemisfér mozgu.
Príčiny syndrómu vertebrálnej artérie
Tento jav sa vyskytuje v niekoľkých prípadoch:
- Ovplyvnené rôznymi nepriaznivé faktory u človeka sú stlačené hlavné cievy, ktoré zásobujú mozgové bunky krvou. Zvyčajne sa zúženie vyskytuje v jednej z tepien, menej často v oboch.
- Živiny a kyslík sa prestanú dostávať tie správne miesta v požadovanom množstve.
- Ukážte sa rôzne znaky ochorenie: závrat, tmavé videnie.
- o predčasná liečba Môže sa vyvinúť mozgová príhoda ischemickej povahy.
- Rizikovým faktorom môže byť ateroskleróza alebo hypoplázia miechovej artérie.
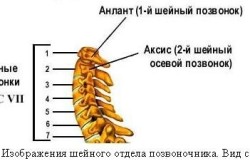 Krv sa do mozgu dostáva hlavne cez krčné tepny (až 70 %) a zvyšok tvoria živiny prichádza tekutina pozdĺž 2 bočných ciev. Keď sú poškodené hlavné kanály prietoku krvi, vyskytujú sa lézie, ktoré sú zvyčajne nezlučiteľné so životom, a ak sú problémy v ďalších 2 tepnách, zdravie človeka sa môže zhoršiť, potom začnú problémy so zrakom a poškodenie. naslúchadlo, čo môže viesť k invalidite.
Krv sa do mozgu dostáva hlavne cez krčné tepny (až 70 %) a zvyšok tvoria živiny prichádza tekutina pozdĺž 2 bočných ciev. Keď sú poškodené hlavné kanály prietoku krvi, vyskytujú sa lézie, ktoré sú zvyčajne nezlučiteľné so životom, a ak sú problémy v ďalších 2 tepnách, zdravie človeka sa môže zhoršiť, potom začnú problémy so zrakom a poškodenie. naslúchadlo, čo môže viesť k invalidite.
Niekedy je choroba spôsobená asymetriou prietoku krvi pozdĺž cievy chrbtica - nedá sa liečiť, ale môže sa rozvinúť do iných ochorení. Ďalším rizikovým faktorom je nestabilita v krčnej chrbtici, ktorá vedie k prolapsom platničiek. chrbtica. To sa môže stať aj po obdržaní úrazu (bežného aj pôrodného), kedy sedavýživota.
Vzhľad syndrómu môže veľký vplyv spôsobiť osteochondrózu alebo patológiu známu ako tortuozita tepien v chrbtici.
Príznaky ochorenia
Je dosť ťažké okamžite identifikovať príznaky syndrómu vertebrálnych žíl, keď je človeku diagnostikovaná stenóza miechového kanála v krčnej oblasti. Prejavy tohto ochorenia totiž silne pripomínajú osteochondrózu alebo choroby, ktoré väčšinou nemožno spájať s problémami v chrbtici. Preto, ak sa zistí aspoň jeden z nižšie uvedených príznakov, je potrebné urýchlene vziať pacienta na vyšetrenie do lekárskeho zariadenia.
 Najčastejším príznakom tohto ochorenia sú bolesti hlavy. Môžu sa prejaviť vo forme záchvatov, ktoré na pacienta prichádzajú s určitou frekvenciou, alebo ako konštantné bolestivé pocity. Hlavnou oblasťou distribúcie takejto bolesti je zadná časť hlavy, ale môžu sa pohybovať do spánkových lalokov a prednej časti.
Najčastejším príznakom tohto ochorenia sú bolesti hlavy. Môžu sa prejaviť vo forme záchvatov, ktoré na pacienta prichádzajú s určitou frekvenciou, alebo ako konštantné bolestivé pocity. Hlavnou oblasťou distribúcie takejto bolesti je zadná časť hlavy, ale môžu sa pohybovať do spánkových lalokov a prednej časti.
V priebehu času sa takáto bolesť zintenzívňuje a prejavuje sa pri ohýbaní alebo otáčaní hlavy. Potom sa bolesť presunie na kožu pod vlasmi. Objaví sa, keď sa rukami dotknete vlasov. Táto akcia môže spôsobiť pocit pálenia. Pri otáčaní hlavy začnú krčiť stavce.
Všetky vyššie uvedené problémy sú doplnené nasledujúcimi príznakmi:
- Pacientovi sa zvyšuje krvný tlak.
- V ušiach je hluk a zvonenie.
- Osoba môže zvracať.
- Bolesť začína v oblasti srdcového svalu.
- Pacient sa rýchlo unaví.
- Pri častých závratoch môže pacient omdlieť alebo stratiť vedomie.
- Príčiny spinálnej stenózy ostrá bolesť v cervikálnej oblasti.
- vznikajú rôzne poruchy v očiach a bolesť v ušiach. Zvyčajne sú jednostranné.
 Ak ochorenie trvá dlhší čas, môže spôsobiť zvýšený tlak vo vnútri lebky a vegetatívno-vaskulárna dystónia. Prsty pacienta znecitlivia. Človek vyvíja podráždenosť, zmeny nálady a neprimeraný strach.
Ak ochorenie trvá dlhší čas, môže spôsobiť zvýšený tlak vo vnútri lebky a vegetatívno-vaskulárna dystónia. Prsty pacienta znecitlivia. Človek vyvíja podráždenosť, zmeny nálady a neprimeraný strach.
Diagnóza arteriálneho syndrómu pri cervikálnej osteochondróze
Vyšetrenie pacienta začína externým vyšetrením. Zároveň platia lekári Osobitná pozornosť faktory ako: bolestivé pocity na koža pacient má svalové napätie v okcipitálnej oblasti, bolesť na stavcoch krku pri stlačení.
Diagnóza sa vykonáva pomocou Dopplerovho ultrazvuku. Pomocou tohto zariadenia môžete preskúmať všetky cievy, ktoré zásobujú mozog krvou, určiť ich stav v čase testovania a identifikovať rôzne poruchy a odchýlky.
Ďalším spôsobom, ako diagnostikovať ochorenie, je použitie rádiografického zariadenia. Ak sa počas vyšetrenia človek zhorší, potom na objasnenie dôvodov je pacient poslaný na zobrazovanie magnetickou rezonanciou na kontrolu oblastí mozgu. Na základe výsledkov takejto štúdie môže byť pacient urgentne hospitalizovaný.
Chyby v diagnostike choroby (sú možné, pretože príznaky choroby sa zhodujú s inými chorobami) môžu viesť k nenapraviteľným následkom. Preto pri stanovení primárnej diagnózy je vhodné vyšetrenie zopakovať, aby sa identifikovali príznaky ochorenia, ktoré pri prvej diagnóze chýbali.
Aké metódy sa používajú na liečbu choroby?
Ak je príčina ochorenia presne stanovená a sú to zovreté tepny, potom lekári predpisujú liečebný cyklus, ktorý by mal pomôcť úplne vyliečiť osobu. Liečba sa má vykonávať pod prísnym dohľadom ošetrujúceho lekára, aj keď je pacient doma.
Samoliečba je v tomto prípade prísne zakázaná, pretože môže viesť k nezvratné následky, dokonca aj smrť.
 Proces liečby musí byť zložitý. Nižšie je uvedený zoznam existujúce metódy bojovať so syndrómom. Lekári môžu použiť všetky tieto metódy, alebo vybrať tú najvhodnejšiu pre konkrétny prípad. Choroba sa lieči nasledujúcimi spôsobmi:
Proces liečby musí byť zložitý. Nižšie je uvedený zoznam existujúce metódy bojovať so syndrómom. Lekári môžu použiť všetky tieto metódy, alebo vybrať tú najvhodnejšiu pre konkrétny prípad. Choroba sa lieči nasledujúcimi spôsobmi:
- Je predpísaný kurz vaskulárnej terapie.
- Pacientovi sú predpísané terapeutické cvičenia.
- Pacient je prepustený lieky na zlepšenie prietoku krvi.
- Aby ste sa zbavili mdloby, odporúča sa použiť špeciálnu stabilizáciu lieky. Sú tiež potrebné na zmiernenie závratov, zvracania, nevoľnosti a odstránenie problémov s vestibulárnym systémom.
- Niekedy sa používa akupunktúra a akupunktúrne metódy.
- Pacientovi je predpísaná masáž, ktorú musí vykonať licencovaný špecialista.
- V niektorých prípadoch sa môže použiť manuálna terapia.
- Môže sa použiť reflexná terapia.
- IN liečebná terapia zahŕňajú autogravitačné metódy liečenia choroby.
Môžu sa použiť aj neliekové typy terapie, ktoré predpisuje iba ošetrujúci lekár. Deje sa tak v závislosti od závažnosti ochorenia, jeho štádia a hlavných dôvodov, ktoré viedli k vzniku syndrómu. Hlavná vec je komplexné použitie rôzne metódy pre najviac efektívny boj s chorobou.
Ak má pacient vrodenú patológiu asymetrie chrbtových tepien, potom lekári vyliečia iba sekundárny syndróm a hlavná príčina je nevyliečiteľná. To môže viesť k relapsu ochorenia, ak osoba nedodržiava odporúčania ošetrujúceho lekára.
Podľa definície WHO (1970) je vertebrobazilárna insuficiencia „reverzibilná porucha funkcie mozgu spôsobená znížením krvného zásobenia oblasti zásobovanej vertebrálnymi a bazilárnymi artériami“.
Vytvárajú sa vertebrálne aj bazilárne tepny vertebrobalibulárny systém (VBS), ktorý má množstvo funkcií.
Dodáva krv do rôznych a funkčne heterogénnych útvarov: zadných úsekov mozgových hemisfér mozog (okcipitálny lalok a mediobazálne časti spánkového laloka), optický talamus, väčšina hypotalamickej oblasti, mozgové stopky s kvadrigeminom, mostík, dreň, retikulárna formácia trupu - retikulárna formácia (RF), horné časti miecha.
Rovnaké úseky majú často niekoľko zdrojov krvného zásobenia, ktorý určuje prítomnosť zón priľahlého krvného obehu, ktoré sú v prípade zlyhania obehu zraniteľnejšie.
Kmeň dodáva sa intrakraniálne úseky vertebrálnych tepien a ich vetvy, hlavná tepna a jej vetvy. Oblasť priľahlého krvného zásobenia je retikulárna formácia.
Cerebellum prijíma krvné zásobenie z tri páry cerebelárnych artérií: horná a predná dolná(vetvy bazilárnej tepny) a posterior inferior cerebellar tepna (koncová vetva vertebrálnej artérie).
Predovšetkým významnú oblasť susedné zásobovanie krvou- oblasť červa.
Zadné časti mozgových hemisfér prijímať krvné zásobovanie z predné, stredné(vetvy a. carotis interna) a h zadná cerebrálna artéria(koncová vetva bazilárnej tepny).
Najdôležitejšia oblasť priľahlého krvného zásobenia: zadná tretina interparietálneho sulcus(zóna spojenia vetiev všetkých troch mozgových tepien); cuneus a precuneus, zadná časť corpus callosum a pól spánkového laloku(oblasť spojenia medzi PMA a PMA); horný okcipitálny, dolný a stredný temporálny a fusiformný gyri(oblasť spojenia PCA a SMA).
Fúzia vertebrálnych artérií do hlavnej - jedinečná vlastnosť všetky arteriálny systém , pretože hlavná tepna predstavuje vopred pripravenú cestu kolaterálny obeh bez toho, aby venoval čas jej formovaniu. To má pozitívny význam - rýchle začlenenie kolaterálneho obehu vedie k obnoveniu prietoku krvi v vertebrálnej artérii pri jej stlačení a negatívne, pretože vytvára podmienky pre rozvoj syndrómu "podkľúčová krádež", t.j. s proximálnou obštrukciou podkľúčová tepna predtým, ako ho telo stavca opustí, krv sa prerozdelí do paže, niekedy na úkor VBS, ktorá môže, ak ťažká práca ruky viesť k rozvoju prechodných ischémia vo VBS.
IN normálnych podmienkach krvné toky z vertebrálnych tepien pokračujú vo svojom pohybe v hlavnej tepne, pričom udržiavajú rovnaké objemy prietoku krvi a bez vzájomného miešania. Medzi týmito tokmi sa vytvárajú zóny „mobilnej“ (dynamickej) rovnováhy. Oklúzia alebo stenóza jednej z vertebrálnych artérií ju narúša, dochádza k miešaniu tokov, vytesňovaniu zón „pohyblivej“ rovnováhy a prietoku krvi z inej vertebrálnej artérie cez hlavnú artériu. To môže viesť k rozvoju trombózy aj bez výraznej aterosklerózy - „stagnujúcich“ krvných zrazenín v bodoch „pohyblivej“ rovnováhy.
Malé prenikajúce tepny Odchádzajú z veľkých tepien (bazilárna, zadná cerebrálna) v pravom uhle, majú priamy priebeh a chýbajú postranné vetvy.
Krvný obeh vo VBS (podľa angiografie) je dvakrát pomalší ako v karotidovom systéme. Prietok krvi mozgom v mozgových hemisférach (systém vnútornej krčnej tepny) je 55-60 ml na 100 g mozgového tkaniva za minútu a v mozočku - 33. To zvyšuje vplyv hemodynamického faktora na rozvoj reverzibilnej ischémie mozgu v VBS. Prechodné ischemické ataky vo VBS sú oveľa bežnejšie a predstavujú 70 % všetkých TIA. Kolaterálna cirkulácia zlepšujúca alebo obnovujúca cerebrálnu perfúziu sa vyvíja a vytvára pri stenóze alebo uzávere tepny na základe existujúcich anastomóz. Z intrakraniálnych anastomóz je mimoriadne dôležitý Willisov okruh. Zníženie prietoku krvi vo VBS vedie k retrográdnemu prietoku krvi cez zadnú časť komunikujúce tepny, niekedy na úkor karotického systému - „vnútorná krádež“. Extrakraniálna retromastoidná anastomóza poskytuje dva ďalšie zdroje krvného zásobenia VBS. Veľké vetvy vychádzajúce z vertebrálnej artérie na úrovni anastomózy atlasu s vetvami okcipitálnej artérie zo systému vonkajšej krčnej tepny a vzostupnej a hlbokej krčných tepien zo systému podkľúčovej tepny. Anastomózy medzi cerebelárne tepny: chrbát nižšie ( konečná vetva vertebrálna artéria) a horná a predná dolná cerebelárna artéria (vetvy bazilárnej artérie). Dobrý vývoj anastomóza zabezpečuje dostatočné fungovanie kolaterál a v prípade poklesu prietoku krvi vo VBL zabraňuje vzniku neurologických porúch.
V 70% prípadov je ľavá vertebrálna artéria 1,5-2 krát širšia ako pravá
, čo predurčuje jeho význam ako hlavného zdroja zásobovania krvou zadné úseky mozog Asymetria kalibru vertebrálnych artérií vytvára možnosť tvorby trombu v hlavnej artérii.
Jedinečnosť priebehu vertebrálnej artérie: na úrovni krčných stavcov CVI-CII prebieha vo svojom vlastnom kostnom kanáli, potom sa z neho ohýba okolo CI, okolo neho opisuje navonok konvexný oblúk, potom stúpa nahor a perforovanie tvrdého mozgových blán, cez foramen magnum vstupuje do lebečnej dutiny.
Vo VBS sú bežné anomálie vaskulárneho vývoja. 20 % U pacientov s patológiou VHD sa zisťujú anomálie vo vývoji vertebrálnych artérií. Podľa Powersa a kol., (1963) sa hypoplázia vyskytuje v 5-10%
prípady, aplázia - 3%
, laterálny posun ústia vertebrálnej artérie – in 3-4%
, pôvod vertebrálnej artérie zo zadnej plochy a. subclavia – 2%
, vstup vertebrálnej tepny do miechový kanál na úrovni CV, CIV, niekedy CIII – at 10,5%
prípady, existujú aj iné anomálie: pôvod vertebrálnej artérie z oblúka aorty, z podkľúčovej artérie v podobe dvoch koreňov atď.
Zníženie krvného zásobenia s nedostatočnou kompenzáciou kolaterálnym obehom vedie k rozvoju ischémie mozgového tkaniva napájaného z VBS.
Patogenéza ischémie.
Vďaka výskumu v posledných rokoch ukázalo sa, že cerebrálna ischémia alebo obehová hypoxia mozgu je dynamický proces a zahŕňa potenciálnu reverzibilitu funkčných a morfologických zmien v mozgovom tkanive, čo nie je totožné s pojmom “ mozgový infarkt“, čo odráža vznik ireverzibilného morfologického defektu – štrukturálnu deštrukciu a vymiznutie funkcie neurónov. Boli identifikované štádiá hemodynamických a metabolických zmien vyskytujúcich sa v mozgovom tkanive v rôznych štádiách zlyhania obehu. Navrhuje sa schéma po sebe nasledujúcich etáp "ischemická kaskáda" na základe ich vzťahu príčina-následok (Gusev E.I. et al., 1997,1999):
> zníženie cerebrálny prietok krvi;
> „excitotoxicita“ glutamátu;
> intracelulárna akumulácia vápenatých iónov;
> aktivácia intracelulárnych enzýmov;
> zvýšená syntéza oxidu dusnatého NO a rozvoj oxidačného stresu;
>expresia génov včasnej odpovede;
> „dlhodobé“ následky ischémie (reakcia lokálny zápal mikrovaskulárne poruchy, poškodenie hematoencefalickej bariéry;
> apoptóza.
Pre normálny priebeh metabolizmus mozgové tkanivo vyžaduje neustály prietok krvi mozgom, aby sa zabezpečil dostatočný prísun do mozgu živiny: bielkoviny, lipidy, sacharidy (glukóza) a kyslík. Stabilné udržiavanie cerebrálneho prietoku krvi na úrovni 50-55 ml/100 g mozgového tkaniva za minútu. na úrovni hemisfér a 33 ml/100 g mozgového tkaniva za 1 min. na úrovni mozočka je podporovaná autoreguláciou prietoku krvi mozgom, ktorá sa na úrovni veľkých ciev uskutočňuje reflexne vďaka adrenergným a cholinergným receptorom ich stien za pomoci regulačného mechanizmu karotického sínusu a chemickej regulácie v cievy mikrovaskulatúry (pri nadbytku O2, t.j. hypokapnii sa zvyšuje tonus prekapilárnych arteriol; pri nedostatočnom prísune O2 do mozgu hyperkapnia tonus klesá; v podmienkach zvýšenia množstva oxidu uhličitého citlivosť mikrociev sa zvyšuje). Dôležité sú reologické vlastnosti krvi (viskozita, agregačná schopnosť). tvarované prvky krvi a pod.) a hodnotu perfúzneho tlaku, ktorá je definovaná ako rozdiel medzi stredným krvným tlakom a stredným intrakraniálnym tlakom. Kritická úroveň cerebrálny perfúzny tlak – 40 mmHg, pod touto úrovňou mozgová cirkulácia klesá a následne sa zastaví.
V prípade akútneho zlyhania obehu V špecifickej oblasti mozgu je táto schopná dočasne kompenzovať lokálnu ischémiu prostredníctvom mechanizmov autoregulácie a zvýšeného kolaterálneho prietoku krvi. Ďalší pokles cerebrálneho prekrvenia však vedie k poruche autoregulácie a rozvoju metabolických porúch. Zistilo sa, že procesy spotreby O2 a glukózy mozgom prebiehajú paralelne. Glukóza je jediným dodávateľom energie potrebnej pre normálny priebeh metabolických procesov, pretože väčšina z nich je energeticky závislá: syntéza proteínov, mnohých neurotransmiterov, väzba neurotransmitera na receptor, prenos impulzov, výmena iónov plazmatická membrána atď. Prvá reakcia na hypoxiu mozgu sa vyskytuje vo forme inhibície syntézy proteínov. Syntéza bielkovín a RNA prebieha aktívnejšie v mozgovej kôre a mozočku. Metabolizmus glukózy zvyčajne prebieha s prevahou aeróbnej dráhy, dávať veľká kvantita vysokoenergetické zlúčeniny (36 molekúl ATP z 1 molekuly glukózy). Zvyšujúca sa hypoxia vedie k prevahe anaeróbnej glykolýzy, ktorá je energeticky nevýhodnejšia (2 molekuly ATP z 1 molekuly glukózy). V dôsledku nedostatku energie v mitochondriách je inhibovaná oxidačná fosforylácia a v bunke sa hromadí kyselina mliečna. Zároveň sa zvyšuje obsah oxidu uhličitého v mozgovom tkanive a pH sa posúva na kyslú stranu. Vyskytuje sa laktátová acidóza. Výsledkom je, že v ohnisku ischémie dochádza k poklesu prietoku krvi mozgom, zatiaľ čo v jeho okolí dochádza k zvýšeniu prietoku krvi na úkor ischemickej zóny - fenoménu „luxusnej perfúzie“ (podľa Lassena). Rastúci energetický deficit za týchto podmienok vedie k ďalšiemu narušeniu energeticky závislých procesov. Prechod na anaeróbnu glykolýzu vedie k zvýšeniu kyseliny alfa-ketoglutarovej, nevyužitej v Krebsovom cykle, na aminokyselinu glutamát, ktorá má tiež vlastnosti excitačného mediátora (Swanson et al., 1994). acidóza blokuje spätné vychytávanie glutamátu. Excitačný neurotransmiter sa teda hromadí v medzibunkovom priestore, čo vedie k rozvoju „glutamátovej excitotoxicity“, t.j. stimulácia buniek glutamátom. Laktátová acidóza v kombinácii so zvyšujúcou sa hypoxiou spôsobuje poruchy rovnováhy elektrolytov nervové a gliové bunky: uvoľňovanie iónov K+ z bunky do extracelulárneho priestoru a pohyb iónov Na+ a Ca++ do bunky, čo potláča dráždivosť neurónov a znižuje ich schopnosť viesť nervové vzruchy.
Vzrušujúce aminokyseliny(glutamát, aspartát) pôsobia na neurónové receptory pre N-metyl-D-aspartát (NMDA receptory), ktoré riadia vápnikové kanály. Ich nadmerná excitácia vedie k „šokovému“ otvoreniu iónov vápnikových kanálov a dodatočný nadmerný prílev Ca++ iónov z medzibunkového priestoru do neurónov a jeho akumulácia v nich.
Norepinefrín, ktorého uvoľňovanie sa pri hypoxii spočiatku prudko zvyšuje, aktivuje adenylátkylázový systém, ktorý stimuluje tvorbu AMP, čo spôsobuje zvýšenie energetického deficitu a vedie k zvýšeniu Ca++ iónov v nervových bunkách.
Nadmerná intracelulárna akumulácia iónov Ca++ vedie k aktivácii vnútrobunkových enzýmov: lipázy, proteázy, endonukleázy, fosfolipázy a k prevalencii katabolických procesov v nervovej bunke. Pod vplyvom fosfolipáz sa fosfolipidové komplexy rozpadajú v membránach mitochondrií (fosfolipáza A2), intracelulárnych organelách (lyzozómy) a vo vonkajšej membráne. Ich rozklad zvyšuje peroxidáciu lipidov (LPO). Konečné produkty LPO sú: malondialdehyd, nenasýtený mastné kyseliny(najmä kyselina arachidónová) a voľné radikály O2. Konečné produkty rozkladu kyselina arachidónová: tromboxán A2 a iné, hydroperoxidy, leukotriény. Tromboxane A2 a iné spôsobujú kŕče mozgových ciev zvyšujú agregáciu krvných doštičiek a zmeny koagulácie v hemostáze. Leukotriény majú vazoaktívne vlastnosti. Mikrovaskulárne poruchy vedú k zvýšeniu ischémie v ischemickej oblasti. Voľný radikál O2 je molekula alebo atóm, ktorý má na svojej vonkajšej dráhe nepárový elektrón, čo ho robí agresívnym pri premene molekúl bunkovej membrány na voľné radikály, t.j. poskytujú samoudržiavaciu reakciu podobnú lavíne. Aktiváciu procesov peroxidácie lipidov uľahčuje aj rýchle vyčerpanie antioxidačného systému, ktorého enzýmy inhibujú tvorbu peroxidov a voľné radikály a zabezpečiť ich zničenie. Okrem toho v ischemickom ohnisku klesá obsah látok: alfa-tokoferol, kyselina askorbová, redukovaný glutamát, ktorý viažu konečné produkty LPO. Hromadenie hydroperoxidov vedie k tvorbe hydroxykyselín a rozvoju oxidačného stresu.
Mikrogliálne bunky, aktivované zvýšením hypoxie, syntetizujú potenciálne neurotoxické faktory: prozápalové cytokíny (interleukíny 1,6,8), tumor nekrotizujúce faktory, ligandy pre glutamátový NMDA receptorový komplex, proteázy, superoxidový anión atď. Excitácia NMDA receptorov vedie k aktivácii NO-enzým syntetáza zapojená do tvorby oxidu dusnatého z arginínu. Komplex oxidu dusnatého so superoxidovým aniónom pomáha znižovať produkciu neutrofínov. Neutrofíny sú regulačné proteíny nervové tkanivo, syntetizovaný v jeho bunkách (neurónoch a gliách), pôsobiaci lokálne - v mieste uvoľnenia a vyvolávajúci dendritické vetvenie a rast axónov. Patria sem: nervový rastový faktor, cerebrálny rastový faktor, neutrofín-3 atď. Protizápalové faktory (interleukíny 4,10) a neutrofíny zabraňujú škodlivým účinkom neurotoxických faktorov, konečných produktov LPO, na ultraštruktúry nervov a glií bunky. Zničenie fosfolipidového komplexu nervové bunky vedie k tvorbe protilátok proti nim. Uvoľňovanie protizápalových a vazoaktívnych látok z ischemického mozgového tkaniva vedie k prieniku neurošpecifických proteínov do krvi, čo vedie k rozvoju autoimunitnej reakcie a tvorbe protilátok proti nervovému tkanivu.
V podmienkach rastúceho energetického deficitu dochádza k ďalšej inhibícii syntézy RNA, proteínov, fosfolipidov a neurotransmiterov. Inhibícia syntézy neurotransmiterov narúša spojenia medzi neurónmi a prehlbuje sa metabolické poruchy v nich. Zníženie syntézy proteínov v ischemickom ohnisku vedie k expresii génov bunkovej smrti a spúšťa geneticky naprogramovaný mechanizmus bunkovej smrti - apoptózu, pri ktorej sa bunka rozpadne na časti vo forme apoptotických teliesok, oddelených v membránových vezikulách, ktoré sa absorbujú susednými bunkami a/alebo makrofágmi. IN patologický proces gliové bunky sú zapojené rýchlejšie a vo väčšej miere, mozgové neuróny sú zapojené pomalšie a menej výrazne (Pulsinelli, 1995). V tomto štádiu ischémie sú metabolické poruchy reverzibilné.
Objem prietoku krvi je 10-15 ml na 100 g mozgového tkaniva za minútu. - kritická hranica, za ktorou nezvratné zmeny– nekróza (Hossman, 1994), ktorá je sprevádzaná uvoľnením bunkového obsahu do medzibunkového priestoru a rozvojom zápalovej reakcie.
Akútne zlyhanie cerebrálny obeh vo VBS sa považuje za prechodná porucha cerebrovaskulárna príhoda alebo tranzitórny ischemický záchvat (TIA) pri VBS. Vyznačuje sa akútny výskyt fokálne neurologické príznaky sú zvyčajne bez cerebrálne symptómy(menej často na pozadí ich slabej závažnosti) v dôsledku krátkodobej lokálnej cerebrálnej ischémie. Fokálne neurologické symptómy trvajú od niekoľkých minút (zvyčajne 5-20 minút) po niekoľko hodín (menej často až 24) a končia úplná obnova narušené funkcie do 24 hodín. Chronické zlyhanie cerebrálneho obehu pri VBS sa považuje za discirkulačnú encefalopatiu. Ischemický proces mozgového tkaniva pri dyscirkulačnej encefalopatii je však nezvratný a je sprevádzaný rozvojom nekróz (t.j. infarktov v bielej hmote resp. bazálna uzlina, menej často v optickom talame, mosteku) a zápalová reakcia (spongióza, proliferácia astrocytov, rozpad myelínu s čiastočným rozpadom axiálnych valcov), vyskytujúca sa prevažne perivaskulárne. V tomto prípade CT a MRI odhalia infarkty v bielej hmote a podkôrových uzlinách a znakoch intrakraniálna hypertenzia: rozšírenie komôr mozgu (väčšinou predné, menej často zadné rohy bočných komôr s fenoménom „leukoaraiózy“ okolo nich v dôsledku zníženia hustoty Biela hmota) alebo kortikálna atrofia s expanziou subarachnoidálnych priestorov mozgových hemisfér. Z rovnakého dôvodu nemožno považovať chronickú cerebrálnu vaskulárnu insuficienciu v tepnách VBS za malú ischemickú cievnu mozgovú príhodu, t.j. lakunárny infarkt. To umožňuje rozlíšiť TIA a CNMK vo VBS v špeciálna forma
vaskulárna patológia mozog – vertebrobasilárna insuficiencia (VBI). Ischemický proces vo VBI je reverzibilný a CT a MRI sa spravidla nezistia morfologické zmeny.
V mechanizme vzniku VBN významnejšie sú aterotrombotické a hemodynamické faktory, „subclavian steal“, menej významné: embolický faktor, vazospazmus a zmeny reologické vlastnosti krvi (hyperlipidémia, hyperfibrinémia, polycytémia atď.).
Nasledujúce vedie k rozvoju VBN (v poradí dôležitosti):
okluzívne a stenotické lézie artérií VBS (najmä stenóza vertebrálnych artérií a hlavná trombóza);
1) deformácia vertebrálnych artérií;
2) extravazálna kompresia extrakraniálnych častí vertebrálnych artérií.
Oklúzie často sa vyvíjajú ako trombóza, menej často ako embólia. Hlavnou príčinou oklúzie je ateroskleróza. Aterosklerotické plaky pri ateroskleróze sú často lokalizované v ústiach vertebrálnych artérií, v oblasti bifurkácie bazilárnej artérie a v ústiach ich vetiev. Keď sa aterosklerotické pláty rozpadajú, stávajú sa príčinou trombózy. Krvná zrazenina, ktorá sa odtrhla aterosklerotický plak, upcháva distálne vetvy týchto tepien. Druhým najdôležitejším je arteriálnej hypertenzie. Má dvojakú úlohu: po prvé podporuje tvorbu a rozvoj aterosklerotických plátov v ústiach malých penetrujúcich artérií a ich embóliu (ktorú napomáhajú vlastnosti týchto artérií) a po druhé, spôsobujú patologické krútenie týchto ciev, meniace sa cievna stena. Parietálne tromby sú pri vaskulitíde menej dôležité: nešpecifická aortoartritída (alebo bezpulzová choroba alebo Takayasuova choroba) a sekundárne prejavy pri tuberkulóze, SLE, syfilis, AIDS atď. chlopne pri ochoreniach srdca, ešte menej často zo žíl dolných končatín A vnútorné orgány pri vrodená patológia srdce (neuzavretie foramen ovale).
Keď zrazu hodíš hlavu dozadu vertebrálna artéria môže byť uškrtená zadným okrajom foramen magnum. Pri laterálnom posune ústia vertebrálnej artérie môže otáčanie hlavy viesť k stlačeniu vertebrálnej artérie, často spolu s podkľúčovou artériou.
Vertebrálna artéria môže byť predĺžená a môže mať priebeh v tvare písmena „C“ a „S“, môže ísť vo forme slučky alebo môže mať zalomenia a kľuky. Patológia môže byť vrodená alebo získaná (s hypertenziou, zmenami súvisiacimi s vekom).
Cervikálna osteochondróza môže spôsobiť kompresiu vertebrálnej artérie v dôsledku prenikania laterálnych a posterolaterálnych osteofytov unkovertebrálnych kĺbov do jej kanála, ako aj spazmodického skalenového svalu (scalenus syndróm) v úseku pred vstupom do kostného kanála. Vytváranie párových medzistavcových kĺbov zadná stena kanálik vertebrálnej artérie sú zavedené do kanála pri subluxáciách podľa Kovácsa (prekĺznutie pred telo stavca) v dôsledku menejcennosti svalového a väzivovo-kĺbového aparátu alebo poranenia krčnej chrbtice, v dôsledku artrózy s deformujúcou sa spondyloartrózou, reumatoidná artritída ankylozujúca spondylitída. Obzvlášť často je vertebrálna artéria vystavená kompresii v dôsledku anomálií kraniovertebrálneho spojenia. Ide o Kimmerleho anomáliu, t.j. abnormálny kostný kanál namiesto širokej a plytkej drážky vertebrálnej artérie na dorzálnej strane laterálnej hmoty atlasu; asimilácia Atlasu (CI), t.j. jeho splynutie so základom okcipitálna kosť; asymetria alebo vysoká lokalizácia odontoidného výbežku epistrofie (CII), bazilárny dojem, t.j. lievikovité prehĺbenie hypoplastických okrajov foramen magnum, atlantookcipitálnych kĺbov a distálnych častí Blumenbach clivus do lebečnej dutiny a ich častá kombinácia s anomáliou CI a CII stavcov; Arnold-Chiariho malformácia, t.j. zostup cerebelárnych mandlí cez foramen magnum do horných častí miechového kanála. Dlhodobá kompresia vertebrálnych artérií podporuje tvorbu a rast aterosklerotických plátov.
Klinický obraz
Stanoví sa klinický obraz umiestnenie a stupeň poškodenia tepien vertebrobazilárnej oblasti, Všeobecná podmienka hemodynamika, hladina TK, stav kolaterálneho obehu a prejavuje sa prechodným ložiskom neurologické poruchy v niekoľkých (aspoň dvoch) rôzne oddelenia mozog poháňaný VBS. Zvlášť významné sú závraty, ataxia a poruchy videnia (podľa Hutschinson, 1968). Záchvat závratov je často prvým príznakom VBI, často sprevádzaný nevoľnosťou a vracaním. Príčinou závratov je: ischémia labyrintu, vestibulárneho nervu a/alebo trupu. V prvých dvoch prípadoch sú závraty systémové: podľa typu rotácie objektu s výskytom horizontálneho alebo rotačného nystagmu, často sprevádzaného poruchou sluchu; v druhom - nesystémové, zvyšujúce sa pri otáčaní hlavy s horizontálnym nystagmom malého rozsahu, sprevádzané dysfóniou a dysartriou. Pri ischémii okcipitálneho kortexu sa vyskytujú poruchy videnia: jednoduchá fotopsia (blikanie iskier, hviezd atď.), zrakové halucinácie, poruchy zorného poľa vo forme homonymnej hemianopsie, často typu horného kvadrantu. Prechodná ischémia mezencefalickej časti mozgového kmeňa sa prejavuje okulomotorickými poruchami vo forme diplopie, paréz okohybné svaly, krátkodobá paréza pohľadu (vertikálna alebo horizontálna) s konvergenčnou parézou, mierny strabizmus, ptóza viečok. Ischémia v oblasti vzostupných systémov Ruskej federácie môže spôsobiť stratu vedomia. Zvyčajne ho sprevádzajú symptómy mozgového kmeňa: dvojité videnie, závraty, nystagmus, dysartria, necitlivosť tváre, ataxia alebo hemianopsia. Prechodná ischémia inferior olive a RF môžu spôsobiť náhly pádový záchvat v dôsledku bilaterálnej slabosti nôh a nehybnosti. Útok náhleho poklesu posturálneho tonusu bez straty vedomia sa nazýva poklesový záchvat. Pri VBI nemôže pacient po útoku okamžite vstať, hoci nebol zranený. Prechodná ischémia mediobazálnych oblastí temporálnych lalokov sprevádzaný rozvojom globálnej amnézie – krátkodobej straty Náhodný vstup do pamäťe. Počas tohto obdobia nie sú pacienti úplne adekvátni, strácajú plán správania a nevyjadrujú jasne svoje myšlienky. Po niekoľkých hodinách sa u nich na určitý čas vyvinie prechodná amnézia. Prechodná cerebelárna ischémia spôsobuje ataxiu, najčastejšie v stoji a chôdzi. Často sa pozoruje paréza tvárových svalov periférny typ(celá polovica tváre). Poruchy citlivosti: parestézia, hyper- a hypoestézia, častejšie okolo úst, menej často na oboch poloviciach tváre alebo tela, na končatinách v akejkoľvek kombinácii, vrátane všetkých štyroch. Poruchy pohybu sa prejavujú vo forme zvýšených šľachových reflexov, slabosti, nemotornosti pohybov v končatinách v akejkoľvek kombinácii. Pri rôznych záchvatoch sa mení strana motorických a zmyslových porúch. Zaznamenáva sa obrátený typ prechodnej parézy - svalová slabosť, najmä v proximálnych častiach ramena a / alebo nohy, a trvalejšia povaha zmien šľachových reflexov. Na rozdiel od mŕtvice nie je VBS charakterizovaná striedajúcimi sa symptómami trupu. Pre trvalú formu sú tiež charakteristické bolesti hlavy v okcipitálnej oblasti, ktoré sa niekedy objavujú v paroxyzmálnej forme.
V súčasnosti v diagnostike VBI Vedúce miesto je obsadené metódami ultrazvukového výskumu. Ultrazvuková dopplerovská ultrasonografia (USDG) je založená na Dopplerovom efekte: keď sa zdroj zvuku pohybuje vzhľadom na prijímač, frekvencia zvuku, ktorú vníma, sa líši od frekvencie zdrojového zvuku o hodnotu priamo úmernú rýchlosti relatívneho zvuku. (lineárny) pohyb. Ultra zvukový signál z pohybujúcej sa krvi (erytrocytov) je vnímaná prístrojom, ktorý zaznamenáva LSV (lineárna rýchlosť erytrocytov). Na analýzu výsledky ultrazvuku zobrazí sa koeficient asymetrie LSC. Je definovaný ako pomer rozdielu v BFB v oboch vertebrálnych artériách k menšiemu BFB v jednej z nich a je vyjadrený v percentách. Normálne nepresahuje 20 %. Metóda umožňuje odhaliť stenózu so stupňom väčším ako 50%. Duplexné skenovanie vám umožňuje získať obraz cievneho lôžka s charakteristikami prietoku krvi v ňom. V tomto prípade sa ultrazvukový signál vyslaný v smere vyšetrovanej cievy odráža od pohybujúcich sa červených krviniek. Rozdiel medzi frekvenciou vyslanej a odrazenej ultrazvukovej vlny je lineárna rýchlosť prietoku krvi. Sekvenčným skenovaním oblasti nad cievami senzorom namontovaným na ramene senzora sa získajú údaje o priestorovom umiestnení senzora, synchrónne s Dopplerovým signálom, ktorý sa podrobuje počítačovej analýze a na základe ktorej sa vytvorí mapa je nakreslená študovaná cievna zóna - dopplerovský ultrasonogram. Môže byť buď v sivej alebo vo farbe, ak má zariadenie program farebného Dopplerovho kódovania.
Dobre spektrogram mozgových ciev má podobu pulzovej polvlny ležiacej nad izolínou, so systolickým vrcholom a diastolickou incizúrou. Zmeny v prietoku krvi vedú k zmenám v Dopplerovom spektre. Pri arteriálnej stenóze sa rýchlosť pohybu v stenotickej oblasti zvyšuje úmerne stupňu stenózy a pri jej výstupe dochádza k rozšíreniu rýchlostného rozsahu a čiastočne reverznému pohybu krvi. V súlade s tým to na spektrograme vyzerá ako prudké zvýšenie amplitúdy systolického vrcholu, rozšírenie rozsahu rýchlosti a pri stenóze 75 % alebo viac ako výskyt spektrálnych zložiek pod izolínou. Kompletné ultrazvukové vyšetrenie zahŕňa záznam spektrogramov hlavného veľké plavidlá hlava: spoločné (CCA), vonkajšie (ECA), vnútorné (ICA) krčné tepny, pravá a ľavá vertebrálna tepna (VA), vetvy očnej tepny (OA) a tvárová tepna. Vykonanie funkčných skúšok kompresora nám umožňuje posúdiť bezpečnosť okruhu Willis. Test sa považuje za pozitívny (t. j. anastomóza funguje), ak dôjde k zvýšeniu (alebo registrácii) prietoku krvi. Dopplerovský ultrazvuk umožňuje preskúmať extrakraniálne úseky krčných a vertebrálnych artérií a identifikovať ich okluzívne lézie a deformáciu vertebrálnych artérií.
Transkraniálny dopplerograf (TCD alebo TCD) je založený na použití ultrazvukových vĺn s nižšou frekvenciou, ktoré môžu preniknúť do tenkej časti kostí lebky. Metóda umožňuje študovať prietok krvi v predných, stredných a zadných cerebrálnych a bazilárnych artériách a vyhodnocovať intrakraniálnu hemodynamiku pri okluzívnych léziách extrakraniálnych artérií, identifikovať vazospazmy pri SAH, okluzívne lézie intrakraniálnych artérií, arteriálne aneuryzmy, arteriovenózne malformácie, venózny obeh mozgu. TKD v kombinácii s funkčné testy(kompresné, ortostatické, s nitroglycerínom, s CO2 atď.) umožňujú posúdiť stav mozgovej hemodynamiky a cievnych rezerv mozgu. Ultrazvukové dopplerovské a TCD vyšetrenie s duplexné skenovanie(a zvlášť posilnené farebným duplexným kódovaním) umožňujú izolovať cievnu stenu od krvného obehu, čo umožňuje študovať komplex intima-media, povahu aterosklerotického plátu a vyriešiť otázku jeho embologenity (homogénne s nízka hustota a heterogénne s prevahou štruktúr s nízkou hustotou ultrazvuku). Monitorovanie TCD pomocou upevnenia senzorov na hlave v špeciálnej prilbe umožňuje detekovať mikroembólie v cievach mozgu, v ktorých je analýza spektrogramov a zvukový signál z embólií („cvrlikanie“, „pískanie“, „pukanie“ “ alebo stály zvuk) sú dôležité.
Diagnóza VBI by teda mala zahŕňať ultrazvukové vyšetrenie na identifikáciu lézií extrakraniálnych ciev a mala by byť doplnená o TCD na štúdium stavu cievnych rezerv mozgu. Dopplerovský ultrazvuk a TCD tiež umožňujú objektívne posúdenie liečby VBI.
Bibliografia
1. Vilenský B.S. Mŕtvica. - Petrohrad, 1990.
2. Odlišná diagnóza nervové choroby./ Ed. G.A. Akimová a M.M. Rovnaká príručka pre lekárov. - Petrohrad: Hippokrates, 2001.
3. Neurologický časopis č.3,2001. IN AND. Skvortsová. Cievna mozgová príhoda: patogenéza ischémie, terapeutické prístupy.
4. Neurológia./ Ed. M. Samuels. Za. z angličtiny - M.: Praktika, 1997.
5. Nervové choroby./ Ed. M.N. Puzina. Návod pre študentov postgraduálneho vzdelávacieho systému - M.: Medicína, 2002.
6. Troshin V.D. Cievne ochorenia nervový systém. Včasná diagnóza, liečba, prevencia. Sprievodca pre lekárov. - N. Novgorod, 1992.
7. Troshin V.M., Kravtsov Yu.I. Choroby nervového systému u detí. Sprievodca pre lekárov a študentov, zväzok 2 - N. Novgorod: Sarpi, 1993.
8. Shtulman D.R., Levin O.S. Neurology. Príručka praktického lekára - M.: MED press-inform, 2002.
9. Jakovlev N.A. Vertebro-bazilárna nedostatočnosť. Syndróm vertebrobazilárneho arteriálneho systému - Moskva, 2001.
10. Yakhno N.N., Shtulman D.R. Choroby nervového systému. Sprievodca pre lekárov, zväzok 1 - M.: Medicína, 2001.

