Veleszületett rendellenességek okozhatják. Veleszületett rendellenességek kisgyermekeknél
A jól ismert kifejezés, hogy „a meg nem született gyermekek egészsége a mi kezünkben van”, megszűnik banálisnak lenni, ha veleszületett fejlődési rendellenességekkel rendelkező gyermek születik a családban. Manapság sok fiatal iszik sokat, dohányzik, drogozik, anélkül, hogy egyáltalán belegondolna, hogy a saját gyerekeiknek gyakran fizetniük kell komolytalan, vad életmódjukért. Azonban kedvezőtlen ökológiai helyzet, megnövekedett háttérsugárzás, a szülők előrehaladott életkora és sok más tényező gyakran vezet ahhoz, hogy abszolút egészséges családok Néha gyermekeknél veleszületett rendellenességekkel találkoznak. Mindenesetre a gyermek egyik vagy másik szervének abnormális felépítése vagy működése szinte mindig pszichés sokkot okoz a szülőkben, sőt néha a család felbomlásához is vezet.
Családi problémák – A családot Oliveira tanulmányában keresték meg, amely négy család tapasztalatait írja le, amikor folyamatosan éltek együtt egy speciális szükségletű gyermekkel. A tanulmány azt sugallja, hogy szükség van az egészségügyi szolgáltatók és a családok közötti együttműködésre, hogy segítsenek a családoknak és a gyermekeknek stratégiákat kidolgozni a betegséggel való együttélésre. Sasso elmélet és krízisintervenció segítségével írja le az egyik tagjukban életveszélyes helyzetbe kerülő családok tapasztalatait, és értelmezi, hogy ez a váratlan, váratlan, életveszélyes élmény krízishelyzetet okoz a családban.
Okoz
A gyermek fejlődésének veleszületett rendellenességei lehetnek örökletesek (ami miatt génmutációkés kromoszómapatológiák), teratogén (terhesség alatt szerzett) és multifaktoriális (az első két tényező kombinációja). Különféle örökletes rendellenességek meg kell jegyezni, hogy ez elég gyakori kromoszóma betegség– Down-szindróma, amelyben a jellemző kinézet gyermek beszél a testi és mentális retardáció. Az eltérésekre méhen belüli fejlődés a magzatot endokrin és hormonális patológiák terhes nő, szülési sérülések, oligohidramnion, vírusos betegségek(rubeola, influenza), a szervezet mérgezése vegyszerek, recepció várandós anya antidepresszánsok, antibiotikumok, görcsoldók. És néha valódi okok Az embriológusok, genetikusok és neonatológusok általában nem képesek azonosítani a veleszületett rendellenességeket.
E kérdések megerõsítésével Ribeiro egy olyan család pályáját igyekszik megérteni, amely veszélyben él egy speciális igényû gyermek miatt, és a szimbolikus interakcionizmus premisszáit használja fel e pálya megértéséhez. Az eredmények egy dinamikus folyamatot mutatnak be a család pályáján, amelyet három téma képvisel: érzékelni, hogy valami nem megy jól, és mozgósítani a speciális igényű, kórházi kezelést átélő gyermekre fókuszálva, valamint a mindennapi élet felépítését és újjáépítését.
Időbeli trendek és javaslatok alapján Világszervezet egészségügy és a Pánamerikai Egészségügyi Szervezet a születési rendellenességekkel foglalkozó közösség számára, a tanulmány olyan lakossági jelenléti rendszert javasol, amely elsődleges, másodlagos és tercier prevenció, beküldve a Súgó nevű közösségi programokra for születési rendellenességek. Speciális anomáliák ápolása – Down-szindrómás problémák kezelése, Carswell a Down-szindrómás gyermekek ápolására összpontosított.
A belső szervek hibái
Nagyon sok kóros eltérés van a gyermekek fejlődésében, mivel abnormális anatómiai szerkezet vagy egy degeneratív-dystrophi állapot a gyermek abszolút bármely szervét érintheti. Gyakori anomália a veleszületett szívbetegség, amelyet az interventricularis és a interatrialis septum, szűkület (szűkület) aortabillentyű amelyek változáshoz vezetnek intrakardiális hemodinamika. Gyakoriak a vesebetegségek is veleszületett patológiák: fúzió, az egyik vese hiánya (agenesis), vagy a harmadik megjelenése. Ismertek esetek a vastagbél kóros megnyúlására és megvastagodására (Hirschsprung-kór), rekeszizomsérvre, valamint herék hiányára a herezacskóban (kriptorchidizmus).
A vizsgálat középpontjában az ápolók szintű munka állt elsődleges megelőzés Down-szindrómás gyermekeknél. Martins tanulmányának célja az volt, hogy kiderítse, hogyan kell ellátni egy Down-szindrómás beteget, és beszámoljon a Down-szindrómás beteg gondozásának tapasztalatairól. járóbeteg a transzperszonális elmélet három tényezőjének fényében. Souza kutatása során arra törekedett, hogy megértse, milyen problémákkal szembesül egy Down-szindrómás gyermek családja, és megismerte a rokonok reakcióit és érzéseit a gyermek születése előtt, a család és a családban lévő gyermek közötti szövött szöveteket. kör, a család által leküzdendő szociális nehézségek és a védőnői eljárások, az egészségügy és az oktatás területén.
Külső hibák
Természetesen nagyon csúnyán néznek ki külső megnyilvánulások gyermekkori fejlődési rendellenességek. A baba megszülethet deformált vagy kórosan rövid felsővel és alsó végtagok(kluballáb, sántaság), veleszületett diszlokáció csípő, ajakhasadék, szájpadhasadék kiálló mellkas, a gerinc kóros ívei. A bőrből gyakran teljesen hiányzik a pigment melanin (albinizmus), ezért a napozás ellenjavallt a gyermek számára. Néha az ujjak és lábujjak megnövekedett száma (polydactyly) vagy összeolvadásuk (syndactyly) fordul elő, a nyílás hiánya végbélnyílás(atresia), a koponya méretének csökkenése (mikrokefália), ptosis felső szemhéj(itózis).
A neurogén tanulmányozása hólyag, Furlan kutatásában a gyerekek elképzeléseit és igényeit igyekezett feltárni és elemezni iskolás korú neurogénnel hólyagés édesanyjukat azzal a szándékkal, hogy támogassák a járóbeteg-ápolói ellátásra irányuló jövőbeni erőfeszítéseket. A veleszületett hydrocephalust az Alves-tanulmányban vizsgálták, amely mindkét alanyt korlátozta társadalmi elképzelések anyák veleszületett hydrocephalusban szenvedő fiuk képével kapcsolatban a kamraimplantáció és a hasi shunt műtét előtt.
Végül, a szakirodalomban található bizonyítékok azt mutatják, hogy az ápolócsapatnak sürgető szükség van arra, hogy megvitassák és átgondolják a speciális igényű gyermekek és családjaik napi gondozásának új szempontjait. A szakirodalom egyértelműen jelzi, hogy egy gyermek a veleszületett rendellenesség kívánt Speciális figyelem valamint egy multidiszciplináris team, amelyben a gyógyulás fő célja a beteg családba való beilleszkedése és szociális környezet. Anatómiai és élettani problémák ismerete, klinikai és sebészeti kezelés nem elegendő egy hatékonyabb javaslat támogatásához átfogó ellátás.
Egyéb anomáliák
Megjegyzendő, hogy a veleszületett rendellenességek számos listája olyan betegségeket is tartalmaz, mint a véralvadási faktor rendellenesség (hemofília), színvakság(színvakság), spina bifida (spina bifida). A felsorolt patológiák közül sok kezelhető, némelyik életfogytig tartó rokkantsághoz vezet, de sajnos vannak olyan hibák, amelyekben a gyermek nem életképes. Ezek tartalmazzák teljes hiánya tüdő vagy vese, bőr(acrania), vagy agyféltekék (anencephalia).
Ismerni kell az egyéb tényezőket, amelyek a gyermek és családja közötti érzelmi viszonyt, a gyermek családi és társadalmi diszkriminációját, a sajátos szükségletű gyermek befogadásának és gondozásának nehézségeit jelentik. A védőnőnek ahhoz, hogy hatékonyan tudjon gyermeket ápolni, a biológiai és technikai szempontok mellett ismernie kell a pszichológiából, antropológiából, szociológiából származó specifikus tudásterület fogalmait.
Amikor egy gyermek deformitásáról számolnak be, a család félelemtől szenved, mintha a gyermeket abban a pillanatban bemutatnák, valamint magát a családot. Anélkül, hogy számolnának ezzel a lehetőséggel az életükben, a család törékenynek érzi magát a helyzettel szemben, és csak az erős félelemmel tud azonosulni attól, amivel szembe kell néznie. A kutatások azt mutatják, hogy amikor a szülők és a családtagok megfelelő tájékoztatást és támogatást kapnak, hajlamosak reálisan elfogadni a gyermeket, és ez az elfogadás kulcsfontosságú pont Mert egészségügyi dolgozók.
A weboldalunkon található információk tájékoztató jellegűek és oktató jellegűek. Ennek az információnak azonban semmiképpen sem célja, hogy útmutatóul szolgáljon az öngyógyításhoz. Feltétlenül konzultáljon orvosával.
A súlyos anatómiai rendellenességeket általában az élet első napjaiban diagnosztizálják. Néhányan szeretik köldöksérv, gastroschisis, rekeszizomsérvés anális atresia, amely elsődlegesen nyilvánul meg orvosi vizsgálat. Mások életük első napjaiban enterális táplálékképtelenséggel jelentkeznek (bél atresia, microcolon, tracheoesophagealis fisztula és meconealis elzáródás). Más malformációk kihívást jelentő diagnosztikai és terápiás dilemmákat jelentenek az újszülöttkori időszak után. A konkrét klinikai kérdéseket a következő szakaszok tárgyalják.
Ha nincs elfogadás, viselkedésbeli eltérések léphetnek fel a gyermek elhagyása vagy túlzott védelme felé. Megfelelő ellátás, amelyet a fejlődési fogyatékos gyermek számára biztosítani kell, a multidiszciplináris team technikai felkészültsége, érzékenysége és képessége mellett, amely lehetővé teszi számára a gyermek és a család biopszichoszociális és spirituális dimenziójának észlelését és beavatkozását.
Az anya társadalmi reprezentációja egy helytelen gyermekről. Veleszületett fejlődési rendellenességgel rendelkező gyermekes anyák érzései. Szájpadhasadék gondozása: családi probléma gondozása. Anyának lenni különleges gyerek: az álmoktól a valóságig. Tudományos módszertan alap- és posztgraduális hallgatók számára. Sao Paulo: Stiliano.
Intestinalis malrotation és midgut volvulus
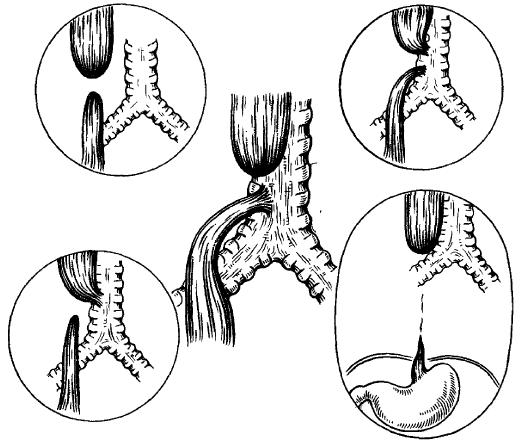
A bélrendszeri malrotáció a magzati középbél tökéletlen forgásának eredményeként jelentkezik, amikor a bél a hasüregbe vándorol. A rendellenes rotáció részleges vagy teljes nyombélelzáródáshoz vezethet embrionális peritoneális szalagok (Ledd-szindróma) vagy, ami még fontosabb, midgut volvulus által. Középbél (a nyombéltől a keresztirányú vastagbél) és erei az egyik lábon helyezkednek el, ha a láb megcsavarodik, az egész bél infarktusa léphet fel. Az omphalocele-ben szenvedő gyermekeknél szinte mindig van bélműködési zavar. Klinikailag a csecsemőknél és gyermekeknél súlyos bélelzáródás (epehányás) vagy akut has, bélperforáció és szepszis. A kezelés sebészi: a volvulus megszüntetése és a bél rögzítése, az életképtelen bél reszekciója. A műtét előtt életveszélyes állapotú csecsemőknél szükség van posztoperatív lélegeztetési támogatásra és parenterális táplálásra.
Hogyan tervezzünk kutatási projektek. Sao Paulo: Martins Fontes. Sao Paulo: Perspektíva. Brazil Ápolók Szövetsége. Ápolási Kutatási és Tanulmányi Központ. Információk az ápolási kutatásról és a kutatókról. Társadalomtudományi kutatás kézikönyve. Portugália: Gradiva.
Tudásfeladat: kvalitatív kutatás az egészségügy területén. Sao Paulo: Jucitech. Kutatási cikk: a kihívástól az eredményig. Szociális szolgáltatás az ajakhasadék társadalmi integrációjának folyamatában. Egy veleszületett fejlődési rendellenességgel küzdő gyermek anyjának lenni: tanulmány Martin Heidegger tükrében.
Meckel-divertikulum
A Meckel-divertikulum egy megőrzött köldök-mezenteriális vagy vitelline csatorna, amely fájdalommentes vérzése miatt vonzza az orvos figyelmét. alsó szakaszok Gasztrointesztinális traktus. A vérzés a bélnyálkahártya szekrécióból eredő fekélyesedésével jár sósavból. Noha általában átmeneti, masszív és életveszélyes vérzésekről számoltak be. Nehéz lehet diagnosztizálni, mert gyakran ez a kivételek egyike. A gyomornyálkahártyát technécium-pertechnetát izotóppal átvizsgálva divertikulum látható. A terápia szupportív, de különös figyelmet kell fordítani a vérátömlesztésre. A diverticulum sebészi reszekciója az kardinális módszer kezelés.
Egy gyermek krónikus betegségével élni: családi tapasztalat. São Paulo: Ápolási Iskola, São Paulo Egyetem. A koraszülött anyja élménye: fenomenológiai megközelítés. Joao Pessoa: Center Orvostudomány, Paraíba Szövetségi Egyetem.
Nehéz és leleplező szakasz átélése gyermekkel: a kísérő anya élménye. A válság, mint növekedési lehetőség egy átélt család számára akut betegség: az ápolás problémája. Florianópolis: Ápolási Tanszék, Santa Catarina Szövetségi Egyetem.
A családok veszélyben vannak gyermekük életével. Florianópolis: Egészségtudományi Központ, Ápolási Tanszék, Santa Catarina Szövetségi Egyetem. Vezérlőrendszer elemzés veleszületett anomália: Javaslat születési rendellenességekkel foglalkozó beutaló központ létrehozására. Tanul ápolási ellátás Down-szindrómás gyermekek számára.

Hirschsprung-kór
A Hirschsprung-kór (a vastagbél veleszületett aganglionózisa) jellemzője a paraszimpatikus ganglionsejtek hiánya a végbélben és a vastagbélben, néha pedig a vékonybélben. A ganglionok hiánya a distalis bél szűküléséhez és a normál proximális bélrendszer kitágulásához vezet. Klinikai kép lehet enyhe, és puffadásként és székletvisszatartásként nyilvánulhat meg, vagy súlyos, toxikus megacolonnal, hashártyagyulladással és bélperforációval. A toxikus megacolon általában gyermekeknél fordul elő fiatalabb kor; bejelentett halálozási aránya eléri a 75%-ot.
A redukciós szindróma és jelének hordozójának gondozása. Curitiba: Santa Catarina Szövetségi Egyetem és Paranái Szövetségi Egyetem. Családos ember Down-szindrómával az anya szemszögéből: hozzájárulások az ápolási gyakorlathoz. Együttélés egy ajakérzékeny pácienssel: nővér tapasztalata. São Paulo: São Paulo Ápolási Iskola, São Paulo Egyetem.
Az ajak- és szájpadhasadékos iskolások mindennapi élete. Ribeirão Preto: Ribeirão Preto Ápolási Iskola, São Paulo Egyetem, Ribeirão Preto. A neurogén húgyhólyagban szenvedő gyermekek gondozása: ezeknek a gyerekeknek és édesanyjuknak a társadalmi megítélése. Veleszületett hydrocephalusban szenvedő gyermekes anyák valósága és képzelete: társadalmi elképzelések a műtéttel kapcsolatban.
A Hirschsprung-kór diagnózisát néha az anamnézis és a fizikális vizsgálat alapján állapítják meg. A bárium beöntés egy szűkült szegmenst tár fel a bél kitágult proximális részével. Végső diagnózis a ganglionsejtek hiánya alapján diagnosztizálták a végbél és/vagy vastagbél biopsziájában. A toxikus megacolon kezelése támogató (térfogat-újratágítás és antibiotikumok) és kardinális (sebészeti dekompresszió kolosztómián keresztül).
Bruna Aparecida Bolla 1 Stefan Noujain Fulkoni 2 Marya Rani Rigotti Baltor 3 Gisele Dupas 4. Végzős hallgató a San Carlos-i Szövetségi Egyetemen. Diplomás program gondozás, San Carlos Szövetségi Egyetem. Ápolási Tanszék, San Carlos Szövetségi Egyetem. A veleszületett rendellenességekkel küzdő gyermekek túlélési prognózisa javul; Ezért fontos ismerni a család tapasztalatait ennek a gyermeknek a társadalomba való befogadása és bevezetése terén. Az egészségügyi szakembereknek, köztük az ápolóknak azonban továbbra is nehézségeik vannak a családok nyomon követésében és orientálásában.
Egyéb bélrendszeri rendellenességek
A bélrendszeri rendellenességek vérzést, elzáródást vagy gyulladást, valamint másodlagos patológiát, például felszívódási zavart és bélperforációt okozhatnak. Emésztőrendszeri vérzés gyermekeknél gyulladásos betegségek következtében fordul elő:
-
visszér;
A tanulmány célja az volt, hogy megismerjük a családok tapasztalatait a veleszületett rendellenességgel küzdő gyermek gondozása során. Az elméleti hivatkozást szimbiotikus kölcsönhatásként, a módszert pedig a Narratívaként használták. Az átélt élmények közül a diagnózis felállításának pillanatát azok közé sorolták, amelyek fájdalmat, szenvedést és a családot okoztak. Ezt az időszakot követően a gyermek egészségéért és jólétéért való napi konfrontáció lett a fő gond. Arra a következtetésre jutottak, hogy a családgondozásnak olyan támogató hálózatra kell épülnie, amely elsősorban a diagnózis felállításakor és a gyermekek speciális ellátása során veszi ezt figyelembe.
érrendszeri rendellenességek.
A stresszes gyomorhurut vagy stressz-fekély súlyosan beteg gyermekeknél jelentkezik, annak ellenére, hogy gyomorfekély ritka elsődleges patológia gyermekkorú betegeknél. Mérlegelni kell az antacidok vagy H2-hisztamin receptor antagonisták profilaktikus alkalmazásának szükségességét. Az intussuscepció, a bélnek a veleszületett vagy műtét utáni összenövések körüli csavarodása, valamint a bél önmagára csavarodása (volvulus) bélelzáródáshoz vezethet. Az intussuscepció viszonylag gyakori előfordulás gyermekeknél korcsoportés általában a disztális részen fordul elő ileum. Egyes esetekben előfordulhatnak vezető pontok, például polip vagy lokalizált duzzanat (mint a Henoch-Schönlein purpuránál). Az intussuscepció kezelése lehet műtéti vagy konzervatív (a bélelhalásra utaló jelek nélküli betegeknél) báriummal, levegővel, ill. sóoldat. NAK NEK gyulladásos betegségek a belek közé tartozik a Crohn-betegség és a regionális enteritis. A gyulladást okozó fertőző ágensek közé tartozik a Salmonella, a Shigella és a Yersinia. Ezek a betegek gyakran hasmenéssel, felszívódási zavarokkal (különösen laktóz intoleranciával) és véres széklet. Mérgező akut hasuk is lehet.
Kulcsszavak: Veleszületett rendellenesség. A szülési és gyermekgondozási feltételek javítását célzó technológiai fejlesztések eredményeként nőtt a veleszületett rendellenességgel született gyermekek túlélési aránya. Az orvostudomány fejlődése lehetővé tette a terhesség alatti patológiák és az intrauterin beavatkozások azonosítását is, ezáltal együttműködve a magzati prognózissal.
Veleszületett rendellenességek vannak nagy befolyást a családon, hiszen a hiány az idealizált gyermek elvesztését hozza magával. Ez a gyászfolyamat azért más, mert a gyermek életben van, és a szülők eleve nem hisznek a diagnózisnak, ami sokkot és hitetlenséget eredményez. Ezért a veleszületett rendellenesség híre nagy hatással van a családi környezetre, és félelemérzetet kelt az ismeretlennel szemben. A család ezt a pillanatot negatív konnotációként érzékeli a gyermek és önmaga számára. A családtagok félnek és félnek érzik magukat lehetséges nehézségeket hogy találkoznak.
Nekrotizáló enterocolitis
A nekrotizáló enterocolitis (NEC) az újszülöttek gyakori fulmináns betegsége, amelyet fekélyesedés és nekrózis jellemez. vékonybél. Ennek oka ismeretlen, de a betegség valószínűleg többtényezős. A legjelentősebb kockázati tényező a koraszülöttség. Ez valószínűleg a bél ischaemia, a szájon át történő táplálás és a patogén mikroorganizmusok. A NEC előfordulásában a következők is szerepet játszanak:
Kezdetben az aggodalom a gyermekgondozás szempontjaira összpontosul, és a túlélés és a táplálás körüli aggodalmak veszik körül; ezt követően problémák merülnek fel a szerkezeti deformáció esztétikai kérdésével. A nehézségek leküzdéséhez fontos, hogy a családok támogatást és tájékoztatást kapjanak az ellátásban részt vevő szakemberektől, lehetőleg egy multidiszciplináris csapattól. Nem elég klinikai kezelés, ismerni kell azokat a módokat, amelyek hozzájárulnak ennek a gyermeknek a családi környezetbe és a társadalomba való beilleszkedéséhez, valamint az esetlegesen elszenvedett diszkrimináció megelőzéséhez.
köldökartéria katéterezése;
perinatális asphyxia;
légzési distressz szindróma;
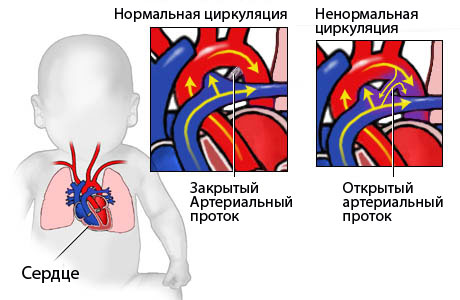
nyitott ductus arteriosus.
Az újszülöttkori intenzív osztályon növekszik a NEC előfordulása ezt a patológiát az újszülöttek 1-5%-a van. Leggyakoribb kezdeti jelei a következők: ételintolerancia, puffadás és véres széklet. Ami után előfordulhat bélelzáródás, bélperforáció és szepszis. A kezelés magában foglalja az enterális táplálás megszakítását, a nasogasztrikus dekompressziót, intravénás beadás folyadékok, hemodinamikai támogatás, megfelelő antibiotikumok adása ill műtéti beavatkozás ha akut hasra utaló jelek vannak szabad levegővel hasi üreg. A nagyon alacsony és rendkívül alacsony születési súlyú csecsemők számára előnyös lehet a peritoneális elvezetés. A parenterális táplálás gyakran csak néhány hétig szükséges, és a bélelzáródás hetekkel-hónapokkal később jelentkezhet, viszonylag jóindulatú lefolyással.

Májelégtelenség
A májelégtelenség krónikus ill akut betegségek máj. Krónikus májelégtelenség atresia okozhatja epeút, veleszületett rendellenességek anyagcsere (tyrosinosis, Wilson-kór, galaktosémia, cisztás fibrózis); vagy krónikus hepatitis. Gyakran gyermekeknél krónikus betegségek szintetikus diszfunkcióra (alultápláltság, hipoalbuminémia, véralvadási zavarok), degradatív diszfunkcióra (sárgaság és hiperammonémia) és portális hipertóniára (varix és hypersplenismus) utaló jelek mutatkoznak. Az akut májelégtelenség leggyakrabban akkor jelentkezik, ha fertőző hepatitis A és B.
Az orvosi vizsgálat vérzés, duzzanat és egyéb szervi károsodás jeleit tárja fel, beleértve a máj és a lép méretének növekedését. Laboratóriumi kutatás magában kell foglalnia a szintetikus funkció (albumin, protrombin idő, részleges tromboplasztin idő), az anyagcseretermékek (bilirubin, ammónia) vizsgálatát és a májenzim-koncentrációk meghatározását. Az ultrahangot egyénileg írják fel, Röntgenvizsgálatok kontraszttal és májbiopsziával.
A májelégtelenség életveszélyes szövődményei közé tartozik akut vérzésÉs szív- és érrendszeri rendellenességek(folyadékeltolódások következtében kialakuló masszív intravaszkuláris hypovolaemia miatt), intracranialis hypertonia toxikus encephalopathia. Kezelési taktika várakozó és támogató. A 10%-os dextróz oldat infúziók biztosítják a megfelelő szénhidrátbevitelt. Diéta a alacsony tartalom fehérje minimálisra csökkenti az ammónia szintézist. A véralvadást K-vitaminnal, frissen fagyasztott plazmával és szükség szerint vérlemezkékkel tartják fenn. A frissen fagyasztott plazmával és vérlemezkékkel végzett plazmaferézis javítja a véralvadást és fenntartja a normovolémiát. Az orális laktulóz és neomicin beöntés csökkenti az ammónia szintézisének és felszívódásának enterohepatikus ciklusát. Ezenkívül a szív- és érrendszeri és a légzési funkciókat gondosan ellenőrizni kell, és szükség szerint támogatni kell.
Fel kell készülnie a fejlődésre intracranialis hipertónia. A szérum ammóniaszintjét a neurológiai diszfunkció monitorozására használják. Nem ismert azonban, hogy az ammónia az elsődleges központi idegrendszeri toxin, vagy csak egy a sok kémiai marker közül. Szteroidokat alkalmaztak a hepatitis egyes formáinak kezelésére. A toxikus terhelés csökkentésére használták cseretranszfúzió vér és plazmaferézis, de nem meggyőző bizonyíték hogy az ilyen intézkedések csökkentik a morbiditást és a mortalitást. Az akut májelégtelenség bizonyos formáiban szenvedő betegek, beleértve a toxikus és fertőző okok, a májátültetés jelöltjeinek tekinthetők.
Extrahepatikus epeúti atresia
Extrahepatikus atresia epe vezetékek 8000-10000 élveszületésből 1-nél fordul elő. Az atresia mértéke és változó mértékben közötti epeutak elzáródása vagy szakadása patkóbélés a májcsatornák proximális ágai. A kezelés az extrahepatikus epeutak tényleges számán alapul, és műtéti jellegű (Roux-en-Y hepaticojejunostomia és portoenterostomia). A Kasai-műtét a legsikeresebb a 6-9 hónapos életkor előtt operált betegeknél. Azonban utána sok akut és krónikus szövődmények, amelyek magukban foglalják a májelégtelenséget, a felszálló cholangitist és a májcirrózist portális hipertóniaÉs visszér erek E szövődmények ellenére a Kasai-műtétet továbbra is végrehajtják, mert nincs elegendő mennyiségben megfelelő donorszerveket.
Májátültetés
Az immunszuppresszív gyógyszerek fejlesztése és sebészeti módszerek kezelés növelte a májátültetés sikerét. A sikeres transzplantáció megköveteli együttműködés sebészek, gasztroenterológusok, aneszteziológusok, immunológusok és intenzív osztályosok a perioperatív és posztoperatív időszakok. A legtöbb felbukkanó klinikai problémák várhatóak. Mióta megtörténnek nagy veszteségek vér, masszív terápia szükséges a műtőben. Ennek megfelelően gondosan ellenőrizni kell a vérmennyiség, a vesék és a vér/alvadás állapotát. A szükséges immunszuppresszió a „normál” és az opportunista mikroorganizmusok általi fertőzés kockázatához vezet. Tenyésztések és korai aktív antibiotikum terápia javasolt. Artériás magas vérnyomás, amely anélkül jelentkezik, hogy megnövekedett centrális vénás nyomással vagy pulmonalis kapilláris nyomással járna, a transzplantátum kilökődése elleni gyógyszerek alkalmazásának köszönhető. Sok betegnek aktív vérnyomáscsökkentő terápiára van szüksége (hidralazin, diazoxid, kaptopril).
Táplálkozási támogatás súlyosan beteg gyermekek számára
A megbetegedések és mortalitások csökkentése érdekében kiemelten fontos a súlyosan beteg gyermek megfelelő táplálkozási támogatása. Ezen betegek kalória- és ásványianyag-szükségletét lehetőség szerint biztosítani kell. Határozottak voltak táplálkozási szükségletek egészséges gyermekek, de ezek nem teljesen egyértelműek súlyosan beteg gyermekeknél; Nehéz mérni az oxigénfogyasztást és a nitrogén egyensúlyt a beteg ágyánál.
Biztonság megfelelő táplálkozás miatt nehéz lehet bélrendszeri rendellenességek, a vesebetegség vagy a központi idegrendszer károsodása miatti súlyos folyadékkorlátozás vagy a glükóztolerancia csökkenése. Minden táplálkozási módszernek (enterális és parenterális) a növekvő szervezetben a katabolikus állapot megelőzésére kell irányulnia.
A legbiztonságosabb és leginkább hatékony megközelítés az enterális táplálás használata, amikor csak lehetséges. Számos kereskedelmi keverék kapható különféle forrásokból valamint a fehérjék, zsírok és szénhidrátok mennyiségét. A fehérjeszükségletet teljes fehérjével, fehérjehidrolizátumokkal vagy egyedi aminosavakkal lehet kielégíteni. Összes fehérje, amelynek a legkisebb ozmotikus hatása van, a legnagyobb tápérték. Azonban csak gyermekeknél alkalmazható normál működés hasnyálmirigy és allergia nélkül. Fehérjeallergiás gyermekeknél hasnyálmirigy-elégtelenség vagy komoly betegség a bélnyálkahártya számára előnyös lehet a fehérje-hidrolizátum bevétele. Ezeknek a keverékeknek azonban nagy az ozmolaritásuk. A szabad aminosav-keverékeket az előírt kémiai étrendben használják, amelyet speciális követelmények vagy intolerancia korlátoznak.
A zsír magas kalóriatartalma teszi fontos összetevője táplálkozási támogatásban. Trigliceridek a hosszú lánc körülbelül 9 kcal/g, a közepes szénláncú trigliceridek pedig 8,3 kcal/g-ot biztosítanak. Magas kalóriatartalmuk ellenére a hosszú szénláncú trigliceridek nehezen emészthetők. A közepes láncú trigliceridek gyorsabban hidrolizálódnak, és szinte szabaddá alakulnak zsírsavakés glicerint. Ezenkívül még lipáz hiányában is adszorbeálódnak, relatív vízoldhatóságuk és emulgeáló tulajdonságaik miatt. A közepes szénláncú trigliceridek azonban nem tartalmaznak esszenciális zsírsavakat. Ezért az étrendet ki kell egészíteni linolsavval.

Parenterális táplálás
A parenterális táplálást olyan gyermekek számára alkalmazzák, akik akut betegség miatt nem tolerálják az enterális táplálást légzőszervi megbetegedések vagy gasztrointesztinális patológia, úgy is használják elsődleges kezelés krónikus szindróma rövid bél, Crohn-betegség és veseelégtelenség.
Megvalósítási módszer parenterális táplálás gyermekeknél
Intravénás táplálásra 10% -ot írnak fel vizes oldat dextróz (D10W) 1-1,5 fenntartó dózisban 24 órán keresztül.A beteget szoros megfigyelés alatt tartják a glikozuria, a hiperglikémia és az ödéma szabályozása érdekében. Ha a cukorterhelés normálisan tolerálható, D10W aminosavakkal (PN-10) tartalmazó oldat írható fel. A D10W oldat beadása (aminosavakkal vagy anélkül) a központi ill perifériás katéter. A koncentrált oldatokat centrális katéteren keresztül kell beadni, mivel ezek a perifériás vénák szklerózisát okozzák. Ha a központi katéter a helyén van, és a beteg 1,5 fenntartó PN-10 vagy D10W adagot tolerált, a glükóz dózis 20%-ra növelhető, és a glükóz infúzió sebessége csökkenthető a fenntartó értékre. A betegnek enyhén kell gyarapodnia mindaddig, amíg el nem éri a PN-vel végzett térfogattámogatás 1,5-szeresét. Általában, ha a beteg alultáplált (<0,80 веса к росту), объемы жидкости должны быть скорректированы в сторону понижения, чтобы составлять примерно 80% для нормальных детей того же веса. После первой недели пищевой реабилитации может использоваться регулярная жидкостная поддержка.
Parenterális zsíros táplálkozás gyerekeknek
Lipidek központi vénás hozzáférésen keresztül táplálva.
A központi intravénás táplálásnak lipideket kell tartalmaznia, amelyek az esszenciális zsírsavhiány kialakulásának megelőzéséhez szükségesek, és az összes kalória legalább 5-10%-át teszik ki. A következő zsíremulzió térfogatok hozzávetőleges becslést adnak a központi parenterális táplálás során az esszenciális zsírsavhiány megelőzéséhez szükséges lipidmennyiségről:
5-10 ml/kg az első 10 kg;
2,5-5 ml/kg a második 10 kg;
1,25-2,5 ml/kg 20 kg felett.
A lipideket általában a parenterális táplálás megkezdése után néhány nappal adják be. A lipidtolerancia nő, ha a beteg megfelelő kalóriabevitel mellett táplálkozott. A zsírsavak ronthatják a beteg nagy dózisú dextróz tolerálhatóságát. Lipid infúzió után a plazma lipidkoncentrációját mindig ellenőrizni kell.
Lipidek, ha perifériás vénás hozzáférésen keresztül táplálkoznak.
A perifériás intravénás táplálásban (10%-os zsírtartalmú emulziók használata esetén) a kalória nagy része gyakran lipid, mivel ez az egyetlen olyan izozmoláris termék, amely elegendő kalóriasűrűséggel rendelkezik ahhoz, hogy a perifériás vénán keresztül jelentős kalóriabevitelt biztosítson. Ezért, ha a perifériás táplálásban részesülő beteg eléri a PN-10 maximális térfogatát, lipideket (zsíremulziókat) adnak hozzá 10 ml/kg/nap mennyiségben, amelyet 40 ml/kg/nap maximális dózisra állítanak be. A lipidek kalóriatartalma nem haladhatja meg a teljes elfogyasztott kalória 60%-át. A lipid kiürülését a 24 órás folyamatos adagolás elősegíti.

A perifériás és centrális parenterális táplálás előnyei és hátrányai: energiapótlás
A perifériás parenterális táplálás egy átmeneti intézkedés, amely ritkán teszi lehetővé, hogy a kalóriabevitel meghaladja a karbantartási igényt. Ezért csak néhány extra kalória áll majd rendelkezésre a növekedéshez. A perifériás parenterális táplálás időtartamát 2 hétre kell korlátozni. A központi táplálkozás éppen ellenkezőleg, megfelelően kielégíti a szervezet növekedéséhez és fenntartásához szükséges kalória- és nitrogénszükségletet. A központi katéterek azonban fertőzésveszélyt jelentenek.
Az energiaszükséglet a karbantartáshoz, növekedéshez és tevékenységhez szükséges energiamennyiség. A karbantartáshoz és tevékenységhez felhasznált energiából megmaradó összes tiszta energia rendelkezésre áll a növekedéshez. A növekedésre (testtömeg növekedésre) fordított kalóriák aránya legalább 5 cal/g. A normál növekedés körülbelül 25-30 g/nap az élet első 6 hónapjában, 10-15 g/nap a következő 6 hónapban, majd kb. 7-10 g/nap. Ezen adatok felhasználásával szabályozható a parenterális táplálkozás a normális növekedés elérése vagy a meglévő hiány mérsékelt pótlása érdekében. Az elégtelen kalóriabevitel melletti súlygyarapodás (kevesebb, mint a karbantartási igény) mindig azt jelenti, hogy a baba ödémás. Ha a táplálkozási terápia csak 1-2 hétig tart, akkor nem kell aggódni a növekedés miatt; a perifériás táplálkozás megfelelő lesz. Ha jelentős izomtömeg-utánpótlásra vagy hosszú távú táplálkozási támogatásra van szükség, akkor a növekedéshez és az aktivitáshoz reális táplálkozási követelményeket kell teljesíteni.
Teljes parenterális táplálásban részesülő gyermekek monitorozása
Naponta fel kell mérni az elfogyasztott és kiürült anyagok mennyiségét és a testtömeget. A katéter helyén (perifériás vagy központi) elzáródás vagy elzáródás és zúzódások jeleit rendszeresen értékelni kell. Megvizsgálják a bőrt és a nyálkahártyákat fémhiányra utaló jelekre. Figyelni kell a máj méretét és működését; Parenterális táplálásban részesülő betegeknél a következőket figyelték meg:
intrahepatikus kolesztázis;
a felesleges zsír és glikogén felhalmozódása;
fokozott májfunkció.
Egyéb metabolikus vizsgálatoknak tartalmazniuk kell az elektrolitok, glükóz, vér karbamid-nitrogén, kreatinin és ammónia rutinszerű szűrését. Rendszeresen, de nem gyakran, ellenőriznie kell az összfehérje, az albumin, a hemoglobin és a trigliceridek mennyiségét.
Kivonulás
A gyermek túlélése a megfelelő táplálkozástól függ. A nem működő gasztrointesztinális traktusban szenvedő gyermekek sok évig túlélhetik a teljes parenterális táplálást, de ez nyilvánvalóan átmeneti intézkedés. Idővel a centrális vénás katéterezésből származó szövődmények kockázata növekszik, és a katéterezési helyek használatakor az érrendszeri hozzáférés korlátozottá válik.

