जांच के लिए अंडाशय की तैयारी का अल्ट्रासाउंड। अंडाशय का उदर उदर अल्ट्रासाउंड। अल्ट्रासाउंड द्वारा स्त्री रोग संबंधी अंगों की विकृति का पता लगाया जाता है
गर्भाशय और उपांगों का अल्ट्रासाउंड - एक परीक्षा जो आपको शरीर रचना, आकार, संरचना और स्थिति निर्धारित करने की अनुमति देती है प्रजनन अंगमहिलाएं। इस तरह के निदान को स्क्रीनिंग अध्ययन के साथ-साथ विकृति का निदान करने और उपचार की निगरानी के लिए किया जाता है।
इस प्रकार के अल्ट्रासाउंड को करने के लिए तैयारी की आवश्यकता होती है। तुलनात्मक परिणामों के आधार पर डिकोडिंग की जाती है सामान्य संकेतकअध्ययन के परिणामस्वरूप प्राप्त आंकड़ों के साथ।
गर्भाशय और उपांगों की अल्ट्रासाउंड जांच के लिए किसे संकेत दिया जाता है?
गर्भाशय, लिगामेंटस उपकरण, फैलोपियन ट्यूब का अल्ट्रासाउंड निम्नलिखित लक्षणों के लिए किया जाता है:
- पेटदर्द
- चक्र विकार
- मासिक धर्म के बाहर रक्तस्राव, भारी मासिक धर्म
- योनि से मवाद या बलगम का निकलना
- सहवास के दौरान दर्द
- यदि आपको परीक्षा के परिणामों के आधार पर पॉलीप या ट्यूमर (फाइब्रॉएड सहित) का संदेह है।
यदि गर्भवती होने की इच्छा हो तो गर्भाशय और अंडाशय का एक नियमित अल्ट्रासाउंड किया जाता है, जिसमें आईवीएफ का हिस्सा भी शामिल है, साथ ही गर्भावस्था के दौरान एक अवलोकन - स्क्रीनिंग या तत्काल - भी शामिल है। 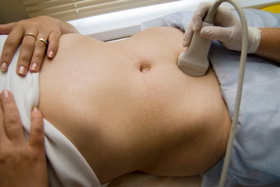
स्त्री रोग विज्ञान में अल्ट्रासाउंड परीक्षा के प्रकार
इसे कैसे क्रियान्वित किया जाता है? यह परीक्षा? अल्ट्रासाउंड का उपयोग करके महिला जननांग अंगों की संरचना के बारे में जानकारी प्राप्त करने की तीन विधियाँ हैं:
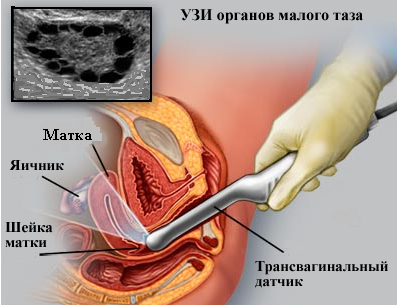
- अध्ययन: इस मामले में, योनि में एक विशेष अल्ट्रासाउंड सेंसर डाला जाता है। अल्ट्रासाउंड पूरी तरह से गुजरता है छोटा रास्ताअध्ययन किए जा रहे अंगों के लिए, इसलिए इस विधि को सबसे सटीक माना जाता है। इसके अलावा, यह गर्भाशय ग्रीवा विकृति के निदान में एक महत्वपूर्ण सहायता है।
- (ट्रांसएब्डॉमिनल) विधि: सेंसर पेट की पूर्वकाल सतह पर स्थित होता है और कहीं भी डाला नहीं जाता है।
- ट्रांसरेक्टल परीक्षण: केवल संदिग्ध कुंवारी लड़कियों में उपयोग किया जाता है गंभीर विकृति विज्ञान स्त्री रोग संबंधी अंग. इस मामले में, केवल ऐसे शोध के लिए बनाया गया एक पतला सेंसर रोगी के मलाशय में डाला जाता है।
- आंतरिक अनुसंधान. केवल संकेतों के अनुसार उपयोग किया जाता है (उदाहरण के लिए, मायोमेटस नोड के सबम्यूकोसल स्थानीयकरण के लिए)। इसमें अल्ट्रासाउंड ट्रांसमीटर के साथ एक पतली बाँझ जांच को सीधे गर्भाशय गुहा में डाला जाता है।
रिसर्च की तैयारी कैसे करें
परीक्षा की तैयारी विधि के प्रकार पर आधारित होती है ये अध्ययनजगह ले जाएगा।
1. उदर निदान की तैयारी
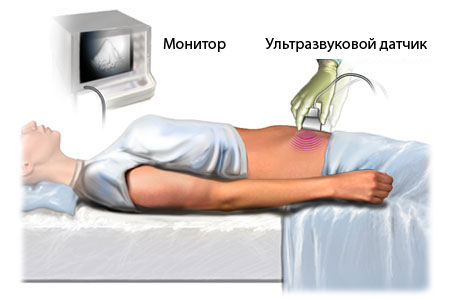
अगर इस प्रकारअल्ट्रासाउंड पेट के अंदर से किया जाएगा; इससे पहले, निम्नलिखित प्रारंभिक उपाय करने होंगे:
- अल्ट्रासाउंड से एक दिन पहले, अपने आहार से पत्तागोभी, फलियां, कार्बोनेटेड पेय, ब्राउन ब्रेड और उन खाद्य पदार्थों को बाहर कर दें जो आपके लिए व्यक्तिगत रूप से गैस निर्माण को बढ़ाते हैं।
- भरना मूत्राशय. ऐसा करने के लिए, आपको वह विकल्प चुनना होगा जो आपके लिए सबसे सुविधाजनक हो। या प्रक्रिया से एक घंटे पहले, लगभग 1 लीटर शांत पानी, चाय या जूस पिएं; या लगभग 2-3 घंटे तक पेशाब न करें।
2. ट्रांसवेजिनल निदान की तैयारी
ट्रांसवजाइनल जांच की तैयारी में प्रक्रिया से तुरंत पहले आपके मूत्राशय को खाली करना शामिल है। एक दिन पहले, "एस्पुमिज़न", "इन्फाकोल", "स्मेक्टा" दवाओं के साथ गैसों की आंतों को साफ करना आवश्यक है।
3. ट्रांसरेक्टल परीक्षा की तैयारी
ट्रांसरेक्टल अल्ट्रासाउंड परीक्षा के लिए प्रारंभिक प्रक्रियाओं में सोनोलॉजिस्ट द्वारा निर्धारित समय से 6-8 घंटे पहले रेक्टल एम्पुला को खाली करना शामिल है। ऐसा करने के लिए, लड़की को कई विकल्पों में से एक को चुनना होगा:
- थोड़े से ठंडे पानी का एनीमा दें
- माइक्रोएनेमा ("नॉरगैलैक्स", "माइक्रोलैक्स") का उपयोग करें
- डालो गुदाग्लिसरीन सपोसिटरी
- सेनेडे जैसी रेचक दवा पियें।
4. अंतर्गर्भाशयी निदान के लिए तैयारी
इस प्रकार के अल्ट्रासाउंड से पहले तैयारी करने की आवश्यकता नहीं होती है। आपको खाली मूत्राशय के साथ परीक्षण के लिए जाना होगा।
प्रक्रिया कैसे निष्पादित की जाती है
यह प्रक्रिया कैसे करें यहां बताया गया है:
- महिलाओं के लिए, मरीज़ कमर तक कपड़े उतारती है या बस जांच के लिए अपना पेट खोलती है। फिर वह डॉक्टर की ओर मुंह करके पीठ के बल लेट जाती है। एक विशेष जेल जैसे पदार्थ की थोड़ी मात्रा पेट पर लगाई जाती है, और सेंसर इसके साथ-साथ चलेगा।
- वे यह कैसे करते हैं? इस तरह के निदान केवल योनि सेंसर का उपयोग करके किए जाते हैं (समानांतर में, अन्य पैल्विक अंगों की जांच की जाती है)। ऐसा करने के लिए, आपको कमर सहित नीचे के कपड़े उतारने होंगे अंडरवियर. इसके बाद, आप सोफे पर लेट जाएं, अपने पैरों को घुटनों पर मोड़ें और डिस्पोजेबल कंडोम में रखा एक विशेष सेंसर योनि में डाला जाता है।
- गर्भाशय और अंडाशय का ट्रांसरेक्टल प्रकार का निदान इस प्रकार किया जाता है: वे एक विशेष सेंसर का उपयोग करते हैं जो योनि सेंसर की तुलना में पतला होता है। इस मामले में, आपको कमर से नीचे के हिस्से को उतारना होगा और अपनी बाईं ओर सोफे पर लेटना होगा। कंडोम में एक सेंसर, जिस पर एक विशेष जेल लगाया जाता है जो अल्ट्रासाउंड तरंगों के संचालन में सुधार करता है, रोगी के मलाशय में डाला जाता है।
- इसे कैसे करना है अंतर्गर्भाशयी निदान: ट्रांसवजाइनल के समान, केवल एक पतला सेंसर अधिक गहराई में डाला जाएगा।
निदान के दौरान क्या त्रुटियाँ होती हैं?
चक्र के दिन के आधार पर नैदानिक सटीकता
प्रश्न: स्त्री रोग संबंधी अंगों की अल्ट्रासाउंड जांच करना कब आवश्यक है?
ए.: यह निदान चक्र की शुरुआत में सबसे अच्छा किया जाता है, जब गर्भाशय की श्लेष्म झिल्ली (एंडोमेट्रियम) अभी भी काफी पतली होती है और आपको मौजूदा पॉलीप्स, यहां तक कि छोटे ट्यूमर को देखने और पुटी को कूपिक से अलग करने की अनुमति देगी। और एंडोमेट्रियोटिक एक।
प्रश्न: चक्र के किस दिन निर्धारित निदान किया जाता है?उ.: मासिक धर्म समाप्त होने के 3-5वें दिन (7-10 दिन पर भी किया जा सकता है)।
प्रत्येक विशिष्ट मामले में, आपको निश्चित रूप से अपने डॉक्टर से परामर्श करना चाहिए जब ऐसी प्रक्रिया करना बेहतर हो: पैथोलॉजी के ऐसे रूप हैं जो पहले नहीं, बल्कि चक्र के दूसरे चरण (12 वें दिन के बाद) में दिखाई देंगे। .
इसके विपरीत, इसे चक्र के अंत में करना बेहतर है - 24वें दिन से 28वें दिन तक।
प्रश्न: तीव्र स्थिति में अल्ट्रासाउंड कब करना चाहिए स्त्रीरोग संबंधी विकृति विज्ञान?उत्तर: इनमें से एक या अधिक लक्षण दिखने पर तुरंत:
- पेट और उसके निचले हिस्सों में दर्द
- गर्भाशय से रक्तस्राव
- प्रचुर मात्रा में शुद्ध स्राव
- सेक्स के दौरान तेज दर्द
- मासिक धर्म जो देरी और सकारात्मक परीक्षण के बाद शुरू हुआ
- शुरुआत में योनि से रक्त का दोबारा निकलना प्रसवोत्तर अवधि, बाद खूनी मुद्देपहले ही ख़त्म हो चुके हैं.
चूँकि अल्ट्रासाउंड एक हानिरहित विधि है जिसका उपयोग करके दृश्य प्रदर्शन किया जाता है ध्वनि तरंगेंउच्च आवृत्ति, यह अध्ययन जितनी बार आवश्यक हो, किया जा सकता है। यदि आवश्यक हो तो इसे प्रतिदिन भी किया जा सकता है।
शोध परिणामों को डिकोड करना
सबसे पहले, अल्ट्रासाउंड पर गर्भाशय कैसा दिखता है।
- यह मांसपेशीय अंगनाशपाती के आकार का।
- ज्यादातर महिलाओं में, इसमें आगे की ओर झुकना (एंटेफ्लेक्सियो) होता है, पीछे की ओर झुकना (रेट्रोफ्लेक्सियो) को एक विकृति नहीं माना जाता है, लेकिन अक्सर बच्चे के जन्म में समस्याएं पैदा होती हैं और सामान्य कार्यआंतें.
- अंग की आकृति चिकनी और स्पष्ट होती है। यदि वे असमान हैं, तो यह एक ट्यूमर (उदाहरण के लिए, फाइब्रॉएड) को इंगित करता है; आकृति की अस्पष्टता आसपास के ऊतकों की सूजन का संकेत देती है।
अल्ट्रासाउंड डेटा के अनुसार सामान्य गर्भाशय और अंडाशय
गर्भाशय का सामान्य विवरण
- 15-40 वर्ष की महिलाओं के लिए इसके निम्नलिखित आयाम हैं: लंबाई 4.5-6.7 सेमी, चौड़ाई 4.6-6.4 सेमी, मोटाई 3-4 सेमी
- रजोनिवृत्ति की शुरुआत के 20 साल बाद, इसका आयाम: 4.2 सेमी (लंबाई), 4.4 सेमी (चौड़ाई), 3 सेमी (मोटाई)
- यदि आकार छोटा है, तो वे शिशु गर्भाशय की बात करते हैं
- आकार गर्भावस्था, फाइब्रॉएड के बारे में अधिक बताते हैं
- दीवारों की इकोोजेनेसिटी - सजातीय
- ग्रीवा नहर - व्यास में 2-3 मिमी
- वी ग्रीवा नहरबलगम का पता चला है
- श्लेष्म झिल्ली की संरचना और मोटाई (जिसे एम-इको कहा जाता है) चक्र के चरण पर निर्भर करती है:
इसके आधार पर, डॉक्टर इंगित करता है कि क्या गर्भाशय का आकार सामान्य है और क्या इसके एंडोमेट्रियम की मोटाई चक्र के चरण से मेल खाती है।
इस स्थिति के कारणों को स्पष्ट करने के लिए, ऐसे मामलों में जहां इसका विस्तार होता है, गर्भाशय गुहा का अल्ट्रासाउंड किया जाता है। यह आपको इंट्राकेवेटरी पैथोलॉजी (अक्सर, यह फाइब्रॉएड का सबम्यूकोसल नोड) की बारीकी से जांच करने, इसके आकार और प्रकृति का निर्धारण करने की अनुमति देता है। यह विधि अंग गुहा में झिल्लियों के अवशेषों और रक्त के थक्कों की उपस्थिति का निदान करने में भी मदद करती है।
अंडाशय का विवरण सामान्य है
- दाएं और बाएं का आकार लगभग बराबर है
- लंबाई: 3-4.1 सेमी, चौड़ाई: 2.0-3.1 सेमी, मोटाई: 14-22 मिमी
- डिम्बग्रंथि की मात्रा लगभग 2-8 सेमी 3 है
- इकोस्ट्रक्चर - सजातीय
- कई मिलीमीटर आकार तक कैप्सूल फाइब्रोसिस के क्षेत्रों (पिछले ओव्यूलेशन के संकेत) का पता लगाया जाना चाहिए
- असमान आकृतियाँ सामान्य हैं, यह बढ़ते रोम के कारण होता है
- चक्र के मध्य में, अंडाशय में से एक में 18-23 मिमी (प्रमुख) आकार का एक कूप दिखाई देता है; कई छोटे रोम (6 मिमी तक) दिखाई देते हैं।
अल्ट्रासाउंड द्वारा स्त्री रोग संबंधी अंगों की विकृति का पता लगाया जाता है
गर्भाशय और उपांगों का अल्ट्रासाउंड एक महिला के जननांग अंगों के विकास में असामान्यताओं का निदान करने, गर्भाशय की दीवारों और उस पर निशान की स्थिति का आकलन करने, मौजूदा विकृति की प्रकृति को स्पष्ट करने और निषेचित की उपस्थिति और स्थान निर्धारित करने में मदद करता है। अंडा।
नीचे महिलाओं के सबसे आम प्रश्न हैं।
स्त्री रोग संबंधी अंगों में शारीरिक प्रक्रियाओं के बारे में
1. अल्ट्रासाउंड पर गर्भाशय में बलगम का क्या मतलब है? ग्रीवा नहर सामान्यतः बलगम से भरी होनी चाहिए, जो संक्रमण को गर्भाशय गुहा में प्रवेश करने से रोकती है। इस मामले में, चैनल का व्यास 0.3 सेमी से अधिक नहीं होना चाहिए।
2. बाद में गर्भाशय के निशान का अल्ट्रासाउंड सीजेरियन सेक्शनमें आयोजित अनिवार्यऐसे बच्चे के जन्म के बाद, साथ ही बाद की गर्भावस्था के मामले में भी। इसके लिए यह आवश्यक है:
- सिजेरियन सेक्शन की जटिलताओं का निदान करें: फिस्टुला, फोड़े, संरचनाएं
- ऑपरेशन के एक साल से पहले हुई गर्भावस्था का समय पर पता लगाना और समाप्त करना
- गर्भावस्था की शुरुआत में निशान की जांच की जाती है ताकि समय पर इसकी विफलता का पता लगाया जा सके और गर्भावस्था को समाप्त करने या शीघ्र प्रसव के लिए कदम उठाए जा सकें।
3. बच्चे के जन्म के बाद, गर्भाशय की सिकुड़न की प्रकृति का आकलन करने, उसकी गुहा में थक्कों की संख्या और प्रकृति को देखने और गर्भाशय की सूजन का समय पर निदान करने के लिए एक अध्ययन आवश्यक है। इस प्रकार, तीसरे दिन तक की जाने वाली नियमित जांच से पता चल जाना चाहिए कि थक्के अभी भी बने हुए हैं ऊपरी आधागर्भाशय, जिसका आकार स्वयं गोलाकार होता है, आकार में घट जाता है। 
डिंब का असामान्य स्थान
अल्ट्रासाउंड पर एक अस्थानिक गर्भावस्था 3 सप्ताह से पहले से ही दिखाई देती है, यदि परीक्षा ट्रांसवेजिनली की जाती है, और महिला को परीक्षा से पहले 2 दिनों के लिए दिन में चार बार 2 कैप्सूल की खुराक पर एस्पुमिज़न लेना चाहिए।
प्रश्न: क्या अल्ट्रासाउंड दिखाता है अस्थानिक गर्भावस्था?उ.: हां, कुछ सोनोलॉजिस्ट लिखते हैं कि योनि सेंसर का उपयोग करके किए गए परीक्षण गर्भावस्था के दूसरे सप्ताह से ही निषेचित अंडे के गलत स्थान की पहचान करने में मदद करते हैं, यानी, मासिक धर्म न होने के बाद पहले दिन।
प्रश्न: क्या अल्ट्रासाउंड का उपयोग करके एक्टोपिक गर्भावस्था का पता लगाना संभव है?ए.: 90% मामलों में, ऐसा निदान सीधे तौर पर या प्रत्यक्ष रूप से किया जाता है अप्रत्यक्ष संकेत अल्ट्रासाउंड निदान. उस 10% संभावना से बचने के लिए जब परीक्षण सकारात्मक हो जाता है, लेकिन अल्ट्रासाउंड नहीं दिखाता है डिंबगर्भाशय में, समय के साथ बार-बार अध्ययन करना और समय के साथ ट्रैक करना भी आवश्यक है एचसीजी स्तररक्त में।
अब अल्ट्रासाउंड पर एक्टोपिक गर्भावस्था कैसी दिखती है इसके बारे में। एक सोनोलॉजिस्ट ऐसे लक्षणों का वर्णन कर सकता है ट्यूबल गर्भावस्था:
- फैली हुई फैलोपियन ट्यूब, भ्रूण उसमें स्थानीयकृत होता है
- गर्भाशय में एक झूठा अंडा है - श्लेष्म झिल्ली के क्षेत्र जो गर्भावस्था के कारण बदल गए हैं
- यदि ट्यूबल गर्भावस्था बाधित होती है, तो अल्ट्रासाउंड विशेषज्ञ देखता है मुफ़्त तरलश्रोणि (रक्त) में.
उत्तर: कभी-कभी यह बहुत मुश्किल हो सकता है, क्योंकि ऐसी गर्भावस्था के मामले में वही लक्षण होते हैं जो भ्रूण के गर्भाशय स्थानीयकरण के साथ होते हैं: विषाक्तता, स्तन कोमलता, दुख दर्दवी सुपरप्यूबिक क्षेत्र, स्वाद और गंध की धारणा में परिवर्तन, मासिक धर्म में देरी। भ्रूण के एक्टोपिक स्थानीयकरण के विकास का संकेत निम्न द्वारा दिया जाएगा:
- थोड़ी मात्रा में गहरा, खूनी स्राव जो समय पर दिखाई दे सकता है सामान्य मासिक धर्मया थोड़ी देर बाद
- ऐसी "अवधि" सामान्य से कमज़ोर और छोटी होती हैं
- जब एक ट्यूबल गर्भावस्था समाप्त हो जाती है, तो यह प्रकट होता है तेज दर्दवी निचले भाग पेट की गुहा, यह गुदा में फैलता है, साथ में मतली, चेतना की हानि और हृदय गति में वृद्धि होती है।
गर्भाशय की असामान्यताएं
उभयलिंगी गर्भाशय. इस अंग के दोहरीकरण के कई रूप हैं। वे इनके द्वारा प्रतिष्ठित हैं:
- गर्भाशय के कितने सींग होते हैं
- क्या वे हाइपोप्लास्टिक हैं या वे दोनों सामान्य रूप से कार्य कर रहे हैं?
- कितने गर्भाशय ग्रीवा
- योनि में सेप्टम है या नहीं, इसे 2 हिस्सों में बांटें।
इन मानदंडों के अनुसार, गर्भाशय दोहराव के 8 रूपों को प्रतिष्ठित किया जाता है, जिन्हें 2 मुख्य प्रकारों में विभाजित किया गया है:
- गर्भाशय का अधूरा दोहराव: ऐसा दिखता है एकमात्र अंग, लेकिन बढ़ी हुई चौड़ाई के साथ। वे समान हो सकते हैं या आकार में महत्वपूर्ण अंतर हो सकते हैं। आधा हिस्सा खून से भरा हो सकता है, लेकिन फिर भी क्रियाशील हो सकता है।
- पूर्ण दोहरीकरण. इस मामले में, एक ही या अलग-अलग आकार के दो अंग होते हैं, जो एक कोण पर विचरण करते हैं।
काठी गर्भाशय. अल्ट्रासाउंड स्कैनिंग पर इसके निम्नलिखित संकेत होते हैं:
- अनुप्रस्थ स्कैनिंग के दौरान एम-इको गर्भाशय कोष के क्षेत्र में विचलन करता है
- अनुदैर्ध्य स्कैनिंग के दौरान गर्भाशय की मांसपेशी 1.0-1.40 सेमी तक "उभर जाती है" (यदि 1.5 सेमी से अधिक है, तो यह दो सींग वाले गर्भाशय का संकेत है)।
स्त्री रोग संबंधी अंगों के ट्यूमर कैसे दिखते हैं?
उपांगों सहित पैल्विक अंगों की जांच से सौम्य और दोनों का पता चल सकता है घातक ट्यूमर. प्रत्येक प्रकार की अपनी विशेषता होती है अल्ट्रासोनिक विशेषताएं, लेकिन यदि कैंसर का संदेह हो, तो अल्ट्रासाउंड मार्गदर्शन के तहत बायोप्सी की जाती है। निदान करने का यही एकमात्र तरीका है।
गर्भाशय फाइब्रॉएड का निदान
अल्ट्रासाउंड इस ट्यूमर, इसके स्थान, स्थिति, आकार, नोड्स की संख्या का निदान करने में मदद करता है।
अल्ट्रासाउंड पर गर्भाशय फाइब्रॉएड:
- की तरह लगता है
- इसकी एक सम, लेकिन जरूरी नहीं कि स्पष्ट रूपरेखा हो
- गर्भाशय फाइब्रॉएड के निकट समोच्च में दूर की तुलना में अधिक इकोोजेनेसिटी होती है
- सुदूर समोच्च का पता नहीं लगाया जा सकता है
- हाइपर- और हाइपोइचोइक धारियाँ हैं
- सबम्यूकोसल गर्भाशय फाइब्रॉएड के लिए अल्ट्रासाउंड एम-इको का एक महत्वपूर्ण विस्थापन दिखाता है
- मायोमेटस नोड्स में सिस्ट और कैल्सीफिकेशन हो सकते हैं।
वायरल ट्यूमर जैसी संरचनाएँ
ये गर्भाशय में पॉलीप्स होते हैं। इन्हें गोल या अंडाकार संरचनाओं के रूप में परिभाषित किया गया है जिनकी आकृति चिकनी होती है और गर्भाशय का आकार नहीं बदलता है।
इंजेक्शन लगाने पर पॉलीप्स सबसे अच्छे से दिखाई देते हैं तुलना अभिकर्ताट्रांसवजाइनल परीक्षा के दौरान।
घातक संरचनाएँ
इस अध्ययन का उपयोग करके न केवल गर्भाशय कैंसर का निर्धारण किया जाता है, बल्कि एक सोनोलॉजिस्ट यह भी निर्धारित कर सकता है:
- ट्यूमर का सटीक स्थान
- गर्भाशय की मांसपेशी में ट्यूमर के आक्रमण की गहराई
- गर्भाशय ग्रीवा कितनी संकुचित होती है?
- अंडाशय और क्षेत्रीय लिम्फ नोड्स को होने वाले नुकसान की कल्पना करें।
सर्वाइकल कैंसर का निर्धारण ट्रांसवजाइनल अल्ट्रासाउंड का उपयोग करके किया जाता है:
- ग्रीवा क्षेत्र में विषम गठन
- हाइपरेचोइक
- आकृतियाँ असमान हैं
- आस-पास की संरचनाओं में वृद्धि।
ट्यूमर के व्यापक प्रसार और उच्च घातकता के कारण, 30 वर्ष से अधिक उम्र की सभी महिलाओं में सर्वाइकल कैंसर की जांच की जानी चाहिए। इसमें कोल्पोस्कोपी, अल्ट्रासाउंड डायग्नोस्टिक्स, मानव पेपिलोमावायरस के लिए एक स्मीयर शामिल है (यही कारण है) यह विकृति विज्ञान) इसके प्रकार की परिभाषा के साथ।
विशेष रूप से सर्वाइकल कैंसर की जांच निम्नलिखित लक्षणों के साथ की जानी चाहिए:
- मासिक धर्म के बाहर रक्तस्राव
- हाइपोगैस्ट्रिक दर्द
- संभोग से जुड़ा योनि से रक्तस्राव
- रजोनिवृत्ति के दौरान रक्तस्राव
- पानी जैसा स्राव
- पैरों में सूजन हृदय या गुर्दे की समस्याओं से संबंधित नहीं है
- पेशाब करने में कठिनाई.
अल्ट्रासाउंड पर अन्य विकृति विज्ञान
- गर्भाशय ग्रीवा का क्षरण केवल ट्रांसवेजिनल परीक्षा के दौरान अल्ट्रासाउंड पर दिखाई दे सकता है। ऐसा निदान करने की मुख्य विधि कोल्पोस्कोपी है।
- अल्ट्रासाउंड के अनुसार गर्भाशय गुहा का विस्तार एंडोमेट्रैटिस, यानी गर्भाशय की सूजन के विकास को इंगित करता है। इसके अलावा, गर्भाशय गुहा में गैस का संचय पाया जाता है, श्लेष्म झिल्ली की मोटाई कम हो जाती है, और यह विषम हो जाती है।
- अल्ट्रासाउंड पर गर्भाशय का स्वर कैसा दिखता है? सोनोलॉजिस्ट देखता है स्थानीय गाढ़ापनअंग की दीवारें.
अध्ययन कहाँ से करें
अल्ट्रासाउंड जांच किसी भी बहुविषयक में की जा सकती है चिकित्सा केंद्रया एक विशेष क्लिनिक.
अल्ट्रासाउंड डायग्नोस्टिक्स की कीमत इस बात पर निर्भर करती है कि अध्ययन कैसे किया जाएगा। इस प्रकार, पेट के ऊपर की जांच की लागत 300-3800 रूबल की सीमा के भीतर है, और योनि निदान की कीमत 500-4000 रूबल की सीमा के भीतर है। आप फोन द्वारा अपनी पसंद के क्लिनिक में इस तरह के निदान की लागत कितनी है, इसके बारे में पूछ सकते हैं या वेबसाइट पर पता कर सकते हैं।
इस प्रकार, गर्भाशय और उपांगों का अल्ट्रासाउंड - जानकारीपूर्ण दृश्यइन अंगों की बड़ी संख्या में बीमारियों का निदान। इसकी कई उप-प्रजातियाँ हैं, जिनमें से प्रत्येक की अपनी विशेषताएं और "पसंदीदा" विकृति है। तैयारी एवं क्रियान्वयन अलग - अलग प्रकारशोध की अपनी विशेषताएं होती हैं।

ध्यान! साइट पर मौजूद जानकारी केवल संदर्भ या लोकप्रिय जानकारी के लिए है। सही इलाजऔर उद्देश्य दवाइयाँही किया जा सकता है योग्य विशेषज्ञनिदान और चिकित्सा इतिहास को ध्यान में रखते हुए।
सफल निदान एवं उपचार, स्वास्थ्य एवं बहुत अच्छा महसूस कर रहा हूँ!.
उज़िलैबअंडाशय का अल्ट्रासाउंड अत्यधिक सटीकता के साथ महिलाओं में अंडाशय के आकार, स्थान और आकार की कल्पना करता है। इसके अलावा, प्रक्रिया स्वयं बिल्कुल दर्द रहित है और जल्दी (लगभग 15 मिनट) की जाती है।
गर्भाशय और अंडाशय का अल्ट्रासाउंड आपको कूपिक तंत्र की जांच करने की भी अनुमति देता है (इसमें दाएं और बाएं अंडाशय होते हैं)। यह वह है जो एक महिला की प्रजनन क्षमता के लिए जिम्मेदार है। इसका निदान चक्र के किसी भी दिन किया जा सकता है।
इस लेख में हम इस बारे में बात करेंगे कि डिम्बग्रंथि का अल्ट्रासाउंड कौन सी विकृति दिखाता है सामान्य आकारअंडाशय और यह निदान पद्धति सुरक्षित क्यों है। हम इस बारे में भी बात करेंगे कि अंडाशय का अल्ट्रासाउंड कैसे और कब करना सबसे अच्छा है।
2 प्रक्रिया के लिए तैयारी
अंडाशय की अल्ट्रासाउंड जांच की तैयारी तीनों तरीकों में से प्रत्येक के लिए विशिष्ट है। लेकिन सामान्य तौर पर, तैयारी के सभी तीन तरीके उनकी सादगी से एकजुट होते हैं।
इसलिए, पेट के अंदर की जांच से पहले की तैयारी में प्रक्रिया से पहले तीन दिन का आहार शामिल होता है। ज़रूरी निम्नलिखित उत्पादों को बाहर करें:
- पत्ता गोभी;
- फलियाँ;
- कोई भी कार्बोनेटेड पेय;
- काली रोटी;
- कच्ची सब्जियाँ और फल.
परीक्षण से एक घंटा पहले, आपको अपना मूत्राशय भरना चाहिए। आवश्यक तरल की मात्रा: 0.5 से 1.5 लीटर साधारण पानी (आवश्यक रूप से बिना गैस के!)।
ट्रांसवेजिनल परीक्षा की तैयारी प्रक्रिया से एक दिन पहले की जाती है। दिन के दौरान "एस्पुमिज़न" (उम्र के अनुसार तीन बार) या किसी शर्बत का उपयोग करना पर्याप्त है। यह कार्यविधिइसे केवल खाली मूत्राशय के साथ ही करें।
ट्रांसरेक्टल परीक्षा की तैयारी करते समय, वही नियम लागू होते हैं जो ट्रांसवेजिनल परीक्षा के लिए लागू होते हैं। हालाँकि, आपको अभी भी निदान से कई घंटे पहले मलाशय को खाली करना होगा।
ऐसा करने के लिए, या तो क्लासिक एनीमा, या "नॉरगैलैक्स" प्रकार के माइक्रोएनीमा, या परिचय का उपयोग करें ग्लिसरीन सपोजिटरी. सेनेडे और गुट्टालैक्स जैसे जुलाब भी उपयुक्त हैं।
यह अध्ययन, ट्रांसवजाइनल की तरह, केवल खाली मूत्राशय के साथ किया जाता है। परीक्षण के दिन शराब से बचना चाहिए।
2.1 डिम्बग्रंथि पैरामीटर सामान्य हैं
अंडाशय में रोम, जिसका मानदंड यह है कि वे एक दूसरे के सापेक्ष लगभग समान आकार के होते हैं, आकार में परिवर्तनशील होते हैं। अर्थात्, ऐसा कोई सार्वभौमिक संकेतक नहीं है जिसे पूर्ण मानदंड के रूप में लिया जा सके।
लेकिन आकार सीमा ज्ञात है, जो किसी भी महिला में विकृति विज्ञान की अनुपस्थिति को इंगित करती है। इसलिए सामान्य आकार के अंडाशयनिम्नलिखित:
- लंबाई: 30 से 41 मिलीमीटर तक;
- चौड़ाई: 20 से 31 मिलीमीटर तक;
- मोटाई: 14 से 22 मिलीमीटर तक;
- आयतन: लगभग 12 घन मिलीलीटर.
2.2 सशर्त विकृति
सशर्त विकृति विज्ञान में शामिल हैं सिस्टिक संरचनाएँ(पॉलीसिस्टिक रोग की तरह), जिससे जीवन को कोई ख़तरा नहीं होता। वे आमतौर पर अपने आप ठीक हो जाते हैं, लेकिन कभी-कभी सर्जरी की आवश्यकता होती है।
ल्यूटियल सिस्ट (व्याख्या: पीत - पिण्डसिस्टिक कैप्सूल होना)। यह पुटी उस स्थान पर हो सकती है जहां चक्र के एक निश्चित दिन पर तैयार अंडा कूप से बाहर आया था।
ल्यूटियल सिस्ट का व्यास 30 मिलीमीटर होता है (कभी-कभी यह बड़ा भी हो सकता है)। आम तौर पर यह पुटीबिना कोई निशान छोड़े अपने आप घुल जाता है (कॉर्पस ल्यूटियम क्षतिग्रस्त नहीं होता है)। यह चक्र के किसी भी दिन हो सकता है।
लेकिन कभी-कभी एक महिला की गर्भावस्था के दौरान ल्यूटियल सिस्ट मौजूद रह सकती है। इस मामले में, यह पुटी तभी गायब होगी जब कॉर्पस ल्यूटियम प्रोजेस्टेरोन का उत्पादन बंद कर देगा (प्लेसेंटा ऐसा करेगा)।
लेकिन एक कूपिक पुटी वहां प्रकट होती है जहां कूप प्रकट होता है (परिपक्व होता है)। ऐसा चक्र के किसी भी दिन भी हो सकता है।
चक्र के एक निश्चित दिन पर प्रकट होने के बाद, यह पुटी उसी क्षण से धीरे-धीरे अपनी मात्रा बढ़ाएगी। कभी-कभी ऐसी स्थिति होती है जब वॉल्यूम कूपिक पुटीअत्यधिक मूल्यों तक पहुँचता है और टूटना होता है।
इस तरह की घटना पेट क्षेत्र में तेज दर्द के साथ होती है। इस मामले में, सर्जिकल अस्पताल में तत्काल अस्पताल में भर्ती होना आवश्यक है (लेकिन अधिमानतः स्त्री रोग अस्पताल में)।
2.3 पैथोलॉजिकल सिस्ट
डर्मोइड सिस्ट को संदर्भित करता है सौम्य ट्यूमर. इसके गठन का कारण ऊतकों के अंतर्गर्भाशयी विभेदन (व्याख्या: पहचान) में विफलता है। यह चक्र के किसी भी दिन बन सकता है।
इसकी गुहा में वे कोशिकाएं होती हैं जिन्हें त्वचा का निर्माण करना था, लेकिन गलती से अंडाशय में चली गईं। इसके परिणाम काफी घृणित हैं: सिस्ट का शरीर बेडौल नाखून, बाल और यहां तक कि उपास्थि से भरा होता है।
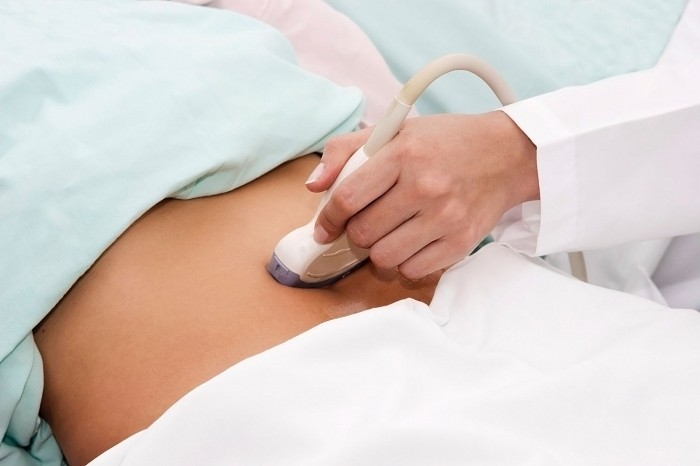
इसे केवल एक इनवेसिव (मर्मज्ञ) अल्ट्रासाउंड परीक्षा की मदद से देखा जा सकता है (इस मामले में इंट्रावागिनल विधि का उपयोग करना बेहतर है)। ऐसे सिस्ट के लिए अल्ट्रासाउंड के परिणाम और व्याख्या में निम्नलिखित पैरामीटर होते हैं:
- संरचनाओं की संख्या: एक, गोल (कभी-कभी कॉर्पस ल्यूटियम से जुड़ा हुआ);
- हाइपरेचोइक समावेशन को पुटी के अंदर देखा जाता है (जैसा कि पॉलीसिस्टिक रोग में होता है);
- संरचना में काफी मोटी दीवारें हैं (7 से 15 मिमी तक)।
इस गठन की उपस्थिति को रोकने का कोई तरीका नहीं है। जैसा कि ऊपर बताया गया है, यह चक्र के किसी भी दिन हो सकता है।
के संभावित खतरनाक संरचनाएँइसमें एंडोमेट्रियोइड सिस्ट भी शामिल है। यह चक्र के किसी भी दिन गर्भाशय म्यूकोसा के ऊतकों से बनता है, लेकिन गर्भाशय में नहीं, बल्कि अंडाशय में। इसकी विशेषताएं:
- मात्रा: हमेशा एक (कभी-कभी कॉर्पस ल्यूटियम से जुड़ी होती है)।
- इसकी दीवार की मोटाई अलग-अलग है (2 से 8 मिमी तक)।
- बाहरी समोच्च पॉलीसिस्टिक रोग में सिस्ट जैसा दिखता है (चिकना, स्पष्ट)।
- ऐसे नियोप्लाज्म के किनारे से अंडाशय अलग नहीं होता है।
- गठन की गुहा में दो मिलीमीटर से कम माप वाले समावेशन होते हैं, जिनमें एक अंगूठी या रैखिक आकार होता है (एक छत्ते की याद ताजा करती है)।
ऐसे सिस्ट को ट्रांसवजाइनल अल्ट्रासाउंड पर देखना सबसे अच्छा है (पेट की जांच से केवल इसकी आकृति ही दिखाई देगी)। ऐसे सिस्ट की घटना को रोकने का कोई तरीका नहीं है।
2.4 अल्ट्रासाउंड पर डिम्बग्रंथि अल्सर का पता लगाना (वीडियो)
2.5 डिम्बग्रंथि रोग
गंभीर और बहुत खतरनाक बीमारियाँडिम्बग्रंथि के कैंसर और पॉलीसिस्टिक रोग। पेट के अल्ट्रासाउंड के परिणाम हमेशा इन विकृति की कल्पना नहीं करते हैं, यही कारण है कि मर्मज्ञ निदान विधियों का उपयोग करना हमेशा बेहतर होता है।
पॉलीसिस्टिक रोग के साथ, अल्ट्रासाउंड मॉनिटर दिखाता है एक बड़ी संख्या की विभिन्न आकारनियोप्लाज्म (सिस्ट)। इनका आकार 2 से 9 मिलीमीटर के बीच होता है। ऐसे सिस्ट कभी-कभी कॉर्पस ल्यूटियम को प्रभावित करते हैं।
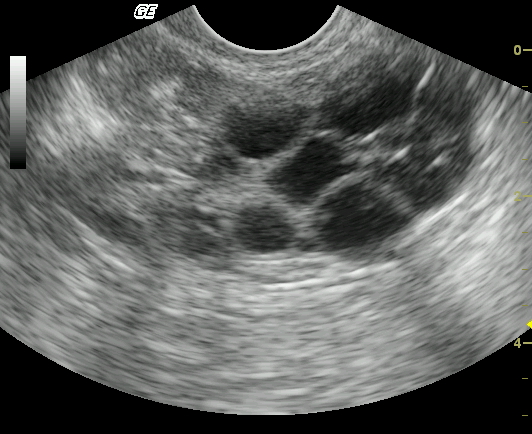
सिस्ट की संख्या सीधे रोग के पाठ्यक्रम को प्रभावित करती है। इनकी बड़ी संख्या के साथ, एक महिला को एकल ट्यूमर से भी बदतर महसूस होता है। पॉलीसिस्टिक रोग का संदेह तब होता है जब चित्र दिखाता है:
- अंडाशय के आकार में वृद्धि हुई है (10 सेमी 3 से अधिक);
- कैप्सूल का मोटा होना देखा जाता है;
- अल्ट्रासाउंड कई डिम्बग्रंथि ट्यूमर की कल्पना करता है।
सबसे खतरनाक डिम्बग्रंथि रोग कैंसर है। यह समझना महत्वपूर्ण है कि कॉर्पस ल्यूटियम भी कैंसर में बदल सकता है।
अधिकतर, डिम्बग्रंथि का कैंसर तथाकथित महिलाओं में होता है रजोनिवृत्ति. यह अत्यंत दुर्लभ है (वास्तविक साक्ष्य के रूप में) कि कैंसर युवा महिलाओं में होता है।
डिम्बग्रंथि के कैंसर को सिस्ट से अलग करना अक्सर मुश्किल होता है। वहीं, डिम्बग्रंथि का कैंसर काफी हद तक साधारण सिस्टेडेनोमा के समान होता है। लेकिन यहां नैदानिक मतभेद, जिससे निदानकर्ता को कैंसर के संबंध में सचेत होना चाहिए:
- मल्टी-चेंबर नियोप्लाज्म।
- इस रसौली का पड़ोसी अंगों तक फैलना।
- पुटी सामग्री जिसका विश्लेषण नहीं किया जा सकता (बायोप्सी के बिना)।
- श्रोणि और उदर गुहा में द्रव का संचय।
यदि कैंसर का संदेह हो, अतिरिक्त शोध. आमतौर पर यह जैव रासायनिक विश्लेषणट्यूमर का रक्त और अनिवार्य बायोप्सी।
अल्ट्रासाउंड इस स्थिति का निदान करने की एक विधि है आंतरिक अंग, लघु अल्ट्रासोनिक तरंगों को अवशोषित करने के लिए ऊतकों की विभिन्न क्षमता के आधार पर। नतीजतन, डॉक्टर एक विशेष मॉनिटर की स्क्रीन पर अंग की इकोोजेनिक संरचना देखता है, जो एक विशेष विकृति का संकेत दे सकता है।
इसे करने का सबसे अच्छा समय कब है, इस सवाल का कोई स्पष्ट उत्तर नहीं है। यह सब इस बारे में है कि डॉक्टर अपने लिए क्या लक्ष्य निर्धारित करता है।
आइए क्रम से शुरू करें। अंडाशय का अल्ट्रासाउंड, एक नियम के रूप में, महिला की आंतरिक प्रजनन प्रणाली के पूरे क्षेत्र की जांच के साथ किया जाता है। इस निदान के संकेतों में निम्नलिखित स्थितियाँ शामिल हैं:
निवारक परीक्षा;
उपचार नियंत्रण;
गर्भावस्था;
स्त्री रोग संबंधी विकृति का संदेह;
आवंटित मात्रा बदलना मासिक धर्म रक्त;
गर्भावस्था का संदेह, गर्भावस्था की योजना बनाना, साथ ही बांझपन;
प्रवेश के समय हार्मोनल गर्भनिरोधक, साथ ही सेटिंग करते समय भी गर्भनिरोधक उपकरण.
अंडाशय का अल्ट्रासाउंड तीन मुख्य तरीकों से किया जा सकता है:
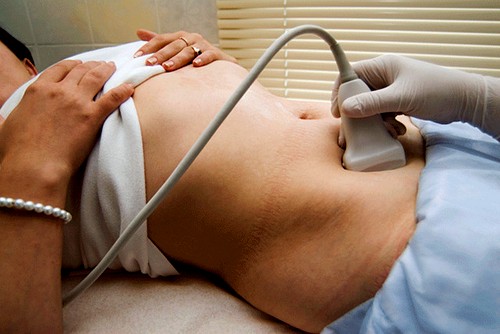
- पेट के ऊतकों के माध्यम से, अर्थात्। उदर उदर. यदि कोई महिला गर्भवती नहीं है, तो ऐसा अल्ट्रासाउंड पूर्ण मूत्राशय के साथ किया जाना चाहिए।
- ट्रांसवेजिनली - सेंसर को योनि में डाला जाता है, और इस प्रकार निदान किया जाता है।
- मिश्रित अथवा मिश्रित विधि- प्रथम निरीक्षण के माध्यम से किया जाता है उदर भित्तिऔर फिर योनि के माध्यम से. यह विधि सर्वोत्तम है क्योंकि... आपको क्या हो रहा है इसकी अधिक सटीक तस्वीर देखने की अनुमति देता है।
रोमों की सामान्य परिपक्वता और अंडे के गठन को निर्धारित करने के लिए अंडाशय का अल्ट्रासाउंड 5, 9, 11-14, 15 दिनों में किया जाता है। मासिक धर्म. ये दिन किसी महिला के फॉलिकुलोजेनेसिस पर विचार करने के लिए "संकेतक" हैं। अक्सर, गर्भावस्था, बांझपन की योजना बनाते समय या उपचार के परिणाम का आकलन करते समय चक्र के ऐसे दिनों में निदान किया जाता है।
एंडोथेलियम की व्यवहार्यता की पहचान करने के लिए, निदान 20-21 दिनों में सबसे अच्छा किया जाता है। अन्य मामलों में, पेल्विक अल्ट्रासाउंड किसी भी समय किया जा सकता है, और इस अध्ययन के लिए कोई मतभेद नहीं हैं।
अल्ट्रासाउंड जांच सबसे सस्ती, सरल एवं है जानकारीपूर्ण विधिस्त्री रोग संबंधी विकृति का निदान.
जैसा कि ऊपर वर्णित है, महिला प्रजनन प्रणाली के अंगों के निदान के तीन मुख्य प्रकार हैं अल्ट्रासोनिक तरंगें. प्रत्येक महिला को पहले से चेतावनी दी जाती है कि प्रक्रिया से पहले उसे कितना तरल पदार्थ पीना चाहिए और कितनी देर तक पीना चाहिए। आधुनिक तरीकेअंडाशय का अल्ट्रासाउंड प्रक्रिया से एक घंटे पहले थोड़ी मात्रा में तरल पदार्थ पीकर इस प्रक्रिया को पूरा करने की अनुमति देता है।
यदि आपको एक संयुक्त निदान पद्धति निर्धारित की गई है, तो इस तथ्य के लिए तैयार रहें कि डॉक्टर पहले पेट की मांसपेशियों के माध्यम से पैल्विक अंगों को देखेंगे, और फिर निदान जारी रखने के लिए आपको पेशाब करने (मूत्राशय को खाली करने) के लिए कहा जाएगा। कंडोम से ढका हुआ एक योनि जांच, गर्भाशय ग्रीवा तक योनि में डाला जाता है - इसमें अंडाशय और गर्भाशय दोनों शामिल होते हैं। इसके अलावा, डगलस स्थान की स्थिति निर्धारित की जाती है (तरल कभी-कभी यहां जमा हो जाता है)। अच्छा फैलोपियन ट्यूबअल्ट्रासाउंड पर दिखाई नहीं देते हैं, और रेट्रोयूटेराइन स्पेस में कोई तरल पदार्थ या रक्त नहीं होना चाहिए। संरचनात्मक परिवर्तनों के बिना, गर्भाशय की इकोोजेनेसिटी सजातीय होनी चाहिए।
अंडाशय का अल्ट्रासाउंड या तो किया जाता है निवारक उपाय, या यदि ट्यूमर, विकृति विज्ञान आदि का संदेह है सूजन प्रक्रियाएँ. खोज करना यह शरीरकिसी विशेषज्ञ के लिए कठिन नहीं है. अगर किसी महिला को पेट के निचले हिस्से में दर्द होता है। खून बह रहा हैचक्र के बाहर, ओव्यूलेशन के दौरान दर्द और अन्य चिंताजनक लक्षण, आपको तुरंत स्त्री रोग विशेषज्ञ से संपर्क करना चाहिए, जो तब करेगा स्त्री रोग संबंधी परीक्षाप्रारंभिक निदान करने में सक्षम होंगे और यदि आवश्यक हो, तो देखें अल्ट्रासोनोग्राफी. यह पढ़ने लायक नहीं है आत्म उपचारऔर निदान, केवल उसके बाद से ही नहीं यौन जीवन, बल्कि एक स्वस्थ बच्चे को गर्भ धारण करने और जन्म देने की क्षमता भी।
 एक महिला के लिए अल्ट्रासाउंड परीक्षा निर्धारित है यदि:
एक महिला के लिए अल्ट्रासाउंड परीक्षा निर्धारित है यदि:
- उपस्थित लगातार दर्दनिम्न पेट।
- वह निकट भविष्य में गर्भवती होने की योजना बना रही है।
- संभोग के दौरान दर्द होता है।
- मासिक धर्म के दौरान दर्द बहुत तेज होता है।
- चक्र में गड़बड़ी देखी जाती है।
- स्तन ग्रंथियों के रोग होते हैं।
- उपांगों की सूजन.
- आईवीएफ गतिशीलता की प्रक्रिया में महिला का अवलोकन किया जाता है।
- डॉक्टर को पैथोलॉजी पर संदेह है.
- एक निवारक उपाय के रूप में.
अंडाशय के अल्ट्रासाउंड से पता लगाया जा सकता है औरतप्रीक्लिनिकल चरण में बड़ी संख्या में विकृति विज्ञान, बीमारियाँ। अध्ययन नियोप्लाज्म का निदान करने, कूपिक तंत्र और अंडाशय की संरचना का मूल्यांकन करने में भी मदद करता है।
कैसे करना?
अंडाशय की अल्ट्रासाउंड जांच औरत करनाकई मायनों में:
- उदर उदर। ट्रांसडोबिनल अल्ट्रासाउंड पर विचार किया जाता है शास्त्रीय विधिअनुसंधान। यदि एक सूचनाप्रद विधि के रूप में मान्यता प्राप्त है तैयारीअनुशंसाओं के अनुरूप कार्य किया गया। यह अध्ययन दर्द रहित और गैर-आक्रामक है। 15 मिनट से अधिक न चले। एक विशेषज्ञ परिणामों को समझता है।
- ट्रांसरेक्टल. डेटा अनुसंधान विधि करनाके माध्यम से गुदा छेद. ऐसे अल्ट्रासाउंड के साथ एक विशेष बात होनी चाहिए तैयारी. इसे एक सूचनाप्रद तरीका माना जाता है. दुर्लभ मामलों में उपयोग किया जाता है।
- ट्रांसवेजिनली। बहुत बार प्रयोग किया जाता है. रोगों का निदान करने में मदद करता है प्रारम्भिक चरण, ध्यान से अध्ययन करने का अवसर है सहीऔर बाएंअंडाशय. पहले से तैयारी करना आवश्यक है, क्योंकि ऐसा अध्ययन किया जाना चाहिए औरतचक्र के एक विशिष्ट दिन पर.
डॉक्टर द्वारा अल्ट्रासाउंड जांच निर्धारित करने के बाद, आपको यह स्पष्ट करना होगा कि यह कैसे होगी ताकि महिला ठीक से तैयारी कर सके।
अल्ट्रासाउंड की तैयारी
यह पहले चर्चा की गई थी कि कैसे गुजरताअंडाशय का अल्ट्रासाउंड औरत, और अब आइए अधिक विस्तार से देखें कि यह कैसे किया जाता है तैयारीप्रत्येक प्रकार के लिए अलग से.

प्रक्रिया कैसे की जाती है?
प्रक्रिया इसके प्रकार पर निर्भर करती है:
- अंडाशय का उदर उदर अल्ट्रासाउंड औरतएक लापरवाह स्थिति में किया गया। सबसे पहले मरीज को कमर तक नंगा किया जाता है। पर त्वचापेट पर एक विशेष जेल लगाया जाता है, जो सेंसर को आसानी से स्लाइड करने में मदद करता है और हवा को सेंसर के नीचे प्रवेश करने से रोकता है। ऐसी स्थिति में हवा डिवाइस से गलत रीडिंग का कारण बन सकती है। इस विधि के लिए धन्यवाद बाएंऔर दायां अंडाशय औरतअधिक सटीकता से कल्पना. अल्ट्रासाउंड पर डिम्बग्रंथि पुटीट्रांसएब्डॉमिनल प्रकार को बिना अधिक कठिनाई के देखा जा सकता है।
- अंडाशय का ट्रांसवजाइनल अल्ट्रासाउंड औरतइसे लेटने की स्थिति में भी किया जाता है, पैरों को घुटनों पर मोड़ना चाहिए। रोगी को सबसे पहले नंगा होना चाहिए नीचे के भागशव. एक कंडोम को योनि सेंसर पर रखा जाता है और योनि में डाला जाता है।
- अंडाशय का ट्रांसरेक्टल अल्ट्रासाउंड औरतबाईं ओर लापरवाह स्थिति में प्रदर्शन किया गया। रोगी को सबसे पहले अपने शरीर के निचले हिस्से को उजागर करना चाहिए। गुदा में एक छोटा सा सेंसर डाला जाता है। सेंसर को पहले एक विशेष जेल से चिकनाई दी जाती है और उस पर एक डिस्पोजेबल कंडोम लगाया जाता है।
सभी प्रस्तावित प्रकार के अल्ट्रासाउंड जानकारीपूर्ण माने जाते हैं और विशेषज्ञ को सही निदान करने में मदद करते हैं; उन्हें दर्द रहित और गैर-आक्रामक माना जाता है।

