मस्तिष्क के पदार्थ में फोकल परिवर्तन क्या हैं। जिगर की फोकल संरचनाएं
जिगर में फोकल संरचनाएं एक गुहा या किसी अंग के कई गुहाओं को तरल पदार्थ से भरना है। इस अवधारणा का अर्थ कई प्रकार की बीमारियों से हो सकता है, जिसके दौरान स्वस्थ ऊतक के बजाय, वॉल्यूमेट्रिक फॉर्मेशन प्राप्त होते हैं।
आज तक, समस्याओं वाले रोगियों के अधिक बार-बार अनुरोध करने के प्रति नकारात्मक रुझान है जैसे:
- संवहनी ट्यूमर;
- ट्यूमर नोड्स;
- जिगर की गुहाओं में द्रव का निर्माण।
असाइन करने के लिए उचित उपचारजिगर की क्षति, डॉक्टर रोगी की जांच करते हैं परिकलित टोमोग्राफी, परमाणु चुंबकीय अनुनाद और अल्ट्रासाउंड। वैसे, अंतिम विधिसबसे लोकप्रिय है, क्योंकि यह आपको न केवल गैर-कैंसरयुक्त, बल्कि घातक भी पहचानने की अनुमति देता है फोकल संरचनाएंजिगर, साथ ही फैलाना घावों।
सौम्य यकृत घाव
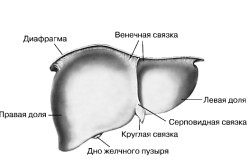 गैर-कैंसर प्रकृति के फोकल घाव इस प्रकार हैं:
गैर-कैंसर प्रकृति के फोकल घाव इस प्रकार हैं:
- एकल और एकाधिक अंग अल्सर, पॉलीसिस्टोसिस;
- यकृत सिस्टेडेनोमा;
- खोखले और केशिका रक्तवाहिकार्बुद;
- गांठदार फोकल हाइपरप्लासिया;
- पित्त सिस्टेडेनोमा, हमर्टोमा पित्त नलिकाएंऔर मेसेनकाइमल;
- वेन, जिसमें फैटी जमाओं वाली कोशिकाओं से फोकल लीवर का निर्माण होता है।
ज्यादातर मामलों में संरचनाओं की इस श्रेणी में वृद्धि होती है। यदि समय रहते हाइपोडेंस रोग पर ध्यान नहीं दिया गया तो इसके परिणाम रक्तस्राव, रक्तस्राव और फटने के रूप में हो सकते हैं। मदद मांगते समय और सफल इलाज, यह आवश्यक है कि रोगी अपनी स्थिति की निगरानी करता रहे, जिसके लिए हर तीन महीने में उसकी फिर से जांच की जानी चाहिए।
अनुक्रमणिका पर वापस जाएं
एक घातक प्रकृति के फोकल गठन
 इस श्रेणी को प्राथमिक और मेटास्टेटिक प्रकार के रोगों के समूहों में विभाजित किया गया है। पहले मामले में वे कहते हैं:
इस श्रेणी को प्राथमिक और मेटास्टेटिक प्रकार के रोगों के समूहों में विभाजित किया गया है। पहले मामले में वे कहते हैं:
- फाइब्रोलैमेलर और हेपैटोसेलुलर कार्सिनोमा;
- कपोसी सारकोमा;
- परिधीय कोलेजनोकार्सिनोमा;
- हेपेटोब्लास्टोमा;
- रक्तवाहिकार्बुद;
- एपिथेलिओइड हेमांगीओएन्डोथेलियोमा।
यदि रोगी को अंडाशय, स्तन, जठरांत्र संबंधी मार्ग या फेफड़ों का ट्यूमर है, तो मेटास्टेटिक प्रकार के यकृत के फोकल गठन दिखाई देते हैं। हाइपरवास्कुलर वॉल्यूमेट्रिक शिक्षाजिगर में की उपस्थिति के कारण हो सकता है स्पर्शसंचारी बिमारियों, उदाहरण के लिए, हेपेटाइटिस, तपेदिक, टोक्सोकेरिएसिस और अन्य।
 विषय में फैलाना रोग, तो वे हो सकते हैं:
विषय में फैलाना रोग, तो वे हो सकते हैं:
- हेपेटोसिस। इस प्रकारयह शिक्षा के हाइपोडेंस फोकस के रूप में और घातक के रूप में होता है। यह इस तथ्य के कारण होता है कि अंग की कोशिकाओं के साइटोप्लाज्म में वसा की बूंदें जमा होने लगती हैं। हेपेटोसिस तब होता है जब शराब के दुरुपयोग के कारण लिपिड चयापचय में गड़बड़ी होती है, यदि कोई व्यक्ति स्वादिष्ट, वसायुक्त और जंक फूड. रोगियों में भी पाया जाता है मधुमेहजो भूख हड़ताल पर हैं। ऐसी बीमारी हेपेटोटॉक्सिक ड्रग्स लेने वाले लोगों में हो सकती है। इस मामले में शिक्षा दायां लोबयकृत या बायां क्रमशः प्रतिध्वनि संकेतों में एक विसरित वृद्धि देता है, और अंग स्वयं आकार में बढ़ जाता है।
- अल्कोहलिक या क्रोनिक वायरल हेपेटाइटिस के मामलों में डिफ्यूज़ इकोोजेनेसिटी को बढ़ाया जा सकता है।
- यकृत के सिरोसिस को नियोप्लाज्म के साथ अंग ऊतक के प्रतिस्थापन की विशेषता है, और पुनर्जनन नोड्स हो सकते हैं।
चाहे वह हाइपोडेंस गठन हो या कोई अन्य घाव, जैसे ही पहले लक्षण दिखाई देते हैं, एक चिकित्सा संस्थान से संपर्क करना आवश्यक है। इस मामले में, रोगी को क्रमिक रूप से कंप्यूटेड टोमोग्राफी से गुजरना होगा, अल्ट्रासाउंड, रक्त परीक्षण और ट्यूमर मार्कर का उपयोग किया जाता है। अगर वहाँ विवादास्पद मुद्दे, तो डॉक्टर अंग, एंजियोग्राफी या लैप्रोस्कोपी की एक अतिरिक्त फाइन-सुई बायोप्सी लिख सकते हैं। पहचाने गए हाइपोडेंस गठन पर इलाज करना आसान है आरंभिक चरणताकि बाद में बीमारी को खत्म किया जा सके और इसके दुष्परिणामों का इलाज भी किया जा सके।
अनुक्रमणिका पर वापस जाएं
बच्चों में घावों का निर्माण
बच्चे की सावधानीपूर्वक जांच करने के लिए, पहला धक्का हेपेटोमेगाली है।  डॉक्टर के पास जाने के कारण निम्नलिखित बिंदु हो सकते हैं:
डॉक्टर के पास जाने के कारण निम्नलिखित बिंदु हो सकते हैं:
- जिगर में चयापचय संबंधी विकार। इस मामले में, अंग का बढ़ा हुआ आकार देखा जाएगा, और इकोोजेनेसिटी सामान्य से अधिक होगी।
- दिल की विफलता के साथ। इकोोजेनेसिटी का स्तर अपेक्षा से अधिक है, जबकि यकृत और वेना कावा की नसों का विस्तार होता है।
- असली हेपेटाइटिस। यदि आप अभी-अभी पैदा हुए बच्चे की जाँच करें, तो आप देख सकते हैं बढ़ी हुई इकोोजेनेसिटीयकृत।
- एक वर्ष से कम उम्र के बच्चों में हेमांगीओएंडोथेलियोमा और हेमांगीओमा काफी आम हैं, जबकि छह महीने की उम्र तक इस तरह के गठन का पता लगाया जा सकता है। यदि लक्षण छोटे आकार के कई रक्तवाहिकार्बुद का संकेत देते हैं, तो सबसे अधिक संभावना है कि प्लीहा में संरचनाएं हैं। कैवर्नस घावों में खुरदुरे, असमान सिस्टिक नियोप्लाज्म का आभास होता है। इस मामले में, डॉपलर विश्लेषण का उपयोग किया जाता है, जो खिला और अपवाही जहाजों और धमनीशिरापरक शंट की पहचान करने में मदद करता है।
- न्यूरोब्लास्टोमा। यह रूप नवजात शिशुओं में आधे मामलों में होता है। इनमें से अधिकांश ट्यूमर का पता उस अवधि के दौरान लगाया जाता है जब मेटास्टेस अलग होने की प्रक्रिया में होते हैं। इकोोग्राफी पर, यकृत का आकार बड़ा होता है, जबकि मेटास्टेस होते हैं। लेकिन केवल आधे मामलों में अधिवृक्क ग्रंथियों में प्राथमिक फोकस की पहचान करना संभव है।
फैलने वाले परिवर्तनों के लिए, वे प्रणालीगत या रोग प्रक्रियाओं के परिणामस्वरूप दिखाई देते हैं। सोनोग्राफी पीलिया और हेपेटोमेगाली के संयोजन में नियोप्लाज्म दिखाती है। लेकिन अगर लीवर सिरोसिस के लिए जगह है, और बीमारी का चरण पहले से ही चल रहा है, तो अंग का आकार बड़ा नहीं होगा, बल्कि छोटा होगा। ऐसे मामलों में, हाइपेरेकोजेनेसिटी भी अक्सर नोट की जाती है, लेकिन अगर ऐसा नहीं है तीव्र हेपेटाइटिसया शरीर में सूजन आ जाती है।
फैलाना परिवर्तनों का निदान करते समय, चिकित्सक उनके आकार को निर्धारित करता है, उनकी सतह क्या है: चिकनी या ऊबड़, साथ ही किनारों, क्योंकि वे तेज या गोल हो सकते हैं। इसके समानांतर, प्लीहा, गुर्दे की स्थिति की जांच, लसीकापर्व, अग्न्याशय, यकृत वाहिकाओं।
लीवर है जरूरी महत्वपूर्ण अंगमानव शरीर में। अगर तुम महसुस करते लगातार बेचैनी, और अल्ट्रासाउंड के परिणामों के अनुसार, अंधेरे या हल्के क्षेत्र पाए गए - यह यकृत में ट्यूमर के लक्षण हो सकते हैं। यदि जिगर में एक गठन पाया जाता है, तो यह क्या हो सकता है? इस लेख में सामान्य प्रकार के ट्यूमर और उन संकेतों पर विचार करें जिनके द्वारा उन्हें प्रतिष्ठित किया जा सकता है।
एक अल्ट्रासाउंड परीक्षा आयोजित करने के बाद, कई लोग विशिष्ट शब्द सुनते ही घबराने लगते हैं, जैसे कि यकृत में हाइपरेचोइक संरचनाएं। लेकिन चिंता न करें, क्योंकि इस शब्द का अर्थ है विशेषताएँबीमारी।
तो, आइए अल्ट्रासाउंड पर यकृत में हाइपोचोइक गठन क्या है (हाइपोडेंस का पर्यायवाची) की अवधारणा से शुरू करते हैं - यह अंग ऊतक में कम घनत्व वाला क्षेत्र है। एक नियम के रूप में, अल्ट्रासाउंड मॉनिटर पर, हाइपोचोइक ज़ोन एक अंधेरे स्थान की तरह दिखता है। अक्सर यह एक पुटी, या इसकी किस्मों की तरह दिखता है, जो एक गठन होता है, जिसकी गुहा द्रव से भरी होती है।
बड़ा करने के लिए क्लिक करें।
काला धब्बाअल्ट्रासाउंड पर - फोकस कम घनत्व, रोग और अंग में विकृति की उपस्थिति का संकेत।
यकृत में हाइपरेचोइक गठन (हाइपरवास्कुलर गठन का पर्यायवाची) एक ऐसा गठन है जिसमें प्रतिध्वनि घनत्व बढ़ जाता है, अर्थात। प्रतिबिंबित करने की क्षमता अल्ट्रासोनिक तरंगेंवे उच्चतर हैं। अल्ट्रासाउंड मॉनिटर पर, ऐसी संरचनाएं सफेद धब्बे के रूप में प्रदर्शित होती हैं। अधिक बार यह सौम्य ट्यूमर, रक्तवाहिकार्बुद (नीचे चर्चा की गई) और साथ ही घातक ट्यूमर।
एनीकोइक गठन एक अंग में एक समावेश है जो अल्ट्रासाउंड को प्रतिबिंबित नहीं करता है और द्रव से भर जाता है। यह विकृति अल्ट्रासाउंड पर स्पष्ट रूप से प्रकट होती है, है गोल आकार. 90% मामलों में, एनीकोइक शब्द पुटी पर लागू होता है। इस प्रकार, एक यकृत पुटी का स्पष्ट रूप से निदान किया जाता है।
फैलाना परिवर्तनऊतक गंभीर घावों, बिगड़ा हुआ कामकाज (मामूली और मूर्त दोनों) के परिणामस्वरूप अंग के ऊतक में संरचनात्मक परिवर्तन दिखाते हैं। जिगर में फैलाना परिवर्तन बहुआयामी अवधारणा, जो निदान नहीं है, लेकिन केवल रोग की पूरी तस्वीर प्राप्त करने और सही उपचार चुनने में मदद करता है।
परिवर्तन पूरे अंग को प्रभावित कर सकते हैं। यदि जिगर का एक हिस्सा विशेष रूप से बदल जाता है, तो वे कहते हैं कि यह फैलाना है फोकल परिवर्तनयकृत (फोकल ऊतक परिवर्तन)।
तो, निदान में, असामान्य फोकस का पता लगाना उल्लंघन का संकेत देता है सामान्य ऑपरेशनजीव। यह खतरनाक है क्योंकि रक्त शुद्धिकरण की प्रक्रिया धीमी गति से चल सकती है, जिससे विषाक्त पदार्थों के संचय और अन्य बीमारियों के विकास का खतरा होता है। रोग की विशेषताओं का अध्ययन करना भी आवश्यक है।
संरचनाओं की किस्में
ट्यूमर या तो सौम्य या घातक होते हैं। संवहनीकरण सौम्यता का सूचक है, इसलिए सौम्य ट्यूमर को हाइपोवास्कुलर कहा जाता है। हम उन पर विचार करेंगे जिन्हें अक्सर डॉक्टरों द्वारा निदान किया जाता है।
जिगर की फोकल संरचनाओं (या फॉसी) को इसकी संरचना में परिवर्तन के एकल या एकाधिक क्षेत्र कहा जाता है, जो सबसे अधिक हैं अलग मूलसौम्य और घातक दोनों।
घाव अक्सर अल्ट्रासाउंड पर पाए जाते हैं, लेकिन कभी-कभी वे कंप्यूटेड टोमोग्राफी या एमआरआई पर एक आकस्मिक खोज होते हैं जब अध्ययन किसी अन्य कारण से किया गया था। इस मामले में, CT का उपयोग foci के आकार, संख्या, स्थान और संरचना को स्पष्ट करने के लिए किया जाता है। उसी समय, सीटी के परिणामों के अनुसार, डॉक्टर, एक नियम के रूप में, परिवर्तनों की प्रकृति के बारे में सवालों के जवाब देने चाहिए: क्या हम एक सौम्य प्रक्रिया (उदाहरण के लिए, एक पुटी या रक्तवाहिकार्बुद), या एक घातक प्रक्रिया से निपट रहे हैं (कैंसर, मेटास्टेस, आदि)। कुछ मामलों में, सीटी करने के बाद, निदान संदिग्ध रहता है। ऐसे मामलों में, अध्ययन के परिणामों पर दूसरी चिकित्सा राय लेने की सिफारिश की जाती है।
कभी-कभी लिवर के पैथोलॉजिकल गठन का पता स्किन्टिग्राफी या पीईटी (रेडियोफार्मास्युटिकल हाइपरफिक्सेशन का फोकस) द्वारा लगाया जाता है।
पैरेन्काइमेटस हेपेटिक स्थानों की विशेषताएं
कंप्यूटेड टोमोग्राफी द्वारा पता लगाए गए लीवर के सभी वॉल्यूमेट्रिक फॉर्मेशन को निम्नलिखित मापदंडों के आधार पर विभाजित किया जा सकता है:
1) घनत्व- शरीर के किसी भी ऊतक की एक विशेषता, जिसे तथाकथित में गणना किए गए टोमोग्राम पर मापा जाता है। हाउंसफील्ड इकाइयां। एक्स-रे घनत्व के आधार पर, आसपास के सामान्य पैरेन्काइमा के संबंध में फॉसी हाइपो-, हाइपर- और आइसोडेंस हैं। घनत्व से, यह माना जा सकता है कि यह फोकस की संरचना में है: रक्त, अन्य तरल पदार्थ, नरम ऊतक घटक। कैल्सीफिकेशन के क्षेत्र - कैल्सीफिकेशन - अधिक विश्वसनीय रूप से पहचाने जाते हैं।
3) फार्मगेंद के करीब, लम्बी, अनियमित (अनियमित), आदि हो सकती है।
4) आकृति. चिकना या असमान, स्पष्ट या फजी, पूरे या सीमित क्षेत्र में दिखाई देता है।
5) आयाम. फोकस (लंबाई और व्यास) के रैखिक आयामों को अक्षीय खंड, या सभी तीन आयामों (जब संभव हो, वॉल्यूम भी इंगित किया जाता है) पर मापा जाता है। अगर योजना बनाई नियंत्रण अध्ययनके माध्यम से निश्चित समय, तथाकथित। "मार्कर" फोकस, जिसके आकार में परिवर्तन का मूल्यांकन समय के साथ किया जाएगा।
6) स्थान संख्यासीटी परीक्षा के विवरण में इंगित करना आवश्यक है: क्या पैथोलॉजिकल साइट सीधे अंग की गहराई में, कैप्सूल के नीचे, बगल में स्थानीयकृत है बड़े बर्तन, पित्त नलिकाओं के साथ, साथ पित्ताशयआदि। इससे इसकी प्रकृति के बारे में विचार हो सकते हैं: उदाहरण के लिए, पित्त के सिस्ट अक्सर पित्त नलिकाओं के पास, पित्ताशय की थैली के पास स्थानीयकृत होते हैं।
7) मात्रा. लीवर में एकान्त फोकस का अर्थ है सिंगल। पैथोलॉजिकल साइटों की संख्या (उदाहरण के लिए, पेट या पाचन तंत्र के अन्य अंगों के कैंसर में मेटास्टेस) भिन्न हो सकते हैं। एक मेटास्टेसिस का पता लगाना आपको पहले से ही M1 के अनुसार चरण सेट करने की अनुमति देता है टीएनएम प्रणाली. हालांकि, यह ध्यान में रखा जाना चाहिए कि यकृत में कई फोकल संरचनाएं हमेशा मेटास्टेस नहीं होती हैं, और रेडियोलॉजिस्ट उन्हें संचालित करने के लिए बाध्य होता है। क्रमानुसार रोग का निदानकई सीटी सुविधाओं की तुलना करके।
8) कंट्रास्ट संचय की विशेषताएं. फोकस में कंट्रास्ट का जितना कम संचय होता है, उतनी ही कम रक्त की आपूर्ति की जाती है। इसके विपरीत, जितनी तेजी से कंट्रास्ट जमा होता है, उतना ही अधिक विकसित संवहनी नेटवर्क होता है। कंट्रास्ट इंजेक्शन की समाप्ति के बाद जितनी तेजी से घनत्व कम होता है, फोकस में रक्त प्रवाह उतना ही तीव्र होता है।
इस प्रकार, बिना कंट्रास्ट के सीटी पर लीवर का हेमांगीओमा एक हाइपोडेंस क्षेत्र जैसा दिखता है, जिसकी प्रकृति को स्थापित करना मुश्किल है। विषमता के धमनी चरण में, हेमांगीओमा (संवहनी लैकुने में विपरीत रक्त के संचय के कारण) की घनत्व विशेषताओं में उल्लेखनीय वृद्धि होती है, लेकिन फिर इसका घनत्व कम हो जाता है और धीरे-धीरे अपने पिछले मूल्यों पर वापस आ जाता है, जिससे यह संभव हो जाता है यकृत रक्तवाहिकार्बुद को कैंसर से अलग करना, चूंकि प्राणघातक सूजनउदाहरण के लिए, सीटी पर यकृत में मेटास्टेस के साथ आंत्र कैंसर विपरीत रूप से प्रकट होता है: मेटास्टेस को "रिंग" ("रिम") के रूप में घनत्व में वृद्धि की विशेषता होती है, जो सक्रिय (संवहनी) भाग को प्रदर्शित करता है ट्यूमर।
लिवर हेमांगीओमा या कैंसर? सीटी पेट की गुहाकंट्रास्ट-एन्हांस्ड: लैकुने के रूप में कंट्रास्ट का विशिष्ट संचय हेमांगीओमा को कैंसर से अलग करने और स्थापित करने में मदद करता है सही निदान: कैवर्नस हेमांगीओमा।
जिगर का हाइपोडेंस स्थान
हाइपोडेंस संरचनाओं का घनत्व सामान्य पैरेन्काइमा से नीचे होता है (आमतौर पर, इसका घनत्व +50…+70 हौंसफील्ड इकाइयाँ - बिना विपरीत के) होता है और निम्नलिखित रूपात्मक रूपों का प्रतिनिधित्व करता है:
1) वसा संरचनाएं-100 और -10 हाउंसफील्ड इकाइयों के बीच घनत्व है। यह एक लिपोमा, फाइब्रोलिपोमा, एंजियोलिपोमा, एंजियोफिब्रोलिपोमा, एडेनोमा, लिपोसारकोमा और वसा ऊतक से कुछ अन्य ट्यूमर हो सकता है (और यह भी नकारात्मक घनत्व वाला एक साइट फैटी घुसपैठ, या फैटी हेपेटोसिस के स्थानीय क्षेत्र के कारण हो सकता है)।
3) +20…+40 हाउंसफील्ड इकाइयों के घनत्व के साथ एक हाइपोडेंस फोकस तरल सामग्री और नरम ऊतक दोनों के कारण हो सकता है। यहाँ बहुत अधिक विकल्प, संकलन करते समय अंतर श्रृंखलाकंट्रास्ट एजेंट के संचय के आकार, आकार, प्रकृति को ध्यान में रखना आवश्यक है।
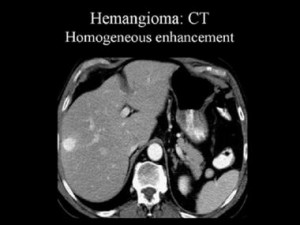
यकृत के दाहिने लोब की केशिका रक्तवाहिकार्बुद: धमनी चरण में विपरीत वृद्धि के साथ सीटी एक हाइपरडेंस क्षेत्र को प्रकट करता है।
लिवर में हाइपरडेंसिटी फोकस
हाइपरडेंस घावों में सामान्य पैरेन्काइमा (> 70 हाउंसफील्ड इकाइयों) की तुलना में एक्स-रे घनत्व अधिक होता है और यह घने तरल पदार्थ (प्रोटीन या रक्त की अशुद्धियों के साथ) वाले सिस्ट के कारण हो सकता है, या उनका सब्सट्रेट एक ट्यूमर या कैल्सीफिकेशन है।
1) संरचना में कैल्शियम की उपस्थिति के कारण +200…+400 हाउंसफील्ड इकाइयों के घनत्व वाला फोकस होता है। यह कैल्सीफाइड सिस्ट, फाइब्रोमा, फाइब्रोएडीनोमा (या अन्य ट्यूमर), कैल्सीफाइड हेमेटोमा हो सकता है।
2) पैरेन्काइमा के बढ़े हुए घनत्व का एक स्थानीय क्षेत्र अक्सर धातुओं के जमा होने के कारण होता है - एल्यूमीनियम लवण, लोहा, आदि।
3) ट्यूमर हाइपरडेंस और हाइपोडेंस दोनों हो सकते हैं।
सिस्टिक लीवर परिवर्तन
सीटी स्कैन की सिस्टिक प्रकृति में निम्नलिखित संरचनाएं होती हैं:
1) सरल यकृत पुटी - यह क्या है? एक साधारण पुटी भ्रूणजनन के परिणामस्वरूप उत्पन्न होती है और कैप्सुलर द्वारा सीमित द्रव का एक संग्रह है। सीटी पर, उनके पास चिकने किनारे होते हैं, स्पष्ट आकृति, आमतौर पर सही स्वरूप; तरल +5…+20 हौंसफील्ड इकाइयों की घनत्व विशेषताओं में कोई समावेशन (रक्त, कैल्शियम, आदि) नहीं होता है, उनकी संरचना में कोई विभाजन नहीं होता है, दीवार भी बिना होती है स्थानीय मोटा होना. इस तरह के सिस्ट कंट्रास्ट जमा नहीं करते हैं। अक्सर यह सवाल उठता है कि क्या लिवर सिस्ट कैंसर में विकसित हो सकता है। यदि पुटी में विशिष्ट सीटी विशेषताएं हैं, तो इससे अलार्म नहीं बजना चाहिए, पुटी की कोई दुर्दमता नहीं है। लेकिन एक साधारण सिस्ट को इचिनोकोकल सिस्ट से, मेटास्टेसिस या सिस्टिक कैंसर के सिस्टिक रूप से अलग करना महत्वपूर्ण है।
2) स्तन, पेट और अन्य अंगों के कैंसर में सिस्टिक लिवर मेटास्टेस आमतौर पर कई होते हैं, एक अनियमित आकार होता है, विषम संरचना, आकार 0.5 सेमी से लेकर कई दसियों सेमी तक। उन्हें "रिंग" के रूप में कंट्रास्ट के संचय की विशेषता है। उनके पास घुसपैठ की वृद्धि है। जिगर में एमटीएस का अक्सर सीटी पर संदेह होता है, ऐसे मामलों में छवियों पर एक दूसरी राय मदद कर सकती है। आजकल, कई मेटास्टेस का अक्सर बड़े पैमाने पर सफलतापूर्वक इलाज किया जाता है कैंसर क्लीनिकजहां आवेदन किया गया हो विभिन्न तरीके (शल्य क्रिया से निकालना, कीमोइम्बोलाइज़ेशन, रेडियोफ्रीक्वेंसी एब्लेशन, आदि)।
3) हेपेटोसेलुलर कैंसर का सिस्टिक फॉर्म: फॉर्म गलत है, इसका पता लगाया जा सकता है ठोस घटक(पर सिस्टिक फॉर्मयह न्यूनतम रूप से व्यक्त किया गया है), ट्यूमर एकल है, इसका आसन्न जहाजों और पित्त नलिकाओं पर बड़ा प्रभाव पड़ता है।
5) जिगर के दाहिने लोब का हेमांगीओमा, या बायाँ लोब। सीटी पर यकृत का हेमांगीओमा एक विशिष्ट हाइपोडेंस फोकस की तरह दिखता है, जब धमनी चरण में विपरीत होता है, तो यह तेजी से बढ़ता है, जिसके परिणामस्वरूप संवहनी लकुने दिखाई देते हैं, और फिर धीरे-धीरे इसके विपरीत खो देते हैं। सीटी स्कैन पर एटिपिकल हेमांगीओमास में थोड़ी अलग विशेषताएं होती हैं और पेट के रोगों के निदान में अनुभवी रेडियोलॉजिस्ट की आंख से एक घातक घाव से अलग किया जा सकता है।
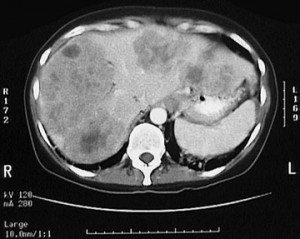
सीटी पर लीवर में सेकेंडरी (सेकेंडरी) बदलाव। मेटास्टेस के साथ कोलन कैंसर। मेटास्टेस के आकार और संख्या को देखते हुए रोग का निदान खराब है।
ठोस जिगर के घाव
"ठोस" का अर्थ है नरम ऊतक, जिसमें जीवित ऊतक होते हैं। ठोस संरचनाएं क्या हैं?
1) वसा समावेशन के साथ थोक गठन: लिपोमा, लिपोफिब्रोमा, एंजियोलिपोमा, लिपोसारकोमा, आदि। विशेषता संरचनाऔर वसा ऊतक के अनुरूप घनत्व विशेषताएँ।
2) फोकल नोडुलर हाइपरप्लासिया (एफएनएच) का एक अनियमित आकार होता है (नोड के रूप में), जिसमें देशी अध्ययन- हाइपरडेंस (सामान्य घनत्व से थोड़ा अधिक), इसके विपरीत होने पर, यह असमान रूप से बढ़ाया जाता है।
3) पुनर्योजी नोड, फाइब्रोसिस या वसायुक्त घुसपैठ का एक स्थानीय क्षेत्र - प्रभाव में यकृत ऊतक के अध: पतन का संकेत अलग प्रकृतिनशा या चोट, सिरोसिस का संकेत। एक स्थानीय हाइपो की तरह दिखता है-( वसायुक्त घुसपैठ) या हाइपरडेंस (फाइब्रोसिस) क्षेत्र।
4) हेपेटोसेलुलर कैंसर (एचसीसी)। एक मात्रा शिक्षा की तरह लग रहा है अनियमित आकार, विभिन्न आकारों (कभी-कभी कई दसियों सेंटीमीटर व्यास) में, इसकी संरचना विषम होती है - सीटी नेक्रोसिस, गुहाओं (विपरीत द्वारा बढ़ाया नहीं) के क्षेत्रों को प्रकट कर सकती है। रक्त की अच्छी आपूर्ति के कारण ट्यूमर ऊतक इसके विपरीत होने पर घनत्व को बढ़ाता है।
डॉक्टर की दूसरी राय
सभी विशेषज्ञ कंप्यूटेड टोमोग्राफी द्वारा पता लगाए गए लीवर में होने वाले परिवर्तनों को मज़बूती से निर्धारित करने में सक्षम नहीं हैं। यह काफी हद तक रेडियोलॉजिस्ट के अनुभव, अध्ययन की गुणवत्ता पर निर्भर करता है। दुर्भाग्य से, गणना टोमोग्राफी और अन्य प्रदर्शन करते समय विकिरण अध्ययन(विशेष रूप से दूरस्थ परिधीय क्लीनिकों में), परिवर्तन कभी-कभी छूट जाते हैं या गलत व्याख्या की जाती है। क्या यकृत मेटास्टेस को भ्रमित करना संभव है? काश, अक्सर साधारण सौम्य रक्तवाहिकार्बुद की व्याख्या मेटास्टेस के रूप में की जाती है, या इसके विपरीत। कुछ मामलों में, यकृत में सिस्टिक मेटास्टेस को साधारण सिस्ट के रूप में माना जाता है, यदि इसके अलावा, इसके विपरीत का उपयोग नहीं किया जाता है। सामान्य तौर पर, यह ध्यान दिया जाना चाहिए कि "यकृत एमटीएस" का निदान अन्य कई फोकल परिवर्तनों से भेदभाव के मामले में काफी कठिन है।
जिगर के वॉल्यूमेट्रिक संरचनाओं को कई बीमारियों की विशेषता है। आमतौर पर, शिक्षा है अलग स्थान, यह अंदर या बाहर हो सकता है, और एकल या समूह भी हो सकता है।
- पुटी एकान्त है, एक नियम के रूप में, एक गोल आकार होता है।
- एकाधिक सिस्ट यकृत की मात्रा का 30% तक भर सकते हैं।
- अंग की चोट के परिणामस्वरूप, या प्युलुलेंट यकृत घावों के उपचार के बाद एक झूठी पुटी दिखाई दे सकती है। पुटी में पित्त और रक्त के साथ मिश्रित द्रव होता है।
- पॉलीसिस्टिक यकृत की मात्रा का 60% तक कब्जा कर सकता है।
अल्ट्रासाउंड या एमआरआई द्वारा पुटी का पता लगाया जा सकता है।
सौम्य यकृत ट्यूमर

इस तरह की संरचनाएं आमतौर पर स्पर्शोन्मुख होती हैं, जो उपकला और यकृत के जहाजों दोनों में स्थित होती हैं।
मुख्य प्रकार सौम्य संरचनाएंयकृत:
- एडेनोमा। यह नियोप्लाज्म कैप्सूल की उपस्थिति के साथ एक नोड या उनका संचय है।
- . यह नियोप्लाज्म यकृत शिराओं को प्रभावित करता है। खतरा रक्त वाहिकाओं और पित्त नलिकाओं के निचोड़ने में निहित है, और इसमें पतित होना भी संभव है मैलिग्नैंट ट्यूमर.
- हाइपरप्लासिया। यह 4 सेमी व्यास तक के नोड्स का एक समूह है।
चूंकि सौम्य ट्यूमर की पहचान करना काफी मुश्किल है, इसलिए सबसे सफल निदान विधियां अल्ट्रासाउंड, एमआरआई और हैं।
विभिन्न चोटों और सर्जिकल हस्तक्षेपों के कारण जिगर की संरचनाएं हो सकती हैं:
- एक फोड़ा है दमनकारी घावजिगर, जो रक्त में संक्रमण, या चोट या असफल ऑपरेशन के परिणामस्वरूप होता है। फोड़े के लक्षण आमतौर पर इस प्रकार होते हैं: बुखार की उपस्थिति, दर्द दाईं ओरपेट, कमजोरी और ठंड लगना, वजन कम होना।
- हेमेटोमा है खून का थक्का, जो यकृत के जहाजों को नुकसान के परिणामस्वरूप बनता है।
जिगर के घातक ट्यूमर
दुर्भाग्य से, घातक ट्यूमर स्पर्शोन्मुख रूप से विकसित होते हैं और अक्सर इसका इलाज नहीं किया जा सकता है देर से चरण. यह सर्वाधिक है खतरनाक दृश्यजिगर में गठन।
कुछ प्रकार घातक संरचनाएंयकृत:
- angiosarcoma
- हेपाटोब्लास्टोमा
इन संरचनाओं को एक बल्कि आक्रामक पाठ्यक्रम की विशेषता है और अपरिवर्तनीय परिवर्तनजिगर के ऊतकों में।जैसे ही यह विकसित होता है, रोगी को निम्नलिखित लक्षणों का अनुभव हो सकता है:
- कमज़ोरी।
- त्वचा का पीलापन।
- दर्द, खासकर दाहिनी ओर।
- भूख और वजन में कमी।
- ट्यूमर में उल्लेखनीय वृद्धि के साथ, यह क्षेत्र में उभार सकता है।
निदान कैसे किया जाता है?

जिगर में प्रत्येक प्रकार के गठन के लिए विस्तृत निदान और शोध की आवश्यकता होती है।आमतौर पर, प्रथम चरणजिगर की क्षति के निदान में शामिल होना चाहिए:
- एक हेपेटोलॉजिस्ट के साथ नियुक्ति।
- संग्रह।
- , या उदर गुहा (संभवतः इसके विपरीत)।
- संकेत के अनुसार लिवर बायोप्सी।
- संकेतों के अनुसार सर्जन में रिसेप्शन।
एमआरआई और कंट्रास्ट-एन्हांस्ड सीटी का उपयोग करके सौम्य ट्यूमर का भी निदान किया जाता है।
यह घातक ट्यूमर पर भी लागू होता है, हालांकि, यहां नैदानिक विधियों की सीमा कुछ हद तक बढ़ रही है। इसके अतिरिक्त, यकृत बायोप्सी के लिए एक विश्लेषण किया जाता है, अंग के प्रभावित हिस्से में रक्त के प्रवाह को मापा जाता है। विशेष रूप से गंभीर मामलों में, का सहारा लें नैदानिक संचालनलैप्रोस्कोपी द्वारा।
शिक्षा उपचार और आहार की पद्धति

दुर्भाग्य से, यकृत संरचनाओं का उपचार लंबे समय तक किया जाता है दवाई से उपचारलेकिन सबसे अधिक बार सर्जरी की आवश्यकता होती है।
उपचार निर्धारित करने के लिए, डॉक्टर एक इतिहास एकत्र करता है, जिसे निर्धारित करना चाहिए:
- रसौली का आकार
- कौन सा ऊतकीय संरचनाएक शिक्षा है
- कितने रूप पाए गए
- शिक्षा वास्तव में कहां है
- किस प्रकार रोग प्रक्रियारोगी का साथ दें
- क्या कोई मेटास्टेसिस है
सबसे अधिक बार, उपचार के लिए एक कट्टरपंथी दृष्टिकोण की आवश्यकता होती है, और सर्जन ट्यूमर के फोकस को हटा देता है। अधिकांश में मुश्किल मामलेयकृत प्रत्यारोपण की आवश्यकता हो सकती है।यदि एक घातक ट्यूमर पाया जाता है, तो शल्य चिकित्सा संबंधी व्यवधानकीमोथेरेपी जोड़ना। इसे सीधे उस धमनी में इंजेक्ट किया जाता है जो ट्यूमर को रक्त की आपूर्ति करती है।
लीवर कैंसर के बारे में अधिक जानकारी के लिए देखें वीडियो:
उपचार के दौरान, रोगी को आहार का पालन करना चाहिए। इसके बुनियादी नियम हैं:
- टमाटर का सेवन करना आवश्यक है, क्योंकि लाइकोपीन की सामग्री प्रतिरक्षा प्रणाली पर लाभकारी प्रभाव डालती है।
- लहसुन में भी यही गुण होता है।
- आहार में फलों और सब्जियों की प्रधानता महत्वपूर्ण पहलूइलाज। करने के लिए धन्यवाद एक बड़ी संख्या मेंफाइबर, शरीर विषाक्त पदार्थों से साफ हो जाता है कि यकृत निष्क्रिय नहीं कर सकता है, और दुष्प्रभावड्रग थेरेपी से रोगी पर इतना मजबूत प्रभाव नहीं पड़ता है।
- तैलीय मछली का सेवन करना अत्यधिक वांछनीय है, क्योंकि ओमेगा -3 बेअसर करता है मुक्त कण, और यह मेटास्टेस के गठन से लड़ने में मदद करता है।
ऐसे कई व्यंजन हैं जो लीवर में ट्यूमर से लड़ने में मदद कर सकते हैं:
- क्लब मॉस से आसव। एक लीटर उबलते पानी के साथ सूखे घास के 4 बड़े चम्मच डालना चाहिए। जलसेक को ठंडा किया जाता है और एक दिन में पांच गिलास तक लिया जाता है। पहला गिलास खाली पेट पिया जाता है, दूसरा भोजन के बाद। लीवर कैंसर के शुरुआती चरणों में नुस्खा विशेष रूप से प्रभावी है।
- Clandine की मिलावट। पौधे की जड़ को कुचलकर रस निकालना चाहिए। इसमें उतनी ही मात्रा में चालीस डिग्री अल्कोहल मिलाया जाता है और तीन सप्ताह के लिए एक कंटेनर में बंद कर दिया जाता है। टिंचर प्रति दिन एक बूंद से शुरू होता है, पानी में घुल जाता है, और हर दिन 25 बूंदों तक बढ़ता है। बूंदों को खाली पेट लिया जाता है।
- चागा जलसेक। 500 ग्राम मशरूम को कुचलने की जरूरत है, आधा लीटर पानी डालें और दो दिनों के लिए जोर दें। उसके बाद, टिंचर को फ़िल्टर किया जाता है, और यह उपयोग के लिए तैयार है। इसे दिन में तीन बार आधा गिलास (भोजन से पहले) लिया जाता है।
- प्रोपोलिस 5 ग्राम प्रति दिन (भोजन से एक घंटे पहले) का उपयोग।
- हेमलॉक टिंचर। यह पौधा जहरीला माना जाता है, हालांकि यह लीवर कैंसर से लड़ने में काफी कारगर है। टिंचर तैयार करने के लिए, आपको एक पूरा पौधा चाहिए - जड़ों, पत्तियों और एक तने के साथ। इसे दो गिलास वोदका के साथ डालना चाहिए और दो सप्ताह के लिए फ्रिज में रखना चाहिए, जबकि रोजाना टिंचर मिलाना चाहिए। इसे एक बूंद से शुरू करके, हर दिन बढ़ाकर 40 बूंदों तक लिया जाता है। फिर इसे उल्टे क्रम में लें।
सभी व्यंजन पारंपरिक औषधिउपस्थित चिकित्सक द्वारा अनुमोदित होना चाहिए और इसका हिस्सा होना चाहिए जटिल चिकित्सा. केवल इस मामले में आप प्राप्त कर सकते हैं सकारात्मक परिणामयहां तक कि सबसे अप्रिय के इलाज में, और खतरनाक संरचनाएंयकृत।
एक त्रुटि देखी? इसे चुनें और क्लिक करें Ctrl+Enterहमें बताने के लिए।

