Rană la cap oarbă penetrantă deschisă. Acordarea primului ajutor pentru o rană prin împușcătură
O rană care are ca rezultat fragmente de proiectile, gloanțe și împușcături care pătrund în corpul uman se numește rană prin împușcătură. Astfel de răni sunt clasificate ca fiind fatale, așa că persoana trebuie dusă imediat la institutie medicala.
Primul ajutor pentru Rana provocata de glont redat conform unui algoritm general, indiferent de obiectul dăunător care a provocat-o. Cu toate acestea, există diferențe minore în acțiunile de urgență, în funcție de locația rănirii.
Apelarea lucrătorilor medicali
Asistența medicală pentru răni prin împușcătură este singura modalitate de a salva viața victimei, așa că contactarea unei unități de sănătate ar trebui să fie obligatorie. Cu toate acestea, înainte de a suna dispeceratul de urgență, trebuie să determinați gravitatea rănirii și stare generală victimă. La sângerare abundentă când este observată pierdere mare sângerare, trebuie oprită imediat. Pentru a face acest lucru, pentru sângerare arterială și pentru sângerare venoasă - bandaj de presiune. Odată ce pericolul de sângerare fatală a fost evitat, puteți suna ambulanță.
Într-o conversație cu dispecerul, trebuie să subliniați următoarele fapte:
- Tipul de vătămare;
- Tipul și prezența sângerării;
- Localizarea plăgii.
Tipul de vătămare este extrem de important în determinarea severității leziunii. Medicii împart rănile de glonț în 2 tipuri:
- Izolat (o cavitate a corpului uman este deteriorată);
- Combinat (2 sau mai multe carii sunt rănite).
Leziunile combinate pun viața în pericol: moarte după ele ajunge la 80%.
Notă!
Dacă dispeceratul indică că ambulanța nu va putea ajunge la fața locului în decurs de o jumătate de oră, atunci victima trebuie transportată independent! Pentru a face acest lucru, utilizați transportul personal sau mașinile care urmează un traseu de trecere.
După ce problema livrării victimei a fost rezolvată, ei încep să acorde primul ajutor pentru o rană de glonț.
Răni la cap
Rănile împușcate în cap sunt variate. Sunt fabricate din pistoale, puști și pistoale autopropulsate. Nu mai puțin periculoase sunt rănile cauzate de obiecte care nu sunt clasificate drept arme de foc: dispozitive de pescuit sub apă, arbalete sau pistoale pneumatice.
O trăsătură caracteristică a rănilor „moderne” ale capului este locația „punctivă” a rănilor multiple (nu mai mult de 2-3 mm în diametru). Cel mai adesea ele sunt obținute ca urmare a unei lovituri. Dacă se trage în cap de la distanță mare și glonțul lovește scalp cap, determinați vătămarea când examinarea inițială dificil. Când sunt împușcate la o distanță directă sau de la mică distanță, rănile sunt adânci și au un volum mare.
Notă!
Specificul unei răni la cap de glonț este că amploarea sa nu indică severitatea rănirii. O deschidere minimă a rănii poate ascunde leziuni profunde ale creierului. În timp ce o tangentă cu leziuni profunde ale pielii și țesuturilor moi nu va fi atât de periculoasă.
În cazul unei plăgi la cap, starea victimei este evaluată pe baza a 3 factori:
- Reacția ochilor la iritație prin sunet și durere;
- Răspunsuri verbale la întrebările puse;
- Abilitatea motrică.
Rănile din zona capului sunt adesea însoțite de... Apariția sa este provocată de pierderi mari de sânge extern sau intern. Prin urmare, victima cade într-o stare inconștientă și este extrem de dificil să-l scoți din ea.
Notă!
Dacă victima are o scădere a numărului de contracții ale inimii, aceasta indică un hematom intracranian în curs de dezvoltare. În acest caz, doar o intervenție chirurgicală de urgență poate salva o persoană.
În cazul unei răni de armă în cap, este important să încercați să scoateți victima din șoc. În acest scop, se folosesc analgezice care nu conțin componente narcotice. Este indicată și utilizarea antiinflamatoarelor nesteroidiene cu efect analgezic.
Notă!
Fragmentele osoase sau obiectele străine care au intrat în rană nu pot fi îndepărtate independent. Acest lucru va provoca sângerare abundentă. Până când sosește ambulanța sau până când victima este dusă la spital, o poți aplica doar pe rană. bandaj steril. Când utilizați un bandaj de presiune.
Având în vedere că obiectele străine (gloanțele, schije) își schimbă locația în timp ce pacientul este mutat într-o unitate medicală, transportul se efectuează cu precauție extremă. Dacă nu există conștiință, pacientul este așezat pe partea sa. Dacă este disponibil în cavitatea bucală vărsături, sânge și mucus, trebuie curățat înainte de transport.

Leziuni ale pieptului, abdomenului, membrelor
Evaluați starea generală a unei persoane folosind un sondaj. Pune-i o întrebare simplă despre numele lui sau câți ani are. După o rană împușcată în piept, abdomen sau membre, o persoană este cel mai adesea conștientă.
Ce să nu faci înainte de sosirea ambulanței:
- Dacă o persoană este inconștientă, nu încercați să o resuscitați;
- În timpul redării îngrijire de urgență Nu oferi victimei băutură sau mâncare (este permis să-i ștergi buzele cu o cârpă înmuiată în apă);
- Îndepărtați gloanțe și alte obiecte străine din rană;
- Repoziționați organele interne prolapsate;
- Nu încercați să curățați murdăria sau sângele uscat de pe rană.
Amintiți-vă poziția corectă pentru o persoană inconștientă: capul trebuie să fie întors într-o parte. Dacă victima răspunde la întrebări, îndoiți-i ușor genunchii.
Notă!
Când ajutați o persoană după o rană împușcată, încercați să o mișcați cât mai puțin posibil.
Opriți sângerarea
Dacă există sângerare, determinați tipul acesteia.
- Sângerare arterială. Sângele este roșu aprins și „iese” din corp într-o fântână pulsatorie. Pentru a opri pierderea sânge arterial, vasul este apăsat cu degetul în rană. Pentru a face acest lucru, introduceți degetele direct în gaura glonțului. Dacă sângele continuă să țâșnească, mișcați-le încet în rană până când simțiți vasul deteriorat. Apoi se aplică un garou dacă rana este pe un membru sau se efectuează tamponarea plăgii pe alte părți ale corpului.
- . Se caracterizează prin sânge vâscos întunecat care iese din rană fără pulsații. Pentru a o opri, trebuie să capturați o parte pieleîmpreună cu vasul avariat și fixați-l în această stare. Dacă rana este situată deasupra inimii, vasul este prins deasupra plăgii. Într-o situație în care este situat sub inimă, vasul este prins sub rană. Dacă vasele de sânge sunt deteriorate pe extremități, aplicați un bandaj de presiune. Dacă cavitatea toracică sau abdomenul sunt rănite, se folosește tamponarea.
- Sângerare capilară. Sângele curge în picături din vasele deteriorate. De regulă, cantitatea sa este nesemnificativă. Pierderea de sânge capilar poate fi oprită prin aplicarea unui bandaj de presiune sau prin strângerea capilarului cu degetul. Înainte de aceasta, pielea din jurul rănii trebuie tratată cu un antiseptic.
Notă!
În cazul unei răni de glonț la țesuturile moi ale piciorului și brațelor, este necesară oprirea sângerării. Dacă nu este posibil să aplicați un garou sau un bandaj de presiune, închideți vasele cu degetele până la sosirea personalului medical.

Tratamentul plăgii și aplicarea unui bandaj
După ce sângerarea sa oprit, se aplică un bandaj aseptic sub presiune. Înainte de aceasta, este necesar să dezinfectați suprafața din jurul rănii. Acesta trebuie procesat în următoarea secvență:
- Se toarnă puțin antiseptic pe zona pielii de lângă rană;
- Ștergeți-l ușor cu un bandaj sau o cârpă;
- Următoarea zonă, situată în apropierea plăgii, este tratată în același mod, dar cu un bandaj sau o cârpă diferită;
- Cu absenta antiseptic folosiți apă obișnuită.
- Apoi pielea curățată este lubrifiată cu iod sau verde strălucitor.
Notă!
Este interzis să turnați antiseptice în rana însăși! Se poate stropi cu pulbere de streptocid.
Bandajul este aplicat pe toate găurile de glonț de pe corp: la intrare și la ieșire. Mai întâi, puneți un bandaj curat sau o cârpă pe rană, apoi acoperiți-o cu vată. Pentru rănile toracice (lezarea toracelui), vata este înlocuită cu o pungă sau o pânză uleioasă. Dacă acestea lipsesc, materialul este uns generos cu cremă grasă, unguent sau vaselină. În locul polietilenei se folosește țesătură „unsă”.
Structura finită este strâns înfășurată pe corp folosind un bandaj sau alt material de pansament disponibil (haine rupte, bucăți de pânză, chiar bandă).
Pentru leziuni abdominale, când organele interne au căzut cavitate abdominală, sunt colectate în punga de plasticși atașați-l cu grijă de corp cu un bandaj. Înainte de sosirea personalului medical, acestea trebuie udate în mod constant cu apă.
După ce bandajul este aplicat, așezați pe el un obiect rece. Cu toate acestea, rețineți că nu puteți folosi zăpadă sau gheață. Așezați victima în poziția care credeți că va fi cea mai confortabilă pentru el. Pentru leziunile toracice, asigurați-vă că îndoiți genunchii persoanei, oferindu-i o poziție semi-șezând.
Încălzește pacientul înfășurându-l în pături. Această acțiune trebuie efectuată indiferent de perioada anului.
Notă!
Dacă bandajele aplicate devin saturate cu sânge, nu le îndepărtați pentru a aplica altele noi. Este suficient să aplicați un alt strat de bandaj deasupra bandajului existent.
Când este posibil să se administreze un antibiotic intramuscular victimei, care are un spectru larg de acțiune. Dacă rana de glont a fost în piept, picior sau braț, puteți da victimei un antibiotic sub formă de tablete. Asigurați-vă că administrați analgezice care nu conțin componente narcotice.
Înainte de a veni medicii sau înainte ca victima să fie dusă la o unitate medicală, trebuie să vorbiți constant cu el. Este indicat să înregistrați semnele vitale în tot acest timp: și ritmul cardiac.

tamponada
Aplicarea corectă a garoului este extrem de dificilă pentru un începător care se confruntă pentru prima dată cu o situație critică. Orice inexactitate în acest caz poate provoca necroza (moartea) țesutului de pe membrul tras. Prin urmare, medicii recomandă utilizarea tamponării ca o modalitate de a opri sângerarea la nivelul extremităților.
Să luăm în considerare cum să folosim corect această metodă de a opri pierderea de sânge.
- Pregătiți bandaje sau materiale care le înlocuiesc (țesătură, haine curate);
- Rupeți sau tăiați-le în fâșii, a căror lățime nu depășește 10 cm;
- Puneți marginea benzii rezultate în rană, împingeți-o cât mai adânc posibil;
- Apoi, secvenţial, adunând 2-3 cm dintr-o nouă bucată de ţesut cu degetele, scufundaţi-o în rană;
- Acest lucru se face până când gaura este complet închisă cu un „dop” de material.
Notă!
Până când rana este complet acoperită cu țesut, vasul este închis cu un deget.
răni de glonț - rănire periculoasă, care duce la moarte din cauza . Cu toate acestea, este imposibil să recunoașteți și să opriți sângerarea internă în condiții de prim ajutor. Prin urmare, o astfel de vătămare necesită spitalizarea imediată a victimei.
Pentru a acorda primul ajutor aveți nevoie de:
* Evaluați corect natura și gravitatea vătămării.
* Cunoscând natura vătămării, luați măsurile corecte pentru a acorda primul ajutor.
Glonțul, pătrunzând în corp, provoacă daune acestuia din urmă. Aceste leziuni au anumite diferențe față de alte leziuni ale corpului care ar trebui să fie luate în considerare atunci când se acordă primul ajutor.
În primul rând, rănile sunt de obicei adânci, iar obiectul rănit este adesea lăsat în interiorul corpului.
În al doilea rând, rana este adesea contaminată cu fragmente de țesut, proiectile și fragmente osoase.
Aceste caracteristici ale unei răni împușcate trebuie luate în considerare atunci când acordați primul ajutor victimei.
Severitatea leziunii trebuie evaluată prin:
* locația și tipul de intrare, comportamentul victimei și alte semne.
Răni la extremități
Primul lucru la care ar trebui să acordați atenție atunci când acordați primul ajutor pentru membrele rănite este prezența sângerării. Dacă arterele coapsei sau umărului sunt distruse, moartea din cauza pierderii de sânge poate apărea într-o secundă. Deci, dacă sunteți rănit la braț (și artera este deteriorată), moartea din cauza pierderii de sânge poate avea loc în 90 de secunde și pierderea conștienței în 15 secunde. După culoarea sângelui determinăm dacă este sângerare venoasă sau arterială. Sângele venos este întunecat, iar sângele arterial este stacojiu și este scos din rană intens (un izvor de sânge din rană). Sângerarea este oprită prin aplicarea unui bandaj de presiune, a garoului sau a împachetării plăgii. Când se aplică un garou, sângerarea venoasă se oprește sub rană, iar sângerarea arterială se oprește deasupra plăgii. Nu se recomandă aplicarea unui garou mai mult de două ore. Acest timp ar trebui să fie suficient pentru a duce victima la o unitate medicală. Pentru sângerarea venoasă, este indicat să aplicați mai degrabă un bandaj de presiune decât un garou. Un bandaj de presiune este aplicat pe rană. Tamponarea plăgii pentru leziuni ale extremităților este rar efectuată. Pentru a împacheta o rană, puteți folosi un obiect lung și îngust pentru a împacheta bine rana cu un bandaj steril. Cu cât artera este afectată mai sus, cu atât se produce pierderea mai rapidă de sânge. Arterele membrelor sunt proiectate pe partea interioară a coapsei și a umărului (acele zone în care pielea este mai greu de bronzat).
Ca urmare a pierderii excesive de sânge, se dezvoltă șoc hemoragic. Durerea poate fi atât de severă încât provoacă șoc dureros.
MĂSURI ANTI-SOC PENTRU PIERDERE DE SÂNGE:
1. Oprirea imediată a sângerării.
2. Oferirea victimei într-o poziție a corpului în care membrele sunt ușor ridicate.
3. Suplimentarea imediată a deficitului de sânge cu soluții de înlocuire a sângelui.
4. Medicamente antișoc, analgezice.
5. Oferirea de căldură.
6. Chemați o ambulanță.
Al doilea lucru de luat în considerare este posibilele fracturi osoase. În cazul fracturilor, membrul trebuie imobilizat. Este mai bine să nu încerci deloc să miști membrul, pentru că... oasele rupte au margini ascuțite care pot deteriora vasele de sânge, ligamentele și mușchii. Rana trebuie acoperită cu un bandaj steril. Autotransportarea victimei este posibilă.
RĂNĂ DE PUNCĂ A CAPULUI
Nu provoacă întotdeauna moarte instantanee. Aproximativ 15% dintre cei răniți supraviețuiesc. Rănile feței sunt de obicei însoțite de o abundență de sânge din cauza numărului mare de vase situate în partea facială a craniului. O accidentare la cap ar trebui considerată o comoție cerebrală. Victima poate să-și piardă cunoștința din cauza erupției cutanate și să nu dea semne de viață, dar creierul poate să nu fie afectat. Dacă există o rană de armă în cap, victima este întinsă orizontal și menținută în repaus. Este mai bine să nu atingeți rana capului (cu excepția rănilor faciale) (acoperiți cu un șervețel steril) și să sunați imediat o ambulanță. Dacă respirația și inima se opresc, efectuați respirație artificială și masaj cardiac. Răni faciale cu descărcare copioasă sânge: clemați rana cu un tampon steril. Autotransportarea nu este recomandată sau trebuie efectuată cu toate măsurile de precauție.
RĂNĂ DE PUNCĂ A COLoaneI COLOANEI
În cazul leziunilor coloanei vertebrale, poate apărea o pierdere a conștienței pe termen scurt. Victima este imobilizată (întinsă). Dacă există sângerare, aplicați un bandaj. Pentru leziunile capului și coloanei vertebrale, primul ajutor se limitează la imobilizarea victimei și oprire posibilă sângerare. În caz de stop respirator și cardiac se efectuează masaj cardiac indirect și respirație artificială. Autotransportul nu este recomandat.
RĂNĂ DE PUNCĂ A GÂTULUI
Leziunea poate fi complicată de deteriorarea laringelui și deteriorarea coloanei vertebrale și a arterelor carotide. În primul caz, victima este imobilizată, iar în al doilea, sângerarea este imediat oprită. Moartea din cauza pierderii de sânge atunci când artera carotidă este rănită poate apărea în 10-12 secunde. Artera este ciupită cu degetele, iar rana este imediat strânsă cu un bandaj steril. Transport blând.
RĂNĂ ÎN PISTĂ ȘI ABDOMEN
Toate organele aflate în corpul uman sunt împărțite în trei secțiuni: cavitatea pleurala, cavitatea abdominală și organele pelvine. Organele situate în cavitatea pleurală sunt separate de organele situate în cavitatea abdominală prin diafragmă, iar organele abdominale sunt separate de organele pelvine prin peritoneu. Când este rănit organe interne, sângele nu se revarsă întotdeauna, ci se acumulează în aceste cavități. Prin urmare, nu este întotdeauna ușor să judeci dacă arterele și venele mari sunt afectate de astfel de leziuni. Oprirea sângerării este dificilă. Leziunile organelor cavității pleurale pot fi complicate de sângerare internă, pneumotorax, hemotorax sau pneumohemotorax.
Pneumotoraxul este intrarea aerului prin deschiderea plăgii în cavitatea pleurală. Apare cu răni de cuțit și împușcături în piept, precum și cu fracturi deschise coaste Volumul pieptului este limitat. Când aerul ajunge acolo, interferează cu respirația și cu funcția inimii, deoarece... ocupă volumul folosit de aceste organe.
Hemotoraxul este intrarea sângelui în cavitatea pleurală. Apare cu răni de cuțit și împușcături în piept, precum și cu fracturi deschise de coaste. Volumul pieptului este limitat. Când sângele ajunge acolo, interferează cu respirația și cu funcția inimii, deoarece... ocupă spaţiul folosit de aceste organizaţii. Pneumotoraxul este intrarea atât a sângelui, cât și a aerului în cavitatea pleurală.
Pentru a preveni intrarea aerului în cavitatea pleurală, este necesar să aplicați un bandaj etanș pe rană - un tampon de tifon acoperit cu unguent de bor sau vaselină, o bucată de polietilenă sau, în cazuri extreme, strângeți strâns rana cu palma. a mâinii tale. Victima este așezată în poziție semișezând. Oprirea sângerării este dificilă. Transportul este blând.
Dacă există o rană în zona inimii, se presupune că este cel mai rău. Semne externe, cum ar fi deteriorarea rapidă (instantanee) a stării victimei, tenul galben, pierdere rapidă constiinta. Trebuie remarcat faptul că moartea ca urmare a insuficienței cardiace acute (când inima este rănită) nu apare întotdeauna. Uneori, există o scădere treptată a activității corpului ca urmare a umplerii pericardului cu sânge și, ca urmare, a dificultăților de funcționare a inimii. Asistența în astfel de cazuri ar trebui oferită de un specialist (drenaj pericardic, sutura unei plăgi cardiace), care trebuie chemat imediat.
Pericardul este cavitatea în care se află inima. Când inima este rănită, sângele poate intra în această cavitate și poate comprima inima, interferând cu funcționarea ei normală.
PLAGA DE PUNCĂ A CAVĂȚII ABDOMINALE
Pentru leziuni ale organelor abdominale, pun victima în poziție semișezând. Prevenirea infecției rănilor. În caz de pierdere severă de sânge - terapie antișoc.
Prevenirea infecției rănilor:
*dezinfectează marginile plăgii;
*aplicati un servetel steril.
RĂNĂ DE PUNCI A ORGANELOR PELVICE
Leziunile organelor pelvine pot fi complicate de fracturi ale oaselor pelvine, rupturi ale arterelor și venelor și afectarea nervilor. Îngrijirea de urgență a rănilor din zona pelviană - măsuri anti-șoc și prevenirea infecției rănilor. Când este rănit în regiunea fesieră, poate apărea sângerare abundentă, care este oprită prin tamponarea strânsă a găurii de intrare a glonțului. Pentru fracturile oaselor pelvine și articulatia soldului victima este imobilizata. Transport blând. Autotransportul nu este recomandabil.
SFATURI UTILE
Atunci când acordați primul ajutor, este întotdeauna nevoie de material de pansament. Când nu este la îndemână, trebuie să folosiți o batistă, părți de îmbrăcăminte; dar dacă găsești un loc unde să depozitezi pistolul, atunci poate că o pungă sterilă îți va încăpea în buzunar. În mașină este necesară o trusă de prim ajutor. Acasă, este indicat să aveți o trusă de prim ajutor nu mai proastă decât una de mașină. Cel mai necesar pentru pierderea de sânge sunt soluțiile de înlocuire a sângelui, vândute în farmacii fără prescripție medicală împreună cu un aparat de injectare intravenoasă.
Nu uitați că unele sfaturi pot fi obținute la telefon atunci când suni o ambulanță. Este mai bine dacă, în momentul în care apelați o ambulanță, ați determinat corect rănirea și starea victimei. Amintiți-vă că sunt adesea cazuri când victima nu a putut fi salvată din cauza faptului că, pe baza mesajului celor care au chemat ambulanța, operatorul a trimis la locul incidentului un medic de alt profil.
În unele cazuri, auto-livrarea victimei la spital este de preferat (mai rapidă). Spitalele din oraș sunt de serviciu în mod rotativ. Adresa spitalului de gardă poate fi găsită sunând la telefonul ambulanței. Dispeceratul poate avertiza camera de urgenta a spitalului unde intentionati sa livrati persoana ranita despre natura leziunii, astfel incat personalul medical sa se pregateasca sa primeasca victima.
CUM SĂ ÎNCĂRTAREA UN GLACANT
Conform statisticilor, pentru un locuitor al planetei există o pușcă de asalt Kalashnikov și jumătate, având în vedere că în clip sunt 30 de cartușe, acest lucru este suficient pentru a vă umple cu plumb ca carne tocată, așa că dacă leșini la vederea sânge și, dacă vă ciupiți degetul, suflați pe el în mod vechi, ca în copilărie, este mai bine să uitați imediat de operația militară de câmp.
Cu toate acestea, dacă nu sunteți o persoană timidă, atunci aici vă vom spune cum să eliminați un glonț după o rană prin împușcare (ca opțiune, îndepărtați un fragment de obuz) și despre regulile pe care trebuie să le respecte o sală de operație improvizată dacă într-adevăr te afli în condiții de câmp militar și nu mai există infirmerie, pentru că tocmai fusese bombardată.
Imediat după accidentare
Nu vă grăbiți să scoateți imediat un obiect străin din corp; unul mare poate fi afectat vas de sânge iar după îndepărtarea obiectului, va apărea sângerări severe.
Aplicați un garou pe sângerarea arterială (sânge culoare aprinsași curge ca o fântână) deasupra locului rănii (pansajul este situat între rană și inimă), iar atunci când o venă este rănită, se aplică un bandaj compresiv strâns mai jos de-a lungul vasului (rana este situată între bandaj și inima).
Nu uitați că nu trebuie să opriți alimentarea cu sânge a membrului rănit mai mult de 2 ore, apoi să acordați cel puțin 15 minute pentru a restabili fluxul sanguin normal, după care puteți aplica din nou garoul (în caz de sângerare arterială periculoasă).
Oferă căldură persoanei rănite și plasează-i corpul într-o poziție în care brațele și picioarele sale sunt deasupra nivelului corpului.
Dacă în zona toracelui este localizată o rană de împușcătură sau schije, există posibilitatea de pneumohemotorax, care apare dacă sângele și aerul intră în cavitatea pleurală situată în piept. Acest lucru poate fi evitat prin bandajarea ranii cu un bandaj etanș (un șervețel obișnuit acoperit cu un strat de vaselină va funcționa și el),
o bucată de polietilenă sau, dacă nu este nimic la îndemână, pur și simplu prindeți-o cu palma.
Trebuie să aveți timp să fixați strâns rana pe arteră cu degetele și să o împachetați rapid cu un bandaj steril. Și amintiți-vă, pentru prima dată aveți la dispoziție cel mult 10 secunde.
Regulile sălii de operație
Doar un chirurg autorizat poate efectua operații cu succes în condiții de câmp militar și, în situații extreme, o persoană care este cel puțin oarecum familiarizată cu anatomia, astfel încât atunci când scoateți un glonț în trecere, nu imobilizați un membru, tăiați accidental un tendon sau a lovit un vas important. Toți ceilalți trebuie să se concentreze pe sterilizarea instrumentelor și pe asigurarea maximului conditii confortabile chirurg și pacient în timpul operației.
Cele mai eficiente instrumente pentru efectuarea unei operațiuni în condiții de câmp militar sunt un cuțit și penseta.
Totul trebuie sterilizat, inclusiv bandaje de tifon sau un respirator de la un chirurg, înmuiați metalul în alcool și țineți-l pe foc, întăriți oțelul, apoi puneți-l înapoi în alcool până la operația în sine. Un șorț steril și mâinile bine spălate și înmuiate în alcool, dacă nu aveți mănuși de cauciuc sterile.
Cum să scoți un glonț
Înainte de a scoate glonțul, verificați dacă acesta a trecut. Trebuie să îndepărtați glonțul (fragmentul) cât mai curând posibil, altfel va începe să otrăvească încet corpul din cauza produselor de oxidare a metalelor. Excepție fac astfel de leziuni grave atunci când organele vitale, capul sau măduva spinării, sau există posibilitatea ca persoana rănită să moară din cauza pierderii de sânge în timpul operației. Acesta este din nou cazul dacă va veni ajutorul nu curand si au fost respectate toate regulile blocului de operatie in conditiile operatiei militare de camp.
Dacă persoana rănită este conștientă, atunci este necesar să dați alcool ca anestezie și să strângeți ceva între dinți, astfel încât să nu vă faceți rău cu dinții și limba. Este foarte dificil să scoți singur un glonț; sângele se va turna în mod constant în rană, împiedicându-te să vezi corect situația. Cel mai bine ar fi să luați în „echipa” dvs. un asistent care va aspira sângele care interferează, de exemplu cu o clismă presterilizată, ca să nu mai vorbim de faptul că responsabilitatea pentru efectuarea unei astfel de operații poate fi, de asemenea, împărțită cu el. . Amintiți-vă, sângele care umple rana împușcată va împiedica FOARTE îndepărtarea rapidă a glonțului.
Pacientul respiră, glonțul a fost folosit ca suvenir, dar tocmai a fost adus în rană o cantitate mare microbii Îl poți dezinfecta cu alcool sau poți fi mai extrem - toarnă praf de pușcă în rană și dă-i foc. Metoda este bună și pentru că oprește sângerarea, dar cel mai probabil va duce la supurație, mai ales dacă rana este adâncă.
Leziunile de luptă ale craniului și creierului reprezintă răni prin împușcătură(glonţ, răni de schije, MVR, leziuni provocate de explozie), răni fără împușcătură(răni mecanice deschise și închise, răni neîmpușcate) și diferitele lor combinații.
Operația craniotomiei era cunoscută încă din Egiptul Antic. Tratamentul chirurgical al leziunilor cerebrale traumatice a fost efectuat de mulți chirurgi celebri din trecut: J.L. Petit, D.J. Larrey, H.W. Cushing etc. Cu toate acestea, neurochirurgia militară ca ramură a chirurgiei militare de teren s-a format abia în timpul Marelui Război Patriotic Războiul Patriotic, când a luat naștere sistemul de îngrijire medicală de specialitate (inclusiv neurochirurgicală) și au fost create spitale de chirurgie de câmp pentru cei răniți la cap, gât și coloană vertebrală ( N.N. Burdenko, A.L. Polenov, I.S. Babchin, V.N. Shamov). Experiența tratării traumei de luptă a craniului și creierului în războaiele locale și conflictele armate din ultimele decenii a făcut posibilă completarea neurochirurgiei militare moderne cu o serie de prevederi noi și formularea conceptului de îngrijire neurochirurgicală specializată timpurie ( B.A. Samotokin, V.A. Khilko, B.V. Gaidar, V.E. Parfenov).
14.1 răniri prin împușcătură ale craniului și creierului
14.1.1. Terminologie, clasificare
Conform datelor din perioada Marelui Război Patriotic, leziunile prin împușcături la nivelul craniului și creierului au reprezentat 6-7% din toate rănile prin împușcături; în conflictele armate din ultimele decenii din Caucazul de Nord, frecvența lor a crescut la 20%.
Există leziuni (răni) izolate, multiple și combinate ale craniului și creierului. Izolat numită traumă (rană) în care există o leziune. Leziuni simultane la unul sau mai multe MS ale craniului și creierului
numit în mai multe locuri traumatisme multiple (plagă) ale craniului și creierului . Deteriorarea simultană a craniului și a creierului, precum și a organului vederii, a organelor ORL sau a zonei maxilo-faciale se numește traumatism cranian multiplu (plagă) . Lezarea simultană a craniului și creierului cu alte zone anatomice ale corpului (gât, piept, abdomen, pelvis, coloana vertebrală, membre) se numește leziuni cerebrale traumatice combinate (rană) .
Baza clasificării rănilor prin împușcare ale craniului și creierului este împărțirea acestora în 3 grupe mari, propuse de N.N. Petrov în 1917: leziuni ale țesuturilor moi, constituind 50%; plăgi ale craniului nepenetrante, reprezentând 20%; leziuni penetrante ale craniului si creierului, reprezentând 30% din toate rănile prin împușcătură ale craniului și creierului.
Leziuni ale țesuturilor moi ale craniului caracterizată prin afectarea pielii, aponevroză, mușchi sau periost. În cazul rănilor împușcate ale țesuturilor moi, nu există fracturi ale oaselor craniului, dar creierul poate fi deteriorat sub formă de comoție, vânătaie și chiar compresie (hematom) din cauza energiei impactului lateral al SM.
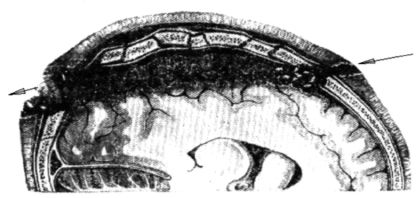
Răni nepenetrante ale craniului caracterizată prin deteriorarea țesuturilor moi și a oaselor, menținând în același timp integritatea durerii meningele. Acest tip leziunile sunt întotdeauna însoțite de contuzii cerebrale, hemoragie subarahnoidiană și mai rar de compresie a creierului (fragmente osoase, hematom epi- sau subdural). În ciuda fracturilor craniului și a contaminării microbiene a rănii, dura mater în majoritatea cazurilor previne răspândirea infecției la țesutul cerebral(Fig. 14.1).
Leziuni penetrante la nivelul craniului și creierului caracterizată prin afectarea tegumentului, oaselor, membranelor și substanței creierului, caracterizată prin severitate și mortalitate ridicată (până la 53%, conform perioadei Marelui Război Patriotic, 30% în războaiele locale). Severitatea leziunilor penetrante este determinată de formațiunile prin care trece SM (cortex, subcortex, ventricule ai creierului, ganglioni bazali sau trunchi cerebral) și gradul de afectare a acestora (Fig. 14.2).
Leziunile tulpinii și părților profunde ale creierului sunt deosebit de grave. Cu răni penetrante, se dezvoltă cel mai adesea IO severe - meningita, meningoencefalita si abcesul cerebral, a cărui frecvență de dezvoltare a atins 70% în timpul Marelui Război Patriotic și 30% în războaiele moderne.
Cu toate acestea, aceste informații nu sunt suficiente pentru a face un diagnostic complet al unei leziuni cerebrale traumatice. În acest scop este folosit clasificarea nosologică a rănilor împușcate ale craniului și creierului(Tabelul 14.1).
Orez. 14.1. Leziune nepenetrantă a craniului cu fractură osoasă

Orez. 14.2. Leziune tangentă penetrantă a craniului și a creierului
Tabelul 14.1. Clasificarea rănilor împușcate ale craniului și creierului

Rănile împușcate ale craniului și creierului sunt împărțite în funcție de o serie de caracteristici. După etiologie există răni de glonț, schije și MVR - se deosebesc prin volumul si natura prejudiciului, deoarece gloanțele au o energie cinetică mai mare decât fragmentele, iar MVR-urile se disting prin natura combinată a daunelor.
Leziunile penetrante ale craniului pot fi prin şi orb , iar în funcție de locația canalului plăgii sunt împărțite în tangentă, segmentară și diametrală (O.M. Kholbek, 1911).
Rana se numește tangentă(tangențial), când un glonț sau un fragment trece superficial și lezează osul, dura mater și părțile superficiale ale creierului (Fig. 14.2). Trebuie remarcat faptul că, în cazul rănilor tangențiale, în ciuda locației superficiale a canalului plăgii și a scării nesemnificative de distrugere a medularei formate de-a lungul cursului MS, morfologic și tulburări funcționale răspândit adesea în zonele vecine ale creierului. Acest lucru se explică prin faptul că substanța creierului este un mediu care conține o cantitate mare de lichid și se află într-un spațiu închis limitat de membranele dense și oasele craniului.
Rănile se numesc segmentare, când MS trece prin cavitatea craniană de-a lungul uneia dintre acorduriîn unul sau doi lobi ai creierului, iar canalul plăgii este situat la o anumită adâncime de suprafața creierului; în acelaşi timp, are o întindere destul de semnificativă (Fig. 14.3).
Orez. 14.3. Leziune penetrantă segmentară a craniului și a creierului
Cu toate rănile segmentare, mici fragmente de os, păr și, uneori, bucăți de acoperire pentru cap sunt transportate în adâncimea canalului plăgii. Distrugerea materiei cerebrale, ca și în cazul oricărei plăgi prin împușcătură, nu se limitează la zona de trecere a proiectilului, ci se răspândește în lateral și se exprimă în formarea de hemoragii și focare de contuzie a țesutului cerebral la o distanță considerabilă. din canalul plăgii.
La diametralÎn răni, canalul plăgii se află mai adânc decât în rănile segmentare, trecând de-a lungul coardei (diametrului) mare a circumferinței craniului (Fig. 14.4).
Rănile diametrale sunt cele mai grave, deoarece canalul plăgii în aceste cazuri rulează la mare adâncime, afectând sistemul ventricular, trunchiul cerebralși alte formațiuni vitale adânci. Prin urmare, răni diametrale sunt însoțite de o mortalitate ridicată, și decese apar devreme ca urmare a leziunilor directe ale centrilor vitali ai creierului.
Un tip de răni diametrale sunt diagonală, în care canalul plăgii parcurge și el de-a lungul diametrului craniului, dar într-un plan diferit, situat mai aproape de sagital. Cu aceste răni, orificiul de intrare a canalului plăgii este de obicei situat în zonele faciale, fălcile, gâtul și ieșirea - pe suprafața convexită (convexă) a craniului. Această locație a canalului plăgii este însoțită de afectarea primară a trunchiului cerebral și definește aceste leziuni ca fatal.

Orez. 14.4. Rană penetrantă diametrală a craniului și a creierului
ORB Rănile craniului au o gaură de intrare și un canal de rană de lungime variabilă, la capătul căruia se află un glonț sau un fragment. Prin analogie cu plăgile traversante, plăgile oarbe se împart în simple, radiale, segmentare și diametrale (Fig. 14.5).
Se determină severitatea rănii oarbe adâncimea canalului plăgiiși dimensiunea acestuia. Cele mai grave sunt rănile oarbe care curg de-a lungul bazei creierului.
Printre rănile penetrante prin împușcătură ale craniului, uneori există așa-numitele ricosând răni (conform R. Payr, 1916), caracterizate prin faptul că, în prezența unei găuri (intrarea) a plăgii în adâncimea canalului plăgii, se găsesc doar fragmente osoase ale craniului, iar RS este absent - este a lovit convexul

Orez. 14.5. Schema rănilor penetrante oarbe ale craniului și creierului: 1 - simplă; 2 - radial; 3 - segmentar; 4 - diametral
suprafața craniului, provoacă leziuni și schimbă brusc calea de zbor (ricoșeturi), îndepărtându-se de craniu ( rebound extern). La rebound intern RS își schimbă traiectoria la contactul cu suprafața concavă a craniului pe partea opusă deschiderii de intrare a canalului plăgii.
Deoarece determinarea severității leziunilor cerebrale și diagnosticarea consecințelor care pun viața în pericol ale leziunilor prin împușcătură ale craniului și creierului se bazează pe identificarea unui număr de simptome și sindroame clinice, acestea sunt prezentate separat în secțiunea 14.1.3.
14.1.2. Clinica și diagnosticul plăgilor prin împușcare ale craniului și creierului
În condiții de teren în stadiile avansate ale evacuării medicale (evacuare medicală, secție de prim ajutor, spital medical), oportunitățile și timpul pentru examen neurologic rănit cu traumatisme de armă la craniu și creier. Sortarea răniților și stabilirea diagnosticului sunt efectuate de medici militari și chirurgi generali. Prin urmare ei obiectivele sunt: 1) identificarea consecințelor leziunii care pun viața în pericol pentru acordarea în timp util a asistenței medicale de urgență și 2) formularea unui diagnostic de leziune conform algoritmului propus în manual pentru luarea deciziei corecte de triaj.
În stadiile avansate ale evacuării medicale, diagnosticul traumatismelor prin împușcare la nivelul craniului și creierului se bazează pe identificarea simptomelor generale și locale ale traumatismelor împușcate, a simptomelor de afectare acută a funcțiilor vitale, cerebrale și generale. simptome focale leziuni ale creierului.
Examinarea oricărei victime în zona de triaj începe cu o evaluare a severității stării sale și cu identificarea activă a deteriorării acute a funcțiilor vitale. Simptomele care nu sunt asociate cu afectarea creierului sunt denumite în acest capitol ca simptome generale. Identificarea și evaluarea acestora este importantă deoarece 60% dintre leziunile craniului și creierului sunt combinate cu leziuni ale altor zone ale corpului: gât, piept, abdomen, pelvis, coloană vertebrală sau extremități. Leziunile craniului și creierului nu sunt întotdeauna cele mai importante și, în unele cazuri, o leziune cranio-cerebrală severă este combinată cu leziuni severe ale unei alte zone: adesea la nivelul membrelor, mai rar la piept, abdomen și pelvis. Prin urmare, la triajul răniților, este important să nu se determine aleatoriu simptome comune, A identificarea țintită a patru sindroame principale .
Se manifestă albăstrui ale pielii și buzelor, comportament neliniștit al răniților, frecvent și respirație zgomotoasă . Principalele motive pentru dezvoltarea acestui sindrom sunt asfixia sau leziunile toracice severe cu IRA.
Se manifestă paloarea pielii și a buzelor, letargie a răniților, puls rapid și slab, TAS scăzută - mai puțin de 100 mm Hg. Principalul motiv pentru dezvoltarea acestui sindrom este pierderea acută de sânge. Cel mai adesea este cauzată de leziuni grave concomitente ale abdomenului, pieptului sau pelvisului și mai rar la nivelul extremităților.
Sindromul de comă traumatică. Se manifestă lipsa de conștiență, contactul vorbirii, mișcările membrelor, răspunsul motor la durere. În comă profundă sunt posibile tulburări respiratorii și circulatorii de origine centrală (cu excepția leziunilor toracice și a surselor de sângerare). Acest sindrom este cauzat de leziuni grave ale creierului.
Sindrom starea terminală . Se manifestă culoare cenușie a pielii și buzelor, letargie pronunțată a persoanei rănite până la stupoare, frecventă (frecvență cardiacă mai mare de 140 pe minut) și puls slab numai în arterele carotide, tensiunea arterială nu este determinată, respirația este rară și decolorare. Cauzele stării terminale pot fi: traumatisme extrem de severe ale oricărei locații, dar cel mai adesea - MVR severă, leziuni severe în mai multe zone ale corpului, leziuni grave ale abdomenului sau pelvisului cu pierdere masivă acută de sânge, răni prin împușcătură ale craniului cu leziuni cerebrale extrem de severe.
După evaluarea simptomelor generale se examinează rănile și alte leziuni- pot fi mai multe dintre ele pe cap si in alte zone ale corpului. La examinarea unei plăgi craniene, se determină locația acesteia, adâncimea, zona și natura țesutului deteriorat, adică simptome locale. În acest caz, rănile superficiale împușcate sunt ușor de identificat, iar în caz de sângerare, sursele acesteia sunt clarificate. Informații importante poate fi obținut atunci când, la examinarea plăgii, sunt vizibile fragmente osoase ale craniului, scurgeri de lichid cefalorahidian sau materie cerebrală distrusă (detritus cerebral) - indică caracterul penetrant al plăgii (Fig. 14.6).
Rănile profunde ale craniului într-o stare gravă a răniților nu trebuie examinate în mod special, deoarece prejudiciul cauzat de aceasta poate fi mai mare decât beneficiul atunci când, de exemplu, sângerarea sau licoarea se reia atunci când un cheag de sânge este îndepărtat accidental.

Orez. 14.6. Fluxul detritusului cerebral din rană într-o rană oarbă pătrunzătoare a craniului în stânga regiune temporală
În general, dintre simptomele locale pentru luarea unei decizii de triaj, următoarele sunt cele mai importante: sângerare externă și scurgere de lichid cefalorahidian sau detritus cerebral din rană; restul, dacă este posibil, clarifică diagnosticul. De aceea regula importanta Tratamentul în etape al plăgilor capului este următorul: în stadiile avansate ale evacuării medicale, bandajul aplicat anterior pe rana capului, care se așează bine pe ea, nu este îndepărtat pentru a diagnostica rana. Se indeparteaza numai in caz de contaminare puternica cu pamant, substante radioactive sau HTV. Dacă pansamentul este îmbibat intens cu sânge: în unitatea medicală (med) este bandajat, în spitalul medical se scoate în sala de operație, unde este dus rănitul pentru oprirea sângerării externe.
Baza pentru diagnosticul și prognoza TBI prin împușcare este determinarea severității leziunilor cerebrale și a consecințelor sale care pun viața în pericol.
Diagnosticul severității leziunilor cerebrale se bazează pe identificarea activă a persoanei rănite simptome cerebrale și focale, și simptome de încălcare a funcțiilor vitale.
Simptome cerebrale generale majoritatea caracterizează severitatea leziunilor cerebrale și sunt accesibile pentru determinare
în stadiile avansate de evacuare medicală. Indică leziuni minime ale creierului pierderea conștiențeiîn momentul accidentării şi amnezie la evenimentele premergătoare sau după accidentare. Simptomele mai puțin informative ale leziunilor cerebrale sunt durere de cap, amețeli, tinitus, greață, vărsături, letargie sau agitație motorie.
Cel mai informativ simptom al leziunilor cerebrale este afectarea conștienței . Mai mult, cu cât gradul de afectare a conștienței este mai pronunțat, cu atât leziunile cerebrale sunt mai severe. Prin urmare, este necesar să aveți o bună cunoaștere a gradului de afectare a conștienței pentru a pune un diagnostic de TBI împușcat și pentru a lua o decizie de triaj. Există multe metode și scale subiective și obiective pentru afectarea conștiinței (scala de comă Glasgow, scara Shakhnovich etc.), dar pentru stadiile avansate ale evacuării medicale, astăzi cea mai convenabilă este metodologia descriptivă internă, distingând șase grade de afectare a constiinta.
1. Uimire moderată- rănitul este conștient, răspunde la întrebări, dar este inhibat sau agitat, dezorientat în spațiu și timp.
2. Uimirea este profundă- rănitul este în stare de somn, dar cu impact puternic lui (strigă, plesnește în obraji) îi răspunde la întrebări monosilabe și leneș.
3. Sopor- conștiința este absentă, contactul vorbirii este imposibil, reflexele tendinoase și reflexele motorii sunt păstrate reacții defensive pentru durere, deschiderea ochilor.
4. Comă moderată- conștiința este absentă, contactul vorbirii este absent, reflexele tendinoase și reacțiile motorii de protecție la durere sunt absente; Respirația spontană, deglutiția, reflexele pupilare și corneene au fost păstrate.
5. Comă adâncă- conștiința este absentă, contactul vorbirii este absent, reflexele tendinoase și reacțiile motorii de protecție la durere sunt absente; reflexele pupilare și corneene sunt absente, înghițirea este afectată; hemodinamica este relativ stabilă, respirația spontană este ineficientă, dar ritmică.
6. Comă peste măsură- la simptomele de comă profundă se adaugă: instabilitatea hemodinamicii de origine centrală [scăderea sBP sub 90 mm Hg, tahicardie (frecvența cardiacă mai mare de 140 pe 1 min), mai rar - bradicardie (frecvența cardiacă mai mică de 60 per 1). min)] si ritmuri respiratorii patologice, midriaza bilaterala
Simptome focaleîntr-o măsură mai mică caracterizează severitatea leziunilor cerebrale. Oricum au mare importanțăîn diagnosticul compresiei cerebrale - o consecință care pune viața în pericol a unei leziuni cerebrale traumatice - și în determinarea locației leziunii. În etapele furnizării primei îngrijiri medicale și medicale calificate, este posibil să se identifice doar simptome focale strălucitoare.
Anizocoria- este adesea o manifestare a unui proces de ocupare a spațiului în cavitatea craniană (hematom intracranian, hidrom, edem cerebral local în zona plăgii cerebrale) pe partea pupilei dilatate.
Fixarea globilor oculari și capul în lateral(dreapta sau stânga) indică adesea un proces volumetric în cavitatea craniană pe partea de fixare („privirea fixă a pacientului arată chirurgului pe ce parte să efectueze trepanarea”).
Gură strâmbă; obraz, care ia forma unei „vele” atunci când respiră; netezime a pliului nazolabial, neînchiderea pleoapei sunt semne de afectare a nervului facial de aceeași parte.
Crampe locale ale membrelor este adesea o manifestare a unui proces de ocupare a spațiului în cavitatea craniană pe partea opusă.
Paralizia membrelor indică leziuni ale zonelor motorii ale creierului sau un proces de ocupare a spațiului în cavitatea craniană pe partea opusă.
Simptome precum: tulburări de vorbire, auz și vedere- mai ales pe o ureche, ochi.
Simptome de afectare acută a funcțiilor vitale indică fie leziuni cerebrale extrem de severe, fie dezvoltarea edemului cerebral și lezarea acestuia în foramenul tentoriului cerebelos sau în foramenul magnum al bazei craniului (luxație). Încălcarea funcțiilor vitale are loc ca urmare a leziunii primare sau secundare (datorită încălcării) a trunchiului cerebral, în care se află nucleii centrilor vasomotori și respiratori. Se manifestă ca tulburări hemodinamice pronunțate: hipertensiune arterială persistentă(TAS mai mare de 150 mmHg) , sau hipotensiune arterială(TAS sub 90 mmHg), tahicardie(ritmul cardiac mai mare de 140 pe minut) sau bradicardie(ritmul cardiac mai mic de 60 pe minut). Cea mai tipică manifestare a încălcărilor funcțiilor vitale este tulburare de ritm respirator necesitând utilizarea ventilaţiei mecanice.
14.1.3. Determinarea severității leziunilor cerebrale, diagnosticarea consecințelor care pun viața în pericol ale leziunilor prin împușcătură la craniu și creier
În etapele furnizării primei îngrijiri medicale medicale și calificate, diagnosticul severității leziunilor cerebrale este efectuat de medici militari și chirurgi generali, deci ar trebui să se bazeze pe simptome simple și accesibile.
Din această perspectivă, există trei grade de severitate a leziunilor cerebrale: usoare, grele si extrem de grele. Trebuie înțeles clar că această împărțire a leziunilor prin împușcătură la craniu și creier este utilizată numai în stadiile avansate ale evacuării medicale (evacuare medicală, prim ajutor, spital medical), unde sortarea răniților se efectuează fără îndepărtarea bandajelor. , fara sa se dezbrace si, firesc, fara un examen neurologic complet. Principala sarcină de triaj a răniților în aceste etape de evacuare nu este de a face un diagnostic precis, ci de a identifica 4 grupuri de triaj:
cei care au nevoie de eliminarea consecințelor vătămării care pun viața în pericol, adică măsuri de îngrijire de urgență;
supus evacuării cu prioritate 1;
supuse evacuării în a 2-a etapă;
agonizant.
Formularea diagnosticului final și evaluarea severității leziunii cerebrale traumatice se efectuează numai într-un spital specializat în neurochirurgie. Prin urmare, criteriile de evaluare a severității leziunilor cerebrale în stadiile avansate ale evacuării medicale sunt: stabilitatea stării persoanei rănite și absența tulburărilor în funcțiile vitale pentru perioada de triaj, și nu deficitul neurologic care va rămâne la persoana rănită după recuperarea definitivă.
Leziuni minore ale creierului. În termeni patogenetici și morfologici, leziunile ușoare se caracterizează prin afectarea numai a structurilor corticale superficiale de pe suprafața convexită (convexă) a creierului. Formațiunile subcorticale și trunchiul sunt intacte. Leziunile cerebrale ușoare apar adesea cu leziuni ale țesuturilor moi ale craniului și cu răni nepenetrante ale craniului, rareori cu răni oarbe (superficiale) și tangenţiale penetrante.
Principalul criteriu clinic pentru leziuni cerebrale non-severe este păstrarea conștienței: stupoare clară, moderată sau stupoare profundă. Simptomele focale în leziunile cerebrale ușoare pot fi absente sau pot fi foarte vii, de exemplu, cu o rană oarbă penetrantă la stânga lobul temporal(tulburări de vorbire etc.), girus central anterior (tulburări motorii). Nu există disfuncții ale organelor vitale. Din punct de vedere prognostic, acesta este cel mai favorabil grup de răniți, prin urmare, în cazul rănilor nepenetrante și mai ales penetrante ale craniului, aceștia trebuie duși rapid la un spital specializat înainte de a se dezvolta complicații care nu pun viața în pericol.
Incheierea triajului in stadiile avansate de evacuare medicala - evacuare in etapa a 2-a la VPNhG.
Leziuni grave ale creierului. În termeni patogenetici și morfologici, leziunile severe se caracterizează prin deteriorarea structurilor corticale ale creierului de pe suprafața sa bazală și a formațiunilor subcorticale. Trunchiul cerebral poate fi implicat în procesul patologic în timpul umflăturilor și luxației, adică poate fi ciupit în deschiderile craniului. Leziunile grave ale creierului sunt mai frecvente cu răni penetrante oarbe (profunde) și prin răni segmentare.
Principalul criteriu pentru afectarea severă a creierului este absența conștienței - tulburările sale sub formă de stupoare și comă moderată. Simptomele focale în leziunile cerebrale severe sunt slab exprimate, deoarece sunt mascate de absență activitate reflexăși simptome cerebrale generale pronunțate (sindrom extrapiramidal, sindrom diencefalico-catabolic). De obicei, se manifestă doar ca tulburări pupilare și oculomotorii. Încălcări ale funcțiilor vitale se manifestă numai în sistemul circulator: hipertensiune arterială persistentă (tensiune arterială mai mare de 150 mm Hg), tahicardie (frecvență cardiacă mai mare de 120 pe minut). Din punct de vedere prognostic, acest grup se caracterizează printr-o mortalitate ridicată (aproximativ 50%), o incidență mare a complicațiilor și consecințe pe termen lung. Majoritatea răniților cu leziuni grave ale creierului din cauza rănilor penetrante ale craniului nu revin la serviciu.
Incheierea triajului la stadiile avansate de evacuare medicala - evacuare la etapa 1 in VPNhG.
Leziuni ale creierului extrem de severe. În termeni patogenetici și morfologici, leziunile extrem de grave se caracterizează prin afectarea primară a trunchiului cerebral. De regulă, ele apar cu răni penetrante diametrale și diagonale.
Principalele criterii pentru leziuni cerebrale extrem de severe sunt: afectarea severă a conștienței sub formă de comă profundă sau extremă și afectarea funcțiilor vitale. Nu există simptome focale din cauza comei profunde, adică absență completă activitate reflexă. Încălcări ale funcțiilor vitale se manifestă prin hipotensiune arterială persistentă (TAS sub 90 mm Hg), tahicardie (frecvență cardiacă mai mare de 140 pe minut) sau bradicardie (frecvență cardiacă mai mică de 60 pe minut) și tulburări ale ritmului respirator care necesită ventilație mecanică. Din punct de vedere al prognosticului, răniții cu leziuni cerebrale extrem de severe nu au perspective de supraviețuire, mortalitatea apropiindu-se de 100%. Prin urmare, pornind de la etapa acordării de îngrijiri medicale calificate, acestea aparțin categoriei de triaj „agonizante”.
Consecințele care pun viața în pericol ale traumatismelor împușcate la nivelul craniului și creierului- procese patologice care se dezvoltă imediat după vătămare din cauza leziunilor organelor și țesuturilor vitale. O trăsătură distinctivă a consecințelor care pun viața în pericol este incapacitatea mecanismelor de apărare ale organismului de a le elimina în mod independent. În consecință, în absența îngrijirilor medicale de urgență, consecințele leziunilor care pun viața în pericol duc la deces. Prin urmare, în toate etapele avansate ale evacuării medicale, asistența medicală de urgență este efectuată nu pentru răni sau răni, ci pentru consecințele lor care pun viața în pericol. Leziunile prin împușcătură la nivelul craniului și creierului pot duce la trei tipuri de consecințe care pun viața în pericol: sângerare externă, compresie a creierului și asfixie.
Sângerare externă este o consecință care pune viața în pericol a unei leziuni prin împușcătură la craniu și creier în cazurile în care nu se oprește singură sau sub un pansament aseptic convențional. Frecvența apariției sale, conform recentelor conflicte armate, este scăzută și se ridică la 4%. Sursele de sângerare externă severă sunt:
Vasele arteriale ale țesuturilor tegumentare ale craniului și cea principală - A. temporalis superficialis cu ramurile sale;
Arterele durei mater, în primul rând ramuri A. menin-gea media; sinusurile durei mater;
Vasele cerebrale situate într-o rană cerebrală. Compresia creierului- un proces patologic care durează de la câteva ore până la câteva zile și duce adesea la moarte dacă nu este eliminat. Cel mai adesea, compresia creierului în plăgile împușcate este cauzată de hematoame intracraniene (Fig. 14.7., 14.8.), mai rar de edem cerebral local în zona plăgii sau de o fractură deprimată a oaselor craniului (Fig. 14.9.).
În cazul rănilor craniocerebrale împușcate, compresia creierului este relativ rară - în 3% din cazuri.
Pentru o lungă perioadă de timp, au existat opinii incorecte despre mecanismul de dezvoltare a hematoamelor intracraniene, care a afectat tactici terapeutice. Se credea că un hematom intracranian este format printr-un mecanism de pompare, crescând cu fiecare porțiune de sânge și comprimând creierul după ce volumul hematomului depășește dimensiunea spațiilor intratecale de rezervă: 80 ml pentru epidurală.

Orez. 14.7. Compresia creierului de către un hematom epidural în regiunea fronto-parietal-temporală dreaptă (computer tomogramă)

Orez. 14.8. Hematom subdural în regiunea temporală stângă (fotografie intraoperatorie)

Orez. 14.9. Deprimat de o fractură a regiunii parietale stângi (fotografie intraoperatorie)
și 180 ml - pentru spațiul subdural. În conformitate cu aceasta, s-au practicat apeluri neîntemeiate pentru trepanarea imediată în orice stadiu al tratamentului și idei simplificate despre tehnica eliminării compresiei: craniotomie - îndepărtarea hematomului - ligatura vasului hemoragic - recuperare. În practică, astfel de situații s-au dovedit a fi rare cu TBI fără împușcare; cu răni prin împușcătură nu apar niciodată.
Studii speciale ale angajaților Institutului de Cercetare în Neurochirurgie din Leningrad, numite după. A.L. Polenov sub conducerea lui Yu.V. Zotov a arătat că volumul principal al hematomului intracranian se formează în primele 3-6 ore, în același timp se formează un cheag de sânge, care interacționează ulterior cu zona deteriorată a creierului, provocând edem local, o scădere a spațiul intratecal de rezervă și - sindrom de compresie cerebrală. Cu cât este mai mic volumul leziunii cerebrale și cu atât volumul de rezervă al spațiului subtecal este mai mare (de exemplu, cu hematoame formate ca urmare a lezării vaselor meningeale de către fragmente ale oaselor craniului), cu atât se formează mai lentă compresia creierului. : de la 1 zi la 2 sau mai multe săptămâni. În cazul rănilor împușcate, când leziunile cerebrale sunt extinse, rolul principal în formarea compresiei cerebrale revine nu atât hematomului, cât reacțiilor creierului afectat.
Tabloul neurologic clasic al compresiei capului

Orez. 14.10. Sindromul hemilateral tipic datorat compresiei creierului (Yu.V. Zotov, V.V. Shchedrenok)
creierul sub formă de dilatare a pupilei pe partea de compresie și hemiplegie centrală pe partea opusă este descrisă în multe manuale - și trebuie reținut întotdeauna atunci când se examinează o persoană rănită cu o leziune cranio-cerebrală (Fig. 14.10).
În condițiile tratamentului în etape, la triajul rănilor capului, este necesar să se identifice în mod activ pe toate cele mai informative simptome ale compresiei cerebrale.
„Interval lucid”- intervalul de timp dintre pierderea conștienței în momentul TBI (rănire) și pierderea repetată a conștienței în momentul examinării; În această perioadă de timp, persoana rănită este conștientă (de obicei acest lucru este clarificat cu cei care îl însoțesc). Acest simptom este caracteristic unei leziuni ușoare ale creierului, pe fondul căreia se dezvoltă compresia. Cu leziuni grave ale creierului, tulburările de conștiență progresează, adesea de la stupoare la comă. Fiabilitatea diagnosticului acestui simptom este foarte mare.
Fixarea capului și a privirii în direcția de compresie a creierului. Un simptom foarte fiabil, dar nu des întâlnit al compresiei creierului. Se determină la examinarea unui rănit în zona de triaj, atunci când medicul plasează capul rănitului în poziția de mijloc, iar rănitul îl întoarce reflex cu efort în poziția anterioară. Similar cu poziția capului, și globii oculari sunt fixați.
Crampe locale ale membrelor pe partea opusă compresiei creierului, sunt de asemenea ușor identificate la locul de triaj. Este imposibil să nu le observi, deoarece sunt incontrolabile - trebuie să administrezi anticonvulsivante (care, apropo, este ineficientă). Valoarea diagnostică a simptomului crește semnificativ dacă brațul sau piciorul cu același nume este afectat de convulsii (sindrom convulsiv hemilateral).
Anizocoria - un simptom care este ușor de determinat printr-o examinare atentă a rănitului, dar valoarea sa diagnostică în raport cu compresia creierului și, mai ales, aspectele procesului patologic este relativ mică și se ridică la 60%.
Bradicardie - Ritmul cardiac sub 60 pe minut. Un simptom important care indică probabilitatea comprimării creierului, dar specificitatea acestuia este scăzută - este, de asemenea, o manifestare a leziunii trunchiului cerebral și a unui număr de leziuni extracraniene (contuzie cardiacă, contuzie suprarenală). Valoarea sa de diagnostic crește semnificativ atunci când este combinată cu unul dintre simptomele de mai sus. Important
Amintiți-vă că în cazul leziunilor craniocerebrale combinate (traumatisme) însoțite de pierderea acută de sânge, de exemplu, cu leziuni simultane ale abdomenului sau pelvisului, o frecvență cardiacă sub 100 pe minut ar trebui considerată ca fiind bradicardie relativă.
Hemiplegie, monoplegie, mai rar - pareza membrelor pe partea opusă comprimării creierului, sunt simptome importante dar nespecifice ale compresiei cerebrale deoarece sunt adesea manifestare neurologica Rana provocata de glont. La locul de sortare, unde nu se folosesc tehnici neurologice speciale, sunt detectate doar tulburări motorii grosiere sub formă de lipsă a mișcărilor membrelor. Acest lucru crește valoarea lor diagnostică, mai ales în combinație cu alte simptome.
Semnificația diagnostică a simptomelor enumerate pentru identificarea compresiei creierului crește semnificativ atunci când sunt combinate: cu cât sunt mai multe simptome, cu atât este mai mare probabilitatea de comprimare a creierului.
Asfixie- detresă respiratorie în curs de dezvoltare acută (sufocare) ca urmare a obstrucției căilor respiratorii superioare - cu leziuni prin împușcare ale craniului și creierului este rară - până la 1% din cazuri. Mai des, asfixia apare cu leziuni multiple ale capului, atunci când leziunile craniului sunt combinate cu leziuni ale feței și maxilarelor. În aceste cazuri, cauza asfixiei este fluxul de sânge din rănile zonei maxilo-faciale în orofaringe și laringe pe fondul inervației afectate a epiglotei sau o scădere a reflexului tuse stâng. În leziunile craniocerebrale izolate severe, mecanismul de aspirație al asfixiei se realizează datorită pătrunderii vărsăturilor în tractul respirator. Cu leziuni extrem de severe ale craniului și creierului, asfixia prin dislocare se dezvoltă ca urmare a retragerii limbii: ca urmare a leziunii trunchiului, activitatea nervilor glosofaringieni și hipoglosi este întreruptă, limba pierde tonusul muscular și se scufundă în orofaringe, blocând căile respiratorii.
Toate consecințele leziunilor care pun viața în pericol trebuie identificate în mod activ. Răniții cu sângerare externă și asfixie trebuie să primească îngrijiri de urgență în toate etapele evacuării medicale, iar răniții cu compresie a creierului trebuie evacuați de urgență (cu elicopter) la un spital specializat în neurochirurgie - doar acolo li se poate asigura complet. îngrijire de urgență.
Exemple de diagnostice ale rănilor prin împușcare ale craniului:
1. Fragmentare multiplă rană oarbățesut moale jumătatea dreaptă Capete.
2. Tangenta glonț rană nepenetrantă craniu în regiunea parietal-temporală stângă cu leziuni cerebrale ușoare, cu o fractură incompletă a osului parietal drept.
3. Shrapnel plagă oarbă penetrantă a craniului în regiunea parietală dreaptă cu afectare severă a creierului, cu o fractură perforată a osului parietal. Comă traumatică(Fig. 14.11 ilustrație color)).
4. Glonț prin rană penetrantă segmentară a craniului în regiunea frontotemporală stângă cu afectare severă a creierului, cu fracturi mărunțite ale oaselor frontale și temporale. Compresia creierului. Comă traumatică.
5. Plagă penetrantă biemisferică prin glonț a craniului în regiunile temporale cu leziuni cerebrale extrem de severe, cu fracturi așchiate ale oaselor temporale. Sângerare externă continuă. Stare terminală.
6. Rană gravă de explozie de mină. Traumatisme combinate mecanotermice combinate ale capului, toracelui, extremităților.
Plural rănire prin împușcătură Capete. Shrapnel orb care pătrunde pe partea stângă fronto-orbitală rană a craniului cu leziuni grave ale creierului, multiple fracturi ale pereților orbitalii și distrugerea globului ocular stâng.
Leziune toracică închisă cu multiple fracturi de coastă pe dreapta și leziuni pulmonare. Pneumotorax tensionat pe partea dreaptă.
Separarea tibiei stângi la nivel treimea mijlocie cu distrugerea extinsă a țesuturilor moi și dezlipirea pielii până în treimea inferioară a coapsei. Sângerare externă continuă.
Arsura prin flacără a extremităților inferioare
Pierdere acută masivă de sânge. Stare terminală.
14.2. RĂNIRI ALE CRANIULUI FĂRĂ PUNCĂ
ȘI CREIER
14.2.1. Terminologie și clasificare
Pe baza etiologiei, leziunile neîmpușcate ale craniului și creierului sunt împărțite în TBI mecanice (închise și deschise) și răni fără împușcătură. În condiții de luptă, apar TBI-uri mecanice
destul de des, reprezentând 10-15% din totalul patologiei de luptă a acestei localizări.
LA TBI închis Acestea includ leziuni ale craniului și creierului în care se păstrează integritatea pielii ca barieră biologică naturală. TBI cu leziuni ale pielii sunt deschise ; Ei pot fi nepenetrantă Și pătrunzând în funcţie de integritatea durei mater . Fracturile bazei craniului cu oto externă sau nazoloree sunt considerate ca un TBI penetrant deschis, deoarece la baza craniului dura mater este strâns fuzionat cu osul și în timpul fracturilor este neapărat deteriorat împreună cu acesta.
Rănile neîmpușcate ale craniului și creierului (răni înjunghiate, răni înjunghiate, răni cu dibluri de la un pistol de construcție etc.) sunt rare în condiții de luptă și nu se ridică la problema mareși sunt descrise în manualele de neurotraumatologie.
Ca și în cazul traumatismelor prin împușcare la craniu și creier, apar combinații de leziuni cu TBI fără împușcătură. diverse departamente capul și zonele anatomice ale corpului. Combinația de leziuni cerebrale cu leziuni ale ochilor, organelor ORL, feței și maxilarelor se referă la multiple leziuni la cap, și combinația de TBI cu afectarea altor zone ale corpului - să TBI combinat.
În 1773, un chirurg francez J.L. Petit a propus să distingă 3 tipuri de TBI: comoție, vânătăi și compresie a creierului. În majoritatea manualelor, această diviziune a TBI cu diferite grade de detaliu pentru fiecare tip a fost păstrată până în prezent. O circumstanță a fost neclară: de ce se poate dezvolta compresia cu orice tip și severitate de leziuni cerebrale? Răspunsul la această întrebare a fost găsit de chirurgii militari de teren în anii 1990. S-au format noi principii de clasificare a leziunilor de luptă, s-a introdus o evaluare obiectivă a gravității leziunilor și o nouă metodologie de formulare a diagnosticului în sistemul de tratare în etape a răniților.
Din acest punct de vedere, compresia creierului nu caracterizează tipul sau severitatea TBI (leziunea), ci este o consecință care pune viața în pericol. Compresia creierului se dezvoltă atunci când leziunile intră în substratul morfologic vase mari, canale de lichior, fragmente mari de os ale craniului.
Astfel, baza clasificarea TBI fără împușcare Ele sunt împărțite în următoarele tipuri:
Comoție cerebrală;
Contuzie cerebrală ușoară;
Contuzie cerebrală moderată;
Contuzie cerebrală severă.
Această clasificare reflectă nu numai tipul, ci și severitatea TCE, atât clinic, cât și manifestări morfologice. În acest caz, severitatea TBI crește de la suprafața creierului în profunzime: de la o comoție (deteriorare funcțională la nivel cortical, conștiență clară) la o leziune gravă (lezare a trunchiului cerebral, comă profundă sau extremă).
Pentru a formula corect diagnosticul de traumatism neîmpușcat la craniu și creier, se utilizează clasificare nosologică(Tabelul 14.2.)
După cum se poate observa din clasificare, una dintre secțiunile în formularea unui diagnostic este starea spațiilor intratecale. Trebuie avut în vedere faptul că importanța lor crește în perioadele ulterioare boală traumatică, în curs tratament de specialitate. Nu sunt depistați în stadiile avansate de evacuare medicală. Este important de știut că epidurale și subdurale hemoragii sunt diagnosticate doar în timp de pace cu CT sau RMN sau când autopsia criminalistica. Ele sunt fundamental diferite de hematoamele epidurale și subdurale prin volumul lor mic, natura plată ca o pelerină și, cel mai important, prin faptul că nu provoacă compresie a creierului.
De asemenea, fracturile calvariale pot să nu fie detectate în stadiile avansate ale evacuării medicale - și acest lucru nu este strict necesar. Fracturile oaselor bazei craniului sunt identificate prin semne indirecte. „Simptomul ochelarilor” (hematoame periorbitale) sau licoarea nazală (scurgerea lichidului cefalorahidian din nas) indică fracturi ale oaselor bazei craniului în fosa craniană anterioară. Simptomele afectării nervilor faciali (distorsiune a gurii, paruzită a obrazului, pleoapa nu se închide, lacrimare sau ochi uscat) sau auditive (acufene neplăcute) sunt semne ale unei fracturi piramidale. osul temporal.
Consecințele care pun viața în pericol ale rănilor fără împușcătură ale craniului și creierului se manifestă prin aceleași simptome ca și în cazul unei leziuni prin împușcătură.
Tabelul 14.2. Clasificarea leziunilor neîmpușcate ale craniului și creierului

Exemple de diagnostice de TBI fără împușcare:
1. Leziuni cerebrale traumatice deschise. Comoție cerebrală. Rană lacerată și învinețită a regiunii parietotemporale drepte.
2. Leziune cranio-cerebrală închisă. Contuzie cerebrală ușoară. Hemoragia subarahnoidiană.
3. Leziuni cerebrale traumatice penetrante deschise. Contuzie cerebrală moderată. Hemoragia subarahnoidiană. Fractură a osului temporal stâng cu trecere la baza craniului. Rană lacerată și învinețită a regiunii temporale stângi. Otohematolicoree pe partea stângă.
4. Leziuni cerebrale traumatice deschise. Contuzie cerebrală severă. Hemoragia subarahnoidiană. Fractură OS frontal pe dreapta. Rană lacerată și învinețită a regiunii frontale din dreapta. Comă traumatică.
5. Leziune cranio-cerebrală închisă. Contuzie cerebrală severă. Hemoragia subarahnoidiană. Fractura oaselor bolții craniene. Compresia creierului hematom intracranianîn regiunea fronto-parietal-temporală stângă. Comă traumatică.
6. Traumă combinată severă a capului, abdomenului și membrelor. Leziuni cerebrale traumatice penetrante deschise. Contuzie cerebrală severă. Hemoragie intraventriculară. Fracturi ale oaselor bolții și bazei craniului.
Leziuni abdominale închise cu afectare a organelor interne. Continuarea sângerării intra-abdominale.
Leziuni multiple ale membrelor închise. Fractură închisă a femurului drept în treimea mijlocie. Fractură închisă a ambelor oase ale piciorului stâng în treimea inferioară.
Pierdere acută masivă de sânge. Comă traumatică.
14.2.2. Clinică și diagnostic de leziuni cerebrale traumatice fără împușcare
În condiții de teren, oportunitățile și timpul pentru o examinare completă a răniților cu leziuni fără împușcare la craniu și creier sunt extrem de limitate. De aceea ar trebui să vă amintiți principalele simptome ale TBI și să vă concentrați asupra lor în procesul de triaj medical al răniților. De obicei rănit cu TBI non-sever se deplasează independent în unitățile departamentului de triaj și evacuare, se plâng de dureri de cap, tinitus, dezorientare - trebuie să fie așezați, calmați, examinați, efectuate măsuri de îngrijire medicală și trimise pe targă în camera de evacuare
cort. Rănit din TBI sever sunt livrate pe targă, adesea inconștientă, ceea ce creează dificultăți semnificative în diagnostic.
Examinarea unei persoane rănite cu TBI fără împușcare începe cu identificarea activă (vezi secțiunea 14.1.2.) 4 sindroame principale de afectare acută a funcțiilor vitale. Pe baza prezenței și gravității acestora, se face o evaluare a stării generale a răniților. La fel ca și rănile prin împușcare, TBI fără împușcare în 60% din cazuri este combinat cu leziuni ale altor zone ale corpului.
Sindrom tulburări acute respiraţie indică asfixie (adesea ca urmare a aspirației de vărsături, lichid cefalorahidian, mai rar - luxarea limbii) sau afectarea concomitentă severă a toracelui.
Sindromul tulburărilor circulatorii acute(la fel de șoc traumatic) se dezvoltă cu pierdere acută masivă de sânge ca urmare a pagube colaterale abdomen, pelvis, membre.
Sindromul de comă traumatică indică clar leziuni grave ale creierului și sindromul bolii terminale- despre leziuni cerebrale extrem de severe sau leziuni grave combinate.
Pentru TBI închis fără împușcare simptome locale prost exprimat. Mai des decât altele, hematoamele subcutanate ale scalpului, hematoamele periorbitale sunt detectate și mai rar - licoare din nas și urechi. Deoarece lichidul cefalorahidian care curge din urechi și nas este adesea amestecat cu sânge, se folosesc simptom de „punct dublu”.. Lichiorul cu sânge vărsat pe un cearșaf alb sau un prosop formează un dublu circuit punct rotund: partea interioară- roz, exterior - alb, galben. În cazul TBI deschis fără împușcare, simptomele locale sunt, de asemenea, localizarea, natura și adâncimea plăgii în țesuturile tegumentare ale craniului.
Simptome generale cerebrale și focale afectarea creierului în TBI fără împușcare este de o importanță primordială în determinarea severității leziunilor cerebrale și în identificarea sindrom tulburări acute functii vitale origine centrală - valoare prognostică importantă. Ele permit medicului de triaj să ia decizia corectă de triaj. Caracteristicile acestor simptome și metode de identificare sunt similare cu cele utilizate la examinarea persoanelor rănite cu traumatisme prin împușcare la nivelul craniului și creierului (vezi secțiunea 14.1.2).
Din clasificarea nosologică a TBI fără împușcare este clar că pentru diagnostic forme separate TBI (cum ar fi contuzia cerebrală
gravitate uşoară şi moderată) starea spaţiilor lichior intratecale, prezenţa şi natura fracturilor oaselor craniului sunt de mare importanţă. Pentru a identifica primul, este necesar să se efectueze o puncție lombară, care este o procedură medicală generală și poate fi efectuată cu ușurință de către un chirurg sau un anestezist în stadiul furnizării CCP. În acest caz, se determină presiunea lichidului cefalorahidian (în mod normal este de 80-180 mm coloană de apă pentru o poziție culcat) și prezența sângelui în lichidul cefalorahidian - hemoragie subarahnoidiană. Diagnosticul fracturilor craniului este posibil și în spitalul medical prin efectuarea radiografiei craniului în proiecții frontale și laterale.
În același timp, determinarea stării spațiilor de lichid cefalorahidian și detectarea cu raze X a fracturilor craniului nu au o importanță fundamentală pentru luarea unei decizii de triaj. in afara de asta punctie lombaraînsuși poate fi însoțit de dezvoltarea unei luxații a creierului (înfundarea trunchiului cerebral în foramen magnum al craniului): datorită eliberării lichidului cefalorahidian din ac, o scădere bruscă a presiunii lichidului cefalorahidian în cisterna bazală, apare o oprire bruscă a respirației pe măsuța de toaletă și moartea. Regula de reținut este: Puncția lombară este contraindicată la cea mai mică suspiciune de compresie cerebrală!
TBI non-sever. În termeni patogenetici și morfologici, ele se caracterizează fie numai prin tulburări funcționale ale sistemului nervos central, fie prin afectarea vaselor membranei arahnoide, fie prin focare de hemoragie și distrugerea structurilor corticale ale creierului. Formațiunile subcorticale și trunchiul sunt intacte.
Principalul criteriu clinic pentru TCE non-sever este păstrarea conștienței: limpede, stupoare moderată, asomare profundă. Din acest punct de vedere, grupul TCE non-sever include: comoție, vânătăi de severitate uşoară și moderată.
Comoție cerebrală- cel mai formă ușoară TBI, în care modificări morfologice sunt absente în creier și membranele acestuia, iar manifestările patogenetice și clinice sunt cauzate de modificări funcționale ale sistemului nervos central. Principalele simptome clinice sunt: pierderea de scurtă durată (câteva minute) a conștienței în momentul accidentării și amnezia retrogradă. Astfel de răniți se mișcă de obicei independent (conștiința este clară), dar se plâng de dureri de cap, greață, amețeli și uneori vărsături. Aceștia aparțin categoriei de răniți ușor și sunt evacuați în tura a 2-a cu orice transport la VPGLR, unde există
o secţie neurologică specializată pentru tratamentul acestei categorii de răniţi.
Contuzie cerebrală ușoară- aceasta este, de asemenea, o formă ușoară de TBI, în care, spre deosebire de o comoție, nu există numai modificari functionale SNC, dar și morfologic sub formă de afectare a vaselor membranei arahnoide. Acestea din urmă sunt detectate în timpul puncției lombare sub formă de sânge în lichidul cefalorahidian - hemoragie subarahnoidiană. Practic, manifestările clinice sunt aceleași ca la o comoție, dar se constată următoarele: stupoare moderată din punct de vedere al nivelului de conștiență, cefaleea și greața sunt mai accentuate, iar vărsăturile apar mai des. În condiţiile tratamentului în etape Puncția lombară nu se efectuează pentru diagnostic diferențial, prin urmare, în practică, acești răniți sunt, de asemenea, clasificați drept răniți ușor și sunt trimiși la VPGLR.
Contuzie cerebrală moderată mânca. Această formă de leziuni cerebrale își ridică numele - ocupă o poziție intermediară între formele ușoare și severe de TBI. Cu toate acestea, din moment ce nu există un grup de triaj „moderat sever” în chirurgia militară de teren, răniții cu contuzii cerebrale moderate aparțin grupului de triaj „TBI non-sever”. Acest lucru este atât prognostic, cât și justificat teoretic: nu există decese, complicațiile sunt rare, perioada de tratament nu depășește 60 de zile, iar tratamentul este de obicei conservator. În același timp, cu această formă de TBI, Fracturi atât ale bolții, cât și ale bazei craniului, iar substratul morfologic al leziunii sunt mici focare de contuzie (hemoragie, distrugere subpială), localizate doar în structurile corticale ale creierului. Prin urmare, al doilea simptom patognomonic (după fracturile craniului) al contuziilor cerebrale moderate este simptome focale leziuni ale creierului. Cel mai adesea, în condițiile tratamentului în etape, tulburări oculomotorii (pareza oculomotorii, nervii cranieni abducens), tulburări de inervație (pareze, paralizii) faciale sau nervii auditivi, tulburările de vorbire și vedere și parezele membrelor sunt mai puțin frecvente. Acești răniți sunt livrați, de regulă, pe targă, starea de conștiință este uluită (moderată sau profundă), funcțiile vitale sunt în limite normale, stabile. Răniții cu contuzii cerebrale moderate sunt, de asemenea, evacuați în al doilea rând prin orice transport, dar nu către VPGLR, ci către VPNH sau către VPNhG, deoarece simptomele focale pot fi încă un semn de dezvoltare lentă a compresiei creierului.
TBI sever. În termeni patogenetici și morfologici, ele se caracterizează nu numai prin deteriorarea structurilor corticale ale creierului, ci și a formațiunilor subcorticale și a părților superioare ale trunchiului cerebral.
Principalul criteriu clinic pentru TBI sever este absența conștienței - există tulburări de conștiență sub formă de stupoare și comă moderată.
Deoarece afectarea acestor structuri are un tablou clinic caracteristic, formele extrapiramidale și diencefalice de contuzie cerebrală severă se disting în funcție de nivelul leziunii.
Forma extrapiramidală de contuzie cerebrală severă. Ca urmare a leziunii formațiunilor subcorticale în această formă de contuzie severă, tabloul clinic este dominat în mod clar de sindrom hipocinetic rigid sau hiperkinetic. Primul sindrom se manifestă prin rigiditatea ceară a tuturor grupelor musculare ale persoanei rănite, o față asemănătoare unei mască cu absența expresiilor faciale, al doilea, dimpotrivă, prin mișcări constante atetoide (asemănătoare viermilor) ale membrelor (în special cele superioare). Conștiință - stupoare, simptome focale - neexprimate (rar - anizocorie, tulburări oculomotorii), funcțiile vitale sunt stabile. Prognosticul pe viață este favorabil (rata de mortalitate mai mică de 20%), prognosticul social este adesea favorabil.
Forma diencefalica de contuzie cerebrala severa. Cu această formă de contuzie severă ca urmare a leziunii creierului interstițial, unde sunt localizați principalii centri autonomi, tabloul clinic pare luminos. sindrom diencefalico-catabolic. Se caracterizează prin : hipertensiune arterială, tahicardie, hipertensiune musculară, hipertermie, tahipnee. Conștiință - comă moderată. Pupilele sunt de obicei strânse uniform, globii oculari sunt fixați în centru. Simptomele focale sunt practic absente. Funcțiile vitale sunt la nivel de subcompensare (vezi Anexa 1, scalele „VPH-SP”, „VPH-SG”), adică stabilitatea lor este relativă, uneori este necesară corectarea în timpul evacuării sub formă de ventilație mecanică. Prognosticul pentru viață este relativ favorabil, deoarece mortalitatea ajunge la 50%; prognosticul social este adesea nefavorabil, deoarece majoritatea persoanelor rănite devin invalide după ce au primit un TBI sever.
Răniții cu TBI sever, în ciuda stabilității relative a funcțiilor vitale, nu întârziați în etapele acordării asistenței calificate pentru terapie corectivă intensivă. După normalizarea respirației externe, fie prin instalarea unui canal de aer, fie prin intubație traheală cu ventilație mecanică, sunt evacuați de urgență la VPNhG pe locul 1.
TBI extrem de sever.În termeni patogenetici și morfologici, ele se caracterizează prin afectarea trunchiului cerebral. Principalul criteriu clinic pentru TBI extrem de sever este absența conștienței - tulburarea acesteia sub formă de comă profundă sau extremă. Afectarea trunchiului cerebral are un tablou clinic caracteristic sub forma sindromului mezencefalobulbar. Prin urmare, astfel de forme de TBI sunt numite formă mezencefalobulbară de contuzie cerebrală severă. În primul rând, această formă se manifestă prin tulburări pronunțate ale funcțiilor vitale: hipotensiune arterială persistentă refractară la terapia perfuzabilă, tahicardie (bradicardie) și aritmie necontrolată, tahicardie sau bradipnee severă sau ritmuri respiratorii patologice necesitand ventilatie mecanica. Globii oculari sunt fixați în centru, pupilele sunt largi, nu există nicio reacție la lumină. Trebuie amintit că cu TBI extrem de sever
semne de prognostic absolut nefavorabile sunt midriaza bilaterală paralitică și simptomul Magendie (poziție inegală a globilor oculari față de axa orizontală: unul este mai sus, celălalt este mai jos). Fără corectarea intensivă a funcțiilor vitale, moartea are loc în câteva ore. Chiar și în centrele specializate, rata mortalității pentru acest tip de TCE este aproape de 100%. Prin urmare, răniții cu TBI extrem de sever în stadiile avansate de evacuare medicală sunt clasificați ca fiind pe moarte.
Consecințele care pun viața în pericol cu TBI fără împușcare se dezvoltă în 5-8% din cazuri. Sângerarea externă din sinusurile durei mater cu multiple fracturi deschise ale oaselor calvariului este relativ rară - până la 0,5% și asfixia (aspirația lichidului cefalorahidian, sânge, vărsături, luxarea limbii) - până la 1,5%. În alte cazuri, consecințele care pun viața în pericol ale TCE sunt reprezentate de compresia creierului prin hematoame intracraniene (meningeale, intracerebrale), hidroame și fracturi deprimate ale oaselor calvariale. Tabloul clinic și simptomele consecințelor care pun viața în pericol în TBI fără împușcare sunt similare cu cele din leziunile prin împușcătură.
14.3. ASISTENŢĂ ÎN ETAPELE EVACUĂRII MEDICALE
Principiul principal al tratamentului în etape al persoanelor rănite la cap este livrarea cât mai rapidă posibilă către VPNhG, ocolind chiar și etapa furnizării de persoane calificate. îngrijire chirurgicală.
Prim ajutor. Aplicați pe rana capului pansament aseptic. Pentru a preveni aspirarea sângelui și a vărsăturilor în timpul vărsăturilor și sângerărilor nazale, tractul respirator superior este curățat. Dacă limba este retrasă, ordonatorul deschide gura rănitului cu un dilatator bucal, limba este îndepărtată folosind un suport pentru limbă, cavitatea bucală și faringele sunt curățate de vărsături din gură și faringe cu un șervețel și un canal de aer ( tubul de respirație TD-10) este introdus. Răniții, care sunt inconștienți, sunt desfășurați într-o poziție pe o parte sau pe burtă (sub piept se pune un pardesiu pliat, o geantă etc.).
În cazul rănilor severe la nivelul capului, promedolul dintr-un tub de seringă nu este administrat din cauza amenințării depresiei respiratorii.
Prim ajutor efectuat de un paramedic care monitorizează corectitudinea măsurilor efectuate anterior și le corectează deficiențele. Eliminarea asfixiei se realizează folosind aceleași metode ca atunci când se acordă primul ajutor. Dacă respirația este afectată, ventilația mecanică se efectuează folosind un aparat respirator manual și inhalare de oxigen. Dacă bandajul se udă cu sânge, este bandajat strâns.
Primul ajutor medical. Pe parcursul conflict armat primul ajutor medical este acordat ca pregătire pre-evacuare pentru evacuarea aeromedicală a răniților cu leziuni grave și extrem de grave - direct la MVG eșalonul 1 pentru a oferi îngrijiri chirurgicale specializate precoce.
ÎN război pe scară largă Cei răniți la cap după primul ajutor medical sunt evacuați la spitalul medical (omedo).
În timpul triajului medical Există 4 grupuri de răniți cu leziuni împușcate sau neîmpușcate la nivelul craniului și creierului.
1. Cei care au nevoie de măsuri de prim ajutor de urgență în dressing - răniți cu sângerare externă continuă de la rănile capului și răniți cu asfixie.
2. Răniții, cărora li se poate acorda primul ajutor medical în zona de triaj cu evacuare ulterioară în stadiul I, - răniți cu semne de compresie cerebrală și răniți cu leziuni grave ale creierului.
3. Răniții, cărora li se poate acorda primul ajutor medical la locul de sortare cu evacuare ulterioară în treapta a 2-a, - rănit cu leziuni cerebrale ușoare.
4. Agonizant- răniți cu leziuni cerebrale extrem de severe - sunt trimiși la un cort de triaj într-un loc special amenajat (îngrădit cu cearșafuri de restul răniților). Trebuie amintit că grupul celor aflați în agonie în stadiul acordării primului ajutor medical este identificat doar atunci când există un aflux masiv de răniți. ÎN conditii normale orice accident cu tensiune arterială detectabilă trebuie evacuat .
În dressing, căile respiratorii superioare sunt epurate pentru persoanele rănite inconștiente. Se introduce un canal de aer pentru a preveni retragerea limbii. În caz de respirație spontană ineficientă, medicul anestezist-resuscitator efectuează intubație traheală și ventilație mecanică. Dacă este imposibilă intubarea traheei, se efectuează o conicotomie sau traheostomie.
Când bandajul devine puternic saturat cu sânge, acesta devine strâns bandajat. Continuarea sângerării din arterele țesuturilor moi vizibile în rană este oprită prin ligaturarea acestora sau aplicarea unui bandaj de presiune cu introducerea de șervețele umezite cu o soluție 3% de peroxid de hidrogen în rană.
Restul celor răniți la cap primesc asistență în secția de triaj și evacuare. Li se administrează antibiotice și toxoid tetanic, medicamentele cardiovasculare se folosesc conform indicațiilor. Analgezicele narcotice nu se administrează pentru leziunile cranio-cerebrale penetrante, deoarece deprimă centrul respirator. O vezică plină la pacienții răniți cu tulburări de conștiență este golită cu un cateter.
După acordarea primului ajutor medical, răniții sunt trimiși în camera de evacuare, de unde sunt evacuați în conformitate cu încheierea de triaj. Ar trebui să ne străduim să-i evacuăm pe cei răniți la cap cu elicopterul imediat la VPNhG.
Asistență medicală calificată. Principiul de bază al furnizării CCP răniților cu răni severe și leziuni la cap este nu le întârzia în această etapă de evacuare .
În curs triajul medical Există 5 grupuri de răniți cu leziuni împușcate și neîmpușcate la craniu și creier.
1. Cei care au nevoie de îngrijiri chirurgicale calificate urgente: rănit de asfixie sunt trimiși la toaleta pentru răniți grav, unde este desfășurată o masă specială pentru stomatolog; rănit cu sângerare externă intensă sunt trimise în sala de operație. După ce se acordă asistență, evacuarea către VPNhG este prima prioritate.
2. Întindeți răniți cu lipsă de conștiență, dar funcții vitale stabile ( cu afectare severă a creierului, compresie cerebrală) - nevoie de pregătire pentru evacuare într-o secție terapie intensivă, mai rar - evacuare ( numai refacerea si mentinerea respiratiei, pana la intubare si ventilatie mecanica ), după care se efectuează evacuarea către VPNhG pe locul 1.
3. Întindeți răniți cu conștiință păstrată ( cu leziuni ușoare ale creierului) - sunt trimiși la corturile de evacuare pentru evacuare la VPNhG în al 2-lea rând.
4. Ranita la cap- sunt trimiși la cortul de triaj pentru răniți ușor, unde se pregătesc pentru evacuarea la VPGLR în linia a 2-a.
5. Agonizant- rănit cu leziuni cerebrale extrem de severe, cu funcții vitale estompate și semne de leziune fatală (diagonală, diametrală cu scurgerea detritusului cerebral) - trimis în secție terapie simptomatică, alocate special în secția spitalului.
Răniții sunt trimiși în sala de operație cu sângerare externă continuă, care nu poate fi oprit prin bandajarea strânsă a bandajului. Intervențiile chirurgicale efectuate pentru sângerare externă în curs de desfășurare ar trebui să includă numai măsuri de oprire a sângerării. Când se realizează hemostaza, intervenția chirurgicală trebuie oprită, rana acoperită cu un bandaj și persoana rănită trimisă la VPNhG, unde un specialist va efectua un tratament chirurgical exhaustiv al plăgii craniene.
Chirurgie pentru sângerare externă continuă efectuat sub anestezie generalași poate consta din 3 elemente: oprirea sângerării dintr-o rană de țesut moale; trepanare
oase în zona fracturii (dacă sângerarea continuă de sub os); oprirea sângerării de la dura mater, sinusuri și (sau) răni ale creierului.
Prima etapă a operației este disecția plăgii de țesut moale. În acest caz, sângerarea din țesuturile moi este oprită prin diatermocoagulare sau ligatură și sutura vasului de sângerare. Apoi, rana osoasă este examinată, iar dacă sângerarea continuă de sub os, rana osoasă este extinsă cu pensete osoase (Fig. 14.12.).
Dimensiunile găurii de bavură pot varia, dar cel mai adesea - până la granița durei mater intacte. Sângerarea din vasele durei mater este oprită prin diatermocoagulare sau sutură.
Următoarele metode sunt utilizate pentru a opri sângerarea de la sinusul dural. În timpul pauzelor complete sau aproape complete, ligatura sinusurilor. Poate fi realizat

Orez. 14.12. Expansiunea plăgii osoase
fie numai dacă defectul osos este de mărime suficientă făcând incizii în dura mater pe lateralele sinusului, după care se trece un fir de mătase în jurul sinusului cu un ac rotund și se leagă (Fig. 14.13, 14.14).
Este imposibil să ligați sinusul în spatele șanțului Rolandic și mai ales la confluența sinusurilor, deoarece aceasta poate cauza moartea.

Orez. 14.13. Ligarea sinusului sagital superior. Acul este plasat sub sinus

Orez. 14.14. Acul este trecut prin falxul creierului ( falx cerebri)
Cea mai simplă și mai des folosită metodă - tamponare sinusală, care se poate face cu o bucată de muşchi sau turunde de tifon (Fig. 14.15).
Suturarea peretelui sinusal reușește doar cu mici răni liniare. Aplicarea unei ligaturi laterale posibil, dar numai cu pagube minore. Dacă starea persoanei rănite este foarte gravă, puteți aplica cleme pe rana sinusală și le puteți lăsa pentru perioada de evacuare. În acest caz, ar trebui să se străduiască să păstreze lumenul sinusului.
Dacă sângerarea continuă de sub dura mater, aceasta este tăiată prin rană cu foarfece subțiri. Fragmentele osoase vizibile sunt îndepărtate din canalul plăgii cu ajutorul unei pensete subțiri. Pentru a opri sângerarea din vasele creierului, se utilizează diatermocoagularea și tamponarea cu turunde cu peroxid de hidrogen. Noua metodă propusă Yu. A. Shulevym, este de a opri sângerarea dintr-o rană profundă a creierului cu un amestec de fibrină-trombină, care se prepară imediat înainte de injectarea în rană și umple canalul plăgii sub forma unei amprente, oprind sângerarea. Uman fibrinogenîn cantitate de 1 g, diluat în 20,0 ml soluție de clorură de sodiu 0,9% și 200 unități de activitate (EA) trombinaîn 5 ml din aceeași soluție printr-un tub elastic din plastic conectat la un te, se injectează simultan două seringi în rană, a cărei cavitate este umplută cu amestecul rezultat (Fig. 14.16).
După oprirea sângerării, rana este împachetată lejer cu șervețele, nesuturată, iar persoana rănită este evacuată la VPNhG pentru tratamentul chirurgical final.
Pentru asfixie la dressing se igienizează căile respiratorii superioare, eliminând vărsăturile, mucusul și cheagurile de sânge, se introduce un canal de aer sau se intubează traheea. Dacă există o leziune simultană a zonei maxilo-faciale sau a gâtului, poate fi indicată o traheostomie atipică sau tipică.
Tehnica de efectuare a traheostomiei urmatoarele: pozitia ranitului pe spate cu capul aruncat pe spate, o perna asezata sub omoplatii. Sub Anestezie locala O soluție de novocaină 0,5% face o incizie longitudinală în piele, țesut subcutanat și fascia gâtului de-a lungul liniei mediane a gâtului de la cartilajul tiroidian până la un punct imediat deasupra crestăturii de deasupra sternului. Pielea, țesutul subcutanat și mușchii sunt despărțiți în mod direct cu o clemă în direcția laterală. Istmul expus al glandei tiroide este retras în sus, dacă este imposibil, este încrucișat și bandajat. Fascia pretraheală este apoi deschisă și peretele anterior al traheei este expus. Trahee

Orez. 14.15. Oprirea sângerării în rănile sinusului sagital superior cu tamponare strânsă

Orez. 14.16. Schema de umplere a canalului plăgii cu amestec de fibrină-trombină

Orez. 14.17. Etapele efectuării traheostomiei longitudinale: a - linia de incizie; b - diluția musculară; c - captarea traheei cu un cârlig cu un singur vârf; d - secțiunea traheei; d - vedere după introducerea unui tub de traheostomie în trahee
Este apucat cu un cârlig ascuțit, ridicat și apoi tăiat. Traheea este deschisă cu o incizie în formă de T: între inelele 2 și 3 transversal (lungime tăiată până la 1,0 cm), apoi longitudinal - prin inelele 3 și 4 până la 1,5-2,0 cm lungime cm. După incizia traheei este realizat, se introduce în el un dilatator traheal, se lărgește orificiul și apoi se introduce în el un tub de traheostomie pregătit anterior (Fig. 14.17).
Rana trebuie suturată fără tensiune pentru a preveni apariția emfizemului subcutanat. Aplicabil numai suturi cutanate. Canula de traheostomie este ținută în poziție legând-o în jurul gâtului cu tifon.
Dacă există semne de insuficiență respiratorie acută severă, se efectuează ventilație mecanică.
Toți ceilalți au fost răniți la cap asistența medicală (bandaj, injectare de analgezice nenarcotice pentru durere, administrare repetată de antibiotice conform indicațiilor etc.) se efectuează în secția de triaj și evacuare în sfera primului ajutor medical.
Rănit la cap după pregătirea pentru evacuare trebuie evacuat imediat în GB în prezența transportului, deoarece operațiile neurochirurgicale nu sunt efectuate în etapele acordării de îngrijiri medicale calificate. Toți răniții de targă sunt evacuați la VPNhG, cei care merg pe jos - la VPGLR.
Ingrijiri chirurgicale specializate pentru leziunile prin împușcare și fără împușcare ale craniului și creierului se bazează pe două principii de bază: 1) asistență cât mai curând posibil după accidentare; 2) natura completă, cuprinzătoare și completă a intervențiilor chirurgicale(Fig. 14.18.) .
Toți răniți în targă cu leziuni cerebrale prin împușcare și fără împușcare primesc îngrijiri neurochirurgicale specializate la VPNhG.

Orez. 14.18. Drenajul tidal după operația PSO a unei plăgi cranio-cerebrale
Răniții plimbați cu leziuni la cap prin împușcare și fără împușcătură, la care spitalul medical nu a identificat simptome focale de leziuni cerebrale și a fost exclus caracterul penetrant al leziunii, sunt trimiși pentru tratament la VPGLR, unde există o secție neurologică specializată. pentru ei.
Întrebări de control:
1. Numiți semnele de leziune penetrantă a craniului și a creierului.
2. Ce criterii stau la baza distincției dintre leziunile cranio-cerebrale deschise și leziunile penetrante ale craniului? Numiți posibilele complicații ale rănilor penetrante la cap.
3. Cum este diferit? tablou clinic vânătaie a creierului de la o comoție cerebrală?
4. Care este diferența dintre tabloul clinic al unei contuzii cerebrale moderate și vânătăi pulmonare grade?
5. Numiți principalul lucru diferenta clinica leziuni cerebrale traumatice severe de la cele negrave.
6. Ce grade de afectare a conștienței sunt caracteristice contuziilor cerebrale severe și cum diferă?
7. Numiți principalele motive pentru dezvoltarea compresiei cerebrale.
8. Ce tablou clinic este caracteristic dezvoltării compresiei cerebrale?
Orice accidentare a capului este considerată periculoasă, deoarece există o probabilitate mare de rănire. În acest caz, se dezvoltă rapid umflarea țesutului cerebral, ceea ce duce la înfundarea unei părți a creierului în foramen magnum. Rezultatul este o întrerupere a activității centrilor vitali care sunt responsabili pentru respirație și circulația sângelui - o persoană își pierde rapid cunoștința, iar probabilitatea morții este mare.
Un alt motiv pentru riscul ridicat de răni la cap este aprovizionarea excelentă cu sânge în această parte a corpului, ceea ce duce la pierderi mari de sânge în caz de rănire. Și în acest caz, va fi necesar să opriți sângerarea cât mai repede posibil.
Este important ca toată lumea să știe cum să acorde corect primul ajutor pentru leziunile capului - măsurile corect efectuate pot salva cu adevărat viața victimei.
Contuziile capului și afectarea țesuturilor moi
 LA tesuturi moi Capul include piele, mușchi și țesut subcutanat. Dacă sunt vânătăi, apare durerea, poate apărea puțin mai târziu umflarea (cunoscutele „umflături”), pielea de la locul vânătăii devine roșie și ulterior se formează o vânătaie.
LA tesuturi moi Capul include piele, mușchi și țesut subcutanat. Dacă sunt vânătăi, apare durerea, poate apărea puțin mai târziu umflarea (cunoscutele „umflături”), pielea de la locul vânătăii devine roșie și ulterior se formează o vânătaie.
În cazul unei vânătăi, este necesar să aplicați frig pe zona rănită - aceasta ar putea fi o sticlă de apă rece, un tampon de încălzire cu gheață sau o pungă de carne de la congelator. Apoi, trebuie să aplicați un bandaj de presiune și asigurați-vă că duceți victima la institutie medicala, chiar dacă se simte grozav. Cert este că doar un specialist poate da evaluare obiectivă starea de sănătate, pentru a exclude afectarea oaselor craniene și/sau.
Deteriorarea țesuturilor moi poate fi, de asemenea, însoțită de sângerare intensă și posibilă detașare a lambourilor cutanate - medicii numesc aceasta o rană a scalpului. Dacă sângele curge lent și are o culoare închisă, atunci trebuie să aplicați un bandaj strâns cu material steril pe rană - de exemplu, un bandaj obișnuit sau o bucată de material călcat pe ambele părți cu un fier fierbinte va funcționa ca mijloc la mână. Dacă sângele țâșnește, aceasta indică o deteriorare a arterei și bandajul de presiune în acest caz devine absolut inutil. Va fi necesar să aplicați un garou orizontal deasupra frunții și deasupra urechilor, dar numai dacă scalpul este deteriorat. Dacă victima are pierderi minore de sânge (ajutorul a fost oferit rapid), atunci este dusă la spital în poziție așezată sau culcat - îi este strict interzis să stea în picioare. Dacă pierderea de sânge este extinsă, atunci pielea victimei devine rapid palidă, transpirația rece apare pe față, poate apărea excitare, care se transformă în letargie - este necesar spitalizare urgentăși strict însoțit de un echipaj de ambulanță.
Procedura de prim ajutor:
- Victima este așezată pe o suprafață plană, care este acoperită cu ceva - o jachetă, o pătură, orice îmbrăcăminte. O pernă este plasată sub tibie.
- Dacă pacientul este într-o poziție, atunci trebuie să-ți plasezi palmele pe ambele părți sub maxilarul inferior și să-i înclini ușor capul înapoi, în timp ce îi împingi simultan bărbia înainte.
- Gura victimei trebuie curățată de salivă cu o batistă curată, iar apoi capul trebuie întors în lateral - acest lucru va împiedica vărsăturile să intre în tractul respirator.
- Dacă rana conţine corp strain, atunci sub nicio formă nu trebuie să îl mutați sau să încercați să îl eliminați - acest lucru poate crește volumul leziunilor cerebrale și poate crește semnificativ sângerarea.
- Pielea din jurul leziunii este curățată cu un prosop sau orice cârpă, apoi se aplică un bandaj de presiune pe rană: mai multe straturi de cârpă/tifon, apoi orice obiect dur (telecomandă TV, săpun) este plasat deasupra plăgii. rană și bandajată bine astfel încât obiectul să comprime vasul.
- Dacă sângerarea este prea severă și nu este posibil să aplicați un bandaj, atunci trebuie să apăsați pielea din jurul rănii cu degetele, astfel încât sângele să nu mai curgă. O astfel de presiune cu degetul trebuie efectuată înainte de sosirea echipei de ambulanță.
După ce sângerarea s-a oprit, puteți aplica gheață sau o sticlă de apă rece pe rană, puteți acoperi cu grijă victima și o puteți duce de urgență la orice unitate medicală.
Notă:dacă există o clapă de piele ruptă, atunci trebuie să fie înfășurată într-o cârpă sterilă (sau orice altă cârpă), așezată într-un loc rece (aplicarea pe gheață este interzisă!) și trimisă împreună cu victima la o unitate medicală - cel mai probabil, chirurgii vor putea folosi acest lambou de piele pentru a efectua operații de refacere a țesuturilor moi.
Leziuni la cap închise
 Dacă apare partea superioară a craniului, atunci este aproape imposibil să se determine dacă există o fractură fără. Prin urmare, dacă te lovești de scalp, ar fi o greșeală să crezi că a fost doar o vânătaie. Victima trebuie așezată pe o targă fără pernă, aplicată cu gheață pe cap și dusă la o unitate medicală. Dacă o astfel de vătămare este însoțită de tulburări de conștiență și respirație, atunci asistența trebuie acordată în conformitate cu simptomele existente, inclusiv compresiile toracice și respirația artificială.
Dacă apare partea superioară a craniului, atunci este aproape imposibil să se determine dacă există o fractură fără. Prin urmare, dacă te lovești de scalp, ar fi o greșeală să crezi că a fost doar o vânătaie. Victima trebuie așezată pe o targă fără pernă, aplicată cu gheață pe cap și dusă la o unitate medicală. Dacă o astfel de vătămare este însoțită de tulburări de conștiență și respirație, atunci asistența trebuie acordată în conformitate cu simptomele existente, inclusiv compresiile toracice și respirația artificială.
Cea mai gravă și periculoasă leziune a capului este o fractură a bazei craniului. Această rănire apare adesea la căderea de la înălțime și se caracterizează prin leziuni ale creierului. Trăsătură distinctivă Fractura bazei craniului - scurgere de lichid incolor (LCR) sau sânge din urechi și nas. Dacă apare și o leziune a nervului facial, victima va experimenta asimetrie facială. Pacientul are un puls rar, iar o zi mai târziu se dezvoltă hemoragie în zona orbitală.
Notă:Transportul unei victime cu o fractură a bazei craniului trebuie să fie extrem de atent, fără a agita targa. Pacientul este așezat pe o targă pe burtă (în acest caz, este necesar să se monitorizeze în mod constant absența vărsăturilor) sau pe spate, dar în această poziție capul trebuie să fie întors cu atenție în lateral dacă începe să vărsă. Pentru a evita retragerea limbii în timpul transportului pe spate, gura pacientului este ușor deschisă și se pune un bandaj sub limbă (este tras ușor înainte).
Traumatism maxilo-facial
 În cazul unei vânătăi, se vor observa dureri severe și umflături, buzele devin rapid inactive. Primul ajutor în acest caz constă în aplicarea unui bandaj de presiune și aplicarea rece pe locul rănirii.
În cazul unei vânătăi, se vor observa dureri severe și umflături, buzele devin rapid inactive. Primul ajutor în acest caz constă în aplicarea unui bandaj de presiune și aplicarea rece pe locul rănirii.
Când maxilarul inferior este fracturat, victima nu poate vorbi; salivare abundentă. O fractură a maxilarului superior este extrem de rară și este însoțită de durere acută și acumulare rapidă de sânge în țesut subcutanat, care schimbă radical forma feței.
Ce trebuie făcut în cazul fracturilor maxilarului:

Notă:Transportul unui astfel de pacient la o unitate medicală se efectuează culcat pe burtă. Dacă victima devine brusc palidă, atunci trebuie să ridicați capătul inferior al targii (sau doar picioarele atunci când vă transportați), astfel încât o sferă de sânge să curgă în cap, dar trebuie să aveți grijă să nu creșteți sângerarea.
Luxația maxilarului inferior
Această rănire este foarte frecventă deoarece se poate întâmpla atunci când râzi, căscat prea mult, când lovești, iar la persoanele în vârstă apare luxația obișnuită a maxilarului.
Semne ale stării în cauză:
- deschide gura;
- salivare severă;
- nu există vorbire (victima scoate sunete mâhâite);
- mișcările maxilarului sunt dificile.
 Ajutorul este reducerea luxației. Pentru a face acest lucru, persoana care oferă asistență trebuie să stea în fața victimei așezată pe un scaun. Injectat în gură degetele mari de-a lungul molarilor inferiori. Apoi maxilarul este forțat înapoi și în jos. Dacă manipularea a fost efectuată corect, mișcările maxilarului și vorbirea victimei sunt imediat restabilite.
Ajutorul este reducerea luxației. Pentru a face acest lucru, persoana care oferă asistență trebuie să stea în fața victimei așezată pe un scaun. Injectat în gură degetele mari de-a lungul molarilor inferiori. Apoi maxilarul este forțat înapoi și în jos. Dacă manipularea a fost efectuată corect, mișcările maxilarului și vorbirea victimei sunt imediat restabilite.
Notă:când este realiniată, maxilarul victimei se închide spontan cu o amplitudine și forță mare. Prin urmare, înainte de a efectua procedura, trebuie să vă înfășurați degetele cu orice cârpă și să încercați să vă trageți imediat mâinile din gura victimei imediat după ce apare clicul caracteristic (aceasta este articulația care se fixează la loc). În caz contrar, persoana care oferă asistență poate fi rănită.
Chiar și cu o rană mică. Cele mai sigure răni sunt cele de pe partea din față a craniului, deși arată terifiant. Trebuie amintit că o mică rană pe spatele capului este mult mai periculoasă decât o suprafață uriașă ruptă în zona obrajilor.
Pentru leziuni la cap volumul prim ajutor, care poate fi acordat victimei este foarte mic, deoarece în astfel de situații este necesară asistența medicală calificată. Prin urmare, principalul ajutor pentru o victimă cu o rană la cap este de fapt livrarea sa promptă la o unitate medicală și oprirea sângerării.
Algoritmii pentru acordarea primului ajutor pentru leziunile capului diferă în funcție de doi factori - prezența sau absența unui obiect străin în rană. Să luăm în considerare ambii algoritmi separat.
Algoritm pentru acordarea primului ajutor unei victime cu un obiect străin într-o rană la cap
1. Estimați viteza probabilă de sosire a ambulanței. Dacă ambulanţa serviciu medical poate ajunge în decurs de o jumătate de oră, ar trebui să o sunați imediat și apoi să începeți să acordați primul ajutor victimei. Dacă ambulanța nu sosește în 20 - 30 de minute, atunci ar trebui să începeți să acordați primul ajutor și apoi să organizați livrarea victimei la spital pe cont propriu (în propria mașină, la transportul de trecere, sunând prieteni, cunoștințe, etc.);
2.
3.
Dacă o persoană este inconștientă, capul său ar trebui să fie înclinat înapoi și întors într-o parte, deoarece în această poziție aerul poate trece liber în plămâni, iar vărsăturile vor fi îndepărtate în exterior fără a amenința să înfunde căile respiratorii;
4.
Dacă orice obiect străin iese din cap (cuțit, bară de armare, daltă, cui, topor, seceră, fragment de scoici, mine etc.), nu îl atingeți și nu mișcați. Nu încercați să îndepărtați un obiect din rană, deoarece orice mișcare poate crește cantitatea de țesut deteriorat, poate înrăutăți starea persoanei și crește riscul de deces;
5.
Mai întâi, inspectați capul pentru sângerare. Dacă există unul, ar trebui oprit. Pentru a face acest lucru, trebuie să aplicați un bandaj de presiune. în felul următor: Puneți o bucată de cârpă curată sau tifon împăturită în 8 până la 10 straturi la locul sângerării. Puneți un obiect dur deasupra tifonului sau țesăturii care va pune presiune asupra vasului, oprind sângerarea. Puteți folosi orice obiect mic, dens, cu o suprafață plană, de exemplu, o cutie, o telecomandă a televizorului, un săpun, un pieptene etc. Obiectul este legat de cap cu un bandaj strâns din orice material disponibil - bandaj, tifon, bucată de material, îmbrăcăminte ruptă etc.;
6.
Dacă este imposibil să aplicați un bandaj de presiune, atunci ar trebui să încercați să opriți sângerarea apăsând vasele cu degetele pe oasele craniului în apropierea locului leziunii. În acest caz, degetul trebuie ținut pe vas până când sângele nu mai curge din rană;
7.
Un obiect care iese din rană trebuie pur și simplu fixat, astfel încât să nu se miște sau să se miște în timp ce victima este transportată. Pentru a face acest lucru, faceți o panglică lungă (de cel puțin 2 metri) din orice material de pansament la îndemână (tifon, bandaje, țesătură, piese de îmbrăcăminte etc.) legând mai multe bucăți scurte într-una singură. Banda este aruncată peste obiect exact în mijloc pentru a forma două capete lungi. Apoi aceste capete sunt înfășurate strâns în jurul obiectului proeminent și legate într-un nod strâns;
8.
După fixarea obiectului străin în rană și oprirea sângerării, dacă este cazul, trebuie aplicat rece cât mai aproape de acesta, de exemplu, un pachet de gheață sau un tampon de încălzire cu apă;
9.
Victima este înfășurată în pături și transportată în poziție orizontală, cu capătul piciorului ridicat.
Algoritm pentru acordarea primului ajutor pentru leziunile capului fără un obiect străin în rană
 1.
Estimați viteza probabilă de sosire a ambulanței. Dacă ambulanța poate ajunge în decurs de o jumătate de oră, ar trebui să o sunați imediat și apoi să începeți să acordați primul ajutor victimei. Dacă ambulanța nu sosește în 20 - 30 de minute, atunci ar trebui să începeți să acordați primul ajutor și apoi să organizați livrarea victimei la spital pe cont propriu (în propria mașină, la transportul de trecere, sunând prieteni, cunoștințe, etc.);
1.
Estimați viteza probabilă de sosire a ambulanței. Dacă ambulanța poate ajunge în decurs de o jumătate de oră, ar trebui să o sunați imediat și apoi să începeți să acordați primul ajutor victimei. Dacă ambulanța nu sosește în 20 - 30 de minute, atunci ar trebui să începeți să acordați primul ajutor și apoi să organizați livrarea victimei la spital pe cont propriu (în propria mașină, la transportul de trecere, sunând prieteni, cunoștințe, etc.); 2.
Așezați persoana în poziție orizontală pe o suprafață plană, de exemplu, podea, sol, bancă, masă etc. Așezați sub picioare o pernă din orice material astfel încât partea inferioară a corpului să fie ridicată cu 30 - 40 o;
3.
Dacă o persoană este inconștientă, capul trebuie să fie înclinat înapoi și întors într-o parte, deoarece în această poziție aerul poate trece liber în plămâni, iar vărsăturile vor fi îndepărtate fără a amenința că blocarea căilor respiratorii;
4.
Dacă există o rană deschisă pe cap, nu încercați să o spălați, să o simțiți sau să împingeți țesutul căzut înapoi în cavitatea craniului. Dacă există o rană deschisă, trebuie pur și simplu să așezați un șervețel curat deasupra ei și să-l lipiți ușor de cap. Toate celelalte pansamente trebuie aplicate fără a afecta această zonă;
5.
Apoi examinați suprafața capului pentru sângerare. Dacă apare sângerare, aceasta trebuie oprită prin aplicarea unui bandaj de presiune. Pentru a face acest lucru, așezați o bucată de cârpă curată sau tifon împăturită în 8 până la 10 straturi direct pe locul din care curge sângele. Puneți un obiect dur deasupra tifonului sau țesăturii care va pune presiune asupra vasului, oprind sângerarea. Puteți folosi orice obiect mic, dens, cu o suprafață plană, de exemplu, o cutie, o telecomandă a televizorului, un săpun, un pieptene etc. Obiectul este legat de cap cu un bandaj strâns din orice material disponibil - bandaj, tifon, bucată de material, îmbrăcăminte ruptă etc.;
6.
Dacă nu se poate aplica un bandaj sub presiune, atunci capul este pur și simplu înfășurat strâns cu orice material de pansament (bandaje, tifon, bucăți de țesătură sau îmbrăcăminte), acoperind locul din care curge sângele;
7.
Dacă nu există materiale pentru aplicarea unui bandaj, atunci ar trebui să opriți sângerarea apăsând ferm vasul deteriorat cu degetele pe oasele craniului. Vasul trebuie apăsat pe oasele craniului la 2-3 cm deasupra plăgii. Țineți vasul prins până când sângele nu mai curge din rană;
8.
După oprirea sângerării și izolarea plăgii deschise cu un șervețel, este necesar să se așeze victima în poziție culcat cu picioarele ridicate și să o învelească în pături. Apoi ar trebui să așteptați o ambulanță sau să transportați singur persoana la spital. Transportul se efectuează în aceeași poziție - culcat cu picioarele ridicate.

