एक बच्चे में यकृत पैरेन्काइमा में व्यापक परिवर्तन का कारण बनता है। एक बच्चे में बढ़ा हुआ जिगर. जिगर की शारीरिक जांच
अगर बच्चे का लीवर बड़ा हो तो क्या करें? इस समस्या के लिए मुझे किस डॉक्टर से संपर्क करना चाहिए, बीमारी का इलाज कैसे करें?
कई माता-पिता जो अपने बच्चे में हेपेटोमेगाली (बढ़े हुए जिगर) का सामना कर रहे हैं, इन सवालों के जवाब तलाश रहे हैं।
हालाँकि, विशेषज्ञ चेतावनी देते हैं कि केवल एक योग्य चिकित्सक को ही निदान करना चाहिए, माँ और पिताजी को नहीं।
अलागिल सिंड्रोम वाले बच्चों के लिए आहार का सेवन
अस्पताल पीडियाट्रिक एंटरल एक्सेस सेंटर के माध्यम से ये सेवाएं प्रदान करता है। आपके बच्चे के डॉक्टर और आहार विशेषज्ञ यह सुनिश्चित करने के लिए आपके बच्चे के साथ काम करेंगे कि उसे यह मिले सर्वोत्तम पोषणवृद्धि और विकास का समर्थन करना। अलागिल सिंड्रोम वाले बच्चों को इसका सेवन करना चाहिए उच्च कैलोरी आहारउनके कारण ख़राब विकासऔर वसा को अवशोषित करने की क्षमता कम हो गई। अलागिल सिंड्रोम से पीड़ित बच्चा 50% तक मलत्याग कर सकता है आहार वसाउसकी कुर्सी पर. आपके बच्चे का डॉक्टर फार्मूला या लिख सकता है भोजन के पूरकमध्यम श्रृंखला ट्राइग्लिसराइड्स क्योंकि अलागिल सिंड्रोम वाले बच्चे इस प्रकार की वसा को बेहतर ढंग से अवशोषित करने में सक्षम होते हैं।
लीवर बढ़ने का क्या कारण है?
डॉक्टर बढ़े हुए लीवर को नहीं मानते हैं स्वतंत्र रोग. अधिकतर परिस्थितियों में समान स्थितिविभिन्न बीमारियों का एक लक्षण है।
यह ध्यान दिया जाना चाहिए कि 6-7 वर्ष से कम उम्र के बच्चों में, मध्यम हेपेटोमेगाली को बिल्कुल सामान्य माना जाता है - यकृत के आकार में मामूली वृद्धि।
कुछ माता-पिता कहते हैं कि उत्पाद उच्च सामग्रीवसा बच्चे को मुफ्त देती है वसायुक्त मल, इसलिए वे अपने बच्चे को कम वसा वाले आहार पर रखते हैं। आमतौर पर इसकी अनुशंसा नहीं की जाती क्योंकि वसा कैलोरी का सबसे केंद्रित स्रोत है। यदि आपका बच्चा कम वसा वाले आहार पर है क्योंकि वह वसा सहन नहीं कर सकता है, तो आपको यह सुनिश्चित करने के लिए प्रयास करने की आवश्यकता होगी कि आपका बच्चा बढ़ने के लिए पर्याप्त कैलोरी का उपभोग करे। एक पंजीकृत आहार विशेषज्ञ आपके बच्चे के विकास और आहार का मूल्यांकन कर सकता है और फिर आहार संबंधी सिफारिशें करने में मदद कर सकता है।
यह विचलन शरीर विज्ञान के कारण है, और किसी उपचार की आवश्यकता नहीं है। यदि किसी शिशु या 6-7 वर्ष से अधिक उम्र के बच्चे में लीवर बड़ा हो गया है, तो हेपेटोमेगाली कुछ बीमारियों की उपस्थिति का संकेत देता है। ऐसे में आपको डॉक्टर से सलाह जरूर लेनी चाहिए और जांच करानी चाहिए।
ज्यादातर मामलों में एक बच्चे में बढ़े हुए लीवर का कारण विभिन्न बीमारियाँ होती हैं।
विकास संबंधी समस्याएं और अलागिल सिंड्रोम
अलागिल सिंड्रोम की प्रारंभिक रिपोर्टों में बौद्धिक हानि के रूप में वर्णित किया गया था आम लक्षण. अधिक बाद की पढ़ाई 16 प्रतिशत रोगियों में सकल मोटर कौशल में मध्यम देरी और बहुत कम में हल्की मानसिक मंदता देखी गई। सीखने की अक्षमताओं की व्यापकता को कम करना नवीनतम शोधसंभवतः बीमारी की पहले से पहचान और विशेष रूप से अधिक आक्रामक चिकित्सा और पोषण संबंधी हस्तक्षेप का प्रतिनिधित्व करता है विटामिन की खुराक.
वयस्कों के विपरीत, जो हेपेटोमेगाली से भी पीड़ित हैं, बच्चे शराब और सिगरेट का दुरुपयोग नहीं करते हैं, और हानिकारक पदार्थों के साथ काम नहीं करते हैं।
अक्सर बच्चे का लीवर खराबी के कारण बड़ा हो जाता है संचार प्रणाली, पित्त पथ, चयापचय संबंधी विकारों के मामले में।
इसके कारण अंग ऊतक की क्षति में भी हो सकते हैं: पित्त सिरोसिस (क्रोनिक)। स्व - प्रतिरक्षी रोग), फ़ाइब्रोसिस (दीवारों का मोटा होना सूजन प्रक्रियाएँ), सिस्ट और घातक ट्यूमर की उपस्थिति।
अलागिल सिंड्रोम के बारे में अक्सर पूछे जाने वाले प्रश्न
यदि आपके बच्चे के विकास में देरी होने का संदेह है, तो उसे मूल्यांकन के लिए विकासात्मक बाल रोग विशेषज्ञ के पास भेजा जा सकता है।
अलागिला सिंड्रोम हमेशा विरासत में मिलता है
अलागिल सिंड्रोम के लगभग आधे मामलों में, बच्चे को माता-पिता से जीन उत्परिवर्तन विरासत में मिलता है। अन्य आधे वे हैं जिन्हें हम "नए उत्परिवर्तन" कहते हैं, जिसका अर्थ है कि उत्परिवर्तन एक जीन में हुआ, या तो जब अंडाणु या शुक्राणु का निर्माण हुआ, या पहली कोशिकाओं में से एक में। विकासशील भ्रूण. जबकि जिन माता-पिता के बच्चों में अलागिला सिंड्रोम का निदान किया गया है, वे अक्सर गर्भावस्था के दौरान हुई चीजों को याद करते हैं, जैसे कि गिरना या इसके संपर्क में आना रासायनिक पदार्थया दवाओं के मामले में, यह याद रखना महत्वपूर्ण है कि आप जो कुछ भी करते हैं वह प्राकृतिक कोशिका विभाजन प्रक्रिया के हिस्से के रूप में इन नए उत्परिवर्तनों का कारण या उन्हें होने से रोक नहीं सकता है।एक नवजात शिशु विभिन्न जन्मजात संक्रामक रोगों (उदाहरण के लिए, हर्पीस, टॉक्सोप्लाज्मोसिस, रूबेला), दिल की विफलता और पित्त नलिकाओं की अतिवृद्धि के कारण यकृत वृद्धि से पीड़ित हो सकता है।
कुछ मामलों में, बच्चे के पास है हेमोलिटिक रोग(मां और बच्चे के बीच आरएच कारकों में अंतर) या रक्तस्रावी टेलैंगिएक्टेसिया (रक्त वाहिकाओं के विकास में विकार)।
जिस व्यक्ति को नए उत्परिवर्तन के परिणामस्वरूप अलागिला सिंड्रोम होता है, उसकी संतानों में उत्परिवर्तन पारित होने की 50 प्रतिशत संभावना होती है। पहला कदम परिवार के उस सदस्य में उत्परिवर्तन की पहचान करना है जिसे अलाजिला सिंड्रोम है। एक बार जब इस व्यक्तिगत उत्परिवर्तन की पहचान हो जाती है, तो परिवार के अन्य सदस्यों का परीक्षण किया जा सकता है।
इन मामलों में, इन परिवार के सदस्यों को भुगतना होगा नैदानिक अनुसंधानऔर मूल्यांकन के लिए परामर्श सूक्ष्म लक्षणअलागिल सिंड्रोम, सहित। नेत्र परीक्षणबढ़े हुए लिवर एंजाइमों को देखने के लिए पोस्टीरियर एम्ब्रियोटॉक्सन लिवर फंक्शन परीक्षण की जांच करें। हल्के हृदय संबंधी लक्षणों से बचने के लिए हृदय रोग विशेषज्ञ या इंटर्निस्ट से परामर्श लें। चेहरे की विशिष्ट विशेषताओं का मूल्यांकन करने के लिए डिस्मॉर्फोलॉजी में प्रशिक्षित आनुवंशिकीविद् से परामर्श। तितली कशेरुकाओं को देखने के लिए रीढ़ की हड्डी का एक्स-रे। . दुर्भाग्य से, इस नैदानिक कार्य की व्याख्या करना कभी-कभी मुश्किल हो सकता है क्योंकि कुछ समान निष्कर्ष उन लोगों में पाए जाते हैं जिनके पास अलागिल सिंड्रोम नहीं है।
यदि किसी बच्चे का यकृत और प्लीहा बड़ा हुआ है, तो यह शरीर में सूजन की उपस्थिति का संकेत हो सकता है।
ऐसी प्रक्रियाओं से सभी प्रकार के हेपेटाइटिस की घटना, पित्त नलिकाओं में रुकावट और अंग ऊतक (फोड़ा) में मवाद का निर्माण होता है।
लीवर हो सकता है बड़ा आकार, आवश्यकता से अधिक, कुफ़्फ़र कोशिकाओं की संख्या में वृद्धि के कारण (वे पुरानी रक्त कोशिकाओं के प्रसंस्करण में लगे हुए हैं)। यह सेप्सिस या हाइपरविटामिनोसिस के कारण होता है।
अलागिल सिंड्रोम से परिचित एक नैदानिक आनुवंशिकीविद् या आनुवंशिक परामर्शदाता को माता-पिता के निष्कर्षों या व्यक्ति के दोबारा होने के जोखिम को निर्धारित करने के प्रयासों के साथ तुलना पर पुनर्विचार करना चाहिए। यदि अलागिल सिंड्रोम वाले बच्चे के माता-पिता अपने बच्चे में जीन उत्परिवर्तन या विलोपन को बर्दाश्त नहीं कर पाते हैं, तो उनके पास अलागिल सिंड्रोम वाला दूसरा बच्चा होने की बहुत कम संभावना है। हालाँकि यह संभावना बहुत कम है, लेकिन शून्य भी नहीं है। यदि किसी अंडे या शुक्राणु में कोई नया उत्परिवर्तन होता है, तो यह भी संभव है कि यह कई अन्य अंडे या शुक्राणु में मौजूद हो।
अक्सर ब्लड कैंसर के कारण बच्चे का लीवर बढ़ जाता है लसीकापर्व, हेपेटोमा की उपस्थिति ( मैलिग्नैंट ट्यूमर) या किसी अंग में मेटास्टेसिस, लौह चयापचय संबंधी विकार, त्वरित वृद्धिप्रतिरक्षा कोशिकाओं की संख्या.
उपरोक्त अधिकांश बीमारियाँ न केवल स्वास्थ्य के लिए, बल्कि बच्चे के जीवन के लिए भी खतरनाक हैं, इसलिए यदि आपको हेपेटोमेगाली का संदेह है, तो आपको शरीर का निदान करने और समय पर उपचार शुरू करने के लिए निश्चित रूप से डॉक्टर से परामर्श लेना चाहिए।
क्या एलागिल सिंड्रोम के लिए प्रसव पूर्व परीक्षण होता है?
जब कोशिकाओं के एक उपसमूह में इसके समान जीन उत्परिवर्तन या विलोपन होता है, तो इसे गोनैडल मोज़ेकिज़्म कहा जाता है। गोनाडल मोज़ेकवाद है एक दुर्लभ घटना, लेकिन ऐसा होता है. नए उत्परिवर्तन वाले बच्चे के माता-पिता के लिए उसी उत्परिवर्तन वाला दूसरा बच्चा पैदा करने का जोखिम लगभग 1 प्रतिशत अनुमानित है। एक बार अलागिल सिंड्रोम वाले बच्चे में उत्परिवर्तन या विलोपन की पहचान हो जाने पर, माता-पिता और परिवार के अन्य सदस्यों का जीन परिवर्तन के लिए परीक्षण किया जा सकता है। यदि किसी व्यक्ति में उत्परिवर्तन या विलोपन पाया जाता है, तो गर्भावस्था के दौरान इसके होने की 50 प्रतिशत संभावना होती है।
हेपेटोमेगाली के लक्षण और निदान
माता-पिता के लिए यह निर्धारित करना काफी मुश्किल हो सकता है कि क्या उनके बच्चे का लीवर किसी बीमारी के कारण बड़ा हुआ है, या क्या मध्यम हेपेटोमेगाली देखी गई है, जो सामान्य है।
यह ध्यान दिया जाना चाहिए कि यदि बच्चा 2 वर्ष से कम उम्र का है, तो अंग का दाहिना किनारा पसलियों से 2 सेंटीमीटर तक आगे निकल सकता है, और इसे माना जाता है सामान्य घटना, भले ही बच्चा केवल कुछ महीने का ही क्यों न हो।
अलागिल लक्षण की गंभीरता इतनी भिन्न क्यों होती है?
गर्भावस्था के दौरान, मानक प्रसवपूर्व परीक्षण के साथ भ्रूण का उत्परिवर्तन के लिए परीक्षण किया जा सकता है। अन्य प्रसव पूर्व परीक्षण, जैसे भ्रूण इकोकार्डियोग्राम, जो गंभीर हृदय दोषों को देखने के लिए डिज़ाइन किया गया है, प्रदान कर सकते हैं अतिरिक्त जानकारी, लेकिन वे भी सीमित हैं। डॉक्टरों ने कहा कि अलागिल सिंड्रोम की गंभीरता व्यक्ति-दर-व्यक्ति में व्यापक रूप से भिन्न हो सकती है। यहां तक कि जब उन्होंने प्रभावित भाई-बहनों या प्रभावित माता-पिता की तुलना अपने बच्चे से की, तो उन्होंने माना कि अलागिल की अभिव्यक्तियाँ बहुत भिन्न हो सकती हैं।
पर कुछ बीमारियाँ(रिकेट्स, मायोपैथी) बच्चे के शरीर के कारण लीवर बढ़ा हुआ दिखाई देता है।
इस मामले में, अंग का कॉस्टल आर्च के किनारे से तीन से चार सेंटीमीटर आगे तक फैला होना मानक है।
2 से 6-7 साल की उम्र का एक बच्चा अच्छी हालत मेंस्वास्थ्य में लीवर पसलियों से परे एक सेंटीमीटर तक की दूरी पर फैला हुआ होता है।
अलागिल सिंड्रोम में खुजली का कारण क्या है और इससे क्या राहत मिल सकती है?
यह तब और अधिक स्पष्ट हो गया जब जीन उत्परिवर्तन के लिए प्रभावित व्यक्तियों के परिवार के सदस्यों का परीक्षण करना संभव हो गया। उनमें एक या दो कम गंभीर निष्कर्ष हो सकते हैं - जैसे कि पश्च भ्रूणविष, तितली रीढ़, निर्दोष हृदय बड़बड़ाहट, या चरित्र लक्षणव्यक्ति - जिनकी कभी आवश्यकता नहीं पड़ी चिकित्सा देखभाल. रक्त में पित्त बढ़ने से अलागिल सिंड्रोम वाले बच्चों को खुजली का अनुभव होता है। आपके बच्चे का डॉक्टर पित्त प्रवाह को बढ़ाने के लिए उर्सोडॉक्सिकोलिक एसिड जैसी दवाएं लिख सकता है, जिससे खुजली कम हो जाएगी।
उभार में कमी बच्चों की हड्डियों की वृद्धि और कॉस्टल आर्क के विस्तार से जुड़ी है। 6-7 वर्ष की आयु के बाद, बिना स्वास्थ्य समस्याओं वाले बच्चे में, लीवर को कहीं भी बाहर नहीं निकलना चाहिए।
इस प्रकार, यदि कॉस्टल आर्च से परे अंग के दाहिने किनारे के फलाव की दूरी में वृद्धि होती है, तो गंभीर कारणएक डॉक्टर से परामर्श।
अलागिल सिंड्रोम वाले बच्चों का विकास ख़राब क्यों होता है?
वह सिफ़ारिश भी कर सकता है एंटिहिस्टामाइन्स. अपने बच्चे की त्वचा को एमोलिएंट लोशन से नम रखना सुनिश्चित करें और नाखूनों को काटते रहें। हम पूरी तरह से यह नहीं समझ पाए हैं कि अलागिली सिंड्रोम से पीड़ित बच्चों का विकास क्यों विफल हो जाता है।
अलागिल सिंड्रोम वाले बच्चों में ज़ैंथोमास विकसित होने का क्या कारण है?
अलागिल सिंड्रोम वाले बच्चों में, पित्त प्रवाह में सहज सुधार अक्सर 3 साल की उम्र के बाद होता है, जिसके परिणामस्वरूप लिपिड स्तर और ज़ैंथोमा में कमी आती है।क्या बच्चों में अलागिल सिंड्रोम विकसित होने का खतरा है? दिल का दौराअधिक में देर से उम्रके कारण उच्च स्तरकोलेस्ट्रॉल. यह सर्वविदित है कि वयस्कों में उच्च कोलेस्ट्रॉल का स्तर हृदय रोग के खतरे को बढ़ाता है। अलागिला सिंड्रोम वाले बच्चों में बाद के जीवन में दिल के दौरे के जोखिम पर उच्च कोलेस्ट्रॉल का प्रभाव अज्ञात है, हालांकि यह कोई समस्या नहीं है। परिवार अक्सर अपने बच्चों को स्टैटिन दवाएं देने के बारे में पूछते हैं, जिनका उपयोग वयस्कों में कोलेस्ट्रॉल कम करने के लिए किया जाता है।
यह ध्यान दिया जाना चाहिए कि हेपेटोमेगाली खुद को अन्य लक्षणों से महसूस कराती है। बच्चे को लीवर में दर्द का अनुभव होने लगता है और पसलियों के नीचे दाहिनी ओर परिपूर्णता का एहसास हो सकता है।
अंगों की शिथिलता के कारण मुंह में कड़वा स्वाद आ सकता है बुरी गंध, आंतों की खराबी अक्सर शुरू हो जाती है।
मतली और उल्टी भी बढ़े हुए लिवर का संकेत हो सकती है। बच्चे की भूख ख़राब हो जाती है, बच्चा जल्दी थक जाता है और अपने आस-पास की हर चीज़ के प्रति उदासीन हो जाता है।
इनका प्रयोग सावधानी से करना चाहिए क्योंकि इनसे लीवर की समस्या हो सकती है। कम कोलेस्ट्रॉल वाले आहार की भी आवश्यकता नहीं है। लोगों को दो तरह से कोलेस्ट्रॉल मिलता है। शरीर, मुख्य रूप से यकृत, उत्पादन करता है अलग मात्राकोलेस्ट्रॉल, और खाद्य पदार्थों में भी कोलेस्ट्रॉल हो सकता है।
कंजेस्टिव हेपेटोमेगाली हृदय की विफलता के कारण यकृत में रक्त का संचय है। गंभीर हृदय विफलता के कारण रक्त हृदय से अवर वेना कावा में बहाल हो जाता है। यह जमाव अवर वेना कावा और यकृत शिराओं सहित रक्त ले जाने वाली अन्य नसों में दबाव बढ़ाता है। यदि यह दबाव काफी अधिक है, तो लीवर रक्त से भर जाता है और ख़राब हो जाता है।
कुछ मामलों में, तथाकथित तारे पेट पर दिखाई दे सकते हैं - पतली केशिकाओं का एक जाल। बच्चे की त्वचा, साथ ही आंखों का सफेद भाग, हल्का पीलापन लिए हुए हो सकता है।
एक लक्षण यह है कि लीवर का आकार बढ़ना शुरू हो गया है और वह है पीलिया सौम्य रूप. शरीर में तरल पदार्थ जमा होने के कारण बच्चे का पेट गोल और घना हो जाता है।
अधिकांश लोगों में कोई लक्षण नहीं होते। अन्य लोगों में, अधिक काम करने वाले लिवर के कारण पेट में असुविधा होती है, जो आमतौर पर नरम होता है। यकृत कोमल और बढ़ा हुआ होता है। गंभीर मामलों में, त्वचा और आंखों का सफेद भाग पीला हो सकता है, जिसे पीलिया कहा जाता है। तरल पदार्थ जमा हो सकता है पेट की गुहा- जलोदर नामक विकार। प्लीहा भी बढ़ने लगता है। यदि संचय गंभीर और दीर्घकालिक है, तो जिगर की क्षति या गंभीर घाव भी विकसित हो जाते हैं।
डॉक्टरों को हृदय विफलता वाले लोगों में इस विकार पर संदेह है विशिष्ट लक्षण. हेपेटाइटिस यकृत की सूजन है। पेट के दाहिनी ओर लीवर होता है महत्वपूर्ण शरीर, जो प्रक्रिया करता है पोषक तत्व, दवाओं का चयापचय करता है और शरीर से विषाक्त पदार्थों को साफ करने में मदद करता है।
ये सभी लक्षण आपके बच्चे को डॉक्टर के पास ले जाने के लिए काफी गंभीर माने जाते हैं, खासकर यदि बच्चा एक वर्ष से कम उम्र का हो।
हेपेटोमेगाली के निदान में मुख्य रूप से शामिल हैं दृश्य निरीक्षण त्वचाबच्चों के डॉक्टर, पेट का स्पर्श।

हेपेटाइटिस के अधिकांश मामले वायरस के कारण होते हैं। हेपेटाइटिस, जो वायरस के कारण नहीं होता है, ऐसी चीजों से हो सकता है। यकृत को होने वाले नुकसान जीवाणु संक्रमण, विषाक्त पदार्थ के कारण जिगर की क्षति, जिगर के अंग को सामान्य रक्त आपूर्ति में रुकावट के कारण, जिगर क्षेत्र में पेट के आघात के माध्यम से पित्त के प्रवाह में रुकावट के कारण, जिगर पर हमला प्रतिरक्षा तंत्रशरीर में लीवर की ही समस्या है। हेपेटाइटिस ए के टीके ने संयुक्त राज्य अमेरिका और अन्य विकसित देशों में संक्रमण को दुर्लभ बनाने में मदद की है।
निदान को स्पष्ट करने के लिए, डॉक्टर बीमार बच्चे को दवा लिख सकते हैं अतिरिक्त परीक्षाएं– एक्स-रे, परिकलित टोमोग्राफी, लेप्रोस्कोपी।
कुछ मामलों में, शरीर में कृमि की उपस्थिति की जांच करने के लिए स्क्रैपिंग ली जा सकती है, रक्त परीक्षण, यकृत परीक्षण, यकृत बायोप्सी और एक कंट्रास्ट एजेंट का उपयोग करके संवहनी परीक्षण किया जा सकता है।
हालांकि हेपेटाइटिस ए संक्रमण का कारण बन सकता है गंभीर लक्षणकुछ अन्य हेपेटाइटिस वायरस के विपरीत, यह शायद ही कभी दीर्घकालिक यकृत क्षति का कारण बनता है। जो लोग हेपेटाइटिस ए संक्रमण से ठीक हो जाते हैं वे वायरस के प्रति प्रतिरक्षित होते हैं और उन्हें यह दोबारा नहीं होता है।
हेपेटाइटिस बी एक अधिक गंभीर संक्रमण है। इससे लीवर सिरोसिस हो सकता है, यकृत का काम करना बंद कर देनाया लीवर कैंसर का कारण बनता है गंभीर रोगऔर यहां तक कि मौत भी. हेपेटाइटिस बी वायरस रक्त या अन्य माध्यम से एक व्यक्ति से दूसरे व्यक्ति में फैलता है जैविक तरल पदार्थ. संयुक्त राज्य अमेरिका में, यह अक्सर किसी ऐसे व्यक्ति के साथ असुरक्षित यौन संबंध के माध्यम से होता है जिसे यह बीमारी है या साझा सुइयों के साथ दवाओं का इंजेक्शन लगाने से होती है जो निष्फल नहीं होती हैं, और एक संक्रमित मां से उसके अजन्मे बच्चे में भी फैल सकती है।
हेपेटोमेगाली का निदान मुख्य रूप से उन कारणों पर निर्भर करता है जिनके कारण लीवर का आकार बढ़ा है।
विकृति विज्ञान का उपचार
यह पता लगाने के बाद कि बच्चे का लीवर बड़ा क्यों है, डॉक्टर पैथोलॉजी के कारणों के आधार पर उपचार निर्धारित करते हैं।
सबसे पहले, दवाएँ लेने का उद्देश्य उस बीमारी को खत्म करना है जो हेपेटोमेगाली का कारण बनी।
कुछ मामलों में (उदाहरण के लिए, संक्रामक रोगों के मामले में), महामारी के विकास को रोकने के लिए एक बच्चे को अस्पताल में भर्ती कराया जा सकता है।
अक्सर, बढ़े हुए लीवर के साथ, नियमित सेवन के साथ, घर पर ही उपचार किया जाता है दवाएंऔर परहेज़.
आहार संबंधी प्रतिबंधों का उद्देश्य रोगग्रस्त यकृत पर भार को कम करना है। इससे उसका काम बहुत आसान हो जाता है और उसे तेजी से ठीक होने में मदद मिलती है।
बच्चे के आहार में शामिल होना चाहिए पादप खाद्य पदार्थ, विटामिन से भरपूरऔर उपयोगी सूक्ष्म तत्व।
चॉकलेट, आइसक्रीम, मीठा और कार्बोनेटेड पेय, मजबूत चाय, कोको, खट्टा रस. कार्बोहाइड्रेट से भरपूर खाद्य पदार्थ खाने की सलाह नहीं दी जाती है।
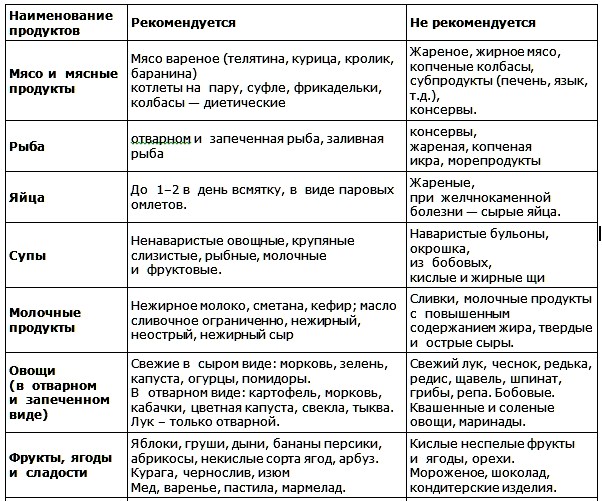
एक प्रकार का अनाज और जई का दलिया, शोरबा, पनीर, उबला हुआ मुर्गी। पीते समय सूखे मेवे की खाद या फलों के पेय को प्राथमिकता देने की सलाह दी जाती है।
यदि आपको शहद से एलर्जी नहीं है, तो इसे नियमित रूप से खाने की सलाह दी जाती है, साथ ही मिठास के लिए इसे पेय पदार्थों में भी शामिल करें।
उम्र के कारण, हेपेटोप्रोटेक्टर्स के समूह की सभी दवाएं बच्चों द्वारा उपयोग के लिए अनुमोदित नहीं हैं। अनुमोदित दवाओं में गैलस्टेना, मेजिम, क्रेओन, एसेंशियल, लीगलॉन, कोलेनजाइम और अन्य शामिल हैं।
उस उम्र पर ध्यान देना अनिवार्य है जिस उम्र में आप कुछ दवाएं ले सकते हैं।
उनमें से कुछ को 1 या 2 साल से उपयोग के लिए अनुमोदित किया गया है, और कुछ को 12 साल से उपयोग के लिए अनुमोदित किया गया है। अपने आप दवाओं का चयन करने की अनुशंसा नहीं की जाती है, यह एक योग्य उपस्थित चिकित्सक द्वारा किया जाना चाहिए;
यदि किसी बच्चे का लीवर बढ़ा हुआ है, तो यह हमेशा चिंता का कारण नहीं होता है। जन्म से लेकर 6-7 वर्ष की आयु तक, अंग का दाहिना किनारा पसलियों से 1-2 सेंटीमीटर आगे तक फैल सकता है, और इसे एक शारीरिक मानदंड माना जाता है।
यदि उभार की दूरी अधिक है, या सात साल के बाद लीवर बड़ा हो गया है, तो यह बच्चे में विभिन्न बीमारियों की उपस्थिति का संकेत हो सकता है।
ऐसे में मरीज को डॉक्टर को दिखाना और सभी जरूरी जांच कराना जरूरी है।
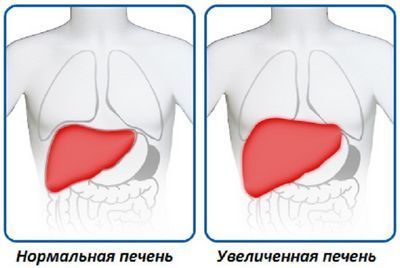
यदि किसी बच्चे को लीवर के आकार में मामूली या स्पष्ट वृद्धि महसूस होती है, तो वे हेपेटोमेगाली जैसी स्थिति की बात करते हैं। बच्चों में हेपेटोमेगाली शारीरिक और रोगविज्ञानी, मध्यम और फैलाना हो सकता है। इसका क्या अर्थ है और जब बच्चे को सहायता की आवश्यकता होती है तो इस सामग्री में चर्चा की जाएगी।
बच्चों में हेपेटोमेगाली के कारण
में बचपनलगभग पांच से सात साल तक, हेपेटोमेगाली शारीरिक हो सकती है। यह लक्षण बिना किसी इलाज के अपने आप ठीक हो जाता है। बड़े बच्चों में, हेपेटोमेगाली की शारीरिक प्रकृति को बाहर रखा गया है: इस स्थिति के कारणों की यहां तलाश की जानी चाहिए।
हेपेटोमेगाली गलत भी हो सकती है, उदाहरण के लिए, श्वसन रोगों (वातस्फीति) के कारण।
बच्चों में हेपेटोमेगाली के लक्षण
बच्चों में हेपेटोमेगाली, यकृत के आकार में वृद्धि के अलावा, निम्नलिखित लक्षणों के साथ हो सकती है:
- त्वचा और श्लेष्मा झिल्ली का पीला पड़ना;
- पेट पर टेलैंगिएक्टेसियास (केशिका तारे) की उपस्थिति;
- दाहिने हाइपोकॉन्ड्रिअम में दर्दनाक अनुभूति और परिपूर्णता की भावना;
- भूख में कमी;
- में कड़वे स्वाद का प्रकट होना मुंह;
- अपच संबंधी विकार;
- उदासीनता, थकान की भावना;
- रक्त जमावट प्रणाली में व्यवधान।
कभी-कभी मुंह से अप्रिय गंध आने लगती है। यदि बीमारी लंबे समय तक जारी रहती है, तो जलोदर हो सकता है - पेट की गुहा में तरल पदार्थ का संचय: इस मामले में, पेट आकार में बढ़ जाता है, गोल और घना हो जाता है।
आम तौर पर, बच्चे का लीवर निचली दाहिनी पसली से आगे नहीं फैला होना चाहिए। यदि अंग 2 सेमी से अधिक फैला हुआ है, तो इस स्थिति को पहले से ही हेपेटोमेगाली के रूप में परिभाषित किया गया है। जैसा कि हमने ऊपर कहा, पांच से सात साल के बच्चे में बढ़ा हुआ लीवर शारीरिक हो सकता है: अक्सर ऐसा इज़ाफ़ा निम्न कारणों से होता है मध्यम चरित्र, यानी, पसली के किनारे से 1-2 सेमी की वृद्धि देखी जाती है।
एक बच्चे में मध्यम हेपेटोमेगाली है चिकित्सा शब्दावली, जिसका उपयोग विशेषज्ञ पैथोलॉजिकल मूल्यों और सामान्य संकेतकों के विवरण के बीच अंतर करने के लिए करते हैं। यानी, अगर वे मध्यम हेपेटोमेगाली के बारे में बात करते हैं, तो उनका मतलब है कि यकृत में वृद्धि होती है, लेकिन यह उतना स्पष्ट नहीं है जितना कि सबसे संभावित बीमारियों के साथ हो सकता है। यह स्थिति टीके लगाने के बाद, या बच्चे के आहार के उल्लंघन के कारण देखी जा सकती है।
मध्यम हेपेटोमेगाली की विपरीत अवधारणा है फैलाना वृद्धिजिगर, वह है, स्पष्ट. अक्सर फैलाना हेपेटोमेगाली तीव्र सूजन या से जुड़ा होता है डिस्ट्रोफिक प्रक्रियाएंअंग में.
बच्चों में हेपेटोमेगाली का निदान
अक्सर यह बच्चों में हेपेटोमेगाली का निदान करने के लिए पर्याप्त हो सकता है। सामान्य परीक्षादाहिने हाइपोकॉन्ड्रिअम के क्षेत्र में अंग के स्पर्श के साथ। आइए याद रखें कि हेपेटोमेगाली कोई बीमारी नहीं है - यह केवल एक लक्षण है, किसी अन्य बीमारी का संकेत है जिसका पता लगाया जाना चाहिए और इलाज किया जाना चाहिए।
डॉक्टर को बच्चे की सावधानीपूर्वक जांच करनी चाहिए, त्वचा के रंग में बदलाव और पेट की स्थिति पर ध्यान देना चाहिए। यकृत और पेट की गुहा फूली हुई होती है।
लिवर की शिथिलता की गंभीरता रक्त जैव रसायन, रक्त के थक्के परीक्षण और अन्य लिवर परीक्षणों के परिणामों से निर्धारित की जा सकती है।
कुछ मामलों में, वे विशेष विशेषज्ञों के परामर्श का सहारा लेते हैं: गैस्ट्रोएंटेरोलॉजिस्ट, हेमेटोलॉजिस्ट, संक्रामक रोग विशेषज्ञ।
सबसे आम और जानकारीपूर्ण निदान पद्धति अल्ट्रासाउंड परीक्षा है। यह विधि विशेषज्ञ को महत्वपूर्ण अतिरिक्त लक्षणों की अनुपस्थिति में यकृत की मध्यम वृद्धि के साथ भी सही निदान स्थापित करने में मदद करेगी। अल्ट्रासाउंड पर, डॉक्टर विकारों के प्रतिध्वनि संकेत देख सकते हैं ऊतक संरचनाजिगर, अस्वाभाविक संरचनाओं और तत्वों की उपस्थिति।
बच्चों में हेपेटोमेगाली का उपचार
बच्चों में हेपेटोमेगाली का उपचार व्यापक होना चाहिए: यह केवल किसी विशेषज्ञ की देखरेख में किया जाता है। यह याद रखना चाहिए कि हेपेटोमेगाली किसी अन्य बीमारी का एक लक्षण मात्र है। इस कारण से, एक या दूसरे का उपयोग चिकित्सा उत्पादअंतर्निहित के बाद ही किया जा सकता है रोगजन्य कारणजिगर का बढ़ना. डॉक्टर द्वारा बताई गई दवाओं को मूल कारण पर काम करना चाहिए और शरीर में रोग प्रक्रिया को रोकना चाहिए।
उदाहरण के लिए, यदि कोई संक्रामक या विषाणुजनित रोगजीवाणुरोधी या एंटीवायरल थेरेपी की जाती है, और उल्लंघन के मामले में चयापचय प्रक्रियाएं- पुनर्स्थापनात्मक या प्रतिस्थापन चिकित्सा. सिरोसिस के मामले में, दवाएं निर्धारित की जाती हैं जो यकृत के कार्य का समर्थन करती हैं, इसके द्वारा स्रावित एंजाइम पदार्थों की कमी को पूरा करती हैं।
हेपेटोप्रोटेक्टिव थेरेपी भी निर्धारित की जा सकती है, जो लीवर को अतिरिक्त सुरक्षा प्रदान करती है। उपयोग की जाने वाली दवाएं एसेंशियल, कार्सिल, हेप्ट्रल आदि हैं।
इसके अलावा, हेपेटोमेगाली के उपचार के लिए विशेष की नियुक्ति की आवश्यकता होती है आहार पोषण. ऐसे आहार का उद्देश्य यकृत के काम को सुविधाजनक बनाना और अंग पर भार को कम करना है। पोषण में वनस्पति-आधारित और संतुलित खाद्य पदार्थों पर जोर दिया गया है, जिसमें वसा और कार्बोहाइड्रेट से भरपूर खाद्य पदार्थों की खपत में कमी की गई है। चयापचय संबंधी विकारों के कारण होने वाले हेपेटोमेगाली के लिए आहार विशेष रूप से प्रासंगिक है।
बच्चों में हेपेटोमेगाली की रोकथाम
बच्चों में हेपेटोमेगाली की रोकथाम में एक महत्वपूर्ण तत्व बच्चे का भोजन का सेवन, आराम आदि का अनुपालन है समय पर इलाजशरीर के रोग.
अति से बचना जरूरी है शारीरिक गतिविधि, विशेष रूप से संक्रामक और के बाद सूजन संबंधी बीमारियाँ. अक्सर हेपेटाइटिस या कोलेसिस्टिटिस के बाद, बच्चे में वृद्धि देखी जा सकती है दर्दबाद शारीरिक व्यायाम, सार्वजनिक परिवहन में सवारी करना, तेज चलना या दौड़ना।
बच्चों को अपनी रोग प्रतिरोधक क्षमता मजबूत करनी चाहिए, हाइपोथर्मिया और सर्दी से बचना चाहिए। अनेक संक्रामक रोग(दाद, एआरवीआई, आदि) पित्त प्रणाली की सूजन संबंधी बीमारियों का कारण बन सकता है। इसी कारण से, दंत क्षय का तुरंत इलाज किया जाना चाहिए, क्योंकि वहां से बैक्टीरिया रक्त के माध्यम से लगभग किसी भी अंग में स्थानांतरित हो सकते हैं।
कोई छोटा महत्व नहीं है मनोवैज्ञानिक स्थितिबच्चा। तनाव, भय और चिंताएँ बच्चे के स्वास्थ्य पर नकारात्मक प्रभाव डाल सकती हैं और डिस्केनेसिया और अन्य यकृत रोगों को भी जन्म दे सकती हैं।
यदि डॉक्टर ने उपचार (संक्रमण, सूजन आदि के लिए) निर्धारित किया है, तो डॉक्टर द्वारा अनुशंसित सभी सेटिंग्स का सख्ती से पालन करना महत्वपूर्ण है। स्व-दवा नहीं है सबसे बढ़िया विकल्पबच्चे की मदद करना.
बच्चों को ज़्यादा खाने न दें: अत्यधिक भारपाचन अंगों पर देर-सबेर यकृत रोग सहित कुछ विकृति की घटना स्वयं ही महसूस होने लगेगी।
अनुसरण करना पौष्टिक आहारबच्चे, उससे बार-बार मिलें ताजी हवा, उसे पर्याप्त प्रदान करें रात्रि विश्राम, स्वच्छता के नियमों का पालन करें, और फिर आपका बच्चा स्वस्थ और सक्रिय होगा।
बच्चों में हेपेटोमेगाली का पूर्वानुमान
बच्चों में हेपेटोमेगाली का पूर्वानुमान उत्पत्ति पर निर्भर करता है यह लक्षणऔर अन्य लक्षणों और जटिलताओं की उपस्थिति।
किसी संक्रामक या वायरल रोग की उपस्थिति से जुड़ी हेपेटोमेगाली का इलाज संभव है। विशिष्ट सत्कार, समयबद्ध तरीके से शुरू किया गया और सही ढंग से संकलित, गारंटी दे सकता है पूर्ण इलाज 80% से अधिक मामलों में.
पर विषाक्त क्षतियकृत, रोग का निदान थोड़ा खराब है, लेकिन यह सब यकृत पर विषाक्त पदार्थों के संपर्क की डिग्री के साथ-साथ समयबद्धता पर निर्भर करता है उपाय किए. यदि विकृति सिरोसिस में विकसित हो जाती है, तो रोग का पूर्वानुमान बिगड़ जाता है।
माता-पिता को यह याद रखना होगा कि किसी विशेषज्ञ से समय पर संपर्क करें, निवारक परीक्षाएंबच्चे को पहले से मौजूद हेपेटोमेगाली का पता लगाने में मदद मिलती है आरंभिक चरण. इसलिए, आपको डॉक्टर के पास जाने से डरना नहीं चाहिए: अक्सर इससे बच्चे का न केवल स्वास्थ्य, बल्कि जीवन भी बचाया जा सकता है।
यदि बच्चों में हेपेटोमेगाली प्रकृति में शारीरिक नहीं है, तो इसका इलाज स्वयं नहीं किया जाना चाहिए: यह लक्षण कई बीमारियों का संकेत हो सकता है जिन्हें पहचाना और इलाज किया जाना चाहिए।
चिकित्सा विशेषज्ञ संपादक
पोर्टनोव एलेक्सी अलेक्जेंड्रोविच
शिक्षा:कीव राष्ट्रीय चिकित्सा विश्वविद्यालयउन्हें। ए.ए. बोगोमोलेट्स, विशेषता - "सामान्य चिकित्सा"

