نقص مادرزادی قلب (CHD) در کودکان: علل، علائم، تشخیص و درمان الگوهای تغییرات پارامترهای سونوگرافی برای نقایص مادرزادی قلب در جنین بسته به ویژگی های همودینامیک داخل قلب قبل از تولد
همانطور که می دانید قلب است اندام مهمدر بدن انسان، رفاه کل ارگانیسم به عملکرد صحیح آن بستگی دارد. قلب از ماهیچه (میوکارد) و بافت همبند(دریچه های قلب، دیواره ها کشتی های بزرگ). فعالیت قلب به دلیل انقباض منظم و منظم ساختارهای تشکیل دهنده آن (دهلیزها و بطن ها) است که در نتیجه خونی که در ریه ها جریان دارد از اکسیژن اشباع می شود (به اصطلاح گردش خون ریوی) و اکسیژن را در بین آنها توزیع می کند. تمام اندام ها و بافت ها (گردش خون سیستمیک).
همانطور که قلب جنین در دوران بارداری رشد می کند، عملکرد آن متفاوت از قلب یک نوزاد تازه متولد شده یا یک بزرگسال است. به طور خاص، گردش خون ریوی فقط در هنگام زایمان شروع به کار می کند، زمانی که ریه های نوزاد باز می شوند و در لحظه اولین گریه پر از خون می شوند. بنابراین، سوراخ ها و مجاری خاصی در قلب جنین وجود دارد که اجازه می دهد خون در بدن در حال رشد گردش کند و ریه ها را دور بزند. مجرای شریانیاتصال آئورت و شریان ریوی, پنجره بیضی شکلبین دهلیزها، مجرای وریدی بین ورید نافیو ورید اجوف تحتانی).
گاهی تحت تاثیر عوامل نامطلوبدر حین رشد داخل رحمیاختلالات شدید در شکل گیری ساختارهای آناتومیک قلب رخ می دهد که بر فعالیت آن تأثیر می گذارد و همیشه با زندگی کودک سازگار نیست. سپس یا با سونوگرافی جنین در دوران بارداری و یا در روزهای اول پس از تولد، نوزاد تازه متولد شده تشخیص داده می شود. نقص مادرزادی قلب. چیست، پیشآگهی زندگی چیست و چه روشهایی برای حفظ جان و سلامت این نوزادان ارائه میدهد؟ پزشکی مدرن، سعی خواهیم کرد در این مقاله بدانیم.
پس اینها شرایط پاتولوژیکنشان دهنده گروه بزرگی از بیماری های قلبی است که با ویژگی های زیر متحد شده اند:
در طول رشد داخل رحمی رخ می دهد.
- با نقض فاحش معماری قلب و عروق بزرگ (آئورت، تحتانی و ورید اجوف، شریان ریوی و وریدها) مشخص می شود.
- تغییرات آناتومیکی باعث اختلالات قابل توجهی در همودینامیک (گردش خون در سراسر بدن) می شود.
- ناشی از توسعه نیافتگی ساختارهای تشریحی یا تغییر در آنها مکان معمولیدر قلب
میزان شیوع از 6 تا 9 در هر 1000 تولد زنده متغیر است. به گفته نویسندگان مختلف، گزینه های ممکنبین 50 تا 100 نقص مادرزادی قلب وجود دارد.
نمایش شماتیک برخی از نقایص قلبی
علل نقص مادرزادی قلب
با توجه به این واقعیت که در طول توسعه داخل رحمی تشکیل فعال تمام اندام ها وجود دارد بدن انسانبه خصوص قلب، جنین و زن باردار در برابر عوارض مختلف آسیب پذیر هستند عوامل منفی. بنابراین، سیر غیر طبیعی ارگانوژنز را می توان تحت تاثیر افزایش قرار داد تابش پس زمینه، تابش یونیزه کننده، بیماری های عفونیمادران، به ویژه آنهایی که ویروسی هستند - سرخجه، سرخک، آبله مرغان، تبخال؛ مصرف برخی داروها و مواد سمی(مواد مخدر، الکل) در دوران بارداری، به ویژه در سه ماهه اول (هفته 8-12 - دوره تشکیل شدیدترین اندام های جنین). در 4 تا 10 درصد موارد، نقایص مادرزادی از نظر ژنتیکی تعیین می شود، یعنی ارثی.
علائم نقص مادرزادی قلب
علائم بالینی نقایص به نوع آنها بستگی دارد. نقایصی از انواع "آبی" و "سفید" و همچنین نقص هایی وجود دارد که مانعی برای جریان خون ایجاد می کند.
تجلی اصلی رذایل "آبی"(تغییر مکان) شریان های اصلیتترالوژی فالوت، آترزی - همجوشی - دریچه سه لتی) سیانوز است - تغییر رنگ آبی پوست انگشتان دست، دست، پا، مثلث بینی، گوش، بینی یا در موارد بسیار شدید کل بدن. همچنین تظاهرات هیپوکسمی شریانی (سطح پایین اکسیژن) تنگی نفس، از دست دادن هوشیاری با یا بدون تشنج، تاکی کاردی (ضربان قلب سریع)، تاخیر در رشد و تکامل، مکرر است. سرماخوردگی، علائم عصبی ناشی از عدم خون رسانی طبیعی به مغز است. به عنوان یک قاعده، نقص های این نوع در اولین ساعات و روزهای زندگی یک کودک تازه متولد شده خود را نشان می دهد. جابجایی شریان های بزرگ (ورید اجوف وارد سمت چپ می شود، نه دهلیز راستو آئورت از بطن راست و نه از سمت چپ ایجاد می شود) یک نقص شدید ناسازگار با زندگی است و کودک معمولاً بلافاصله پس از تولد می میرد. همچنین از عیوب ناسازگار با زندگی می توان به قلب سه حفره ای (دو دهلیز و یک بطن یا یک دهلیز و دو بطن) اشاره کرد. میزان مرگ و میر نقایص این نوع بسیار زیاد است؛ اگر کودکانی که دارای چنین نقص هایی هستند در روزهای اول زندگی زنده بمانند، بدون درمان در پایان سال اول یا دوم می میرند.
به عیوب نوع سفیدشامل نقص سپتوم بین بطنی، مجرای بوتالوف (شریانی) باز، نقص سپتوم بین دهلیزی. از نظر بالینی، این نقایص ممکن است نه در اوایل کودکی، بلکه در سن 16 تا 20 سالگی ظاهر شوند. علائم نقص نوع سفید به شرح زیر است: رنگ پریدگی پوست، تأخیر رشد، عفونت های ویروسی حاد تنفسی مکرر، علائم در حال توسعه نارسایی بطن راست - تنگی نفس و تاکی کاردی در حین ورزش یا در حالت استراحت.
نقایص با انسداد جریان خون: تنگی (تنگی لومن) آئورت، کوآرکتاسیون (تنگی قطعه ای) آئورت، تنگی شریان ریوی از نظر بالینی با تنگی نفس، تاکی کاردی، درد در آئورت تظاهر می یابد. قفسه سینه، کاهش استقامت، ادم، تاخیر در رشد و گردش خون ضعیف نیمه پایینی بدن. با کوآرکتاسیون آئورت، کودکان حداکثر تا 2 سالگی زنده می مانند.
تشخیص نقص مادرزادی قلب
به عنوان یک قاعده، تشخیص ناهنجاری های جنین، از جمله نقایص قلبی، حتی در مرحله امکان پذیر است. معاینه سونوگرافیزن باردار سپس بسته به نوع نقص، ممکن است به خانم توصیه شود که یا حاملگی را خاتمه دهد (برای عیوب ناسازگار با زندگی، بدشکلی های متعدد و ...) یا با معاینه دقیق تری از زن باردار، بارداری را ادامه دهد و مشکلات را برطرف کند. موضوع درمان جراحی کودک بلافاصله یا مدتی پس از تولد. اما گاهی به دلایلی (عدم مراجعه به زن باردار). کلینیک قبل از زایمانو اتاق سونوگرافی، تجهیزات ناکافی ایستگاه های پزشکی و مامایی با تجهیزات سونوگرافی و ...) نقص های رشدی تنها پس از زایمان قابل تشخیص است.
با وجود این واقعیت که علائم نقص مادرزادی کاملاً واضح است، در این روند معاینه بالینیدر یک نوزاد تازه متولد شده، تشخیص را فقط می توان فرض کرد، زیرا بسیاری از علائم کاملاً خاص نیستند و ممکن است به دلیل سایر شرایط شدید نوزادان باشد. دیسترس تنفسیسندرم، خونریزی های داخل جمجمه ایو غیره.). همچنین، همه نقایص نمی توانند تصویر شنوایی مشخصی را ارائه دهند (در فرآیند گوش دادن به قفسه سینه)، و برعکس، صداها، کلیک ها یا سایر تظاهرات شنوایی می توانند با انحرافات جزئی از هنجار در ساختار قلب رخ دهند (ناهنجاری های جزئی). ). بنابراین، اگر نقص قلبی با سونوگرافی جنین تشخیص داده نشد، همه کودکانی که علائم اختلالات گردش خون دارند (منتشر یا آکروسیانوز، تنگی نفس در حین تغذیه یا استراحت، از دست دادن هوشیاری، تشنج) باید در طول اقامت خود در بیمارستان تحت سونوگرافی قلب قرار گیرند. زایشگاه
اکوکاردیوگرافی (سونوگرافی قلب) یکی از بهترین هاست روش های اطلاع رسانیتجسم نقایص قلبی همچنین ممکن است نوار قلب تجویز شود (در صورت وجود اختلالات ریتم، هیپرتروفی دهلیزها و/یا بطنها را نشان میدهد) و عکسبرداری با اشعه ایکس قفسه سینه (در صورت وجود، رکود خون در ریهها، افزایش سایه را نشان میدهد. قلب به دلیل گسترش حفره های آن). به خصوص موارد دشواریا قبل از درمان جراحی، ونتریکولوگرافی (ورود یک ماده رادیواپک به حفره بطن قلب)، آنژیوگرافی (اعلام کنتراست از طریق عروق در حفره قلب)، کاوش در حفره های قلب و اندازه گیری فشار. در آنها ممکن است تجویز شود.
اکنون بیایید نگاهی دقیقتر به تشخیص سونوگرافی نقایص شایع قلب بیندازیم.
آ. کتک زدن مادرزادیقلب با اضافه بار حجمی عروق خونی در ریه ها (گردش ریوی).
1. نقص سپتوم دهلیزی - با کمک اکوکاردیوگرافی یک بعدی، علائم اضافه بار حجمی و اتساع (انبساط) بطن راست آشکار می شود، با اکوکاردیوگرافی دو بعدی شکست در سیگنال اکو بین دهلیزها قابل مشاهده است و با یک مطالعه داپلر، جریان خون آشفته (با "گرداب") از طریق سپتوم بین دهلیزی و درجه اختلالات جریان خون ریوی.
2. نقص سپتوم بطنی - هنگام انجام سونوگرافی قلب، سوراخی در سپتوم بین بطن ها، اتساع بطن چپ و راست، جریان خون آشفته از چپ به بطن راست مشاهده می شود، شدت فشار خون ریوی مشاهده می شود. ارزیابی می شود و اختلاف فشار در بطن ها اندازه گیری می شود.

اینگونه است که نقص در سپتوم بین بطن ها در اکوکاردیوگرافی با داپلر خود را نشان می دهد. در سمت چپ سپتوم بین بطنی طبیعی است، در سمت راست نقص آن (VSD) است.
3. مجرای Botall باز - در اکوکاردیوگرافی با جریان خون مداوم از طریق ارتباط در آئورت و شریان ریوی، تغییر در جریان خون در دهان تنه ریوی آشکار می شود.
4. کوآرکتاسیون آئورت - یک ناحیه سگمنتال باریک شدن لومن آئورت قابل مشاهده است، جریان خون تسریع شده در زیر بخش.
5. جابجایی شریان های بزرگ - خروج نادرست رگ ها از قلب تجسم می شود.
ب- نقایص قلبی با کاهش حجم خون در گردش خون ریوی.
1. تترالوژی فالوت - با اکوکاردیوگرافی علاوه بر تنگی (تنگی) شریان ریوی و نقص سپتوم بین بطن ها، هیپرتروفی بطن راست و منشا آئورت از بطن راست مشخص می شود و درجه تخلف نیز ارزیابی می شود همودینامیک داخل قلب.
2. تنگی شریان ریوی - باریک شدن لومن شریان ریوی و تسریع جریان خون در دهانه شریان ریوی و هیپرتروفی بطن راست تشخیص داده می شود.
3. ناهنجاری اپشتاین آسیب شناسی توسعه دریچه قلب سه لتی است، زمانی که لت های دریچه نه به حلقه فیبری بین دهلیز و بطن سمت راست، بلکه به دیواره های بطن راست متصل می شوند که باعث کاهش می شود. در حجم آن با ECHO-CG، آسیب شناسی دریچه تعیین می شود، میزان گسترش حفره های قلب و اختلالات در جریان خون داخل قلب ارزیابی می شود.
4. آترزی دریچه سه لتی - با ECHO-CG انعکاس سیگنال اکو از دریچه تریکوسپید وجود ندارد، هیپرتروفی دهلیز راست و بطن چپ ثبت می شود.
ب- نقایص قلبی همراه با کاهش حجم خون در گردش در گردش خون سیستمیک (در رگ های تمام اندام های حیاتی).
1. کوارکتاسیون آئورت (به بالا مراجعه کنید).
2. تنگی آئورت ایزوله - درجه باریک شدن ارزیابی می شود، جریان خون تسریع شده از طریق دریچه آئورت و برگچه های دریچه تغییر شکل یافته مشاهده می شود.
د- نقایص قلبی بدون اختلالات همودینامیک.
- دکستروکاردیا (موقعیت آینه ای قلب در سمت راست) یک ناهنجاری نسبتاً نادر است؛ اختلالات همودینامیک معمولاً با سونوگرافی قلب ثبت نمی شود.
درمان نقایص مادرزادی قلب
درمان کامل اکثریت قریب به اتفاق نقایص قلبی تنها با کمک آنها امکان پذیر است اصلاح جراحی. جراحی قلب را می توان در اولین ساعات یا روزهای زندگی یک نوزاد تازه متولد شده یا در سال اول زندگی کودک انجام داد. با مجرای شریانی باز، مدیریت انتظاری قابل قبول است (در صورت عدم وجود علائم شرایط تهدید کننده زندگی)، زیرا این مجرا می تواند خود به خود در دو سال اول زندگی بسته شود.
عملیات را می توان در هر دو انجام داد قلب باز(با تشریح دیواره قفسه سینه) و به روش قلبی عروقی (زمانی که دسترسی به قلب با وارد کردن یک پروب به عروقی که به حفره های قلب می رسد انجام می شود). آخرین روشبه عنوان مثال، برای اصلاح نقایص بین دهلیزها یا بطن ها استفاده می شود که با استفاده از یک پروب برای بستن سوراخ ها، یک مسدود کننده اعمال می شود.
اما برای برخی از نقایص قلبی که با زندگی ناسازگار هستند، مثلاً قلب سه حفره ای (یک دهلیز و دو بطن، یا دو دهلیز و یک بطن)، متأسفانه اصلاح جراحی امکان پذیر نیست.
علاوه بر جراحی قلب، برای بیمار تجویز می شود دارودرمانیبرای بهبود عملکرد انقباضیقلب و "تخلیه" گردش خون ریوی. از مهارکننده های ACE (انالاپریل، پریندوپریل، لیزینوپریل، رامیپریل و غیره)، دیورتیک ها (فروزماید، اینداپامید و غیره)، بلوکرهای B (کارودیلول، بیسوپرولول و غیره) استفاده می شود.
سبک زندگی با بیماری قلبی مادرزادی
بیمار باید رعایت کند توصیه های زیردر مورد سبک زندگی او:
- تغذیه متعادل منطقی؛
- پیروی از یک رژیم غذایی محدود نمک سفرهو حجم مایع مصرفی (برای کاهش بار حجمی قلب و عروق خونی)؛
- قرار گرفتن کافی در معرض هوای تازه؛
- محرومیت از هرگونه فعالیت ورزشی و محدودیت قوی فعالیت بدنی;
- مدت خواب کافی
- مشاهده منظم توسط متخصص قلب و جراح قلب با اقدامات درمانی و تشخیصی لازم.
- بارداری برای زنان با نقص های نوع "آبی" به شدت منع مصرف دارد، اما اگر عمل جراحیسپس امکان حفظ بارداری در هر مورد خاص به صورت جداگانه با مدیریت مشترک زن باردار توسط جراح قلب، متخصص قلب و متخصص زنان و زایمان در بیمارستان تخصصی تعیین می شود. زایمان معمولا با سزارین انجام می شود.
پیش آگهی برای نقایص مادرزادی قلب
پیش آگهی زندگی برای اکثر نقایص قلبی نامطلوب است. همانطور که اشاره شد، درمان جراحی قلبچنین نوزادانی در روزها و ماه های اول پس از تولد به آن نیاز دارند، در غیر این صورت در دو سال اول به دلیل پیشرفت نارسایی قلبی یا عوارض می میرند. اندوکاردیت باکتریاییآریتمی های کشنده، خطر افزایش یافتهتشکیل ترومبوز و عوارض ترومبوآمبولی، بیماری های مکرر سیستم برونش ریوی( برونشیت طولانی مدت پنومونی شدید). استثناء نقایص نوع سفید است که در صورت عدم درمان جراحی به هر دلیلی، کودکان می توانند تا 16-18 سال زندگی کنند.
پس از اصلاح جراحی، پیش آگهی برای زندگی مطلوب است، اما هنوز وضعیت کودک کاملاً جدی است، بنابراین چنین کودکانی باید به دقت توسط والدین و پزشکان تحت نظر باشند.
در پایان، من می خواهم توجه داشته باشم که این تشخیص در یک کودک است مرحله مدرنتوسعه پزشکی یک حکم اعدام نیست، زیرا توانایی های قلب و عروق داخلی و خارجی کودکان این امکان را فراهم می کند که با وجود چنین بیماری جدی، نوزادی را به دنیا بیاورد، به دنیا بیاورد و بزرگ کند که بتواند زندگی کاملی داشته باشد.
پزشک عمومی Sazykina O.Yu.
یکی از شایع ترین ناهنجاری های رشدی تشخیص داده شده است سیستم قلبی عروقیدر کودکان به عنوان یک نقص مادرزادی قلب در نظر گرفته می شود. چنین اختلال تشریحی ساختار عضله قلب، که در طول دوره رشد داخل رحمی جنین رخ می دهد، با عواقب جدی برای سلامت و زندگی کودک تهدید می کند. مداخله پزشکی به موقع می تواند به جلوگیری از یک نتیجه غم انگیز ناشی از بیماری قلبی مادرزادی در کودکان کمک کند.
وظیفه والدین این است که علت بیماری را هدایت کنند و در مورد تظاهرات اصلی آن بدانند. با ایمان به ویژگی های فیزیولوژیکیدر نوزادان، تشخیص برخی از آسیب شناسی های قلبی بلافاصله پس از تولد نوزاد دشوار است. بنابراین، شما باید سلامت یک کودک در حال رشد را به دقت کنترل کنید و به هر تغییری پاسخ دهید.
طبقه بندی نقایص مادرزادی قلب در کودکان
بیماری مادرزادی قلب باعث اختلال در جریان خون از طریق عروق یا عضله قلب می شود.
هرچه نقص مادرزادی قلب زودتر تشخیص داده شود، پیش آگهی و نتیجه درمان بیماری مطلوب تر است.
بسته به تظاهرات خارجیآسیب شناسی انواع زیر را از بیماری مادرزادی قلبی تشخیص می دهد:
- عیوب "سفید" (یا "رنگ پریده").
تشخیص چنین نقص هایی به دلیل کمبود آن دشوار است علائم آشکار. یک تغییر مشخصه رنگ پریدگی پوست کودک است. این ممکن است ورود را نشان دهد مقدار ناکافیخون شریانی به بافت
- رذایل "آبی"
 تظاهرات اصلی این دسته از آسیب شناسی تغییر رنگ آبی پوست است که به ویژه در ناحیه گوش، لب و انگشتان قابل توجه است. چنین تغییراتی ناشی از هیپوکسی بافتی است که با اختلاط خون شریانی و وریدی ایجاد می شود.
تظاهرات اصلی این دسته از آسیب شناسی تغییر رنگ آبی پوست است که به ویژه در ناحیه گوش، لب و انگشتان قابل توجه است. چنین تغییراتی ناشی از هیپوکسی بافتی است که با اختلاط خون شریانی و وریدی ایجاد می شود.
گروه نقایص "آبی" شامل جابجایی آئورت و شریان ریوی، ناهنجاری ابشتاین (جابجایی محل اتصال برگچه های دریچه سه لتی به حفره بطن راست)، تترالوژی فالوت (به اصطلاح "بیماری سیانوتیک") است. یک نقص ترکیبی ترکیبی از چهار آسیب - تنگی مجرای خروجی بطن راست، دکستراپوزیشن آئورت، بالا و هیپرتروفی بطن راست).
با توجه به ماهیت اختلالات گردش خون، نقایص مادرزادی قلب در کودکان به انواع زیر طبقه بندی می شود:
- پیام ترشح خون از چپ به راست (مجرای بازدارنده شریانی، نقص دیواره بین بطنی یا دهلیزی).
- پیام تخلیه خون از راست به چپ (آترزی دریچه سه لتی).
- نقایص قلبی بدون شانت (تنگی یا کوآرکتاسیون آئورت، تنگی ریه).
بسته به پیچیدگی نقض آناتومی عضله قلب، چنین نقص های مادرزادی قلب به دوران کودکی:
- نقص های ساده (نقایص منفرد)؛
- پیچیده (ترکیبی از دو تغییر پاتولوژیک، به عنوان مثال، باریک شدن روزنه های قلب و نارسایی دریچه ای).
- نقص های ترکیبی (ترکیبی از ناهنجاری های متعدد که درمان آنها دشوار است).
علل آسیب شناسی
اختلال در تمایز قلب و بروز بیماری قلبی مادرزادی در جنین با قرار گرفتن در معرض عوامل نامطلوب تحریک می شود. محیطروی یک زن در دوران بارداری
دلایل اصلی که می تواند باعث ناهنجاری های قلبی در کودکان در طول رشد داخل رحمی آنها شود عبارتند از:
- اختلالات ژنتیکی (جهش کروموزوم)؛
- سیگار کشیدن، مصرف الکل، مواد مخدر و مواد سمی توسط زن در دوران بارداری؛
- در دوران بارداری متحمل شدند بیماری های عفونی(ویروس سرخجه و آنفولانزا، آبله مرغان، هپاتیت، انترو ویروس و غیره)؛
- شرایط محیطی نامطلوب (افزایش تشعشع پس زمینه، سطح بالاآلودگی هوا و غیره)؛
- استفاده از داروهایی که در دوران بارداری ممنوع هستند (از جمله داروهایی که تاثیر و اثرات جانبیبه اندازه کافی تحقیق نشده است)؛
- عوامل ارثی؛
- آسیب شناسی جسمی مادر (عمدتاً دیابت ملیتوس).
اینها اصلی ترین عواملی هستند که باعث بروز بیماری های قلبی در کودکان در دوران رشد قبل از تولد آنها می شوند. اما گروه های خطر نیز وجود دارد - کودکان، متولد شده از زنانبالای 35 سال و همچنین کسانی که از اختلالات غدد درون ریزیا مسمومیت در سه ماهه اول.
علائم بیماری قلبی مادرزادی
در همان ساعات اولیه زندگی بدن کودکانممکن است نشانه ناهنجاری در رشد سیستم قلبی عروقی باشد. آریتمی، ضربان قلب سریع، مشکل در تنفس، از دست دادن هوشیاری، ضعف، آبی یا رنگ پریدگی پوست نشان می دهد آسیب شناسی های احتمالیقلبها.
اما علائم بیماری مادرزادی قلبی ممکن است خیلی دیرتر ظاهر شود. نگرانی والدین و تجدید نظر فوریپشت مراقبت پزشکیباید تغییرات زیر را در سلامت کودک ایجاد کند:
- آبی یا رنگ پریدگی ناسالم پوست در ناحیه مثلث بینی، پاها، انگشتان، گوش ها و صورت؛
- مشکل در تغذیه کودک، اشتهای ضعیف؛
- تاخیر در افزایش وزن و قد در نوزاد؛
- تورم اندام ها؛
- افزایش خستگی و خواب آلودگی؛
- غش کردن؛
- افزایش تعریق؛
- تنگی نفس (مشکل مداوم در تنفس یا حملات موقت)؛
- تغییرات در ضربان قلب مستقل از استرس عاطفی و فیزیکی؛
- سوفل قلب (با گوش دادن به پزشک مشخص می شود)؛
- درد در قلب، قفسه سینه.
در برخی موارد، نقص قلبی در کودکان بدون علامت است. این امر تشخیص بیماری را در مراحل اولیه دشوار می کند.
 مراجعه منظم به متخصص اطفال به جلوگیری از بدتر شدن بیماری و ایجاد عوارض کمک می کند. در طول هر معاینه معمولی، پزشک باید به صدای صداهای قلب کودک گوش دهد و وجود یا عدم وجود سوفل را بررسی کند - تغییرات غیر اختصاصی که اغلب ماهیت عملکردی دارند و تهدیدی برای زندگی نیستند. تا 50 درصد از سوفل های تشخیص داده شده در معاینه اطفال ممکن است با نقایص جزئی همراه باشد که نیازی به آن نیست. مداخله جراحی. در این صورت مراجعه منظم، نظارت و مشاوره با متخصص قلب کودکان توصیه می شود.
مراجعه منظم به متخصص اطفال به جلوگیری از بدتر شدن بیماری و ایجاد عوارض کمک می کند. در طول هر معاینه معمولی، پزشک باید به صدای صداهای قلب کودک گوش دهد و وجود یا عدم وجود سوفل را بررسی کند - تغییرات غیر اختصاصی که اغلب ماهیت عملکردی دارند و تهدیدی برای زندگی نیستند. تا 50 درصد از سوفل های تشخیص داده شده در معاینه اطفال ممکن است با نقایص جزئی همراه باشد که نیازی به آن نیست. مداخله جراحی. در این صورت مراجعه منظم، نظارت و مشاوره با متخصص قلب کودکان توصیه می شود.
اگر پزشک به منشأ چنین صداهایی شک کند یا مشاهده کند تغییرات پاتولوژیکصدا، کودک باید برای معاینه قلبی فرستاده شود. متخصص قلب و عروق کودکاندوباره به قلب گوش می دهد و اضافی تجویز می کند مطالعات تشخیصیبه منظور تایید یا رد تشخیص اولیه.
تظاهرات بیماری در درجات مختلفمشکلات فقط در کودکان تازه متولد شده رخ نمی دهد. رذایل می توانند برای اولین بار در حال حاضر خود را احساس کنند بلوغ. اگر کودکی که کاملاً سالم و فعال به نظر می رسد، علائم تاخیر رشد را نشان می دهد، پوست رنگ پریده آبی یا دردناک، تنگی نفس و خستگی حتی در اثر فعالیت خفیف دارد، معاینه توسط متخصص اطفال و مشاوره با متخصص قلب ضروری است.
روش های تشخیصی
پزشکان برای مطالعه وضعیت عضله و دریچه های قلب و همچنین شناسایی ناهنجاری های گردش خون از روش های زیر استفاده می کنند:
- اکوکاردیوگرافی یک معاینه اولتراسوند است که به فرد امکان می دهد اطلاعاتی در مورد آسیب شناسی قلب و همودینامیک داخلی آن به دست آورد.
- الکتروکاردیوگرام - تشخیص اختلالات ریتم قلب.
- فونوکاردیوگرافی نمایش صداهای قلب در قالب نمودار است که به شما امکان می دهد تمام تفاوت های ظریف را که هنگام گوش دادن با گوش در دسترس نیستند مطالعه کنید.
- با داپلر - تکنیکی که به پزشک اجازه می دهد تا فرآیندهای جریان خون، وضعیت دریچه های قلب و عروق کرونربا اتصال حسگرهای ویژه به ناحیه قفسه سینه بیمار.
- کاردیوریتموگرافی مطالعه ویژگی های ساختار و عملکرد سیستم قلبی عروقی، تنظیم خودکار آن است.
- کاتتریزاسیون قلبی - قرار دادن کاتتر در حفره راست یا چپ قلب برای تعیین فشار در حفره ها. در طی این معاینه، ونتریکولوگرافی نیز انجام می شود - معاینه اشعه ایکسحفره های قلب با معرفی مواد حاجب.
هر یک از این روش ها توسط پزشک به طور جداگانه استفاده نمی شود - نتایج برای تشخیص دقیق آسیب شناسی مقایسه می شوند. مطالعات مختلف، اجازه می دهد تا اختلالات همودینامیک اصلی ایجاد شود.
 بر اساس داده های به دست آمده، متخصص قلب نوع آناتومیکی ناهنجاری را تعیین می کند، مرحله دوره را روشن می کند و پیش بینی می کند. عوارض احتمالینقص قلبی در کودک
بر اساس داده های به دست آمده، متخصص قلب نوع آناتومیکی ناهنجاری را تعیین می کند، مرحله دوره را روشن می کند و پیش بینی می کند. عوارض احتمالینقص قلبی در کودک
اگر در خانواده هر یک از والدین آینده نقایص قلبی وجود داشته باشد، بدن زن در طول دوران بارداری حداقل در معرض یکی از عوامل خطرناکیا کودک متولد نشدهدر خطر باشد توسعه احتمالیبیماری مادرزادی قلب، خانم باردار باید در این مورد به متخصص زنان و زایمان که او را تحت نظر دارد، اطلاع دهد.
پزشک با در نظر گرفتن چنین اطلاعاتی باید توجه ویژهبه دنبال علائم ناهنجاری های قلبی در جنین باشید، همه را اعمال کنید اقدامات ممکنتشخیص بیماری در دوران بارداری وظیفه مادر باردار- به موقع تحت سونوگرافی و سایر معاینات تجویز شده توسط پزشک قرار بگیرید.
بهترین نتایج را با داده های دقیق در مورد وضعیت سیستم قلبی عروقی می دهد جدیدترین تجهیزاتبرای تشخیص نقایص قلبی دوران کودکی
درمان بیماری قلبی مادرزادی در کودکان
ناهنجاری های مادرزادی قلب در دوران کودکی به دو روش درمان می شوند:
- مداخله جراحی.
- رویه های درمانی
![]() در بیشتر موارد، تنها فرصت ممکن برای نجات جان یک کودک، اولین روش رادیکال است. جنین حتی قبل از تولد از نظر وجود آسیب شناسی سیستم قلبی عروقی مورد بررسی قرار می گیرد، بنابراین اغلب در این دوره موضوع تجویز عمل تصمیم گیری می شود.
در بیشتر موارد، تنها فرصت ممکن برای نجات جان یک کودک، اولین روش رادیکال است. جنین حتی قبل از تولد از نظر وجود آسیب شناسی سیستم قلبی عروقی مورد بررسی قرار می گیرد، بنابراین اغلب در این دوره موضوع تجویز عمل تصمیم گیری می شود.
در این مورد، زایمان به صورت تخصصی انجام می شود زایشگاه هاعمل در بیمارستان های جراحی قلب اگر بلافاصله پس از تولد کودک عمل انجام نشود، درمان جراحی در اسرع وقت تجویز می شود. زمان کوتاه، ترجیحا در سال اول زندگی. چنین اقداماتی با نیاز به محافظت از بدن در برابر ایجاد عواقب تهدید کننده احتمالی بیماری قلبی مادرزادی - نارسایی قلبی و غیره دیکته می شود.
جراحی قلب مدرن شامل جراحی قلب باز و همچنین استفاده از تکنیکهای کاتتریزاسیون است که با تصویربرداری اشعه ایکس و اکوکاردیوگرافی ترانس مری تکمیل میشود. از بین بردن نقایص قلبی به طور موثر با استفاده از بالون پلاستی، درمان اندوواسکولار (روش های قرار دادن دیوارها و ابزارهای آب بندی) انجام می شود. همراه با مداخله جراحی، بیمار تجویز می شود داروها، افزایش اثربخشی درمان.
روش های درمانی هستند روش کمکیبا بیماری مبارزه می کنند و در مواقعی استفاده می شوند که امکان یا ضروری باشد که عملیات را برای زمان بعدی تغییر دهیم تاریخ های دیرهنگام. درمان درمانیاگر بیماری در طول ماه ها و سال ها به سرعت ایجاد نشود و زندگی کودک را تهدید نکند، اغلب برای نقص های "رنگ پریده" توصیه می شود.
در دوران نوجوانی، نقایص اکتسابی قلبی در کودکان می تواند ایجاد شود - ترکیبی از نقص های اصلاح شده و ناهنجاری های تازه در حال ظهور. بنابراین، کودکی که تحت عمل جراحی اصلاح پاتولوژی قرار گرفته است، ممکن است بعداً نیاز به جراحی مجدد داشته باشد. چنین عملیاتی اغلب با استفاده از روشی ملایم و کم تهاجمی انجام می شود تا بار روان و بدن کودک به طور کلی از بین برود و همچنین از زخم جلوگیری شود.
هنگام درمان نقایص پیچیده قلبی، پزشکان خود را محدود نمی کنند روش های اصلاحی. برای تثبیت وضعیت کودک، از بین بردن تهدید زندگی و به حداکثر رساندن مدت آن برای بیمار، تعدادی گام به گام مورد نیاز است. مداخلات جراحیاطمینان از خون رسانی کافی به بدن و به ویژه ریه ها.
تشخیص و درمان به موقع بیماریهای مادرزادی و قلبی در کودکان، اکثر بیماران جوان را قادر میسازد تا به طور کامل رشد کنند. تصویر فعالپشتیبانی زندگی وضعیت سالمبدن و احساس ضعف اخلاقی یا جسمی نداشته باشند.
حتی پس از جراحی موفقیت آمیز و مطلوب ترین پیش آگهی پزشکی، وظیفه اصلی والدین این است که اطمینان حاصل کنند که کودک به طور منظم ویزیت و معاینه توسط متخصص قلب کودکان انجام می شود.
نقایص مادرزادیقلب به ندرت بر رشد جنین تأثیر می گذارد. این اولین بار در مطالعات B. Mac Mahon و همکاران مورد توجه قرار گرفت. . با این حال، نقص هایی وجود دارد که با زندگی ناسازگار است و پس از تولد کودک بلافاصله می میرد. حتی برخی از نقایص مادرزادی قلب فرم های ساده، در اوایل دوره نوزادی بدخیم هستند و باعث ایجاد اختلالات گردش خون و نارسایی تنفسی. دلیل اصلیاین به دلیل نقص مکانیسم های جبرانی است.
تشخیص جنین یکی از دشوارترین کارهای پریناتولوژی است. بسیاری از نقایص مادرزادی قلب، حتی پیچیده، که عملاً با زندگی ناسازگار هستند، به دلیل ویژگی های همودینامیک داخل قلب خود را در دوران بارداری نشان نمی دهند و پس از تولد به یک فاجعه برای زندگی کودک تبدیل می شوند.
دوره قبل از تولد با ویژگی های گردش خون، مانند فشار بالا در بطن راست، حجم کم جریان خون در شریان ریوی، موازی بودن بطن های قلب، عملکرد مجرای شریانی و پنجره بیضی شکل، پمپاژ خون به عنوان آناستوموزهای بای پس به داخل شریان مشخص می شود. گردش خون سیستمیک به دلیل کار سختبطن راست این ویژگی های همودینامیک داخل قلب جنین قطعا باید ماهیت تغییرات همودینامیک را اصلاح کند نشانگرهای اولتراسونیکقلب ها طبیعی و دارای نقص قلبی در جنین هستند.
مشخص شده است که در بیماران مبتلا به نقص مادرزادی قلب، اختلالات همودینامیک ناشی از تغییرات تشریحی V تا اندازه زیادیداده ها را تحت تاثیر قرار دهد اسکن سونوگرافیقلب، مانند اندازه حفره های قلب، درجه هیپرتروفی میوکارد، عملکرد دستگاه دریچه، انقباض پذیریمیوکارد، جهت حرکت سپتوم بین بطنی.
روش ارزیابی همودینامیک داخل قلب بر اساس مفاهیم شناخته شده اضافه بار سیستولیک، حجمی و مختلط قلب است که در سال 1952 توسط E. Cabrera و J. Monroy پیشنهاد شد.
تقسیم بندی بر اساس اصل زیر است.
بار مقاومتی در شرایطی اتفاق میافتد که خروج خون از بطنهای قلب به داخل عروق بزرگ در سطح دریچههای نیمه قمری (تنگی آئورت و شریان ریوی)، فضای زیر دریچهای (تنگی زیرآئورت هیپرتروفیک ایدیوپاتیک، تنگی زیر دریچهای مسدود میشود. آئورت یا شریان ریوی)، در امتداد بستر عروقی (کوآرکتاسیون آئورت) یا با افزایش قابل توجه مقاومت خروجی (سندرم آیزنمنگر). در نتیجه دشواری تخلیه خون، تنش میوکارد بطن مربوطه با حجم خون نسبتاً پایدار به شدت افزایش می یابد، که به عنوان مظهر بار سیستولیک قلب عمل می کند. با اضافه بار سیستولیک بطن های قلب، بدون توجه به شکل بینی شناسی نقص، حفره بطن که بار مقاومت اصلی را تحمل می کند، به طور متوسط اندازه آن افزایش می یابد. در پاسخ به بار مقاومتی، اکوکاردیوگرام هیپرتروفی میوکارد بطن مربوطه را نشان میدهد و هر چه مقاومت در برابر جهش بیشتر باشد، درجه هیپرتروفی میوکارد بطن مربوطه و سپتوم بین بطنی بارزتر است (شکل 1).
برنج. 1.اضافه بار سیستولیک بطن راست. برش عرضی بطن های قلب در تنگی ریه. گرادیان فشار از بطن راست به شریان ریوی 200 میلی متر جیوه است. هیپرتروفی شدید سپتوم بین بطنی و میوکارد دیواره قدامی بطن راست.
IVS - سپتوم بین بطنی، MRV - میوکارد بطن راست، RV - بطن راست.
بار حجمی با جریان خون اضافی در بطن ها و در نتیجه شنت خون از طریق سپتوم یا مجرای شریانی (نقص سپتوم دهلیزی و بطنی، مجرای شریانی باز) و همچنین در نتیجه جریان معکوس خون از طریق بطن های دهلیزی رخ می دهد. دریچه ها (نارسایی دریچه ای).
ویژگی های بارز اضافه بار حجمی شدید بطن راست، اتساع بطن است که در آن ضخامت میوکارد از آن بیشتر نمی شود. حد بالاهنجارها، بزرگ شدن دهلیز راست، ماهیت متناقض حرکت سپتوم بین بطنی و افزایش دامنه حرکت دریچه سه لتی (شکل 2، 3).

برنج. 2.محور بلند قلب. اضافه بار حجمی بطن راست با نقص سپتوم دهلیزی. حجم ترشحات خونی بیش از 200 درصد MVR است. اتساع مشخصی در بطن راست وجود دارد.
RV - بطن راست، AO - آئورت، LA - دهلیز چپ، MV - دریچه میترال.

برنج. 3.اضافه بار حجمی بطن راست با نقص سپتوم دهلیزی. اسکن B و M. فلش ماهیت متناقض حرکت سپتوم بین بطنی را نشان می دهد.
برای بطن چپ، نشانه اضافه بار حجمی، افزایش حفره دهلیز و بطن چپ، و همچنین گشت و گذار در سپتوم بین بطنی و میوکارد است. دیوار پشتیبطن چپ (شکل 4).
IVS - سپتوم بین بطنی، MLV - میوکارد بطن چپ، LV و RV - بطن چپ و راست.
هنگامی که یک مقاومت و بار حجمی با هم ترکیب می شوند، یک اضافه بار مختلط رخ می دهد (به عنوان مثال، با نقص دیواره بین بطنی و افزایش فشار در شریان ریوی برای بطن راست، اضافه بار سیستولیک با بار حجمی ترکیب می شود، برای بطن چپ به عنوان در نتیجه تخلیه شریانی وریدی خون از طریق نقص).
طی یک دوره طولانی مدت (از 1980 تا کنون) مشاهدات در موسسه ایالتی فدرال مرکز علمیزنان و زایمان و پریناتولوژی به نام. در و. وزارت بهداشت و توسعه اجتماعی کولاکوف روسیه، خاطرنشان کرد که در دوره قبل از تولد، اصول تظاهرات اکوکاردیوگرافی همودینامیک بیماری مادرزادی قلب، که قبلاً در ادبیات مدرن ایجاد و ارائه شده بود، همیشه کار نمی کند.
تجزیه و تحلیل بیش از 2000 مشاهده نقص مادرزادی قلب در جنین نشان داد که در تعدادی از مشاهدات فقط تغییرات تشریحی مشخصه یک شکل nosological خاصی از نقص وجود دارد. با سایر نقایص مادرزادی قلب، تغییرات در اکوکاردیوگرام با ماهیت بار همودینامیک بر روی قلب مرتبط است و مشابه آنچه پس از تولد مشاهده می شود، است. در نهایت، در تعدادی از مشاهدات از نقایص مادرزادی قلب در جنین تغییرات ثانویهدر اکوکاردیوگرام ناشی از اختلالات همودینامیک با تظاهرات همودینامیک شاخص های اولتراسوند در کودکان و بزرگسالان متفاوت است. این امر امکان تقسیم کلیه نقایص مادرزادی قلب جنین را بسته به تغییرات اکوکاردیوگرام به دلیل ویژگی های همودینامیک داخل قلب قبل از تولد به سه گروه می دهد.
گروه اول شامل نقایص قلبی بود که ضمن داشتن تظاهرات آناتومیک واضح پاتولوژی، تظاهرات همودینامیک بیماری مادرزادی قلب را در معاینه اولتراسوند ندارند. این موارد عبارتند از: نقص تیغه بین دهلیزی، نقص دیواره بین بطنی، بطن مشترک، شکل ساده انتقال کشتی های بزرگو همچنین در حضور نقص سپتوم بطنی، تنه شریانی مشترک، منشاء دوگانه عروق از بطن قلب.
این باید با استفاده از مثال نقص دیواره بین دهلیزی تجزیه و تحلیل شود. اساس اختلالات همودینامیک داخل قلب در نقص سپتوم دهلیزی، اضافه بار حجمی قلب راست است. در معاینات اولتراسوند در کودکان و بزرگسالان، این منجر به موارد زیر می شود:
- اتساع بطن راست (شکل 2 و 3 را ببینید).
- بزرگ شدن دهلیز راست؛
- ماهیت متناقض حرکت سپتوم بین بطنی (نگاه کنید به شکل 2، 3).
در دوران بارداری، با مقادیر فشار مساوی در بطن های قلب و دهلیزها، اضافه بار حجمی رخ نمی دهد. در این رابطه هیچ یک از علائم همودینامیک اکوکاردیوگرافی مورد استفاده در کودکان و بزرگسالان در جنین تشخیص داده نمی شود. تظاهرات اکوکاردیوگرافی نقص در دوران بارداری فقط شامل یک علامت مستقیم است - شکستن پرتو اولتراسوند در ناحیه نقص. اندازه قلب و نسبت اندازه بطن های قلب با هنجار تفاوتی ندارد (شکل 5).
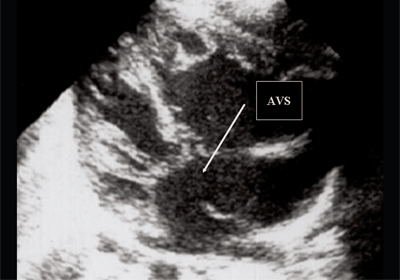
برنج. 5.بخش چهار حفره ای قلب جنین. فلش نشان دهنده نقص اولیه سپتوم دهلیزی (AVS) است.
این به همان اندازه در مورد نقص دیواره بین بطنی (شکل 6)، شکل ساده انتقال عروق بزرگ (شکل 7، 8)، جابجایی عروق بزرگ با نقص دیواره بین بطنی (سندرم تاوسیگ-بینگ) صدق می کند (شکل. 9)، بطن مشترک (شکل 10)، کلی تنه شریانی(شکل 10)، منشاء دوگانه عروق از یکی از بطن های قلب (شکل 11).
برنج. 6.نقص دیواره بین بطنی. محور بلند قلب. فلش ها نشان دهنده نقص سپتوم بطنی هستند.
AO - آئورت.
برنج. 7.جابجایی کشتی های بزرگ
AR - شریان ریوی، AO - آئورت، RV - بطن راست.

برنج. 8.جابجایی عروق بزرگ، فلش ها شاخه های شریان ریوی را نشان می دهد.
AR - شریان ریوی، LV - بطن چپ.
برنج. 9.سندرم تاوسیگ بینگ. شریان ریوی (که با یک فلش مشخص شده است) در بالای نقص سپتوم بطنی قرار دارد.
AR - شریان ریوی، LV و RV - بطن چپ و راست.
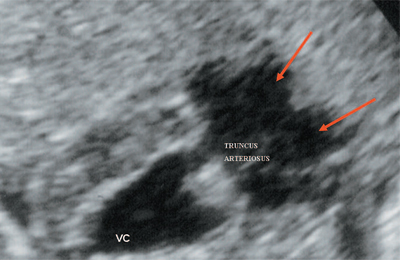
برنج. 10.بطن مشترک با منشا TRUNCUS ARTERIOSUS. فلش ها تقسیم TRUNCUS ARTERIOSUS به آئورت و تنه شریان ریوی را نشان می دهد.
VC - بطن مشترک، TRUNCUS ARTERIOSUS - تنه شریانی مشترک.

برنج. یازدهمنشا دوگانه عروق بزرگ از بطن چپ. محور بلند قلب. عروق بزرگ معکوس هستند و از بطن چپ خارج می شوند. آئورت "در بالای" نقص سپتوم بطنی (پیکان) قرار دارد.
LV و RV - بطن چپ و راست، AR - شریان ریوی، AO - آئورت، VSD - نقص سپتوم بطنی.
بنابراین، تشخیص نقایص مادرزادی قلب فوق بر اساس آگاهی از تغییرات تشریحی مشخصه یک شکل nosological خاصی از آسیب شناسی است.
گروه دوم از نقایص مادرزادی قلب. معاینه اولتراسوند تغییرات آناتومیک و همودینامیک مشخصه یک نوع نوزولوژیک خاصی از نقص را ثبت می کند. این گروه شامل: تنگی آئورت، تنگی شریان ریوی، مادرزادی بود تنگی میترالجابجایی عروق بزرگ همراه با تنگ شدن شریان ریوی، انسداد مجرای خروجی یکی از بطن ها توسط تومور، ناهنجاری ابشتاین، سندرم هیپوپلاستیک بطن راست و چپ قلب، فیبروالاستوز، بسته شدن زودرس پنجره بیضی شکل. .
به عنوان مثال می توان به تغییرات پارامترهای اکوکاردیوگرافی در تنگی شریان ریوی دریچه ای نگاه کرد. اختلالات همودینامیک در تنگی عروق ریوی جدا شده به دلیل انسداد در مسیر تخلیه خون به داخل شریان ریوی ایجاد می شود. شدت تنگی با تفاوت تعیین می شود فشار سیستولیکدر بطن راست و شریان ریوی، یعنی. گرادیان فشار.
معاینه دو بعدی ضخیم شدن لت های دریچه ریوی را نشان می دهد، گردش آنها کاهش می یابد و در سیستول یک گنبد تشکیل می دهند. اینها تظاهرات تشریحی نقص هستند. به این موارد تظاهرات همودینامیک اضافه می شود: هیپرتروفی برجسته میوکارد دیواره قدامی بطن راست و سپتوم بین بطنی، که به طور قابل توجهی فراتر از استانداردها است. شدت هیپرتروفی میوکارد بطن راست به میزان تنگی شریان ریوی و بر این اساس، به بزرگی گرادیان فشار بستگی دارد. این داده ها با مقایسه نتایج اسکن اولتراسوند و داده های سوندگذاری حفره های قلب در کودکان به دست آمد. به ویژه باید توجه داشت که با هیپرتروفی شدید میوکارد، حفره بطن راست کمی افزایش می یابد. همچنین افزایش اندازه دهلیز راست وجود دارد.
در جنین نیز تغییرات مشابهی بسته به میزان تنگی شریان ریوی به دست آمد. حفره بطن راست، همانطور که در شکل مشاهده می شود. 12، بزرگ نشده است. در همان زمان، هیپرتروفی قابل توجهی در دیواره های بطن راست وجود دارد. همانطور که در دوره پس از زایمانافزایش در حفره دهلیز راست مشاهده شد (شکل 13). پس از تولد، کاتتریزاسیون حفره های قلبی در این مشاهدات یک گرادیان فشار در خروجی بطن راست برابر با 200 میلی متر جیوه را نشان داد.
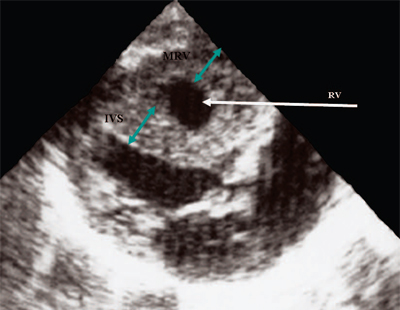
برنج. 12.تنگی شریان ریوی. هیپرتروفی میوکارد بطن راست.
RV - بطن راست، IVS - سپتوم بین بطنی، MRV - میوکارد بطن راست.
برنج. 13.تنگی شدید شریان ریوی. مقطع چهار حفره ای قلب. بزرگ شدن قابل توجه حفره دهلیز راست.
چنین رابطه ای با اختلالات همودینامیک داخل قلب در جنین، البته، تنها در صورت اختلال شدید در خروج خون از بطن راست به شریان ریوی قابل تشخیص است، زیرا جریان خون ریوی در دوره قبل از زایمان از 12 تا 20 درصد حجم خون باقیمانده از طریق مجرای شریانی به داخل آئورت نزولی جریان می یابد. بنابراین، تنگی خفیف شریان ریوی از نظر تظاهرات اولتراسوند همودینامیک چندان آموزنده نیست.
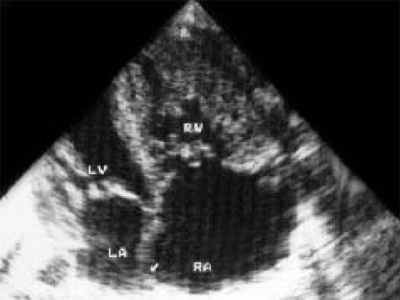
با ناهنجاری ابشتاین، تشخیص قبل از تولد، مانند دوره پس از زایمان، بر اساس تعیین محل دریچه سه لتی در رابطه با دریچه میترال و جابجایی آن به عمق بطن راست است. هنگام تحقیق توجه کنید اندازه های بزرگقلب، عمدتاً به دلیل دهلیز راست (شکل 14). داپلرکاردیوگرافی نارسایی تریکوسپید را نشان می دهد.

برنج. 14.ناهنجاری ابشتاین مقطع چهار حفره ای قلب. جابجایی دریچه سه لتی به سمت راس بطن راست وجود دارد.
LV و RV - بطن چپ و راست، RA - دهلیز راست، تلویزیون - دریچه سه لتی، MV - دریچه میترال.
تنگی جزئی آئورت باعث ایجاد اختلالات همودینامیک در جنین نمی شود. اگر انسداد قابل توجهی برای خروج خون از بطن چپ وجود داشته باشد، فشار در آن افزایش می یابد و کار بطن چپ افزایش می یابد. با تنگی شدید، مقاومت در برابر تخلیه خون به طور قابل توجهی افزایش مییابد، فشار در دهلیز چپ نیز افزایش مییابد و یک شانت خون از چپ به راست از طریق پنجره بیضی شکل ظاهر میشود، برخلاف شنت طبیعی راست به چپ جنین این باعث علائم نارسایی قلبی می شود و ممکن است باعث شود احتباس داخل رحمیتوسعه
معاینه اولتراسوند هیپرتروفی مشخص میوکارد بطن چپ را نشان می دهد (شکل 15). اندازه دهلیز چپ افزایش می یابد. ممکن است نارسایی میترال ثبت شود.
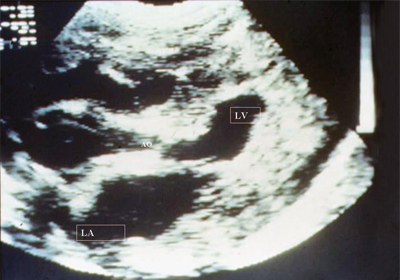
برنج. 15.تنگی آئورت. محور بلند قلب. باریک شدن آشکار دهانه آئورت، هیپرتروفی مشخص میوکارد بطن چپ، کاهش حفره آن و گشاد شدن دهلیز چپ وجود دارد.
LV - بطن چپ، LA - دهلیز چپ، AO - آئورت.
با هیپوپلازی سندرم سمت چپ، اختلال گردش خون در آن رخ می دهد مراحل اولیهرشد جنین برخلاف گردش خون طبیعی جنین، زمانی که خون از ورید اجوف تا حدی از طریق پنجره بیضی شکل به اتاقک های چپ قلب و به گردش خون سیستمیک می گذرد، تمام خون وارد بطن راست می شود و تنه ریوی. همچنین از طریق پنجره بیضی شکل از دهلیز چپ به سمت راست خون ترشح می شود. بنابراین، اضافه بار حجمی و اتساع بطن راست در دوران بارداری مشاهده می شود (شکل 16). ویژگیهای همودینامیک داخل قلب این واقعیت را توضیح میدهد که نگاشت جریان رنگ جریان خون رتروگراد یا دو طرفه را از طریق سوراخ بیضی و جریان خون رتروگراد در آئورت دیستال نشان میدهد.
برنج. 16.هیپوپلازی بطن چپ. نسبت اندازه حفره های قلب به دلیل افزایش جبرانی در اندازه بطن راست تغییر می کند.
LV و RV - بطن چپ و راست.
بسته شدن زودرس پنجره بیضی شکل. با بسته شدن فورامن اوال در دوران بارداری، نارسایی قلبی بطن راست ایجاد می شود و کودک معمولاً مرده به دنیا می آید. بخش های چپ هیپوپلاستیک می شوند، میوکارد بطن چپ به طور قابل توجهی هیپرتروفی می شود (شکل 17).

برنج. 17.بسته شدن زودرس دریچه پنجره بیضی شکل. هیپوپلازی متوسط بطن چپ و بزرگ شدن قابل توجه دهلیز چپ مشاهده می شود؛ فلش دهانه میترال را نشان می دهد.
LV - بطن چپ، LA - دهلیز چپ، MV - دریچه میترال.
در نهایت، گروه سوم از نقایص مادرزادی قلب، که در تغییرات همودینامیک در اکوکاردیوگرام دوره قبل از زایمان با تغییرات در داده ها متفاوت است. معاینه سونوگرافیدر دوره پس از زایمان این گروه کوچک است و به تفصیل مورد بحث قرار خواهد گرفت. این شامل نقایص مادرزادی قلبی زیر بود: نقص دیواره بین دهلیزی بطنی، تترالوژی فالوت، سندرم استایدل، کوآرکتاسیون آئورت.
نقص سپتوم دهلیزی. در فرم کاملاز یک نقص سپتوم دهلیزی بطنی، هر چهار اتاق با یکدیگر ارتباط برقرار می کنند. اختلالات همودینامیک با وجود پیام ها در سطوح دهلیزی و بطنی و عملکرد ناکافی دریچه های دهلیزی بطنی تعیین می شود. بار روی تمام حفره های قلب به طور قابل توجهی افزایش می یابد.
تشخیص سونوگرافینقص سپتوم دهلیزی بر اساس اجزای آناتومیکی نقص است (تشخیص نقص اولیه سپتوم دهلیزی؛ وجود نقص دیواره بین بطنی بالا؛ در شکل کامل، وجود شکاف بین دریچههای میترال و تریکوسپید). نشانه هایی از یک ناهنجاری وجود دارد دریچه میترالکه با نزدیک شدن برگچه قدامی به سپتوم بین بطنی خود را نشان می دهند. این علامتدر قیاس با آنژیوگرافی، به آن علامت "گردن غاز" می گویند.
علاوه بر اجزای تشریحی آسیب شناسی، تغییرات مرتبط با تغییرات همودینامیک نیز وجود دارد:
- بزرگ شدن دهلیز راست؛
- کاهش اندازه بطن چپ، همراه با وجود ترشحات خون شریانی وریدی، و همچنین اغلب با نقص دیواره بین دهلیزی بطنی مشاهده می شود. هیپوپلازی متوسطبطن چپ
قبل از زایمان چه اتفاقی می افتد؟ خون از ورید اجوف فوقانی و تحتانی از دهلیز راست از طریق پنجره بیضی شکل وارد دهلیز چپ می شود. بنابراین بزرگ شدن دهلیز راست که بعد از تولد خود را نشان می دهد در جنین مشاهده نمی شود. بزرگ شدن حفره دهلیز چپ وجود دارد. این اولین تفاوت در علائم سونوگرافی همودینامیک در کانال دهلیزی در جنین است (شکل 18).
برنج. 18.نقص سپتوم دهلیزی (پیکان).
LV - بطن چپ.
تفاوت دوم در تظاهرات همودینامیک افزایش یافته است یا اندازه های معمولیبطن چپ، بر خلاف اندازه کاهش یافته پس از تولد.
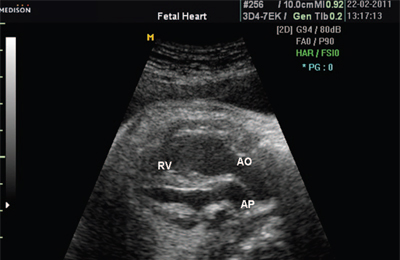
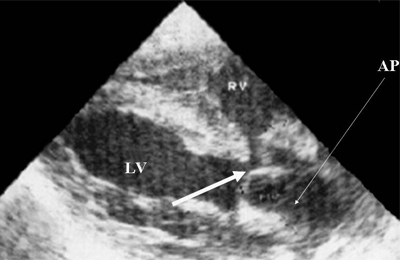
تترالوژی فالوت. تغییرات همودینامیک در تترالوژی فالوت با درجه انسداد خروج خون از بطن راست به داخل گردش خون ریوی و وجود نقص دیواره بین بطنی تعیین می شود. مقدار شانت خون با درجه انسداد خروج خون از بطن راست به داخل شریان ریوی و مقاومت تعیین می شود. دایره بزرگگردش خون
علائم تشریحی پاتولوژی عبارتند از dextroposition آئورت و نقص دیواره بین بطنی. ویژگی متمایزاین آسیب شناسی به عنوان افزایش قطر آئورت و باریک شدن عمقی شریان ریوی در نظر گرفته می شود. یک تظاهرات همودینامیک آسیب شناسی باید هیپرتروفی میوکارد بطن راست با گسترش جزئی حفره آن در نظر گرفته شود.
جنین همچنین تغییرات آناتومیک مشخصه را به وضوح تجسم می کند: یک آئورت گسترده که به عنوان "آئورت سوارکار" قرار دارد، یک نقص دیواره بین بطنی. بر خلاف کودکان و بزرگسالان، تنگی شریان ریوی اینفوندیبولار قبل از زایمان تشخیص داده نمی شود. عدم وجود تنگی زیر دریچه ای در اوایل دوره نوزادی نیز توسط آسیب شناسان ذکر شده است. این با این نظر مطابقت دارد که این مؤلفه آسیب شناسی در موارد بیشتری ظاهر می شود سن بالغو با افزایش سن بیمار افزایش می یابد.
در دوران بارداری، بطن راست به دلیل وجود تنگی شریان ریوی و نقص سپتوم بطنی، کمتر از آنچه به طور معمول مشاهده می شود، درگیر کار قلب می شود، زمانی که بار اصلی بر روی قسمت های راست قلب قرار می گیرد. بنابراین، اندازه بطن راست در مقایسه با هنجار سن حاملگی کاهش می یابد. در همان زمان، گردش خون به دلیل انجام می شود افزایش باربه بطن چپ دومی، در نتیجه کار شدید، هیپرتروفی از هفته 22 بارداری شروع می شود. بنابراین، تترالوژی فالوت در دوران بارداری با هیپرتروفی میوکارد بطن چپ مشخص می شود (شکل 19).
برنج. 19.تترالوژی فالوت. فلش دو نشان دهنده نقص دیواره بین بطنی است. فلش ها نشان دهنده هیپرتروفی میوکارد بطن چپ است.
LV - بطن چپ، AO - آئورت.
کوآرکتاسیون آئورت. علامت اصلی تشخیصی کوآرکتاسیون آئورت، تجسم قوس و آئورت نزولی با وجود باریک شدن آناتومیکی آن است. از نظر دوران بارداری، این علامت تشریحی پاتولوژی فقط در 30٪ موارد مشاهده می شود، زیرا کوآرکتاسیون اغلب پس از تولد و بسته شدن مجرای شریانی شکل می گیرد.
علائم همودینامیک این نقص در کودکان و بزرگسالان عبارتند از:
- هیپرتروفی میوکارد بطن چپ؛
- بزرگ شدن دهلیز چپ
در دوران بارداری، در حضور کوآرکتاسیون آئورت، بطن راست، که به طور فعال در خون رسانی به اندام های جنین نقش دارد، در برابر مقاومت در برابر جریان از طریق مجرای شریانی به آئورت نزولی عمل می کند. در نتیجه، افزایش حفره بطن راست و هیپرتروفی آن مشاهده می شود. (شکل 20). تنه شریان ریوی نیز متسع است. این علائم سونوگرافی پاتولوژی در 70 درصد موارد وجود دارد.

برنج. 20.کوآرکتاسیون آئورت (a, b). باریک شدن شدید آئورت مکان معمولیدر تصویر سه بعدی (ب). هنگام بررسی محور طولانی قلب، هیپرتروفی شدید میوکارد بطن راست مشاهده می شود.
MRV - میوکارد بطن راست، IVS - سپتوم بین بطنی.
ارزیابی آسیب شناسی با استفاده از شاخص نسبت اندازه بطن راست به اندازه بطن چپ و نسبت قطر شریان ریوی به قطر آئورت پیشنهاد شده است. به طور معمول، این شاخص ها به ترتیب 1.1 و 1.2 هستند.
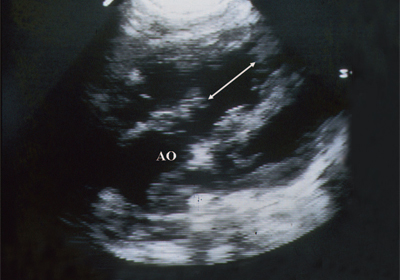
با باریک شدن شدید آئورت (تا 25٪ مقدار طبیعی) علائم نارسایی قلبی در جنین در مراحل اولیه مشاهده می شود که با وجود افیوژن پریکارد، کاهش قابل توجه در اندازه بطن چپ و کاهش ظاهر می شود. در برون ده قلبی
هیپوپلازی بطن چپ با آسیب به قوس ها و آئورت. به گفته بسیاری از نویسندگان، تشخیص پاتولوژی قبل از زایمان دشوار نیست؛ تمام علائمی که برای تشخیص در نوزادان و بزرگسالان مهم هستند باید در معاینه قبل از زایمان استفاده شوند.
به کلاسیک ها علائم اولتراسونیکسندرم هیپوپلازی بطن چپ عبارتند از:
- باریک شدن شدید قوس آئورت صعودی؛
- کاهش اندازه انتهای دیاستولیک بطن چپ؛
- باریک شدن قطر آئورت؛
- افزایش اندازه انتهای دیاستولیک بطن راست؛
- نسبت اندازه انتهای دیاستولیک بطن چپ به اندازه انتهای دیاستولیک بطن راست، برابر یا کمتر از 0.6.
- وجود تغییرات فاحش در دریچه میترال.
کار تشخیصی را می توان در حضور آسیت، هیدروپریکارد در جنین، یا با پاتولوژی خارج قلبی همزمان تسهیل کرد.
شناسایی تمام تغییرات آناتومیکی در سندرم بطن چپ هیپوپلاستیک، مشکلات قابل توجهی ایجاد نمی کند. با این حال، مشاهدات موجود نشان داده است که در برخی موارد حفره بطن چپ کمی کاهش می یابد، در حالی که هیپرتروفی شدید میوکارد بطن چپ وجود دارد. مقایسه با داده های پس از تولد و همچنین با داده های کالبد شکافی نشان داد که چنین است تغییرات مشخصهدر سندرم هیپوپلازی بطن چپ در شدیدترین موارد مشاهده می شود شکل تشریحیآسیب شناسی - سندرم استایدل (آترزی دریچه آئورتدر ترکیب با هیپوپلازی بخش صعودیآئورت - شریان بزرگ). شاخص نسبت اندازه بطن چپ به اندازه بطن راست در دیاستول در محدوده 0.6 است. با هیپوپلازی بطن چپ بدون آسیب به قوس آئورت، از 0.15-0.2 تجاوز نمی کند. با سندرم استایدل، در صورت وجود اندازه کوچک بطن چپ، هیپرتروفی مشخص میوکارد بطن چپ تا 0.7 سانتی متر قبل از زایمان مشاهده می شود (شکل 21)، با سندرم هیپوپلازی بطن چپ بدون آسیب به قوس آئورت، ضخامت میوکارد از 2-3 میلی متر تجاوز نمی کند.
برنج. 21.سندرم استایدل مقطع چهار حفره ای قلب. حفره بطن چپ کاهش می یابد. هیپرتروفی مشخص میوکارد بطن چپ و سپتوم بین بطنی وجود دارد. حفره های بطن راست و دهلیز راست به میزان قابل توجهی افزایش یافته اند.
LV و RV - بطن چپ و راست، LA و RA - دهلیز چپ و راست.
بنابراین، در طول مشاهده طولانی مدت نقایص قلبی در جنین، مشخصاتتظاهرات همودینامیک اشکال مختلف نوزولوژیک آسیب شناسی. همه اینها با تجلی واضح اجزای تشریحی نقص قلبی می تواند به تشخیص قبل از زایمان آنها کمک کند.
ادبیات
- مک ماهون بی، مک کیون تی، رکورد آر.جی. میزان بروز و امید به زندگی کودکان مبتلا به بیماری مادرزادی قلبی // Br. Heart J. 1953. V. 15. P. 121-129
- Cabrera E., Monroy J. Systilic and Diastolic lag- ing of heart // Am. قلب J.1952. ج 43. ن 5. ص 661.
- Zatikyan E.P. ویژگی های همودینامیک داخل قلب در بیماران مبتلا به نقص مادرزادی قلب در دوران بارداری. دیس. ... داک. عسل. علمی م.، 1988.
- بوراکوفسکی V.I.، Bockeria L.A. جراحی قلب و عروق. م.: پزشکی، 1989.
- Zatikyan E.P. الگوهای همودینامیک تغییرات اکوکاردیوگرام در نقص مادرزادی قلب // قلب و عروق. 1990. N 8. ص 47-50.
- Zatikyan E.P. نقایص قلبی مادرزادی و اکتسابی در زنان باردار. تشخیص عملکرد و سونوگرافی. M.: Triada-X، 2004.
- Allan L.D., Cook A.C., Huggon C. Echocardiography جنین / انتشارات دانشگاه کمبریج، 2009.
- Kleinmann C.S., Donnerstein R.L., De Vore G.R. و همکاران اکوکاردیوگرافی جنین برای ارزیابی نارسایی احتقانی قلب در رحم: تکنیکی برای مطالعه هیدروپس جنینی غیر ایمنی // N. Engl. جی. مد. 1982. ج 306. ص 568.
- Sahn D.J. اندروم Sh در رحم همراه با هیدروپس جنینی // Am. Heart J. 1982. V.104, N 6. P. 1368-1372.
- نوربرگر L.K.، Sanders S.P.، Rein A.J. و همکاران ضایعات انسدادی قلب چپ و رشد بطن چپ در جنین اواسط سه ماهه. مطالعه طولی // گردش. 1995. V. 92. N 6. P. 1531-1538.
- مدودف M.V. اکوگرافی پیش از تولد تشخیص های افتراقیو پیش بینی M.: Real Time، 2009
- Nanda N.، Gramiak R. اکوکاردیوگرافی بالینی. اس لوئیس، 1975.
- Zatikyan E.P. نقص سپتوم دهلیزی در دوره قبل از تولد // انجمن بین المللی جنین به عنوان بیمار نهمین کنگره بین المللی 1993. ص 41. توکیو.
- Zatikyan E.P. نقص سپتوم دهلیزی در دوره قبل از تولد// تشخیص سونوگرافی در زنان، زایمان و اطفال. 1993. N 3. ص 40-45.
- Ohba T.، Matsui K.، Nakamura K. و همکاران. تترالوژی فالوت با وجود دریچه ریوی که توسط اکوکاردیوگرافی جنین تشخیص داده شده است // Int. زنان و زایمان. Obstet. 1990. V. 32. N 1. P. 71-74.
- Zatikyan E.P. قلب جنین. M.: Triada-X، 2009.
- Allan L.D.، Chita S.K.، Anderson R.H. و همکاران کوآرکتاسیون آئورت در زندگی قبل از تولد: و مطالعه اکوکاردیوگرافی، تشریحی و عملکردی // Br. Heart J. 1988. V. 59. P. 356.
- Zatikyan E.P. ارزیابی اکوکاردیوگرافی شدت تغییرات آناتومیک و همودینامیک در سندرم هیپوپلاستیک قلب چپ: مشاهده پویااز جنین تا نوزاد // تشخیص اولتراسوند. 2000. N 3. ص 29-36.
- گروهی از بیماری ها که با وجود نقص های آناتومیکی قلب، دستگاه دریچه یا رگ های خونی که در طول دوره قبل از تولد، منجر به تغییرات همودینامیک داخل قلب و سیستمیک می شود. تظاهرات بیماری قلبی مادرزادی به نوع آن بستگی دارد. به بیشترین علائم مشخصهشامل رنگ پریدگی یا سیانوز پوست، سوفل قلبی، تاخیر رشد فیزیکی، علائم نارسایی تنفسی و قلبی. در صورت مشکوک شدن به نقص مادرزادی قلب، نوار قلب، PCG، رادیوگرافی، اکوکاردیوگرافی، کاتتریزاسیون قلب و آئورتوگرافی، کاردیوگرافی، MRI قلب و غیره انجام می شود. اغلب برای نقایص مادرزادی قلب، از جراحی قلب استفاده می شود - اصلاح جراحی شناسایی شده ناهنجاری.
عوارض نقایص مادرزادی قلب می تواند شامل اندوکاردیت باکتریایی، پلی سیتمی، ترومبوز باشد. عروق محیطیو ترومبوآمبولی عروق مغزی، پنومونی احتقانی، سنکوپ، حملات تنگی نفس سیانوتیک، سندرم آنژین صدری یا انفارکتوس میوکارد.
تشخیص نقص مادرزادی قلب
تشخیص نقص مادرزادی قلب توسط معاینه جامع. هنگام معاینه کودک، رنگ پوست ذکر می شود: وجود یا عدم وجود سیانوز، ماهیت آن (محیطی، عمومی). سمع قلب اغلب نشان دهنده تغییر (ضعیف شدن، تقویت یا شکاف) در صداهای قلب، وجود سوفل و غیره است. در صورت مشکوک شدن به نقص مادرزادی قلب، معاینه فیزیکی تکمیل می شود. تشخیص ابزاری- الکتروکاردیوگرافی (ECG)، فونوکاردیوگرافی (PCG)، رادیوگرافی قفسه سینه، اکوکاردیوگرافی (EchoCG).
ECG هیپرتروفی را نشان می دهد بخش های مختلفقلبها، انحراف پاتولوژیک EOS، وجود آریتمی ها و اختلالات هدایت، که در ترکیب با داده های سایر روش ها معاینه بالینیبه ما اجازه می دهد تا در مورد شدت بیماری قلبی مادرزادی قضاوت کنیم. با کمک مانیتورینگ 24 ساعته هولتر ECG، اختلالات ریتم و هدایت پنهان شناسایی می شود. از طریق PCG، ماهیت، مدت و محلی سازی صداها و سوفل های قلبی با دقت و جزئیات بیشتری ارزیابی می شود. داده های اشعه ایکس قفسه سینه با ارزیابی وضعیت گردش خون ریوی، محل، شکل و اندازه قلب، تغییرات در سایر اندام ها (ریه ها، پلورا، ستون فقرات) روش های قبلی را تکمیل می کند. در انجام اکوکاردیوگرافینقایص آناتومیکی سپتوم ها و دریچه های قلب، محل رگ های بزرگ مشاهده می شود و انقباض میوکارد ارزیابی می شود.
در صورت نقایص پیچیده مادرزادی قلب و همچنین فشار خون ریوی همزمان، به منظور تشخیص دقیق تشریحی و همودینامیک، نیاز به انجام صداگذاری حفره های قلب و آنژیوکاردیوگرافی است.
درمان نقایص مادرزادی قلب
اکثر مشکل پیچیدهدر قلب اطفال درمان جراحی نقایص مادرزادی قلب در کودکان سال اول زندگی است. بیشتر عمل ها در اوایل کودکی برای نقایص مادرزادی سیانوتیک قلب انجام می شود. اگر نوزاد تازه متولد شده هیچ نشانه ای از نارسایی قلبی یا سیانوز متوسط نداشته باشد، جراحی ممکن است به تعویق بیفتد. کودکان مبتلا به نقص مادرزادی قلب توسط متخصص قلب و جراح قلب تحت نظر هستند.
درمان خاصدر هر مورد خاص به نوع و شدت بیماری مادرزادی قلبی بستگی دارد. عملیات برای نقائص هنگام تولدسپتوم قلب (VSD، ASD) ممکن است شامل جراحی پلاستیک یا بخیه زدن سپتوم، انسداد درون عروقی با اشعه ایکس باشد. در صورت وجود هیپوکسمی شدید، کودکان مبتلا به نقص مادرزادی قلب در مرحله اول تحت مداخله تسکینی قرار می گیرند که شامل اعمال می شود. انواع مختلفآناستوموزهای بین سیستمی این تاکتیک اکسیژن رسانی خون را بهبود می بخشد، خطر عوارض را کاهش می دهد و اجازه می دهد اصلاح ریشه ایدر بیشتر شرایط مساعد. در صورت نقص آئورت برداشتن یا اتساع بالونی کوآرکتاسیون آئورت، جراحی پلاستیک تنگی آئورت و ... انجام می شود که در صورت PDA بستن آن انجام می شود. درمان تنگی شریان ریوی شامل دریچهپلاستی باز یا اندوواسکولار و غیره است.
نقایص مادرزادی قلبی پیچیده از نظر تشریحی، که در آن جراحی رادیکالامکان پذیر نیست، آنها نیاز به اصلاح همودینامیک دارند، یعنی جداسازی جریان خون شریانی و وریدی بدون از بین بردن نقص آناتومیک. در این موارد می توان عملیات فونتان، سنینگ، خردل و ... را انجام داد عیوب جدی که قابل درمان نیستند. درمان جراحینیاز به پیوند قلب دارند
درمان محافظه کارانه نقایص مادرزادی قلب ممکن است شامل موارد زیر باشد درمان علامتیحملات تنگی نفس-سیانوتیک، نارسایی حاد بطن چپ (آسم قلبی، ادم ریوی)، نارسایی مزمن قلب، ایسکمی میوکارد، آریتمی.
پیش آگهی و پیشگیری از نقایص مادرزادی قلب
در ساختار مرگ و میر نوزادان، نقایص مادرزادی قلب جایگاه اول را به خود اختصاص می دهد. بدون ارائه مراقبت های واجد شرایط جراحی قلب، 50 تا 75 درصد کودکان در سال اول زندگی می میرند. در طول دوره جبران خسارت (2-3 سال)، مرگ و میر به 5٪ کاهش می یابد. تشخیص زودهنگام و اصلاح بیماری مادرزادی قلبی می تواند به طور قابل توجهی پیش آگهی را بهبود بخشد.
پیشگیری از نقایص مادرزادی قلب مستلزم برنامه ریزی دقیق بارداری، حذف قرار گرفتن در معرض عوامل نامطلوب بر جنین، مشاوره پزشکی و ژنتیک و کار آموزشی در زنان در معرض خطر فرزندآوری با آسیب شناسی قلبی، رفع مشکل تشخیص قبل از تولد نقص (سونوگرافی) است. بیوپسی پرزهای کوریونی، آمنیوسنتز) و اندیکاسیون های ختم بارداری. مدیریت بارداری در زنان مبتلا به نقص مادرزادی قلبی نیاز دارد افزایش توجهتوسط متخصص زنان و زایمان و متخصص قلب و عروق.
اکوکاردیوگرافی (سونوگرافی قلب) روشی برای بررسی اندام است که زوال و ناهنجاری های موجود را نشان می دهد. سونوگرافی یک روش کاملا بی ضرر و ساده است که می تواند برای تشخیص بیماری هایی مانند فشار خون ریوی، نقایص مادرزادی در کودکان، نقص دریچه میترال، افتادگی و سایر اختلالات استفاده شود.
ساختار قلب را می توان به چهار بخش (حفره) تقسیم کرد: دهلیز چپ و راست و بطن چپ و راست. سپتوم بین دهلیزی هر دو دهلیز را جدا می کند، سپتوم بین بطنی بطن ها را جدا می کند. هدف از این پارتیشن ها جلوگیری از مخلوط شدن گروه های خونی است. دریچه سه لتی دهلیز راست و بطن راست را به هم متصل می کند. آنها خون را از سیاهرگ ها به ریه ها منتقل می کنند. دهلیز چپ و بطن چپ توسط دریچه میترال به هم متصل می شوند. با کمک آنها خون شریانیدر سراسر بدن پخش می شوند و از بازگشت خون به قلب جلوگیری می کنند.
قلب انسان به چهار حفره تقسیم می شود: دهلیز چپ و راست و بطن چپ و راست که از یکدیگر جدا شده اند. این جداسازی برای اینکه خون وریدی و شریانی با یکدیگر مخلوط نشوند ضروری است
چرا معاینه انجام می شود؟
اکوکاردیوگرافی (سونوگرافی قلب) یک روش تشخیصی ساده در نظر گرفته می شود که به تشخیص برخی بیماری ها قبل از بروز تظاهرات آنها کمک می کند. به طور معمول، اکوکاردیوگرافی برای کسانی که از تنگی نفس، سرگیجه، بی حالی، غش، بروز حملات تاکی کاردی، اختلالاتی که با فعالیت قلبی تداخل می کنند و درد در اندام رنج می برند، تجویز می شود.
اگر سوفل قلبی تشخیص داده شود، مشکوک به بیماری های مضر برای سیستم قلبی عروقی (مثلاً روماتیسم) و بیماری های ریوی در فرم مزمن، حاضر بیماری هیپرتونیکو الکتروکاردیوگرافی نشان دهنده اختلال در فعالیت قلبی است، سپس وقت ملاقات برای معاینه الزامی است. همچنین برای تایید نقایص قلبی در بدو تولد برای کودکان تجویز می شود.

بیشتر جدیدترین دستگاه هاسونوگرافی نه تنها یک معاینه سونوگرافی از سیستم قلبی عروقی انجام می دهد، بلکه می تواند سونوگرافی داپلر را نیز انجام دهد، که شامل ردیابی حرکت خون در حفره های قلب است. به مشاهده عملکرد اندام و شناسایی کمبودها در توسعه دریچه ها کمک می کند.
هنجارهای اکوکاردیوگرافی قلب
اکوکاردیوگرافی می تواند تعدادی از ناهنجاری ها را در فعالیت عضله قلب نشان دهد. فقط یک متخصص می تواند تجزیه و تحلیل انجام دهد و نتیجه گیری کند. پارامترهای زیر هنگام انجام اکوکاردیوگرافی طبیعی هستند:
- قطر آئورت - تا 3.7 سانتی متر؛
- باز شدن برگچه های دریچه آئورت - 1.5 سانتی متر یا بیشتر.
- اندازه دهلیز چپ - تا 4 سانتی متر؛
- اندازه دیاستولیک انتهایی بطن چپ - تا 5.5 سانتی متر؛
- اندازه سیستولیک انتهایی بطن چپ - تا 4.1 سانتی متر؛
- ضخامت سپتوم بین بطنی - تا 1.1 سانتی متر؛
- ضخامت دیواره خلفی بطن چپ - تا 1.1 سانتی متر؛
- کسر تخلیه - حداقل 60٪؛
- کسر کوتاه کننده - 30-40٪؛
- سطح باز شدن دریچه میترال - 4 سانتی متر مربع؛
- اندازه حفره بطن راست تا 3 سانتی متر است.
هنگام انجام اکوکاردیوگرافی، پزشک اندازه اتاق ها، ضخامت دیواره، خطوط و فعالیت دریچه ها و فعالیت میوکارد (لایه عضلانی) را بررسی می کند. بدتر شدن برخی از شاخص ها نشان می دهد تخلفات مختلفسیستم قلبی عروقی
 با استفاده از سونوگرافی قلب (اکوکاردیوگرافی)، پزشک می تواند ساختار اندام، ضخامت و عملکرد دیواره های اتاقک را ببیند و محل و اندازه دریچه ها را ردیابی کند. همه این داده ها هنگام تشخیص بسیار آموزنده هستند.
با استفاده از سونوگرافی قلب (اکوکاردیوگرافی)، پزشک می تواند ساختار اندام، ضخامت و عملکرد دیواره های اتاقک را ببیند و محل و اندازه دریچه ها را ردیابی کند. همه این داده ها هنگام تشخیص بسیار آموزنده هستند. فشار خون ریوی در سونوگرافی
فشار خون ریوی- افزایش فشار در شریان ریوی بین فشار خون مادرزادی و اکتسابی تفاوت وجود دارد. اکوکاردیوگرافی حداکثر اطلاعات را برای تعیین فشار شریانی برای تشخیص فشار خون ریوی ارائه می دهد. شاخص های شناسایی شده در حالت M، مانند مهار باز شدن دریچه شریانی، بسته شدن آن در حین سیستول، و افزایش مدت زمان جهش بطن راست نسبت به کل مدت جهش، نشان دهنده فشار خون ریوی است.
سونوگرافی دو بعدی ممکن است هیپرتروفی بطن راست را نشان دهد. اگر دیواره آن بیش از 10 میلی متر باشد، نتیجه گیری در مورد هیپرتروفی بیش از حد است که در مزمن مشاهده می شود. قلب ریوی. مفهوم طبیعی (عدم فشار خون بالا) شامل مقدار کمتر از 4 میلی متر است، در حالی که فشار خون حاد ریوی 6-8 میلی متر است. ضخامت دیوار. مطالعه دو بعدیدر فشار خون بالا همچنین انعطاف پذیری سپتوم بین بطنی را نشان می دهد. فشار خون شدید ریوی باعث حرکت سیستولیک متناقض می شود که همراه با کاهش جریان ریوی، منجر به بدتر شدن شل شدن ایزومتریک بطن چپ می شود.
علائم اضافی فشار خون:
- تخلیه خون از راست به چپ در امتداد مجرای شریانی باز؛
- تخلیه خون از راست به چپ در امتداد پنجره بیضی شکل؛
- شریان ریوی با فشار بیش از 40 میلی متر. rt. هنر، بیش از 50٪ از فشار کل.
بررسی نقایص مادرزادی قلب در کودکان
نقایص مادرزادی قلب اختلالاتی در آناتومی اندام است که یک آسیب شناسی داخل رحمی است. اغلب این آسیب شناسی ایجاد می شود تاثیرات منفیروی جنین در رحم انواع مختلفی از این بیماری وجود دارد.
 بیماری قلبی یک ناهنجاری است که در رحم ایجاد می شود. اغلب با یک استعداد ژنتیکی یا منفی همراه است نفوذ خارجیبرای میوه
بیماری قلبی یک ناهنجاری است که در رحم ایجاد می شود. اغلب با یک استعداد ژنتیکی یا منفی همراه است نفوذ خارجیبرای میوه مجرای شریانی باز شده- کانالی که بین شریان ریوی و آئورت ارتباط برقرار می کند. در طول رشد داخل رحمی، بدون استفاده از ریه برای این منظور، به طور فعال اکسیژن را برای جنین فراهم می کند. 2-8 هفته پس از تولد بیش از حد رشد می کند. اگر این اتفاق نیفتد، نقص محسوب می شود. آسیب شناسی مادرزادیکودکان ممکن است هیچ علامتی نداشته باشند، اما گاهی اوقات بیماری به صورت توقف رشد، تیره شدن پوست و ذات الریه مکرر تشخیص داده می شود. هنگام معاینه اولتراسوند، می توانید متوجه افزایش دیواره دهلیز و بطن قلب تحت تأثیر این نقص شوید و داپلروگرافی نشان می دهد که آیا تخلیه خون از آئورت به شریان ریوی وجود دارد یا خیر که این نیز یک شاخص است. از آسیب شناسی
نقص دیواره بین بطنی- آسیب شناسی زمانی که غشاء دارای شکاف مادرزادی بین بطن راست و چپ است. از بطن چپ با فشار بالاخون به سمت راست حرکت می کند، جایی که فشار پایین است. نقص مادرزادی با علائم زیر مشخص می شود: تاخیر در رشد، ذات الریه مکرر. پس از معاینه، می توان به بزرگ شدن مادرزادی حفره قلب و افزایش ضخامت دیواره ها اشاره کرد. داپلروگرافی تخلیه خون از بطن چپ به راست را تعیین می کند.
نقص دیواره بین دهلیزی- دیواره بین دهلیزها دارای شکاف است. تشخیص اولتراسوند به فرد اجازه می دهد دهلیزهای ضخیم شده را ببیند و گاهی اوقات خود سوراخ مادرزادی قابل مشاهده است.
نقص دریچه میترال در تشخیص
تنگی دریچه میترال- نقص با کاهش شکاف واقع بین دهلیز چپ و بطن چپ. تظاهرات آسیب شناسی: سرگیجه، مشکل در تنفس، ضربان قلب سریع, احساسات دردناکدر سینه این بیماری باعث ضخیم شدن برگچه های دریچه، دیواره دهلیز چپ و بطن راست می شود.
افتادگی دریچه میترال- نقص با کشش شکاف در فضای دهلیز چپ و بطن چپ و همچنین پرولاپس - این یک فشرده سازی ضعیف برچه های دریچه میترال در زمان سیستول است. افتادگی دریچه میترال مادرزادی است و در مراحل 1 و 2 پرولاپس متفاوت است. اغلب، چنین افتادگی به عنوان یک بیماری در نظر گرفته نمی شود و نیازی به درمان ندارد. اندوکاردیت و روماتیسم می توانند باعث پرولاپس شوند. با این حال، پرولاپس برای مدت طولانی خود را نشان نمی دهد. علائم افتادگی میترال: تنگی نفس، بی حالی، احساسات دردناکاز کار بدنی
اکوکاردیوگرافی در بیمار مبتلا به افتادگی دریچه میترال، افزایش حجم دیواره های بطن چپ و دهلیز، فشرده سازی جزئی لت های دریچه میترال در سیستول را نشان می دهد. استفاده از سونوگرافی داپلر به شما امکان می دهد مرحله پرولاپس را تعیین کنید.
سایر بیماری های قلبی در سونوگرافی
انفارکتوس میوکارد- اختلال در خون رسانی که منجر به از بین رفتن فعالیت یکی از قسمت های آن می شود. سونوگرافی قلب بیمار، دچار حمله قلبی شدمیوکارد، بدتر شدن فشرده سازی یکی از بخش های اندام را تشخیص می دهد.
پریکاردیت اگزوداتیو- تجمع رطوبت در پریکارد (پوشش اندام). پریکاردیت در سونوگرافی با تشخیص رطوبت انباشته شده در کیسه قلب آشکار می شود.
میوکاردیت- انواع بیماری هایی که با فرآیند التهابیمیوکارد علائم ناهنجاری در اکوکاردیوگرافی: بزرگ شدن حفره های اندام، کاهش عملکرد انقباضی، کاهش جهش بطن چپ (کمتر از 50%).
اندوکاردیت عفونی- نفوذ عفونت باعث التهاب اندوکارد می شود. پارگی ها و شاخه ها روی دریچه ها - علائم اندوکاردیت عفونیدر تشخیص اولتراسوند

