महिलाओं में सामान्य थायरॉयड इस्थमस। थायराइड नोड्यूल्स के आयाम: सामान्य, विशेषताएं और प्रकार। अल्ट्रासाउंड अंग के आकार, उसके लोब, संरचना और ऊतक विविधता को निर्धारित करने में मदद कर सकता है, और इस तरह थायरॉयड ग्रंथि की विभिन्न समस्याओं की पहचान कर सकता है -
एंडोक्रिनोलॉजिस्ट के पास जाने पर, अधिकांश रोगियों के पास भी नहीं होता है बुनियादी ज्ञानडिज़ाइन और संचालन सुविधाओं के बारे में थाइरॉयड ग्रंथि.
थायरॉइड ग्रंथि का सामान्य आकार कितना होना चाहिए? किस आकार को सीमा रेखा माना जाता है?
अल्ट्रासाउंड परिणाम की सही व्याख्या कैसे करें?
दुर्भाग्य से, एंडोक्रिनोलॉजिस्ट के पास रोगी को चिंतित करने वाली हर चीज़ के बारे में विस्तार से बात करने का हमेशा समय और अवसर नहीं होता है।
थायराइड नोड्यूल्स के बारे में आपको क्या जानने की जरूरत है? इनके इलाज के तरीके क्या हैं?
इन सवालों के जवाब जानने से आपको ठीक होने में मदद मिलेगी और आप कई परेशानियों से बच जाएंगे।
थायरॉयड ग्रंथि की विकृति और सामान्य संकेतक
आम तौर पर, थायरॉयड ग्रंथि को किसी व्यक्ति को परेशान नहीं करना चाहिए। यदि चिंता का कोई कारण है, तो आपको एंडोक्रिनोलॉजिस्ट से मिलना चाहिए।
डॉक्टर को विस्तार से विश्लेषण करना चाहिए नैदानिक तस्वीर, इसलिए मरीज को अल्ट्रासाउंड कराने के लिए कहा जाता है।
चिकित्सा ज्ञान की कमी के कारण, छवि का विवरण रोगी को स्पष्ट नहीं हो सकता है।
बेहतर होगा कि आप पहले से ही थायराइड जांच की बुनियादी अवधारणाओं से परिचित हो जाएं।
थायराइड वॉल्यूम क्या है?
इसमें मानक और उससे विचलन की अवधारणा है। पुरुषों और महिलाओं में थायरॉइड ग्रंथि का आकार अलग-अलग होता है।
आकार मानक व्यक्ति के शरीर के वजन और उम्र पर भी निर्भर करते हैं।
आकार निर्धारित करने के लिए अल्ट्रासाउंड का उपयोग किया जाता है।
महिलाओं में थायरॉयड ग्रंथि का आकार 18 सेमी³ और पुरुषों में 25 सेमी³ से अधिक नहीं होना चाहिए।
यदि आकार में 1-5 मिमी का अंतर है, तो ये बॉर्डरलाइन आकार हैं और इनके सामान्य होने की अधिक संभावना है।
शरीर के वजन के आधार पर तालिका में दिया गया है।
किशोरावस्था में युवावस्था के दौरान और गर्भवती महिलाओं में ग्रंथि का आयतन बढ़ जाता है और इसे सामान्य माना जाता है।
15 वर्ष से कम उम्र के बच्चों में ग्रंथि का आकार उम्र के आधार पर भिन्न होता है जैसा कि तालिका में दिखाया गया है।
बाएँ और दाएँ लोब, इस्थमस
थायरॉयड ग्रंथि में दो लोब होते हैं: दायां और बायां।
पालियों के बीच एक स्थलडमरूमध्य होता है।
अल्ट्रासाउंड पर सामान्य सही है और बायां पालिमात्रा में एक दूसरे से बहुत अधिक भिन्न नहीं होना चाहिए।
सामान्य शेयर का आकार है:
- ऊंचाई 4 सेमी;
- चौड़ाई 2 सेमी;
- मोटाई 2 सेमी.
इस्थमस का आकार 5 मिमी से अधिक नहीं होना चाहिए।
यदि इन संकेतकों से विचलन 1-5 मिमी है और रोगी को कोई शिकायत नहीं है, तो सबसे अधिक संभावना है हम बात कर रहे हैंव्यक्तिगत विशेषताओं के बारे में.
एक एंडोक्रिनोलॉजिस्ट को प्रत्येक विशिष्ट मामले को समझना चाहिए और पैथोलॉजी की पहचान करनी चाहिए।
थायरॉयड ग्रंथि की रूपरेखा
रूपरेखा से हमारा तात्पर्य किसी अंग की रूपरेखा से है जो अल्ट्रासाउंड के समय मॉनिटर पर प्रदर्शित होती है।
आम तौर पर, ग्रंथि में स्पष्ट और निरंतर पैरेन्काइमा आकृति होती है।
शब्द "पैरेन्काइमा" का प्रयोग चिकित्सा में किसी अंग के ऊतकों के संपूर्ण संग्रह को निर्दिष्ट करने के लिए किया जाता है, उदाहरण के लिए, थायरॉयड ग्रंथि।
यदि पैरेन्काइमा की आकृति धुंधली या अस्पष्ट है, तो सूजन, उदाहरण के लिए, एक ऑटोइम्यून प्रकृति का संदेह किया जा सकता है।
चित्र में, इस प्रक्रिया को ऊतकों के गैर-समान रंग द्वारा प्रदर्शित किया गया है, जो उनके विभिन्न घनत्वों को इंगित करता है।
इकोोजेनेसिटी
इकोोजेनेसिटी प्रतिबिंब का स्तर है ध्वनि संकेतथायराइड ऊतक से अल्ट्रासाउंड मशीन।
वह हो सकती है:
- सामान्य।इसका मतलब है कि अंग में कोई संरचना नहीं है: सिस्ट, नोड्स, ट्यूमर।
लेकिन अगर सामान्य इकोोजेनेसिटी के साथ भी ग्रंथि का आकार बदल जाता है, तो यह एक बीमारी का संकेत देता है।
यदि ग्रंथि में शेष पैरेन्काइमा की संरचनाएं होती हैं, तो पैथोलॉजिकल तत्व के किनारों पर इकोोजेनेसिटी हमेशा भिन्न होती है।
- कम किया हुआ।इस सूचक का मतलब है कि नोड्स हैं या सिस्टिक संरचनाएँजो अल्ट्रासाउंड पर दिखाई देते हैं।
- ऊपर उठाया हुआ।अगर देखा थाइरॉयड ग्रंथितस संयोजी ऊतक.
तदनुसार, इस मामले में इसके कार्य कम हो जाते हैं, क्योंकि संयोजी ऊतक ग्रंथि ऊतक की तरह हार्मोन को संश्लेषित नहीं कर सकता है।
- शून्य।यानी ग्रंथि की संरचनाओं से अल्ट्रासाउंड मशीन के ध्वनि संकेत का कोई प्रतिबिंब नहीं होता है।
अल्ट्रासाउंड मशीन द्वारा पता लगाई गई इकोोजेनेसिटी के बारे में निष्कर्ष आपके चार्ट में पढ़ा जा सकता है।
कपड़े की संरचना
आम तौर पर, ऊतक संरचना में एक समान विशेषता ग्रैन्युलैरिटी होती है, कोशिका का आकार व्यास में 1 मिमी से अधिक नहीं होता है।
यह ग्रैन्युलैरिटी रोम के व्यास के कारण होती है।
पर विभिन्न रोगविज्ञानसंरचना विषम होगी, उदाहरण के लिए, मैक्रोफॉलिकल्स के साथ कोशिका का व्यास बढ़ जाएगा।
क्षेत्रीय लिम्फ नोड्स
आसपास के ऊतकों की जांच से एंडोक्रिनोलॉजिस्ट को बहुत सारी उपयोगी जानकारी भी मिलती है।
अच्छा क्षेत्रीय लिम्फ नोड्सबढ़ा हुआ नहीं.
उनमें वृद्धि आमतौर पर कैंसर या थायरॉयड ग्रंथि की सूजन का संकेत देती है।
बायोप्सी से निदान की पुष्टि की जाती है।
थायराइड नोड्यूल्स
थायरॉइड नोड्यूल एक ऐसा क्षेत्र है जो मुख्य ग्रंथि ऊतक से रूपात्मक रूप से अलग होता है।
अल्ट्रासाउंड का उपयोग करके अंतर की पहचान की जा सकती है।
थायराइड नोड्यूल
एक सामान्य घटना. दुनिया की 11% आबादी में इनका निदान किया जाता है।
ये संरचनाएँ सौम्य या घातक हो सकती हैं।
विभेदन के लिए, एक महीन-सुई बायोप्सी विधि का उपयोग किया जाता है।
बायोप्सी अल्ट्रासाउंड मार्गदर्शन के तहत की जाती है। आमतौर पर, बायोप्सी जांच तब निर्धारित की जाती है जब नोड का आकार 5-7 मिमी से अधिक हो।

थायरॉयड के अल्ट्रासाउंड पर, 2-3 मिमी व्यास से भी कम संरचनाओं को देखना संभव है।
यदि उनकी संरचना सजातीय है और उनमें बहुत कम या बहुत अधिक इकोोजेनेसिटी नहीं है, तो डॉक्टर ऐसे तत्वों को फॉलिकल्स कहते हैं और उन्हें सामान्य के रूप में वर्गीकृत करते हैं।
यदि गठन 4 मिमी से अधिक है, तो इसे नोड कहा जाता है।
उनकी इकोोजेनेसिटी के आधार पर, नोड्स हैं:
- आइसोइकोजेनिक, यानी नोड्स की इकोोजेनेसिटी स्वस्थ ऊतक के समान होती है।
- हाइपरेचोइक, यानी बहुत घना।अल्ट्रासाउंड पर, ऐसी संरचनाएँ चमकीले धब्बों के रूप में दिखाई देती हैं।
- हाइपोइकोइक, यानी घना नहीं।अल्ट्रासाउंड पर, ऐसे नोड्स गहरे रंग के दिखाई देंगे।
अल्ट्रासाउंड भी नोड्स की संख्या दिखाता है, लेकिन उनका प्रभाव नहीं दिखाता है हार्मोनल पृष्ठभूमि.
यह पता लगाने के लिए कि नोड विषाक्त है या यूथायरॉइड है, एंडोक्रिनोलॉजिस्ट एक रेफरल देता है जैव रासायनिक विश्लेषणखून।
नोड्यूल थेरेपी के तरीके
बायोप्सी और रक्त परीक्षण के बाद, डॉक्टर सटीक निदान कर सकते हैं।
नोड हो सकता है:
- अर्बुद.
यह एक कोलाइड गठन हो सकता है जो ऑटोइम्यून थायरॉयडिटिस के परिणामस्वरूप बना है।
सभी नोड्स में, ये वे हैं जो 93% रोगियों में होते हैं।
यदि गठन व्यक्ति के साथ हस्तक्षेप नहीं करता है, निर्माण नहीं करता है तो उपचार की आवश्यकता नहीं है कॉस्मेटिक दोष, पड़ोसी ऊतकों या रक्त वाहिकाओं को संपीड़ित नहीं करता है, और अत्यधिक मात्रा में हार्मोन का उत्पादन नहीं करता है।
अन्यथा, नोड्स को शल्य चिकित्सा द्वारा हटाना निर्धारित है।
- कूपिक ट्यूमर.
ऐसा अनुमान है कि 86% मामलों में ट्यूमर सौम्य होता है, और शेष मामलों में यह घातक होता है।
दुर्दमता के मामले में, ट्यूमर नोड के कैप्सूल में बढ़ता है, लेकिन सौम्य के मामले में ऐसा नहीं होता है।
- मैलिग्नैंट ट्यूमर.
इस मामले में, ट्यूमर को हटाने के लिए सर्जरी का हमेशा संकेत दिया जाता है।
ऑपरेशन के दौरान, सर्जन यह देखता है कि ट्यूमर कितनी दूर तक फैल गया है और निर्णय लेता है कि ग्रंथि का कितना हिस्सा निकालने की जरूरत है।

इसके बाद, विकिरण और कीमोथेरेपी पाठ्यक्रम निर्धारित किए जाते हैं।
पर शुरुआती अवस्थाप्रतिशत पूर्ण इलाजउच्च।
एंडोक्रिनोलॉजिस्ट के अनुसार, ठीक होने का पूर्वानुमान सीधे निदान की समयबद्धता पर निर्भर करता है।
इसीलिए 45 वर्ष से अधिक उम्र के मरीजों को साल में कम से कम एक बार निवारक अल्ट्रासाउंड कराना चाहिए।
समय रहते मानक को पैथोलॉजी से अलग करना आवश्यक है
थायरॉयड ग्रंथि अंतःस्रावी तंत्र का एक अभिन्न अंग है।
नियमित जांच और अल्ट्रासाउंड निगरानी और डॉक्टर के सभी आदेशों का पालन करने से उसके स्वास्थ्य को बनाए रखने में मदद मिलेगी।
थायराइड रोगों के उपचार में स्व-दवा अस्वीकार्य है!
पहले लक्षणों पर, आपको एक एंडोक्रिनोलॉजिस्ट से परामर्श लेना चाहिए।
अल्ट्रासाउंड जांच थायरॉयड ग्रंथि और गर्भाशय ग्रीवा क्षेत्र की आसन्न संरचनाओं और ऊतकों की पूरी तरह से जांच करने में मदद करती है।
मानक परिणाम रोगी की उम्र और लिंग पर निर्भर करते हैं। जांच के बाद डॉक्टर डिकोडिंग करते हैं, लेकिन कुछ बातें आप खुद ही समझ सकते हैं।
थायरॉयड ग्रंथि की अल्ट्रासाउंड परीक्षा के परिणामों को डिकोड करने के बारे में अधिक जानकारी के लिए: उम्र के आधार पर महिलाओं और पुरुषों में मानदंड, साथ ही मूल्यों की तालिकाएं, नीचे देखें।
अल्ट्रासाउंड निम्न के लिए किया जाता है:
- थायरॉइड ग्रंथि का आकार और आयतन, इसकी संरचना और एकरूपता निर्धारित करें।
- निर्धारित करें कि क्या इसमें भड़काऊ प्रक्रियाएं मौजूद हैं।
- हाइपो-/हाइपरथायरायडिज्म का निदान करें।
- निर्धारित करें कि ट्यूमर थायरॉयड ग्रंथि का एक द्रव्यमान है या आसन्न संरचना का एक द्रव्यमान है (उदाहरण के लिए, उरोस्थि)।
- आकलन करें कि क्या (विषाक्त, गांठदार, फैलाना) गण्डमाला की अभिव्यक्तियाँ हैं।
- आकार का अनुमान लगाएं पैराथाइरॉइड ग्रंथि. एक सामान्य पैराथाइरॉइड ग्रंथि को अल्ट्रासाउंड पर भेद करना मुश्किल होता है और यह स्पर्श करने योग्य नहीं होती है।
- पहले से निदान की गई संरचनाओं की वृद्धि और चुनी गई उपचार पद्धति की प्रभावशीलता का आकलन करें।
कौन से संकेतक सामान्य माने जाते हैं: मूल्यों की तालिकाएँ
रोगी के वजन को ध्यान में रखते हुए, वयस्कों में थायरॉयड ग्रंथि का इष्टतम आकार इस प्रकार है:
आयतन की गणना के लिए सूत्र:
वी लोब = ऊंचाई*लंबाई*चौड़ाई*0.479,
जहां 0.479 अण्डाकार गुणांक है।
वी थायरॉयड ग्रंथि = वी दाहिना लोब+ वी बायां लोब।
थायरॉयड ग्रंथि का सामान्य आकार और विकृति विज्ञान के लक्षण
सामान्यतः पुरुषों में इसका आकार 23-25 सेमी^3, महिलाओं में 16-18 सेमी^3 तक होता है। शेयरों का आकार बराबर होना चाहिए. सामान्य लोब का आकार आमतौर पर 4*2*2 सेमी होता है। सामान्य मोटाईइस्थमस - 4-5 मिमी (7% लोगों में कोई इस्थमस नहीं है)। इष्टतम आकारपैराथाइरॉइड ग्रंथियां 4*5*5 सेमी होती हैं। एक महिला में एक स्वस्थ थायरॉयड ग्रंथि का वजन 17-19 ग्राम होता है, पुरुषों में - 18-20 ग्राम।
16 वर्ष से कम उम्र के बच्चों में, मात्रा तदनुसार छोटी होती है। लड़कियों में थायरॉयड ग्रंथि का आकार हमेशा छोटा होता है और 1-2 सेमी^3 तक भिन्न होता है।
पैथोलॉजी के लिए संकेतक
उन्हें दो प्रकारों में विभाजित किया गया है: असामान्य हार्मोन उत्पादन से जुड़े और थायरॉयड ग्रंथि के आकार में वृद्धि से जुड़े।
प्रत्येक विचलन ग्रंथि के आकार और संरचना में परिवर्तन का कारण बनता है। अल्ट्रासाउंड निम्नलिखित में से किसी भी बीमारी का पता लगाएगा।
ग्रंथि की इकोोजेनेसिटी (ग्रे स्केल में स्क्रीन पर रंग/टोन) का आकलन संघनन की उपस्थिति का निदान करने के लिए किया जाता है, जो सिस्ट (आमतौर पर तरल पदार्थ से भरा) या एकल नोड्यूल की संभावित घटना को इंगित करता है।
अधिकतर वे सौम्य होते हैं। बहुत कम ही वे रोगी के लिए जोखिम पैदा करते हैं और सर्जिकल चीरे लगाने की आवश्यकता होती है।
इकोोजेनेसिटी का आकलन करते समय, निम्नलिखित बीमारियों का भी निदान किया जा सकता है:
- कोलाइड गांठदार गण्डमाला.
- हाइपरपैराथायरायडिज्म (ओस्टाइटिस फाइब्रोसिस्टिस - अंतःस्रावी तंत्र की सूजन)।
- मल्टीपल एंडोक्राइन नियोप्लासिया सिंड्रोम (ट्यूमर/कई अंतःस्रावी ग्रंथियों की संख्या में वृद्धि)।
- यदि आप किसी एंडोक्रिनोलॉजिस्ट ऑन्कोलॉजिस्ट से जल्दी संपर्क करें तो थायराइड कैंसर से बचने की अच्छी दर मिलती है।
इकोोजेनेसिटी स्क्रीन पर थायरॉयड ग्रंथि के स्वर में बदलाव (हल्के भूरे से काले तक) दिखाती है।आम तौर पर, सभी क्षेत्र ग्रे (आइसोइकोइक) होने चाहिए।
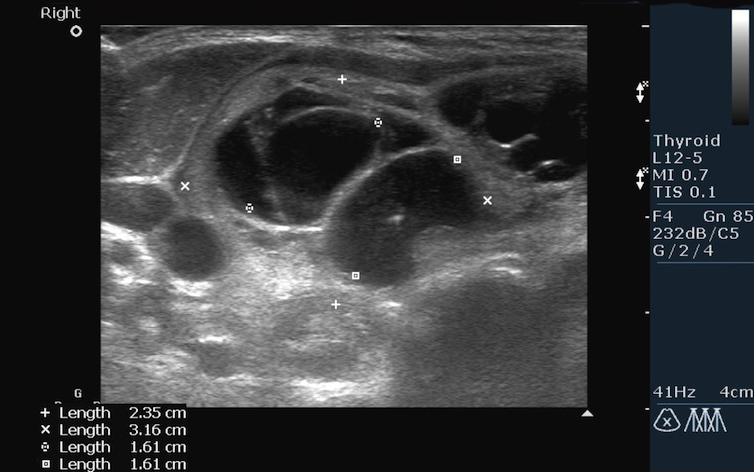
एकाधिक नोड्स और सिस्टिक संरचनाएं बढ़े हुए दाहिना लोबथाइरॉयड ग्रंथि
पैथोलॉजिकल अभिव्यक्तियाँ कुछ बीमारियों की उपस्थिति का संकेत दे सकती हैं।
- थायरॉयड ग्रंथि का बढ़ना/उसकी आकृति और आकार में परिवर्तन अक्सर गण्डमाला (गांठदार, विषाक्त, फैलाना, फैलाना-गांठदार मिश्रित गण्डमाला, हाशिमोटो गण्डमाला) की घटना के कारण होता है। इसे हटाया जा रहा है शल्य चिकित्सा पद्धति, कॉस्मेटिक कारणों पर आधारित। गण्डमाला ग्रासनली और श्वासनली को भी संकुचित कर देती है, जिससे सांस लेने में कठिनाई होती है और निगलते समय दर्द होता है। कभी-कभी यह उरोस्थि में भी विकसित हो सकता है।
- सूजन और असामान्य स्थान थायरॉयडिटिस का संकेत देते हैं, एक गंभीर सूजन प्रक्रिया जो अक्सर बैक्टीरिया, कवक या वायरस के कारण होती है। थायरॉयडिटिस के लक्षण लक्षण: तेज़ बुखारऔर सूजन के दौरान दर्द, हाइपो-/हाइपरथायरायडिज्म की अभिव्यक्तियाँ भी देखी जाती हैं।
- ग्रंथि का बढ़ना और लिम्फ नोड्स की सूजन हाइपरथायरायडिज्म से जुड़ी हो सकती है - उत्पादन बेहद है बड़ी मात्राहार्मोन T3 और T4. चिकित्सा के तरीकों में आयोडीन, एंटीथायरॉइड दवाओं (हार्मोन जैवसंश्लेषण को रोकना) के साथ उपचार शामिल है। शायद ही कभी: सर्जरी.
- थायरॉयड ग्रंथि और इस्थमस की मोटाई में कमी आमतौर पर हाइपोथायरायडिज्म - हार्मोन के अपर्याप्त उत्पादन के कारण होती है। पहचाने जाने से पहले यह कई महीनों तक विकसित हो सकता है। यह रोग अक्सर गर्भावस्था से जुड़ा होता है।
 थायरॉयड ग्रंथि की जांच सबसे पहले एक डॉक्टर द्वारा दृष्टि से और अपने हाथों से अंग को थपथपाकर की जाती है। इसका किस प्रकार की विफलताओं से तात्पर्य है और क्या? अतिरिक्त तरीकेइस मामले में निदान आवश्यक है, ध्यान से पढ़ें।
थायरॉयड ग्रंथि की जांच सबसे पहले एक डॉक्टर द्वारा दृष्टि से और अपने हाथों से अंग को थपथपाकर की जाती है। इसका किस प्रकार की विफलताओं से तात्पर्य है और क्या? अतिरिक्त तरीकेइस मामले में निदान आवश्यक है, ध्यान से पढ़ें।
थायराइड की सूजन का तुरंत निदान करना मुश्किल क्यों है और इसका इलाज कैसे करें पैथोलॉजिकल प्रक्रिया, आपको सीखना होगा ।
दुनिया की 40% आबादी की थायरॉयड ग्रंथि में छोटी-छोटी गांठें होती हैं जो किसी भी तरह से प्रकट नहीं होती हैं। लेकिन कभी-कभी गांठें बड़े आकार तक पहुंच जाती हैं, आसानी से स्पर्श की जा सकती हैं और गर्दन को विकृत भी कर सकती हैं। इसके बारे में जानने के लिए इस लिंक का अनुसरण करें लोक तरीकेउपचार और रोकथाम के लिए गांठदार गण्डमाला, जिसका उपयोग मुख्य चिकित्सा के साथ किया जा सकता है।
निष्कर्ष में क्या होना चाहिए
निष्कर्ष अवश्य इंगित करना चाहिए:
- लसीका अवस्था ग्रीवा नोड्स(चाहे उनमें सूजन हो या नहीं)।
- पैराथाइरॉइड ग्रंथियों की स्थिति (अल्ट्रासाउंड पर देखी जा सकती है), साथ ही उनका आकार और आयतन भी।
- इकोस्ट्रक्चर (भड़काऊ प्रक्रियाओं की उपस्थिति को इंगित करता है; हाइपर-, हाइपो- और एनेकोजेनिक क्षेत्र अनुपस्थित होना चाहिए)।
- थायरॉयड ग्रंथि का आकार (शास्त्रीय, दृश्यमान नहीं), साथ ही इसका आकार और आयतन।
- स्थान (ध्रुव के नीचे/ऊपर बदलाव की उपस्थिति, इस्थमस का आकार और स्थान, इसकी मोटाई)।
- आकृतियों का विवरण (स्पष्ट, अस्पष्ट, धुंधला)।
- संरचनाओं की उपस्थिति (अनुपस्थित, एकल या एकाधिक) और उनकी विशेषताएं (1 सेमी से कम - फोकल, फैलाना गठन; 1 सेमी से अधिक - एक गाँठ, एक गाँठ का अनुमेय आकार 3-4 सेमी तक है)।
- रक्त प्रवाह (रक्त प्रवाह में वृद्धि घातक बीमारी का लक्षण हो सकता है)।
निष्कर्ष एक प्रोटोकॉल के रूप में तैयार किया गया है।
नियमित रूपरेखा के साथ गर्दन में गैर-सूजन वाले लिम्फ नोड्स को आदर्श माना जाता है, स्थान विशिष्ट, सामान्य है, ग्रंथि की संरचना सजातीय (कभी-कभी दानेदार या मध्यम विषम) होती है, आकार, मात्रा और में कोई परिवर्तन नहीं होता है अंग का आकार, कोई संकुचन नहीं है, आकृति चिकनी है, अच्छी तरह से अलग है, स्पष्ट है, प्रतिध्वनि संरचना सजातीय है, रक्त प्रवाह में वृद्धि नहीं हुई है, संघनन या पुनरावृत्ति के कोई संकेत नहीं हैं।
यदि निरीक्षण के दौरान एक या अधिक मुहरों की पहचान की जाती है, तो विशेषज्ञ उनकी विशेषताओं का विस्तार से अध्ययन करेगा। यदि एंडोक्राइनोलॉजिस्ट को संदेह है कि गठन है मैलिग्नैंट ट्यूमर, एक बायोप्सी निर्धारित की जाएगी। अल्ट्रासाउंड के परिणाम 100% सटीकता के साथ ट्यूमर की घातकता का संकेत नहीं देते हैं।ऐसा करने के लिए, विशेषज्ञ निश्चित रूप से एक "रक्त जैव रसायन" परीक्षण (न्यूनतम या विस्तारित प्रोफ़ाइल) और एक अवशोषण परीक्षण लिखेंगे रेडियोधर्मी आयोडीन.
 बच्चों में थायराइड विकृति के विकास के लिए आनुवंशिकता और आयोडीन की कमी जोखिम कारक हैं। अपने आप को पहचानना कठिन है। माता-पिता को किस बात से सावधान रहना चाहिए और बच्चे में विकृति पर कैसे संदेह करना चाहिए, हमारी वेबसाइट पर पढ़ें।
बच्चों में थायराइड विकृति के विकास के लिए आनुवंशिकता और आयोडीन की कमी जोखिम कारक हैं। अपने आप को पहचानना कठिन है। माता-पिता को किस बात से सावधान रहना चाहिए और बच्चे में विकृति पर कैसे संदेह करना चाहिए, हमारी वेबसाइट पर पढ़ें।
थायरोट्रोपिन क्या है और इस हार्मोन का उत्पादन बढ़ने से क्या होता है, हम आपको इस विषय में बताएंगे।
विषय पर वीडियो
थायरॉयड ग्रंथि का सामान्य आकार एक सापेक्ष अवधारणा है, क्योंकि अंग की शारीरिक, अल्ट्रासाउंड और एक्स-रे मात्रा के बीच अंतर होता है। थायरॉयड ग्रंथि के लोब और इस्थमस के बीच की दूरी के लिए डॉक्टर अल्ट्रासाउंड पर भरोसा करते हैं। यदि वे मानक से विचलित होते हैं, तो बीमारी की संभावना अधिक होती है।
हालाँकि, अल्ट्रासाउंड स्कैनिंग पर थायराइड का बढ़ना सामान्य शारीरिक सीमाओं से आगे नहीं बढ़ सकता है।
थायरॉयड ग्रंथि के शारीरिक आकार का अनुमान लगाना आम तौर पर असंभव है। जब गर्दन क्षेत्र को स्पर्श (उंगली से स्पर्श) किया जाता है, तो सीमाओं को सटीक रूप से निर्धारित करना असंभव है। एक वयस्क की थायरॉयड ग्रंथि स्वरयंत्र के करीब होती है, इसलिए इसे अपनी उंगलियों से महसूस करना समस्याग्रस्त होता है।
थायरॉयड ग्रंथि की मात्रा निर्धारित करने के लिए, आपको अंग के निम्नलिखित संरचनात्मक घटकों को अलग करने की आवश्यकता है:
- बायां लोब;
- दाहिना लोब;
- स्थलसंधि.
चमड़े के नीचे के हिस्सों की अंगुलियों से पहचान में बाधा आती है मोटा टिश्यू, मांसपेशियों, मन्या धमनियोंऔर ग्रीवा कण्डरा प्रावरणी।
महिलाओं और पुरुषों में थायराइड के आकार की विशेषताएं
महिलाओं में थायरॉयड ग्रंथि होती है बड़े आकारऔर यह क्रिकॉइड के किनारे पर अधिक स्थित है थायराइड उपास्थि. पुरुषों में, अंग उरोस्थि के ऊपरी किनारे के नीचे स्थित होता है। निष्पक्ष आधे के प्रतिनिधियों के लिए, अंग का वजन 17-40 ग्राम है, ऊर्ध्वाधर आकार- 60-80 मिमी, और इस्थमस का आकार - 7 से 15 मिमी तक। ऐन्टेरोपोस्टीरियर दिशा में थायरॉयड ग्रंथि का व्यास लगभग 20 मिमी है। गोरे आधे हिस्से में अंग का आयतन पुरुषों की तुलना में थोड़ा बड़ा होता है।
जीवन भर, थायरॉयड ग्रंथि की मोटाई और लंबाई बदलती रहती है। नवजात शिशु में अंग का वजन लगभग 2 ग्राम होता है और जीवन के पहले वर्ष के अंत में यह 14 ग्राम तक पहुंच जाता है। इसकी मोटाई में सर्वाधिक सक्रिय वृद्धि 5-10 वर्षों के अंतराल में देखी जाती है।
थायरॉयड ग्रंथि का आक्रमण 55 वर्ष की उम्र में शुरू होता है। आकार में कमी कूप शोष के कारण होती है। इस मामले में, अंग की कार्यक्षमता ख़राब नहीं होती है। रजोनिवृत्ति की शुरुआत तक हार्मोनल ऊतक का आरक्षित भंडार बनाए रखा जाता है।
पाँचवें लोगों में एक अतिरिक्त थायरॉयड ग्रंथि सामने स्थित होती है कष्ठिका अस्थि. यह आकार में बड़ा हो सकता है और, मुख्य एनालॉग की गतिविधि में अनुपस्थिति या कमी की स्थिति में, इसके खोए हुए कार्यों के लिए आंशिक रूप से क्षतिपूर्ति कर सकता है।
मनुष्यों में दायां लोब बाएं की तुलना में अधिक विकसित होता है। इस्थमस सामान्यतः एक लिगामेंट द्वारा क्रिकॉइड उपास्थि से जुड़ा होता है। 5% लोगों में, इस्थमस शारीरिक रूप से अनुपस्थित हो सकता है। 1% से भी कम लोगों में, थायरॉयड ग्रंथि में असामान्यताएं हो सकती हैं: द्विभाजन या अतिरिक्त लोब की उपस्थिति।
थायरॉयड ग्रंथि के आकार को सही ढंग से निर्धारित करने के लिए, आपको विचार करना चाहिए शारीरिक विशेषताएंअंग संरचना.
टटोलने पर थायराइड की मात्रा
पैल्पेशन पर ग्रंथि की कुल मात्रा दाएं और बाएं लोब के योग से निर्धारित होती है। उंगलियों के नीचे इस्थमस को निर्धारित करना मुश्किल है। आकार निर्धारित करने के लिए, एंडोक्रिनोलॉजिस्ट ग्रंथि को पीछे से सामने की ओर महसूस करता है। डॉक्टर मरीज के पीछे खड़ा होता है और अपने हाथों को उसकी गर्दन के चारों ओर लपेटता है। उंगलियों से हल्का दबाव डालकर, विशेषज्ञ इसकी संरचना, घनत्व और पैथोलॉजिकल नोड्स की उपस्थिति निर्धारित करता है।
थायरॉइड ग्रंथि का आयतन सामान्यतः आकार के बराबर होता है नाखून का फालानक्स अँगूठा. आम तौर पर, अंग में एक सजातीय संरचना और मध्यम घनत्व होता है। आम तौर पर, अंग बिना ठीक से चलता है दर्दनाक संवेदनाएँ. यदि थायरॉयड ग्रंथि को उंगलियों के नीचे महसूस नहीं किया जा सकता है, तो इसका मतलब विकृति विज्ञान की उपस्थिति नहीं है। आयतन और आकार कम करना - शारीरिक मानदंडवृद्ध लोगों और बच्चों में.
थायरॉइड ग्रंथि का अल्ट्रासाउंड आयाम
पैथोलॉजिकल नोड्स और निर्धारित करने के लिए दवा में थायरॉयड ग्रंथि के अल्ट्रासाउंड आयामों का मूल्यांकन किया जाता है घातक ट्यूमरअंग ऊतक में. अल्ट्रासाउंड का उपयोग करके, आप किसी अंग की निम्नलिखित विशेषताएं निर्धारित कर सकते हैं:
थायराइड रोगों की रोकथाम और उपचार के लिए हमारे पाठक मोनास्टिक चाय की सलाह देते हैं। इसमें 16 सबसे उपयोगी शामिल हैं औषधीय जड़ी बूटियाँ, जो अत्यंत है उच्च दक्षताथायरॉयड ग्रंथि की रोकथाम और उपचार के साथ-साथ पूरे शरीर को साफ करने में। मोनैस्टिक चाय की प्रभावशीलता और सुरक्षा बार-बार सिद्ध हुई है नैदानिक अध्ययनऔर कई वर्षों का चिकित्सीय अनुभव। डॉक्टरों की राय..."
- संरचना;
- ऊंचाई;
- लंबाई;
- चौड़ाई;
- नोड्स का आकार.
परिभाषा के बाद चिकित्सा में पैथोलॉजिकल परिवर्तनअल्ट्रासाउंड का उपयोग करके हार्मोनल स्तर निर्धारित किया जाता है। प्रत्येक डॉक्टर थायरॉइड ग्रंथि के नैदानिक मानकों को जानता है।
संकेतकों की गणना करने के लिए, सूत्र का उपयोग किया जाता है: अंग की ऊंचाई, लंबाई और चौड़ाई से 0.479 गुणा करना। यह फॉर्मूला शेयर की कुल मात्रा की गणना करता है। 0.479 का मान थायरॉयड ग्रंथि की दीर्घवृत्ताकारता को दर्शाता है। परिणामी मात्रा की गणना घन मिलीमीटर और सेंटीमीटर में की जाती है।
किसी अंग का कुल आयतन निर्धारित करने के लिए दोनों शेयरों का योग आवश्यक है।
सामान्य थायराइड मात्रा:
- महिलाओं के लिए - 25 मिली;
- पुरुषों के लिए - 18 मिली.
बच्चों में शारीरिक आयाम उम्र के आधार पर भिन्न-भिन्न होते हैं।
आपको यह समझने की आवश्यकता है कि एक बच्चे में थायरॉइड ग्रंथि के इस्थमस या लोब के कम होने का मतलब पैथोलॉजी की उपस्थिति नहीं है। यदि किसी अंग का आकार 1 घन सेमी कम हो जाता है, तो अंग की कार्यक्षमता ख़राब नहीं होती है। अल्ट्रासाउंड पर बढ़ी हुई थायरॉयड ग्रंथि का पता लगाने की आवश्यकता होती है अतिरिक्त परीक्षापैथोलॉजी के कारणों की पहचान करना।
वयस्कों में, शरीर के वजन के आधार पर थायरॉयड ग्रंथि के लिए निम्नलिखित अल्ट्रासाउंड मानक हैं:
- 12.3 घन सेंटीमीटर - वजन 40 किलोग्राम तक;
- 15.5 - 50 किग्रा तक;
- 18.7 - 60 किग्रा तक;
- 22 - 70 किग्रा;
- 25 - 80 किग्रा;
- 28.4 - 90 किग्रा;
- 32 - 100 किग्रा;
- 35 - 110 किग्रा.
थायरॉयड ग्रंथि के आकार का आकलन करते समय, डॉक्टर निम्नलिखित कार्य निर्धारित करता है:
- थायरॉयड स्थानीयकरण का आकलन: निम्न, विशिष्ट, असामान्य। पर अल्ट्रासाउंड जांचएक्टोपिक क्षेत्रों का पता लगाया जा सकता है। पैथोलॉजिकल ऊतक अंग के मुख्य भाग के पास स्थित हो सकते हैं;
- थायरॉइड ग्रंथि की संरचना: दो लोब और एक इस्थमस मध्य रेखा में स्थित होना चाहिए। पिरामिड लोब उनके पास स्थित है। थायरॉयड ऊतक की वृद्धि निचले ध्रुवों से जीभ तक फैली हुई है। थायरॉयड ऊतक के छोटे प्रक्षेपणों को "एंटीपाइरामाइडल" कहा जाता है। वे कम कार्यक्षमता और ऊतक शोष के परिणामस्वरूप उत्पन्न होते हैं;
- ग्रंथि की आकृति: अस्पष्ट या स्पष्ट। सूजन संबंधी बीमारियों की पृष्ठभूमि के खिलाफ अस्पष्ट सीमाएं देखी जाती हैं;
- आयाम: इस्थमस - ऐटेरोपोस्टीरियर दिशा में, 3 आयाम होते हैं, जो लंबवत विमानों में निर्धारित होते हैं;
- संरचना: सजातीय, दानेदार, विषमांगी;
- इकोोजेनेसिटी: वृद्धि, कमी, सामान्य;
- उपलब्धता फोकल संरचनाएँ: कैल्सीफिकेशन, सिस्ट, नोड्स;
- ग्रीवा की स्थिति लसीकापर्व: बढ़ोतरी, आंतरिक संरचना, कोमल ऊतक परिवर्तन, अंग का सिस्टिक परिवर्तन।
अल्ट्रासाउंड का उपयोग करके थायरॉयड ग्रंथि की मात्रा निर्धारित करना पर्याप्त नहीं है। निष्कर्ष निकालने के लिए, आपको अंग के ऊपर वर्णित गुणों का अध्ययन करने की आवश्यकता है।
थायरॉयड ग्रंथि की अल्ट्रासाउंड स्कैनिंग के दौरान अल्ट्रासाउंड मानदंड और विकृति विज्ञान
अल्ट्रासाउंड सामान्य होने का मतलब यह नहीं है कि कोई व्यक्ति स्वस्थ है। ध्वनिक तरंग सभी संरचनात्मक संरचनाओं से समान रूप से प्रतिबिंबित नहीं होती है, इसलिए मॉनिटर पर कुछ संरचनाओं का पता नहीं लगाया जाता है। यदि पैथोलॉजिकल परिवर्तन या संदिग्ध बीमारियों का पता चलता है, तो प्रयोगशाला परीक्षण निर्धारित किए जाते हैं।
यहां तक कि सबसे योग्य अल्ट्रासाउंड विशेषज्ञ भी विश्वसनीय रूप से निदान स्थापित करने में सक्षम नहीं होगा। चिकित्सा मानदंडअंतःस्रावी विकृति के निदान के लिए मुख्य विधि के रूप में अल्ट्रासाउंड के उपयोग की अनुमति न दें।
कार्यान्वयन करते समय अल्ट्रासाउंड स्कैनिंगडॉक्टर अंग की आंतरिक और बाहरी संरचना का निर्धारण नहीं कर पाएंगे। केवल एक वस्तुनिष्ठ और व्यापक अध्ययन ही रोग का निदान निर्धारित करेगा।
अल्ट्रासाउंड और शारीरिक प्रयोगशाला मानदंडों पर मानदंड एंडोक्रिनोलॉजिस्ट को थायरॉयड ग्रंथि की शारीरिक वृद्धि की अनुपस्थिति को मानने की अनुमति देता है। अंग के कार्यात्मक गुणों का अध्ययन करने के लिए, थायराइड हार्मोन के परीक्षण की आवश्यकता होती है।
अंत में, हम एक परिभाषा तैयार करेंगे कि निदान मानदंड क्या है:
- शारीरिक आयाम;
- इस्थमस और लोब में प्रतिध्वनिक परिवर्तनों का अभाव;
- कोई कोमल ऊतक विकृति नहीं;
- लिम्फ नोड्स बढ़े हुए नहीं हैं।
चिकित्सा में, थायरॉयड ग्रंथि का सामान्य आकार कुछ हद तक विकृत होता है और अल्ट्रासाउंड मूल्यों के बराबर होता है। यह दृष्टिकोण रोग के पर्याप्त और उच्च गुणवत्ता वाले निदान के लिए बनाया गया है।
क्या अब भी ऐसा लगता है कि आपके थायराइड को ठीक करना आसान नहीं है?
यह देखते हुए कि आप अभी यह लेख पढ़ रहे हैं, हम यह निष्कर्ष निकाल सकते हैं कि यह बीमारी अभी भी आपको परेशान कर रही है।
शायद आपके मन में भी विचार आये होंगे शल्य चिकित्सा संबंधी व्यवधान. यह स्पष्ट है, क्योंकि थायरॉइड ग्रंथि इनमें से एक है सबसे महत्वपूर्ण अंग, जिस पर आपका कल्याणऔर स्वास्थ्य। और सांस की तकलीफ़, लगातार थकान, चिड़चिड़ापन और अन्य लक्षण स्पष्ट रूप से आपके जीवन के आनंद में बाधा डालते हैं...
लेकिन, आप देखिए, कारण का इलाज करना अधिक सही है, न कि प्रभाव का। हम इरिना सेवेनकोवा की कहानी पढ़ने की सलाह देते हैं कि कैसे वह अपनी थायरॉइड ग्रंथि को ठीक करने में कामयाब रही...
थायरॉयड ग्रंथि की अल्ट्रासाउंड परीक्षा अंतःस्रावी तंत्र की अनिवार्य जांच में शामिल है, क्योंकि यह विधि हमें संरचनात्मक परिवर्तनों की पहचान करने और ग्रंथि के आकार का आकलन करने की अनुमति देती है। थायराइड की स्थिति-स्थिति स्पष्ट करने के लिए हार्मोन लेना भी जरूरी है कार्यात्मक अवस्थासिस्टम. इस मामले में, टीएसएच (थायरोट्रोपिन), टी 4 (टेट्राआयोडोथायरोनिन) और टीपीओ (थायराइड पेरोक्सीडेज) के प्रति एंटीबॉडी के लिए रक्त की जांच करना आवश्यक है, क्योंकि उनके बिना परिणाम पूरे नहीं होंगे। ये ग्रंथि के मुख्य संकेतक हैं।
थायरोट्रोपिन पिट्यूटरी ग्रंथि का एक हार्मोन है जो लेख में वर्णित अंग के रिसेप्टर्स पर कार्य करता है और थायराइड हार्मोन के उत्पादन को उत्तेजित करता है। तथ्य यह है कि यदि थायरोट्रोपिन का अपर्याप्त उत्पादन होता है, तो थायराइड हार्मोन का संश्लेषण संभव नहीं है, जिससे इसकी अतिवृद्धि होती है।
टेट्राआयोडोथायरोनिन - मुख्य हार्मोनथायरॉयड ग्रंथि थायरोट्रोपिन का उत्पादन करती है। इसे प्राथमिक हार्मोन माना जाता है जो ट्राईआयोडोथायरोनिन में परिवर्तित होता है। जब इसकी अधिकता हो जाती है तो ऐसा हो जाता है कब्र रोग, जो गण्डमाला की अत्यधिक वृद्धि की विशेषता है। कमी के साथ - क्रेटिनिज्म, और वर्षों से - मायक्सेडेमा - अंगों की सूजन।
थायराइड पेरोक्सीडेज ग्रंथि का एक महत्वपूर्ण एंजाइम है। थायरॉयड ग्रंथि की मात्रा का अनुमान एक एंडोक्रिनोलॉजिस्ट द्वारा एक परीक्षा के दौरान लगाया जा सकता है, लेकिन इसे केवल अल्ट्रासाउंड द्वारा ही सटीक रूप से निर्धारित किया जा सकता है। महिलाओं में थायरॉइड ग्रंथि का सामान्य आकार अलग-अलग होता है। लोब का आकार 2.5-4 सेमी (लंबाई), 1.5-2 सेमी (चौड़ाई) और 1-1.5 सेमी (मोटाई) के बीच भिन्न हो सकता है। निदान के लिए महत्वपूर्णग्रंथि का आयतन है:
- पुरुषों के लिए यह 25 सेमी 3 तक होनी चाहिए
- 18 सेमी तक की महिलाओं में 3
अक्सर, रोग की उपस्थिति में, थायरॉयड ग्रंथि की मात्रा और आकार में परिवर्तन होता है। यह चिन्ह विशेष रूप से विशेषता है स्थानिक गण्डमाला(भोजन में आयोडीन की कमी से होने वाला रोग)। इसके अलावा, थायरोटॉक्सिक गोइटर के साथ, सभी मापदंडों में वृद्धि भी देखी जा सकती है। लेकिन थायरॉयड ग्रंथि के सामान्य आकार की उपस्थिति का मतलब बीमारी की अनुपस्थिति नहीं है। थायरॉयड ग्रंथि के सामान्य कामकाज का मुख्य संकेतक हार्मोनल स्थिति है। यदि ग्रंथि का आयतन सामान्य है, लेकिन T4 के स्तर में वृद्धि है, तो यह थायरोटॉक्सिकोसिस के विकास को इंगित करता है। इसलिए, हार्मोन लेना अनिवार्य है, खासकर यदि आपको स्वास्थ्य समस्याएं हैं।
ज्वलंत विचलन और रोग
किसी भी हाइपोसेरिएशन या हाइपरसेक्रिएशन से विकार और, परिणामस्वरूप, बीमारियाँ होती हैं। आइए थायराइड हार्मोन की कमी और अधिकता की सबसे आकर्षक तस्वीरें देखें। इस संबंध में स्वास्थ्य समस्याओं के परिणामस्वरूप बच्चे पैदा करने में समस्या हो सकती है।
थायरॉयडिटिस - शब्द "इटिस" का अंत ग्रंथि की एक सूजन प्रक्रिया को इंगित करता है, जिसमें थायरॉयड ग्रंथि के क्षेत्र में महत्वपूर्ण दर्द होता है, गर्दन में लिम्फ नोड्स का बढ़ना (किसी भी सूजन प्रक्रिया का एक और संकेत) . सीवीडी से लोग बीमार हो जाते हैं कमजोर प्रतिरक्षाविषाक्तता और संक्रमण के लिए. थायरॉयडिटिस की प्रगति के आधार पर उपचार बाह्य रोगी और शल्य चिकित्सा दोनों है।
कैंसर और अन्य ग्रंथि ट्यूमर। दुर्भाग्य से, यह रोग किसी भी अंग और किसी भी ग्रंथि को प्रभावित कर सकता है।
आम लोगों में ग्रेव्स रोग या गण्डमाला - कब से उत्पादन में वृद्धिहार्मोन, एक चमकदार बाहरी तस्वीर देखी जाती है: विशिष्ट उभरी हुई आंखें, बगल से दिखाई देने वाली ग्रंथि का बढ़ना, अत्यधिक गतिविधि तंत्रिका तंत्रऔर शरीर की विषाक्त अवस्था. यह बीमारी यादगार है और इसका इलाज शल्य चिकित्सा द्वारा सबसे अच्छा किया जाता है, लेकिन अधिक रूढ़िवादी उपचार भी संभव है।
क्रेटिनिज़्म - सबसे अधिक बार जन्मजात रोग, जब गर्भावस्था के दौरान माँ के शरीर में आयोडीन की कमी हो जाती है। अक्सर, इस निदान के साथ जन्म लेने वालों के विकास में काफी देरी होती है। 90 प्रतिशत में इसका इलाज संभव नहीं है।
मायक्सेडेमा तब होता है जब अंगों और अंगों को थायराइड हार्मोन की अपर्याप्त आपूर्ति होती है। यह हार्मोन की कमी के कारण होता है, ठीक क्रेटिनिज्म की तरह, लेकिन समय के साथ (वयस्कों में)। रोगी के ऊतक सूजकर बैंगनी-नीले हो जाते हैं। उपचार हार्मोनल, रूढ़िवादी है।
अंतःस्रावी रोग सभी प्रकार के चयापचय, किसी भी अंग और प्रणाली को प्रभावित करते हैं। इसलिए, ऐसी बीमारियों की शिकायतें व्यापक हैं। समय पर पता लगानाक्रियान्वित करने में मदद मिलेगी पूर्ण उपचारऔर स्वस्थ रहें. आइए और अपने स्वास्थ्य के प्रति सचेत रहिए। आपके पास केवल एक है.
आप निम्नलिखित वीडियो से थायराइड रोग के संकेतकों के बारे में जान सकते हैं:
कोई गलती देखी? इसे चुनें और क्लिक करें Ctrl+Enterहमें बताने के लिए.
प्रदान करने में थायरॉइड ग्रंथि बहुत बड़ी भूमिका निभाती है सामान्य कामकाजअंतःस्रावी और प्रजनन प्रणालीमहिला शरीर.
थायरॉयड ग्रंथि की संरचना
थायरॉयड ग्रंथि एक अयुग्मित अंग है जो अंतःस्रावी तंत्र से संबंधित है। कार्यात्मक कार्यग्रंथियां केंद्रीय तंत्रिका तंत्र और पिट्यूटरी ग्रंथि द्वारा उत्पादित हार्मोन का पालन करती हैं। थायरॉयड ग्रंथि शरीर की सबसे बड़ी ग्रंथि है, जो अंतःस्रावी कार्य करती है।
ग्रंथि को इसका नाम निकटवर्ती थायरॉइड उपास्थि से मिला है, जो स्वरयंत्र का हिस्सा है।ग्रंथि का स्थान भौतिक निदान विधियों की अनुमति देता है। थायरॉयड ग्रंथि थायरोग्लोबुलिन के रूप में हार्मोन को संग्रहीत करने में सक्षम है।
आयोडीन की उपस्थिति में हार्मोन का स्राव हो सकता है।थायरॉयड ग्रंथि समान होती है उपस्थितिखुले पंखों वाली तितली के साथ। यह गर्दन के सामने श्वासनली और स्वरयंत्र की पार्श्व दीवारों के स्तर पर स्थित होता है।
थायरॉयड ग्रंथि में 2 लोब होते हैं: दाएं और बाएं।इस्थमस दो लोबों को जोड़ता है, जिससे एक प्रक्रिया बनती है। ग्रंथि आयोडीन प्राप्त करती है संचार प्रणाली, जो इसे कैरोटिड और सबक्लेवियन धमनियों से आपूर्ति करता है।
अंतःस्रावी ग्रंथि को दो प्रकार की कोशिकाओं द्वारा दर्शाया जाता है:
- कूपिक कोशिकाएँग्रंथि के पैरेन्काइमा की संरचना में भाग लेते हैं और एक गुहा से युक्त रोम बनाते हैं। यह गुहाकोलाइड से भरा हुआ.
- पैराफोलिक्यूलर कोशिकाएँरोमों के बीच वितरित। और रोम आसपास के समूहों में एकजुट हो जाते हैं केशिका नेटवर्क, मस्तूल कोशिकाओंऔर संयोजी ऊतक.
ये समूह लोबूल बनाते हैं जो थायराइड हार्मोन का उत्पादन करते हैं। थायराइड हार्मोन शरीर के अंगों और प्रणालियों के कामकाज को प्रभावित करते हैं। थायराइड हार्मोन का अल्प स्राव तंत्रिका तंत्र के कामकाज को बाधित कर सकता है और मानसिक और शारीरिक विकास में देरी कर सकता है।
मुख्य आयाम
एक मान है जिसका उपयोग थायरॉयड ग्रंथि की विकृति से सामान्य को अलग करने के लिए किया जाता है - यह मात्रा है। अगर दिया गया मूल्यबदल गया है, तो यह थायरॉयड ग्रंथि की संरचना में परिवर्तन की उपस्थिति को इंगित करता है। दूसरा महत्वपूर्ण मूल्य थायरॉयड ग्रंथि का वजन है; महिला आबादी में यह 17-19 ग्राम है।
महिलाओं में थायराइड की मात्रा
महिलाओं में थायरॉइड ग्रंथि का आकार 16 से 18 सेमी3 के बीच होता है।ग्रंथि के लोब का आकार बराबर होना चाहिए, जो सामान्यतः 4*2*2 सेमी होता है। वहीं, थायरॉयड इस्थमस की मोटाई 4-5 सेमी होती है, और कुछ लोगों में यह अनुपस्थित होती है।
आयतन की गणना के लिए सूत्र
थायरॉइड ग्रंथि का आयतन निर्धारित करने का एक सूत्र है, जिसकी बदौलत आप इसका आकार सटीक रूप से निर्धारित कर सकते हैं:
- वी लोब = ऊंचाई*लंबाई*चौड़ाई*0.479, जहां 0.479 अण्डाकार गुणांक है।
- थायरॉइड ग्रंथि का V = दाएँ लोब का V + बाएँ लोब का V।
मानक तालिका
स्थिति पर नजर रखने के लिए महिलाओं की सेहत, आपको थायरॉइड ग्रंथि का आकार जानना होगा।मानदंडों की तालिका आपको नेविगेट करने में मदद करेगी सामान्य आकारथायरॉइड ग्रंथि, निर्धारित करें रोग संबंधी स्थितिऔर किसी विशेषज्ञ से सलाह लें.
| वजन (किग्रा | 50 | 60 | 70 | 80 | 90 | >90 |
| आयतन, सेमी3 | 15, 5 | 18,7 | 22 | 25 | 28,4 | 32 |
महिलाओं में थायरॉइड ग्रंथि का आकार हार्मोनल उछाल के दौरान बदलता है, जैसे गर्भावस्था, तरुणाईऔर रजोनिवृत्ति.
महिलाओं में थायराइड की मात्रा में बदलाव के कारण
सभी ग्रंथियों की तरह आंतरिक स्राव, थायरॉयड ग्रंथि को एक उत्प्रेरक की आवश्यकता होती है। इस ग्रंथि का उत्प्रेरक सूक्ष्म तत्व आयोडीन है।अनुपस्थिति के साथ आवश्यक मात्राआयोडीन, थायरॉयड ग्रंथि की मात्रा में परिवर्तन होता है, यह अपरिवर्तनीय रूप से आकार में बढ़ जाता है।
इसके अलावा, ऐसे अन्य कारण भी हैं जो गण्डमाला के विकास को भड़काते हैं:

- घबराहट भरी थकावट और तनाव।तंत्रिका तंत्र की थकावट और अत्यधिक तनाव पूरे सिस्टम के कामकाज को कमजोर कर देता है। ऊतक संक्रमण के विघटन के कारण, कुछ मांसपेशी समूहों में ऐंठन होती है, जो रक्त परिसंचरण को ख़राब करती है।
- रोग प्रतिरोधक क्षमता कम होना।वायरल और संक्रामक रोगरोग प्रतिरोधक क्षमता को कम करना, इसे ख़त्म करना। सूजन संबंधी प्रक्रियाएंगले और गर्दन के क्षेत्र में सक्रियता भड़क सकती है सुरक्षात्मक बल, जिसकी बदौलत कोशिकाएं सक्रिय रूप से बढ़ती हैं।
- हार्मोनल डिसफंक्शन.हार्मोनल उछाल की अवधि के दौरान अंत: स्रावी प्रणालीसीमा तक काम करने के लिए मजबूर किया जाए, जिससे बाधा उत्पन्न हो सकती है सामान्य कार्यथाइरॉयड ग्रंथियाँ
- रक्त और लसीका का रुक जाना।रक्त वाहिकाओं में एथेरोस्क्लोरोटिक परिवर्तन ग्रंथि से रक्त और लसीका के बहिर्वाह को बाधित कर सकते हैं। थायरॉयड चयापचय उत्पादों के ठहराव से गहन कोशिका वृद्धि के कारण सूजन और ऊतक वृद्धि हो सकती है।
- वंशानुगत कारक.शरीर की विशेषताएं विरासत में मिलती हैं, जिसमें थायरॉयड ग्रंथि अधिक अंतःस्रावी हार्मोन का उत्पादन करने के लिए अधिक तीव्रता से काम करती है।
- ख़राब पारिस्थितिकी.खतरा रेडियोधर्मी पृष्ठभूमि वाले क्षेत्रों से उत्पन्न होता है, जहां उगाए गए खाद्य उत्पादों में सूक्ष्म तत्वों की कमी होती है। इन परिवर्तनों के कारण थायरॉयड कोशिकाओं में उत्परिवर्तन होता है।
- पुराने रोगों। पुराने रोगोंप्रतिपूरक और विसंपूरक प्रक्रियाओं के कारण थायरॉयड ग्रंथि की संरचना में परिवर्तन को भड़का सकता है।
थायरॉयड ग्रंथि के आकार का निदान कैसे किया जाता है?
आप एंडोक्रिनोलॉजिस्ट के कार्यालय में थायरॉयड ग्रंथि के आकार का निदान कर सकते हैं, धन्यवाद दृश्य निरीक्षणऔर स्पर्शन. यदि जांच में बढ़े हुए थायरॉयड ग्रंथि का पता चलता है, तो एंडोक्रिनोलॉजिस्ट आपको नैदानिक परीक्षणों के लिए संदर्भित कर सकता है।
बुनियादी निदान विधियाँ:
- रक्त विश्लेषण. प्रयोगशाला परीक्षणएकाग्रता का निर्धारण शामिल है टीएसएच हार्मोन, टी4 और टी3. प्रयोगशाला डेटा के आधार पर, आप थायरॉयड ग्रंथि की कार्यप्रणाली और उसके आकार के बारे में जान सकते हैं।
- परमाणु स्कैन या रेडियोआइसोटोप अध्ययन। यह विधिअनुसंधान में रेडियोधर्मी आयोडीन लेना या इसे शरीर में पैरेंट्रल रूप से शामिल करना शामिल है। डॉक्टर को तीन प्रक्षेपणों में छवियां प्राप्त होती हैं, जिनसे कोई आकार, आकृति और उन क्षेत्रों की उपस्थिति के बारे में जान सकता है जो सही ढंग से काम नहीं कर रहे हैं।
- अल्ट्रासोनोग्राफी।अध्ययन के लिए धन्यवाद, थायरॉयड ग्रंथि का आकार निर्धारित किया जाता है और उसके लोब की जांच की जाती है। अल्ट्रासाउंड नोड्स की उपस्थिति और उनकी संख्या का पता लगा सकता है।
- बारीक सुई बायोप्सी.यह निदान पद्धति विवादास्पद मामलों में या थायरॉयड ग्रंथि में असामान्य कोशिकाओं की उपस्थिति को बाहर करने के लिए की जाती है।
- गणना की गई अक्षीय टोमोग्राफी।सीटी केवल स्वस्थ ऊतकों को घातक ऊतकों से स्पष्ट रूप से अलग करने के लिए या थायरॉयड ग्रंथि के रेट्रोस्टर्नल स्थान के मामलों में किया जाता है।
अल्ट्रासाउंड पर थायरॉइड ग्रंथि का आकार सामान्य होता है
एक अल्ट्रासाउंड परीक्षा आपको थायरॉयड ग्रंथि और आसपास के ऊतकों की जांच करने की अनुमति देती है।
नोड्स और नियोप्लाज्म, उनकी संरचना पर विचार करें:

- थाइरोइड सही फार्म, कोई बदलाव नहीं.
- आकार और आयतन में कोई परिवर्तन नहीं.
- संरचनाओं के विकास के कोई संकेत नहीं हैं।
- आकृतियाँ चिकनी, स्पष्ट और स्पष्ट रूप से भिन्न हैं।
- थायरॉयड ग्रंथि में रक्त का प्रवाह नहीं बढ़ता है।
- क्षेत्रीय नोड्स का विस्तार नहीं किया गया है.
- संरचना में सामान्यतः एक समान ग्रैन्युलैरिटी होती है, कोशिका का आकार व्यास में 1 मिमी से अधिक नहीं होता है।
- लोब का आकार: ऊंचाई 4 सेमी, चौड़ाई 2 सेमी, मोटाई 2 सेमी।
- इस्थमस का आकार सामान्यतः 5 मिमी से अधिक नहीं होता है। यदि रोगी को कोई शिकायत नहीं है तो विचलन 1-5 मिमी हो सकता है, जिसे सामान्य माना जा सकता है।
आवधिक की मदद से चिकित्सिय परीक्षणऔर अल्ट्रासाउंड प्रारंभिक चरण में थायरॉयड ग्रंथि में परिवर्तन का निदान कर सकता है। रोग का निदान करके, आप जटिलताओं और अपरिवर्तनीय परिवर्तनों से बच सकते हैं।

