Ischemia vascolare del piede. Ischemia cronica degli arti inferiori: trattamento, diagnosi e sintomi
Ogni cellula, tessuto, organo corpo umano bisogno di ossigeno. Questo è esattamente ciò di cui abbiamo bisogno altezza normale e sviluppo. Tutti i processi nel corpo avvengono con la partecipazione dell'ossigeno.
E se per un motivo o per l'altro il corpo non riceve abbastanza ossigeno, le cellule soffrono della sua carenza, non funzionano a pieno regime o addirittura muoiono. La condizione in cui le cellule mancano di ossigeno è chiamata ischemia. Qualsiasi organo e parte del corpo può soffrire di ischemia corpo umano, gli arti inferiori non fanno eccezione.
1 Perché si verifica l’ischemia?
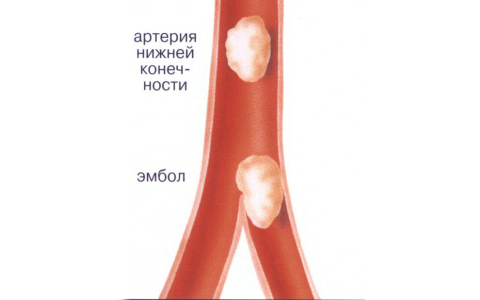
Ischemia arti inferiori nella maggior parte dei casi (circa il 96%) si verifica a causa dell'aterosclerosi vascolare, e in particolare della ramificazione aorta addominale, arterie iliache o arterie che si diramano da essi. L'aterosclerosi è una condizione in cui il corpo, a causa di accumulo in eccesso colesterolo, trigliceridi, placche si depositano nelle pareti dei vasi sanguigni.
A causa di queste placche, il lume dell’arteria si restringe e il flusso sanguigno rallenta o si arresta. A volte le placche possono staccarsi e migrare con il flusso sanguigno, ostruendo qualsiasi lume del vaso. Questa condizione è chiamata embolia. Inoltre, l'ischemia vascolare delle gambe si verifica spesso nei pazienti affetti da diabete mellito, infiammazione delle pareti vascolari - endoarterite, aumento della coagulabilità sangue quando il rischio di trombosi è elevato.
Ci sono anche i prerequisiti per il verificarsi dell'ischemia. Un'enorme percentuale di fumatori esperti conosce in prima persona l'ischemia degli arti inferiori. Il fumo è il principale fattore provocante nello sviluppo dell'ischemia. Questi fattori includono anche l’ipertensione, livello aumentato colesterolo e lipoproteine “cattive”, sovrappeso corpi.
2 Quali sono i sintomi dell'ischemia degli arti inferiori?
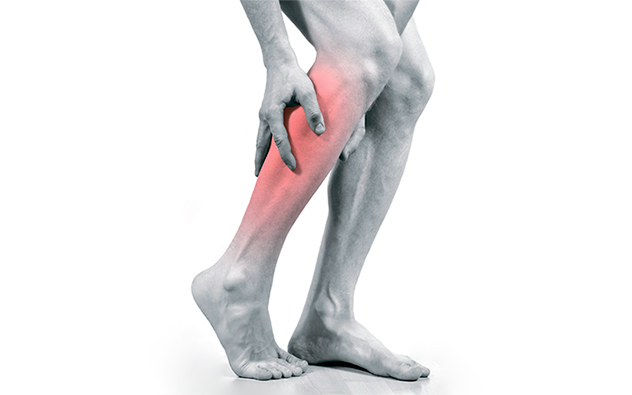
Il più notevole e sintomo importante- dolore ai muscoli delle gambe, più spesso ai muscoli del polpaccio, che si verifica quando si cammina. I pazienti possono descrivere questa condizione come “pressione”, “spremitura”, “bruciore”, “incatenamento”. Questi dolori scompaiono quando smetti di camminare e fai un breve riposo. Si intensificano nuovamente quando si corre, si salgono le scale o si aumenta il ritmo della camminata. Questo sintomo ha il suo nome: "claudicatio intermittente".
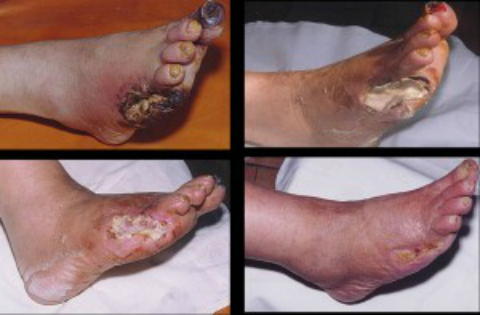
Un arto affetto da ischemia è caratterizzato da pelle secca, pallore, la temperatura di tale arto è ridotta ed è fredda al tatto. Soggettivamente, i pazienti lamentano brividi, freddezza, sensazione di gattonare, intorpidimento alle gambe e cessazione della crescita dei peli sugli arti. La metà degli uomini con ischemia alle gambe soffre di impotenza. Se la condizione peggiora, il paziente non riceve alcun trattamento, possono verificarsi crepe e ulcere trofiche delle estremità.
È interessante notare che nelle persone affette da diabete mellito, le ulcere sono indolori, il che peggiora l'appello di tali pazienti al medico nella fase della loro formazione. Le ulcere possono diventare necrotiche, compaiono macchie nere, prima nella zona delle dita dei piedi, dei talloni, poi nelle zone sovrastanti, si forma cancrena.
3 Cos'è l'ischemia degli arti inferiori?
![]()
L'ischemia viene classificata in acuta e cronica. L'acuto si verifica sullo sfondo di un relativo benessere, spontaneamente, all'improvviso. IN poco tempo i sintomi si sviluppano e il benessere del paziente peggiora. Questa è una condizione che richiede cure mediche immediate. L'ischemia acuta si sviluppa spesso a causa della trombosi o dell'embolia di un vaso placca aterosclerotica o un coagulo di sangue.
Gli emboli possono essere di origine cardiaca, ad esempio se il paziente presenta disturbi del ritmo come la fibrillazione atriale o un aneurisma vascolare, possono verificarsi coaguli di sangue a causa di una lesione del vaso.
Ischemia cronica arti inferiori - è una condizione che si sviluppa gradualmente, in un lungo periodo di tempo, con un progressivo deterioramento del benessere del paziente; è più comune nei fumatori di sesso maschile e nei diabetici. La sua causa, nella maggior parte dei casi, è la scomparsa dell’aterosclerosi.
Oltre ad acuta e cronica, nella classificazione dell'ischemia è importante tenere conto della gravità. Secondo la gravità dell'ischemia, viene classificata in stadi:
- Stadio 1: il paziente lamenta dolore, sensazione di rigidità, bruciore ai muscoli delle gambe durante un'attività fisica intensa. Questi disturbi si verificano quando si cammina dopo aver percorso una distanza superiore a 1 km;
- Stadio 2a: si manifestano disturbi dolorosi già camminando da 250 a 1000 m;
- Stadio 2b: la distanza percorsa senza dolore è di 50-250 m;
- Stadio 3 - Il dolore si manifesta quando si cammina per meno di 50 m, dà fastidio di notte, a riposo;
- Stadio 4: oltre al dolore grave, persistente e lancinante, si verificano ulcere, necrosi, annerimento delle dita dei piedi e dei talloni e si sviluppa cancrena.
Secondo la classificazione, a partire dal terzo stadio, l'ischemia è considerata critica, in cui il flusso sanguigno nell'arteria è quasi completamente assente e senza il ripristino del flusso sanguigno si sviluppa la cancrena. Senza un adeguato trattamento chirurgico, i farmaci, purtroppo, sono praticamente inefficaci in questa fase, un paziente affetto da ischemia critica rischia l'amputazione degli arti entro un anno.
4 Fumare o camminare?

Separatamente, vorrei toccare il tema del fumo e dell'ischemia degli arti inferiori. Quando iniziano a fumare, poche persone pensano al fatto che dopo 15-20 anni rischiano di rimanere senza gambe. Perché sta succedendo? La nicotina aumenta il tono vascolare, che porta alla vasocostrizione persone che fumano il sangue si addensa, il che porta ad un aumento del rischio di trombosi, aumento della pressione sanguigna, questi e altri fattori contribuiscono al verificarsi di ischemia.
Alcuni fumatori di lunga data con grave ischemia degli arti inferiori, quando scoprono che rischiano di fumare prima dell'amputazione, smettono di fumare a lungo termine. cattiva abitudine in un istante. Ma la maggioranza fa una scelta a favore delle sigarette e diventa fumatori disabili. Ogni fumatore dovrebbe essere avvertito di tali conseguenze del fumo e ognuno sceglie di fumare o camminare.
5 Diagnosi di ischemia degli arti inferiori
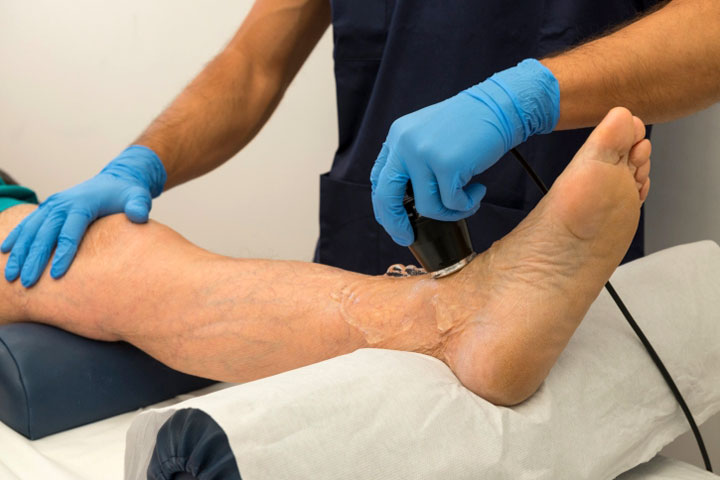
Durante l'esame di un paziente, il medico presta attenzione al colore della pelle delle gambe, alla sua temperatura, alla presenza o all'assenza di pulsazioni nelle arterie degli arti inferiori e determina la sensibilità della pelle partendo da aree distanti. È anche importante raccogliere attentamente i reclami, l'anamnesi medica, identificare i fattori predisponenti allo sviluppo della malattia e le malattie concomitanti.
Metodi principali diagnostica strumentale Sono:
Oltre a diagnosticare direttamente i vasi sanguigni, usano anche metodi di laboratorio: biochimica del sangue (determinare i livelli di colesterolo, spettro lipidico, fibrinogeno, glicemia), ECG, EchoCG, esame del fondo oculare, ecografia dei reni. Eseguire la diagnostica per identificare patologia concomitante. Per tenere conto di tutte le malattie, decidere le tattiche di trattamento.
6 Trattamento dell'ischemia

Se l'ischemia degli arti inferiori viene rilevata nelle prime fasi, quando non vi sono segni o sintomi clinici evidenti di disturbi trofici, è possibile il trattamento farmacologico. Include l'applicazione medicinali, anticoagulanti, farmaci che abbassano i livelli di colesterolo, normalizzano pressione sanguigna, farmaci volti a migliorare il flusso sanguigno, antidolorifici se necessario.
In ogni caso, il medico curante prescrive il trattamento individualmente, tenendo conto della patologia concomitante e tolleranza individuale paziente. Efficace nelle fasi iniziali esercizio fisico, selezionato e sviluppato da un maestro di terapia fisica, trattamento fisioterapico, ossigenoterapia iperbarica. Ma se la terapia farmacologica non porta risultati e il grado di ischemia aumenta, è indicato chirurgia.
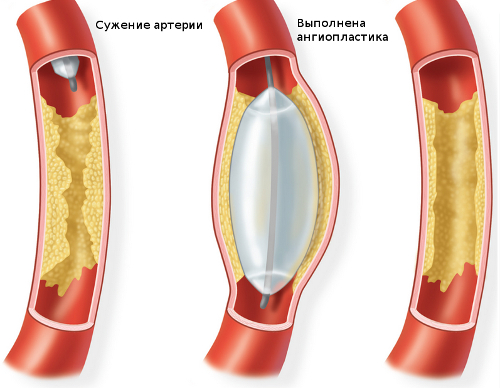
Fare domanda a seguenti metodi operazioni vascolari:
- angioplastica con palloncino: espansione della nave con un palloncino speciale, con conseguente normalizzazione del flusso sanguigno;
- installazione di uno stent in una nave;
- endoarteriectomia: rimozione della placca in un vaso;
- chirurgia di bypass e protesi.
Se si è sviluppata una cancrena di un arto, questi metodi di trattamento chirurgico sono inefficaci e solo l'amputazione dell'arto può salvare il paziente.
Obbligatorio in tutti gli stadi dell'ischemia completo fallimento dal fumo, stabilizzazione del peso corporeo, pressione sanguigna, livelli di colesterolo. C'è bisogno di razionalità dieta bilanciata, prevenzione dell'inattività fisica.
È importante monitorare il proprio stato di salute, ricordare i sintomi dell'ischemia degli arti e, ai primi campanelli d'allarme, rivolgersi al proprio medico.
Occlusioni arteriose acute — disturbo acuto circolazione sanguigna distale rispetto al sito di occlusione dell'arteria da parte di un embolo o di un trombo. La condizione è considerata urgente. Prossimale e distale al sito di occlusione, il normale flusso sanguigno viene interrotto, con conseguente formazione di ulteriori trombi. Il processo può coinvolgere i collaterali e il trombo può diffondersi fino al sistema venoso. La condizione è considerata reversibile entro 4-6 ore dalla sua insorgenza (nella letteratura inglese questo periodo è chiamato “periodo d'oro”). Trascorso questo tempo, l'ischemia profonda porta a cambiamenti necrotici irreversibili.
Codice secondo la classificazione internazionale delle malattie ICD-10:
- I74.2
- I74.3
- I74.9
Dati statistici. La frequenza dei ricoveri è di 5-10:10.000 abitanti. Principale causa di morte e perdita degli arti in età avanzata. L'età predominante è quella superiore ai 60 anni. Il genere predominante è quello maschile.
Cause
Eziologia
. L'embolia arteriosa è l'ostruzione di un vaso da parte di un embolo che è migrato attraverso il flusso sanguigno. Gli emboli sono classificati in base alla fonte primaria della lesione. metà sinistra cuore... Trombo parietale a causa di aritmia, infarto, trauma chirurgico, stenosi valvola mitrale, endocardite e debolezza cardiaca di qualsiasi eziologia... Vegetazioni sulle valvole... Corpi stranieri... Tumori.. Origine - aorta... Placche sclerotiche... Trauma seguito da trombosi... Aneurisma... Corpi estranei.. Origine - vene polmonari... Trombosi... Trauma seguito da trombosi... Tumori.. Origine - cuore destro: con difetti dell'interventricolare e setto interatriale.. Fonte: vene grande cerchio circolazione sanguigna: con difetti dei setti interventricolari e interatriali.
. Trombosi arteriosa. Triade patogenetica di Virchow: danno parete vascolare, cambiamenti nella composizione del sangue, disturbi del flusso sanguigno (il suo flusso laminare). Danni alla parete vascolare... Cancellazione dell'aterosclerosi... Arterite: sistemica vasculite allergica(tromboangioite obliterante, aortoarterite aspecifica, periarterite nodosa), arterite infettiva... Trauma... Danno vascolare iatrogeno... Altro (a causa di congelamento, esposizione a corrente elettrica ecc.).. Malattie del sangue: policitemia vera, leucemia.. Malattie degli organi interni (aterosclerosi, malattia ipertonica, tumore maligno ecc.) .. Disturbi del flusso sanguigno... Compressione extravasale... Aneurisma... Spasmo... Fallimento acuto circolazione sanguigna, collasso... Precedente intervento chirurgico alle arterie.
Classificazione dell'ischemia acuta degli arti
. Ischemia da stress: assenza di segni di ischemia a riposo e loro comparsa durante esercizio.
. Ischemia grado I. La sensibilità e il movimento nell'arto colpito sono preservati. L'ischemia di grado I è caratterizzata da una sensazione di intorpidimento, freddo e parestesia. Nell'ischemia di grado IB, il dolore appare nelle parti distali dell'arto.
. Ischemia grado II. Disturbi caratteristici della sensibilità, nonché movimenti attivi dell'arto: dalla paresi (grado IIA) alla plegia (IIB).
. L'ischemia di III grado è caratterizzata dall'inizio di fenomeni necrobiotici, che si esprime clinicamente nella comparsa di edema sottofasciale (IIIA), e successivamente - contrattura muscolare: parziale (IIIB) o totale (IIIB).
Aspetti genetici. È possibile una combinazione con aumento della coagulazione del sangue e sindromi iperlipidemiche di origine ereditaria.
Manifestazioni cliniche
. Cinque sintomi principali— nella letteratura in lingua inglese, il complesso sintomatico delle “cinque P”. (Se è presente uno qualsiasi di questi segni, è indicato un esame di routine per identificare l'occlusione. L'occlusione dei vasi situati più prossimalmente porta a una progressione più rapida dei sintomi. L'occlusione a livello della biforcazione aortica può causare sintomi di danno su entrambi i lati.) . Dolore ( Dolore) - localizzato distalmente al sito di occlusione, diffuso, si intensifica gradualmente (a volte scompare con risoluzione spontanea dell'occlusione). Molto spesso, questo è il primo segno di embolia. Non migliora con i cambiamenti nella posizione dell'arto.La mancanza di polso è obbligatoria per la diagnosi di embolia o trombosi. I medici spesso non hanno la capacità di determinare il polso su a. dorsalis pedis, che porta a errori diagnostici. Quando si determina il polso, è necessario confrontarlo su entrambi gli arti Pallido (pallore) - il colore della pelle è inizialmente pallido, poi si verifica la cianosi. La temperatura dell'arto deve essere controllata in sequenza dall'alto verso il basso. Possono esserci segni di ischemia cronica (atrofia cutanea [secchezza, rughe, desquamazione], mancanza di capelli, ispessimento e fragilità delle unghie). Parestesia - intorpidimento, sensazione di formicolio, "pelle d'oca" strisciante compaiono nelle prime fasi della trombosi. Innanzitutto, la sensibilità tattile (la sensazione del tatto) scompare. Nel diabete, la sensibilità tattile può essere inizialmente ridotta. La scomparsa del dolore e della sensibilità profonda indica una grave ischemia.Paralisi - funzione motoria violato da fasi tardive e indica un'ischemia profonda.
Maggior parte localizzazione frequente embolia (lungo tutti i rami principali dell'aorta).. Arteria femorale— 30% .. Iliaco — 15% .. Popliteo — 10% .. Brachiale — 10% .. Biforcazione aortica — 10% .. Mesenterico — 5% .. Renale — 5%.
. Determinazione del livello di occlusione nelle arterie Assenza di polso al di sotto e sua intensificazione al di sopra del livello di occlusione I sintomi compaiono solitamente un'articolazione sotto il livello di occlusione.
. Differenze nel quadro clinico dell'embolia e della trombosi.. Embolia... Spesso preceduta da malattie cardiache: reumatiche stenosi mitralica, infarto miocardico, mixoma dell'atrio sinistro... L'embolia è spesso provocata da aritmie cardiache... In altri casi si verificano aneurismi di grandi arterie... L'esordio della malattia è improvviso con forti dolori... Al di sopra del livello di embolia - aumento della pulsazione dell'arteria.. Trombosi. .. Nell'anamnesi - malattie croniche vasi (aterosclerosi delle arterie o endoarterite) ... Preceduto da disturbi trofici: ipotricosi degli arti con aterosclerosi, ipercheratosi dei piedi, deformazione delle unghie, ecc. ... I sintomi compaiono gradualmente. Più spesso, prima si verifica la parestesia e poi il dolore... Soffio sistolico durante l'auscultazione sopra il sito di blocco e sopra le arterie del lato non interessato... Può essere preceduto da un trauma o da un intervento sui vasi.
Diagnostica
Dati di laboratorio. Il PTI sale. Il tempo di sanguinamento è ridotto. Fibrinogeno: aumenta il contenuto. IN periodo postoperatorio bisogna controllarlo... Diuresi quotidiana.. OAM.. ACR.. Mioglobina sierica.. Urea sierica.. Elettroliti sierici, principalmente potassio.
Studi speciali. Ecografia Doppler: presenza o assenza di flusso sanguigno. Angiografia preoperatoria. Se l'esordio è acuto, esiste una fonte di emboli nel cuore e il paziente non ha precedenti di claudicatio intermittente, non è necessaria l'angiografia preoperatoria.
Diagnosi differenziale. Aneurisma dissecante dell'aorta addominale. Tromboflebite acuta delle vene profonde degli arti (flegmasia bianca dolorosa).
Trattamento
TRATTAMENTO
Modalità stazionaria.
Le tattiche di trattamento dipendono dal grado di ischemia. Ischemia da tensione e grado IA: puoi limitarti al trattamento conservativo. Se non si riscontra alcun effetto entro 24 ore in un paziente con embolia vascolare o entro 7 giorni in un paziente con trombosi, è necessaria una terapia con conservazione dell'organo. chirurgia. Ischemia gradi IB-IIB - intervento chirurgico d'urgenza finalizzato al ripristino del flusso sanguigno (trombo - o embolectomia, chirurgia ricostruttiva circonvallazione). Ischemia di grado IIIA-IIIB - trombo d'urgenza - o embolectomia, intervento di bypass, necessariamente integrato da fasciotomia. In alcuni casi, l'intervento è accompagnato dalla perfusione regionale dell'arto. Grado di ischemia IIIB - amputazione primaria dell'arto interessato, perché il ripristino del flusso sanguigno può portare all'autointossicazione e alla morte del paziente.
Terapia conservativa. Se inefficace terapia farmacologica Non si dovrebbe esitare con l'intervento chirurgico, poiché le tattiche passive possono portare alla morte del paziente a causa della crescente intossicazione.
. Terapia antitrombotica Eparina: primi 100 UI/kg (5.000-10.000 UI) IV o 20.000-30.000 UI (1.000-1.500 UI/h) flebo IV, quindi 60.000-80.000 UI/ giorni (sotto il controllo del tempo di coagulazione del sangue, PTT o INR). L'eparinizzazione frazionata viene continuata fino a 10 giorni. 1-3 giorni prima della sospensione dell'eparina, si iniziano gli anticoagulanti indiretti. Controindicazioni: reazioni allergiche, diatesi emorragica, trauma (ad esempio trauma cranico), ematuria, emottisi, aneurisma aortico acuto. Anticoagulanti azione indiretta: biscoumacetato di etile, fenindione. L'effetto degli anticoagulanti indiretti si controlla determinando il PTI (mantenuto al 50-40% finché esiste il rischio di trombosi). Se c'è sanguinamento, sospendere il farmaco, iniziare la somministrazione di menadione sodio bisolfito, vitamina P, acido ascorbico, cloruro di calcio, trasfusione di massa piastrinica, plasma sanguigno fresco congelato.. Attivatori della fibrinolisi, ad esempio xantinolo nicotinato.. Agenti antipiastrinici... Pentossifillina... Acido acetilsalicilico(non può essere prescritto insieme ad anticoagulanti indiretti) ... Dipiridamolo.
Agenti fibrinolitici (fibrinolisina, streptochinasi, streptodecasi, alteplase [attivatore tissutale del plasminogeno]). Controindicato nei pazienti con trombi intracardiaci a causa del rischio di sviluppare embolie ripetute, così come negli IM recenti, aneurismi, aneurisma aortico dissecante, ictus, traumi, gravi ipertensione arteriosa, dopo le recenti operazioni.
. Per migliorare la circolazione sanguigna in un arto ischemico.. l'alprostadil è abbastanza efficace: ha un effetto vasodilatatore, aniagregante, migliora la microcircolazione.. gli antispastici (papaverina cloridrato, drotaverina) sono molto meno efficaci.. procedure fisioterapeutiche (correnti diadinamiche, terapia magnetica, terapia regionale baroterapia) se le condizioni del paziente sono soddisfacenti.
. Per migliorare il metabolismo dei tessuti nella zona ischemica - inibitori della proteasi (aprotinina), antiossidanti.
. Per garantire una diuresi elevata (preferibilmente 100 ml/h) - terapia infusionale.
Chirurgia. Embolia indiretta e trombectomia. Il catetere a palloncino di Fogarty è quello più spesso utilizzato. Endoarterectomia e intervento di bypass - se il metodo Fogarty non è applicabile.
Gestione postoperatoria- terapia anticoagulante per prevenire recidive di embolia e ritrombosi.
Complicazioni. Acidosi, mioglobinuria, iperkaliemia. Recidiva dell'occlusione. Occlusione persistente dovuta all'incapacità di eliminare un trombo o un embolo. La sindrome da riperfusione è una sindrome che si verifica quando il flusso sanguigno viene ripristinato in un arto ischemico; le sue manifestazioni sono simili al trauma posizionale e in parte alla sindrome compressione prolungata.. Fattori predisponenti: danno arterioso combinato, ischemia profonda e prolungata, ipotensione arteriosa.. Osservato sia agli arti superiori che inferiori.. Segni clinici... Forte dolore a riposo... Ipoestesia delle aree di innervazione dei nervi interessati... Paralisi dei muscoli dell'arto interessato distalmente alla precedente occlusione ... Gonfiore doloroso e teso... Intossicazione (vomito, grave mal di testa, coscienza alterata) ... Oliguria.. Prime conseguenze sindrome da riperfusione non riconosciuta: sepsi, mioglobinuria e insufficienza renale, shock, sindrome da insufficienza multiorgano.. Conseguenze tardive sindrome da riperfusione non riconosciuta: contratture ischemiche, infezioni, causalgia, cancrena.
Decorso e prognosi . 90% esiti favorevoli A trattamento tempestivo. Inizio tardivo il trattamento o la sua mancanza provoca la morte o la perdita di un arto. La mortalità ospedaliera è del 20-30% a seconda dei fattori causali.
ICD-10. I74 Embolia e trombosi delle arterie. I74.2 Embolia e trombosi delle arterie arti superiori. I74.3 Embolia e trombosi delle arterie degli arti inferiori. I74.9 Embolia e trombosi di arterie non specificate.
Le malattie vascolari degli arti superiori che portano all'ischemia sono meno comuni rispetto alle malattie degli arti inferiori [Spiridonov A.A., 1989; Sultanov DD, 1996; Bergau J.J., 1972], e ciò è dovuto principalmente a caratteristiche anatomiche: gli arti superiori, rispetto a quelli inferiori, sono caratterizzati dalla presenza di collaterali ben sviluppati e meno massa muscolare. Tuttavia, l'ischemia degli arti superiori porta spesso a conseguenze non meno pronunciate dell'ischemia degli arti inferiori e spesso termina con l'amputazione, soprattutto quando forme distali sconfitte. Allo stesso tempo, la percentuale di amputazioni rimane piuttosto elevata e, secondo J.H.Rapp (1986) e J.L.Mills (1987), raggiunge il 20%.
L'insufficienza arteriosa cronica degli arti superiori, secondo alcuni autori, rappresenta lo 0,5% di tutti i casi di ischemia delle estremità e lo 0,9% degli interventi chirurgici sulle arterie.
Le prime descrizioni di ischemia degli arti superiori risalgono all'inizio del XIX secolo, quando Maurice Raynaud identificò per la prima volta nel 1846 malattia indipendente"stato transitorio
ischemia digitale simmetrica dovuta alla ridotta reattività dei piccoli vasi digitali." Tuttavia, molto prima della prima pubblicazione di M. Raynaud, in letteratura c'erano già rapporti non sistematizzati su cambiamenti simili nelle dita.
La prima segnalazione di danno ai rami dell'arco aortico in un paziente affetto da sifilide appartiene a Davis (1839). Savory (1856) presentò la descrizione di una giovane donna nella quale erano obliterate le arterie di entrambi gli arti superiori e del lato sinistro del collo; con ogni probabilità, questi cambiamenti sono caratteristici dell'aortoarterite aspecifica. Nel 1875 Broadbent pubblicò un rapporto sull'assenza di polso nell'arteria radiale.
Quasi contemporaneamente sono stati fatti i primi passi per scoprire l'origine dell'ischemia della mano grazie allo sviluppo e altro ancora apprendimento attivo anatomia patologica.
La prima segnalazione di restringimento delle grandi arterie provenienti dall'arco aortico appartiene al patologo Yelloly (1823). Nel 1843 fu pubblicata l’opera fondamentale di Tiedemenn “Sul restringimento e la chiusura delle arterie” e nel 1852 il saggio di Rokitansky “Su alcuni principali malattie
arterie", in cui per la prima volta viene fornita una descrizione dei cambiamenti nelle pareti delle arterie e viene fatta un'ipotesi in merito possibili ragioni varie malattie obliteranti.
Le malattie degli arti superiori hanno portato naturalmente alla necessità di eseguire l'angiografia della mano. Haschek e Lindenthal furono i primi ad eseguire l'angiografia post-mortem di un arto superiore amputato nel 1896. Berberich e Kirsch (1923) furono i primi a segnalare il successo dell'angiografia in vivo.
Ischemia cronica degli arti superiori è una conseguenza di qualsiasi malattia sistemica, ma può anche essere una manifestazione di lesioni aterosclerotiche o sindromi neurovascolari.
Le malattie sistemiche più comuni che portano all'ischemia del braccio sono la malattia o sindrome di Raynaud, la tromboangite obliterante (malattia di Buerger), l'aortoarterite non specifica, l'aterosclerosi e, più raramente, la sclerodermia, la periarterite nodosa.
L'eziologia della vasculite primaria è sconosciuta, ma esistono numerose teorie sull'insorgenza di una particolare malattia sistemica e ciascuna di queste teorie ha il diritto di esistere. Le malattie sistemiche si sviluppano solitamente dopo infezioni, intossicazioni, somministrazione di vaccini, eventualmente ipotermia; non si può escludere un'eziologia virale della malattia. Ad esempio, nella periarterite nodosa, nel sangue dei pazienti viene spesso rilevato l'antigene HBs ad alto titolo. Periarterite nodosa caratterizzata da danni sia alle arterie che alle vene, le cui pareti subiscono necrosi fibrinoide e alterazioni infiammatorie che coinvolgono tutti e tre gli strati. Negli ultimi anni è stata scoperta la fissazione dell'antigene HBs in combinazione con immunoglobuline e complemento nella parete dei vasi colpiti.
(SSD) si osserva fibrosi progressiva vasi sanguigni, pelle delle mani e della parte superiore del corpo, nonché coinvolgimento nella fibrosi dei muscoli scheletrici e degli organi interni. Un collegamento importante nella patogenesi della malattia è una violazione della microcircolazione con proliferazione e distruzione dell'endotelio, ispessimento della parete e restringimento del lume dei vasi microvascolari, vasospasmo, aggregazione di elementi formati, stasi e deformazione della rete capillare. Questi cambiamenti portano alla necrosi dei tessuti molli della punta delle dita.
Nelle sindromi neurovascolari c'è lesione cronica fascio neurovascolare dall'esterno. In questo caso è possibile un danno isolato all'arteria succlavia.
Nei pazienti con aortoarterite aspecifica, l'ischemia dell'arto superiore può svilupparsi quando l'arteria succlavia è coinvolta nel processo infiammatorio. Secondo vari autori(A.V. Pokrovsky, A.A. Spiridonov), nell'80% dei casi è interessato il secondo o il terzo segmento dell'arteria, nel 10-22% dei casi - segmenti più prossimali dell'arteria succlavia (B.V. Petrovsky, J. Oberg).
SU fase iniziale Si verifica un ispessimento della parete del vaso, che porta alla sua irregolarità, ma senza restringere il lume del vaso. Con il progredire dell'arterite si formano stenosi segmentali e occlusioni, il cui sviluppo porta all'ischemia degli arti.
L'aterosclerosi colpisce grandi arterie principali: nei casi di ischemia dell'arto superiore, questa è l'arteria succlavia e, di regola, il suo primo segmento. L'ischemia degli arti superiori con lesioni aterosclerotiche prossimali dei rami dell'arco aortico è stata osservata nel 30% dei pazienti e 1/10 di essi sono critici [Beloyartsev D.F., 1999]. Secondo I.A. Belichenko (1966), ischemia
dell'arto superiore con questa forma di lesione è del 42%. Una placca aterosclerotica restringe o occlude il lume dell'arteria e, nella maggior parte dei casi, l'afflusso di sangue al cervello viene ridotto attraverso l'arteria vertebrale, il che talvolta compensa l'ischemia del braccio.
Secondo vari autori, la frequenza dei cambiamenti infiammatori nelle arterie degli arti superiori con tromboangioite obliterante varia dal 50 all'80% e nel 75% dei casi sono colpite le arterie sia degli arti inferiori che superiori.
Eziologia e patogenesi la tromboangioite obliterante (OT) non è stata completamente chiarita. Esistono molte teorie sull'insorgenza della tromboangioite obliterante, come la predisposizione genetica, teorie allergiche e autoimmuni e molte altre. Ognuna di queste teorie ha il diritto di esistere.
Una delle cause principali dell'OT è giustamente considerata la teoria autoimmune. In questo caso si osserva un danno alla parete vascolare da parte delle cellule endoteliali alterate, che a sua volta porta all'attivazione dei linfociti T e B, alla formazione di complessi immuni circolanti e di ammine biologicamente attive.
Alcuni autori considerano la predisposizione genetica nell'eziopatogenesi dell'OT. I geni del sistema HLA sono principalmente associati alla regolazione della risposta immunitaria, tuttavia non sempre la malattia si manifesta senza fattori provocatori ambiente esterno. L'allergia ai componenti del tabacco è considerata uno dei principali fattori che danno origine a questa malattia. Esiste una chiara connessione con il fumo o la masticazione di tabacco e, secondo molti autori, tutti i pazienti con OT lo sono
forti fumatori. Non è ancora chiaro, però, se l’effetto del tabacco sia vasoattivo o immunologico. IN Ultimamente Sono emersi dati sugli effetti dell'hashish e della cocaina sullo sviluppo dell'OT che coinvolge gli arti superiori. La recente tendenza all'aumento della prevalenza dell'OT tra le donne è associata ad un aumento del numero di fumatori tra loro e la manifestazione di segni clinici in loro è spesso combinata con danni alle mani.
Tra le possibili cause eziologiche viene discussa la partecipazione delle infezioni fungine e da rickettsie: Rickettsia mooseri, Rickettsia burnetii.
Patogenesi dell'ischemia degli arti superiori con malattie sistemiche si riduce a cambiamenti infiammatori nelle pareti delle arterie e nella tromboangioite obliterante - anche nelle vene (25-40%).
Il danno alle arterie degli arti superiori con tromboangioite obliterante è caratterizzato da alterazioni infiammatorie nelle arterie di diametro prevalentemente medio e piccolo. La forma distale della lesione più comunemente osservata coinvolge le arterie dell'avambraccio, degli archi palmari e delle arterie digitali [Sultanov D.D., 1996; Machleder HI, 1988; Fronek A., 1990]. Rivelano un rigonfiamento mucoide dell'avventizia e dell'intima, che porta a un alterato afflusso di sangue e alla comparsa di ischemia. Ma con questa malattia è possibile anche un danno alle parti prossimali delle arterie degli arti superiori. In letteratura sono riportati casi isolati di stenosi isolata della succlavia e arterie ascellari.
La tromboangioite obliterante è più comune negli uomini giovani e di mezza età ( età media non supera i 30 anni) e recentemente si è osservata una tendenza ad aumentare
crescente incidenza tra le donne, e spesso la malattia termina con l'amputazione dell'arto colpito.
La comparsa di ischemia degli arti superiori è solitamente preceduta da ischemia degli arti inferiori o tromboflebite migrante, sebbene lesioni primarie mani Le manifestazioni cliniche dell'ischemia degli arti superiori in OT iniziano con intorpidimento o dolore quando si lavora sulla punta delle dita o della mano. Il 44% dei pazienti con OT presenta il fenomeno di Raynaud.
I segni clinici dell'ischemia degli arti superiori sono vari: da intorpidimento e parestesia a cambiamenti ulcerativi-necrotici. Esistono diverse classificazioni dell'ischemia cronica degli arti superiori. A.V. Pokrovsky (1978) distingue 4 gradi di ischemia cronica degli arti superiori:
I grado: intorpidimento, parestesia;
II grado: dolore durante il movimento;
III grado-dolore a riposo;
IV grado - disturbi trofici.
IN Classificazione internazionale ischemia degli arti superiori, gli ultimi due gradi sono riuniti nel concetto di ischemia critica.
La gravità dell'ischemia degli arti dipende dal livello del danno vascolare, nonché dal grado di sviluppo dei collaterali. Maggiore è il livello di occlusione, più grave è l'ischemia. Un'eccezione a questa regola possono essere le malattie che colpiscono le parti distali dell'arto (mano, dita con OT, sclerodermia sistemica, periarterite nodosa).
La tromboflebite migrante è uno dei segni patognomonici dell'OT e, secondo diversi autori, si manifesta nel 25-45% dei pazienti. In 1/3 dei casi, la tromboflebite migrante è combinata con quella patologica
gia delle arterie degli arti superiori. I segni clinici iniziali dell'ischemia degli arti superiori in OT sono caratterizzati da intorpidimento o dolore quando si lavora sulle dita o sulla mano. Con il progredire della malattia, di norma compaiono cambiamenti trofici, accompagnati da necrosi delle falangi distali, soprattutto vicino al letto ungueale e sotto le unghie, e dolore intenso. Il dolore si manifesta principalmente nella forma distale della lesione ed è causato dal coinvolgimento delle terminazioni nervose nell'infiammazione. Spesso i disturbi trofici compaiono dopo lesioni minori. Attorno alle ulcere e necrosi si notano iperemia e gonfiore delle dita, a cui spesso si associa un'infezione secondaria. Secondo J. Nielubowicz (1980), il 15% dei pazienti ricoverati per la prima volta negli ospedali chirurgici subiscono amputazioni degli arti superiori, ma eseguirle durante il periodo attivo della malattia è irto di una prolungata mancata guarigione della ferita, che spesso porta a reamputazione per altro alto livello. A questo proposito, prima di qualsiasi manipolazione chirurgica, è necessario identificare l'attività dell'infiammazione e prescrivere una terapia antinfiammatoria, compresa la terapia pulsata con citostatici e farmaci ormonali.
Diagnosi di ischemia degli arti superiori durante OT. La valutazione del grado di ischemia degli arti superiori è in gran parte determinata dal quadro clinico. A volte la diagnosi corretta dipende dai risultati di un'analisi completa dell'anamnesi e dell'esame obiettivo (palpazione e auscultazione delle arterie).
Un esame fisico deve includere l'esame esterno, la palpazione e l'auscultazione di entrambe le estremità superiori con misurazione della pressione arteriosa su entrambi i lati. Il gradiente di pressione tra le braccia non deve superare i 15 mmHg. V.K.Bumeister (1955), ne esaminò 500 persone sane, rivelato
Il 37% aveva la stessa pressione sanguigna in entrambe le braccia, una differenza di 5 mm Hg. - nel 42%, una differenza di 10 mm Hg. - nel 14% e 15 mmHg. - nel 7% degli esaminati.
L'ondulazione è determinata in quattro punti dell'arto: nella fossa ascellare, nella curva del gomito e nelle parti distali dell'avambraccio, dove le arterie radiale e ulnare si trovano più vicine alla superficie. È inoltre obbligatorio determinare il polso dell'arteria radiale durante un test con il braccio abdotto posteriormente. Un test positivo è caratteristico delle sindromi neurovascolari.
Obbligatorio in uno studio clinico è l'auscultazione del sopra- e aree succlavia, mentre è stato dimostrato sperimentalmente e confermato clinicamente che il rumore si verifica quando un vaso si restringe del 60% della sua sezione trasversale. L'assenza di rumore non esclude l'occlusione arteriosa.
Palpando le aree sopraclavicolare e succlavia si possono identificare formazioni patologiche che possono essere la causa della compressione dell'arteria succlavia.
Metodi diagnostici strumentali. La somiglianza dei segni clinici della malattia delle arterie degli arti superiori spesso causa errori diagnostici e richiede l'uso di un complesso di metodi strumentali, tra cui la scansione duplex, la capillaroscopia, la flussometria laser, la pletismografia, l'angiografia, nonché metodi di ricerca di laboratorio.
Un ruolo significativo nella valutazione del grado di ischemia degli arti è giocato dalla determinazione della tensione transcutanea dell'ossigeno della mano (TcPO 2). I valori normali di TcP0 2 sono superiori a 50-55 mm Hg, TcP0 2 è compreso tra 40-45 mm Hg. è considerato compensato e la diminuzione del TcP0 2 della mano è inferiore a 25 mm Hg. caratteristica dell’ischemia critica.
Recentemente, un ruolo sempre crescente nella diagnosi delle lesioni
le arterie non solo degli arti inferiori, ma anche degli arti superiori sono assegnate alla scansione duplex (DS) e sono apparsi dati sullo studio delle parti distali delle arterie delle estremità, compreso il DS delle arterie dell'avambraccio, della mano , dita e persino il letto ungueale durante OT [Kuntsevich G.I., 2002], in cui criterio diagnostico L'ispessimento delle pareti arteriose durante l'OT è stato un aumento del valore del complesso intima-media (IMC) di oltre 0,5 mm, dell'arco palmare e delle arterie digitali - più di 0,4 e 0,3 mm, rispettivamente, in combinazione con un aumento di l’ecogenicità della parete vascolare. Un ispessimento prolungato della parete vascolare con registrazione di un tipo di flusso sanguigno principalmente alterato indica la presenza di stenosi emodinamicamente significativa.
Il metodo capillaroscopia ad ampio campo gioca un ruolo nella diagnosi di OT ruolo importante, soprattutto nell'ischemia critica degli arti superiori, quando si osserva un rafforzamento del plesso sottopapillare e un'interruzione del decorso dei capillari [Kalinin A.A., 2002] insieme a una diminuzione del loro diametro e numero.
Di più se necessario diagnosi accurata viene eseguita l'angiografia. Viene data preferenza all'angiografia selettiva dell'arto superiore utilizzando la tecnica Seldinger. Durante l'arteriografia dell'arto superiore è difficile visualizzare le arterie palmari e digitali a causa del possibile spasmo delle arterie dopo l'iniezione agente di contrasto. Questa condizione deve essere differenziata da occlusione arteriosa sia le grandi che le piccole arterie. Pertanto, prima di introdurre un mezzo di contrasto, viene iniettato nel letto arterioso un antispasmodico (ad esempio la papaverina).
Diagnostica di laboratorio dà un'idea dell'attività del processo infiammatorio nel corpo. Gli indicatori della vera attività OT sono i dati immunità umorale- immunocomplessi circolanti, immunoglobuline
siamo M e G. In oltre il 60% dei pazienti aumenta il contenuto di proteina C-reattiva nel sangue. Il suo aumento si osserva anche in periodo attivo infiammazione. La VES accelerata e la leucocitosi non sono sempre possibili. L'attività del processo infiammatorio è un'indicazione diretta alla terapia antinfiammatoria.
Diagnosi differenziale. La diagnosi differenziale dell'ischemia degli arti superiori durante l'OT deve essere effettuata con la vasculite sistemica (sclerodermia sistemica, periarterite nodosa), la malattia e la sindrome di Raynaud, con l'ischemia degli arti superiori associata all'occlusione dell'arteria succlavia nell'aterosclerosi e l'aortoarterite aspecifica, come così come con l'ischemia del braccio nelle malattie neurovascolari.sindromi.
Nella sclerodermia sistemica (SSc) si osserva una fibrosi progressiva dei vasi sanguigni, della pelle delle mani e della parte superiore del corpo, nonché il coinvolgimento dei muscoli scheletrici e degli organi interni nella fibrosi. Un collegamento importante nella patogenesi della malattia è una violazione della microcircolazione con proliferazione e distruzione dell'endotelio, ispessimento della parete e restringimento del lume dei vasi microvascolari, vasospasmo, aggregazione di elementi formati, stasi e deformazione della rete capillare . Questi cambiamenti portano alla necrosi dei tessuti molli della punta delle dita. Per la sclerodermia cambiamenti della pelle sulle dita sono spesso simili ai cambiamenti di altre malattie. Il fenomeno di Raynaud è osservato nell'85% dei pazienti con SSc diffusa. Maggior parte caratteristica importante la sclerodermia è l'atrofia della pelle e tessuto sottocutaneo, in particolare le dita (la cosiddetta sclerodattilia), il viso e la metà superiore torso e, in misura minore, estremità inferiori. La malattia esordisce solitamente nella 3a-4a decade di vita. Allo stesso tempo, ovviamente
Diventano pallidi ("morti") e poi cianotici. La sclerodattilia porta all'ulcerazione dei polpastrelli e all'osteolisi delle falangi ungueali. Contemporaneamente ai cambiamenti esterni nella sclerodermia, il organi interni(fibrosi polmonare, atrofia esofagea, atonia gastrica, possibile pericardite).
Nella malattia di Raynaud si osserva uno spasmo dei vasi sanguigni nelle dita in risposta a uno stimolo freddo o emotivo. Di norma, la localizzazione degli attacchi vascolari è simmetrica, con possibile cancrena sulla pelle della punta delle dita. La malattia di Raynaud è spesso accompagnata da un aumento della sudorazione nelle parti distali dell'arto colpito.
È estremamente raro che si possa verificare uno spasmo delle arterie di grande diametro (arterie succlavie) durante l'assunzione di farmaci contenenti segale cornuta. Nella pratica moderna, l'ergot viene utilizzato per trattare l'emicrania o il sanguinamento uterino.
La periarterite nodosa è caratterizzata da danni sia alle arterie che alle vene, le cui pareti subiscono necrosi fibrinoide e alterazioni infiammatorie che coinvolgono tutti e tre gli strati. IN l'anno scorso Nella parete dei vasi interessati è stata rilevata la fissazione dell'antigene HBs in combinazione con immunoglobuline e complemento.
L'ischemia della mano nelle sindromi neurovascolari si manifesta solitamente come sindrome di Raynaud. Un importante criterio diagnostico per la compressione del fascio neurovascolare è un test con il braccio abdotto posteriormente. In questo caso si osserva la scomparsa della pulsazione nell'arteria radiale.
Un ampio gruppo di pazienti soffre delle cosiddette malattie vascolari professionali, che possono portare all'ischemia degli arti superiori. Le lesioni arteriose e venose possono verificarsi sia nella vita di tutti i giorni che in caso di eccessivo stress fisico degli arti superiori. Quindi, ad esempio, lungo
l'esposizione alle vibrazioni della mano (utensili pneumatici, seghe, ecc.) può portare alla sindrome del dito bianco dovuta al vasospasmo. Se dentro periodo iniziale Nei pazienti si osservano disturbi della sensibilità e parestesie; negli stadi successivi predominano i segni della sindrome di Raynaud e, a causa del ripetuto vasospasmo della punta delle dita, questi cambiamenti sono simili ai cambiamenti nella sclerodermia. In questo caso, si osserva il riassorbimento strutture ossee nelle falangi distali o nella loro ipervascolarizzazione secondaria.
L'esposizione dei tessuti a un voltaggio elettrico elevato (oltre 1.000 V) provoca danni tissutali diffusi, ma la necrosi tissutale o la trombosi arteriosa possono verificarsi ovunque tra il punto di ingresso e il punto di uscita della corrente.
Negli atleti, l'ischemia della mano può essere osservata dopo un infortunio o come risultato di un forte e forte rapimento della mano - il cosiddetto colpo a farfalla (nuotatori, giocatori di baseball, ecc.).
Trattamento. In tutti i pazienti, il trattamento inizia con misure conservatrici, tenendo conto dei fattori eziopatogenetici e della determinazione parallela dell'attività infiammatoria, nonché della completa cessazione del fumo.
Trattamento farmacologico Si consiglia di prescrivere in base al grado di ischemia cronica. In caso di ischemia di I grado degli arti superiori, viene data preferenza ai farmaci che migliorano la microcircolazione (trental, agapurin, prodectin), vasodilatatori (mydocalm, bupa-tol), miolitici (no-shpa, papaverina), vitamine del gruppo B (B 1 , B6, B12). È possibile utilizzare procedure fisioterapeutiche: idrogeno solforato, radon, bagni di narzan, Fisioterapia. In caso di ischemia di II grado degli arti superiori, terapia conservativa. Oltre alle misure terapeutiche di cui sopra, è consigliabile
ma aggiungere infusioni endovenose di soluzione di reopoliglucina - 400 ml con soluzione di trental 10 ml al giorno per 10-15 giorni. In caso di grado critico di ischemia degli arti superiori, oltre alla terapia antipiastrinica standard, viene sempre determinata l'attività infiammatoria.
Un aumento dell'immunità umorale (CIC, immunoglobuline M e G), la proteina C-reattiva indica l'attività dell'infiammazione, che richiede l'uso della terapia antinfiammatoria del polso (citostatici e farmaci ormonali).
La terapia anticoagulante (aspirina - 10 mg/giorno, anticoagulanti diretti e indiretti) viene effettuata in base ai cambiamenti nei parametri del coagulogramma.
Il sollievo dell'ischemia critica è possibile prescrivendo infusioni endovenose di prostaglandina E1 (vasaprostan) alla dose di 60 mcg/die per 20-30 giorni in combinazione con la terapia pulsata, a seconda dei parametri di laboratorio. Per le ulcere trofiche si consiglia di utilizzare trattamento locale, dando la preferenza soluzione acquosa iodio (iodopirone). Esistono rapporti sull'efficacia della crema Argosulfan.
Le condizioni vasospastiche sono spesso trattate con bloccanti canali del calcio- nifedipina, ma questo non vale per i fumatori e per i soggetti sensibili al freddo. I metodi di trattamento conservativi comprendono la somministrazione intraarteriosa di reserpina, l'infusione di prostaglandine e la plasmaferesi.
Se il trattamento conservativo è inefficace e esiste il rischio di perdita dell'arto superiore, vengono eseguiti interventi chirurgici. Le indicazioni all'intervento chirurgico per l'ostruzione arteriosa cronica comprendono disfunzione dell'arto, dolore al movimento e al riposo, disturbi trofici e ischemia acuta.
Vengono determinati i dati dell'angiografia e della scansione duplex
divisione nella tattica del trattamento chirurgico.
Per lesioni prossimali arterie succlavie Più spesso, non si osserva l'ischemia del braccio, ma la sindrome da furto, quindi tutte le operazioni mirano principalmente all'eliminazione dell'ischemia cerebrale e l'ischemia del braccio è di natura secondaria. Questi interventi possono essere suddivisi in intra ed extratoracici (vedi Capitolo 5).
Per occlusioni non prolungate arteria brachiale o arterie dell'avambraccio, è possibile eseguire interventi di bypass standard. Una vena autologa è preferibile come shunt se non mostra segni di infiammazione. Altrimenti vengono utilizzate protesi sintetiche.
Sfortunatamente, i risultati a lungo termine dell’utilizzo delle operazioni di bypass standard per OT lasciano molto a desiderare. Ciò è dovuto principalmente alle cattive condizioni del tratto di deflusso e alle ricadute del processo infiammatorio, che porta alla stenosi nell'area dell'anastomosi. Di non poca importanza nel migliorare i risultati del trattamento chirurgico è la terapia immunosoppressiva preoperatoria e, se necessaria, postoperatoria.
Il trattamento chirurgico delle lesioni delle arterie dell'avambraccio e della mano rimane controverso, poiché l'assenza o lo scarso flusso distale limita il ricorso agli interventi ricostruttivi standard.
Se negli anni '50 del secolo scorso, con forme distali di danno alle arterie degli arti superiori, venivano alla ribalta metodi chirurgici conservativi e palliativi, allora attualmente, con forme distali di danno, per salvare l'arto, si è possibile eseguire metodi di trattamento non standard - arterializzazione del flusso sanguigno venoso nella mano [Pokrovsky A.V., Dan V.N., 1989], trapianto del grande omento, osteotra-
Panazione delle ossa dell'avambraccio. Quest'ultimo metodo è efficace solo per l'ischemia di stadio II.
La tecnica di arterializzazione del flusso sanguigno venoso della mano si riduce all'imposizione di una fistola artero-venosa tra il tratto arterioso inalterato prossimale al sito di occlusione e quello superficiale o profondo sistema venoso pennelli
Un ruolo importante nel trattamento dell'ischemia dell'arto superiore è svolto dalla simpaticectomia toracica (più recentemente endoscopica). Un test di iperemia reattiva positivo è un'indicazione per la simpatectomia toracica, in cui vengono rimossi 2 o 3 gangli toracici superiori. Secondo alcuni dati, l'efficacia della simpatectomia in OT è piuttosto elevata: il suo utilizzo è ridotto sindrome del dolore e riduce il tasso di amputazione [Betkovsky B.G., 1972; Alukhanyan OA, 1998; Ishibashi H., 1995].
Per le malattie sistemiche, viene data preferenza ai metodi di trattamento conservativi, sebbene in alcuni casi la simpatectomia periarteriosa o cervicale sia efficace. R.Go-mis riporta l'efficacia della simpatectomia periarteriosa per l'OT, la sindrome di Raynaud e persino la periarterite nodosa.
Gli errori diagnostici associati alla sottovalutazione delle manifestazioni della sclerodermia spesso portano a tattiche terapeutiche errate. Ad esempio, in caso di sindrome di Raynaud, che è un segno di sclerodermia, e in presenza di sindrome dello scaleno, la scalenotomia è inaccettabile a causa del peggioramento del processo cicatriziale nella zona dell'intervento, che porterà inevitabilmente ad un aumento nella gravità della stessa sindrome di Raynaud. Tali pazienti richiedono un trattamento conservativo in reparti di reumatologia specializzati.
La combinazione è obbligatoria metodi conservativi trattamento con interventi chirurgici. Ad esempio con OT, innanzitutto
è necessario eliminare l'attività dell'infiammazione utilizzando la terapia del polso e quindi eseguire un intervento chirurgico.
Previsione. A il giusto approccio La prognosi per il trattamento di questa categoria di pazienti è favorevole. Le condizioni principali per l'efficacia del trattamento sono la prevenzione tempestiva dell'infiammazione e la completa cessazione del fumo.
Letteratura
Alukhanyan O.A. La prima esperienza nell'uso della simpatectomia toracoscopica superiore videoassistita nel trattamento delle malattie vascolari/"/3° Congresso Internazionale dei Paesi e delle Regioni Nordici. - 1998.
Baranov A.A., Shilkina N.P., Nasonov E.L. Iperproduzione di immunoglobulina E durante malattie cancellanti arterie periferiche//cuneo. med.-1991.-T.69,
N. 4.-P.45-48.
Beloyartsev D.F. Risultati del trattamento chirurgico delle lesioni prossimali dei rami dell'arco aortico nell'aterosclerosi: Abstract della tesi. dis. ... Dottore in Scienze Mediche - M., 1999. Kalinin A.A. Diagnosi e trattamento delle lesioni occlusive delle arterie degli arti superiori in pazienti affetti da tromboangioite obliterante: Abstract della tesi. dis. Candidato di scienze mediche - M., 2002. - 24 p.
Kuntsevich G.I., Shutikhina I.V., Ter-Khachatu-rova I.E., Kalinin A.A. Esame dei vasi del letto ungueale mediante scansione fronte-retro in un gruppo di individui praticamente sani//Atti del convegno sulla diagnostica ecografica, dedicato al 10° anniversario del Dipartimento di Diagnostica ecografica dell'Accademia medica russa di formazione post-laurea del Ministero della Salute della Federazione Russa//Diagnostica ecografica. -2002.-N° 2.-P.286.
Petrovsky B.V., Belichenko I.A., Krylov V.S. Chirurgia dei rami dell'arco aortico.-M.: Medicina, 1970.
Pokrovsky A.V., Dan V.N., Chupin A.V., Kalinin A.A. Trattamento combinato dell'ischemia critica degli arti superiori in pazienti con tromboangioite obliterante // Proc. scientifico Conf.-M., 2001. Sultanov D.D., Khodzhimuradov G.M., Rakhimov A.B. Trattamento chirurgico dell'occlusione periferica delle arterie degli arti superiori // Chirurgia toracica e cardiovascolare. - 1996.-P.319.
Chupin A.V. Diagnosi e trattamento dell'ischemia critica degli arti inferiori in pazienti affetti da tromboangioite obliterante: Abstract della tesi. dis. ...Dott.med. nauk.-M., 1999. Yarygin N.E., Romanov V.A., Lileeva M.A. Clinico caratteristiche morfologiche tromboangioite obliterante//Actual-
questioni importanti di diagnosi, trattamento e visita medica dei pazienti con malattie reumatiche: Sab. scientifico tr. Istituto medico statale di Yaroslavl. - 1988.-P.111-114. Aerbajinai W. Tipizzazione del DNA HLA di classe II nella malattia di Buerger//Int.J.Cardiol. - 1997. - Vol.54. - Suppl. - S. 197. Ala-Kulju K, Virkkula L. Uso del peduncolo omentale per il trattamento della malattia di Buerger che colpisce gli arti superiori//Vasa - 1990. - Vol 19, N 4. - P.330 - 333.
Bergau J.J., Conn J., Trippel O.H. Senere ischemia della mano//Ann.surg. - 1972 .-Vol.73. -P.301.
Bergquist D., Ericsson B.F., Konrad P., Bergentz S.S. Chirurgia arteriosa dell'estremità superiore//Mondo J.Surg. - 1983. - Vol.7, N 6. -P.786-791.
Femandes Miranda C et al. Tromboangioite obliterante (malattia di Buerger) Studio di 41 casi (commento/Med.clin.Barc. - 1993.- Vol.25, N 9.-P.321-326.
Gordon R., Garret H. Malattia ateromatosa e aneurismatica delle arterie degli arti superiori//Chirurgia vascolare/Ed.R.Rutherford. - Filadelfia, 1984. - P.688-692. Ishibashi H., Hayakawa N., Yamamoto H. et al. Simpaticectomia con toracoscopio Nimura per la malattia di Buerger: un rapporto sul trattamento efficace di quattro pazienti. Dipartimento di Chirurgia, Ospedale Tokai, Nagoya, Giappone. FONTE: Surg Today, 1995. - Vol.25(2). -P.180- 183. Izumi Y. et al. Risultati della ricostruzione arteriosa nella malattia di Buerger//Nippon-Geca-Gakkai-Zasshi - 1993. - Vol.94, No. 7. - P.751-754. MachlederH.L. Disordini vaso-occlusive dell'estremità superiore//Curr.problemi in Durg. - 1988. - Vol.25(l). - P.l-67. Mills J.L., Friedman E.I., Porter J.M. Ichemia degli arti superiori causata da una malattia delle piccole arterie//Amer.J.Surg. - 1987. - Vol.206, N 4. -P.521-528.
Nielubowicz J., Rosnovski A., Pruszynski B. et al. Storia naturale della malattia di Buerger//J.Cardio-vasc.Surg. - Vol.21. - P.529-540. | | | | | 24 | | | | | | | | | |
L’OAN è una patologia urgente che di solito richiede un intervento chirurgico immediato in rari casi, trattamento conservativo. Insufficienza arteriosa degli arti inferiori potrebbe essere causato per vari motivi e in ogni caso è accompagnato da acuto sindrome ischemica che costituisce una minaccia per la vita umana.
Cause di insufficienza arteriosa
Nella diagnosi di OAN occorre distinguere tre termini principali:
L'embolia è una condizione in cui si verifica l'occlusione del lume di un'arteria con un frammento di trombo che viene trasportato con il flusso sanguigno (in questo caso il trombo è chiamato embolo).
La trombosi acuta è una condizione caratterizzata dallo sviluppo di un coagulo di sangue, che si forma a causa della patologia della parete vascolare e chiude il lume del vaso.
Lo spasmo è una condizione caratterizzata dalla compressione del lume dell'arteria a causa di fattori interni o esterni. Generalmente, questo stato tipico delle arterie di tipo muscolare o misto.
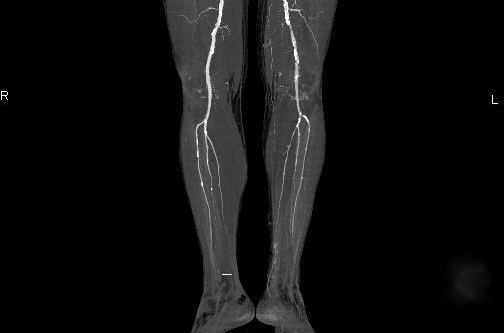
Foto di diagnosi di ostruzione delle arterie degli arti inferiori
Nella maggioranza casi clinici, fattore eziologico lo sviluppo dell'embolia è una patologia cardiaca, che include diversi tipi cardiopatia, infarto del miocardio, alterazioni cardiache a seguito di processi reumatici. Non dovremmo dimenticare il fatto che, indipendentemente dal tipo di patologia cardiaca, le violazioni sono di grande importanza nel verificarsi dell'embolia frequenza cardiaca. A differenza dell'embolia, la causa principale della trombosi sono i cambiamenti aterosclerotici nella parete dell'arteria. La causa dello spasmo, come accennato in precedenza, è l'impatto fattore esterno(trauma, shock, ipotermia). Meno spesso - fattore interno(infiammazione dei tessuti circostanti).
Diagnosi di insufficienza arteriosa delle arterie delle estremità
Nella diagnosi della condizione ostruzione acuta arterie ci sono 5 sintomi principali:
- Dolore agli arti. Di regola, il primo sintomo notato dal paziente stesso.
- Sensibilità compromessa. Il paziente avverte una sensazione di “spilli e aghi”, come se fosse seduto sulla sua gamba. In più situazioni difficili la sensibilità ridotta può essere espressa prima dello stato di anestesia, quando il paziente non sente il suo arto.
- Modifica pelle. Da leggero pallore a cianosi pronunciata.
- Assenza di pulsazione dell'arteria al di sotto del livello della lesione. Generalmente, questo sintomoè fondamentale per diagnosticare lo sviluppo dell’OAN.
- Diminuzione della temperatura dell'arto interessato.
Quando si intervista il paziente, è necessario prestare attenzione ai tempi di insorgenza dei sintomi di cui sopra e alla natura del loro decorso. Un'anamnesi accuratamente raccolta può aiutare a fare una diagnosi e oltre trattamento di successo ischemia degli arti inferiori. L'embolia è caratterizzata da un'improvvisa insorgenza della malattia con sviluppo rapido immagini di insufficienza arteriosa. In caso di trombosi, lo sviluppo della malattia è solitamente meno grave.
 Classificazioni d'ostruzione delle estremità più basse secondo Savelyev
Classificazioni d'ostruzione delle estremità più basse secondo Savelyev Nella diagnosi di trombosi acuta delle arterie degli arti inferiori, durante l'intervista al paziente, può notare che prima aveva sperimentato un rapido affaticamento delle gambe, dolore alle gambe muscoli del polpaccio sotto sforzo, sensazione di intorpidimento degli arti. Questi sintomi sono caratteristici dell'insufficienza arteriosa cronica dei vasi degli arti inferiori e indicano un danno aterosclerotico alle arterie.
Oltre all'esame obiettivo e all'anamnesi, un ruolo significativo è svolto nella formulazione della diagnosi. metodi strumentali diagnostica Il principale metodo diagnostico è Ecografia Doppler. Ti permette di farlo diagnosi differenziale cause dell'OAN, chiarire la posizione della lesione, valutare la natura del danno alla parete arteriosa, decidere la tattica ulteriore trattamento paziente.
Articolo utile:
Un altro metodo per diagnosticare le lesioni vascolari è l'angiografia. Differenza questo metodoè la sua “invasività”, la necessità di utilizzare agenti radiopachi, e il suo utilizzo richiede anche una certa preparazione del paziente. Pertanto la domanda diagnostica ecografica nell'insufficienza arteriosa acuta è più preferibile.
Classificazione dell'ischemia acuta degli arti inferiori secondo Savelyev
Dopo la diagnosi, un compito importante è determinare il grado di ischemia degli arti inferiori. IN attualmente viene utilizzata la classificazione creata da V.S. Saveliev. La conoscenza della classificazione è fondamentale quando si decide la tattica dell'intervento chirurgico nel trattamento dell'insufficienza arteriosa acuta degli arti inferiori. Conoscendo anche il grado di disturbo del flusso sanguigno, il medico ha un'idea dell'urgenza dell'operazione stessa e della possibilità di un'ulteriore preparazione preoperatoria.
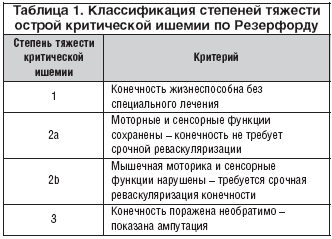 Classificazione di Rutherford per la diagnosi dell'insufficienza arteriosa acuta degli arti inferiori
Classificazione di Rutherford per la diagnosi dell'insufficienza arteriosa acuta degli arti inferiori Quindi, ci sono 3 gradi di ischemia acuta:
1 cucchiaio. – dolore all’arto, intorpidimento, freddo, sensazione di parestesia;
2a art. – disturbo del movimento attivo;
2bart. – movimenti attivi assente;
2vart. – edema sottofasciale dell'arto;
3a art. – contrattura muscolare parziale;
3bart. – contrattura muscolare completa;
Con i primi due gradi di ischemia (1 e 2A), il medico ha ancora la possibilità di ritardare chirurgia per un massimo di 24 ore, allo scopo di ulteriore esame o ulteriore preparazione del paziente per un intervento chirurgico. Con un grado di ischemia più grave, viene in primo piano l'intervento chirurgico e il rinvio dell'operazione è possibile solo con un grado di ischemia di 2B (per 2 ore).
È importante ricordare che il principale metodo di trattamento dell'insufficienza arteriosa acuta nello sviluppo di embolia o trombosi acuta è riparazione chirurgica flusso sanguigno principale. Il volume dell'operazione, la tattica dell'intervento e il metodo di anestesia sono determinati dal chirurgo individualmente per ciascun paziente. È possibile utilizzare entrambi i trattamenti chirurgici a cielo aperto: embolectomia, trombectomia con approccio tipico, intervento di bypass e trattamento endovascolare radiografico, se sono disponibili gli strumenti necessari.
Il trattamento conservativo dell'insufficienza arteriosa acuta degli arti inferiori è possibile con l'inizio tempestivo della terapia anticoagulante, antipiastrinica e antispastica, la presenza di buoni flusso sanguigno collaterale. In questo caso è possibile “sciogliere” (lisi) il trombo, ovvero compensare il flusso sanguigno dovuto ai collaterali.
A 1 cucchiaio. – 2° stadio dell’ischemia, è possibile il ripristino del flusso sanguigno. Nelle forme più gravi l’unico trattamento chirurgico è l’amputazione dell’arto. Nonostante la possibilità tecnica di ripristinare la pervietà vascolare, i prodotti di decadimento indotti dall'ischemia degli arti, quando rilasciati nel flusso sanguigno principale, possono provocare complicazioni (ad esempio, lo sviluppo di insufficienza renale acuta), le cui conseguenze sono molto peggiori della perdita del arto stesso. Possibilità esito fatale in questo caso aumentano notevolmente.
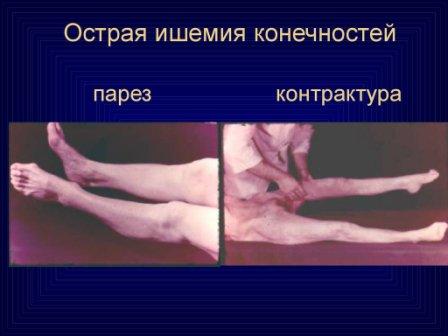 Foto di ischemia degli arti inferiori durante il trattamento
Foto di ischemia degli arti inferiori durante il trattamento Acuto insufficienza arteriosa arti non è una patologia così comune come l’ictus o l’infarto del miocardio. Tuttavia, conoscenza dei sintomi e delle tattiche trattamento di questa malattia è importante per entrambi persona ordinaria, e per specialista medico, indipendentemente dal profilo di quest'ultimo. la vita dipende direttamente attività fisica persona.

