طبقه بندی نقایص مادرزادی قلب بیماری قلبی مادرزادی در کودکان و بزرگسالان. نقص مادرزادی ایمن قلب: افتادگی دریچه میترال
بیماری مادرزادی قلب یک تشخیص ترسناک است. پشت سال های گذشتهفراوانی تشخیص نقایص مختلف قلبی در جنین، کودکان و نوجوانان به دلیل استفاده فعال از اکوکاردیوگرافی (سونوگرافی قلب) به میزان قابل توجهی افزایش یافته است. بیایید به شایع ترین ناهنجاری های مادرزادی نگاه کنیم سیستم قلبی عروقیو دریابید که از آنها چه انتظاری باید داشته باشید.
مشاوران: دکتر ژیل دلاژ، جماس کبک، سن لوران. نونی مک دونالد، دانشگاه دالهوزی، هالیفاکس. تغییراتی که وضعیت بیمار را در نظر می گیرد ممکن است تفاوت ایجاد کند. عفونت سنسیشیال تنفسی در کودکان مبتلا به بیماری قلبی مادرزادی: مروری اپیدمیولوژی سنسیشیال تنفسی عفونت ویروسیدر واشنگتن دی سی، عفونت و بیماری بر اساس سن، وضعیت ایمنی، نژاد و جنسیت.
کتاب درسی بیماری های عفونی کودکان. بهبود پیامد عفونت سنسیشیال تنفسی در جمعیت بستری با اولویت بالا از کودکان کانادایی. شبکه تحقیقاتی عفونت کودکان کانادا شبکه تحقیقاتی عفونت کودکان کانادا در حال مطالعه پذیرش و درمان بیماران بستری در بیمارستان با ویروس سنسیشیال تنفسی است.
نقص مادرزادی قلب شماره 1: دریچه آئورت دو لختی
خوب دریچه آئورتاز سه در تشکیل شده است این دریچه که از دو برگچه تشکیل شده است، یک نقص مادرزادی قلبی است و یک ناهنجاری شایع قلبی است (در 2٪ از جمعیت یافت می شود). در پسران، این شکل از بیماری مادرزادی قلبی 2 برابر بیشتر از دختران ایجاد می شود. به عنوان یک قاعده، حضور دریچه دو لختیآئورت تظاهرات بالینی ندارد (گاهی سوفل های خاصی در ناحیه قلب شنیده می شود) و یک یافته تصادفی در طی اکوکاردیوگرافی (سونوگرافی قلب) است. تشخیص به موقع این نقص مادرزادی قلبی از نظر پیشگیری از بروز عوارضی مانند اندوکاردیت عفونیو تنگی آئورت(شکست)، که در نتیجه فرآیند آترواسکلروتیک ایجاد می شود.
عفونت شدید ویروس سنسیشیال تنفسی در میان نوزادان نارس سالم بهطور کلی: از چه چیزی میخواهیم جلوگیری کنیم؟ آیا ریباویرین در بیمارستان کودکان مبتلا به عفونت ویروس سنسیشیال تنفسی تاثیری دارد؟ عفونت های سنسیشیال تنفسی در بیماران بستری در بیمارستان. شبکه مشترک محققان عفونت کودکان در کانادا.
عفونت ویروس سینسیشیال تنفسی اکتسابی بیمارستانی در بیمارستان های اطفال کانادا: شبکه تحقیقاتی عفونت کودکان کانادایی. تاثیر عفونت ویروس سنسیشیال تنفسی بر جراحی بیماری مادرزادی قلب: سیر و نتیجه پس از عمل
در دوره بدون عارضه این نقص مادرزادی قلبی، درمان انجام نمی شود و فعالیت بدنی محدود نمی شود. اجباری اقدامات پیشگیرانهمعاینه سالانه توسط متخصص قلب، پیشگیری از اندوکاردیت عفونی و آترواسکلروز است.
نقص مادرزادی قلب شماره 2: نقص سپتوم بطنی
تحت عیب سپتوم بین بطنیچنین ناهنجاری مادرزادی سپتوم بین قسمت راست و چپ قلب را درک کنید که به دلیل آن "پنجره" دارد. در این مورد، ارتباط بین بطن راست و چپ قلب رخ می دهد که به طور معمول نباید وجود داشته باشد: شریانی و خون بدون اکسیژندر ارگانیسم فرد سالمهرگز مخلوط نکنید
ویروس سنسیشیال تنفسی در بیماران مبتلا به نقص مادرزادی قلب: ظاهر مدرندر مورد اپیدمیولوژی و موفقیت غربالگری قبل از عمل. تجویز پیشگیرانه ایمون گلوبولین ویروس سنسیشیال تنفسی برای کودکان و کودکان مبتلا به ریسک بالا. گروه تحقیقاتی گلوبولین ایمنی ویروس سنسیشیال تنفسی.
ارزیابی ایمنی پالیزوزوماب در فصل دوم مواجهه در کودکان سن پایین, در خطرعفونت شدید ویروس سینسیشیال تنفسی خطر عفونت اولیهو عفونت مجدد با ویروس سنسیشیال تنفسی. اصطلاح مادرزادی به معنای مادرزادی یا موجود در بدو تولد است. نقص مادرزادی قلب زمانی رخ می دهد که قلب یا رگ های خونی نزدیک قلب به طور معمول تا زمان تولد ایجاد نمی شود. نقایص مادرزادی قلب حدود 1 درصد از نوزادان زنده را تحت تاثیر قرار می دهد و شایع ترین ناهنجاری های مادرزادی در نوزادان است.
نقص دیواره بین بطنی در جایگاه دوم قرار دارد نقائص هنگام تولدقلب بر اساس فراوانی وقوع این بیماری در 0.6 درصد از نوزادان تشخیص داده می شود، اغلب با سایر ناهنجاری های قلب و عروق خونی ترکیب می شود و با فراوانی تقریباً مساوی در بین پسران و دختران رخ می دهد. اغلب بروز نقص سپتوم بطنی با وجود آن همراه است دیابت قندیو/یا اعتیاد به الکل خوشبختانه، "پنجره" اغلب در سال اول زندگی کودک به طور خود به خود بسته می شود. در این مورد ( شاخص های عادی، که عملکرد سیستم قلبی عروقی را مشخص می کند ، کودک بهبود می یابد: او نیازی به مشاهده سرپایی توسط متخصص قلب یا محدودیت فعالیت بدنی ندارد.
در بیشتر موارد، ما نمی دانیم دلیل آن چیست. درمان نقایص مادرزادی قلب پیشرفت چشمگیری داشته است. امروزه بیشتر نوزادان قلب مادرزادی می توانند از یک زندگی فعال و پرمشغله لذت ببرند. انواع مختلفی از نقایص مادرزادی قلب وجود دارد. برای کمک به درک بهتر آنها، ممکن است لازم باشد به آناتومی قلب نگاه کنید.
انسداد گردش خون. این یک انسداد یا باریک شدن است که به طور جزئی یا کامل گردش خون را مسدود می کند. این انسداد می تواند در دریچه های قلب، شریان ها یا وریدها رخ دهد. سه شکل رایج تنگی ریهدریچه ریوی باریک می شود. بنابراین، محفظه پایین سمت راست قلب باید بیشتر از حد معمول پمپاژ کند تا بر این مانع غلبه کند. این می تواند بطن راست را بیش از حد بارگذاری کند و باعث افزایش حجم آن شود.
تشخیص بر اساس تظاهرات بالینی انجام می شود و توسط اکوکاردیوگرافی تایید می شود.
شخصیت درمان این نقص مادرزادی قلبیبه اندازه نقص سپتوم بطنی و وجود تظاهرات بالینی آن بستگی دارد. اگر اندازه نقص کوچک باشد و علائم بیماری وجود نداشته باشد، پیش آگهی بیماری مطلوب است - کودک نیازی ندارد درمان داروییو اصلاح جراحی چنین کودکانی نشان داده می شوند درمان پیشگیرانهآنتی بیوتیک قبل از انجام مداخلاتی که می تواند منجر به ایجاد اندوکاردیت عفونی شود (به عنوان مثال، قبل از انجام اقدامات دندانپزشکی).
تنگی آئورت دریچه آئورت که جریان خون بین حفره سمت چپ پایین قلب و آئورت را کنترل می کند، شریان بزرگی را که شامل خون اکسیژن داراز قلب و بقیه بدن، پمپاژ خون به بدن را برای قلب دشوارتر می کند.
کوآرکتاسیون آئورت آئورت گیر کرده یا سفت می شود و جریان خون را تحت تاثیر قرار می دهد. اندام های تحتانیبدن و باعث افزایش می شود فشار خونبالای منطقه منقبض عیوب سپتیکتوسعه. وقتی نوزادی با سوراخی در دیواره متولد میشود که بطن راست را از بطن چپ جدا میکند، خون بین دو بطن بهجای جریان عادی به بقیه بدن گردش میکند. این مشکل می تواند باعث بزرگ شدن قلب شود. بهتر است به آن "سوراخ در قلب" گفته شود. دو فرم رایج ترین آنها هستند.
در صورت وجود نقص در وسط و سایز بزرگهمراه با علائم نارسایی قلبی، درمان محافظه کارانه با استفاده از داروهایی که شدت نارسایی قلبی را کاهش می دهند (مدررها، داروهای ضد فشار خون، گلیکوزیدهای قلبی) نشان داده می شود. اصلاح جراحی این نقص مادرزادی قلب برای آن اندیکاسیون دارد اندازه های بزرگنقص، عدم تأثیر از درمان محافظه کارانه(ادامه علائم نارسایی قلبی)، در صورت وجود علائم فشار خون ریوی. معمولا درمان جراحیبرای کودکان زیر 1 سال انجام می شود.
این اجازه می دهد تا خون در دهلیز چپ به آن بازگردد دهلیز راستاز طریق این سوراخ مقداری از خونی که پس از عبور از ریه ها به بطن چپ پمپ می شود، به جای پمپ شدن به آئورت به بقیه بدن، از این سوراخ به بطن راست می گذرد. کانال شریانی، یک مسیر گردشی که به طور معمول پس از تولد بسته می شود، به طور کامل بسته نمی شود و باعث جریان بیش از حد خون در ریه ها می شود. شدت مشکل به اندازه دهانه و سطح نارس بودن بستگی دارد.
در حال حاضر داروهایی وجود دارند که می توانند کانال شریانی را بدون توسل به جراحی ببندند. با این حال، اگر هیچ یک از این داروها موثر واقع نشد، جراحی لازم است. سیانوژنیک بیماری مادرزادیقلبها. در صورت وجود این نوع ناهنجاری، خون پمپاژ شده به بدن حاوی کمتر از سطح نرمالاکسیژن، وضعیتی به نام "سیانوز" که یک تغییر رنگ مایل به آبی در پوست است که به دلیل غلظت کم اکسیژن در خون ایجاد می شود. اصطلاح "کودک آبی" اغلب برای توصیف نوزادان سیانوتیک استفاده می شود.
اگر نقص کوچکی وجود داشته باشد که نشانه ای برای جراحی نباشد، کودک تحت نظارت پزشک متخصص قلب است و باید تحت درمان پیشگیرانه برای اندوکاردیت عفونی قرار گیرد. کودکانی که برای اصلاح این نقص مادرزادی قلب تحت عمل جراحی قرار گرفته اند نیز باید به طور منظم (سالی دو بار) معاینه شوند. متخصص قلب کودکان. میزان محدودیت فعالیت بدنی در کودکان مبتلا به نقایص مختلف تیغه بطنی با توجه به معاینه بیمار به صورت جداگانه تعیین می شود.
یک سوراخ بزرگ در دیوار که دو حفره پایینی قلب را از هم جدا می کند و اجازه می دهد خون غنی از اکسیژن با خون غنی از اکسیژن مخلوط شود. باریک شدن دریچه ریوی یا درست بالای آن که جریان خون بین آن را مسدود می کند سمت راستقلب و ریه؛ حفره پایین سمت راست عضلانی تر از حد معمول است. آئورت مستقیماً در مقابل حفرههای پایینی قلب قرار میگیرد و اجازه میدهد خون اکسیژندار به داخل آئورت جریان یابد. جابجا شود کشتی های بزرگموقعیت شریان ریوی و آئورت معکوس شد.
علاوه بر این، یک سوراخ بین سمت چپ و راست قلب وجود دارد. آئورت با بطن راست ارتباط برقرار میکند و بنابراین بیشتر خونی که به قلب باز میگردد، بدون اینکه ابتدا از ریهها عبور کند، به گردش در میآید. در مورد شریان ریوی، با بطن چپ ارتباط برقرار می کند، به طوری که خون از ریه ها مستقیماً به ریه ها باز می گردد.
بیماری قلبی مادرزادی عروقی: مجرای شریانی باز
مجرای شریانی باز هم یک نقص مادرزادی قلبی شایع است. مجرای شریانی باز شده عروقی است که از طریق آن دوره قبل از تولدرشد، خون از شریان ریوی به آئورت تخلیه می شود و ریه ها را دور می زند (زیرا ریه ها در دوره قبل از تولد عمل نمی کنند). هنگامی که پس از تولد کودک، ریه ها شروع به انجام وظایف خود می کنند، مجرای آن خالی می شود و بسته می شود. به طور معمول، این قبل از دهمین روز زندگی یک نوزاد کامل رخ می دهد (اغلب مجرای 10-18 ساعت پس از تولد بسته می شود). در نوزادان نارس، مجرای شریانی باز ممکن است برای چند هفته باز بماند.
بیماری ابشتاین در این ناهنجاری نادر، دریچه سه لتی، که جریان خون را از اتاقک بالای سمت راست قلب به سمت پایین کنترل می کند. حفره سمت راستپایین تر از حد طبیعی است که بطن را خیلی کوچک و دهلیز را خیلی کوچک می کند. بزرگ. شایع ترین علائم نقص مادرزادی قلب عبارتند از: سوفل قلبی.
رنگ مایل به آبی برای پوست، لب ها و ناخن ها؛ تنفس تسریع شده؛ تنگی نفس؛ تغذیه ضعیفبه خصوص در نوزادان، زیرا در هنگام تغذیه سریع خسته می شوند. افزایش وزن کم در نوزادان؛ خستگی در حین ورزش یا در حین ورزش فعالیت بدنی. یک ناهنجاری مادرزادی ممکن است در دوران بارداری، پس از تولد یا سن بالغزمانی که بدن به قلب بیشتری نیاز دارد. در صورت مشکوک شدن به نارسایی قلبی، کودک به متخصص قلب کودکان ارجاع داده می شود تا سابقه خانوادگی و تاریخچه پزشکی، هدایت ازمایش پزشکیو درخواست آزمایشات، که ممکن است شامل.
اگر بسته شدن مجرای آئورت در بازه زمانی تعیین شده اتفاق نیفتد، پزشکان در مورد بسته نشدن مجرای آئورت صحبت می کنند. میزان تشخیص این نقص مادرزادی قلبی در کودکان ترم 0.02٪ است، در کودکان نارس و کم وزن - 30٪. در دختران، مجرای آئورت باز شده بسیار بیشتر از پسران تشخیص داده می شود. اغلب این نوع نقص مادرزادی قلبی در کودکانی که مادرانشان سرخجه داشته یا در دوران بارداری الکل مصرف کرده اند، رخ می دهد. تشخیص بر اساس شناسایی سوفل قلبی خاص ایجاد می شود و با اکوکاردیوگرافی با سونوگرافی داپلر تایید می شود.
الکتروکاردیوگرام اکوکاردیوگرافی قفسه سینه درمان اشعه ایکسکاتتریزاسیون قلبی اکثر نقایص مادرزادی را می توان با دارو یا جراحی درمان کرد. انتخاب سبک زندگی مهم است. منبع: بنیاد قلب و سکته مغزی کاردیومیوپاتی متسع یک بیماری است که بر عضله قلب تاثیر می گذارد و توانایی قلب برای پمپاژ موثر خون به بقیه بدن را به خطر می اندازد.
کاردیومیوپاتی متسع چیست؟
کاردیومیوپاتی متسع یک بیماری است که در درجه اول بطن چپ، بخشی از قلب که خون را از طریق آئورت به بقیه بدن می فرستد، درگیر می کند. این یک بطن بزرگ شده است که با کاهش توانایی پمپاژ خون همراه است.
رفتارمجرای آئورت باز از لحظه تشخیص بیماری مادرزادی قلبی شروع می شود. برای نوزادان داروهایی از گروه داروهای ضد التهابی غیر استروئیدی (ایندومتاسین) تجویز می شود که روند بسته شدن مجرا را فعال می کند. در صورت عدم بسته شدن خود به خود مجرا، اصلاح جراحیناهنجاری هایی که در طی آن مجرای آئورت بسته یا بریده می شود.
علل کاردیومیوپاتی متسع چیست؟
در بسیاری از موارد، ردیابی علل بزرگ شدن قلب غیرممکن است، بنابراین کاردیومیوپاتی متسع به عنوان ایدیوپاتیک تعریف می شود. دلایل مختلفی برای رشد قلب وجود دارد: جهش های ژنتیکی, نقائص هنگام تولد، عفونت ها، سوء مصرف الکل یا مواد مخدر، برخی از عوامل شیمی درمانی، قرار گرفتن در معرض مواد سمیمانند سرب، جیوه و کبالت و بیماری های قلبی عروقی، مانند مثال.
علائم کاردیومیوپاتی متسع چیست؟
به طور کلی، علائم کاردیومیوپاتی متسع، علائم نارسایی قلبی یا ناشی از آریتمی است و ممکن است شامل ضعف، خستگی خفیف، تنگی نفس در حین انجام فعالیتهای ورزشی حتی گاهی اوقات کم یا هنگام دراز کشیدن، خشکی مداوم از پاها و ناشی از کاهش اشتها باشد. تپش قلب یا.
پیش بینیدر کودکان مبتلا به بیماری قلبی مادرزادی اصلاح شده، مطلوب، در محدودیت های فیزیکی, مراقبت ویژهو چنین بیمارانی نیازی به مشاهده ندارند. در نوزادان نارس با باز مجرای شریانیبیماری های مزمن برونش ریوی اغلب ایجاد می شوند.
کوآرکتاسیون آئورت
کوآرکتاسیون آئورت یک نقص مادرزادی قلب است که با باریک شدن لومن آئورت ظاهر می شود. اغلب، باریک شدن در فاصله کمی از محلی که آئورت از قلب خارج می شود، موضعی می شود. این نقص مادرزادی قلب از نظر فراوانی در رتبه چهارم قرار دارد. در پسران، کوآرکتاسیون آئورت 2-2.5 برابر بیشتر از دختران مشاهده می شود. میانگین سنکودکی با کوآرکتاسیون آئورت - 3-5 ساله. اغلب این نقص مادرزادی قلب با ناهنجاری های دیگر در رشد قلب و عروق خونی (دریچه آئورت دو لختی، نقص دیواره بین بطنی، آنوریسم عروقی و غیره) ترکیب می شود.
چگونه از کاردیومیوپاتی متسع جلوگیری کنیم؟
خطر ابتلا به کاردیومیوپاتی متسع را می توان با اجتناب از سیگار کشیدن، نوشیدن الکل فقط در حد اعتدال، عدم استفاده از داروها، حفظ و نگهداری کاهش داد. وزن صحیحبا هر دو سالم و رژیم غذایی متعادلو ورزش منظم متناسب با شرایط شما. سلامتی.
اگر علائم کاردیومیوپاتی اتساع احتمالی را دارید، پزشک ممکن است تجویز کند تست های زیر. ممکن است چندین تغییر داشته باشد، از جمله علائم حمله قلبی قبلی یا نشانههای فشار یا آریتمی بطن چپ: این یک آزمایش تصویربرداری است که ساختار قلب و عملکرد قسمتهای متحرک آن را نشان میدهد. این دستگاه یک پرتو اولتراسوند را از طریق یک کاوشگر که روی سطح آن قرار دارد به داخل قفسه سینه می فرستد و به طور مکرر رفلکس های اولتراسوند را تولید می کند که پس از تعامل متفاوت با اجزای مختلف ساختار قلب به همان پروب باز می گردد. این یک آزمایش کلیدی است: به شما امکان می دهد اندازه و ضخامت دیواره های حفره های قلب را ارزیابی کنید. عملکرد انقباضیو عملکرد دریچه ها و همچنین ارزیابی فشار در ریه ها. تست استرس مصرف اکسیژن: این معاینه شامل ثبت نوار قلب در حین انجام بیمار است تمرین فیزیکیمعمولاً راه رفتن روی تردمیل یا پدال زدن دوچرخه ورزشی. از قطعه دهانی برای اندازه گیری گازهای تاریخ مصرف گذشته نیز استفاده می شود. این به شما امکان می دهد اطلاعات متعددی را به دست آورید، که از جمله مهمترین آنها مقاومت در برابر ورزش مورد آزمایشی و ظهور علائم ایسکمی تحت استرس است: این آزمایشی است که به شما امکان می دهد تجسم کنید. عروق کرونربا تزریق ماده حاجب رادیواپاک به داخل آنها. معاینه در یک اتاق رادیولوژی ویژه، که در آن همه انجام می شود اقدامات لازمعقیمی تزریق ماده حاجب در عروق کرونر شامل کاتتریزاسیون انتخابی سرخرگ و پیشبرد کاتتر به سمت مبدا عروق مورد بررسی است. در خدمت حذف حضور است بیماری قابل توجه عروق کرونر. کاتتریزاسیون قلبی: روش تهاجمیکه شامل قرار دادن یک لوله کوچک در رگ خونی، سپس قرار دادن یک کاتتر در قلب و اجازه دادن به اطلاعات مهمدر مورد جریان و اکسیژن رسانی خون و در مورد فشار داخل اتاقک سرخرگ ها و وریدهای قلبی و ریوی. بیوپسی اندومیوکارد: در طی کاتتریزاسیون قلبی با استفاده از ابزاری به نام بیوتوم انجام می شود. بیوپسی معمولا با سمت راستسپتوم بین بطنی در بیماران مبتلا به کاردیومیوپاتی متسع اخیر و نارسایی قلبی "فولمینانت"، وجود و در صورت وجود، شناسایی نوع سلول هایی که حمایت می کنند. فرآیند التهابیچون مهم است ارزش پیش آگهی. تصویربرداری رزونانس مغناطیسی با کنتراست: تصاویر دقیقی از ساختار قلب ارائه می دهد و رگ های خونیبا ضبط سیگنال ساطع شده توسط سلول های تحت فشار شدید میدان مغناطیسی. در مورد کاردیومیوپاتی اتساع خانوادگی، می توان به دنبال جهش های ژنتیکی مرتبط با ایجاد کاردیومیوپاتی گشاد شد. اگر جهشی شناسایی شود که با ایجاد کاردیومیوپاتی اتساع یافته مرتبط است، می توان اعضای خانواده "سالم" را مطالعه کرد: کسانی که جستجوی جهش در آنها منفی است، می توان مطمئن بود که به آن مبتلا نمی شوند. آزمایش طبق پروتکل های از پیش تعریف شده انجام می شود. . هنگامی که علت کاردیومیوپاتی متسع شناخته شد، در صورت امکان حذف یا اصلاح می شود.
تشخیصاغلب به طور تصادفی هنگام معاینه کودک از نظر یک بیماری غیر قلبی (عفونت، آسیب) یا در طول معاینه پزشکی کشف می شود. سوء ظن وجود کوآرکتاسیون آئورت هنگام شناسایی ایجاد می شود فشار خون شریانی(فشار خون بالا) همراه با سوفل خاص در قلب. تشخیص این نقص مادرزادی قلب با نتایج اکوکاردیوگرافی تایید می شود.
رفتارکوآرکتاسیون آئورت - جراحی. قبل از جراحی برای اصلاح نقص مادرزادی قلب، معاینه کاملکودک، درمان برای عادی سازی سطح تجویز می شود فشار خون. در حضور علائم بالینیدرمان جراحی در انجام می شود در اسرع وقتپس از تشخیص و آماده سازی بیمار. اگر نقص بدون علامت باشد و ناهنجاری قلبی همزمان وجود نداشته باشد، عمل در سن 5-3 سالگی به طور معمول انجام می شود. انتخاب تکنیک جراحیبستگی به سن بیمار، میزان باریک شدن آئورت و وجود ناهنجاری های همزمان قلب و عروق خونی دارد. فراوانی باریک شدن مکرر آئورت (تعداد مجدد) مستقیماً به درجه باریک شدن اولیه آئورت بستگی دارد: اگر 50٪ یا بیشتر از مقدار طبیعی لومن آئورت باشد، خطر ایجاد مجدد مجدد بسیار زیاد است.
پس از جراحی، بیماران نیاز به سیستماتیک دارند مشاهدهمتخصص قلب کودکان بسیاری از بیمارانی که برای کوآرکتاسیون آئورت تحت عمل جراحی قرار میگیرند، باید چندین ماه یا سال به مصرف داروهای ضد فشار خون ادامه دهند. پس از خروج بیمار از دوران نوجوانی، تحت نظارت یک متخصص قلب و عروق "بزرگسال" منتقل می شود که به نظارت بر سلامت بیمار در طول زندگی (بیمار) ادامه می دهد.
مدرک قابل قبول فعالیت بدنیبرای هر کودک به صورت جداگانه تعیین می شود و بستگی به میزان جبران نقص مادرزادی قلب، سطح فشار خون، زمان انجام عمل و عواقب طولانی مدت آن دارد. به عوارض و عواقب بلند مدتکوآرکتاسیون آئورت شامل بازآرکتاسیون و آنوریسم ( گسترش پاتولوژیکلومن) آئورت.
پیش بینی.روند کلی این است: هر چه کوآرکتاسیون آئورت زودتر شناسایی و از بین برود، امید به زندگی بیمار بیشتر می شود. اگر بیمار مبتلا به این نقص مادرزادی قلب تحت عمل جراحی قرار نگیرد، مدت زمان متوسططول عمر او تقریباً 35 سال است.
نقص مادرزادی ایمن قلب: افتادگی دریچه میترال
پرولاپس دریچه میترال- یکی از شایع ترین آسیب شناسی های قلبی تشخیص داده شده: بر اساس منابع مختلف، این تغییر در 2-16٪ از کودکان و نوجوانان رخ می دهد. این نوع از بیماری مادرزادی قلب عبارت است از انقباض برگچه های دریچه میترال به داخل حفره دهلیز چپ در هنگام انقباض بطن چپ که منجر به بسته شدن ناقص لت های دریچه فوق می شود. به همین دلیل، در برخی موارد جریان معکوس خون از بطن چپ به دهلیز چپ (نقص برگشت) وجود دارد که در حالت عادی نباید رخ دهد. در دهه گذشته، با توجه به معرفی فعال معاینه اکوکاردیوگرافی، میزان تشخیص پرولاپس دریچه میترال به طور قابل توجهی افزایش یافته است. عمدتاً - به دلیل مواردی که با سمع (گوش دادن) قلب قابل تشخیص نیست - به اصطلاح پرولاپس دریچه میترال "بی صدا" نامیده می شود. این نقص مادرزادی قلب، به عنوان یک قاعده، تظاهرات بالینی ندارد و در معاینه پزشکی کودکان سالم "یافته" است. افتادگی دریچه میترال بسیار شایع است.
بسته به علت وقوع، افتادگی دریچه میترال به اولیه (بدون مرتبط با بیماری قلبی و آسیب شناسی) تقسیم می شود. بافت همبند) و ثانویه (در زمینه بیماری های بافت همبند، قلب، هورمونی و اختلالات متابولیک). اغلب، افتادگی دریچه میترال در کودکان 7-15 ساله تشخیص داده می شود. اما اگر قبل از 10 سالگی پرولاپس به طور مساوی در پسران و دختران اتفاق بیفتد، پس از 10 سال پرولاپس 2 برابر بیشتر در جنس منصف مشاهده می شود.
مهم است که بروز افتادگی دریچه میترال در کودکانی که مادرانشان حاملگی پیچیده ای داشته اند (به ویژه در 3 ماه اول) و/یا افزایش یابد. تولد پاتولوژیک(سریع، زایمان سریع, سزارینبرای نشانه های اضطراری).
تظاهرات بالینی در کودکان مبتلا به افتادگی دریچه میترال از حداقل تا شدید متفاوت است. شکایات اصلی: درد در ناحیه قلب، تنگی نفس، احساس تپش قلب و وقفه در قلب، ضعف، سردرد. اغلب در بیماران مبتلا به افتادگی دریچه میترال، اختلالات روانی عاطفی(به خصوص در بلوغ) - اغلب به صورت حالت های افسردگی و روان رنجور.
تشخیصپرولاپس دریچه میترال، همانطور که قبلا ذکر شد، بر اساس تشخیص داده می شود تصویر بالینیو نتایج سمع قلب، و توسط داده های اکوکاردیوگرافی تایید شده است. بسته به درجه انحراف لت های دریچه و همچنین وجود یا عدم وجود اختلال در جریان خون داخل قلب ( همودینامیک داخل قلب) 4 درجه افتادگی دریچه میترال وجود دارد. دو درجه اول پرولاپس دریچه میترال اغلب تشخیص داده می شود و با موارد زیر مشخص می شود: حداقل تغییراتطبق سونوگرافی قلب
سیر پرولاپس دریچه میترال در اکثریت قریب به اتفاق موارد مطلوب است. به ندرت (حدود 2%) عوارضی مانند ایجاد نارسایی میترالاندوکاردیت عفونی، تخلفات شدید ضربان قلبو غیره.
رفتاربیماران مبتلا به افتادگی دریچه میترال باید جامع، طولانی مدت و به صورت جداگانه انتخاب شوند و همه موارد موجود را در نظر بگیرند. اطلاعات پزشکی. جهات اصلی در درمان:
- رعایت برنامه روزانه (یک خواب کامل شبانه مورد نیاز است).
- مبارزه با شیوع عفونت مزمن(به عنوان مثال، بهداشت و در صورت لزوم، حذف لوزه های پالاتیندر حضور لوزه مزمن) - برای جلوگیری از ایجاد اندوکاردیت عفونی.
- درمان دارویی (عمدتاً با هدف تقویت عمومیبدن، عادی سازی فرآیندهای متابولیکو همگام سازی سیستم عصبی مرکزی و خودمختار).
- نه دارودرمانی(شامل روان درمانی، خودآموزی، فیزیوتراپی، درمان های آبرفلکسولوژی، ماساژ).
- جنبش. زیرا اکثر کودکان و نوجوانان مبتلا به افتادگی دریچه میترال تحمل می کنند تمرین فیزیکی، فعالیت بدنی در چنین مواردی محدود نمی شود. فقط توصیه می شود از ورزش هایی که شامل حرکات ناگهانی و تند (پرش، کشتی) است خودداری کنید. محدودیت فعالیت بدنی تنها در صورت تشخیص پرولاپس با همودینامیک داخل قلب مختل می شود. در این صورت برای جلوگیری از بی تمرینی کلاس های فیزیوتراپی تجویز می شود.
معاینات پیشگیرانهو معاینه کودکان و نوجوانان مبتلا به افتادگی دریچه میترال باید حداقل 2 بار در سال توسط متخصص قلب کودکان انجام شود.
در مورد پیشگیری از نقایص مادرزادی قلب
نقایص مادرزادی قلب، مانند سایر نقایص رشدی اعضای داخلی، از هیچ به وجود نیامد. حدود 300 دلیل وجود دارد که توسعه را مختل می کند قلب کوچک، در حالی که تنها 5 درصد آنها از نظر ژنتیکی تعیین می شوند. سایر نقایص مادرزادی قلب در نتیجه تأثیر روی است مادر باردارخارجی و داخلی عوامل نامطلوب. این عوامل عبارتند از:
- انواع مختلف تشعشعات؛
- داروهایی که برای زنان باردار در نظر گرفته نشده است؛
- بیماری های عفونی(بخصوص طبیعت ویروسیبه عنوان مثال سرخجه)؛
- تماس با فلزات سنگین، اسیدها، قلیاها؛
- فشار؛
- نوشیدن، سیگار کشیدن و مواد مخدر.
نقایص مادرزادی در رشد عضله قلب یا عروق خونی را می توان در اوایل هفته بیستم بارداری شناسایی کرد - به همین دلیل است که به همه زنان باردار توصیه می شود که تحت برنامه ریزی قرار بگیرند. معاینات سونوگرافی. برخی از علائم اولتراسوند به فرد امکان می دهد به وجود آسیب شناسی قلبی در جنین مشکوک شده و مادر باردار را به این دلیل معرفی کند. معاینه اضافیبه یک موسسه ویژه که آسیب شناسی های قلبی را تشخیص می دهد. اگر تشخیص تأیید شود، پزشکان شدت نقص را ارزیابی می کنند، تعیین می کنند درمان احتمالی. نوزادی با نقص مادرزادی قلب در یک بیمارستان تخصصی متولد می شود و بلافاصله تحت مراقبت های قلبی قرار می گیرد.
بنابراین، اقدامات با هدف جلوگیری از وقوع نقص رشد، آنها تشخیص به موقعو درمان حداقل به بهبود کیفیت زندگی کودک و افزایش مدت آن کمک می کند و حداکثر از بروز ناهنجاری های سیستم قلبی عروقی جلوگیری می کند. مراقب سلامتی خود باشید!
نقایص قلبی تغییرات پاتولوژیک غیرطبیعی در دریچههای یک اندام، دیوارههای آن، سپتوم یا عروق بزرگ است.
در نتیجه چنین تغییراتی، گردش خون طبیعی در میوکارد مختل می شود که منجر به ایجاد نارسایی و نارسایی می شود. گرسنگی اکسیژنبسیاری از اندام ها
نقص در ساختار آناتومیک قلب به دلایل زیادی رخ می دهد. آسیب شناسی از این نوع منجر به عملکرد نامناسب بدن و عوارض جبران ناپذیر بسیاری می شود.
- تمام اطلاعات موجود در سایت فقط برای مقاصد اطلاعاتی است و راهنمای عمل نیست!
- می تواند به شما یک تشخیص دقیق بدهد فقط دکتر!
- ما با مهربانی از شما می خواهیم که خود درمانی نکنید، اما با یک متخصص قرار ملاقات بگذارید!
- سلامتی برای شما و عزیزانتان
انواع بر اساس عامل اتیولوژیک
نقایص قلبی از نظر مکانیسم بروز به دو نوع اصلی تقسیم می شوند: و.
هر یک از آنها به گروه ها، انواع و طبقه بندی های خاص خود تقسیم می شوند، با این حال، همه آنها یک مکان مشترک دارند:
- در دستگاه شیر؛
- در دیواره های عضله قلب؛
- در عروق بزرگ قلب
خطر از این بیماریآیا هر کدام تغییر پاتولوژیکدر قلب منجر به گردش ضعیف. ناشی از کندی جریان خون و رکود آن در داخل است سیستم عروقی. همه اینها باعث تحریک بسیاری از بیماری های مرتبط با هیپوکسی و کمبودهای تغذیه ای می شود.
هر دو نوع نقص قلبی تقریباً به دلایل مشابهی ایجاد می شوند. اما توسعه آنها در زمان های کاملا متفاوت رخ می دهد.
| مادرزادی |
|
| خریداری شده است | چنین نقص هایی در هر سنی ممکن است رخ دهد. طبقه بندی نقایص اکتسابی قلبی بر اساس علل بیماری تقسیم می شود که می تواند آسیب به اندام یا بیماری های جدی باشد. بیماری های عفونیکه یکی از عوارض آن روماتیسم است، یعنی:
در میان چیزهای دیگر، نقص های اکتسابی اغلب در نتیجه صدمات به دیواره های قلب ایجاد می شود. بیماری عروق کرونر، فشار خون مزمن و غیره |
انواع با توجه به نقص در ساختار تشریحی ساختارهای قلب
علاوه بر مکانیسم وقوع، نقایص قلبی نیز معمولاً بر اساس محل نقص، پیچیدگی آنها و ویژگی های عواقب آن به انواع مختلفی تقسیم می شوند.
بنابراین، ناهنجاری های قلبی در بین پزشکان به انواع زیر تقسیم می شوند:
بر اساس محل نقص، بیماری به طبقه بندی زیر تقسیم می شود:
- نقص دریچه؛
- نقص سپتوم بین بطنی؛
که به نوبه خود به موارد زیر تقسیم می شوند:
همچنین برای نقص در ساختار تشریحیبیماری های قلبی بیماری های زیر را متمایز می کند:
علاوه بر این، همه این انواع و انواع با ترکیب آنها متمایز می شوند، زمانی که بیمار دو یا چند تغییر تشریحی ذکر شده در بالا داشته باشد.
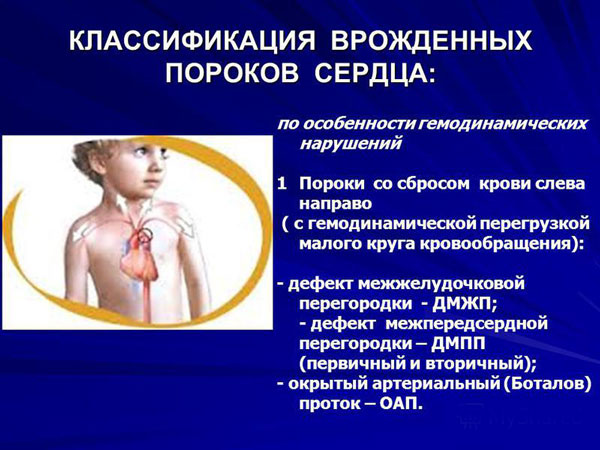
تقسیم بر اساس همودینامیک
بر اساس همودینامیک، نقایص قلبی به چهار درجه تقسیم می شوند که در تغییرات موجود و ایجاد آنها متفاوت است:
- تغییرات جزئی؛
- به طور متوسط تجلی یافته است.
- تغییرات ناگهانی؛
- پایانه.
همه این درجات با وجود علائمی مشخص می شود که در صورت کمبود اکسیژن در یک مکان خاص در بدن رخ می دهد.
بر اساس ویژگی های پیامدها، ناهنجاری های قلبی از این نوع به انواع زیر دسته بندی می شوند:
نقایص سفید با توجه به درجه توسعه و محلی سازی هیپوکسی به چهار نوع تقسیم می شوند:
نقایص آبی، بر خلاف سفید، تنها دو نوع دارند که با غنی شدن یا کاهش گردش خون ریوی (کمتر) مشخص می شود.
علاوه بر این، نقص قلبی به چهار درجه تقسیم می شود که بر اساس اختلالات گردش خون تعیین می شود.
هر یک از آنها با بدتر شدن علائم، وجود عوارض و شدت درمان مشخص می شود:
- بدتر شدن جزئی در گردش خون؛
- تغییر متوسط؛
- انسداد قابل توجه جریان خون؛
- آسیب نهایی به جریان خون

ترکیب شده
نقایص قلبی ترکیبی بسیار شایع هستند. تصویر بالینی و تشریحی آنها شامل مجموعه ای از علائم است که در هر نقص به طور جداگانه وجود دارد. اما در عین حال، برخی از علائم هنوز تغییر می کنند که با ضعیف شدن یا بدتر شدن آنها ظاهر می شود.
عیوب ترکیبی به دو دسته تقسیم می شوند:
|
|
| سه گانه فالوت | آسیب شناسی با تنگی در پهلو تعیین می شود تنه ریوی، تغییرات در سپتوم جدا کننده بطن ها و هیپرتروفی بطن راست. |
| بیماری که دارای نقص در سپتوم دهلیزی، همراه با آسیب شناسی تترالوژی فالوت است. | |
| نقایص مادرزادی که با وجود نارسایی قلبی از دریچه تریکوسپید و. |
برای تعیین ناهنجاری های ترکیبی باید از چندین روش استفاده کرد تشخیص ابزاری. اغلب برای این کار از اشعه ایکس استفاده می شود. قفسه سینه، نوار قلب، اکوکاردیوگرافی و کاتتریزاسیون قلب.

در صورت نقص دیواره بین بطنی و کوارتاسیون آئورت، علائم زیر مشاهده می شود:
- تنگی نفس؛
- سردرد؛
- خستگی بی علت؛
- تورم وریدهای گردن؛
- نبض و بزرگ شدن کبد؛
- ضعف در پاها؛
- خونریزی بینی؛
- آنژین صدری
تترالوژی فالوت و شریان باز با تورم وریدهای اندام، اریتروستوز، تورم، تنگی نفس و ضربان قلب تند تظاهر مییابند. بعلاوه، نقص های ترکیبیعلائم شامل صداهای خارجی در ناحیه قفسه سینه، سرفه، درد قلب و سیانوز پوست است.
طبقه بندی نقایص قلبی بر اساس محل عیوب
صرف نظر از علت، انواع و انواع نقایص قلبی، معمولاً بر اساس محل عیوب نیز تقسیم می شوند:
- در دریچه میترال؛
- در دریچه آئورت؛
- در سه لتی؛
- ریوی؛
- در سوراخ بیضی
هر محل آسیب شناسی مسئول نقص خاصی در عملکرد سیستم های عروقی و قلبی است و همچنین خود را دارد. تظاهرات بالینیو عوارض
این گونه رذایل بر اساس تقسیم می شوند تغییرات تشریحی. از جمله تنگی، نارسایی، هیپوپلازی و آترزی است. همه آنها تأثیر مستقیمی بر گردش خون دارند و آسیب های جبران ناپذیری به سلامتی وارد می کنند.
بیایید نقایص قلبی را با محلی سازی ناهنجاری ها با جزئیات بیشتر در نظر بگیریم:
| دریچه میترال | دریچه میترال بین بطن چپ و دهلیز قرار دارد. از چندین بخش تشکیل شده است که هر یک از آنها می تواند دچار تغییرات تشریحی شود، یعنی:
هر یک از این نقص ها باعث ایجاد تنگی دریچه میترال می شود که با باریک شدن لومن بین بخش هایی که در نزدیکی آن قرار دارد ظاهر می شود. با این نقص، فلپهای سوپاپ ضخیم میشوند و به هم جوش میخورند که سطح دهانه معمولی را به 1.5 تا 2 سانتیمتر کاهش میدهد. اغلب، علل بیماری های عفونی قبلی و برخی از آنها است ناهنجاریهای مادرزادیدر قلب |
| دریچه آئورت |
|
| دریچه سه لتی |
|
| دریچه ریوی |
|
| سوراخ بیضی شکل |
|

