Structura pelvisului feminin. Organe pelvine feminine. Posibile anomalii în dezvoltarea organelor pelvine la femei
Unde sunt mușchii podeaua pelviană femeiSa luam in considerare structura organelor pelvine feminine, la urma urmei, mușchii pelvisului mic îi vom întări cu exerciții Kegel, gimnastică pentru mușchii intimi, metode de antrenament - wumbling / imbilding / fitness intim, precum și cu ajutorul popularelor simulatoare vaginale Jade Egg și BILELE KEGEL recomandate pt dezvoltare independentă. |
Uterul, vezica urinară și rectul au o intrare separată (sfincter). Sfincterii trec prin mușchii planșeului pelvin. Organele pelvine au mușchi foarte elastici care se pot contracta și întinde puternic.
Observarea și exercițiile de podea pelvină în timpul sarcinii au beneficii dovedite științific pentru prevenirea incontinenței și a disfuncției sexuale. Pentru a evita legarea suplimentară a asocierii dintre livrare normală si viata sexuala intr-o tara cu cezariana banalizata, specialistul subliniaza ca nu se poate garanta ca cezariana protejează podeaua pubiană. Nașterea nu se referă doar la mușchi, spune el. De exemplu, Ministerul Sănătății avertizează că o operație cezariană neplanificată crește riscul de deces matern de 120 de ori față de riscul de naștere prematură și de sindromul de angioză respiratorie.
organe feminine pelvis se potrivesc destul de strâns între ele și sunt într-o poziție curbată. În acest caz, uterul se sprijină pe vezica urinară, vezica pe vagin. Rectul este susținut de coccis. Aceasta pozitie asigura stabilitatea si buna functionare a organelor pelvine. Acest sprijin este necesar mai ales când stați în picioare. Dacă poziția corectă a unuia dintre organele pelvine este încălcată, întregul sistem interconectat este perturbat, provocând boli ale organelor pelvine.
Pentru kinetoterapeuta Elsa Baracho, fiecare femeie care vrea să rămână însărcinată ar trebui să fie supusă terapiei fizice. Potrivit acesteia, în a 21-a săptămână de sarcină, mușchiul regiunii perineale își schimbă forma, iar această schimbare va afecta în timpul sarcinii și după naștere. „Fie că este vorba de o naștere obișnuită sau de o operație cezariană, femeia va avea o schimbare în musculatura podelei pubiene”, rezumă el.
Diferența, spune ea, este că - în cazul travaliului normal - lucrul acestui mușchi ajută la travaliu, în timpul expulzării femeia devine mai activă în procesul de travaliu și, de asemenea, previne accidentarea. Munca obișnuită nu este sinonimă cu o problemă pubiană. Multe femei încă mai cred mitul căderii vezicii urinare dacă nașterea este vaginală, dar se poate întâmpla celor care au făcut o operație cezariană, spune el.
Mușchii pelvieniține totul în siguranță organele pelvine interior spre anatomic pozitia corecta. Întins ca un hamac de sub bazin, stratul muscular(mușchiul pubococcigian) este format din interne și straturi exterioare muşchi care împreună asigură reţinerea şi functionare normala organele pelvine și, prin urmare Sănătatea femeilor. Odată cu dezvoltarea și întărirea mușchilor pelvieni, gimnastica Kegel crește și fluxul de sânge către zona pelviană, care stimulează reînnoirea celulară crescută.
„Consolidarea regiunii a ajutat în timpul sarcinii, în timpul travaliului și nu numai.” Potrivit ei, Brazilia este în curs schimbari majoreîn obstetrică. Suntem țara Cezarului. Multă vreme s-a pus puțin în esența obstetricii, că o femeie rămâne însărcinată și travaliul ei spontan, sau cel puțin intră în travaliu. Al nostru norme de cezariană inacceptabil. În acest context, multe lucruri au fost aruncate sub covor, iar subiectul pardoselii pelvine în timpul sarcinii este unul dintre ele. Însă femeile s-au trezit la această problemă, care este reală și a existat dintotdeauna.
Societatea și comunitatea medicală sunt, de asemenea, impregnate de spiritul de restructurare îngrijire obstetricală, iar în această tranziție nu ne putem opri din a vorbi despre acest subiect. Trebuie să fim capabili să oferim o naștere normală sigură și adecvată, inclusiv prevenirea disfuncției sexului pilotat. Nașterea vaginală este sfârșitul fiecărei sarcini sănătoase, fiecare femeie are această abilitate, spune el.
Ca și alți mușchi muschii pelvieni poate fi păstrat doar în formă bună prin exerciţii efectuate în mod regulat.
Slăbirea mușchilor perineali și pelvieni poate duce la disconfort, cum ar fi incontinența urinară sau fecală din cauza controlului slab al intestinului sau Vezica urinara.
Psihologul Thais Dufles Vieira, în vârstă de 35 de ani, este fiul lui David, în vârstă de 2 ani, și este însărcinată în cinci luni cu Edward. Aceasta reprezintă o excepție de la modelul brazilian actual de îngrijire obstetrică. Deși informațiile despre importanța monitorizării mușchilor din cavitatea pubiană nu fac parte din protocolul medical de îngrijire prenatală, ea, care a visat mereu naștere normală, studiat pe cont propriu in prima sarcina, am cautat un kinetoterapeut care sa evalueze aceasta grupa musculara si sa efectueze exercitiile indicate de specialist.
A dat naștere primului ei copil și a garantat nu numai integritatea perineului. Întărirea regiunii a ajutat în timpul sarcinii, nașterii și după. În niciun moment nu am avut o scurgere de urină și livrarea mea a fost foarte lină”, spune el. Prima sarcină nu numai că a ajutat-o pe Eduarda să nască, dar servește și ca experiență cumulativă. Pentru prima dată, problemele mele au inclus vezica urinară și actul sexual postpartum.
Mușchii pelvieni slabi poate duce, de asemenea, la travaliu dificil din cauza activității musculare insuficiente în timpul activitatea muncii, scădea dorinta sexuala si satisfactie de la intimitate, prolaps al uterului și vaginului și chiar prolaps organe interne, provoacă multe disfuncții și boli ale organelor pelvine.
Incontinența urinară și fecală și disfuncția sexuală sunt câteva dintre problemele care pot fi cauzate de gestație. Disfuncția podelei pelvine este multifactorială: vârstă, creștere excesivă în greutate, nașteri multiple, vârstă și menopauză. Nașterea nu este singura cauză a leziunilor pubiene, spune medicul.
Are doi copii care s-au născut prin cezariană. De fapt, mușchiul meu era cel care se contracta”, relatează el. Elsa Baracho se referă și la disfuncțiile planșeului pubian din compartimentul posterior, numite disfuncții coloproctolitice, care pot fi cauza constipației intestinale sau a incontinenței fecale. Dacă problema este în compartimentul din mijloc, specialistul clarifică că există o legătură directă cu vaginul și oster. Astfel, exercitarea acestei grupe musculare evită aceleași distrageri, deoarece îmbunătățește sensibilitatea vaginală și favorizează plăcerea sexuală.
Mușchii vaginului
Vaginul este un canal elastic, un tub muscular ușor de întins care face legătura între zona vulvei și uterul. Lungimea (adâncimea) medie a vaginului este de la 7 la 12 cm. Dimensiunea canalului vaginal pentru fiecare femeie poate varia ușor.
Pereții mușchiului vaginal sunt formați din trei straturi: intern, mijlociu (muscular) și extern.
Sexualitatea este însă o condiție de sănătate care trebuie analizată și multifactorial. Muschiul poate ajuta, dar nu factor cauzator plăcerea sexuală. Un kinetoterapeut explică că satisfacția sexuală are patru faze - dorință, excitare, orgasm și rezoluție. " Slabiciune musculara dăunează fazei de excitare”, spune ea.
Elsa Baracho explică în continuare această durere în relații sexuale poate fi un semn al mușchilor hipertonici, care împiedică relaxarea fibrei. „În acest caz, trebuie să tratăm mai întâi acel mușchi și apoi să lucrăm la creșterea forței”, explică el.
|
Mușchii vaginului constau din muschi netezi. Fasciculele musculare sunt orientate în principal pe direcția longitudinală, dar există și fascicule circulare. În partea superioară, mușchii vaginului trec în mușchii corpului uterului. În partea inferioară a vaginului, mușchii devin mai puternici, împletindu-se treptat cu mușchii perineului. Mușchii vaginului, ca oricare musculatura neteda, nu poate fi controlată în mod conștient, dar în același timp, mușchii vaginali pot fi întinși foarte mult în timpul travaliului. Diagnosticul de disfuncție sexuală pilot a fost pus de un medic. Un terapeut fizic evaluează musculatura planșeului pelvin pentru a determina dacă există deficite neuromusculo-scheletale. Acest evaluarea functionala constă în examinarea, atașarea structurilor musculare și teste cu ajutorul echipamentelor care oferă un parametru profesional care ajută la confirmarea gradului de forță musculară și la măsurarea activității electrice a fibrei. Prin apetit, o femeie poate deveni conștientă cu mai multă încredere de posibila contracție a unui anumit mușchi. Elsa Baracho întărește nevoia de autocunoaștere anatomie feminină, care poate fi la fel ca observarea formelor sau atingerea. În marea majoritate a cazurilor, tratamentul constă în exerciții de kinetoterapie, dar, în funcție de tipul de leziune, este posibil să aveți nevoie de o intervenție chirurgicală. „Exercițiile sunt simple și constau în principal în contractarea și relaxarea acestui mușchi și pot fi făcute acasă”, spune Claudia Soares Laranjeira. Puteți controla compresia mușchilor canalului vaginal prin modificarea presiunii intra-abdominale, mărind puterea acesteia obținem compresie și scăzând-o - relaxare. |
 |
Se creează presiunea intra-abdominală în cavitate abdominală, care este limitată mai jos de mușchii planșeului pelvin, deasupra de diafragma respiratorie, în față și lateral de mușchii abdominali transversali și în spate de mușchii spatelui.
Aceasta este o problemă care mă deranjează de multă vreme. Când acest lucru nu a fost posibil, a folosit absorbante pentru a încerca să minimizeze disconfortul, relatează el. Ea a învățat exercițiile, se vede periodic la un kinetoterapeut și se află într-o fază diferită a vieții.
Prelegeri gratuite și deschise pentru public: 13 mai, de la 5 la 6, sala Tourmaline, Minascentro - pregătirea organismului pentru sarcină, naștere și perioada postpartum- ingrijire deosebita cu lamboul si abdomen. Cât de important este să menții funcția mușchilor podelei piciorului pentru a obține un bun activitate sexuală? Echipele noastre lucrează cu femeile însărcinate pentru a preveni apariția fistulei obstetricale, în același timp analizând femeile cu afecțiune și oferind suport psihologic pentru a-i ajuta să-și refacă viața.
Dacă încordați simultan mușchii planșeului pelvin, coborâți diafragma respiratorie și retrageți mușchii abdominali, presiunea intraabdominală crește și pereții canalului vaginal (vaginului) se comprimă.
Tehnica compresiei vaginale este utilizată în principal în timpul intimității, pentru a comprima mai puternic penisul partenerului pe toată lungimea vaginului sau pentru a masa pereții canalului vaginal.
Deși orice femeie poate fi susceptibilă la fistulă, majoritatea cazurilor apar în țările africane. Aceasta este în într-o mare măsură problema ascunsa, care afectează femeile tinere care nasc acasă în zone îndepărtate și sărace, cu acces redus sau deloc la îngrijirea sănătății materne.
Dacă o femeie se confruntă cu o naștere dificilă și, ca urmare, dezvoltă o fistulă obstetrică, ea este adesea izolată de familia și comunitatea ei. Din cauza acestui stigmat social, femeile sunt mai puțin probabil să primească îngrijire. Ce cauzează o fistulă? Aproape toate fistulele apar din cauza obstrucțiilor. În regiunile îndepărtate ale Africii, unde spitalele sunt puține, moașele și îngrijirea obstetricală sunt rare, complicațiile pot prelungi nașterea cu zile.
Cum să vă întăriți mușchii podelei pelvine
Pentru dezvoltarea mușchilor planșeului pelvinși capacitatea de a le controla, folosi exerciții Kegel, gimnastică pentru muschii intimi, wumbilding / imbilding și tehnici similare.
Pentru a dezvolta o abilitate management presiune intra-abdominală utilizați simulatoare vaginale pneumatice.
Materiale similare
Fără acces la operații de cezariană de urgență, aceste complicații pot fi fatale. Cu toate acestea, dacă o femeie trece prin travaliu, leziunile canalului de naștere sunt frecvente. In timpul travaliului, nasterea bebelusului poate fi intrerupta datorita dimensiunii capului bebelusului fiind prea mare pentru pelvisul mamei, sau chiar marimea bazinului, care poate fi foarte mic. Nașterea poate fi, de asemenea, întreruptă dacă uterul nu funcționează corespunzător.
Când capul bebelușului apasă pe o parte a canalului de naștere, țesutul care îl acoperă în cele din urmă moare și creează o deschidere, o fistulă, o conexiune anormală între vagin și vezica urinara, vagin și canal rectal sau ambele. Această ruptură nu se va vindeca niciodată natural, iar de obicei copilul este născut mort, provocând mai multe suferințe mamei.
Exerciții Kegel pentru femei - Ajutor la prolapsul uterin, incontinența urinară
Exerciții Kegel pentru mușchii podelei pelvine - Un set de exerciții folosind tehnica Kegel
Deși cazurile sunt rare, chirurgii noștri au tratat și un număr mic de cazuri de fistulă obstetricală cauzate de abuz sexual extrem. Simptomele fistulei Datorită deschiderii anormale care a fost creată în vezică sau rect, o femeie cu o fistulă va suferi de incontinență urinară și fecală constantă prin vagin. Lichidele cauzează miros urâtși poate provoca ulcerații sau arsuri la picioarele unei femei.
De obicei, femeile își reduc dramatic aportul de lichide în încercarea de a reduce fluxul de urină, ceea ce poate duce la boli renale sau pietre la rinichi. În cele mai multe cazuri, se dezvoltă femeile cu fistule obstetricale simptome psihologice. Din cauza simptome fizice sunt excluși constant de comunitate și își părăsesc soții, care își vor căuta o soție „sănătoasă”.
Instrucțiuni pas cu pas pentru efectuarea exercițiilor cu simulatorul KEGEL BALLS - O tehnică de auto-stăpânire. Alternativ, poate fi folosit antrenorul Jade Egg. Atenţie! Efectuați numai după întărirea preliminară a mușchilor pelvieni cu exerciții fără mașini.
Complicațiile în timpul nașterii pot provoca uneori leziuni ale nervilor, ducând la paralizia unuia sau ambelor picioare ale unei femei sau la dificultăți de îndoire, o afecțiune cunoscută sub numele de „picior căzut”. Aceste probleme pot izola și mai mult femeile, ceea ce, la rândul său, poate duce la malnutriție și excluderea din societate.
Tratamentul fistulei. Datorită unei bune îngrijiri obstetricale, fistulele pot fi prevenite, iar afecțiunea a dispărut în țările dezvoltate. În unele cazuri, reparațiile simple pot dura chiar și 45 de minute, dar multe sunt mai complexe și necesită proceduri multiple efectuate de chirurgi cu înaltă calificare. Doar câteva instituții din Africa predau aceste tehnici specializate.
|

După operație, pacientul va trebui să țină cateterul atașat de vezică urinară timp de câteva săptămâni și să învețe cum să exerciții pelvine pentru a-ți întări mușchii. Din fericire, femeile care au avut o fistulă obstetricală reparată pot avea copii sănătoși în viitor dacă primesc îngrijire prenatală adecvată.
Formarea moașelor locale pentru a ajuta la nașterea mamei în condiții de siguranță are important. Ei pot evalua dacă mama are probleme cu nașterea și obținerea ajutorului înainte de a fi prea târziu. in orice caz tratament complet depășește aspectul chirurgical.
Anatomia topografică a pelvisului.
Taz,pelvis.
Frontiere. Bazinul este partea a corpului situată între abdomen și membrele inferioareși delimitat extern de oasele pelvine, sacrum, coccis și mai jos de perineu.
Repere exterioare:
creasta iliacă, crista iliacă; - spina iliacă anterioară superioară, spina iliacă anterior superioară; - tuberculul pubian, tuberculum pubicum; - simfiza pubiană, simfiza pubiană; - suprafata dorsala a sacrului, facies dorsalis os sacrum; - coccis, os cocciges; - tuberozitate ischiatică, tubercul ischiadicum; - frigarui mai mare femur, trohanter major ossis femural; - unghi subpubian, angulus subpubicus
Diferențele individuale, de gen și de vârstă:
1. Caracteristicile individuale ale pelvisului. Constă în diferite rapoarte ale diametrelor longitudinale și transversale ale inelului pelvin. Cu un tip extrem de variabilitate, diametrul longitudinal este mai mare decât cel transversal, în timp ce pelvisul este „comprimat” din lateral, axul organele pelvine mai des înclinat spre sacrum. Cu un alt tip de variabilitate, diametrul longitudinal este mai mic decât cel transversal, bazinul este „comprimat” în sens anteroposterior, iar axele organelor pelvine sunt înclinate spre simfiza pubiană.
2. Diferențele sexuale la nivelul scheletului pelvin: - aripi ilium la femei sunt situate mai orizontal, deci femeile au bazinul mai lat si mai jos decat barbatii; - ramurile inferioare ale oaselor pubiene la femei sunt situate în unghi obtuz și formează arcul pubian, arc pubian; la bărbați sunt situate în unghi ascuțit și formează unghiul subpubian, angulus subpubicus;
Cavitatea pelviană la femei are forma unui cilindru curbat, la bărbați - un con curbat;
Înclinarea pelvisului, înclinarea bazinului - unghiul dintre planul orizontal și planul deschiderii superioare a pelvisului - la femei 55-60, la bărbați 50-55.
3. Diferențele de vârstă. În momentul nașterii, pelvisul este format din 3 părți, fiecare dintre ele conține nuclei de osificare. Toate cele 3 părți - iliacă, ischială și pubiană - sunt conectate prin straturi de cartilaj în zona acetabulului. Fosa iliacă este aproape absentă. Până la 7 ani osul pelvic se dublează, apoi creșterea încetinește până la vârsta de 12 ani. Până la vârsta de 13-18 ani, părți ale osului pelvin cresc împreună și osificarea lor se termină. Sinostoza finală a tuturor elementelor osului pelvin este finalizată până la vârsta de 25 de ani.
Pereții pelvini. Limitați oasele pubiene, iliace, ischiatice, sacrum și coccis.
Planșeu pelvin formează diafragma pelvină, diafragma pelvis, și parțial diafragma urogenitală, diafragma urogenitale.
diafragma urogenitală,diafragma urogenitale. Este format din 2 mușchi: mușchiul transvers profund al perineului și sfincterul extern al uretrei.
D diafragma pelviană. Format din 2 mușchi: mușchiul ridicător al anului, m. levator ani și mușchiul coccigian, m. coccigiu.
Podelele cavității pelvine. Cavitatea pelviană este împărțită în trei etaje: superioară - peritoneală, cavum pelvis peritoneal, mijlociu - subperitoneal, cavum pelvis subperitoneal, inferior - subcutanat, sau perineal, cavum pelvis subcutanat s. Perineale.
Cursul peritoneului în pelvisul masculin. Aici peritoneul din peretele anterior al abdomenului trece la vezica urinara, acoperind peretele superior, partial pe cel lateral si pe cel posterior. Pe părțile laterale ale vezicii urinare, peritoneul formează fose paravezicale. La nivelul simfizei, peritoneul formează plica vezicalis transversa. Coborând de-a lungul peretelui posterior al vezicii urinare, peritoneul acoperă marginile mediale ale ampulelor vasului deferent, vârful glandelor seminale și trece în rect, formând cavitatea rectovezicală, excavatio rectovesicalis. În plus, partea supramulară a rectului este acoperită cu peritoneu pe toate părțile, ampula este acoperită pe o suprafață mare pe 3 părți și Partea de jos Rectul nu este acoperit deloc de peritoneu.
Cursul peritoneului în pelvisul feminin. Aici peritoneul trece și de la peretele anterior al abdomenului la vezica urinară, formând un pliu transversal, apoi își acoperă pereții superiori și posteriori. După aceasta, se deplasează pe suprafața anterioară a uterului la nivelul istmului său, formând o cavitate vezicouterina superficială, excavatio vesicouterina. Pe suprafața anterioară a uterului, peritoneul acoperă numai corpul uterului. Pe suprafața posterioară a uterului, peritoneul acoperă corpul, partea supravaginală a colului uterin și arcul posterior vagin și trece în rect, formând o cavitate recto-uterină profundă, excavatio rectouterina (spațiul Douglas). Este limitată de pliurile peritoneului - plicae rectouterinae, care continuă până la suprafața anterioară a sacrului.
Fascia și spații celulare, conexiunile lor cu spațiile celulare ale zonelor învecinate.
Fascia pelviană parietală, fascia pelvis parietalis, acopera spatele suprafetei anterioare a sacrului si se numeste presacral, fascia presacralis, pe laterale - muschi parietali: m. piriform, m. obturatorius internus, având denumirile corespunzătoare (fascia obturatoria, fascia m. piriformis), în față - suprafața posterioară a simfizei și ramurile superioare ale oaselor pubiene, de jos - suprafața superioară a m. levator ani.
Fascia pelviană viscerală, fascia pelvis visceralis, căptușește părțile extraperitoneale ale organelor pelvine la bărbați și formează doi pinteni sagitali care se întind de la oasele pubiene la sacrum. Partea fasciei viscerale care se extinde de la osul pubian la glanda prostatică la bărbați sau la vezica urinară la femei se numește puboprostatic, lig. Puboprostatic, sau pubovezical, lig. Pubovezical, ligament. Aceste ligamente însoțesc fasciculele de fibre musculare netede m. Puboprostaticus și m.Pubovezicalis. Pintenii sagitali ai fasciei viscerale, situati in spatele vezicii urinare, contin si fascicule de fibre musculare netede care formeaza mai multi muschi: rectococcigian, m. Sacrococcygeus; rectovezical, m. Rectovezicalis la bărbați și rectouterin la femei. Căptușind organele pelvine, fascia viscerală a pelvisului formează capsula rectală (capsula Amusse) și capsula Prostată(capsula Pirogov-Reitz).
Spații celulare. Principalele spații celulare ale pelvisului mic sunt situate în planșeul subperitoneal al pelvisului.
visceralăspatii celulare Sunt goluri între peretele organului și fascia viscerală. Există: spații celulare viscerale peri-vezicale, peri-prostatice, peri-vaginale, peri-cervicale și peri-rectale.
Spații celulare parietaleîn planşeul subperitoneal al pelvisului feminin sunt patru: retropubian (prevezical). două laterale și presacrale (rectale posterioare). La bărbați, mai există unul, al cincilea , spațiu celular retrovezical.
Caracteristicile copiilor.
Fascia pelvisului este foarte subțire și liberă. Fascia parietala este aproape adiacenta tecilor fasciale ale vaselor parietale. Spațiile fibrelor parietale și periorgane conțin o cantitate mică de țesut adipos, ceea ce face ca partea anterioară și
pungă posterioară de Douglas.
Vasele iliace interne.
Principalul trunchi arterial care furnizează sânge organelor pelvine este internartera iliacă, A. Iliaca interna.
Ramuri ale arterei iliace interne:
- parietal: A. ileolumbalis.,A. sacralis lateralis., A. obturatorius., A. glutea superior., A. glutea inferior.
- viscerală :, A. umbilicalis (a. vasicalis superior)., A. vesicalis inferior., A. rectalis media., A. pudenda interna. A. uterina (a. ductus deferentis).
La nivelul marginii superioare a foramenului sciatic mare a. iliaca interna este împărțită în trunchiuri anterior și posterior.
Originar din trunchiul anterior predominant arterele viscerale: ah. uterin, vezical inferior, rectal mediu; Două arterele parietale, ah. umbilicalis et obturatoria, îndreptate anterior. Artera ombilicală are două părți: o porțiune deschisă, pars patens, din care pleacă artera vezicală superioară și artera vasului deferent și o porțiune închisă, pars occlusa. Această parte obliterată a arterei ajunge în fascia viscerală a vezicii urinare și apoi, împreună cu ea, merge la buric.
Partea de capăt a trunchiului anterior la deschiderea piriformă este împărțită în organul genital intern, a. pudenda interna și fesier inferior, a. glutea inferioară, artere.
Trunchiul posterior al arterei iliace interne degajă artere parietale: aa sacrales laterales, iliolumbalis et glutea superior. A. iliolumbalis, cu ramurile sale lombare si iliace, se anastomozeaza cu arterele lombare si intercostale si cu arterele circumflexa ilium profunda si gluteal. Din acest motiv, fluxul sanguin colateral are loc în timpul ocluziei arterei iliace comune.
Drenaj venos din organele pelvine efectuată mai întâi în plexurile venoase, care poartă aceleași denumiri: pl. venosus rectalis, pl. venosus vezicalis, pl. venosus prostaticus, pl. venos uterin, pl. venos vaginal. Apoi sângele din aceste plexuri curge în vena iliacă internă, care este situat mai adânc decât artera și medial de ea. Venele parietale însoțesc arterele sub formă de vase pereche.
Caracteristicile copiilor.
Arterele pelvine ale unui nou-născut au propriile lor caracteristici, determinate de particularitățile alimentării cu sânge a fătului: arterele iliace comune, iliace interne (trunchiul său anterior) și ombilicale sunt reprezentate de un singur vasul principal același diametru pe tot.
Plexul sacral.
Format din ramurile anterioare ale ramurilor lombare IV și V și ale ramurilor anterioare ale nervilor spinali sacrali I, II, III, IV care ies prin foramina sacrală anterioară. Se află pe suprafața anterioară a mușchiului piriform.
Din plexul sacral ramurile scurte și lungi se extind. Ramuri scurte n. obturatorius este îndreptat de-a lungul peretelui lateral al pelvisului spre foramenul obturator. N. gluteus superior intră în deschiderea supragiriformă cu artera și vena cu același nume. N. gluteus inferior și n. pudendus iese din cavitatea pelviană prin deschiderea infrapiriformă. În plus, n. Pudendus, arterelor interne iar venele pătrund în fosa ischiorectală prin foramenul sciatic mic.
Împreună cu ei intră în regiunea fesieră lungramuri ale plexului sacral - n. ischiadicus și n.cutaneus femoris posterior și sunt direcționate în deschiderea infrapiriformă cu vasele fesiere inferioare.
Plexul hipogastric inferior, plexul hipogastric inferior, este un plex autonom, care include ramuri simpatice postnodale, ganglioni parasimpatici și fibre senzoriale pentru inervarea organelor pelvine. Coboară sub formă de placă de la sacrum la vezică.
Vasele limfatice și ganglionii limfatici regionali.
Grupuri de ganglioni limfatici: de-a lungul arterelor iliace externe și comune (de la membrul inferior liber; de-a lungul arterei iliace interne (din organele pelvine); retrorectal (din sacrum, coccis).
Drenaj limfaticîn pelvisul mic se realizează prin trei grupe de noduri. Primul este situat de-a lungul vaselor iliace interne: nodi iliaci interni. Colectează limfa din organele pelvine. Al doilea grup - nodi iliаci externi et comune, este situat de-a lungul externului și general arterelor iliace. Ei primesc limfa de la membrul inferior, părțile inferioare ale peretelui abdominal, straturile superficiale ale perineului și din organele genitale externe. Al treilea grup - ganglionii sacrali, nodi sacrales, colectează limfa din peretele posterior al pelvisului și din rect. Nodurile situate în bifurcația arterelor iliace comune se numesc interiliac, nodi interiliaci. Ei primesc limfa atât de la organele pelvine, cât și de la membrul inferior.
Organe pelvine masculine.
Topografia vezicii urinare.
Vezica urinară este situată în sectiunea anterioara pelvis, în spatele oaselor pubiene și simfizei; când este umplută, vezica urinară la un adult se extinde dincolo de cavitatea pelviană, ridicându-se deasupra oaselor pubiene. Face distincția între apex, corp, fund și gât. Peretele vezicii urinare are straturi musculare și submucoase bine definite. În zona inferioară a vezicii urinare, pliurile și stratul submucos sunt absente, membrana mucoasă fuzionează cu stratul muscular. O platformă triunghiulară, trigonum vesicae sau Triunghiul Lieta. Peritoneul, care trece de la peretele abdominal anterior la vezica urinara, formeaza un pliu transversal si acopera o foarte mica parte din peretele anterior, peretii superiori si posteriori. Trecând de la peretele posterior spre rect, peritoneul formează un pliu vezico-rectal și un reces vezico-rectal, excavatio rectovezicale.
În regiunea subperitoneală, vezica urinară are o fascie viscerală pronunțată proprie. Între peretele vezicii urinare și fascia din spațiul paravezical, într-un strat bine delimitat de fibre libere, există o rețea venoasă a vezicii urinare.
Sintopia vezicii urinare.
Suprafața anterioară a vezicii urinare, acoperită cu fascia viscerală, este adiacentă ramuri superioare oasele pubiene și simfiza pubiană, separate de acestea printr-un strat de țesut conjunctiv lax al spațiului celular retropubian (prevezical). Fiolele canalelor deferente, glandele seminale, secțiunile terminale ale ureterelor și fascia rectoprostatica (septul rectovezicale) sunt adiacente suprafeței posterioare a vezicii urinare.
Canalele deferente și ureterele care le traversează dedesubt și în exterior sunt adiacente suprafețelor laterale ale vezicii urinare pe o anumită distanță. Adiacent vezicii urinare deasupra și pe laterale sunt bucle ale colonului sau cecumului subțire, sigmoid și uneori transversal, cu un apendice vermiform, separate de acesta prin peritoneu. Partea inferioară a vezicii urinare este situată pe prostată.
Alimentarea cu sânge a vezicii urinare. Efectuat din sistemul a. iliaca interna. Una sau două a. vezicalis superior provin de cele mai multe ori din partea neobliterată a a. ombilical, a. vezicalis inferior - direct din trunchiul anterior al a. iliaca interna sau din artera obturatoare.
Venele vezicii urinare formează o rețea în spațiul tisular visceral al vezicii urinare. De acolo sângele este direcționat către plexul venos vezica urinara si prostata, situate in spatiul retropubian. În continuare, sângele curge în v. iliaca interna.
Drenaj limfatic din vezica urinara. Se desfășoară în nodulii limfoidei iliaci, localizați de-a lungul arterelor și venelor iliace externe, și în nodulii limfoidei iliaci interni și sacrali.
Inervația vezicii urinare. Inervația vezicii urinare implică plexurile nervoase hipogastrice superioare și inferioare, nervii splanhnici pelvini și nervul pudendal, care formează plexul vezicalis pe pereții vezicii și mai ales în punctul în care ureterele intră în ea și în jurul lor.
Caracteristicile copiilor.
La nou-născuți și copiii mici, topografia organelor pelvine diferă semnificativ de cea a adulților. Vezica urinară este situată în cea mai mare parte deasupra simfizei; peretele său anterior nu este acoperit de peritoneu și este adiacent peretelui abdominal anterior. Canalul urinar merge de la peretele superior al vezicii urinare la buric. Acesta din urmă devine rapid gol și obliterează, transformându-se într-un cordon de țesut conjunctiv. Pe măsură ce copilul îmbătrânește, cavitatea pelviană crește și vezica pare să coboare și, atunci când este golită, este situată în cavitatea pelviană din spatele simfizei pubisului.
Topografia ureterelor.
Ureterul - organ pereche, pe lungimea sa prezinta 3 ingustari: la inceputul ureterului, la locul de trecere a partii abdominale a ureterului in zona pelviana si la locul de confluenta cu vezica urinara.
Secțiunea pelviană a ureterului, care reprezintă aproximativ jumătate din lungimea sa, începe de la linia de frontieră a pelvisului. La nivelul acestei linii, ureterul stâng traversează artera iliacă comună, iar ureterul drept traversează artera iliacă externă.
În continuare, ureterul este situat pe peretele lateral al pelvisului în spațiul celular lateral medial de trunchiurile nervoase și vasele iliace interne ale pelvisului și lateral de rect. Ureterul traversează apoi fasciculul neurovascular obturator și începutul arterei ombilicale și este îndreptat medial spre fundul vezicii urinare.
Aici ureterul trece între peretele posterior al vezicii urinare și peretele anterolateral al ampulei rectale și traversează canalul deferent în unghi drept, situat în exterior de acesta și anterior de glandele testiculare.
Rezerva de sânge uretere pelvine se efectuează din aa. rectales mediae și aa. vezicale inferiores.
Sânge dezoxigenat curge în vv. testiculares și vv. iliace interne.
Uretere pelvine inervat din plexurile hipogastrice superior şi inferior, iar în partea inferioară primesc inervaţie parasimpatică de la nn. splanchnici pelvini.
Drenaj limfatic din ureterele pelvine apare în ganglionii limfatici iliaci.
Topografia glandei prostatei.
Prostata este formata din 30-50 de glande, formand substanta glandularis, si substanta musculara, substantia muscularis, reprezentand stroma glandei. Glandele se deschid în partea prostatică a uretrei prin ductuli prostatici. Prostata este situată în podeaua subperitoneală a pelvisului mic. Are formă conică și este îndreptată cu vârful în jos, spre diafragma urogenitală. Baza prostatei este situată sub partea inferioară a vezicii urinare. Prostata are doi lobi și un istm. Prostata are o capsulă fascială viscerală, capsula prostatica (Pirogov-Retsia), din care să oasele pubiene merge mm. (ligg.) puboprostatica.
Sintopia de prostată.
Deasupra prostatei se află partea inferioară a vezicii urinare, glandele seminale și ampulele canalelor deferente. Mai jos este diafragma urogenitală, în față este suprafața posterioară a simfizei pubiene, în spate este fascia rectoprostatică a lui Denonville-Salischev și ampula rectului. Prostata poate fi simțită ușor prin rect.
Alimentarea cu sânge a prostatei realizat de ramuri din aa. vesicales inferiores și aa. rectales mediae (din A. iliaca interna). Viena formează un plex venos, plexul prostatic, care se contopește cu plexul vezical; apoi sângele curge în v. iliaca interna.
Inervație efectuează ramuri ale plexului hipogastric inferior.
Drenaj limfatic din prostată se efectuează în Ganglionii limfatici, situat de-a lungul cursului a. iliaca interna, a. iliaca externa si pe suprafata pelviana a sacrului.
Topografia canalului deferent.
Secțiunea pelvină a canalelor deferente este situată în planșeul subperitoneal al pelvisului mic, împărțit în parietal, intermediar și chistic. Această parte este situată în spațiul celular retrovezical.
Ieșind din inelul inghinal profund, canalul deferent, însoțit mai întâi de artera cu același nume și apoi părăsindu-l, se îndoaie din exterior spre interior și în jos a. epigastrica inferior. Rotunjirea a. et v. iliacae externae, canalul deferent este îndreptat medial și înapoi în spațiul lateral al pelvisului. Aici traversează fasciculul neurovascular obturator, artera ombilicală și arterele vezicale superioare.
Situat medial față de aceste vase, canalul deferent ajunge la peretele lateral al vezicii urinare, apoi trece între ureter și suprafața posterioară a vezicii urinare, formând ampula canalului deferent, ampulla ductus deferentis. Pe peretele posterior al vezicii urinare, ampula este situată medial față de ureter și glanda seminal.
Conductul ampulei, care se contopește cu canalul glandei seminale, ductus excretorius, formează canalul ejaculator, ductus ejaculatorius, care pătrunde în prostată și se deschide spre tuberculul seminiferîn uretra prostatică. Canalele deferente sunt alimentate cu sânge de la a. ductus deferentis.
Topografia glandelor seminale.
Sunt proeminențe asemănătoare sacurilor în afara secțiunilor terminale ale canalului deferent. Sunt înconjurate de fascia viscerală și sunt situate între peretele posterior al vezicii urinare și peretele anterior al ampulei drepte.
Sintopia glandelor seminale.
În fața glandelor se află peretele posterior al vezicii urinare și secțiunea terminală a ureterelor. Adiacent acestora medial sunt vasele deferente cu fiole. Secțiuni inferioare Glandele se află la baza prostatei, iar secțiunile superomediale sunt acoperite cu peritoneu, prin care vin în contact cu ansele intestinale.
Rezerva de sânge glandelor seminale se realizează datorită aa. vezicalis inferior și rectalis media. Venele se unesc cu plexul vezicalis.
Inervat plexurile hipogastrice inferioare.
Drenaj limfatic de la glandele seminale trece prin vasele limfatice ale vezicii urinare la ganglionii situati de-a lungul arterelor iliace si pe sacru.
Caracteristicile copiilor.
La băieți, prostata și veziculele seminale sunt, de asemenea, situate relativ sus în comparație cu poziția lor la adulți.
Topografia rectului.
Rectul (rectul) este o continuare a colonului sigmoid și este situat în pelvisul mic de la suprafața anterioară a sacrului.
Rectul se termină la nivelul diafragmei pelvine (m. levator ani), unde devine canalis analis. Lungimea rectului este de 10-12 cm.
În rect se disting porțiunea supramulară și ampula. Partea suprapullară și jumatatea superioara Fiolele sunt situate în podeaua peritoneală superioară a pelvisului mic. Jumătatea inferioară a ampulei rectale este situată în planșeul subperitoneal al pelvisului și, în locul peritoneului, este acoperită cu fascia viscerală (capsula Amusse).
Partea pelviană a rectului, în conformitate cu curbura sacrului și a coccisului, formează o îndoire îndreptată convex în spate, nexura sacralis. În timpul tranziției către canalis analis, secțiunea finală a rectului deviază în jos și înapoi, formând o a doua îndoire, anal-rectalis, flexura anorectalis (flexura perinealis), convex cu fața în față.
Rectul face trei curburi în plan frontal. Acestea includ îndoirea laterală dreapta sus, flexura superodextra lateralis, îndoirea intermediară laterală stângă, flexura intermediosinistra lateralis, îndoirea laterală dreapta inferioară, flexura inferodextra lateralis.
Straturi ale rectului- stratul muscular (constă dintr-un strat longitudinal exterior, strat longitudinale, și unul circular interior, strat circulare, straturi).
La nivelul diafragmei pelvine deasupra fibrelor sfincterului extern, m. sfincterul anului extern, fibre de m. levator ani, în special m. puboanalis și etc puborectalis.
Membrană mucoasă secțiunea superioară Ampulele rectului formează 2-4 pliuri transversale, plicae transversae, care nu dispar când rectul este umplut.
recti, având o cursă elicoidală. În partea ampulară există un pliu pe peretele drept, două pe stânga.
Sintopia rectului.
In planseul subperitoneal, anterior de rect, se afla peretele posterior al vezicii urinare, prostata, fiolele cailor deferenti, glandele seminale (veziculele) si sectiunile finale ale ureterelor, care nu sunt acoperite de peritoneu. Rectul este separat de ele prin fascia rectoprostatică a lui Denonville-Salischev (septul rectovezical). Pe lateralele ampulei se află ramurile vaselor iliace interne și nervii plexului hipogastric inferior. În spate, rectul se învecinează cu sacrul. .
Rezerva de sânge: A. rectalis superior (nepereche - ramura terminală a inferioară artera mezenterica) și a. rectalis media (baie de aburi, din a. iliaca interna). .
Drenaj venos: Venele formează un plex venos în peretele rectului, plex venosus rectalis, în care se disting părțile submucoase și subfasciale. Sângele curge din secțiunile superioare prin v. rectalis superior, care este începutul v. mezenterica inferior (sistem venos portal). Toate venele se anastomozează larg între ele și cu venele altor organe pelvine. Astfel, aici există una dintre anastomozele portocave.
În inervație Sunt implicați plexurile mezenterice inferior, hipogastric superior și inferior și nervii splanhnici pelvieni. Nervii spinali sacrali conțin nervi senzitivi care transmit senzația de umplere a rectului.
Drenaj limfatic din partea supramulară a rectului și parțial din partea superioară a ampulei se efectuează prin nodi pararectales de-a lungul arterei rectale superioare până la nodi rectales superiores și mai departe până la nodi mezenterici inferiors. Aceasta explică posibilitatea ca metastazele canceroase să se răspândească de-a lungul rectului. Limfa curge din rectul subperitoneal către ganglionii limfatici iliaci interni și sacrati.
Caracteristicile copiilor.
Rectul la nou-născuți este situat sus, dilatat și îndoirile sale sunt slab exprimate. Este adiacent ureterelor, vezicii urinare si vaginului (la fete), prostata si veziculelor seminale (la baieti). Odată cu creșterea și dezvoltarea copilului, relațiile topografice-anatomice ale rectului se apropie de cele ale adulților.
Organe pelvisul feminin.
Topografia vezicii urinare la femei.
Vezica urinară din pelvisul feminin se află mai adânc în cavitatea pelviană decât la bărbați. În podeaua peritoneală, corpul uterului și ansele intestinale care se extind în excavatio vezicouterine sunt adiacente vezicii urinare a femeilor. În planșeul subperitoneal, vezica urinară este adiacentă simfizei pubiene cu suprafața sa anterioară și este fixată de aceasta prin mușchii pubovezici (ligamente), mm. (ligg.) pubovezicalie. Zidul din spate Vezica urinară se află anterior colului uterin și vaginului. Vezica urinară este ferm legată de vagin, separată de acesta doar printr-un strat mic de fibre; fuziunea cu uterul este mai liberă. Fundul vezicii urinare este situat pe diafragma urogenitală. Adiacent acestuia lateral se află m. levator ani.
În partea inferioară a vezicii urinare la femei, în fața peretelui anterior al vaginului, ureterele curg în ea.
Vasele limfatice ale vezicii urinare la femei sunt conectate la vasele limfatice ale uterului și vaginului la baza ligamentului larg al uterului.
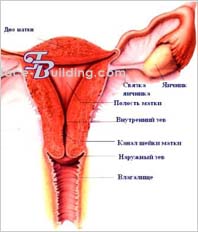
Topografia uterului și a anexelor acestuia.
Uterul este situat în pelvis între vezica urinară în față și rect în spate. Este format din două secțiuni: partea superioară - corpul, corpul și partea inferioară, fundus, iar cea inferioară - colul uterin, colul uterin. În colul uterin se disting părți supravaginale și vaginale, portio supravaginalis și portio vaginalis.
Pe portio vaginalis cervicis se afla deschiderea uterului, ostium uteri, limitat in fata de labium anterius si in spate de labium posterius. Această deschidere conectează vaginul cu cavitatea uterină, cavum uteri, prin canalis cervicis uteri. Marginile laterale ale uterului se numesc margo uteri dexter et sinister. În cea mai mare parte, uterul este situat în podeaua superioară, peritoneală, a pelvisului mic.
Aparat de agățat uter. Format din ligamentele rotunde și late ale uterului, ligg. teres uteri și ligg. lata uteri. Ligamentele largi ale uterului sunt o duplicare a peritoneului. Se extind din uter aproape în plan frontal și ajung la peritoneul pereților laterali ai pelvisului. În acest loc, straturile peritoneale ale ligamentului larg formează ligamentul suspensor al ovarului, lig. suspensorium ovarii, conţinând vase ovariene (a. et v. ovarica). Inferior și posterior din unghiul uterului în grosimea ligamentului larg se extinde propriul link ovar, lig. ovarii proprium. Ligamentul rotund al uterului, lig, se extinde în jos și anterior din unghiul uterului. teres uteri.
Uterul are fascia viscerală. Din fascia pe părțile laterale de la baza ligamentului larg al uterului în direcția peretelui lateral al pelvisului, fascicule muscular-fibroase ale ligamentului principal al uterului, lig. cardinal. Ligamentele atașate fasciei viscerale: ligamente cardinale, ligg. cardinalia, rectouterine, ligg. rectouterina, pubio-cervicală. ligg. pubocervical
Mușchiul pubovaginal, m., este implicat în fixarea vaginului, iar prin acesta uterul. Pubovaginalis; sfincterul uretrovaginal, m. sfincterul uretrovaginal și membrana perineală, membrana perineală.
Rezerva de sânge efectuat de două artere uterine, aa. Uterine, artere ovariene, aa. ovarice (din aorta abdominala), iar arterele ligamentului rotund al uterului, aa. lig. teretis uter. A. Uterina este o ramură a arterei iliace interne. Drenaj venos din uter apare mai întâi în plexul venos uterin, plexul venos uterinus. Se anastomozează pe scară largă cu toate venele pelvisului, dar în primul rând cu plexul venos al vaginului, plexul venos vaginalis. Din plex, sângele curge prin venele uterine în venele iliace interne.
Ieșirea din fundul uterului, ovare și tuburi are loc în vena cavă inferioară prin vv. ovarele.
Inervația uterului efectuat de plexul nervos uterovaginal extins, plexul uterovaginalis - secțiunea mijlocie a plexului hipogastric inferior pereche, plexul hipogastric inferior.
Drenaj limfatic din uter din ganglionii parauteri și paravaginali viscerali (nodi parauterini et paravaginales), limfa curge în ganglionii limfatici iliaci și apoi în ganglionii iliaci comuni. Pe drum ligg. cardinalii din colul uterin, vasele limfatice transportă limfa către ganglionii limfatici obturatori și apoi către ganglionii iliaci externi și comuni. Din fundul uterului de-a lungul eferentelor vase limfatice ligamentul rotund al uterului, limfa curge parțial către ganglionii limfatici inghinali.
Trompele uterine.
trompe uterine, tuba uterina sau Trompa uterina- un organ pereche care leagă cavitatea uterină cu cavitatea peritoneală. Este situat de-a lungul marginii superioare a ligamentului larg al uterului și are un mezenter, mezosalpinx, care face parte din ligamentul larg chiar sub tub.
Diametru trompa uterina variază și variază de la 5 la 10 mm. Tubul este împărțit în partea uterină, pars uterina, cu deschiderea uterului, ostium uterinum, istm, istm, ampula, ampula și pâlnie, infundibul. Pâlnia trompei uterine are fimbrie, fimbrie, mărginind deschiderea abdominală a trompei, ostium abdominale tubae uterinae. Una dintre fimbrie, care se apropie de capătul tubar al ovarului, se numește fimbria ovarica.
Rezerva de sânge trompele uterine sunt efectuate din arterele ovariene și uterine
Ovarele. Ovar - baie de aburi feminină gonada măsurând 1,5 x 1,5 x 1,0 cm Este acoperit cu epiteliu germinativ. Trecerea epiteliului la endoteliul peritoneal este marcată de o linie albicioasă. În acest punct, mezenterul ovarului, mezovariul, se termină, extinzându-se din stratul posterior al ligamentului larg al uterului.
Ovarul are două capete - tubar și uterin, două suprafețe - medial și lateral, două margini - libere și mezenterice. Ovarul este atașat de suprafața posterioară a ligamentului larg al uterului la peretele lateral al pelvisului. Sub peritoneu, a. se apropie de ovar. ovarica din spatiul retroperitoneal. Capătul uterin al ovarului este conectat la corpul uterului prin ligamentul de țesut conjunctiv al ovarului, lig. ovarii proprium.
Rezerva de sânge ovarul este efectuat de a. ovarica, care decurge din aorta abdominală la nivelul primei vertebre lombare, precum și din ramura ovariană a arterei uterine.
Ieșirea sângelui venos din ovar apare prin v. ovarica dextra direct în vena cavă inferioară, prin v. ovarica sinistra - primul la stânga venă renală iar prin ea în golul inferior.
În inervație ovarul implică ramuri ale plexului hipogastric inferior.
Drenaj limfatic din ovar se efectuează prin vasele limfatice drenante care însoțesc artera ovariană, în ganglionii limfatici situati în jurul aortei și în ganglionii limfatici iliaci.
Caracteristicile copiilor.
La fetele nou-născute, uterul este situat deasupra planului de intrare în pelvis. Ea nu și-a finalizat dezvoltarea și corpul ei este de 1/3, iar colul uterin este de 2/3 din întreaga lungime.
Ovarele sunt situate în apropierea liniei de frontieră a pelvisului. Odată cu vârsta, uterul și ovarele coboară și până la vârsta de 12-14 ani ocupă o poziție corespunzătoare poziției lor la femei. Până la această vârstă, dimensiunea uterului crește, iar lungimea corpului și a colului uterin devine aceeași.
Topografia rectului la femei.
Structura, împărțirea în secțiuni, alimentarea cu sânge și inervația rectului la femei nu diferă de cele la bărbați. Doar sintopia și drenajul limfatic al rectului la femei diferă.
În planșeul peritoneal, anterior de rect la femei, se află corpul, colul uterin și fornixul posterior al vaginului. Între rect și peretele posterior al corpului uterin există bucle care coboară de la etajul inferior al cavității abdominale. intestinul subtire. Intră în cavitatea rectouterină, excavatio rectouterina. În podeaua subperitoneală, rectul la femei este adiacent cu vaginul din față. Cu toate acestea, ele sunt separate de fascia rectovaginalis. Această fascie este destul de subțire și laxă, este pătrunsă de vasele limfatice, deci nu devine un obstacol nici în calea răspândirii metastazelor în tumorile ambelor organe, nici în dezvoltarea fistulelor rectovaginale.
Defecte de dezvoltare sistemul genito-urinar la copii.
Chisturi ale ductului urinar (urachus). Ele se formează atunci când este incomplet obliterată și au uneori un tract fistulos care se deschide în zona buricului - fistule vezico-ombilicale. De asemenea la fistule congenitale se referă la fistule vezico-intestinale, care sunt extrem de rare. Ele apar de obicei între rect și zona triunghiului vezicii urinare, uneori combinate cu atrezie anus.
În plus, la fete, poate să apară anlage ectopică a elementelor endometriale în canalul urinar. În aceste cazuri, în timpul pubertății în timpul perioadei menstruale, în cordonul rămas din canalul urinar se pot forma chisturi pline cu sânge. Dacă există o fistulă, sângele poate curge din buric.
Exstrofia vezicii urinare. Această malformație se caracterizează prin absența peretelui anterior al vezicii urinare și a unei părți a peretelui abdominal anterior. Vezica urinară este deschisă anterior, membrana mucoasă, conform defectului din peretele vezicii urinare, este fuzionată cu marginile defectului cutanat. Deschiderile punctiforme ale ureterelor sunt clar vizibile pe peretele posterior al mucoasei vezicii urinare. Din ele curge continuu urina.
Hipospadias este un defect de dezvoltare caracterizat prin absența unei părți a peretelui inferior al uretrei.
Epispadias este subdezvoltarea peretelui superior al uretrei.
Malformații ale rectului.
Atrezie a anusului, atrezie ani. Cu acest defect, nu există anus și rectul se termină orbește lângă pielea perineului. Intestinul este de obicei dilatat de meconiu acumulat.
Cu atrezie rectală, atrezie recti, anusul este reprezentat de o depresiune pronunțată, dar rectul este scurt și se termină orbește deasupra planșeului pelvin. În acest caz, capătul oarb al rectului este separat de perineu printr-un strat semnificativ de țesut.
Cu atrezia anusului și rectului, atrezia ani et recti, care apare mai des decât alte defecte de dezvoltare, anusul rămâne închis, iar rectul se termină orbește la distanțe diferite de podeaua pelvină.
Topografia perineului.
Frontiere, zone.
Zona perineală (regio perineal), formând peretele inferior al cavității pelvine, are formă de romb și este limitat în față de simfiza pubiană, în față și lateral de ramura inferioară a pubisului și ramura ischionului, lateral de tuberozitățile ischiatice, lateral și posterior de ligamentele sacrotuberoase, iar în spate de coccis. Linia care leagă tuberozitățile ischiatice (linea biischiadica) . perineul este împărțit în regiunile genito-urinare și anale.Centrul tendonului perineului este de obicei proiectat pe mijlocul liniei care leagă tuberozitățile ischiatice.
Straturi de zone și caracteristicile acestora.
Structura stratificată a regiunii anale la bărbați și femei este aproape aceeași. În centrul regiunii anale se află deschiderea anală a rectului, anus.
1 .Piele(derma) la anus este pigmentat, mai subțire decât la periferia zonei și este fuzionat cu partea subcutanată a sfincterului anal extern, drept urmare formează pliuri și apoi trece în membrana mucoasă a rectului. La bărbați, între rădăcina scrotului și anus există o sutură perineală, raphe perinei.
2.Tesutul adipos subcutanatȘi superficialfascia regiunii anale (panicululadipos, fascia perinei superficială) mai bine exprimat decât genito-urinar. Țesutul conține ramurile cutanate ale arterelor fesiere și rectale inferioare intestinale și rețeaua venoasă subcutanată, care este condensată în special în apropierea anusului. Pielea este inervată de ramuri nn. rectales inferiores din n. pudendus în părțile mediale ale regiunii și rr. perineales din n. cutaneus femoris posterior în secțiunile laterale.

