Ultrasonido de los ovarios en preparación para el examen. Ecografía transabdominal de los ovarios. Patología de órganos ginecológicos detectada por ecografía.
Ultrasonido del útero y apéndices: un examen que le permite determinar la anatomía, el tamaño, la estructura y el estado. Órganos reproductivos mujeres Dichos diagnósticos se llevan a cabo como estudios de detección, así como para diagnosticar patologías y controlar el tratamiento.
Para realizar este tipo de ecografía se requiere preparación. La decodificación se lleva a cabo en función de los resultados de la comparación. indicadores normales con los datos obtenidos como resultado del estudio.
¿Quién está indicado para el examen ecográfico del útero y apéndices?
La ecografía del útero, el aparato ligamentoso y las trompas de Falopio se realiza para los siguientes síntomas:
- Dolor de estómago
- trastorno del ciclo
- sangrado fuera de la menstruación, períodos más abundantes
- secreción de pus o moco de la vagina
- dolor durante el coito
- si sospecha de un pólipo o tumor (incluidos los fibromas) según los resultados del examen.
Se realiza una ecografía de rutina del útero y los ovarios si se desea quedar embarazada, incluso como parte de la FIV, así como una observación (de detección o urgente) durante el transcurso del embarazo. 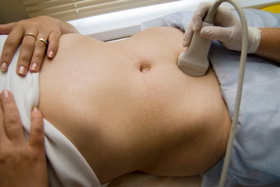
Tipos de examen de ultrasonido en ginecología.
¿Cómo se lleva a cabo? este examen? Existen tres métodos para obtener información sobre la estructura de los órganos genitales femeninos mediante ecografía:
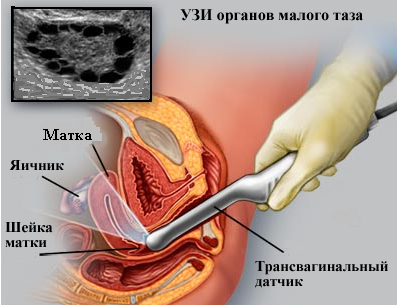
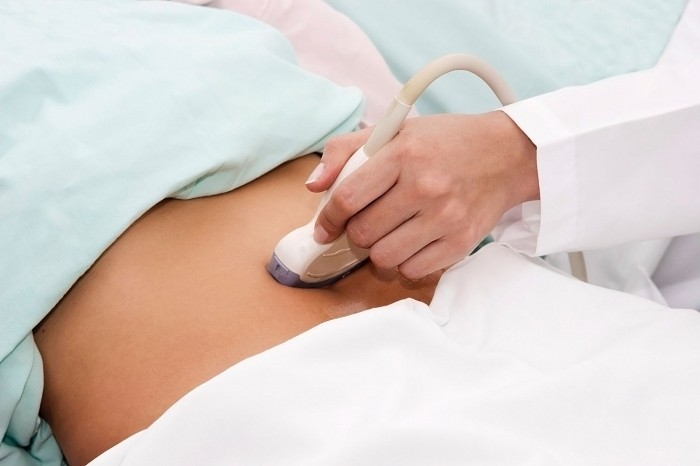
- Estudio: en este caso, se inserta un sensor de ultrasonido especial en la vagina. El ultrasonido pasa por completo. atajo a los órganos en estudio, por lo que este método se considera el más preciso. Además, es una ayuda importante en el diagnóstico de la patología cervical.
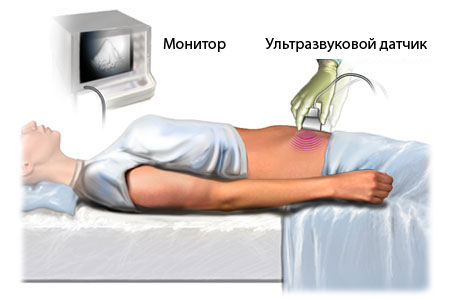
- Método (transabdominal): el sensor se encuentra en la superficie anterior del abdomen y no se inserta en ninguna parte.
- Examen transrectal: utilizado sólo en vírgenes con sospecha patología grave órganos ginecológicos. En este caso, se inserta en el recto del paciente un sensor delgado destinado únicamente a este tipo de investigación.
- Investigación interna. Se utiliza únicamente según indicaciones (por ejemplo, para la localización submucosa de un nódulo miomatoso). Consiste en introducir una fina sonda estéril con un transmisor de ultrasonidos directamente en la cavidad uterina.
Cómo prepararse para la investigación
La preparación para el examen se basa en el tipo de método en el que este estudio tendrá lugar.
1.Preparación para el diagnóstico abdominal.
Si este tipo La ecografía se realizará por vía transabdominal, antes de esto se deben tomar las siguientes medidas preparatorias:
- El día antes de la ecografía, excluya de su dieta el repollo, las legumbres, las bebidas carbonatadas, el pan integral y aquellos alimentos que aumenten la formación de gases para usted personalmente.
- Llenar vejiga. Para hacer esto, debe elegir la opción que más le convenga. O una hora antes del procedimiento, beba aproximadamente 1 litro de agua sin gas, té o jugo; o no orine durante aproximadamente 2-3 horas.
2. Preparación para el diagnóstico transvaginal
La preparación para un examen transvaginal implica vaciar la vejiga inmediatamente antes del procedimiento. El día anterior es necesario limpiar los intestinos de gases con los medicamentos "Espumizan", "Infacol", "Smecta".
3.Preparación para el examen transrectal
Los procedimientos preparatorios para una ecografía transrectal consisten en vaciar la ampolla rectal entre 6 y 8 horas antes de la hora prescrita por los ecografistas. Para hacer esto, la niña debe elegir una de varias opciones:
- aplicar un enema de un pequeño volumen de agua fría
- use un microenema (“Norgalax”, “Microlax”)
- meter en ano supositorio de glicerina
- Beba un laxante como Senade.
4. Preparación para el diagnóstico intrauterino.
No es necesario prepararse antes de este tipo de ecografía. Es necesario acudir a la prueba con la vejiga vacía.
Cómo se realiza el procedimiento
A continuación se explica cómo realizar este procedimiento:
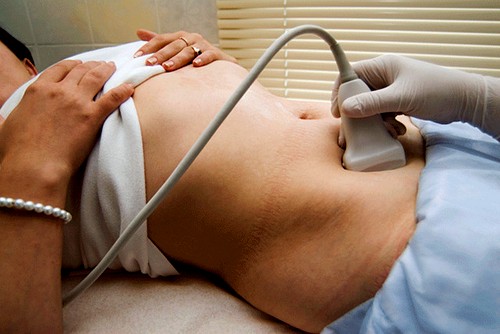
- En el caso de las mujeres, la paciente se desnuda hasta la cintura o simplemente abre el estómago para ser examinada. Luego se acuesta boca arriba, de cara al médico. Se aplica una pequeña cantidad de una sustancia especial parecida a un gel en el estómago y el sensor se moverá a lo largo de él.
- ¿Cómo lo hicieron? Dichos diagnósticos se llevan a cabo únicamente utilizando un sensor vaginal (paralelamente, se realiza un examen de otros órganos pélvicos). Para hacer esto, deberá quitarse la ropa debajo de la cintura, incluida ropa interior. Luego, se acuesta en el sofá, dobla las piernas a la altura de las rodillas y se inserta en la vagina un sensor especial colocado en un condón desechable.
- Un tipo de diagnóstico transrectal del útero y los ovarios se realiza de la siguiente manera: utilizan un sensor especial que es más delgado que uno vaginal. En este caso, deberás desvestirte de cintura para abajo y recostarte en el sofá sobre tu lado izquierdo. Se inserta en el recto del paciente un sensor dentro de un condón, sobre el cual se aplica un gel especial que mejora la conducción de las ondas ultrasónicas.
- Cómo hacerlo diagnóstico intrauterino: igual que el transvaginal, solo que se insertará un sensor delgado mucho más profundo.
¿Qué errores ocurren durante el diagnóstico?
Precisión diagnóstica según el día del ciclo.
P: ¿Cuándo es necesario realizar un examen ecográfico de los órganos ginecológicos?
R.: Este diagnóstico se realiza mejor al comienzo del ciclo, cuando la membrana mucosa (endometrio) del útero aún es bastante delgada y permitirá ver los pólipos existentes, incluso tumores pequeños, y distinguir un quiste de un folicular. y endometriósico.
P: ¿En qué día del ciclo se realizan los diagnósticos programados?R.: Entre 3 y 5 días después del final de la menstruación (se puede realizar entre 7 y 10 días).
En cada caso específico, definitivamente debe consultar con su médico cuándo es mejor realizar dicho procedimiento: existen variantes de patología que serán visibles no en la primera, sino en la segunda fase (después del día 12) del ciclo. .
Por el contrario, es mejor hacerlo al final del ciclo, del día 24 al día 28.
P.: Cuándo hacer una ecografía en caso de agudo patología ginecológica?R: Inmediatamente después de notar uno o más de estos signos:
- dolor en el abdomen y sus partes inferiores
- sangrado del útero
- abundante secreción purulenta
- dolor agudo durante las relaciones sexuales
- menstruación que comenzó después de un retraso y una prueba positiva
- reaparición de sangre de la vagina en las primeras etapas periodo posparto, después problemas sangrientos ya terminaron.
Dado que la ecografía es un método inofensivo en el que la visualización se realiza utilizando ondas sonoras alta frecuencia, este estudio se puede realizar tantas veces como sea necesario. Incluso se puede realizar todos los días si es necesario.
Decodificando los resultados de la investigación.
Primero, sobre cómo se ve el útero en una ecografía.
- Este organo musculoso Forma de pera.
- En la mayoría de las mujeres, tiene una flexión hacia adelante (anteflexio), una flexión hacia atrás (retroflexio) no se considera una patología, pero a menudo crea problemas con el parto y función normal intestinos.
- Los contornos del órgano son suaves y claros. Si son desiguales, esto indica un tumor (por ejemplo, fibromas); la vaguedad de los contornos indica inflamación de los tejidos circundantes.
Útero y ovarios normales según datos ecográficos.
Descripción normal del útero.
- para mujeres de 15 a 40 años tiene las siguientes dimensiones: 4,5-6,7 cm de largo, 4,6-6,4 cm de ancho, 3-4 cm de espesor
- 20 años después del inicio de la menopausia, sus dimensiones: 4,2 cm (largo), 4,4 cm (ancho), 3 cm (grosor)
- si el tamaño es menor se habla de útero infantil
- Los tamaños hablan más sobre el embarazo, los fibromas.
- ecogenicidad de las paredes – homogénea
- canal cervical – 2-3 mm de diámetro
- V canal cervical se detecta moco
- La estructura y el grosor de la mucosa (llamada M-eco) depende de la fase del ciclo:
En base a esto, el médico indica si el tamaño del útero es normal y si el grosor de su endometrio corresponde a la fase del ciclo.
Se realiza una ecografía de la cavidad uterina en los casos en que existe su expansión, para esclarecer las causas de esta afección. Esto le permite examinar de cerca la patología intracavitaria (la mayoría de las veces, este es el ganglio submucoso del fibroma), determinar su tamaño y naturaleza. El método también ayuda a diagnosticar la presencia de restos de membranas y coágulos de sangre en la cavidad del órgano.
La descripción de los ovarios es normal.
- los tamaños de la derecha y la izquierda son aproximadamente iguales
- largo: 3-4,1 cm, ancho: 2,0-3,1 cm, espesor: 14-22 mm
- El volumen ovárico es de aproximadamente 2-8 cm 3.
- ecoestructura – homogénea
- Se deben detectar áreas de fibrosis de la cápsula de hasta varios milímetros de tamaño (signos de ovulación previa).
- Los contornos desiguales son normales, esto se debe al crecimiento de los folículos.
- A mitad del ciclo, en uno de los ovarios aparece un folículo de 18-23 mm (dominante), y se ven varios folículos pequeños (de hasta 6 mm).
Patología de órganos ginecológicos detectada por ecografía.
La ecografía del útero y los apéndices ayuda a diagnosticar anomalías en el desarrollo de los órganos genitales de la mujer, evaluar el estado de las paredes del útero y las cicatrices, aclarar la naturaleza de la patología existente y determinar la presencia y ubicación del feto fertilizado. huevo.
A continuación se presentan las preguntas más comunes de las mujeres.
Sobre los procesos fisiológicos en los órganos ginecológicos.
1. ¿Qué significa la mucosidad en el útero en una ecografía? Normalmente, el canal cervical debe estar lleno de moco, lo que evita que la infección entre en la cavidad uterina. En este caso, el diámetro del canal no debe superar los 0,3 cm.
2. Ultrasonido de la cicatriz uterina después. seccion de cesárea Celebrado en obligatorio después de dicho parto, así como en caso de embarazo posterior. Esto es necesario para:
- diagnosticar complicaciones de la cesárea: fístulas, abscesos, formaciones
- detectar y interrumpir oportunamente un embarazo que se haya producido antes de un año después de la operación
- La cicatriz se examina al inicio del embarazo para detectar a tiempo su fallo y tomar medidas para interrumpir el embarazo o dar a luz prematuramente.
3. Después del parto, es necesario un estudio para evaluar la naturaleza de la contractilidad del útero, ver la cantidad y la naturaleza de los coágulos en su cavidad y diagnosticar oportunamente la inflamación del útero. Por lo tanto, un examen de rutina realizado al tercer día debería mostrar que los coágulos todavía están en mitad superior el útero, que a su vez tiene forma esférica, disminuye de tamaño. 
Ubicación atípica del óvulo.
Un embarazo ectópico en la ecografía es visible a partir de las 3 semanas, si el examen se realiza por vía transvaginal y la mujer debe tomar Espumisan en una dosis de 2 cápsulas cuatro veces al día durante 2 días antes del examen.
P: ¿La ecografía muestra embarazo ectópico?R.: Sí, algunos ecografistas escriben que las pruebas realizadas con un sensor vaginal ayudan a identificar la ubicación incorrecta del óvulo fertilizado ya desde la segunda semana de embarazo, es decir, el primer día después de la ausencia de la regla.
P: ¿Es posible detectar un embarazo ectópico mediante una ecografía?R.: En el 90% de los casos, dicho diagnóstico se realiza precisamente por vía directa o signos indirectos diagnóstico por ultrasonido. Para evitar ese 10% de probabilidad cuando la prueba sale positiva, pero la ecografía no muestra óvulo en el útero, es necesario realizar un estudio repetido a lo largo del tiempo y también realizar un seguimiento a lo largo del tiempo. nivel de hCG en sangre.
Ahora sobre cómo se ve un embarazo ectópico en una ecografía. Un ecografista puede describir tales signos. embarazo tubárico:
- trompa de Falopio dilatada, el embrión se localiza en ella
- hay un óvulo falso en el útero: áreas de la membrana mucosa que han cambiado debido al embarazo
- si se interrumpe el embarazo tubárico, el especialista en ecografía ve liquido libre en la pelvis (sangre).
R: A veces esto puede resultar muy difícil, ya que en el caso de un embarazo de este tipo se presentan los mismos síntomas que en la localización uterina del embrión: toxicosis, sensibilidad en los senos, dolor doloroso V región suprapúbica, cambios en la percepción del gusto y el olfato, retraso de la menstruación. El desarrollo de la localización ectópica del embrión estará indicado por:
- pequeñas cantidades de secreción oscura y sanguinolenta que puede aparecer al término menstruación normal o un poco más tarde
- Estos “períodos” son más débiles y más cortos de lo habitual.
- Cuando se interrumpe un embarazo tubárico, parece Dolor agudo V secciones inferiores cavidad abdominal, se irradia hacia el ano, acompañado de náuseas, pérdida del conocimiento y aumento del ritmo cardíaco.
Anormalidades del útero.
Útero bicorne. Existen muchas formas de duplicación de este órgano. Se distinguen por:
- cuantos cuernos uterinos hay
- ¿Son hipoplásicos o ambos funcionan normalmente?
- cuantos cuellos uterinos
- si hay o no tabique en la vagina, dividiéndolo en 2 mitades.
Según estos criterios, se distinguen 8 formas de duplicación uterina, que se dividen en 2 tipos principales:
- Duplicación incompleta del útero: parece el único órgano, pero con mayor ancho. Pueden ser iguales o tener una diferencia significativa de tamaño. La mitad puede estar llena de sangre, pero aún puede funcionar.
- Duplicación total. En este caso, hay dos órganos del mismo o diferente tamaño, que divergen en ángulo.
Útero en silla de montar. Tiene los siguientes signos en la ecografía:
- M-eco diverge en el área del fondo uterino durante la exploración transversal
- el músculo uterino "sobresale" entre 1,0 y 1,40 cm durante el escaneo longitudinal (si supera los 1,5 cm, esto es un signo de útero bicorne).
¿Cómo se ven los tumores de órganos ginecológicos?
El examen de los órganos pélvicos, incluidos los apéndices, puede revelar enfermedades tanto benignas como tumores malignos. Cada especie tiene su propia característica. características ultrasónicas, pero si se sospecha cáncer, se realiza una biopsia bajo guía ecográfica. Ésta es la única forma de hacer un diagnóstico.
Diagnóstico de fibromas uterinos.
La ecografía ayuda a diagnosticar este tumor, su ubicación, condición, tamaño y cantidad de ganglios.
Miomas uterinos en ecografía:
- parece
- tiene un contorno uniforme, pero no necesariamente claro
- el contorno cercano de los fibromas uterinos tiene mayor ecogenicidad que el distante
- Es posible que no se detecte el contorno lejano.
- hay rayas hiper e hipoecoicas
- La ecografía de los fibromas uterinos submucosos muestra un desplazamiento significativo del eco M
- Los ganglios miomatosos pueden contener quistes y calcificaciones.
Formaciones virales similares a tumores.
Estos son pólipos en el útero. Se definen como formaciones redondas u ovoides que tienen contornos suaves y no cambian la forma del útero.
Los pólipos se ven mejor cuando se inyectan. agente de contraste durante el examen transvaginal.
formaciones malignas
El cáncer de útero no solo se determina mediante este estudio, un ecografista también puede determinar:
- ubicación exacta del tumor
- profundidad de la invasión tumoral en el músculo uterino
- ¿Qué tan estrecho es el cuello uterino del útero?
- visualizar daño a los ovarios y ganglios linfáticos regionales.
El cáncer de cuello uterino se determina mediante ecografía transvaginal:
- formación heterogénea en el área cervical
- hiperecoico
- los contornos son desiguales
- crecimiento en estructuras cercanas.
Debido a la prevalencia generalizada y la alta malignidad del tumor, la detección del cáncer de cuello uterino debe realizarse en todas las mujeres mayores de 30 años. Consiste en realizar una colposcopia, diagnóstico por ultrasonido, un frotis para detectar el virus del papiloma humano (es esto lo que provoca esta patología) con una definición de su tipo.
Especialmente se debe realizar un cribado de cáncer de cuello uterino si se presentan los siguientes síntomas:
- sangrado fuera de la menstruación
- dolor hipogastrico
- Sangrado vaginal asociado con las relaciones sexuales.
- sangrado durante la menopausia
- secreción acuosa
- hinchazón en las piernas no relacionada con problemas cardíacos o renales
- dificultad para orinar.
Otra patología en ecografía.
- La erosión del cuello uterino puede ser visible en la ecografía solo durante un examen transvaginal. El principal método para realizar dicho diagnóstico es la colposcopia.
- La expansión de la cavidad uterina según la ecografía indica el desarrollo de endometritis, es decir, inflamación del útero. Además, se detecta una acumulación de gas en la cavidad uterina, el espesor de la membrana mucosa disminuye y se vuelve heterogénea.
- ¿Cómo se ve el tono del útero en la ecografía? El sonólogo ve engrosamiento local paredes de órganos.
donde realizar el estudio
Un examen de ultrasonido se puede realizar en cualquier centro multidisciplinario. centro Médico o una clínica especializada.
El precio del diagnóstico por ultrasonido depende de cómo se realizará el estudio. Por lo tanto, el costo de un examen transabdominal está dentro de 300-3800 rublos, y el precio de un diagnóstico vaginal está dentro de 500-4000 rublos. Puede preguntar cuánto cuestan dichos diagnósticos en la clínica de su elección por teléfono o averiguarlo en el sitio web.
Así, la ecografía del útero y los apéndices. vista informativa diagnóstico de un gran número de enfermedades de estos órganos. Tiene varias subespecies, cada una de las cuales tiene sus propias características y patología "preferida". Preparación y ejecución diferentes tipos La investigación tiene sus propias características.

¡ATENCIÓN! La información en el sitio es solo para referencia o información popular. Tratamiento correcto y propósito medicamentos sólo se puede llevar a cabo especialista calificado teniendo en cuenta el diagnóstico y la historia clínica.
Diagnóstico y tratamiento exitosos, salud y sentirse bien!.
UziLabLa ecografía de ovarios visualiza la forma, ubicación y tamaño de los ovarios en las mujeres con extrema precisión. Además, el procedimiento en sí es absolutamente indoloro y se realiza rápidamente (unos 15 minutos).
La ecografía del útero y los ovarios también le permite examinar el aparato folicular (contiene los ovarios derecho e izquierdo). Es él quien es responsable de la fertilidad de la mujer. Su diagnóstico se puede realizar en cualquier día del ciclo.
En este artículo hablaremos sobre qué patologías muestra una ecografía de ovario, qué tallas normales ovarios y por qué este método de diagnóstico es seguro. También hablaremos de cómo y cuándo es mejor hacer una ecografía de ovarios.
2 Preparación para el procedimiento.
La preparación para el examen ecográfico de los ovarios es específica de cada uno de los tres métodos. Pero, en general, los tres métodos de preparación combinan su simplicidad.
Entonces, la preparación antes de un examen transabdominal consiste en una dieta de tres días antes del procedimiento. Necesario excluir los siguientes productos:
- repollo;
- legumbres;
- cualquier bebida carbonatada;
- pan negro;
- verduras y frutas crudas.
Una hora antes de la prueba, debes llenar tu vejiga. Volumen de líquido necesario: de 0,5 a 1,5 litros de agua corriente (¡necesariamente sin gas!).
La preparación para el examen transvaginal se lleva a cabo el día antes del procedimiento. Basta con utilizar Espumizan (tres veces según la edad) o cualquier sorbente durante el día. Este procedimiento Hazlo sólo con la vejiga vacía.
Al prepararse para un examen transrectal, se aplican las mismas reglas que para un examen transvaginal. Sin embargo, aún es necesario vaciar el recto varias horas antes del diagnóstico.
Para ello, utilice enemas clásicos, microenemas del tipo "Norgalax" o la introducción supositorios de glicerina. También son adecuados laxantes como Senade y Guttalax.
Este estudio, al igual que el transvaginal, se realiza únicamente con la vejiga vacía. Se debe evitar el alcohol el día de la prueba.
2.1 Los parámetros ováricos son normales
Los folículos de los ovarios, cuya norma es que sean aproximadamente del mismo tamaño entre sí, tienen un tamaño variable. Es decir, no existe un indicador universal que pueda tomarse como norma absoluta.
Pero se conoce el rango de tallas, lo que en cualquier mujer indica la ausencia de patologías. Entonces ovarios de tamaño normal la siguiente:
- longitud: de 30 a 41 milímetros;
- ancho: de 20 a 31 milímetros;
- espesor: de 14 a 22 milímetros;
- Volumen: aproximadamente 12 mililitros cúbicos.
2.2 patologías condicionales
Las patologías condicionales incluyen formaciones quísticas(como ocurre con la enfermedad poliquística), que no representa una amenaza para la vida. Por lo general, desaparecen por sí solos, pero a veces es necesaria una cirugía.
Quiste lúteo (interpretación: cuerpo lúteo tener una cápsula quística). Este quiste puede estar en el lugar donde el óvulo terminado salió del folículo en un día determinado del ciclo.
Un quiste lúteo tiene un diámetro de 30 milímetros (a veces puede ser mayor). Generalmente este quiste Se disuelve por sí solo sin dejar rastros (el cuerpo lúteo no se daña). Esto puede suceder cualquier día del ciclo.
Pero a veces un quiste lúteo puede estar presente durante todo el embarazo de una mujer. En este caso, este quiste desaparecerá sólo cuando el cuerpo lúteo deje de producir progesterona (la placenta lo hará).
Pero aparece un quiste folicular donde aparece (madura) el folículo. Esto también puede suceder cualquier día del ciclo.
Habiendo aparecido en un determinado día del ciclo, este quiste irá aumentando gradualmente su volumen a partir de ese momento. A veces hay una situación en la que el volumen. quiste folicular alcanza valores enormes y se produce la ruptura.
Tal evento se acompaña de dolores agudos en forma de puñal en el área abdominal. En este caso, es necesaria la hospitalización urgente en un hospital quirúrgico (pero preferiblemente en un hospital ginecológico).
2.3 Quistes patológicos
El quiste dermoide se refiere a tumores benignos. El motivo de su formación es una falla en la diferenciación intrauterina (interpretación: identificación) de los tejidos. Puede formarse en cualquier día del ciclo.
En su cavidad se encuentran aquellas células que se suponía que formarían la piel, pero que por error entraron en los ovarios. Los resultados de esto son bastante desagradables: el cuerpo del quiste se llena de uñas, pelos e incluso cartílagos sin formar.
Solo se puede ver con la ayuda de un examen de ultrasonido invasivo (penetrante) (en este caso es mejor usar el método intravaginal). Los resultados y la interpretación de la ecografía para dicho quiste tienen los siguientes parámetros:
- número de formaciones: una, redonda (a veces adherida al cuerpo lúteo);
- se visualizan inclusiones hiperecoicas dentro del quiste (como en la enfermedad poliquística);
- la formación tiene paredes bastante gruesas (de 7 a 15 mm).
No existe ningún método para prevenir la aparición de esta formación. Puede ocurrir, como se mencionó anteriormente, en cualquier día del ciclo.
K potencialmente formaciones peligrosas También incluyen quiste endometrioide. Se forma a partir de los tejidos de la mucosa uterina en cualquier día del ciclo, pero no en el útero, sino en el ovario. Sus características:
- Cantidad: siempre uno (a veces adherido al cuerpo lúteo).
- Tiene espesor de pared variable (de 2 a 8 mm).
- El contorno exterior se asemeja al de los quistes en la enfermedad poliquística (liso, claro).
- El ovario no se diferencia del lado de dicha neoplasia.
- En la cavidad de la formación hay inclusiones que miden menos de dos milímetros y tienen forma de anillo o lineal (que recuerda a un panal).
Lo mejor es buscar un quiste de este tipo mediante una ecografía transvaginal (un examen abdominal sólo verá sus contornos). No hay forma de prevenir la aparición de dicho quiste.
2.4 Detección de quistes ováricos mediante ecografía (vídeo)
2.5 Enfermedades de los ovarios
serio y muy enfermedades peligrosas Cáncer de ovario y enfermedad poliquística. Los resultados de la ecografía transabdominal no siempre visualizan estas patologías, por lo que siempre es mejor utilizar métodos de diagnóstico penetrantes.
Con la enfermedad poliquística, el monitor de ultrasonido muestra un gran número de diferentes tamaños neoplasias (quistes). Su tamaño oscila entre 2 y 9 milímetros. Estos quistes a veces afectan el cuerpo lúteo.
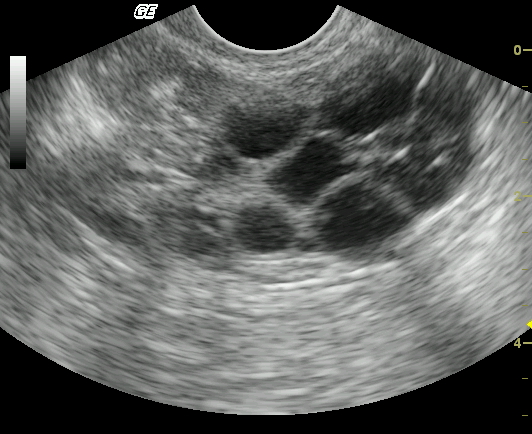
La cantidad de quistes afecta directamente el curso de la enfermedad. Con una gran cantidad de ellos, una mujer se siente peor que con tumores únicos. Se sospecha enfermedad poliquística cuando la imagen muestra:
- hay un aumento en el tamaño de los ovarios (más de 10 cm 3);
- se observa engrosamiento de la cápsula;
- La ecografía visualiza múltiples tumores de ovario.
La enfermedad de ovario más peligrosa es el cáncer. Es importante comprender que el cuerpo lúteo también puede degenerar y convertirse en cáncer.
Muy a menudo, el cáncer de ovario ocurre en mujeres en el llamado menopausia. Es extremadamente raro (como evidencia anecdótica) que el cáncer ocurra en mujeres jóvenes.
El cáncer de ovario suele ser difícil de distinguir de un quiste. Al mismo tiempo, el cáncer de ovario es muy similar a un cistadenoma banal. Pero hay diferencias clínicas, que debería alertar al diagnosticador sobre el cáncer:
- Neoplasia multicámara.
- Propagación de esta neoplasia a órganos vecinos.
- Contenido del quiste que no se puede analizar (sin biopsia).
- Acumulación de líquido en la pelvis y la cavidad abdominal.
Si se sospecha cáncer, investigación adicional. Generalmente esto análisis bioquímico sangre y biopsia obligatoria del tumor.
La ecografía es un método para diagnosticar la afección. órganos internos, basado en la diferente capacidad de los tejidos para absorber ondas ultrasónicas cortas. Como resultado, el médico ve en la pantalla de un monitor especial la estructura ecogénica del órgano, lo que puede indicar una patología particular.
No hay una respuesta clara a la pregunta de cuándo es el mejor momento para hacerlo. Se trata de los objetivos que se proponga el médico.
Empecemos en orden. La ecografía de los ovarios, por regla general, se realiza junto con un examen de toda el área del sistema reproductivo interno de la mujer. Las indicaciones para este diagnóstico incluyen las siguientes situaciones:
Examen preventivo;
Control del tratamiento;
El embarazo;
Sospecha de patología ginecológica;
Cambiar el volumen asignado sangre menstrual;
Sospecha de embarazo, planificación de un embarazo, así como infertilidad;
Al momento de la admisión anticonceptivos hormonales, así como al configurar dispositivo intrauterino.
La ecografía de ovarios se puede realizar de tres formas principales:
- A través del tejido abdominal, es decir. transabdominal. Si una mujer no está embarazada, dicha ecografía debe realizarse con la vejiga llena.
- Por vía transvaginal: el sensor se inserta en la vagina y así se realizan los diagnósticos.
- Método mixto o combinado: la primera inspección se realiza mediante pared abdominal y luego a través de la vagina. Este método es óptimo porque... le permite ver una imagen más precisa de lo que está sucediendo.
La ecografía de los ovarios para determinar la maduración normal de los folículos y la formación de óvulos se realiza los días 5, 9, 11-14, 15. ciclo menstrual. Estos días son “indicativos” para considerar la foliculogénesis de una mujer. Muy a menudo, el diagnóstico en esos días del ciclo se realiza al planificar el embarazo, la infertilidad o para evaluar el resultado del tratamiento.
Para identificar la viabilidad del endotelio, es mejor realizar el diagnóstico entre los 20 y 21 días. En otros casos, la ecografía pélvica se puede realizar en cualquier momento y no existen contraindicaciones para este estudio.
El examen por ultrasonido es el más económico, simple y método informativo diagnóstico de patología ginecológica.
Como se describió anteriormente, existen tres tipos principales de diagnóstico de los órganos del sistema reproductor femenino utilizando ondas ultrasónicas. A cada mujer se le advierte de antemano cuánto líquido debe beber antes del procedimiento y durante cuánto tiempo. Métodos modernos La ecografía de ovarios permite realizar este procedimiento bebiendo una pequeña cantidad de líquido una hora antes del procedimiento.
Si le recetan un método de diagnóstico combinado, prepárese para el hecho de que el médico primero observará los órganos pélvicos a través de los músculos abdominales y luego le pedirán que orine (vacíe la vejiga) para continuar con el diagnóstico. Se inserta una sonda vaginal, cubierta con un condón, en la vagina hasta el cuello uterino; esto incluye tanto los ovarios como el útero. Además, se determina el estado del espacio de Douglas (a veces se acumula líquido aquí). Bien las trompas de falopio no son visibles en la ecografía y no debe haber líquido ni sangre en el espacio retrouterino. La ecogenicidad del útero debe ser homogénea, sin cambios estructurales.
La ecografía de los ovarios se realiza como medida preventiva, o si hay sospechas de tumores, patologías y procesos inflamatorios. Descubrir este cuerpo No es difícil para un especialista. Si una mujer tiene dolor en la parte inferior del abdomen, sangrado fuera del ciclo, dolor durante la ovulación y otros síntomas alarmantes, debe comunicarse inmediatamente con un ginecólogo, quien luego examen ginecológico podrá hacer un diagnóstico preliminar y, si es necesario, derivar a ultrasonografía. no vale la pena estudiar autotratamiento y diagnóstico, ya que no sólo ella vida sexual, pero también la capacidad de concebir y tener un hijo sano.
 Se prescribe un examen de ultrasonido a una mujer si:
Se prescribe un examen de ultrasonido a una mujer si:
- Presente dolor constante abdomen bajo.
- Ella planea quedar embarazada en un futuro próximo.
- Hay dolor durante las relaciones sexuales.
- El dolor durante la menstruación es demasiado intenso.
- Se observan alteraciones del ciclo.
- Hay enfermedades de las glándulas mamarias.
- Inflamación de los apéndices.
- Se observa a la mujer en el proceso de dinámica de FIV.
- El médico sospecha una patología.
- Como medida preventiva.
La ecografía de los ovarios puede detectar mujer una gran cantidad de patologías, enfermedades en etapa preclínica. El estudio también ayuda a diagnosticar neoplasias, evaluar el aparato folicular y la estructura de los ovarios.
Cómo hacer?
Examen de ultrasonido de los ovarios. mujer hacer de varias maneras:
- Transabdominal. Se considera la ecografía transdobinal. método clásico investigación. Reconocido como método informativo si Preparación se llevó a cabo según las recomendaciones. Este estudio es indoloro y no invasivo. No dure más de 15 minutos. Un especialista descifra los resultados.
- Transrectal. Método de investigación de datos hacer a través de agujero anal. Con tal ultrasonido debe haber un especial. Preparación. Se considera un método informativo. Utilizado en casos raros.
- Por vía transvaginal. Usado muy a menudo. Ayuda a diagnosticar enfermedades. primeras etapas, existe la oportunidad de estudiar cuidadosamente bien Y izquierda ovarios. Es necesario prepararse con anticipación, ya que dicho estudio debe realizarse mujer en un día específico del ciclo.
Una vez que el médico haya prescrito un examen de ultrasonido, es necesario aclarar cómo se llevará a cabo para que la mujer pueda prepararse adecuadamente.
Preparándose para una ecografía
Anteriormente se discutió cómo pasa Ultrasonido de los ovarios mujer, y ahora veamos con más detalle cómo se hace Preparación a cada tipo por separado.

¿Cómo se hace el procedimiento?
El procedimiento depende de su tipo:
- Ecografía transabdominal de los ovarios. mujer realizado en decúbito supino. Primero se desnuda al paciente hasta la cintura. En piel Se aplica un gel especial en el abdomen, lo que ayuda a que el sensor se deslice suavemente y evita que entre aire debajo del sensor. El aire en tal situación puede provocar una lectura inexacta en el dispositivo. Gracias a este método izquierda y ovario derecho mujer con más precisión visualizado. Quiste ovárico en ecografía El tipo transabdominal se puede ver sin mucha dificultad.
- Ecografía transvaginal de los ovarios. mujer También se realiza en posición acostada, las piernas deben estar dobladas a la altura de las rodillas. El paciente primero debe desnudarse. la parte de abajo cuerpos. Se coloca un condón en el sensor vaginal y se inserta en la vagina.
- Ecografía transrectal de los ovarios. mujer Se realiza en decúbito supino sobre el lado izquierdo. La paciente primero debe exponer la parte inferior de su cuerpo. Se inserta un pequeño sensor en el ano. Primero se lubrica el sensor con un gel especial y se le coloca un condón desechable.
Todos los tipos de ecografía propuestos se consideran informativos y ayudan al especialista a realizar el diagnóstico correcto, se consideran indoloros y no invasivos.

