ساختار لگن زن. اندام های زنانه لگن کوچک. ناهنجاری های احتمالی در رشد اندام های لگنی در زنان
ماهیچه ها کجا هستند کف لگنزناندر نظر گرفتن ساختار اندام های لگن زنانهبه هر حال، این ماهیچه های لگن کوچک است که می خواهیم با تمرینات کگل، ژیمناستیک برای عضلات صمیمی، روش های تمرینی - وامبلینگ / بیقراری / تناسب اندام صمیمی و همچنین با کمک شبیه سازهای محبوب واژن Jade Egg و توپ های KEGEL برای خودسازی. |
رحم، مثانه، رکتوم دارای ورودی جداگانه (اسفنکتر) هستند. اسفنکترها از ماهیچه های کف لگن عبور می کنند. اندام های لگن ماهیچه های بسیار کشسانی دارند که می توانند به شدت منقبض و کشش پیدا کنند.
مشاهده و تمرینات کف لگن در دوران بارداری فواید اثبات شده علمی برای پیشگیری از بی اختیاری و اختلال عملکرد جنسی دارد. برای جلوگیری از پیوند بیشتر ارتباط بین زایمان طبیعیو زندگی جنسی در کشوری با سزارین بی اهمیت، این متخصص تاکید می کند که نمی توان تضمین کرد که سزاریناز کف شرمگاهی محافظت می کند. او می گوید که زایمان فقط مربوط به ماهیچه ها نیست. به عنوان مثال، وزارت بهداشت هشدار می دهد که سزارین بدون برنامه ریزی خطر مرگ مادر را در مقایسه با خطر زایمان زودرس و سندرم آنژیوز تنفسی 120 برابر افزایش می دهد.
اندام های زنانهلگن کوچکبه اندازه کافی به یکدیگر تناسب داشته باشند و در حالت منحنی قرار بگیرند. در این مورد، رحم بر روی مثانه، مثانه - بر روی واژن قرار می گیرد. رکتوم توسط دنبالچه حمایت می شود. این وضعیت ثبات و عملکرد مناسب اندام های لگن را تضمین می کند. به خصوص چنین حمایتی در وضعیت ایستاده مورد نیاز است. اگر موقعیت صحیح یکی از اندام های لگنی نقض شود، کل سیستم متصل به هم مختل می شود و باعث بیماری اندام های لگن می شود.
برای فیزیوتراپیست السا باراچو، هر زنی که تمایل به باردار شدن دارد باید تحت فیزیوتراپی قرار گیرد. به گفته وی، در هفته بیست و یکم بارداری، عضله ناحیه پرینه تغییر شکل می دهد و این تغییر در دوران بارداری و بعد از زایمان نیز تاثیر خواهد داشت. او خلاصه میکند: «زایمان معمولی یا سزارین، زن تغییری در ماهیچههای کف شرمگاهی خواهد داشت.
او می گوید تفاوت این است که - در مورد زایمان طبیعی - کار روی این عضله به زایمان کمک می کند، در هنگام تبعید، زن در روند زایمان فعال تر می شود و همچنین از آسیب جلوگیری می کند. زایمان معمولی مترادف با مشکلات ناحیه تناسلی نیست. بسیاری از زنان همچنان به افسانه افتادگی مثانه در صورتی که زایمان طبیعی باشد اعتقاد دارند، اما میتواند برای کسانی که سزارین شدهاند اتفاق بیفتد.
عضلات لگنهمه چیز را ایمن نگه دارید اندام های لگنیداخل تا آناتومیک موقعیت صحیح. مانند یک بانوج از زیر لگن کشیده شده است، لایه عضلانی(عضله تناسلی- دنبالچه ای) از داخلی و لایه های بیرونیماهیچه هایی که با هم کار می کنند تا نگه دارند و عملکرد طبیعیاندام های لگن، و بنابراین سلامت زنان. تمرینات کگل همراه با رشد و تقویت عضلات لگن کوچک باعث افزایش جریان خون در لگن می شود. ناحیه لگنکه باعث افزایش نوسازی سلولی می شود.
"تقویت منطقه در دوران بارداری، زایمان و فراتر از آن کمک کرده است." به گفته او، برزیل در حال گذراندن است تغییرات عمدهدر مامایی ما سرزمین سزار هستیم. مدتهاست که در اصل مامایی به این نکته توجه نشده است که زن باردار میشود و تولد او خودبهخود یا حداقل وارد زایمان میشود. ما هنجارهای سزارینغیر قابل قبول در این زمینه چیزهای زیادی زیر فرش انداخته شده است که موضوع کف لگن در دوران بارداری یکی از آنهاست. اما خود زنان با این مشکل که واقعی است و همیشه وجود داشته بیدار شده اند.
جامعه و جامعه پزشکی نیز با روح تجدید ساختار آغشته شده اند مراقبت های زنان و زایمان، و در این انتقال نمی توانیم صحبت در مورد این موضوع را متوقف کنیم. ما باید بتوانیم زایمان طبیعی ایمن و کافی از جمله پیشگیری از اختلالات جنسی سرنشین دار ارائه دهیم. او می گوید که انجام زایمان طبیعی پایان هر بارداری سالم است، هر زنی این توانایی را دارد.
مانند سایر ماهیچه ها عضلات لگنفقط می توان در حالت خوب نگه داشت از طریق ورزش منظم.
ضعیف شدن ماهیچه های پرینه و لگن می تواند منجر به علائمی مانند بی اختیاری ادرار یا مدفوع به دلیل عدم کنترل خود بر عملکرد روده یا مثانه.
روانشناس تایس دافلس ویرا، 35 ساله، پسر دیوید، 2 ساله و 5 ماهه باردار ادوارد است. این یک استثنا برای مدل فعلی برزیلی مراقبت های زایمانی است. اگرچه اطلاعات در مورد اهمیت نظارت بر عضلات در حفره شرمگاهی بخشی از پروتکل پزشکی برای مراقبت های دوران بارداری نیست، او که همیشه رویای زایمان طبیعیاو که در اولین بارداری خود به تنهایی مطالعه کرده بود، به دنبال فیزیوتراپیست بود تا این گروه عضلانی را ارزیابی کند و تمرینات مشخص شده توسط متخصص را انجام دهد.
او اولین فرزند خود را به دنیا آورد و نه تنها یکپارچگی پرینه را تضمین کرد. تقویت منطقه در دوران بارداری، زایمان و پس از آن کمک کرد. او می گوید که در هیچ نقطه ای ادرار نشت کردم و زایمانم بسیار نرم بود. اولین بارداری نه تنها به ادواردا کمک کرد تا بچه را به دنیا بیاورد، بلکه به عنوان یک تجربه انباشته عمل می کند. برای اولین بار از جمله مشکلاتم مثانه و آمیزش در دوران پس از زایمان بود.
عضلات ضعیف لگنهمچنین می تواند منجر به زایمان سخت به دلیل فعالیت ناکافی ماهیچه ها در طی شود فعالیت کارگری، نزول کردن میل جنسیو رضایت از صمیمیت، افتادگی رحم و واژن و حتی افتادگی اعضای داخلیباعث بسیاری از اختلالات و بیماری های اندام های لگن می شود.
بی اختیاری ادرار و مدفوع و اختلالات جنسی از جمله مشکلاتی است که ممکن است در دوران بارداری ایجاد شود. اختلالات کف لگن چند عاملی است: سن، افزایش وزن بیش از حد، زایمان های متعدد، سن و یائسگی. به گفته پزشک، زایمان تنها عامل ایجاد ضایعات در ناحیه شرمگاهی نیست.
او دو فرزند دارد که با سزارین به دنیا آمدند. او می گوید در واقع این عضله من بود که منقبض می شد. السا باراچو همچنین به اختلالات کف شرمگاهی در قسمت خلفی، به نام اختلالات کولوپروکتولیتیک، اشاره می کند که می تواند علت یبوست روده یا بی اختیاری مدفوع باشد. اگر مشکل در قسمت میانی باشد، متخصص توضیح می دهد که ارتباط مستقیم با واژن و اوستر وجود دارد. بنابراین، ورزش این گروه عضلانی از همان حواس پرتی جلوگیری می کند زیرا باعث بهبود حساسیت واژن و افزایش لذت جنسی می شود.
عضلات واژن
واژن یک کانال الاستیک است، یک لوله عضلانی به راحتی قابل کشش است که فرج و رحم را به هم متصل می کند. متوسط طول (عمق) واژن بین 7 تا 12 سانتی متر است.اندازه کانال واژن برای هر خانم ممکن است کمی متفاوت باشد.
دیواره های عضله واژن از سه لایه داخلی، میانی (عضلانی) و بیرونی تشکیل شده است.
با این حال، رابطه جنسی یک وضعیت سلامتی است که نیاز به تجزیه و تحلیل چند عاملی نیز دارد. ماهیچه ها می توانند کمک کنند، اما این کار را نمی کنند. عامل ایجاد کنندهلذت جنسی فیزیوتراپیست توضیح می دهد که رضایت جنسی چهار مرحله دارد - میل، برانگیختگی، ارگاسم و تفاهم. " ضعف عضلانیبه مرحله برانگیختگی آسیب می رساند.
السا باراچو بیشتر توضیح می دهد که درد در روابط جنسیممکن است نشانه ای از یک ماهیچه هایپرتونیک باشد که از شل شدن فیبر جلوگیری می کند. او توضیح می دهد: «در این مورد، ابتدا باید آن عضله را درمان کنیم و سپس روی افزایش قدرت کار کنیم.
|
عضلات واژناز ماهیچه های صاف تشکیل شده اند. بستههای عضلانی عمدتاً در جهت طولی هستند، اما بستههای دایرهای نیز وجود دارد. در قسمت فوقانی عضلات واژن به عضلات بدن رحم منتقل می شوند. در قسمت پایین واژن، ماهیچه ها قوی تر می شوند و به تدریج در عضلات پرینه می بافند. ماهیچه های واژن، مانند هر عضله صاف، نمی توان آگاهانه کنترل کرد، اما در عین حال می توان عضلات واژن را در حین زایمان به شدت کشید. تشخیص اختلال عملکرد کف سرنشین دار توسط پزشک انجام شد. فیزیوتراپیست ماهیچه های کف لگن را ارزیابی می کند تا تشخیص دهد که آیا نقص عصبی عضلانی وجود دارد یا خیر. این ارزیابی عملکردیشامل بازرسی، اتصال ساختارهای عضلانی و آزمایش با استفاده از تجهیزاتی است که پارامتر حرفه ای را ارائه می دهد که به تأیید درجه قدرت عضلانی و اندازه گیری فعالیت الکتریکی فیبر کمک می کند. از طریق اشتها، یک زن می تواند با اطمینان بیشتری از انقباض احتمالی یک عضله خاص آگاه شود. السا باراچو نیاز به خودشناسی را تقویت می کند آناتومی زن، که می تواند مانند دیدن اشکال یا لمس کردن باشد. در اکثریت قریب به اتفاق موارد، درمان شامل تمرینات فیزیوتراپی است، اما بسته به نوع آسیب، ممکن است نیاز به جراحی داشته باشید. Claudia Soares Laranjeira می گوید: «تمرینات ساده هستند و عمدتاً شامل انقباض و شل شدن این عضله هستند و می توانند در خانه انجام شوند. شما می توانید با تغییر فشار داخل شکم، افزایش قدرت آن، فشرده سازی و کاهش آن، آرامش، فشرده سازی عضلات کانال واژن را کنترل کنید. |
 |
فشار داخل شکمی ایجاد می شود حفره شکمی، که از پایین توسط عضلات کف لگن ، از بالا توسط دیافراگم تنفسی ، از جلو و پهلو - توسط عضلات عرضی پرس ، پشت - توسط عضلات پشت محدود می شود.
این مشکلی است که مدت هاست مرا آزار می دهد. او میگوید، وقتی این امکان وجود نداشت، او از جاذبها استفاده کرد تا ناراحتی را به حداقل برساند. او تمرینات را یاد گرفته است، به طور دوره ای به فیزیوتراپیست مراجعه می کند و در مرحله متفاوتی از زندگی زندگی می کند.
سخنرانی رایگان و آزاد برای عموم: 13 می، از ساعت 5 تا 6، اتاق تورمالین، Minascentro - آماده سازی بدن برای بارداری، زایمان و دوره پس از زایمان- مراقبت ویژه از فلپ و شکم. حفظ عملکرد ماهیچه های کف ساق پا برای به دست آوردن خوب چقدر مهم است فعالیت جنسی? تیمهای ما با زنان باردار کار میکنند تا از بروز فیستولهای زایمانی جلوگیری کنند، در حالی که به زنان مبتلا به این بیماری نگاه میکنند و پیشنهاد میکنند. حمایت روانیتا به آنها کمک کند تا زندگی خود را بازسازی کنند.
اگر همزمان عضلات کف لگن را تحت فشار قرار دهید، دیافراگم تنفسی را پایین بیاورید و عضلات شکم را جمع کنید، فشار داخل شکم افزایش می یابد و دیواره های کانال واژن (واژن) فشرده می شود.
تکنیک فشرده سازی واژن عمدتاً در هنگام صمیمیت، برای فشرده سازی قوی تر آلت تناسلی همسر در تمام طول واژن یا ماساژ دیواره های کانال واژن استفاده می شود.
در حالی که هر زنی ممکن است مستعد ابتلا به فیستول باشد، بیشتر موارد در کشورهای آفریقایی رخ می دهد. این حسابه تا اندازه زیادی مشکل پنهانکه زنان جوانی را تحت تأثیر قرار می دهد که در خانه در مناطق دورافتاده و فقیر با دسترسی اندک یا بدون دسترسی به مراقبت های بهداشتی مادر، زایمان می کنند.
اگر زنی زایمان سختی را تجربه کند و در نتیجه با فیستول مامایی مواجه شود، خانواده و جامعه او اغلب او را منزوی می کنند. به دلیل این انگ اجتماعی، زن کمتر تحت مراقبت قرار می گیرد. چه چیزی باعث ایجاد فیستول می شود؟ تقریباً تمام فیستول ها به دلیل انسداد ایجاد می شوند. در مناطق دورافتاده آفریقا که بیمارستانهای کمی وجود دارد، ماماها و مراقبتهای مامایی نادر هستند، عوارض میتواند زایمان را برای چند روز طولانی کند.
چگونه عضلات کف لگن خود را تقویت کنیم
برای رشد عضلات کف لگنو توانایی کنترل آنها، استفاده از تمرینات کگل، ژیمناستیک برای ماهیچه های صمیمی، wumbilding / imbilding و تکنیک های مشابه.
برای توسعه یک مهارت مدیریت فشار داخل شکمی از شبیه سازهای پنوماتیک واژینال استفاده کنید.
مطالب مشابه
بدون دسترسی به سزارین اورژانسی، این عوارض می تواند کشنده باشد. با این حال، اگر زن در حال زایمان باشد، آسیب های کانال زایمان طبیعی شایع است. در حین زایمان ممکن است به دلیل بزرگی سر نوزاد که برای لگن مادر بزرگ است و یا حتی سایز لگن که می تواند بسیار کوچک باشد، تولد نوزاد قطع شود. اگر رحم به درستی کار نکند، ممکن است زایمان نیز خاتمه یابد.
هنگامی که سر نوزاد به بخشی از کانال زایمان فشار می آورد، بافتی که آن را می پوشاند در نهایت می میرد و سوراخ، فیستول، اتصال غیر طبیعی بین واژن و مثانه، واژن و کانال رکتوم یا هر دو. این اشک هرگز خوب نمی شود به طور طبیعی، و معمولاً نوزاد مرده به دنیا می آید که بیشتر از مادر رنج می برد.
تمرینات کگل برای زنان - کمک به افتادگی رحم، بی اختیاری ادرار
ژیمناستیک کگل برای عضلات کف لگن - مجموعه ای از تمرینات طبق روش کگل
اگرچه موارد نادر است، جراحان ما تعداد کمی از موارد فیستول مامایی ناشی از سوء استفاده جنسی شدید را نیز درمان کرده اند. علائم فیستول به دلیل سوراخ غیرطبیعی که در مثانه یا راست روده ایجاد شده است، یک زن مبتلا به فیستول از بی اختیاری ادرار و مدفوع مداوم از طریق واژن خود رنج می برد. مایعات باعث بوی بدو می تواند باعث زخم یا سوختگی در پاهای زن شود.
به طور معمول، زنان در تلاش برای کاهش جریان ادرار، مصرف مایعات خود را به شدت کاهش می دهند، که می تواند منجر به بیماری کلیوی یا سنگ کلیه شود. در بیشتر موارد، زنان مبتلا به فیستول های مامایی ایجاد می شوند علائم روانی. به خاطر اینکه علائم فیزیکیآنها دائماً توسط جامعه طرد می شوند و شوهران خود را ترک می کنند که به دنبال همسری "سالم" هستند.
دستورالعمل های گام به گام برای انجام تمرینات با شبیه ساز KEGEL BALLS - تکنیکی برای توسعه مستقل. همچنین می توان از مربی Jade Egg استفاده کرد. توجه! فقط پس از تقویت اولیه عضلات لگن با کمک ورزش بدون تجهیزات
عوارض حین زایمان گاهی اوقات می تواند باعث آسیب عصبی شود که منجر به فلج شدن یک یا هر دو پای زن یا مشکل در خم کردن پاهای او می شود، وضعیتی که به عنوان "افتادگی پا" شناخته می شود. این مسائل می تواند زنان را بیشتر منزوی کند که به نوبه خود منجر به سوءتغذیه و طرد شدن از جامعه می شود.
درمان فیستول. به لطف مراقبت با کیفیت مامایی، فیستول قابل پیشگیری است - این وضعیت در کشورهای توسعه یافته ناپدید شده است. در برخی موارد، ترمیمهای ساده ممکن است تا 45 دقیقه طول بکشد، اما بسیاری از آنها پیچیدهتر هستند و نیاز به چندین روش انجام شده توسط جراحان بسیار آموزش دیده دارند. تنها چند مؤسسه در آفریقا این تکنیک های تخصصی را آموزش می دهند.
|

پس از عمل، بیمار باید کاتتر را به مدت چند هفته به مثانه متصل نگه دارد و نحوه انجام آن را یاد بگیرد. تمرینات لگنیبرای تقویت عضلات خود خوشبختانه، زنانی که فیستول مامایی ترمیم شده دارند، در صورت دریافت مراقبت های دوران بارداری کافی، می توانند در آینده صاحب نوزادان سالم شوند.
آموزش ماماهای محلی برای کمک به زایمان ایمن مادر اهمیت. آنها می توانند ارزیابی کنند که آیا مادر با زایمان مشکل دارد و قبل از اینکه خیلی دیر شود کمک دریافت کند. با این حال درمان کاملفراتر از جنبه جراحی است.
آناتومی توپوگرافیک لگن کوچک.
تاز،لگن.
مرز ها.لگن قسمتی از بدن است که بین شکم و اندام های تحتانیو از خارج توسط استخوان های لگن، ساکروم، دنبالچه و از پایین توسط پرینه محدود می شود.
نشانه های خارجی:
تاج ایلیاک، crista iliaca; - ستون فقرات ایلیاک قدامی فوقانی، اسپینا iliaca anterior superior; - سل شرمگاهی، tuberculum pubicum; - سمفیز شرمگاهی، سمفیز پوبیکا; - سطح پشتی ساکروم، رخساره dorsalis os sacrum. - دنبالچه، os دنبالک؛ - سل ایسکیال، غده ایسکیادیکوم; - سیخ بزرگتراستخوان ران، تروکانتر ماژور استخوان فمورالیس; - زاویه زیر شرمگاهی، angulus subpubicus
تفاوت های فردی، جنسیتی و سنی:
1. ویژگی های فردی لگن. این شامل نسبت های مختلف قطر طولی و عرضی حلقه لگن است. با یک نوع تنوع شدید، قطر طولی بزرگتر از عرضی است، در حالی که لگن از طرفین، محور "فشرده" می شود. اندام های لگنیبیشتر به سمت ساکروم متمایل است. با نوع دیگری از تنوع، قطر طولی کمتر از عرضی است، لگن در جهت قدامی خلفی "فشرده" می شود و محورهای اندام های لگن به سمت سمفیز شرمگاهی متمایل می شوند.
2. تفاوت های جنسی در اسکلت لگن: - بال ها ایلیومدر زنان، آنها بیشتر به صورت افقی قرار دارند، بنابراین در زنان لگن پهن تر و پایین تر از مردان است. - شاخه های پایینی استخوان های شرمگاهی در زنان در یک زاویه مبهم قرار دارند و یک قوس شرمگاهی، آرکوس پوبیس را تشکیل می دهند. در مردان، آنها در یک زاویه حاد قرار دارند و یک زاویه زیر شرمگاهی، angulus subpubicus را تشکیل می دهند.
حفره لگن در زنان به شکل یک استوانه منحنی است، در مردان - مخروط منحنی.
شیب لگن، لگن شیب - زاویه بین صفحه افقی و صفحه دیافراگم لگن فوقانی - در زنان 55-60، در مردان 50-55.
3. تفاوت سنی. در زمان تولد، لگن از 3 قسمت تشکیل شده است که هر کدام دارای هسته های استخوان سازی هستند. هر سه قسمت - ایلیاک، ایسکیال و شرمگاهی - توسط لایههایی از غضروف در استابولوم به هم متصل میشوند. حفره ایلیاک تقریباً وجود ندارد. در 7 سالگی استخوان لگندو برابر می شود، سپس تا 12 سال، رشد کند می شود. در سن 13-18 سالگی، قسمت هایی از استخوان لگن با هم رشد می کنند، استخوان بندی آنها به پایان می رسد. سینوستوز نهایی تمام عناصر استخوان لگن تا سن 25 سالگی کامل می شود.
دیواره های لگن.استخوان های شرمگاهی، ایلیاک، ایسکیال، ساکروم و دنبالچه را محدود کنید.
کف لگندیافراگم لگنی، لگن دیافراگمی، و تا حدی دیافراگم ادراری تناسلی، دیافراگم ادراری تناسلی را تشکیل می دهند.
دیافراگم ادراری،دیافراگم ادراری تناسلی. توسط 2 عضله تشکیل می شود: عضله عرضی عمیق پرینه و اسفنکتر خارجی مجرای ادرار.
D دیافراگم لگنی. توسط 2 عضله تشکیل می شود: عضله ای که مقعد را بالا می برد، m. بالابر آنی، و ماهیچه دنبالچه، m. دنبالچه
کف حفره لگن. حفره لگن به سه طبقه تقسیم می شود: فوقانی - صفاقی، حفره لگنی صفاقی، میانی - زیر صفاقی، حفره لگنی زیر صفاقی، تحتانی - زیر جلدی، یا پرینه، حفره لگن زیر پوستی. پرینه.
سیر صفاق در لگن مرد. در اینجا، صفاق از دیواره قدامی شکم به مثانه می رود و دیواره بالایی را می پوشاند، تا حدی - پهلو و پشت. در طرفین مثانه، صفاق حفره های پاراوزیکال را تشکیل می دهد. در سطح سمفیز، صفاق plica vesicalis transversa را تشکیل می دهد. صفاق که در امتداد دیواره خلفی مثانه پایین می آید، لبه های داخلی آمپول های مجرای دفران، بالای غدد منی را می پوشاند و به سمت راست روده می رود و یک فرورفتگی رکتووزیکال به نام excavatio rectovesicalis را تشکیل می دهد. علاوه بر این، قسمت فوق آمپول رکتوم از همه طرف با صفاق پوشیده شده است، آمپول از 3 طرف تا حد زیادی پوشیده شده است و قسمت پایینرکتوم به هیچ وجه توسط صفاق پوشانده نشده است.
سیر صفاق در لگن زن.در اینجا صفاق نیز از دیواره قدامی شکم به مثانه عبور می کند و یک چین عرضی را تشکیل می دهد، سپس دیواره های فوقانی و خلفی آن را می پوشاند. پس از آن، به سطح قدامی رحم در سطح تنگه آن عبور می کند و یک حفره کم عمق وزیکوترین به نام excavatio vesicouterina را تشکیل می دهد. در سطح قدامی رحم، صفاق فقط بدنه رحم را می پوشاند. در سطح خلفی رحم، صفاق بدن، قسمت فوق واژینال دهانه رحم و فورنیکس خلفیواژن و به راست روده می رود و یک حفره عمیق رکتوم رحمی به نام excavatio rectouterina (فضای داگلاس) تشکیل می دهد. این توسط چین های صفاق - plicae rectouterinae محدود می شود که تا سطح قدامی ساکروم ادامه می یابد.
فاسیا و فضاهای سلولی، ارتباط آنها با فضاهای سلولی مناطق مجاور.
فاسیای لگن جداری، فاشیا لگن جداری، پشت سطح قدامی ساکروم را می پوشاند و به آن پیش خاجی، فاشیا پری ساکرالیس می گویند، در طرفین - ماهیچه های جداری: m. پیریفورمیس، م. obturatorius internus، با نامهای مربوطه (fascia obturatoria، fascia m. piriformis)، در جلو - سطح خلفی سمفیز و شاخههای بالایی استخوانهای شرمگاهی، از پایین - سطح بالایی m. بالابر آنی.
فاسیای احشایی لگن،فاسیا لگن احشایی، قسمت های خارج صفاقی اندام های لگنی را در مردان خط می کشد و دو خار ساژیتال را تشکیل می دهد که از استخوان های شرمگاهی تا ساکروم امتداد دارند. بخشی از فاسیای احشایی که از استخوان شرمگاهی تا غده پروستات در مردان یا به مثانه در زنان امتداد دارد، شرمگاهی-پروستات، lig نامیده میشود. پوبوپروستاتیکوم یا پوبیک-کیستیک، lig. پوبووزیکال، رباط. این رباط ها دسته هایی از فیبرهای عضلانی صاف را همراهی می کنند. Puboprostaticus و m. Pubovesicalis. خارهای ساژیتال فاسیای احشایی، واقع در پشت مثانه، همچنین حاوی دستههایی از فیبرهای عضلانی صاف هستند که چندین ماهیچه را تشکیل میدهند: رکتوکوکسیژیال، m. sacrococcygeus; رکتووزیکال، m. رکتووزیکالیس در مردان و رکتوم رحم در زنان. پوشاننده اندام های لگنی، فاسیای احشایی لگن یک کپسول راست روده (کپسول آمیوس) و یک کپسول را تشکیل می دهد. پروستات(کپسول پیروگوف-ریتزیا).
فضاهای سلولیفضاهای سلولی اصلی لگن کوچک در کف زیر صفاقی لگن قرار دارند.
ذره ایفضاهای سلولیشکاف هایی بین دیواره اندام و فاسیای احشایی هستند. فضاهای سلولی احشایی پاراوزیکال، پارا پروستاتیک، پاراواژنال، پاراسرویکال و پاراکتال وجود دارد.
فضاهای سلولی جداریدر کف زیر صفاقی لگن کوچک یک زن چهار وجود دارد: رتروپوبیک (پیش وزیکال). دو جانبی و پره ساکرال (رکتال خلفی). در مردان، یک پنجم بیشتر , فضای سلولی رترووزیکال
ویژگی های کودکان.
فاسیای لگن بسیار نازک و شل است. فاسیای جداری نزدیک به غلاف فاسیال عروق جداری است. فضاهای سلولی جداری و نزدیک اندام حاوی مقدار کمی بافت چربی است که باعث می شود قدامی و
فضای داگلاس خلفی
عروق ایلیاک داخلی.
تنه شریانی اصلی که خون را به اندام های لگن می رساند درونی؛ داخلیشریان ایلیاک، آ. iliaca interna.
شاخه های شریان ایلیاک داخلی:
- جداری: A. ileolumbalis.، A. sacralis lateralis.، A. obturatorius.، A. glutea superior.، A. glutea inferior.
- ذره ای :, A. umbilicalis (a. vasicalis superior).، A. vesicalis inferior.، A. rectalis media.، A. pudenda interna. A. Uterina (a. ductus deferentis).
در سطح لبه بالایی سوراخ سیاتیک بزرگ a. iliaca interna به تنه های قدامی و خلفی تقسیم می شود.
از صندوق عقب سرچشمه می گیرند شریان های احشایی عمدتا: aa رحم، vesicalis inferior، رکتالیس مدیا. دو شریان های جداری، aa. umbilicalis et obturatoria، به سمت جلو هدایت می شوند. شریان نافی دارای دو قسمت است: یک قسمت باز به نام pars patens که شریان وزیکال فوقانی و شریان واز دفران از آن خارج می شود و قسمت بسته pars occlusa. این قسمت از بین رفته شریان به فاسیای احشایی مثانه می رسد و سپس همراه با آن به سمت ناف می رود.
قسمت انتهایی تنه قدامی در دهانه پیریفورم به اندام تناسلی داخلی تقسیم می شود. Pudenda interna، و گلوتئال تحتانی، a. گلوتئا تحتانی، شریان ها.
تنه خلفی شریان ایلیاک داخلی شریان های جداری را منتشر می کند: aa sacrales laterales، iliolumbalis et glutea superior. A. iliolumbalis با شاخه های کمری و ایلیاک خود با شریان های کمری و بین دنده ای و با یک سیرکوم فلکسا ایلیوم پروفوندا و شریان های گلوتئال آناستوموز می کند. به همین دلیل، جریان خون جانبی زمانی رخ می دهد که شریان ایلیاک مشترک مسدود شود.
تخلیه وریدی از اندام های لگنیابتدا در شبکه وریدی انجام می شود که نام های مشابهی دارند: pl. venosus rectalis، pl. venosus vesicalis، pl. venosus prostaticus، pl. venosus uterus, pl. ورید واژینالیس سپس خون از این شبکه ها به داخل جریان می یابد ورید ایلیاک داخلیکه در عمق بیشتری از شریان و در داخل آن قرار دارد. وریدهای جداری شریان ها را به شکل عروق جفتی همراهی می کنند.
ویژگی های کودکان.
شریان های لگن کوچک نوزاد به دلیل ویژگی های خونرسانی به جنین ویژگی های خاص خود را دارند: شریان ایلیاک مشترک، ایلیاک داخلی (تنه قدامی آن) و شریان های بند ناف با یک واحد نشان داده می شوند. کشتی اصلیهمان قطر در سراسر
شبکه خاجی.
این توسط شاخه های قدامی IV و V کمری و شاخه های قدامی اعصاب نخاعی خاجی I، II، III، IV که از سوراخ ساکرال قدامی خارج می شوند تشکیل می شود. روی سطح قدامی عضله پیریفورمیس قرار دارد.
از شبکه خاجیشاخه های کوتاه و بلند را ترک کنید. شاخه های کوتاه n obturatorus در امتداد دیواره جانبی لگن به سمت سوراخ مسدود کننده هدایت می شود. N. gluteus superior با همان شریان و ورید وارد دهانه اپیپیریفرم می شود. N. gluteus inferior و n. پودندوس از طریق سوراخ پیریفورم از حفره لگن خارج می شود. علاوه بر این، n. پودندوس، شریان های داخلیو سیاهرگ ها از طریق سوراخ سیاتیک کمتر وارد حفره ایسکیورکتال می شوند.
همراه با آنها به ناحیه گلوتئال می روند طولانیشاخه های شبکه خاجی - n ischiadicus و n.cutaneus femoris posterior و به دهانه پیریفورم با عروق گلوتئال تحتانی فرستاده می شوند.
شبکه هیپوگاستریک تحتانی، plexus hypogastricus inferior، - یک شبکه رویشی، شامل شاخه های سمپاتیک پس از گره، گره های پاراسمپاتیک و رشته های حسی برای عصب دهی اندام های لگنی. به شکل صفحه ای از استخوان خاجی به مثانه فرود می آید.
عروق لنفاوی و غدد لنفاوی منطقه ای.
گروه های غدد لنفاوی: در امتداد شریان های ایلیاک خارجی و مشترک (از اندام تحتانی آزاد؛ در امتداد شریان ایلیاک داخلی (از اندام های لگنی)؛ پشت رکتوم (از ساکروم، دنبالچه).
خروج لنفدر لگن از طریق سه گروه گره انجام می شود. اولین مورد در امتداد عروق ایلیاک داخلی قرار دارد: nodi iliaci interni. لنف را از اندام های لگن جمع آوری می کند. گروه دوم - nodi iliaci externi et communes، در امتداد بیرونی و مشترک قرار دارند شریان های ایلیاک. آنها لنف را از اندام تحتانی، قسمت های تحتانی دیواره شکم، لایه های سطحی پرینه، از اندام های تناسلی خارجی دریافت می کنند. گروه سوم - گره های خاجی، نودی ساکرال ها، لنف را از دیواره پشتی لگن و از راست روده جمع آوری می کنند. گره هایی که در دو شاخه شدن شریان های ایلیاک مشترک قرار دارند، اینتریلیاک، nodi interiliaci نامیده می شوند. آنها لنف را هم از اندام های لگنی و هم از اندام تحتانی دریافت می کنند.
اندام های لگنی مردانه.
توپوگرافی مثانه.
مثانه در آن قرار دارد بخش قدامیلگن کوچک، پشت استخوانهای شرمگاهی و سمفیز، وقتی مثانه یک فرد بالغ پر شود، از حفره لگن فراتر میرود و از استخوانهای شرمگاهی بالا میرود. بالا، بدن، پایین و گردن را متمایز می کند. دیواره مثانه دارای لایه های عضلانی و زیر مخاطی کاملاً مشخصی است. هیچ چین و لایه زیر مخاطی در پایین مثانه وجود ندارد، غشای مخاطی با غشای عضلانی ترکیب می شود. در اینجا یک سکوی مثلثی شکل trigonum vesicae یا مثلث لیتا. صفاق که از دیواره قدامی شکم به مثانه می گذرد، یک چین عرضی را تشکیل می دهد و قسمت بسیار کوچکی از دیواره قدامی، دیواره های فوقانی و خلفی را می پوشاند. با عبور از دیواره پشتی به راست روده، صفاق چین وزیکو-رکتال و شکاف تازیکورکتال، excavatio rectovesicale را تشکیل می دهد.
در ناحیه زیر صفاقی، مثانه یک فاسیای احشایی مشخص دارد. بین دیواره مثانه و فاسیا در فضای اطراف در یک لایه کاملاً مشخص از فیبر شل شبکه وریدی مثانه قرار دارد.
سینتوپی مثانه.
سطح قدامی مثانه که توسط فاسیای احشایی پوشانده شده است در مجاورت آن قرار دارد شاخه های بالاییاستخوان های شرمگاهی و سمفیز شرمگاهی که توسط لایه ای از بافت همبند سست فضای سلولی رتروپوبیک (پیش وزیکال) از آنها جدا شده است. آمپول های مجرای دفران، غدد منی، بخش های انتهایی حالب ها و فاشیا رکتوپروستاتیکا (سپتوم رکتووزیکال) در مجاورت سطح خلفی مثانه قرار دارند.
مجرای دفران و حالب هایی که از زیر و بیرون از آنها عبور می کنند تا مدتی به سطوح جانبی مثانه می پیوندند. از بالا و از طرفین تا مثانه، حلقههای یک کولون یا سکوم نازک، سیگموئید و گاهی عرضی با آپاندیس که توسط صفاق از آن جدا شده است، مجاورند. پایین مثانه روی پروستات قرار دارد.
تامین خون مثانه. از سیستم a انجام می شود. iliaca interna. یک یا دو الف. vesicalis superior اغلب از قسمت غیر محو a جدا می شود. umbilicalis، a. vesicalis inferior - مستقیماً از تنه جلو a. iliaca interna یا از شریان مسدود کننده.
وریدهای مثانهشبکه ای را در فضای سلولی احشایی مثانه تشکیل می دهند. از آنجا خون به آنجا فرستاده می شود شبکه وریدیمثانه و پروستات که در فضای رتروپوبیک قرار دارند. علاوه بر این، خون به داخل v جریان می یابد. iliaca interna.
تخلیه لنف از مثانه. در nodi lymphoidei iliaci، واقع در امتداد شریان ها و وریدهای ایلیاک خارجی، و در nodi lymphoidei iliaci interni و sacrales انجام می شود.
عصب دهی مثانه. شبکه عصبی هیپوگاستر فوقانی و تحتانی، اعصاب اسپلانکنیک لگن و عصب پودندال که بر روی دیواره های مثانه و به ویژه در محل تلاقی حالب ها و اطراف آنها تشکیل می شوند، شبکه وزیکالیس در عصب دهی مثانه شرکت می کند.
ویژگی های کودکان.
در نوزادان و کودکان خردسال، توپوگرافی اندام های لگن به طور قابل توجهی با بزرگسالان متفاوت است. مثانه بیشتر در بالای سمفیز قرار دارد، دیواره قدامی آن توسط صفاق پوشانده نشده و در مجاورت دیواره قدامی شکم قرار دارد. مجرای ادرار از دیواره بالایی مثانه تا ناف امتداد دارد. دومی به سرعت خالی و محو می شود و به طناب بافت همبند تبدیل می شود. با افزایش سن کودک، افزایش حفره لگن رخ می دهد و مثانه، به عنوان مثال، پایین می آید و در حالت خالی، در حفره لگن کوچک پشت مفصل شرمگاهی قرار می گیرد.
توپوگرافی حالب ها.
میزنای - اندام جفت شده، در طول خود دارای 3 باریک شدن است: در ابتدای حالب، در محلی که قسمت شکمی حالب به قسمت لگنی می رود و در محلی که به مثانه می ریزد.
قسمت لگنی حالب که تقریباً نصف طول آن است از خط مرزی لگن شروع می شود. در سطح این خط، حالب چپ از شریان ایلیاک مشترک و حالب راست از شریان ایلیاک خارجی عبور می کند.
علاوه بر این، حالب در دیواره جانبی لگن در فضای سلولی جانبی از سمت تنه های عصبی و عروق ایلیاک داخلی لگن و از طرف راست روده قرار دارد. سپس حالب از بسته نرم افزاری عصبی عروقی مسدود کننده و ابتدای شریان نافی عبور کرده و به سمت پایین مثانه می رود.
در اینجا حالب از بین دیواره خلفی مثانه و دیواره قدامی جانبی آمپول راست روده عبور می کند و با زوایای قائم با مجرای دفران که به سمت بیرون از آن و جلوی غدد منی قرار دارد عبور می کند.
تامین خونحالب های لگنی از aa انجام می شود. rectales mediae و aa. vesicales inferiores
خون بدون اکسیژنبه vv می ریزد. بیضه ها و vv. iliacae internae.
حالب های لگنی عصبي شدهاز شبکه های هیپوگاستر فوقانی و تحتانی، و در قسمت تحتانی آنها عصب پاراسمپاتیک را از nn دریافت می کنند. splanchnici pelvini.
خروج لنفاز حالب های لگنی در غدد لنفاوی ایلیاک رخ می دهد.
توپوگرافی پروستات
پروستات از 30 تا 50 غده تشکیل شده است که ماده غده ای را تشکیل می دهد و یک ماده عضلانی به نام سوبستانشیا عضلانی که نمایانگر استرومای غده است. غدد از طریق مجرای پروستاتی به قسمت پروستات مجرای ادرار باز می شوند. پروستات در کف زیر صفاقی لگن کوچک قرار دارد. شکل مخروطی دارد و به سمت پایین و به سمت دیافراگم ادراری تناسلی هدایت می شود. پایه پروستات در زیر مثانه قرار دارد. پروستات دارای دو لوب و یک تنگ است. پروستات دارای یک کپسول احشایی فاسیال به نام کپسول پروستاتیک (Pirogov-Retzia) است که از آن به استخوان های شرمگاهیبرو میلی متر (ligg.) puboprostatica.
سینتوپی پروستات.
در بالای پروستات پایین مثانه، غدد منی و آمپول های مجرای دفران قرار دارند. در زیر دیافراگم ادراری تناسلی، در جلو، سطح خلفی سمفیز شرمگاهی، در پشت، فاسیا رکتوپروستاتیک Denonville-Salishchev و آمپول راست روده قرار دارد. پروستات به راحتی از طریق راست روده قابل لمس است.
خون رسانی به پروستاتتوسط شاخه هایی از aa انجام می شود. vesicales inferiores و aa. rectales mediae (از a. iliaca interna). وینیک شبکه وریدی به نام شبکه پروستاتیک تشکیل می دهد که با شبکه وزیکالیس ادغام می شود. خون بیشتر به v جریان می یابد. iliaca interna.
عصب دهیانجام شاخه های شبکه هیپوگاستر پایین.
خروج لنفاز پروستات در انجام می شود غدد لنفاویواقع در امتداد a. iliaca interna، a. iliaca externa و روی سطح لگنی ساکروم.
توپوگرافی مجرای دفران
بخش لگنی مجرای دفران در کف زیر صفاقی لگن کوچک قرار دارد که به جداری، میانی و کیستیک تقسیم می شود. این قسمت در فضای سلولی رترووزیکال قرار دارد.
مجرای دفران که از حلقه عمیق اینگوینال خارج می شود، ابتدا با شریان به همین نام همراه می شود و سپس آن را ترک می کند، از بیرون به داخل و پایین می رود. اپی گاستر تحتانی گرد کردن الف. et v. iliacae externae، مجرای دفران به صورت داخلی و عقب به سمت فضای جانبی لگن هدایت می شود. در اینجا از بسته عصبی عروقی مسدود کننده، شریان نافی و شریان های کیستیک فوقانی عبور می کند.
مجرای دفران که در داخل این عروق قرار گرفته است به دیواره جانبی مثانه می رسد، سپس بین حالب و سطح خلفی مثانه عبور می کند و آمپول مجرای دفران را تشکیل می دهد. در دیواره پشتی مثانه، آمپول در قسمت داخلی حالب و غده منی قرار دارد.
مجرای آمپول با ادغام با مجرای غده منی، مجرای خروجی، مجرای انزالی را تشکیل می دهد، مجرای انزالی که به پروستات نفوذ کرده و به سمت پروستات باز می شود. غده بذربه مجرای ادراری پروستات مجرای دفران با خون از a تامین می شود. مجرای دفرنتیس
توپوگرافی غدد منی.
آنها برآمدگی های ساکولار خارج از قسمت های انتهایی مجرای دفران هستند. آنها توسط فاسیای احشایی احاطه شده اند و بین دیواره خلفی مثانه و دیواره قدامی آمپول رکتی قرار دارند.
سینتوپی غدد منی.
در جلوی غدد دیواره خلفی مثانه و قسمت نهایی حالب ها قرار دارد. از نظر داخلی، آنها با آمپول در مجاورت مجرای دفران قرار دارند. بخش های پایین ترغدد در قاعده پروستات قرار دارند و بخش های سوپرومدیال توسط صفاق پوشانده شده و از طریق آن با حلقه های روده تماس پیدا می کنند.
تامین خونغدد منی توسط aa انجام می شود. vesicalis inferior et rectalis media. سیاهرگ ها به داخل شبکه وزیکالیس تخلیه می شوند.
عصبي شدهشبکه های هیپوگاستر تحتانی
تخلیه لنفاز غدد منی از طریق عروق لنفاوی مثانه به غدد لنفاوی واقع در امتداد شریان های ایلیاک و روی ساکروم می رود.
ویژگی های کودکان.
در پسران، غده پروستات و وزیکول های منی نیز در مقایسه با موقعیت آنها در بزرگسالان نسبتاً بالا قرار دارند.
توپوگرافی رکتوم
رکتوم (رکتوم) ادامه کولون سیگموئید است و در داخل لگن کوچک در سطح قدامی ساکروم قرار دارد.
راست روده به سطح دیافراگم لگنی (m. levator ani) ختم می شود، جایی که به کانال آنالیس می رود. طول راست روده 10-12 سانتی متر است.
در رکتوم قسمت فوق آمپولار و آمپول جدا می شوند. قسمت فوق آمپولار و نیمه بالاییآمپول ها در قسمت فوقانی و کف صفاقی لگن کوچک قرار دارند. نیمه تحتانی آمپول راست روده در کف زیر صفاقی لگن قرار دارد و به جای صفاق با فاسیای احشایی (کپسول آمیوس) پوشیده شده است.
قسمت لگنی راست روده، مطابق با انحنای استخوان خاجی و دنبالچه، یک خم را تشکیل می دهد که توسط یک برآمدگی به نام nexura sacralis به سمت عقب هدایت می شود. در مرحله گذار به کانال آنالیس، بخش نهایی رکتوم به سمت پایین و عقب منحرف می شود و یک خم دوم را تشکیل می دهد، خمیدگی آنورکتالیس مقعدی-رکتال (flexura perinealis) که رو به جلو با یک برآمدگی است.
رکتوم سه خم در صفحه فرونتال ایجاد می کند. اینها عبارتند از خم جانبی بالا سمت راست، flexura superodextra lateralis، خم میانی سمت چپ، flexura intermediosinistra lateralis، خم سمت راست پایین، flexura inferodextra lateralis.
لایه های راست روده- غشای عضلانی (شامل لایه های طولی خارجی، لایه طولی، و دایره داخلی، لایه دایره ای است).
در سطح دیافراگم لگن بالای الیاف اسفنکتر خارجی، m. الیاف اسفنکتر بیرونی، m در ماهیچه های راست روده بافته می شوند. levator ani، به ویژه m. puboanalis و غیره puborectalis.
غشای مخاطی بخش بالاییآمپول راست روده 2 تا 4 چین عرضی را تشکیل می دهد که با پر شدن رکتوم ناپدید نمی شوند، plicae transversae
recti، داشتن یک دوره مارپیچ. در قسمت آمپولار یک چین در دیوار سمت راست و دو تا در سمت چپ وجود دارد.
سینتوپی رکتوم.
در کف زیر صفاقی جلوی راست روده، دیواره خلفی مثانه که توسط صفاق پوشانده نشده است، پروستات، آمپول های مجرای دفران، غدد منی (وزیکول ها) و بخش های انتهایی حالب ها قرار دارند. رکتوم توسط Fascia rectoprostatica (septum rectovesicale) Denonville-Salishchev از آنها جدا می شود. در طرفین آمپول شاخه های عروق ایلیاک داخلی و اعصاب شبکه هیپوگاستریکوس تحتانی قرار دارند. پشت راست روده به ساکروم مجاورت دارد. .
تامین خون:آ. رکتالیس برتر (جفت نشده - شاخه انتهایی پایین شریان مزانتریک) و الف. رکتالیس مدیا (اتاق بخار، از a. iliaca interna). .
بازگشت وریدی:سیاهرگ ها یک شبکه وریدی به نام plexus venosus rectalis را در دیواره راست روده تشکیل می دهند که در آن قسمت های زیر مخاطی و زیر فاسیال جدا شده اند. از قسمت های بالایی، خون از طریق v جریان می یابد. rectalis superior که ابتدای v. mesenterica inferior (سیستم ورید پورتال). همه وریدها به طور گسترده در بین خود و با وریدهای سایر اندام های لگنی آناستوموز می شوند. بنابراین، یکی از آناستوموزهای پورتوکاوال در اینجا وجود دارد.
در عصب دهیاعصاب مزانتریک تحتانی، شبکه هیپوگاستریک فوقانی و تحتانی و اعصاب اسپلانکنیک لگن شرکت می کنند. به عنوان بخشی از اعصاب نخاعی خاجی، اعصاب حسی هستند که احساس پر شدن راست روده را منتقل می کنند.
خروج لنفاز قسمت نادامپولار راست روده و تا حدودی از قسمت فوقانی آمپول از طریق گره پاررکتال ها در امتداد شریان رکتوم فوقانی به نودی رکتال فوقانی و بیشتر به نودی مزانتریسی تحتانی. این امکان گسترش متاستازهای سرطانی را در طول راست روده توضیح می دهد. از ناحیه زیر صفاقی راست روده، لنف به سمت غدد لنفاوی داخلی ایلیاک و خاجی جریان می یابد.
ویژگی های کودکان.
راست روده در نوزادان بالا، منبسط شده و انحنای آن ضعیف است. در مجاورت حالب ها، مثانه و واژن (در دختران)، پروستات و وزیکول های منی (در پسران) قرار دارد. با رشد و تکامل کودک، روابط توپوگرافی و تشریحی رکتوم به روابط بزرگسالان نزدیک می شود.
اندام ها لگن زن.
توپوگرافی مثانه در زنان
مثانه در لگن زنان عمیق تر از مردان در حفره لگن قرار دارد. در كف صفاق، پشت مثانه زنان، بدنه رحم و حلقههاي روده كه وارد حفره رحمي ميشوند، مجاورند. در کف زیر صفاقی، مثانه با سطح جلویی خود به سمفیز شرمگاهی میپیوندد و توسط ماهیچههای شرمگاهی-وزیکال (رباطها)، میلیمتر به آن ثابت میشود. (ligg.) pubovesicalia. دیوار پشتیمثانه در جلوی دهانه رحم و واژن قرار دارد. حباب محکم با واژن متصل است و تنها با یک لایه ناچیز از فیبر از آن جدا می شود و با رحم پیوند شل تر است. پایین مثانه روی دیافراگم ادراری تناسلی قرار دارد. در مجاورت آن m. بالابر آنی.
در پایین مثانه در زنان، در مقابل دیواره قدامی واژن، حالب ها به داخل آن می ریزند.
عروق لنفاوی مثانه در زنان با عروق لنفاوی رحم و واژن در قاعده رباط پهن رحم مرتبط است.
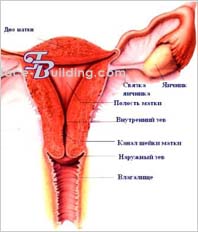
توپوگرافی رحم و ضمائم آن.
رحم در لگن کوچک بین مثانه در جلو و راست روده در پشت قرار دارد. از دو بخش تشکیل شده است: قسمت بالایی - بدن، بدن، و پایین، فوندوس، و قسمت پایینی - دهانه رحم، رحم رحم. در گردن قسمت فوق واژینال و واژینال پورتیو سوپرواژینالیس و پورتیو واژینالیس متمایز می شود.
در قسمت دهانه رحم دهانه رحم، دهانه رحم، محدود در جلوی لب قدامی و در پشت لبی خلفی وجود دارد. این سوراخ واژن را از طریق کانال دهانه رحم به حفره رحم، cavum uteri متصل می کند. لبه های جانبی رحم را margo uteri dexter et sinister می نامند. در بیشتر موارد، رحم در قسمت فوقانی، صفاقی، کف لگن کوچک قرار دارد.
دستگاه تعلیق رحم.تشکیل شده توسط رباط های گرد و پهن رحم، ligg. teres uteri و ligg. لاتا رحم رباط های پهن رحم مضاعف صفاق هستند. آنها تقریباً در صفحه فرونتال از رحم خارج می شوند و به صفاق دیواره های جانبی لگن می رسند. در این مکان، ورقه های صفاقی رباط پهن، رباط آویزان تخمدان، lig را تشکیل می دهند. suspensorium ovarii، حاوی عروق تخمدان (a. et v. ovarica). پایین و عقب از زاویه رحم در ضخامت رباط پهن خارج می شود بسته نرم افزاریتخمدان، لیگ تخمدان پروپریوم پایین و جلو از زاویه رحم، رباط گرد رحم، lig. رحم
رحم دارای فاسیای احشایی است. بسته های فیبری عضلانی رباط اصلی رحم، lig. کاردینال رباط های متصل به فاسیای احشایی: رباط های کاردینال، لیگگ. کاردینالیا، رکتوم رحمی، لیگگ. رکتوترینا، پوبوسرویکسال. ligg pubocervicale
عضله شرمگاهی-واژن، m. پوبوواژینالیس؛ اسفنکتر مجرای ادرار، m. اسفنکتر اورتروواژینالیس و غشای پرینه، غشای پرینه.
تامین خونانجام شده توسط دو شریان رحمی، aa. رحم، شریان های تخمدان، aa. تخمدان (از آئورت شکمی)، و شریان های رباط گرد رحم، aa. lig teretis uteri. A. Uterina شاخه ای از شریان ایلیاک داخلی است. خروج وریدیاز رحم ابتدا در شبکه وریدی رحم، شبکه وریدی رحم رخ می دهد. به طور گسترده با تمام وریدهای لگن آناستوموز می شود، اما در درجه اول با شبکه وریدی واژن، plexus venosus vaginalis. از شبکه، خون از طریق وریدهای رحمی به داخل سیاهرگهای ایلیاک داخلی جریان می یابد.
خروج از پایین رحم، تخمدان ها و لوله ها در ورید اجوف تحتانی از طریق vv رخ می دهد. تخمدان
عصب دهی رحمتوسط یک شبکه عصبی رحمی واژینال گسترده، شبکه اوتروواژینالیس - بخش میانی شبکه هیپوگاستریک تحتانی جفت شده، شبکه هیپوگاستریکوس تحتانی انجام می شود.
خروج لنفاز رحم از گرههای پاراوترین احشایی و پاراواژنال (nodi parauterini et paravaginales)، لنف به غدد لنفاوی ایلیاک و بیشتر به گرههای ایلیاک رایج میریزد. در طول راه ligg. کاردینالیا از دهانه رحم، عروق لنفاوی لنف را به غدد لنفاوی مسدود کننده و سپس به گره های ایلیاک خارجی و مشترک می برند. از پایین رحم در امتداد خروجی عروق لنفاویرباط گرد رحم، لنف تا حدی به غدد لنفاوی اینگوینال جریان می یابد.
لوله های فالوپ
لوله فالوپ، لوله رحم یا لوله فالوپ- یک عضو جفتی که حفره رحم را به حفره صفاقی متصل می کند. در امتداد لبه فوقانی رباط پهن رحم قرار دارد و دارای مزوسالپنکس است که بخشی از رباط پهن درست زیر لوله است.
قطر لوله فالوپمتغیر است و از 5 تا 10 میلی متر متغیر است. در لوله، قسمت رحم، pars uterina، با دهانه رحم، ostium uterinum، isthmus، isthmus، ampula، ampula و قیف، infundibulum مشخص می شود. قیف لوله فالوپ دارای حاشیههایی، فیمبریا، هم مرز با دهانه شکمی لوله، ostium abdominale tubae uterinee است. یکی از فیمبریاها که به انتهای لوله تخمدان نزدیک می شود، فیمبریا اواریکا نام دارد.
تامین خونلوله های فالوپ از شریان های تخمدانی و رحمی منشا می گیرند
تخمدان هاتخمدان - اتاق بخار زنانه غدد جنسیبه ابعاد 1.5 x 1.5 x 1.0 سانتی متر پوشیده از اپیتلیوم ژرمینال. انتقال اپیتلیوم به اندوتلیوم صفاق با یک خط سفید مشخص می شود. در این مکان، مزانتر تخمدان به پایان می رسد، مزوواریوم، که از برگ خلفی رباط پهن رحم امتداد می یابد.
تخمدان دارای دو انتهای است - لوله و رحم، دو سطح - داخلی و جانبی، دو لبه - آزاد و مزانتریک. تخمدان به سطح خلفی رباط پهن رحم نزدیک دیواره جانبی لگن متصل است. در زیر پوشش صفاقی، الف به تخمدان نزدیک می شود. تخمدان از فضای خلفی صفاقی. انتهای رحمی تخمدان از طریق بافت همبند رباط خود تخمدان یعنی lig به بدن رحم متصل می شود. تخمدان پروپریوم
تامین خونتخمدان توسط a انجام می شود. تخمدان، که از قسمت شکمی آئورت در سطح مهره 1 کمری و همچنین شاخه تخمدانی شریان رحمی گسترش می یابد.
خروج خون وریدیاز تخمدان از طریق v رخ می دهد. ovarica dextra مستقیماً وارد ورید اجوف تحتانی، از طریق v. ovarica sinistra - اول به سمت چپ ورید کلیهو از طریق آن وارد حفره پایینی می شود.
در عصب دهیتخمدان شاخه های شبکه پایینی هیپوگاستریک را درگیر کرده است.
تخلیه لنفاز تخمدان در امتداد عروق لنفاوی وابران همراه شریان تخمدان، به غدد لنفاوی واقع در اطراف آئورت، و به گره های لنفاوی ایلیاک انجام می شود.
ویژگی های کودکان.
در دختران تازه متولد شده، رحم بالای صفحه ورودی به لگن کوچک قرار دارد. او رشد خود را تمام نکرده است و بدنش 1/3 است و دهانه رحم 2/3 کل طول است.
تخمدان ها در نزدیکی خط مرزی لگن قرار دارند. با افزایش سن، رحم و تخمدان ها پایین می آیند و در سن 12-14 سالگی موقعیتی متناسب با موقعیت خود در زنان را اشغال می کنند. در این سن، اندازه رحم افزایش یافته و طول بدن و دهانه رحم آن یکسان می شود.
توپوگرافی رکتوم در زنان
ساختار، تقسیم به بخش ها، خون رسانی و عصب دهی راست روده در زنان با مردان تفاوتی ندارد. فقط سینتوپی و تخلیه لنفاوی راست روده در زنان متفاوت است.
در کف صفاق قدامی راست روده در زنان، بدن، دهانه رحم و فورنیکس خلفی واژن قرار دارد. بین رکتوم و دیواره خلفی رحم حلقه هایی وجود دارد که از کف پایین حفره شکمی پایین می آیند. روده کوچک. آنها وارد حفره راست رحم، excavatio rectouterina می شوند. در کف زیر صفاقی، رکتوم در زنان در مجاورت واژن در جلو قرار دارد. با این حال، آنها توسط فاشیا رکتوواژینالیس جدا می شوند. این فاسیا نسبتاً نازک و شل است ، توسط عروق لنفاوی نفوذ می کند ، به طوری که مانعی برای گسترش متاستاز در تومورهای هر دو اندام یا ایجاد فیستول های رکتوواژینال نمی شود.
ناهنجاری ها سیستم تناسلی ادراریدر کودکان.
کیست مجرای ادراری (اوراکوس). آنها با محو شدن ناقص ایجاد می شوند و گاهی اوقات دارای یک دستگاه فیستولی هستند که در ناحیه ناف باز می شود - فیستول تازیکونافی. همچنین به فیستول های مادرزادیشامل فیستولهای وزیکو روده ای است که بسیار نادر است. آنها معمولاً بین رکتوم و ناحیه مثلث مثانه، گاهی اوقات با آترزی ترکیب می شوند. مقعد.
علاوه بر این، در دختران، تخمگذار خارج از رحم عناصر آندومتر می تواند در مجرای ادراری رخ دهد. در این موارد، در دوران بلوغ در طول دوره قاعدگی، کیست های پر از خون می توانند در بند ناف باقی مانده از مجرای ادراری ایجاد شوند. در صورت وجود مجرای فیستول، ممکن است خون از ناف خارج شود.
اکستروفی مثانه. این ناهنجاری با عدم وجود دیواره قدامی مثانه و بخشی از دیواره قدامی شکم مشخص می شود. مثانه از جلو باز است، مخاط، با توجه به نقص دیواره مثانه، با لبه های نقص پوستی جوش می خورد. سوراخ های حالب به وضوح در دیواره خلفی مخاط مثانه قابل مشاهده است. ادرار به طور مداوم از آنها خارج می شود.
هیپوسپادیاس یک ناهنجاری است که با عدم وجود بخشی از دیواره تحتانی مجرای ادرار مشخص می شود.
اپیسپادیاس - توسعه نیافتگی دیواره فوقانی مجرای ادرار.
ناهنجاری های راست روده.
آترزی مقعد، آترزی آنی. با این نقص مقعد وجود ندارد و رکتوم به صورت کور به پوست پرینه ختم می شود. روده معمولاً با مکونیوم انباشته شده متسع می شود.
با آترزی راست روده، آترزی راست روده، مقعد با فرورفتگی مشخص نشان داده می شود، اما راست روده کوتاه است و کورکورانه به بالای پایین لگن کوچک ختم می شود. در این حالت انتهای کور راست روده توسط لایه قابل توجهی از بافت از پرینه جدا می شود.
با آترزی مقعد و راست روده، atresia ani et recti، که بیشتر از سایر ناهنجاری ها رخ می دهد، مقعد بسته می ماند و راست روده در فواصل مختلف از کف لگن به طور کور خاتمه می یابد.
توپوگرافی پرینه
مرزها، مناطق
پرینه (منطقه پرینه), که دیواره تحتانی حفره لگن را تشکیل می دهد، به شکل لوزی است و از جلو توسط سمفیز شرمگاهی، در جلو و جانبی توسط شاخه تحتانی پوبیس و شاخه ایسکیوم، از طرف جانبی توسط توبروزیت های ایسکیال، از طرف جانبی محدود می شود. و در خلف توسط رباط ساکروتوبروس و در خلف توسط دنبالچه. خطی که توبروزیت های ایسکیال را به هم متصل می کند (خطی biischiadica) . پرینه به دو ناحیه مجرای تناسلی و مقعدی تقسیم می شود.
لایه های مناطق و ویژگی های آنها.
ساختار لایه ای ناحیه مقعد در مردان و زنان تقریباً یکسان است. در مرکز ناحیه مقعد دهانه مقعدی کاتشکا مستقیم، مقعد قرار دارد.
1 .چرم(درما) در مقعد رنگدانه شده است، نازکتر از امتداد محیط ناحیه، و با قسمت زیر جلدی اسفنکتر خارجی مقعد ترکیب می شود، در نتیجه چین خوردگی ایجاد می کند و سپس به غشای مخاطی رکتوم می رود. در مردان، بین ریشه کیسه بیضه و مقعد، بخیه پرینه، رافه پرینه قرار دارد.
2. بافت چربی زیر جلدیو سطحیفاسیای ناحیه مقعد (پانیکولوسچربیfascia perinei superficialis)بهتر از دستگاه تناسلی بیان می شود. در فیبر شاخههای پوستی شریانهای گلوتئال و رکتوم تحتانی و شبکه وریدی زیر جلدی وجود دارد که بهویژه در نزدیکی مقعد ضخیمتر است. پوست شاخه nn را عصب دهی کنید. rectales inferiores از n. pudendus در قسمت های داخلی منطقه و rr. perineales از n. پوست فموریس خلفی در قسمت های جانبی.

