Ишемия сосудов стопы. Хроническая ишемия нижних конечностей — лечение, диагностика и симптомы
Каждая клетка, ткань, орган человеческого тела нуждаются в кислороде. Именно он так необходим для нормального роста и развития. Все процессы в организме протекают при участии кислорода.
А если по тем или иным причинам организм недополучает кислород, клетки страдают от его дефицита, функционируют не в полную силу, или вовсе умирают. Состояние, когда клетки испытывают недостаток кислорода, называется ишемией. От ишемии могут страдать любые органы и части тела человеческого организма, не исключение и нижние конечности.
1 Почему возникает ишемия?
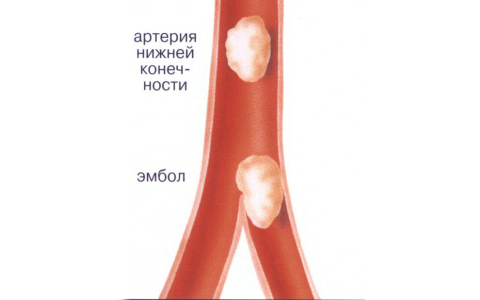
Ишемия нижних конечностей в большинстве случаев (порядка 96%) возникает из-за атеросклероза сосудов, а в частности разветвления брюшной аорты, подвздошных артерий или артерий, которые отходят от них. Атеросклероз — это такое состояние, когда в организме вследствие избыточного накопления холестерина, триглицеридов происходит отложение бляшек в стенках сосудов.
Из-за этих бляшек сужается просвет артерии, замедляется или прекращается кровоток. Иногда бляшки могут отрываться и мигрировать с током крови, при этом они закупоривают какой-либо просвет сосуда. Такое состояние называется эмболией. Также ишемия сосудов ног часто возникает у пациентов, страдающих сахарным диабетом, воспалением стенок сосудов — эндартериитом, повышенной свёртываемостью крови, когда велик риск тромбозов.
Существуют также предпосылки к возникновению ишемии. Огромный процент курильщиков со стажем не понаслышке знают об ишемии нижних конечностей. Курение — основной провоцирующий фактор развития ишемии. К таким факторам относят еще высокое артериальное давление, повышенный уровень холестерина и «плохих» липопротеидов, избыточную массу тела.
2 Каковы симптомы ишемии нижних конечностей?
Самый примечательный и важный симптом — это боли в мышцах ног, чаще икроножных, которые возникают при ходьбе. Пациенты могут описывать это состояние как «давит», «сжимает», «печёт», «сковывает». Эти боли проходят при прекращении ходьбы, коротком отдыхе. Усиливаются снова при беге, подъёме по лестнице, повышении темпа ходьбы. Этот симптом имеет своё название — «перемежающая хромота».
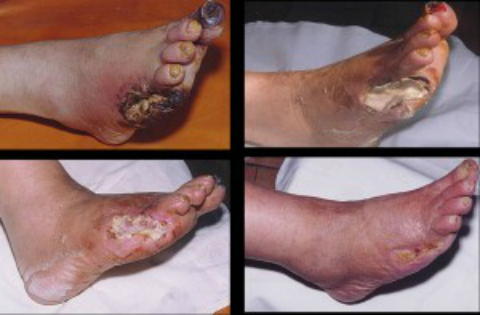
Для конечности, поражённой ишемией, характерна сухость кожи, бледность, температура такой конечности понижена и на ощупь она холодная. Субъективно пациенты предъявляют жалобы на зябкость, холод, чувство ползанья мурашек, онемение ног, прекращение роста волос на конечности. Половина мужчин с ишемией ног страдают от импотенции. Если состояние ухудшается, пациент не получает никакого лечения, могут возникать трещины, трофические язвы конечностей.
Примечательно, что у лиц, страдающих сахарным диабетом язвы безболезненные, что ухудшает обращаемость таких пациентов к врачу на стадии их образования. Язвы могут некротизироваться, появляются черные пятна, сначала в области пальцев ног, пяток, затем и в вышележащих участках, формируется гангрена.
3 Какая бывает ишемия нижних конечностей?
![]()
Ишемию классифицируют на острую и хроническую. Острая возникает на фоне относительного благополучия, спонтанно, резко. В короткие сроки развиваются симптомы, ухудшается самочувствие пациента. Это состояние, требующее безотлагательной помощи медработников. Острая ишемия чаще развивается вследствие тромбоза или эмболии сосуда атеросклеротической бляшкой или сгустком крови.
Эмболы могут быть сердечного происхождения, например, если у пациента есть нарушения ритма по типу фибрилляции предсердий, либо аневризма сосуда, тромбы могут возникать из-за травмирования сосуда.
Хроническая ишемия нижних конечностей — это состояние, которое развивается постепенно, длительно, с прогрессирующим ухудшением самочувствия пациента, чаще встречается у мужчин-курильщиков, диабетиков. Её причиной, в большинстве случаев, служит облитерирующий атеросклероз.
Помимо острой и хронической, в классификации ишемии важно учитывать степень тяжести. По степени тяжести ишемию классифицируют на стадии:
- 1 стадия — пациент жалуется на боли, чувство скованности, жжения в мышцах ног при тяжелой физической нагрузке. Эти жалобы возникают при ходьбе после преодоления дистанции более 1 км;
- 2а стадия — жалобы на боли возникают уже при прохождении от 250 до 1000м;
- 2б стадия — дистанция ходьбы без боли 50-250м;
- 3 стадия — Боли возникают при прохождении менее 50м, беспокоят по ночам, в состоянии покоя;
- 4 стадия — помимо выраженных, стойких, мучительных болей, возникают язвы, некроз, почернение участков пальцев, пяток, развивается гангрена.
По классификации, начиная с третьей стадии, ишемия считается критической, при которой кровоток в артерии практически полностью отсутствует, и без восстановления кровотока, развивается гангрена. Без надлежащего хирургического лечения, медикаментозное, к сожалению, на этой стадии практически неэффективно, пациенту, страдающему критической ишемией, в течение одного года грозит ампутация конечности.
4 Курить или ходить?

Отдельно хочется коснуться темы курения и ишемии нижних конечностей. Начиная курить, мало кто задумывается о том, что спустя 15-20 лет рискует остаться без ног. Почему это происходит? Никотин способствует повышению тонуса сосудов, что приводит к сужению сосудов, у курящих людей сгущается кровь, что приводит к увеличению риска возникновения тромбозов, повышается артериальное давление, эти и другие факторы способствуют возникновению ишемии.
Некоторые курильщики с большим стажем и выраженной ишемией нижних конечностей, когда узнают о том, что рискуют докуриться до ампутации, бросают многолетнюю пагубную привычку в один миг. Но большинство делают выбор в пользу сигареты и становятся курящими инвалидами. О таких последствиях курения должен быть предупреждён каждый курильщик, а курить или ходить, каждый выбирает сам.
5 Диагностика ишемии нижних конечностей
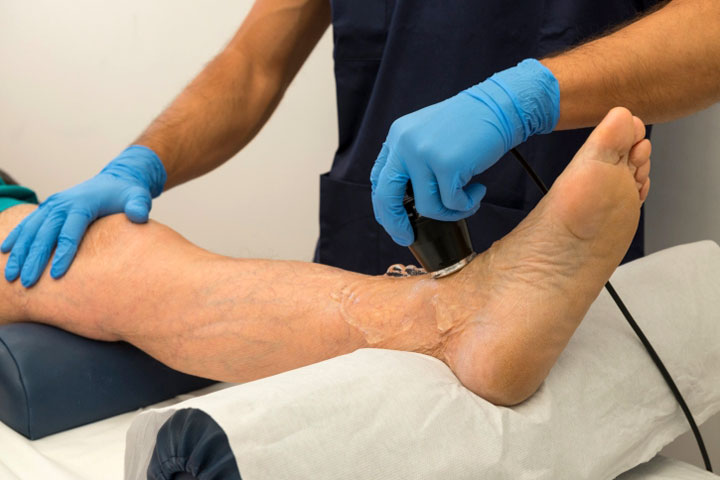
При осмотре пациента, врач обращает внимание на цвет кожи ног, её температуру, наличие или отсутствие пульсации на артериях нижних конечностях, определяет чувствительность кожи начиная с отдалённых участков. Также немаловажен тщательный сбор жалоб, анамнеза болезни, выявление предрасполагающих факторов развития болезни, сопутствующих заболеваний.
Основными методами инструментальной диагностики являются:
Помимо диагностики непосредственно сосудов, также применяют лабораторные методы: биохимия крови (определяют уровень холестерина, липидный спектр, фибриноген, глюкозу крови), ЭКГ, ЭхоКГ, исследование глазного дна, УЗИ почек. Проводят диагностику на предмет выявления сопутствующей патологии. Чтобы с учётом всех заболеваний, определиться с тактикой лечения.
6 Лечение ишемии

Если ишемия нижних конечностей выявлена на самых ранних стадиях, когда еще нет выраженной клиники и симптомов трофических нарушений, возможно медикаментозное лечение. Оно включает в себя применение лекарственных средств, разжижающих кровь, препараты, снижающие уровень холестерина, нормализующие кровяное давление, препараты, направленные на улучшение кровотока, обезболивающие при необходимости.
В каждом случае лечащий врач назначает лечение индивидуально, с учетом сопутствующей патологии и индивидуальной переносимости пациента. На ранних стадиях бывает эффективны физические упражнения, подобранные и разработанные мастером ЛФК, физиотерапевтическое лечение, гипербарическая оксигенация. Но, если медикаментозная терапия не приносит результатов, а степень ишемии возрастает, показано хирургическое лечение.
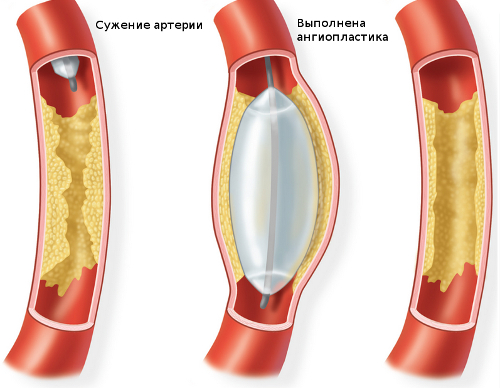
Применяют следующие методы операций на сосудах:
- баллонная ангиопластика — расширение сосуда специальным баллоном, вследствие чего происходит нормализация тока крови;
- установка стента в сосуд;
- эндартерэктомия — удаление бляшки в сосуде;
- шунтирование и протезирование.
Если развилась гангрена конечности, данные методы хирургического лечения оказываются неэффективны, и спасти пациента может только ампутация конечности.
На всех стадиях ишемии обязателен полный отказ от курения, стабилизация массы тела, артериального давления, уровня холестерина. Необходимо рациональное, сбалансированное питание, профилактика гиподинамии.
Важно следить за своим здоровьем, помнить о симптомах ишемии конечностей, и, при первых тревожных «звоночках», обращаться к лечащему врачу.
Острые окклюзии артерий — острое нарушение кровообращения дистальнее места окклюзии артерии эмболом или тромбом. Состояние считают неотложным. Проксимальнее и дистальнее участка окклюзии нарушается нормальный ток крови, что приводит к дополнительному тромбообразованию. Процесс может захватывать коллатерали, возможно распространение тромба вплоть до венозной системы. Состояние считают обратимым в течение 4-6 ч от его начала (в англоязычной литературе этот временной промежуток называют «золотым периодом»). По истечении этого времени глубокая ишемия ведёт к необратимым некротическим изменениям.
Код по международной классификации болезней МКБ-10:
- I74.2
- I74.3
- I74.9
Статистические данные . Частота госпитализаций — 5-10:10 000 населения. Ведущая причина смерти и потери конечностей в пожилом возрасте. Преобладающий возраст — старше 60 лет. Преобладающий пол — мужской.
Причины
Этиология
. Эмболия артерии — обтурация сосуда эмболом, мигрировавшим по току крови. Эмболии классифицируют в зависимости от первичного источника поражения.. Источник — левая половина сердца... Пристеночный тромб в результате аритмии, инфаркта, хирургической травмы, стеноза митрального клапана, эндокардита и сердечной слабости любой этиологии... Вегетации на клапанах... Инородные тела... Опухоли.. Источник — аорта... Склеротические бляшки... Травма с последующим тромбозом... Аневризма... Инородные тела.. Источник — лёгочные вены... Тромбоз... Травма с последующим тромбозом... Опухоли.. Источник — правое сердце: при дефектах межжелудочковой и межпредсердной перегородок.. Источник — вены большого круга кровообращения: при дефектах межжелудочковой и межпредсердной перегородок.
. Тромбоз артерии. Патогенетическая триада Вирхова: повреждения сосудистой стенки, изменения состава крови, нарушения кровотока (его ламинарного течения) .. Повреждения сосудистой стенки... Облитерирующий атеросклероз... Артерииты: системные аллергические васкулиты (облитерирующий тромбангиит, неспецифический аортоартериит, узелковый периартериит), инфекционные артерииты... Травма... Ятрогенные повреждения сосудов... Прочие (при отморожении, воздействии электрического тока и т.д.) .. Заболевания крови: истинная полицитемия, лейкозы.. Заболевания внутренних органов (атеросклероз, гипертоническая болезнь, злокачественные опухоли и др.) .. Нарушения кровотока... Экстравазальная компрессия... Аневризма... Спазм... Острая недостаточность кровообращения, коллапс... Предшествующая операция на артериях.
Классификация острой ишемии конечности
. Ишемия напряжения: отсутствие признаков ишемии в покое и появление их при нагрузке.
. Ишемия I степени. Сохранены чувствительность и движения в поражённой конечности.. Ишемия IA степени характеризуется чувством онемения, похолодания, парестезиями.. При ишемии IБ степени появляются боли в дистальных отделах конечности.
. Ишемия II степени. Характерны расстройства чувствительности, а также активных движений конечности: от пареза (степень IIА) до плегии (IIБ).
. Ишемия III степени характеризуется начинающимися некробиотическими явлениями, что клинически выражается в появлении субфасциального отёка (IIIА), а позднее — мышечной контрактуры: парциальной (IIIБ) или тотальной (IIIВ).
Генетические аспекты
. Возможно сочетание с наследственно обусловленным повышением свёртываемости крови и синдромами гиперлипидемий.
Клинические проявления
. Пять основных симптомов — в англоязычной литературе симптомокомплекс «пяти P». (Если присутствует хотя бы один из этих признаков, показано плановое обследование с целью выявления окклюзии. Окклюзия сосудов, расположенных более проксимально, ведёт к более быстрому прогрессированию симптомов. Окклюзия на уровне бифуркации аорты может вызывать симптомы поражения с обеих сторон.) .. Боль (Pain) — локализуется дистальнее места окклюзии, разлитая, постепенно усиливается (иногда при спонтанном разрешении окклюзии исчезает). Чаще всего — первый признак эмболии. Не облегчается при изменении положения конечности.. Отсутствие пульса (Pulselessness) — обязательно для диагноза эмболии или тромбоза. У врачей часто отсутствует навык определения пульса на a. dorsalis pedis, что ведёт к диагностическим ошибкам. При определении пульса необходимо сравнивать его на обеих конечностях.. Бледность (Pallor) — цвет кожи сначала бледный, затем возникает цианоз. Температуру конечности следует проверять последовательно сверху вниз. Возможно наличие признаков хронической ишемии (атрофия кожи [сухость, морщинистость, шелушение], отсутствие волос, утолщение и ломкость ногтей) .. Парестезии (Paresthesia) — онемение, ощущение покалывания, ползания «мурашек» появляются на ранних стадиях тромбоза. Вначале исчезает тактильная чувствительность (ощущение прикосновения). При СД тактильная чувствительность может быть изначально снижена. Исчезновение болевой и глубокой чувствительности указывает на выраженную ишемию.. Паралич (Paralysis) — двигательная функция нарушается на поздних стадиях и указывает на глубокую ишемию.
Наиболее частая локализация эмболии (по всем основным ветвям аорты) .. Бедренная артерия — 30% .. Подвздошная — 15% .. Подколенная — 10% .. Плечевая — 10% .. Бифуркация аорты — 10% .. Брыжеечные — 5% .. Почечные — 5%.
. Определение уровня окклюзии на артериях.. Отсутствие пульса ниже и его усиление выше уровня окклюзии.. Симптомы обычно появляются на один сустав ниже уровня окклюзии.
. Различия в клинической картине эмболии и тромбоза.. Эмболия... Часто предшествуют заболевания сердца: ревматический митральный стеноз, ИМ, миксома левого предсердия... Эмболия часто провоцируется нарушением ритма сердца... В иных случаях имеются аневризмы крупных артерий... Начало заболевания — внезапное с резчайшим болевым синдромом... Выше уровня эмболии — усиление пульсации артерии.. Тромбоз... В анамнезе — хронические заболевания сосудов (атеросклероз артерий либо эндартериит) ... Предшествуют трофические нарушения: гипотрихоз конечности при атеросклерозе, гиперкератоз стоп, деформация ногтевых пластинок и т.п. ... Симптомы появляются постепенно. Чаще первыми возникают парестезии, а затем уже боли... Систолический шум при аускультации выше места закупорки и над артериями непоражённой стороны... Могут предшествовать травмы либо вмешательства на сосудах.
Диагностика
Лабораторные данные . ПТИ повышается. Время кровотечения уменьшается. Фибриноген — содержание увеличивается. В послеоперационный период необходимо контролировать: .. Суточный диурез.. ОАМ.. КЩР.. Миоглобин сыворотки крови.. Мочевину сыворотки крови.. Электролиты сыворотки крови, в первую очередь калий.
Специальные исследования
. Допплерография: наличие или отсутствие кровотока. Предоперационная ангиография. Если начало острое, присутствует источник эмболов в сердце и у больного не было предшествующей перемежающейся хромоты, то необходимости в предоперационной ангиографии нет.
Дифференциальная диагностика. Расслаивающая аневризма брюшной аорты. Острый тромбофлебит глубоких вен конечности (белая болевая флегмазия).
Лечение
ЛЕЧЕНИЕ
Режим стационарный.
Тактика лечения зависит от степени ишемии. Ишемия напряжения и IА степени — можно ограничиться консервативным лечением. При отсутствии эффекта в течение 24 ч у больного с эмболией сосуда либо в течение 7 сут у больного тромбозом необходима органосохраняющая хирургическая операция. Ишемия IБ-IIБ степеней — экстренная операция, направленная на восстановление кровотока (тромб - или эмболэктомия, реконструктивная операция обходного шунтирования) . Ишемия IIIА-IIIБ степеней — экстренная тромб - или эмболэктомия, обходное шунтирование, обязательно дополненные фасциотомией. В некоторых случаях операцию сопровождают регионарной перфузией конечности. Ишемия IIIВ степени — первичная ампутация поражённой конечности, т.к. восстановление кровотока может привести к аутоинтоксикации и гибели больного.
Консервативная терапия.
При неэффективности медикаментозной терапии нельзя медлить с оперативным вмешательством, поскольку пассивная тактика может привести к гибели больного от нарастающей интоксикации.
. Антитромботическая терапия.. Гепарин — сначала 100 ЕД/кг (5000-10 000 ЕД) в/в или 20 000-30 000 ЕД (1000-1500 ЕД/ч) в/в капельно, затем по 60 000-80 000 ЕД/сут (под контролем времени свёртывания крови, ЧТВ или МНО). Дробную гепаринизацию продолжают до 10 сут. За 1-3 дня до отмены гепарина начинают приём непрямых антикоагулянтов. Противопоказания: аллергические реакции, геморрагический диатез, травма (например, ЧМТ), гематурия, кровохарканье, остро развившаяся аневризма аорты.. Антикоагулянты непрямого действия: этил бискумацетат, фениндион. Действие непрямых антикоагулянтов контролируют, определяя ПТИ (удерживают на уровне 50-40% до тех пор, пока существует опасность тромбообразования). При кровотечении отменяют препарат, начинают введение менадиона натрия бисульфита, витамина Р, аскорбиновой кислоты, кальция хлорида, переливание тромбоцитарной массы, свежезамороженной плазмы крови.. Активаторы фибринолиза, например ксантинола никотинат.. Антиагреганты... Пентоксифиллин... Ацетилсалициловая кислота (нельзя назначать вместе с антикоагулянтами непрямого действия) ... Дипиридамол.
Фибринолитические средства (фибринолизин, стрептокиназа, стрептодеказа, алтеплаза [тканевой активатор плазминогена]). Противопоказаны больным с внутрисердечными тромбами в связи с опасностью развития повторных эмболий, а также при недавно перенесённом ИМ, аневризмах, расслаивающей аневризме аорты, инсульте, травмах, выраженной артериальной гипертензии, после недавно перенесённых операций.
. Для улучшения кровообращения в ишемизированной конечности.. достаточно эффективен алпростадил — оказывает сосудорасширяющее, аниагрегантное действие, улучшает микроциркуляцию.. спазмолитические средства (папаверина гидрохлорид, дротаверин) гораздо менее эффективны.. физиотерапевтические процедуры (диадинамические токи, магнитотерапия, регионарная баротерапия) при удовлетворительном состоянии пациента.
. Для улучшения тканевого метаболизма в зоне ишемии — ингибиторы протеаз (апротинин), антиоксиданты.
. Для обеспечения высокого диуреза (предпочтительно 100 мл/ч) — инфузионная терапия.
Хирургическое лечение. Непрямая эмбол - и тромбэктомия. Чаще всего используют баллонный катетер Фогэрти. Эндартерэктомия и обходное шунтирование — при неприменимости метода Фогэрти.
Послеоперационное ведение
— антикоагулянтная терапия для предупреждения повторной эмболии и ретромбоза.
Осложнения
. Ацидоз, миоглобинурия, гиперкалиемия. Рецидив окклюзии. Стойкая окклюзия вследствие невозможности устранить тромб или эмбол. Реперфузионный синдром — синдром, возникающий при восстановлении кровотока в ишемизированной конечности; по своим проявлениям сходен с позиционной травмой и отчасти синдромом длительного сдавления.. Предрасполагающие факторы: сочетанное поражение артерий, глубокая и длительная ишемия, артериальная гипотензия.. Наблюдают как в верхних, так и в нижних конечностях.. Клинические признаки... Выраженные боли в покое... Гипестезия областей иннервации поражённых нервов... Паралич мышц поражённой конечности дистальнее бывшей окклюзии... Болезненный напряжённый отёк... Интоксикация (рвота, сильная головная боль, нарушение сознания) ... Олигурия.. Ранние последствия нераспознанного реперфузионного синдрома: сепсис, миоглобинурия и почечная недостаточность, шок, синдром полиорганной недостаточности.. Поздние последствия нераспознанного реперфузионного синдрома: ишемические контрактуры, инфекции, каузалгии, гангрена.
Течение и прогноз . 90% благоприятных исходов при своевременном лечении. Позднее начало лечения или его отсутствие обусловливают летальный исход или утрату конечности. Госпитальная смертность — 20-30% в зависимости от причинных факторов.
МКБ-10 . I74 Эмболия и тромбоз артерий. I74.2 Эмболия и тромбоз артерий верхних конечностей. I74.3 Эмболия и тромбоз артерий нижних конечностей. I74.9 Эмболия и тромбоз неуточнённых артерий.
Заболевания сосудов верхних конечностей, приводящие к ишемии, встречаются реже по сравнению с заболеваниями нижних конечностей [Спиридонов А.А., 1989; Султанов Д.Д., 1996; Bergau J.J., 1972], и связано это в первую очередь с анатомическими особенностями: верхние конечности по сравнению с нижними характеризуются наличием хорошо развитых коллатералей и меньшей мышечной массой. Однако ишемия верхних конечностей нередко приводит к не менее выраженным последствиям, чем ишемия нижних конечностей, и часто заканчивается ампутацией, особенно при дистальных формах поражения. При этом процент ампутаций остается достаточно высоким и, по данным J.H.Rapp (1986) и J.L.Mills (1987), достигает 20 %.
Хроническая артериальная недостаточность верхних конечностей, по сообщению некоторых авторов , составляет 0,5 % всех случаев ишемии конечностей и 0,9 % хирургических вмешательств на артериях.
Первые описания ишемии верхних конечностей относятся к началу XIX в., когда Морис Рейно в 1846 г. впервые выделил в самостоятельное заболевание "состояние преходящей
симметричной пальцевой ишемии вследствие нарушения реактивности мелких пальцевых сосудов". Однако задолго до первой публикации М.Рейно в литературе уже имелись несистематизированные сообщения о схожих изменениях пальцев кистей .
Первое сообщение о поражении ветвей дуги аорты у больного сифилисом принадлежит Davis (1839). Savory (1856) представил описание молодой женщины, у которой артерии обеих верхних конечностей и левой половины шеи были облитерированы; по всей вероятности, эти изменения характерны для неспецифического аор-тоартериита. В 1875 г. Broadbent опубликовал сообщение об отсутствии пульса на лучевой артерии.
Практически одновременно были предприняты первые шаги в раскрытии происхождения ишемии руки благодаря развитию и более активному изучению патологической анатомии.
Первое сообщение о сужении крупных артерий, исходящих от дуги аорты, принадлежит патологоанатому Yelloly (1823). В 1843 г. вышел фундаментальный труд Тидеменна "О сужении и закрытии артерий", а в 1852 г. - сочинение Рокитанского "О некоторых важнейших болезнях
артерий", в которых впервые приведено описание изменений стенок артерий и высказано предположение о возможных причинах различных об-литерирующих заболеваний.
Болезни верхних конечностей закономерно привели к необходимости выполнения ангиографии руки. Haschek и Lindenthal впервые в 1896 г. произвели посмертную ангиографию ампутированной верхней конечности. Berberich и Kirsch (1923) первыми сообщили об успешной ангиографии in vivo.
Хроническая ишемия верхних конечностей является следствием какого-либо системного заболевания, но может быть и проявлением атероскле-ротического поражения или нейро-васкулярных синдромов.
Наиболее частыми системными заболеваниями, приводящими к ишемии руки, являются болезнь или синдром Рейно, облитерирующий тро-мбангиит (болезнь Бюргера), неспецифический аортоартериит, атеросклероз, более редкими - склеродермия, узелковый периартериит.
Этиология первичных васкулитов неизвестна, однако существует ряд теорий возникновения того или иного системного заболевания, и каждая из этих теорий имеет право на существование. Системные заболевания, как правило, развиваются после инфекций, интоксикаций, введения вакцин, возможно, переохлаждений, не исключена вирусная этиология возникновения заболеваний. Так, например, при узелковом периарте-риите нередко в крови больных обнаруживают HBs-антиген в высоком титре. Узелковый периартериит характеризуется поражением как артерий, так и вен, стенки которых подвергаются фибриноидному некрозу и воспалительному изменению с вовлечением всех трех слоев. В последние годы обнаружена фиксация в стенке пораженных сосудов HBs-ан-тигена в сочетании с иммуноглобулинами и комплементом.
(ССД) наблюдаются прогрессирующий фиброз кровеносных сосудов, кожи кистей и верхней части тела, а также вовлечение в фиброз скелетной мускулатуры и внутренних органов. Важным звеном патогенеза заболевания является нарушение микроциркуляции с пролиферацией и деструкцией эндотелия, утолщением стенки и сужением просвета сосудов микроциркуляторного русла, вазос-пазмом, агрегацией форменных элементов, стазом и деформацией капиллярной сети. Эти изменения приводят к некрозам мягких тканей кончиков пальцев.
При нейроваскулярных синдромах происходит хроническая травма сосудисто-нервного пучка извне. При этом возможно изолированное поражение подключичной артерии.
У больных неспецифическим аор-тоартериитом ишемия верхней конечности может развиться при вовлечении в воспалительный процесс подключичной артерии. По данным различных авторов (А.В.Покровский, А.А.Спиридонов), в 80 % случаев поражается второй или третий сегмент артерии, в 10-22 % случаев - более проксимальные сегменты подключичной артерии (Б.В. Петровский, J. Oberg).
На ранней стадии отмечается утолщение стенки сосуда, приводящее к ее неровности, но без сужения просвета сосуда. По мере прогрессиро-вания артериита формируются сегментарные стенозы и окклюзии, развитие которых приводит к ишемии конечности.
При атеросклерозе поражаются крупные магистральные артерии: в случаях с ишемией верхней конечности это подключичная артерия и, как правило, первый ее сегмент. Ишемия верхних конечностей при проксимальных атеросклеротичес-ких поражениях ветвей дуги аорты наблюдается у 30 % больных, причем 1/10 из них носит критический характер [Белоярцев Д.Ф., 1999]. По данным И.А.Беличенко (1966), ишемия
верхней конечности при этой форме поражения составляет 42 %. Атеро-склеротическая бляшка сужает или окклюзирует просвет артерии, при этом в большинстве случаев наблюдается обкрадывание кровоснабжения головного мозга через позвоночную артерию, что порой компенсирует ишемию руки.
По данным различных авторов, частота воспалительных изменений в артериях верхних конечностей при облитерирующем тромбангиите колеблется от 50 до 80 % , и в 75 % случаев поражаются артерии как нижних, так и верхних конечностей .
Этиология и патогенез облитериру-ющего тромбангиита (ОТ) окончательно не выяснены. Существует множество теорий возникновения об-литерирующего тромбангиита, таких как генетическая предрасположенность, аллергическая и аутоиммунная теории и многие другие. Каждая из этих теорий имеет право на существование.
Одной из основных причин возникновения ОТ по праву считается аутоиммунная теория. При этом наблюдается повреждение сосудистой стенки измененными клетками эндотелия, что в свою очередь приводит к активации Т- и В-лимфоцитов, образованию циркулирующих иммунных комплексов, биологически активных аминов.
Некоторые авторы рассматривают в этиопатогенезе ОТ генетическую предрасположенность . Гены системы HLA в основном связаны с регуляцией иммунного ответа, однако реализация заболевания не всегда возможна без провоцирующих факторов внешней среды. В качестве одного из основных факторов, инициирующих это заболевание, рассматривается аллергия к компонентам табака. Имеется определенная связь с курением или жеванием табака, и, по данным многих авторов, все больные ОТ являются
злостными курильщиками. Пока, однако, не выяснено, является ли действие табака вазоактивным или иммунологическим. В последнее время появились данные о влиянии гашиша и кокаина на развитие ОТ с вовлечением верхних конечностей. Наметившаяся за последнее время тенденция к увеличению распространения ОТ среди женщин связана с повышением среди них числа курящих , причем проявление клинических признаков у них нередко сочетается с поражением рук .
Среди возможных этиологических причин обсуждается участие грибковой и риккетсиозной инфекции - Rickettsia mooseri, Rickettsia burnetii .
Патогенез ишемии верхних конечностей при системных заболеваниях сводится к воспалительным изменениям стенок артерий, а при облитерирующем тромбангиите - и вен (25-40 %).
Поражение артерий верхних конечностей при облитерирующем тромбангиите характеризуется воспалительными изменениями в артериях преимущественно среднего и мелкого диаметра. Наиболее часто наблюдается дистальная форма поражения с вовлечением артерий предплечья, ладонных дуг и пальцевых артерий [Султанов Д.Д., 1996; Machleder H.I., 1988; Fronek A., 1990]. В них выявляется мукоидное набухание адвенти-ции и интимы, которое приводит к нарушению кровоснабжения и появлению ишемии. Но возможно и поражение проксимальных отделов артерий верхних конечностей при этом заболевании. В литературе имеются единичные сообщения об изолированном стенозе подключичной и подмышечной артерий .
Облитерирующий тромбангиит чаще встречается у мужчин молодого и среднего возраста (средний возраст не превышает 30 лет), а в последнее время отмечается тенденция к увели-
чению заболеваемости среди женщин, причем нередко заболевание заканчивается ампутацией пораженной конечности.
Появлению ишемии верхних конечностей, как правило, предшествует ишемия нижних конечностей или мигрирующий тромбофлебит, хотя возможны первичные поражения рук . Клинические проявления ишемии верхних конечностей при ОТ начинаются с онемения или болезненности при работе в кончиках пальцев или кисти. У 44 % больных ОТ наблюдается феномен Рейно .
Клинические признаки проявления ишемии верхних конечностей разнообразны: от онемения и парестезии до язвенно-некротических изменений. Существует несколько классификаций хронической ишемии верхних конечностей. А.В.Покровский (1978) выделяет 4 степени хронической ишемии верхних конечностей:
I степень - онемение, парестезии;
II степень - боль при движении;
III степень - боли покоя;
IV степень - трофические нарушения.
В Международной классификации ишемии верхних конечностей последние две степени объединены в понятие критической ишемии.
Степень выраженности ишемии конечности зависит от уровня поражения сосудов, а также от степени развитости коллатералей. Чем выше уровень окклюзии, тем более выражена ишемия. Исключением из этого правила могут быть заболевания, поражающие дистальные отделы конечности (кисть, пальцы при ОТ, системной склеродермии, узелковом периартериите).
Мигрирующий тромбофлебит является одним из патогномоничных признаков ОТ и, по данным различных авторов, встречается у 25-45 % больных. В 1/3 случаев мигрирующий тромбофлебит сочетается с патоло-
гией артерий верхних конечностей. Начальные клинические признаки ишемии верхних конечностей при ОТ характеризуются онемением или болезненностью при работе в пальцах или кисти. По мере прогрессиро-вания заболевания, как правило, появляются трофические изменения, сопровождающиеся некрозом дис-тальных фаланг, особенно возле ногтевого ложа и под ногтями, и интенсивными болями. Боли в основном возникают при дистальной форме поражения и обусловлены вовлечением в воспаление нервных окончаний. Часто трофические нарушения появляются после незначительных травм. Вокруг язв и некрозов отмечаются гиперемия и отек пальцев, нередко присоединяется вторичная инфекция. По данным J.Nielubowicz (1980), у 15 % больных, впервые поступивших в хирургические стационары, производят ампутацию на верхних конечностях, однако выполнение их в активный период заболевания чревато длительным незаживлением раны, что часто приводит к реампутации на более высоком уровне. В связи с этим перед любыми хирургическими манипуляциями необходимо выявить активность воспаления и назначить противовоспалительную терапию, включающую пульс-терапию цитостатиками и гормональными препаратами.
Диагностика ишемии верхних конечностей при ОТ. Оценка степени ишемии верхних конечностей во многом определена клинической картиной. Порой постановка правильного диагноза зависит от результатов всестороннего анализа истории заболевания и физикального осмотра (пальпации и аускультации артерий).
Физикальное обследование обязательно должно включать внешний осмотр, пальпацию и аускультацию обеих верхних конечностей с измерением АД с двух сторон. Градиент давления на руках не должен превышать 15 мм рт.ст. В.К.Бумейстер (1955), обследовавший 500 здоровых людей, выявил
одинаковое АД на обеих руках у 37 %, разницу в 5 мм рт.ст. - у 42 %, разницу в 10 мм рт.ст. - у 14 % и в 15 мм рт.ст. - у 7 % обследованных.
Пульсацию определяют в четырех точках конечности - в подмышечной ямке, локтевом сгибе и в дис-тальных отделах предплечья, где наиболее близко к поверхности расположены лучевая и локтевая артерии. Обязательным также является определение пульса на лучевой артерии при пробе с отведением руки кзади. Положительная данная проба характерна для нейроваскулярных синдромов.
Обязательным в клиническом исследовании является аускультация над- и подключичных областей, при этом экспериментально доказано и клинически подтверждено, что шум возникает при сужении сосуда на 60 % площади его поперечного сечения. Отсутствие шума не исключает окклюзии артерии.
При пальпации над- и подключичных областей можно выявить патологические образования, которые могут являться причинами сдавления подключичной артерии.
Инструментальные методы диагностики. Схожесть клинических признаков заболевания артерий верхних конечностей нередко является причиной диагностических ошибок и требует применения комплекса инструментальных методов, включая дуплексное сканирование, капилляроскопию, лазерную флоуметрию, плетизмографию, ангиографию, а также лабораторные методы исследования.
Существенную роль в оценке степени ишемии конечности играет определение транскутанного напряжения кислорода кисти (ТсР0 2). Нормальные показатели ТсР0 2 - свыше 50-55 мм рт.ст., ТсР0 2 в пределах 40-45 мм рт.ст. считается компенсированным, а уменьшение ТсР0 2 кисти ниже 25 мм рт.ст. характерно для критической ишемии.
В последнее время всевозрастающая роль в диагностике поражений
артерий не только нижних, но и верхних конечностей отводится дуплексному сканированию (ДС), причем появились данные об исследовании дистальных отделов артерий конечностей, включая ДС артерий предплечья, кисти, пальцев и даже ногтевого ложа при ОТ [Кунцевич Г.И., 2002], при этом диагностическим критерием утолщения стенок артерий при ОТ явилось увеличение величины комплекса интима-медия (ВКИМ) более 0,5 мм, ладонной дуги и пальцевых артерий - более 0,4 и 0,3 мм соответственно в сочетании с повышением эхогенности стенки сосудов. Пролонгированное утолщение сосудистой стенки с регистрацией магистрально-измененного типа кровотока свидетельствует о наличии ге-модинамически значимого стеноза.
Метод широкопольной капилляроскопии в диагностике ОТ играет важную роль, особенно при критической ишемии верхних конечностей, когда наблюдаются усиление подсо-сочкового сплетения и нарушение хода капилляров [Калинин А.А., 2002] наряду с уменьшением их диаметра и количества.
При необходимости более точной диагностики выполняют ангиографию. Предпочтение отдают селективной ангиографии верхней конечности по методике Сельдингера. При артериографии верхней конечности трудно визуализировать ладонные и пальцевые артерии в связи с возможным спазмом артерий на введение контрастного вещества. Это состояние необходимо дифференцировать от артериальной окклюзии как крупных, так и мелких артерий. Поэтому перед введением контрастного вещества в артериальное русло вводят спазмолитик (например, папаверин).
Лабораторная диагностика дает представление об активности воспалительного процесса в организме. Показателями истинной активности ОТ являются данные гуморального иммунитета - циркулирующие иммунные комплексы, иммуноглобули-
ны М и G. Более чем у 60 % больных в крови повышается содержание С-реактивного белка. Его повышение наблюдается также в активном периоде воспаления. Ускорение СОЭ и лейкоцитоз возможны не всегда. Активность воспалительного процесса является прямым показанием к проведению противовоспалительной терапии.
Дифференциальная диагностика. Дифференциальную диагностику ишемии верхних конечностей при ОТ необходимо проводить с системными васкулитами (системная склеродермия, узелковый периартериит), болезнью и синдромом Рейно, с ишемией верхних конечностей, связанной с окклюзией подключичной артерии при атеросклерозе и неспецифическом аортоартериите, а также с ишемией руки при нейроваскуляр-ных синдромах.
При системной склеродермии (ССД) наблюдаются прогрессирующий фиброз кровеносных сосудов, кожи кистей и верхней части тела, а также вовлечение в фиброз скелетной мускулатуры и внутренних органов. Важным звеном патогенеза заболевания является нарушение микроциркуляции с пролиферацией и деструкцией эндотелия, утолщением стенки и сужением просвета сосудов микроциркуляторного русла, вазос-пазмом, агрегацией форменных элементов, стазом, деформацией капиллярной сети. Эти изменения приводят к некрозам мягких тканей кончиков пальцев. При склеродермии кожные изменения на пальцах рук часто похожи на изменения при других заболеваниях. У 85 % больных диффузной ССД наблюдается феномен Рейно. Наиболее важным признаком склеродермии является атрофия кожи и подкожной клетчатки, особенно пальцев рук (так называемая склеро-дактилия), лица и верхней половины туловища, в меньшей степени - нижних конечностей. Заболевание, как правило, начинается на 3-4-м десятилетии жизни. При этом конечнос-
ти становятся бледными ("мертвыми"), а затем цианотичными. Скле-родактилия приводит к изъязвлению кончиков пальцев, остеолизу ногтевых фаланг. Одновременно с внешними изменениями при склеродермии поражаются внутренние органы (фиброз легких, атрофия пищевода, атония желудка, возможен перикардит).
При болезни Рейно наблюдается спазм сосудов пальцев в ответ на хо-лодовой или эмоциональный раздражитель. Как правило, локализация сосудистых атак симметричная, с возможной гангреной на коже кончиков пальцев. Часто болезнь Рейно сопровождается усиленным потоотделением в дистальных отделах пораженной конечности.
Крайне редко возможен спазм артерий крупного диаметра (подключичных артерий) на прием препаратов, содержащих спорынью. В современной практике спорынья используется при лечении мигрени или при маточных кровотечениях.
Узелковый периартериит характеризуется поражением как артерий, так и вен, стенки которых подвергаются фибриноидному некрозу и воспалительному изменению с вовлечением всех трех слоев. В последние годы обнаружена фиксация в стенке пораженных сосудов HBs-антигена в сочетании с иммуноглобулинами и комплементом.
Ишемия руки при нейроваскуляр-ных синдромах обычно проявляется синдромом Рейно. Важным диагностическим критерием сдавления сосудисто-нервного пучка служит проба с отведением руки кзади. При этом наблюдается исчезновение пульсации на лучевой артерии.
Большая группа больных имеет так называемые профессиональные сосудистые заболевания, которые могут приводить к ишемии верхних конечностей. Артериальные и венозные повреждения могут встречаться как в быту, так и при чрезмерных физических нагрузках на верхние конечности. Так, например, длительное
воздействие вибрации на руку (пневматические ударные инструменты, пилы и т.д.) может привести к синдрому "белого" пальца из-за вазоспаз-ма. Если в начальном периоде у пациентов наблюдаются нарушение чувствительности, парестезии, то в более поздних стадиях преобладают признаки синдрома Рейно, причем вследствие многократного вазоспаз-ма кончиков пальцев эти изменения схожи с изменениями при склеродермии. При этом наблюдается резорбция костных структур в дисталь-ных фалангах или их вторичная ги-перваскуляризация.
Воздействие высокого электрического напряжения (более 1000 В) на ткани приводит к распространенному их повреждению, но некроз ткани или тромбоз артерий возможен в любом участке между точкой входа и точкой выхода тока.
У спортсменов ишемия руки может наблюдаться после травмы или в результате выполнения резкого и сильного отведения руки - так называемый удар бабочки (пловцы, бейсболисты и др.).
Лечение. У всех пациентов лечение начинают с консервативных мероприятий с учетом этиопатогенети-ческих факторов и параллельным определением активности воспаления, а также полным отказом от курения.
Медикаментозное лечение целесообразно назначать в зависимости от степени хронической ишемии. При I степени ишемии верхних конечностей отдают предпочтение препаратам, улучшающим микроциркуляцию (трентал, агапурин, продектин), вазодилататорам (мидокалм, бупа-тол), миолитикам (но-шпа, папаверин), витаминам группы В (В 1 , В 6 , В 12). Возможно применение физиотерапевтических процедур - сероводородных, радоновых, нарзанных ванн, лечебной физкультуры. При II степени ишемии верхних конечностей также проводят консервативную терапию. К вышеперечисленным лечебным мероприятиям целесообраз-
но добавить внутривенные инфузии раствора реополиглюкина - 400 мл с раствором трентала по 10 мл ежедневно в течение 10-15 дней. При критической степени ишемии верхних конечностей, помимо стандартной дезагрегантной терапии, всегда определяют активность воспаления.
Повышение показателей гуморального иммунитета (ЦИК, иммуноглобулины М и G), С-реактивного белка свидетельствует об активности воспаления, что требует применения противовоспалительной пульс-терапии (цитостатики и гормональные препараты).
Антикоагуляционную терапию (аспирин - 10 мг/сут, прямые и непрямые антикоагулянты) осуществляют в зависимости от изменений показателей коагулограммы.
Купирование критической ишемии возможно при назначении внутривенных инфузий простагландина Е1 (вазапростан) в дозе 60 мкг/сут в течение 20-30 дней в сочетании с пульс-терапией в зависимости от лабораторных показателей. При трофических язвах целесообразно использовать местное лечение, отдавая предпочтение водному раствору йода (йодопирон). Имеются сообщения об эффективности крема "Аргосульфан".
Вазоспастические состояния чаще всего лечат блокаторами кальциевых каналов - нифедипином, но это не относится к курильщикам и тем, кто чувствителен к холоду. Среди консервативных методов лечения можно использовать внутриартериальное введение резерпина, инфузии про-стагландинов, плазмаферез.
При неэффективности консервативного лечения и угрозе потери верхней конечности выполняют хирургические вмешательства. Показаниями к операции при хронической артериальной непроходимости служат нарушение функции конечности, боли движения и покоя, трофические нарушения и острая ишемия.
Данные ангиографии и дуплексного сканирования являются опре-
деляющими в тактике оперативного лечения.
При проксимальных поражениях подключичных артерий чаще наблюдается не ишемия руки, а синдром обкрадывания, поэтому все операции направлены в первую очередь на ликвидацию ишемии мозга, а ишемия руки при этом носит второстепенный характер. Эти операции можно подразделить на интра- и экстраторакальные (см. главу 5).
При непролонгированных окклюзи-ях плечевой артерии или артерий предплечья возможно выполнение стандартных шунтирующих операций. В качестве шунта предпочтение отдают аутовене, если она не имеет признаков воспаления. В противном случае используют синтетические протезы.
К сожалению, отдаленные результаты применения стандартных шунтирующих операций при ОТ оставляют желать лучшего. Это связано в первую очередь с плохим состоянием путей оттока и рецидивами воспалительного процесса, что приводит к стенозированию в зоне анастомоза. Немаловажное значение в улучшении результатов хирургического лечения имеет проведение дооперационной и при необходимости послеоперационной иммуносупрессивной терапии.
Неоднозначным остается хирургическое лечение поражения артерий предплечья и кисти, потому что отсутствие или плохое дистальное русло ограничивает применение стандартных реконструктивных операций.
Если в 50-х годах прошлого столетия при дистальных формах поражения артерий верхних конечностей на первый план выдвигались консервативные и паллиативные хирургические методы, то в настоящее время при дистальных формах поражения с целью спасения конечности возможно выполнение нестандартных методов лечения - артериализация венозного кровотока на кисти [Покровский А.В., Дан В.Н., 1989], трансплантация большого сальника , остеотре-
панация костей предплечья. Последний метод эффективен только при II степени ишемии.
Методика артериализации венозного кровотока кисти сводится к наложению артериовенозной фистулы между неизмененным артериальным участком проксимальнее места окклюзии и поверхностной или глубокой венозной системой кисти.
Немаловажная роль в лечении ишемии верхней конечности отводится грудной симпатэктомии (в последнее время эндоскопической). Положительная проба реактивной гиперемии является показанием к проведению грудной симпатэктомии, при которой удаляют 2 или 3 верхнегрудных ганглия. По некоторым данным, эффективность симпатэктомии при ОТ достаточно высока: ее применение уменьшает болевой синдром и снижает процент ампутации [Бетков-ский Б.Г., 1972; Алуханян О.А., 1998; Ishibashi H., 1995].
При системных заболеваниях предпочтение отдают консервативным методам лечения, хотя в некоторых случаях эффективны периартериальная или шейная симпатэктомия. R.Go-mis сообщает об эффективности пе-риартериальной симпатэктомии при ОТ, синдроме Рейно и даже узелковом периартериите.
Диагностические ошибки, связанные с недооценкой проявления склеродермии, часто приводят к неправильной тактике лечения. Например, при синдроме Рейно, являющемся признаком склеродермии, и наличии скаленус-синдрома недопустимо выполнение скаленотомии в связи с усугублением рубцового процесса в области операции, что неминуемо приведет к усилению выраженности самого синдрома Рейно. Такие больные требуют консервативного лечения в специализированных ревматологических отделениях.
Обязательным является сочетание консервативных методов лечения с хирургическими вмешательствами. Например, при ОТ в первую очередь
необходимо ликвидировать активность воспаления с помощью пульс-терапии, а затем осуществлять хирургическое вмешательство.
Прогноз. При правильном подходе к лечению данной категории больных прогноз благоприятный. Главные условия эффективности лечения - своевременное предупреждение воспаления и полный отказ от курения.
Литература
Алуханян О.А. Первый опыт применения видеоторакоскопических верхнегрудных симпатэктомий в лечении заболевания со-судов/"/З-й Международный конгресс северных стран и регионов. - 1998.
Баранов А.А., Шилкина Н.П., Насонов Е.Л. Гиперпродукция иммуноглобулина Е при облитерирующих заболеваниях периферических артерий//Клин. мед.-1991.-Т.69,
№ 4.-С.45-48.
Белоярцев Д. Ф. Результаты хирургического лечения проксимальных поражений ветвей дуги аорты при атеросклерозе: Автореф. дис. ... д-ра мед.наук.-М., 1999. Калинин А.А. Диагностика и лечение ок-клюзирующих поражений артерий верхних конечностей у больных облитерирующим тромбангиитом: Автореф. дис. канд.мед.наук.-М., 2002.-24 с.
Кунцевич Г.И., Шутихина И.В., Тер-Хачату-рова И.Е., Калинин А.А. Исследование сосудов ногтевого ложа с помощью дуплексного сканирования в группе практически здоровых лиц//Материалы конференции по ультразвуковой диагностике, приуроченной к 10-летию кафедры ультразвуковой диагностики РМАПО МЗ РФ//Ультразвуковая диагностика.-2002.-№ 2.-С.286.
Петровский Б.В., Беличенко И.А., Крылов В. С. Хирургия ветвей дуги аорты.-М.: Медицина, 1970.
Покровский А.В., Дан В.Н., Чупин А.В., Калинин А.А. Комбинированное лечение критической ишемии верхних конечностей у больных облитерирующим тромбангии-том//Тез. научн. конф.-М., 2001. Султанов Д.Д., Ходжимурадов Г.М., Рахимов А.Б. Хирургическое лечение периферических окклюзии артерий верхних конечнос-тей//Грудная и сердечно-сосудистая хирургия. - 1996.-С.319.
Чупин А.В. Диагностика и лечение критической ишемии нижних конечностей у больных облитерирующим тромбангиитом: Автореф. дис. ... д-ра мед. наук.-М., 1999. Ярыгин Н.Е., Романов В.А., Лилеева М.А. Клинико- морфологические особенности облитерирующего тромбангиита//Актуаль-
ные вопросы диагностики, лечения и диспансеризации больных с ревматическими заболеваниями: Сб.науч.тр. Ярославского гос.мед.ин-та. - 1988.-С.111-114. Aerbajinai W. HLA class II DNA typing in Buerger"s disease//Int.J.Cardiol. - 1997. - Vol.54. - Suppl. - S. 197. Ala-Kulju K, Virkkula L. Use of omental pedicle for treatment of Buerger"s disease affecting the upper extremities//Vasa. - 1990. - Vol 19, N 4. - P.330 - 333.
Bergau J.J., Conn J., Trippel O.H. Senere ischemia of the hand//Ann.surg. - 1972 .- Vol.73. - P.301.
Bergquist D., Ericsson B.F., Konrad P., Bergentz S.S. Arterial surgery of the upper extremi-ty//World J.Surg. - 1983. - Vol.7, N 6. -P.786-791.
Femandes Miranda С et al. Thromboangiitis obliterans (Buerger"s disease). Study of 41 cases (commenty/Med.clin.Barc. - 1993 .- Vol.25, N 9.-P.321-326.
Gordon R., Garret H. Atheromatous and aneurysmal disease of upper extremity arteries//Vas-cular Surgery/Ed.R.Rutherford. - Philadelphia, 1984. - P.688-692. Ishibashi H., Hayakawa N., Yamamoto H. et al. Nimura Thoracoscope sympathectomy for Buerger"s desease: a report on the successful treatment of four patients. Department of Surgery, Tokai Hospital, Nagoya, Japan. SOURCE: Surg Today, 1995. - Vol.25(2). -P.180-183. Izumi Y. et al. Results of arterial reconstruction in Buerger"s disease//Nippon-Geca-Gakkai-Zasshi. - 1993. - Vol.94, N 7. - P.751-754. Machleder H.L Vaso-occlusive disorders of the upper extremity//Curr.problems in Durg. - 1988. - Vol.25(l). - P.l-67. Mills J. L., Friedman E.I., Porter J.M. Upper extremity ichemia caused by small artery dis-ease//Amer.J.Surg. - 1987. - Vol.206, N 4. -P.521-528.
NielubowiczJ., RosnovskiA., Pruszynski B. etal. Natural history of Buerger"s disease//J.Cardio-vasc.Surg. - Vol.21. - P.529-540. | | | | | 24 | | | | | | | | | |
ОАН – это ургентная патология, которая требует, как правило, немедленного хирургического, в редких случаях, консервативного лечения. Артериальная недостаточность нижних конечностей может быть вызвана разными причинами и в любом случае сопровождается острым ишемическим синдромом, который вызывает угрозу жизни человека.
Причины артериальной недостаточности
В диагностике ОАН следует выделить три основных термина:
Эмболия – состояние, когда возникает окклюзия просвета артерии фрагментом тромба, который переносится с током крови (в данном случае тромб называется эмболом).
Острый тромбоз – состояние, характеризующееся развитием тромба, который образуется в результате патологии сосудистой стенки и закрывает просвет сосуда.
Спазм – состояние, характеризующееся сжатием просвета артерии в результате внутренних или внешних факторов. Как правило, данное состояние характерно для артерий мышечного или смешанного типа.
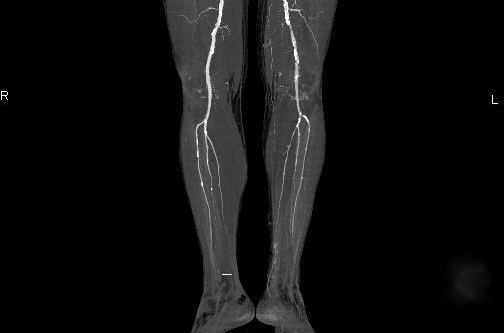
Фото диагностики непроходимости артерий нижних конечностей
В большинстве клинических случаев, этиологическим фактором развития эмболии является сердечная патология, к которой относятся различные виды кардиопатии, инфаркт миокарда, изменения сердца в результате ревматических процессов. Не стоит забывать о том факте, что независимо от вида кардиальной патологии, огромное значение в возникновении эмболии имеют нарушения сердечного ритма. В отличие от эмболии, основной причиной развития тромбоза является атеросклеротическое изменение стенки артерии. Причиной спазма, как уже было сказано выше, является воздействие внешнего фактора (травма, удар, переохлаждение). Реже – внутреннего фактора (воспаление окружающих тканей).
Диагностика артериальной недостаточности артерий конечностей
В диагностике состояния острой непроходимости артерий выделяют 5 основных симптомов:
- Боль в конечностях. Как правило, первый симптом, который отмечает сам пациент.
- Нарушение чувствительности. Пациент отмечает чувство “ползания мурашек”, как будто отсидел ногу. В более тяжелых ситуациях нарушение чувствительности может быть выражено до состояния анестезии, когда пациент не ощущает своей конечности.
- Изменение кожных покровов. От легкой бледности до выраженной синюшности.
- Отсутствие пульсации артерии ниже уровня поражения. Как правило, данный симптом является основным в диагностике развития ОАН.
- Снижение температуры пораженной конечности.
При опросе пациента нужно обращать внимание на срок возникновения вышеуказанных симптомов и характер их течения. Тщательно собранный анамнез может оказать помощь в постановке диагноза и дальнейшем успешном лечении ишемии нижних конечностей. Для эмболии характерно внезапное начало заболевания с быстрым развитием картины артериальной недостаточности. В случае тромбоза, развитие заболевания, как правило, имеет менее выраженную остроту.
 Классификации непроходимости нижних конечностей по Савельеву
Классификации непроходимости нижних конечностей по Савельеву
В диагностике острого тромбоза артерий нижних конечностей при опросе пациента, он может отметить что раньше, испытывал быстрое утомление ног, боли в икроножных мышцах при нагрузке, чувство онемения конечностей. Данные симптомы характерны для хронической артериальной недостаточности сосудов нижних конечностей и свидетельствуют об атеросклеротическом поражении артерий.
Помимо физикального осмотра и сбора анамнеза, в постановке диагноза, немалую роль, играют инструментальные методы диагностики. Основным методом диагностики выступает ультразвуковая доплерография. Она позволяет провести дифференциальную диагностику причины ОАН, уточнить локализацию поражения, оценить характер поражения артериальной стенки, определится с тактикой дальнейшего лечения пациента.
Полезная статья:
Другим методом диагностики поражения сосудистого русла является ангиография. Отличием данного метода является его “инвазивность”, необходимость применения рентгеноконтрастных препаратов также для его применения требуется определенная подготовка пациента. Поэтому применение ультразвуковой диагностики при острой артериальной недостаточности является более предпочтительным.
Классификация острой ишемии нижних конечностей по Савельеву
После постановки диагноза, немаловажной задачей является определение степени ишемии нижних конечностей. В настоящий момент применяется классификация, созданная В.С. Савельевым. Знание классификации жизненно необходимо при решении вопроса о тактике оперативного вмешательства при лечении острой артериальной недостаточности нижних конечностей. Также зная степень нарушения кровотока, врач имеет представление об ургентности проведения самой операции и возможности осуществления дополнительной предоперационной подготовки.
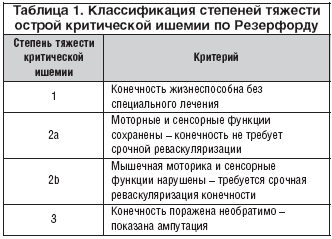 Классификация по Резерфорду при диагностике острой артериальной недостаточности нижних конечностей
Классификация по Резерфорду при диагностике острой артериальной недостаточности нижних конечностей
Итак, выделяют 3 степени острой ишемии:
1 ст. – боль в конечности, онемение, похолодание, чувство парестезии;
2а ст. – расстройство активных движений;
2б ст. – активные движения отсутствуют;
2в ст. – субфасциальный отек конечности;
3а ст. – частичная мышечная контрактура;
3б ст. – полная мышечная контрактура;
При первых двух степенях ишемии (1 и 2А) у врача сохраняется возможность отсрочить оперативное вмешательство на срок до 24 часов, с целью дообследования, или дополнительной подготовки пациента к операции. При более тяжелой степени ишемии выполнение оперативного пособия выходит на первый план и отсрочка операции возможна только при степени ишемии 2Б (на 2 часа).
Важно помнить, что основным методом лечения острой артериальной недостаточности при развитии эмболии или острого тромбоза является хирургическое восстановление магистрального кровотока. Объем операции, тактика выполнения вмешательства, способ анестезии определяются хирургом индивидуально для каждого пациента. Возможно, как открытое хирургическое лечение: эмболэктомия, тромбэктомия из типичного доступа, шунтирующие операции, так и рентгенэндоваскулярный метод лечения, при наличии необходимого инструментария.
Консервативное лечение острой артериальной недостаточности нижних конечностей возможно, при вовремя начатой антикоагулянтной, антиагрегантной и спазмолитической терапии, наличии хорошего коллатерального кровотока. В данном случае возможно “растворение” (лизис) тромба, либо компенсация кровотока за счет коллатералей.
При 1 ст. – 2в ст ишемии восстановление кровотока возможно. При более тяжелой форме единственным оперативным пособием является ампутация конечности. Несмотря на техническую возможность восстановления проходимости сосудов, продукты распада, индуцированные ишемией конечности, при попадании в основной кровоток могут спровоцировать осложнения (например, развитие острой почечной недостаточности) последствия которых гораздо страшнее потери самой конечности. Шансы летального исхода в данном случае возрастают в разы.
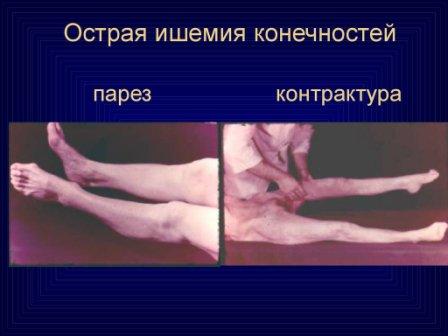 Фото ишемии нижних конечностей при лечении
Фото ишемии нижних конечностей при лечении
Острая артериальная недостаточность конечностей не является столь распространенной патологией, как инсульт или инфаркт миокарда. Однако, знание симптомов и тактики лечения данного заболевания является важным, как для обычного человека, так и для медицинского специалиста, независимо от профиля последнего. напрямую зависит жизнь и физическая активность человека.

