Исследование кровеносных сосудов. Ангиография - исследование сосудов
Кровеносные сосуды представляют собой эластичные трубчатые образования в теле человека, по которым происходит перемещение крови по всему организму. К сожалению, данные образования также как и все остальные внутренние органы человеческого организма могут подвергнуться повреждению. Кроме этого в медицинской практике нередко встречаются и различные пороки их развития. Вне всякого сомнения, оставлять данный факт без должного внимания просто-напросто нельзя. Во всех этих случаях сосуды нужно лечить. Установить же, что именно произошло с кровеносными сосудами, поможет такой метод исследования как ангиография .Что представляет собой данное исследование? В каких случаях следует обращаться за его помощью? Какова методика его проведения? Какие цели оно преследует?
Ответы на все эти, а также некоторые другие вопросы Вы сможете узнать прямо сейчас.
Ангиография – что же это такое?
Термин ангиография произошел от 2-ух слов «angeion » и «grapho », что в переводе с греческого языка означает «сосуд » и «изображать, писать ». Под данным понятием подразумевается метод контрастного рентгенологического исследования кровеносных сосудов организма, который позволяет дать точную оценку их общему состоянию. Сразу же отметим, что современные специалисты нередко именуют данное исследование вазографией. Немаловажно отметить и тот факт, что его применяют как в рентгенографии, так и в компьютерной томографии , а также в рентгеноскопии. При помощи данного обследования удается внимательно изучить как функциональное состояние сосудов и окольного кровотока, так и протяженность патологического процесса, если таковой имеется. Проводится процедура исключительно врачом-радиологом.Исторические факты
Впервые о данном методе исследования стало известно в 1929 году благодаря ученому В. Форсману , который провел процедуру самому себе. Со временем о данной методике стало известно всему миру. На сегодняшний день ангиографию принято считать незаменимым методом преимущественно при внутрисосудистых исследованиях. Во всех же остальных случаях данную методику нередко заменяют коронографией (обследованием сосудов, снабжающих кровью сердце ).Инвазивная и неинвазивная методика
В современной медицине имеются 2 методики обследования сосудов, а именно:1. инвазивная либо минимально инвазивная;
2. неинвазивная.
1. Инвазивная методика: инвазивным ангиографическим обследованием принято считать рентгенологическое исследование кровеносных сосудов. В данном случае в артерию пациента вводят контрастный для рентгеновских лучей препарат, который совершенно безвреден для человеческого организма. На экране монитора появляется своего рода «слепок» внутреннего просвета всей системы сосудов. Именно благодаря этому «слепку» специалист может дать оценку кровотоку в том или ином органе, причем в данный момент. Такое исследование проводят исключительно в специальных кабинетах, а именно в рентгеновских операционных залах, которые оснащены высокотехнологичным радиологическим оборудованием. Только в таких помещениях при необходимости можно осуществить различные эндоваскулярные хирургические процедуры. Следует отметить, что такие приборы снабжены также устройствами, которые позволяют за достаточно короткий промежуток времени сделать рентгеновские снимки крупного формата, которые в последующем подвергаются компьютерной обработке, что дает возможность получить всю необходимую информацию как о состоянии сосудов, так и о гемодинамике;
2. Неинвазивная методика: неинвазивные методы в большинстве случаев предусматривают проведение ангиографического исследования сосудов головного мозга , нижних конечностей, печени и других внутренних органов. Так, к примеру, при помощи МР (магнитно-резонансной ) ангиографии обследуют сосуды головного мозга, в результате чего специалист получает сведения об функциональных и анатомических особенностях кровотока в данной области. КТ (компьютерное томографное ) ангиографическое обследование позволяет получить детальное изображение всех кровеносных сосудов, что дает возможность дать оценку характеру всего кровотока. УЗДГ (ультразвуковая допплерография ) применяется для тщательного исследования сосудов как верхних, так и нижних конечностей, а также головного мозга. Ультразвуковое ангиографическое исследование печени проводится только в тех случаях, когда пациенту при помощи других методик никак не могут поставить точный диагноз.
Каковы цели исследования?
Ангиографическое обследование проводят с целью диагностики патологических состояний, которые возникли на фоне поражения кровеносных сосудов. Все дело в том, что данная процедура позволяет тщательно обследовать как артериальные сосуды, так и вены нижних конечностей, аорту, а также легочную артерию. Именно с ее помощью удается выявить такие патологические состояния как склероз мозговых сосудов, врожденные недуги вен и артерий воспалительного характера, различной этиологии и т. п.Методика проведения
Ангиографическое исследование состоит из 3 основных этапов, а именно:1. введения катетера: под катетером подразумевается специальная пластиковая трубка, которую вводят в кровеносный сосуд, расположенный в верхней части руки. Это в случае если исследованию подвергают сосуды кишечника или почек. Если же обследовать нужно сосуды сердца, тогда катетер вводится в бедренную артерию. Для обследования вен нижних конечностей прокалываются вены межпальцевых промежутков. Перед введением катетера данную область первоначально дезинфицируют, после чего применяется местное обезболивание, которое снижает до минимума силу проявления любых неприятных ощущений. Как только катетер будет введен, его тут же направят к наружному сосуду. За всеми действиями данной трубки внутри сосуда следят при помощи рентгенотелевидения;
2. ввода контрастного вещества: его вводят сразу же после введения катетера, после чего начинается рентгеновская съемка, причем очень быстрая. В данный момент пациент, как правило, ощущает тепло, которое сохраняется всего лишь несколько секунд. Чаще всего контрастное вещество вводят 3 – 4 раза;
3. удаления катетера: сразу же после тщательного осмотра катетер удаляют, после чего место его введения прижимают, дабы остановить кровотечение . Уже через 10 – 20 минут на область пункции накладывают стерильную повязку и пациента отпускают.
Нормальная картина – какой она должна быть?
Нормальная картина может выглядеть по-разному. В данном случае все напрямую зависит от того, какая именно сосудистая область обследуется. При этом во всех случаях сосудам должны быть присущи ровные контуры. Что касается их просвета, то он должен уменьшаться постепенно и походить на ветвление, которое мы наблюдаем на деревьях.Сколько длится процедура?
На всю процедуру уходит около 60 минут. В некоторых случаях она длится более часа, однако только тогда, когда больному наряду с этим исследованием проводят еще баллонную ангиопластику (увеличение просвета суженного сосуда под действием давления, которое поступает от специально введенного баллончика ) либо эмболизацию (введение тех или иных веществ для уменьшения просвета или полной окклюзии кровеносных сосудов ).Показания к проведению
 Список показаний к проведению ангиографического исследования следующий:
Список показаний к проведению ангиографического исследования следующий:- сужения сосудов;
- пороки развития различных органов;
- повреждения сосудов либо органов;
- злокачественные или доброкачественные новообразования;
- заболевания аорты и ее ветвей;
- (хроническое заболевание артерий );
- (прижизненное образование сгустков крови в просвете сосудов или в полостях сердца );
- аневризмы (выпячивание стенки артерии в результате ее растяжения либо истончения );
- мальформация (патологическая связь между венами и артериями, в большинстве случаев врожденная ).
Противопоказания к проведению
В список противопоказаний к проведению данного исследования можно занести:- психические патологии;
- воспалительные и инфекционные недуги в стадии обострения;
- выраженную , и печеночную недостаточность ;
- тяжелые состояния пациента;
- тромбофлебит (воспаление венозной стенки с образованием тромба );
- аллергические реакции на лекарственные препараты, в состав которых входит йод .
Существующая классификация
Врачи-радиологи выделяют следующую классификацию данного исследования, согласно которой оно подразделяется на:1. церебральное ангиографическое исследование (обследование артерий головного мозга );
2. целиакографию (обследование чревного ствола );
3. ангиопульмонографию (ангиографию легочного ствола и его ветвей );
4. портографию (исследование воротной вены );
5. грудную аортографию (исследование грудной аорты и ее ветвей );
6. нижнюю кавографию (обследование нижней полой вены );
7. верхнюю кавографию (обследование верхней полой вены );
8. ангиокардиографию (исследование полостей сердца и магистральных сосудов );
9. верхнюю мезентерикографию (обследование верхней брыжеечной артерии и ветвей );
10. почечную флебографию (ангиографическое исследование почечной вены и ее ветвей );
11. почечную артериографию (исследование почечной артерии );
12. брюшную аортографию (обследование брюшной аорты и ее ветвей );
13. бронхиальную артериографию (исследование артерий, которые питают легкие );
14. периферическую артериографию (ангиографию периферических артерий верхних и нижних конечностей ).
1.
Церебральное ангиографическое исследование
: помогает диагностировать злокачественные образования черепа, аневризмы, тромбозы, гематомы , стеноз и т. д. Нередко с его же помощью выявляют различные патологии больших полушарий головного мозга. Выполняется данное исследование путем введения катетера через бедренную артерию либо при помощи пункции общей сонной артерии, расположенной на шее;
2.
Целиакография
: проводится с целью постановки точного диагноза при подозрении на наличие травмы либо опухоли в области желудка , желчных протоков, печени и ее сосудов, желчного пузыря, поджелудочной железы либо большого сальника. Нередко за помощью к этому методу обращаются и после хирургических вмешательств на органах брюшной полости, дабы понять насколько успешно все прошло. В ходе процедуры могут быть проведены и различные терапевтические манипуляции;
3.
Ангиопульмонография
: используется при подозрении на наличие новообразований в области легких. Эта же процедура проводится при пороках развития легких, а также в случае тромбоэмболии легочных артерий;
4.
Портография
: используется для выявления поражений печени, селезенки и поджелудочной железы . С ее же помощью удается диагностировать портальную гипертензию (синдром повышенного давления в области воротной вены
). Выделяют прямую и непрямую методику данного исследования. В первом случае контрастное вещество вводится прямо в ткань селезенки, а вот во втором веществу удается попасть в вену посредством его первоначального введения в артерии;
5.
Грудная аортография
: используется специалистами для выявления аневризмы грудной аорты либо каких-то аномалий ее развития. Недостаточность клапана аорты – еще один диагноз, который может быть поставлен пациенту после такого исследования;
6.
Нижняя кавография
: в большинстве случаев проводится при злокачественных новообразованиях почек, причем чаще всего правой. Кроме этого применяется для уточнения причин отечности ног, выявления тромбоза, а также асцита (скопления свободной жидкости в брюшной полости
) непонятного происхождения;
7.
Верхняя кавография
: применяется для уточнения месторасположения и распространенности тромба. С ее же помощью устанавливают степень сдавливания вены при наличии злокачественных или доброкачественных новообразований в легких;
8.
Ангиокардиография
: используется для выявления аномалий развития магистральных сосудов, уточнения месторасположения порока, а также диагностики врожденных либо приобретенных пороков сердца . Во всех случаях данное исследование позволяет подобрать пациенту правильный курс терапии;
9.
Верхняя мезентерикография
: используется при дифференциальной диагностике диффузных и очаговых поражений поджелудочной железы, толстой и тонкой кишок, клетчатки, находящейся за брюшиной, а также брыжеек кишок. Нередко данное исследование проводят и с целью установки источника кишечного кровотечения;
10.
Почечная флебография
: применятся тогда, когда необходимо установить факт наличия либо опухоли почек. С помощью этого исследования удается диагностировать и гидронефроз (стойкое прогрессирующее расширение почечной лоханки и чашечек на фоне нарушения оттока мочи
), а также тромбоз почечной вены. Оно же устанавливает точное месторасположение, а также размеры имеющегося тромба;
11.
Почечная артериография
: проводится для выявления разнообразных поражений почек. Это могут быть как опухоли, так и мочекаменная болезнь, травма либо гидронефроз. В ходе исследования нередко осуществляют и эмболизацию почечной артерии;
12.
Брюшная аортография
: используется при кровотечениях в желудочно-кишечный тракт или брюшную полость, а также для выявления различных поражений паренхиматозных органов. При помощи этого метода нередко диагностируют как сами опухоли, так и их метастазы в соседние ткани либо органы. Это же исследование можно использовать в лечебных целях при терапии (воспаления поджелудочной железы
) и перитонита (воспаления брюшины
);
13.
Бронхиальная артериография
: проводится при увеличении лимфатических узлов непонятной этиологии, пороках развития легких, врожденных пороках сердца, а также легочных кровотечениях невыясненной этиологии и локализации. Используют данный метод и при дифференциальной диагностике доброкачественных и злокачественных опухолей, а также воспалительных процессов в легких;
14.
Периферическая артериография
: позволяет получить изображение периферических артерий как нижней, так и верхней конечностей. Используется при травмах и патологиях конечностей, а также при острых либо хронических поражениях периферических артерий. Методику нередко применяют и в терапевтических целях для лечения тромбозов и эмболий артерий.
Перед исследованием
Перед проведением ангиографии специалист для начала объяснит Вам цели и ход проведения исследования. Кроме этого Вам будут даны некоторые общие рекомендации, а именно:1. рекомендации относительно пищи : за несколько дней до процедуры из рациона нужно будет исключить как острую, так и жирную пищу, а также копчености и мучные изделия. Кушаем только легкие супы и каши. Жидкость пьем в неограниченных количествах, в том числе и соки. Утром в день исследования завтракать нельзя;
2. рекомендации относительно аллергии : если у Вас отмечается аллергическая реакция на йод или любые другие медикаменты обязательно сообщите об этом врачу. Он должен быть подготовлен ко всему;
3. рекомендации относительно лекарственных препаратов : если Вы принимаете какие-то лекарственные средства, обязательно скажите об этом радиологу. Вполне возможно, что от использования некоторых из них на время придется отказаться. В некоторых случаях специалист просто снижает их дозировку;
4. рекомендации относительно спиртных напитков : от их употребления нужно будет отказаться, по крайней мере, за 2 недели до процедуры;
5. рекомендации относительно курения : курить не рекомендуется хотя бы сутки до проведения исследования.
Непосредственно перед процедурой Вам нужно будет подписать согласие на ее проведение, после чего Вам будет предоставлена специальная одежда, и Вы сможете пройти в кабинет радиологии. И еще, на теле не должно быть никаких украшений или металлических предметов.
Какие осложнения могут возникнуть в ходе процедуры?
Несмотря на то, что данное исследование входит в группу самых безопасных методов диагностики, в ходе его проведения некоторые осложнения возникнуть все же могут. В самую первую очередь может развиться аллергическая реакция, причем, как правило, на контрастное вещество. Вполне возможно и повреждение сосуда в момент введения катетера, вследствие чего пациента будет беспокоить отёк . Риск развития других осложнений увеличивается у пациентов, страдающих от хронической сердечной недостаточности, нарушений функций почек или системы свертывания крови, а также . Нередко осложнения возникают и у людей пожилого возраста.После процедуры
Сразу же после процедуры уйти домой никто не разрешит. Как минимум 6 часов Вы будете оставаться под наблюдением специалистов. Кроме этого нужно придерживаться следующих рекомендаций:- после исследования в течение суток нельзя садиться за руль;
- в течение 24 часов не рекомендуется снимать наложенную повязку;
- употребляем как можно больше жидкости, которая поможет вывести из организма как йод, так и другие скопившиеся в нем медикаменты;
- в течение суток придерживаемся постельного режима, который необходим организму, чтобы справиться со стрессовой для него ситуацией;
- возвращаемся к привычному для Вас ;
- как минимум 48 часов ни в коем случае не поднимаем тяжести;
- в течение 12 часов не принимаем ванну или душ;
- после процедуры на 24 часа забываем о курении.
Возможные осложнения после процедуры
К числу осложнений, которые могут возникнуть после ангиографии можно причислить:- болевые ощущения в месте пункции;
- отечность в области введения катетера;
- кровотечение;
- гематому;
- нарушения функции почек;
- аллергические реакции;
- прогрессирование почечной недостаточности;
- травмы сосудов;
- нарушения сердечного ритма;
- нарастание сердечной недостаточности;
В каких случаях не обойтись без экстренной помощи врача?
Срочно посетить специалиста необходимо:- пациентам, у которых наблюдается изменение цвета кожного покрова в области введения катетера;
- больным, у которых отмечается повышение температуры в области ноги или руки;
- лицам, которые утратили чувствительность той или иной части тела.
Цветная, цифровая и 3D ангиография
Цифровое ангиографическое исследование представляет собой контрастное обследование сосудов с дальнейшей компьютерной обработкой. Данная методика дает возможность получить качественные снимки, на которых из общей картины выделяются отдельные сосуды. Кроме этого данная процедура предусматривает внутривенное введение контрастного вещества, а, следовательно, вставлять катетер нет необходимости, что делает ее более безопасной. Более того, контрастное вещество в таких случаях используется в минимальных количествах.При помощи же цветовой ангиографии на одном изображении удается разместить как венозный, так и артериальный кровоток, а также перфузию (прохождение жидкости через ткань ). Достичь этого помогает специальное цветовое кодирование. Данная методика особенно необходима в случае, когда специалисту необходимо за короткий промежуток времени оценить гемодинамику до и после курса терапии.
И, наконец, 3D ангиографическое исследование дает возможность выполнять 3D реконструкцию полученных изображений.
Стоимость и эффективность
Стоимость такого обследования напрямую зависит от методики его проведения. Что же касается эффективности, то в данном случае никаких сомнений быть не должно, так как данный метод в современной медицине принято считать одним из самых точных и достоверных в случае, если речь идет об аномалиях системы кровообращения. При помощи данного метода удается установить как степень развития того или иного патологического состояния, так и причину его развития, что, конечно же, немаловажно для выбора эффективного метода терапии. Именно этот метод исследования довольно часто именуют «Золотым стандартом» диагностики.
Специальные:
- Ангиография с диоксидом углерода - ДСА с введением пузырьков углекислого газа в качестве контраста;
- Ангиография в сочетании с интервенционными процедурами (эмболизация, тромболизис и т.д.)
Ангиографическая картина основных типов патологий
Ангиографическая картина аневризмы:
- Аневризма, независимо от ее локализации, представляет собой дефект сосудистой стенки с ее расширением. При исследовании необходимо измерить диаметр измененного сосуда, протяженность и размеры аневризматического расширения. Диаметр аневризмы может быть недооценен при наличии атеросклеротического поражения или внутрисосудистого тромба.
- Разрыв аневризмы определяется по вытеканию контрастного вещества
Аневриззма брюшной аорты. ДСА.
Ангиографическая картина расслоения сосуда:
- При расслоении сосуда появляется ложное окно, через которое выходит контрастное вещество. При этом может быть виден истинный просвет сосуда и параллельный ему ложный ход («двойной» просвет). Ложный канал может заполняться контрастом антеградно позднее истинного просвета сосуда, ложное окно также может тромбироваться.
- Неравномерное сужение истинного просвета (симптом «струны»), вплоть до окклюзии. Псевдоаневризмы - овальные расширения параллельно ходу сосуда, различных размеров.
Ангиографическая картина артериальных стенозов:
Артериальные стенозы обычно обусловлены атеросклеротическим поражением сосуда. Процесс может развиваться в любой артерии, но типично в аорте и ее крупных ветвях - почечных, подключичных артериях, сонных артериях, подвздошных артериях. Артериальные стенозы характерны также для сосудов, питающих сердце (венечных артерий).
- Сужение просвета сосуда, часто неравномерное, иногда в нескольких местах. Сужение может быть концентрическим или в виде бляшки, не редко с признаками изъязвления
- При значительных степенях стеноза наблюдается постстенотическое расширение
Стеноз внутренней сонной артерии. ДСА.
Ангиографическая картина тромбоза глубоких вен конечностей:
Тромбоз глубоких вен - это наличие сгустка крови в вене верхней или нижней конечности. Клинические проявления - боль и отек - неспецифичны или могут отсутствовать. При отсутствии лечения тромб может отрываться и мигрировать, закупоривая артериальное кровоснабжение легких. Такое состояние называется легочной эмболией и оно потенциально опасно для жизни. С широким внедрением УЗИ диагностическая венография перешла в разряд интервенционных вмешательств, когда одновременно выполняется тромболизис.
- Дефект заполнения сегмента вены контрастным веществом при ее окклюзии.
- При реканализации дефект может быть неполным, иногда, в виде двойного канала, что создает впечатление «парности» вен.
Компьютерно-томографическая ангиография
Среди всех существующих рентгеновских методов исследования особого успеха достигла рентгеновская компьютерная томография (КТ).
Предпосылкой её появления послужили недостатки обычной рентгенографии, породившие идею получения не одного, а ряда снимков, выполненных под разными ракурсами, и определения по ним путём математической обработки плотностей исследуемого вещества в ряде сечений. Преимуществами КТ по сравнению с традиционной рентгенографией стали:
Отсутствие теневых наложений на изображении;
Более высокая точность измерения геометрических соотношений;
Чувствительность на порядок выше, чем при обычной рентгенографии
Возможность трехмерной (3D) и многоплоскостной реконструкции изображений
В основе компьютерной томографии лежит количественный анализ степени поглощения рентгеновского излучения различными тканями. Рентгеновская трубка вращается в аксиальной плоскости вокруг тела пациента и испускает тонкий пучок излучения, который, проходя через исследуемый слой, ослабляется в разной степени для каждой точки и регистрируется блоком детекторов. Регистрация прошедшего через тело излучения осуществляется при разных положениях системы (трубка — детекторы), что позволяет создать плоское изображение исследуемого среза. Спиральная томография дает возможность непрерывно обследовать все области тела пациента во время постоянного линейного движения стола (спиралевидное движение веерообразного луча через тело пациента) и исследовать одну анатомическую область за один период задержки дыхания с получением тонких соприкасающихся срезов. Мультиспиральная модификация основана на сочетании спиральной томографии и многорядных детекторов, что позволяет в несколько раз увеличить скорость обследования и провести исследование всего тела за одну задержку дыхания.
Длительность томографии при МСКТ составляет меньше секунды, а результатом являются несколько сотен или даже тысяч изображений. Современная мультиспиральная компьютерная томография (МСКТ) является методикой объемного исследования всего тела человека, т.к. полученные аксиальные томограммы составляют трехмерный массив данных, позволяющий выполнить любые двухмерные и трехмерные реконструкции изображений. Использование методик внутривенного контрастирования при проведении МСКТ позволяет отличить мягкотканные образования от сосудистых структур, оценить характер накопления контрастного препарата в нормальных и измененных тканях.
Методика КТА
КТ-ангиография (КТА) по сути та же МСКТ, но с болюсным введение контрастного вещества. Для проведения КТА контрастирующие препараты вводят специальным инжектором, обеспечивающим благодаря синхронизации с КТ заданную скорость введения и задержку сканирования от начала введения контрастирующего препарата. Количество препарата должно создавать в исследуемых сосудах плотность крови не менее +180 - +200 HU. Протоколы КТА зависят от многих факторов: производителя томографа, типа аппарата (число срезов, коллиматора и др.), исследуемой области, возраста пациента. Ведение контрастного вещества должно быть таким, чтобы томография происходила на пике усиления исследуемого сосуда. В современных инжекторах предусмотрен полуавтоматический подбор задержки путем пробного запуска нескольких болюсов. Стандартная скорость введения 3-5 мл/с. Количество вводимого вещества зависит от исследуемого сосуда, обычно, 100-180 мл, что составляет около 300 мг/мл неионного контрастного вещества. В некоторых случаях, например, легочной эмболии используются сниженные концентрации, чтобы контраст не скрывал сам тромб. Для усиления прохождения контраста через трубку и для удлинения венозной фазы применяют болюс из 50-70 мл физиологического раствора. Аксиальное разрешение составляет около 1 мм, но продольное заметно меньше. Правильный выбор параметров реконструкции (подходящий алгоритм интерполяции, реконструкция 2-3 изображений за оборот трубки и 1/3 коллимации) нивелирует этот недостаток. У рентгенолога есть целый набор инструментов постпроцессорной обработки изображений.
Огромным прорывом в диагностике стало появление КТ-коронарографии. Замедление сердечного ритма бета-блокаторами в сочетании с ЭКГ-синхронизацией при правильном выборе протокола дают точность оценки степени стеноза корональных артерий, сопостовимую с ДСА.
КТА картина основных типов патологий
Сравнение стандартной ДСА и КТА показало, что последняя может заменить ДСА при выявлении стеноза сонных артерий, в выявлении аневризм и расслоения аорты, оценке состояния почечных артерий. КТА стала основной методикой выявления легочной эмболии.
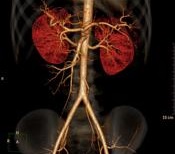
КТА внутренних органов.
Расслоение брюшной аотры. КТА.
Магнитно-резонансная ангиография
МРА сосудов внутренних органов также выполнима. Но КТА существенно ее превосходит по точности. Применима МРА и при исследовании сосудов нижних конечностей, однако, она здесь она уступает ДС.
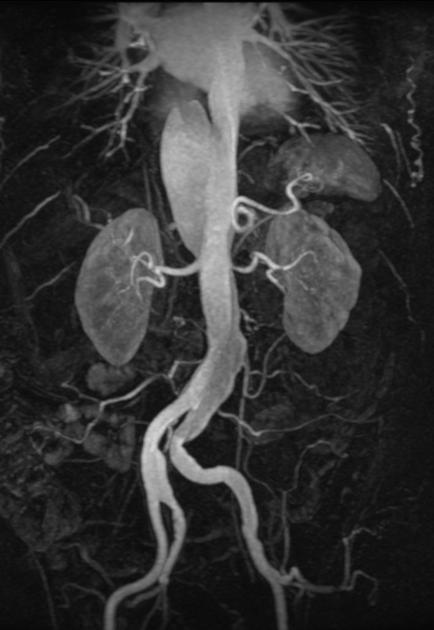
Расслоение брюшной аорты. МРА.
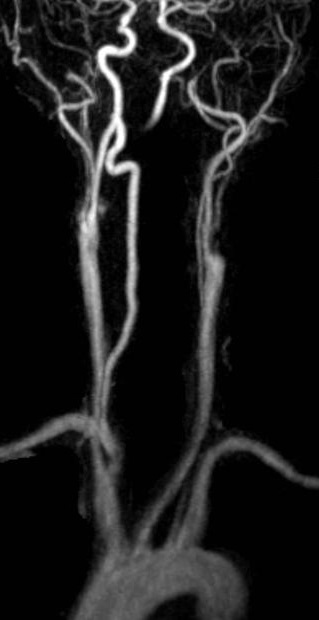
Расслоение внутренней сонной артерии слева. МРА.
Ультразвуковое исследование сосудов
Ультразвук (УЗ) как и свет или рентгеновское излучение представляет собой волну. Как любая волна она имеет определённую длину и ширину. Скорость УЗ постоянна для каждой среды. Под действием УЗ волны наблюдается колебание частиц среды, через которую он проходит. Чем плотнее среда, тем выше её акустический импеданс, то есть отношение звукового давления к колебательной скорости. Чем больше разница акустических импедансов тканей, тем больше отражается УЗ на границе сред. Именно свойство отражения УЗ используется для диагностики. Коэффициент отражения называется эхогенностью ткани. Кость практически полностью отражает УЗ, что препятствует исследованию тканей, находящихся за ней. Положение границы ткани зависит от направления вхождения УЗ импульса и времени необходимого для его возврата.
Кроме отражения значительная часть энергии УЗ поглощается тканями и рассеивается. Поглощение УЗ увеличивается с его частотой, поэтому УЗ волна постепенно затухает на глубине тканей. С другой стороны, с увеличением частоты возрастает пространственная разрешающая способность. Современные УЗ аппараты представляют собой сложные устройства, позволяющие получать качественное изображение и обрабатывать его. В УЗ аппарате компьютером генерируется электрический сигнал, который посредством датчика преобразуется в УЗ импульс. Датчик не только посылает, но и принимает УЗ сигнал, отражённый тканями. Для предотвращения отражения на границе датчика и тела, возникающего, главным образом, из-за воздушного зазора, используют специальный гель.
Основной методикой УЗ обследования является В-режим - получают полипозиционное изображение срезов органа в серой шкале. Яркость отображения границы ткани зависит от её эхогенности. Последнее время появилась возможность трёхмерной визуализации. Оценивается эхо-структура, эхогенность и целостность анатомических структур. Визуализируют основные артерии, при этом определяют их ход (прямолинейный или извитой), их диаметр и структуру стенок.
Помимо свойства отражения используется допплеровский эффект, то есть сдвиг частоты между принимаемым и передаваемым УЗ импульсами. На доплеровский сдвиг влияют скорость кровотока, излучаемая частота и угол ввода луча. Благодаря доплеровскому эффекту имеется возможность изучать гемодинамику.
Методика допплерографии и дуплексного сканирования сосудов
Допплеровское исследование сосудов осуществляется с помощью специальных датчиков в зависимости от исследуемой области. Так, исследование сосудов головного мозга осуществляется с помощью низкочастотных (2-3 МГц) сфазированных датчиков.
Транскраниальная допплерография (ТКДГ) измеряет скорость кровотока в сосуде, меняющуюся в соответствие с фазами сердечного цикла. Абсолютные скорости артериального кровотока при ТКДГ регистрируются при угле ввода луча 30-60°, но определяются исходя из сдвига частоты от движущихся элементов крови при нулевом угле. Получают скорость в центре сосуда, поэтому значения являются максимальными. Спектр допплеровского сдвига частоты отражается в виде развёртки скорости кровотока (см/с) во времени. Поток крови к датчику демонстрируется выше изолинии, от датчика - ниже изолинии. Чем уже и ярче полоса спектра допплеровского сдвига, тем более однородная характеристика кровотока, то есть скорость кровотока у элементов крови одинаковая. Расширение спектра и изменение его формы отражает качественное изменение гемодинамики.
Качество ТКДГ зависит от правильной настройки аппарата. Наиболее важными из них являются увеличение мощности и цветности до соответствующего уровня. Настройка зоны фокуса в пределах 6- 8 см улучшит пространственное и цветовое разрешение. Поддержание маленькой величины сектора и ширины цветового спектра будет сохранять максимальную частоту кадров. Проверка соответствия цвета мощности радиочастотного луча, чувствительности и постоянства установок также важно для качественных доплеровских изображений. Большой контрольный объём используется для получения хорошего отношения сигнал-шум.
Цветная ТКДГ известна с 1989 года. Цветной дисплей важен, так как он помогает правильному расположению доплеровского контрольного объёма. Интерпретация ТКДГ исходит из информации, которую несёт спектральная волна. Таким образом, доплеровские сигналы получаются с разных глубин по ходу сосуда. Цветной дисплей помогает оператору, так как доплеровский контрольный объём проходит сквозь внутричерепные сосуды для получения доплеровской спектральной волны. Для каждой глубины важно настроить положение контрольного объёма на цветном дисплее и угол датчика, чтобы оптимизировать доплеровский сигнал.
Общепринятой ориентацией цвета служит красный, указывающий кровоток в направлении датчика, и синий, указывающий направление кровотока от датчика. Сохраняя такую кодировку цвета легко определить направление кровотока в артериях.
Методика ДС состоит из трёх режимов, иногда объединяемых термином «триплексное сканирование»:
- В-режим - получают полипозиционное изображение анатомических структур мозга в серой шкале. Оценка их эхоструктуры, эхогенности и целостности собственно мозга не имеет большого значения, так как патологию мозга выявляют томографическими методами. Однако, сонография в В-режиме из разных доступов позволяет точно найти исследуемую артерию и проследить её ход. На отображение кровотока влияет много настроек. Поэтому определение размера сосуда является неточным. Определяют ход (прямолинейный или извитой) артерий, их диаметр и структура стенок.
- Цветное допплеровское картирование с импульсной допплерографией - получают спектр кровотока в артериях мозга. ДС позволяет наложить маленькое окно (например, 5- 10 мм) на определённый участок артерии, который легко устанавливается по цветному отображению кровотока. Из спектральной кривой определяют основные допплеровские показатели.
- Энергетический допплерный режим (Power Doppler) -изображение сосудов получают на основе отражённого допплеровского сигнала без учёта скорости и направления потока. В цвете кодируется энергия доплеровского сигнала. Этот режим отличается высокой чувствительностью и позволяет визуализировать потоки с низкой скоростью, в частности коллатеральный кровоток. Комбинируя энергетический допплеровский и В-режим, можно определять угол ввода луча.
Применительно к ДС существует методика контрастирования. Она представляет собой введения препарата, состоящего из микропузырьков, покрытых оболочкой. Контрастное усиление не нашло широкого применения, так как метод не дает очевидных преимуществ
Количественные показатели кровотока
Импульсная допплерография даёт абсолютные количественные значения кровотока: среднюю скорость (ССК, V mean или TAV), максимальную систолическую скорость (МСС, V max или PSV), конечную диастолическую скорость (КДС, V endd или EDV). На основе абсолютных показателей по стандартным формулам рассчитывают относительные показатели - индекс резистивности (RI) , пульсационный индекс (PI) и коэффициент асимметрии между правой и левой стороной.
Пульсацию описывает форма спектральной волны, которая будет нормальной при МСС>КДС, пикообразной при МСС существенно большей КДС и уплощённой при КДС>50% МСС. Пульсационный индекс (PI) был впервые описан Gosling с соавт.(1976). Он был создан ими с целью подсчёта доплеровских волн при исследовании артерий нижних конечностей.
ПИ рассчитывается как
ПИ = (МСС-КДС) / ССК, при этом ССК определяется как максимальная скорость кровотока, усреднённая за время сердечного цикла.
При использовании ПИ учитывается сопротивление возникающее при каждом сердечном цикле. Например, сниженный кровоток дистальнее места обструкции будет иметь низкое значение ПИ (диастолическая скорость больше пиковой систолической на 50-60%). Допплеровский сигнал, полученный проксимальнее участка высокого сопротивления (например, повышенное внутричерепное давление), однако, будет иметь повышенное ПИ (пульсирующая спектральная волна). ПИ в СМА в норме находится в пределах 0,5-0,8.
ИС - ещё один важный расчётный показатель. Он определяется как
ИС= (МСС-КДС)/МСС, где МСС - максимальная систолическая скорость, КДС - конечная диастолическая скорость. Различие в ПИ и ИС только в знаменателе формул, ПИ использует усреднённое значение, в то время как ИС - максимальное.
Вместо ИС и ПИ можно использовать соотношение МСС к КДС.
Каждое учреждение должно решить какие значения скоростей оно будет использовать и применять соответствующие диагностические критерии.
Ультразвуковая картина основных типов сосудистой патологии
Транскраниальная допплерография (ТКДГ) - неинвазивный ультразвуковой метод измерения скоростей кровотока и его направления в крупных внутричерепных сосудах. С тех пор как в 1982 году Aaslid впервые показал ТКДГ внутричерепных артерий, она стала поистине массовым методом исследования артериального кровотока. Напротив, в области изучения венозного кровотока ТКДГ делает первые шаги. Огромным прогрессом в изучении сосудов явилось дуплексное сканирование, сочетающее возможности ультразвуковой визуализации и допплеровского измерения скоростей кровотока.
ТКДГ зависит от умения и опыта исследователя. Главными преимуществами ТКДГ являются: возможность применения у кровати пациента, повторять по мере необходимости, осуществлять мониторирование. Кроме того, метод дешевле других и рутинно не требует контрастирования. Главными ограничениями ТКДГ являются использование только для крупных сосудов, хотя именно в них и возникают изменения. Данное ограничение относится также к МРА и КТА. Даже ДСА может быть не полностью информативной, если не все сосуды, имеющие отношение к патологическому процессу, целиком визуализируются.
Применяя ТКДГ надо всегда помнить, что значения скоростей кровотока, полученные для конкретной артерии, не абсолютно отражают истинный кровоток. Кровоток зависит от многих факторов. Однако измеряемые при ТКДГ скорости кровотока и расчетные показатели хорошо коррелируют с выраженность патологических процессов в сосудах.
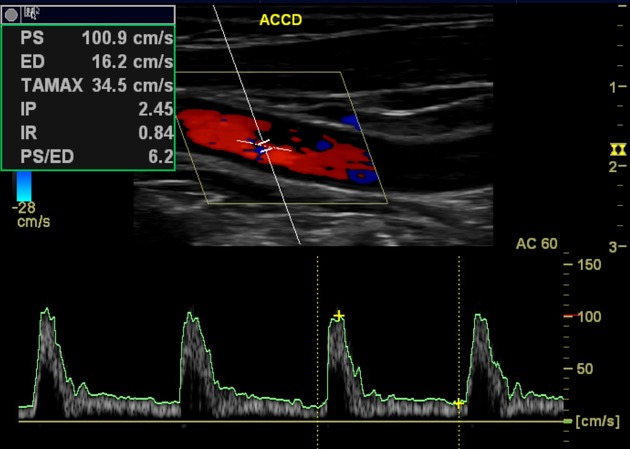
Стеноз внутренней сонной артерии. ДС.
ТКДГ является важным инструментом подтверждения смерти мозга.
ДС сосудов шеи очень популярная методика в неврологии. При ДС хорошо видна извитость, петлеобразование и гипоплазия позвоночных артерий. Атеросклеротические бляшки, локализующиеся, как правило, в области бифуркаций общей сонной артерии и начальной части внутренней сонной артерии могут быть выявлены и охарактеризованы на предмет изъязвления и вероятности отрыва. Степень стеноза при ДС оценивается с достаточной точностью.
Другой наиболее распространенной областью применения ДС служит выявление и оценка атеросклеротического поражения нижних конечностей, что является распространенной патологией в пожилом возрасте. Частота в популяции у лиц старше 50 лет составляет около 1%. Атеросклероз поражает преимущественно бедренную и подколен-ную артерии. Атеросклеротическая окклюзия чаще всего наступает в области гунтерова канала. Просвет артерии может быть сужен ограниченной атероматозной бляшкой, либо полностью закупорен с образова-нием восходящего тромба. Гораздо реже оккклюзия связана с облитерирующим эндартериитом, тромбангиитом (болезнь Бюргера) или неспецифическим аортоартериитом. В процесс чаще вовлечены артерии голени. Облитерирующим эндартериитом болеют почти исключительно молодые мужчины от 20 до 40 лет. Клинические проявления при окклюзии артерий нижних конечностей сводятся к перемежающейся хро-моте разной степени выраженности, парестезиям, судорогам, похолоданию стоп. Клиническое обследование, включающее функциональные тесты, очень важно, так как дает представление о тяжести и компенсации процесса. Дальнейшее лучевое исследование необходимо для уточнения локализации, протяженности и степени окклюзии, а также о развитии коллатералей. ДС является первым инструментальным методом подтверждающим окклюзию и выявляющим ее степень. Удвоение ПСС отражает 50% степень стеноза. При большой степени стеноза ПСС ниже его уровня уменьшается и время достижения ПСС замедляется. При очень больших степенях стеноза, таких как окклюзия, нормальная трехфазная допплеровская кривая меняется на монофазную, а также возрастает диастолическая скорость кровотока. Метод достаточно точен и особенно привлекает своей доступностью. Чувствительность и специфичность ДС в диагностики окклюзии и стеноза свыше 50% составляет 80-90%. Полная окклюзия при ЦДК выявляется с чувствительностью больше 90%. ДС может служить для отбора пациентов для чрезкожной ангиопластики и атерэктомия, контроля за выполнением интервенционной процедуры и последующего мониторирования результатов. Следующим этапом, при необходимости, может быть ангиографическое исследование.
Дуплексное сканирование служит главным методом послеоперационной оценки состояния обходных сосудов. Искусственные обходные сосуды легко визуализируются при УЗ исследовании.
УЗ исследование в серой шкале остается стандартом выявления периферических аневризм. Для аневризм характерен турбулентный поток в режиме ЦДК и короткий двунаправленный систолический сигнал на кривой допплеровского спектра сдвига частот.
Артериовенозные фистулы вызывают зону повышенной скорости кровотока между артерией и соседней веной и, соответственно, снижение индекса сопротивления. Дистальнее артериовенозной фистулы ПСС имеет нормальные или сниженные значения. Может наблюдаться расширение приводящего артериального ствола и диаметра отводящей вены проксимальнее фистулы.
Тромбоз глубокой вены - это наличие в вене коагулировавшегося сгустка крови (тромба). Частота тромбозов глубоких вен нижних конечностей в популяции составляет примерно 1 случай на 1000 человек. Тромбозы глубоких вен имеют несколько этиологических факторов. Главными из них служат замедление скорости кровотока (венозный стаз), повреждение сосудистой стенки и повышение коагуляционных свойств крови - «триада Вирхова». Тромбоз глубоких вен нижних конечностей развивается в 5-10% случаев варикозной болезни по причине венозного застоя, обусловленного экстравазальной компрессией и препятствием оттоку крови. Реже наблюдаются тромбозы воспалительной этиологии, при нарушении системы гемостаза и прямом повреждении вен. Считается, что ряд факторов способствует развитию тромбоза глубоких вен. Благоприятные условия для развития тромбоза создаются при длительной иммобилизации, при курении, применении оральных гормональных контрацептивов. Риск развития тромбоза увеличивается с возрастом. Тромбоз глубоких вен опасен отрывом тромба с развитием тромбоэмболии легочной артерии (ТЭЛА). Примерно 90% случаев ТЭЛА обусловлены тромбозом глубоких вен. Хронический процесс приводит к венозной недостаточности. Активация системы гемостаза, которая приводит к развитию тромбоза, сопровождается появлением в кровотоке специфических маркеров. В клинической практике для диагностики тромбоза из всех маркеров активации гемостаза наибольшей степенью точности обладают D-димеры. Нормальные результаты теста на D-димер у лиц со слабовыраженной клинической симптоматикой заболевания являются основанием для исключения диагноза тромбоза вен. Около 40% таких пациентов не нуждаются в дальнейшем дообследовании. Стандартным подходом к обследованию пациентов с очевидным клиническим подозрением на тромбоз глубоких вен является выполнение ультразвукового исследования. Применение нашли и более сложные методы. КТ-венография обладает достаточно высокой точностью, но требует введения йодного контраста и сопровождается высокой лучевой нагрузкой. МР-венография дает много ложно-положительных результатов. Наиболее целесообразно её применение для исследования вен таза, где ультразвуковое исследование неэффективно. Классическая рентгеноконтрастная венография остается последним методом, выполняемым только по особым показаниям. Например, у тучных пациентов или при выраженном отеке ноги, когда ультразвуковое исследование дает неопределенные результаты.
Представленная нами на аппарате 1,5 Тл и на аппарате открытого типа в ЦМРТ, считает наиболее целесообразным скрининговый подход к исследованию сосудов мозга в виде сочетания МРА и Дуплесного сканирования (ТКДГ и ДС сосудов шеи). Такой подход выявляет свыше 90% аневризм и стенозы сонных артерий с точностью свыше 95%. При сомнениях о наличии мелких интракраниальных аневризм при МРТ в СПб мы рекомендуем КТА. Исследование периферических сосудов всегда надо начинать с Дуплексного сканирования.
На сегодняшний день самыми распространенными, забирающими жизнь чаще, чем любая другая болезнь, являются заболевания, связанные с нарушением работы сердечно-сосудистой системы.
К счастью современная кардиология обладает большими диагностическими возможностями, что позволяет своевременно обнаружить то или иное отклонение в сердечно-сосудистой системе. Методы весьма разнообразны, однако их применяют только после пальпационного обследования врачом-кардиологом, который сначала проводит опрос пациента, акцентируя внимание на жалобах, прослушивает шумы и тоны сердечной мышцы, измеряет частоту пульса и величину артериального давления.
1. Электрокадиография (ЭКГ).
1.1 ЭКГ картирование.
1.2 Холтеровское мониторирование.
1.3 Велоэргометрия и тредмил-тест.
2. Ультразвуковое исследование сердца и сосудов.
3. Допплерографическое исследование сердца и сосудов.
4. Дуплексное исследование сосудов и сердца.
5. Триплексное исследование сосудов.
6. Рентгенологическое исследование сердца и сосудов.
6.1 Ангиокардиография.
6.2 Вазография.
6.3 Коронография.
7. Радиоизотопные методы исследования сердца.
8. Фонокардиография (ФКГ).
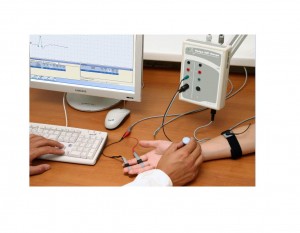
9. Электрофизиологическое исследование сердца и сосудов (ЭФИ).
1. Электрокадиография(ЭКГ) электрофизиологическое картирование сердца
Для окончательного установления диагноза и его подтверждения, после предварительного осмотра врачом, к пациенту применяют различные инструментальные методы исследований, основное из которых – ЭКГ.
Этот обязательный метод диагностирования занимает небольшой промежуток времени и позволяет:
- установить месторасположение сердца относительно грудной клетки, его размеры, ритм работы;
- обнаружить возможные рубцы и участки с плохим кровоснабжением;
- определить наличие признаков инфаркта миокарда и стадию развития болезни.
Благодаря данному методу исследования своевременно обнаруживается инфаркт, ишемические болезни, стенокардия, миокардит, эндокардит и перикардит, патологические изменения размеров предсердий или желудочков, однако насчет иных сердечно-сосудистых заболеваний ЭКГ не дает полной картины, поэтому при необходимости дополнительно применяют дополнительные методы диагностики, к примеру, электрофизиологическое картирование сердца (ЭКГ картирование).
1.1 ЭКГ картирование
Такоеисследование основано на применении значительного количества проводов (электродов), что делает его длительным и непрактичным. Однако с помощью данного метода определяется:
- наличие аномальных процессов в сердечно-сосудистой системе при бессимптомном течении или на ранних стадиях развития;
- ранее перенесенная болезнь и степень ее обострения.
1.2 Холтеровское мониторирование
Мониторирование по Холтеру представляет собой длительный метод исследования – работа сердца регистрируется на протяжении целых суток. Данный метод помогает в диагностике скрытых нарушений работы сердца, что может быть незаметно при проведении обычного ЭКГ.
1.3 Велоэргометрия и тредмил-тест
Данные методы исследования основываются на фиксировании работы сердечной мышцы во время выполнения дозированных физических нагрузок. В процессе тестирования пациент находится под надзором врача, который следит за давлением, работой и состоянием сердца больного при помощи ЭКГ.
При велоэргометрии используют велотренажор, а при тредмил-тестировании беговую дорожку, установленную под определенным углом для увеличения нагрузки.
Целью таких методов диагностики является выявление скрытых сердечно-сосудистых заболеваний и установление границы физической активности, при прохождении которой работа сердца подвергается опасности.
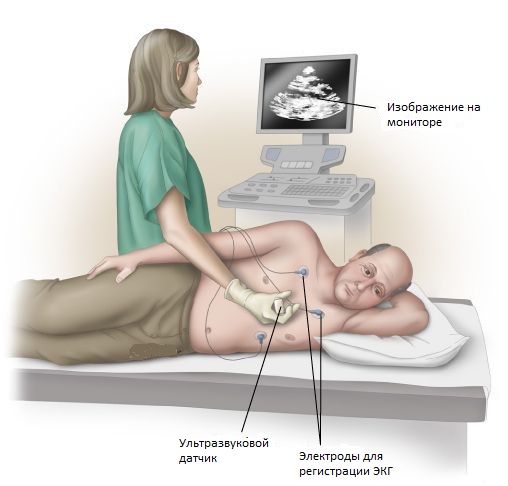
2. Ультразвуковое и эхокардиографическое исследование сердца и сосудов

Эхокардиографическое исследование сердца (ЭхоКГ) представляет собой метод обследования, при котором сердце обследуют с помощью ультразвука. Современное ультразвуковое исследование сердца и сосудов помогает объединить:
- тщательный осмотр самих сосудов, их ход, просвет, толщину и плотность стенок;
- изучить скорость потока крови, сопротивление стенок сосудов, спектральную характеристику кровяного потока любого участка сосуда;
- определить направление и степень проходимости кровяного потока.
ЭхоКГ позволяет провести обследование сердца в движении, оценить его работу в целом и отдельных его участков. Зачастую такой метод исследования применяют после инфаркта для определения степени повреждения миокарда рубцами.
3. Допплерографическое (допплеровское) исследование сердца и сосудов
Допплерографическое исследование сердца и сосудов проводиться, как и ЭхоКГ, с помощью ультразвука, различие в том, что при таком ультразвуковом обследовании дополнительно происходит изменение частоты волн при отражении от эритроцитов, что позволяет в точности определить:
- быстроту и курс движения красных кровяных телец;
- характеристики работы, состояние и вид сосудов.
Допплеровское исследование сосудов дает возможность оценить риск возникновения разрывов сосудов или тромбоза. Допплерография с успехом используется при диагностике варикозной болезни и различных нарушений, вызванных закупоркой или сужением артерий. Современные системы дают возможность воспроизводить с помощью цветного доплеровского картирования (ЦДК) даже разноцветную картограмму кровотока в исследуемом сосуде, где цвет отображает интенсивность и направленность течения крови.
4. Дуплексное исследование сосудов и сердца
Дуплексное исследование сосудов и сердца – это метод, комбинирующий в себе два ультразвуковых режима – В-режим и допплеровский режим.
В-режим предполагает использование датчика с множеством кристаллов, излучающих ультразвуковые волны определенной частоты. Такие волны, проникая через ткани под разными углами и с разной временной задержкой, мгновенно сканируют исследуемый орган и, возвратившись, воспроизводят на экране двухмерную реконструкцию сердца и сосудов.
Допплеровский режим, при изучении движущихся элементов в кровеносных сосудах, наряду с В-режимом дает возможность получить данные о:
- анатомическом строении сосудов и возможных морфологических изменениях
- влиянии заболевания на кровоток.
С помощью дуплексного сканирования с успехом выявляют атеросклеротические бляшки, окклюзии, стенозы, сосудистые мальформации и прочие патологии.
5. Триплексное исследование сосудов
Триплексное исследование сосудов являет собой метод диагностики, основанный на применении эффекта Допплера и отображении исследуемых органов в предельно близкой к их анатомическому строению конфигурации.
Такое исследование сосудов сердца позволяет провести детальный осмотр кровотока, проходящего через отдельно взятые участки сосудистой системы. Этот диагностический метод дополнен ЦДК, что делает его более эффективным, нежели дуплексное исследование, на котором и базируется данное исследование.
Таким образом, благодаря триплексному методу диагностики одновременно тщательно исследуется:
- анатомия сосудов;
- кровоток;
- сосудопроходимость в цветовом режиме.
Благодаря полученным точным сведениям врач определяет наиболее эффективное лечение.
6. Рентгенологическое исследование сердца и сосудов

Рентгенологическое исследование сердца и сосудов являет собой диагностический метод позволяющий узнать местоположение сердца. Изменение расположение сердца может указывать на наличие плевритов, опухолей средостения, всевозможных спаек, что делает данный метод исследование весьма востребованным в медицинской практике.
6.1 Ангиокардиография
Данный рентгенологичный метод исследования предполагает использование специального вещества, контрастирующего в магистральных сосудах.
Ангиокардиография дает возможность диагностировать состояние крупных сосудов и поэтому практически незаменима при установлении наличия врожденных сердечных пороков. К тому же данный метод являет собой базовое обследование перед выполнением операционных вмешательств на сердце.
6.2 Вазография
Рентгеновский снимок сосудов называется вазографией.
Данная процедура проводится наряду с введением особого вещества, которое кровяной поток быстро распространяет, в результате чего прокрашиваются сосуды и становятся видны на рентгеновском аппарате.
Вазография имеет множество разновидностей, каждый из которых имеет свою специфику. К основным видам такого рентгенологического исследования относят:
- артенографию – обследование групп артерий;
- флебографию – исследование вен;
- коронарографию – обследование сердечных сосудов.
Особого внимания требует такой метод исследования сердца и сосудов как коронография, так как данная методика одна из самых эффективных при установлении сердечно-сосудистых патологий.
6.3 Коронография
Данный метод дополнительной диагностики используется не только для подтверждения диагноза, а и для определения месторасположения патологий. Результат исследования коронарных сосудов отображается на ангиографе, приборе что дает полную картину о сердечном заболевании. Благодаря коронографии четко определяется:
- места, где сужаются сосуды, и происходит препятствие кровоснабжения сердца;
- величина сужения сосудов.
Данное исследование помогает кардиологу определиться с методом лечения, так как на сегодняшний день представляет собой наиболее точный метод диагностики состояния коронарных артерий.
7. Радиоизотопные методы исследования сердца
При данных методах диагностики используется радиоактивный изотоп, который внедряется в организм и скапливается в сердце, отражая его состояние на данный момент времени. Вещество скапливается в разном количестве в зависимости от целостности или поврежденности участков миокарда, поэтому данный метод весьма эффективен при установлении:
- степени кровоснабжения миокарда;
- величины гипоксии – уровня выраженности кислородного голодания;
- дефектов миокарда;
- годности сердечных желудочков;
- степени подвижности стенок сосудов.
8. Фонокардиография (ФКГ)
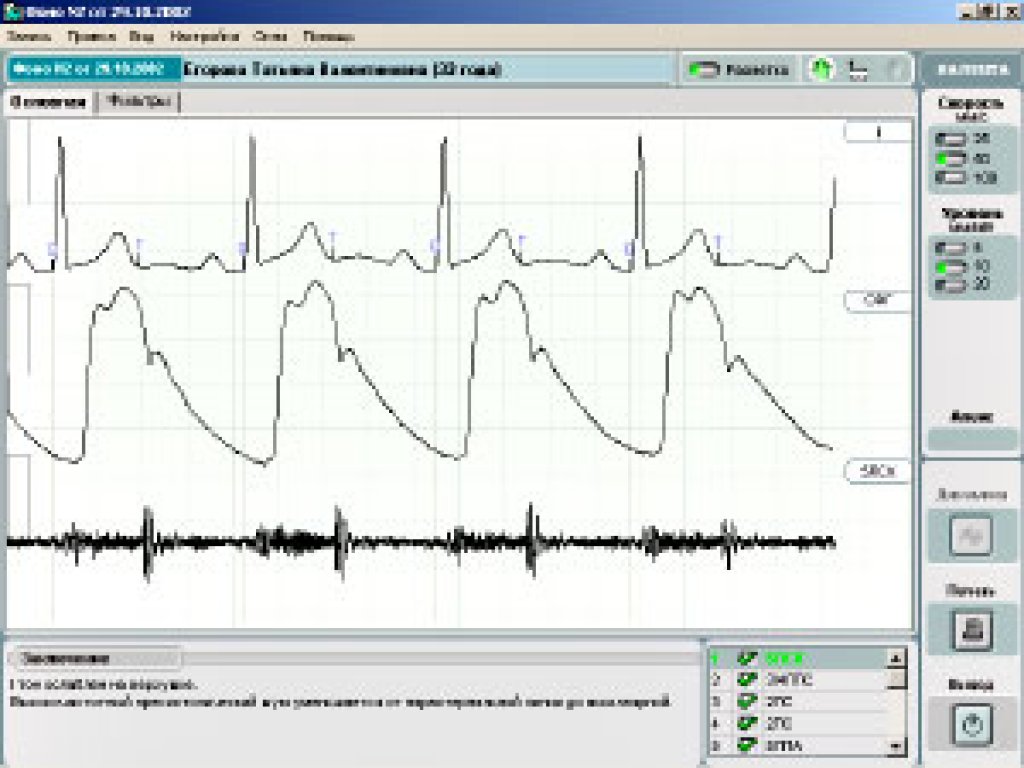
ФКГ помогает зарегистрировать сердечные шумы, которые невозможно уловить фонендоскопом. Этот метод весьма эффективен в тех ситуациях, когда встает вопрос об установлении правильности работы сердца.
9. Электрофизиологическое исследование сердца и сосудов (ЭФИ)
Электрофизиологическое исследование сердца и сосудов основано на фиксировании потенциалов, возникающих на внутренней стороне сердца. Для проведения данной диагностики применяют особые катетерные трубки и аппарат для фиксации патологических выявлений. ЭФИ помогает точно определить источник и причину аритмии, а также установить место ее локализации.
ЭФИ весьма эффективно при диагностировании и при лечении заболеваний сердца, так как помогает контролировать и регулировать результативность назначенной терапии.
Лишь врачи-кардиологи имеют большой практический опыт, позволяющий точно диагностировать заболеваний сердца и сосудов, опираясь на данные комплекса проведенных диагностических методов. Все методы исследования сердца и сосудов являются эффективными для выявления того или иного сердечно-сосудистого заболевания, поэтому только лечащий врач, ознакомившись с жалобами пациента и проведя предварительный осмотр, может определить применение какого метода будет наиболее рационально в конкретном случае. Однако за годы практики эксперты убедились, что наиболее эффективными оказываются рентгеновские методы исследования, в частности коронография, и сложные диагностические методы, такие как дуплексное и триплексное исследования.
Исследование кровеносных сосудов слагается из исследований артерий и вен.
Исследование пульса.
Пульсом называют толчок, который можно ощутить при пальпации артериального сосуда. Он возникает под влиянием крови, выброшенной из сердца в артериальные сосуды при систоле желудочков. Наиболее распространенным методом исследования пульса является пальпация. Прощупывание артерии производят 2-3 пальцами на участке, удобно расположенном для этих целей. Пульс ощущается в виде легких толчкообразных колебаний артериального сосуда, следующих за каждой систолой сердца.
У крупного рогатого скота пульс можно исследовать на наружной лицевой (под нижним краем жевательной мышцы), плечевой, бедренной и хвостовой артериях.
У цельнокопытных животных пульс исследуют на наружной челюстной артерии, проходящей по внутренней поверхности нижней челюсти; можно производить исследования и на височной, поперечной, лицевой и плечевой артериях; у овец, коз, собак и кошек - на бедренной артерии в паховой области.
У птиц сокращение сердца определяется по сердечному толчку методом аускультации.
Пальпацией артериального пульса определяют его частоту, состояние артериальной стенки, величину пульсовой волны, наполнение и ритм.
Частота пульса имеет большие колебания (табл. 2).
Колебания пульса зависят от многих факторов. Известно, что у самок пульс чаще, чем у самцов, а у молодняка чаще, чем у взрослых. У мелких животных чаще, чем у крупных.
Физические напряжения, скученное содержание, транспортировка животных также сопровождаются некоторым учащением пульса. Все это необходимо учитывать в оценке пульсовых показателей.
Значительное учащение пульса, связанное с болезненным состоянием, называют тахикардией . С таким явлением можно встретиться при острых лихорадочных заболеваниях, интоксикациях, болезнях сердца, коликах и параличе блуждающего нерва и др.
Редкий пульс - брадикардия - наблюдается главным образом при заболеваниях головного мозга, желтухе, отравлении строфантом, наперстянкой и других болезненных состояниях.
Состояние артериальной стенки определяют последовательным сжатием и расслаблением ее.
Пульс у здоровых животных легко ощутим, умеренно напряжен и имеет хорошо выраженную пульсовую волну. С развитием склероза у старых животных артериальная стенка уплотняется, становится твердоватой. У телят артериальная стенка мягкая, с умеренный давлением.
Величина пульса характеризует степень колебания артерии и зависит от ее наполнения и пульсового давления. Чем больше пульсовая волна, тем заметнее смещение артерий. Величина пульса - показатель работоспособности сердца и степени кровоснабжения органов. Хорошо наполненный и напряженный пульс называют большим , а пульс слабого наполнения и напряжения - малым .
В тех случаях, когда пульсовая волна настолько мала, что пальпируется в виде ниточки, говорят о нитевидном пульсе. Нитевидный пульс является показателем тяжелого упадка кровообращения. Недостаточное замыкание полулунного клапана аорты сопровождается скачущим пульсом, который распознается по быстрому подъему и быстрому обрывистому спаданию пульсовой волны.
При сужении устья аорты наблюдается медленный пульс. Он характеризуется медленным нарастанием и таким же спаданием пульсовой волны. Потеря тонуса артериальных сосудов сопровождается мягким пульсом. Если артериальная стенка имеет большое напряжение, плотновата, то такой пульс называют твердым. Твердый пульс наблюдается при артериосклерозе и столбняке.
Проволочный пульс характеризует собой наиболее выраженную форму появления твердости пульса.
Наполнение артерий зависит от количества крови, которое выбрасывается левым желудочком во время систолы. Если уменьшается минутный объем сердца, то появляется недостаточное наполнение артерий. Сообразно этому хорошо наполненный пульс называют полным, а плохо наполненный - пустым .
Ритм пульса. Пульс называют ритмичным, если он появляется через равные промежутки времени и с одинаковыми свойствами пульсовой волны. Разнообразные нарушения чередования пульса называют аритмией .
Крупные домашние животные в нормальном состоянии имеют более устойчивый ритм пульса, чем мелкие. Аритмия встречается довольно часто у здоровых собак. В то же время в некоторых случаях аритмия может быть грозным симптомом, указывающим на расстройство сердечной деятельности.
В ветеринарной практике расстройство ритма распознается путем пальпации пульса и аускультацией сердца. Более точные данные можно получить путем исследования кардиограммы и сфигмограммы.
По происхождению различают экстракардиальные и интракардиальные аритмии.
Экстракардиальные аритмии возникают от нарушения внешних регуляторов деятельности сердца (кора мозга, ветви блуждающего и симпатического нервов) и рефлекторным путем. Особенно часто такая аритмия наблюдается у легковозбудимых животных. Она исчезает после прогонки или подкожного введения атропина (например, дыхательная аритмия, синусовая аритмия).
Интракардиальные аритмии появляются при заболевании мышцы сердца с поражением его проводниковой системы и отрицательно сказываются на общем состоянии больного. Легкие движения и различные физические напряжения усиливают эту аритмию и приводят и нарушению работоспособности. He снимаются эти аритмии и от применения атропина (например, частичная или полная блокада пучка Гиса, экстрасистолии, мерцательная аритмия).
Исследование артериального давления.
О напряжении пульса судят по тому давлению, которое нужно приложить к артерии, чтобы прекратить ее пульсацию, В разных фазах сердечной деятельности давление крови в артериях неодинаково: в момент прохождения волны артерия испытывает давление, почти в 2 раза большее, чем в момент своего спадания.
Артериальное давление зависит от силы сокращении желудочков сердца, тонуса сосудов, вязкости крови и состояния нервной системы. Грубое суждение о величине кровяного давления можно получить при пальпации пульса. Для этого одним пальцем сжимают артерию до исчезновения пульса. При некотором навыке, удается по силе нажима улавливать резкие отклонения кровяного давления от нормы.
Однако для более объективного суждения о кровяном давлении в ветеринарной практике начинают применять осциллометрический способ, который позволяет измерять величину колебания артерий.
Этот способ дает возможность установить максимальное (систолическое) давление крови, возникающее во время систолы левого желудочка, и минимальное (диастолическое) давление крови, возникающее во время диастолы левого желудочка. Разность между максимальным и минимальным давлением называется пульсовым давлением.
В прибор для измерения кровяного давления входит: манометр, нагнетательное приспособление и манжетка (рис. 34).
Манжетка представляет собой резиновый мешок шириной не меньше 12 см, вложенный в матерчатый чехол с длинным шлейфом для ее закрепления. У крупных животных манжетку накладывают и прочно фиксируют на корень хвоста, а мелким и средним животным - на тазовую или грудную конечность. Соединив манжетку с нагнетательным прибором и манометром, производят накачивание воздуха в систему до полного исчезновения пульсации на периферии перетянутой артерии. Затем начинают постепенно выпускать воздух из манжетки, отвинчивая винт на тройнике нагнетателя, и наблюдают за колебаниями стрелки пружинного манометра (или спирта в осцилляторной трубке и приборе И. Г. Шарабрина).
Самые высокие колебания манометра соответствуют максимальному артериальному давлению (max) и наблюдаются во время систолы, а низкие - минимальному (min) во время диастолы. Разница между максимальным и минимальным давлением называется пульсовым давлением (ПД).
Повышение артериального давления (гипертония) у животных наблюдается при заболевании почек, гипертрофии левого желудочка, артериосклерозе, при ощущениях сильных болей (ревматическое воспаление копыт, спазмы кишечника и др.).
Понижение артериального давления имеет место при больших кровопотерях, коллапсе, миокардиодистрофии, инфекционной анемии лошадей и др.
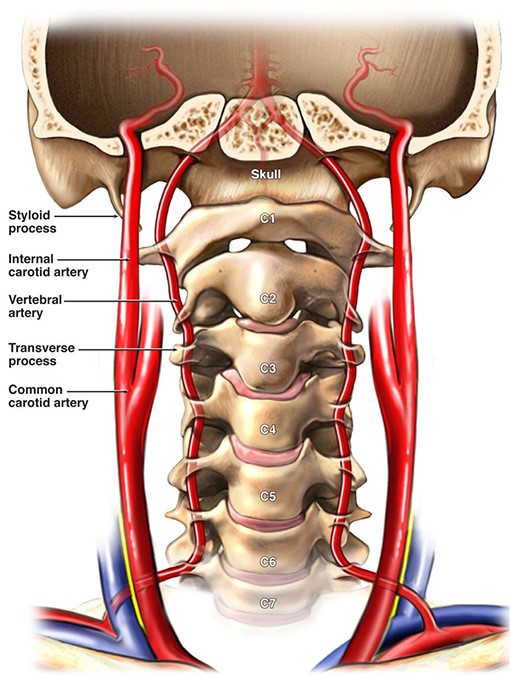
Анатомия сосудов шеи и головы
Из дуги аорты выходят три больших сосуда: плечеголовной ствол, левая общая сонная артерия (ОСА) и левая подключичная (ПКА) артерия. На уровне правого грудино-ключичного сочленения плечеголовной ствол делится на правую общую сонную артерию (ОСА) и правую подключичную артерию (ПКА).
Подключичная артерия (ПКА) вначале дугой проходит над куполом плевры, покидает грудную клетку через apertura superior и направляется в щель между передней и средней лестничными мышцами, затем ложится в sulcus a. subclaviae I ребра и из-под ключицы ныряет в подмышечную впадину, где называется подмышечной артерией. От I сегмента ПКА (до внутреннего края передней лестничной мышцы) отходят позвоночная артерия, щитовидно-шейный ствол, внутренняя грудная артерия; от II сегмента (в межлестничном промежутке) - реберно-шейный ствол; от III сегмента (по выходе из межлестничного промежутка) - поперечная артерия шеи.
Нажимайте на картинки, чтобы увеличить.
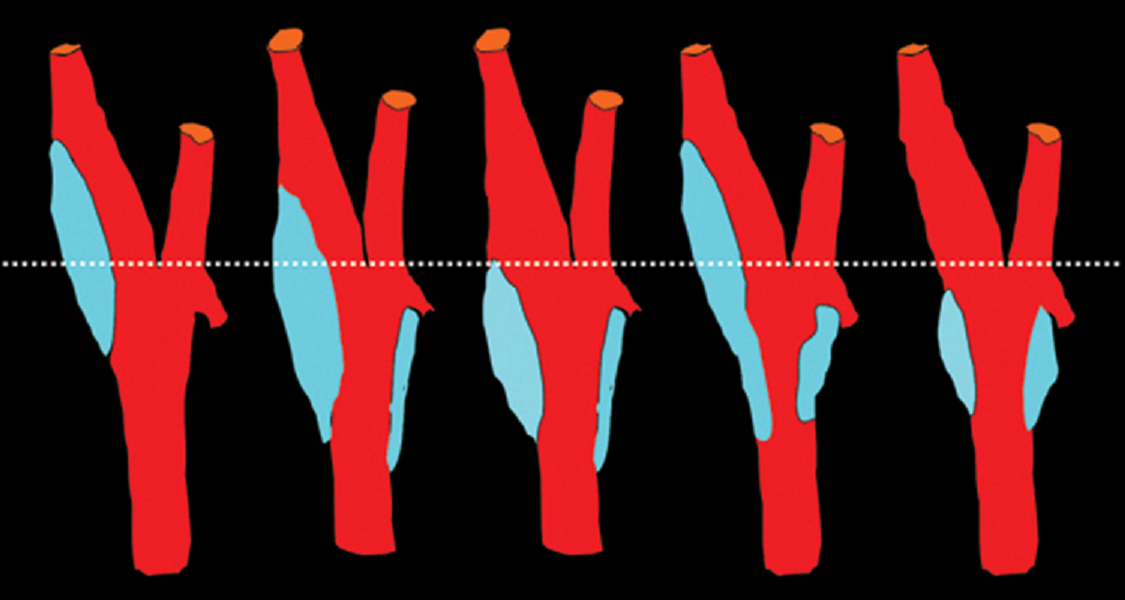
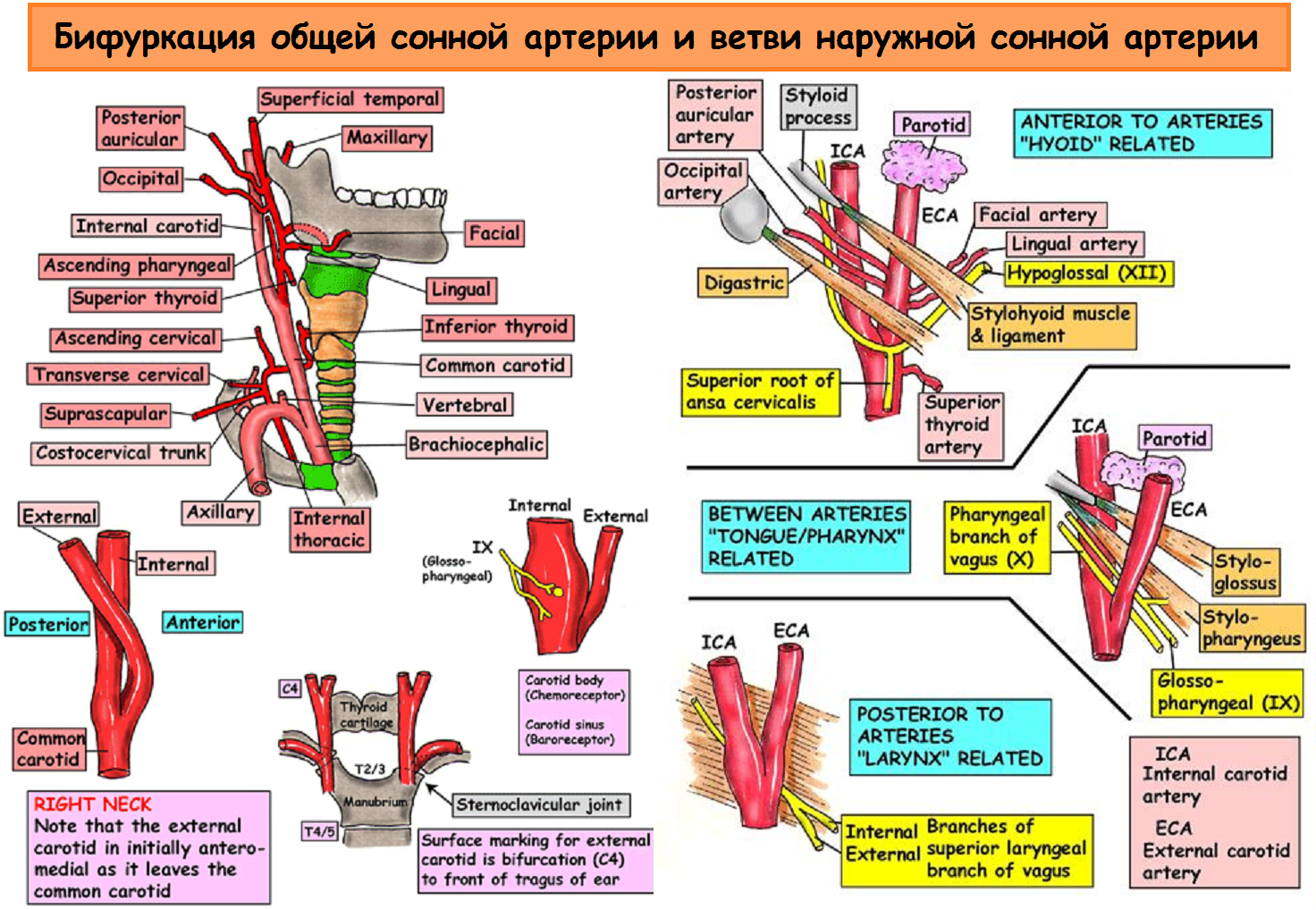
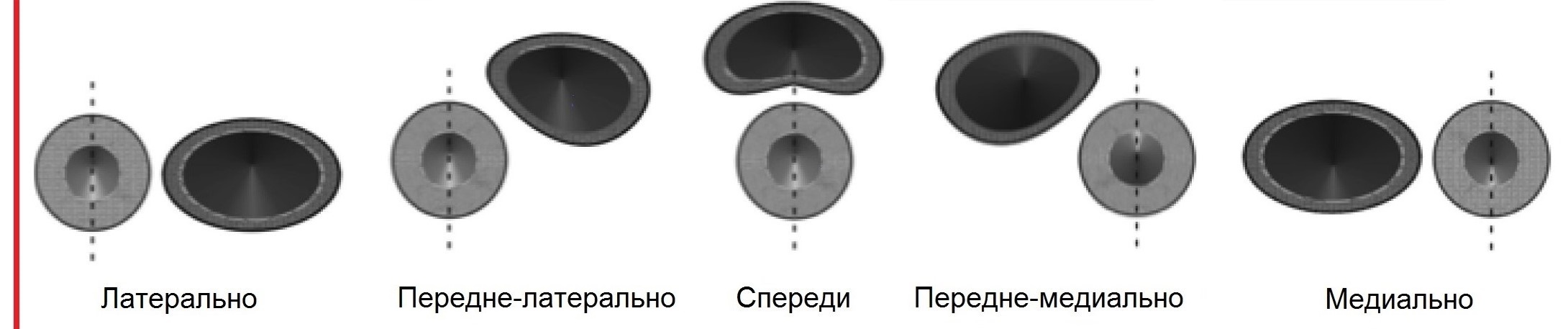
Общая сонная артерия (ОСА) располагается на шее позади грудино-ключично-сосцевидной и лопаточно-подъязычной мышц и граничит латерально с внутренней яремной веной и блуждающим нервом, а медиально — с щитовидной железой, пищеводом, трахеей, гортанью и глоткой. Левая общая сонная артерия обычно длиннее правой на 20-25 мм. На всем протяжении ОСА следует вертикально вверх, ветвей не имеет, и только на уровне верхнего края щитовидного хряща гортани делится на два крупных сосуда — наружную (НСА) и внутреннюю (ВСА) сонные артерии. Небольшое расширение в районе бифуркации называется каротидным синусом или луковицей сонной артерии. Каротидный синус может охватывать любую или все части бифуркации, а так же ВСА или НСА. Место, где общая сонная артерия делится на ВСА и НСА, следует называть бифуркацией, а не каротидным синусом.
| Фото. Варианты расположения каротидного синуса (голубой цвет): Обратите внимание, что хотя уровень бифуркации (пунктирная белая линия) не изменяется, каротидный синус может охватывать любую или все части бифуркации, а так же ВСА или НСА. | ||
 |
||
Каротидный синус содержит барорецепторы, которые определяют растяжение как меру кровяного давления. По языкоглоточному нерву информация передается в вегетативные центры головного мозга, откуда регулируется кровяное давление. У некоторых людей барорецепторы гиперчувствительны: внешнее давление на каротидный синус может вызвать замедление сердечного ритма, резкое падение кровяного давления и обморок.
Снаружи от каротидного синуса располагаются периферические хеморецепторы, которые определяют содержание кислорода в крови и передают эту информацию в головной мозг, откуда регулируется частота дыхания.
Наружная сонная артерия (НСА) располагается вначале медиально, а затем — латерально от ВСА; имеет короткий ствол; на уровне шейки нижней челюсти, в толще околоушной железы, делится на восемь ветвей (верхняя щитовидная артерия, языковая артерия, лицевая артерия, восходящая глоточная артерия, затылочная артерия, задняя ушная артерия, верхнечелюстная артерия и поверхностная височная артерия). Средняя менингеальная артерия отходит от верхнечелюстной артерии и питает твердую мозговую оболочку — это единственная веточка от НСА, которая проникает в полость черепа.
| Фото. Ход наружной и внутренней сонных артерий. | ||
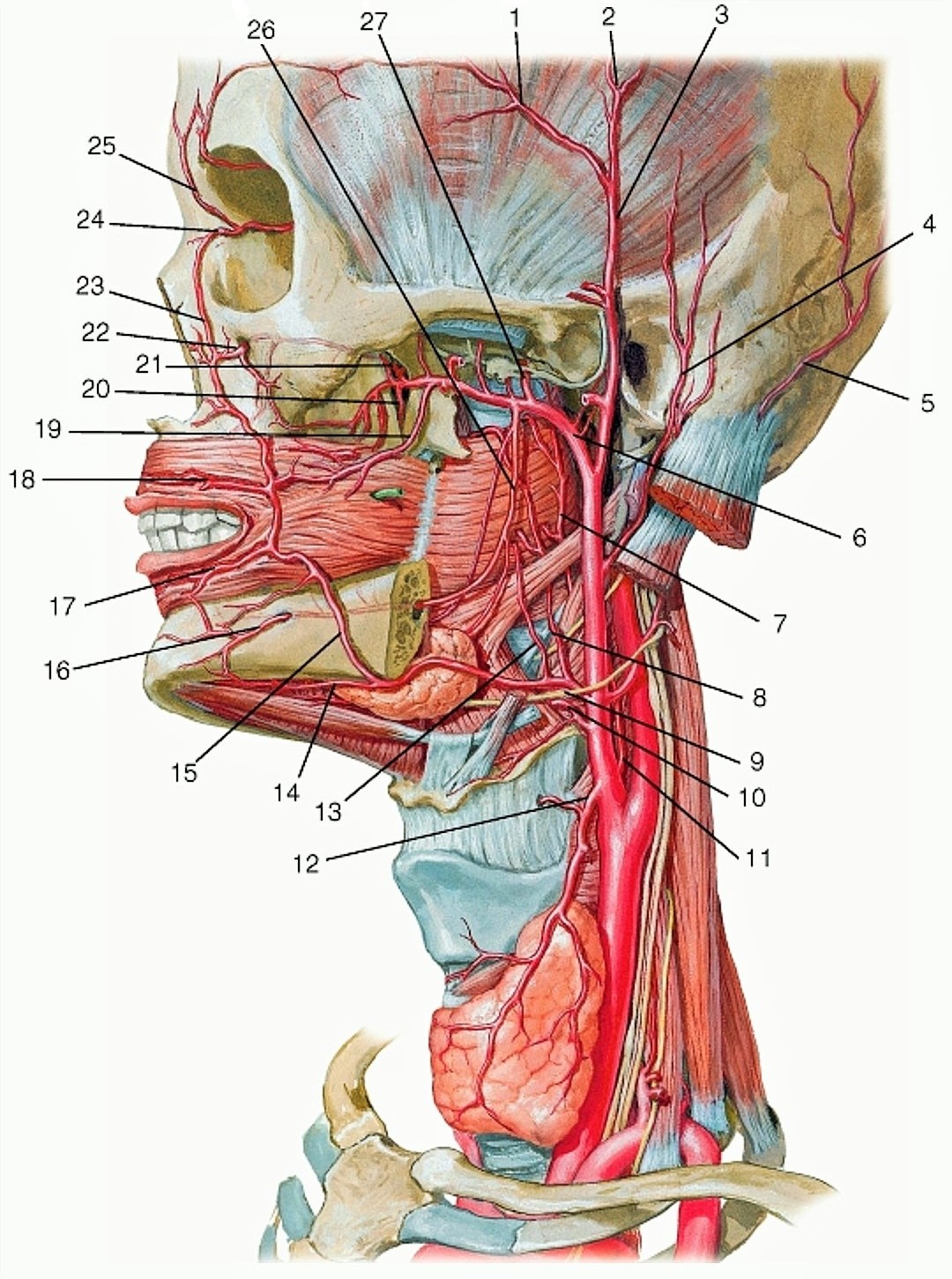 |
 |
 |
Внутренняя сонная артерия (ВСА) имеет больший диаметр, чем НСА. Начальный отдел располагается латерально или сзади, а затем медиально от НСА. Между глоткой и внутренней яремной веной (ВЯВ) артерия поднимается вверх, к основанию черепа, проходит через сонный канал пирамиды височной кости в полость черепа, где отдает следующие ветви: глазную артерию, переднюю мозговую артерию, среднюю мозговую артерию, заднюю соединительную артерию. На шее ВСА ветвей не дает.
| Фото. Бифуркация общей сонной артерии и ветви наружной сонной артерии. | ||
 |
||
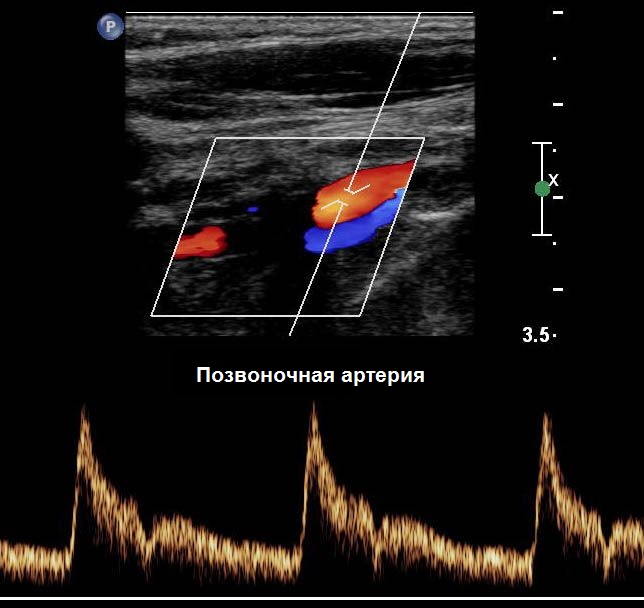
Позвоночная артерия (ПА) отходит от ПКА на уровне VII шейного позвонка, поднимается вверх через отверстия поперечных отростков VI-I шейных позвонков, прободает membrana atlantooccipitalis posterior и через большое затылочное отверстие входит в полость черепа. У заднего края моста позвоночные артерии той и другой стороны сливаются в одну основную артерию (a. basilaris). На уровне переднего края варолиева моста основная артерия делится на парные задние мозговые артерии.
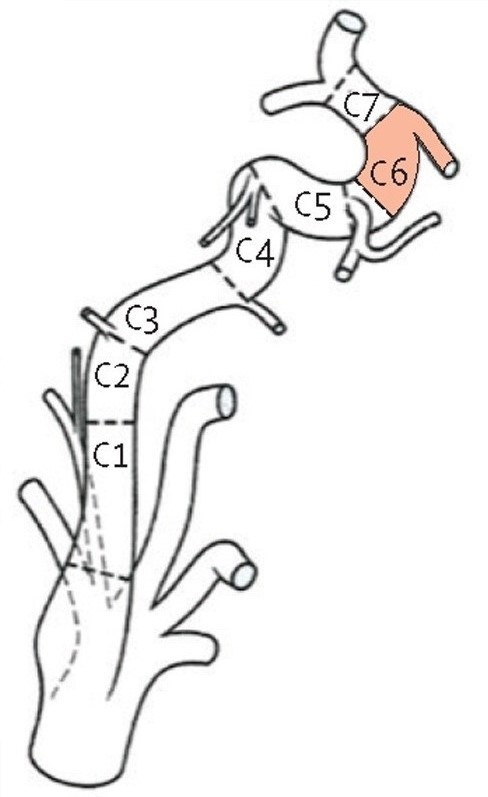
В ПА различают экстракраниальные (I, II, III) и интракраниальный (IV) сегменты:
- I сегмент - от устья до входа в костный канал поперечного отростка С6 позвонка;
- II сегмент - в костном канале поперечных отростков С6-С2 позвонков;
- III сегмент - от места выхода из костного канала на уровне С2 до входа в полость черепа через большое затылочное отверстие (на этом участке формируется физиологическая деформация ПА, которая сглаживает пульсацию);
- IV сегмент - от входа артерии в полость черепа до ее слияния с ПА противоположной стороны.
| Фото. Четыре сегмента позвоночной артерии. | ||
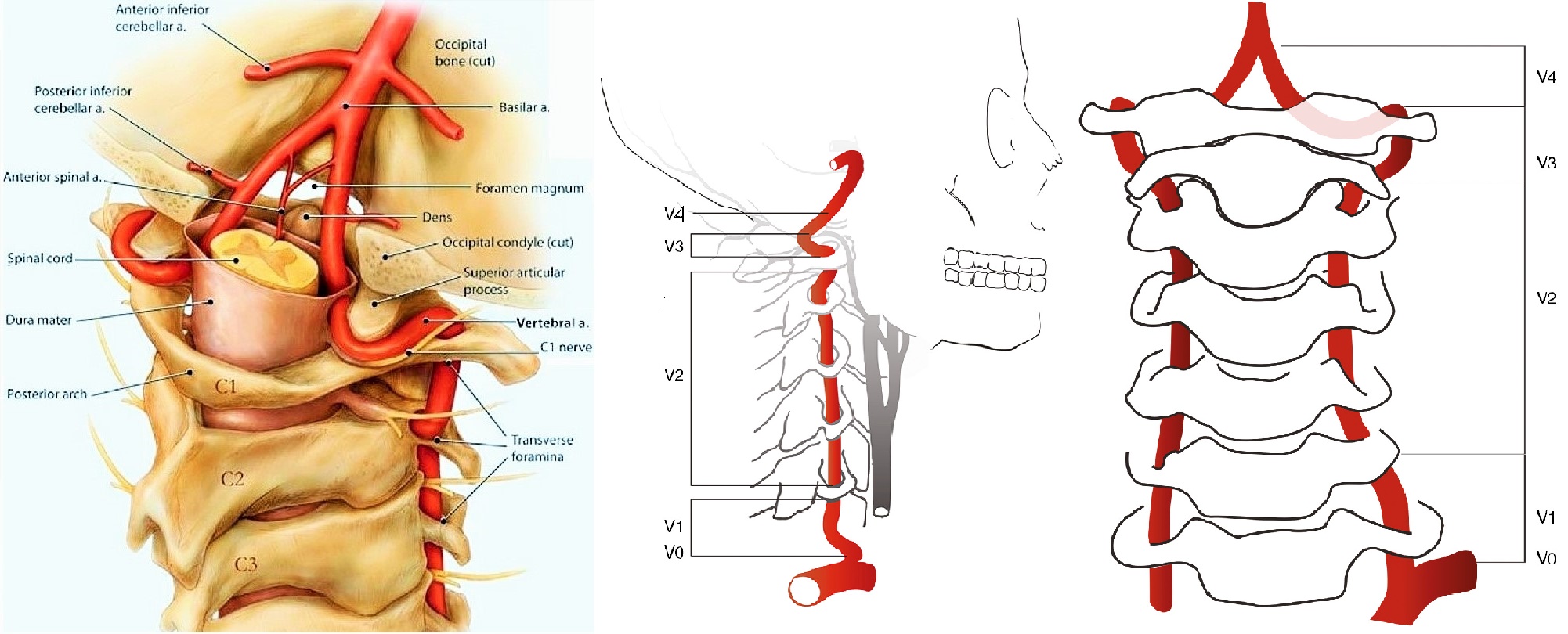 |
||
Через задние соединительные артерии и переднюю соединительную артерию ВСА и ПА образуют на основании мозга важный круговой анастомоз - большой артериальный (виллизиев) круг. Этот вариант строения встречается в 25% случаев. Часто одна из соединительных артерий отсутствует.
УЗДГ сосудов головы и шеи
Чтобы оценить кровоснабжение головы и шеи, исследуют плечеголовной ствол, подключичные артерии (ПКА), общие сонные артерии (ОСА), наружные сонные артерии (НСА), внутренние сонные артерии (ВСА) и позвоночные артерии (ПА). Положение пациента лежа на спине, шея вытянута и голова слегка повернута противоположно от исследуемой стороны. При короткой толстой шее можно подкладывать под плечи плотный валик. Скорости кровотока изменяются в зависимости от физиологического состояния человека, будучи выше при физической нагрузке, чем в состоянии покоя. По этой причине исследование должно проводить после того, как пациент отдыхает в течение 5-10 минут. За 6-12 часов до исследования желательно исключить алкоголь, никотин, кофеин. У женщин до менопаузы исследование лучше проводить на 1-7 день цикла.
Для сканирования сосудов головы и шеи подходит линейный датчик 7-18 МГц, для глубоких структур требуется конвексный датчик 2,5-6 МГц, а для транскраниального сканирования — датчик с фазической решеткой 1,8-2,0 МГц. Начинайте исследование в В-режиме, а затем используйте цветной доплер. Для правильной оценки артериальных стенок и просвета сканирование должно выполнять в поперечной и продольной плоскостях. В проксимальном и дистальном сегментах артерий, а также в любом подозрительном месте, проводите анализ спектра.
Важно!!! Чтобы в В-режиме получить четкое изображение сосудистой стенки, ультразвуковой луч направляют перпендикулярно (90°). Это обеспечивает максимальное отражение и эхо-интенсивность в изображении. Требуется высокочастотный линейный датчик выше 7 МГц (7 МГц имеет разрешение 0,22 мм, а 12 МГц — 0,128 мм).
На УЗИ видно три слоя артериальной стенки:
- Наружный слой (tunica adventicia) состоит из рыхлой соединительной ткани с большим содержанием эластических и коллагеновых волокон;
- Средний слой (tunica media) в ОСА образован преимущественно эластической стромой, а в ВСА — гладкой мышечной тканью;
- Внутренний слой (tunica intima) состоит из эндотелия, базальной мембраны и подэндотелиального слоя.
| Фото. На дальней стенке ОСА хорошо видно две параллельные гиперэхогенные линии (1, 3) с промежуточной анэхогенной зоной (2): 1 - внутренний слой (интима), 2 - средний слой (медиа), 3 - наружный слой (адвентиция). Комплекс интима-медиа (КИМ) состоит из двух четко дифференцированных слоев - эхопозитивной интимы и эхонегативной медии, поверхность его ровная. |
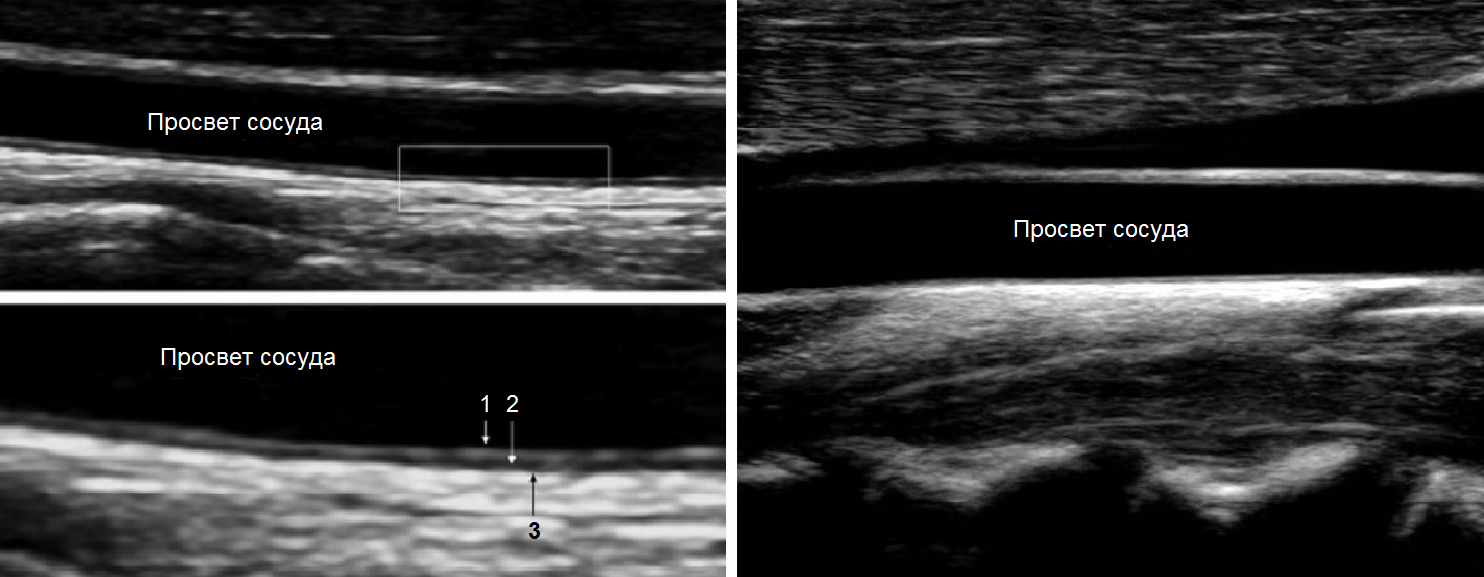 |
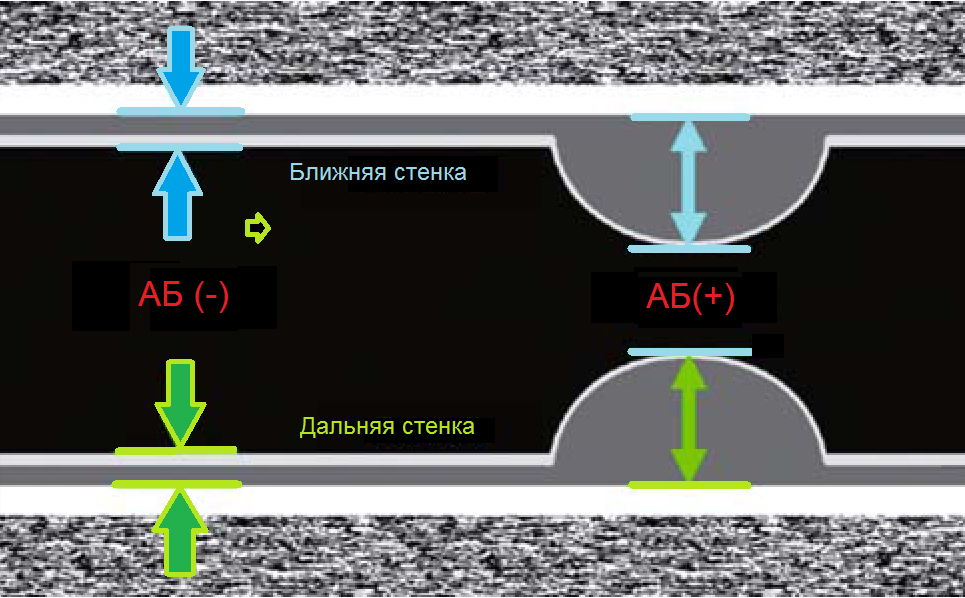
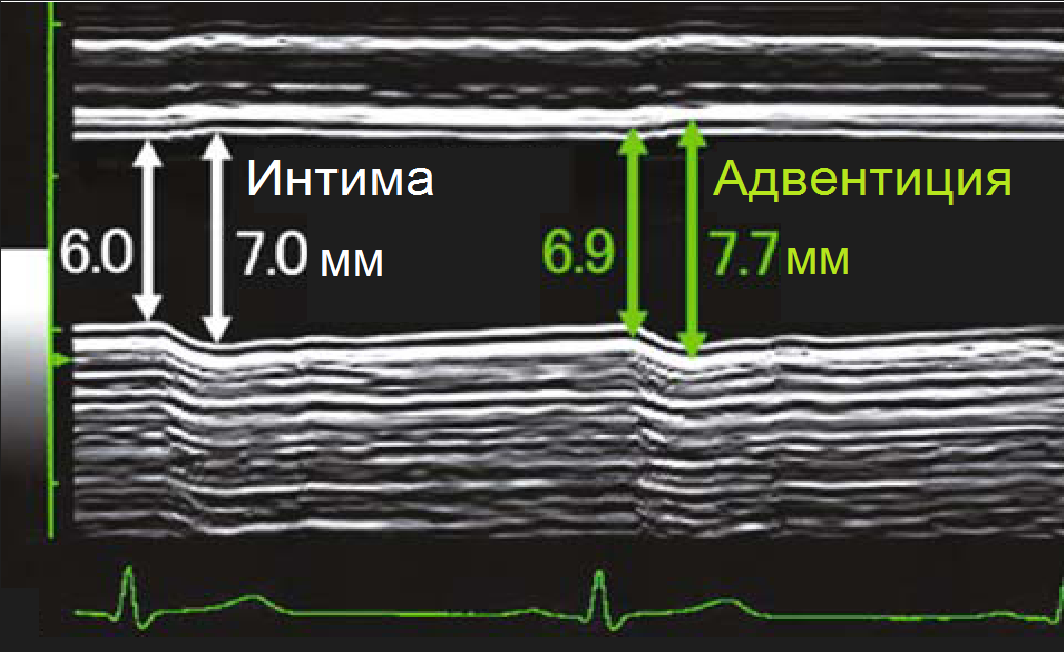
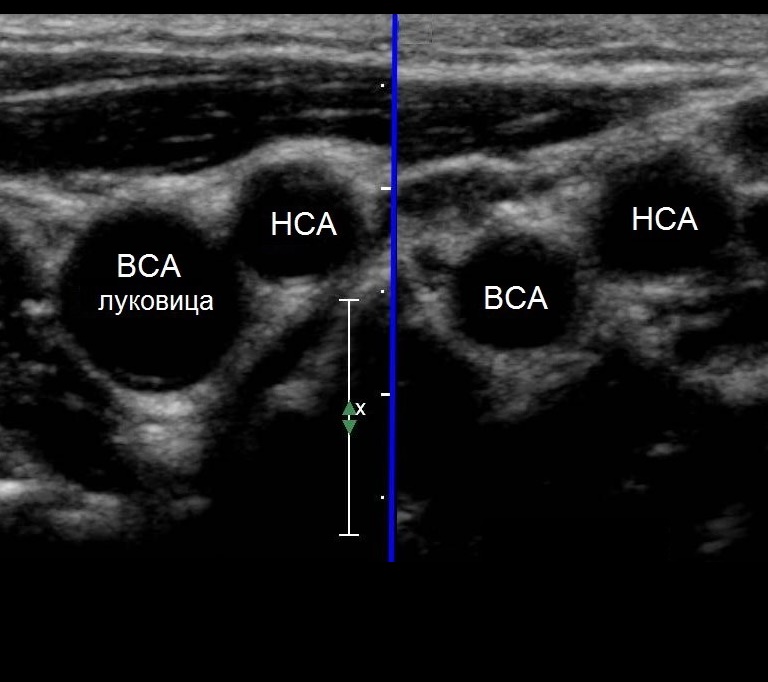
Важно!!! Толщину КИМ в ОСА измеряют на 1,5 см ниже бифуркации, в ВСА и НСА - на 1 см выше бифуркации. В норме у взрослых толщина КИМ ОСА составляет 0,5-0,8 мм и увеличивается с возрастом до 1,0-1,1 мм. Значительная волнистость и утолщение интимы указывают на атеросклероз или фиброзно-мышечную гиперплазию.
| Фото. А — Как измерить КИМ в нормальном сосуде [АБ (-)] и при атеросклерозе [АБ (+)]. Б — В М-режиме диаметр сосуда измеряют в систолу и диастолу, а так же между интимой и адвентицией. | ||
 |
 |
|
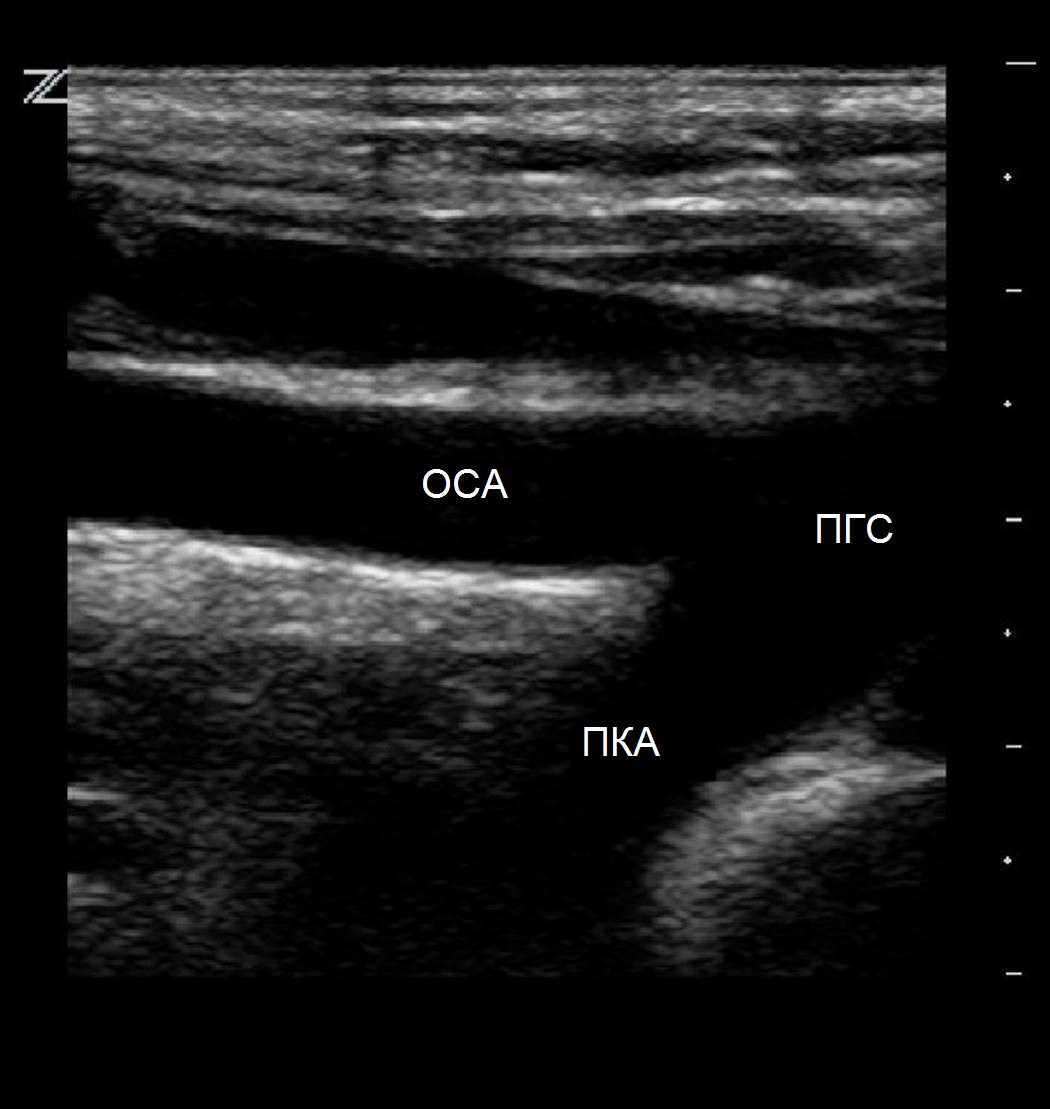
Чтобы визуализировать дистальную часть плечеголовного ствола, устья ОСА и ПКА, датчик располагают продольно в яременой вырезке и направляют луч латерально. I сегмент ПКА исследуют параллельно ключице над грудино-ключичным сочленением, II сегмент - параллельно ключице в надключичной области, направляя луч вниз и медиально, а III сегмент - в подключичной области.
| Фото. А — Плечеголовной ствол (ПГС) делится на правую общую сонную артерию (ОСА) и правую подключичную артерию (ПКА). Б — Общая сонная артерия (ОСА) у основания шеи медиально граничит с щитовидной железой (Thyroid), а латерально с внутренней яремной веной (ВЯВ). | ||
 |
 |
|
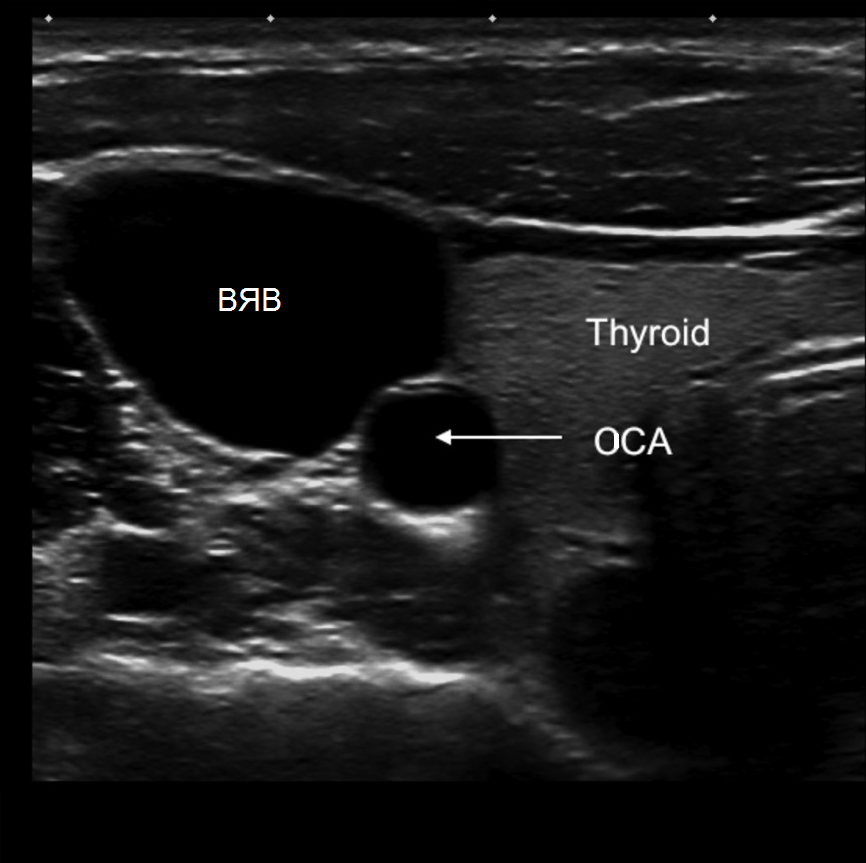
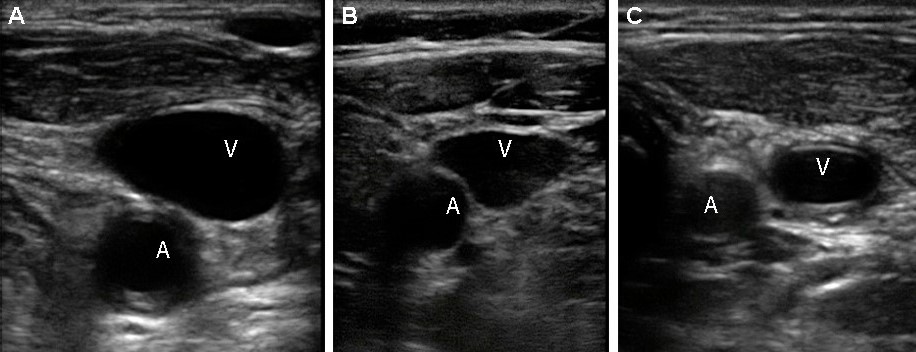
Общую сонную артерию (ОСА) оценивают у основания шеи. В поперечной плоскости внутренняя яремная вена (ВЯВ), как правило, располагается латерально от ОСА. Чтобы отличить ОСА от ВЯВ, слегка нажмите на сосуды датчиком: ВЯВ сжимается под давлением, а ОСА нет.
| Фото. Варианты расположения ВЯВ относительно ОСА: А - ВЯВ (V) располагается практически спереди от ОСА (А). Б - ВЯВ (V) располагается передне-латерально от ОСА (А). А - ВЯВ (V) располагается латерально от ОСА (А). |
 |
 |
| Фото. От основания шеи перемещайте датчик краниально к месту деления ОСА на НСА и ВСА. В области бифуркации заметно небольшое расширение — каротидный синус или луковица сонной артерии. Иногда встречаются широкие луковицы с крупными бляшками при отсутствии значительного стеноза. | ||
 |
 |
|
| Фото. А — Положение датчика для продольного сканирования бифуркации ОСА. Б — На продольном срезе ОСА делится на ВСА (сверху) и НСА (снизу). От НСА отходит верхняя щитовидная артерия. Начало ВСА несколько расширено — каротидный синус. На продольном срезе бифуркация ОСA как типичная «Y» визуализируется редко, поскольку ВСА и НСА обычно перекрывают друг друга. | ||
 |
 |
|
| Фото. Бифуркация ОСА на поперечном (А) и продольном (Б) срезе. | ||
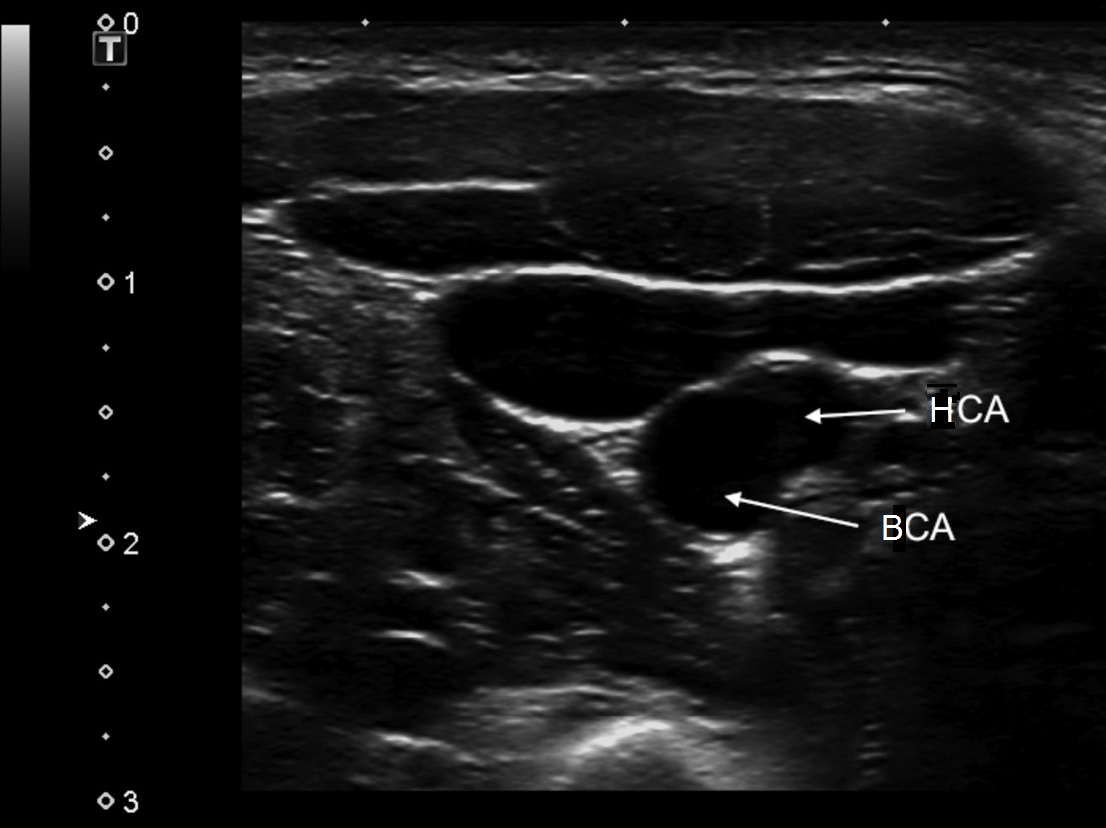 |
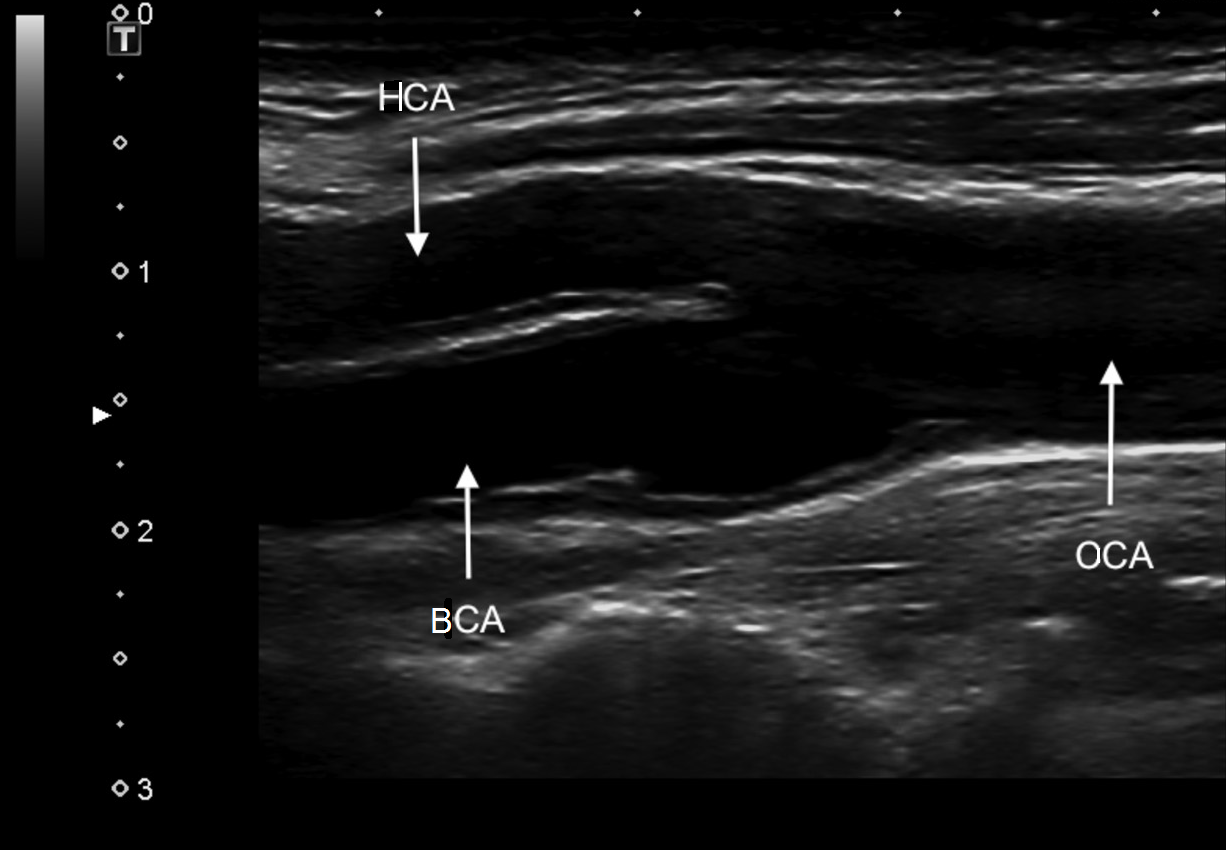 |
|
| Фото. А — В каротидном синусе у наружной стенки наблюдается зона спиралевидного потока, который в режиме ЦДК окрашивается в синий цвет наряду с красным ламинарным потоком по основной оси внутренней сонной артерии. Эта так называемая зона разделения потока, степень которой зависит от угла между внутренней и общей сонной артерий. Б — Вдоль медиальной стенки проксимального отдела ВСА расположены нервное сплетение каротидного синуса и каротидное тельце. В редких случаях здесь можно увидеть опухоль каротидного тельца. | ||
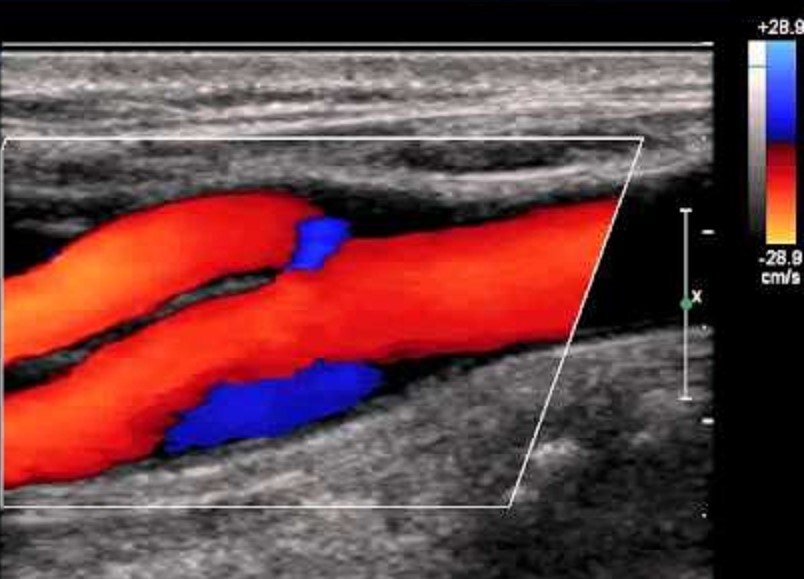 |
 |
|
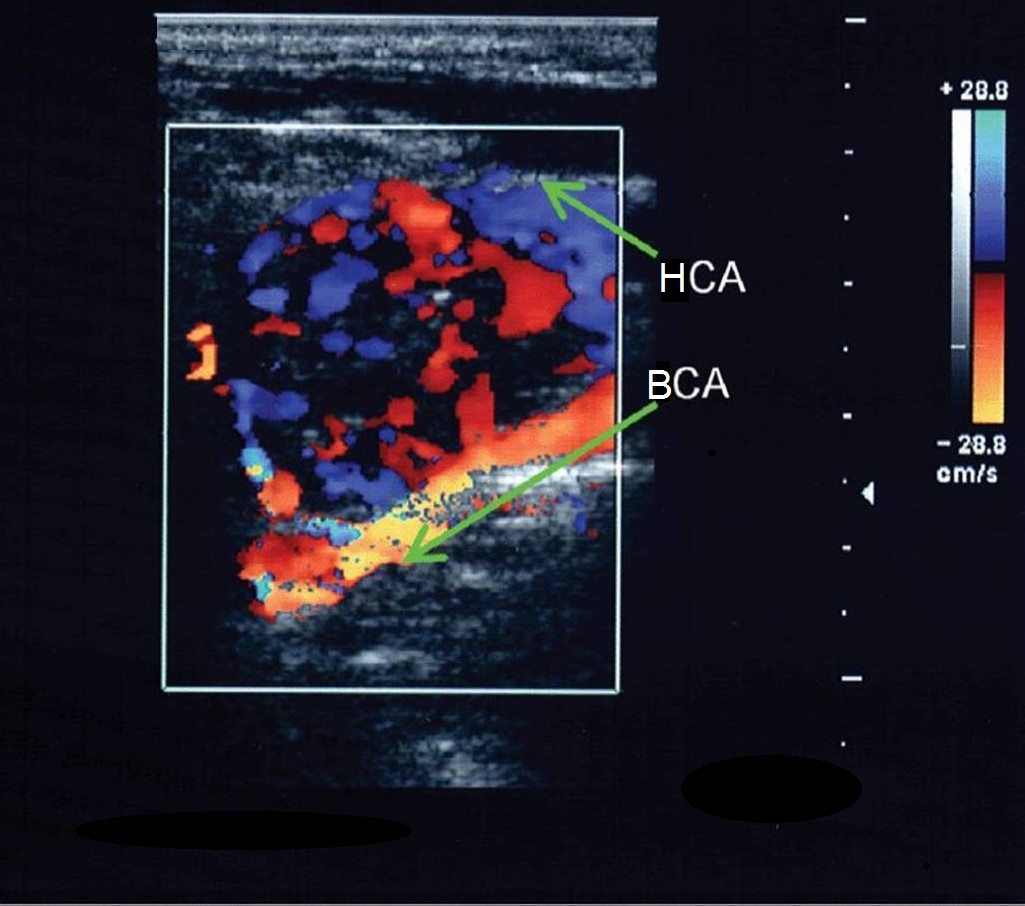
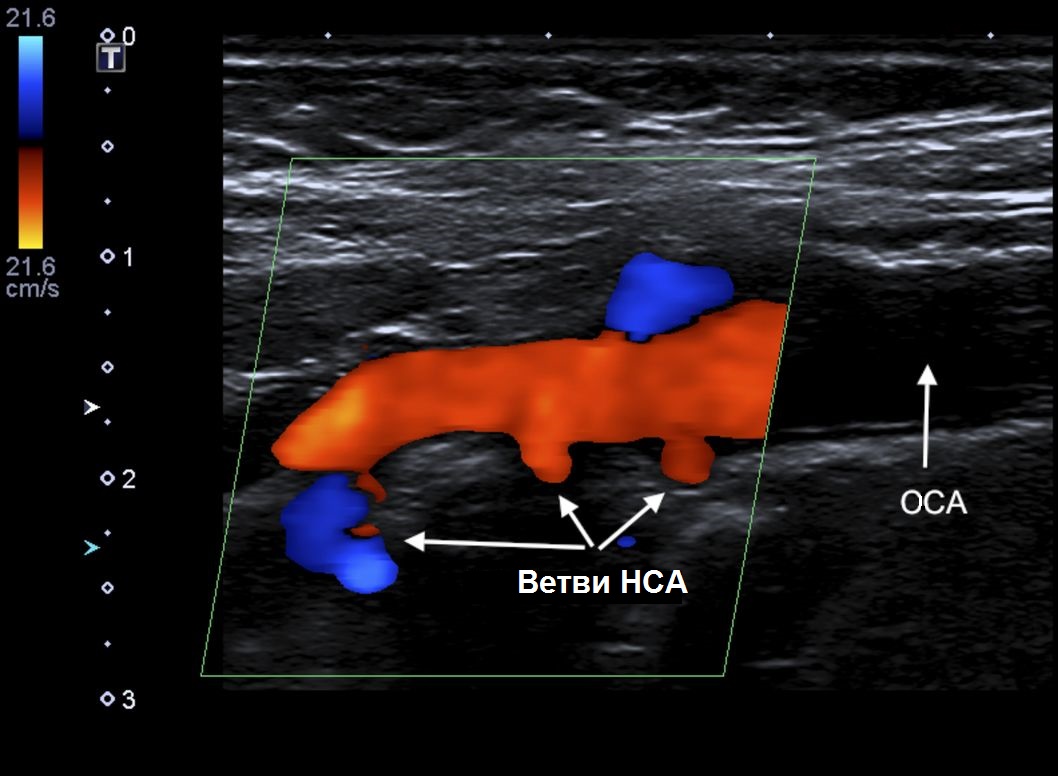
Варианты анатомических взаимоотношений ВСА и НСА затрудняют дифференциацию этих сосудов, особенно в случаях медиального расположения устья ВСА и при высоком расположении бифуркации за углом нижней челюсти. Пять отличий ВСА от НСА:
- На уровне бифуркации НСА располагается медиально, а ВСА латерально в 95% случаев;
- Диаметр НСА обычно меньше диаметра ВСА;
- От НСА на шее отходят более мелкие ветви, а ВСА не имеет экстракраниальных ветвей;
- Во время исследования НСА при легком постукивание по поверхностной височной артерии, вы увидите артефакт реверберации в В-режиме или Т-волны на спектре;
- НСА имеет более высокую пиковую систолическую скорость и более низкую диастолическую скорость, чем ВСА.
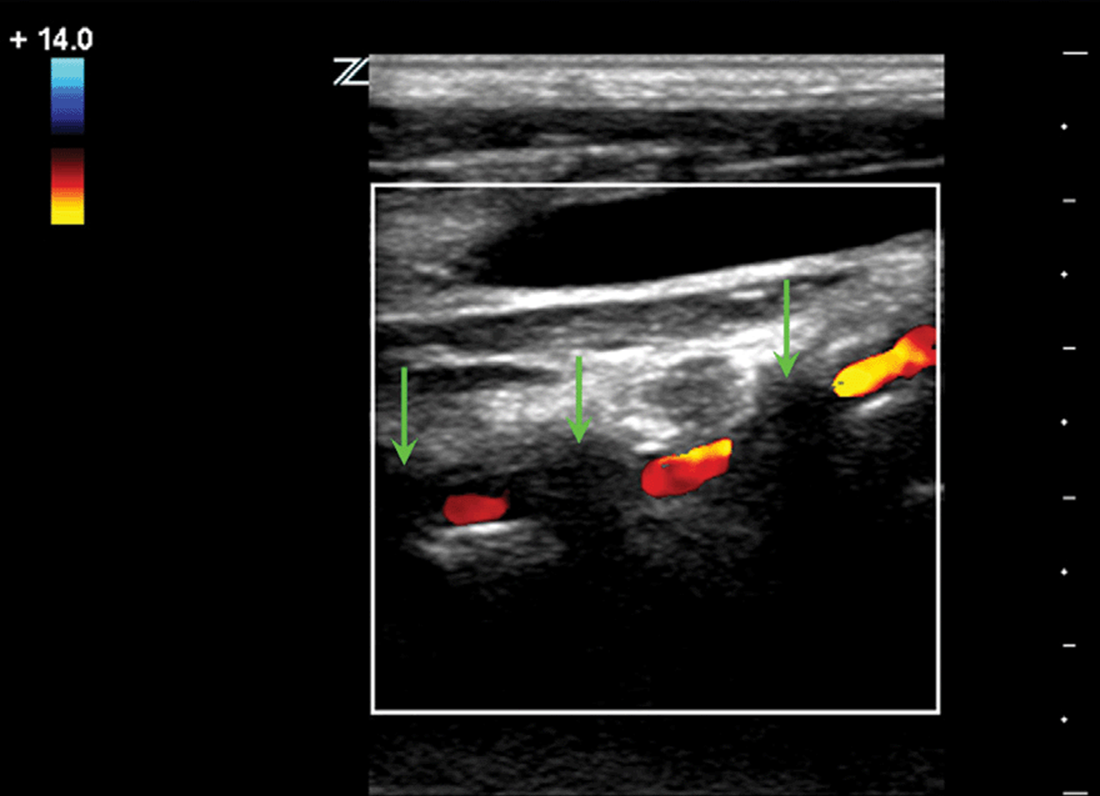
| Фото. Ветви НСА в В-режиме (А) и при ЦДК (Б). | ||
 |
 |
|
Важно!!! Количественная оценка кровотока возможна при условии правильного выбора угла инсонации. Всегда направляйте датчик вдоль потока, а НЕ на стенку сосуда. Угол 0° обеспечивает наименьшую ошибку. Это редко достижимо, но по мере приближения к 0° ошибка уменьшается. Если угол выше 60°, ошибка экспоненциально увеличивается. Нормальные линейные и объемные показатели кровотока в магистральных артериях головы и шеи у взрослых смотри .
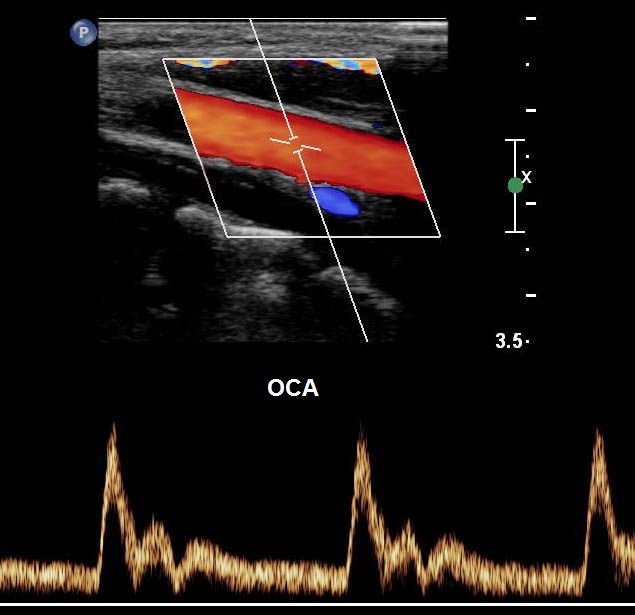
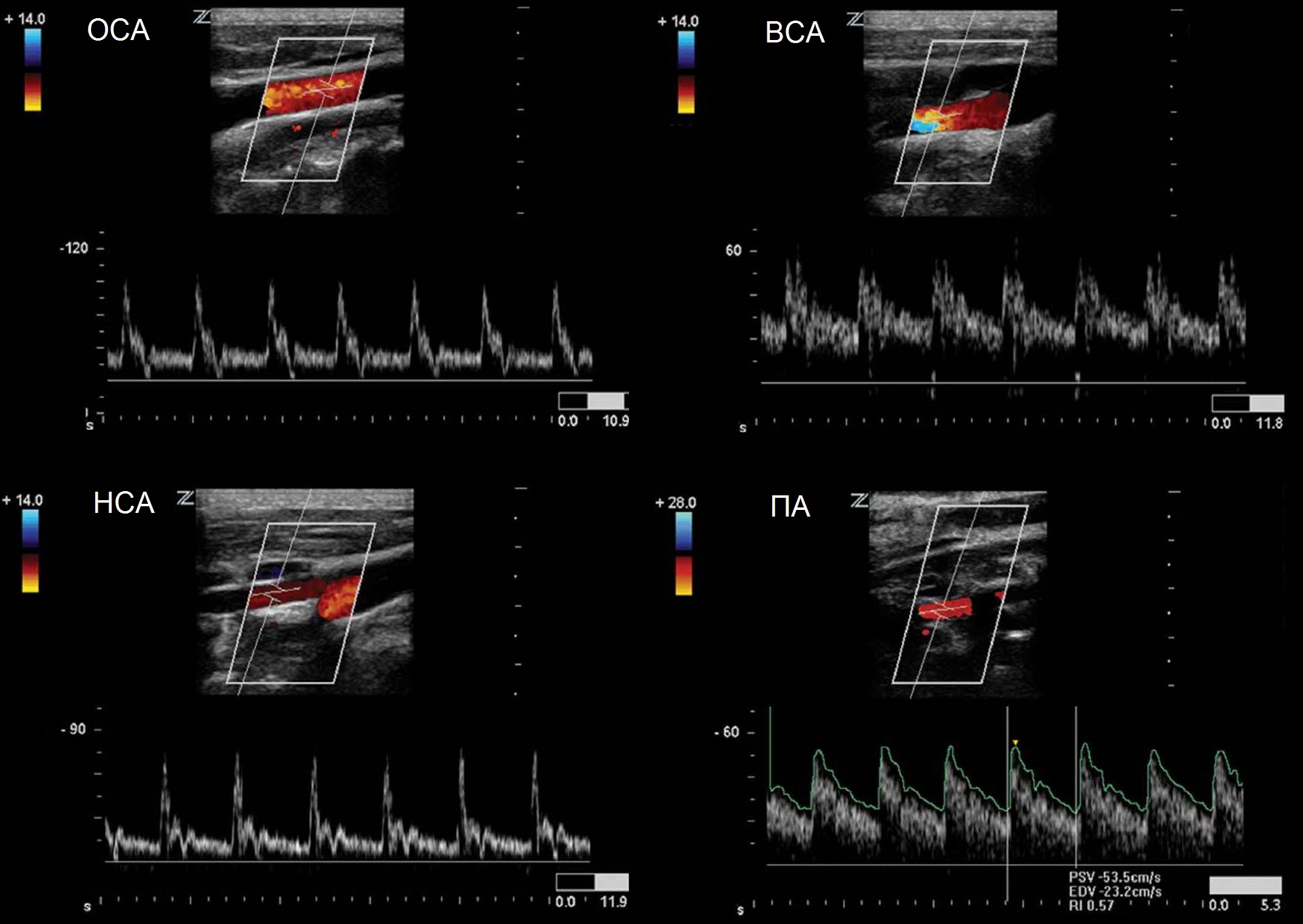
| Фото. А - Положение датчика во время продольного сканирования ОСА. Б - Нормальная форма спектра ОСА: В ОСА систолический компонент выше ВСА, а диастолический компонент — среднее между ВСА и НСА. В месте перехода от систолы к диастоле определяется дикротический вырез. | ||
 |
 |
|
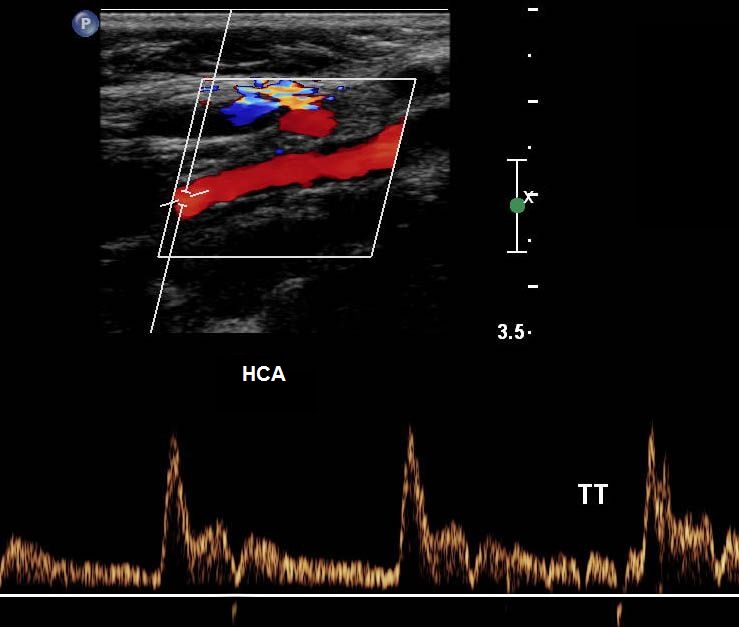
| Фото. А - Положение датчика во время продольного сканирования устья НСА. Б - Нормальная форма спектра НСА: резкий подъем, узкий систолический пик, выраженная пульсация во время систолы и в ранней диастоле, низкая диастолическая скорость по сравнению с ВСА, высокое сопротивление и может быть ретроградный поток в диастоле. Чтобы опознать НСА использовали легкое постукивание по поверхностной височной артерии (ТТ). | ||
 |
 |
|
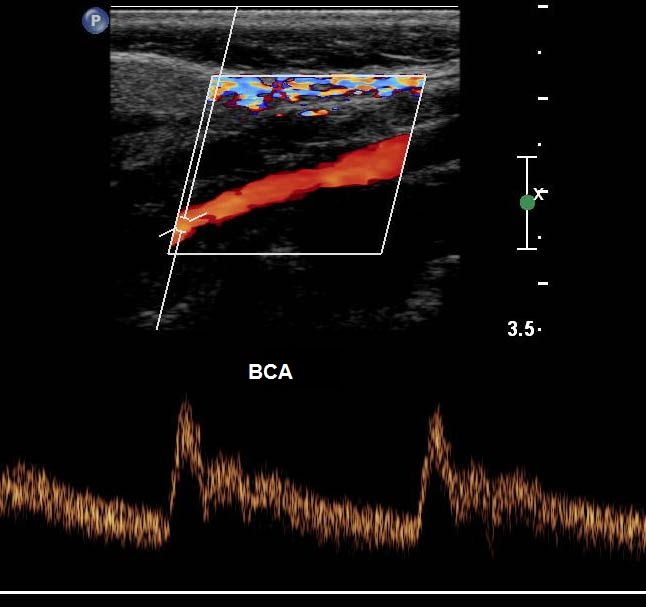
| Фото. А - Положение датчика во время продольного сканирования дистального отдела ВСА. Б - Нормальная форма спектра ВСА: постепенный подъем, широкий систолический пик, пульсация почти отсутствует, высокая конечная диастолическая скорость. Если сосуд не извилист, вы должны увидеть сигнал низкого сопротивления с чистым спектральным окном под кривой. | ||
 |
 |
|
Позвоночную артерию (ПА) можно сканировать только продольно. Датчик располагают параллельно средней линии шеи кнутри от грудино-ключично-сосцевидной мышцы, перемещая от угла нижней челюсти до верхнего края ключицы. II сегмент ПА определяется как тубулярная структура, прерываемая акустической тенью от поперечных отростков позвонков.
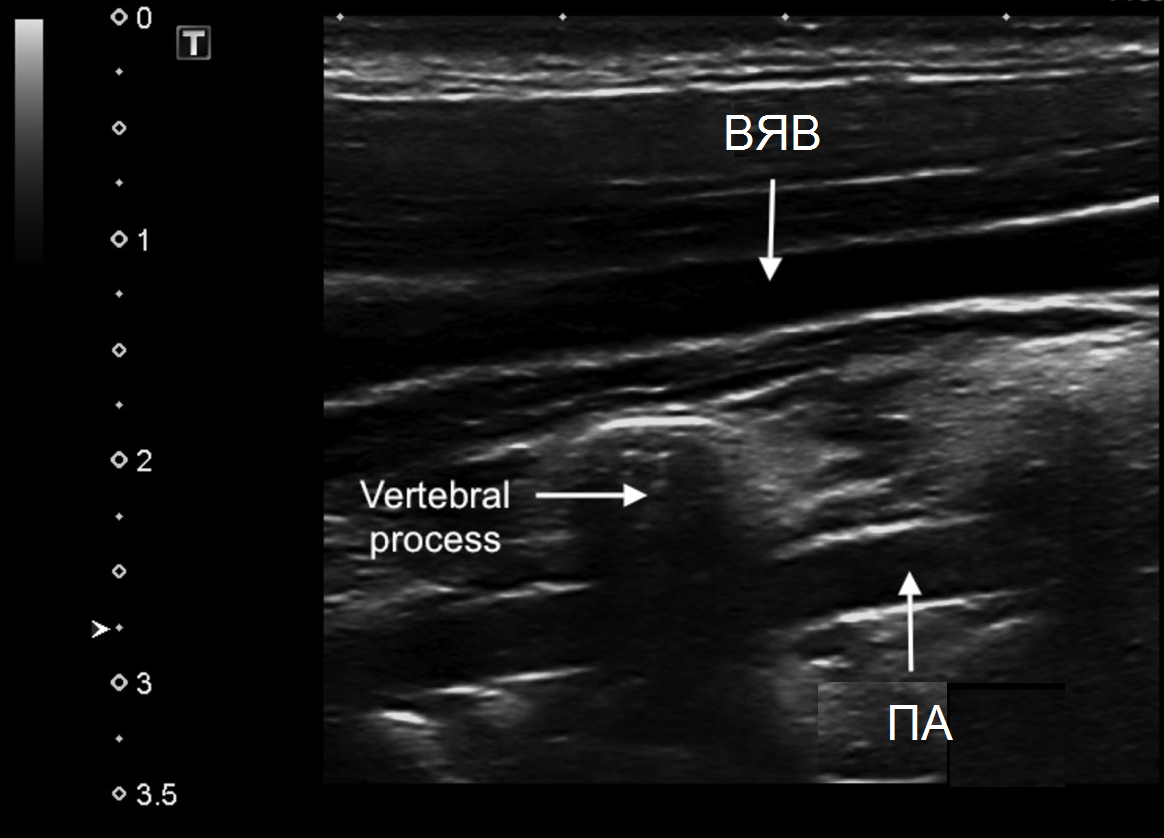
| Фото. II сегмент ПА в В-режиме (А) и при ЦДК (Б): Так как ПА проходит в костном канале поперечных отростков шейных позвонков, артерия имеет прерывистый вид, а на месте поперечных отростков мы видим акустическое затенение (стрелки). Увидеть II сегмент ПА полностью не представляется возможным. Если на смежных участках скорость кровотока примерно одинаковая, значит патологических изменений в «слепой» зоне нет. | ||
 |
 |
|
Асимметрия диаметра ПА является почти правилом, обычно просвет левой ПА больше правой ПА. Если ПА отходит не от ПКА, а от дуги аорты или щитовидно-шейного ствола, то это сопровождается уменьшением ее диаметра. Малый диаметр ПА (2,0-2,5 мм) сопровождается асимметрией кровотока - т. н. «гемодинамическое преобладание» большей по диаметру артерии. Диагноз гипоплазия ПА правомерен при диаметре менее 2 мм, а также если одна из артерий в 2-2,5 раза меньше другой.
| Фото. А - Положение датчика во время продольного сканирования II сегмента ПА. Б - Нормальная форма спектра ПА: кровоток всегда антеградный (к мозгу), форма волны низкого сопротивления (постепенное нарастание, широкий систолический пик, непрерывный поток и высокая конечная диастолическая скорость), подобно ВСА. | ||
 |
 |
|
Важно!!! Сигналы периферического типа могут исходить из проходящего рядом с ПА щитовидно-шейного ствола. Для дифференциации щито-шейного ствола и ПА нужно слегка надавить на щитовидную железу, при этом доплеровский спектр от щито-шейного ствола будет деформироваться.
| Фото. У ОСА и НСА доплеровская кривая высокого сопротивления — большой перепад между PSV и EDV, выраженные пульсации в поздней систоле и ранней диастоле (дикротический вырез). У ВСА и ПА ток крови антеградный (к мозгу) во все фазы сердечного цикла, а доплеровская кривая низкого сопротивления — перепад между PSV и EDV незначительный. Такая разница объясняется тем, что кровь по ВСА и ПА поступает непосредственно в головной мозг, что требует исключительной бережности. | ||
 |
||
Измеряют объемный кровоток ПА с обеих сторон. Берется диаметр сосуда и средняя скорость. Суммарный объемный поток по позвоночным артериям должен быть не менее 250 мл в минуту (по Цвибелю). Это важно, когда имеется мозговая симптоматика, а каротидные бассейны чистые.
Для исследования устья ПА датчик смещают вдоль заднего края m. sternocleidomastoideus до ключицы. Оценивают уровень входа в костный канал поперечных отростков шейных позвонков и тип отхождения от ПКА. III сегмент ПА сканируют конвексным датчиком (установите сосудистую программу). Из-за физиологической деформации невозможно корректно оценить кровоток в III сегменте ПА. Исследование IV сегмента ПА и проксимального отдела основной артерии проводят через большое затылочное отверстие в положении пациента на животе или сидя спиной к исследователю с максимально согнутой вперед головой. Используют датчик с фазированной решеткой 1,8-2,5 МГц
Берегите себя, Ваш Диагностер !

