После резекции кишечника. Показания и техника выполнения резекции тонкой кишки Резекция тонкой кишки с анастомозом
Резекция тонкой кишки предпочтительнее по сравнению с обходным тонкокишечным анастомозом в ситуациях, когда новообразование ограничено участком тонкой кишки, и не связано со структурами малого таза, особенно после облучения и с обильными спайками или где петля тонкой кишки вовлечена в тазовую опухоль. Резекция при обходе также должна выполняться в тех случаях, когда не требуется обширное иссечение тонкой кишки для обнаружения и мобилизации патологического сегмента. Если хирург вынужден из-за обширности поражения мобилизовать и удалять всю тонкую кишку, требуется подвергнуть резекции подвздошную и сигмовидную кишку, и выполнить высокую илеотрансплантационную колостомию.
Множественные энтеротомии не только повышают риск попадания кишечного содержимого в рану, но и часто упускаются из виду в процессе проведения операции. Кроме того, энтеротомии, которые в последующем восстанавливаются, образуют множественные спайки со стенками таза и на линии шва могут образовываться повторяющиеся кишечные кожные и/или вагинальные свищи. Таким образом, опытные тазовые хирурги пришли к непростому выводу, что резекцию тонкой кишки нужно выполнять в тех немногих случаяях, когда патологический сегмент тонкой кишки можно легко мобилизовать и изолировать. В противном случае следует выполнить мелкий обход кишечника.
Патологический сегмент тонкой кишки удаляется, а оставшаяся тонкая кишка повторно подтягивается до здорового сегмента кишечника.
Физиологические изменения
Удаление обширных сегментов тонкой кишки может привести к постоперационной диарее и снижению всасывания жирорастворимых витаминов.
Внимание!
Главный фокус внимания при резекции тонкой кишки должен быть направлен на обеспечение сосудистой целостности анастомоза. Васкуляризация участка 10 см тонкой кишки ненадежна. У пациентов после интенсивного облучением предпочтительно проводить илеоскопическую колостомию, а не илеостомию для анастомоза на участке 10 см подвздошной кишки.
Преимущество мелкой обводки тонкой кишки заключается в том, что она позволяет избежать обширной диссекции в сильно облученном пространстве малого таза с обильными спайками. Должна быть сделана только диссекция, необходимая для выполнения обхода, и оставшаяся часть пораженной части кишки должна быть удалена, если органы таза подвергались сильному облучению. Обе процедуры, как резекция, так и обход, требуются в раное время при операции в малом тазу, однако, обе они проиллюстрированы в этом разделе.
Техника выполнения
Здесь показана резекция тонкой кишки с использованием сквозного анастомоза с использованием техники Гамби (Gambee). Создание анастомоза с использованием хирургического степлера показан на примере мочевом пузыря и мочеточника с кишечной петлей.

1 - Пациенты для резекции тонкой кишки помещаются в положение лежа на спине. Катетер Фоли вставляется в мочевой пузырь. В желудок пропускается назогастральная трубка.

2 - Перед операцией проводится тщательный двухсторонний осмотр.

3 Сделан срединный разрез, обычно проходящий вокруг пупка. После лапаротомии исследуется полость живота. Как было сказано выше, в большинстве случаев заболевание тонкой кишки, связанное с тазовыми расстройствами, находится в пределах одного метра от илеоцекального угла. Этот факт имеет большое значение для тазового хирурга так как позволяет хирургу отследить тонкую кишку от слепой кишки, а не отделять кишечник от трейцевой связки. На этом этапе должно быть принято решение либо о выполнении резекции кишечника, либо об обходе тонкой кишки. Если объем поражения тонкой кишки виден и есть возможность мобилизации без обширной диссекции, мелкая резекция кишечника становится процедурой выбора. Если же, как бывает в большинстве случаев, больной сегмент тонкой кишки внедряется глубоко в малый таз, особенно после интенсивного облучения, разумнее выполнять локальный обход кишечника.nbsp;

4 - Тонкая кишка, подлежащая резекции, мобилизуется, а брыжейка тщательно исследуется для вычленения сосудистых аркад. Точка перерезки выбирается достаточно далеко от пораженной части и в непосредственной близости от здоровой сосудистой аркады. Толщу кишки следует фиксировать между зажимами Бэбкока или тёплой марлей, смоченной в физрастворе, удерживаемой между большим пальцем и первым пальцем. Брюшину на брыжейке вскрывают скальпелем, используя технику, позволяющую не пересечь подстилающие кровеносные сосуды.

5 - Стволовые зажимы накладываются проксимально и дистально от зоны удаления. Брыжейка рассечена V-образно. Мелкие сосуды, пересекающие линию перерезки, зажаты и привязаны.nbsp;

6 - Рассекаемая кишка удерживается помощником, а хирург создает небольшие отверстия в бессосудистых сегментах брыжейки по линии перерезки. Мелкие сосуды зажимают и связывают швом Dexon. Обратите внимание, что линия разреза в кишке является наклонной, а не перпендикулярной её оси. Кровоснабжение тонкой кишки таково, что антимезетная граница кишечника может стать ишемизирована, если сосудистая аркада, снабжающая край резецированной кишки, перпендикулярна. Вторая причина для пересадки кишечника под наклоном, а не по перпендикулярной линии, состоит в том, что наклонная перерезка даст бОльшую ширину анастомоза и уменьшит частоту образования стриктур.

7 - Кишечника пересечен, а пораженная часть заглушена хирургическим степлером TA-55 и отделена от здоровых подвздошной и слепой кишки.

8 - Пораженную часть кишеки удаляют в сторону, а здоровый сегмент проксимальной подвздошной кишки (Р) доводится до анастомоза здорового сегмента дистальной подвздошной кишки (D). Первым шагом в этом анастомозе является размещение шва Лемберта 3-0 Dexon через брыжеечную границу примерно в 1 см от края слизистой оболочки. Цель этого стежка - снять напряжение с будущей линии шва и удерживать кишечник в подходящем приближении для остальной части анастомоза.

9 - Теперь кишечник доступен для наложения однослойного сквозного анастомоза по Gambee.-
Наложение анастомоза по Гамби

10 - Первым шагом в технике Gambee является наложение шва, ранее отмеченного на рисунке 8, на брыжеечную границу кишечника. Это называется здесь южным (S) швом.
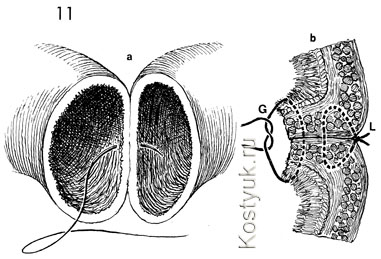
11 - Техника Gambee представляет собой однослойный сквозной анастомоз; все узлы которого завязаны внутри просвета кишечника. b - поперечное сечение a. Обратите внимание, что начальный шов Lembert (L), расположенный на брыжеечной границе кишечника, был связан и, следовательно, имеет тенденцию выворачивать края слизистой оболочки. Шов Gambee (G) был помещен через слизистую оболочку; вся стенка кишки выходит из серозы, входит в серозную оболочку кишечника на противоположной стороне, проходит стенку кишечника и выходит из слизистой оболочки. Когда он привязан, он далее инвертирует край кишечника.

12 - Каждый последующий шов Gambee размещается приблизительно на 3 мм вокруг кишечника.

13 - Сечение шва Гамби показывает путь шва. В "а" шов входит в кишечник через слизистую оболочку, проходит через всю стенку кишечника, выходит из серозы, проходит через серозу противоположного сегмента кишечника, проникает сквозь всю стенку кишечника и выходит из слизистой оболочки, а "b" шов Gambee связан с узлом на стороне просвета кишки, стремясь инвертировать анастомоз.

14 - Процесс почти завершен по всей окружности кишечника.

15 - Когда все, кроме 5-мм отверстия в стенке кишки, ушито, может применяться прилегающий крайний шов. Литера "a" на рисунке показывает ближайший крайний шов. Когда он привязан, он резко инвертирует всю линию шва. Литера "b" - поперечное сечение ближнего крайнего перевернутого шва, в котором излагаются детали техники. Обратите внимание, что ближний крайний перевязочный шов - единственный стежок в технике Gambee, который привязан к серозной ткани кишечника, а не к слизистой оболочке. Шов начинается помещением через серозу из одного сегмента кишки примерно на 1 см от края. Он проникает во всю поверхность и выходит из слизистой оболочки примерно на 1 см от края. Шов сразу же обращается вспять и проходит через слизистую оболочку того же сегмента кишки на расстоянии 3 мм от края, пронизывает всю стенку того же сегмента и выходит из серозы. Это ближайший и дальний виток этой строчки. Затем шов помещают через ближний край противоположного сегмента кишечника в 3 мм от края через его серозу, чтобы проникнуть через всю стенку кишечника и выйти из слизистой оболочки. Игла немедленно помещается обратно через слизистую оболочку примерно на 1 см от ее края, пронизывает всю стенку кишки и выходит из серозы примерно на 1 см от ее края. Связывание шва резко инвертирует весь анастомоз.

16 - Четыре разгрузочных шва Лемберта 3-0 Dexon расположены на север (N), восток (E) и запад (W) от оси кишечника. Эти швы далее инвертируют анастомоз и снимают напряжение с линии шва, чтобы улучшить заживление.
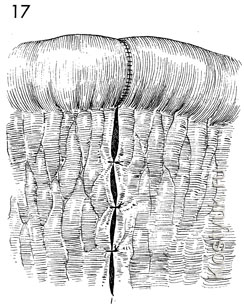
17 - Брыжейка тонкой кишки закрыта прерванными синтетическими рассавыевыми швами 3-0 для предотвращения внутренней грыжи.
По материалам сайта atlasofpelvicsurgery.com
Резекция тонкой кишки – оперативное вмешательство в гастроэнтерологии, которая широко используется при обнаружении опухолей. Требуется для удаления части кишечника, затронутого патологическим процессом. По статистике, высокий риск послеоперационных осложнений, поэтому процедуру не проводят без веской на то причины. Несмотря на то что кишечник имеет большую длину, удаление фрагмента оказывает негативное влияние на общее состояние организма.
Показания к проведению
Резекция тонкой кишки производится в экстренном и плановом порядке. Она требуется во всех случаях, когда невозможно провести консервативное лечение больного.
Показания для экстренного оперативного вмешательства:
- Болезнь Крона. Этот аутоиммунный процесс приводит к воспалительной реакции. Заболевание может длительный период не проявлять себя. При обострении появляется клиника острого живота, которая требует экстренной госпитализации в отделение хирургии.
- Воспалительный процесс дивертикула Меккеля. Это остаточная часть пупочно-брыжеечного протока, который расположен на некотором расстоянии от слепой кишки.
- Заворот кишки. Происходит у пожилых людей и маленьких детей; предрасполагающими факторами выступают анатомические особенности – удлинение петель тонкого кишечника и брыжейки. В результате происходит перекручивание из-за излишней подвижности и омертвение петель.
- Массивное травмирование кишки или брыжейки. Если обычным лечебным способом зашить рану не представляется возможным, проводится удаление пораженного участка.
- Пупочная грыжа, осложненная ущемлением петель тонкого кишечника. В результате ущемления происходит остановка кровоснабжения, что в течение нескольких часов приводит к некрозу петель кишечника. В ходе операции приводящий участок резецируется на расстоянии 40 см, а отводящий – на расстоянии 15 см от места ущемления. Для восстановления проходимости кишечника хирург накладывает анастомоз «бок в бок».
- Тромбоз брыжеечных сосудов. Проведение операции обусловлено тем, что часть петель кишечника, питающихся закупоренными брыжеечными сосудами, претерпевает некротические изменения. В этом случае тяжело определить границу удаления. Врачи проводят операцию у пожилых людей с сопутствующими заболеваниями. В некоторых случаях проводится тромболизис с попытками восстановления кровообращения в некротизированных тканях. Успех зависит от массивности поражения и стадии процесса.
В плановом порядке медицинская операция назначается при диагностировании новообразований. Доброкачественные опухоли иссекаются при помощи экономной или секторальной резекции. Злокачественные новообразования удаляются с использованием расширенной резекции кишки и брыжейки. В этом случае требуется также пережать артерии и лимфатические протоки в очаге поражения.
Противопоказания
К противопоказаниям к операционным действиям относят тяжелые сопутствующие заболевания в состоянии декомпенсации, терминальные состояния, в том числе и кома. А также последние стадии онкологии, так как в этом случае опухоль неоперабельная.
Подготовительный этап
Для достижения положительной динамики после оперативного вмешательства и снижения рисков послеоперационных осложнений пациенту требуется тщательно подготовиться. Если проводится экстренное вмешательство, подготовка занимает минимальное количество времени и заключается в сдаче анализов для расчета количества наркоза.
При плановой госпитализации пациент проходит целый перечень процедур. Назначаются консультации у терапевта, хирурга, кардиолога, анестезиолога, сдаются анализы крови и мочи, а также записывается ЭКГ.
Пациенту вечером за день до операции назначается очистительная клизма. Это требуется для профилактики послеоперационных инфекционных осложнений.
Пациент обязан соблюдать диетическое питание и исключить из рациона:
- бобовые;
- алкогольные напитки;
- свежие фрукты и овощи.
Последний прием пищи и жидкости – за 12 часов до операции.
Для того чтобы подготовить кишечник, больному назначается прием специальных растворов, которые выпиваются в объеме несколько литров перед операцией.
Также для исключения попадания инфекции после основного этапа лечения назначается антибактериальная терапия. Некоторые лекарственные средства могут спровоцировать массивное кровотечение, поэтому пациенту необходимо предупредить лечащего врача о принимаемых им препаратах.
Этапы проведения
 Этапы резекции тонкой кишки:
Этапы резекции тонкой кишки:
- Использование общего наркоза.
- Доступ – разрез брюшной стенки в нижней трети.
- Ревизия брюшной полости.
- Принцип мобилизации брыжейки.
- Иссечение некротизированных участков тонкого кишечника.
- Формирование анастомоза между функционально или анатомически разными участками.
В брыжейке имеется участок, где не проходят сосуды. В нем при помощи зажима делается отверстие. По его краям накладывают серозные швы. Далее прокалывают брыжейку, краевой сосуд и мышечный слой. Хирург проводит манипуляции, не проникая в просвет петли кишечника.
Далее на сосуде завязывается шов с проникновением в стенку кишки. Эти швы накладываются на дистальный и проксимальный отделы кишки. Как только лигатуры остановили кровообращение в пределах здоровых тканей, брыжейка и некротизированный участок пересекаются. Накладываются анастомозы, так называются соединения полых органов. Их существует три типа:
- Бок в конец – используется при соединении анатомически различных участков.
- Конец в конец – применяется наиболее часто, так как физиологичен, соединяет части так, как они были до операции. Из недостатков – возможность образования рубца.
- Бок в бок – берут отводящий и приводящий конец и соединяют их боковые поверхности.
Колостома – это проксимальный отдел тонкого кишечника, который выводят и фиксируют на передней брюшной стенке. Может быть как постоянная, так и временная мера. Через нее проходит кишечное содержимое. Часть, отдаленная от пораженного отдела, ушивается наглухо. Требуется при невозможности восстановления функционирования кишечника при помощи анастомозов. Если колостома наложена как временная мера, через определенный промежуток времени проводят операцию, направленную на восстановление функционирования кишечника при помощи анастомоза.
В хирургической практике широкое распространение приобретает лапароскопическая техника. На животе делается маленький разрез, в который вводят камеры, инструменты и свет.
Осложнения после операции
Последствия зависят от первопричины, которая привела к операции. Могут возникнуть:
- инфекционные осложнения;
- кровотечения;
- рубцевание, что приведет к непроходимости кишечного содержимого;
- грыжевое выпячивание в месте иссечения.
Для снижения риска пациенту назначают ежедневные перевязки послеоперационной раны, раннюю активацию и особое внимание уделяют щадящему питанию. Через несколько дней больной употребляет только жидкую пищу по восемь раз в день. Через месяц пациент может питаться бульонами, сваренными на мясе, киселем. Через два года происходит постепенный возврат к привычному рациону.
Резекция тонкого кишечника требует соблюдать рекомендации лечащего врача для проведения успешного периода реабилитации.
Все хирургические вмешательства, которые проводятся на кишечнике, можно разделить на несколько категорий. Так выделяют:
В зависимости от зоны вмешательства:
- Операции на толстом кишечнике.
- Операции на тонком кишечнике (резекция):
- двенадцатиперстной кишки;
- тощей кишки;
- подвздошной кишки.
В зависимости от метода проведения:
- Лапаротомия (подразумевает классический доступ путем рассечения брюшной стенки).
- Лапароскопия (с помощью лапароскопа через небольшие разрезы брюшной стенки).
- Методы в зависимости от вида анастомоза:
- «бок в бок»;
- «конец в конец»;
- «бок в конец»;
Лапароскоп – специальный инструмент в виде трубочки, к которому присоединена лампочка и видеокамера, выводящая изображение на большой монитор. По этому видео хирург ориентируется при проведении операции. В ходе вмешательства применяются и специальные лапароскопические инструменты
Выбор оперативного вмешательства производит врач-хирург на основании результатов полного обследования с учётом всех анализов, наличия и характера сопутствующих патологий, возраста, веса пациента и других необходимых данных.
Подготовка к резекции
Подобная операция – серьёзное вмешательство в организм больного. Поэтому прежде чем произвести её, врачи досконально обследуют пациента. В обязательном порядке назначаются следующие анализы и исследования:
- общий анализ крови;
- анализ крови на свертываемость;
- печеночные пробы;
- общий анализ мочи;
- гастроскопия или колоноскопия (в зависимости от патологии тонкого или толстого кишечника);
- электрокардиограмма;
- рентгенологическое исследование брюшной и грудной полости;
- КТ, МРТ при необходимости на усмотрение врача.
Если при сборе анамнеза или в ходе обследования у пациента выявляют сопутствующие заболевания – без консультации профильных специалистов не обойтись!
Помимо обследования, период подготовки к операции подразумевает:

- Коррекцию питания. За неделю до назначенной даты операции следует отказаться от продуктов, в составе которых присутствуют клетчатка. За 12 часов до вмешательства – ничего нельзя пить и есть.
- Отказ от приема медикаментов, которые влияют на свертываемость крови.
- Клизма и (или) прием слабительных средств.
- Приём антибиотиков – не обязательное, но частое назначение врача.
Полноценное обследование, соблюдение всех рекомендаций врача в период подготовки, поможет предупредить возможные осложнения. При ургентных (срочных) операциях подготовка минимальна, ведь любое промедление может повлиять на исход вмешательства. Чаще всего показанием к неотложным операциям служит перитонит, некроз (в результате инфаркта кишечника) и др.
Также обязательна предварительная консультация анестезиолога, в результате которой врач примет вывод о возможности, виде, дозе анестезирующего вещества для проведения общего наркоза.
Резекции тонкого кишечника
К резекции прибегают только в том случае, если консервативная терапия не была эффективной. Также проводят срочные операции, когда болезнь угрожает жизни пациента, например, внутреннее кровотечение при открытой язве двенадцатиперстной кишки, острая непроходимость, некроз.
Лапароскопия менее травматична для пациента и период реабилитации заметно короче по сравнению с полостной операцией
Показаниями к резекции тонкого кишечника могут служить:
- Мезентериальный инфаркт (как следствие некроз кишки).
- Острая травма.
- Полип с признаками озлокачествления.
- Язвенная болезнь с прободением.
- Острая непроходимость.
- Болезнь Крона.
Резекция тонкого кишечника производится под общим наркозом, поэтому во время процедуры пациент не ощущает боли, а пребывает в состоянии сна. Длительность операции может варьироваться от 1 до 4 часов, в зависимости от объема хирургического вмешательства.
На продолжительность также существенно влияет выбранный метод проведения. При лапаротомии время заметно сокращается ввиду большего удобства для хирурга, лучшего обзора.
Практически каждый форум в интернете, на котором обсуждаются вопросы здоровья после резекции кишечника, пестрит восторженными отзывами тех, кому проводили оперативное вмешательство путем лапароскопии. Но при удалении злокачественной опухоли это грозит вероятностью неполного удаления лимфоузлов, оставленного незамеченного соседствующего новообразования, что впоследствии ухудшит прогноз вживания пациента. Поэтому не прельщайтесь красивыми видео, на которых лапароскопия выглядит безопасно и не столь кроваво. Выбор должен быть за вашим хирургом – доверьтесь профессионалу!
Резекция толстого кишечника
Наиболее частым показанием к резекции толстого кишечника являются злокачественные новообразования, поэтому лапароскопические операции – редкость. Это связано с необходимостью удалять не только поврежденную опухолью ткань, но и лимфоузлы, «разбросанные» по брыжейке, для предотвращения рецидивов, а выполнить такие манипуляции через лапароскоп очень проблематично.
Показаниями к резекции могут быть:
- Злокачественные новообразования.
- Воспалительные заболевания кишечника.
- Острая кишечная непроходимость.
- Некроз.
- Дивертикулит.
- Доброкачественные новообразования.
- Врожденные пороки развития.
- Кишечная инвагинация.
Операция производится под общим наркозом, обычно продолжается несколько часов. Особенность техники её проведения – обязательное промывание всей брюшной полости антисептиком с целью предотвратить развитие возможных осложнений. Этот этап необходим, так как толстый кишечник густо заселен самой разнообразной микрофлорой, включая и условно патогенную. Помимо этого, при резекции толстого кишечника обязательно устанавливаются дренажные трубки в брюшную полость, через которые будет осуществляться вывод экссудата.
Отдельно нужно выделить операции на прямой кишке, так как здесь находится анальный сфинктер, данный отдел плотно сращен с тканями тазового дна, и эти факторы усложняют задачу. Самый неблагоприятный прогноз даётся, если патологический процесс захватывает нижнюю треть органа, и сохранить сфинктер не представляется возможным. В таком случае хирурги стараются произвести пластику, чтобы минимизировать неудобства для пациента во время дефекации. В случае, когда анальный сфинктер сохраняется, процесс реабилитации происходит легче, и уровень жизни пациента после неё значительно выше.
Ход проведения вмешательства
Вне зависимости от вида операции и метода её проведения, первым этапом является подключение всех необходимых инфузий, и введение пациента в наркоз. После этого проводят антисептическую обработку операционного поля и делают либо один большой (при лапаротомии), либо несколько (обычно 2-3, но не более 6 – при лапароскопии) разрезов.
 После этого находят участок органа, который подлежит удалению, накладывают зажим выше и ниже границ иссечения для предотвращения кровотечений. Необходимо учитывать, что видимо здоровая ткань на самом деле может быть нежизнеспособной (к этому может привести некроз), поэтому иссечение производят «с запасом». Также удалению подлежит часть брыжейки вместе с питающими кишку сосудами, которые предварительно необходимо перевязать. Иссечение должно производиться максимально аккуратно, дабы предупредить некроз тканей. Если есть возможность, то после удаления части кишки, два свободных конца сразу же соединяют, выбрав подходящий вид анастомоза (при вмешательствах на тонком кишечнике применяют только вида – «бок в бок» и «конец в конец»).
После этого находят участок органа, который подлежит удалению, накладывают зажим выше и ниже границ иссечения для предотвращения кровотечений. Необходимо учитывать, что видимо здоровая ткань на самом деле может быть нежизнеспособной (к этому может привести некроз), поэтому иссечение производят «с запасом». Также удалению подлежит часть брыжейки вместе с питающими кишку сосудами, которые предварительно необходимо перевязать. Иссечение должно производиться максимально аккуратно, дабы предупредить некроз тканей. Если есть возможность, то после удаления части кишки, два свободных конца сразу же соединяют, выбрав подходящий вид анастомоза (при вмешательствах на тонком кишечнике применяют только вида – «бок в бок» и «конец в конец»).
Если на данном этапе произвести такую манипуляцию невозможно, или есть необходимость отсрочить её, дав кишке восстановиться, то накладывают временную или постоянную илеостому (при вмешательствах на прямой кишке – колостому). В случае временной – в дальнейшем необходимо повторное хирургическое вмешательство для восстановления целостности органа одним из видов анастомоза.
В завершение операции пациенту при необходимости устанавливают дренажные трубки в брюшную полость, при резекциях тонкой кишки – в полость желудка – для откачивания жидкости. После этого накладывают швы. Исход операции зависит от слаженности работы, внимательности медперсонала, правильности выбранной методики.
Крайне важно во время вмешательства как можно чаще промывать брюшную полость, тщательно изолировать оперируемую область с помощью тампонов, чтобы предупредить перитонит и другие инфекционные осложнения!
Возможные осложнения
Тщательное обследование, подготовка к операции, подготовленный медперсонал, высокий профессионализм врача, к сожалению, не гарантируют отсутствие осложнений. Изучив данные медстатистики, можно говорить о том, что те или иные сложности подстерегают 90 % прооперированных по данному поводу.
Осложнения, которые наиболее часто встречаются:
- Присоединение инфекции (чаще всего нагноение швов, перитонит). Высокая температура, усиление болей. Покраснение, припухлости – первые признаки развития данного состояния.
- Развитие грыжи. Даже правильно наложенные швы и отличное сращение тканей не гарантирует такой же прочности брюшной стенки, которая была до операции. Поэтому место разреза часто трансформируется в грыжевые ворота.
- Спайки и рубцы. Могут не только стать причиной возникновения болей, тянущих ощущений, но также нарушить проходимость кишечника и вызвать другие неприятные последствия; при этом состоянии может быть повышена температура.
- Кровотечения. Также нередкое явление после резекции кишечника, которое может вызвать даже летальный исход при несвоевременном оказании помощи.
После операции минимум неделю, а чаще всего 10 дней, который пациент проводит в условиях стационара. Это даёт возможность врачам держать состояние больного под постоянным контролем и в случае необходимости корректировать лечение
Период реабилитации
 В это время пациент должен быть максимально внимательным к своему организму. Должна насторожить высокая температура, постоянные нарастающие болевые ощущения, плохое общее самочувствие. Каждый из этих признаков может свидетельствовать о том, что развиваются осложнения, и ухудшать прогноз на выздоровление.
В это время пациент должен быть максимально внимательным к своему организму. Должна насторожить высокая температура, постоянные нарастающие болевые ощущения, плохое общее самочувствие. Каждый из этих признаков может свидетельствовать о том, что развиваются осложнения, и ухудшать прогноз на выздоровление.
Также нельзя забывать о том, что на время реабилитации пациенту показан постельный режим, а это также может вызвать нежелательные последствия. Чаще всего это будут запоры и пневмония. Если в первом случае эффективным может оказаться вазелиновое масло, то во втором – надувание воздушных шаров, дыхательная гимнастика. Пневмония и запор – следствие застоя в малом круге кровообращения и недостаточности перистальтики из-за длительного вынужденного горизонтального положения.
Первыми признаками, указывающими на диагноз «пневмония», могут быть затрудненное дыхание, субфебрильная или высокая температура, хрипы при вдохах. Именно поэтому обязательно необходимы утренние обходы в больнице и внимание к пациенту близких и родственников дома после выписки.
Если после выписки из больницы вы обнаружили повышение температуры, нарушение целостности швов, резкое ухудшение самочувствия, не подвергайте здоровье опасности – срочно вызывайте скорую помощь!
Питание в постоперационном периоде
Несмотря на то, что после операции желательно снизить нагрузку на кишечник пациента, обеспечить организм всем питательными веществами крайне необходимо. При обширных резекциях в первую неделю питания подается пациенту парентерально, когда этот период пройден постепенно налаживается нормальный рацион. И только через полгода после проведения операции можно вернуться к привычному меню, при условии, что не наблюдается никаких осложнений со стороны пищеварительной системы.
 Лучше всего спланировать питание так, чтобы суточное количество пищи делилось на 6-8 порций. Перед трапезой любое блюдо нужно тщательно измельчить (с помощью блендера, перетерев через сито). Постепенно от пюрированных блюд переходят к мелко измельченным, это могут быть овощи суп, а также каши, в которые можно добавить сливочное масло.
Лучше всего спланировать питание так, чтобы суточное количество пищи делилось на 6-8 порций. Перед трапезой любое блюдо нужно тщательно измельчить (с помощью блендера, перетерев через сито). Постепенно от пюрированных блюд переходят к мелко измельченным, это могут быть овощи суп, а также каши, в которые можно добавить сливочное масло.
Запрещено в период восстановления употреблять:
- всё, что содержит в больших количествах клетчатку – капуста, огурцы, редис, все фрукты и овощи с кожицей;
- газировку, а также продукт брожения – для предупреждения возникновения метеоризма;
- всё, что усиливает перистальтику – морковный и свекольный соки, чернослив;
- жирная, жаренная, копченая пища также противопоказана.
Одним словом, кушать нужно только полезные продукты, которые не представляют сложностей для переваривания.
Разрешенные в постоперационный период блюда: салаты из отварных овощей, в которые можно заправлять растительным маслом; нежирные сорта мяса и рыбы в виде паровых котлеток, тефтелей; пюре из картофеля, кабачка, тыквы; также можно кушать овощной суп, суп-пюре; молочнокислые продукты также помогут не только восполнить запас питательных веществ, но и восстановить микрофлору внутренних органов.
Не стоит идти за советами по правильному питанию после операции на какой-нибудь форум, рацион вам поможет составить ваш гастроэнтеролог, так как только он сможет учесть все особенности вашего организма.
Резекция – серьёзная, но очень часто необходимая мера для спасения жизни человека. Регулярное прохождение медосмотров, внимание к своему организму поможет заметить развитие болезни на ранних стадиях, что предупредит необходимость в хирургическом вмешательстве. Но если необходимость в нем всё же возникла – не оттягивайте неизбежное, ведь часто время играет не в пользу пациентов. Будьте здоровы!
Резекцию или иссечение участка тонкой кишки выполняют при ее ранениях, омертвениях в случаях ущемления и тромбоза сосудов, при опухолях.
Техника операции . Участок кишки, подлежащий удалению, выводят в рану и обкладывают марлевыми салфетками. Границы резекции должны быть в пределах кишки, не вовлеченной в патологический процесс. Удаляемый участок кишки отсекают от брыжейки. При резекции небольшого участка отделение его от брыжейки производят вблизи края кишки. С удалением значительного участка кишки следует убирать и принадлежащую ему часть брыжейки, иссекая ее под углом к корню брыжейки. Рассечение брыжейки выполняют между наложенными на ее сосуды зажимами или завязанными нитями, подведенными под сосуды с помощью иглы Дешана. Участок кишки, подлежащей удалению, пережимают кишечными зажимами. Дальнейшая техника хирурга зависит от выбора создаваемого анастомоза.
Анастомоз или соустье конец в конец (end-to-end). Мягкие кишечные зажимы накладывают косо к длиннику органа, за пределами пораженного участка кишки. При этом с каждой стороны резецируемого сегмента кишки устанавливают по 2 зажима с промежутками в 1,5-2 см. По центральным зажимам отсекают участок кишки. Косое положение клемм делает диаметр кишки в месте сечения шире, что в дальнейшем предупреждает сужение пищеварительной трубки, возникающее от наслоения швов анастомоза. Периферические зажимы с концами кишки подводят друг к другу, предупреждая перекручивание кишки. Держалками - узловыми швами, подхватывающими стенку того и другого концов кишки через брыжеечный и свободные края кишки, укрепляют положение анастомоза. Накладывают от держалки до держалки серозно-мышечный шов, захватывающий стенки концов кишки на 3 мм ниже краев внутренних губ анастомоза. Затем накладывают непрерывный шов через всю толщу стенки внутренних губ анастомоза, который дальше переходит в вворачивающий шов Шмидена для наружных губ соустья. Снимают клеммы с кишки, проверяют проходимость соустья, меняют стерильные салфетки, хирург перемывает руки. Продолжением серозно-мышечного шва, закрывающего вворачивающийся шов, заканчивают создание анастомоза. Редкими узловыми швами ушивают дефект в брыжейке. Рану брюшной стенки зашивают послойно.
Рис. 152. Резекция тонкой кишки. Техника перевязки сосудов брыжейки.
I - пережатие участка брыжейки и ее пересечение; II - наложение лигатуры на участок с пересеченными сосудами; III - этапы иссечения участка кишки. Погружение культи кишки в кисетный шов.
Анастомоз бок в бок (рис. 153) (side-to-side). За пределами пораженного участка кишку пережимают раздавливающими Клеммами под прямым углом к ее длиннику. На место снятых зажимов накладывают лигатуры, которые при завязывании перекрывают просвет кишки. Отступя 1,5 см к периферии от этих лигатур, накладывают серозно-мышечный кисетный шов. Кнутри от завязанной нити накладывают мягкий зажим и по нему пересекают кишку. Образовавшуюся культю кишки смазывают йодной настойкой и погружают кисетным швом, который над ней затягивают. Поверх накладывают узловые серозно-мышечные швы. Подобным же образом обрабатывают и другой конец кишки. На центральный и периферический слепые концы кишки по свободному их краю накладывают кривые мягкие зажимы и подводят друг к другу изоперистальтически, т. е. по ходу перистальтики. Культи кишки сближают держалками с интервалом 8-9 см. От одной держалки до другой накладывают серозно-мышечный шов. На обоих концах кишки проводят вскрывающие просвет кишки разрезы, следующие на 0,5-0,75 см отступя и параллельно серозно-мышечному шву. Эти разрезы должны заканчиваться, не достигая начала и конца выполненного шва на 1 см. Внутренние губы анастомоза сшивают швом Альберта, наружные его губы - швом Шмидена. Сменив салфетки и вымыв руки, снимают зажимы и проводят заключительный серозно-мышечный шов. Несколькими швами зашивают отверстие в брыжейке. Рану брюшной стенки зашивают послойно. Анастомоз бок в бок несколько проще для исполнения, чем конец в конец, и реже приводит к сужению просвета кишки.

Рис. 153. Резекция тонкой кишки с анастомозом бок в бок.
а - первые чистые узловые швы по Ламберу; б - вскрытие просветов обеих соединяемых кишечных петель; 1 - передние (наружные) губы; 2 - задние (внутренние) губы; в - сшивание задних губ непрерывным обвивным швом; г - сшивание передних губ непрерывным вворачивающим, швом Шмидена; д - наложение второго чистого узлового шва по Ламберу.
Актуальность темы:
Продолжительность занятия: 2 академических часа.
Цель общая:
Материально-техническое обеспечение занятия
2. Таблицы и муляжи по теме занятия
3. Набор общехирургического инструментария
Технологическая карта проведения практического занятия.
| № п/п. | Этапы | Время (мин.) | Учебные пособия | Место проведения |
| 1. | Проверка рабочих тетрадей и уровня подготовки студентов к теме практического занятия | Рабочая тетрадь | Учебная комната | |
| 2. | Коррекция знаний и умений студентов путём решения клинической ситуации | Клиническая ситуация | Учебная комната | |
| 3. | Разбор и изучение материала на муляжах, трупе, просмотр демонстрационных видеофильмов | Муляжи, трупный материал | Учебная комната | |
| 4. | Тестовый контроль, решение ситуационных задач | Тесты, ситуационные задачи | Учебная комната | |
| 5. | Подведение итогов занятия | - | Учебная комната |
Клиническая ситуация
В хирургическое отделение поступил больной с закрытой травмой живота. По экстренным показаниям была произведена срединная лапаротомия. Во время ревизии органов брюшной полости обнаружено кровотечение из сосудов брыжейки, отрыв брыжейки от стенки тонкой кишки.
Задания:
1. Какова оперативная тактика хирурга?
2. Какие способы резекции тонкой кишки известны?
Решение задачи:
1. Остановить кровотечение из сосудов брыжейки, произвести краевую резекцию тонкой кишки, восстановить целостность кишки анастомозом конец в конец.
2. Краевая и клиновидная.
Кишечный шов и типы анастомозов
Большинство операций на органах желудочно-кишечного тракта по своему характеру представляет один из следующих видов: вскрытие (томия) с последующим зашиванием полости, например, гастротомия – вскрытие желудка: наложение свища (стомия) – соединение полости органа через разрез брюшной стенки непосредственно с внешней средой, например, гастростомия – свищ желудка, колостомия – свищ толстой кишки, холецистостомия – свищ желчного пузыря: наложение соустья (анастомоз) между отделами желудочно-кишечного тракта, например, гастроэнтероанастомоз (гастроэнтеростомия) – желудочно-кишечное соустье, энтероэнтероанастомоз - межкишечное соустье, холецистодуоденостомия – соустье между желчным пузырем и двенадцатиперстной кишкой; иссечение части или целого органа (резекция, эктомия), например, резекция кишки – иссечение участка кишки, гастрэктомия – удаление всего желудка.
Кишечный шов применяется на всех органах, стенки которых состоят из трех слоев: брюшинного, мышечного и слизисто-подслизистого. Кишечный шов применяется для закрытия ран этих полых органов как травматического происхождения, так и главным образом сделанных по ходу оперативного вмешательства, например, при наложении анастомозов (соустьев) между различными участками кишечника, между кишечником и желудком.
Основные виды кишечных швов представлены на рис. 3-14.
Рис. 3. Шов Жобера (Jobert, 1824)

Рис. 4. Шов Пирогова (1849)

Рис. 5. Шов Шмидена
а - общий вид, б - ход нити, в - соприкосновение оболочек клетки после затягивания нити.

Рис. 6. Сквозной краевой кишечный шов Гамби
(Из: Кирпатовский И.Д. Кишечный шов и его теоретические основы. - М., 1964.)


Рис. 7. Шов Коннеля
(Из: Литтманн И. Брюшная хирургия. - Будапешт, 1970.)


Рис. 8. Шов Ревердена-Мультановского
(Из: Шмитт В.В., Хартиг В., Кузин М.И. Общая хирургия. - М., 1985.)

Рис. 9. Непрерывный скорняжный кишечный шов
(Из: Литтманн И. Брюшная хирургия. - Будапешт, 1970.)

Рис. 10. Шов Ламбера (Lembert, 1825)

Рис. 11. Кисетний шов (Дуайена)

Рис. 12. Z-образный шов

Рис. 13. Двухрядный шов Альберта
(Из: Кирпатов-ский И.Д. Кишечный шов и его теоретические основы. - М., 1964.)


Рис. 14. Двухрядный шов Черни
а - общая схема, б - наложение второго ряда швов. (Из: Кирпатовский И.Д. Кишечный шов и его теоретические основы. - М., 1964; Симич П. Хирургия кишечника. - Бухарест, 1979.)
При наложении кишечного шва надо учитывать футлярное строение стенок пищеварительного тракта, состоящих из наружного серозно-мышечного слоя и внутреннего – слизисто-подслизистого. Надо также иметь в виду различные биологические и механические свойства составляющих их тканей: пластические свойства серозного (брюшинного) покрова, механическую прочность подслизистого слоя, нежность и неустойчивость к травме эпителиального слоя. При кишечном шве следует соединять одноименные слои.
В настоящее время общепринятым является двухрядный, или двухъярусный, шов Альберта, представляющий сочетание двух видов кишечных швов: через все слои – серозную, мышечную и слизистую оболочки – шов Жели и серозно-серозного шва Ламбера.
При серозном шве Ламбера на каждой из сшиваемых стенок вкол и выкол делают через брюшинные покровы стенок; чтобы шов не прорезался, захватывают и мышечный слой кишечной стенки, поэтому шов этот принято называть серозно-мышечным.
Шов Жели (или Черни) называют внутренним. Он является инфицированным, «грязным», шов Ламбера – наружным, неинфицированным – «чистым».
Внутренний (сквозной) шов, проходя через подслизистый слой, обеспечивает механическую прочность. Он не позволяет краям разреза кишки разойтись под влиянием перистальтики, внутрикишечного давления. Шов этот является также гемостатическим, т.к. захватывает и сдавливает крупные кровеносные сосуды в подслизистом слое.
Наружный серозно-мышечный шов создает герметизм: при его наложении основным условием является широкое соприкосновение прилегающего к ране участка брюшины; благодаря ее реактивности и пластическим свойствам в первые же часы после операции происходит склеивание, а в дальнейшем – прочное сращение сшиваемых стенок. Под защитой наружного шва происходит процесс срастания внутренних слоев кишечной стенки.
Внутренний шов, который приходит в контакт с инфицированным содержимым кишки, надо делать из рассасывающегося материала (кетгут), чтобы он не стал в дальнейшем источником длительного воспалительного процесса. При сшивании краев серозно-мышечного слоя применяют нерассасывающийся материал – шелк.
При наложении кишечного шва необходимо обеспечить тщательный гемостаз, минимальную травматизацию и главным образом асептичность.
Общепринятый двухрядный шов в большинстве случаев удовлетворяет этим требованиям. Однако в отдельных случаях возникают осложнения: недостаточность шва, развития в соустье сужения (стеноз), спайки в окружности анастомоза. Процессы, сопровождающие заживление кишечной раны, судьба наложенных швов были до недавнего времени мало изучены. Современные исследования выявили серьезные недостатки сквозного кишечного шва: такой шов вызывает тяжелую травму слизистой, ее некроз, отторжение с образованием дефектов - язв, глубоко проникающих в стенку кишки. Извилистый канал шва служит путем проникновения инфекции в глубину стенки кишки; в результате этого в выступающем в просвет анастомоза тканевом вале из всех трех слоев стенки кишки развивается воспалительный процесс и заживление раны происходит путем вторичного натяжения. Эпителизация и образование желез затягиваются до 15-30 дней вместо 6-7 дней по норме, а сшитые участки превращаются в грубый неподатливый рубец. Для нормального заживления кишечной раны необходимо отказаться от травмирующего сквозного обвивного шва: слои кишечного футляра надо соединять отдельно, независимо друг от друга. Изолированный шов подслизистой - субмукозный шов или подслизистой со слизистой обеспечивает при условии щадящей техники, т.е. без употребления зажимов, с взятием в шов лишь самого края слизистой, отсутствие некрозов, первичное натяжение, образование в течение 6-9 дней нежного линейного рубца и быстрое исчезновение выступающего в просвет анастомозов тканевого вала.
Рис. 15. Типы кишечного анастомоза
а - конец в конец, б - бок в бок, в - конец в бок. (Из: Литтманн И. Брюшная хирургия. - Будапешт, 1970.)
Наложение концевого и бокового анастомоза применяется при резекции тонких кишок, при соединении желудка с кишкой, наложении обходных анастомозов на толстых кишках.
Третий тип анастомоза – конец в бок , или «термино-латеральный», применяется при резекции желудка, когда культя его вшивается в боковую стенку тонкой кишки, при соединении тонкой кишки с толстой, при соединении между собой толстых кишок после резекции (рис. 18).

Рис. 16. Анастомоз конец в конец
а- соединение участков кишки серозно-мышечными швами Ламбера, б - ушивание задней стенки анастомоза швом Ревердена-Мультановского, в - ушивание передней стенки анастомоза вворачивающим швом Шмидена. г- наложение серозно-мышечных швов Ламбера на переднюю стенку анастомоза.

Рис. 17. Анастомоз бок в бок
а - соединение участков кишки серозно-мышечными швами Ламбера, б - ушивание задней стенки анастомоза швом Ревердена-Мультановского, в - ушивание передней стенки анастомоза вворачивающим швом Шмидена, г - наложение второго ряда серозно-мышечных швов Ламбера на переднюю стенку анастомоза. (Из: Ко-тович Л.Е., Леонов СВ., Руцкий А.В. и др. Техника выполнения хирургических операций. - Минск, 1985.)



Рис. 18. Этапы анастомоза конец в бок
Резекция тонкой кишки
Показания. Опухоли тонкой кишки или брыжейки, омертвение кишки при непроходимости, ущемленной грыже, тромбозе питающих сосудов (артерий), множественные огнестрельные ранения.
Обезболивание. Наркоз, местная анестезия.
Техника операции. Разрез проводят по срединной линии живота, отступя на 2-3 см от лобка, с продолжением выше пупка. После вскрытия брюшной полости участок тонкой кишки, подлежащий резекции, выводят в рану и тщательно изолируют марлевыми салфетками. Намечают границы резекции в пределах здоровых тканей. Отделяют резецируемый участок кишки от ее брыжейки, предварительно перевязав все кровеносные сосуды, расположенные вблизи края кишки. Перевязку сосудов производят с помощью иглы Дешана или изогнутых зажимов. Брыжейку пересекают между зажимами и накладывают лигатуры (рис. 19-20).
Можно поступить иначе: делают клиновидное рассечение брыжейки на участке удаляемой петли, перевязывая все расположенные по линии разреза сосуды. Тщательно изолируют поле операции марлевыми компрессами. Содержимое кишки отжимают в соседние петли. На оба конца удаляемой части накладывают по раздавливающему зажиму, а на концы остающейся части кишки – по эластическому жому, чтобы препятствовать вытеканию содержимого. Затем на одном конце отсекают кишку по раздавливающему жому и формируют из остающейся части культю. Для этого ушивают ее просвет сквозным непрерывным кетгутовым швом, делая каждый стежок проколом стенки изнутри (скорняжный шов, или шов Шмидена); этим швом стенка кишки вворачивается внутрь. Шов начинают с угла, делают там узел, а заканчивают на противоположном угле также узлом, связывая петлю со свободным концом нитки.
Ушивание культи можно производить также обвивным непрерывным швом. Цель таких методов ушивания культи в том, чтобы сделать ее как можно менее массивной и оставить для последующего бокового энтероэнтероанастомоза как можно меньше мертвого пространства. Ушитый конец культи закрывают поверх узловыми серозно-мышечными швами. Еще быстрее можно обработать культю, перевязав кишку по раздавленному жомом месту крепкой кетгутовой ниткой и погрузив получившуюся после отсечения культю в кисет. Этот способ проще для выполнения, но культя получается более массивной и слепой конец больше.


Рис. 19. Этапы резекции тонкой кишки
а - образование отверстия в брыжейке тонкой кишки, б - наложение кишечно-брыжеечного шва. (Из: Литтманн И. Брюшная хирургия. - Будапешт, 1970.)

Рис. 20. Этапы резекции тонкой кишки
а - правильное пересечение кишки (наклон линии пересечения от брыжеечного края к противоположному), б - неправильное (наклон линии пересечения от противобрыжеечного края к брыжеечному). (Из: Симич П. Хирургия кишечника. - Бухарест, 1979.)
После удаления резецируемой кишки формируют вторую культю, сменяют обкладывающие салфетки и приступают к наложению бокового анастомоза. Центральный и периферический отрезки кишки освобождают от содержимого, накладывают на них эластические кишечные жомы и прикладывают друг к другу боковыми стенками изоперистальтически, т.е. один по продолжению другого, избегая при этом их перекручивания по оси. Стенки кишечных петель на протяжении 8 см соединяют друг с другом рядом узловых шелковых серозно-мышечных швов по Ламберу (первый «чистый» шов); швы накладывают на расстоянии 0,5 см друг от друга, отступя кнутри от свободного (антимезентериального) края кишки. Производят вторичное обкладывание салфетками сшиваемых кишок, а на инструментальном столике, застеленном полотенцем, готовят все инструменты для второго, инфицированного (загрязненного), этапа операции. На середине протяжения линии наложенных серозно-мышечных швов, на расстоянии 0,75 см от линии швов, захватывают двумя анатомическими пинцетами поперечно оси кишки складку стенки одной из кишечных петель и рассекают ее прямыми ножницами через все слои параллельно линии серозно-мышечных швов. Вскрыв на некотором протяжении просвет кишки, в него вводят небольшой тупфер и осушают полость кишечной петли; после этого разрез удлиняют в обе стороны, не доходя 1 см до конца линии серозно-мышечных швов. Таким же образом вскрывают просвет второй кишечной петли. Приступают к сшиванию внутренних краев (губ) получившихся отверстий непрерывным обвивным кетгутовым швом через все слои (шов Жели). Шов начинают соединением углов обоих отверстий; стянув углы друг с другом, завязывают узел, оставляя начало нитки необрезанным. При выполнении обвивного шва следят за тем, чтобы на каждой стороне прокалывать все слои. Во избежание гофрирования линии шва и сужения соустья не следует чрезмерно затягивать нить. Дойдя до противоположного конца соединяемых отверстий, закрепляют шов узлом и переходят с помощью той же нитки к соединению наружных краев (губ) отверстий скорняжным вворачивающим швом Шмидена (второй «грязный» шов). Для этого делают прокол со стороны слизистой одной кишки, затем – со стороны слизистой другой кишки, после чего шов затягивают; края отверстия при этом вворачиваются внутрь. Дойдя до начала «грязного» шва, конец кетгутовой нити связывают двойным узлом с ее началом. Таким образом, просвет кишечных петель закрывается и заканчивается инфицированный этап операции.
Инструменты сменяют, удаляют загрязненные обкладывающие салфетки; руки моют антисептическим раствором, снимают кишечные жомы и приступают к последнему этапу - накладыванию ряда узловых серозно-мышечных швов (второй «чистый» шов) уже по другую сторону анастомоза. Этими швами закрывают только что наложенный шов Шмидена. Проколы делают отступя на 0,75 см от линии «грязного» шва.
Таким образом, края соустья оказываются на всем протяжении соединенными двумя рядами швов: внутренним - сквозным и наружным - серозно-мышечным. Слепые концы (культи) во избежание их инвагинации фиксируют несколькими швами к стенке кишки. После наложения анастомоза несколькими узловыми швами закрывают отверстие в брыжейке; проверяют пальцами ширину (проходимость) анастомоза. По окончании операции обкладывающие салфетки удаляют, кишечные петли вводят в брюшную полость, разрез брюшной стенки послойно зашивают. Одной из отрицательных сторон бокового анастомоза является то, что в слизистой слепых мешков могут развиться эрозии и возникнуть кровотечение.
При резекции тонкой кишки чаще применяют концевой анастомоз. Первые моменты операции до отсечения удаляемой части производят, как описано выше. Отсечение центрального и периферического концов при резекции тонкой кишки производят по косой линии: благодаря этому просветы получаются шире и кишечный шов не вызывает сужения. Кишечные петли прикладывают друг к другу концами, обращенными в одну сторону, соединяют по краям, отступя на 1 см от линии срезов, шелковыми серозно-мышечными швами-держалками и накладывают двухрядный кишечный шов на передние и задние губы анастомоза, как описано выше при боковом энтероэнтероанастомозе.
Особое внимание надо обратить на соединение просветов в области брыжеечного края, где нет брюшины: для перитонизации в этой зоне в шов следует захватывать также участок прилежащей брыжейки.
В настоящее время для наложения швов, для ушивания культей на протяжении желудочно-кишечного тракта, а также для образования анастомозов используют специальные сшивающие аппараты. Для закрытия просвета кишки, например, тонкой – при ее резекции, двенадцатиперстной – при резекции желудка, служит аппарат УКЛ-60, УКЛ-40 (УКЛ был первоначально создан для ушивания корня легкого). Аппарат заряжен танталовыми скобками, имеющими форму буквы «П». Танталовые скобки по отношению к тканям нейтральны и не вызывают воспалительной реакции.
Сшивающий аппарат состоит из двух основных частей: скобочной и упорной. На скобочной части находится магазин для скобок и толкатель, связанный с рукояткой. На крюке упорной части расположена матрица с канавками, упираясь в которые, скобки, пройдя через сшиваемые ткани, загибаются и приобретают форму буквы «В». Сшиваемые ткани – стенки кишки – помещают между матрицей упорной части и магазином скобочной; вращением гайки эти части сближают, охватывая сшиваемые ткани; рукоятку сжимают до упора, при этом скобки выталкиваются из магазина и прошивают; не снимая аппарата, накладывают на удаляемую часть раздавливающий зажим (Кохера) и отсекают кишку по линии наложенного аппарата. Аппарат снимают и получающуюся культу погружают узловыми серозно-мышечными швами. Этим же аппаратом ушивают культю двенадцатиперстной кишки.
Аппарат УКЖ-7 (ушиватель культи желудка) накладывает двухрядный шов с погружением первого ряда. Созданы также аппараты для механического накладывания кишечных, желудочно-кишечных анастомозов.
Ушивание ран тонкой кишки
Брюшную полость вскрывают срединным разрезом и осматривают все кишки; поврежденные временно заворачивают в салфетку и откладывают. После ревизии последовательно обрабатывать обнаруженные раны.
При небольшой колотой ране достаточно наложить вокруг нее кисетный серозно-мышечный шов. При затягивании кисета края раны пинцетом погружают в просвет кишки.
Резаные раны длиной в несколько сантиметров ушивают двухрядным швом:
1) внутренний, через все слои кишечной стенки – кетгутом с внедрением краев по Шмидену;
2) наружный, серозно-мышечный – накладывают узловые шелковые швы. Можно применять также однорядный серозно-мышечный шов. Во избежание сужения кишки продольные раны следует зашивать в поперечном направлении.
При множественных близко расположенных ранах одной петли ее резецируют (рис. 21).



Рис. 21. Схема ушивания раны кишки
A – наложение швов-держалок;
B – наложение шва Шмидена на края раны (первый ряд швов);
C – наложение швов Ламбера (начало наложения);
D – завязывания швов Ламбера (второй ряд швов).
Теоретические вопросы к занятию:
1. Определение понятия “кишечный шов”.
2. Показания к наложению кишечных швов.
3. Классификация кишечных швов.
4. Общие требования, предъявляемые к кишечным швам.
5. Биологическая основа шва Ламбера.
6. Этапы оперативного приёма резекции тонкой кишки.
7. Виды мобилизации.
8. Ошибки и осложнения во время операции резекции тонкой кишки.
Практическая часть занятия:
1. Освоить технику перевязки сосудов в брыжейке.
2. Овладеть техникой наложения различного вида кишечных швов.
3. Овладеть техникой наложения анастомозов по типу конец в конец, конец в бок и бок в бок.
Вопросы для самоконтроля знаний
1. Классификация кишечных швов.
2. Какие швы относятся к швам первого ряда?
3. Назовите виды асептических швов.
4. Какой из видов анастомозов является наиболее физиологичным?
5. Как ушивается внутренняя губа анастомоза?
6. Назовите порядок швов на наружной губе анастомоза.
7. Показания к резекции тонкой кишки.
8. Когда применяется клиновидная мобилизация кишечника?
9. Ошибки и осложнения во время операции резекции тонкой кишки.
Задачи для самоконтроля
Задача 1
В хирургическое отделение поступил больной с жалобами на острые боли в животе. Объективно: живот вздут, болезненный при пальпации, напряжение мышц брюшной стенки, симптом Щеткина положительный. Во время срочной лапаротомии обнаружен тромбоз верхней брыжеечной артерии. Перечислите отделы кишечника, в которых может быть нарушено кровообращение.
Задача 2
После хирургической обработки и зашивания раны нисходящего отдела ободочной кишки у больного 68 лет возник выраженный парез кишечника. На третий день после операции появились симптомы раздражения брюшины, нарастающий лейкоцитоз, повышение температуры до 39°С. Укажите возможные пути распространения экссудата в случае перитонита, возникшего из-за расхождения швов толстой кишки.
Задача 3
Во время операции по поводу ущемленной косой паховой грыжи в грыжевом мешке обнаружена петля тонкой кишки с признаками некроза (отсутствие перистальтики, тромбоз вен брыжейки, нарушение целости стенки кишки). В виду несоответствия-диаметров просвета приводящей и отводящей петли хирург после резекции участка кишки наложил межкишечный анастомоз по типу «бок в бок», размер соустья в 2,5 раза превышал ширину просвета отводящей петли. В послеоперационном периоде возникла кишечная непроходимость в области соустья. Какие вероятные причины этого осложнения, как их можно предупредить?
Эталоны правильных ответов
Задача 1
Нарушено кровообращение в тощей, подвздошной, слепой, восходящей ободочной, % поперечной ободочной кишки и червеобразном отростке.
Задача 2
Воспалительный процесс развивается в левой брыжеечной пазухе и может переходить в полость малого таза, в правую брыжеечную пазуху.
Задача 3
В результате пересечения циркулярного мышечного слоя на большом протяжении возникает парез кишки в области соустья с развитием динамической кишечной непроходимости.
Тестовые задания для самоконтроля
Литература
Основная:
1. Кульчицкий К.И., Бобрик И.И. Оперативная хирургия и топографическая анатомия. Киев, Вища школа. – 1989. – с. 225-231, с. 254-258.
2. Кованов В.В. (под ред.). Оперативная хирургия и топографическая анатомия. - М.: Медицина. – 1978. – с. 342-346, с. 349, с. 356, с. 367-368.
3. Островерхов Г.Е., Бомаш Ю.М., Лубоцкий Д.Н. Оперативная хирургия и топографическая анатомия. – Москва: МИА. – 2005, с. 568-584.
4. Сергиенко В.И., Петросян Э.А., Фраучи И.В. Топографическая анатомия и оперативная хирургия. / Под ред. Лопухина Ю.М. – Москва: Геотар-мед. – 2001. – 1, 2 том. – 831, с. 99-111, с. 186-193.
Дополнительная:
1. Шалимов А.А., Редькин С.Н. Атлас хирургических операций на органах брюшной полости. // Здоровье – Киев. 1965, с. 15-17, с. 321-328.
2. Велькер Ф.И., Вишневский А.С. идр. (Под редакцией Шевкуненко В.Н.) – «Медгиз» - 1951. – с. 340-344, с. 368-376.
Интернет-библиотека
Для заметок
Для заметок
ТЕМА: «Операции на органах брюшной полости. Кишечные швы. Резекция тонкой кишки»
Актуальность темы: Наиболее частым осложнением оперативных вмешательств на полых органах пищеварительной системы является несостоятельность кишечного шва. В связи с этим важное значение имеет овладение техникой наложения кишечного шва.
Продолжительность занятия: 2 академических часа.
Цель общая: Изучить теоретическую основу и освоить технику наложения кишечных швов, кишечно-кишечных анастомозов, этапы операции резекции тонкой кишки.
Конкретные цели (знать, уметь):
1. Знать, их анатомо-физиологические особенности строения стенок полых органов.
2. Знать основные требования, предъявляемые к кишечным швам.
3. Уметь накладывать различные виды кишечных швов и анастамозов.
4. Знать показания к резекции тонкой кишки.
5. Уметь проводить ревизию тощей и подвздошной кишки, применяя приём Губарева.
6. Знать этапы операции резекции тонкой кишки и технику их выполнения.
7. Уметь сформировывать три типа анастомоза.

