Asymetria segmentów v4 kręgowców. Hipoplazja wewnątrzczaszkowego odcinka V4 prawej tętnicy kręgowej: objawy MRI, konsekwencje
Data wysłania: 07.08.2011 16:16
zmiana
Moja mama zrobiła MRI: MRA tętnic mózgowych + zatok żylnych.
To właśnie pokazało
Seria angiogramów MR wykonanych w trybie TOF w projekcji osiowej z późniejszą obróbką algorytmem MIP i trójwymiarową rekonstrukcją w płaszczyźnie czołowej i osiowej uwidoczniła odcinek szyjny wewnętrzny, główny i wewnątrzczaszkowy tętnic kręgowych oraz ich odgałęzienia. Wariant rozwoju koła Willisa w postaci braku przepływu krwi przez lewą tętnicę łączącą tylną. Uwidoczniono tętnicę pośrodkową ciała modzelowatego, o średnicy równej średnicy przednich tętnic mózgowych.
Występuje umiarkowane zwężenie światła odcinka wewnątrzczaszkowego po prawej stronie tętnica kręgowa na całej długości na badanym obszarze.
Stwierdzono wyraźną asymetrię komór bocznych (D>S).
W serii wenogramów MR mózgu wykonanych w trybie TOF, a następnie poddanej obróbce algorytmem MIP i trójwymiarowej rekonstrukcji w projekcji koronalnej, obraz wewnętrzny i zewnętrzny żyły szyjne i ich odgałęzienia, zatoki (zatoki podłużne górne, proste, esowate i poprzeczne).
Występuje wyraźna asymetria przepływu krwi wzdłuż zatok poprzecznych i esowatych (D>S). Pozostałe zatoki są bez cech.
Nie zidentyfikowano żadnej dodatkowej sieci żylnej.
Wnioski: Obraz MR wariantu rozwoju Koła Willisa. Umiarkowane zwężenie światła odcinka wewnątrzczaszkowego prawej tętnicy kręgowej. Asymetria przepływu krwi wzdłuż zatok poprzecznych i esowatych (D>S). Asymetria latero-komorowa.
Proszę o rozszyfrowanie co tu jest i jeśli tak to jak to leczyć. bardzo się martwi, bo... nie mogę nic zrozumieć.
Data wysłania: 07.08.2011 20:43
Papkina E.F.
przesunięcie, angiografia MRI Twojej matki ujawnia zaburzenie przepływu krwi w obszarze prawej tętnicy kręgowej i nierównomierny przepływ krwi przez zatoki, którymi przepływa krew żylna.Jest to najprawdopodobniej opcja rozwojowa, czyli była jak to od urodzenia.W warunkach stresu lub wysiłku fizycznego, z zmiany związane z wiekiem naczyń, wcześniej cicha anomalia rozwoju naczyń może objawiać się bólami i zawrotami głowy, utratą pamięci i utratą koordynacji.Należy skonsultować się z neurologiem, aby przeprowadzić odpowiednie leczenie i wyeliminować objawy neurologiczne. Rokowanie jest korzystne, ponieważ w większości przypadkach naczynia otaczające przejmują ich funkcje, naczynie zwężone, zmienione.
Data wysłania: 08.08.2011 19:40
Gość
Komentowanie MRI bez kliniki nie jest wdzięczne. Myślę, że lekarz wysłał Cię na badania? Musisz go więc zapytać, czy znalazł to, czego szukał.
Data wysłania: 05.10.2011 19:48
Gość
konsultacji tego typu może udzielić lekarz wykonujący rezonans magnetyczny (dlatego został specjalnie przeszkolony!))), a leczenie przepisuje lekarz prowadzący, który skierował.
Konieczne jest pełne badanie – obejmuje ono również MRI mózgu (przyczyna asymetrii bocznej i komorowej) oraz okolica szyjna kręgosłupa (zmniejszenie przepływu krwi przez jedną z tętnic kręgowych może nie być wrodzone, ale nabyte w wyniku osteochondrozy!)
Data wysłania: 25.06.2012 12:28
Gość
Mój syn miał komisję poborową, zrobili MRI (skargi na bóle głowy, ból prawa świątynia, B w podsumowaniu napisali: Obraz MRA wariantowego rozwoju koła Willisa w postaci zmniejszonego przepływu krwi w obu tętnicach łączących tylnych. Proszę wyjaśnić, co to jest za okrąg Willisa i jak niebezpieczne jest to dla zdrowia, co mający związek z wojskiem?
Data wysłania: 27.06.2012 19:17
Papkina E.F.
W praktyce bardzo często spotykane są warianty rozwoju tzw. koła Willisa (tego układu tętniczego dopływu do podstawy mózgu). Zmiany te nie zagrażają życiu. Kwestia poboru ustalana jest indywidualnie po badaniu przez neurologa.
Data wysłania: 24.04.2013 22:46
Olga
Kobieta przeszła badanie MRI, wniosek: obraz MR jest umiarkowanie wyraźny zewnętrzny wodogłowie zastępcze. Opcja zagospodarowania Circle of Willis. Zmniejszony przepływ krwi w odcinku wewnątrzczaszkowym prawego przedsionka. POMÓŻ DECORDOWI.
Data wysłania: 14.11.2013 23:50
Angela
Moja córka przedstawiła raport z rezonansu magnetycznego... Proszę wyjaśnić, jak poważny jest to problem i czy można go leczyć. Ma 9-miesięczne dziecko i bardzo się martwimy. Wnioski: Obraz MR AVM w lewym basenie MCA i PCA. Krąg Willisa jest zamknięty. Zmniejszony przepływ krwi w odcinku A1 lewego ACA (hipoplazja). Zmniejszony przepływ krwi w odcinku wewnątrzczaszkowym prawego przedsionka (niedorozwój).
Data wysłania: 30.11.2013 17:40
Galina
Dziś miałam rezonans magnetyczny, boli mnie szyja przy odwróceniu głowy..w lewym hałasie już jest...okropny, od około 10 lat..prawe oko nie słyszy..podwójne widzenie przy patrzę prosto.. przechylam głowę w lewo.. podwójne widzenie znika... więc przystosowuję się już ponad 10 lat... przechylam głowę w lewo.Oto wynik -
W serii tomogramów MR (T2 TSE sag+cor+tra, T1 SE sag) lordoza zostaje wyprostowana, zmniejsza się wysokość krążków międzykręgowych C4-C7, w odcinkach C4-C5, C5-C6, C6- C7, wzdłuż tylnej i tylno-bocznej powierzchni bocznej trzonów kręgowych stwierdza się zaostrzenia kości brzeżnej, pokrywające stare wypukłości krążków, wygładzające przedni kontur worka opony twardej.Mała torbiel okołonerwowa w prawym otworze międzykręgowym C6-C7, z krzyżem -przekrój 0,5 x 0,4 cm Światło kanału kręgowego na poziomie C4-C7 wynosi 1,1 cm Kręgosłup mózg ma charakter strukturalny, sygnał z niego (w T1 i T2) nie ulega zmianie Kształt i rozmiar trzony kręgów prawidłowe, bez cech obrzęku szpiku kostnego. Okolica czaszkowo-kręgowa bez cech charakterystycznych. Asymetria szerokości tętnic kręgowych S>D. Doktorze, pokazano mi Terapia manualna? I co jeszcze? Dziękuję.
Data wysłania: 16.12.2013 19:46
Katarzyna
Jaka jest asymetria zatok poprzecznych i esowatych D>S, umiarkowanie wyraźne poszerzenie żył pobocznych w lewym PCF i co to oznacza?
Data wysłania: 04.02.2014 13:31
Ramilla
Dzień dobry Powiedz mi, Proszę! Zrobiłem MRI, ale nie wszystko rozumiem.Wariantem rozwoju koła Willisa jest brak przepływu krwi w obu tętnicach łączących tylnych (otwarte).Tętnice kręgowe w odcinku v5 są asymetryczne: d do góry do 2,2 mm po prawej stronie, do 3 po lewej stronie Zatoki poprzeczne są symetryczne: d do 7 mm W istocie białej lewego czołowego i płat ciemieniowy podkorowo stwierdza się pojedyncze ogniska, maksymalnie do 4 mm, hiperintensywne na T2 VI – prawdopodobnie pochodzenia naczyniowego. Przestrzeń podpajęczynówkowa jest miejscowo poszerzona w okolicy czołowo-ciemieniowej, prawa tętnica kręgowa ma małą średnicę. Jak niebezpieczne jest to? Niepokoją mnie silne bóle głowy, ale nie ciągłe, a także ciśnienie do 150 na 100, wszystkie te objawy pojawiły się w czasie ciąży, potem wydawało się, że ustąpiły, ale teraz znów mnie dokuczają.Mam 24 lata , urodziłam 3 miesiące temu.Chciałabym wiedzieć co to oznacza i jaka diagnoza! Z góry dziękuję!
Data wysłania: 11.06.2014 12:45
Gość
MRI: MR cechy zmniejszonego przepływu krwi w odcinkach A1 obu ACA, odcinkach M3, M4 obu MCA, w odcinkach dystalnych obu PCA, odcinku V5 ACA, najprawdopodobniej na skutek zmian miażdżycowych. Co to oznacza i jaka terapia jest potrzebna. Jakie są Twoje zalecenia?
Data wysłania: 15.06.2014 18:00
Irlandka
Proszę o informację czy warto zrobić rezonans magnetyczny na maszynie Typ otwarty, jak ten http://radio-med.ru/makers/mrt/open-mri-10/hitachi-airis-ii-0.3t
A może powinienem nadal znaleźć zwykłą klinikę?
Co sądzisz o mobilnych skanerach MRI?
Data wysłania: 21.08.2014 19:19
Natalia *d*
pomóżcie mi to rozgryźć!MRA objawy braku przepływu krwi w prawej tętnicy kręgowej, patologiczna krętość tętnicy wewnętrznej tętnice szyjne,opcja rozwojowa układ żylny ze zmniejszonym przepływem krwi w zatoce poprzecznej po lewej stronie.Dziękuję.
Data wysłania: 25.08.2014 14:17
Krystyna
Witam Proszę o zapoznanie się z wynikami rezonansu magnetycznego naczyń mózgowych.Od najmłodszych lat chodziłem na badania z powodu częstych bólów głowy, obecnie mam 23 lata.Oto wniosek: istnieje wariant rozwoju koła Willisa (aplazja A1 ACA po prawej stronie, aplazja tętnicy łączącej tylnej po prawej i hipoplazja po lewej stronie).Objawy MR braku przepływu krwi w odcinku wewnątrzczaszkowym prawej tętnicy kręgowej (aplazja). Proszę powiedzieć, jak poważne to jest. czym jest i jakie leczenie wybrać?Z góry dziękujemy za konsultację
Zespół tętnicy kręgowej z osteochondroza szyjna- jest to jedna z najbardziej podstępnych i poważnych dolegliwości, jakie mogą dosięgnąć różni ludzie. Stenoza kręgosłupa szyjnego dotyka zarówno starszych, jak i młodych pacjentów. Jest to spowodowane zaburzeniami w dopływie krwi do komórek mózgowych na skutek zmian chorobowych w jednej lub obu tętnicach przenoszących składniki krwi do półkul mózgu.
Przyczyny zespołu tętnic kręgowych
Zjawisko to występuje w kilku przypadkach:
- Pod wpływem różnych niekorzystne czynniki u osoby główne naczynia zaopatrujące komórki mózgowe w krew są ściśnięte. Zwykle zwężenie występuje w jednej z tętnic, rzadziej w obu.
- Składniki odżywcze i tlen przestają się przedostawać właściwe miejsca w wymaganej ilości.
- Pokażcie się różne znaki choroba: zawroty głowy, ciemne widzenie.
- Na przedwczesne leczenie Może rozwinąć się udar o charakterze niedokrwiennym.
- Czynnikiem ryzyka może być miażdżyca lub hipoplazja tętnicy rdzeniowej.
 Krew dostaje się do mózgu głównie przez tętnice szyjne (do 70%), a reszta to składniki odżywcze płyn przychodzi wzdłuż 2 naczyń bocznych. Kiedy główne kanały przepływu krwi zostaną uszkodzone, pojawiają się zmiany, które zwykle są nie do pogodzenia z życiem, a jeśli występują problemy w pozostałych 2 tętnicach, zdrowie osoby może się pogorszyć, wtedy zaczną się problemy ze wzrokiem i uszkodzenia aparat słuchowy, co może prowadzić do niepełnosprawności.
Krew dostaje się do mózgu głównie przez tętnice szyjne (do 70%), a reszta to składniki odżywcze płyn przychodzi wzdłuż 2 naczyń bocznych. Kiedy główne kanały przepływu krwi zostaną uszkodzone, pojawiają się zmiany, które zwykle są nie do pogodzenia z życiem, a jeśli występują problemy w pozostałych 2 tętnicach, zdrowie osoby może się pogorszyć, wtedy zaczną się problemy ze wzrokiem i uszkodzenia aparat słuchowy, co może prowadzić do niepełnosprawności.
Czasami choroba jest spowodowana asymetrią przepływu krwi naczynia krwionośne kręgosłupa – nie da się go wyleczyć, ale może rozwinąć się w inne choroby. Kolejnym czynnikiem ryzyka jest niestabilność odcinka szyjnego kręgosłupa, która prowadzi do wypadania krążków międzykręgowych. kręgosłup. Może się to również zdarzyć po otrzymaniu urazu (zarówno zwykłego, jak i porodowego), kiedy siedzącyżycie.
Pojawienie się zespołu może duży wpływ powodować osteochondrozę lub patologię zwaną krętością tętnic kręgosłupa.
Objawy choroby
Dość trudno jest od razu rozpoznać objawy zespołu żył kręgowych u osoby, u której zdiagnozowano zwężenie kanału kręgowego w odcinku szyjnym. Dzieje się tak dlatego, że objawy tej choroby bardzo przypominają osteochondrozę, czyli choroby, których zwykle nie można wiązać z problemami w obrębie kręgosłupa. Dlatego w przypadku wykrycia przynajmniej jednego objawu z wymienionych poniżej konieczne jest pilne zabranie pacjenta na badanie do placówki medycznej.
 Najczęstszym objawem tej choroby są bóle głowy. Mogą objawiać się w postaci ataków, które nachodzą pacjenta z pewną częstotliwością lub w sposób ciągły bolesne doznania. Głównym obszarem dystrybucji takiego bólu jest tył głowy, ale mogą one przemieszczać się do płatów skroniowych i części czołowej.
Najczęstszym objawem tej choroby są bóle głowy. Mogą objawiać się w postaci ataków, które nachodzą pacjenta z pewną częstotliwością lub w sposób ciągły bolesne doznania. Głównym obszarem dystrybucji takiego bólu jest tył głowy, ale mogą one przemieszczać się do płatów skroniowych i części czołowej.
Z biegiem czasu taki ból nasila się i objawia się podczas zginania lub obracania głowy. Następnie ból przenosi się na skórę pod włosami. Pojawia się, gdy dotykasz włosów rękami. Czynność ta może powodować uczucie pieczenia. Kręgi szyi zaczynają chrupać podczas obracania głowy.
Wszystkie powyższe problemy uzupełniają następujące objawy:
- Ciśnienie krwi pacjenta wzrasta.
- W uszach słychać szum i dzwonienie.
- Osoba może wymiotować.
- Ból zaczyna się w obszarze mięśnia sercowego.
- Pacjent szybko się męczy.
- Przy częstych zawrotach głowy pacjent może zemdleć lub stracić przytomność.
- Przyczyny zwężenia kręgosłupa intensywny ból w okolicy szyjnej.
- powstać różne zaburzenia w oczach i ból w uszach. Zwykle są one jednostronne.
 Jeśli choroba trwa długo, może powodować zwiększone ciśnienie wewnątrz czaszki i dystonia wegetatywno-naczyniowa. Palce pacjenta stają się odrętwiałe. Osoba rozwija drażliwość, wahania nastroju i nieuzasadniony strach.
Jeśli choroba trwa długo, może powodować zwiększone ciśnienie wewnątrz czaszki i dystonia wegetatywno-naczyniowa. Palce pacjenta stają się odrętwiałe. Osoba rozwija drażliwość, wahania nastroju i nieuzasadniony strach.
Diagnostyka zespołu tętniczego w osteochondrozie szyjnej
Badanie pacjenta rozpoczyna się od badania zewnętrznego. Jednocześnie lekarze płacą Specjalna uwaga czynniki takie jak: bolesne doznania NA skóra pacjent ma napięcie mięśni w okolicy potylicznej, ból kręgów szyi podczas naciskania.
Diagnozę przeprowadza się za pomocą USG Dopplera. Za pomocą tego sprzętu można zbadać wszystkie naczynia zaopatrujące mózg w krew, określić ich stan w momencie badania i zidentyfikować różne zaburzenia i odchylenia.
Innym sposobem zdiagnozowania choroby jest użycie sprzętu radiograficznego. Jeśli podczas badania stan pacjenta się pogorszy, w celu wyjaśnienia przyczyn pacjent zostaje wysłany na rezonans magnetyczny w celu sprawdzenia obszarów mózgu. Na podstawie wyników takiego badania pacjent może zostać pilnie hospitalizowany.
Błędy w diagnozowaniu choroby (są możliwe, ponieważ objawy choroby pokrywają się z innymi chorobami) mogą prowadzić do nieodwracalnych konsekwencji. Dlatego podczas stawiania diagnozy pierwotnej wskazane jest powtórzenie badania w celu wykrycia objawów choroby, które zostały pominięte podczas pierwszej diagnozy.
Jakie metody stosuje się w leczeniu choroby?
Jeśli przyczyna choroby zostanie dokładnie ustalona i są to zaciśnięte tętnice, lekarze przepisują przebieg terapii, który powinien pomóc całkowicie wyleczyć osobę. Leczenie należy prowadzić pod ścisłym nadzorem lekarza prowadzącego, nawet gdy pacjent jest w domu.
Samoleczenie w tym przypadku jest surowo zabronione, ponieważ może do tego prowadzić nieodwracalne skutki, nawet śmierć.
 Proces leczenia musi być złożony. Poniżej znajduje się lista istniejących metod walczyć z syndromem. Lekarze mogą zastosować wszystkie te metody lub wybrać najbardziej odpowiednią dla konkretnego przypadku. Chorobę leczy się w następujący sposób:
Proces leczenia musi być złożony. Poniżej znajduje się lista istniejących metod walczyć z syndromem. Lekarze mogą zastosować wszystkie te metody lub wybrać najbardziej odpowiednią dla konkretnego przypadku. Chorobę leczy się w następujący sposób:
- Zalecany jest kurs terapii naczyniowej.
- Pacjentowi przepisano ćwiczenia terapeutyczne.
- Pacjent zostaje wypisany leki w celu poprawy przepływu krwi.
- Aby pozbyć się omdlenia, zaleca się zastosowanie specjalnego stabilizatora leki. Są również potrzebne do łagodzenia zawrotów głowy, wymiotów, nudności i eliminowania problemów z układem przedsionkowym.
- Czasami stosuje się akupunkturę i metody akupunktury.
- Pacjentowi przepisuje się masaż, który musi wykonać licencjonowany specjalista.
- W niektórych przypadkach można zastosować terapię manualną.
- Można zastosować refleksologię.
- W terapia lecznicza obejmują autograwitacyjne metody leczenia choroby.
Można również stosować terapie nielekowe, które przepisuje wyłącznie lekarz prowadzący. Odbywa się to w zależności od ciężkości choroby, jej stadium i głównych przyczyn, które doprowadziły do pojawienia się zespołu. Najważniejsze jest to złożone zastosowanie różne metody dla najbardziej skuteczna walka z chorobą.
Jeśli pacjent ma wrodzoną patologię asymetrii tętnic kręgowych, lekarze wyleczą jedynie zespół wtórny, a główna przyczyna jest nieuleczalna. Może to prowadzić do nawrotu choroby, jeśli dana osoba nie zastosuje się do zaleceń lekarza prowadzącego.
Według definicji WHO (1970) niewydolność kręgowo-podstawna to „odwracalne zaburzenie czynności mózgu spowodowane zmniejszeniem dopływu krwi do obszaru zaopatrywanego przez tętnice kręgowe i podstawne”.
Tworzą się tętnice kręgowe i podstawne układ kręgowo-balibularny (VBS), który ma wiele funkcji.
Dostarcza krew do różnych i funkcjonalnie niejednorodnych formacji: tylnych odcinków półkule mózgowe mózg (płat potyliczny i przyśrodkowe części płata skroniowego), wzgórze wzrokowe, większość obszaru podwzgórza, szypułki mózgu z czworokątem, most, rdzeń, siateczkowatość tułowia - siatkowatość (RF), górne sekcje rdzeń kręgowy.
Te same sekcje często mają kilka źródeł zaopatrzenia w krew, co określa obecność stref sąsiadujących z krążeniem krwi, które są bardziej podatne na niewydolność krążenia.
Pień dostarczana jest drogą wewnątrzczaszkową odcinki tętnic kręgowych i ich odgałęzień, tętnica główna i jej odgałęzienia. Obszar sąsiadującego dopływu krwi to formacja siatkowa.
Móżdżek otrzymuje dopływ krwi od trzy pary tętnic móżdżku: górna i przednia dolna(gałęzie tętnicy podstawnej) i tylny dolny móżdżek tętnica (gałąź końcowa tętnicy kręgowej).
Zwłaszcza znaczący obszar sąsiedni dopływ krwi- obszar robaka.
Tylne części półkul mózgowych otrzymać dopływ krwi od przód, środek(gałęzie tętnicy szyjnej wewnętrznej) i h tętnica tylna mózgu(gałąź końcowa tętnicy podstawnej).
Najważniejszy obszar sąsiadującego dopływu krwi: tylna jedna trzecia bruzdy międzyciemieniowej(strefa połączenia gałęzi wszystkich trzech tętnice mózgowe); klinek i przedklinek, tylna część ciała modzelowatego i biegun płata skroniowego(obszar połączenia PMA i PMA); potyliczny górny, dolny i środkowy skroniowy oraz zakręt wrzecionowaty(obszar połączenia PCA i SMA).
Fuzja tętnic kręgowych w główną - Cecha wyróżniająca Wszystko układ tętniczy , ponieważ główna arteria reprezentuje wcześniej przygotowaną ścieżkę obieg boczny bez poświęcania czasu na jego formowanie. Ma to znaczenie pozytywne – szybkie włączenie krążenia obocznego prowadzi do przywrócenia przepływu krwi w tętnicy kręgowej podczas jej ucisku, i negatywne, ponieważ stwarza warunki do rozwoju zespołu „kradzież podobojczykowa”, tj. z niedrożnością proksymalną tętnica podobojczykowa zanim trzon kręgu go opuści, krew przedostaje się do ramienia, czasami ze szkodą dla VBS, co może, jeśli ciężka praca strony prowadzą do rozwoju stanu przejściowego niedokrwienie w VBSie.
W normalne warunki Krew przepływająca z tętnic kręgowych kontynuuje swój ruch w tętnicy głównej, utrzymując tę samą objętość przepływu krwi i nie mieszając się ze sobą. Pomiędzy tymi przepływami tworzą się strefy równowagi „ruchomej” (dynamicznej). Zamknięcie lub zwężenie jednej z tętnic kręgowych zakłóca ją, następuje mieszanie przepływów, przesunięcie stref „ruchomej” równowagi i przepływ krwi z innej tętnicy kręgowej przez tętnicę główną. Może to prowadzić do rozwoju zakrzepicy nawet bez wyraźnej miażdżycy - „zastoju” skrzepów krwi w punktach „ruchomej” równowagi.
Małe tętnice penetrujące Odchodzą od dużych tętnic (podstawnej, tylnej mózgu) pod kątem prostym, mają prosty przebieg i brak odgałęzień bocznych.
Krążenie krwi w VBS (wg angiografii) jest dwukrotnie wolniejsze niż w układzie szyjnym. Mózgowy przepływ krwi w półkulach mózgowych (układ tętnic szyjnych wewnętrznych) wynosi 55-60 ml na 100 g tkanki mózgowej na minutę, a w móżdżku - 33. Zwiększa to wpływ czynnika hemodynamicznego na rozwój odwracalnego niedokrwienia mózgu w VBS. Przejściowe ataki niedokrwienne w VBS są znacznie częstsze i stanowią 70% wszystkich TIA. Krążenie oboczne, poprawiające lub przywracające ukrwienie mózgu, rozwija się i powstaje w przypadku zwężenia lub niedrożności tętnicy na podstawie istniejących zespoleń. Spośród zespoleń wewnątrzczaszkowych niezwykle ważny jest krąg Willisa. Zmniejszenie przepływu krwi w VBS prowadzi do wstecznego przepływu krwi przez tył tętnice łączące, czasami ze szkodą dla układu szyjnego - „kradzież wewnętrzna”. Zewnętrzne zespolenie zasutkowe zapewnia dwa dodatkowe źródła dopływu krwi do VBS. Duże gałęzie odchodzące od tętnicy kręgowej na poziomie atlasu zespalają się z gałęziami tętnicy potylicznej z układu tętnic szyjnych zewnętrznych oraz z gałęziami wstępującymi i głębokimi tętnice szyjne z układu tętnicy podobojczykowej. Zespolenia pomiędzy tętnice móżdżkowe: tył niżej ( ostatnia gałąź tętnica kręgowa) oraz tętnice móżdżku górne i przednie dolne (gałęzie tętnicy podstawnej). Dobry rozwój Zespolenie zapewnia dostateczne funkcjonowanie zabezpieczeń, a w przypadku zmniejszenia przepływu krwi w VBL zapobiega rozwojowi schorzeń neurologicznych.
W 70% przypadków lewa tętnica kręgowa jest 1,5-2 razy szersza od prawej
, co przesądza o jego znaczeniu jako głównego źródła ukrwienia odcinki tylne mózg Asymetria średnicy tętnic kręgowych stwarza możliwość powstania skrzepliny w tętnicy głównej.
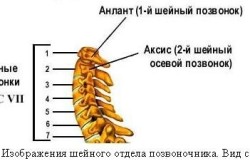
Wyjątkowość przebiegu tętnicy kręgowej: na poziomie kręgów szyjnych CVI–CII biegnie własnym kanałem kostnym, następnie wychodząc z niego zagina się wokół CI, zapisując wokół niego wypukły na zewnątrz łuk, a następnie unosi się w górę i perforowanie twardego opony mózgowe, przez otwór wielki wchodzi do jamy czaszki.
Anomalie rozwoju naczyń są częste w VBS. 20% U pacjentów z patologią VHD wykrywa się anomalie w rozwoju tętnic kręgowych. Według Powersa i wsp. (1963) hipoplazja występuje u 5-10%
przypadki, aplazja - 3%
, boczne przemieszczenie ujścia tętnicy kręgowej – w 3-4%
, odejście tętnicy kręgowej od tylnej powierzchni tętnicy podobojczykowej – 2%
, wejście tętnicy kręgowej do kanał kręgowy na poziomie CV, CIV, czasami CIII – o godz 10,5%
przypadkach występują także inne anomalie: odejście tętnicy kręgowej od łuku aorty, od tętnicy podobojczykowej w postaci dwóch korzeni itp.
Spadek dopływu krwi przy niewystarczającej kompensacji przez krążenie oboczne prowadzi do rozwoju niedokrwienia tkanki mózgowej zasilanej z VBS.
Patogeneza niedokrwienia.
Dzięki badaniom ostatnie lata wykazano, że niedokrwienie mózgu, czyli niedotlenienie krążeniowe mózgu, jest procesem dynamicznym i wiąże się z potencjalną odwracalnością zmian funkcjonalnych i morfologicznych w tkance mózgowej, co nie jest tożsame z koncepcją „ zawał mózgu”, odzwierciedlając powstanie nieodwracalnego defektu morfologicznego - zniszczenia strukturalnego i zaniku funkcji neuronalnych. Zidentyfikowano etapy zmian hemodynamicznych i metabolicznych zachodzących w tkance mózgowej w różnych stadiach niewydolności krążenia. Zaproponowano schemat kolejnych etapów „kaskada niedokrwienna” w oparciu o ich związki przyczynowo-skutkowe (Gusev E.I. i in., 1997,1999):
> spadek mózgowy przepływ krwi;
> „ekscytotoksyczność” glutaminianu;
> wewnątrzkomórkowa akumulacja jonów wapnia;
> aktywacja enzymów wewnątrzkomórkowych;
> zwiększona synteza tlenku azotu NO i rozwój stresu oksydacyjnego;
>ekspresja genów wczesnej odpowiedzi;
> „długoterminowe” konsekwencje niedokrwienia (reakcja miejscowe zapalenie, zaburzenia mikronaczyniowe, uszkodzenie bariery krew-mózg;
> apoptoza.
Dla normalny kurs metabolizm tkanka mózgowa wymaga stałego mózgowego przepływu krwi, aby zapewnić wystarczający dopływ krwi do mózgu składniki odżywcze: białka, lipidy, węglowodany (glukoza) i tlen. Stabilne utrzymanie mózgowego przepływu krwi na poziomie 50-55 ml/100 g tkanki mózgowej na minutę. na poziomie półkul i 33 ml/100 g tkanki mózgowej na 1 min. na poziomie móżdżku wspomagana jest przez autoregulację mózgowego przepływu krwi, która na poziomie dużych naczyń odbywa się odruchowo za pośrednictwem receptorów adrenergicznych i cholinergicznych ich ścian za pomocą mechanizmu regulacyjnego zatoki szyjnej i regulacji chemicznej w naczynia mikrokrążenia (przy nadmiernym dopływie O2, tj. hipokapnii, wzrasta napięcie tętniczek przedwłośniczkowych; przy niedostatecznym dopływie O2 do mózgu, hiperkapnia, ton maleje; w warunkach zwiększonej ilości dwutlenku węgla wrażliwość mikronaczyń do niego wzrasta). Właściwości reologiczne krwi (lepkość, zdolność agregacji) mają znaczenie elementy kształtowe krew itp.) oraz wartość ciśnienia perfuzji, które definiuje się jako różnicę pomiędzy średnim ciśnieniem krwi a średnim ciśnieniem wewnątrzczaszkowym. Poziom krytyczny ciśnienie perfuzji mózgowej – 40 mmHg, poniżej tego poziomu krążenie mózgowe zmniejsza się, a następnie zatrzymuje.
W przypadku ostrej niewydolności krążenia W określonym obszarze mózgu ten ostatni jest w stanie czasowo kompensować miejscowe niedokrwienie poprzez mechanizmy autoregulacji i zwiększony boczny przepływ krwi. Jednak dalsze zmniejszenie mózgowego przepływu krwi prowadzi do załamania autoregulacji i rozwoju zaburzeń metabolicznych. Ustalono, że procesy zużycia O2 i glukozy przez mózg zachodzą równolegle. Glukoza jest jedynym dostawcą energii niezbędnej do prawidłowego przebiegu procesów metabolicznych, ponieważ większość z nich jest zależna od energii: synteza białek, wiele neuroprzekaźników, wiązanie neuroprzekaźnika z receptorem, przekazywanie impulsów, wymiana jonowa poprzez błona plazmatyczna itp. Pierwszą reakcją na niedotlenienie mózgu jest zahamowanie syntezy białek. Synteza białek i RNA zachodzi aktywniej w korze mózgowej i móżdżku. Metabolizm glukozy zwykle zachodzi z przewagą szlaku tlenowego, dającego duża ilość związki wysokoenergetyczne (36 cząsteczek ATP z 1 cząsteczki glukozy). Narastające niedotlenienie prowadzi do dominacji glikolizy beztlenowej, która jest bardziej niekorzystna energetycznie (2 cząsteczki ATP z 1 cząsteczki glukozy). Na skutek niedoboru energii w mitochondriach dochodzi do zahamowania fosforylacji oksydacyjnej i w komórce gromadzi się kwas mlekowy. Jednocześnie wzrasta zawartość dwutlenku węgla w tkance mózgowej, a pH przesuwa się w stronę kwaśną. Występuje kwasica mleczanowa. W efekcie w ognisku niedokrwienia następuje zmniejszenie przepływu krwi w mózgu, natomiast w jego otoczeniu następuje wzrost przepływu krwi ze szkodą dla strefy niedokrwiennej – zjawisko „luksusowej perfuzji” (według Lassena). Narastający w tych warunkach deficyt energii prowadzi do dalszego zakłócenia procesów energozależnych. Przejście do glikolizy beztlenowej prowadzi do wzrostu niewykorzystanego w cyklu Krebsa kwasu alfa-ketoglutarowego do aminokwasu glutaminianu, który również ma właściwości mediatora pobudzającego (Swanson i in., 1994). kwasica blokuje wychwyt zwrotny glutaminianu. W ten sposób neuroprzekaźnik pobudzający gromadzi się w przestrzeni międzykomórkowej, co prowadzi do rozwoju „ekscytotoksyczności glutaminianowej”, tj. stymulacja komórek glutaminianem. Kwasica mleczanowa w połączeniu z narastającym niedotlenieniem powoduje zaburzenia równowaga elektrolitowa komórki nerwowe i glejowe: uwalnianie jonów K+ z komórki do przestrzeni zewnątrzkomórkowej oraz przemieszczanie się jonów Na+ i Ca++ do wnętrza komórki, co hamuje pobudliwość neuronów i zmniejsza ich zdolność do przewodzenia impulsów nerwowych.
Ekscytujące aminokwasy(glutaminian, asparaginian) działają na neuronalne receptory dla N-metylu – D-asparaginianu (receptory NMDA), które kontrolują kanały wapniowe. Ich nadmierne pobudzenie prowadzi do „szokowego” otwarcia jonów kanały wapniowe oraz dodatkowy nadmierny napływ jonów Ca++ z przestrzeni międzykomórkowej do neuronów i ich akumulacja w nich.
Norepinefryna, której uwalnianie początkowo gwałtownie wzrasta w czasie niedotlenienia, aktywuje układ kylazy adenylanowej, który stymuluje powstawanie AMP, co powoduje wzrost niedoboru energii i prowadzi do wzrostu jonów Ca++ w komórkach nerwowych.
Nadmierna wewnątrzkomórkowa akumulacja jonów Ca++ prowadzi do aktywacji enzymów wewnątrzkomórkowych: lipazy, proteazy, endonukleazy, fosfolipazy i dominacji procesów katabolicznych w komórce nerwowej. Pod wpływem fosfolipaz kompleksy fosfolipidowe rozpadają się w błonach mitochondriów (fosfolipaza A2), organellach wewnątrzkomórkowych (lizosomy) oraz w błonie zewnętrznej. Ich rozkład nasila peroksydację lipidów (LPO). Końcowymi produktami LPO są: dialdehyd malonowy, nienasycony kwas tłuszczowy(zwłaszcza kwas arachidonowy) i wolne rodniki O2. Końcowe produkty rozkładu kwas arachidonowy: tromboksan A2 i inne, wodoronadtlenki, leukotrieny. Tromboksan A2 i inne powodują skurcze naczynia mózgowe, zwiększają agregację płytek krwi i zmiany krzepnięcia w hemostazie. Leukotrieny mają właściwości wazoaktywne. Zaburzenia mikronaczyniowe prowadzą do wzrostu niedokrwienia w obszarze niedokrwienia. Wolny rodnik O2 to cząsteczka lub atom, który ma niesparowany elektron na swojej zewnętrznej orbicie, co czyni go agresywnym w przekształcaniu cząsteczek błony komórkowej w wolne rodniki, tj. zapewniają samopodtrzymującą się reakcję lawinową. Aktywacji procesów peroksydacji lipidów sprzyja także szybkie wyczerpanie się układu antyoksydacyjnego, którego enzymy hamują powstawanie nadtlenków i wolne rodniki i zapewnić ich zniszczenie. Dodatkowo w ognisku niedokrwiennym zmniejsza się zawartość substancji: alfa-tokoferolu, kwas askorbinowy, zredukowany glutaminian, który wiąże końcowe produkty LPO. Nagromadzenie wodoronadtlenków prowadzi do powstawania hydroksykwasów i rozwoju stresu oksydacyjnego.
Aktywowane przez narastające niedotlenienie komórki mikrogleju syntetyzują czynniki potencjalnie neurotoksyczne: cytokiny prozapalne (interleukiny 1,6,8), czynniki martwicy nowotworów, ligandy kompleksu receptora glutaminianowego NMDA, proteazy, anion ponadtlenkowy itp. Pobudzenie receptorów NMDA prowadzi do aktywacji syntetaza enzymu NO zaangażowana w tworzenie tlenku azotu z argininy. Kompleks tlenku azotu z anionem ponadtlenkowym pomaga ograniczyć wytwarzanie neutrofin. Neutrofiny są białkami regulatorowymi Tkanka nerwowa, syntetyzowany w jej komórkach (neuronach i glejach), działając lokalnie – w miejscu uwolnienia i wywołując rozgałęzienia dendrytyczne i wzrost aksonów. Należą do nich: czynnik wzrostu nerwów, mózgowy czynnik wzrostu, neutrofina-3 itp. Czynniki przeciwzapalne (interleukiny 4,10) i neutrofiny zapobiegają szkodliwemu działaniu czynników neurotoksycznych, końcowych produktów LPO, na ultrastruktury nerwów i glejów komórki. Zniszczenie kompleksu fosfolipidowego komórki nerwowe prowadzi do wytwarzania przeciwko nim przeciwciał. Uwolnienie substancji przeciwzapalnych i wazoaktywnych z niedokrwionej tkanki mózgowej prowadzi do przedostania się białek neurospecyficznych do krwi, co prowadzi do rozwoju reakcji autoimmunologicznej i wytworzenia przeciwciał przeciwko tkance nerwowej.
W warunkach narastającego niedoboru energii następuje dalsze zahamowanie syntezy RNA, białek, fosfolipidów i neuroprzekaźników. Zahamowanie syntezy neuroprzekaźników zakłóca i pogłębia połączenia między neuronami Zaburzenia metaboliczne w nich. Spadek syntezy białek w ognisku niedokrwiennym prowadzi do ekspresji genów śmierci komórki i uruchamia genetycznie zaprogramowany mechanizm śmierci komórki – apoptozę, podczas której komórka rozpada się na części w postaci ciał apoptotycznych, rozdzielonych w pęcherzykach błonowych, które są wchłaniane przez sąsiednie komórki i/lub makrofagi. W proces patologiczny komórki glejowe są zaangażowane szybciej iw większym stopniu, neurony mózgu są zaangażowane wolniej i mniej znacząco (Pulsinelli, 1995). Na tym etapie niedokrwienia zaburzenia metaboliczne są odwracalne.
Objętość przepływu krwi wynosi 10-15 ml na 100 g tkanki mózgowej na minutę. - próg krytyczny, powyżej którego nieodwracalne zmiany– martwica (Hossman, 1994), której towarzyszy uwolnienie zawartości komórek do przestrzeni międzykomórkowej i rozwój reakcji zapalnej.
Ostra awaria krążenie mózgowe w VBS uważa się za przejściowe zakłócenia udar naczyniowy mózgu lub przejściowy atak niedokrwienny (TIA) w VBS. Charakteryzuje się ostre wystąpienie Ogniskowe objawy neurologiczne zwykle nie występują objawy mózgowe(rzadziej na tle ich słabego nasilenia) z powodu krótkotrwałego miejscowego niedokrwienia mózgu. Ogniskowe objawy neurologiczne trwają od kilku minut (zwykle 5-20 minut) do kilku godzin (rzadziej do 24) i kończą się pełna renowacja upośledzenie funkcji w ciągu 24 godzin. Przewlekłą mózgową niewydolność krążenia w VBS uważa się za encefalopatię krążeniową. Jednakże proces niedokrwienny tkanki mózgowej w encefalopatii dyskkrążeniowej jest nieodwracalny i towarzyszy mu rozwój martwicy (tj. zawałów istoty białej i zwoje podstawne, rzadziej we wzgórzu wzrokowym, moście) oraz reakcję zapalną (gąbczasta, proliferacja astrocytów, rozpad mieliny z częściowym rozpadem cylindrów osiowych), występującą głównie okołonaczyniowo. W tym przypadku tomografia komputerowa i rezonans magnetyczny ujawniają zawały w istocie białej oraz węzłach i objawach podkorowych nadciśnienie wewnątrzczaszkowe: poszerzenie komór mózgu (głównie przednich, rzadziej tylnych rogów komór bocznych ze zjawiskiem „leukoarajozy” wokół nich na skutek zmniejszenia gęstości Biała materia) lub zanik kory mózgowej z rozszerzeniem przestrzeni podpajęczynówkowych półkul mózgowych. Z tego samego powodu przewlekłej niewydolności naczyń mózgowych w tętnicach VBS nie można uważać za niewielki udar niedokrwienny, tj. zawał lakunarny. Dzięki temu możliwe jest rozróżnienie TIA i CNMK w VBS specjalna forma
patologia naczyniowa mózg - niewydolność kręgowo-podstawna (VBI). Proces niedokrwienny w VBI jest odwracalny, a CT i MRI z reguły nie są wykrywane zmiany morfologiczne.
W mechanizmie powstawania VBN większe znaczenie mają czynniki miażdżycowo-zakrzepowe i hemodynamiczne, „kradzież podobojczykowa”, mniej istotne: czynnik zatorowy, skurcz naczyń i zmiany Właściwości reologiczne krew (hiperlipidemia, hiperfibrynemia, czerwienica itp.).
Do rozwoju VBN prowadzą następujące elementy (w kolejności ważności):
zmiany okluzyjne i zwężające tętnice VBS (zwłaszcza zwężenie tętnic kręgowych i zakrzepica główna);
1) deformacja tętnic kręgowych;
2) pozanaczyniowy ucisk zewnątrzczaszkowych części tętnic kręgowych.
Okluzje często rozwija się jako zakrzepica, rzadziej jako zator. Główną przyczyną okluzji jest miażdżyca. Blaszki miażdżycowe w miażdżycy są często zlokalizowane przy ujściach tętnic kręgowych, w obszarze rozwidlenia tętnicy podstawnej i u ujścia ich gałęzi. W miarę rozpadu blaszek miażdżycowych stają się one przyczyną zakrzepicy. Skrzep krwi, który się oddzielił blaszka miażdżycowa, zatyka dystalne gałęzie tych tętnic. Drugie najważniejsze to nadciśnienie tętnicze. Pełni podwójną rolę: po pierwsze sprzyja tworzeniu i rozwojowi blaszek miażdżycowych u ujścia małych tętnic penetrujących i ich zatorowości (co ułatwia charakterystyka tych tętnic), a po drugie powoduje patologiczne krętość tych naczyń, wymiana pieniędzy ściana naczyń. Skrzepliny ciemieniowe mają mniejsze znaczenie w zapaleniu naczyń: niespecyficznym zapaleniu aorty i stawów (lub chorobie bez tętna lub chorobie Takayasu) i wtórnych objawach gruźlicy, SLE, kiły, AIDS itp. Rzadko zatory w tętnicach kręgowych mogą pochodzić z blaszek miażdżycowych lub wegetacji na sercu zastawki w chorobach serca, jeszcze rzadziej z żył dolne kończyny I narządy wewnętrzne Na wrodzona patologia serce (niezamknięcie otworu owalnego).
Kiedy nagle odchylasz głowę do tyłu tętnica kręgowa może zostać uduszona przez tylną krawędź otworu wielkiego. Przy bocznym przemieszczeniu ujścia tętnicy kręgowej obrót głowy może prowadzić do ucisku tętnicy kręgowej, często łącznie z tętnicą podobojczykową.
Tętnica kręgowa może być wydłużona, mieć przebieg w kształcie litery „C” i „S”, mieć kształt pętli lub mieć załamania i krętości. Patologia może być wrodzona lub nabyta (z nadciśnieniem, zmianami związanymi z wiekiem).
Osteochondroza szyjna może powodować ucisk tętnicy kręgowej w wyniku penetracji bocznych i tylno-bocznych osteofitów stawów pozakręgowych do jej kanału, a także przez spazmatyczny mięsień pochyły (zespół pochyły) na odcinku przed wejściem do kanału kostnego. Tworzą się sparowane stawy międzykręgowe Tylna ściana kanały tętnicy kręgowej wprowadzane są do kanału podczas podwichnięć według Kovacsa (poślizgu przed trzonem kręgu) na skutek osłabienia aparatu mięśniowego i więzadłowo-stawowego lub urazu odcinka szyjnego kręgosłupa, na skutek artrozy z deformującą chorobą zwyrodnieniową stawów kręgosłupa, reumatoidalne zapalenie stawów, zesztywniające zapalenie stawów kręgosłupa. Szczególnie często tętnica kręgowa podlega uciskowi z powodu anomalii połączenia czaszkowo-kręgowego. Jest to anomalia Kimmerle’a, tj. nieprawidłowy kanał kostny zamiast szerokiego i płytkiego rowka tętnicy kręgowej po stronie grzbietowej masy bocznej atlasu; asymilacja Atlasu (CI), tj. jego połączenie z bazą kości potylicznej; asymetria lub wysoka lokalizacja wyrostka zębopochodnego epistrofii (CII), wycisk podstawny, tj. lejkowate zagłębienie hipoplastycznych krawędzi otworu wielkiego, stawów szczytowo-potylicznych i dystalnych części kości Blumenbacha do jamy czaszki i częste ich połączenie z anomalią kręgów CI i CII; Wada rozwojowa Arnolda-Chiariego, tj. zejście migdałków móżdżku przez otwór wielki do górnych partii kanału kręgowego. Długotrwały ucisk tętnic kręgowych sprzyja powstawaniu i wzrostowi blaszek miażdżycowych.
Obraz kliniczny
Obraz kliniczny jest określony lokalizacja i stopień uszkodzenia tętnic okolicy kręgowo-podstawnej, ogólne warunki hemodynamikę, poziom ciśnienia krwi, stan krążenia obocznego i objawia się przejściową ogniskową zaburzenia neurologiczne w kilku (co najmniej dwóch) różne działy mózg zasilany przez VBS. Szczególnie istotne są zawroty głowy, ataksja i zaburzenia widzenia (wg Hutschinsona, 1968). Atak zawrotów głowy jest często pierwszym objawem VBI, któremu często towarzyszą nudności i wymioty. Przyczyną zawrotów głowy jest: niedokrwienie błędnika, nerwu przedsionkowego i/lub tułowia. W pierwszych dwóch przypadkach zawroty głowy mają charakter ogólnoustrojowy: ze względu na rodzaj obrotu obiektu z pojawieniem się oczopląsu poziomego lub rotacyjnego, któremu często towarzyszy uszkodzenie słuchu; w drugim - nieukładowy, nasilający się podczas obracania głowy z niewielkim oczopląsem poziomym, któremu towarzyszy dysfonia i dyzartria. W przypadku niedokrwienia kory potylicznej występują zaburzenia widzenia: prosta fotopsja (migotanie iskier, gwiazd itp.), Halucynacje wzrokowe, wady pola widzenia w postaci homonimicznej hemianopsji, często typu górnego kwadrantu. Przejściowe niedokrwienie śródmózgowia części pnia mózgu objawia się zaburzeniami okoruchowymi w postaci podwójnego widzenia, niedowładu mięśnie okoruchowe, krótkotrwały niedowład wzroku (pionowy lub poziomy) z niedowładem zbieżnym, lekki zez, opadanie powiek. Niedokrwienie w obszarze systemów wstępujących Federacji Rosyjskiej może spowodować utratę przytomności. Zwykle towarzyszą mu objawy z pnia mózgu: podwójne widzenie, zawroty głowy, oczopląs, dyzartria, drętwienie twarzy, ataksja lub hemianopsja. Przejściowe niedokrwienie dolna oliwka i RF mogą spowodować nagły atak upadku z powodu obustronnego osłabienia i bezruchu nóg. Atak nagłego spadku napięcia postawy bez utraty przytomności nazywany jest atakiem upuszczania. W przypadku VBI po ataku pacjent nie może od razu wstać, mimo że nie doznał obrażeń. Przejściowe niedokrwienie obszarów środkowo-podstawnych płaty skroniowe towarzyszy rozwój globalnej amnezji - krótkotrwała strata pamięć o dostępie swobodnym. W tym okresie pacjenci nie są w pełni adekwatni, tracą plan zachowania i nie wyrażają jasno swoich myśli. Po kilku godzinach rozwija się u nich przejściowa amnezja, utrzymująca się przez pewien okres czasu. Przejściowe niedokrwienie móżdżku powoduje ataksję, najczęściej podczas stania i chodzenia. Często obserwuje się niedowład mięśni twarzy typ peryferyjny(cała połowa twarzy). Zaburzenia wrażliwości: parestezje, przeczulica i niedoczulica, częściej w okolicy ust, rzadziej na obu połówkach twarzy lub ciała, na kończynach w dowolnej kombinacji, łącznie ze wszystkimi czterema. Zaburzenia ruchu objawiają się wzmożeniem odruchów ścięgnistych, osłabieniem, niezręcznością ruchów kończyn w dowolnej kombinacji. Podczas różnych ataków zmienia się strona zaburzeń motorycznych i sensorycznych. Obserwuje się odwrócony typ przejściowego niedowładu – osłabienie mięśni, głównie w proksymalnych odcinkach ręki i/lub nogi oraz bardziej trwały charakter zmian odruchów ścięgnistych. W przeciwieństwie do udarów, VBS nie charakteryzuje się naprzemiennymi objawami tułowia. Postać trwała charakteryzuje się także bólami głowy w okolicy potylicznej, które czasami pojawiają się w postaci napadowej.
Obecnie w trakcie diagnostyki VBI Wiodące miejsce zajmują ultradźwiękowe metody badawcze. Ultrasonografia ultradźwiękowa dopplerowska (USDG) opiera się na efekcie Dopplera: gdy źródło dźwięku porusza się względem odbiornika, częstotliwość odbieranego przez nie dźwięku różni się od częstotliwości dźwięku źródłowego o wielkość wprost proporcjonalną do prędkości względnej (liniowy) ruch. Ultra sygnał dźwiękowy z poruszającej się krwi (erytrocytów) jest odbierany przez urządzenie rejestrujące LSV (prędkość liniowa erytrocytów). Do analizy wyniki USG wyświetlany jest współczynnik asymetrii LSC. Definiuje się go jako stosunek różnicy BFB w obu tętnicach kręgowych do mniejszego BFB w jednej z nich i wyraża się go w procentach. Zwykle nie przekracza 20%. Metoda pozwala wykryć zwężenie o stopniu większym niż 50%. Skanowanie dupleksowe pozwala uzyskać obraz łożyska naczyniowego z charakterystyką przepływu w nim krwi. W tym przypadku sygnał ultradźwiękowy wysyłany w kierunku badanego naczynia odbija się od poruszających się czerwonych krwinek. Różnica pomiędzy częstotliwością wysłanej i odbitej fali ultradźwiękowej to liniowa prędkość przepływu krwi. Skanując sekwencyjnie obszar nad naczyniami za pomocą czujnika zamontowanego na ramieniu czujnika, uzyskuje się dane o przestrzennym położeniu czujnika, synchroniczne z sygnałem Dopplera, które poddawane są komputerowej analizie i na podstawie których tworzona jest mapa rysuje się badaną strefę naczyniową – USG Doppler. Może być w kolorze szarym lub kolorowym, jeśli urządzenie posiada program do kodowania kolorowego Dopplera.
Cienki spektrogram naczynia mózgowe ma postać półfali tętna leżącej nad izoliną, ze szczytem skurczowym i wcięciem rozkurczowym. Zmiany w przepływie krwi prowadzą do zmian w widmach Dopplera. W przypadku zwężenia tętnicy prędkość ruchu w obszarze zwężenia wzrasta proporcjonalnie do stopnia zwężenia, a po wyjściu z niego następuje rozszerzenie zakresu prędkości i częściowo odwrotny ruch krwi. Odpowiednio na spektrogramie wygląda to na gwałtowny wzrost amplitudy piku skurczowego, rozszerzenie zakresu prędkości, a przy zwężeniu wynoszącym 75% lub więcej pojawienie się składowych widmowych poniżej izolinii. Pełne badanie ultrasonograficzne obejmuje rejestrację spektrogramów głównych wielkie statki głowa: wspólna (CCA), zewnętrzna (ECA), wewnętrzna (ICA) tętnice szyjne, prawa i lewa tętnica kręgowa (VA), gałęzie tętnicy ocznej (OA) oraz tętnica twarzowa. Wykonanie testów funkcjonalnych kompresorów pozwala nam ocenić bezpieczeństwo koła Willisa. Test uznaje się za pozytywny (tzn. zespolenie funkcjonuje), jeśli następuje wzrost (lub rejestracja) przepływu krwi. USG Doppler pozwala na badanie zewnątrzczaszkowych odcinków tętnic szyjnych i kręgowych oraz identyfikację ich zmian okluzyjnych i deformacji tętnic kręgowych.
Przezczaszkowy Doppler (TCD lub TCD) opiera się na wykorzystaniu fal ultradźwiękowych o niższej częstotliwości, które mogą przenikać przez cienką część kości czaszki. Metoda pozwala na badanie przepływu krwi w tętnicach mózgowych przednich, środkowych i tylnych oraz tętnicach podstawnych mózgu, ocenę hemodynamiki wewnątrzczaszkowej w zmianach okluzyjnych tętnic zewnątrzczaszkowych, wykrywanie skurczu naczyń w SAH, zmian okluzyjnych tętnic wewnątrzczaszkowych, tętniaków tętniczych, malformacji tętniczo-żylnych i zaburzeń układu krążenia. krążenie żylne mózgu. TKD w połączeniu z testy funkcjonalne(kompresyjne, ortostatyczne, z nitrogliceryną, z CO2 itp.) pozwalają ocenić stan hemodynamiki mózgu i rezerw naczyniowych mózgu. Badanie USG Doppler i TCD za pomocą skanowanie dwustronne(a zwłaszcza wzmocnione kodowaniem kolorami dupleksu) umożliwiają izolację ściany naczynia od krwioobiegu, co pozwala na badanie kompleksu intima-media, charakteru blaszki miażdżycowej i rozstrzygnięcie kwestii jej embologenności (jednorodnej z o małej gęstości i niejednorodne z przewagą struktur o małej gęstości ultradźwiękowej). Monitoring TCD poprzez zamocowanie czujników na głowie w specjalnym hełmie umożliwia wykrycie mikrozatorów w naczyniach mózgu, w którym zarówno analiza spektrogramów, jak i sygnału dźwiękowego z zatorów („ćwierkanie”, „gwizdek”, „trzask” ” lub stały dźwięk) są ważne.
Dlatego diagnostyka VBI powinna uwzględniać badanie ultrasonograficzne w celu identyfikacji zmian w naczyniach zewnątrzczaszkowych i być uzupełnione badaniem TCD w celu zbadania stanu rezerw naczyniowych mózgu. USG Doppler i TCD pozwalają także na obiektywną ocenę leczenia VBI.
Bibliografia
1. Vilensky B.S. Udar mózgu. - Petersburg, 1990.
2. Diagnostyka różnicowa choroby nerwowe./wyd. GA Akimova i M.M. Ten sam przewodnik dla lekarzy. - Petersburg: Hipokrates, 2001.
3. Czasopismo neurologiczne nr 3, 2001. W I. Skvortsova. Udar niedokrwienny: patogeneza niedokrwienia, podejścia terapeutyczne.
4. Neurologia./wyd. M. Samuels. Za. z angielskiego - M.: Praktika, 1997.
5. Choroby nerwowe./wyd. M.N. Puzina. Instruktaż dla studentów systemu kształcenia podyplomowego – M.: Medycyna, 2002.
6. Troshin V.D. Choroby naczyniowe system nerwowy. Wczesna diagnoza, leczenie, profilaktyka. Poradnik dla lekarzy. - N. Nowogród, 1992.
7. Troshin V.M., Kravtsov Yu.I. Choroby układu nerwowego u dzieci. Przewodnik dla lekarzy i studentów, t. 2 - N. Nowogród: Sarpi, 1993.
8. Shtulman D.R., Levin O.S. Neurologia. Poradnik lekarza praktycznego - M.: MED press-inform, 2002.
9. Jakowlew N.A. Niewydolność kręgowo-podstawna. Zespół układu tętniczego kręgowo-podstawnego – Moskwa, 2001.
10. Yakhno N.N., Shtulman D.R. Choroby układu nerwowego. Poradnik dla lekarzy, tom 1 - M.: Medycyna, 2001.

