Ежедневное заполнение формуляра при проведении эхокардиографии. Что такое ЭхоКГ сердца: показания, противопоказания, особенности процедуры
О сердечной мышце и ее грамотном функционировании нужно заботиться постоянно. Особенно важно вовремя отслеживать ее состояние. Эхо КГ: что это такое? Это анализ, который расшифровывается как эхокардиография, призванный помочь в выявлении патологий в функционировании органа. Действие эхокардиографии основано на ультразвуковых волнах и их способности проникать внутрь человеческого тела.
Эхокардиография – это важное исследование, позволяющее не только оценить состояние сердца и сосудов, но и скорость кровотока.С помощью Эхо КГ можно проверить функционирование сердечной мышцы, проверить размеры полостей и узнать, какое давление на них оказывается. Данное исследование позволяет проверить и работы сердечных клапанов, и состояние камер. В процессе проведения эхокардиографии врач способен определить локацию тромбов, асинергию, проверить, нет ли пороков сердечной мышцы и малейших отклонений от нормы. Часто метод Эхо КГ проводится с целью измерения давления внутри легочной артерии.
Зачем и почему делают Эхо КГ сердца
У процедуры есть множество преимуществ, которые позволяют назвать ее главным методом выявления состояния сердца и его заболеваний. Это безболезненный и крайне информативный метод диагностики, который также отличается оперативностью и безопасностью.
В процессе проведения Эхо КГ кардиологи анализируют показатели сокращения мышцы, а затем делают своевременное заключение. Плюс метода состоит в том, что во время диагностики все показатели выводятся УЗ-прибором настолько точно, что опытный кардиолог может заподозрить развитие болезни сердца и сосудов еще на ранней стадии.
Кому следует проверить сердце с помощью эхокардиографии
Конечно, некоторые люди Эхо КГ делают и для профилактики болезней сердца, что правильно и необходимо, но существуют симптомы, которые являются показаниями для обязательного проведения диагностики органа.
Если кардиолог при прослушивании стука сердца обнаруживает шумы или нарушения ритма, то он направляет пациента на эхокардиографию.
При болях в районе грудной клетки, частой отдышке, синюшности кожи лица и конечностей, первых признаках сердечной недостаточности пациента также направляют на исследование Эхо КГ, чтобы проверить работу сердца. Обязательно делают процедуру при ишемии, как острой, так и хронической.
Если у пациента уже была сделана операция на сердце или имелись травмы органов грудной клетки, им также требуется проверить состояние сердца.
Люди, которые приходят к терапевту по причине частых головных болей, направляются к кардиологу, который впоследствии настоит на проведении процедуры эхокардиографии для дальнейшей диагностики. Ведь причиной такого состояния нередко становятся небольшие кусочки тромбов, которые мигрируют из одного отдела сердца в другой. Это называется дефектом перегородки.
Эхо КГ – это исследование, которое делают не только пациентам с подозрениями на болезни сердца, но и всем, у кого состояние органа может резко измениться в связи с предстоящим лечением. К ним относятся, например, онкобольные, проходящие курс антибиотиков.
Также эхокардиографию следует проводить людям с повышенной физической нагрузкой.
Не секрет, что среди профессиональных спортсменов довольно много тех, у кого имеются серьезные болезни сердца.Часто при отсутствии своевременной диагностики заболевания приводят к летальному исходу.
Как проводится эхокардиография

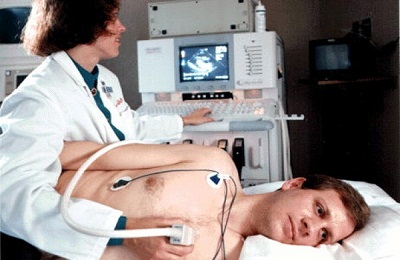
Обычно исследование не доставляет дискомфорта пациенту и длится от нескольких минут до получаса. Человек размещается на кушетке на левом боку, чтобы на мониторе кардиолог мог увидеть четкую картинку всех камер сердца. Затем врач обрабатывает грудную клетку гелем и устанавливает датчики эхокардиографа. Отличие Эхо КГ и ЭКГ состоит в том, что в первом случае волны изменяются вместе с состоянием органов грудной клетки. Поэтому эхокардиография позволяет проверить сердце в динамике. Такая Эхо КГ называется трансторакальной и применяется чаще всего. Но существует и другая ее разновидность, называемая чреспищеводной.
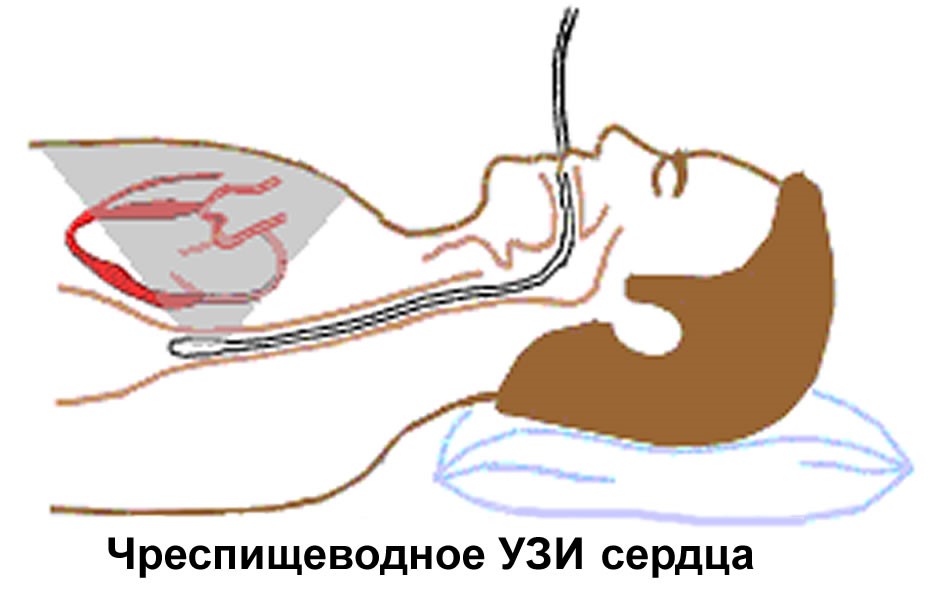
Необходимость проведения такой процедуры связана с тем, что в некоторых случаях проведению трантрокального исследования мешает большое количество жировой ткани или наличие протезированных сердечных клапанов, а также прочие преград.Иначе чреспищеводная Эхо КГ называется трансэзофагеальной.
В этом случае пациенту все же придется столкнуться с некоторым дискомфортом, так как кардиолог введет датчик через пищевод. Он находится рядом с левым предсердием, что позволяет врачу увидеть все структуры органа. Однако если у пациента имеются заболевания пищевода, то от проведения процедуры придется отказаться.
Если трансторокальное исследование не требует предварительной подготовки, то трансэзофагеальное потребует от пациента голодать около четырех часов перед непосредственным проведением процедуры.
Специальный датчик от эхокардиографа находится внутри пищевода около 12 минут.
Кроме того, для выявления показателей работы сердца во время физической нагрузки, проводится стресс-Эхо КГ.В этом случае методы нагрузки могут быть различными. Пациент действительно в процессе проведения Эхо КГ может совершать нагрузку, но создают ее могут и с помощью специальных препаратов, которые провоцируют усиленную работу органа.
При анализе показателей врач смотрит на результаты работы сердца в спокойном состоянии и в состоянии при физической нагрузке. Таким образом, кардиолог может выявить патологии сердечной мышцы, если они не проявляются при покое. Стресс-Эхо КГ также требует предварительной подготовки. За три часа до процедуры необходимо воздержаться от любых физических нагрузок. Принимать пищу и пить разрешается за два часа до исследования.
Типы Эхо КГ
Когда вы выяснили эхокардиография сердца: что это такое, остается разобраться в типах исследования.А существует их три.
Первый представляет собой одномерную эхокардиографию в М-режиме.
Второй тип относится к двухмерной процедуре. Также существует допплеровский метод Эхо КГ.
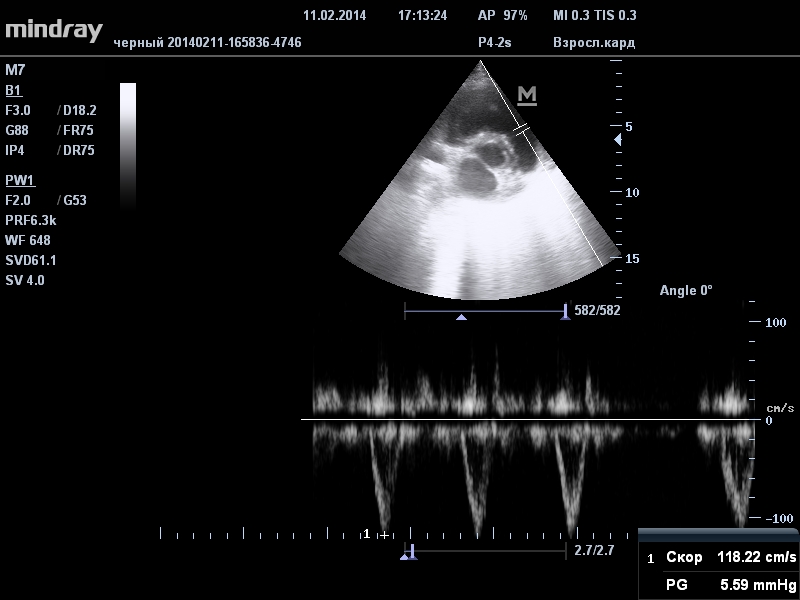
Как ведут себя ультразвуковые волны при М-режиме? Датчик подает их только вдоль одной оси, что позволяет проверить врачу сердце, благодаря изображению «вид сверху». Помимо этого эхокардиография в М-режиме выявляет состояние левого желудочка и аорту, которая из него выходит и снабжает все органы кровью с кислородом.
Двухмерный метод позволяет проверить состояние сердца в двух плоскостях. Такой тип Эхо КГ необходим для анализа движения составляющих органа.
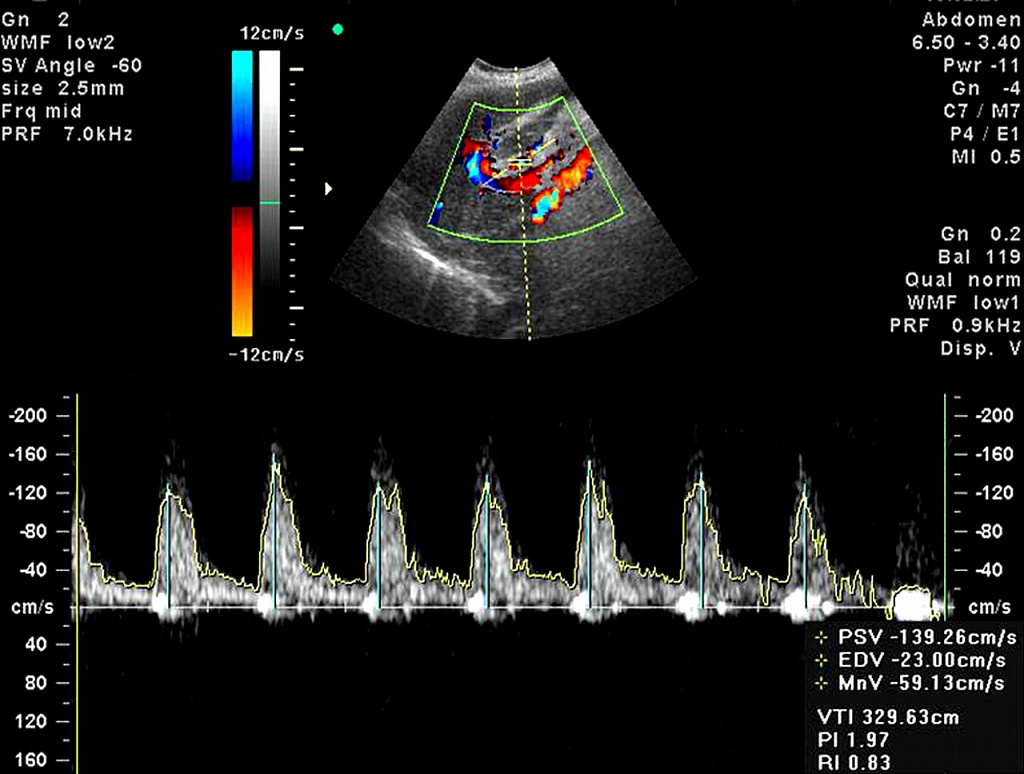
Скорость кровотока определяется при помощи допплеровского исследования. В результате данной диагностики можно проверить наполняемость левого желудочка.
Когда Эхо КГ сделана, кардиологу остается лишь описать полученный результат в протоколе. Иными словами, требуется расшифровка процедуры. Самостоятельно разобраться в показателях и определить, все ли в норме, пациенту сложно, но иметь общее представление необходимо. Врачебная расшифровка предполагает внесение в протокол обязательных показателей, отображающих параметры правого и левого желудочка, перегородки между ними, состояние перикарда, а также клапанов органа.
Показатели, определяющие функционирование желудочков, являются главными. Состояние левого определяется такими параметрами, как масса миокарда, индекс массы миокарда, объем и размер желудочка, когда он находится в состоянии покоя, а также его размер во время сокращений. Также показателями является толщина стенки органа при его работе, но не в момент сокращения. Состояние желудочка левого определяется и фракцией выброса, то есть объем крови, который сердце выбрасывает при каждом сокращении. Он должен быть не менее 55%. Если показатель меньше нормы, кардиолог может диагностировать сердечную недостаточность.
Во время проведения эхокардиографии проводится исследование и правого желудочка. Врач смотрит на толщину его стенки, индекс размера и размер в состоянии покоя.
После Эхо КГ кардиолог должен произвести и расшифровку результата норм сердечных клапанов и перикарда. Если показатели отклонятся от нормы, это говорит о сердечной недостаточности или стенозе.
Во время процедуры врач может обнаружить, что у клапана уменьшился диаметр. Это делает процесс прокачки крови для всего организма более трудоемким. При недостаточности отверстия клапан не справляется со своей функцией, поэтому поток крови движется с возвратом.
Во время проведения эхокардиографии кардиолог может проверить, нет ли у пациента перикардита. В данном случае на сердце образуются спайки в месте соединения органа с околосердечной сумкой. Также в сердце может скапливаться большое количество жидкости, что будет затруднять его работу.
Эхо КГ плода
Эхокардиографию делают не только детям и взрослым людям, но и беременным женщинам с целью выяснить, как работает сердце ребенка. Проведение данной процедуры назначается только по особым показаниям, например, если врач заподозрил развитие врожденного порока сердца. Благодаря методу исследования, можно проверить наличие хромосомных патологий. При обнаружении у плода проблем с сердцем будущей маме придется проходить данную процедуру раз в две недели, чтобы полностью исключить врачебную ошибку и посмотреть, как патология развивается в динамике. Также эхокардиографию могут назначить и новорожденному ребенку.
" url="http://dlyaserdca.ru/diagnostika/chto-takoe-exo-serdca.html">Оба эти способа отличаются точностью, но при подозрениях на сердечные патологии обычно используют ЭХО.
Эхокардиография в более простом смысле является УЗИ сердца. Посредством ЭХО могут быть определены следующие особенности:
Способы выполнения ЭХО:

- Трансторакальный (эхокардиография осуществляется через поверхность тела пациента).
- Чрезпищеводный.
- Стресс-ЭХО (процедура проводится при нагрузке на сердечную мышцу, что позволяет выявить патологии, которые скрыты).
Поскольку такое исследование точно характеризует сердечную деятельность, его применяют очень часто. Его можно проводить даже новорожденным.
Является поводом для проведения ЭХО:
Проводить ЭХО следует лишь в медицинском учреждении, и осуществлять его должен человек, обладающий необходимыми для расшифровки данных знаниями.
Такое исследование обладает рядом преимуществ. Это безопасность ЭХО (такая же, как при проведении ЭКГ), отсутствие неприятных ощущений для пациента и побочных эффектов, точность результатов. Противопоказаний для проведения эхокардиографии сердца нет, лишь стресс-ЭХО осуществляется с небольшими ограничениями.
В его состав входит 8 полезных лекарственных растений, которые обладают крайне высокой эффективностью в лечении и профилактике аритмии, сердечной недостаточности, атеросклероза, ИБС, инфаркта миокарда, и многих других заболеваний. При этом используются только натуральные компоненты, никакой химии и гормонов!
Какие болезни диагностируются с помощью этого метода?
ЭХО может определить, в каком состоянии находятся клапаны сердца. Также такое исследование позволяет изучить особенности строения органа. Таким образом, в числе болезней, которые могут быть обнаружены посредством этого метода, можно назвать следующие:
- Сердечная недостаточность.
- Стеноз.
- Пролапс.
- Инфаркт.
- Аневризмы.
- Порок сердца.
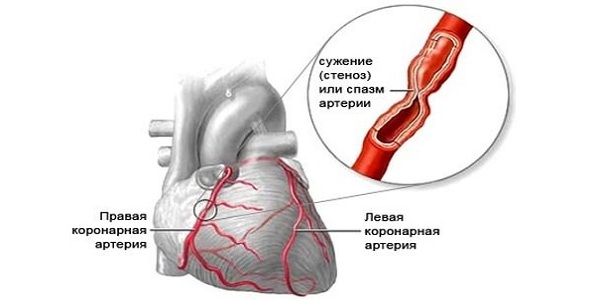
Спазм сосудов (стенокардия)
Благодаря дополнительным методам диагностики можно узнать, как функционирует клапанный аппарат.
Выявить причины болей в груди с помощью ЭХО сердца нельзя. Также этот метод не сообщает о том, каково состояние сосудов, не обнаруживает аритмию и блокады.
Несмотря на свою безопасность и отсутствие противопоказаний к выполнению, нельзя считать, что достаточно лишь эхокардиографии, чтобы быть уверенным в отсутствии сердечных проблем. Методы диагностики должен выбирать врач, и лишь он должен оценивать результаты исследований.
Особенности выполнения
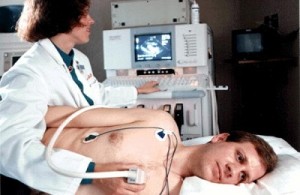
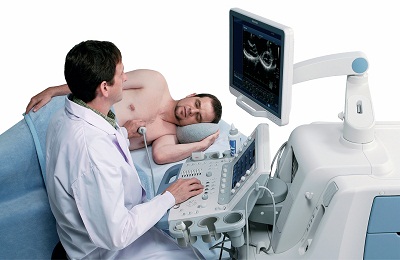
Пациентов, которым назначают ЭХО, интересует, как делают эту процедуру. Она проста и не нуждается в подготовке. Для получения максимально точной информации больного укладывают на левый бок.
Именно при таком расположении человека сердце оказывается ближе всего к грудной клетке, и картинка приобретает большую точность.
Данные фиксируются с помощью датчика. Ультразвуковые лучи из этого датчика способны изучать камеры сердца. При исследовании важно, чтобы луч был правильной формы и направлялся в промежуток между ребрами. Ребра становятся препятствием для процедуры и делают ее недостаточно эффективной.
 Обследование начинается осмотром аорты и изучением ее состояния для выявления патологий. После этого изучаются желудочки и предсердия, потом проводится оценка сократительного свойства сердечной мышцы.
Обследование начинается осмотром аорты и изучением ее состояния для выявления патологий. После этого изучаются желудочки и предсердия, потом проводится оценка сократительного свойства сердечной мышцы.
Для осуществления этого исследования необходимы специальные знания и опыт, поэтому делают эхокардиографию только врачи. Они же расшифровывают полученные данные и на основе этого анализа устанавливают диагноз. Далее назначается лечение.
Пациенту перед этой процедурой, также как и перед ЭКГ, не нужно предпринимать никаких действий. Нет необходимости в соблюдении диеты, также не нужно отказываться от приема медикаментов.
Что влияет на результаты?
Искажения результатов при данном исследовании сердца могут возникнуть из-за анатомических особенностей пациента. Для группы людей диагностика таким способом очень трудна.
К их числу относятся люди, страдающие от ожирения, больные с неправильным расположением органов внутри тела или строением грудной клетки.
ЭхоКГ позволяет уточнить толщину стенок сердца (гипертрофию или атрофию), оценить их движение и предположить наличие ишемии или ИМ. При помощи ЭхоКГ можно оценить способность ЛЖ к диастолическому наполнению, что помогает в диагностике гипертрофии ЛЖ, гипертрофической или рестриктивной кардиомиопатии, тяжелой сердечной недостаточности, констриктивного перикардита, выраженной аортальной регургитации.
Техника ЭхоКГ
Существуют 2 техники проведения:
- Трансторакальная.
- Чреспищеводная.
При трансторакальной эхокардиографии (ТТЭ) датчик устанавливают вдоль левого или правого края грудины, на верхушке сердца, в яремной вырезке (с целью визуализации аортального клапана, выносящего тракта ЛЖ, нисходящей аорты) либо в подгрудинной области. ТТЭ - наиболее распространенная методика, позволяющая получить двухмерные изображения крупных структур сердца.
При чреспищеводной эхокардиографии (ЧПЭ) датчик, помещенный на конец эндоскопа, позволяет осмотреть сердце через пищевод. ЧПЭ применяют для визуализации структур сердца, когда ТТЭ технически трудновыполнима, т.к. полные пациенты и пациенты с ХОБЛ. При ЧПЭ лучше визуализируются малые структуры (вегетации при эндокардите, OO) и структуры, расположенные кзади (например, левое предсердие, ушко левого предсердия, межпредсердная перегородка), поскольку они располагаются ближе к пищеводу, чем к передней грудной стенке. При ЧПЭ можно получить изображение восходящего отдела аорты (который начинается за третьим реберным хрящом), мелких образований (размеры которых меньше 3 мм, таких как тромбы, вегетации), искусственных клапанов.
Методология
Наиболее часто применяют двухмерную ЭхоКГ (послойную). Дополнительную информацию позволяют получить методы контрастного или спектрального допплеровского исследования.
Контрастная двухмерная ТТЭ выполняется с применением вспененного раствора натрия хлорида, быстро вводимого в сердечный кровоток. Вспененный раствор образует мелкие пузырьки, которые создают облаковидную тень при ультразвуковом исследовании в правых камерах сердца. В случае наличия дефекта сердечной перегородки эти пузырьки появляются в левых отделах сердца. Обычно микропузырьки не преодолевают барьер капилляров легочной артерии, однако одна из применяемых субстанций (раздробленные микропузырьки раствора альбумина) способна проникать через данный барьер и попадать в левые отделы сердца после внутривенной инъекции.
Спектральная допплер-ЭхоКГ может выявить объем, направление и тип потока крови. Данная методика необходима для обнаружения аномальных потоков крови (например, связанных с регургитацией) либо объемов (например, обусловленных стенотическими причинами). Допплер-ЭхоКГ не несет дополнительной информации о размерах и форме сердца и его структур.
Цветная допплер-ЭхоКГ в комбинации со спектральной и двухмерной допплер-ЭхоКГ позволяет более точно оценить размеры, форму сердца и его структур, также как объемы и направления потоков в области клапанов и выносящих трактов. Цвет используется для разграничения потоков крови; по соглашению красный поток, идущий к датчику, синий - в обратном направлении.
При тканевой допплерографии используются допплеровские методики для оценки скоростных показателей сокращения миокарда (так же как и кровотока). Эти данные могут быть использованы для подсчета деформации миокарда (процентное изменение длины между сокращением и расслаблением) и скорости деформации миокарда (скорость изменения длины). Расчет деформации и скорости деформации может быть полезен при оценке систолической и диастолической функции для выявления ишемии при проведении стресс-тестов.
Стресс-ЭхоКГ
ТТЭ - альтернатива радионуклидной визуализации для выявления миокардиальной ишемии, во время и после физической нагрузки или фармакологической пробы. Данная методика позволяет выявить региональные нарушения подвижности стенок сердца, возникающие вследствие нарушения кровотока в эпикардиальных сосудах сердца во время выполнения пробы. Компьютерные программы позволяют оценить шаг за шагом сокращение желудочка во время систолы и диастолы, в период отдыха и на фоне нагрузки. Протоколы проведения нагрузочных и фармакологических исследований аналогичны таковым для выполнения сцинтиграфического стресс-теста. Стресс-ЭхоКГ и радионуклидный стресс-тест одинаково хорошо позволяют выявить ишемию. Выбор метода чаще всего зависит от доступности, личного опыта исследователя и стоимости выполнения методик.
Понятие «неинвазивная» обозначает, что для проведения УЗИ сердца не требуется нарушать целостность кожи и слизистых оболочек. Например, взятие крови из вены или биопсия органа являются инвазивными процедурами. Отсутствие необходимости повреждать естественные барьеры и причинять больному неприятные ощущения - это очень важное свойство, которое подчеркивает ценность методики. Наряду с тем огромным количеством информации, которую можно получить при ЭХО-КГ, она является ценнейшим диагностическим достижением для кардиологических больных.
Эхокардиография, как и другие разновидности УЗИ, основана на применении ультразвуковых волн, которые по-разному отражаются от тканей различной плотности. Ультразвуковые волны - механические, но их частота, составляющая порядка 20 тысяч колебаний в одну секунду, настолько велика, что не улавливается ухом человека. Кроме того, больной не может ощутить эти волны и другими органами чувств, поэтому ЭХО-КГ совершенно безболезненна.
Прибор, используемый для проведения УЗИ сердца, имеет сложное устройство. Существует множество моделей эхокардиографов; наиболее современные отличаются большей точностью, лучшей разрешающей способностью и оснащены дополнительными функциями, однако все они устроены по одному и тому же принципу. Аппарат имеет внешнее сходство с аппаратами, используемыми для ультразвукового исследования в терапии и гинекологии.
Рабочей частью кардиографа является датчик, который прикладывают к коже больного и перемещают, получая изображение. В нем находится генератор ультразвука и приемник ответных сигналов, улавливающий отраженные волны. Эти волны проводятся к главной части аппарата - компьютеру, где акустические сигналы преобразуются в электрические, усиливаются и обрабатываются. В результате обработки данных, элементом ввода-вывода информации на экран эхокардиографа подается готовое изображение сердца и его структур. В зависимости от модели аппарата и используемых функций прибора, это изображение может быть двухмерным, трехмерным или окрашиваться в разные цвета, исходя из направления и интенсивности тока крови в сердце. Сведения, выводимые на экран, визуально изучаются врачом. Специалист при помощи заданных программ делает необходимые измерения и расчеты. При необходимости можно распечатать полученные картинки на специальной бумаге, а также записать исследование на электронный носитель в видеоформате. По результатам исследования врач составляет заключение, в которое вносит полученные цифры и другую информацию, а также предположение о диагнозе.
Процедура проводится в кабинете ЭХО-КГ или, при необходимости и наличии переносного аппарата, в палате. Исследование осуществляют в положении пациента лежа, с обнаженной грудью. На датчик и кожу груди наносят небольшое количество специального геля, обладающего способностью облегчать скольжение и улучшать проводимость эхосигналов. Врач постепенно перемещает датчик, осматривая анатомические структуры сердца и крупных сосудов. При необходимости больного просят сделать вдох, задержать дыхание или покашлять. После окончания исследования пациент получает заключение.
Для проведения УЗИ сердца существует ряд показаний, среди которых - подозрения на определенное заболевание или уточнение состояния сердца при уже подтвержденном диагнозе. Оно применяется при различных врожденных и приобретенных пороках сердца, инфаркте миокарда, декомпенсации (ухудшение состояния) при хронической сердечной недостаточности. ЭХО-КГ необходимо, если у больного, поступившего в стационар, есть основания заподозрить опасные осложнения, которые можно точно определить только при помощи УЗИ: острая аневризма сердца, наличие дефекта в стенке желудочка или межжелудочковой перегородке. Исследование может быть назначено пациентам, имеющим не только серьезные патологии, но и небольшие признаки нарушений, например тем, у кого выслушиваются неясные шумы в сердце. Если эти шумы обнаруживаются в подростковом возрасте, они, как правило, являются следствием пролапса митрального клапана.
Исследование может быть проведено и здоровым. Так, выполнение УЗИ сердца на предмет предполагаемых нарушений возможно и рекомендовано людям, занимающимся экстремальными видами спорта, при которых на сердечно-сосудистую систему падает большая нагрузка. Особенно это полезно тем, чья работа или увлечение связаны с тяжелыми физическими нагрузками и перепадами давления: бегунам на длинные дистанции, ныряльщикам, альпинистам. УЗИ сердца входит в программу обязательных профилактических медосмотров для людей определенных профессий: летчиков, космонавтов, военных и т. д.
Какие же конкретно сведения можно получить при проведении эхокардиографии?
В первую очередь, врач осматривает анатомическую структуру сердца - его стенки и клапаны. Что касается стенок, то оценивается их целостность в разных отделах органа, а при помощи масштабной линейки измеряется толщина. Она фиксируется отдельно для каждого предсердия и желудочка. Кроме этого, определяются состояние и толщина межпредсердной и межжелудочковой перегородок. Изучается структура миокарда разных камер. Это очень важно, так как некоторые заболевания способствуют возникновению специфических нарушений в сердечной мышце. На основании изменения характера эхо-сигнала, который врач получает от сердца, он может «видеть» фиброзные изменения (увеличение соединительнотканного компонента в миокарде), которые могут свидетельствовать о перенесенном миокардите или кардиомиопатии, рубцы, ставшие следствием произошедшего инфаркта миокарда.
Что касается инфаркта, то УЗИ сердца фактически является «золотым стандартом» при его диагностике. Симптомы, изменения ЭКГ или результаты анализов могут быть неточными и противоречивыми, особенно если участок некроза (омертвения) небольшой, однако визуальное изучение структур сердца помогает окончательно установить или отвергнуть его наличие. Во время эхокардиографии врач наблюдает работу сердца во времени, т. е. может следить за тем, как сокращаются стенки сердца. При инфаркте происходит омертвение определенной зоны миокарда. Это приводит к тому, что в месте, где он случился, миокард перестает сокращаться. В заключении специалист обозначает такие участки «зонами гипокинезии» или «зонами акинезии», в зависимости от того, снижена или полностью отсутствует сократимость миокарда в этой области.
В некоторых случаях врач может заметить дефект стенки сердца. Это бывает при врожденных пороках (дефект межпредсердной и межжелудочковой перегородки, открытое овальное окно), а также вследствие сквозного повреждения миокарда после инфаркта, когда некротизированная стенка не выдерживает напора крови и рвется. Обычно в таких ситуациях повреждается межжелудочковая перегородка; это сопровождается тяжелыми симптомами и требует оперативного лечения.
К эхокардиографии нет противопоказаний, однако иногда она может быть затруднена. Это бывает у мужчин с большим количеством волос на груди, у дам с крупными молочными железами, у пациентов с деформацией грудной клетки и людей с заболеваниями кожи.
Для диагностики очень важно изучение строения клапанов. Оценивается их взаимное расположение, структура, толщина. При помощи УЗИ сердца можно увидеть врожденные аномалии их развития, например, изменение обычного количества створок, которое внешне никак не проявляется (трехстворчатый аортальный клапан, в норме состоящий только из двух частей). При приобретенных пороках, ишемической болезни сердца состояние клапанов очень важно. Так, у пожилых больных и при ишемической болезни сердца можно заметить обызвествление, уплотнение клапанов, а при пороках - «изъеденность», разрушение их краев, сужение или расширение клапанных отверстий, наличие на створках тромботических образований, которые могут грозить отрывом тромбов и серьезными осложнениями.
Большинство эхокардиографов оснащены допплер-приставками, которые способны прослеживать нарушения внутрисердечного кровотока. Эффект Допплера - это получение сигналов, отраженных от перемещающихся частиц. Допплер-эхокардиография (ДЭХО-КГ) позволяет «увидеть» направление движущегося тока крови через клапаны и заметить его нарушения, при этом на экране потоки крови в зависимости от их направления окрашиваются в разные цвета. Это очень важно в диагностике такого явления, как регургитация. Регургитацией называют обратный заброс крови в камеру сердца, из которой она была изгнана при сокращении этой камеры. Например, при недостаточности митрального клапана, расположенного между левым предсердием и левым желудочком, створки разрушаются настолько, что не могут перекрывать обратный поток крови. В момент систолы предсердий она выбрасывается в желудочек, но при сокращении желудочка часть ее возвращается обратно. Специалист, наблюдая за работой сердца на экране, может это заметить, причем виден не только сам факт обратного заброса, но и объем возвращающейся крови. В зависимости от него, выделяют регургитацию 1-й, 2-й и 3-й степени.
Наблюдая за эффективностью кровотока и оценивая структуру стенок, можно выявить нарушения свертываемости крови. Так, при некоторых ситуациях, например после инфаркта или травмы сердца, на его внутренней поверхности вырастают тромбы. При проведении эхокардиографии врач может оценить их потенциальную опасность. Если они расположены в правых камерах, то несут большую угрозу, так как с током крови могут попасть в сосуды легких и вызвать тромбоэмболию легочной артерии. Тем не менее, иногда тромбы не представляют большой опасности - если они прочно прикреплены к эндокарду (внутренней оболочке сердца) и сами по себе довольно плотные. В противном случае, когда это прикрепление непрочное, а тромб колеблется от тока крови («флотирующий тромб»), он способен оторваться и закупорить сосуды.
При мерцательной аритмии, когда предсердия теряют способность полноценно сокращаться, кровь в них застаивается. Замедление кровотока тоже может вести к образованию тромботических масс. С помощью эхокардиографии эти нарушения возможно выявить; как правило, при мерцательной аритмии тромбы располагаются в ушках предсердий. Иногда врачи пытаются восстановить больным нормальный сердечный ритм, однако если при УЗИ сердца были обнаружены тромбы, это является противопоказанием к лечебной процедуре - когда предсердия снова начнут с силой сокращаться, они могут «выгнать» их из сердца, что приведет к соответствующим последствиям.
Кроме самого сердца, ЭХО-КГ позволяет рассмотреть крупные сосуды, идущие к органу и от него. В частности, подробно изучаются состояния аорты и легочной артерии. Измеряется диаметр этих сосудов, делаются отметки о структуре стенки - наличии уплотнений, известковых отложений, атеросклеротических бляшек. Более того, программное обеспечение аппарата позволяет рассчитать давление в легочной артерии, что очень важно в диагностике некоторых пороков, а также вторичных изменений сердца, возникших при заболеваниях легких.
Изучая изменения работающего сердца, специалист делает необходимые измерения в отношении не только стенок, но и отдельных камер. Измеряется размер каждого предсердия и желудочка в момент его сокращения и расслабления. В заключении это отражается аббревиатурами «КДР» - конечный диастолический размер, и «КСР» - конечный систолический размер. Кроме этого, определяется объем крови при систоле и диастоле: соответственно КДО и КСО. Высчитывается ударный объем сердца, который преобразуется из миллилитров в проценты и называется «СРВ» - «фракция выброса», У здорового человека величина этого показателя составляет более 50-55 %. При необходимости высчитывается минутный объем - количество крови, изгоняемое обоими желудочками за минуту. Также могут определяться нарушения сократимости миокарда.
Эхокардиография полезна для диагностики перикардита - воспалительного заболевания, при котором между перикардом (околосердечной сумкой) и эпикардом (наружной стенкой сердца) начинает скапливаться жидкость. При помощи УЗИ можно даже сказать о ее объеме, и посмотреть, насколько сильно она мешает работе сердца. Если сдавливание сердечной мышцы очень сильное, необходимо срочно проводить пункцию - прокол перикарда с удалением части жидкости.
Говоря о классической методике эхокардиографии, хотелось бы упомянуть еще о нескольких ее достоинствах. Многие диагностические и лечебные методики имеют ограничения, касающиеся возможности их повтора. Так, человеку нельзя слишком часто проводить рентген, флюорографию, компьютерную томографию и т.д., так как они могут повредить пациенту из-за большой лучевой нагрузки, а повторное использование контрастной МРТ нежелательно по причине возможной аллергической реакции на контраст. В отличие от этого, ЭХО-КГ, при которой применяется ультразвук, совершенно безопасна и может проводиться столько раз, сколько это требуется для отслеживания процесса лечения. При необходимости, хоть такая необходимость, к счастью, возникает крайне редко, ее можно выполнять хоть ежедневно. Используемые частоты не оказывают влияния на способность сердца к проведению и сокращению миокарда, и никак не действуют на другие его функции.
Некоторые исследования запрещено проводить беременным женщинам. Это касается не только тех методик, которые основаны на использовании рентгеновского излучения, но и многих других. К примеру, при наличии признаков угрозы выкидыша им запрещается проводить ФГДС. Таким образом, предъявляя жалобы на боли в верхней части живота, беременная пациентка не может рассчитывать на фиброгастроскопию, и врачу приходится лечить «вслепую», не зная подробностей ее состояния. Методика может быть использована только по жизненным показаниям, например при желудочно-кишечном кровотечении, когда речь идет уже о спасении матери, а не ребенка. Что касается эхокардиографии, то она может быть проведена в любое время. В период беременности возможно обострение любых заболеваний, в том числе и сердечно-сосудистых. Иногда уточнение требуется относительно таких симптомов, как отеки или одышка, которые могут быть в том числе и сердечного происхождения. В этом случае эхокардиография просто необходима. Она же оказывает большую услугу при ведении беременности у женщин, страдающих гипертонией и пороками сердца, позволяет увидеть возникающие изменения, вовремя скорректировать план лечения порока и сделать выводы о способе родоразрешения. В отсутствие методики ЭХО-КГ среди беременных, страдающих болезнями сердца, в десятки раз чаще встречались осложнения беременности и ее неблагоприятные исходы.
Дополнительным плюсом УЗИ сердца является то, что оно не требует предварительной подготовки. Это выгодно отличает его от многих и многих других. Так, при проведении внутривенной пиелографии, которая используется при диагностике заболеваний почек, больной за 12 ч до исследования прекращает принимать пищу, на протяжении этого времени ему 4 раза проводят очистительную клизму (две - накануне вечером и две - утром в день исследования). Кроме того, в ходе диагностики пациенту вводят в вену красящее вещество, которое делает снимок доступным для диагностики. ЭХО-КГ может быть проведена в любой момент.
Для УЗИ сердца не существует никаких возрастных ограничений. Это огромное преимущество, так как если у младенца заподозрили порок сердца, его нужно как можно скорее лечить, а без точной диагностики в этих случаях не обойтись, особенно если требуется операция. Рассматривать структуру сердца при помощи ультразвуковых волн можно даже еще не родившемуся ребенку.
Способ проведения эхокардиографии, при котором датчик прикладывается к коже груди, называется транс-торакальным. Однако существует еще один вариант этой методики, которую называют чреспищеводной эхокардиографией. При этом пациент проглатывает датчик, который устанавливается на определенной высоте в пищеводе, чтобы он оказался напротив сердца. Эта разновидность ЭХО-КГ применяется редко.
Показания к проведению чреспищеводной эхокардиографии возникают в тех случаях, если трансторакальная методика по каким-то причинам невозможна или затруднена. Этот вариант наиболее полезен для выявления тромбов в сердце, а также опухолей в этом органе, разрастаний на створках клапанов. Ее проводят при проверке состояния искусственных клапанов, наличии признаков сложных пороков сердца. Иногда ЧПЭХО-КГ применяют для диагностики состояния сердца во время хирургических операций. Абсолютные показания к проведению этой разновидности УЗИ состоят в подозрении на следующие патологии: признаки инфекции сердца, нарушения работы протезированного клапана, аневризмы аорты с ее расслоением.
В отличие от трансторакальной методики, чреспищеводная требует небольшой подготовки. Больной в течение 6 ч до УЗИ сердца не должен принимать пищу и жидкость.
Исследование можно проводить у всех пациентов, однако у больных с патологией пищевода (опухоли, рубцовые сужения, варикозное расширение вен пищевода и проч.) могут возникнуть затруднения при его выполнении.
Чреспищеводная эхокардиография проводится после обработки слизистой полости рта и глотки аэрозолем с анестетиком, в роли которого обычно выступает лидокаин. Это помогает снять чувствительность и рвотный рефлекс, чтобы можно было ввести датчики в пищевод. В общей сложности процедура длится не более 10-12 мин.
Помимо особенностей, связанных с положением датчиков, выделяют разновидности УЗИ сердца, связанные с состоянием пациента в момент исследования. Так, обычно процедуру проводят в спокойном состоянии, когда больной лежит на спине или левом боку. Однако в некоторых случаях проводится стресс -эхокардиография, когда нужно изучить состояние сердечной мышцы в момент усиленной работы миокарда. Как правило, для этого используется физическая нагрузка, реже - фармакологические воздействия, способствующие усилению работы сердца.
Показания
- Подозрение на открытый артериальный проток (ОАП): колебания насыщения крови кислородом, высокий пульс, прекордиальная пульсация, большая амплитуда артериального давления.
- Подозрение на порок сердца: сердечный шум, сердечная недостаточность, цианоз, ослабленный пульс на бедренных артериях
- Локализация ЦВК.
Метод
Двухмерная В-эхокардиография : отображение сигналов в виде оттенков серого цвета (не менее 256); что формирует двухмерное изображение. Проводится последовательный анализ висцероатриальной конкордантности, положения сердца, веноатриальной, атриовентрикулярной и вентрикулоартериальной конкордантности, а также анатомии предсердий и желудочков.
М-эхокардиография : проводится одномерная регистрация, как правило, под контролем М-позиции на изображении в В-режиме. Проводится измерение толщины стенок, поперечного размера полостей сердца, клапанов и больших сосудов, расчет фракции укорочения и соотношения ЛП/Ао.
Допплерэхокардиография :
- посылаемая частота ультразвука изменяется при отражении от движущихся объектов (изменение частоты = допплеровский сдвиг).
- уравнение Допппера. F x = (F o х 2 х V х cos α)/с. Так как посылаемая частота и скорость распространения ультразвука в тканях постоянны, уравнение упрощается: F x = 2 х V х cos α. F x = изменение частоты (допплеровский сдвиг), F o = посылаемая частота, V = скорость кровотока, α = угол между ультразвуковым лучом и кровотоком, с = скорость ультразвука в ткани.
CW (Continuous-Wave - постоянноволновой) допплер :
- Постоянное излучение и регистрация звуковых волн. Направление и скорость потока распознаются и при больших скоростях (> 2 м/с), однако, нет данных о глубине расположения зарегистрированного сигнала!
- Определение направления потока: выше нулевой линии: к датчику. ниже нулевой линии: от датчика.
PW-допплер (Pulsed-Wave - импульсноволново):
- Импульсное излучение и регистрация ультразвуковых волн. Можно и установить участок измерения (контрольный объем = sample volume) на определенной глубине. Если допплеровский сдвиг превышает частоту импульсов, сигналы отображаются ошибочно (эффект Найквиста).
- Направление потока: выше нулевой линии: поток к датчику. ниже нулевой линии: поток от датчика.
Цветовой допплер:
Кодировка направления потока:
- красная: поток к датчику.
- синяя: поток от датчика.
- желтая/зеленая: большие скорости, превышающие порог Найквиста = элайсинг (Aliasing, «размытие» цвета).
Важна одновременная регистрация ЭКГ со скоростью не менее 50 мм/ сек для временного согласования данных с фазами сердечного цикла!
Расчет градиента давления: модифицированное уравнение Бернулли: др = 4 xV 2 , с его помощью в режимах PW- и CW-допплера может оцениваться градиент давления по обе стороны от сужения.
Эхокардиография при открытом артериальном протоке (ОАП)
Самая частая проблема в неонатологии.
Практический подход.
Замечание: при исследовании ОАП наилучшим является положение датчика во 2 межреберье слева парастернально, параллельно грудине, т.н. дуктус-сечение.
Другие варианты положения датчика:
- субкостальный срез (4-камерная позиция).
- парастернальный срез по длинной оси: направление сечения левое бедро/ правое плечо, датчик во 2,3,4 межреберье слева.
- парастернальный срез по короткой оси: направление сечения правое бедро/левое плечо, датчик во 2,3,4 межреберье слева.
- апикальная и супрастернальная позиции, в зависимости от обстоятельств по длинной или короткой оси, очень полезны.
Ультразвуковые признаки ОАП:
- прямая визуализация ОАП в обл. дуги аорты на переходе в нисх. аорту.
- дополнительная ветвь (т.н. 3 ножка), исходящая от главного легочного ствола в парастернальной плоскости по короткой оси.
- характерное направление и профиль потока (контрольный объем в предполагаемой структуре). Допплеровская кривая потока обычно демонстрирует кровоток от аорты в легочную артерию (направление потока к датчику, т.е. вверх на экране).
Ультразвуковые критерии гемодинамически значимого ОАП:
диастолический обрыв потока или ретроградный диастолический поток в:
- абдоминальных сосудах.
- внутричерепных сосудах (на очень поздних стадиях).
О такой процедуре, как ЭХО сердца, все слышали, но что это такое, и как делают ее, знают в основном те пациенты, которым приходилось с нею сталкиваться лично. На самом деле ничего сложного или страшного в этом обследовании нет. Это обыкновенное ультразвуковое исследование сердца и сосудов, которое на сегодняшний день считается одним из самых информативных.
Обследование сердца ЭХО КГ
Эхокардиография – одна из самых важных процедур, которые больному обязательно нужно проходить во время диагностики сердечных патологий. Кроме того, сейчас все чаще ЭХО назначают в профилактических целях. Поскольку обследование безопасно, его можно делать с любой периодичностью.
ЭХО КГ сердца показывает, что творится внутри него, со всеми его клапанами и камерами. Процедура определяет наличие жидкости, исследует орган и его функциональные состояние, а также оценивает структуру тканей непосредственно в мышце и рядом с нею. Разумеется, демонстрация происходит в режиме реального времени.
Проводить исследование обязательно нужно при наличии таких симптомов, как:
- одышка;
- вялость;
- слишком быстрая утомляемость;
- наличие так называемого сердечного горба (выпячивание можно обнаружить при пальпации);
- синюшность кожных покровов;
- дрожание над областью сердечной мышцы;
- частые побледнения кожи;
- похолодание конечностей;
- головокружения;
- повышение артериального давления, сопровождающееся тошнотой;
- регулярные головные боли;
- боль в верхнем отделе брюшины;
- замирание сердца;
- внезапное повышение температуры тела.
Так как это информативное обследование, ЭХО сердца регулярно делают женщинам, страдающим от врожденных пороков мышцы и тем, у кого протезированы клапаны. Кроме того, на процедуру рекомендуется сходить при определении признаков сердечной недостаточности.
Как делается ЭХО КГ сердца?
Как правило, специалисты назначают УЗИ сердца для определения:
- инфаркта миокарда;
- состояния после инфаркта;
- перикардита;
- кардиомиопатии;
- недугов головного мозга, почечных периферических артерий, органов брюшины, ног.
Перед рассказом о том, как делают ЭХО КГ сердца, важно акцентировать внимание на факте, что эта процедура абсолютна безболезненна. А еще она занимает от силы тридцать минут.
- Предварительно раздевшегося до пояса пациента укладывают на спину (в очень редких случаях на бок).
- На грудь обследуемого наносится специальный гель.
- Датчик устанавливается в нескольких разных позициях, а изображение от него передается на экран.
Ни на одном из этапов человек не ощущает дискомфорта. Разве что наносимый на тело гель может показаться холодноватым. Хотя к нему очень быстро привыкаешь.
После завершения процедуры выдается листок с кардиограммой. На более мощных и современных аппаратах все данные сохраняются в памяти устройства или на переносных носителях информации.
Самостоятельно разобраться в увиденном и расшифровать результат исследования, конечно же, будет довольно сложно. Как правило, любые объяснения пациент получает либо непосредственно во время процедуры от кардиолога, либо от лечащего врача-терапевта.
Как подготовиться к ЭХО КГ сердца?
Это еще одно преимущество процедуры – перед ней ничего сверхъестественного предпринимать не придется. За несколько дней до УЗИ желательно отказаться от алкоголя. Последний может исказить сердечный ритм, и результаты будут неточными.
Эхокардиография сердца - это один из современных методов диагностики, позволяющий точно определить состояние сердца и оценить его сократительную активность.
Это ультразвуковое исследование, которое назначается для точной оценки состояния пациента и выявления возможных пороков или нарушений функционирования. Пациентам более знаком другой метод - электрокардиограмма. Получив направление на подобную процедуру, они всегда задаются множеством вопросов: как проводится эхокардиограмма, что это такое, как правильно подготовиться к процедуре, какова ее расшифровка.
Описание и особенности эхокардиограммы
Его можно применять не только для взрослых, но и для совсем маленьких детей: если он назначен врачом, можно смело соглашаться и не опасаться никаких негативных последствий.
В основе данного метода лежит сканирование грудной клетки пациента в области сердца с помощью ультразвукового аппарата.
Такое исследование позволяет выявить даже незначительные отклонения от нормы в работе самого важного органа для человека - его сердца, определить его характеристики:
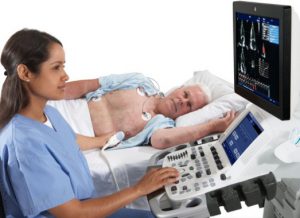
- размеры самого сердца;
- величину предсердий и желудочков;
- толщину предсердий, перегородок и миокарда желудочков.
Кроме того, на УЗИ сердца можно установить его массу, объем сердечного выброса, частоту сердечных сокращений и другие параметры, необходимые для постановки точного диагноза.
Такое обследование назначается врачом-кардиологом в следующих случаях:

- при выявлении шумов в сердце;
- если пациент жалуется на нестабильную работу сердца, внезапные перебои или, наоборот, учащенное сердцебиение;
- когда на рентгенограмме было обнаружено аномальное увеличение сердца, изменение его формы или локализации аорты и артерии;
- при артериальной гипертензии, одышке и отеках;
- если у пациента в роду были случаи пороков сердца;
- стенокардия, инфаркт, жалобы на острые боли в области сердца.
Эхокардиограмма может назначаться также беременным женщинам, если они жалуются на плохое самочувствие, обмороки, головокружения, есть подозрения на развивающиеся сердечные патологии. Сахарный диабет, краснуха во время беременности, прием антибиотиков, другие серьезные инфекции, перенесенные беременной, тоже являются основанием для проведения этого исследования. Расшифровка покажет, действительно ли есть угроза для матери и ребенка, нужно ли принимать меры.
Не представляет никакой угрозы такая процедура и для младенцев. Обычно благодаря современной диагностической аппаратуре можно еще в утробе матери определить отклонения от нормы у плода. После родов для подтверждения диагноза назначается эхо.
Как проводится эхокардиограмма
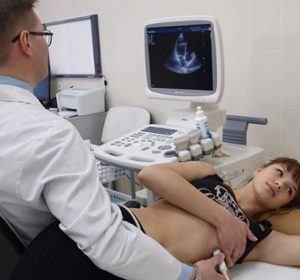 Эта процедура имеет принципиальные отличия от электрокардиограммы. Для ее проведения используется специальный прибор - преобразователь. Врач прикладывает его к обнаженной груди пациента, прибор улавливает ультразвуковые колебания, проходящие через сердце, и передает их на компьютер, затем выполняется расшифровка.
Эта процедура имеет принципиальные отличия от электрокардиограммы. Для ее проведения используется специальный прибор - преобразователь. Врач прикладывает его к обнаженной груди пациента, прибор улавливает ультразвуковые колебания, проходящие через сердце, и передает их на компьютер, затем выполняется расшифровка.
В отличие от традиционной электрокардиограммы с помощью ЭхоКГ врач может определить:
- нет ли нарушений нормы в работе сердца;
- насколько хорошо и как много оно перекачивает кровь.
Расшифровка покажет, не развивается ли сердечная недостаточность у пациента, и если так, то какой она формы и степени.
Результат будет выведен сначала на монитор компьютера, а затем на фотографии, что, конечно же, намного точнее и удобнее, чем графики электрокардиограммы.
Если у пациента случился приступ стенокардии, гипертонический криз или инфаркт миокарда, то с помощью этой методики можно определить:
- есть ли сгустки крови в сосудах;
- насколько пострадали клапаны;
- началось ли воспаление окружающих сердце тканей;
- увеличена ли сердечная мышца.
Способы проведения УЗИ сердца
Эхокардиография может проводиться двумя способами: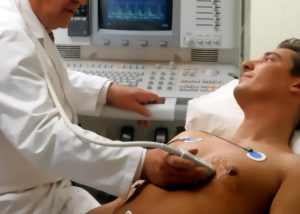
- трансторакальным;
- чреспищеводным.
Чаще всего используется трансторакальная техника. Этот метод практикуется еще с 80 годов прошлого века, потому для многих специалистов он является более предпочтительным. Особенности проведения этой процедуры были описаны выше. Пациент укладывается в горизонтальное положение на кушетку, после чего к его груди прикладывается датчик.
Чреспищеводная методика сложнее, но дает более точные результаты, так датчик помещается не на поверхность грудной клетки, а в пищевод.
Таким способом можно получить ту информацию, которая при первом недоступна.
Но и стоит в этом случае процедура на порядок дороже, проводят ее под анестезией.
Порядок проведения чреспищеводной эхокардиографии такой:

- Перед процедурой пациенту нельзя есть и пить. Если она назначена на утренние часы, то подготовка начинается уже накануне. Нужно отказаться от употребления кофеиносодержащих напитков и продуктов (шоколад), легкий ужин (йогурт или бульон) допустим. Непосредственно перед обследованием нельзя пить даже воду.
- Если больной должен принимать нитроглицеринсодержащие препараты, то за сутки до эхокардиограммы их прием нужно прекратить.
- При наличии зубных протезов перед процедурой их нужно вынуть.
- Для проведения обследования пациент укладывается на кушетку, после чего ему вводится анестетик. Обычно используется общий наркоз и в очень редких случаях применяется местная анестезия, если к общей есть противопоказания.
- Затем гортань и глотка обрабатываются анестетическим средством. Такая мера нужна для защиты слизистой от раздражения.
- После этого больной подключается к аппаратуре, позволяющей наблюдать за работой его сердца и легких, и контролировать ход процедуры. При общем наркозе обеспечивается также подача кислорода.
- В ротовую полость пациента вставляется загубник, затем он поворачивается на левый бок и в его глотку вводится эндоскоп с датчиком на наконечнике.
- Эндоскоп аккуратно продвигается на нужную глубину, после чего врач исследует сердце под разными углами на предмет отклонений от нормы.
Очевидно, что таким способом врач получает максимально полное представление о состоянии и работе сердца пациента. Это оптимальный вариант, если больной страдает ожирением или же у женщины слишком объемный бюст, что может затруднить исследование. Но при этом чреспищеводная эхокардиограмма имеет и свои противопоказания. Это гастрит, язвенная болезнь желудка и любые новообразования.
Как расшифровываются результаты эхокардиограммы
Сама процедура и расшифровка результата проводятся разными врачами: в первом случае работает узист, а во втором - кардиолог.
Когда исследование будет окончено, узист распечатает фотографии и с ними направит пациента к кардиологу - а уже далее будет проведена расшифровка результатов.
Средняя норма по параметрам следующая:
- Полость правого желудочка в конце диастолы - 1,7 см, погранично допустимое значение - 2,6 см.
- Полость левого желудочка в конце диастолы - 4,7 см, допустимое пограничное движение - 5,7 см.
- Устье сердечной аорты в диаметре - 2,7 см, допустимое пограничное значение - 3,7 см.
- Полость левого предсердия - 2,9 см, допустимое пограничное движение - 4 см.
Это нормы основных показателей, которые будет определять врач при проведении эхокардиограммы, они приведены для ориентировки пациентов, есть ли у них отклонения. Но настоящая расшифровка проводится только врачом-кардиологом. Только он сможет верно прочесть результаты, разъяснить их и сказать пациенту, насколько серьезно его состояние и нужно ли начинать лечение.
Иногда показатели УЗИ сердца отходят от нормы, но никаких других признаков нарушений сердечной деятельности у обследуемого пациента не выявляется. Это говорит чаще всего о том, что диагностирование проводилось на некачественном или неисправном аппарате. И здесь пора сказать не только о больших преимуществах такого метода диагностирования, как эхокардиограмма, но и о его явных недостатках.
В чем преимущества и недостатки методики
С помощью эхокардиограммы действительно можно выявить почти все сердечные аномалии и обнаружить патологию даже на ее начальной стадии развития. На экран выводится четкое изображение камер и желудочков сердца, врач визуально может наблюдать за состоянием сосудов и сердечными сокращениями. Сегодня это один из самых надежных способов установить, в каком состоянии находится самый важный орган человека.
Но при этом есть у него и свои недостатки:

- Если обследование проводится в обычной поликлинике, то чаще всего результаты оказываются недостоверными по причине использования старой, уже пришедшей в износ аппаратуре. Целесообразнее в данном случае идти в частную клинику, но тоже не во всякую, а в ту, где работают хорошие специалисты.
- В таких клиниках стоимость эхокардиограммы будет в несколько раз превышать стоимость обычной электрокардиограммы, которую в районной поликлинике могут сделать без проблем бесплатно. И это второй недостаток данной методики, который зачастую играет решающую роль. Позволить себе эхокардиограмму, тем более многократно, если это требуется в ходе лечения, могут далеко не все пациенты.
Зависеть цена обследования будет от таких факторов:
- уровень клиники;
- квалификация врача;
- локализация клиники - в крупных городах цена будет выше.

