Comment traiter l'hyperplasie endométriale de l'utérus. Endométrite : causes, types, symptômes et traitement. Symptômes d'une évolution chronique
Par idées modernes, endométrite ou inflammation de la muqueuse utérine, est appelée maladie inflammatoire pelvienne (MIP) chez la femme. Selon les médecins, en Ces derniers temps dans le monde entier, il existe une nette tendance à l'augmentation de l'incidence des PID, y compris l'endométrite.
L'évolution chronique de la maladie, dont la prévalence, selon diverses sources, est de 10 à 85%, est particulièrement dangereuse. Un tel éventail est dû à la difficulté du diagnostic et à la faible gravité des symptômes. endométrite chronique. La maladie est souvent détectée déjà au stade des complications: par exemple, fausse couche ou infertilité. À cet égard, la question devient particulièrement pertinente: est-il possible de guérir l'endométrite et d'empêcher le développement de ses conséquences?
L'endométrite ne prédit pas la morbidité reproductive après une maladie inflammatoire pelvienne. Les microlèvres de l'endomètre à l'hystéroscopie liquide suggèrent l'existence d'une endométrite chronique. Correspondance entre les résultats hystéroscopiques et histologiques chez les femmes atteintes d'endométrite chronique. L'endométrite chronique due à des bactéries courantes est fréquente chez les femmes présentant des fausses couches à répétition, comme en témoigne l'amélioration de l'issue de la grossesse après un traitement antibiotique. Hystéroscopie et diagnostic histologique et traitement de l'endométrite chronique chez les patients présentant une implantation récurrente.
Un peu d'anatomie
Avant de répondre à la question: qu'est-ce que l'endométrite, il faut s'attarder brièvement sur caractéristiques anatomiques parois de l'utérus. Comme vous le savez, trois couches ou coques se distinguent dans sa structure :
- Externe (périmétrie).
- Musculaire (myomètre).
- Interne (endomètre).
L'endomètre est abondamment alimenté en sang et est un tissu hormonal dépendant. Il est à son tour formé de deux couches:
Efficacité de l'échantillonneur de cellules Isaac pour les cultures endométriales. Stérilité de la cavité utérine. Colonisation bactérienne utérus non enceinte: Examen de spécimens d'hystérectomie abdominale préménopausique. Un pH vaginal élevé et des neutrophiles sont fortement associés à un accouchement prématuré spontané précoce.
Activité antibactérienne de la membrane muqueuse du col de l'utérus humain. Facteurs antimicrobiens dans la muqueuse cervicale. expression différentielle de la nature antimicrobiens, bêta-défensines 3 et 4, dans l'endomètre humain. La menstruation comme défense contre les agents pathogènes transportés par le sperme.
- Superficiel ou fonctionnel. Il se compose d'un épithélium cylindrique et de nombreuses glandes. Cette partie de l'endomètre de l'utérus est "responsable" de la fixation normale (implantation) de l'embryon. Si la conception ne se produit pas, cette couche tombe et est retirée de l'utérus pendant les saignements menstruels.
- Basal ou croissance. Se connecte à la couche musculaire sous-jacente. Provoque la restauration de la partie superficielle de l'endomètre.
L'épaisseur de l'endomètre dépend directement de l'effet des hormones sexuelles féminines pendant cycle menstruel atteignant son maximum dans la phase lutéale. Dans le même temps, sa structure change également.
Appliquer la science du biofilm pour étudier et contrôler les maladies chroniques infections bactériennes. Enterococcus Endocardite à entocoque chez un patient avec transposition des gros vaisseaux. L'otite moyenne libère-t-elle un biofilm ? Preuve directe de biofilms bactériens dans l'otite moyenne.
Contrôle du biofilm de la plaque. Physiopathologie et traitement du sepsis. Le rôle des facteurs de croissance et des cytokines lors de l'implantation : interactions endocrines et paracrines. Expression de la protéine inflammatoire macrophage-1beta dans l'endomètre humain : son rôle dans le recrutement endométrial des cellules tueuses naturelles. La réponse n'est pas facile.
Ainsi, l'utérus se prépare à possibilité de grossesse, causant tout les conditions nécessaires pour une fixation normale et la poursuite du développement embryon.
Endométrite - qu'est-ce que c'est?
Ce terme signifie littéralement "inflammation de l'endomètre (la paroi interne de l'utérus)". L'endométrite chez la femme se développe généralement dans âge de procréer, provoquant l'émergence de nombreux problèmes qui affectent la possibilité de conception et de grossesse à l'avenir.
Notion d'infection divisions inférieures tractus génital avec chlamydia ou gonorrhée, provoquant une cervicite et des pertes vaginales, est bien connu de la plupart des praticiens de la santé sexuelle. Ce que l'on sait moins, et où il n'y a pas d'indication claire à l'heure actuelle, c'est si ce stade intermédiaire de l'endométrite est autolimitatif. état clinique et si oui, comment le diagnostiquer et le traiter. L'endométrite est diagnostic pathologique avec infiltration normale système vasculaire cellules inflammatoires.
L'échantillonnage de l'endomètre est généralement effectué à l'aide d'un dispositif de biopsie par aspiration de l'endomètre, qui est inséré à travers le col de l'utérus pour obtenir un petit morceau de tissu endométrial. Il s'agit généralement d'une procédure simple et bien tolérée réalisée en milieux ambulatoires. Malheureusement, la fixation, la coloration et le rapport de l'échantillon d'endomètre prennent plusieurs jours, et même de légers retards dans la confirmation du diagnostic et thérapie initiale une infection pelvienne peut avoir conséquences sérieuses pour la fertilité future.
L'inflammation de la muqueuse utérine, à la fois dans la variante aiguë et chronique de l'évolution de la maladie, affecte généralement les deux couches de l'endomètre. La prévalence du processus inflammatoire est:
- Diffuse (toute la muqueuse est touchée).
- Focal.
De plus, l'endométrite chronique est souvent associée à une inflammation d'autres structures du tractus génital féminin, telles que les trompes de Fallope. Aussi processus pathologique peut se propager aux couches profondes de l'utérus (myomètre), modifiant la structure cellulaire normale de la paroi utérine. Tout cela conduit finalement à violations graves menstruel et fonction de reproduction femmes.
Cela limite l'applicabilité clinique de cette approche pour le diagnostic, ainsi que risque théorique introduction d'une infection dans le tractus génital supérieur lors d'une biopsie de l'endomètre. Une évaluation plus rapide de l'inflammation de l'endomètre peut être obtenue en examinant un frottis coloré au Gram ou un montage humide de pertes vaginales. Une augmentation du nombre de polymorphes dans un écoulement est associée à l'endométrite, bien que la corrélation ne soit pas particulièrement forte. En d'autres termes, l'absence de cellules de pus rend l'endométrite très improbable, mais leur présence n'est pas spécifique.
Par conséquent, il est possible de caractériser l'évolution chronique de l'endométrite comme cause immédiate l'infertilité féminine.
Les raisons
Les principales causes de l'endométrite sont l'infection associée à certains facteurs de risque. Processus inflammatoire peut être causée par des bactéries, des virus, des champignons, des protozoaires et d'autres agents infectieux.
Autres caractéristiques frottis vaginal, comme une diminution des lactobacilles, peuvent également étayer le diagnostic d'endométrite mais n'ont pas été rigoureusement évalués. L'endométrite survient généralement chez les femmes qui ont autrement eu une infection des voies génitales inférieures non compliquée. Environ un quart des femmes atteintes de gonorrhée cervicale ou de chlamydia auront également une endométrite lors d'une biopsie de l'endomètre, tout comme 15% des femmes atteintes de vaginose bactérienne. Prédire que les femmes auront une endométrite, par opposition à une infection limitée au tractus génital inférieur, est difficile.
Selon les statistiques, une infection sexuellement transmissible (IST) joue un rôle important dans la survenue de l'endométrite. Elle est détectée dans plus de 70% des cas. Les agents pathogènes des MST les plus courants sont :
- Gonocoque.
- Chlamydia.
- Urée et mycoplasmes.
- Virus de l'herpès génital.
- Cytomégalovirus et autres.
En outre, le processus inflammatoire dans la cavité utérine peut également être causé par une flore opportuniste, dont les propriétés pathogènes sont activées sous l'influence de divers facteurs défavorables. Dans ce cas, un rôle important est joué bactéries anaérobies(bactéroïdes, coli, certains types de streptocoques et autres.).
La présence d'endométrite n'est pas associée à des caractéristiques comportementales ou démographiques telles que l'âge, l'origine ethnique, l'utilisation du préservatif ou le sexe pendant les menstruations. Voie orale pilules contraceptives en soi n'augmente pas le risque de développer une endométrite, mais semble augmenter le risque d'endométrite asymptomatique.
L'une des rares caractéristiques associées à l'endométrite est la phase du cycle menstruel. Cela suggère que les femmes sont le plus à risque inflammation de l'infection et provoquer une inflammation de l'endomètre seulement après leurs règles, éventuellement en raison d'une perte de muqueuse cervicale ou de changements hormonaux affectant les fonction immunitaire. Cela soulève également la possibilité que l'endométrite puisse, au moins dans un sous-groupe de femmes, être un phénomène temporaire avec une disparition spontanée survenant en quelques semaines.
Dans un nombre important de cas d'endométrite, une association de micro-organismes est isolée, c'est-à-dire que le processus inflammatoire est provoqué par plusieurs agents infectieux à la fois.
Comment l'infection pénètre-t-elle dans l'utérus?
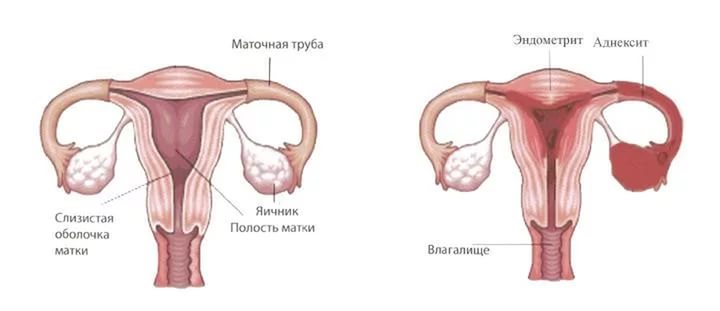
Les principales voies d'entrée agent infectieux dans la cavité utérine sont:
Comment traiter la maladie en phase aiguë?
Les douches vaginales ont été associées à une incidence plus élevée d'endométrite, mais seulement chez les femmes qui se sont récemment enveloppées ou qui ont des antécédents de douches fréquentes. Il a été suggéré que les douches vaginales "éliminent" la normale flore vaginale, augmentant le risque vaginose bactérienne qui à son tour prédispose à l'endométrite. Fait intéressant, l'association entre les douches vaginales et l'endométrite n'est observée que chez celles qui n'ont pas de vaginose bactérienne, ce qui contredit quelque peu cette théorie.
- Sexuel. rôle spécial joue un transfert actif par les spermatozoïdes de certains agents pathogènes des IST, par exemple, la chlamydia.
- Ascendant (du vagin au col de l'utérus).
Chez une femme en bonne santé, la cavité utérine est stérile. Cette condition est causée, tout d'abord, par la fonction normale du col de l'utérus, qui est une barrière entre les environnement externe et structures internes appareil génital féminin. Si la barrière cervicale est violée, l'infection accède librement à la cavité utérine et aux autres organes génitaux internes d'une femme.
Cela met en évidence les difficultés d'interprétation de la relation entre l'infection divisions supérieures tractus génital et les douches vaginales, car jusqu'à récemment, les études étaient toutes rétrospectives et donc incapables d'expliquer la cause et l'effet. Récemment, des données putatives ont été présentées indiquant que les femmes qui ne sont pas à risque de plus risque élevé infections des voies génitales supérieures que ceux qui n'en ont pas.
Endométrite aiguë: symptômes
L'endométrite est associée à douleur abdominale, ainsi qu'avec des pertes vaginales, une sensibilité cervicale et une pyrexie, bien qu'à un rythme plus lent qu'avec la salpingite. L'endométrite entraîne également une augmentation des niveaux sang périphérique et la vitesse de sédimentation des érythrocytes, qui indique sa pertinence clinique. La présence d'endométrite sur la biopsie de l'endomètre est bien corrélée, mais pas complètement, avec la salpingite - ses valeurs prédictives positives et négatives sont d'environ 90%.
Dans d'autres cas, l'infection peut pénétrer de la manière suivante :
- Hémato- ou lymphogène (respectivement, par les vaisseaux sanguins ou lymphatiques).
- De foyers purulents adjacents le long du péritoine (par exemple, avec une appendicite).
sexuelle et chemin ascendant les infections sont à l'origine du développement de la maladie et surviennent chez plus de 90 % des femmes.
Ainsi, l'endométrite est généralement associée à une salpingite mais peut survenir de manière isolée. L'endométrite a-t-elle besoin d'un traitement? Près de la moitié des patientes de l'étude n'ont pas réussi à éliminer leur endométrite initiale malgré une bonne réponse clinique, et aucune corrélation n'a été trouvée entre l'absence d'inflammation de l'endomètre et les symptômes ultérieurs. De plus, la présence d'endométrite au moment du diagnostic initial n'a pas influence négative sur les résultats ultérieurs à long terme tels que la grossesse, l'infertilité et les douleurs pelviennes chroniques.
Facteurs de risque
Endométrite aiguë survient le plus souvent après un traumatisme mécanique de l'endomètre ou une lésion de la barrière cervicale. Cela se trouve dans période post-partum ou après quelques manipulations médicales :
- Curetage de la cavité utérine (diagnostique, en vue d'un avortement).
- Hystéroscopie.
- L'introduction d'un contraceptif intra-utérin ("spirale").
- Sondage de la cavité utérine.
- Réalisation de la procédure de fécondation in vitro.
Une endométrite après curetage de la cavité utérine ou d'autres manipulations médicales et diagnostiques peut survenir en raison du non-respect des conditions stériles pendant la procédure.
En effet, la tendance a été que l'endométrite améliore ces résultats. L'endométrite peut être définie sur la base des résultats histopathologiques et semble être courante chez les femmes présentant des infections asymptomatiques des voies génitales inférieures. L'endométrite peut être géniale syndrome clinique nécessitant un traitement chez les femmes symptomatiques mais pour lesquelles il manque actuellement des preuves ou contre dépistage actif et traitement femmes asymptomatiques en l'absence d'infection du tractus génital inférieur.
Le développement de l'inflammation de l'endomètre dans la période post-partum est principalement affecté par la nature de l'accouchement. Ainsi, le risque de développer une endométrite augmente dans de telles conditions:
- Livraison par césarienne, forceps obstétricaux imposants.
- Saignement.
- naissance prématurée
- Chorioamnionite.
- Blessures du canal de naissance.
- Examen manuel de la cavité utérine (par exemple, avec un retard dans la séparation du placenta) et d'autres pathologies.
En plus de diriger impact mécanique sur la muqueuse utérine, d'autres facteurs sont également liés au développement de l'endométrite. Ceux-ci inclus:
L'infection utérine est appelée dans le jargon endométrite. Il peut se propager à différentes couches du corps et être pris au sérieux. Surtout après l'accouchement, les mères sont particulièrement vulnérables, il faut donc faire plus attention. En cas de doute, il ne faut pas attendre trop longtemps la visite d'un médecin.
Bases: La structure de l'utérus
Pour comprendre l'état de l'endométrite, vous devez d'abord mieux connaître l'anatomie de l'utérus. La mère est en forme de poire. Il appartient aux organes sexuels d'une femme. L'utérus se compose d'un corps sus-jacent et d'un court rétrécissement appelé isthme. Le rétrécissement sépare le col de l'utérus des autres parties de l'utérus.
- Maladies extragénitales.
- Déséquilibre hormonal.
- états d'immunodéficience.
- Maladies endocriniennes (surtout diabète sucré).
- Pathologie inflammatoire chronique.
- Anomalies dans le développement des organes génitaux.
- comportement sexuel ( changement fréquent partenaires, négligence moyen de barrière protection, rapports sexuels pendant les menstruations, etc.).
- Stress prolongé, malnutrition, surcharge physique, mauvaises habitudes et d'autres influences externes réduisant la résistance immunitaire.
L'endométrite chronique se développe souvent à la suite d'un traitement inadéquat d'un processus inflammatoire aigu.
Symptômes d'une évolution chronique
La paroi utérine fait partie du corps de l'utérus et se compose des couches suivantes. Les symptômes qui causent l'endométrite dépendent de la muqueuse utérine enflammée. Cependant, des troubles hémorragiques légers, des règles prolongées et des saignements après les rapports sexuels sont les premiers signes avant-coureurs. Lorsqu'il est exposé à couche musculaire myomètre provoque des douleurs abdominales et parfois de la fièvre. Dans ces cas, le médecin parle de myométrite. La muqueuse utérine s'appelait le périmètre du gynécologue.
Par conséquent, il y a souvent des plaintes concernant zone vaginale. Ceux-ci incluent, en particulier, des démangeaisons et des brûlures désagréables dans la région génitale. Une autre caractéristique est un changement dans les pertes vaginales, qui sentent généralement et sont colorées dans un état jaunâtre-purulent.
manifestations

Les symptômes et le traitement de l'endométrite dépendent directement de la phase du processus inflammatoire (aigu ou chronique), ainsi que des causes profondes de la maladie.
Il est souvent possible de retracer une relation directe entre une intervention intra-utérine antérieure et les manifestations de la maladie. Restes tissu placentaire, parties du fœtus (avec avortement incomplet) servent d'excellent milieu nutritif pour les bactéries pathogènes et contribuent au développement de l'inflammation dans l'utérus.
Causes et facteurs de risque - Comment se développe une infection utérine ?
Si vous remarquez des symptômes, consultez votre médecin dès que possible. L'infection de l'utérus survient chaque fois qu'elle est naturelle mécanismes de défense les organes sont endommagés. En conséquence, divers déclencheurs sont pris en compte. Les causes les plus fréquentes sont les effets de la naissance. Même après la fin du processus de naissance, le col de l'utérus reste légèrement ouvert pendant les six à huit semaines suivantes. Dans cette phase de post-partum, les bactéries pénètrent plus facilement dans le corps affaibli d'une femme et provoquent une inflammation.
L'endométrite chronique est souvent diagnostiquée chez les femmes ayant subi une fausse couche, des antécédents de tentatives infructueuses de FIV et d'autres pathologies. Et établir la véritable durée de la maladie est parfois tout simplement impossible.
Épicé
Symptômes de l'endométrite chez les femmes atteintes cours aigu se développent généralement quelques jours après l'infection. L'endométrite aiguë se manifeste par les symptômes suivants :
Si l'endométrite qui en résulte n'est pas traitée, elle se développe vie en danger fièvre de tortue. Dans ce cas, les agents pathogènes se sont propagés dans la circulation sanguine, ce qui se produit avec un empoisonnement du sang. Par conséquent, vous devez être prudent lorsque vous remarquez des nausées ou symptômes similaires dans la période post-partum.
Surtout chez les femmes âgées changement hormonal comme raison. La carence en œstrogènes, comme c'est souvent le cas pendant la ménopause, affecte négativement la stabilité de l'endomètre. Il est moins stable et donc plus sensible aux germes. De plus, l'âge de formation de la sécrétion utérine diminue, de sorte qu'un autre mécanisme de protection est affaibli.
- Une forte augmentation de la température corporelle, souvent jusqu'à des nombres élevés (39-40 degrés).
- Manifestations d'intoxication sévères : accélération du rythme cardiaque, frissons, faiblesse, mal de tête etc.
- Douleurs aiguës dans le bas-ventre.
- Les pertes vaginales avec endométrite deviennent sanious ou purulentes, ont une odeur désagréable.
- Il y a souvent des mictions fréquentes et douloureuses.
Au cours de l'examen, le médecin révèle une hypertrophie et utérus douloureux, écoulement purulent de canal cervical. La palpation des parois latérales de l'utérus devient également douloureuse, ce qui est associé à des lésions des vaisseaux lymphatiques.
L'endométrite aiguë dure généralement jusqu'à dix jours. Avec insuffisance ou traitement inefficace endométrite dans cette phase, elle acquiert une évolution chronique.
Chronique

Cette forme de la maladie est parfois appelée "endométrite lente", qui caractérise avec précision son évolution. Les signes d'endométrite chronique sont généralement légers et, dans la plupart des cas, non spécifiques.
Il existe souvent une évolution asymptomatique de la maladie, dans laquelle les signes d'endométrite ne peuvent être détectés que pendant méthodes supplémentaires examens. Chez ces femmes, la maladie est souvent diagnostiquée déjà au stade des complications (le plus souvent l'infertilité).
L'endométrite chronique se caractérise le plus souvent par les symptômes suivants :
- Intermittent ou permanent la douleur dans le bas-ventre (parfois dans le bas du dos).
- Pathologique pertes vaginales qui ont un caractère mucopurulent ou séreux.
- Troubles menstruels. Saignements utérins fréquents, intermenstruels problèmes sanglants, menstruations prolongées et/ou abondantes.
- Gêne voire douleur lors des rapports sexuels.
L'endométrite chronique ne s'accompagne pas d'une augmentation de la température corporelle, de manifestations d'intoxication et d'autres symptômes caractéristiques de la phase aiguë. Et les signes ci-dessus de l'endométrite peuvent être inexprimés ou totalement absents. Ce fait complique grandement le diagnostic et le traitement en temps opportun de l'endométrite chronique.
Diagnostique
correcte et diagnostic en temps opportun augmente considérablement le succès du traitement de l'endométrite chez la femme. Pour cela, les méthodes suivantes sont utilisées :
- Recueil d'anamnèse. Dans la plupart des cas, l'apparition de la maladie est précédée d'interventions intra-utérines, d'accouchements (surtout pathologiques), de l'introduction d'un stérilet, etc.
- Examen général clinique et gynécologique.
- Échographie par dopplerographie (généralement effectuée au début et à la fin du cycle menstruel).
- Biopsie endométriale ou curetage diagnostique suivi de obligatoire examen histologique matériel reçu.
- Hystéroscopie.
- Identification d'un agent infectieux (méthode bactériologique, bactérioscopique, ELISA, PCR, etc.).
Habituellement, toutes ces activités sont réalisées dans un complexe, ce qui vous permet d'établir plus précisément le diagnostic et de savoir comment traiter l'endométrite utérine.
L'endométrite à l'échographie se caractérise par une augmentation de l'utérus, des modifications prononcées de l'épaisseur de l'endomètre et l'irrégularité de ses contours. Il existe des zones d'échogénicité et de densité différentes.
De plus, les signes d'écho de l'endométrite chronique incluent souvent la détection de bulles de gaz dans la cavité utérine et son expansion, des inclusions hyperéchogènes claires dans l'endomètre (calcifications) et d'autres symptômes.
L'examen instrumental (biopsie, hystéroscopie, curetage de l'utérus) est généralement effectué dans la première phase du cycle à des fins de diagnostic cours chronique maladies. Sur la base des résultats histologiques, changements morphologiques endomètre, endométrite active ou inactive, etc.
Traitement
![]()
La thérapie des lésions inflammatoires de l'endomètre est une tâche plutôt difficile. L'endométrite aiguë nécessite une hospitalisation urgente et un traitement en milieu hospitalier. Dans l'évolution chronique de la maladie, le traitement est effectué en ambulatoire.
Comment guérir l'endométrite? Tout d'abord, vous devez suivre attentivement toutes les prescriptions du médecin. Par exemple, cours incomplet antibiothérapie souvent un facteur de transition majeur forme aiguë maladie en maladie chronique.
Principes de base du traitement:
- Thérapie antibactérienne. Les antibiotiques pour l'endométrite sont toujours utilisés, compte tenu de la genèse infectieuse et inflammatoire de la maladie. Ces médicaments sont prescrits en tenant compte de la sensibilité de la microflore sélectionnée. Céphalosporines habituellement utilisées, pénicillines semi-synthétiques, aminoglycosides et autres groupes de médicaments antibactériens.
- Assurez-vous de prescrire des agents qui affectent la flore anaérobie (par exemple, le métronidazole).
- Médicaments aux effets détoxifiants et immunomodulateurs.
- Préparations locales ( suppositoires vaginaux avec antibiotiques et métronidazole).
- Anti-inflammatoires non stéroïdiens.
- Prévention de la dysbactériose - médicaments antifongiques.
- Traitement chirurgical de l'endométrite aiguë (élimination des restes sac gestationnel, tissu placentaire, etc.) n'est réalisée que dans le contexte d'une antibiothérapie massive.
Afin de guérir complètement l'endométrite, appliqué avec succès diverses méthodes influence physiothérapeutique, traitement en sanatorium et spa. À phase aigüe La physiothérapie de l'endométrite ne doit être utilisée qu'après la disparition des manifestations inflammatoires.
Chronique

Compte tenu du "caractère insidieux" de l'évolution de cette maladie, la question est naturelle : est-il possible de guérir l'inflammation chronique de l'endomètre ?
Le schéma thérapeutique de l'endométrite chronique est déterminé uniquement par le médecin traitant. Dans ce cas, les modifications morphologiques de la structure de l'endomètre, la présence de synéchies dans la cavité utérine et les troubles associés sont nécessairement pris en compte. système reproducteur femmes. Par conséquent, il est possible de guérir l'endométrite chronique uniquement avec approche intégrée au traitement et l'observance par le patient de toutes les prescriptions du médecin.
Traitement inflammation chronique endomètre dans la plupart des cas produit en plusieurs étapes. Les objectifs de cette thérapie sont :
- Élimination d'un facteur bactérien ou viral qui endommage l'endomètre.
- Récupération fonction normale endomètre endommagé.
Au premier stade, antibactérien ou médicaments antiviraux selon l'agent infectieux identifié. S'il est impossible de déterminer le type de microbe, l'antibiothérapie dite empirique est utilisée. un large éventail Actions. Médicaments antibactériens appliqué à la fois systémiquement et localement (par introduction dans la cavité utérine).
La restauration de la fonction altérée de la muqueuse utérine prend assez de temps. Les traitements suivants sont couramment utilisés :
- Thérapie enzymatique.
- Médicaments fortifiants, vitamines, immunostimulants, etc.
- thérapie de désensibilisation.
- Physiothérapie - exposition aux champs magnétiques, électrophorèse, UHF, ultrasons, rayons infrarouges, etc.
- Fangothérapie et balnéothérapie (bains, irrigation).
- L'intervention chirurgicale n'est utilisée qu'en présence de synéchies (fusions ou adhérences) dans la cavité utérine.
Avec un cassé fonction menstruelle nommé préparations hormonales, par exemple, combiné contraceptifs oraux ou monopréparations (œstrogènes, progestérone).
Effets

Le processus inflammatoire dans la muqueuse utérine, en particulier avec son évolution prolongée, peut provoquer le développement complications graves. Ceux-ci inclus:
- Diffusion processus infectieux sur d'autres structures de l'appareil génital féminin.
- Infertilité.
- Risque accru de grossesse extra-utérine.
- Fausse-couche.
- Pathologie de l'attachement placentaire.
- Déroulement compliqué de la grossesse : dysfonctionnement placentaire, hypoxie fœtale, etc.
- naissance prématurée.
- Infection du fœtus et du nouveau-né.
- Mortinaissance.
- Pathologie auto-immune.
- Troubles menstruels, saignements utérins.
- syndrome des antiphospholipides.
- Syndrome de douleurs pelviennes chroniques.
- Adhérences dans la cavité utérine (syndrome d'Asherman).
- Léiomyome de l'utérus.
- Endométriose.
- Dyspareunie (douleur pendant les rapports sexuels) et autres troubles.
Prévention du développement lésions inflammatoires l'endomètre est simple. Elle consiste, tout d'abord, à règles élémentaires hygiène sexuelle (partenaire sexuel permanent, utilisation de méthodes barrières pour se protéger des infections génitales). Il est également important de consulter régulièrement votre gynécologue pour la détection précoce et le traitement des infections latentes de l'appareil génital féminin.
Vous avez désactivé le script java dans votre navigateur, vous devez l'activer ou vous ne pourrez pas obtenir toutes les informations sur l'article "Endométrite et symptômes de manifestation".
Endométrite - les principaux symptômes:
Qu'est-ce que l'endométrite ? Il s'agit d'une maladie caractérisée par un processus inflammatoire de la membrane muqueuse de l'utérus. Ce processus n'affecte pas la couche musculaire de l'organe affecté. Très souvent, cette maladie est confondue avec la métroendométrite, bien que ce soient complètement deux diverses maladies. Dans la deuxième option, un pronostic beaucoup plus triste est observé, car après avoir subi une métroendométrite, il n'est pas toujours possible de tomber enceinte.
Les raisons
La cause profonde de la formation de la maladie est une lésion de la membrane muqueuse de l'utérus, qui contribue à la formation du processus inflammatoire. Mais à elle seule, une telle pathologie ne peut pas provoquer d'endométrite. Rôle important ce processus se joue par une immunité réduite, le non-respect des normes sanitaires lors des manipulations. En outre, les causes courantes suivantes sont distinguées :
- curetage de la cavité utérine;
- sonder la cavité utérine;
- hystérosalpingographie;
- diagnostic endoscopique de la cavité utérine;
- installation de contraceptifs intra-utérins;
- douches négligentes.
Aujourd'hui, l'endométrite post-partum revêt une importance particulière. Ils sont associés à la restructuration. système immunitaire corps féminin. Le processus inflammatoire affecte très rapidement la couche musculaire de l'utérus et sert complication dangereuse période post-partum.
L'endométrite fait référence à des maladies polyétiologiques dont l'apparition est influencée par de nombreux agents pathogènes :
- streptocoques du groupe B;
- coli;
- klebsiella;
- entérobactérie;
- Protée ;
- chlamydia;
- mycoplasmes;
- bacille diphtérique;
- mycobactérie de la tuberculose.
L'endométrite chronique survient en raison d'un traitement aigu inapproprié, ainsi que dans le cas où l'infection s'installe dans les tissus pendant une longue période. Les agents responsables de la maladie peuvent être énumérés ci-dessus.
Comment la maladie se manifeste-t-elle ?
Les symptômes de l'endométrite ne sont pas prononcés, de sorte qu'une femme ne peut pas les détecter immédiatement. Ce phénomène contribue au développement de l'inflammation dans forme sévère, à la suite de quoi il affecte également la couche musculaire de l'organe. Cette situation nécessite une hospitalisation immédiate et un traitement hospitalier.
Une visite opportune chez le médecin permettra un traitement rapide de l'endométrite et évitera sa transition vers la métroendométrite.
Il existe des endométrites chroniques et aiguës. Si le diagnostic et le traitement de l'endométrite aiguë ne sont pas difficiles, alors forme chronique entraîne de nombreuses difficultés. C'est un autre facteur qui nécessite un diagnostic minutieux s'il y a des symptômes d'endométrite.
Manifestations aiguës de la maladie
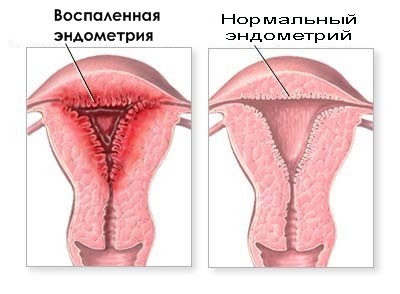
L'endométrite aiguë se forme en raison de l'interruption artificielle de la grossesse. Dans la plupart des cas, cela est dû au non-respect de toutes les normes sanitaires nécessaires. L'endométrite aiguë se manifeste comme suit :
- augmentation de la température corporelle jusqu'à 38–39 ° C;
- l'apparition de sécrétions séreuses et sanglantes purulentes du vagin;
- douleur dans l'abdomen, irradiant vers le sacrum;
- malaise général.
Dans la situation actuelle, il est nécessaire aide immédiate spécialiste et il est interdit de se soigner soi-même, car l'endométrite aiguë est maladie inflammatoire, de sorte qu'il peut affecter divers tissus situés à proximité du foyer principal.
Lors du report d'une visite chez le médecin, chaque femme augmente le risque de complications purulentes-septiques graves qui nécessitent un traitement minutieux. Le résultat de ce type de complications sera une septicémie avec une issue fatale.
Manifestations d'une maladie chronique
L'endométrite chronique a presque les mêmes symptômes que l'aiguë. Les manifestations dans ce cas sont floues. L'endométrite chronique se manifeste comme suit :
- Température corporelle élevée qui dure longtemps.
- Saignement irrégulier de l'utérus. Ce processus est également typique pour femmes en bonne santé, mais les cellules sanguines sont invisibles dans les sécrétions. Contribuer à la formation de saignements utérins tels que la diminution activité contractile pénis et violation des propriétés d'agrégation plaquettaire.
- Écoulement du vagin, ayant un caractère putréfiant.
- Douleur pendant la défécation.
Les concepts d'endométrite chronique et de grossesse sont-ils compatibles ? En règle générale, une telle maladie n'empêche pas la conception, qui se produit en présence de l'ovulation. Une autre chose est lorsque l'endométrite chronique est associée à d'autres pathologies génitales. Dans ce cas, vous pouvez tomber enceinte, mais cela entraîne le plus souvent des fausses couches spontanées.
Endométrite et maternité
Endométrite et grossesse - ces mots font très peur à de nombreuses femmes qui décident de devenir mères? Vous pouvez tomber enceinte, mais seulement si le traitement a été commencé à temps et qu'il n'y a pas eu de complications. Bien qu'il soit impossible de le dire avec certitude. De nombreux médecins sur la question de la grossesse et de l'endométrite sont enclins à croire qu'il sera impossible de concevoir et de porter un bébé, car cette maladie provoque des adhérences conduisant à l'infertilité. Comme le montre la pratique, pendant la grossesse et l'endométrite, cette maladie n'affecte pas le fonctionnement des ovaires, mais la question de la greffe de l'embryon et de son port ultérieur reste pertinente.
La plupart des patients refusent de prendre des antibiotiques et en vain, car après avoir conçu un bébé, et plus encore, il sera beaucoup plus difficile de le supporter. Vous pouvez prendre des antibiotiques même pendant la gestation, car la grossesse après traitement de l'endométrite aiguë ou chronique durera jusqu'à la fin du terme sans pathologies pour l'enfant.
Étude diagnostique
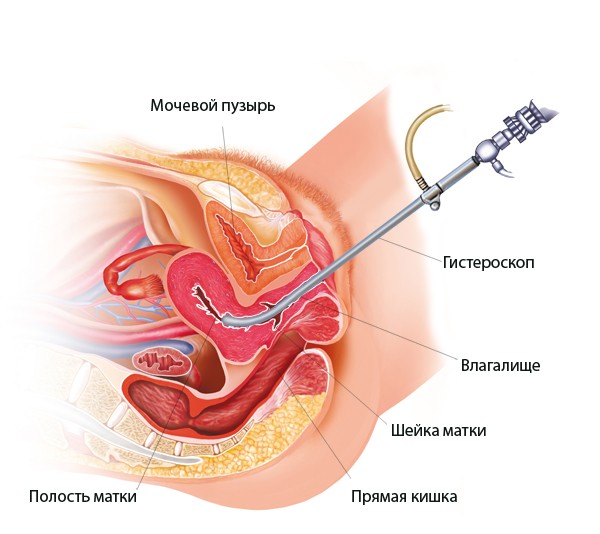
Le diagnostic de la maladie présentée doit commencer par le fait que le médecin écoute attentivement toutes les plaintes du patient. Il existe des situations où, sur la base des manifestations de l'endométrite aiguë, un diagnostic peut être posé. Cependant, pour confirmer la maladie, le médecin doit effectuer rangée suivante Actions:
- Examiner la femme fauteuil gynécologique. Un tel diagnostic lui permettra d'évaluer les sécrétions présentes : couleur, odeur et quantité.
- Prenez des écouvillons et envoyez-les pour la recherche. Les résultats des frottis aideront à découvrir la présence d'agents pathogènes de l'endométrite. Le médecin prend des frottis pour la culture pour plus définition exacte la nature de l'agent pathogène et sa réaction à certains médicaments.
- Analyse sanguine générale.
- Échographie de l'utérus. Une telle étude est désignée si nécessaire. À l'aide d'ultrasons, il est possible de détecter un épaississement de la membrane muqueuse, des caillots sanguins et purulents caractéristiques et des les trompes de Fallope, ovaires.
Thérapie
Une fois le diagnostic posé, vous pouvez procéder au traitement de l'endométrite. C'est le gynécologue qui, sur la base des résultats des tests, pourra élaborer un schéma thérapeutique efficace.
L'endométrite et la grossesse peuvent ne pas dépendre l'une de l'autre si mesures thérapeutiques ont commencé à temps et il n'y a pas eu de complications. Le traitement de l'endométrite doit avoir lieu dans ambulatoire sous la supervision directe du médecin traitant. Le schéma thérapeutique prévoit le plan d'action suivant :
- médicaments antibactériens;
- antibiotiques;
- nettoyage mécanique de la cavité utérine;
- nettoyer le plasma des toxines et des bactéries nocives.
Comment traiter la maladie en phase aiguë?
Diagnostic précoce de l'endométrite aiguë et thérapie moderne Vous pouvez prévenir toutes les complications et tomber enceinte en toute sécurité. L'endométrite aiguë peut être traitée avec le plan d'action suivant :
- Immunomodulateurs et vitamines.
- Antibiotiques. Les médicaments suivants sont prescrits : Metril en association avec des céphalosporines par voie intraveineuse. La durée du traitement est de 5 à 10 jours.
- Si, après un avortement, des restes de fœtus ou de placenta ont été retrouvés, il est conseillé de répéter le curetage de la cavité utérine.
- Traitement de l'endométrite avec des méthodes physiothérapeutiques.
Comment traiter une maladie en phase chronique ?
L'endométrite chronique a ses propres symptômes, différents de la forme aiguë. Par conséquent, le traitement de l'endométrite chronique consiste à arrêter spécifiquement l'agent causal de la maladie.
Tout d'abord, le médecin doit prendre des frottis pour la culture et vérifier la sensibilité un certain genre agent pathogène pour divers médicaments antibiotiques. Après cela, il pourra élaborer un schéma thérapeutique spécifique pour l'endométrite chronique. Le suivant est attribué schéma efficace thérapie, y compris réception commune antibiotiques et antiviraux.
Plus traitement efficace l'endométrite chronique est une entrée médicaments dans la muqueuse de l'utérus. Cette approche contribue à la concentration du montant maximal médicaments au site de l'inflammation. En plus de ce qui précède, les méthodes thérapeutiques suivantes sont utilisées pour traiter l'endométrite chronique:
- l'hormonothérapie. C'est là que les contraceptifs oraux entrent en jeu. De tels événements doivent être effectués dans le cas où une femme rêve de grossesse et que l'endométrite chronique n'interfère pas avec cela.
- Séparation des adhérences formées par la méthode chirurgicale.
- Physiothérapie pour le traitement de l'endométrite chronique. Si l'état du patient est revenu à la normale, il est conseillé d'utiliser des méthodes de thérapie physiothérapeutique. Ils augmentent l'écoulement de mucus et de pus de la cavité utérine et améliorent également les fonctions réparatrices locales.
Thérapie de l'endométrite purulente
Le traitement de l'endométrite chronique de nature purulente comprend le nettoyage mécanique des tissus morts et du pus de la cavité utérine. Cette manipulation se caractérise sensations désagréables, donc ils l'exécutent sous anesthésie générale. Après cela, des médicaments hormonaux sont prescrits.
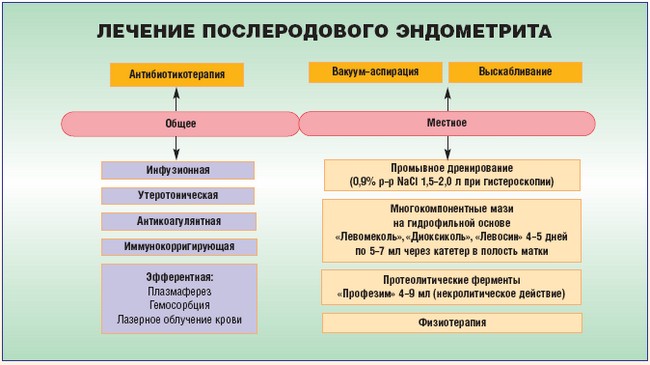
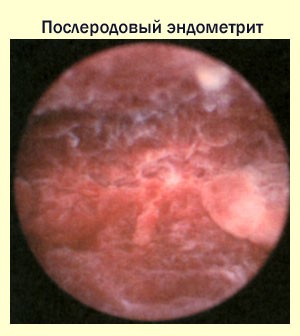
L'endométrite post-partum survient après un retrait infructueux du placenta après l'accouchement. Le traitement de cette forme de la maladie comprend la prise d'antibiotiques. Le schéma thérapeutique est compilé individuellement pour chaque femme qui allaite. L'endométrite post-partum diagnostiquée en temps opportun ne nécessite pas de cours de rééducation. Pour que l'endométrite post-partum disparaisse, il est nécessaire d'être sous la surveillance d'un médecin tout le temps et de remplir tous ses rendez-vous.
Méthodes préventives
S'il existe une possibilité que l'endométrite post-partum se forme, la prévention comprend la prise de médicaments antibactériens. La prévention après la thérapie repose sur la mise en œuvre de toutes les normes sanitaires pendant saignement utérin, avortement, accouchement. Un préalable est une visite régulière chez le gynécologue, qui serait en mesure d'identifier en temps opportun toutes les pathologies. Pour vous protéger des exacerbations de l'endométrite, vous devez constamment renforcer votre système immunitaire.
L'endométrite est dangereuse maladie féminine, qui se produit le plus souvent en raison du non-respect des normes sanitaires lors de manipulations telles que l'accouchement et l'avortement. symptômes caractéristiques les pathologies sont écoulement purulent des organes génitaux et de la fièvre. Le traitement de la maladie est choisi individuellement, en tenant compte de la forme de la maladie: chronique ou aiguë.
Si vous pensez avoir également des symptômes caractéristiques de cette maladie, un médecin peut vous aider.

