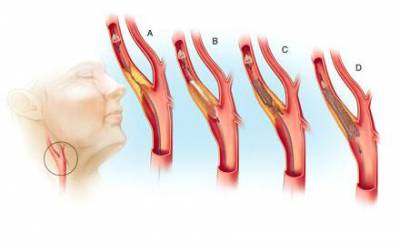
Удаление холестериновых бляшек на сонной артерии отзывы. Эверсионная каротидная эндартерэктомия. Противопоказания к проведению операции на сонных артериях
Сонные артерии играют в нашем организме очень важную роль, потому что отвечают за снабжение кровью большей части тканей и органов, а также головного мозга. Если этот процесс нарушается, страдает сам головной мозг, что может привести к печальным последствиям. К сожалению, атеросклероз сонных артерий и приводит к серьезным осложнениям. Почему начинает развиваться именно такой вид атеросклероза?
Причины образования бляшек
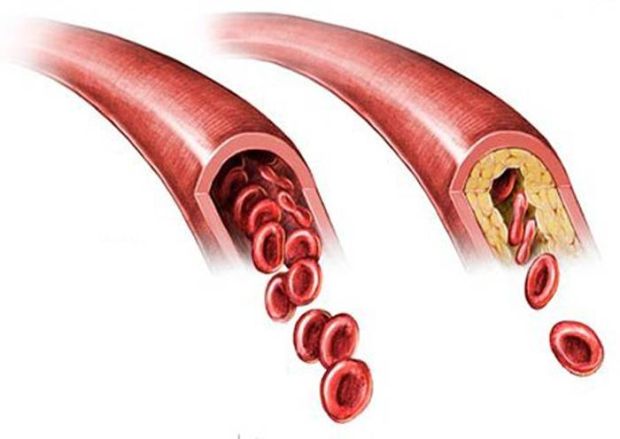
Нормальная и суженная сонная артерия
Чаще всего бывает так, что поражение сонных артерий атеросклерозом происходит после того, как этот недуг уже поразил артерии других бассейнов. Закупорка сонной артерии происходит из-за того, что в артерии появляется атеросклеротическая бляшка. Конечно же, это является отклонением от нормы, так как стенка сосуда должна быть гладкой, а сам просвет должен быть свободным.
Атеросклероз поражает сонные артерии по таким же причинам, как и другие сосуды. Среди причин есть те, которые связаны с образом жизни, а также внутренние причины, связанные с определенными заболеваниями. Перечислим основные из них.
- Атеросклероз других сосудов и артерий.
- Курение.
- Неправильное питание.
- Лишний вес.
- Сахарный диабет.
- Гипертония.
Симптомы заболевания
Очень часто это заболевание проходит бессимптомно, что еще больше сказывается на осложнениях и процессе лечения. Однако если более внимательно отнестись к состоянию своего здоровья, то можно увидеть определенные симптомы атеросклероза, которые дадут повод для срочного посещения врача.
Симптомы заболевания разные
Важно не упускать из виду транзиторные ишемические атаки, которые периодически повторяются. Они происходят как раз из-за того, что в головной мозг поступает недостаточное количество крови. Симптомы такой атаки обычно полностью перестают себя проявлять через сутки, но это может случиться и раньше, даже через час после начала. Не стоит ждать, когда же такой приступ повторится вновь, уже после первого случая нужно поспешить к врачу, чтобы избежать осложнений, например, инсульта. Симптомы ишемической атаки следующие:
- слабость;
- состояние оцепенения;
- покалывание и зуд в руке, ноге или в одной половине тела;
- нечленораздельная речь;
- потеря контроля над одной конечностью;
- потеря зрения на один глаз.
Все это является серьезным поводом для того, чтобы идти к врачу и проводить тщательную диагностику, которая поможет выявить атеросклероз сонных артерий. Что она в себя включает?
- Аускуляция сонных артерий. Ее цель - выявить вихревой поток, который говорит о сужении артерии.
- Измерение артериального давления.
- Ультразвуковое допплеровское исследование. Оно позволяет оценить кровоток и структуру в сосуде.
- Компьютерная томография. Структура сонных артерий определяется рентгеновским излучением и рентгеноконтрастным веществом.
- Магнитно-резонансная ангиография. Она также помогает оценить кровоток и структуру, но уже при помощи излучения магнитного поля.
После получения всех результатов врач поставит точный диагноз и приступит к назначению эффективного лечения.
Методы лечения
Каротидная эндартерэктомия
Лечение атеросклероза сонных артерий проводится по такому же принципу, как и лечение других видов атеросклероза. Первое, что нужно сделать - привести в порядок свой образ жизни, что включает в себя отказ от вредных привычек, нормализацию питания и умеренную физическую активность.
Врач может назначить препараты, которые снижают уровень холестерина и нормализуют липидный обмен. Лекарства, разжижающие кровь, помогут предупредить образование сгустков крови. Могут быть назначены препараты, контролирующие кровяное давление.
В тяжелых случаях заболевания проводится хирургическое лечение.
- Каротидная эндартерэктомия. Этот способ позволяет удалить бляшку, которая перекрывает поток крови. Такая операция позволяет в дальнейшем предотвратит риск возникновения инсульта.
- Стентирование и каротидная ангиопластика. Данные хирургические вмешательства обычно выполняются в том случае, если нельзя проводить каротидную эндартерэктомию. На место стеноза устанавливается маленький стент, препятствующий последующему суживанию артерии.
Что может произойти, если заниматься самостоятельным лечением или вообще махнуть на него рукой?
Последствия
Самое серьезное, что может случиться при данном заболевании - это инсульт, что означает большую угрозу жизни человека. Инсульт может проявиться в нескольких вариантах.
Процесс образования тромба и инсульта
Разрыв бляшки. Кусочек бляшки отрывается и попадает в небольшие артерии головного мозга. Происходит их закупорка, что приводит к блокаде кровоснабжения участка мозга, которые погибает.
Чтобы этого всего не произошло, нужно не только вовремя начать лечиться, но и придерживаться профилактических мер для предупреждения атеросклероза.
атеросклероз сонных артерий. лечение
Болезни сосудов.
Методы диагностики и лечения
Атеросклероз сонных артерий. Лечение
Через сонные артерии, проходящие на шее, происходит кровоснабжение органов, расположенных в голове человека, в первую очередь головного мозга. При атеросклерозе на стенках артерий происходит образование холестериновых бляшек, просвет сосуда сужается, ухудшается кровоток и кровоснабжение головного мозга, что, в конечном итоге, приводит к нарушению его работы, вплоть до инсульта.
Атеросклеротические бляшки в просвете сонной артерии бывают нескольких типов, чаще всего поверхность бляшки неровная (рыхлая, крошащаяся, как «творог», кальцинированная, т.е. «каменная», особенно при сахарном диабете).
С момента ее образования на стенке сосуда кардинально меняется характер кровотока: его скорость увеличивается в зоне бляшки и резко снижается после нее. Появляется, так называемая турбулентность тока крови и при сопуствующем высоком артериальном давлении мелкие частички (кусочки) этих бляшек отрываются, летят в артерии головного мозга, перекрывая просвет этих артерий. Это является причиной микроинсультов или «больших» инсультов, приводящих к параличам, парезам, и, как следствие, к инвалидизации и даже к летальным исходам!
Симптомы и диагностика
Атеросклероз сонных артерий поначалу протекает почти бессимптомно, поэтому важно очень внимательно относиться к состоянию своего здоровья.
На ранних стадиях развития заболевания больной может почувствовать внезапную слабость, покалывание в конечностях одной половины тела, головные боли и головокружения иногда с потерей сознания. Возможно внезапное ухудшение зрения в одном глазу или потеря контроля над движением конечностей, речь вдруг становится несвязной.
Это состояние называется транзиторной ишемической атакой и является, по сути, предвестником инсульта.
Если вы столкнулись с такими ощущениями, то это явный повод для немедленного обращения к врачу.
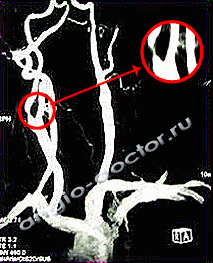
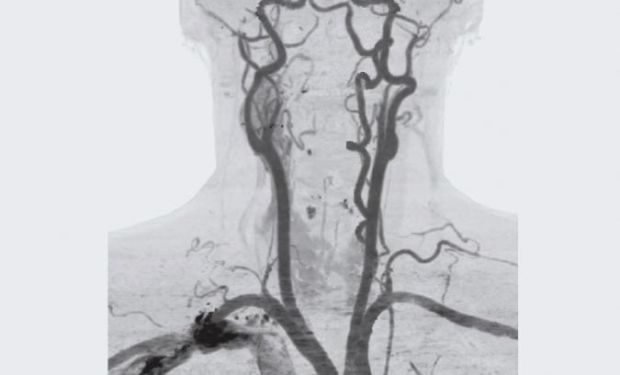
МРТ и КТ-ангиография сонных артерий.
Критический стеноз (сужение просвета на 85%) внутренней сонной артерии.
Для диагностики атеросклероза сонных артерий проводится:
- Аускультация артерий;
- Измерение артериального давления;
- УЗИ сонных артерий (дуплескное сканирование);
- Компьютерная томография (КТ) или КТ-ангиография;
- Магнитно-резонансная томография (МРТ) или МРТ-ангиография.
Обычно метод ультразвукового доплеровского исследования дает достаточно информации для диагностирования заболевания, в некоторых случаях, для более точной диагностики применяется КТ- или МРТ-ангиография сонных артерий.
Метод ангиографии применяется реже, только в случаях, если диагностика другими методами не дает нужного результата.
Обусловлено это тем, что при этом методе обследования возможно травмирование атеросклеротической бляшки и, как следствие этого, ишемическая атака или инсульт.
Профилактика
Для профилактики атеросклероза сонных артерий необходимо придерживаться несложных правил поведения в своей повседневной жизни:
- в первую очередь следует отказаться от пагубной привычки табакокурения;
- вести активный образ жизни – заниматься физическими упражнениями с посильной нагрузкой;
- следить за массой тела;
- соблюдать диету;
- контролировать уровень холестерина и сахара в крови, особенно при сахарном диабете.
Способы лечения
Лечение атеросклероза сонных артерий зависит от тяжести заболевания и общего состояния здоровья всего организма человека.
- На начальных стадиях заболевания врач (сосудистый хирург) может назначить медикаментозное лечение заболевания, включающее прием препаратов для снижения уровня холестерина в крови, нормализации липидного обмена.
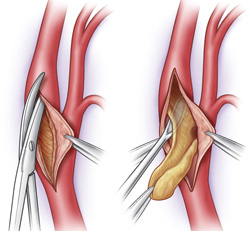
- Хирургическое лечение атеросклероза сонных артерий применяется в случаях, когда требуется удаление атеросклеротической бляшки – как единственный путь для восстановления просвета артерии и профилактики возможного инсульта. Удаление холестериновой бляшки под общим наркозом через небольшой разрез в месте ее прикрепления называется каротидной эндартерэктомией.
Хирургическое лечение атеросклероза сонной артерии. Схема операции
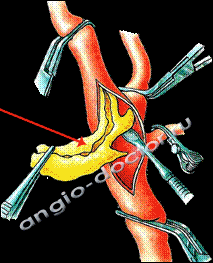
Удаление атеросклеротической бляшки из просвета сонной артерии, желтым цветом показана бляшка.
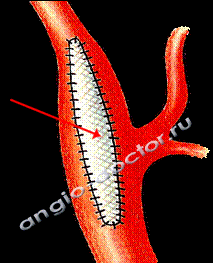
После удаления бляшки, вшита заплата для расширения просвета артерии и улучшения кровотока.
- Еще один метод хирургического лечения этого заболевания — баллонная ангиопластика и стентирование.
Атеросклероз сонных артерий и профилактика ишемического инсульта
Что такое ишемический инсульт и преходящее нарушение мозгового кровообращения?
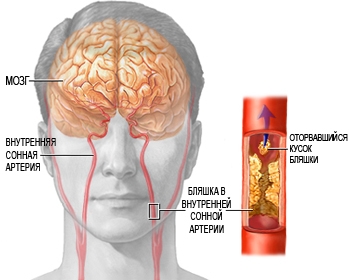
По мере прогрессирования атеросклероза происходит увеличение атеросклеротической бляшки на внутренней стенке сонной артерии. Соответственно возрастает риск развития инсульта. Прогрессирование атеросклеротического поражения (стеноза) сонных артерий приводит к развитию хронической ишемии головного мозга. При отрыве части атеросклеротической бляшки, ее частица (эмбол), с током крови по сонным артериям попадает в головной мозг, блокируя поступление крови к определенному участку мозга (эмболия), вследствие чего развивается инфаркт мозга.
В зависимости от размера частицы, и того куда, в конечном счете, попадает эмбол, эмболия может не проявляться никакими признаками вообще или вызывает преходящее нарушение мозгового кровообращения (транзиторная ишемическая атака), или инсульт.
Если функция поврежденного участка мозга восстанавливается полностью в течение 24 часов, эпизод называют преходящим нарушением мозгового кровообращения или транзиторной ишемической атакой (малым инсультом). Если признаки повреждения головного мозга не проходят через 24 часа это состояние называют инсультом.
Какие симптомы являются предвестниками ишемического инсульта?
Предвестниками инсульта являются симптомы, характерные для хронической ишемии головного мозга:

- Головная боль.
- Головокружение.
- Нарушение сна.
- Повышенная утомляемость при физических и умственных нагрузках.
- Трудность концентрации внимания и забывчивость.
- Шум в ушах или тяжесть в голове.
Необходимо отметить, что при отсутствии адекватного лечения, ишемия мозга прогрессирует и приводит к острому нарушению мозгового кровообращения (инсульт) или способствует развитию сосудистой деменции (слабоумие). Поскольку к вышеуказанным проявлениям может приводить как атеросклероз сосудов головного мозга так и атеросклероз сосудов шеи, единственным способом выяснить причину, назначить правильное лечение атеросклероза. Это значит обеспечить надежную профилактику инсульта, является проведение современного обследования.
Какие признаки и симптомы инсульта и транзиторных ишемических атак?
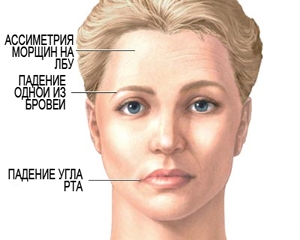
- Нарушения (затруднение) речи.
- Нечувствительность, слабость, паралич одной стороны тела или лица.
- Потеря зрения в одном глазу.
- Проблемы с равновесием или координацией.
Как уже отмечалось выше, если данные изменения полностью регрессируют в течение суток, у пациента диагностируется ТИА, если более 24 часов - ишемический инсульт.
Существует также понятие «микроинсульт», которое не является медицинским термином, а используется для описания инсульта, приведшего к инфаркту небольшой зоны мозга и, как следствие этого, проявляющегося «стертой» симптоматикой с быстрой реабилитацией. Однако, микроинсульт можно расценивать как предвестник ишемического инсульта. Примерно у половины больных в течение последующего года развивается «большой» инсульт.
Как выявить атеросклероз сосудов головного мозга и сонных артерий?
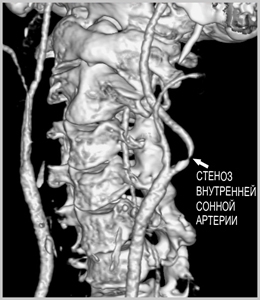
Некоторые из нижеприведенных исследований позволяют выявить заболевание сонных артерий до развития инсульта, что позволяет вовремя осуществить профилактику этого грозного состояния.
На уровне осмотра можно выявить «Каротидный шум» - это неправильный звук (систолический шум) выслушиваемый стетоскопом на шее в проекции сонных артерий из-за сужения сонной артерии, или различие в пульсе между двумя сторонами шеи. Он говорит о высоком вероятности поражения сонной артерии.
Лечение атеросклероза сосудов головного мозга и сонных артерий
При выявлении выраженного, но не проявляющегося атеросклероза сонных артерий лечение становится необходимым. Лечение направленно на предотвращение прогрессирования атеросклероза и профилактику инсульта. Основными направлениями терапии у пациентов с атеросклерозом церебральных сосудов и магистральных сосудов шеи является:
- коррекция нарушения функции органов эндокринной системы (в первую очередь, сахарного диабета),
- нормализация уровня холестерина крови (достигается соблюдением диеты и приемом лекарственных препаратов статинов),
- нормализация уровня артериального давления,
- отказ от курения.
Обязательно назначаются препараты для уменьшения вероятности формирования сгустка крови (тромба). Чаще всего назначаются препараты типа аспирина (тромбоАСС, кардиомагнил), или Плавикс.
Хирургическая профилактика ишемического инсульта
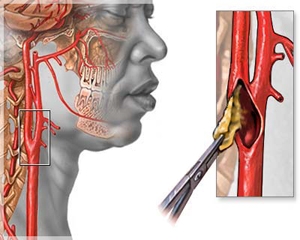
При значительном сужении сонной артерии атеросклеротической бляшкой обычно применяется эндартерэктомия сонной артерии. Хирургическая операция, которая включает в себя вскрытие просвета пораженной сонной артерии и удаление из неё атеросклеротической бляшки. Эта процедура хорошо отработана, обеспечивает длительный положительный результат в виде профилактики ишемического инсульта на многие годы. Н несет минимальный риск у большинства пациентов. Пребывание в клинике - обычно 24-48 часов.
Большинство пациентов испытывает небольшой дискомфорт и способно возвратиться к обычным действиям после лечения через короткий период выздоровления (7-14 дней).
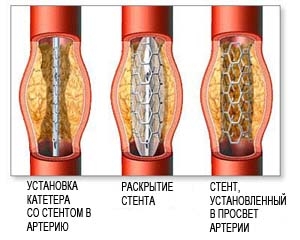 Как альтернатива хирургическому лечению используется внутрисосудистая (эндоваскулярная) методика. Баллоная ангиопластика со стентированием. В настоящее время в международных исследованиях проводится оценка эффективности данной методики для лечения атеросклероза сонной артерии. Эта процедура выполняется вместе с ангиографией под местной анестезией через прокол в паху.
Как альтернатива хирургическому лечению используется внутрисосудистая (эндоваскулярная) методика. Баллоная ангиопластика со стентированием. В настоящее время в международных исследованиях проводится оценка эффективности данной методики для лечения атеросклероза сонной артерии. Эта процедура выполняется вместе с ангиографией под местной анестезией через прокол в паху.
Суть процедуры во внутрисосудистом подведении к месту сужения сонной артерии специального катетера с баллоном. При раздувании баллона в просвете сонной артерии проводится расширение суженного участка. Для закрепления эффекта выполняется стентирование расширенной сонной артерии путем установки внутреннего стента (каркаса) сосуда. Период восстановления после ангиопластики со стентированием также очень мал.
Запишитесь на прием
Сосудистый центр им. Т.Топпера оказывает квалифицированную помощь по всем видам заболеваний сосудов.
Медицинская статистика свидетельствует, что причиной свыше 30% инсультов является атеросклероз сонных артерий. Опасность этого недуга состоит в том, что его очень сложно выявить на начальной стадии развития, когда атеросклеротическая бляшка только формируется. Дело в том, что эта болезнь может длительное время развиваться без каких-либо симптомов и патологий, а последствия атеросклероза иногда становятся непредвиденными и разрушительными (к примеру, инвалидность или даже смерть). О причинах заболевания, его симптомах, диагностировании, профилактике и лечении и пойдет речь в этой статье.
Как развивается заболевание?
Снабжение головного мозга кровью (а следовательно, кислородом и полезными веществами) обеспечивают две сонные и две позвоночные артерии. В здоровом состоянии стенки этих сосудов имеют гладкую и эластичную внутреннюю поверхность. Повышение уровня холестерина крови может привести к новообразованиям на внутренних стенках сосудов, которые разрастаются и вызывают стеноз (сужение просвета). Атеросклеротическая бляшка располагается чаще всего в месте разветвления сонной артерии на две отдельные магистрали. Разросшаяся бляшка при этом может перекрыть внутренний просвет более чем на 65 - 70%, что значительно ухудшает ток крови и ведет к кислородному голоданию мозга.
Атеросклероз сонных артерий часто является причиной инсульта
Каковы причины?
Причины, вызывающие подобные изменения в сосудистой системе организма, могут быть самыми разнообразными, а именно:
- старение организма – первая атеросклеротическая бляшка появляется после 35- 40 лет;
- неправильное питание – употребление большого количества тяжелых жиров, жареной пищи, кондитерских изделий и сладостей и вместе с тем скудность или полное отсутствие в меню свежих овощей и фруктов;
- вредные привычки – употребление алкоголя и курение очень негативно сказываются на состоянии сосудов;
- хронические болезни и наследственность – эти факторы могут вызвать изменение в работе того или иного органа;
- ожирение и отсутствие физической активности – сидячий образ жизни, предпочтение компьютера и телевизора активным прогулкам, пикникам и загородным поездкам.
Все эти факторы неизменно приводят к тому, что атеросклеротические бляшки закупоривают сосуды кровеносной системы во многих частях организма. Такое состояние сосудов может спровоцировать тромбоз сосудов, в том числе и сонной артерии.
Методы диагностирования
Очень часто атеросклеротическая бляшка может находиться длительное время внутри сосуда, а человек даже не догадается о ее существовании. В других случаях недуг развивается очень стремительно, и этот процесс сопровождают ощутимые симптомы:
- покалывание в одной из конечностей – руке или ноге, как будто она занемела;
- ухудшение зрения в одном глазу;
- нечленораздельная речь;
- потеря контроля над одной из конечностей.
При проявлении подобных состояний следует немедленно обратиться в медицинское учреждение, где врач назначит обследование и лечение.
![]()
Ангиография позволяет выявить атеросклероз и установить степень сужения сонной артерии
Выявить атеросклероз сонной артерии можно с помощью таких процедур:
- Аускуляция.
- Ультразвуковое допплеровское исследование.
- Магнитно – резонансная ангинография.
- Компьютерная томография.
- Измерение давления тонометром.
Атеросклеротическая ткань в сосуде, обнаруженная при диагностике, иногда на 3/4 перекрывает сосуд. Такая проблема требует немедленного оперативного вмешательства и возобновления нормального тока крови. А для этого очень важно подобрать правильное лечение.
Медикаментозное и оперативное лечение
Лечение при атеросклерозе всегда зависит от полученных результатов диагностирования. На основе этой информации лечащий врач ставит точный диагноз и назначает консервативное лечение или операцию.
Медикаментозное лечение назначают, если атеросклеротическая ткань не перекрывает 70% просвета сосуда. При этом назначают специальную диету и препараты, снижающие содержание холестерина в крови.
Если атеросклеротическое образование перекрывает сосуд более чем на ¾, требуется его немедленное удаление. Пациенту предстоит операция в условиях специализированного отделения, суть которой в выполнении небольшого разреза на сосуде и извлечении вредоносной ткани.
При тяжелой степени сужения возобновить нормальный кровоток позволяет стентирование сонной артерии
Профилактика – залог долголетия
Чтобы избежать неприятных сюрпризов с сосудами, в том числе и головного мозга, достаточно выполнять несколько простых правил:
- вести активный образ жизни (чаще выбираться в лес, на речку или дачу, совершать неспешные пешие прогулки или просто ходить на работу пешком);
- употреблять в пищу побольше овощей и фруктов. Они богаты витаминами, микро- и макроэлементами и клетчаткой;
- избегать жирной, жареной и химической пищи, обработанной жидким дымом или содержащей много "ешек";
- избегать алкоголя и курения (в том числе и пассивного) – они губительно влияют на организм;
- делать зарядку – простые упражнения в течение 5-10 минут по утрам позволят находиться целый день в хорошей форме;
- избегайте стрессов – их негативное влияние разрушает не только жизнь человека, но и его организм.
Очень важно в целях периодически посещать врача и проходить обследования. Ведь чем раньше будет обнаружено образование склеротических бляшек в сосудах, тем эффективнее будет лечение. А при ведении правильного образа жизни можно снизить риск появления заболевания и свести его к минимуму даже в преклонном возрасте. Будьте здоровы!
Каротидная эндартерэктомия - это хирургическое вмешательство или операция, целью которой является удаление из сонных артерий атеросклеротических бляшек и носящая профилактический характер, позволяя предотвратить инсульт и преходящие нарушения мозгового кровообращения (предвестники инсульта).
Сонные артерии - это артерии, расположенные в области шеи и обеспечивающие кровоснабжение и питание кислородом головного мозга. При старении, системном атеросклерозе, различных обменных нарушениях, генетической предрасположенности в стенке этих артерий могут откладываться холестерин и жиры, что приводит к образованию атеросклеротических бляшек.
Рис.1 Атеросклеротическая бляшка в просвете сонных артерий
Увеличиваясь в размерах бляшки постепенно приводят к сужению (стенозу) этих артерий, нарушению их проходимости и кровоснабжения головного мозга. Прогрессирующее накопление продуктов обмена жиров и постоянный турбулентный кровоток, возникающий из-за сужения, могут привести к повреждению бляшки и ее нестабильности.
Под действием различных факторов, чаще всего это перепад артериального давления, может произойти разрушение бляшки с попаданием ее содержимого в просвет артерии и образованием тромба с миграцией в сосудистую систему головного мозга. Результатом такой цепочки событий становится острое нарушение мозгового кровообращения или инсульт.
Каротидная эндартерэктомия как раз и позволяет своевременно прервать этот жизнеугрожающий каскад патологических событий, по сути являясь профилактической операцией. То есть выполнение каротидной эндартерэктомии на этапе формирования значимой для кровообращения атеросклеротической бляшки позволяет снизить вероятность развития инсульта до 0%.
Как показали многочисленные исследования, проведенные в Соединенных Штатах, инсульт является третьей ведущей причиной смерти в целом и занимает второе место среди причин смерти женщин. Среди пациентов, перенесших инсульт, по различным данным 50-75% имели атеросклеротическое поражения сонных артерий, и выполнение ранней каротидной эндартерэктомии помогает предотвратить развитие инсульта.
К настоящему времени проведен целый ряд проспективных рандомизированных исследований, в которых произведено сравнение эффективности и безопасности каротидной эндартерэктомии с медикаментозной терапией у симптомных и бессимптомных пациентов. Данные большинства из них подтвердили, что каротидная эндартерэктомия характеризуется лучшим профилактическим мероприятием, позволяющим защитить от инсульта, нежели применение только медикаментозной терапии у больных с симптомами .
Какие показания к каротидной эндартерэктомии существуют?
Как показывает практика, каротидную эндартерэктомию как метод хирургического лечения необходимо рассматривать для любого пациента со стенозом внутренней сонной артерии (реже общей сонной артерии), для которых операция существенно улучшит качество жизни и гарантировано позволит предотвратить инсульт по сравнению с медикаментозным лечением.
Для симптомных пациентов с низким хирургическим риском и прогнозируемой частотой осложнений и смертности (инсульт и смерть) менее 6%, достоверными показаниями к каротидной эндартерэктомии являются следующие:
- одна или несколько транзиторных ишемических атак (ТИА) в течение последних 6 месяцев и стеноз сонных артерий более 50-60%
Принятыми, но по-прежнему обсуждаемыми в научном сообществе, показаниями являются следующие:
- ипсилатеральная (то есть на стороне поражения) ТИА и стеноз сонной артерии более 70%, в сочетании с необходимостью выполнения (АКШ)
- прогрессирующий инсульт и стеноз сонной артерии более 70%
Для бессимптомным пациентов с низким хирургическим риском и прогнозируемой частотой осложнений и летальности менее 3%, доказанным показанием к каротидной эндартерэктомии является стеноз внутренней сонной артерии более 60-65%, являющийся гемодинамически значимым и увеличивающим риск нестабильности бляшки.
Американской Ассоциацией Сердца (AHA) и Американской Ассоциацией Инсульта (ASA) разработаны современные рекомендации для хирургической профилактики инсульта у пациентов перенесших инсульт или ТИА и касающиеся использования каротидной эндартерэктомии у этих пациентов:
- каротидная ангиопластика и стентирование (КАС) может быть использована в качестве операции у симптомных пациентов со средним или низким риском осложнений, ассоциированных с эндоваскулярным вмешательством, когда диаметр просвета внутренней сонной артерии уменьшается на >70% по данным неинвазивной визуализации или >50% по данным ангиографической визуализации или неинвазивной визуализации с подтверждением, и ожидаемой частотой перипроцедурного (интраоперационного) инсульта или смерти <6% (класс IIa; уровень доказанности B)
- при выборе метода лечения между каротидной эндартерэктомией и стентированием сонных артерий целесообразно учитывать возраст пациента; выполнение каротидной эндартерэктомии пациентам старше 70 лет связано улучшением исхода, нежели при выполнении стентирования, особенно в случаях когда перед операцией выявляется неблагоприятная к выполнению эндоваскулярного вмешательства анатомия артерий; для молодых пациентов, результаты открытой операции и стентирования с точки зрения риска перипроцедурных осложнений и долгосрочного риска ипсилатерального инсульта сопоставимы (класс IIa, уровень доказательности B)
- стентирование сонных артерий и каротидную эндартерэктомию пациентам с симптомным течением атеросклероза сонных артерий должны выполнять хирурги, имеющие личные показатели риска послеоперационного инсульта и смертности менее 6% (класс I; уровень доказательности B)
Существуют ли противопоказания к выполнению открытого вмешательства на сонных артериях?
Каротидная эндартерэктомия противопоказана при выявлении у пациента серьезного сопутствующего заболевания, резко увеличивающего риск периоперационных (связанных с операцией) осложнений или сокращения продолжительности жизни. Он также противопоказан пациентам с остроразвивающимся тяжелым инсультом или пациентам уже перенесли обширный разрушительный инсульт с минимальным восстановлением или значительным изменением уровня сознания.
Традиционно считается, что экстренная эндартерэктомия при остро возникшей окклюзии сонной артерии может трансформировать ишемический инфаркта головного мозга в геморрагический, сопровождающийся крайне высокой летальностью. Поэтому большинство исследователей склоняется к выполнению операции в плановом порядке, после стихания проявлений инсульта и достижения оптимального восстановления. Минимальные сроки такого восстановления составляют 2 месяца, при этом при оценке состояния тканей головного мозга после инсульта необходимо использовать любой из методов томографической визуализации (КТ или МРТ). Тем не менее, относительно недавно появились сообщения о регрессе неврологического дефицита после ранних вмешательств у пациентов с острым негеморрагическим инсультом, при этом авторы ссылаются на необходимость тщательного отбора таких пациентов для ранних операций.
Какие особенности кровоснабжения головного мозга нужно знать перед выполнением каротидной эндартерэктомии?
Четкое понимание анатомии сонных сосудов и смежных структур имеет решающее значение для эффективного выполнения каротидной эндартерэктомии и минимизации осложнений.
Анатомия внутренней сонной артерии и позвоночных артерий
Все так называемые брахиоцефальные артерии отходят от дуги аорты, и к ним относятся брахиоцефальный ствол, также называемый безымянной артерией, левая общая сонная артерия и левая подключичная артерия. Наиболее распространенным вариантом анатомии является деление брахиоцефального ствола на правые подключичную и общую сонную артерии, а позвоночные артерии отходят от подключичных артерий.
Каждая общая сонная артерия поднимается по шее вверх и на уровне подчелюстной области делится на наружную и внутреннюю сонные артерии. Наружная сонная артерия обеспечивает кровоснабжение тканей и некоторых органов лица, щитовидной железы и глотки, делясь на соответствующие артерии. Отличием внутренней сонной артерии является то, что она не имеет ветвей на этом уровне (так называемых экстракраниальных или внечерепных ветвей).
В области места деления общей сонной артерии или каротидного синуса имеется зона, где расположены многочисленные барорецепторы, и зона частично иннервируются нервом Геринга - ветвью IX пары черепно-мозговых нервов (языкоглоточный нерв). Они частично отвечают за регуляцию артериального давления. В области бифуркации сонной артерии расположено каротидное тело, которое функционирует в качестве хеморецептора, реагируя на изменение уровня кислорода или содержания углекислого газа в крови.
От внутренней сонной артерии отходит внутричерепная ветвь, которая носит название глазной артерии, и через которую система внутренней и наружной сонных артерий сообщаются по системе коллатеральных сосудов. Глазная артерия является частым местом эмболии (миграции тромба) из сонной артерии, в результате чего может наступить преходящая (транзиторной) слепота на один глаз (в случае если тромб мелкий и в последующем растворяется) или полной слепоты при закупорке центральной артерии сетчатки глаза. Анатомически между системами ветвей внутренней сонной артерии (передней и средней мозговыми артериями) и позвоночными артериями (задние мозговые артерии) имеются коллатеральные сообщения, формирующие так называемый Виллизиев круг.
Именно благодаря знанию анатомии бассейна брахиоцефальных артерий и наличию четкой анатомико-инструментальной картины строения виллизиева круга и других коллатералей, хирург может выстраивать тактику лечения и строить прогнозы относительно результатов операции.
Как проводится предоперационная оценка?
Атеросклероз сонных артерий может протекать как бессимптомно, так и со специфическими симптомами. Нередко клиническим проявлением атеросклероза брахиоцефальных артерий становится преходящее нарушение мозгового кровообразения или транзиторная ишемическая атака (ТИА - это состояние также называется прединсультом или малым инсультом) или же сразу инсульт. У симптомных пациентов диагностика должна начинаться с ультразвуковой визуализации бляшек в сонных артериях, выполняемой при помощи ультразвукового дуплексного сканирования. Ультразвуковая диагностика обычно позволяет получить качественную и количественную информацию о анатомии поражения сосудов, а также определить степень стеноза сонной артерии с точностью до 90-97% и характеристики атеросклеротической бляшки.
Какие осложнения могут возникнуть после операции на сонных артериях?
Гипотония
Одним из неприятных эффектов, с которым встречаются хирурги и анестезиологи при выделении сонных артерий является механическая стимуляция барорецепторов каротидного синуса, приводящая к брадикардии (замедлению ЧСС) и рефлекторному падению артериального давления (гипотонии).
Устранение этого рефлекторного влияния достигается инфильтрацией и обкалыванием зоны бифуркации и каротидного тела раствором лидокаина. Блокировка уже возникшей рефлекторной брадикардии достигается путем введения атропина сульфата. В редких случаях в послеоперационном периоде, возникающая после удаления каротидного тела брадикардия может потребовать дополнительной вазопрессорной и кардитонической поддержки, до тех пор, пока не произойдет самостоятельная компенсация данного состояния, обычно купирующаяся в течение 6-24 часов.
Артериальная гипертензия
Вмешательство на области каротидного синуса может вызвать послеоперационный дисбаланс в уровне артериального давления, чему также способствует выработка церебрального ренина в период пережатия сонных артерий и использование галогенированного фторуглерода при общем наркозе.
Адекватное предоперационное лечение больных с артериальной гипертензией имеет решающее значение для минимизации его вредного воздействия на функцию миокарда, и также позволяет снизить вероятность развития неврологического дефицита и гиперперфузии головного мозга у этих больных. Периоперационная гипертония обычно устраняется назначением нитропруссида натрия или других вазоактивных агентов, например таких как .
Гематома послеоперационной раны
Частота развития послеоперационных гематом, требующих повторного вмешательства, составляет менее 1%. Использование антиагрегантов и гепарина увеличивает риск развития кровотечений и образования подкожных гематом. Тем не менее, без этих препаратов выполнение каротидной эндартерэктомии невозможно, поскольку эти препараты существенно уменьшают риск тромбообразования и развития коронарных или цереброваскулярных осложнений. Очень редко, гематома больших размеров может привести к сдавлению внутренней сонной артерии и прилегающих к ней черепно-мозговых нервов. Одним из серьезных осложнений формирования такой гематомы является нарушение проходимости дыхательных путей, сопровождающееся возможностью развития дыхательно асфиксии или может стать потенциальным очагом присоединения инфекции, именно из-за этого большинство крупных, напряженных гематом этой области нуждаются в хирургической коррекции.
Инфекция и ложная аневризма
Раневая инфекция после каротидной эндартерэктомии явление крайне редкое. Присоединение бактериальной флоры возможно в случаях образования крупных гематом и аневризм сонных артерий, и обычно составляет не более 0,15%. Инфицированные ложные аневризмы являются показанием к полному удалению всех зараженных сосудистых тканей и окружающей инфекции мягких тканей. В идеале, если существует такая возможность, кровоснабжение можно восстановить благодаря использованию и замещению артерии аутовеной.
Если результатом присоединения инфекции становится поражение как внутренней, так и наружной сонных артерий, выполнение реконструкции может стать технически и прогностически малоэффективным, и даже опасным. При невозможности выполнения реконструкции, производят лигирование и резекцию сосудистых образований и воспаленных мягких тканей без реконструкции. Перед принятием решения о возможности выполнения операции при таких поражениях, предварительно производится оценка толерантности головного мозга к постоянной ишемии, которая может возникнуть при вынужденной перевязке артерий. Для этого выполняется ангиография с баллонной окклюзией внутренней сонной артерии.
Дисфункция черепно-мозговых нервов
Зарегистрированная частота повреждения и дисфункции черепно-мозговых нервов после каротидной эндартерэктомии колеблется от нескольких процентов до 39%. Примерно 60% этих травм проявляются развитием характерных симптомов, в основном в виде дисфункции верхнего гортанного и возвратного гортанного нервов. Такая дисфункция может проявляться охриплостью или осиплостью голоса. К счастью, в большинстве случаев это временное состояние и голосовая функция со временем восстанавливается.
Повреждение блуждающего нерва и его ветвей (возвратного и верхнего гортанного нервов)
Повреждение блуждающего нерва или возвратного гортанного нерва может быть вызвано избыточным натяжением, тракцией или прямой травмой при использовании пинцетов, зажимов или электрокоагуляции. Паралич голосовой связки на стороне операции, как правило, приводит к охриплости и нарушению эффективного кашлевого механизма. Одностороннее повреждение блуждающего нерва или возвратного гортанного нерва может протекать асимптомно, но может стать препятствием при планировании вмешательства на сонной артерии с другой стороны.
Для этого, при планировании следующего этапа оперативного лечения на другой сонной артерии, пациентам рекомендуется консультация оториноларинголога перед каротидной эндартерэктомией. Верхний гортанный нерв отвечает за качество голоса, в частности за диапазон высоких звуковых частот.
Травма подъязычного нерва
Мобилизация подъязычного нерва обычно необходима при выявлении высокой бифуркации сонной артерии. Для профилактики повреждения этого нерва, необходимо с особой осторожностью выделять сонную артерию в области отхождения наружной сонной артерии и ее ветвей, поскольку в этой области от нерва отходит шейная ветвь подъязычного нерва. Повреждение этого нерва клинически может проявляется отклонением языка в сторону операции, но при более грубой травме може привести к появлению проблем с жеванием, глотанием пищи или нарушению речи.
Повреждение языкоглоточного нерва
При выполнении доступа к стандартной бифуркации сонной артерии, языкоглоточного нерва, как правило, не видно. Однако, при выполнении более протяженного направленного вверх разреза при высокой бифуркации сонной артерии или высоком поражении внутренней сонной артерии, возможна травматизация этого нерва. Этот нерв может быть травмирован при неправильном наложении зажима, рассечении двубрюшной мышцы или отсечении шиловидного отростка при высоком доступе к сонной артерии. Травма языкоглоточного нерва обычно вызывает паралич среднего констриктор глотки, и может вызвать затруднения при глотании твердой пищи.
Синдром Горнера
Синдром Горнера может возникать после повреждения восходящих симпатических волокон в области языкоглоточного нерва.
Повреждение ветвей лицевого нерва
Крайняя нижнечелюстная ветвь лицевого нерва может быть повреждена при расширении разреза по направлению к углу нижней челюсти, но наиболее типичным является его временная дисфункция, возникающая в результате воздействия лапок ранорасширителя. Травма этого нерва приводит к умеренному провисанию угла рта на стороне операции. Травма ветвей лицевого нерва можно избежать благодаря ограничению разреза и перехода его на эту область, и эпизодическим попеременным расслаблением ранорасширителя.
Гиперперфузия и кровоизлияние в головной мозг
Классической картиной гиперперфузии и синдром кровоизлияния головного мозга является односторонняя головная боль, мигренеподобный приступ и кровоизлияние, возникающие на 2-7 день послеоперационного периода. Частота развития гиперперфузии может достигать 2-3%, а прогрессирование до такого осложнения как кровоизлияния в головной мозг до 0,2-0,8% случаев. Это достаточно серьезное осложнение может быть минимизировано путем подбора грамотной гипотензивной терапии и стабилизации артериального давления накануне операции, а также выбора оптимальной тактики и этапности лечения при значимых бикаротидных двусторонних стенозах.
Какова ориентировочная стоимость каротидной эндартерэктомии?
Каротидная эндартерэктомия одна из наиболее распространенных операций, выполняемых сосудистыми хирургами. В настоящее время в большинстве государственных клиник нашей страны эта операция выполняется абсолютно бесплатно в рамках финансирования фондом обязательного медицинского страхования (ОМС) или за счет квоты Министерства Здравоохранения Российской Федерации. Каротидная эндартерэктомия является достаточно сложным вмешательством и должна выполняться в отделениях сосудистой хирургии, обладающих большим опытом выполнения подобных вмешательств, именно поэтому она чаще всего выполняется в крупных медицинских федеральных центрах.
К сожалению, пациентам в силу различных обстоятельств не всегда удается попасть в такие центры и получить бесплатное лечение, поэтому приходится обращаться в различные коммерческие клиники. Диапазон цен на операцию в Москве и стоимости каротидной эндартерэктомии варьирует от 20 до 65 тыс. рублей. Но следует заметить, что за рубежом затраты на выполнение операции на сонной артерии на порядок выше и достигают 15000 долларов США, причем не во всех странах такое лечение покрывается стандартной медицинской страховкой.
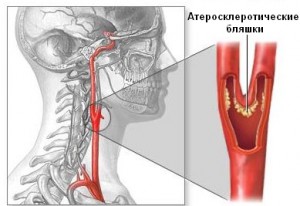
Атеросклероз сонных артерий – одно из самых опасных заболеваний, которое может грозить человеку не только ухудшением самочувствия, но и потерей трудоспособности, и даже привести к летальному исходу. Бляшки в сонной артерии ухудшают кровоснабжение мозга и тем самым лишают его питания и возможности нормально функционировать. По своему составу бляшка здесь – по сути то же самое, что и в других сосудах, а именно – отложение холестерина. Вкупе с соединительной тканью и прочими липидными фракциями бляшка в сонной артерии становится прочным образованием. При этом происходит закупорка, или стеноз сосуда. Затруднение кровотока может даже стать причиной тромбоза сонной артерии или инсульта головного мозга. Если в нормальном состоянии диаметр сонной артерии максимальный, то при наличии отложений в виде бляшки просвет может ссужаться более, чем наполовину. Для пациента также важно знать, что наличие бляшки в сонной артерии говорит о том, что они с большой долей вероятности присутствуют в других сосудах, ведь здесь они появляются в последнюю очередь, а значит, лечить это заболевание нужно как можно быстрее.
Как в сонной артерии образуется бляшка
В шейном отделе каждого человека проходят сразу 2 сонные артерии, плюс 2 позвоночные с левой и правой стороны. Через эти артерии шейного отдела позвоночника кровь поступает к лицу и мозгу. По сравнению с током крови в позвоночнике, в шейном отделе все происходит намного интенсивнее, а любое отклонение от нормы значительно снижает кровоток и ухудшает качество жизни человека. Именно поэтому значимость сонных артерий столь высока.
Конечно, процесс происходит не за один день и даже порой не за один год, однако для появления болезни характерна некоторая последовательность изменений, происходящих в организме человека. Во-первых, для того, чтобы такие изменения произошли, у человека должны иметься некоторые предпосылки и благоприятные условия. Это может быть микроскопический разрыв на сонной артерии, где с большей долей вероятности будет откладываться холестерин. Замедленный кровоток на определенном участке – еще одна возможность для того, чтобы в этом месте в дальнейшем сформировалась бляшка. Наконец, врачи отмечают, что очень часто такая проблема возникает на месте развилки сонной артерии, где стенки сосудов более тонкие.
Итак, прямыми предпосылками к появлению холестериновых наростов на стенках сонной артерии является чрезмерное употребление жирной, богатой липопротеинами низкой плотности, пищи.
Для здорового человека увеличение калорийности рациона вряд ли приведет к проблемам в сердечно-сосудистой системе, однако если переедание происходит регулярно, то защитные механизмы организма начинают давать сбой. Если обычно пристеночные ферменты помогали расщеплению жира, то при избытке высококалорийной еды они не справляются с тем объемом работы, который им предстоит совершить. И вот, в полости сосудов и артерий формируются сложные соединения из липидов, протеинов и холестерина. Эти небольшие комочки могут мигрировать в сосудистой системе и прикрепиться к самому слабому месту, где пристеночная поверхность рыхлая и отечная. Вполне вероятно, что это прикрепление произойдет именно в сонной артерии.
После того, как жировой шарик присоединился к стенке, происходит нарастание свежей соединительной ткани. Специалисты называют эту стадию липосклерозом. Спустя некоторое время нарост уже основательно сформируется и закрепится на стенке. Далее атеросклеротическая бляшка будет продолжать увеличиваться.
Специалисты разделяют склеротическую бляшку на две части – ядро и покрышка (внешний слой). Ядро состоит из свободного холестерина с небольшим количеством эфира, который помогает закреплению. Возле ядра можно заметить «пенистые» клеточные структуры. Это макрофаги, которые по большей части состоят из жиров. С течением времени жировые компоненты поражают макрофаги и проникают внутрь ядра.
Внешний слой атеросклеротической бляшки – это фиброзная оболочка с эластином и коллагеновыми волокнами. Процентное содержание коллагена и эластина напрямую влияет на способность покрышки к разрыву.
На первоначальных этапах бляшки в сонной артерии не столь крепки. Их содержимое можно назвать полужидким, а значит, способным к растворению. Конечно, если бы человек узнал об их существовании в этот момент, то лечение было бы куда проще. К слову, даже на этом этапе атеросклеротическая бляшка уже представляет большую опасность. При отрыве отдельных элементов нароста может произойти полное закрытие сосуда. Такая блокировка просвета сонной артерии происходит в том случае, если оторвавшаяся часть остановится на другом, более узком участке, например на месте развилки.
Со временем внешняя оболочка уплотняется. В ней накапливаются соли кальция, которые дополнительно придают ей твердость. Так начинается финальный этап формирования атеросклеротической бляшки – атерокальциноз. Сейчас эта холестериновая бляшка растет медленно, она стабильна и полностью неподвижна. В это время происходит ухудшение кровотока на этом участке. К слову, даже стабильная бляшка может развиваться дальше, однако это будет происходить на протяжении нескольких лет. Коллаген, который в ней содержится, помогает стенкам бляшки оставаться эластичными и предотвращает ее разрыв.
Если в составе бляшке большее процентное содержание липидов, то такое образование считают нестабильным. Это значит, что остается вероятность ее разрыва, что может привести к тромбозу.
Также существует такое понятие, как гетерогенная атеросклеротическая бляшка. В данном случае течение заболевания осложняется кровоизлияниями и изъязвлениями, которые регулярно происходят на поверхности холестериновой бляшки. Контуры такого образования неровные, на поверхности имеются рыхлые углубления.
Этапы образования бляшек в сонной артерии
- Накопление в сосудах жировых пятен, не поддающихся растворению.
- К процессу привлекаются клетки воспаления – Т-лимфоциты и моноциты.
- Моноциты мигрируют в артериальную стенку, тем самым деформируется эндотелий и формируются пенистые клетки.
- К поврежденной зоне притягиваются тромбоциты из крови.
- В результате повреждения эндотелия организм выделяет медиаторы клеточной защиты, а также старается активно нарастить поврежденный участок.
- Усиленное продуцирование коллагена и эластина приводит к их местному скоплению и появлению бугорка в свободном просвете сосуда.
- Нарост уплотняется и увеличивается в размерах.
Симптомы
Они могут не проявляться очень долгое время, и в этом заключается огромная опасность. Ощутимые же признаки могут быть различными, и зависят они от многих факторов – размеров отложения, локализации и так далее. Чаще всего при снижении кровотока в определенной области характеризуется появлением усталости после физической нагрузки или при любом ускорении кровообращения. Многие пациенты отмечают легкую болезненность, однако не придают ей должного внимания. Ну и конечно, симптомом разложения нестабильной холестериновой бляшки является инфаркт или инсульт.

Наиболее часто симптоматика идет параллельно с теми признаками, что наблюдаются у больных ожирением. Так, могут возникать и ишемические приступы, во время которых может наблюдаться:
- Спутанность речи. Нарушение кровоснабжения мозга приводят к множественным изменениям, симптомами чего может стать в том числе и спутанность речи. Такое кислородное голодание мозга мешает человеку составить даже простое предложение.
- Онемение. Оно появляется внезапно и локализуется только на одной стороне туловища.
- Ухудшение зрения одного глаза. Очень грозный симптом, говорящий о предынсультном состоянии организма.
- Слабость. Пожалуй, самый малозначительный, по мнению пациентов, симптом. Дело в том, что атеросклеротическая бляшка закрывает кровоток, что ведет к нехватке кислорода. В свою очередь организм включает режим «энергосбережения». Пациент чувствует усталость постоянно, хронически, и даже чувствует упадок сил без физической работы.
У каждого конкретного человека симптоматика может быть выражена более ярко или слабо. У некоторых пациентов наблюдается только лишь один признак из списка, а другие описывают полную клиническую картину. В первое время ишемические приступы могут быть очень непродолжительными, до часа, а впоследствии могут продолжаться почти сутки. Со временем периоды между приступами могут сокращаться, и вот уже человек становится пациентом кардиолога, которому требуется немедленное лечение.
Диагностика
Прежде чем лечить пациента, необходимо выяснить всю клиническую картину и наметить план действий. До начала проведения диагностики специальными приборами врач должен в обязательном порядке провести консультацию. Опрос пациента поможет более точно узнать, какие именно симптомы преобладают и когда они чаще всего появляются, а также уточнит историю недуга и выяснит некоторые особенности конкретной истории болезни. Обязательно выявить все факторы риска, куда относится не только переедание, но и наследственность, курение, регулярные стрессы, гиподинамия, перенесенные инфекции и возраст старше 35 лет.
В обязательном порядке должна проводиться аускультация сонных артерий. Это помогает обнаружить вихревые потоки, а значит, на этом участке сосудов имеется сужение. Далее можно приступать к инструментальным диагностическим методам. Их несколько:
- ультразвуковое комплексное сканирование;
- магнитно-резонансная терапия;
- измерение артериального давления;
- компьютерная томография с ангиографией.
Доплеровское ультразвуковое исследование является очень информативным методом. УЗИ позволяет увидеть структуру сосуда и кровоток в нем. Бляшки внутри сонных артерий очень хорошо обнаруживаются этим методом. Опытный врач сможет даже оценить их размер, а также состав, ведь эхогенность бляшек различна в зависимости от их состава.
Компьютерная томография вкупе с ангиографией – это метод, который применяется для получения более детальной информации, которую не удалось получить ранее. Для этого необходимо ввести в сосуд контрастное вещество, а затем просветить все рентгеновскими лучами. Врач получает точное расположение всех сосудов, что позволяет ему не только правильно оценить масштаб повреждений, но и даст размышления к дальнейшим действиям и предстоящему лечению. Метод чреват риском повреждения атеросклеротической бляшки, что в свою очередь может привести к отрыву ее части, а затем и к инсульту. Именно поэтому к этому инструментальному методу прибегают не столь часто.
Магнитно-резонансная терапия позволяет увидеть расположение сосудов без введения контраста и без воздействия на пациента рентгеновскими лучами. Ввиду дорогостоящего оборудования, которое при этом применяется, найти аппарат для МРТ сосудов можно только в крупных поликлиниках, а пациентам нередко приходится ждать своей очереди, порой даже несколько суток.
Наконец, при измерении артериального давления у таких пациентов практически всегда выявляется его повышение. Для врача важны цифры, которые укажут на степень поражения сосудистой системы. Также давление пациента может повлиять на предстоящее лечение, а именно – на выбор препаратов.
Медикаментозное лечение
Его обычно называют консервативным, ведь оно позволяет лечить пациентов без хирургического вмешательства и современной медицинской техники. Медикаменты, которые назначает кардиолог, способствуют уменьшению липидов в сосудах крови. Нормализация уровня холестерина – важный этап в поддержании жизни пациента. Также это позволит зафиксировать размер атеросклеротической бляшки и предотвратит ее дальнейший рост.
При чрезмерном артериальном давлении часть медикаментом будет направлена на уменьшение этого показателя. Это поможет пациенту улучшить самочувствие и качество жизни.
Обязателен прием препаратов, способствующих разжижению крови. Это необходимо для того, чтобы предотвратить появление новых бляшек. Кстати, подобные препараты лицам старше 50 лет сегодня назначают даже терапевты. С возрастом кровь становится более вязкой. На фоне ослабленных и поврежденных сосудов это становится опасным, ведь любое повреждение организм воспримет как призыв к действию и активно начнет уплотнять этот участок крови, а также увеличивать количество тромбоцитов.
Все эти лекарства можно назвать даже не лечением, а образом жизни человека, являющимся пациентом кардиолога. Важно принимать все препараты регулярно, а не время от времени.
На фоне приема препаратов важно исключить факторы риска. Стоит пересмотреть свой рацион и ввести в него продукты, богатые клетчаткой. Что касается физической культуры, то здесь лучше обратиться к специалисту. Дело в том, что усиленно начать заниматься физкультурой неподготовленному человеку нельзя. Скорее всего, пациент имеет избыточный вес, и не все виды занятий ему будут показаны. Со временем количество физической нагрузки можно увеличивать, но делать это надо постепенно и только под присмотром опытного тренера.
Важно в течение всего срока лечения контролировать свой организм. При улучшении ситуации будет изменяться и содержание отдельных компонентов крови. Риски к прогрессированию и тяжелым последствиям также будут стремиться к нулю.
Оперативное лечение
Операция позволит полностью и восстановить кровоток. Решение о том, каким именно методом это будет сделано, должен принимать только врач. Сегодня наиболее часто применяются два вида хирургического вмешательства для лечения этой проблемы – балонная ангиопластика с последующим стентированием и эндартерэктомия.
Первый метод проводится под местной анестезией. Для этого врач через катетер в бедренной артерии или лучевой артерии на руке вводит раздувающийся баллон. Когда баллон достигает нужного места в сонной артерии, он просто расширяет просвет. Дальше в место сужения вводят стент. Это маленькая металлическая сеточка, которая надежно фиксируется в месте бывшего сужения сонной артерии и тем самым позволяет восстановить кровоток.
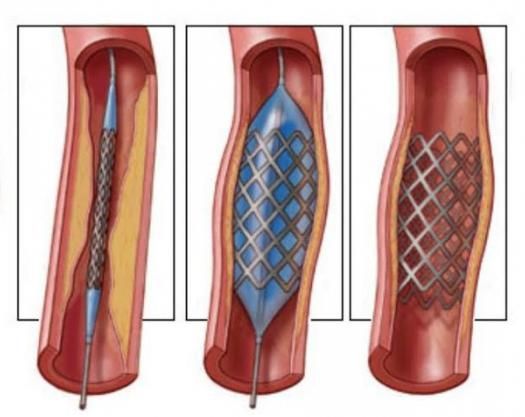
Эндартерэктомия проводится только под общей или местной анестезией. В этом случае врач вводит гибкий инструмент, которым достигает места сужения. Теперь хирург аккуратно удаляет саму бляшку, которая перекрывает ток крови. К сожалению, описано несколько случаев рецидива заболевания, ведь структура стенки сосуда в этом месте уже не идеальна, а значит, заболевание может вернуться.
Также может применяться лечение лазером. В этом случае врач направляет луч лазера точно на место образования бляшки. Под воздействием этого луча отложение буквально испаряется.
Озоновую терапию можно назвать хирургическим вмешательством с небольшой натяжкой. В этом случае врач вводит в кровь пациента озон, который обладает свойствами окислителя и иммуномодулятора. Он растворяет крупные липидные комки в крови, ускоряет обмен веществ, что для большинства пациентов с наличием бляшек в сонной артерии просто необходимо.
Наконец, к хирургическим методам можно отнести и тромболиз. Суть его состоит в том, что врач вводит в сонную артерию специальное вещество, обладающее рассасывающим действием. Холестериновая бляшка полностью растворяется, а кровоток восстанавливается.
Показания к хирургическому вмешательству
Во-первых, это размер бляшки. Как правило, его назначают в том случае, если бляшка в пораженной сонной артерии блокирует более 70% общего просвета. Такие отложения формировались несколько лет, а пациент все это время чувствовал ухудшение состояния. К явным показаниям можно отнести и нечувствительность пациента к медикаментозному лечению. Иными словами, если прием препаратов не дал результата, то чаще всего врач принимает решение лечить пациента хирургическими методами, которое может стать настоящим спасением для больного. Также показанием к проведению оперативного лечения может считаться нестабильное состояние бляшки, ее неровная оболочка, которая в любой момент может оторваться и нанести непоправимый вред. Если у пациента уже имеются признаки микроинфаркта или инсульта, то с проведением операции также не следует медлить.
Противопоказания к оперативному лечению
К сожалению, большая часть пациентов с этой проблемой имеет , и это вносит свои коррективы к оперативному вмешательству. На первых порах кардиолог старается выровнять давление. Невозможность привести в стабильное состояние артериального давления пациента – противопоказание к началу проведения оперативного лечения. Сложность представляет и нарушение сердечного ритма.
Также операция не должна проводиться в период воспалительных процессов, происходящих в организме. В этом случае организм может неадекватно реагировать на введение препаратов, вводимых анестезиологом. Наличие аллергических реакций на вводимые во время операции препараты является безусловным фактором отмена процедуры.
Проведение балонной ангиопластики с последующим стентированием обычно проводят в том случае, если эндартерэктомия по каким-то причинам невозможна. Также ангиопластика не проводится при наличии каких-либо заболеваний сосудов, которые препятствуют использованию эндоваскулярных инструментов. Наконец, тотальная окклюзия сосудов также является прямым противопоказанием к проведению ангиопластики со стентированием. Выраженная петлеобразность и извитость сосудов является осложняющим фактором для оперативного лечения, и в этом случае хирургическое вмешательство лучше проводить опытному специалисту.
Если в анамнезе пациента имелось мозговое кровоизлияние за последние два месяца, то проведение операции также следует отложить. Не проводятся они и пациентам с болезнью Альцгеймера.
Опасность может представлять и проведение тромболиза. Дело в том, что при неправильные манипуляции малоопытного хирурга могут привести к кровоизлиянию или к разрыву капилляров.
Жизнь пациента после операции
Соблюдение правил в послеоперационный период может значительно улучшить результаты, для достижения которых немало сделал хирург. В обязательном порядке назначаются препараты, разжижающие кровь. Кстати, превосходно с этим справляется простейший аспирин, и именно он обычно фигурирует в рецепте, или листке назначений. Также назначаются статины, которые помогают замедлять развитие атеросклероза.
Народные средства
Они могут хорошо дополнять комплексное лечение. Наилучшим эффектом обладает гирудотерапия. К слову, лечение пиявками теперь практикуется во многих кардиологических центрах. Слюна, которую выделяют пиявки, значительно разжижает кровь. Этот метод позволяет быстро снять симптомы плохого самочувствия, которое явилось следствием образования бляшек в сонной артерии. Эффект держится очень долго.
Помогают нормализовать состав крови и уменьшить холестериновые бляшки в шейном отделе позвоночника некоторые продукты. Так, сок свеклы, добавленный в небольших количествах в любой напиток, способствует растворению липидных компонентов и не дает им формировать устойчивые шарообразные формы в сосудах.
Подобным же лечебным в отношении стенки сосудов действием обладает и эфир, содержащийся в луке и чесноке. К слову, таким эффектом обладают только свежие продукты без малейшей термической обработки.
Нормализует химический состав крови и мед. При отсутствии на него аллергии человек должен принимать по две чайные ложки меда в день. Чистый сахар при этом рекомендуется исключить из рациона.
Нашли ошибку в тексте? Выделите ее и нажмите Ctrl+Enter , и мы в ближайшее время все исправим!
Известно, что при атеросклеротических изменениях сосудов (сонной, подключичной артерий) суживается их просвет. При этом нарушается кровоснабжение не только органов шеи, но и головного мозга, что в конечном итоге может привести к инсульту. Операции на сосудистом аппарате шейного отдела могут быть назначены при обнаружении опухолей. Такое грозное заболевание, как инсульт, может быть вызван стенозом (сужением просвета) сонных артерий. Одним из эффективных методов лечения сосудистой системы шейного отдела является сонных артерий, которое призвано расширить просвет артерии и возобновить нормальный кровоток.
В каких случаях назначаются операции на сосудах шейного отдела
Такое заболевание, как атеросклероз сосудистого аппарата шейного отдела, может спровоцировать образование инсульта. Шейные артерии могут быть повержены образованию таких патологий, как опухоли, тромбы, закрытые и открытые травмы, аневризмы и прочие нарушения, которые провоцируют серьезные заболевания, нередко заканчивающиеся летальным исходом.
При обнаружении аневризмы артерий или их открытого механического повреждения, операция по восстановлению целостности и нормальной работы сосудов может быть проведена безоговорочно. Также операции на сосудистом аппарате шейного отдела могут быть назначены в случае:
- сужения сосудистого просвета – стеноза, при котором нарушается проходимость кровотока (при нарушении проходимости артерии в пределах от 40 до 80 %)
- нарушения состояния внутренних стенок артерий и обнаружения в них неровностей
- выявления атеросклеротических бляшек
- тромбоза
- полной закупорки сонной и подключичной артерий
- наблюдения у больных постоянных голоовокружений и потери зрения
- обнаружения опухолей злокачественных и доброкачественных (включая опухоли, прорастающие внутрь артерий) с дальнейшим их удалением
Отметим, что сонные и подключичные артерии при атеросклеротических изменениях подвергаются большому риску полной закупорки, а также возникновению тромбофлебита. Операции, проводимые на сосудистом аппарате шейного отдела, эффективно избавляют пациентов от осложнений после большинства заболеваний и помогают избежать непоправимых последствий.
Проведение операций на шейных артериях может иметь некоторые противопоказания, к которым можно отнести:
- наличие острой фазы ишемической болезни, поразившей головной мозг
- обнаружение кровотечений мозга
Операции не могут проводиться в случае, если внутренняя сонная артерия подвержена полной закупорке.
Совет: при частых головных болях и резком ухудшении зрения, необходимо обратиться к врачу на предмет возможного выявления сосудистых заболеваний.
Методы обследования сосудистого аппарата шеи
Выявить патологии сосудов шеи позволяют различные методики, которые позволяют вовремя поставить правильный диагноз, провести операцию или назначить необходимое терапевтическое лечение. К ним можно отнести:
- Ангиография и МРТ сосудистого аппарата шейного отдела позволяют безошибочно определить лечащему специалисту нарушения процесса кровоснабжения мозга и органов шейного отдела. После обследования артерий таким образом можно получить полную картину болезни. МРТ может назначено при подозрении на: атеросклероз сосудистого аппарата; опухоли различной природы (при сдавливании артерий и опухолях назначается МРТ с использованием контраста); сосудистый тромбоз; васкулит (сосудистые воспаления).
- Ангиосканирование ультразвуком. Чаще всего применяется так называемое , при котором врач имеет возможность оценить состояние шейной сосудистой системы в двухмерной проекции, благодаря чему можно узнать, в каком состоянии находятся стенки артерий. Наряду с дуплексом может быть применено триплексное сканирование сосудов шеи (аналогичная процедура, позволяющая оценить характер сосудистой системы в трехмерной проекции). После ангиосканирования можно оценить характер эластичности артерий и вен, обнаружить опухоли (своевременное удаление опухоли может избавить от нежелательных последствий и существенно продлить жизнь пациента) и новообразования, а также аномалии хода кровеносного русла.
- Допплерографическое обследование позволяет выявить сосудистые патологии и ряд заболеваний, таких как энцефалопатия, ангиопатия, воспаления, травмы артерий и атеросклероз.
Как проводится лечение стеноза шейных артерий
При обнаружении стеноза в подключичной артерии, может быть назначено сонно-подключичное шунтирование. Операция заключается в создании анастомоза между сонной и подключичной артериями посредством специального шунта. После такой хирургической процедуры кровь может поступать как в подключичную артерию через вшитый шунт, так и через сонную артерию питать головной мозг.
Восстановить просвет можно при помощи эндартерэктомии, при которой пациенту вначале делается анестезия, а затем через незначительный разрез кожи в области шейного отдела обеспечивается доступ к артерии. После чего осуществляется извлечение из артерии бляшки и освобождается кровоток.
Совет: восстановить работу сердечно-сосудистой системы позволяет , которое значительно снижает содержание холестерина в организме, а также улучшает обмен веществ
Сосудистый атеросклероз можно ликвидировать посредством использования стентирования сонных артерий, совмещенного с ангиопалстикой. Данное оперативное вмешательство направлено на исключение попадания бляшек в область головного мозга. Вначале проводится местное обезболивание, а затем через прокол в районе паха врач вводит специальный катетер через бедренную артерию.
Катетер перемещается вдоль сосудистого канала вплоть до места сужения в районе сонной артерии, куда осуществляется имплантирование специального стента самораскрывающегося типа.
Таким образом, бляшка прижимается к сосудистой стенке и надежно фиксируется стентом. Данная методика не дает возможности оторваться бляшке или ее части и попасть в головной мозг, при этом восстанавливается кровоток и значительно снижается риск возникновения инсульта.
Данные методики полностью восстанавливают функции магистральных артерий шейного отдела. К тому же минимизируется риск возникновения повторного инсульта, ишемической болезни, а также кислородного голодания головного мозга, которое может развиться вследствие закупорки сосудистых каналов.
Внимание! Информация на сайте представлена специалистами, но носит ознакомительный характер и не может быть использована для самостоятельного лечения. Обязательно проконсультируйтесь врачом!

