पुरानी दिल की विफलता। विशेषज्ञ की राय: अचानक कार्डिएक अरेस्ट
इस लेख में, आप जानेंगे: कार्डिएक अरेस्ट को क्लिनिकल डेथ के बराबर क्यों माना जाता है। क्या कारण और कारक कार्डियक अरेस्ट का कारण बन सकते हैं। विशेषता विशेषताएं, प्राथमिक चिकित्सा एल्गोरिथ्म, रोग का निदान।
लेख प्रकाशन तिथि: 05/22/2017
लेख अंतिम अद्यतन: 05/29/2019
पूरी दुनिया में, डॉक्टर एकमत से अचानक कार्डियक अरेस्ट को क्लिनिकल डेथ के पहले और स्पष्ट संकेतों में से एक मानते हैं (समय की एक छोटी अवधि जिसके दौरान पीड़ित को जीवन में वापस लाया जा सकता है)। जिस समय अंग सिकुड़ना बंद कर देता है, रक्त परिसंचरण दर तेजी से गिरती है, गैस विनिमय विकारों, चयापचय, ठहराव की पृष्ठभूमि के खिलाफ शरीर में अपरिवर्तनीय परिवर्तन शुरू हो जाते हैं, जिससे जैविक मृत्यु हो जाती है (पीड़ित को जीवन में वापस करना असंभव है) .
हृदय के कार्य को बहाल करने के लिए, सीधे हृदय की मालिश की जाती है, जिसके परिणामस्वरूप कभी-कभी किसी व्यक्ति की जान बचाना संभव होता है। कार्डिएक अरेस्ट के 7 मिनट बाद, पुनर्जीवन उपाय अपना अर्थ खो देते हैं, क्योंकि मस्तिष्क क्षति एक गंभीर स्तर तक पहुँच जाती है, और एक व्यक्ति स्थायी रूप से विकलांग रह सकता है। हालांकि नियम के हमेशा अपवाद होते हैं: हाइपोथर्मिया के साथ, उस अवधि की अवधि जिसके दौरान एक व्यक्ति को जीवन में वापस लाया जा सकता है, कई गुना बढ़ जाती है।
जीवित बचे लोगों का प्रतिशत इस बात पर निर्भर करता है कि प्राथमिक चिकित्सा कितनी सक्षम और तेज़ थी, इसके प्रावधान के लिए एम्बुलेंस ब्रिगेड को बुलाया जाता है और व्यक्ति को तत्काल अस्पताल में भर्ती कराया जाता है। डॉक्टरों के आने से पहले, सीधे हृदय की मालिश और फेफड़ों का वेंटिलेशन करना आवश्यक है। उसी समय, गहन देखभाल में समय पर आपातकालीन उपाय भी अनुकूल परिणाम की गारंटी नहीं देते हैं, क्योंकि सिकुड़ा गतिविधि की समाप्ति जीवन के साथ असंगत स्थिति पैदा कर सकती है (गंभीर हृदय विकृति, तीव्र रक्त हानि, कैंसर)।
तो कार्डियक अरेस्ट पूरी तरह से क्लिनिकल और बाद में जैविक मौत के बराबर है। वह कितनी खतरनाक है? इसे ठीक करना असंभव है, सटीक शुरुआत की भविष्यवाणी करना काफी मुश्किल है, 30% मामलों में हृदय के काम को बहाल करना संभव है, केवल 5 में रोगी के लिए अनुकूल परिणाम (मस्तिष्क गतिविधि की पूर्ण बहाली) के साथ मामलों का%।
ऐसे मामलों में आपातकालीन देखभाल रिससिटेटर्स, कार्डियोलॉजिस्ट और सर्जन द्वारा प्रदान की जाती है।
कारण
कार्डिएक अरेस्ट निम्नलिखित कारणों से हो सकता है:
- 90% मामलों में - (अराजक, गैर-लयबद्ध, मांसपेशियों के तंतुओं के अलग-अलग बंडलों का असंगठित संकुचन);
- 5% मामलों में - एसिस्टोल (बायोइलेक्ट्रिक गतिविधि और संकुचन का पूर्ण समाप्ति);
- कम अक्सर - वेंट्रिकुलर पैरॉक्सिस्मल टैचीकार्डिया (संकुचन की बढ़ी हुई आवृत्ति के साथ संयोजन में नाड़ी की अनुपस्थिति);
- इलेक्ट्रोमैकेनिकल हदबंदी (वेंट्रिकुलर संकुचन की अनुपस्थिति के साथ संयोजन में मायोकार्डियम की बायोइलेक्ट्रिकल गतिविधि का संरक्षण)।
उच्च स्तर की संभाव्यता के साथ, गंभीर हृदय विकृति (फाइब्रिलेशन, तीव्र हृदय विफलता) वाले रोगियों में हृदय संबंधी गतिविधि की समाप्ति की भविष्यवाणी करना संभव है, तीव्र रक्त हानि के साथ, जीवन के साथ असंगत चोटों के साथ, कैंसर के रोगियों में और कुछ अन्य मामलों में . अन्य सभी मामलों में, रोक अधिक "अचानक" है।
जोखिम
कार्डियक अरेस्ट के मुख्य कारण कार्यात्मक विकार (अंग की खराबी) हैं, जो ज्यादातर मामलों में स्वयं प्रकट नहीं होते हैं, लेकिन कई कारकों के प्रभाव में बनते हैं। अक्सर ये हृदय, मस्तिष्क और आंतरिक अंगों के रोग और विकृति हैं, कभी-कभी प्राकृतिक कारण या दुर्घटना।
रोग जो हृदय गति रुकने का कारण बन सकते हैं:
ऐसी स्थितियाँ जो कार्डियक अरेस्ट का कारण बन सकती हैं:
| राज्य | विवरण |
|---|---|
| घातक खून की कमी | 50% से अधिक रक्त की हानि, डीआईसी का विकास (रक्त के थक्के विकार)। |
| घुटन | न्यूमोथोरैक्स (फेफड़ों का संपीड़न), तीव्र फुफ्फुसीय अपर्याप्तता, वायुमार्ग में विदेशी शरीर, एलर्जी प्रतिक्रिया। |
| झटका | दर्दनाक, हाइपोवॉलेमिक (द्रव हानि), जीवाणु, जलन, एनाफिलेक्टिक, रक्तस्रावी (रक्त हानि)। |
| नशा | अल्कोहल, ड्रग्स, ड्रग्स (साइकोट्रोपिक, एंटीरैडमिक, असंगत दवाओं का संयोजन)। |
| अल्प तपावस्था, अतिताप |
हाइपोथर्मिया या शरीर का अधिक गरम होना। |
| चोट लगने की घटनाएं | मर्मज्ञ घाव, मारपीट, बिजली की चोटें। |
| भार | अत्यधिक व्यायाम, गंभीर तनाव। |
| प्राकृतिक कारणों | वृद्धावस्था। |
 शरीर के तापमान पर कम तापमान का प्रभाव और अतिताप का विकास
शरीर के तापमान पर कम तापमान का प्रभाव और अतिताप का विकास कार्डियक गतिविधि की समाप्ति कई कारकों के संयोजन से शुरू हो सकती है। उदाहरण के लिए, हृदय रोग, अधिक वजन वाले और शराब या तंबाकू की लत वाले लोगों को गंभीर खतरा है।
जोखिम समूह में आमतौर पर 60 से अधिक महिलाएं और 50 से अधिक पुरुष शामिल होते हैं। दुर्लभ मामलों में, कार्डियक अरेस्ट का कारण एक आनुवंशिक बीमारी हो सकती है, वंशानुगत वेंट्रिकुलर फाइब्रिलेशन (रोमानो-वार्ड) का एक दुर्लभ सिंड्रोम।
जटिलताओं
प्रोटोकॉल के अनुसार, पुनर्जीवन 30 मिनट के भीतर किया जाता है, अगर इस समय के दौरान हृदय की गतिविधि को बहाल करना संभव नहीं है, तो आधिकारिक तौर पर जैविक मृत्यु दर्ज की जाती है।
आदर्श रूप से, रोकने के 7 मिनट की समाप्ति से पहले हृदय को चालू करना वांछनीय है, लेकिन इस तरह की समय सीमा के भीतर ऐसा करना हमेशा संभव नहीं होता है, इसलिए नैदानिक मृत्यु की स्थिति अक्सर निम्नलिखित जटिलताओं के विकास की ओर ले जाती है :
- मस्तिष्क गतिविधि के विभिन्न विकार;
- गुर्दे, मस्तिष्क, यकृत में इस्किमिया (बिगड़ा हुआ संचलन) का foci।

क्लिनिकल मौत का अनुभव करने वाले रोगियों में, ज्यादातर मामलों में, स्मृति, श्रवण, दृष्टि बहाल नहीं होती है, और बुनियादी घरेलू कौशल का प्रदर्शन करना मुश्किल होता है। इस्केमिक फ़ॉसी के गठन से गुर्दे और यकृत की विफलता और अन्य विकृतियों का विकास हो सकता है। सेरेब्रल सर्कुलेशन के गंभीर उल्लंघन के कारण, कुछ रोगी कोमा में पड़ जाते हैं और हृदय के काम करने के बाद भी होश में नहीं आते हैं।
विशेषणिक विशेषताएं
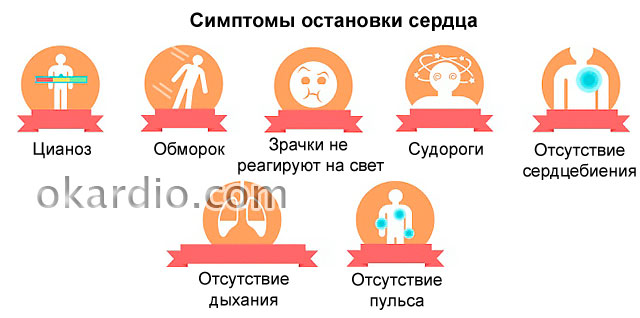
क्लिनिकल डेथ की स्थिति का अंदाजा निम्नलिखित अभिव्यक्तियों से लगाया जा सकता है:
- कार्डियक अरेस्ट के 10 या 20 सेकेंड के अंदर व्यक्ति बेहोश हो जाता है।
- उसे कम ऐंठन हो सकती है।
- श्वास के साथ छोटी, ऐंठन वाली घरघराहट होती है या बिल्कुल भी महसूस नहीं होती है।
- त्वचा के एक तेज पैलोर की पृष्ठभूमि के खिलाफ, होंठ, कान की लोब, नाक की युक्तियों और उंगलियों के सायनोसिस (सायनोसिस) दिखाई देते हैं।
- बड़े जहाजों (कैरोटिड धमनी, कमर में ऊरु शिरा) पर भी नाड़ी को महसूस करना असंभव है।
- दाहिने निप्पल के नीचे दिल की धड़कन महसूस नहीं होती।
- छाती नहीं उठती (साँस नहीं)।
- कार्डियक अरेस्ट के 2 मिनट बाद, पुतलियाँ फैल जाती हैं और प्रकाश का जवाब देने में असमर्थ होती हैं।
हृदय की गतिविधि को बहाल करने के लिए केवल 7 मिनट आवंटित किए गए थे, इस अवधि की समाप्ति के बाद, रोगी के उद्धार की संभावना भयावह गति से गिरती है - शरीर में बहुत अधिक अपरिवर्तनीय परिवर्तन होते हैं।
इसलिए, बहुत जल्दी बेहोश व्यक्ति की स्थिति का आकलन करना आवश्यक है:
- उसके दोनों गालों पर मारो, उसे धीमा करो, पुकारो;
- यदि व्यक्ति होश में नहीं आता है, तो अपना हाथ छाती पर रखें, यह निर्धारित करेगा कि श्वास चल रही है या नहीं;
- दो अंगुलियों को एक साथ जोड़कर (तर्जनी और मध्य) किसी भी बड़ी रक्त वाहिका पर रखें, यदि कोई नाड़ी नहीं है, तो आपातकालीन प्राथमिक चिकित्सा प्रदान करना आवश्यक है।
उस अवधि के लिए जब रोगी की स्थिति का आकलन किया जा रहा है, एम्बुलेंस को कॉल करना आवश्यक है।
प्राथमिक चिकित्सा
चूंकि अधिक बार कार्डियक अरेस्ट अस्पताल के बाहर होता है, इसलिए प्राथमिक उपचार दूसरों द्वारा प्रदान किया जाना चाहिए, यह उनके कौशल और क्षमताओं पर है कि एक व्यक्ति का जीवन निर्भर करता है।
प्राथमिक चिकित्सा एल्गोरिदम (उन लोगों के लिए प्रासंगिक जो पीड़ित के करीब हैं)
- पीड़ित को एक सपाट, कठोर सतह पर लेटा दें, चेहरा ऊपर की ओर रखें।
- उसके सिर को थोड़ा पीछे झुकाएं, उसके जबड़े को धक्का दें, किसी विदेशी वस्तु, उल्टी और चिपकी हुई जीभ से अपनी उंगली से वायुमार्ग को साफ करने का प्रयास करें।
- माउथ-टू-माउथ मेथड का उपयोग करके फेफड़ों को वेंटिलेट करें, इसके लिए आपको अपनी नाक को पिंच करने और अपने मुंह में हवा के कुछ हिस्सों को उड़ाने की जरूरत है, यह आकलन करते हुए कि छाती कितनी ऊपर उठती है। वेंटिलेशन का उद्देश्य छाती को उत्तेजित करना है, फेफड़ों में हवा के संचलन को बहाल करना है, इससे दिल चालू हो सकता है।
- ब्रश को एक दूसरे के ऊपर मोड़ो ताकि आप अपनी हथेलियों से छाती पर दबा सकें। उन्हें उरोस्थि के निचले तीसरे (निचले किनारे से दो अंगुल ऊपर) पर रखें, लयबद्ध दबाव बनाना शुरू करें।
- क्लिक की संख्या को ज़ोर से गिनें, हर 30 के लिए, दो मुँह से मुँह से साँस लें।
- तीव्र होना चाहिए, लेकिन दर्दनाक नहीं, छाती गुहा या पसलियों के फ्रैक्चर को नुकसान से बचने के लिए।
 बड़ा आकार देखने के लिए फोटो पर क्लिक करें
बड़ा आकार देखने के लिए फोटो पर क्लिक करें किसी भी मामले में आपको दिल को कोहनी से उरोस्थि तक शुरू नहीं करना चाहिए, यह विधि केवल विशेषज्ञों के लिए ही संभव है और रोकने के बाद पहले 30 सेकंड के दौरान सलाह दी जाती है।
उसी समय, यदि संभव हो, तो पीड़ित की स्थिति का आकलन करने का प्रयास करें: नाड़ी, श्वास, जीवन के लक्षण।
महत्वपूर्ण: कोशिश करें कि बिना रूमाल, रुमाल या पीड़ित के मुंह पर फेंके गए किसी टिश्यू के टुकड़े के बिना फेफड़ों को हवादार न करें, क्योंकि लार और शरीर के अन्य तरल पदार्थों के संपर्क में आने से संक्रमण (तपेदिक) हो सकता है।
डॉक्टरों के आने से पहले प्राथमिक उपचार दिया जा सकता है, लेकिन 30 मिनट से ज्यादा नहीं। यदि इस समय के दौरान पुनर्जीवन परिणाम नहीं लाया है, तो अचानक कार्डियक अरेस्ट से जैविक मृत्यु हो जाती है।
व्यावसायिक सहायता प्रदान करना
एम्बुलेंस ब्रिगेड के आने के बाद, मौके पर या अस्पताल के रास्ते में पुनर्जीवन उपाय किए जाते हैं।
आपातकालीन चिकित्सा सेवाओं में शामिल हैं:
- अप्रत्यक्ष हृदय की मालिश;
- विशेष इलेक्ट्रोड के साथ डिफिब्रिलेशन;
- अंबु बैग या कृत्रिम श्वसन तंत्र से कनेक्शन का उपयोग करके फेफड़ों का वेंटिलेशन;
- श्वासनली में डाले गए मास्क या ट्यूब का उपयोग करके ऑक्सीजन की आपूर्ति;
- ड्रग थेरेपी (एट्रोपिन, एपिनेफ्रीन, एड्रेनालाईन का प्रशासन)।
 एईडी - स्वचालित बाहरी डीफिब्रिलेटर
एईडी - स्वचालित बाहरी डीफिब्रिलेटर उसी समय, हार्डवेयर स्थिति की निगरानी की जाती है।
यदि हृदय काम कर रहा है, तो रोगी की आगे की रिकवरी गहन देखभाल में की जाती है, जहां रुकने के कारणों की पहचान की जाती है। हृदय विकृति के साथ, रोगी को कार्डियोलॉजी में "इलाज" किया जाता है, फुफ्फुसीय विकृति के साथ - चिकित्सा में, आदि।
अक्सर, पुनर्जीवन मालिश के बाद, पीड़ितों में पसलियों के फ्रैक्चर, फेफड़ों की क्षति (न्यूमोथोरैक्स), छोटे और बड़े रक्तस्राव और हेमटॉमस पाए जाते हैं, जिन्हें सर्जिकल तरीकों से खत्म करना पड़ता है।
मौत के बाद जीवन"
कार्डिएक अरेस्ट से बचे लोगों को स्वास्थ्य, जीवन शैली, दैनिक दिनचर्या और पोषण के प्रति अपने दृष्टिकोण को पूरी तरह से बदलना चाहिए:
- बिना डॉक्टर के नुस्खे के शराब, धूम्रपान, दवाओं का अनियंत्रित सेवन छोड़ दें;
- तेज कार्बोहाइड्रेट (कन्फेक्शनरी, मिठाई, मफिन) और कोलेस्ट्रॉल (वसायुक्त मांस), नमक (सॉसेज) की न्यूनतम सामग्री वाले भोजन को वरीयता देते हुए आहार में बदलाव करें;
- भारी शारीरिक परिश्रम और तनाव से बचें;
- नींद बहाल करें, शासन और दैनिक दिनचर्या का पालन करें।
यदि क्लिनिकल डेथ का कारण एक तीव्र या पुरानी बीमारी है, तो रोगी को पंजीकृत किया जाता है, निर्धारित दवाएं दी जाती हैं और नियमित रूप से उसके स्वास्थ्य की निगरानी की जाती है।
भविष्यवाणी
कार्डिएक अरेस्ट के बाद केवल 30% पीड़ित ही जीवित रहते हैं। वास्तविक अर्थ में जीवन और स्वास्थ्य को बचाना प्राथमिक चिकित्सा की गति पर निर्भर करता है: यदि पहले 2-3 मिनट के भीतर सीधी मालिश शुरू कर दी जाए, तो बचने की संभावना दोगुनी हो जाती है। 10 मिनट के बाद - वे लगभग 99% प्रतिशत (केवल 1% सफलता) से गिर जाते हैं।
कार्डिएक अरेस्ट और क्लिनिकल डेथ की स्थिति एक इस्केमिक प्रकृति के कई परिणाम छोड़ती है, बाद में पुनर्जीवन उपाय शुरू किए जाते हैं, अधिक ऑक्सीजन भुखमरी बढ़ जाती है, मस्तिष्क की कोशिकाएं तेजी से मर जाती हैं।
मस्तिष्क की गतिविधि केवल 3.5-5% मामलों में पूरी तरह से बहाल हो जाती है, 14% मस्तिष्क और आंतरिक अंगों के अधिक या कम स्पष्ट विकारों के साथ रहते हैं, बाकी बचे (30% में से) पूरी तरह से अक्षम हो जाते हैं या कोमा में पड़ जाते हैं।
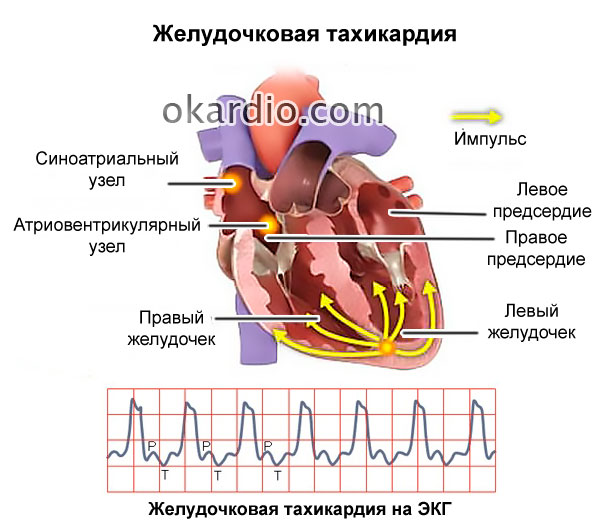
कार्डिएक अरेस्ट के प्रकार
1. वेंट्रिकुलर टैचीकार्डिया - 200 प्रति 1 मिनट तक हृदय गति के साथ अक्षम रक्त परिसंचरण।
2. विद्युत यांत्रिक पृथक्करण - विद्युत गतिविधि की उपस्थिति और यांत्रिक की अनुपस्थिति।
3. एसिस्टोल - वेंट्रिकुलर संकुचन के पूर्ण समाप्ति की स्थिति। यह संरक्षित मायोकार्डियल टोन के साथ अचानक (प्रतिवर्त रूप से) हो सकता है या धीरे-धीरे विकसित हो सकता है। अधिक बार डायस्टोलिक चरण में होता है, बहुत कम अक्सर सिस्टोल में।
ए) हाइपोक्सिया और एसिडोसिस, जो नाटकीय रूप से हृदय में चयापचय प्रक्रियाओं के पाठ्यक्रम को बदलते हैं, मायोकार्डियम की उत्तेजना, चालकता और सिकुड़ा गुण परेशान होते हैं;
b) इलेक्ट्रोलाइट असंतुलन, इलेक्ट्रोलाइट्स K और Ca के अनुपात का उल्लंघन, बाह्य K की सामग्री बढ़ जाती है और Ca की मात्रा घट जाती है, अतिरिक्त- और इंट्रासेल्युलर K की सांद्रता प्रवणता में कमी होती है, अर्थात यह सामान्य परिवर्तन के लिए असंभव हो जाता है सेल का ध्रुवीकरण; हाइपोकैल्सीमिया के साथ, मायोसिन की एंजाइमिक गतिविधि में कमी होती है, जो एटीपी के टूटने को उत्प्रेरित करती है, हाइपरलकसीमिया के साथ, यह सिस्टोल में बंद हो जाता है;
ग) हाइपरकेपनिया (ये सभी कारक परस्पर क्रिया करते हैं)। रिफ्लेक्स स्टॉप दिल की सीधी उत्तेजना के परिणामस्वरूप होता है और वेगस और ट्राइजेमिनल नसों द्वारा उपयोग किए जाने वाले अन्य अंगों पर जोड़तोड़ के दौरान होता है।
4. वेंट्रिकुलर फिब्रिलेशन - समन्वित संकुचन करने की क्षमता का नुकसान, अलग-अलग मांसपेशी बंडलों के बिखरे हुए, अनियमित और अलग-अलग समय के संकुचन देखे जाते हैं, हृदय की सिकुड़न का मुख्य अर्थ खो जाता है - पर्याप्त इजेक्शन सुनिश्चित करना।
आलिंद फिब्रिलेशन के साथ, रक्त परिसंचरण काफी उच्च स्तर पर रह सकता है। वेंट्रिकुलर फिब्रिलेशन के साथ, रक्त परिसंचरण असंभव हो जाता है और शरीर जल्दी मर जाता है।
वेंट्रिकुलर फाइब्रिलेशन एक अत्यंत लगातार स्थिति है। केवल ईसीजी द्वारा निदान करना संभव है - लगभग 400-600 प्रति 1 मिनट की आवृत्ति के साथ असमान आयाम के अनियमित उतार-चढ़ाव।
चयापचय प्रक्रियाओं की थकावट के साथ, फाइब्रिलेशन हल्का हो जाता है और एसिस्टोल में बदल जाता है। कारण: हाइपोक्सिया, नशा, दिल की यांत्रिक और विद्युत जलन, कम शरीर का तापमान (28 डिग्री सेल्सियस से कम), संज्ञाहरण (हाइपरड्रेनलेमिया), हृदय रोग (अतालता के साथ रोधगलन)।
कार्डियक और रेस्पिरेटरी अरेस्ट के क्षण के बाद पहले मिनटों में श्वसन और रक्त परिसंचरण को कृत्रिम रूप से बनाए रखने के उपाय शुरू किए जाने चाहिए। उन्हें सभी बीमार और घायलों के लिए ले जाने की जरूरत है, जिनकी नैदानिक मौत अचानक, अप्रत्याशित रूप से हुई।
कार्डियोपल्मोनरी रिससिटेशन (सीपीआर) अचानक खोए हुए रक्त परिसंचरण और श्वसन को बहाल करने और बनाए रखने के लिए विशेष चिकित्सा क्रियाओं का एक सेट है।
कार्डियोपल्मोनरी पुनर्जीवन के मुख्य उपाय श्वसन पथ, यांत्रिक वेंटिलेशन और छाती के संकुचन की धैर्य सुनिश्चित कर रहे हैं।
विशिष्ट सीपीआर गतिविधियाँ - ऐसी गतिविधियाँ जिनमें दवाओं और पुनर्जीवन उपकरणों के उपयोग की आवश्यकता होती है।
कार्डियक अरेस्ट के लक्षण: कैरोटिड धमनियों में पल्स का न होना, सांस रुकना - कार्डियक अरेस्ट के बाद 30 सेकंड तक, प्रकाश की प्रतिक्रिया के बिना पुतलियों का फैलना - कार्डियक अरेस्ट के बाद 90 सेकंड तक। "हांफना" - श्वास।
कार्डिएक अरेस्ट के प्रकार।
कार्डियक अरेस्ट दो प्रकार के होते हैं: एसिस्टोल और फाइब्रिलेशन।
निलय।
ऐसिस्टोल। पूर्ण समाप्ति की स्थिति का प्रतिनिधित्व करता है
वेंट्रिकुलर संकुचन। असिस्टोल अचानक (प्रतिवर्त रूप से) हो सकता है जब
संरक्षित मायोकार्डियल टोन या अच्छे स्वर के साथ धीरे-धीरे विकसित होता है
मायोकार्डियम और प्रायश्चित। अधिकांश कार्डियक अरेस्ट डायस्टोल के दौरान होता है।
बहुत कम बार - सिस्टोल में। कार्डियक अरेस्ट के कारण (रिफ्लेक्स के अलावा)
हाइपोक्सिया, हाइपरकेनिया, एसिडोसिस और इलेक्ट्रोलाइट असंतुलन हैं,
जो एसिस्टोल के विकास के दौरान बातचीत करते हैं। हाइपोक्सिया और एसिडोसिस
चयापचय प्रक्रियाओं के पाठ्यक्रम को बदलें, जिसके परिणामस्वरूप उत्तेजना परेशान होती है
मायोकार्डियम के दिल, चालकता और सिकुड़ा गुण। विकारों
एसिस्टोल के कारण इलेक्ट्रोलाइट संतुलन आमतौर पर उल्लंघन द्वारा व्यक्त किया जाता है
पोटेशियम और कैल्शियम का अनुपात: बाह्य पोटेशियम की मात्रा बढ़ जाती है और
बाह्य और अंतःकोशिकीय पोटेशियम (सामान्य रूप से 1:70-1:30 के बराबर), के साथ
जिससे उसकी कोशिका के ध्रुवीकरण को सामान्य रूप से बदलना असंभव हो जाता है
विध्रुवण, मांसपेशी फाइबर की सामान्य सिकुड़न प्रदान करता है। पर
हाइपोकैल्सीमिया की स्थिति में, मायोकार्डियम तब भी अनुबंध करने की क्षमता खो देता है
चालन प्रणाली से मांसपेशी फाइबर तक उत्तेजना का सुरक्षित हस्तांतरण।
इस मामले में मुख्य रोगजनक क्षण में कमी है
मायोसिन की एंजाइमिक गतिविधि पर हाइपोकैल्सीमिया का प्रभाव, जो उत्प्रेरित करता है
के लिए आवश्यक ऊर्जा की रिहाई के साथ एडेनोसिन ट्राइफॉस्फेट का टूटना
मांसपेशियों में संकुचन। सिस्टोल में कार्डिएक अरेस्ट, देखा गया, वैसे,
अत्यंत दुर्लभ, आमतौर पर अतिकैल्शियमरक्तता की स्थितियों में होता है।
रिफ्लेक्स कार्डिएक अरेस्ट के परिणामस्वरूप हो सकता है
दिल की सीधी उत्तेजना, और जब दूसरे से छेड़छाड़ की जाती है
वे अंग जो वेगस या ट्राइजेमिनल तंत्रिका द्वारा संक्रमित होते हैं। उत्पत्ति में
रिफ्लेक्स कार्डियक अरेस्ट हाइपोक्सिक और एक महत्वपूर्ण भूमिका निभाता है
हाइपरकैपनिक पृष्ठभूमि।
कार्डिएक फिब्रिलेशन बनाने की क्षमता का नुकसान है
समन्वित कटौती। साथ ही, सभी के समकालिक संकुचन के बजाय
मांसपेशी फाइबर और उनके बाद के विश्राम, बिखरे हुए हैं,
व्यक्तिगत मांसपेशी बंडलों के अनियमित और गैर-अस्थायी संकुचन। बिल्कुल
जाहिर है कि इस मामले में हृदय की सिकुड़न का मुख्य अर्थ खो जाता है -
पर्याप्त इजेक्शन सुनिश्चित करना। दिलचस्प है, कुछ मामलों में, के कारण
प्रारंभिक हाइपोक्सिक उत्तेजना तीव्रता के लिए हृदय की प्रतिक्रिया
वेंट्रिकुलर फाइब्रिलेशन इतना अधिक है कि खर्च की गई कुल राशि
हालाँकि, हृदय की ऊर्जा सामान्य रूप से धड़कने वाले हृदय की ऊर्जा से अधिक हो सकती है
यहां प्रदर्शन प्रभाव शून्य होगा। केवल फिब्रिलेशन।
आलिंद परिसंचरण पर्याप्त रूप से उच्च स्तर पर रह सकता है,
क्योंकि यह निलय के संकुचन द्वारा प्रदान किया जाता है। फिब्रिलेशन के साथ
वेंट्रिकुलर परिसंचरण असंभव हो जाता है और शरीर जल्दी मर जाता है।
वेंट्रिकुलर फाइब्रिलेशन एक अत्यंत लगातार स्थिति है। अविरल
वेंट्रिकुलर फाइब्रिलेशन की समाप्ति अत्यंत दुर्लभ है। निदान
वेंट्रिकुलर फिब्रिलेशन की उपस्थिति केवल इलेक्ट्रोकार्डियोग्राम के अनुसार संभव है, जिस पर
असमान आयाम के अनियमित दोलन लगभग की आवृत्ति के साथ दिखाई देते हैं
400-600 प्रति मिनट। दिल के चयापचय संसाधनों की कमी के साथ, आयाम
फाइब्रिलर उतार-चढ़ाव कम हो जाता है, फाइब्रिलेशन हल्का हो जाता है और
विभिन्न अंतरालों पर कार्डियक की पूर्ण समाप्ति में गुजरती है
गतिविधियां।
एक तंतुमय दिल की जांच करते समय, कोई देख सकता है कि इसकी सतह पर कैसे
अलग, असंबंधित मांसपेशी संकुचन तेजी से चलते हैं,
"झिलमिलाहट" का आभास देना। 60 के दशक में रूसी वैज्ञानिक वाल्टर
पिछली शताब्दी में, जानवरों में हाइपोथर्मिया के साथ प्रयोग करते हुए, यह देखा गया
हालत और इसका वर्णन किया: "दिल एक चलती हुई सीप की तरह हो जाता है।"
फिब्रिलेशन में कार्डियक अतालता के तंत्र की व्याख्या करने के लिए
वेंट्रिकल्स, सिद्धांत हैं: 1) हेटरोटोपिक ऑटोमेटिज्म, 2) "रिंग"
हेटरोटोपिक ऑटोमेटिज्म। सिद्धांत के अनुसार, कार्डियक फिब्रिलेशन होता है
दिल के "अतिउत्तेजना" के परिणामस्वरूप, जब कई
स्वचालितता की जेब। हालाँकि, हाल ही में पर्याप्त डेटा जमा हो गया है
यह दर्शाता है कि हृदय संकुचन के समन्वय का उल्लंघन,
कार्डियक फाइब्रिलेशन के दौरान मनाया जाता है, यह चालन के उल्लंघन के कारण होता है
मायोकार्डियम में उत्तेजना।
रिंग रिदम। कुछ शर्तों के तहत यह संभव है
इसके बजाय उत्तेजना लगातार मायोकार्डियम के माध्यम से प्रसारित होगी
पूरे हृदय का एक साथ संकुचन, व्यक्तिगत तंतुओं का संकुचन दिखाई देता है।
वेंट्रिकुलर फिब्रिलेशन की घटना में एक महत्वपूर्ण बिंदु अलग है
उत्तेजना तरंग चलाने का त्वरण (प्रति सेकंड 10-12 बार)। हालांकि, के जवाब में
क्षणिक उत्तेजना केवल उन मांसपेशी फाइबर को अनुबंधित कर सकती है जो
उस समय तक दुर्दम्य चरण छोड़ दिया था - यह परिस्थिति निर्धारित करती है
मायोकार्डियम की अराजक सिकुड़ा गतिविधि की घटना।
कार्डियक फिब्रिलेशन के प्रारंभिक चरण पैरॉक्सिस्मल टैचीकार्डिया हैं
और वेंट्रिकुलर स्पंदन, जिसका विद्युत के साथ भी इलाज किया जा सकता है
तंतुविकंपहरण। यह परिस्थिति बताती है कि तीनों
नामित कार्डियक अतालता (पैरॉक्सिस्मल टैचीकार्डिया, स्पंदन और
वेंट्रिकुलर फिब्रिलेशन) एक ही तंत्र द्वारा समर्थित हैं - परिपत्र
दिल के माध्यम से उत्तेजना का संचलन।
कार्डियक फिब्रिलेशन के तत्काल कारण हैं: 1) हाइपोक्सिया, 2)
नशा, 3) दिल की यांत्रिक जलन, 4) बिजली
दिल में जलन, 5) कम शरीर का तापमान (28 डिग्री सेल्सियस से नीचे हाइपोथर्मिया)। पर
इनमें से कई कारकों का एक साथ संयोजन, फिब्रिलेशन का जोखिम
बढ़ती है।
एनेस्थीसिया के दौरान कार्डियक फाइब्रिलेशन हो सकता है। काफी हद तक यह
एनेस्थीसिया से पहले और एनेस्थीसिया के शामिल होने के दौरान हाइपरड्रेनलाइनमिया में योगदान देता है।
फाइब्रिलेशन सभी एनेस्थेटिक्स, एक तरह से या किसी अन्य को प्रभावित कर सकता है
स्वचालितता, उत्तेजना, चालन और हृदय की सिकुड़न के कार्य, -
क्लोरोफॉर्म, साइक्लोप्रोपेन, हलोथेन।
हृदय रोग के रोगियों में कार्डियक फिब्रिलेशन इनमें से एक है
अचानक मौत का सबसे आम कारण। इसी समय, रूपात्मक रूप से अक्सर नहीं
मायोकार्डियम में किसी भी बदलाव का पता लगाना संभव है। खतरा विशेष रूप से बड़ा है
अतालता द्वारा जटिल मायोकार्डियल रोधगलन में कार्डियक फाइब्रिलेशन की घटना।
दिल का दौरा पड़ने के परिणामस्वरूप व्यापक मायोकार्डियल नेक्रोसिस के साथ, अधिक बार होता है
एसिस्टोल, जबकि कार्डियक फिब्रिलेशन आमतौर पर निचले हिस्से में होता है
रूपात्मक परिवर्तन।
अब यह स्पष्ट होता जा रहा है कि अचानक मौत के मामले सामने आ रहे हैं
म्योकार्डिअल रोधगलन, कार्डियक फ़िब्रिलेशन और जब तक के साथ संबद्ध करने की सलाह दी जाती है
सटीक निदान (ईसीजी) को बनाए रखने के लिए गहन उपाय जारी हैं
संचार और श्वसन प्रणाली में। अभ्यास से पता चलता है कि ऐसी रणनीति
क्लिनिक में ज्यादातर मामलों में खुद को सही ठहराते हैं।
28°C से नीचे शरीर को ठंडा करने से हृदय का झुकाव तेजी से बढ़ जाता है
फिब्रिलेशन। इस मामले में, दिल की थोड़ी सी यांत्रिक उत्तेजना पर्याप्त होती है
वेंट्रिकुलर फाइब्रिलेशन की घटना। यह अनायास भी हो सकता है।
यह ध्यान दिया जाना चाहिए कि हाइपोथर्मिया के दौरान फाइब्रिलेशन का खतरा बढ़ जाता है
शरीर के तापमान में कमी की डिग्री के अनुपात में - तापमान सीमा के भीतर
32 से 28 डिग्री सेल्सियस फाइब्रिलेशन संभव है, 28 से 24 डिग्री सेल्सियस तक - यह बहुत संभावना है, और नीचे
24 डिग्री सेल्सियस नियम है।
यदि रोगी ईसीजी निगरानी में है, तो अचानक हृदय की मृत्यु के समय, निम्नलिखित परिवर्तनों का पता लगाया जा सकता है:
1. वेंट्रिकुलर फिब्रिलेशन - लगातार (200-500 प्रति मिनट तक) और अनियमित यादृच्छिक तरंगें जो एक दूसरे से अलग-अलग आकार और आयाम में भिन्न होती हैं। धीरे-धीरे, कंपन तरंगें कम-आयाम बन जाती हैं और एक सीधी आइसोलाइन (एसिस्टोल) में बदल जाती हैं।
2. वेंट्रिकुलर स्पंदन (कभी-कभी वेंट्रिकुलर फाइब्रिलेशन से पहले) - अक्सर अपेक्षाकृत नियमित और आकार और आयाम में लगभग समान स्पंदन तरंगें, एक साइनसॉइडल वक्र जैसा दिखता है। इस वक्र पर क्यूआरएस कॉम्प्लेक्स, आरएस-टी खंड और टी लहर को अलग करना संभव नहीं है। जल्द ही तरंगों का आयाम कम हो जाता है, वे अनियमित और विभिन्न आयामों के हो जाते हैं - स्पंदन वेंट्रिकुलर फिब्रिलेशन में बदल जाता है।
3. हृदय की असिस्टोल - हृदय की विद्युत गतिविधि का पूर्ण अभाव। वहीं, ईसीजी पर आइसोलाइन का निर्धारण किया जाता है।
4. इलेक्ट्रोमैकेनिकल पृथक्करण - ईसीजी पर एक दुर्लभ साइनस या नोडल लय दर्ज की जाती है, जो एक बहुत ही दुर्लभ इडियोवेंट्रिकुलर लय में बदल जाती है, और फिर ऐसिस्टोल में बदल जाती है।
अचानक कार्डियक मौत की स्थिति में, कार्डियोपल्मोनरी पुनर्वसन तुरंत किया जाता है, जिसमें वायुमार्ग धैर्य की बहाली, फेफड़ों के कृत्रिम वेंटिलेशन, छाती संपीड़न, विद्युत डीफिब्रिलेशन और ड्रग थेरेपी शामिल है।
कार्डियोपल्मोनरी पुनर्जीवन तकनीक मैनुअल के बाद के अध्यायों में विस्तृत हैं।
निवारण
अचानक कार्डियक मौत पर कई विशेष अध्ययनों में, यह दिखाया गया है कि कोरोनरी धमनी रोग वाले मरीजों में अचानक मौत के सबसे महत्वपूर्ण भविष्यवाणियों में शामिल हैं:
1. कम व्यायाम सहिष्णुता और एक सकारात्मक साइकिल परीक्षण वाले रोगियों में उच्च-ग्रेड वेंट्रिकुलर अतालता की घटना।
2. आरएस-टी खंड का गंभीर अवसाद (2.0 मिमी से अधिक), रक्तचाप में पैथोलॉजिकल वृद्धि और तनाव परीक्षण के दौरान अधिकतम हृदय गति की प्रारंभिक उपलब्धि।
3. उसके बंडल और वेंट्रिकुलर एक्सट्रैसिस्टोल के बाएं पैर की नाकाबंदी के साथ पैथोलॉजिकल क्यू तरंगों या क्यूएस कॉम्प्लेक्स के ईसीजी पर उपस्थिति।
4. व्यायाम सहिष्णुता में कमी और एक सकारात्मक साइकिल परीक्षण के संयोजन में रोगी के मुख्य जोखिम कारक (उच्च रक्तचाप, एचएलपी, धूम्रपान और मधुमेह मेलेटस) हैं।
चिकित्सा से अधिक उपयोगी कोई कला नहीं है
कार्डिएक अरेस्ट से अचानक मौत - किसी व्यक्ति को कैसे बचाया जाए
अकस्मात मृत्यु अक्सर 35 वर्ष से कम आयु के युवकों और विरले ही वृद्ध लोगों को पछाड़ती है। ऐसा इसलिए है क्योंकि अत्यधिक शारीरिक परिश्रम के साथ अचानक मौत का कारक होता है, जैसे कि खेल प्रतियोगिताओं के दौरान। हृदय रोग आदि जैसे रोग। अचानक कार्डियक अरेस्ट नहीं होता है, आमतौर पर लोग काफी लंबे समय तक बीमार रहते हैं और उनकी स्थिति धीरे-धीरे बिगड़ती जाती है।
रूस में हर साल कार्डियक अरेस्ट से अचानक मौत के लगभग 36,000 मामले दर्ज किए जाते हैं।
आकस्मिक मृत्यु के कारण
अचानक कार्डियक अरेस्ट का सबसे महत्वपूर्ण कारण वेंट्रिकुलर फाइब्रिलेशन है, यानी लोड के कारण दिल की लय गड़बड़ा जाती है, दिल बेतरतीब ढंग से धड़कने लगता है और कुछ सेकंड के बाद रुक जाता है।
युवा लोगों में अचानक मृत्यु के विशिष्ट कारण
– एक बीमारी जिसमें हृदय की मांसपेशी (मायोकार्डियम) असामान्य रूप से घनी हो जाती है, जिससे हृदय के लिए रक्त पंप करना मुश्किल हो जाता है। एथलीटों में अचानक मौत का यह सबसे आम कारण है, हालांकि कई गैर-एथलीट इसके साथ वर्षों तक रहते हैं, बिना यह जाने कि उन्हें समस्या है।
कोरोनरी धमनियों की विसंगतियाँ -कभी-कभी, लोग कोरोनरी धमनियों की विसंगतियों के साथ पैदा होते हैं, जो सामान्य जीवन में किसी व्यक्ति को परेशान नहीं करते हैं, लेकिन महान शारीरिक परिश्रम के साथ, संरचना में इन कमियों के कारण धमनियां हृदय को उचित रक्त प्रवाह प्रदान नहीं कर पाती हैं, जो विनाशकारी परिणामों की ओर ले जाता है।
सिंड्रोम लम्बामध्यान्तरक्यूटी - एक वंशानुगत हृदय ताल विकार, जिसके कारण, जीवन के कुछ बिंदुओं पर, दिल जल्दी और अव्यवस्थित रूप से धड़कता है, नाड़ी बहुत बार-बार हो जाती है और व्यक्ति बेहोश हो जाता है। ऐसा होता है कि ऐसी बेहोशी मौत में खत्म हो जाती है।
undiagnosedकम उम्र में अचानक मौत का एक और कारण है।
सीने में वार- एक दुर्लभ, लेकिन सभी एथलीटों के लिए जाना जाता है, अचानक मौत का कारण। आम तौर पर, बेसबॉल और हॉकी खिलाड़ी छाती पर एक कुंद, कठोर झटका से मर जाते हैं जो हृदय के विद्युत चक्र के अनुसार गलत समय पर वेंट्रिकुलर फिब्रिलेशन का कारण बन सकता है।

सूक्ष्म लक्षण जो किसी व्यक्ति को अचानक मृत्यु का अनुभव करा सकते हैं
- संक्षिप्त अस्पष्टीकृत सीने में दर्द - सबसे महत्वपूर्ण लक्षण जो चेतावनी देता है कि हृदय किसी भी समय रुक सकता है।
- दर्द के बराबर की उपस्थिति - जब कोई दर्द नहीं होता है, लेकिन समय-समय पर एक व्यक्ति को छाती में जकड़न, अचानक अल्पकालिक या हृदय के क्षेत्र में अन्य अप्रिय संवेदनाएं महसूस होती हैं।
- बार-बार और अस्पष्टीकृत बेहोशी - यदि कोई व्यक्ति शारीरिक गतिविधि के दौरान कुछ सेकंड के लिए भी होश खो देता है, तो इसका मतलब है कि उसे दिल की समस्या है।
- रक्त संबंधियों के बीच अचानक मृत्यु का कम से कम एक मामला - एक बहुत ही गंभीर संकेत, जिस पर ज्यादातर लोग ध्यान नहीं देते। हालाँकि, यदि रक्त संबंधियों में 50 वर्ष से कम आयु के व्यक्ति की अचानक मृत्यु का मामला बनता है, तो बाकी रिश्तेदारों के लिए अपने दिल पर ध्यान देने का यह एक गंभीर कारण है।
- सांस लेने में कठिनाई और संक्षिप्त लेकिन अक्सर आवर्ती सीने में दर्द - एक संकेत है कि एक व्यक्ति जोखिम में है।
यदि किसी व्यक्ति में उपरोक्त लक्षणों में से कम से कम एक लक्षण है, तो उसे सबसे पहले जो करना चाहिए वह किसी भी शारीरिक व्यायाम को बंद कर देना चाहिए और डॉक्टर से मदद लेनी चाहिए।
युवा जो किसी भी तरह के खेल के बिना अपने जीवन के बारे में नहीं सोचते हैं, लेकिन जिनके पास कम से कम अप्रत्यक्ष रूप से अचानक कार्डियक अरेस्ट की प्रवृत्ति के संकेत हैं, उन्हें खुद को योग तक सीमित रखना होगा।
अचानक कार्डियक अरेस्ट के लिए प्राथमिक उपचार

ऐसा हुआ कि यदि कोई व्यक्ति अचानक सड़क पर गिर जाता है और जीवन के लक्षण नहीं दिखाता है, तो हर कोई मानता है कि एक व्यापक रोधगलन हुआ है। हालांकि, यह, जैसा कि ऊपर वर्णित है, हमेशा सच नहीं होता है और एक व्यक्ति को बचाया जा सकता है यदि एम्बुलेंस के आने की प्रतीक्षा किए बिना तुरंत प्राथमिक उपचार शुरू किया जाए, अन्यथा पीड़ित के पास कोई मौका नहीं है।
आंकड़े कहते हैं कि अचानक कार्डियक अरेस्ट के बाद सौ में से 7 लोग बच जाते हैं, लेकिन अगर सभी पीड़ितों को प्राथमिक उपचार दिया जाता, तो 50 या अधिक लोग बच जाते।
यदि कोई व्यक्ति अचानक गिर जाए और उसमें जीवन के लक्षण दिखाई न दें तो क्या करें
- नाड़ी और श्वसन की जाँच करें और सुनिश्चित करें कि वे मौजूद नहीं हैं। यह संभव है कि एक व्यक्ति आवाज करेगा, जैसे कि वह एक लंबी सांस निकाल रहा है - यह फेफड़ों को छोड़ने वाली हवा है, लेकिन कृत्रिम श्वसन के बिना पीड़ित अब फिर से श्वास लेने में सक्षम नहीं होगा।
- एंबुलेंस बुलाओ।
- कृत्रिम श्वसन करना शुरू करें (पीड़ित के सिर को पीछे फेंकें, उसकी नाक को पिंच करें, खुद गहरी सांस लें और पीड़ित के मुंह से सांस छोड़ें)। ऐसा दो बार करें। यदि पीड़ित खांसी नहीं करता है, सांस लेना शुरू नहीं करता है या जीवन के अन्य लक्षण देता है, तो आपको छाती के संकुचन के लिए आगे बढ़ना चाहिए।
- एक हाथ की हथेली को उरोस्थि के निचले हिस्से पर रखें, दूसरे हाथ को ऊपर रखें। दोनों हाथों की हथेलियाँ सीधी हों, या ऊपर वाले हाथ की उँगलियाँ नीचे वाले हाथ की उँगलियों के बीच स्थिर हों। निचले हाथ का मेटाकार्पस काम करता है। इसे इतनी ताकत से दबाया जाना चाहिए कि उरोस्थि 3-5 सेंटीमीटर नीचे गिर जाए। किसी आदमी को मरने देने से अच्छा है कि उसकी पसली तोड़कर उसे बचा लिया जाए।
सबसे अच्छा विकल्प अप्रत्यक्ष हृदय मालिश को कृत्रिम श्वसन के साथ जोड़ना है, लेकिन यह याद रखना चाहिए कि हृदय की मालिश प्रमुख क्रिया है, इसलिए वैकल्पिक रूप से दो सांसों के साथ 15-30 प्रेस करें।
यदि हृदय की मालिश और कृत्रिम श्वसन एक ही व्यक्ति द्वारा किया जाना है, तो संयोजन 4/1 होना चाहिए।
अचानक कार्डिएक अरेस्ट में किसी व्यक्ति को कैसे पुनर्जीवित करें
दुनिया भर में लगभग 300,000 लोग हर साल अचानक कार्डियक अरेस्ट से मर जाते हैं। साल में कम से कम एक बार, मीडिया अचानक कार्डियक अरेस्ट से एक और मौत की रिपोर्ट करता है: खेल के दौरान मैदान पर एक एथलीट या शारीरिक शिक्षा कक्षाओं में स्कूली छात्र। लेकिन बहुत से लोग एक ही कारण से मर जाते हैं, सो जाते हैं और जागते नहीं हैं।
स्वास्थ्य मंत्रालय के अनुसार, अकेले रूस में प्रति 10,000 जनसंख्या पर 8 से 16 लोग हर साल अचानक कार्डियक अरेस्ट से मर जाते हैं, जो सभी वयस्क रूसियों का 0.1-2% है। पूरे देश में हर साल 300 हजार लोग इस तरह से मरते हैं। उनमें से 89% पुरुष हैं। 70% मामलों में, अस्पताल की दीवारों के बाहर अचानक कार्डियक अरेस्ट होता है। 13% में - कार्यस्थल में, 32% में - एक सपने में। रूस में, जीवित रहने की संभावना कम है - 20 में से केवल एक व्यक्ति। अमेरिका में, एक व्यक्ति के जीवित रहने की संभावना लगभग 2 गुना अधिक है। मृत्यु का मुख्य कारण अक्सर समय पर सहायता की कमी है।
दुर्भाग्य से, 22% रोगियों की अचानक मृत्यु हो जाती है, जो रोग की पहली अभिव्यक्ति है। अचानक मौत बड़े बच्चों और किशोरों में सबसे आम है, लेकिन 10 साल से कम उम्र के बच्चों में दुर्लभ है। लगभग 60% अचानक होने वाली मौतें आराम से होती हैं, बाकी भारी शारीरिक परिश्रम के बाद होती हैं।
ज्यादातर लोग जो अचानक कार्डियक अरेस्ट का अनुभव करते हैं:
- 45% में मानसिक विकार;
- 16% में अस्थमा;
- 11% में हृदय रोग;
- गैस्ट्रिटिस या गैस्ट्रोओसोफेगल रिफ्लक्स रोग (जीईआरडी) 8% में।
कार्डियक अरेस्ट के कारण
कारणों में सीधे कार्डियक (कार्डियक) और बाहरी (एक्स्ट्राकार्डियल) को प्रतिष्ठित किया जा सकता है।
मुख्य कार्डिनल कारक हैं:
- इस्किमिया और मायोकार्डियम की सूजन;
- घनास्त्रता या एम्बोलिज्म के कारण फुफ्फुसीय वाहिकाओं की तीव्र रुकावट;
- कार्डियोमायोपैथी;
- उच्च रक्तचाप;
- एथेरोस्क्लोरोटिक कार्डियोस्क्लेरोसिस;
- दोषों पर लय और चालकता की गड़बड़ी;
- हाइड्रोपरिकार्डियम में कार्डियक टैम्पोनैड का विकास।
एक्स्ट्राकार्डियक कारकों में शामिल हैं:
- एनीमिया, श्वासावरोध (घुटन, डूबना) के कारण ऑक्सीजन की कमी (हाइपोक्सिया);
- न्यूमोथोरैक्स (फुस्फुस का आवरण की परतों के बीच हवा की उपस्थिति, फेफड़े का एकतरफा संपीड़न);
- आघात, सदमे, लगातार उल्टी और दस्त के साथ द्रव (हाइपोवोल्मिया) की एक महत्वपूर्ण मात्रा का नुकसान;
- एसिडोसिस की दिशा में विचलन के साथ चयापचय परिवर्तन;
- शरीर का हाइपोथर्मिया (हाइपोथर्मिया) 28 डिग्री से नीचे;
- तीव्र अतिकैल्शियमरक्तता;
- गंभीर एलर्जी प्रतिक्रियाएं।
शरीर की सुरक्षा की स्थिरता को प्रभावित करने वाले अप्रत्यक्ष कारक महत्वपूर्ण हैं:
- दिल का अत्यधिक शारीरिक अधिभार;
- बुजुर्ग उम्र;
- धूम्रपान और शराब;
- ताल की गड़बड़ी के लिए आनुवंशिक प्रवृत्ति, इलेक्ट्रोलाइट संरचना में परिवर्तन;
- बिजली की चोट का सामना करना पड़ा।
कारकों का संयोजन कार्डियक अरेस्ट के जोखिम को बहुत बढ़ा देता है। उदाहरण के लिए, म्योकार्डिअल रोधगलन वाले रोगियों द्वारा शराब का सेवन लगभग 1/3 रोगियों में एसिस्टोल का कारण बनता है।
कार्डिएक अरेस्ट के दौरान क्या होता है
इसकी शुरुआत से कुछ सेकंड में, विकसित करें:
- कमजोरी और चक्कर आना;
- 10-20 सेकंड के बाद - चेतना का नुकसान;
- एक और 15-30 सेकंड के बाद, तथाकथित टॉनिक-क्लोनिक आक्षेप विकसित होता है, श्वास दुर्लभ और एगोनल होता है;
- क्लिनिकल डेथ 2 मिनट में होती है;
- पुतलियाँ फैलती हैं और प्रकाश पर प्रतिक्रिया करना बंद कर देती हैं;
- त्वचा पीली पड़ जाती है या नीली पड़ जाती है (सायनोसिस)।
बचने की संभावना कम है। यदि रोगी भाग्यशाली है और पास में कोई व्यक्ति है जो अप्रत्यक्ष हृदय की मालिश करने में सक्षम है, तो अचानक कार्डियक अरेस्ट के सिंड्रोम से बचने की संभावना बढ़ जाती है। लेकिन इसके लिए दिल को "शुरू" करने के लिए 5-7 मिनट के बाद बंद होने के बाद जरूरी नहीं है।
कार्डिएक अरेस्ट के डायग्नोस्टिक संकेत
कार्डिएक अरेस्ट सिंड्रोम में निकट-मृत्यु की स्थिति के शुरुआती लक्षण शामिल हैं। चूंकि इस चरण को प्रभावी पुनर्वसन के दौरान प्रतिवर्ती माना जाता है, प्रत्येक वयस्क को लक्षणों को जानना चाहिए, क्योंकि प्रतिबिंब के लिए कुछ सेकंड की अनुमति है:
- चेतना का पूर्ण नुकसान - पीड़ित चिल्लाने, ब्रेक लगाने का जवाब नहीं देता है। ऐसा माना जाता है कि कार्डिएक अरेस्ट के 7 मिनट बाद दिमाग की मौत हो जाती है। यह औसत आंकड़ा है, लेकिन समय दो से ग्यारह मिनट तक भिन्न हो सकता है। मस्तिष्क ऑक्सीजन की कमी से सबसे पहले पीड़ित होता है, चयापचय की समाप्ति से कोशिका मृत्यु होती है। इसलिए, यह बहस करने का समय नहीं है कि पीड़ित का मस्तिष्क कितने समय तक जीवित रहेगा। जितनी जल्दी पुनर्जीवन शुरू किया जाता है, बचने की संभावना उतनी ही अधिक होती है।
- कैरोटीड धमनी पर स्पंदन निर्धारित करने में असमर्थता - निदान में यह लक्षण दूसरों के व्यावहारिक अनुभव पर निर्भर करता है। इसकी अनुपस्थिति में आप नंगे सीने पर कान लगाकर दिल की धड़कन सुनने की कोशिश कर सकते हैं।
- बिगड़ा हुआ श्वास - दुर्लभ शोर वाली सांसों और दो मिनट तक के अंतराल के साथ।
- "हमारी आंखों के सामने" त्वचा के रंग में पीलापन से नीले रंग में परिवर्तन में वृद्धि हुई है।
- रक्त प्रवाह बंद होने के 2 मिनट बाद पुतलियाँ फैल जाती हैं, प्रकाश की कोई प्रतिक्रिया नहीं होती है (उज्ज्वल किरण से संकुचित होना)।
- व्यक्तिगत मांसपेशी समूहों में आक्षेप की अभिव्यक्ति।
यदि घटनास्थल पर एम्बुलेंस आती है, तो ऐसिस्टोल की पुष्टि इलेक्ट्रोकार्डियोग्राम द्वारा की जा सकती है।
आसन्न अचानक कार्डियक अरेस्ट के संकेत
डेनिश वैज्ञानिकों ने कार्डियक अरेस्ट से अचानक मौत के मामलों का विश्लेषण किया। और यह पता चला कि हृदय, रुकने से पहले ही जान लेता है कि उसके साथ कुछ गड़बड़ है।
अतालता से अचानक मृत्यु सिंड्रोम वाले 35% रोगियों में, कम से कम एक लक्षण देखा गया जो हृदय रोग की बात करता है:
- बेहोशी या प्री-सिंकोप - 17% मामलों में, और यह सबसे आम लक्षण था; छाती में दर्द;
- श्वास कष्ट;
- मरीज पहले ही कार्डियक अरेस्ट के सफल पुनर्जीवन से गुजर चुका है। साथ ही 55% लोग जो हाइपरट्रॉफिक कार्डियोमायोपैथी से मर गए, उनकी अचानक मृत्यु से 1 घंटे से अधिक समय पहले, अनुभव किया: बेहोशी (34%);
- सीने में दर्द (34%);
- सांस की तकलीफ (29%)।
अमेरिकी शोधकर्ता यह भी बताते हैं कि हर दूसरा व्यक्ति जो अचानक कार्डियक अरेस्ट से आगे निकल गया था, ने कार्डियक डिसफंक्शन की अभिव्यक्तियों का अनुभव किया - और एक या दो घंटे नहीं, बल्कि कुछ मामलों में महत्वपूर्ण क्षण से कई हफ्ते पहले। इस प्रकार, 50% पुरुषों और 53% महिलाओं ने हमले से 4 सप्ताह पहले सीने में दर्द और सांस की तकलीफ का उल्लेख किया, और लगभग सभी (93%) में अचानक कार्डियक अरेस्ट से 1 दिन पहले दोनों लक्षण थे।
इनमें से पांच में से केवल एक व्यक्ति ही डॉक्टर के पास गया। इनमें से केवल एक तिहाई (32%) भागने में सफल रहे। लेकिन उस समूह से जिसने बिल्कुल भी मदद नहीं ली, और भी कम बच गए - केवल 6% रोगी। अचानक मृत्यु सिंड्रोम की भविष्यवाणी की जटिलता इस तथ्य में भी निहित है कि ये सभी लक्षण एक ही समय में प्रकट नहीं होते हैं, इसलिए स्वास्थ्य में महत्वपूर्ण गिरावट को सटीक रूप से ट्रैक करना असंभव है।
74% लोगों में एक लक्षण था, 24% में दो लक्षण थे, और केवल 21% में तीनों थे।
तो, हम निम्नलिखित मुख्य संकेतों के बारे में बात कर सकते हैं जो अचानक कार्डियक अरेस्ट से पहले हो सकते हैं:
- सीने में दर्द: हमले से 1 घंटे से 4 सप्ताह पहले।
- सांस लेने में कठिनाई, सांस लेने में तकलीफ: हमले के एक घंटे से लेकर 4 सप्ताह पहले तक।
- बेहोशी: हमले से कुछ देर पहले।
यदि ये लक्षण मौजूद हैं, तो आपको हृदय रोग विशेषज्ञ से संपर्क करना चाहिए और जांच करानी चाहिए।
कार्डिएक अरेस्ट के क्या परिणाम होते हैं?
संचार गिरफ्तारी के परिणाम आपातकालीन देखभाल की गति और शुद्धता पर निर्भर करते हैं। अंगों की लंबे समय तक ऑक्सीजन की कमी का कारण बनता है:
- मस्तिष्क में इस्किमिया की अपरिवर्तनीय foci;
- गुर्दे और यकृत को प्रभावित करता है;
- बुजुर्गों, बच्चों में जोरदार मालिश से, पसलियों के फ्रैक्चर, उरोस्थि, न्यूमोथोरैक्स का विकास संभव है।
मस्तिष्क और रीढ़ की हड्डी का कुल वजन शरीर के कुल वजन का लगभग 3% ही होता है। और उनके पूर्ण कामकाज के लिए कुल कार्डियक आउटपुट का 15% तक आवश्यक है। अच्छी प्रतिपूरक क्षमताएं तंत्रिका केंद्रों के कार्यों को रक्त परिसंचरण के स्तर में 25% की कमी के साथ बनाए रखना संभव बनाती हैं। हालांकि, अप्रत्यक्ष मालिश भी आपको रक्त प्रवाह के सामान्य स्तर का केवल 5% बनाए रखने की अनुमति देती है।
मस्तिष्क के हिस्से पर परिणाम हो सकते हैं:
- आंशिक या पूर्ण स्मृति हानि (रोगी खुद को चोट के बारे में भूल जाता है, लेकिन यह याद रखता है कि इससे पहले क्या हुआ था);
- अंधापन दृश्य नाभिक में अपरिवर्तनीय परिवर्तन के साथ होता है, दृष्टि शायद ही कभी बहाल होती है;
- बाहों और पैरों में पैरॉक्सिस्मल ऐंठन, चबाने की गति;
- विभिन्न प्रकार के मतिभ्रम (श्रवण, दृश्य)।
निवारण
स्वस्थ जीवन शैली के सिद्धांतों का पालन करके, रक्त परिसंचरण को प्रभावित करने वाले कारकों से परहेज करके कार्डियक अरेस्ट को रोका जा सकता है।तर्कसंगत पोषण, धूम्रपान छोड़ना, शराब, पर्याप्त पानी पीना। दिल की बीमारी वाले लोगों के लिए रोजाना टहलना गोलियां लेने से कम महत्वपूर्ण नहीं है।
साइट केवल सूचनात्मक उद्देश्यों के लिए संदर्भ जानकारी प्रदान करती है। किसी विशेषज्ञ की देखरेख में रोगों का निदान और उपचार किया जाना चाहिए। सभी दवाओं में contraindications है। विशेषज्ञ की सलाह आवश्यक है!
दिल की धड़कन रुकना(ह्रदय की विफलता) - प्रभावी कार्य के अचानक और पूर्ण समाप्ति से जुड़ा एक नैदानिक सिंड्रोम दिल. एक व्यक्ति वेंट्रिकुलर संकुचन को बनाए रखता है, लेकिन अंग का पंपिंग कार्य गड़बड़ा जाता है, हृदय रक्त वाहिकाओं में रक्त को धक्का नहीं देता है, रक्त परिसंचरण बंद हो जाता है, जिससे जीवन को खतरा होता है। अचानक कार्डियक अरेस्ट के साथ नाड़ी की कमी, पुतलियों का फैलाव, श्वसन अवसाद और चेतना का नुकसान होता है। रोगी पूरी तरह से अनुपस्थित हो सकता है या हृदय की बायोइलेक्ट्रिक गतिविधि को बनाए रख सकता है। कार्डियक अरेस्ट के मामले में तत्काल चिकित्सा ध्यान देने से रोगी के सफल पुनर्जीवन की संभावना बढ़ जाती है।डब्ल्यूएचओ के आंकड़ों के अनुसार, हमारे ग्रह पर हर हफ्ते लगभग 200,000 लोगों को दिल की विफलता होती है। वहीं, 90% पीड़ितों की घर या कार्यालय में एंबुलेंस आने से पहले ही मौत हो जाती है, क्योंकि आस-पास ऐसे लोग नहीं थे जो जानते हों कि प्राथमिक उपचार कैसे किया जाना चाहिए। एड्स, कैंसर, आग, यातायात दुर्घटनाओं, या बंदूक की गोली के घावों की तुलना में जनसंख्या एक गंभीर नैदानिक सिंड्रोम से अधिक बार मरती है। कार्डिएक और रेस्पिरेटरी अरेस्ट न केवल बुजुर्गों में, बल्कि पूरी तरह से स्वस्थ युवा लोगों के साथ-साथ शिशुओं और स्कूली बच्चों में भी विकसित हो सकता है।
दिल की एनाटॉमी और फिजियोलॉजी
 हृदय (ग्रीक कार्डिया) एक विकसित मांसल खोखला अंग है, जो एक पंप की तरह धमनियों, धमनियों और केशिकाओं के माध्यम से पूरे शरीर में रक्त का वितरण सुनिश्चित करता है और फिर इसे नसों और शिराओं की मदद से वापस ऊपर उठाता है। केवल 1 मिनट में हृदय द्वारा 6 लीटर तक रक्त पंप किया जाता है। शरीर का वजन, आकार और आकार अलग-अलग और अलग-अलग होते हैं। हृदय पेरिकार्डियल थैली (पेरीकार्डियम) में 4-8 कशेरुक के स्तर पर छाती के बाईं ओर स्थित होता है। यह फाइब्रो-सीरस थैली अंग को अलग करती है। दिल की दीवारों में एक पतली बाहरी खोल होती है - एपिकार्डियम, एक मोटी मध्य परत - मायोकार्डियम, जिसमें धारीदार मांसपेशियां होती हैं, और एंडोकार्डियम - आंतरिक खोल, जिसमें उपकला ऊतक होते हैं।
हृदय (ग्रीक कार्डिया) एक विकसित मांसल खोखला अंग है, जो एक पंप की तरह धमनियों, धमनियों और केशिकाओं के माध्यम से पूरे शरीर में रक्त का वितरण सुनिश्चित करता है और फिर इसे नसों और शिराओं की मदद से वापस ऊपर उठाता है। केवल 1 मिनट में हृदय द्वारा 6 लीटर तक रक्त पंप किया जाता है। शरीर का वजन, आकार और आकार अलग-अलग और अलग-अलग होते हैं। हृदय पेरिकार्डियल थैली (पेरीकार्डियम) में 4-8 कशेरुक के स्तर पर छाती के बाईं ओर स्थित होता है। यह फाइब्रो-सीरस थैली अंग को अलग करती है। दिल की दीवारों में एक पतली बाहरी खोल होती है - एपिकार्डियम, एक मोटी मध्य परत - मायोकार्डियम, जिसमें धारीदार मांसपेशियां होती हैं, और एंडोकार्डियम - आंतरिक खोल, जिसमें उपकला ऊतक होते हैं। हृदय को 4 अलग-अलग कक्षों में बांटा गया है: दायां अलिंद, बायां अलिंद, दायां निलय, बायां निलय। दाएँ और बाएँ हिस्सों को विभाजन द्वारा अलग किया जाता है। दो वेना कावा (ऊपरी और निचले) दाएं आलिंद में प्रवाहित होते हैं, शिरापरक रक्त यहां मौजूद होता है, और फुफ्फुसीय ट्रंक दाएं वेंट्रिकल से खुलता है। हृदय के बाएं आधे हिस्से में धमनी रक्त मौजूद होता है, 4 वेना कावा दाएं आलिंद में प्रवेश करते हैं, और महाधमनी का मुंह बाएं वेंट्रिकल से निकलता है। अटरिया को वाल्वों द्वारा निलय से अलग किया जाता है। दाईं ओर एक ट्राइकसपिड वाल्व है, बाईं ओर एक बाइसेपिड वाल्व है। सेमिलुनर वाल्व वेंट्रिकल्स को बड़ी धमनियों से अलग करते हैं। वाल्व हृदय के कंकाल से जुड़ते हैं और रक्त को बहने देते हैं।
डायस्टोल, या विश्राम के चरण में, फुफ्फुसीय और खोखली नसों से रक्त दाहिने आलिंद में प्रवाहित होता है। सिस्टोल चरण, या आलिंद संकुचन में, पुच्छल वाल्व खुलते हैं और रक्त निलय में पंप किया जाता है। फिर निलय का सिस्टोल आता है, रक्त महाधमनी और फुफ्फुसीय ट्रंक में बहता है। एक विराम के बाद, चंद्र कपाट बंद हो जाते हैं और पत्रक खुल जाते हैं, दबाव में अंतर के कारण रक्त अटरिया में इकट्ठा हो जाता है।
कार्डिएक अरेस्ट मैकेनिज्म
जब तीव्र कार्डियक अरेस्ट विकसित होता है, तो कार्डियक फाइब्रिलेशन देखा जाता है, जब अंग इस तथ्य के कारण अपने कार्यों को प्रभावी ढंग से करने की क्षमता खो देता है कि हृदय की मांसपेशियां असंगत रूप से सिकुड़ती हैं। वेंट्रिकुलर और एट्रियल फाइब्रिलेशन आवंटित करें। इसके अलावा, अचानक कार्डियक अरेस्ट सिंड्रोम एसिस्टोल, या हृदय की बायोइलेक्ट्रिकल गतिविधि की समाप्ति के कारण हो सकता है, जिससे अंग विफलता हो सकती है। साथ ही, कार्डियक अरेस्ट इलेक्ट्रोमैकेनिकल पृथक्करण के कारण हो सकता है, जब अंग की यांत्रिक गतिविधि की समाप्ति के कारण रक्त परिसंचरण बंद हो जाता है।दिल की विफलता के कारण
जब कार्डियक अरेस्ट होता है, तो इसके कारण अलग-अलग हो सकते हैं। एक्स्ट्राकार्डियक और कार्डियक कारक हैं। हृदय संबंधी कारण चालन या स्वचालितता के कार्य के उल्लंघन से जुड़े होते हैं, मायोकार्डियल सिकुड़न में कमी, अंग की चोट और घाव।कार्डिनल कारकों में शामिल हैं:
- इस्केमिक रोग, रोधगलन, ऐसे रोग जिनमें हृदय की मांसपेशियों को ऑक्सीजन और पोषक तत्वों की आपूर्ति बाधित होती है। अधिक काम और भावनात्मक तनाव के साथ, वजन उठाने पर सर्जरी के दौरान कार्डियक अरेस्ट होगा।
- कोरोनरी धमनियों के रोग, उनकी ऐंठन, घनास्त्रता, एम्बोलिज्म (रुकावट), एनजाइना पेक्टोरिस।
- फुफ्फुसीय धमनियों का अवरोध, धमनियों का विच्छेदन और टूटना। सपने में कार्डिएक अरेस्ट हो सकता है।
- हृदय की झिल्लियों के संक्रामक घाव, मायोकार्डिटिस, एंडोकार्डिटिस, साथ ही कार्डियोमायोपैथी।
- दिल का टैम्पोनैड, इसके गुहाओं के संपीड़न के लिए अग्रणी, वाल्वों की शिथिलता।
- विभिन्न अतालता और इलेक्ट्रोलाइट असंतुलन।
- कोई बाहरी विषाक्तता, शराब और नशीली दवाओं का उपयोग, ड्रग ओवरडोज़, जब दवाएं ली जाती हैं जो कार्डियक अरेस्ट का कारण बनती हैं।
- वायुमार्ग की रुकावट या उनके धैर्य का उल्लंघन, विभिन्न एम्बोलिज्म की घटना, तीव्र श्वसन विफलता का विकास। समय पर निदान और पेशेवर मदद से मरीज की जान बच जाती है।
- दिल की पलटा विफलता, जो प्रतिवर्ती और अपरिवर्तनीय हो सकती है, हाइपोथर्मिया के साथ होती है, यौन तनाव में वृद्धि होती है, मजबूत झटके के साथ। उदाहरण के लिए, मुक्केबाज़ जानते हैं कि कार्डिएक अरेस्ट को नॉकआउट में कैसे लाया जाता है।
- सदमे की स्थिति, दिल की चोटें, घुटन, विद्युत प्रवाह के संपर्क में आना।
कार्डियक अरेस्ट के अप्रत्यक्ष कारण:
- पुरानी शराब;
- बुजुर्ग उम्र;
- आनुवंशिक प्रवृतियां।
आधुनिक दवाएं जो कार्डियक अरेस्ट का कारण बनती हैं
अचानक कार्डियक अरेस्ट के 2% मामलों के लिए ड्रग्स को जिम्मेदार माना जाता है।कार्डिएक अरेस्ट का कारण बनने वाली खतरनाक गोलियां:
- दवाएं जो कार्डियक गतिविधि को सामान्य करती हैं। उदाहरण के लिए, इस बात के सबूत हैं कि चिकित्सीय खुराक में लेने पर एनाप्रिलिन रोगी की स्थिति को खराब कर सकता है। विशेष रूप से यदि रोगी को अंतर्निहित बीमारी के लिए इलाज नहीं किया जाता है, लेकिन केवल अतालता और अन्य व्यक्तिगत लक्षणों पर ध्यान केंद्रित करता है।
- ब्रॉड-स्पेक्ट्रम एंटीबायोटिक्स (क्लैथ्रोमाइसिन, आदि)।
- गैस्ट्रोएंटेरोलॉजिकल ड्रग डोमपेरिडन, जो नाराज़गी के इलाज के लिए निर्धारित है।
- सिज़ोफ्रेनिया के लिए दवाएं, साइकोट्रोपिक दवाएं (हेलोपरिडोल, आदि)।
कार्डिएक अरेस्ट के लक्षण
एक व्यक्ति कैरोटिड धमनियों में एक नाड़ी महसूस नहीं करता है, कार्डियक अरेस्ट की सुस्त आवाज होती है, या दिल की आवाज गायब हो जाती है। अगले कुछ सेकंड में सांस रुक जाती है, पीलापन विकसित हो जाता है, चेतना चली जाती है, मांसपेशियों में ऐंठन संभव है। सेरेब्रल संचलन के उल्लंघन से पुतलियों का विस्तार होता है, प्रकाश के प्रति उनकी प्रतिक्रिया अनुपस्थित होती है। जब एक क्लिनिकल सिंड्रोम विकसित होता है, तो तुरंत देखभाल प्रदान की जानी चाहिए। मदद के अभाव में, अंगों और ऊतकों में ऑक्सीजन भुखमरी होती है, नैदानिक मृत्यु होती है।कार्डिएक अरेस्ट का निदान
 कार्डियक अरेस्ट का निदान कुछ ही मिनटों में किया जाना चाहिए। बहुत अधिक समय लेने वाले पारंपरिक उपाय यहां फिट नहीं होते। रोगी कार्डियोग्राम नहीं करता है, रक्तचाप नहीं बदलता है, परिधीय वाहिकाओं में धड़कन की तलाश में समय बर्बाद नहीं करता है और दिल की आवाज़ सुनता है। कार्डियक अरेस्ट के लिए आपातकालीन देखभाल तुरंत शुरू होती है जब डॉक्टर ने सामान्य कैरोटिड धमनी में धड़कन की अनुपस्थिति निर्धारित की है, जो गर्दन और स्वरयंत्र की मांसपेशियों के बीच या ऊरु धमनी में स्थित होती है। परिभाषा को मध्य और तर्जनी के साथ किया जाता है, धमनी पर दबाव धीरे-धीरे किया जाता है, फलांगों के पैड के साथ।
कार्डियक अरेस्ट का निदान कुछ ही मिनटों में किया जाना चाहिए। बहुत अधिक समय लेने वाले पारंपरिक उपाय यहां फिट नहीं होते। रोगी कार्डियोग्राम नहीं करता है, रक्तचाप नहीं बदलता है, परिधीय वाहिकाओं में धड़कन की तलाश में समय बर्बाद नहीं करता है और दिल की आवाज़ सुनता है। कार्डियक अरेस्ट के लिए आपातकालीन देखभाल तुरंत शुरू होती है जब डॉक्टर ने सामान्य कैरोटिड धमनी में धड़कन की अनुपस्थिति निर्धारित की है, जो गर्दन और स्वरयंत्र की मांसपेशियों के बीच या ऊरु धमनी में स्थित होती है। परिभाषा को मध्य और तर्जनी के साथ किया जाता है, धमनी पर दबाव धीरे-धीरे किया जाता है, फलांगों के पैड के साथ। नाड़ी को टटोलने के लिए 5 सेकंड से अधिक समय आवंटित नहीं किया जाता है ताकि समय पर पुनर्जीवन किया जा सके। रिससिटेटर को ब्रैडीकार्डिया या धीमी हृदय गति के बीच अंतर करने में सक्षम होना चाहिए। एक अन्य महत्वपूर्ण नैदानिक विशेषता प्यूपिलरी फैलाव और प्रकाश के प्रति उनकी प्रतिक्रिया का आकलन है, जो कार्डियक अरेस्ट के मामले में पुनर्जीवन शुरू होने के बाद किया जाता है। दिल की विफलता के पहले लक्षण - श्वसन गिरफ्तारी और चेतना की हानि, एक नियम के रूप में, किसी का ध्यान नहीं जाता है, सिवाय इसके कि जब रोगी निरंतर पर्यवेक्षण में हो।
कार्डिएक अरेस्ट के लिए सक्षम प्राथमिक उपचार
प्राथमिक पुनर्जीवन कौशल आपको पुनर्जीवन टीम के आने से पहले घायल लोगों को प्राथमिक उपचार प्रदान करने की अनुमति देता है। रोगी को कार्डियक अरेस्ट का अहसास होने के बाद, वह होश खो देता है, सांस रुक जाती है। सबसे पहले आपको यह सुनिश्चित करने की ज़रूरत है कि सामान्य श्वास में कुछ भी हस्तक्षेप न करें, और मौखिक गुहा को साफ करें - पीड़ित की जीभ हो सकती है, उल्टी मुंह में जमा हो सकती है। रोगी को एक सख्त सतह पर लिटाया जाना चाहिए और हृदय की मालिश और मुँह से मुँह से कृत्रिम श्वसन करना शुरू करना चाहिए। दबाना तेज होना चाहिए, मालिश सीधे हाथों से की जाती है। एक मिनट के भीतर 12 चक्र तक किए जाते हैं। यदि छाती ऊपर उठने लगती है - यह एक संकेत है कि फेफड़े ऑक्सीजन से भरे हुए हैं, कार्डियक अरेस्ट के बाद जीवन बहाल हो गया है। पुनर्जीवन उपायों को शुरू करने के 20-30 मिनट बाद बंद करना तर्कसंगत है, जब किसी व्यक्ति की नैदानिक मृत्यु हो जाती है।दिल की विफलता के लिए चिकित्सा देखभाल
बुनियादी पुनर्जीवन क्रियाएं:- कार्डियक अरेस्ट का निदान होने पर सभी मामलों में बाहरी हृदय की मालिश और फेफड़ों का कृत्रिम वेंटिलेशन आवश्यक है। प्रभाव की अनुपस्थिति में, ट्रेकोटॉमी, इंटुबैषेण किया जाता है, श्वसन पथ की सुरक्षा और धैर्य सुनिश्चित करने के लिए विशेष तैयारी का उपयोग किया जाता है।
- प्रारंभिक अवस्था में, हृदय की विद्युत उत्तेजना, या आपातकालीन डीफिब्रिलेशन भी किया जाता है। छाती निर्वहन की ऊर्जा से प्रभावित होती है, जो वेंट्रिकल्स के कार्य को पुनर्स्थापित करती है। कार्डिएक अरेस्ट जारी रहने के हर मिनट के साथ डिफिब्रिलेशन की प्रभावशीलता कम हो जाती है - परिणाम अलग-अलग हो सकते हैं। मायोकार्डियम की विद्युत गतिविधि की जाँच कार्डियोस्कोप पर की जाती है।
- सर्जिकल हस्तक्षेप। जब कार्डियक अरेस्ट होता है, तो आमतौर पर वायुमार्ग के संकीर्ण होने के कारण सर्जरी की जाती है।
- केंद्रीय शिराओं का कैथीटेराइजेशन, जो उन रोगियों के साथ प्रक्रियाओं को करने की अनुमति देता है जो सबसे कठिन स्थिति में हैं।
- चिकित्सा उपचार। कार्डियक अरेस्ट के उपचार के लिए ड्रग्स को इंट्राकार्डियक या अंतःशिरा में प्रशासित किया जाता है - एड्रेनालाईन - रिससिटेटर्स, नॉरपेनेफ्रिन, एंटीरैडमिक ड्रग्स, एट्रोपिन, सोडियम बाइकार्बोनेट समाधान, आदि की मुख्य दवा।
कार्डिएक अरेस्ट के बाद का जीवन
ज्यादातर लोग जिन्हें कार्डियक अरेस्ट होता है, उनका इलाज गहन देखभाल इकाइयों में किया जाता है। अगर दिल रुकने के 5-6 मिनट के भीतर शुरू हो जाए तो मरीज बच जाते हैं। व्यवहार में दुर्लभ मामले हैं जब लोग दिल की विफलता के 30 और 39 मिनट बाद पूर्ण जीवन में लौटने में सक्षम थे। पुनर्जीवन अवधि के अंत में, रोगी की स्थिति की निरंतर निगरानी आवश्यक है। कार्डियक गतिविधि और अन्य कार्य खराब हो सकते हैं, अक्सर रोगी को लंबे समय तक हृदय पुनर्जीवन की आवश्यकता होती है।रोगी को एक्स-रे दिया जाता है क्योंकि कार्डियक अरेस्ट के दौरान छाती क्षतिग्रस्त हो सकती है। इसके अलावा, जैव रासायनिक परीक्षण निर्धारित हैं, मूत्राधिक्य की निगरानी की जाती है और अन्य परीक्षण किए जाते हैं जो खतरनाक जटिलताओं के विकास को प्रकट कर सकते हैं। लंबे समय तक दिल की विफलता के साथ, नॉटोट्रोपिक समर्थन निर्धारित किया जाता है, जो मस्तिष्क की पूर्ण वसूली के लिए आवश्यक है।

