Reducción y aumento de la fracción de eyección cardíaca. Gasto cardíaco: norma y causas de desviación ¿Qué es la fracción de eyección?
La cantidad de sangre expulsada por el ventrículo del corazón a las arterias por minuto es un indicador importante del estado funcional del sistema cardiovascular (CVS) y se denomina volumen minuto sangre (COI). Es igual para ambos ventrículos y en reposo es de 4,5 a 5 litros.
Una característica importante de la función de bombeo del corazón viene dada por volumen sistólico , también llamado volumen sistólico o eyección sistólica . Volumen sistólico- la cantidad de sangre expulsada por el ventrículo del corazón al sistema arterial en una sístole. (Si dividimos el COI por la frecuencia cardíaca por minuto obtenemos sistólica volumen (CO) del flujo sanguíneo). Con una contracción del corazón de 75 latidos por minuto, es de 65 a 70 ml; durante el trabajo aumenta a 125 ml. En los deportistas en reposo es de 100 ml, durante el trabajo aumenta a 180 ml. La determinación de MOC y CO se utiliza ampliamente en la clínica.
Fracción de eyección (FE) – expresado como porcentaje, la relación entre el volumen sistólico del corazón y el volumen telediastólico del ventrículo. La FE en reposo en una persona sana es del 50-75% y durante la actividad física puede alcanzar el 80%.
El volumen de sangre en la cavidad ventricular que ocupa antes de su sístole es fin de diástole volumen (120-130 ml).
Volumen telesistólico (ECO) es la cantidad de sangre que queda en el ventrículo inmediatamente después de la sístole. En reposo, es menos del 50% del VED, o 50-60 ml. Parte de este volumen de sangre es volumen de reserva.
El volumen de reserva se obtiene cuando el CO aumenta bajo carga. Normalmente, es del 15 al 20% del valor telediastólico.
El volumen de sangre que queda en las cavidades del corazón cuando el volumen de reserva se alcanza por completo en la sístole máxima es residual volumen. Los valores de CO y COI no son constantes. Durante la actividad muscular, el COI aumenta a 30-38 l debido al aumento de la frecuencia cardíaca y al aumento de CO2.
Se utilizan varios indicadores para evaluar la contractilidad del músculo cardíaco. Estos incluyen: fracción de eyección, tasa de expulsión de sangre durante la fase de llenado rápido, tasa de aumento de la presión en el ventrículo durante el período de estrés (medido mediante sondaje del ventrículo)/
Tasa de expulsión de sangre cambios mediante ecografía Doppler del corazón.
Tasa de aumento de presión en las cavidades de los ventrículos se considera uno de los indicadores más fiables de la contractilidad del miocardio. Para el ventrículo izquierdo, el valor normal de este indicador es 2000-2500 mmHg/s.
Una disminución de la fracción de eyección por debajo del 50%, una disminución de la tasa de expulsión de sangre y la tasa de aumento de la presión indican una disminución de la contractilidad del miocardio y la posibilidad de desarrollar insuficiencia de la función de bombeo del corazón.
El valor de COI dividido por la superficie corporal en m2 se determina como índice cardíaco(l/min/m2).
SI = MOK/S (l/min×m 2)
Es un indicador de la función de bombeo del corazón. Normalmente, el índice cardíaco es de 3 a 4 l/min×m2.
COI, UOC y SI están unidos por un concepto común salida cardíaca.
Si se conocen la COI y la presión arterial en la aorta (o arteria pulmonar), se puede determinar el trabajo externo del corazón.
P = COI × PA
P: trabajo cardíaco por minuto en kilogramos (kg/m).
MOC - volumen de sangre por minuto (l).
La presión arterial es la presión en metros de columna de agua.
En reposo físico, el trabajo externo del corazón es de 70 a 110 J; durante el trabajo aumenta a 800 J, para cada ventrículo por separado.
Así, el trabajo del corazón está determinado por 2 factores:
1. La cantidad de sangre que fluye hacia él.
2. Resistencia vascular durante la expulsión de sangre hacia las arterias (aorta y arteria pulmonar). Cuando el corazón no puede bombear toda la sangre hacia las arterias con una resistencia vascular determinada, se produce insuficiencia cardíaca.
Hay 3 tipos de insuficiencia cardíaca:
1. Insuficiencia por sobrecarga, cuando se imponen exigencias excesivas al corazón con contractilidad normal debido a defectos, hipertensión.
2. Insuficiencia cardíaca por daño miocárdico: infecciones, intoxicaciones, deficiencias de vitaminas, alteración de la circulación coronaria. Al mismo tiempo, disminuye la función contráctil del corazón.
3. Forma mixta de insuficiencia: con reumatismo, cambios distróficos en el miocardio, etc.
Todo el complejo de manifestaciones de la actividad cardíaca se registra mediante diversas técnicas fisiológicas: cardiógrafos: ECG, electroquimografía, balistocardiografía, dinamocardiografía, cardiografía apical, cardiografía ecográfica, etc.
El método de diagnóstico clínico es el registro eléctrico del movimiento del contorno de la sombra del corazón en la pantalla de un aparato de rayos X. Una fotocélula conectada a un osciloscopio se aplica a la pantalla en los bordes del contorno del corazón. A medida que el corazón se mueve, cambia la iluminación de la fotocélula. Esto lo registra un osciloscopio en forma de curva de contracción y relajación del corazón. Esta técnica se llama electroquimografía.
cardiograma apical registrados por cualquier sistema que detecte pequeños movimientos locales. El sensor se fija en el quinto espacio intercostal, encima del lugar del impulso cardíaco. Caracteriza todas las fases del ciclo cardíaco. Pero no siempre es posible registrar todas las fases: el impulso cardíaco se proyecta de forma diferente y parte de la fuerza se aplica a las costillas. El registro puede diferir de persona a persona y de una persona a otra, dependiendo del grado de desarrollo de la capa de grasa, etc.
La clínica también utiliza métodos de investigación basados en el uso de ultrasonido. Cardiografía por ultrasonido.
Las vibraciones ultrasónicas con una frecuencia de 500 kHz y superiores penetran profundamente a través de los tejidos y son generadas por emisores de ultrasonido aplicados a la superficie del tórax. El ultrasonido se refleja en tejidos de diversas densidades: desde la superficie exterior e interior del corazón, desde los vasos sanguíneos y las válvulas. Se determina el tiempo que tarda el ultrasonido reflejado en llegar al dispositivo de captura.
Si la superficie reflectante se mueve, el tiempo de retorno de las vibraciones ultrasónicas cambia. Este método se puede utilizar para registrar cambios en la configuración de las estructuras del corazón durante su actividad en forma de curvas registradas en la pantalla de un tubo de rayos catódicos. Estas técnicas se llaman no invasivas.
Las técnicas invasivas incluyen:
Cateterismo de las cavidades del corazón.. Se inserta una sonda de catéter elástica en el extremo central de la vena braquial abierta y se empuja hacia el corazón (hacia su mitad derecha). Se inserta una sonda en la aorta o el ventrículo izquierdo a través de la arteria braquial.
Exploración por ultrasonido- la fuente de ultrasonido se inserta en el corazón mediante un catéter.
Angiografía es un estudio de los movimientos del corazón en un campo de rayos X, etc.
Manifestaciones mecánicas y sonoras de la actividad cardíaca. Ruidos cardíacos, su génesis. Policardiografía. Comparación en el tiempo de períodos y fases del ciclo cardíaco de ECG y FCG y manifestaciones mecánicas de la actividad cardíaca.
Latido del corazón. Durante la diástole, el corazón adopta la forma de un elipsoide. Durante la sístole, adquiere la forma de una bola, su diámetro longitudinal disminuye y su diámetro transversal aumenta. Durante la sístole, el vértice se eleva y presiona contra la pared torácica anterior. Se produce un impulso cardíaco en el quinto espacio intercostal, que se puede registrar ( cardiografía apical). La expulsión de la sangre de los ventrículos y su movimiento a través de los vasos, debido al retroceso reactivo, provoca vibraciones en todo el cuerpo. El registro de estas oscilaciones se llama balistocardiografía. El trabajo del corazón también va acompañado de fenómenos sonoros.
Sonidos del corazón. Al escuchar el corazón se detectan dos tonos: el primero es sistólico, el segundo es diastólico.
sistólica el tono es bajo, prolongado (0,12 s). En su génesis intervienen varios componentes superpuestos:
1. Componente de cierre de la válvula mitral.
2. Cierre de la válvula tricúspide.
3. Tono pulmonar de expulsión de sangre.
4. Tono aórtico de expulsión de sangre.
La característica del primer tono está determinada por la tensión de las valvas, la tensión de los hilos tendinosos, los músculos papilares y las paredes del miocardio ventricular.
Los componentes de la expulsión de sangre ocurren cuando las paredes de los grandes vasos están tensas. El primer sonido es claramente audible en el quinto espacio intercostal izquierdo. En patología, la génesis del primer tono implica:
1. Componente de apertura de la válvula aórtica.
2. Apertura de la válvula pulmonar.
3. Tono de distensión de la arteria pulmonar.
4. Tono de estiramiento aórtico.
El fortalecimiento del primer tono puede ocurrir con:
1. Hiperdinámica: actividad física, emociones.
Cuando hay una violación de la relación temporal entre la sístole de las aurículas y los ventrículos.
Con mal llenado del ventrículo izquierdo (especialmente con estenosis mitral, cuando las válvulas no se abren por completo). La tercera opción de amplificar el primer tono tiene un valor diagnóstico significativo.
El debilitamiento del primer sonido es posible con insuficiencia de la válvula mitral, cuando las válvulas no cierran herméticamente, con daño al miocardio, etc.
II tono - diastólica(alta, corta 0,08 s). Ocurre cuando las válvulas semilunares cerradas están tensas. En un esfigmograma su equivalente es incisión. Cuanto mayor sea la presión en la aorta y la arteria pulmonar, mayor será el tono. Se escucha bien en el segundo espacio intercostal a la derecha e izquierda del esternón. Se intensifica con la esclerosis de la aorta ascendente y la arteria pulmonar. El sonido del primer y segundo ruido cardíaco transmite más fielmente la combinación de sonidos al pronunciar la frase "LAB-DAB".
Para evaluar el desempeño de un “motor” humano en funcionamiento continuo, se tienen en cuenta muchos indicadores cuantitativos. Entre ellos se encuentran el gasto cardíaco (CO) y la fracción de eyección cardíaca (CEF).
La norma de estos valores y la comparación con ellos de los valores medidos en un paciente en particular permiten al médico obtener una idea objetiva de las reservas funcionales de la función de “bombeo” del miocardio y las patologías existentes en su sistema cardiovascular.
La información, las fotografías y los videos de este artículo ayudarán a la persona promedio a comprender la esencia de estos parámetros, cómo se miden, qué afecta los indicadores de VS y FVS y si la medicina moderna puede influir en el cuerpo para normalizar estos valores.
El gasto cardíaco es el volumen total de sangre que fluye desde el corazón hacia los grandes vasos durante un cierto período de tiempo o la velocidad volumétrica del flujo sanguíneo. Normalmente, la unidad de tiempo es igual a 1 minuto, por lo que entre los médicos se utiliza con mayor frecuencia el término "volumen de circulación sanguínea por minuto" o su abreviatura "MOC".
Factores que influyen en el valor del gasto cardíaco.

El gasto cardíaco depende de:
- indicadores antropométricos y de edad;
- condición humana – descanso (precarga), después de la actividad física, trasfondo psicoemocional;
- la frecuencia de las contracciones del miocardio y sus características cualitativas: accidente cerebrovascular o volumen sanguíneo sistólico (SVV) que fluye desde el ventrículo izquierdo hacia la aorta y desde el ventrículo derecho hacia la arteria pulmonar, durante su contracción;
- el valor del "retorno venoso": el volumen de sangre que fluye hacia la aurícula derecha desde las venas cavas superior e inferior, en las que se acumula la sangre de todo el cuerpo;
- dimensiones del grosor de la pared muscular y el volumen de las cámaras del corazón (ver en la figura anterior).
Para tu información. El parámetro BC también está influenciado por indicadores específicos de la capacidad de bombeo (contráctil) del aparato cardíaco y el estado actual de la resistencia general al flujo sanguíneo del sistema de vasos sanguíneos periféricos de la circulación general.
Valores de referencia y parámetros de evaluación estándar.

Hoy en día es bastante fácil conocer los indicadores exactos de la hemodinámica cardíaca. La mayoría de ellos se calculan mediante un programa informático durante un examen ecográfico ecocardiográfico no invasivo.
El procedimiento se puede realizar de forma gratuita en una clínica pública, en una institución médica o laboratorio privado, e incluso llamando a un especialista con un dispositivo portátil a su domicilio. El precio del examen oscila entre 700 y 6500 rublos y depende de la clase del equipo.

Existen otros métodos para determinar VS y SWS: según Fick, termodilución, ventriculografía izquierda, fórmula de Starr. Su implementación es invasiva, por lo que se utilizan en cirugía cardíaca. La descripción de su esencia será comprensible sólo para los especialistas, pero para el ciudadano medio aclararemos que están destinados a controlar el estado del sistema cardiovascular durante las operaciones, controlar el estado de un paciente en cuidados intensivos, pero algunos a veces se realizan para realizar un diagnóstico preciso.
Cualquiera que sea el método utilizado para medir VS, sus valores de referencia en un adulto sano en reposo físico y equilibrio psicoemocional se fijan en el rango de 4 a 6 l/min, mientras que en una contracción del ventrículo izquierdo al ventrículo izquierdo. Aorta Se empujan de 60 a 100 ml de sangre. Estos indicadores se consideran óptimos siempre que el corazón lata a una velocidad de 60 a 90 latidos/min, la presión superior esté en el rango de 105 a 155 y la presión inferior esté entre 55 y 95 mm Hg. Arte.
En una nota. Desafortunadamente, la ecocardiografía no siempre es suficiente para aclarar un diagnóstico cardíaco. Además, el médico puede prescribir tomografía computarizada, fonoCG, EPI, angiografía coronaria por tomografía computarizada y diagnóstico con radionúclidos.
Síndromes del gasto cardíaco
Se produce una disminución de VS debido a una disminución en la velocidad y el volumen del "flujo venoso", así como a una violación de la contractilidad del miocardio.

Las causas del síndrome de bajo gasto cardíaco incluyen:
- Enfermedades o afecciones causadas por origen cardíaco o complicaciones posteriores a una cirugía cardíaca:
- bradiarritmia, taquiarritmia;
- defectos de las válvulas cardíacas;
- insuficiencia cardíaca congestiva terminal;
- trastornos metabólicos en el miocardio;
- oclusión de una derivación o vaso principal;
- disminución del volumen sanguíneo;
- acumulación de aire en la cavidad pleural y compresión de los lóbulos de los pulmones;
- acumulación de líquido entre las capas del pericardio;
- falta de oxígeno del miocardio;
- un cambio en el equilibrio ácido-base del cuerpo hacia un aumento de la acidez (disminución del pH);
- septicemia;
- shock cardiogénico.
- Procesos no cardíacos:
- pérdida masiva de sangre;
- quemadura extensa;
- disminución de la estimulación nerviosa del corazón;
- dilatación repentina de venas;
- obstrucción de venas grandes;
- anemia;
- envenenamiento por dióxido de carbono.
En una nota. El envejecimiento del cuerpo, la inactividad física prolongada, el ayuno y las dietas que conducen a una disminución del volumen del músculo esquelético provocan el síndrome de bajo gasto cardíaco persistente.

La BC alta es una reacción adecuada del corazón en respuesta al estrés físico o psicoemocional. El corazón de un atleta de maratón es capaz de trabajar al límite máximo, con un aumento del retorno venoso y del gasto cardíaco de 2,5 veces, bombeando hasta 40 litros por minuto.
Si el indicador BC está elevado en reposo, esto puede ser consecuencia de:
- la etapa inicial de hipertrofia de las paredes del corazón: "corazón de atleta";
- tirotoxicosis;
- fístulas arteriovenosas;
- insuficiencia mitral y aórtica crónica con sobrecarga del ventrículo izquierdo;
- hemoglobina baja;
- enfermedades del beriberi (vitamina B1);
- Patología de Paget (osteodistrofia deformante).
Para tu información. El aumento de carga sobre el sistema cardiovascular durante el embarazo provoca un aumento del CV, que vuelve a la normalidad después del parto.
¿Qué es la fracción de eyección cardíaca?
Entre los criterios que caracterizan la hemodinámica cardíaca también se pueden encontrar parámetros más "complejos". Entre ellos, la fracción de eyección cardíaca (CEF), que es la relación porcentual entre el volumen sistólico sistólico de sangre expulsada del ventrículo izquierdo durante la compresión del corazón y el volumen de sangre acumulado en él al final del período de relajación del corazón. músculo (diástole).
Este indicador se utiliza para hacer un pronóstico de cualquier patología cardiovascular.

Valores de referencia
La fracción de eyección normal del ventrículo izquierdo en reposo es del 47-75%, y durante el estrés físico y psicoemocional su valor puede alcanzar el 85%. En la vejez, la tasa disminuye ligeramente. En los niños, los valores de referencia en reposo son superiores: 60-80%.
El valor de FVS se determina durante la angiografía con radionúclidos utilizando las fórmulas de Simpson o Teicholz. El formulario de la encuesta indica qué fórmula se aplicó, ya que son posibles discrepancias de hasta el 10%.
Los cardiólogos prestan atención al FVS en los casos en que cae al 45% o menos. Estos valores son un síntoma clínico de insuficiencia contráctil y disminución del rendimiento del músculo cardíaco. Los indicadores por debajo del 35% indican procesos irreversibles en el miocardio.
Para tu información. En la etapa inicial de cualquier enfermedad cardíaca, la velocidad de eyección de la fracción cardíaca no cambia debido a procesos adaptativos: engrosamiento del tejido muscular, reestructuración de vasos y alvéolos de pequeño diámetro, aumento de la fuerza y/o del número de contracciones. Un cambio en el valor del FVS se produce cuando se agotan las compensaciones.
Razones del declive
La fracción de eyección cardíaca baja se produce debido a:
- enfermedades, procesos infecciosos e inflamatorios y defectos del miocardio;
- gran carga para el corazón debido a la hipertensión pulmonar;
- patologías de vasos coronarios y pulmonares;
- formaciones tumorales y enfermedades de la tiroides, el páncreas y las glándulas suprarrenales;
- diabetes mellitus, obesidad;
- intoxicación por alcohol, tabaco, drogas, .
¡Atención! Cada vez más se registran casos de disminución de la contractilidad del miocardio en personas jóvenes y maduras que abusan de las bebidas energéticas.
Síntomas

A pesar de que la fracción de eyección cardíaca baja es un síntoma clínico en sí mismo, tiene sus propios síntomas característicos:
- aumento de la frecuencia respiratoria, posibles ataques de asfixia;
- presíncope y desmayos;
- “moscas volantes” u “oscurecimiento” en los ojos;
- aumento de la frecuencia cardíaca a niveles de taquicardia;
- hinchazón de las extremidades inferiores (pies, piernas);
- entumecimiento de manos y pies;
- aumento gradual del tamaño del hígado;
- síndrome de dolor (de diferente naturaleza y fuerza) en el área del corazón y el abdomen.
¡Importante! A menudo, las personas que padecen enfermedades que van acompañadas de una baja fracción de eyección del corazón parecen estar borrachas. Su coordinación de movimientos se ve afectada, su marcha se vuelve inestable, su lengua se vuelve arrastrada y surgen otros defectos del habla.
Cómo aumentar la fracción de eyección cardíaca
El tratamiento de la fracción de eyección cardíaca baja tiene como objetivo estabilizar los procesos patológicos y ocurre como parte de la terapia estándar para la enfermedad o afección que causa la disminución del rendimiento del miocardio y la corrección de la insuficiencia ventricular izquierda. Además de los fármacos hipertensivos, se pueden prescribir los siguientes: agentes antiplaquetarios, anticoagulantes, anticoagulantes, estatinas, vasodilatadores periféricos, fármacos antiarrítmicos, aldosterona y antagonistas de los receptores de angiotensina 2.

Si la fracción de eyección cardíaca cae por debajo del 35%, las medidas de tratamiento tienen como objetivo mejorar la calidad de vida. Si es necesario, se realiza una terapia de resincronización (bloqueo artificial). En casos de arritmias que amenazan con la muerte, se instala un marcapasos o un desfibrilador cardiovector.
Y al final del artículo, mira un vídeo con instrucciones detalladas sobre cómo realizar un ejercicio de gimnasia de salud china accesible a todos, que ayudará a mejorar el sistema cardiovascular a nivel energético.
Cuando un paciente recibe los resultados de las pruebas, intenta descubrir por sí solo qué significa cada valor obtenido y qué tan crítica es la desviación de la norma. Un importante valor diagnóstico es el indicador del gasto cardíaco, cuya norma indica una cantidad suficiente de sangre expulsada a la aorta, y una desviación indica una insuficiencia cardíaca inminente.
Evaluación de la fracción de eyección cardíaca.
Cuando un paciente acude a la clínica con quejas de dolor en el pecho, el médico le prescribirá un diagnóstico completo. Es posible que un paciente que se encuentre con este problema por primera vez no comprenda qué significan todos los términos, cuándo aumentan o disminuyen ciertos parámetros y cómo se calculan.
La fracción de eyección cardíaca se determina con las siguientes quejas del paciente:
- angustia;
- taquicardia;
- disnea;
- mareos y desmayos;
- aumento de la fatiga;
- dolor en el área del pecho;
- interrupciones en la función cardíaca;
- hinchazón de las extremidades.
Un análisis de sangre bioquímico y un electrocardiograma serán indicativos para el médico. Si los datos obtenidos no son suficientes se realiza ecografía, monitorización Holter del electrocardiograma y bicicleta ergométrica.
La fracción de eyección se determina mediante las siguientes pruebas cardíacas:
- ventriculografía isotópica;
- Ventriculografía con contraste de rayos X.
La fracción de eyección no es un indicador difícil de analizar, incluso el ecógrafo más simple muestra los datos. Como resultado, el médico recibe datos que muestran con qué eficacia funciona el corazón con cada latido. Durante cada contracción, un cierto porcentaje de sangre se expulsa del ventrículo a los vasos. Este volumen se conoce como fracción de eyección. Si entran 60 cm3 de 100 ml de sangre al ventrículo, entonces el gasto cardíaco es del 60%.
El trabajo del ventrículo izquierdo se considera indicativo, ya que desde la parte izquierda del músculo cardíaco la sangre ingresa a la circulación sistémica. Si no se detectan a tiempo las disfunciones en el ventrículo izquierdo, existe riesgo de insuficiencia cardíaca. Un gasto cardíaco reducido indica la incapacidad del corazón para contraerse con toda su fuerza, por lo que el cuerpo no recibe el volumen de sangre necesario. En este caso, el corazón se apoya con medicamentos.
¿Cómo se calcula la fracción de eyección?
Para el cálculo se utiliza la siguiente fórmula: volumen sistólico multiplicado por la frecuencia cardíaca. El resultado mostrará cuánta sangre bombea el corazón en 1 minuto. El volumen medio es de 5,5 litros.
Las fórmulas para calcular el gasto cardíaco tienen nombres.
- Fórmula de Teicholz. El cálculo se realiza automáticamente mediante un programa en el que se ingresan datos sobre el volumen sistólico y diastólico final del ventrículo izquierdo. El tamaño del órgano también importa.
- La fórmula de Simpson. La principal diferencia es la posibilidad de introducir todas las secciones en el corte del círculo. El estudio es más revelador: requiere equipamiento moderno.
Los datos obtenidos mediante dos fórmulas diferentes pueden diferir en un 10%. Los datos son indicativos para diagnosticar cualquier enfermedad del sistema cardiovascular.
Matices importantes a la hora de medir el porcentaje de gasto cardíaco:
- el resultado no se ve afectado por el sexo de la persona;
- cuanto mayor es la persona, menor es la tarifa;
- se considera condición patológica aquella inferior al 45%;
- una disminución del indicador de menos del 35% tiene consecuencias irreversibles;
- una tasa reducida puede ser una característica individual (pero no inferior al 45%);
- el indicador aumenta con la hipertensión;
- En los primeros años de vida, en los niños la tasa de emisión supera la norma (60-80%).
Valores normales de FE
Normalmente pasa una mayor cantidad de sangre, independientemente de si el corazón está actualmente cargado o en reposo. La determinación del porcentaje de gasto cardíaco permite el diagnóstico oportuno de insuficiencia cardíaca.

Valores normales de fracción de eyección cardíaca
La tasa de gasto cardíaco es del 55 al 70%, una tasa reducida se lee como del 40 al 55%. Si la tasa cae por debajo del 40%, se diagnostica insuficiencia cardíaca; una tasa por debajo del 35% indica una posible insuficiencia cardíaca irreversible y potencialmente mortal en un futuro próximo.
Superar la norma es raro, ya que el corazón es físicamente incapaz de expulsar a la aorta más volumen de sangre del necesario. La cifra alcanza el 80% en personas entrenadas, en particular deportistas, personas que llevan un estilo de vida activo y saludable.
Un aumento del gasto cardíaco puede indicar hipertrofia miocárdica. En este momento, el ventrículo izquierdo intenta compensar la etapa inicial de insuficiencia cardíaca y expulsa la sangre con mayor fuerza.
Incluso si el cuerpo no se ve afectado por factores irritantes externos, se garantiza que con cada contracción se expulsará el 50% de la sangre. Si una persona está preocupada por su salud, después de los 40 años se recomienda someterse a un examen físico anual por parte de un cardiólogo.
La exactitud de la terapia prescrita también depende de la determinación del umbral individual. Una cantidad insuficiente de sangre procesada provoca una deficiencia en el suministro de oxígeno en todos los órganos, incluido.
Causas de la fracción de eyección cardíaca reducida.
Las siguientes patologías conducen a una disminución del gasto cardíaco:
- isquemia cardíaca;
- infarto de miocardio;
- alteraciones del ritmo cardíaco (arritmia, taquicardia);
- miocardiopatía.
Cada patología del músculo cardíaco afecta el funcionamiento del ventrículo a su manera. Durante la enfermedad coronaria, el flujo sanguíneo disminuye; después de un ataque cardíaco, los músculos quedan cubiertos de cicatrices que no pueden contraerse. Las alteraciones del ritmo provocan un deterioro de la conductividad, un desgaste rápido del corazón y un aumento del tamaño de los músculos.
En la primera etapa de cualquier enfermedad, la fracción de eyección no cambia mucho. El músculo cardíaco se adapta a las nuevas condiciones, la capa muscular crece y se reconstruyen los pequeños vasos sanguíneos. Poco a poco, la capacidad del corazón se agota, las fibras musculares se debilitan y el volumen de sangre absorbida disminuye.
Otras enfermedades que reducen el gasto cardíaco:
- angina de pecho;
- hipertensión;
- aneurisma de la pared ventricular;
- enfermedades infecciosas e inflamatorias (pericarditis, miocarditis);
- distrofia miocárdica;
- miocardiopatía;
- patologías congénitas, violación de la estructura del órgano;
- vasculitis;
- patologías vasculares;
- desequilibrios hormonales en el cuerpo;
- diabetes;
- obesidad;
- tumores de glándulas;
- intoxicación.
Síntomas de fracción de eyección reducida.
Una fracción de eyección baja indica patologías cardíacas graves. Una vez recibido el diagnóstico, el paciente debe reconsiderar su estilo de vida y eliminar la tensión excesiva en el corazón. Los trastornos emocionales pueden hacer que la condición empeore.
El paciente se queja de los siguientes síntomas:
- aumento de la fatiga, debilidad;
- sensación de asfixia;
- problemas respiratorios;
- dificultad para respirar al acostarse;
- alteraciones visuales;
- pérdida de consciencia;
- angustia;
- aumento de la frecuencia cardíaca;
- Hinchazón de las extremidades inferiores.
En etapas más avanzadas y con el desarrollo de enfermedades secundarias, se presentan los siguientes síntomas:
- disminución de la sensibilidad de las extremidades;
- agrandamiento del hígado;
- falta de cordinacion;
- pérdida de peso;
- náuseas, vómitos, sangre;
- dolor abdominal;
- acumulación de líquido en los pulmones y la cavidad abdominal.
Incluso si no hay síntomas, esto no significa que la persona no tenga insuficiencia cardíaca. Por el contrario, los síntomas pronunciados enumerados anteriormente no siempre darán como resultado un porcentaje reducido del gasto cardíaco.
Ultrasonido: normas e interpretación.

Examen de ultrasonido del corazón.
Un examen de ultrasonido proporciona varios indicadores mediante los cuales el médico juzga el estado del músculo cardíaco, en particular el funcionamiento del ventrículo izquierdo.
- Gasto cardíaco normal 55-60%;
- El tamaño de la aurícula de la cámara derecha es normal entre 2,7 y 4,5 cm;
- Diámetro aórtico normal 2,1-4,1 cm;
- El tamaño de la aurícula de la cámara izquierda es normal entre 1,9 y 4 cm;
- Volumen sistólico, norma 60-100 cm.
Es importante evaluar no cada indicador por separado, sino el cuadro clínico general. Si hay una desviación de la norma hacia arriba o hacia abajo en un solo indicador, se requerirá investigación adicional para determinar la causa.
¿Cuándo se requiere tratamiento para la fracción de eyección reducida?
Inmediatamente después de recibir los resultados de la ecografía y determinar un porcentaje reducido del gasto cardíaco, el médico no podrá determinar un plan de tratamiento ni recetar medicamentos. Se debe abordar la causa de la patología y no los síntomas de la fracción de eyección reducida.
La terapia se selecciona después de un diagnóstico completo, la determinación de la enfermedad y su estadio. En algunos casos se trata de una terapia farmacológica y, a veces, de una intervención quirúrgica.
¿Cómo aumentar la fracción de eyección reducida?
En primer lugar, se prescriben medicamentos para eliminar la causa fundamental de la fracción de eyección reducida. Una parte obligatoria del tratamiento es tomar medicamentos que aumenten la contractilidad del miocardio (glucósidos cardíacos). El médico selecciona la dosis y la duración del tratamiento en función de los resultados de las pruebas; el uso incontrolado puede provocar una deficiencia de glucósidos.
La insuficiencia cardíaca se trata no sólo con pastillas. El paciente debe controlar el régimen de bebida, el volumen diario de líquido consumido no debe exceder los 2 litros. Es necesario eliminar la sal de la dieta. Además, se prescriben diuréticos, betabloqueantes, inhibidores de la ECA y digoxina. Los medicamentos que reducen la necesidad de oxígeno del corazón ayudarán a aliviar la afección.
Los métodos quirúrgicos modernos restablecen el flujo sanguíneo en caso de enfermedad coronaria y eliminan defectos cardíacos graves. Se puede instalar un controlador de corazón artificial para la arritmia. La operación no se realiza si el porcentaje de gasto cardíaco cae por debajo del 20%.
Prevención
Las medidas preventivas tienen como objetivo mejorar el estado del sistema cardiovascular.
- Estilo de vida activo.
- Clases.
- Nutrición apropiada.
- Rechazo de malos hábitos.
- Recreación al aire libre.
- Alivio del estrés.
¿Qué es la fracción de eyección cardíaca?
¿Apreciado? ¡Dale me gusta y guarda en tu página!
Hoy en día, debido a la mala ecología, muchas personas tienen una salud inestable. Esto se aplica a todos los órganos y sistemas del cuerpo humano. Por tanto, la medicina moderna ha ampliado sus métodos para estudiar los procesos patológicos. Muchos pacientes se preguntan qué es la fracción de eyección cardíaca (FE). La respuesta es simple: esta condición es el indicador más preciso que puede determinar el nivel de rendimiento del sistema cardíaco humano. Más precisamente, la fuerza del músculo en el momento del impacto del órgano.
La fracción de eyección cardíaca se puede definir como el porcentaje de la cantidad de sangre que pasa a través de los vasos durante el estado sistólico de los ventrículos.
Por ejemplo, en 100 ml, 65 ml de sangre ingresan al sistema vascular, respectivamente, el gasto cardíaco de la fracción cardíaca es del 65%. Cualquier desviación en una dirección u otra es un indicador de la presencia de una enfermedad que requiere tratamiento inmediato.
En la mayoría de los casos, las mediciones se toman desde el ventrículo izquierdo porque la sangre fluye desde allí hacia la circulación sistémica. Cuando hay una disminución en la cantidad de contenido destilado, esto suele ser una consecuencia.
Se prescriben diagnósticos como la fracción de eyección del ventrículo izquierdo a pacientes que tienen:
- Intenso.
- Fallos sistemáticos en el funcionamiento del órgano.
- Falta de aire y...
- Desmayos y mareos frecuentes.
- Debilidad y fatiga.
- Disminución del rendimiento.
En la mayoría de los casos, durante el examen, se prescriben una ecografía () del corazón y un cardiograma. Estos estudios proporcionan niveles de gasto en el lado izquierdo y derecho del corazón. Estos diagnósticos son bastante informativos y accesibles para todos los pacientes.
Causas
De hecho, las causas de la baja fracción de eyección cardíaca son disfunciones del órgano. La insuficiencia cardíaca se considera una afección que se produce como resultado de una alteración prolongada del sistema. Esta patología puede ser causada por enfermedades inflamatorias, disfunciones del sistema inmunológico, predisposición genética y metabólica, embarazo y mucho más.
A menudo, la causa de la insuficiencia cardíaca es la presencia de isquemia de órganos, un ataque cardíaco previo, una combinación de hipertensión y enfermedad de las arterias coronarias y malformaciones valvulares.
Muy a menudo, los síntomas de una fracción de eyección reducida del corazón se manifiestan en un mal funcionamiento del órgano. Para aclarar el diagnóstico, es necesario someterse a un examen detallado y someterse a muchas pruebas.
Si es necesario, el médico prescribe una serie de medicamentos farmacológicos que pueden aumentar la función cardíaca. Esto se aplica a pacientes de cualquier categoría de edad, desde bebés hasta pacientes de edad avanzada.

Tratamiento
Los métodos más populares para tratar la fracción de eyección cardíaca baja son el uso de medicamentos. En los casos en que la principal causa de este proceso patológico sea la insuficiencia cardíaca, el tratamiento se selecciona para el paciente teniendo en cuenta la edad y las características del cuerpo.
Casi siempre se recomiendan restricciones dietéticas, así como una reducción en la ingesta de líquidos. No es necesario beber más de 2 litros por día y luego solo agua limpia y sin gas. Vale la pena señalar que durante todo el período de tratamiento es necesario evitar casi por completo el consumo de sal. Se recetan varios inhibidores de la ECA, digoxina y betabloqueantes.
Todos los agentes anteriores reducen significativamente el volumen de masas sanguíneas circulantes, lo que en consecuencia reduce el nivel de funcionamiento del órgano. Varios otros medicamentos pueden reducir la necesidad de oxígeno del cuerpo y, al mismo tiempo, hacer que su funcionalidad sea más efectiva y al mismo tiempo menos costosa. En algunos casos avanzados, se utiliza una intervención quirúrgica para restablecer el flujo sanguíneo en todos los vasos coronarios. Se utiliza un método similar cuando.
En casos de defectos graves y procesos patológicos, solo se utiliza como tratamiento la cirugía en combinación con la terapia con medicamentos. Si es necesario, se instalan válvulas artificiales que pueden prevenir muchas otras insuficiencias cardíacas, incluida la fibrilación. Los métodos instrumentales se utilizan como último recurso, cuando la terapia con medicamentos no puede eliminar ciertos problemas en el funcionamiento del sistema cardíaco.
Norma
Para determinar la tasa natural de fracción de eyección cardíaca, se utiliza una tabla especial de Simpson o Teicholz. Vale la pena señalar que sólo después de un examen completo el médico puede establecer un diagnóstico preciso y, en consecuencia, prescribir el tratamiento más adecuado.
La presencia de cualquier proceso patológico en el sistema cardíaco se debe a una falta regular de oxígeno () y nutrientes. En tales casos, los músculos del corazón necesitan apoyo.
Como regla general, todos los datos se calculan utilizando equipos especiales que pueden detectar la presencia de desviaciones. La mayoría de los especialistas modernos, cuando utilizan diagnósticos por ultrasonido, prefieren el método Simpson, que proporciona los resultados más precisos. La fórmula de Teicholz se utiliza con menos frecuencia. La elección a favor de uno u otro método de diagnóstico la realiza el médico tratante en función de los resultados de las pruebas y el estado de salud del paciente. La fracción de eyección del corazón debe ser normal a cualquier edad; de lo contrario, las fallas pueden considerarse una patología.
Se considera que el resultado exacto de ambos métodos está en el rango del 50-60%. Se permite una ligera diferencia entre ellos, pero no superior al 10%. Idealmente, la fracción cardíaca normal en adultos es exactamente este nivel porcentual. Ambos métodos se consideran muy informativos. Como regla general, según la tabla de Simpson, el valor atípico es el 45% y según Teicholz, el 55%. Cuando los valores disminuyen al 35-40%, es evidencia de un grado avanzado de insuficiencia cardíaca, que puede ser fatal.
Normalmente, el corazón debería expulsar al menos el 50% de la sangre que bombea. Cuando este nivel disminuye, se produce insuficiencia cardíaca, en la mayoría de los casos es progresiva, lo que afecta el desarrollo de procesos patológicos en muchos órganos y sistemas internos.
La fracción de eyección normal en los niños varía del 55 al 70%. Si su nivel está por debajo del 40-55%, esto ya indica un mal funcionamiento del corazón. Para prevenir tales desviaciones, es necesario realizar un examen preventivo por parte de un cardiólogo.
sitio web: un portal médico sobre el corazón y los vasos sanguíneos. Aquí encontrará información sobre las causas, manifestaciones clínicas, diagnóstico, métodos tradicionales y populares de tratamiento de enfermedades cardíacas en adultos y niños. Y también sobre cómo mantener el corazón sano y los vasos sanguíneos limpios hasta la vejez.
¡No utilice la información publicada en el sitio sin consultar primero a su médico!
Los autores del sitio son médicos especialistas en ejercicio. Cada artículo es un concentrado de su experiencia y conocimientos personales, perfeccionados a lo largo de años de estudio en la universidad, recibidos de colegas y en el proceso de formación de posgrado. No solo comparten información única en artículos, sino que también realizan consultas virtuales: responden las preguntas que haga en los comentarios, brindan recomendaciones y lo ayudan a comprender los resultados de los exámenes y prescripciones.
Todos los temas, incluso aquellos que son muy difíciles de entender, se presentan en un lenguaje sencillo y comprensible y están destinados a lectores sin formación médica. Para su comodidad, todos los temas están divididos en secciones.
Arritmia
Según la Organización Mundial de la Salud, las arritmias, latidos cardíacos irregulares, afectan a más del 40% de las personas mayores de 50 años. Sin embargo, no son los únicos. Esta insidiosa enfermedad se detecta incluso en niños y, a menudo, en el primer o segundo año de vida. ¿Por qué es astuto? Y porque a veces disfraza patologías de otros órganos vitales como enfermedades del corazón. Otra característica desagradable de la arritmia es el secreto de su curso: hasta que la enfermedad llega demasiado lejos, es posible que no te des cuenta...
- cómo detectar arritmias en una etapa temprana;
- qué formas son las más peligrosas y por qué;
- cuándo es suficiente para el paciente y en qué casos es indispensable la cirugía;
- cómo y cuánto tiempo viven con arritmia;
- qué ataques de arritmia requieren una llamada inmediata a una ambulancia y para los cuales basta con tomar una pastilla sedante.
Y también todo sobre los síntomas, prevención, diagnóstico y tratamiento de los diversos tipos de arritmias.
Aterosclerosis
El hecho de que el exceso de colesterol en los alimentos juega un papel importante en el desarrollo de la aterosclerosis se escribe en todos los periódicos, pero ¿por qué entonces en familias donde todos comen de la misma manera, a menudo solo una persona enferma? La aterosclerosis se conoce desde hace más de un siglo, pero gran parte de su naturaleza sigue sin resolverse. ¿Es esto un motivo para desesperarse? ¡Por supuesto que no! Los especialistas del sitio le cuentan qué éxitos ha logrado la medicina moderna en la lucha contra esta enfermedad, cómo prevenirla y cómo tratarla eficazmente.
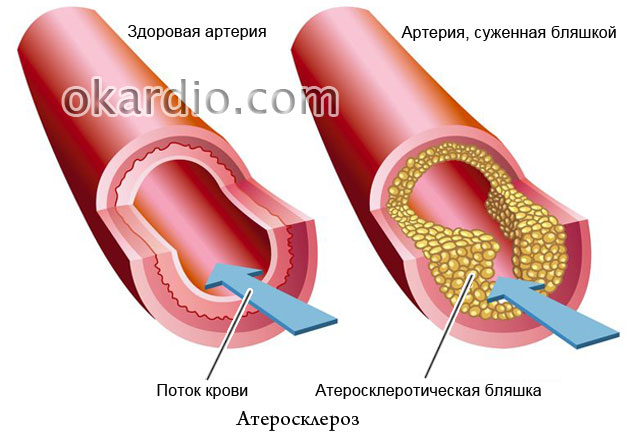
- por qué la margarina es más dañina que la mantequilla para las personas con daño vascular;
- y por qué es peligroso;
- por qué las dietas libres de colesterol no ayudan;
- ¿Con qué estarán los pacientes?
- cómo evitar y mantener la claridad mental en la vejez.
Enfermedades cardíacas
Además de la angina de pecho, la hipertensión, el infarto de miocardio y los defectos cardíacos congénitos, existen muchas otras dolencias cardíacas de las que muchos nunca han oído hablar. ¿Sabías, por ejemplo, que no es sólo un planeta, sino también un diagnóstico? ¿O que puede crecer un tumor en el músculo cardíaco? La sección del mismo nombre habla de estas y otras enfermedades cardíacas en adultos y niños.
- y cómo brindar atención de emergencia a un paciente en esta condición;
- qué hacer y qué hacer para que lo primero no se convierta en lo segundo;
- por qué el corazón de los alcohólicos aumenta de tamaño;
- ¿Por qué es peligroso el prolapso de la válvula mitral?
- ¿Qué síntomas puede utilizar para sospechar que usted y su hijo tienen una enfermedad cardíaca?
- qué enfermedades cardíacas son más amenazantes para las mujeres y cuáles para los hombres.

Enfermedades vasculares
Los vasos impregnan todo el cuerpo humano, por lo que los síntomas de su daño son muy, muy diversos. Muchas enfermedades vasculares no molestan mucho al paciente al principio, pero provocan complicaciones graves, discapacidad e incluso la muerte. ¿Puede una persona sin formación médica identificar en sí misma una patología vascular? Por supuesto que sí, si conoce sus manifestaciones clínicas, de las que hablaremos en este apartado.
Además aquí tenéis la información:
- sobre medicamentos y remedios caseros para el tratamiento de los vasos sanguíneos;
- sobre a qué médico acudir si sospecha de problemas vasculares;
- qué patologías vasculares son mortales;
- qué causa que las venas se hinchen;
- Cómo mantener tus venas y arterias sanas de por vida.
Venas varicosas
Las venas varicosas (venas varicosas) son una enfermedad en la que la luz de algunas venas (piernas, esófago, recto, etc.) se ensancha demasiado, lo que provoca una alteración del flujo sanguíneo en el órgano o parte del cuerpo afectado. En los casos avanzados, esta enfermedad se cura con gran dificultad, pero en la primera etapa se puede frenar. Lea cómo hacer esto en la sección "Venas varicosas".
 Haga clic en la foto para ampliar
Haga clic en la foto para ampliar También aprenderás de él:
- qué ungüentos existen para el tratamiento de las varices y cuál es más eficaz;
- por qué los médicos prohíben correr a algunos pacientes con venas varicosas en las extremidades inferiores;
- y a quién amenaza;
- cómo fortalecer las venas con remedios caseros;
- Cómo evitar coágulos de sangre en las venas afectadas.
Presión
- una enfermedad tan común que muchos la consideran... una condición normal. De ahí las estadísticas: sólo el 9% de las personas que padecen hipertensión arterial la mantienen bajo control. Y el 20% de los hipertensos incluso se consideran sanos, ya que su enfermedad es asintomática. ¡Pero el riesgo de sufrir un ataque cardíaco o un derrame cerebral no es menor! Aunque es menos peligroso que la droga, también causa muchos problemas y amenaza con complicaciones graves.

Además, aprenderás:
- cómo “engañar” a la herencia si ambos padres padecían hipertensión;
- cómo ayudarse a usted y a sus seres queridos durante una crisis hipertensiva;
- por qué la presión arterial aumenta a una edad temprana;
- cómo mantener la presión arterial bajo control sin medicamentos comiendo hierbas y ciertos alimentos.
Diagnóstico
La sección dedicada al diagnóstico de enfermedades cardíacas y vasculares contiene artículos sobre los tipos de exámenes a los que se someten los pacientes cardíacos. Y también sobre indicaciones y contraindicaciones de los mismos, interpretación de resultados, efectividad y procedimientos.
También encontrará respuestas a sus preguntas aquí:
- a qué tipos de pruebas de diagnóstico deberían someterse incluso las personas sanas;
- ¿Por qué se prescribe una angiografía a quienes han sufrido un infarto de miocardio y un accidente cerebrovascular?

Ataque
El accidente cerebrovascular (accidente cerebrovascular agudo) se encuentra constantemente entre las diez enfermedades más peligrosas. Las personas con mayor riesgo de desarrollarlo son las personas mayores de 55 años, los hipertensos, los fumadores y quienes padecen depresión. ¡Resulta que el optimismo y el buen carácter reducen el riesgo de sufrir un derrame cerebral casi 2 veces! Pero existen otros factores que efectivamente ayudan a evitarlo.
La sección dedicada a los ictus habla de las causas, tipos, síntomas y tratamiento de esta insidiosa enfermedad. Y también sobre medidas de rehabilitación que ayuden a devolver las funciones perdidas a quienes lo han padecido.

Además, aquí aprenderás:
- sobre las diferencias en las manifestaciones clínicas de los accidentes cerebrovasculares en hombres y mujeres;
- sobre qué es una condición previa a un accidente cerebrovascular;
- sobre remedios caseros para tratar las consecuencias de los accidentes cerebrovasculares;
- sobre los métodos modernos de recuperación rápida después de un derrame cerebral.
Infarto de miocardio
El infarto de miocardio se considera una enfermedad de hombres mayores. Pero el mayor peligro que supone no es para ellos, sino para las personas en edad de trabajar y las mujeres mayores de 75 años. Es en estos grupos donde las tasas de mortalidad son más altas. Sin embargo, nadie debe relajarse: hoy en día los ataques cardíacos alcanzan incluso a los jóvenes, atléticos y sanos. Más precisamente, subexaminado.
En la sección “Infarto”, los expertos hablan de todo lo que es importante saber para todo aquel que quiera evitar esta enfermedad. Y aquellos que ya han sufrido un infarto de miocardio encontrarán aquí muchos consejos útiles sobre tratamiento y rehabilitación.

- sobre las enfermedades que a veces se disfrazan de un ataque cardíaco;
- cómo brindar atención de emergencia para el dolor agudo en el área del corazón;
- sobre las diferencias en el cuadro clínico y el curso del infarto de miocardio en hombres y mujeres;
- sobre una dieta contra los ataques cardíacos y un estilo de vida seguro para el corazón;
- sobre por qué una persona que sufre un infarto debe ser llevada al médico en un plazo de 90 minutos.
Anormalidades del pulso
Cuando hablamos de anomalías del pulso, normalmente nos referimos a su frecuencia. Sin embargo, el médico evalúa no sólo la velocidad de los latidos del corazón del paciente, sino también otros indicadores de la onda del pulso: ritmo, llenado, tensión, forma... ¡El cirujano romano Galeno describió una vez hasta 27 de sus características!

Los cambios en los parámetros individuales del pulso reflejan el estado no solo del corazón y los vasos sanguíneos, sino también de otros sistemas del cuerpo, por ejemplo, el endocrino. ¿Quieres saber más sobre esto? Lea los materiales de la sección.
Aquí encontrará respuestas a sus preguntas:
- por qué, si se queja de irregularidades en el pulso, es posible que lo remitan a un examen de tiroides;
- si una frecuencia cardíaca lenta (bradicardia) puede provocar un paro cardíaco;
- qué significa y por qué es peligroso;
- cómo se interrelacionan la frecuencia cardíaca y la tasa de quema de grasa al perder peso.
Operaciones
Muchas enfermedades cardíacas y vasculares, que hace 20 o 30 años condenaban a las personas a una discapacidad de por vida, ahora pueden curarse con éxito. Normalmente quirúrgicamente. La cirugía cardíaca moderna salva incluso a quienes hasta hace poco no tenían ninguna posibilidad de vivir. Y la mayoría de las operaciones ahora se realizan mediante pequeñas punciones, en lugar de incisiones, como antes. Esto no sólo proporciona un alto efecto cosmético, sino que también es mucho más fácil de tolerar. También reduce varias veces el tiempo de rehabilitación postoperatoria.
En la sección "Operaciones" encontrará materiales sobre métodos quirúrgicos para el tratamiento de las venas varicosas, cirugía de derivación vascular, instalación de stents intravasculares, reemplazo de válvulas cardíacas y mucho más.
También aprenderás:
- qué técnica no deja cicatrices;
- cómo las operaciones en el corazón y los vasos sanguíneos afectan la calidad de vida del paciente;
- ¿Cuáles son las diferencias entre operaciones y embarcaciones?
- para qué enfermedades se realiza y cuál es la duración de una vida sana después de ello;
- Lo que es mejor para las enfermedades cardíacas: recibir tratamiento con pastillas e inyecciones o someterse a una cirugía.

Descansar
“Descanso” incluye materiales que no corresponden a los temas de otras secciones del sitio. Aquí puede encontrar información sobre enfermedades cardíacas raras, mitos, conceptos erróneos y datos interesantes sobre la salud del corazón, síntomas poco claros y su significado, los logros de la cardiología moderna y mucho más.
- sobre cómo brindar primeros auxilios a usted mismo y a otras personas en diversas condiciones de emergencia;
- sobre el niño;
- sobre hemorragias agudas y métodos para detenerlas;
- o y hábitos alimentarios;
- sobre métodos populares para fortalecer y curar el sistema cardiovascular.

Drogas
“Medicinas” es quizás la sección más importante del sitio. Después de todo, la información más valiosa sobre una enfermedad es cómo tratarla. Aquí no proporcionamos recetas mágicas para curar enfermedades graves con una sola tableta, sino que le contamos todo acerca de los medicamentos tal como son de manera honesta y veraz. Para qué sirven y para qué son malos, para quién están indicados y contraindicados, en qué se diferencian de sus análogos y cómo afectan al organismo. No son llamadas a la automedicación, esto es necesario para que domines bien las “armas” con las que tienes que combatir la enfermedad.

Aquí encontrarás:
- revisiones y comparaciones de grupos de medicamentos;
- información sobre qué se puede tomar sin prescripción médica y qué no se debe tomar bajo ningún concepto;
- una lista de razones para elegir uno u otro medio;
- información sobre análogos baratos de medicamentos importados costosos;
- datos sobre los efectos secundarios de los medicamentos para el corazón sobre los que los fabricantes guardan silencio.
¡Y muchas, muchas cosas más importantes, útiles y valiosas que te harán más saludable, más fuerte y más feliz!
¡Que tu corazón y tus vasos sanguíneos estén siempre sanos!

