Zmniejszona i zwiększona frakcja wyrzutowa serca. Pojemność minutowa serca: norma i przyczyny odchyleń Co to jest frakcja wyrzutowa
Ilość krwi wyrzucanej przez komorę serca do tętnic na minutę jest ważnym wskaźnikiem stanu funkcjonalnego układu sercowo-naczyniowego (CVS) i nazywa się objętość minutowa krew (IOC). Jest taki sam dla obu komór iw spoczynku wynosi 4,5–5 litrów.
Ważną cechę funkcji pompowania serca podaje: objętość wyrzutowa , nazywane również objętość skurczowa Lub wyrzut skurczowy . Objętość udaru- ilość krwi wyrzucanej przez komorę serca do układu tętniczego w jednym skurczu. (Jeśli podzielimy IOC przez tętno na minutę, otrzymamy skurczowy objętość (CO) przepływu krwi.) Przy skurczu serca 75 uderzeń na minutę wynosi 65–70 ml, podczas pracy wzrasta do 125 ml. U sportowców w spoczynku wynosi 100 ml, podczas pracy wzrasta do 180 ml. Oznaczanie MOC i CO jest szeroko stosowane w klinice.
Frakcja wyrzutowa (EF) – wyrażony w procentach stosunek objętości wyrzutowej serca do objętości końcoworozkurczowej komory. EF w spoczynku u zdrowego człowieka wynosi 50-75%, a podczas wysiłku fizycznego może osiągnąć 80%.
Objętość krwi w jamie komory, którą zajmuje ona przed skurczem końcoworozkurczowe objętość (120–130 ml).
Objętość końcowoskurczowa (ECO) to ilość krwi pozostająca w komorze bezpośrednio po skurczu. W spoczynku wynosi mniej niż 50% EDV, czyli 50-60 ml. Część tej objętości krwi to objętość rezerwowa.
Objętość rezerwowa jest realizowana, gdy CO wzrasta pod obciążeniem. Zwykle wynosi 15–20% wartości końcoworozkurczowej.
Objętość krwi w jamach serca pozostała po całkowitym wykorzystaniu objętości rezerwowej przy maksymalnym skurczu pozostały tom. Wartości CO i IOC nie są stałe. Podczas aktywności mięśni IOC wzrasta do 30–38 l z powodu zwiększonej częstości akcji serca i zwiększonego poziomu CO2.
Do oceny kurczliwości mięśnia sercowego wykorzystuje się szereg wskaźników. Należą do nich: frakcja wyrzutowa, szybkość wydalania krwi w fazie szybkiego napełniania, szybkość wzrostu ciśnienia w komorze w okresie stresu (mierzona sondą komory)/
Szybkość wydalania krwi zmiany w badaniu USG Doppler serca.
Szybkość wzrostu ciśnienia w jamach komór jest uważany za jeden z najbardziej wiarygodnych wskaźników kurczliwości mięśnia sercowego. Dla lewej komory normalna wartość tego wskaźnika wynosi 2000-2500 mmHg/s.
Spadek frakcji wyrzutowej poniżej 50%, zmniejszenie szybkości wydalania krwi i tempo wzrostu ciśnienia wskazują na zmniejszenie kurczliwości mięśnia sercowego i możliwość rozwoju niewydolności funkcji pompowania serca.
Wartość IOC podzieloną przez powierzchnię ciała w m2 określa się jako: wskaźnik sercowy(l/min/m2).
SI = MOK/S (l/min×m2)
Jest wskaźnikiem funkcji pompowania serca. Zwykle wskaźnik sercowy wynosi 3–4 l/min×m2.
MKOl, UOC i SI łączy wspólna koncepcja rzut serca.
Jeśli znane są IOC i ciśnienie krwi w aorcie (lub tętnicy płucnej), można określić pracę zewnętrzną serca
P = MKOl × BP
P - praca serca na minutę w kilogramach (kg/m).
MOC - minutowa objętość krwi (l).
Ciśnienie krwi to ciśnienie w metrach słupa wody.
W spoczynku fizycznym praca zewnętrzna serca wynosi 70–110 J, podczas pracy wzrasta do 800 J, dla każdej komory z osobna.
Zatem pracę serca determinują 2 czynniki:
1. Ilość przepływającej do niego krwi.
2. Opór naczyniowy podczas wydalania krwi do tętnic (aorty i tętnicy płucnej). Kiedy serce nie jest w stanie przepompować całej krwi do tętnic przy danym oporze naczyniowym, pojawia się niewydolność serca.
Wyróżnia się 3 rodzaje niewydolności serca:
1. Niewydolność spowodowana przeciążeniem, gdy na serce przy normalnej kurczliwości stawiane są nadmierne wymagania, z powodu wad, nadciśnienia.
2. Niewydolność serca na skutek uszkodzenia mięśnia sercowego: infekcje, zatrucia, niedobory witamin, zaburzenia krążenia wieńcowego. Jednocześnie zmniejsza się funkcja skurczowa serca.
3. Mieszana forma niewydolności - z reumatyzmem, zmianami dystroficznymi w mięśniu sercowym itp.
Cały kompleks przejawów czynności serca rejestruje się przy użyciu różnych technik fizjologicznych - kardiografy: EKG, elektrokimografia, balistokardiografia, dynamokardiografia, kardiografia wierzchołkowa, kardiografia ultradźwiękowa itp.
Metodą diagnostyczną dla kliniki jest elektryczna rejestracja ruchu konturu cienia serca na ekranie aparatu rentgenowskiego. Fotokomórkę podłączoną do oscyloskopu przykłada się do ekranu na krawędziach konturu serca. W miarę poruszania się serca zmienia się oświetlenie fotokomórki. Rejestruje to oscyloskop w postaci krzywej skurczu i relaksacji serca. Ta technika nazywa się elektrokimografia.
Kardiogram wierzchołkowy rejestrowane przez dowolny system wykrywający niewielkie lokalne ruchy. Czujnik mocuje się w 5. przestrzeni międzyżebrowej, powyżej miejsca impulsu sercowego. Charakteryzuje wszystkie fazy cyklu serca. Ale nie zawsze możliwe jest zarejestrowanie wszystkich faz: impuls sercowy jest rzutowany inaczej, a część siły przykładana jest do żeber. Zapis może się różnić w zależności od osoby i od osoby, w zależności od stopnia rozwoju warstwy tłuszczu itp.
W klinice stosowane są także metody badawcze oparte na wykorzystaniu ultradźwięków - Kardiografia USG.
Wibracje ultradźwiękowe o częstotliwości 500 kHz i wyższej wnikają głęboko w tkanki generowane przez emitery ultradźwiękowe przykładane do powierzchni klatki piersiowej. Ultradźwięki odbijają się od tkanek o różnej gęstości - od zewnętrznej i wewnętrznej powierzchni serca, od naczyń krwionośnych, od zastawek. Określany jest czas potrzebny odbitym ultradźwiękom na dotarcie do urządzenia przechwytującego.
Jeśli powierzchnia odbijająca się poruszy, zmienia się czas powrotu drgań ultradźwiękowych. Metodą tą można rejestrować zmiany konfiguracji struktur serca podczas jego pracy w postaci krzywych zarejestrowanych z ekranu kineskopu. Techniki te nazywane są nieinwazyjnymi.
Techniki inwazyjne obejmują:
Cewnikowanie jam serca. W środkowy koniec otwartej żyły ramiennej wprowadza się elastyczną sondę cewnikową i wciska w stronę serca (w jego prawą połowę). Sondę wprowadza się do aorty lub lewej komory przez tętnicę ramienną.
Skanowanie USG- źródło ultradźwięków wprowadza się do serca za pomocą cewnika.
Angiografia to badanie ruchów serca w polu promieni rentgenowskich itp.
Mechaniczne i dźwiękowe objawy czynności serca. Dźwięki serca, ich geneza. Polikardiografia. Porównanie czasów okresów i faz cyklu sercowego EKG i FCG oraz mechanicznych objawów czynności serca.
Bicie serca. Podczas rozkurczu serce przybiera kształt elipsoidy. W czasie skurczu przybiera kształt kuli, zmniejsza się jej średnica podłużna, a zwiększa się średnica poprzeczna. Podczas skurczu wierzchołek unosi się i naciska na przednią ścianę klatki piersiowej. Impuls sercowy pojawia się w 5. przestrzeni międzyżebrowej, co można zarejestrować ( kardiografia wierzchołkowa). Wypychanie krwi z komór i jej przemieszczanie się po naczyniach, na skutek odrzutu reaktywnego, powoduje drgania całego ciała. Rejestracja tych oscylacji nazywa się balistokardiografia. Pracy serca towarzyszą także zjawiska dźwiękowe.
Dźwięki serca. Podczas słuchania serca wykrywane są dwa tony: pierwszy jest skurczowy, drugi rozkurczowy.
Skurczowe ton jest niski, przeciągły (0,12 s). W jego genezę zaangażowanych jest kilka nakładających się elementów:
1. Element zamykający zastawkę mitralną.
2. Zamknięcie zastawki trójdzielnej.
3. Płucny ton wydalania krwi.
4. Aortyczny ton wydalania krwi.
Charakterystyka pierwszego tonu zależy od napięcia zastawek płatków, napięcia nici ścięgnistych, mięśni brodawkowatych i ścian mięśnia sercowego.
Elementy wydalania krwi mają miejsce, gdy ściany dużych naczyń są napięte. Pierwszy dźwięk jest wyraźnie słyszalny w 5. lewej przestrzeni międzyżebrowej. W patologii geneza pierwszego tonu obejmuje:
1. Element otwierający zastawkę aortalną.
2. Otwarcie zastawki płucnej.
3. Ton rozdęcia tętnicy płucnej.
4. Ton rozciągania aorty.
Wzmocnienie pierwszego tonu może nastąpić w przypadku:
1. Hiperdynamika: aktywność fizyczna, emocje.
Kiedy dochodzi do naruszenia związku czasowego między skurczem przedsionków i komór.
Przy słabym wypełnieniu lewej komory (szczególnie przy zwężeniu zastawki mitralnej, gdy zastawki nie otwierają się całkowicie). Trzecia możliwość wzmocnienia pierwszego tonu ma istotne znaczenie diagnostyczne.
Osłabienie pierwszego dźwięku jest możliwe w przypadku niedomykalności zastawki mitralnej, gdy zastawki nie zamykają się szczelnie, z uszkodzeniem mięśnia sercowego itp.
II ton - rozkurczowy(wysoki, krótki 0,08 s). Występuje, gdy zamknięte zastawki półksiężycowe są napięte. Na sfigmogramie jest to odpowiednik incisura. Im wyższe ciśnienie w aorcie i tętnicy płucnej, tym wyższy ton. Słychać go dobrze w II przestrzeni międzyżebrowej, po prawej i lewej stronie mostka. Nasila się przy stwardnieniu aorty wstępującej i tętnicy płucnej. Dźwięki pierwszego i drugiego tonu serca najlepiej odwzorowują kombinację dźwięków podczas wymawiania frazy „LAB-DAB”.
Aby ocenić wydajność stale pracującego „silnika ludzkiego”, bierze się pod uwagę wiele wskaźników ilościowych. Należą do nich pojemność minutowa serca (CO) i frakcja wyrzutowa serca (CEF).
Norma tych wartości i porównanie z nimi wartości zmierzonych u konkretnego pacjenta pozwala lekarzowi uzyskać obiektywny obraz rezerw funkcjonalnych funkcji „pompowania” mięśnia sercowego i istniejących patologii w jego układu sercowo-naczyniowego.
Informacje, zdjęcia i filmy zawarte w tym artykule pomogą przeciętnemu człowiekowi zrozumieć istotę tych parametrów, sposób ich pomiaru, co wpływa na wskaźniki VS i FVS oraz czy współczesna medycyna może wpływać na organizm w celu normalizacji tych wartości.
Pojemność minutowa serca to całkowita objętość krwi przepływającej z serca do dużych naczyń w określonym czasie lub objętościowa prędkość przepływu krwi. Zazwyczaj jednostką czasu jest 1 minuta, dlatego wśród lekarzy częściej używa się terminu „Minutowa objętość krążenia krwi” lub jego skrótu „MOC”.
Czynniki wpływające na wartość rzutu serca

Pojemność minutowa serca zależy od:
- wiek i wskaźniki antropometryczne;
- kondycja człowieka – odpoczynek (preload), po wysiłku fizycznym, podłoże psycho-emocjonalne;
- częstotliwość skurczów mięśnia sercowego i jego cechy jakościowe - udar lub skurczowa objętość krwi (SVV) przepływająca z lewej komory do aorty i z prawej komory do tętnicy płucnej podczas ich skurczu;
- wartość „powrotu żylnego” – objętość krwi napływającej do prawego przedsionka z żyły głównej górnej i dolnej, do której gromadzi się krew z całego organizmu;
- wymiary grubości ściany mięśniowej i objętości komór serca (patrz rysunek powyżej).
Dla Twojej informacji. Na parametr BC wpływają także specyficzne wskaźniki zdolności pompowania (kurczliwości) aparatu sercowego oraz aktualny stan ogólnego oporu na przepływ krwi układu obwodowych naczyń krwionośnych krążenia ogólnego.
Wartości referencyjne i standardowe parametry oceny

Dziś dość łatwo jest znaleźć dokładne wskaźniki hemodynamiki serca. Większość z nich wyliczana jest przez program komputerowy podczas nieinwazyjnego badania echokardiograficznego.
Zabieg można wykonać bezpłatnie w przychodni publicznej, w prywatnej placówce medycznej lub laboratorium, a nawet dzwoniąc do specjalisty z urządzeniem przenośnym do domu. Cena badania waha się od 700 do 6500 rubli i zależy od klasy sprzętu.

Istnieją inne metody oznaczania VS i SWS – według Ficka, termodylucja, lewostronna komora, wzór Starra. Ich wykonanie jest inwazyjne, dlatego wykorzystuje się je w kardiochirurgii. Opis ich istoty będzie zrozumiały tylko dla specjalistów, ale dla przeciętnego człowieka wyjaśnimy, że są one przeznaczone do monitorowania stanu układu sercowo-naczyniowego podczas operacji, monitorowania stanu pacjenta na oddziale intensywnej terapii, ale niektóre są czasami wykonywane aby postawić trafną diagnozę.
Niezależnie od stosowanych metod pomiaru VS, jego wartości referencyjne u zdrowego dorosłego człowieka, będącego w stanie spoczynku fizycznego i w równowadze psycho-emocjonalnej, ustalają się w przedziale od 4 do 6 l/min, podczas jednego skurczu od lewej komory do aorta 60 do 100 jest wypychana ml krwi. Takie wskaźniki uważa się za optymalne pod warunkiem, że serce bije z prędkością 60-90 uderzeń/min, górne ciśnienie mieści się w przedziale od 105 do 155, a dolne ciśnienie od 55 do 95 mm Hg. Sztuka.
Na notatce. Niestety echokardiografia nie zawsze wystarcza do wyjaśnienia diagnozy kardiologicznej. Oprócz tego lekarz może przepisać tomografię CT, PhonoCG, EPI, koronarografię CT i diagnostykę radionuklidów.
Zespoły rzutowe serca
Zmniejszenie VS następuje z powodu zmniejszenia prędkości i objętości „odpływu żylnego”, a także naruszenia kurczliwości mięśnia sercowego.

Przyczyny zespołu niskiego rzutu serca obejmują:
- Choroby lub stany pochodzenia sercowego lub powikłania po operacjach kardiochirurgicznych:
- bradyarytmia, tachyarytmia;
- wady zastawek serca;
- schyłkowa zastoinowa niewydolność serca;
- zaburzenia metaboliczne w mięśniu sercowym;
- niedrożność bocznika lub głównego naczynia;
- zmniejszona objętość krwi;
- gromadzenie się powietrza w jamie opłucnej i ucisk płatów płuc;
- gromadzenie się płynu między warstwami osierdzia;
- głód tlenu w mięśniu sercowym;
- przesunięcie równowagi kwasowo-zasadowej organizmu w stronę rosnącej kwasowości (spadek pH);
- posocznica;
- wstrząs kardiogenny.
- Procesy pozasercowe:
- masywna utrata krwi;
- rozległe oparzenie;
- zmniejszona stymulacja nerwowa serca;
- nagłe rozszerzenie żył;
- niedrożność dużych żył;
- niedokrwistość;
- zatrucie dwutlenkiem węgla.
Na notatce. Starzenie się organizmu, długotrwały brak aktywności fizycznej, posty i diety prowadzące do zmniejszenia objętości mięśni szkieletowych powodują utrzymujący się zespół niskiego rzutu serca.

Wysokie BC to odpowiednia reakcja serca w odpowiedzi na stres fizyczny lub psycho-emocjonalny. Serce maratończyka jest w stanie pracować na maksymalnych obrotach - przy 2,5-krotnym wzroście powrotu żylnego i pojemności minutowej serca, pompując do 40 litrów na minutę.
Jeśli wskaźnik BC jest podwyższony w spoczynku, może to być konsekwencją:
- początkowy etap przerostu ścian serca - „serce sportowca”;
- tyreotoksykoza;
- przetoki tętniczo-żylne;
- przewlekła niedomykalność mitralna i aortalna z przeciążeniem lewej komory;
- niska hemoglobina;
- choroby beri-beri (witaminoza B1);
- Patologia Pageta (zniekształcająca osteodystrofia).
Dla Twojej informacji. Zwiększone obciążenie układu sercowo-naczyniowego w czasie ciąży powoduje wzrost CV, które po porodzie wraca do normy.
Co to jest frakcja wyrzutowa serca
Wśród kryteriów charakteryzujących hemodynamikę serca można znaleźć także parametry bardziej „złożone”. Wśród nich znajduje się frakcja wyrzutowa serca (CEF), czyli procentowy stosunek skurczowej objętości udaru krwi wypychanej z lewej komory podczas ucisku serca do objętości krwi zgromadzonej w niej pod koniec okresu relaksacji serca. mięsień (rozkurcz).
Wskaźnik ten służy do prognozowania dowolnej patologii układu sercowo-naczyniowego.

Wartości referencyjne
Prawidłowa frakcja wyrzutowa lewej komory w spoczynku wynosi 47–75%, a podczas stresu psycho-emocjonalnego i fizycznego jej wartość może osiągnąć 85%. W starszym wieku wskaźnik ten nieznacznie maleje. U dzieci wartości referencyjne w spoczynku są wyższe – 60-80%.
Wartość FVS określa się podczas angiografii radionuklidowej, stosując wzory Simpsona lub Teicholza. Formularz ankiety wskazuje, jaką formułę zastosowano, ponieważ możliwe są rozbieżności do 10%.
Kardiolodzy zwracają uwagę na FVS w przypadkach, gdy spada do 45% lub poniżej. Takie wartości są klinicznym objawem niewydolności skurczowej i zmniejszonej wydajności mięśnia sercowego. Wskaźniki poniżej 35% wskazują na nieodwracalne procesy w mięśniu sercowym.
Dla Twojej informacji. W początkowej fazie jakiejkolwiek choroby serca szybkość wyrzutu frakcji serca nie zmienia się ze względu na procesy adaptacyjne - pogrubienie tkanki mięśniowej, przebudowę naczyń o małej średnicy i pęcherzyków płucnych, zwiększenie siły i/lub liczby skurczów. Zmiana wartości FVS następuje w momencie wyczerpania się kompensacji.
Przyczyny spadku
Niska frakcja wyrzutowa serca występuje z powodu:
- choroby, procesy zakaźne i zapalne oraz wady mięśnia sercowego;
- duże obciążenie serca z powodu nadciśnienia płucnego;
- patologie naczyń wieńcowych i płucnych;
- nowotwory i choroby tarczycy, trzustki i nadnerczy;
- cukrzyca, otyłość;
- zatrucie alkoholem, tytoniem, narkotykami, .
Uwaga! Coraz częściej odnotowuje się przypadki zmniejszonej kurczliwości mięśnia sercowego u osób młodych i dojrzałych nadużywających napojów energetyzujących.
Objawy

Pomimo tego, że niska frakcja wyrzutowa serca sama w sobie jest objawem klinicznym, ma ona swoje charakterystyczne objawy:
- zwiększona częstość oddechów, możliwe ataki uduszenia;
- stan przedomdleniowy i omdlenia;
- „męty” lub „ciemnienie” w oczach;
- zwiększenie częstości akcji serca do poziomu tachykardii;
- obrzęk kończyn dolnych (stóp, nóg);
- drętwienie rąk i stóp;
- stopniowy wzrost wielkości wątroby;
- zespół bólowy (o różnym charakterze i sile) w okolicy serca i brzucha.
Ważny! Często osoby cierpiące na choroby, którym towarzyszy niska frakcja wyrzutowa serca, wyglądają, jakby były pijane. Ich koordynacja ruchów jest zaburzona, chód staje się niepewny, język staje się niewyraźny i pojawiają się inne wady wymowy.
Jak zwiększyć frakcję wyrzutową serca
Leczenie niskiej frakcji wyrzutowej serca ma na celu stabilizację procesów patologicznych i stanowi element standardowego leczenia choroby lub stanu powodującego obniżoną pracę mięśnia sercowego oraz korekcję niewydolności lewej komory. Oprócz leków na nadciśnienie można przepisać: leki przeciwpłytkowe, leki rozrzedzające krew, leki przeciwzakrzepowe, statyny, leki rozszerzające naczynia obwodowe, leki przeciwarytmiczne, aldosteron i antagoniści receptora angiotensyny 2.

Jeżeli frakcja wyrzutowa serca spadnie poniżej 35%, działania lecznicze mają na celu poprawę jakości życia. W razie potrzeby przeprowadza się terapię resynchronizującą (sztuczną blokadę). W przypadku arytmii zagrażających śmiercią instalowany jest rozrusznik serca lub kardiowektor-defibrylator.
A na końcu artykułu obejrzyj film ze szczegółowymi instrukcjami, jak wykonać dostępne dla każdego ćwiczenie z chińskiej gimnastyki zdrowotnej, które pomoże poprawić układ sercowo-naczyniowy na poziomie energetycznym.
Pacjent otrzymując wyniki badań stara się samodzielnie dowiedzieć, co oznacza każda uzyskana wartość i jak krytyczne jest odchylenie od normy. Wskaźnik rzutu serca ma ważną wartość diagnostyczną, którego norma wskazuje na wystarczającą ilość krwi wyrzucanej do aorty, a odchylenie wskazuje na zbliżającą się niewydolność serca.
Ocena frakcji wyrzutowej serca
Kiedy pacjent przychodzi do kliniki z dolegliwościami bólowymi w klatce piersiowej, lekarz przepisze pełną diagnozę. Pacjent, który spotyka się z tym problemem po raz pierwszy, może nie rozumieć, co oznaczają te wszystkie terminy, kiedy pewne parametry rosną lub spadają, w jaki sposób są one obliczane.
Frakcję wyrzutową serca określa się w przypadku następujących dolegliwości pacjenta:
- ból serca;
- częstoskurcz;
- duszność;
- zawroty głowy i omdlenia;
- zwiększone zmęczenie;
- ból w okolicy klatki piersiowej;
- przerwy w pracy serca;
- obrzęk kończyn.
Biochemiczne badanie krwi i elektrokardiogram będą wskazówką dla lekarza. Jeśli uzyskane dane nie są wystarczające, wykonuje się USG, monitorowanie elektrokardiogramu metodą Holtera i ergometrię rowerową.
Frakcję wyrzutową określa się za pomocą następujących badań serca:
- ventrykulografia izotopowa;
- Wentrykulografia kontrastowa rentgenowska.
Frakcja wyrzutowa nie jest wskaźnikiem trudnym do analizy, nawet najprostszy aparat USG pokazuje te dane. Dzięki temu lekarz otrzymuje dane pokazujące, jak wydajnie pracuje serce przy każdym uderzeniu. Podczas każdego skurczu pewien procent krwi jest wyrzucany z komory do naczyń. Objętość ta nazywana jest frakcją wyrzutową. Jeśli do komory dostanie się 60 cm3 ze 100 ml krwi, pojemność minutowa serca wynosi 60%.
Pracę lewej komory uważa się za orientacyjną, ponieważ z lewej części mięśnia sercowego krew dostaje się do krążenia ogólnoustrojowego. Jeśli nieprawidłowe działanie lewej komory nie zostanie wykryte na czas, istnieje ryzyko niewydolności serca. Zmniejszony rzut serca wskazuje na niezdolność serca do skurczu z pełną siłą, dlatego organizm nie otrzymuje niezbędnej objętości krwi. W tym przypadku serce wspomaga się lekami.
Jak oblicza się frakcję wyrzutową?
Do obliczeń stosuje się następujący wzór: objętość wyrzutowa pomnożona przez częstość akcji serca. Wynik pokaże, ile krwi pompuje serce w ciągu 1 minuty. Średnia objętość wynosi 5,5 litra.
Wzory do obliczania rzutu serca mają nazwy.
- Wzór Teicholza. Obliczenia wykonywane są automatycznie przez program, do którego wprowadzane są dane dotyczące końcowej objętości skurczowej i rozkurczowej lewej komory. Rozmiar organu również ma znaczenie.
- Wzór Simpsona. Główną różnicą jest możliwość wprowadzenia wszystkich sekcji w wycięcie okręgu. Badanie jest bardziej odkrywcze, wymaga nowoczesnego sprzętu.
Dane uzyskane przy użyciu dwóch różnych wzorów mogą różnić się o 10%. Dane mają charakter orientacyjny do diagnozowania dowolnej choroby układu sercowo-naczyniowego.
Ważne niuanse przy pomiarze procentu rzutu serca:
- na wynik nie ma wpływu płeć osoby;
- im starsza osoba, tym niższa stawka;
- uważa się, że stan patologiczny wynosi poniżej 45%;
- spadek wskaźnika o mniej niż 35% prowadzi do nieodwracalnych konsekwencji;
- cechą indywidualną może być stawka obniżona (nie niższa jednak niż 45%);
- wskaźnik wzrasta wraz z nadciśnieniem;
- w pierwszych latach życia u dzieci poziom emisji przekracza normę (60-80%).
Normalne wartości EF
Zwykle przez serce przepływa większa ilość krwi, niezależnie od tego, czy serce jest aktualnie obciążone, czy też znajduje się w stanie spoczynku. Określenie procentu rzutu serca pozwala na szybkie rozpoznanie niewydolności serca.

Prawidłowe wartości frakcji wyrzutowej serca
Częstość minutowa serca wynosi 55–70%, obniżoną częstość odczytuje się jako 40–55%. Jeśli częstość spadnie poniżej 40%, rozpoznaje się niewydolność serca, a poniżej 35% wskazuje na możliwą nieodwracalną, zagrażającą życiu niewydolność serca w najbliższej przyszłości.
Przekroczenie normy jest rzadkie, ponieważ serce nie jest fizycznie w stanie wydalić do aorty większej objętości krwi, niż jest to wymagane. U osób trenujących, zwłaszcza sportowców, osób prowadzących zdrowy, aktywny tryb życia, odsetek ten sięga 80%.
Zwiększenie rzutu serca może wskazywać na przerost mięśnia sercowego. W tym momencie lewa komora próbuje zrekompensować początkowy etap niewydolności serca i wypycha krew z większą siłą.
Nawet jeśli na organizm nie wpływają zewnętrzne czynniki drażniące, gwarantuje się, że przy każdym skurczu zostanie wydalone 50% krwi. Jeśli dana osoba obawia się o swoje zdrowie, po 40. roku życia zaleca się coroczne badanie fizykalne u kardiologa.
Prawidłowość przepisanej terapii zależy również od ustalenia indywidualnego progu. Niewystarczająca ilość przetworzonej krwi powoduje niedobór dopływu tlenu do wszystkich narządów, w tym.
Przyczyny zmniejszonej frakcji wyrzutowej serca
Następujące patologie prowadzą do zmniejszenia pojemności minutowej serca:
- niedokrwienie serca;
- zawał mięśnia sercowego;
- zaburzenia rytmu serca (arytmia, tachykardia);
- kardiomiopatia.
Każda patologia mięśnia sercowego na swój sposób wpływa na funkcjonowanie komory. Podczas choroby niedokrwiennej serca przepływ krwi zmniejsza się, a po zawale mięśnie pokrywają się bliznami, które nie mogą się kurczyć. Zaburzenia rytmu prowadzą do pogorszenia przewodnictwa, szybkiego zużycia serca i prowadzą do wzrostu rozmiaru mięśni.
W pierwszym etapie jakiejkolwiek choroby frakcja wyrzutowa niewiele się zmienia. Mięsień sercowy przystosowuje się do nowych warunków, warstwa mięśniowa rozrasta się, a drobne naczynia krwionośne ulegają odbudowie. Stopniowo wyczerpuje się pojemność serca, włókna mięśniowe ulegają osłabieniu, a objętość wchłanianej krwi maleje.
Inne choroby zmniejszające pojemność minutową serca:
- dusznica bolesna;
- nadciśnienie;
- tętniak ściany komory;
- choroby zakaźne i zapalne (zapalenie osierdzia, zapalenie mięśnia sercowego);
- dystrofia mięśnia sercowego;
- kardiomiopatia;
- wrodzone patologie, naruszenie struktury narządu;
- zapalenie naczyń;
- patologie naczyniowe;
- brak równowagi hormonalnej w organizmie;
- cukrzyca;
- otyłość;
- nowotwory gruczołów;
- zatrucie.
Objawy obniżonej frakcji wyrzutowej
Niska frakcja wyrzutowa wskazuje na poważne patologie serca. Po otrzymaniu diagnozy pacjent musi ponownie rozważyć swój styl życia i wyeliminować nadmierne obciążenie serca. Zaburzenia emocjonalne mogą powodować pogorszenie stanu.
Pacjent skarży się na następujące objawy:
- zwiększone zmęczenie, osłabienie;
- uczucie uduszenia;
- problemy z oddychaniem;
- trudności w oddychaniu podczas leżenia;
- zaburzenia widzenia;
- utrata przytomności;
- ból serca;
- przyspieszone tętno;
- obrzęk kończyn dolnych.
W bardziej zaawansowanych stadiach i wraz z rozwojem chorób wtórnych pojawiają się następujące objawy:
- zmniejszona wrażliwość kończyn;
- powiększenie wątroby;
- brak koordynacji;
- utrata masy ciała;
- nudności, wymioty, krew;
- ból brzucha;
- gromadzenie się płynu w płucach i jamie brzusznej.
Nawet jeśli nie ma żadnych objawów, nie oznacza to, że dana osoba nie cierpi na niewydolność serca. I odwrotnie, wyraźne objawy wymienione powyżej nie zawsze będą skutkować zmniejszeniem procentu rzutu serca.
USG - normy i interpretacja

Badanie USG serca
Badanie ultrasonograficzne dostarcza kilku wskaźników, na podstawie których lekarz ocenia stan mięśnia sercowego, w szczególności funkcjonowanie lewej komory.
- Pojemność minutowa serca, normalna 55-60%;
- Wielkość przedsionka prawej komory, norma wynosi 2,7-4,5 cm;
- Średnica aorty, normalna 2,1-4,1 cm;
- Wielkość przedsionka lewej komory, norma wynosi 1,9-4 cm;
- Objętość skoku, norma 60-100 cm.
Ważne jest, aby oceniać nie każdy wskaźnik osobno, ale ogólny obraz kliniczny. Jeśli tylko w jednym wskaźniku wystąpi odchylenie od normy w górę lub w dół, konieczne będą dodatkowe badania w celu ustalenia przyczyny.
Kiedy wymagane jest leczenie obniżonej frakcji wyrzutowej?
Bezpośrednio po otrzymaniu wyników badania USG i stwierdzeniu zmniejszonego procentu rzutu serca lekarz nie będzie w stanie ustalić planu leczenia ani przepisać leków. Należy zająć się przyczyną patologii, a nie objawami obniżonej frakcji wyrzutowej.
Terapię dobiera się po pełnej diagnozie, ustaleniu choroby i jej stadium. W niektórych przypadkach jest to terapia lekowa, czasami interwencja chirurgiczna.
Jak zwiększyć zmniejszoną frakcję wyrzutową?
Przede wszystkim przepisywane są leki w celu wyeliminowania pierwotnej przyczyny zmniejszonej frakcji wyrzutowej. Obowiązkową częścią leczenia jest przyjmowanie leków zwiększających kurczliwość mięśnia sercowego (glikozydów nasercowych). Lekarz dobiera dawkę i czas trwania kuracji na podstawie wyników badań, niekontrolowane stosowanie może prowadzić do niedoboru glikozydów.
Niewydolność serca leczy się nie tylko tabletkami. Pacjent musi kontrolować reżim picia, dzienna objętość spożywanego płynu nie powinna przekraczać 2 litrów. Konieczne jest usunięcie soli z diety. Dodatkowo przepisywane są leki moczopędne, beta-blokery, inhibitory ACE i digoksyna. Leki zmniejszające zapotrzebowanie serca na tlen pomogą złagodzić ten stan.
Nowoczesne metody chirurgiczne przywracają przepływ krwi w przypadku choroby wieńcowej i eliminują ciężkie wady serca. Można zainstalować sterownik sztucznego serca w celu leczenia arytmii. Operacji nie wykonuje się, jeśli procent rzutu serca spadnie poniżej 20%.
Zapobieganie
Działania zapobiegawcze mają na celu poprawę stanu układu sercowo-naczyniowego.
- Aktywny styl życia.
- Zajęcia .
- Odpowiednie odżywianie.
- Odrzucenie złych nawyków.
- Rekreacja na świeżym powietrzu.
- Ulga od stresu.
Co to jest frakcja wyrzutowa serca:
Podobało się? Polub i zapisz na swojej stronie!
Dzisiaj, z powodu złej ekologii, wiele osób ma niestabilne zdrowie. Dotyczy to wszystkich narządów i układów w organizmie człowieka. Dlatego współczesna medycyna rozszerzyła swoje metody badania procesów patologicznych. Wielu pacjentów zastanawia się, czym jest frakcja wyrzutowa serca (EF). Odpowiedź jest prosta, stan ten jest najdokładniejszym wskaźnikiem, który może określić poziom wydolności układu sercowego człowieka. Dokładniej, siła mięśnia w momencie uderzenia narządu.
Frakcję wyrzutową serca można zdefiniować jako procent ilości krwi przepływającej przez naczynia w stanie skurczowym komór.
Na przykład przy 100 ml odpowiednio 65 ml krwi dostaje się do układu naczyniowego, pojemność minutowa serca frakcji serca wynosi 65%. Wszelkie odchylenia w tym czy innym kierunku wskazują na obecność choroby wymagającej natychmiastowego leczenia.
W większości przypadków pomiarów dokonuje się z lewej komory, ponieważ krew przepływa z niej do krążenia ogólnoustrojowego. Zwykle jest to konsekwencja spadku ilości destylowanej zawartości.
Diagnostykę, taką jak frakcja wyrzutowa lewej komory, przepisuje się pacjentom, którzy:
- Intensywny.
- Systematyczne nieprawidłowości w funkcjonowaniu narządu.
- Duszność i...
- Częste omdlenia i zawroty głowy.
- Osłabienie i zmęczenie.
- Zmniejszona wydajność.
W większości przypadków podczas badania przepisywane jest USG () serca i kardiogram. Badania te zapewniają poziomy wyjściowe w lewej i prawej stronie serca. Taka diagnostyka jest dość pouczająca i dostępna dla wszystkich pacjentów.
Powoduje
W rzeczywistości przyczyną niskiej frakcji wyrzutowej serca są nieprawidłowe funkcjonowanie narządu. Za niewydolność serca uważa się stan, który pojawia się w wyniku długotrwałego zakłócenia pracy ustroju. Ta patologia może być spowodowana chorobami zapalnymi, nieprawidłowym działaniem układu odpornościowego, predyspozycjami genetycznymi i metabolicznymi, ciążą i wieloma innymi.
Często przyczyną niewydolności serca jest niedokrwienie narządów, przebyty zawał serca, połączenie nadciśnienia i choroby wieńcowej oraz wady zastawkowe.
Najczęściej objawy obniżonej frakcji wyrzutowej serca objawiają się nieprawidłowym funkcjonowaniem narządu. Aby wyjaśnić diagnozę, należy przejść szczegółowe badanie i przejść wiele testów.
Jeśli to konieczne, lekarz przepisuje szereg leków farmakologicznych, które mogą powodować zwiększoną czynność serca. Dotyczy to pacjentów w każdej kategorii wiekowej, od niemowląt po pacjentów w podeszłym wieku.

Leczenie
Najpopularniejszymi metodami leczenia niskiej frakcji wyrzutowej serca jest stosowanie leków. W przypadkach, gdy główną przyczyną tego procesu patologicznego jest niewydolność serca, leczenie dobiera się do pacjenta, biorąc pod uwagę wiek i cechy ciała.
Prawie zawsze zalecane są ograniczenia dietetyczne, a także zmniejszenie spożycia płynów. Musisz pić nie więcej niż 2 litry dziennie, a następnie tylko czystą, niegazowaną wodę. Warto zaznaczyć, że przez cały okres kuracji należy niemal całkowicie zrezygnować ze spożywania soli. Przepisano szereg inhibitorów ACE, digoksyny i beta-blokerów.
Wszystkie powyższe środki znacznie zmniejszają objętość krążących mas krwi, co odpowiednio obniża poziom funkcjonowania narządu. Szereg innych leków może zmniejszyć zapotrzebowanie organizmu na tlen, jednocześnie zwiększając jego funkcjonalność i jednocześnie obniżając koszty. W niektórych zaawansowanych przypadkach stosuje się interwencję chirurgiczną w celu przywrócenia przepływu krwi we wszystkich naczyniach wieńcowych. Podobną metodę stosuje się, gdy.
W przypadku ciężkich wad i procesów patologicznych stosuje się wyłącznie leczenie chirurgiczne w połączeniu z terapią lekową. W razie potrzeby instaluje się sztuczne zastawki, które mogą zapobiec wielu innym niewydolnościom serca, w tym migotaniu. Metody instrumentalne stosuje się w ostateczności, gdy farmakoterapia nie jest w stanie wyeliminować pewnych problemów w funkcjonowaniu układu sercowego.
Norma
Aby określić naturalną szybkość frakcji wyrzutowej serca, stosuje się specjalną tabelę Simpsona lub Teicholza. Warto zauważyć, że dopiero po pełnym badaniu lekarz może postawić dokładną diagnozę i odpowiednio zalecić najbardziej odpowiednie leczenie.
Obecność jakichkolwiek procesów patologicznych w układzie sercowym wynika z regularnego braku tlenu () i składników odżywczych. W takich przypadkach mięśnie serca potrzebują wsparcia.
Z reguły wszystkie dane są obliczane przy użyciu specjalnego sprzętu, który może wykryć obecność odchyleń. Większość współczesnych specjalistów korzystających z diagnostyki ultrasonograficznej preferuje metodę Simpsona, która daje najdokładniejsze wyniki. Rzadziej stosuje się wzór Teicholza. Wyboru tej lub innej metody diagnostycznej dokonuje lekarz prowadzący na podstawie wyników badań i stanu zdrowia pacjenta. Frakcja wyrzutowa serca musi być prawidłowa w każdym wieku, w przeciwnym razie awarie można uznać za patologię.
Dokładny wynik obu metod uważa się za mieszczący się w przedziale 50-60%. Dopuszczalna jest niewielka różnica między nimi, ale nie większa niż 10%. Idealnie, normalna frakcja serca u dorosłych wynosi dokładnie ten poziom procentowy. Obie metody są uważane za wysoce pouczające. Z reguły według tabeli Simpsona wartość odstająca wynosi 45%, a według Teicholza - 55%. Gdy wartości te spadną do 35-40%, świadczy to o zaawansowanym stopniu niewydolności serca, która może być śmiertelna.
Zwykle serce powinno wypychać co najmniej 50% pompowanej krwi. Kiedy poziom ten spada, pojawia się niewydolność serca, w większości przypadków o charakterze postępującym, co wpływa na rozwój procesów patologicznych w wielu narządach i układach wewnętrznych.
Prawidłowa frakcja wyrzutowa u dzieci waha się od 55 do 70%. Jeśli jego poziom jest niższy niż 40-55%, oznacza to już nieprawidłowe działanie serca. Aby zapobiec takim odchyleniom, konieczne jest przeprowadzenie badania profilaktycznego przez kardiologa.
serwis internetowy - portal medyczny o sercu i naczyniach krwionośnych. Tutaj znajdziesz informacje o przyczynach, objawach klinicznych, diagnostyce, tradycyjnych i ludowych metodach leczenia chorób serca u dorosłych i dzieci. A także o tym, jak zachować zdrowe serce i czyste naczynia krwionośne do późnej starości.
Nie korzystaj z informacji zamieszczonych na stronie bez uprzedniej konsultacji z lekarzem!
Autorzy serwisu to praktykujący lekarze specjaliści. Każdy artykuł jest koncentracją ich osobistych doświadczeń i wiedzy, szlifowanej przez lata studiów na uczelni, zdobytej od współpracowników oraz w trakcie kształcenia podyplomowego. Nie tylko dzielą się unikalnymi informacjami w artykułach, ale także prowadzą wirtualne konsultacje – odpowiadają na pytania zadawane w komentarzach, udzielają rekomendacji, pomagają zrozumieć wyniki badań i recept.
Wszystkie tematy, nawet te bardzo trudne do zrozumienia, przedstawione są prostym, zrozumiałym językiem i przeznaczone są dla czytelników niemających wykształcenia medycznego. Dla Twojej wygody wszystkie tematy zostały podzielone na sekcje.
Niemiarowość
Według Światowej Organizacji Zdrowia zaburzenia rytmu, czyli nieregularne bicie serca, dotykają ponad 40% osób po 50. roku życia. Jednak nie są one jedyne. Tę podstępną chorobę wykrywa się nawet u dzieci i często w pierwszym lub drugim roku życia. Dlaczego jest przebiegły? A ponieważ czasami maskuje patologie innych ważnych narządów jako chorobę serca. Kolejną nieprzyjemną cechą arytmii jest tajemnica jej przebiegu: dopóki choroba nie posunie się za daleko, możesz nie być jej świadomy…
- jak wykryć arytmię na wczesnym etapie;
- które formy są najniebezpieczniejsze i dlaczego;
- kiedy pacjentowi wystarczy, a w jakich przypadkach konieczna jest operacja;
- jak i jak długo żyją z arytmią;
- które napady arytmii wymagają natychmiastowego wezwania karetki, a w przypadku których wystarczy zażyć tabletkę uspokajającą.
A także wszystko o objawach, zapobieganiu, diagnostyce i leczeniu różnych typów arytmii.
Miażdżyca
O tym, że nadmiar cholesterolu w pożywieniu odgrywa główną rolę w rozwoju miażdżycy, piszą wszystkie gazety, ale dlaczego w rodzinach, w których wszyscy jedzą tak samo, często choruje tylko jedna osoba? Miażdżyca jest znana od ponad wieku, ale znaczna część jej natury pozostaje nierozwiązana. Czy to powód do rozpaczy? Oczywiście nie! Specjaliści serwisu opowiedzą, jakie sukcesy osiągnęła współczesna medycyna w walce z tą chorobą, jak jej zapobiegać i jak skutecznie ją leczyć.
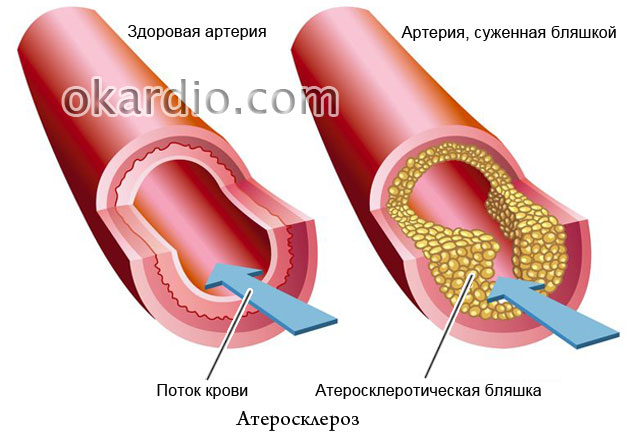
- dlaczego margaryna jest bardziej szkodliwa niż masło dla osób z uszkodzeniami naczyniowymi;
- i dlaczego jest to niebezpieczne;
- dlaczego diety bez cholesterolu nie pomagają;
- na co będą chorzy;
- jak uniknąć i utrzymać jasność umysłu do późnej starości.
Choroby serca
Oprócz dławicy piersiowej, nadciśnienia, zawału mięśnia sercowego i wrodzonych wad serca istnieje wiele innych chorób serca, o których wielu nigdy nie słyszało. Czy wiedziałeś np., że to nie tylko planeta, ale i diagnoza? Albo że w mięśniu sercowym może urosnąć guz? Sekcja o tej samej nazwie mówi o tych i innych chorobach serca u dorosłych i dzieci.
- oraz jak zapewnić opiekę w nagłych przypadkach pacjentowi w tym stanie;
- co robić i co robić, aby to pierwsze nie zamieniło się w drugie;
- dlaczego serce alkoholików powiększa się;
- Dlaczego wypadanie zastawki mitralnej jest niebezpieczne?
- Na podstawie jakich objawów możesz podejrzewać, że Ty i Twoje dziecko cierpicie na chorobę serca?
- które choroby serca są bardziej groźne dla kobiet, a które dla mężczyzn.

Choroby naczyniowe
Naczynia przenikają cały organizm człowieka, zatem objawy ich uszkodzenia są bardzo, bardzo zróżnicowane. Wiele chorób naczyniowych początkowo nie przeszkadza pacjentowi zbytnio, ale prowadzi do poważnych powikłań, niepełnosprawności, a nawet śmierci. Czy osoba bez wykształcenia medycznego może zidentyfikować u siebie patologię naczyniową? Oczywiście tak, jeśli zna ich objawy kliniczne, o których będzie mowa w tej sekcji.
Poza tym tutaj jest informacja:
- o lekach i środkach ludowych stosowanych w leczeniu naczyń krwionośnych;
- o tym, z którym lekarzem się skontaktować, jeśli podejrzewasz problemy naczyniowe;
- jakie patologie naczyniowe są śmiertelne?
- co powoduje puchnięcie żył;
- Jak zachować zdrowe żyły i tętnice przez całe życie.
Żylaki
Żylaki (żylaki) to choroba, w której światła niektórych żył (nóg, przełyku, odbytnicy itp.) stają się zbyt szerokie, co prowadzi do upośledzenia przepływu krwi w dotkniętym narządzie lub części ciała. W zaawansowanych przypadkach tę chorobę można wyleczyć z wielkim trudem, ale w pierwszym etapie można ją zahamować. Przeczytaj, jak to zrobić w dziale „Żylaki”.
 Kliknij na zdjęcie aby powiększyć
Kliknij na zdjęcie aby powiększyć Dowiesz się z niego także:
- jakie maści są stosowane w leczeniu żylaków i które są bardziej skuteczne;
- dlaczego lekarze zabraniają biegać niektórym pacjentom z żylakami kończyn dolnych;
- i komu zagraża;
- jak wzmocnić żyły środkami ludowymi;
- jak uniknąć zakrzepów krwi w dotkniętych żyłach.
Ciśnienie
- tak powszechna choroba, że wielu uważa ją za... stan normalny. Stąd statystyki: tylko 9% osób cierpiących na nadciśnienie utrzymuje je pod kontrolą. A 20% pacjentów z nadciśnieniem uważa się nawet za zdrowych, ponieważ ich choroba przebiega bezobjawowo. Ale ryzyko zawału serca lub udaru mózgu nie jest mniejsze! Choć jest mniej niebezpieczna niż haj, powoduje też sporo problemów i grozi poważnymi powikłaniami.

Ponadto dowiesz się:
- jak „oszukać” dziedziczność, jeśli oboje rodzice cierpieli na nadciśnienie;
- jak pomóc sobie i bliskim w czasie kryzysu nadciśnieniowego;
- dlaczego ciśnienie krwi wzrasta w młodym wieku;
- jak utrzymać ciśnienie krwi pod kontrolą bez leków, jedząc zioła i określone produkty spożywcze.
Diagnostyka
W dziale poświęconym diagnostyce chorób serca i naczyń znajdują się artykuły dotyczące rodzajów badań, jakim poddawani są pacjenci kardiolodzy. A także o wskazaniach i przeciwwskazaniach do nich, interpretacji wyników, skuteczności i sposobie postępowania.
Odpowiedzi na pytania znajdziesz także tutaj:
- jakiemu rodzajowi badań diagnostycznych powinny poddać się nawet osoby zdrowe;
- dlaczego angiografię przepisuje się osobom, które przeszły zawał mięśnia sercowego i udar mózgu;

Udar
Udar mózgu (ostry udar naczyniowo-mózgowy) niezmiennie znajduje się na liście dziesięciu najniebezpieczniejszych chorób. Najbardziej narażone na zachorowanie są osoby po 55. roku życia, osoby cierpiące na nadciśnienie, palacze oraz osoby cierpiące na depresję. Okazuje się, że optymizm i dobry charakter zmniejszają ryzyko udaru mózgu niemal 2 razy! Istnieją jednak inne czynniki, które skutecznie pomagają tego uniknąć.
W części poświęconej udarom omówiono przyczyny, rodzaje, objawy i leczenie tej podstępnej choroby. A także o środkach rehabilitacyjnych, które pomagają przywrócić utracone funkcje osobom, które na to cierpiały.

Ponadto tutaj dowiesz się:
- o różnicach w objawach klinicznych udarów mózgu u mężczyzn i kobiet;
- o tym, czym jest stan przed udarem;
- o środkach ludowych stosowanych w leczeniu skutków udarów;
- o nowoczesnych metodach szybkiej rekonwalescencji po udarze mózgu.
Zawał serca
Zawał mięśnia sercowego uważany jest za chorobę starszych mężczyzn. Jednak największe zagrożenie nie stwarza dla nich, ale dla osób w wieku produkcyjnym i kobiet po 75. roku życia. To właśnie w tych grupach wskaźniki umieralności są najwyższe. Jednak nikt nie powinien się relaksować: dziś ataki serca dopadają nawet młodych, wysportowanych i zdrowych. Dokładniej, niedostatecznie zbadany.
W dziale „Zawał serca” eksperci omawiają wszystko, co powinien wiedzieć każdy, kto chce uniknąć tej choroby. A ci, którzy już przeszli zawał mięśnia sercowego, znajdą tu wiele przydatnych wskazówek dotyczących leczenia i rehabilitacji.

- o tym, pod jaką chorobą czasami maskuje się zawał serca;
- jak zapewnić pomoc doraźną w przypadku ostrego bólu w okolicy serca;
- o różnicach w obrazie klinicznym i przebiegu zawału mięśnia sercowego u kobiet i mężczyzn;
- o diecie przeciwzawałowej i bezpiecznym dla serca stylu życia;
- o tym, dlaczego osobę cierpiącą na zawał serca należy w ciągu 90 minut zabrać do lekarza.
Nieprawidłowości tętna
Kiedy mówimy o zaburzeniach tętna, zwykle mamy na myśli jego częstotliwość. Jednak lekarz ocenia nie tylko prędkość bicia serca pacjenta, ale także inne wskaźniki fali tętna: rytm, wypełnienie, napięcie, kształt... Rzymski chirurg Galen opisał kiedyś aż 27 jego cech!

Zmiany poszczególnych parametrów tętna odzwierciedlają stan nie tylko serca i naczyń krwionośnych, ale także innych układów organizmu, na przykład układu hormonalnego. Chcesz wiedzieć więcej na ten temat? Przeczytaj materiały w dziale.
Tutaj znajdziesz odpowiedzi na pytania:
- dlaczego jeśli skarżysz się na nieregularne tętno, możesz zostać skierowany na badanie tarczycy;
- czy wolne tętno (bradykardia) może spowodować zatrzymanie akcji serca;
- co to oznacza i dlaczego jest niebezpieczne;
- jak tętno i tempo spalania tłuszczu są ze sobą powiązane.
Operacje
Wiele chorób serca i naczyń, które 20–30 lat temu skazały człowieka na dożywotnią niepełnosprawność, można obecnie skutecznie wyleczyć. Typowo chirurgicznie. Współczesna kardiochirurgia ratuje nawet tych, którym do niedawna nie dawało się szans na życie. Większość operacji wykonuje się obecnie poprzez małe nakłucia, a nie nacięcia, jak poprzednio. Daje to nie tylko wysoki efekt kosmetyczny, ale jest również znacznie łatwiej tolerowany. Skraca także kilkukrotnie czas rehabilitacji pooperacyjnej.
W dziale „Operacje” znajdziesz materiały dotyczące chirurgicznych metod leczenia żylaków, operacji bajpasów naczyniowych, wszczepiania stentów wewnątrznaczyniowych, wymiany zastawek serca i wielu innych.
Dowiesz się także:
- która technika nie pozostawia blizn;
- jak operacje serca i naczyń krwionośnych wpływają na jakość życia pacjenta;
- jakie są różnice między operacjami a statkami;
- na jakie choroby jest wykonywana i jaki jest czas zdrowego życia po niej;
- Co jest lepsze w przypadku chorób serca – leczyć się tabletkami i zastrzykami, czy poddać się operacji.

Odpoczynek
„Reszta” obejmuje materiały, które nie odpowiadają tematyce innych sekcji serwisu. Tutaj znajdziesz informacje o rzadkich chorobach serca, mitach, błędnych przekonaniach i ciekawostkach dotyczących zdrowia serca, niejasnych objawach i ich znaczeniu, osiągnięciach współczesnej kardiologii i wiele więcej.
- o udzielaniu pierwszej pomocy sobie i innym w różnych sytuacjach awaryjnych;
- o dziecku;
- o ostrym krwawieniu i sposobach jego zatrzymania;
- o i nawyki żywieniowe;
- o ludowych metodach wzmacniania i leczenia układu sercowo-naczyniowego.

Narkotyki
„Leki” to prawdopodobnie najważniejsza sekcja witryny. W końcu najcenniejszą informacją o chorobie jest to, jak ją leczyć. Nie podajemy tutaj magicznych recept na wyleczenie poważnych chorób jedną tabletką, lecz uczciwie i zgodnie z prawdą opowiadamy wszystko o lekach takimi, jakie są. Do czego służą, a do czego są złe, dla kogo są wskazane i przeciwwskazane, czym różnią się od swoich odpowiedników i jak wpływają na organizm. Nie są to wezwania do samoleczenia, jest to konieczne, abyś dobrze władał „bronią”, za pomocą której musisz walczyć z chorobą.

Tutaj znajdziesz:
- przeglądy i porównania grup leków;
- informacje o tym, co można przyjmować bez recepty, a czego pod żadnym pozorem nie należy przyjmować;
- lista powodów wyboru tego lub innego środka;
- informacje o tanich analogach drogich leków importowanych;
- dane na temat skutków ubocznych leków nasercowych, o których producenci milczą.
I wiele, wiele innych ważnych, przydatnych i cennych rzeczy, które uczynią Cię zdrowszym, silniejszym i szczęśliwszym!
Niech Twoje serce i naczynia krwionośne zawsze będą zdrowe!

